Ультрасонография и узи в чем разница
В чем разница между ультрасонографией и УЗИ?
При помощи ультразвука врачи ставят точный диагноз. От правильно поставленного диагноза зависит лечение. Ультразвуковые волны позволяет уничтожать опухоли, камни в почках и желчном пузыре. Читателей интересует, какой метод обследования лучше выбрать ультрасонографию или УЗИ.
Ультрасонография
Ультрасонография (УСГ) это применение ультразвука, частота которого составляет от 1,6 МГц, для получения изображения. Это щадящий для здоровья способ исследования мягких тканей. Метод хорошо известный уже тридцать лет. Ультразвук – это высокочастотные звуки, которые не слышны человеку. Диагностика не опасна для пациента и оператора.
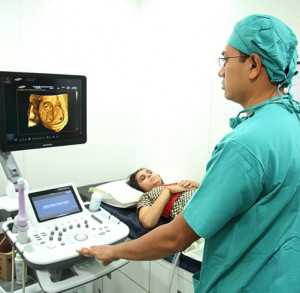
Оборудование состоит из пульта управления, монитора и зондов. Комплект подключен к видеосистеме, позволяющей делать фотографии. Полученные изображения могут сохраняться в памяти для последующего запечатывания на пленку. Наиболее важным элементом оборудования является ультразвуковой датчик, оператор использует несколько датчиков в зависимости от глубины, на которой исследуется орган. Высокочастотные зонды позволят проникать ультразвуку вглубь, низкочастотные используются для поверхностных исследований. Существуют внутриполостные зонды для исследования влагалища и прямой кишки.
Принцип действия
Зонд посылает звуковые волны. Всякий раз, когда волна встречает препятствие, она отражается от него и возвращается обратно в виде эха. Именно это эхо будет генерировать изображение. Чтобы улучшить передачу ультразвука, между кожей и зондом, используется гель. Диагностика делится на:
- Поверхностную (грудь, яички, щитовидная железа).
- Глубокую (почки, печень, поджелудочная железа, желчный пузырь, матка, а также мышцы и сухожилия).
Технология получения ультразвука постоянно развивается. Сегодня можно изучать вены и артерии и измерять их кровоток с помощью цветного ультразвука Доплера. Ультразвук также используется для процедур, таких как биопсия или пункция. Диагностика позволяет исследовать пути иглы.
Ультрасонограф с зондом Х6-1, выдает изображение с точной диагностикой. Дает возможность показать 3Д и 4Д изображения для исследования плода. Национальный институт здоровья не одобрил обязательное прохождение УЗИ, для всех беременных.
Ультразвуковое исследование (УЗИ) – простая и эффективная диагностика. Области применения ее, значительно расширены, благодаря технологическому совершенствованию оборудования. Полная безопасность при умеренной стоимости обследования, делает ее популярной.

Принцип действия
В отличие от рентгенографии, используют ультразвуковые волны. С помощью зонта пускается ультразвук через кожу после нанесения геля. Гель обеспечивает контакт между аппаратом и кожей, чтобы обеспечить хорошее распространение ультразвуковых волн. В теле эти волны излучаются в заданной плоскости. Ультразвук представляет собой 2D-изображение. Ультразвуковые волны пересекают различные ткани. Коэффициент их распространения зависит от внутренних характеристик ткани (акустический импеданс). Каждый раз, когда ультразвуковая волна, сталкивается с различными тканями, она отражается и возвращается обратно.
Зонды одновременно являются и передатчики, и приемниками, что позволяет собирать анализируемые компьютером данные для создания ультразвуковых изображений. Ультразвуковые волны хорошо распространяются в богатых водой тканях, в то время как воздух и кальцинированные структуры (камни, кости) являются непроходимыми барьерами для ультразвука.
Что общего
Оба метода исследования проводятся с помощью высокочастотных звуковых волн для получения изображений внутренних органов и соединительной ткани. УСГ и УЗИ это названия одного ультразвукового исследования.
Сравнение различия методов
Диагностика отличаться точностью, режимом работы, качеством аппаратуры. Например, для диагностики сердечных сосудов используют импульсный доплеровский режим. УЗИ представляет собой неинвазивную диагностику, которая помогает врачам ставить диагноз заболеваний и проводить лечение. Позволяет получить изображение тканей и органов, расположенных в нижних отделах брюшной полости и малого таза. Перечень ультразвуковых обследований:
- Брюшной полости.
- Мочевых путей.
- Почек.
- Желез (слюнной, щитовидной, предстательной, молочной).
- Яичек.
- Мышц, связок, сухожилий, суставов.
С помощью диагностики видны опухоли и камни величиной 1 мм. Излучение и прием ультразвуковых волн осуществляется на разных частотах: чем выше частота, тем больше изучаемых структур представлено на изображении с большим количеством утонченности и детализации. Диагностика глубоких органов требует исследований с меньшей частотой. Вот почему для одной и той же исследуемой анатомической области брюшная полость или органов таза используется несколько типов зондов, даже если они современные и многочастотные. Большинство из них используются на поверхности кожи, также существуют ректальные (УЗИ предстательной железы) и вагинальные (гинекологическое УЗИ).
Исследование сосудов, артерий и вен проводится в доплеровской методике, основанной на отражении ультразвука на движущихся структурах (таким образом, красные кровяные клетки действуют как отражающие поверхности), частоте приема волн, отражаемых от крови в движении, в зависимости от его скорости кровообращения.
Компьютерные технологии также позволяют кодировать полученный сигнал и создавать цветные изображения в соответствии с направлением кровообращения сосуда (кодирование красным, когда кровь приближается к зонду, синим, когда оно удаляется от него, турбулентность кодируется по-разному). Также возможно получить изображение с цветовой кодировкой на основе количества и энергии циркулирующих эритроцитов, причем эта техника более чувствительна к медленным потокам.
Для исследования органов брюшной полости и за брюшиной, а также полости малого таза используется частота 2-3,5 МГц. Для исследования щитовидной железы частота — 7,5 МГц. Использование контрастных продуктов, предназначенных для ультразвука, находится на стадии разработки. Благодаря оборудованию нового поколения, врач при исследовании вен и артерий конечностей, переключается с зонда 12 МГц на 18 МГц для получения качественных изображений и точных измерений.
Ультрасонография что это такое. Ультрасонография и УЗИ
Ультрасонография что это такое. Ультрасонография и УЗИ в чем разница? Оба этих метода – исследования, проводимые с помощью ультразвука для диагностирования состояния внутренних органов. Его результаты могут быть представлены в формате 3d (трехмерного) и 4d – объемного изображения в режиме реального времени.
Оба метода безболезненны, отличаются режимами использования ультразвуковых аппаратов. Основное обследование происходит в B-режиме, позволяющем получить двухмерное изображение . Для диагностирования сердечных сосудов используется импульсивный и доплеровский режим. В качестве дополнительных используются энергетический доппер и М-режим.
Основные факторы, от которых зависит эффективность УЗИ-обследований, — качество оборудования и квалификация специалистов. В нашей клинике диагностирование проводится профессионалами с многолетним опытом работы на оборудовании Mindray, являющимся признанным фаворитом среди УЗИ-сканеров.
Любую беременную женщину волнует вопрос развития её будущего ребёнка. Наиболее точно об этом сможет рассказать ультразвуковое исследование плода. В последнее время всё большую популярность, как у пациентов, так и у врачей приобретает новый метод ультразвуковой диагностики — 3D — 4D УЗИ, который в диагностическом плане значительно расширяет возможности, при этом сохраняя свою полную безопасность и надежность. В клинике „iVF Riga” также есть возможность провести 3D- или 4D-исследование.
Чем отличаются 3D и 4D устразвуковые исследования (УЗИ) для беременных?
УЗИ 2D – это статичное двухмерное изображение ребёнка в чёрно-белом цвете. УЗИ 3D — это статичные трехмерные изображения ребенка, похожие на фотографии. УЗИ 4D – это движущиеся изображения ребенка в формате 3D, которое Вы можете видеть в режиме реального времени. Если Вы захотите сделать УЗИ 4D, Вам могут предложить запись исследования на различных носителях.
2D — исследование позволяет получить изображение на плоскости. При 3D УЗИ картина совершенно иная: во-первых, изображение объемное и цветное; во-вторых, видна внешность малыша во всех подробностях. У Вас есть возможность увидеть форму рта и носа ребенка, как он зевает или показывает язык, попытаться предположить, на кого он больше похож — на маму или на папу. Эти исследования такие же безопасные, как и обычные, так как изображение складывается из двухмерных сегментов, преобразованных в картинку. Их вредное воздействие не доказано.
С медицинской точки зрения 3D и 4D изображения иногда могут более детально показать уже выявленный внешний порок развития. Объемные изображения позволяют лучше рассмотреть некоторые структуры, труднодоступные для исследования в обычном двумерном режиме и дают возможность рассмотреть картинку под разными углами, что может помочь врачам заранее спланировать лечение ребенка после рождения. 3D УЗИ также может быть эффективно для осмотра конечностей, лица, позвоночного столба, а также сердца и других внутренних органов.
При беременности УЗИ 3D/4D используется как дополнительный метод исследования, т.е. дополняет, но никоим образом не исключает проведение стандартного двухмерного ультразвукового скрининга, проводимого в пренатальной диагностике наряду с биохимическим анализом крови.
В каких случаях проводят 3D/4D ультразвуковые исследования (УЗИ) беременным?
Если Вы хотите, чтобы вам провели 3D- или 4D-исследование, в большинстве случаев вам придется записываться на него в частном порядке.
Для трехмерного исследования существует ряд ограничений, связанный со сроками беременности, положением плода в утробе матери и т.д. Лучше всего проводить 3D- или 4D-исследования между 26 и 30 неделями беременности. До 26 недели у Вашего малыша еще слишком мало подкожного жира, поэтому кости черепа будут просвечиваться через кожу. После 30 недели головка ребенка опустится ниже в область таза, и Вы уже можете не увидеть его лицо. Если для обычного УЗИ требуется 15-30 минут, то для 3D необходимо уже больше времени — 45-50 минут.
Всегда ли видно лицо малыша при 3D/4D усльтразвуковом исследовании (УЗИ) беременных?
Ваше желание увидеть лицо ребенка на снимке естественно, но удастся ли это сделать, зависит от того, как расположен плод. Если малыш лежит лицом к поверхности Вашего живота и окружен достаточным количеством амниотической жидкости, то, скорее всего, удастся увидеть его лицо достаточно четко. Но если ребенок, например, повернулся спиной к датчику, или вокруг него не так много амниотической жидкости, или если у Вас в области живота плотная жировая прослойка, его лицо рассмотреть уже не получится. Полюбоваться можно только на спинку ребенка или его пальчики на руках и ногах.
Иногда УЗИ-специалист может попросить Вас пойти прогуляться или прийти еще раз через неделю, когда ребенок повернется в более удобную позицию. Иногда соблазн подкрепляется еще и медицинскими показаниями к УЗИ. Но ко всему надо подходить разумно, знать, зачем и по каким показаниям будет производиться 3D УЗИ. Следует разумно относиться и к частоте производимых ультразвуковых исследований, не пытаться попасть на эхографию просто, для того чтобы посмотреть, как развивается ребёнок, ведь есть много других методов контроля за внутриутробным состоянием плода.
УЗИ брюшной полости – исследование, которое оценивает состояние печени, поджелудочной железы, надпочечников, селезенки, желудка, толстого кишечника.
В качестве профилактики и при наличии хронических заболеваний процедуру следует проходить не менее раза в год. УЗИ следует проходить утром натощак или через 6 часов после приема пищи.
УЗИ щитовидной железы – исследование, рекомендованное людям с болью в шее, образованиями на ее поверхности, женщинам с заболеваниями половой системы и груди. Рекомендовано как здоровым людям, так и тем, у кого обнаружены заболевания. Обследование следует проходить не менее раза в год, точное количество УЗИ определяет врач.
УЗИ молочных желез – необходимая процедура в случае изменения их структуры, появления выделений и болезненности.
В качестве профилактики обследование необходимо проходить не менее раза в год.
УЗИ органов мошонки – исследование, определяющее структуру и размер яичек, а также придатков. Процедура необходима для выявления уплотнений и образований, которые могут стать причиной появления опухолей.
Трансректальная диагностика предстательной железы – процедура, необходимая для определения размеров и структуры простаты. Проводится в комплексе с другими исследованиями для диагностики причин олигоастенотератозооспермии, азооспермии. Если имеется вероятность злокачественной опухоли, дополнительно производится забор необходимых тканей.
УЗИ мочевой системы – исследование, при котором происходит анализ состояния почек, мочевого пузыря и простаты. Благодаря ему определяют наличие аномалий в органах, а также присутствие камней и опухолей.
Ультрасонография
Этот важный диагностический метод получения изображения основан на регистрации и визуализации колебаний звуковых волн высокой частоты при их отражении от структур разной плотности. Характерные особенности и отличия ультрасонографии от КТ при исследовании органов брюшной полости представлены в 531. Чаще всего ультрасонографией пользуются при исследовании у новорожденных мозга, печени и желчевыводящих путей, почек, а также для выявления и оценки внутрибрюшных, тазовых и забрюшинных образований. Метод облегчает контроль местонахождения иглы при проведении биопсии или нефростомической трубки.
Ультрасонография важна при решении вопроса о прогнозе у больных с внутримозговыми кровотечениями, при которых уровень смертности достаточно высок. Ультразвуковой датчик легко перемещается по поверхности тела, что упрощает обследование и позволяет проводить его у постели больного. Установка датчика над большим родничком позволяет использовать высокочастотные колебания, обеспечивающие их большую разрешающую способность.
Во время нейрохирургических операций ультрасонографическое исследование через интактную или надрезанную твердую мозговую оболочку позволяет точно определить локализацию и характер новообразования. Метод используется для определения местонахождения шунтирующих катетеров.
Ультрасонография широко применяется при исследовании органов брюшной полости, за исключением заболеваний желудочно-кишечного тракта. Достаточная дупликация толстой кишки распознается по присутствию в ней жидкости. Несмотря на обычно малые размеры, дупликации легко дифференцируются от мезентериальных или сальниковых кист. Четко можно видеть расширенные печеночные протоки, желчный пузырь и сосуды печени. С помощью ультрасонографии выявляются первичные или метастатические опухоли печени диаметром более 1 см, кроме того, можно определить плотность ее паренхимы. Его используют для определения размеров печени и ее биопсии. При плотно прилегающей к ребрам селезенке исследование затрудняется, но легко устанавливаются ее размеры, травматическое повреждение и кисты. Диагносцируются расширение основного протока поджелудочной железы, воспалительные, травматические панкреатиты и псевдокисты.
Повышается диагностическая значимость ультрасонографических исследований при патологии мочевыводящих путей. После разработки методов диагностики их инфекционных заболеваний последовало внедрение в практику нисходящей цистографии и внутривенной урографии. Если при проведении нисходящей цистографии патологии не выявляется, проводят ультразвуковое исследование почек; к помощи внутривенной урографии прибегают только в том случае, если два предыдущих метода исследования не дали положительного ответа. Ультрасонография помогает определить анатомию почки даже при снижении ее функции. Метод эффективен в диагностике и динамическом наблюдении за развитием гидронефроза. Визуализация расширенного мочеточника позволяет дифференцировать пузырномочеточниковый рефлюкс и обструкцию пузырного отдела мочеточника от обструкции его тазового отдела. При подозрении на забрюшинное образование для скринингпротокола рекомендуется проводить обычное рентгенологическое обследование и ультрасонографию. Это позволяет обнаружить обструкции, скопления жидкости вокруг почек, изменение размеров и формы трансплантированных почек.
Легко диагностируются кистозные, плотные неопластические и воспалительные заболевания органов малого таза. Без риска облучения плода можно определить срок и осложнения беременности.
Изображения могут быть получены во многих плоскостях, поэтому можно оценить внутрибрюшные сосуды, выявить прорастание опухоли Вилмса в нижнюю полую вену и правый желудочек. Визуализация аорты и ее ветвей помогает точно определить расположение и размеры новообразований. Четко видны увеличенные лимфатические узлы. Метод позволяет определять стадию развития опухоли.
Основное преимущество ультрасонографии при исследованиях органов брюшной полости состоит в возможности различать плотные новообразования или структуры, частично или полностью заполненные жидкостью. Не всегда можно определить характер жидкости: транссудат или экссудат. Неоднородность содержания кистозных образований предполагает эксеудат или кровотечение. Метод помогает локализовать при хирургических вмешательствах абсцесс или камни в желчевыводящих путях или почках.
На ранних стадиях развития проводится ультрасонографическое исследование костей и плотных тканей. Определяется жидкость в тазобедренном суставе, в отдельных случаях можно высказать предположение о ее происхождении. Ультрасонографическое исследование выявляет врожденный вывих бедра уже на той стадии, когда обычная рентгенологическая диагностика невозможна из-за большого количества хрящевой ткани. Ультразвуковое исследование легче проводить в динамике, чем рентгенологическое. При этом четко определяется характер образований в костной ткани: плотная ткань, жидкость или смешанная структура.
Эхокардиография произвела революцию в области исследований при болезнях сердца. Разработан высокоэффективный диагностический метод выявления дефектов перегородки, нарушения взаиморасположения и изменения размеров сосудов, внутрисердечных образований, а также оценки сократительных свойств миокарда. Неинвазивность метода позволяет широко использовать его для динамических исследований.
Ультрасонография кишечника — расшифровка: норма и возможные заболевания
Ультрасонография кишечника – метод диагностики, который позволяет определить возможные заболевания кишечника на всем его протяжении. Такой вид исследования отличается от ультрасонографии других органов, по причине того что кишечник является полым органом. Процедура также требует специальной подготовки.
Показания к исследованию
Ультрасонография кишечника – эффективный, безопасный и неинвазивный метод диагностики
Ультрасонография кишечника назначают при подозрении на возможные патологии. Исследование поможет оценить состояние кишечника, кривизну желудка, канал привратника.
Назначается ультрасонография при болевых ощущениях в животе, запорах, нарушении пищеварения, наличии кровяных сгустков в кале, частых рвотах.
С помощью ультрасонографии можно диагностировать следующие заболевания и патологии:
- Аппендицит
- Внутреннее кровотечение
- Болезнь Крона
- Панкреатит
- Гастрит
- Псевдомембранозный колит
- Дивертикулы кишечника
- Аднексит
- Онкологические заболевания кишечника
У мужчин исследование проводится при опухоли простаты, а у женщин при выявлении позадишеечного эндометриоза. Ультрасонографию может назначить терапевт или гастроэнтеролог. В целях профилактики при хронических заболеваниях ЖКТ или предрасположенности к новообразованию процедуру следует проводить 1-2 раза в год.
Суть ультразвукового исследования – высокочастотные импульсы проходят через ткани, в результате их отражения специальный датчик улавливает сигнал.
Основные преимущества ультрасонографии:
- Безболезненность и безопасность
- Информативность
- Неинвазивность
- Не вызывает побочных реакций
- Не существует возрастных противопоказаний
- Быстрота выполнения
Противопоказания к исследованию:
- УСГ не проводится при открытых ранах в области живота и после проведения таких методов диагностики, как колоноскопия, ирригография, гастрография.
- При высокой степени ожирения провести УСГ будет проблематично.
Других противопоказаний не существует. Разрешено проводить исследование даже в период беременности, так как это безопасная процедура и негативного влияния на плод не оказывает.
Подготовка и выполнение процедуры

Перед обследованием необходимо правильно подготовится, это залог достоверного результата
Кишечник наполнен каловыми массами и газами, из-за чего может быть снижена информативность результатов. Поэтому к обследованию необходимо подготовиться.
За 3 дня до процедуры необходимо придерживаться диеты:
- Разрешается употреблять в пищу каши на воде, говядину, курицу, нежирные сорта рыбы в отварном виде, нежирный сыр, одно яйцо в сутки. Пить можно некрепкий чай и негазированную воду.
- Из рациона следует исключить кисломолочные продукты, алкоголь, соки, кофе, крепкий чай, газированные напитки, жирное мясо и рыбу, овощи и фрукты в сыром виде, бобовые, капусту.
- Принимать пищу нужно маленькими порциями, но часто.
- Также рекомендуется принимать препараты, для улучшения пищеварения (Фестал, Мезим и др.) и снижения газообразования (активированный уголь, Эспумизан и др.). В день исследования врач может назначить прием 10 таблеток активированного угля. Это средство можно заменить на 4 капсулы Эспумизана.
Накануне исследования необходимо сделать клизму или для очистки кишечника использовать слабительное средство.
Исследование проводится натощак, поэтому последний прием пищи должен быть не менее чем за 8 часов до начала ультрасонографии. Также в день процедуры нельзя курить, использовать жевательную резинку и употреблять спазмолитики.
Существует несколько способов проведения исследования:
- Трансабдоминальное УСГ. Пациент ложится на спину и сгибает ноги в коленях, Это нужно для того, чтобы расслабить мышцы брюшной стенки. Врач наносит на живот гель для улучшения контакта датчика и кожи. Далее врач водит по животу и на экране появляется изображение, где оценивается состояние кишечника. Проводить исследование прямой кишки можно с наполненным мочевым пузырем. Оценка состояния прямой и сигмовидной кишки проводится в 3 этапа. Сначала исследуют орган с пустым мочевым пузырем, далее после наполнения жидкостью и в конце после опорожнения.
- Эндоректальное УСГ. Выполняется процедура лежа на правом боку. Пациент принимает данное положение, и врач вводит в просвет анального канала специальный датчик. Во время исследования можно почувствовать небольшой дискомфорт, однако в целом процедура безболезненная. При проведении эндоректального УСГ толстого кишечника мочевой пузырь должен быть опорожненным.
Расшифровка результатов: норма и отклонения
С помощью ультрасонографии кишечника врач может выявить патологию на ранней стадии и назначить правильное лечение
Ультрасонография помогает проверить состояние кишки и определить форму, размер и другие показатели. Окончательный диагноз можно поставить только после полного обследования.
Во время проведения ультрасонографии врач может определить следующие параметры:
- Размер и форму органа
- Толщину стенок
- Структуру стенок кишечника
- Длину всех отделах кишечника
- Лимфоузлы
- Также врач может выявить очаги воспаления, аномалии развитии, новообразования и др.
В норме толщина стенок должна составлять не менее 9 мм с четкими контурами. Лимфатические узлы не должны визуализироваться. Просвет кишки должен быть без сужений или расширений.
Если при абдоминальном УСГ количество слоев 2 в стенке, то при проведении ректального исследования можно выявить 5 слоев.
В норме не должны наблюдаться очаги воспаления, пороки развития, рубцы и т.д.
Отклонением от нормы будет являться:
- Наличие абсцессов и гематом
- Паразитарные кисты
- Язвы, дивертикулез
- Неровность стенок, отечность, утолщение или сужение
Больше информации об УЗИ кишечника можно узнать из видео:
Патологии кишечника которые видны при обследовании:
- Если скапливается кишечное содержимое в просвете, наблюдается расширение петель и усиление перистальтики, то это явные признаки энтерита – воспаления тонкой кишки.
- При непроходимости кишечника на УСГ отсутствует перистальтика и просвет кишки расширен. Обычно непроходимость связывают с перитонитом. При данной патологии петли кишечника плотно прижаты друг к другу.
- Если контуры кишечника неровные внутри, стенка утолщена и имеет слабую эхогенность, то это может указывать на язвенный колит. При этом снижена эластичность и в области пораженного участка отсутствует перистальтика.
- Отличительной особенностью ишемического колита является неравномерное утолщение стенки, снижение эхогенности, а также не наблюдается слоистость.
- При болезни Крона в воспалительный процесс затрагивает все слои стенки. Для этой патологии характерно скопление жидкости в просвете и утолщение стенок. Их невозможно различить.
- При воспалении аппендикса, его диаметр увеличивается, а стенки становятся отечными.
- Если толщина стенки кишечника значительно увеличена, наблюдается стеноз и отсутствие слоев, то это может указывать на развитие новообразования.
При диагностировании патологических изменений в ходе проведения ультрасонографии врач может назначить проведение колоноскопии, чтобы определить состояние слизистой. Благодаря этой процедуре можно выявить даже незначительные изменения слизистой оболочки, при необходимости взять пункцию.
После проведения УСГ врач записывает в протокол необходимые сведения и параметры. Заключение выдается в этот же день.
Колоноскопия или УСГ: что лучше
 Выявить заболевания кишечника можно различными методами, но наиболее распространенными являются: ультрасонография и колоноскопия.
Выявить заболевания кишечника можно различными методами, но наиболее распространенными являются: ультрасонография и колоноскопия.
При колоноскопии в задний проход вводят зонд. На нем имеется оптическая камера, которая закреплена в конце гибкой трубки. Благодаря этой процедуре можно выявить онкологию на ранних стадиях. При необходимости можно взять биопсию нужного участка. Эта процедура довольно неприятная и болезненная, поэтому многие пациенты прибегают к другим методам диагностики.
В отличие от УСГ, колоноскопия имеет ряд противопоказаний. Исследование не проводится при простуде, перитоните, ишемическом колите, легочной и сердечной недостаточности, обострении язвенного колита кишечника.
В отличие от колоноскопии, ультрасонография (УСГ) легче переносится пациентами.
При колоноскопии пациент может испытывать позывы к дефекации, неприятные болевые ощущения. При необходимости исследование может проводиться под анестезией. При проведении эндоскопического исследования можно не только найти патологические очаги, но и произвести их коррекцию: удалить полипы, устранить заворот петель и др.
При выборе метода исследования кишечника учитывают жалобы пациента, индивидуальные особенности. Однако более точным и информативным является колоноскопия, особенно при исследовании патологий онкологического характера. Врач-проктолог или гастроэнтеролог выбирает подходящий метод диагностики заболеваний кишечника.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе