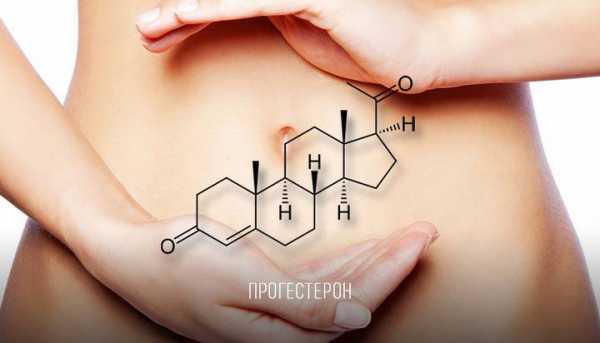
Выщелоченные эритроциты в моче
Выщелоченные эритроциты в моче у ребенка причины симптомы лечение
Наличие эритроцитов (красных кровяных телец) в моче у ребенка в медицине имеет название «гематурия» и в зависимости от их количества и вида (неизменные или выщелоченные) является тревожным симптомом, требующим установления причины их появления и дополнительного комплексного обследования малыша.
Возникновение этого патологического состояния у ребенка указывает на развитие заболеваний мочевыделительной системы или патологии других органов, а также считается одним из признаков неправильного питания малыша, длительного применения некоторых лекарственных препаратов, неадекватных физических нагрузок или ведения неправильного образа жизни в целом.
Нормы
Нормальными показателями общего клинического анализа мочи в педиатрии считается отсутствие красных кровяных телец или наличие единичных эритроцитов в моче у ребенка (до трёх элементов), которые определяются при микроскопическом исследовании осадка мочи.
Норма эритроцитов в моче ребенка после рождения или в первые дни жизни может отличаться — нормальными считаются показатели до 7 элементов, что связано повышенной выработкой эритроцитов во время внутриутробной жизни плода с последующим стремительным распадом эритроцитов плода и заменой плодного на обычный гемоглобин. Часто это состояние сопровождается младенческой физиологической желтухой и мочекислым диатезом (отхождением солей из почек, которые накопились во внутриутробном периоде) и относится к пограничным состояниям новорожденного.
Возможные причины наличия эритроцитов в моче у ребенка
Наиболее распространенными причинами появления гематурии у ребенка считаются следующие.
Заболевания органов мочевыделительной системы: почек, мочеточников, мочевыводящего канала и мочевого пузыря:
- воспалительные заболевания (гломерулонефрит, пиелонефрит, уретрит, цистит);
- болезни, невоспалительного генеза (опухоли, травмы, мочекаменная болезнь, наследственные заболевания);
- туберкулез почек.
Болезни других органов и систем ребенка, вызывающие реактивную гематурию:
- тяжелые вирусные и бактериальные инфекции (грипп, менингококковая инфекция, брюшной тиф, кишечные инфекции);
- гнойные процессы (остеомиелит, обширные абсцессы, сепсис);
- попадание крови в порцию мочи при ректальных кровотечениях или патологических выделениях из влагалища, связанных с воспалительными заболеваниями или гормональными нарушениями.
Другие причины эритроцитов в моче у ребенка:
- неправильное питание;
- чрезмерные физические нагрузки;
- длительный стресс;
- сбор мочи во время месячных у девушек.
Гломерулонефрит является одним из основных заболеваний, которые сопровождаются появлением выщелоченных эритроцитов в моче. При этом происходит поражение клубочков почек в результате прогрессирования аутоиммунного воспаления.
Симптомами заболевания являются слабость, вялость, головная боль, отеки лица и голеней утром, повышение артериального давления. Вместе с гематурией для гломерулонефрита характерно уменьшение количества мочи (олигурия), появление лейкоцитов, цилиндров и почечного эпителия в порции мочи.

Лечение этого серьезного заболевания проводится только в специализированных отделениях с постоянным динамическим наблюдением у нефролога в течение длительного времени даже при отсутствии клинических проявлений и нормализации лабораторных показателей.
При пиелонефрите (инфекционно-воспалительном заболевании чашечек и лоханок почек) происходит диапедез («просачивание») красных кровяных телец в мочу. Для этого заболевания характерны микрогематурия выщелоченными эритроцитами с большим количеством лейкоцитов, цилиндров, почечного эпителия, а иногда и бактерий в моче.
Клиническими проявлениями этой патологии считается боль в поясничной области, повышение температуры (38–39 градусов), слабость, головная боль, нарушения мочеиспускания (боль, частые позывы, недержание мочи).
Лечение этой патологии направлено на устранение возбудителя инфекции (антибактериальная терапия) и воспаления (противовоспалительные и антигистаминные препараты), диуретики, иммуннокорректоры, антиоксиданты.
Воспалительные заболевания мочевыводящей системы характеризуются, прежде всего, наличием неизмененных эритроцитов и лейкоцитов в моче, нарушениями мочеиспускания (жжением, болью, частыми позывами с небольшими порциями мочи), слабостью, вялостью, ознобом, повышением температуры тела (до субфебрильных показателей 37–37,8 градусов). Лечение данных патологий проводится урологом или педиатром, в зависимости от тяжести и течения заболевания, с применением противовоспалительной терапии, спазмолитиков, диуретиков, антигистаминной терапии, антибиотиков, растительных адаптогенов.
Наличие невоспалительных заболеваний мочевыделительной системы: опухоли, травмы, камни почек и мочевыводящих путей и ряд наследственных патологий (синдром Альпорта) требует комплексной диагностики малыша с уточнением диагноза.
Для этих патологий характерны – болевой синдром (в поясничной области, по ходу мочеточников, в нижних отделах живота), дизурические расстройства (задержка мочи или её недержание, учащение мочеиспусканий ночью), головная боль, слабость, недомогание.

Синдром Альпорта встречается достаточно редко и проявляется изменениям в моче (гематурия) с прогрессирующим снижением слуха и поражением глаз.
Лечение проводится только в специализированных стационарах – нефрологом, урологом, онкологом или хирургом.
Реактивная гематурия возникает при тяжелых интоксикациях или воспалительных процессах, которые развиваются в легких, желудочно-кишечном тракте, костях и других органах и системах ребенка при сложных гнойных процессах (абсцессах, остеомиелите, сепсисе), тяжелых вирусных, бактериальных заболеваниях.
Среди других причин развития гематурии наиболее распространенными считаются неправильное питание и значительные нарушения образа жизни (жизнь в состоянии постоянного стресса, чрезмерные физические или трудовые нагрузки), что часто наблюдается у детей из социально-дезадаптированных семей, при бесконтрольном занятии спортом подростами с приемом в пищу энергетиков, гормонов, стимуляторов.
Изменения в моче по типу микрогематурии часто развиваются при несбалансированном питании малыша (чрезмерное присутствие в рационе белковой пищи, цитрусовых, пряных трав, шоколада, красителей и консервантов), приводящие к развитию дисметаболических расстройств, которые проявляются отложением солей в почечных канальцах. Со временем соли выводятся, травмируя слизистую мочеиспускательных путей и вызывая жжение боль и различные нарушения мочеиспускания. Часто именно этот фактор является предрасполагающим к развитию органических заболеваний мочевыделительной системы.
Лечение этой патологии заключается в нормализации питания, введении в рацион овощей, каш, щелочного питья с постоянным контролем анализов мочи и динамическим наблюдением участкового педиатра.
Видимое изменение мочи по типу гематурии может быть обусловлено приемом некоторых лекарственных препаратов (фенолфталеин, рифампицин, витамин В12) или пищевыми продуктами (свекла).
Отклонения от нормы и повышение эритроцитов в моче у ребенка
Отклонения можно разделить на несколько групп в зависимости от количества красных кровяных телец.
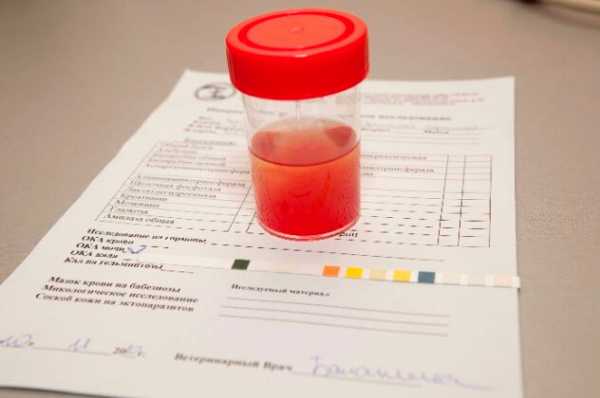
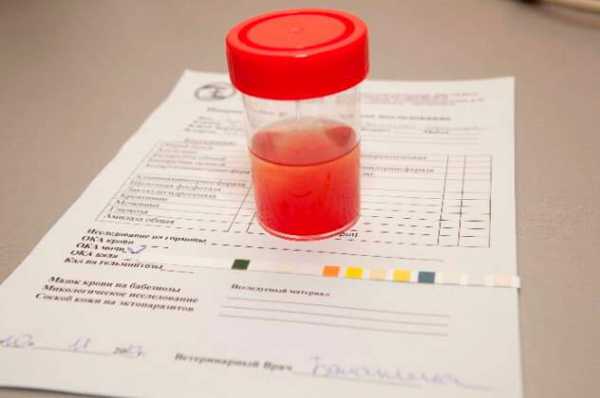
- Наличие в моче эритроцитов от 3 до 20 элементов называется «микрогематурия»: повышенные эритроциты в моче ребенка определяются только при микроскопическом исследовании, цвет мочи при этом не изменяется.
- Увеличение эритроцитов в моче более 20 определяется как «макрогематурия» и моча приобретает бурый цвет («мясных помоев»), а эритроциты при микроскопии занимают «все поле зрения».
- Наличие в осадке мочи от 3 до 5 эритроцитов считается тревожным и малыш нуждается в обследовании для определения причины.
Часто повышенные эритроциты в моче ребенка могут свидетельствовать о проблемах с питанием (употребление в пищу продуктов, содержащих искусственные красители и консерванты, большого количества белковой пищи, цитрусовых, шоколада), постоянных повышенных физических нагрузках и ведении неправильного образа жизни в семье.

А также:
- о скрытом течении опасных почечных заболеваний (гломерулонефрит, нефриты различной этиологии) без клинических проявлений и с минимальными лабораторными признаками или патологии мочевыводящей системы (уретрит, цистит);
- о вялотекущих воспалительных заболеваниях других органов и систем организма, о развитии серьезных патологических состояний.
Опасным признаком в педиатрии считается повышение показателя эритроцитов в моче у ребенка более пяти элементов, поэтому в большинстве случаев лечащий врач назначает дополнительное комплексное обследование малыша:
- УЗИ органов мочевыводящей системы и брюшной полости,
- развернутый анализ крови;
- специальные пробы мочи (по Нечипоренко и Каковскому-Аддисону);
- биохимическое исследование крови;
- консультации узких специалистов.
Важным фактором при определении причины этого патологического симптома имеет вид эритроцитов: неизмененные или измененные (выщелоченные).
Измененные эритроциты в моче у ребенка имеют вид бесцветных дисков и образуются при их длительном нахождении в кислой среде мочи в результате выхода из клеток крови гемоглобина. Их наличие в анализах мочи чаще всего свидетельствует о развитии почечной патологии с поражением гломерул или клубочкового аппарата почек (гломерулонефриты, нефрозы, реже пиелонефрит).
Наличие неизмененных эритроцитов в моче свидетельствует о попадании красных кровяных телец в мочу из нижних отделов мочевыводящей системы: мочеточников, уретры или мочевого пузыря.
Как правильно собирать мочу на анализ
Мочу необходимо собирать утром, в чистую посуду (лучше в специальный контейнер). Перед сбором анализа нужно подмыть ребенка.
Наиболее информативной считается средняя порция мочи, поэтому для анализа желательно собрать именно её (сначала ребенок писает в горшок, потом подставляется контейнер и заключительная порция опять в горшок).
Автор: Cазонова Ольга Ивановна, педиатр
Консультация педиатра-нефролога
Советуем почитать: Бактериурия, или появление в моче ребенка бактерий. Причины и последствия
Наличие эритроцитов (красных кровяных телец) в моче у ребенка в медицине имеет название «гематурия» и в зависимости от их количества и вида (неизменные или выщелоченные) является тревожным симптомом, требующим установления причины их появления и дополнительного комплексного обследования малыша.
Возникновение этого патологического состояния у ребенка указывает на развитие заболеваний мочевыделительной системы или патологии других органов, а также считается одним из признаков неправильного питания малыша, длительного применения некоторых лекарственных препаратов, неадекватных физических нагрузок или ведения неправильного образа жизни в целом.
Нормы
Нормальными показателями общего клинического анализа мочи в педиатрии считается отсутствие красных кровяных телец или наличие единичных эритроцитов в моче у ребенка (до трёх элементов), которые определяются при микроскопическом исследовании осадка мочи.
Норма эритроцитов в моче ребенка после рождения или в первые дни жизни может отличаться — нормальными считаются показатели до 7 элементов, что связано повышенной выработкой эритроцитов во время внутриутробной жизни плода с последующим стремительным распадом эритроцитов плода и заменой плодного на обычный гемоглобин. Часто это состояние сопровождается младенческой физиологической желтухой и мочекислым диатезом (отхождением солей из почек, которые накопились во внутриутробном периоде) и относится к пограничным состояниям новорожденного.
Возможные причины наличия эритроцитов в моче у ребенка
Наиболее распространенными причинами появления гематурии у ребенка считаются следующие.
Заболевания органов мочевыделительной системы: почек, мочеточников, мочевыводящего канала и мочевого пузыря:
- воспалительные заболевания (гломерулонефрит, пиелонефрит, уретрит, цистит);
- болезни, невоспалительного генеза (опухоли, травмы, мочекаменная болезнь, наследственные заболевания);
- туберкулез почек;
Болезни других органов и систем ребенка, вызывающие реактивную гематурию:
- тяжелые вирусные и бактериальные инфекции (грипп, менингококковая инфекция, брюшной тиф, кишечные инфекции);
- гнойные процессы (остеомиелит, обширные абсцессы, сепсис);
- попадание крови в порцию мочи при ректальных кровотечениях или патологических выделениях из влагалища, связанных с воспалительными заболеваниями или гормональными нарушениями;
Другие причины эритроцитов в моче у ребенка:
- неправильное питание;
- чрезмерные физические нагрузки;
- длительный стресс;
- сбор мочи во время месячных у девушек.
Гломерулонефрит является одним из основных заболеваний, которые сопровождаются появлением выщелоченных эритроцитов в моче. При этом происходит поражение клубочков почек в результате прогрессирования аутоиммунного воспаления.
Симптомами заболевания являются слабость, вялость, головная боль, отеки лица и голеней утром, повышение артериального давления. Вместе с гематурией для гломерулонефрита характерно уменьшение количества мочи (олигурия), появление лейкоцитов, цилиндров и почечного эпителия в порции мочи.

Лечение этого серьезного заболевания проводится только в специализированных отделениях с постоянным динамическим наблюдением у нефролога в течение длительного времени даже при отсутствии клинических проявлений и нормализации лабораторных показателей.
При пиелонефрите (инфекционно-воспалительном заболевании чашечек и лоханок почек) происходит диапедез («просачивание») красных кровяных телец в мочу. Для этого заболевания характерны микрогематурия выщелоченными эритроцитами с большим количеством лейкоцитов, цилиндров, почечного эпителия, а иногда и бактерий в моче.
Клиническими проявлениями этой патологии считается боль в поясничной области, повышение температуры (38–39 градусов), слабость, головная боль, нарушения мочеиспускания (боль, частые позывы, недержание мочи).
Лечение этой патологии направлено на устранение возбудителя инфекции (антибактериальная терапия) и воспаления (противовоспалительные и антигистаминные препараты), диуретики, иммуннокорректоры, антиоксиданты.
Воспалительные заболевания мочевыводящей системы характеризуются, прежде всего, наличием неизмененных эритроцитов и лейкоцитов в моче, нарушениями мочеиспускания (жжением, болью, частыми позывами с небольшими порциями мочи), слабостью, вялостью, ознобом, повышением температуры тела (до субфебрильных показателей 37–37,8 градусов). Лечение данных патологий проводится урологом или педиатром, в зависимости от тяжести и течения заболевания, с применением противовоспалительной терапии, спазмолитиков, диуретиков, антигистаминной терапии, антибиотиков, растительных адаптогенов.
Наличие невоспалительных заболеваний мочевыделительной системы: опухоли, травмы, камни почек и мочевыводящих путей и ряд наследственных патологий (синдром Альпорта) требует комплексной диагностики малыша с уточнением диагноза.
Для этих патологий характерны – болевой синдром (в поясничной области, по ходу мочеточников, в нижних отделах живота), дизурические расстройства (задержка мочи или её недержание, учащение мочеиспусканий ночью), головная боль, слабость, недомогание.

Синдром Альпорта встречается достаточно редко и проявляется изменениям в моче (гематурия) с прогрессирующим снижением слуха и поражением глаз.
Лечение проводится только в специализированных стационарах – нефрологом, урологом, онкологом или хирургом.
Реактивная гематурия возникает при тяжелых интоксикациях или воспалительных процессах, которые развиваются в легких, желудочно-кишечном тракте, костях и других органах и системах ребенка при сложных гнойных процессах (абсцессах, остеомиелите, сепсисе), тяжелых вирусных, бактериальных заболеваниях.
Среди других причин развития гематурии наиболее распространенными считаются неправильное питание и значительные нарушения образа жизни (жизнь в состоянии постоянного стресса, чрезмерные физические или трудовые нагрузки), что часто наблюдается у детей из социально-дезадаптированных семей, при бесконтрольном занятии спортом подростами с приемом в пищу энергетиков, гормонов, стимуляторов.
Изменения в моче по типу микрогематурии часто развиваются при несбалансированном питании малыша (чрезмерное присутствие в рационе белковой пищи, цитрусовых, пряных трав, шоколада, красителей и консервантов), приводящие к развитию дисметаболических расстройств, которые проявляются отложением солей в почечных канальцах. Со временем соли выводятся, травмируя слизистую мочеиспускательных путей и вызывая жжение боль и различные нарушения мочеиспускания. Часто именно этот фактор является предрасполагающим к развитию органических заболеваний мочевыделительной системы.
Лечение этой патологии заключается в нормализации питания, введении в рацион овощей, каш, щелочного питья с постоянным контролем анализов мочи и динамическим наблюдением участкового педиатра.
Видимое изменение мочи по типу гематурии может быть обусловлено приемом некоторых лекарственных препаратов (фенолфталеин, рифампицин, витамин В12) или пищевыми продуктами (свекла).
Отклонения от нормы и повышение эритроцитов в моче у ребенка
Отклонения можно разделить на несколько групп в зависимости от количества красных кровяных телец.
- Наличие в моче эритроцитов от 3 до 20 элементов называется «микрогематурия»: повышенные эритроциты в моче ребенка определяются только при микроскопическом исследовании, цвет мочи при этом не изменяется.
- Увеличение эритроцитов в моче более 20 определяется как «макрогематурия» и моча приобретает бурый цвет («мясных помоев»), а эритроциты при микроскопии занимают «все поле зрения».
- Наличие в осадке мочи от 3 до 5 эритроцитов считается тревожным и малыш нуждается в обследовании для определения причины.
Часто повышенные эритроциты в моче ребенка могут свидетельствовать о проблемах с питанием (употребление в пищу продуктов, содержащих искусственные красители и консерванты, большого количества белковой пищи, цитрусовых, шоколада), постоянных повышенных физических нагрузках и ведении неправильного образа жизни в семье.

А также:
- о скрытом течении опасных почечных заболеваний (гломерулонефрит, нефриты различной этиологии) без клинических проявлений и с минимальными лабораторными признаками или патологии мочевыводящей системы (уретрит, цистит);
- о вялотекущих воспалительных заболеваниях других органов и систем организма, о развитии серьезных патологических состояний.
Опасным признаком в педиатрии считается повышение показателя эритроцитов в моче у ребенка более пяти элементов, поэтому в большинстве случаев лечащий врач назначает дополнительное комплексное обследование малыша:
- УЗИ органов мочевыводящей системы и брюшной полости,
- развернутый анализ крови;
- специальные пробы мочи (по Нечипоренко и Каковскому-Аддисону);
- биохимическое исследование крови;
- консультации узких специалистов.
Важным фактором при определении причины этого патологического симптома имеет вид эритроцитов: неизмененные или измененные (выщелоченные).
Измененные эритроциты в моче у ребенка имеют вид бесцветных дисков и образуются при их длительном нахождении в кислой среде мочи в результате выхода из клеток крови гемоглобина. Их наличие в анализах мочи чаще всего свидетельствует о развитии почечной патологии с поражением гломерул или клубочкового аппарата почек (гломерулонефриты, нефрозы, реже пиелонефрит).
Наличие неизмененных эритроцитов в моче свидетельствует о попадании красных кровяных телец в мочу из нижних отделов мочевыводящей системы: мочеточников, уретры или мочевого пузыря.
Как правильно собирать мочу на анализ
Мочу необходимо собирать утром, в чистую посуду (лучше в специальный контейнер). Перед сбором анализа нужно подмыть ребенка.
Наиболее информативной считается средняя порция мочи, поэтому для анализа желательно собрать именно её (сначала ребенок писает в горшок, потом подставляется контейнер и заключительная порция опять в горшок).
Автор: Cазонова Ольга Ивановна, педиатр
Консультация педиатра-нефролога
Советуем почитать: Бактериурия, или появление в моче ребенка бактерий. Причины и последствия
Новости партнеров
Одним из способов определения заболевания человека является анализ мочи. Норма эритроцитов (красных кровяных клеток) в моче здорового ребенка должна быть не выше двух единиц. Если есть какие-то отклонения от нормы, этот процесс называется гематурией (эритроцитурией).
Повышенные эритроциты в моче у ребенка: что это значит
Чаще всего для стандартного обследования назначают простые, самые распространенные анализы. На основании них можно получить важные данные по состоянию здоровья человека.
Медицинские термины для многих людей являются абсолютной загадкой, поэтому давайте сначала попробуем понять, что такое эритроциты в анализе мочи, что означает их допустимая норма, и чем грозит их избыток. В данной статье мы расскажем вам о тонкостях лечения заболеваний, связанных с повышением уровня кровяных телец у малышей и беременных женщин.
О чем говорит наличие эритроцитов в анализе мочи?
Эритроциты выполняют в организме человека функцию обеспечения кислородом все органы и ткани человеческого организма. По какой причине иногда анализы урины показывают там наличие красных кровяных телец? В идеале, ни лейкоциты, ни белок плазмы, ни эритроциты не должны попадать в мочу. Когда кровь очищается почками, они должны задерживаться специальной мембраной. Но если такое случилось, то речь идет о наличии какой-то болезни.
Отклонение от нормы может произойти, например, от сильной перенагрузки организма, от перегрева или стрессовой ситуации. В таком случае необходимо пересдать анализы, чтобы удостовериться в отсутствии заболеваний.
Превышение нормы
Если результаты анализов показали отклонения от нормы и эритроцитов в моче намного больше, чем нужно, такое явление называют гематурией. Происходит это по многим причинам, среди которых можно назвать заболевания органов мочеполовой системы (почки, мочевой пузырь, половые органы).
Самые распространенные болезни – пиелонефрит, камни в почках или опухоли. По внешним признакам мочи превышение нормы эритроцитов определить не просто, хотя возможны случаи, когда из-за них моча становится с розовым или красным оттенком. Это явление называется макрогематурией.
Выщелоченные кровяные тельца
Измененными красные кровяные тельца становятся тогда, когда определенное время они находились в моче и потеряли гемоглобин. Еще такие эритроциты называют выщелоченными. Увидеть в моче такие клетки невооруженным глазом нельзя, но с помощью медицинской увеличительной техники это становится возможным.
Свежие эритроциты
Когда эти клетки еще не успели лишиться гемоглобина, они называются неизмененными или свежими. Их легко можно рассмотреть в лабораторных условиях. В микроскопе они похожи на двояковогнутые красные диски. Это говорит о наличии у человека заболеваний мочевыводящих органов. К ним относится уретрит, цистит. Также анализы могут показать наличие эритроцитов в том случае, если у человека по мочевыводящим протокам движется камень.
Повышенные эритроциты в моче у ребенка: причины
Среди самых распространенных причин, вызывающих гематурию, специалисты называют:
- Попадание инфекции и возникновение воспалительных процессов в мочевыводящей системе;
- Инфекционное заболевание почек (пиелонефрит);
- Уретрит и цистит;
- Заболевание туберкулезом;
- Почечная недостаточность;
- Осложнения после гриппа;
- Болезни ЖКТ;
- Проникновение в организм кишечной палочки;
- Гнойные воспаления (абсцесс, сепсис);
- Нарушение гормонального фона;
- Дефицит в организме человека минералов и витаминов;
- Заболевания ЦНС, стрессовые ситуации, шок, депрессивное состояние;
- Проблемы с органами полой системы.
Заболевания, провоцирующие повышение эритроцитов в урине
Одним из частых заболеваний детей является гломерулонефрит. Анализы мочи при данной болезни показывают наличие выщелоченных красных кровяных телец. Это заболевание проявляется в аутоиммунном поражении тканей почек. Картина данного заболевания такая – иммунная система считает почки инородным телом, попавшим в организм, и поэтому она начинает с ними бороться, постепенно их разрушая.
Симптомы заболевания: чрезмерная слабость, боль в мышцах и суставах, головные боли. С развитием клинической картины, наблюдается нарушение сердечнососудистого ритма, повышение артериального давления. Воспалительный процесс в почках оказывает свое влияние на количество суточной мочи. Оно значительно снижается.
Вылечиться от такого заболевания самостоятельно практически невозможно, да и просто категорически запрещено. Пациентам необходима квалифицированная помощь.
Заболевание пиелонефрит
Основным проявлением заболевания является попадание в мочу красных кровяных телец. Для пиелонефрита характерны следующие проявления: мучительная давящая боль в районе поясничного отдела, воспаление, повышение температуры тела. Кроме этого пациента мучает головная боль, постоянное желание сходить в туалет. Со временем больной уже не может сам контролировать мочеиспускание.
Как упоминалось выше, причина заболевания – инфекция. Чтобы вылечить ребенка от этого тяжелого заболевания, необходимо, прежде всего, уничтожить бактерии. Терапия заключается в приеме необходимых антибиотиков и антигистаминных препаратов. В продолжение всего процесса терапии, нужно поддерживать иммунитет ребенка различными витаминами и препаратами, способствующими укреплению иммунитета.
Проникновение инфекции в мочевыводящие пути
Понять, что в организме малыша происходи воспалительный процесс мочевыводящих путей, можно по следующим симптомам: вялость, недомогание, головная боль, ощущение сильной боли и рези во время мочеиспускания. Частыми проявлениями являются агрессия и злость со стороны ребенка. Со временем у ребенка повышается температура (до 390С), его морозит.
Специалистом, который занимается лечением таких заболеваний, является врач-уролог. В его задачи входит постановка диагноза, и рекомендации по поводу препаратов и курса лечения. Терапия носит противовоспалительный характер.
Наследственный нефрит
Заболевание, которое носит название Синдром Альпорта, является редкой патологией, передающейся по наследству. Кроме наличия эритроцитов в моче, оно вызывает серьезные изменения в организме малыша, которые приводят к потере зрения и слуха.
Осложнений болезни можно избежать, пройдя полное обследование маленького пациента, как только появятся первые симптомы.
Гематурия Реактивная
Этот вид гематурии проявляется при болезнях других систем организма, которые провоцируют реакцию почек на выработку эритроцитов. Это могут быть проблемы с ЖКТ, воспалительные процессы в суставах и костной ткани.
Такое явления как гематурия может появиться в результате сильных нервных расстройств, стрессов, проблемах с психо-эмоциональным состоянием. К группе риска относятся дети, живущие в неблагополучных семьях, где они не получают достаточно внимания и заботы.
Для предотвращения болезни ребенок должен быть под постоянным контролем родителей, а, в случае необходимости, и врачей. Здоровье детей зависит от многих факторов, но прежде всего это нормальное психологическое состояние, хорошее питание, забота родителей.
Повышенные эритроциты в моче у ребенка по Нечипоренко
При первом обращении к специалистам, пациенту рекомендую сдать анализы. Но если общий анализ мочи и крови, показал какие-то отклонения от нормы, часто могут назначить дополнительную сдачу мочи по Нечипоренко.
Такой вид анализа рекомендован в случае превышения эритроцитами и лейкоцитами нормы содержания в урине. При этом все остальные важные компоненты, а именно, сахар, кальций, креатинин, фосфат и другие, находятся в пределах нормы.
Анализ мочи по Нечипоренко предполагает подсчет эритроцитов, находящихся в моче не в поле зрения, как при общем анализе, а в одном миллилитре объема. Это более тщательный анализ, позволяющий получить достоверные данные.
Моча на анализ берется три раза, что дает возможность увидеть наименьшие изменения. Хотя процедура исследования мочи такая же, как и при общем анализе, но в данном случае необходима особая подготовка самого пациента.
Как подготовить пациента к сдаче мочи по Нечипоренко:
- обратить особое внимание на рацион питания. За два дня до сдачи анализа нельзя употреблять много продуктов питания, богатых на белок. Это может спровоцировать неправильные данные исследования;
- когда ребенок принимает мочегонные препараты, за два дня до обследования необходимо отменить эти лекарства. Они способны усиливать фильтрацию, что позволяет вымывать больше клеток и слизи, чем обычно;
- непосредственно перед сбором материала необходимо тщательно вымыть ребенка, чтобы ни лейкоциты, ни слизь не попали в материал исследования;
- на исследование сдается средняя порция мочи, так как первая может содержать лейкоциты или слизь, попавшие туда из-за проблем в воспаленных мочеточниках;
- анализ не проводится в тех случаях, когда незадолго до необходимого срока ребенку делали операцию на почках, или проводили эндоскопическое обследование мочевого пузыря с помощью зонда (цистоскопия). Результаты такого анализа будут неправильными.
При исследовании мочи по Нечипоренко уделяют внимание количеству входящих в состав одного миллилитра урины эритроцитов, лейкоцитов и цилиндров, состоящих из белков слизи и клеток. Нормы показателей здорового малыша: эритроциты – не более 1000, лейкоциты – не более 2000, цилиндры – не более 10.
Исходя из данных исследований, повышенное содержание красных кровяных телец говорит о наличии у ребенка таких заболеваний, как нефрит или гломерулонефрит, развившихся под воздействием токсинов или приема лекарственных препаратов.
Результаты, показывающие повышенное содержание лейкоцитов и достаточное количество эритроцитов, говорят об инфекционно-воспалительных заболеваниях, а именно цистите или пиелонефрите.
Точность результатов анализа в достаточной мере зависит от тщательной подготовки малыша к обследованию.
В идеале, когда ребенок здоров, в его моче не будет превышено содержание эритроцитов. Отсутствие красных кровяных телец – это норма или результат удачно проведенного лечения.
Повышенные эритроциты в моче у грудничка
Пребывая в утробе матери малыш, требует постоянного поступления кислорода. Чтобы достичь нужного эффекта, организм должен вырабатывать эритроцитов больше, чем обычно. Как только ребенок родился, все приходит в норму. В период нормализации количества красных кровяных телец в организме малыша, у него может развиться желтушка.
Допустимо превышение нормы эритроцитов в период после перенесенной простуды или инфекции верхних дыхательных путей. Если анализ показал повышенное содержание этих клеток, то педиатр назначит прием витаминов и пересдачу анализов через определенное время.
Если результаты анализов показали повышенное содержание эритроцитов у мальчиков, стоит обратить внимание на отсутствие такой болезни, как фимоз (затруднение обнажения головки полового члена). Если опасения подтвердятся необходимо посетить уролога.
Многие родители стараются расшифровать результаты исследований с помощью информации, которой достаточно много в интернете. Лучше всего получить разъяснения у специалистов.
Повышенные эритроциты в моче у ребенка: лечение
Если результаты анализов урины показали повышенное количество красных кровяных телец, необходимо заняться лечением ребенка. Но для этого нужно определить, какое заболевание вызвало гематурию. С этой целью сдаются дополнительные анализы, и проводится ультразвуковое исследование.
Если обследование показало наличие болезни почек:
- необходимо соблюдение особой диеты;
- употребление лекарственных препаратов от дальнейшего развития воспалительных процессов;
- применение антибиотиков и мочегонных средств (только по назначению врача);
- снижение количества жидкости, выпиваемой в течение суток.
Если обнаружено заболевание мочевыводящих путей:
- назначают прием антибиотиков;
- в некоторых случаях рекомендована противомикробная инсталляция (введение в мочевыводящие пути или мочевой пузырь определенных медпрепаратов).
Независимо от причин повышенного содержания эритроцитов в крови ребенка, необходимо придерживаться специальной диеты. Врач может порекомендовать снижение количества соли или кислых продуктов. Они способствую образованию солей в организме малыша.
Повышенные эритроциты в моче у ребенка: Комаровский
Анализ мочи у ребенка самый простой способ диагностики, который позволяет выявить наличие той или иной патологии. Иногда в моче у ребенка появляются эритроциты (кровяные тельца). Такое явление в медицине называется гематурией или эритроцитурией. Почему появляются эритроциты в урине и чем это опасно?
Стандартные показатели
Эритроциты переносят кислород и тем самым обеспечивают обмен веществ, другими словами, просто питают клетки. При кровотечениях количество эритроцитов снижается и возникает анемия. Если кровотечение из-за раны, можно остановить с помощью перевязки, то как быть если кровяные тельца теряются с уриной? Гематурия в основном диагностируется у детей.
За процесс фильтрации крови отвечает клубочковый аппарат почек. Кровяные тельца остаются, а жидкость подвергается дополнительной обработке. Когда уровень концентрации урины достигает пика, то жидкость выходит наружу естественным путем. Моча проходит через:
- почечно-лоханочную систему;
- мочеточники;
- мочевой пузырь;
- мочеиспускательный проход.

Эритроциты в моче у ребенка способны возникнуть на любом из этапов ее выведения или в процессе процеживания крови. Почечный фильтр, через который проходят эритроциты имеет отверстие, диаметр которого равен 8 нанометров, а зрелые кровяные тельца значительно превышают данный размер. Поэтому выделяют только две истинные причины, по которым кровяные тельца проникают в урину. Первая — это расширенное отверстие фильтра. Вторая — маленькие размеры телец.
Норма эритроцитов в моче у ребенка составляет от 2 до 4 в окуляре микроскопа (поле зрения). Чтобы определить количество эритроцитов, мочу сперва центрифугируют 7-10 минут до образования осадка. После чего осадок растворяют в небольшом количестве урины и исследуют при помощи микроскопа.
В зависимости от полученных результатов выделяют микро- и макрогематурию. В первом случае количество кровяных телец до 20. Цвет урины при этом остается неизменным. При макрогематурии наблюдается высокий уровень эритроцитов. Урина приобретает красноватый или темно-багровый цвет.
По морфологическим данным различают неизменные и измененные эритроциты. Если при микроскопическом исследовании были выявлены двояковогнутые шары желтого оттенка (изменные), то это означает, что кровь в урину попала из нижних отделов мочевыводящих каналов. Если под микроскопом обнаружены бесцветные диски (неизменные), то это свидетельствует о том, что тельца попали в урину еще в почках.
Причины повышения
Повышенные эритроциты в моче у ребенка, как и у взрослых могут диагностироваться по двум причинам. К первой категории причинных факторов относятся реактивные состояния, которые сопровождаются увеличением размера диаметра почечного фильтра. Как правило, реактивные состояния сопровождаются симптомами интоксикации (рвотой, тошнотой, слабостью). К ним относятся:
- тиф, кишечные инфекции, менингит;
- вирусные инфекции (грипп, ОРВИ);
- отравление токсическими веществами.
Эритроциты в урине повышаются после физических упражнений или длительной ходьбы. Такое состояние называется «маршевой гематурией». Она не опасна и в течение суток самостоятельно исчезает.

Ко второй группе причин относятся заболевания мочевыводящих каналов, а именно:
- гломерулонефрит;
- пиелонефрит;
- мочекаменная болезнь;
- цистит;
- уретрит.
Гломерулонефрит представляет собой инфекционно-аллергическое заболевание почек, при котором патологический процесс затрагивает почечные клубочки (гломерулы). При таком заболевании в урине у ребенка повышаются не только эритроциты, но и цилиндры с белками. Развивается гломерулонефрит на фоне аутоиммунных воспалений. Распознать болезнь можно по слабости, вялости, отечности лица, повышенном АД.
Пиелонефрит — заболевание инфекционно-воспалительного характера. Патологический процесс затрагивает почечные чашечки и лоханки. При пиелонефрите наблюдается микрогематурия. В осадке мочи также наблюдаются цилиндры, лейкоциты и бактерии. Симптомами патологии является слабость, частые позывы к опорожнению пузыря, недержание мочи, высокая температура. Лечение пиелонефрита направлено на купирование возбудителя. Врачи назначают антибиотики, противовоспалительные и мочегонные средства, антиоксиданты.
Мочекаменная болезнь редко диагностируется у детей. При мочекаменной болезни тельца проникают в урину на любом этапе ее выведения или в процессе фильтрации крови. Клинические симптомы мочекаменной болезни: высокая температура тела, болевые ощущения в пояснице, жжение и резь над лобком, почечная колика, помутнение мочи.
Цистит — воспаление слизистой мочевого пузыря. Из-за воспаления кровяные тельца просачиваются со слизистой в мочу. При цистите ребенок может жаловаться на боль при опорожнении мочевого пузыря, боль в надлобковой части. При тяжелом течении наблюдается тошнота, рвота и помутнение мочи.
Уретрит представляет собой поражение слизистой мочеиспускательного прохода. Кровяные тельца в урине неизменные. Появление эритроцитов в урине сопровождается резью и болью при опорожнении мочевого пузыря. Без лечения из мочеиспускательного канала могут появиться гнойные или слизисто-гнойные выделения с неприятным запахом.
Другие причины
Привести к повышению уровня эритроцитов в урине способны невоспалительные процессы в мочеполовой системе (опухоли, травмы). При росте опухоль прорастается в ткани мочеиспускательной системы и тем самым разрушает кровеносные сосуды. В результате этого в моче появляются эритроциты. Чаще всего это макрогематурия. От степени поражения эритроциты бывают измененными или неизмененными.
Одной из причин гематурии являются травмы. Целостность почечных тканей или пузыря нарушается. Кровеносные сосуды разрываются, и кровь проникает в урину. При травмах ребенок испытывает сильную боль в месте повреждения.
Причиной эритроцитурии выступают бактерии, вирусы, паразиты, токсины, которые оказывают негативное влияние на почки. К подобным заболеваниям можно отнести сепсис, гнойные заболевания, остеомиелит, болезни ЖКТ.
Чтобы определить количество кровяных телец в моче, можно провести экспресс-тест дома. Для этого нужно купить тест в аптеке. Соберите среднюю порцию мочи в стерильный контейнер, опустите тест-полоску. Спустя 2 минуты проявятся результаты. Сверить данные нужно с показателями, указанными во вкладыше. Если результат показал отклонение от нормы, то нужно сдать общий анализ мочи и крови, пройти УЗИ и цистографию органов мочеполовой системы.
Программа обследования
Если повышены эритроциты в моче у ребенка, то врачи назначают программу обследования, которая позволит оценить состояние малыша. Чтобы определить причину, почему кровяные клетки попали в мочу, рекомендуется провести:
- ультразвуковое сканирование;
- допплерографию;
- биохимический анализ крови.
В качестве дополнительных обследований определяются аутоиммунные маркеры и стрептококки в дыхательных путях.

При неизменных эритроцитах причина скрывается в поражении мочевого пузыря, мочеточниках и уретре. Информативным является ультразвуковое обследование. Врачи определяют клеточное соотношение в мочевом осадке эритроцитов и лейкоцитов. Если наблюдается соотношение 1:1, то это свидетельствует о наличии воспалительных процессов в нижних отделах.
При обнаружении отклонений от нормы назначается лечение. Показан прием противовоспалительных и мочегонных препаратов, а также антибиотиков и антиоксидантов. Для нормализации работы почек назначается специальная диета. Из рациона исключаются тяжелые гарниры. Полезными считаются крупы, молочные продукты, овощи и фрукты. Ограничить придется употребление солесодержащих продуктов. Порции должны быть небольшими. Прием пищи должен состоять из 5-6 трапез.
Лечение гематурии можно проводить в домашних условиях при помощи народных средств. Хорошо себя зарекомендовала корень барбариса. Залейте его 200 мл воды. Поставьте емкость на плиту и доведите содержимое до кипения. Убавьте огонь и проварите 15 минут. Пейте отвар 3 раза в день по 1/3 стакана.
Эффективным является средство на основе ежевики и красного вина. Залейте 15 г. корней ежевики 200 мл красного вина. Доведите отвар до кипения. Готовый напиток остудите и принимайте в течение дня небольшими порциями.
Самолечение гематурии недопустимо. Приступать к лечению можно только после постановки диагноза и выявления первопричины. Способ лечения и продолжительность терапии зависит от возраста ребенка и степени тяжести патологии.
Если на бланке результатов анализов мама замечает повышенные эритроциты в моче у ребенка, она часто начинает паниковать, требовать консультаций у лучших специалистов. Да, это тревожный показатель, но впадать в отчаяние не надо. Причину может установить и обычный врач вашей поликлиники, если же у него возникнут сомнения, педиатр сам порекомендует вам, где и как лучше пройти дополнительные обследования.

Каким должен быть анализ здорового ребенка
Если в результате анализа эритроциты не обнаружены или их не больше 3, можете быть спокойны – все нормально. При появлении в моче у детей красных кровяных телец следует насторожиться. Результат от 3 до 5 единиц считается пограничным состоянием – возможно, педиатр предложит повторить обследование через несколько дней. Когда клеток много, времени терять нельзя, нужно срочно выяснять причину патологии.
Исключение составляют новорожденные в первые дни жизни. Пока плод находился в животе у мамы, происходила усиленная выработка красных кровяных телец. После появления младенца на свет меняется качество гемоглобина, излишек клеток распадается и утилизируется. В этот период может наблюдаться желтуха, изменение показателей анализов. Врачи допускают норму эритроцитов в моче у ребенка после рождения до 7 единиц.

Причины плохого результата анализа
Не всегда эритроциты в моче указывают на серьезное заболевание. Иногда в такой ситуации виноваты сами родители. Если никаких патологий не обнаружено, присмотритесь к образу жизни малыша. Плохой анализ может быть в результате:
- сильного стресса;
- неправильного питания;
- непосильных физических нагрузок;
- приема некоторых лекарств.
Совет
Если у девочки уже начались менструации, не сдавайте кровь в эти дни. При необходимости экстренного проведения обследования сообщите о состоянии дочери лечащему врачу или лаборанту.
При плохих показателях, если врач исключает бытовые причины, он устанавливает диагноз. Часто для этого требуются дополнительные обследования или консультации специалистов.
Появление эритроцитов в моче вызывают разные патологии:
- органические, инфекционные или воспалительные заболевания мочевыделительных органов;
- инфекционные болезни в других системах;
- процессы с выделением гноя;
- гинекологические кровотечения при заболеваниях матки или влагалища.
Правильно установить причины появления крови в моче помогут и другие симптомы. Вспомните, как изменилось состояние ребенка: стал ли он капризным или менее активным, жаловался ли на боль, как кушал. Обязательно запишите все свои наблюдения, чтобы при беседе с врачом не упустить ни одной мелочи. Не забудьте измерить температуру несколько раз в день.

Расшифровка результатов
В зависимости от количества и формы эритроцитов результаты анализа делятся на несколько групп. Если в бланке вы увидели число от 3 до 20, изменения не слишком велики. На глаз моча имеет обычный цвет, патологию может выявить только лабораторное исследование. Когда показатель превышает 20 единиц, лаборант отмечает, что красные кровяные тельца покрывают все поле зрения, а визуально вы увидите выделения бурого цвета.
Совет
Увидев в горшке жидкость красного цвета, не паникуйте, а вспомните, что ел ваш малыш. Некоторые продукты, особенно свекла, придают моче необычную окраску, к крови этот цвет не имеет никакого отношения.
Обратите внимание, клетки какого вида указаны в результате. Если кровяные тельца не имеют окраски, значит, они долго находились в моче и потеряли гемоглобин. Такая окраска чаще всего свидетельствует о проблемах с почками. Эти эритроциты называются измененными, или выщелоченными. Также в моче могут присутствовать сморщенные или увеличенные красные кровяные тельца. Их появление свидетельствует о том, что плотность выделяемой жидкости слишком высокая или низкая.
Если в моче присутствуют неизмененные красные кровяные тельца, то они попали в выделения из мочевого пузыря, мочеиспускательного канала или мочеточников. Такие эритроциты имеют вид двояковогнутых дисков и желтую окраску. У мальчиков грудного возраста подобное явление может проявиться при развитии и открытии головки полового члена.
Болезни выделительной системы
В первую очередь врач обследует состояние органов выделительной системы: почек, мочеточников, мочевого пузыря, мочевыделительного канала. Кровь может попасть на любом этапе образования и передвижения выделяемой жидкости.
Перечислим основные болезни этих органов.
- Гломерулонефрит. Поражение клубочков почек, сопровождающееся выделением с мочой выщелоченных эритроцитов. Кроме этого наблюдается слабость, отеки, головная боль, по утрам повышается давление.
- Пиелонефрит. Воспаление почечных лоханок и чашечек. Вместе с выщелоченными эритроцитами в моче много лейкоцитов, почечного эпителия и цилиндров. Кроме того, возникают нарушения мочеиспускания, высокая температура, боли в пояснице.
- Воспаления в мочевом пузыре и мочевыводящем канале. В моче неизмененные эритроциты и лейкоциты, проблемы с мочеиспусканием, температура повышена, но не переходит за границу 38⁰.
- Органические патологии без воспалительного процесса: камни в почках, опухоли, травмы. Возникают боли в области места повреждения, ухудшение общего самочувствие, нарушение мочеиспускания.
- Синдром Альпорта. Редкое наследственное заболевание. Кроме плохих результатов анализов наблюдается постепенное ухудшение зрения и слуха.
В зависимости от диагноза врач назначит лечение. При воспалительных явлениях проводится терапия поврежденного органа, при наличии инфекции прописываются антибиотики. Если обнаружены опухоли, камни, может потребоваться хирургическое вмешательство. В сложных случаях, или когда эритроциты повышаются до значительных пределов, врач направляет пациента на консультацию к другим специалистам или в специализированный медицинский центр.

Другие причины появления крови в моче
Может быть и такое, что с мочевыводящей системой у ребенка все в порядке, а плохие результаты анализов указывают на проблемы с другими органами. У девочек эритроциты могут обнаружиться при гинекологических заболеваниях или кровотечениях. Гнойники, сепсис, остеомиелит, тяжелые инфекционные заболевания также могут вызвать выделение красных кровяных телец.
Если в семье жизнь проходит в вечных ссорах и громких скандалах, малыш испытывает постоянный сильный стресс. У подростков такие ситуации могут возникнуть, когда он не находит понимания у сверстников, становится изгоем, «козлом отпущения». Мальчики, а иногда и девочки, стремятся нарастить мускулатуру, много времени проводят в тренажерных залах, устанавливая для себя непосильные нагрузки. Иногда в ход идет допинг, энергетики, гормоны. Обратите внимание на образ жизни и душевное состояние ребенка, возможно, эритроциты повышены по бытовым причинам.
При неправильном питании детей в почечных канальцах откладываются соли. Они выходят с мочой, травмируя ткани на своем пути. Ребенок чувствует боль, а клинические обследования показывают наличие эритроцитов. Если не сбалансировать рацион малыша, со временем могут развиться хронические патологии.
К таким результатам приводит избыток некоторых продуктов:
- пряностей;
- шоколада;
- цитрусов;
- соли;
- кислот;
- белковых продуктов;
- продуктов с большим содержанием красителей, консервантов и других химических компонентов.
Лечение в подобных случаях зависит от причины плохих результатов. Если виной неправильный образ жизни или рацион, решайте проблемы в своей семье. В случае, когда врач обнаружил гнойное или инфекционное заболевание, нужно лечить основной недуг. Просто уничтожать эритроциты при появлении их у ребенка в моче нет смысла: это не болезнь, а сигнал, что в организме что-то не в порядке.
Как правильно сдавать анализы
Посуда для сбора мочи должна быть чистой. Лучше приобрести специальный контейнер или взять в лаборатории правильно обработанную емкость. Верные результаты покажет только первая утренняя порция. Вам нужно собрать среднюю часть всего выделения. Пусть проснувшийся малыш начнет писать в горшок, затем соберите жидкость в специальный сосуд, а последние капли должны отправиться в канализацию.
Ребенка нужно тщательно подмыть, проверить, нет ли на половых органах ранок, из которых в мочу может попасть кровь. Грудничкам после гигиенических процедур нужно приклеить мочеприемник, приобретенный в аптеке, а затем перелить собранный материал в специальный контейнер. Помните, что любая посторонняя примесь повлияет на показатели и результат окажется недостоверным.
Если показатели нельзя назвать нормальными, следует немедленно проконсультироваться с педиатром. Результаты анализов помогут врачу оценить состояние здоровья малыша. Маме желательно понимать, что обозначают цифры в каждой графе, но ставить диагноз самостоятельно нельзя. Вы можете начать лечить малыша от воспаления, когда проблема требует хирургического вмешательства, отравите детский организм ненужными лекарствами и упустите время. Доверяйте медикам, сотрудничайте с ними, и здоровье сына или дочери будет в полном порядке.
Одним из способов определения заболевания человека является анализ мочи. Норма эритроцитов (красных кровяных клеток) в моче здорового ребенка должна быть не выше двух единиц. Если есть какие-то отклонения от нормы, этот процесс называется гематурией (эритроцитурией).
Повышенные эритроциты в моче у ребенка: что это значит
Чаще всего для стандартного обследования назначают простые, самые распространенные анализы. На основании них можно получить важные данные по состоянию здоровья человека.
Медицинские термины для многих людей являются абсолютной загадкой, поэтому давайте сначала попробуем понять, что такое эритроциты в анализе мочи, что означает их допустимая норма, и чем грозит их избыток. В данной статье мы расскажем вам о тонкостях лечения заболеваний, связанных с повышением уровня кровяных телец у малышей и беременных женщин.
О чем говорит наличие эритроцитов в анализе мочи?
Эритроциты выполняют в организме человека функцию обеспечения кислородом все органы и ткани человеческого организма. По какой причине иногда анализы урины показывают там наличие красных кровяных телец? В идеале, ни лейкоциты, ни белок плазмы, ни эритроциты не должны попадать в мочу. Когда кровь очищается почками, они должны задерживаться специальной мембраной. Но если такое случилось, то речь идет о наличии какой-то болезни.
Отклонение от нормы может произойти, например, от сильной перенагрузки организма, от перегрева или стрессовой ситуации. В таком случае необходимо пересдать анализы, чтобы удостовериться в отсутствии заболеваний.
Превышение нормы
Если результаты анализов показали отклонения от нормы и эритроцитов в моче намного больше, чем нужно, такое явление называют гематурией. Происходит это по многим причинам, среди которых можно назвать заболевания органов мочеполовой системы (почки, мочевой пузырь, половые органы).
Самые распространенные болезни – пиелонефрит, камни в почках или опухоли. По внешним признакам мочи превышение нормы эритроцитов определить не просто, хотя возможны случаи, когда из-за них моча становится с розовым или красным оттенком. Это явление называется макрогематурией.
Выщелоченные кровяные тельца
Измененными красные кровяные тельца становятся тогда, когда определенное время они находились в моче и потеряли гемоглобин. Еще такие эритроциты называют выщелоченными. Увидеть в моче такие клетки невооруженным глазом нельзя, но с помощью медицинской увеличительной техники это становится возможным.
Свежие эритроциты
Когда эти клетки еще не успели лишиться гемоглобина, они называются неизмененными или свежими. Их легко можно рассмотреть в лабораторных условиях. В микроскопе они похожи на двояковогнутые красные диски. Это говорит о наличии у человека заболеваний мочевыводящих органов. К ним относится уретрит, цистит. Также анализы могут показать наличие эритроцитов в том случае, если у человека по мочевыводящим протокам движется камень.
Повышенные эритроциты в моче у ребенка: причины
Среди самых распространенных причин, вызывающих гематурию, специалисты называют:
- Попадание инфекции и возникновение воспалительных процессов в мочевыводящей системе;
- Инфекционное заболевание почек (пиелонефрит);
- Уретрит и цистит;
- Заболевание туберкулезом;
- Почечная недостаточность;
- Осложнения после гриппа;
- Болезни ЖКТ;
- Проникновение в организм кишечной палочки;
- Гнойные воспаления (абсцесс, сепсис);
- Нарушение гормонального фона;
- Дефицит в организме человека минералов и витаминов;
- Заболевания ЦНС, стрессовые ситуации, шок, депрессивное состояние;
- Проблемы с органами полой системы.
Заболевания, провоцирующие повышение эритроцитов в урине
Одним из частых заболеваний детей является гломерулонефрит. Анализы мочи при данной болезни показывают наличие выщелоченных красных кровяных телец. Это заболевание проявляется в аутоиммунном поражении тканей почек. Картина данного заболевания такая – иммунная система считает почки инородным телом, попавшим в организм, и поэтому она начинает с ними бороться, постепенно их разрушая.
Симптомы заболевания: чрезмерная слабость, боль в мышцах и суставах, головные боли. С развитием клинической картины, наблюдается нарушение сердечнососудистого ритма, повышение артериального давления. Воспалительный процесс в почках оказывает свое влияние на количество суточной мочи. Оно значительно снижается.
Вылечиться от такого заболевания самостоятельно практически невозможно, да и просто категорически запрещено. Пациентам необходима квалифицированная помощь.
Заболевание пиелонефрит
Основным проявлением заболевания является попадание в мочу красных кровяных телец. Для пиелонефрита характерны следующие проявления: мучительная давящая боль в районе поясничного отдела, воспаление, повышение температуры тела. Кроме этого пациента мучает головная боль, постоянное желание сходить в туалет. Со временем больной уже не может сам контролировать мочеиспускание.
Как упоминалось выше, причина заболевания – инфекция. Чтобы вылечить ребенка от этого тяжелого заболевания, необходимо, прежде всего, уничтожить бактерии. Терапия заключается в приеме необходимых антибиотиков и антигистаминных препаратов. В продолжение всего процесса терапии, нужно поддерживать иммунитет ребенка различными витаминами и препаратами, способствующими укреплению иммунитета.
Проникновение инфекции в мочевыводящие пути
Понять, что в организме малыша происходи воспалительный процесс мочевыводящих путей, можно по следующим симптомам: вялость, недомогание, головная боль, ощущение сильной боли и рези во время мочеиспускания. Частыми проявлениями являются агрессия и злость со стороны ребенка. Со временем у ребенка повышается температура (до 390С), его морозит.
Специалистом, который занимается лечением таких заболеваний, является врач-уролог. В его задачи входит постановка диагноза, и рекомендации по поводу препаратов и курса лечения. Терапия носит противовоспалительный характер.
Наследственный нефрит
Заболевание, которое носит название Синдром Альпорта, является редкой патологией, передающейся по наследству. Кроме наличия эритроцитов в моче, оно вызывает серьезные изменения в организме малыша, которые приводят к потере зрения и слуха.
Осложнений болезни можно избежать, пройдя полное обследование маленького пациента, как только появятся первые симптомы.
Гематурия Реактивная
Этот вид гематурии проявляется при болезнях других систем организма, которые провоцируют реакцию почек на выработку эритроцитов. Это могут быть проблемы с ЖКТ, воспалительные процессы в суставах и костной ткани.
Такое явления как гематурия может появиться в результате сильных нервных расстройств, стрессов, проблемах с психо-эмоциональным состоянием. К группе риска относятся дети, живущие в неблагополучных семьях, где они не получают достаточно внимания и заботы.
Для предотвращения болезни ребенок должен быть под постоянным контролем родителей, а, в случае необходимости, и врачей. Здоровье детей зависит от многих факторов, но прежде всего это нормальное психологическое состояние, хорошее питание, забота родителей.
Повышенные эритроциты в моче у ребенка по Нечипоренко
При первом обращении к специалистам, пациенту рекомендую сдать анализы. Но если общий анализ мочи и крови, показал какие-то отклонения от нормы, часто могут назначить дополнительную сдачу мочи по Нечипоренко.
Такой вид анализа рекомендован в случае превышения эритроцитами и лейкоцитами нормы содержания в урине. При этом все остальные важные компоненты, а именно, сахар, кальций, креатинин, фосфат и другие, находятся в пределах нормы.
Анализ мочи по Нечипоренко предполагает подсчет эритроцитов, находящихся в моче не в поле зрения, как при общем анализе, а в одном миллилитре объема. Это более тщательный анализ, позволяющий получить достоверные данные.
Моча на анализ берется три раза, что дает возможность увидеть наименьшие изменения. Хотя процедура исследования мочи такая же, как и при общем анализе, но в данном случае необходима особая подготовка самого пациента.
Как подготовить пациента к сдаче мочи по Нечипоренко:
- обратить особое внимание на рацион питания. За два дня до сдачи анализа нельзя употреблять много продуктов питания, богатых на белок. Это может спровоцировать неправильные данные исследования;
- когда ребенок принимает мочегонные препараты, за два дня до обследования необходимо отменить эти лекарства. Они способны усиливать фильтрацию, что позволяет вымывать больше клеток и слизи, чем обычно;
- непосредственно перед сбором материала необходимо тщательно вымыть ребенка, чтобы ни лейкоциты, ни слизь не попали в материал исследования;
- на исследование сдается средняя порция мочи, так как первая может содержать лейкоциты или слизь, попавшие туда из-за проблем в воспаленных мочеточниках;
- анализ не проводится в тех случаях, когда незадолго до необходимого срока ребенку делали операцию на почках, или проводили эндоскопическое обследование мочевого пузыря с помощью зонда (цистоскопия). Результаты такого анализа будут неправильными.
При исследовании мочи по Нечипоренко уделяют внимание количеству входящих в состав одного миллилитра урины эритроцитов, лейкоцитов и цилиндров, состоящих из белков слизи и клеток. Нормы показателей здорового малыша: эритроциты – не более 1000, лейкоциты – не более 2000, цилиндры – не более 10.
Исходя из данных исследований, повышенное содержание красных кровяных телец говорит о наличии у ребенка таких заболеваний, как нефрит или гломерулонефрит, развившихся под воздействием токсинов или приема лекарственных препаратов.
Результаты, показывающие повышенное содержание лейкоцитов и достаточное количество эритроцитов, говорят об инфекционно-воспалительных заболеваниях, а именно цистите или пиелонефрите.
Точность результатов анализа в достаточной мере зависит от тщательной подготовки малыша к обследованию.
В идеале, когда ребенок здоров, в его моче не будет превышено содержание эритроцитов. Отсутствие красных кровяных телец – это норма или результат удачно проведенного лечения.
Повышенные эритроциты в моче у грудничка
Пребывая в утробе матери малыш, требует постоянного поступления кислорода. Чтобы достичь нужного эффекта, организм должен вырабатывать эритроцитов больше, чем обычно. Как только ребенок родился, все приходит в норму. В период нормализации количества красных кровяных телец в организме малыша, у него может развиться желтушка.
Допустимо превышение нормы эритроцитов в период после перенесенной простуды или инфекции верхних дыхательных путей. Если анализ показал повышенное содержание этих клеток, то педиатр назначит прием витаминов и пересдачу анализов через определенное время.
Если результаты анализов показали повышенное содержание эритроцитов у мальчиков, стоит обратить внимание на отсутствие такой болезни, как фимоз (затруднение обнажения головки полового члена). Если опасения подтвердятся необходимо посетить уролога.
Многие родители стараются расшифровать результаты исследований с помощью информации, которой достаточно много в интернете. Лучше всего получить разъяснения у специалистов.
Повышенные эритроциты в моче у ребенка: лечение
Если результаты анализов урины показали повышенное количество красных кровяных телец, необходимо заняться лечением ребенка. Но для этого нужно определить, какое заболевание вызвало гематурию. С этой целью сдаются дополнительные анализы, и проводится ультразвуковое исследование.
Если обследование показало наличие болезни почек:
- необходимо соблюдение особой диеты;
- употребление лекарственных препаратов от дальнейшего развития воспалительных процессов;
- применение антибиотиков и мочегонных средств (только по назначению врача);
- снижение количества жидкости, выпиваемой в течение суток.
Если обнаружено заболевание мочевыводящих путей:
- назначают прием антибиотиков;
- в некоторых случаях рекомендована противомикробная инсталляция (введение в мочевыводящие пути или мочевой пузырь определенных медпрепаратов).
Независимо от причин повышенного содержания эритроцитов в крови ребенка, необходимо придерживаться специальной диеты. Врач может порекомендовать снижение количества соли или кислых продуктов. Они способствую образованию солей в организме малыша.
Повышенные эритроциты в моче у ребенка: Комаровский
Гематурия у маленьких детей – опасный симптом, указывающий на нарушение работы мочевыделительной системы, внутреннее кровотечение или плохую свертываемость крови. При нормальном состоянии здоровья эритроциты в моче у ребенка отсутствуют либо содержатся в малых количествах. Поэтому при изменении цвета и состава урины следует быстрее показать малыша врачу для проведения комплексного обследования.
Допустимые нормы по эритроцитам в моче
У здоровых детей допускается 2–4 эритроцита в поле зрения. У новорожденного младенца и грудничка до года этот показатель может составлять не более 7 единиц. Это связано с увеличенной выработкой эритроцитов в период внутриутробного развития ребенка. После рождения плодные кровяные тельца быстро распадаются и замещаются обычными. Это сопровождается механической желтухой и повышением кислотности мочи.

В норме кровяные клетки в урине не обнаруживаются. Но допустимое количество эритроцитов в детской моче установлено и зависит от возраста малыша.
Таблица допустимого содержания красных кровяных клеток в урине детей.
| Возраст | Количество эритроцитов в поле зрения (шт) |
| Новорожденный | 0-7 |
| 1 год | 0-5 |
| 2 года | девочки 0-3; мальчики 0-1 |
Таблица показывает количество эритроцитов, возрастные колебания уровня кровяных телец в моче. Референсные значения в разных лабораториях отличаются, но предельные показатели обычно указываются в бланке направления.
Кровь фильтруется почечными клубочками, и по мере ее очищения из организма вместе с мочой удаляются продукты распада. Жидкость проходит через почки, мочеточники, мочевой пузырь, уретру и может попасть в урину на любом из этих этапов.
При лабораторном исследовании чаще всего обнаруживаются измененные (выщелоченные) эритроциты, в них не содержится гемоглобин, структура и цвет телец изменены. Выявление такой формы указывает на то, что клетки попали в мочу еще в почках, на них подействовала мочевая кислота. Неизмененные эритроциты имеют форму двояковогнутых дисков желтого цвета.
Неизмененные эритроциты проникают мочу ребенка из нижних отделов мочевыделительной системы.
У детей диагностируется микро- и макрогематурия. В первом случае обнаруживается более 3, но менее 20 эритроцитов в поле зрения. При этом цвет мочи не изменен. Если моча становится красноватой, эритроцитов более 20 шт или они покрывают все поле зрения, говорят о макрогематурии. Она развивается при острых воспалительных патологиях почек, злокачественных опухолях, после механических травм брюшной полости.
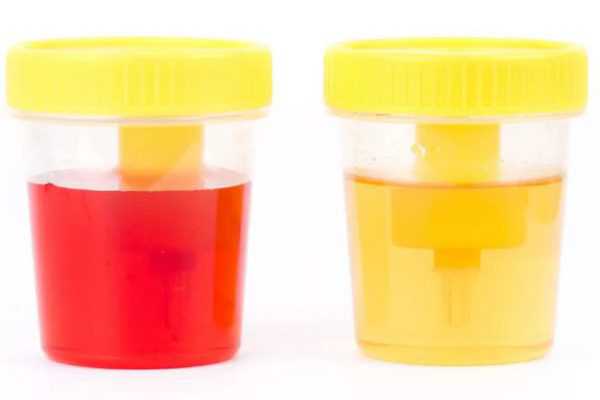
Причины гематурии
Основные причины гематурии у детей:
- пиелонефрит, гломерулонефрит, цистит, уретрит;
- врожденные аномалии развития мочевыделительной системы;
- туберкулез почек;
- сепсис;
- раковые опухоли почек, мочевого пузыря;
- остеомиелит;
- травмы брюшной полости;
- тромбоз почечной вены;
- лечение сульфаниламидами;
- болезнь Берже;
- синдром Альпорта;
- IgA нефропатия;
- наследственный нефрит;
- несбалансированное питание;
- шистоматоз;
- предельные физические нагрузки;
- вирусные, бактериальные инфекции тяжелой формы.
Может диагностироваться доброкачественная семейная гематурия у детей. Это генетическая патология, наследуемая по аутосомно-доминантному типу. Периодически появляется белок и кровь в моче у ребенка. Чаще всего изменения наблюдаются после перенесенных заболеваний верхних дыхательных путей.
Наследственная эритроцитурия не требует специального лечения, но дети должны наблюдаться у врача и проходить профилактическое обследование.
У новорожденной девочки или мальчика кровь и слизь во время мочеиспускания может обнаруживаться в первые недели жизни. Такие признаки означают, что организм адаптируется к внешним условиям. Во время транзиторного периода происходит физиологическая потеря массы тела, понижается или повышается температура, образуется кожная сыпь, иногда возникают симптомы желтухи, дисбактериоза, изменения функции почек.
Методы диагностики
Повышение эритроцитов в моче у ребенка может указывать на патологию, поэтому чтобы выяснить точную причину, проводят дополнительные исследования. Оценивают работу почек по результатам УЗИ брюшной полости. При осмотре мочеточников внутривенно вводят контрастное вещество, после этого выполняют рентгенографию.
Чтобы исключить почечную недостаточность, назначают лабораторные анализы, проверяют, в каком объеме содержится креатинин, белок, кальций, фосфаты, мочевая кислота в крови. Дополнительно требуется развернутое исследование плазмы, коагулограмма, скрининг на СКА, определение концентрации тромбоцитов.
При бактериальных инфекциях проводят микроскопию осадка, бакпосев мочи и крови на питательные среды.
Если гематурия вызвана нарушением работы почек, моча имеет солевой осадок, слизь, белок, необходимо сдать анализ урины по Зимницкому, Нечипоренко, Каковскому-Аддис. По результатам проб оценивают концентрацию урины, уровень лейкоцитов, суточный диурез. При подозрении на генетическое заболевание у новорожденного проверяют содержание антинуклеарных тел, а также исследуют материнскую мочу на наличие крови.
Если у ребенка в моче много эритроцитов, появляется слизь и другие патологические компоненты, повышается артериальное давление, снижается функционирование почек, показано проведение биопсии или компьютерная томография.
Лечение эритроцитурии
Терапию назначают с учетом причины, вызвавшей появление эритроцитов в составе урины. При нефритах, почечной недостаточности, нефрокальцинозе ребенка наблюдает нефролог. Инфекционные заболевания мочевыделительной системы лечат антибиотиками, иммуномодуляторами, витаминами, препаратами кальция. Рекомендуется соблюдать постельный режим и придерживаться низкобелковой диеты (стол №7). Ограничивают также употребление жидкости, поваренной соли, острых и соленых блюд.
При отеках назначают диуретики, чаи с мочегонным действием.
Хирургическое вмешательство требуется при образовании камней, опухолей, кист в почках или мочевом пузыре, травмах малого таза. Туберкулез лечат в диспансерах противотуберкулезными средствами, антибиотиками. Курс терапии длительный, составляет от 6 до 12 месяцев.
Когда эритроциты в моче у ребенка появляются после интенсивных физических нагрузок, приема некоторых медикаментов, специального лечения не требуется. Обычно после устранения раздражающего фактора состав урины нормализуется в течение 3–7 дней, ускоряется процесс восстановления при обильном питье.
У маленького ребенка или подростка с бессимптомной гематурией ежегодно проверяют мочевую кислоту в крови, уровень креатинина, измеряют АД. Повторять анализ мочи и крови нужно каждые 3 месяца. Если измененные кровяные тельца сохраняются в урине более 1 года, требуется проведение повторного обследования.
Если обнаружены эритроциты в анализе мочи
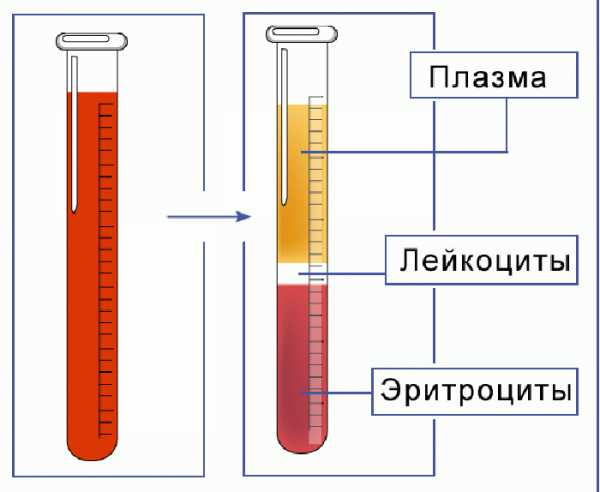
В норме моча содержит 97% воды, соли калия, натрия, аммония, магния (преимущественно хлориды, сульфаты и фосфаты). Из органических веществ – продукты азотистого обмена (мочевина, мочевая и гиппуровая кислота), креатинин, ксантин, желтый пигмент уробилин. Ни сахара, ни белка у здорового человека в моче нет! То же самое касается клеток – допустимы единичные лейкоциты и клетки плоского эпителия мочевыводящих путей в анализе, один-два эритроцита, у женщин норма – до трех клеток в поле зрения микроскопа.
Кровь в моче – гематурия?
Почка устроена таким образом, что фильтрует через мембрану почечного клубочка только плазму и растворенные в ней вещества, но никак не форменные элементы – клетки. Появиться они могут в анализе в двух случаях: либо мембрана почечного клубочка «прохудилась» и пропускает клетки (гломерулонефрит), либо кровь попадает в мочу уже после фильтрации. То есть из мочевыводящих путей (почечные лоханки, мочеточники, мочевой пузырь, уретра), еще реже – по внепочечным причинам.
Если моча красная от крови визуально, это макрогематурия, если эритроциты в моче видны только под микроскопом, то это микрогематурия, но отнюдь не норма. Красный цвет, помимо эритроцитов, лекарств (антипсихотики, слабительные, антибиотики, антикоагулянты, сульфаниламиды), продуктов (свекла, красители пищевые, ежевика, ревень) могут обуславливать и пигменты. Свежий гемоглобин и миоглобин при гемолизе и разрушении мышц забивает почечную мембрану, полностью не фильтруется и приводит к острой почечной недостаточности.
Эритроциты могут быть неизмененные – содержат гемоглобин, либо выщелоченные – без гемоглобина, в виде прозрачных колец, увеличенных или сморщенных. В кислой моче гемоглобин остается красным, в щелочной или нейтральной буреет, так что кровь в моче может выглядеть по-разному, все зависит от степени ее выщелачивания.
Причины гематурии
Соматические (непочечные) – общие причины, по которым гемоглобин и эритроциты в моче повышены:
- тромбоцитопения и гемофилия – из-за нарушенной свертываемости крови и изменения свойств красных кровяных телец они обнаруживаются в моче;
- сердечная недостаточность – приводит к изменению стенок сосудов и «пропотеванию» эритроцитов через них;
- интоксикации – яды и токсины увеличивают проницаемость почечной мембраны (свинец, ртуть), эритроцитов cверх нормы.
 Эритроциты в моче могут появиться по ренальным причинам, то есть связанными с патологией почек:
Эритроциты в моче могут появиться по ренальным причинам, то есть связанными с патологией почек:
- гломерулонефрит – «дырявая» почечная мембрана пропускает через себя большие молекулы (белок) и клетки. При остром гломерулонефрите от белка и крови моча напоминает «мясные помои», эритроциты в основном выщелоченные;
- пиелонефрит и гидронефроз – из-за перерастяжения чашечно-лоханочной системы и патологии сосудов лейкоциты и измененные эритроциты «пропотевают» в мочу, обычно в небольшом количестве;
- опухоли – разрушают сосуды, свежие эритроциты поступают в мочу. Интенсивность гематурии зависит от калибра поврежденного сосуда;
- травма (операция, камень) – напрямую повреждает сосуды, в итоге возникает макрогематурия.
У женщин неизмененные эритроциты появляются в моче зачастую из-за влагалищных кровотечений (менструация, патология матки) при несоблюдении правил сбора мочи.
Патология мочевыводящих путей (воспаление, травма, опухоль) также может способствовать появлению крови в моче. У мужчин эритроциты попадают в мочу в том числе из-за рака простаты, хотя напрямую к мочевыводящим путям железа и не относится.
Сочетание эритроцитов в моче и лейкоцитов чаще говорит о воспалении, хотя не исключает опухоли и камни на фоне воспалительного процесса.
Физиологические причины
Перегрев, пряная пища, стресс, чрезмерная физическая нагрузка, алкоголь увеличивают проницаемость почечной мембраны и дают микрогематурию и в норме.
Что делать, если в моче кровь?
Прежде всего, если анализ показал выщелоченные или свежие эритроциты в моче, он повторяется по всем правилам. За несколько дней нужно отказаться от красящих продуктов и лекарств, перед сбором мочи провести тщательный туалет половых органов, собирать среднюю порцию утренней мочи. У женщин по возможности моча берется катетером.
В стационаре для определения источника кровотечения применяется метод трехстаканной пробы: моча одного мочеиспускания распределяется равномерно в три емкости. Максимум крови в первой емкости – патология уретры, в третьей – мочевого пузыря, равномерно окрашена моча во всех емкостях – патология почек.
Для уточнения диагноза также берется расширенный анализ крови с биохимией, проводится УЗИ почек, мочевого пузыря, простаты у мужчин, матки и яичников у женщин. Если все в норме, проводится цисто- и уретроскопия, рентгеновские методики с контрастом.
Выщелоченные эритроциты при пиелонефрите
Главная » Эритроциты » Выщелоченные эритроциты при пиелонефрите
Пиелонефрит представляет собой воспаление паренхимы почек с преимущественным поражением интерстициальной ткани и вовлечением в процесс почечных чашек и лоханок. Он является одним из наиболее распространенных заболеваний почек, часто переходит в хроническую форму, которая сопровождается гипертензией и заканчивается уремией.
Частота заболеваемости пиелонефритом, особенно острым, в последние годы значительно увеличилась, что обусловлено резко возросшей вирулентностью микроорганизмов и изменением их качественного состава (кишечная палочка, протей, стафилококк, клебсиелла, стрептококк и др.). У многих больных в моче обнаруживают смешанную флору.
Большое значение в возникновении и развитии пиелонефрита имеет общее состояние организма и состояние его иммунной системы.
Инфекция распространяется в основном гематогенным путем.
Урогенный, т. е. восходящий, путь распространения инфекции возможен при попадании ее из мочеточников при нарушенном пассаже мочи. Лимфогенный путь распространения инфекции в настоящее время подвергается сомнению.
Независимо от пути проникновения инфекции клиническая картина и морфология осадка мочи при остром пиелонефрите одинаковы.
Проникновение инфекции в почечную лоханку не всегда вызывает пиелонефрит. Возникновение его зависит от вирулентности и массивности инфекции, реактивности организма и наличия затруднения оттока мочи. Чащее всего инфекционный процесс поражает правую почку. По-видимому, связано это с тем, что правая почка расположена ниже левой, в результате чего в ней задерживается моча. Пиелонефрит встречается у женщин чаще, чем у мужчин.
Принято считать, что пиелонефрит взрослых является продолжением неизлеченного заболевания у детей.
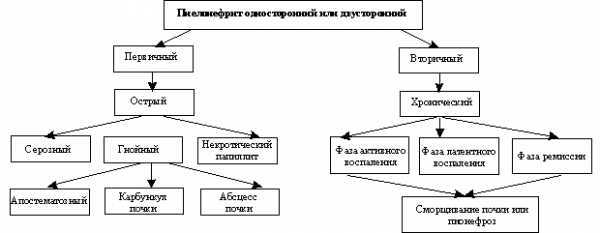
Различают первичный, неосложненный, или гематогенный, пиелонефрит и вторичный, осложненный, или обструктивный. Первичный пиелонефрит развивается в здоровой почке, вторичный — на фоне органических или функциональных нарушений в почках и мочевых путях.
Первичный и вторичный пиелонефрит отличаются друг от друга не только по патогенезу, но и по клинической картине заболевания, терапии и исходу.
Существует несколько классификаций пиелонефрита. Согласно классификации А. Я. Пытеля, различают одно- и двусторонний пиелонефрит. По характеру течения он может быть острым (серозным, гнойным), хроническим и рецидивирующим, а по пути распространения инфекции — гематогенным (нисходящим) и урогенным (восходящим). В зависимости от особенностей течения, обусловленных возрастом больного, изменениями его физиологического состояния, наличием патологического процесса, выделяют пиелонефрит детского возраста (в том числе у новорожденных), пожилого возраста, беременных, больных сахарным диабетом, больных с поражением спинного мозга.
В клинической практике наиболее часто используют классификацию пиелонефрита по Н. А. Лопаткину и В. Е. Родоману.
Острый пиелонефрит
Заболевание может наблюдаться в любом возрасте, но чаще всего болеют двух- трехлетние дети, что объясняется пониженной сопротивляемостью детского организма к инфекции и анатомо-физиологическими особенностями почечных лоханок и мочеточников у детей. Пиелонефрит в большинстве случаев возникает у девочек, особенно в возрасте старше двух лет, из-за наличия у них более широкого и короткого мочеиспускательного канала.
Нередко острый пиелонефрит возникает во время беременности, что, очевидно, связано с застоем мочи в почечной лоханке, возникающим при сдавлении мочеточника увеличенной маткой.
При остром пиелонефрите почка обычно несколько увеличена, почечная лоханка растянута, ее слизистая оболочка гиперемирована, отечна, разрыхлена, местами изъязвлена и покрыта гнойным отделяемым, кое-где видны кровоизлияния. Гистологически обнаруживаются очаговый некроз и инфильтрация стенки почечной лоханки лейкоцитами. Канальцы нефронов содержат гной; в паренхиме почек образуются множественные абсцессы. Очень тяжелой формой пиелонефрита является некроз почечных сосочков.
Острый пиелонефрит может быть одно- и двусторонним. При типичном течении он проявляется симптомами бурно развивающегося инфекционного заболевания (острое начало с высокой температурой тела, озноб, проливной пот, боль в области поясницы), и обычно диагностируется в клинике как острый пиелит. Возможно вялое течение пиелонефрита без выраженных клинических проявлений (часто у детей и беременных), когда он выявляется лишь при повторных исследованиях мочи.
Азотемия и уремия наблюдаются редко. Они могут возникать при пиелонефрите с некрозом сосочков (папиллярном пиелонефрите) чаще всего у больных сахарным диабетом. Это тяжелая форма заболевания, при которой некротические массы и кровяные сгустки иногда закупоривают мочеточники, что вызывает приступообразную боль (колику), как при калькулезном пиелонефрите.
Количество мочи увеличивается (полиурия), особенно при двустороннем процессе, что объясняется нарушением реабсорбции в дистальных отделах канальцев нефронов. Воспалительный отек и клеточная инфильтрация между канальцами при пиелонефрите приводят к сдавлению эпителия, выстилающего канальцы, в первую очередь в их дистальных отделах, и повреждению кровеносных сосудов. В связи с этим при пиелонефрите прежде всего снижается реабсорбция воды, что обусловливает уменьшение относительной плотности мочи (гипостенурию).
Моча при пиелонефрите бледно-окрашенная, с низкой относительной плотностью и кислой реакцией, обусловленной кишечной палочкой. Макрогематурия для этого заболевания не характерна. Если в моче много гноя, то она мутная, а осадок гнойный. Содержание белка обычно не превышает 1 г/л.
При микроскопическом исследовании препарата лейкоциты покрывают все поле зрения и располагаются раздельно или, что наблюдается чаще, тесными группами (гнойными комочками) разных размеров.
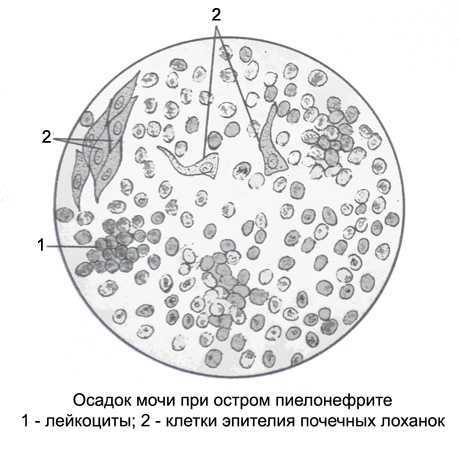
При одностороннем поражении на высоте подъема температуры тела гной в моче можно и не обнаружить, а после снижения температуры появляется пиурия. Объясняется это тем, что при поражении почечных лоханок в процесс вовлекается и прилоханочная часть мочеточника. При затухании воспалительного процесса отек спадает и в моче появляется гной (больному лучше, а показатели мочи хуже).
При двустороннем поражении почек может наблюдаться временная анурия. Почти всегда отмечается микрогематурия. В осадке выявляются в основном выщелоченные эритроциты.
В начале заболевания в моче много клеток эпителия почечных лоханок, а в разгар заболевания, когда лоханки покрыты гноем, эпителиоциты единичные, иногда в стадии жировой дистрофии и округлены. Для пиелонефрита характерно также появление в моче эпителиоцитов почек, гиалиновых и зернистых цилиндров, небольшого количества солей мочевой кислоты. При затянувшемся тяжелом процессе может развиться недостаточность почек с олигурией и даже азотемией.
Хронический пиелонефрит
Возбудители заболевания и пути проникновения инфекции такие же, как и при остром пиелонефрите.
Морфологические изменения при хроническом пиелонефрите зависят от длительности процесса, степени воспаления и склероза почечной ткани. Для хронического пиелонефрита характерно распространение патологического процесса с почечной лоханки и мозгового вещества на корковое вещество, что наблюдается при любом пути внедрения инфекции в почку. Наряду с сохранившимися или малоизмененными участками паренхимы почек отмечаются зоны воспалительных инфильтратов и нагноения. При длительно протекающем пиелонефрите участки гнойного воспаления в почках чередуются с участками склероза, а между ними могут находиться островки совершенно неизмененной паренхимы. Поэтому даже при далеко зашедшем пиелонефрите выделение индигокармина при хромоцистоскопии нормальное как по времени, так и по интенсивности.
При двустороннем пиелонефрите распространение процесса в почках по интерстициальной ткани происходит неравномерно и поражаются в первую очередь канальцы нефронов. Затем возникают продуктивный эндартериит, гиперплазия средней оболочки сосудов и склероз артериол, являющийся одной из причин дальнейшей атрофии почки. Лишь в конечной стадии поражаются почечные клубочки вплоть до развития гиалиноза. Медленное нарастание морфологических изменений объясняет своеобразное течение заболевания — длительно сохраняющийся диурез с изо-, а затем гипостенурией (дистальный канальцевый синдром) — и сравнительно более благоприятный прогноз в отношении продолжительности жизни. Чем больше прогрессирует процесс, тем в большей степени выражены фиброзные изменения и склероз сосудов, приводящие к сморщиванию почечной лоханки и уменьшению почки (пиелонефротическая сморщенная почка).
Заболевание выявляется обычно спустя несколько лет после какого-либо острого воспалительного процесса в мочевых путях — цистита или пиелита. В основном пиелонефрит обнаруживается случайно при исследовании мочи или артериального давления либо при появлении признаков недостаточности почек.
В период обострения хронического пиелонефрита количество выделяемой мочи увеличивается. Ее относительная плотность 1,005—1,012, цвет бледный, реакция кислая. Количество белка и мутность могут быть различными в зависимости от количества лейкоцитов. Обычно в период рецидива заболевания содержание белка возрастает, и моча становится мутной. Осадок часто объемный, гнойный.
При микроскопическом исследовании препаратов определяются лейкоциты, расположенные разрозненно и в виде гнойных комочков, покрывающих все поле зрения микроскопа. Количество бледных лейкоцитов и лейкоцитов с движением гранул может достигать 80—100 %. Нередко выявляются эозинофильные гранулоциты. Может наблюдаться микрогематурия, при этом обнаруживаются единичные выщелоченные эритроциты. Встречаются клетки переходного эпителия почечных лоханок, клочки окрашенного фибрина, бактерии.
В латентном периоде заболевания осадок мочи скудный, количество лейкоцитов нормальное или несколько повышенное. Встречаются эозинофильные гранулоциты, единичные выщелоченные эритроциты, эпителиоциты почек, единичные цилиндры. Изредка наблюдаются клетки переходного эпителия почечных лоханок, часто в состоянии жировой дистрофии и вакуолизации. В этом периоде заболевания диагностика очень трудна, поэтому целесообразно определение количества лейкоцитов, эритроцитов и цилиндров в моче методами Каковского—Аддиса (в суточной моче), Амбюрже (в порции мочи, выделившейся за 3 ч с пересчетом на минутный объем мочи), Нечипоренко (в 1 мл мочи).
Применяется также экспресс метод определения скрытой лейкоцитурии (метод Гедхольта). В основу его положено изменение окраски лейкоцитов при пероксидазной реакции. При исследовании по этому методу 10 мл свежей мочи пропускают через фильтровальную бумагу, после чего на нее наносят три капли красителя. Если в 1 мкл мочи содержится более 10 лейкоцитов, то в месте нанесения красителя появляется темно-синее пятно. Проба считается отрицательной при появлении пятна красного цвета, и сомнительной, когда пятно голубое. Этот метод прост и достаточно надежен. Ответ можно получить через несколько минут. Особенно ценным является экспресс-метод при применении его во время профилактических осмотров детей в различных детских учреждениях (яслях, детских садах, школах).
При одностороннем пиелонефрите мочу получают из почечной лоханки и мочевого пузыря, подсчитывают количество лейкоцитов и сравнивают результаты. При дифференциальной диагностике с хроническим гломерулонефритам следует помнить, что большое количество лейкоцитов и преобладание их над эритроцитами характерно для хронического пиелонефрита, хроническом гломерулонефрите и артериосклерозе почек количественное соотношение лейкоцитов и эритроцитов меняется в противоположном направлении.
Важным диагностическим признаком хронического пиелонефрита служит бактериурия в сочетании с повышенной лейкоцитурией. Наличие бактерий в количестве, превышающем 100000 в 1 мл мочи, требует определения их специфичности и чувствительности к антибиотикам и другим химиотерапевтическим средствам.
Для определения степени бактериурии кроме бактериологических методов используются колориметрические, среди которых наибольшее распространение получил тест с использованием ТТХ (трифенилтетразолийхлорида). Этот количественный тест положителен при бактериурии в 85 % случаев. Он позволяет выявить латентный пиелонефрит и оценить эффективность лечения.
Не менее информативным является нитрит-тест Грисса, основанный на определении нитритов в моче путем добавления сульфаниловой кислоты и анафтиламина. При наличии нитритов спустя несколько секунд после добавления реактивов моча окрашивается в красный цвет. В нормальной моче нитриты не содержатся. Положительный нитрит-тест наблюдается в 80 % случаев выраженной бактериурии и свидетельствует о наличии в 1 мл мочи не менее 100000 микробных тел.
Оба теста целесообразно применять в амбулаторных условиях, где не всегда возможны подсчет бактерий в культуре и определение их резистентности.
Для определения степени бактериурии в последнее время применяется ряд ускоренных методов, среди которых заслуживает особого внимания метод погружения в мочу пластин, покрытых специальной питательной средой. С одной стороны пластины покрыты агаром, на котором растут все виды бактерий, с другой — видоизмененным агаром, на котором растут только грамотрицательные бактерии и энтерококки. Пластиночные методы требуют 12—16-часовой инкубации. Они просты технически и у больных с истинной бактериурией дают положительные результаты в 95 % случаев.
Большое значение в диагностике хронического пиелонефрита имеет установление степени функциональной способности почек. Определение коэффициента очищения каждой почки в отдельности, например эндогенного креатинина, позволяет установить, одно- или двустороннее это заболевание, и выявить резервные возможности каждой почки. При хроническом пиелонефрите нарушение почечного кровотока и уменьшение клубочковой фильтрации наступают значительно позже, чем расстройство функции канальцев нефронов, в частности их дистальных отделов.
Вследствие нарушений функции канальцев у больных хроническим пиелонефритом возникают потеря натрия и калия, гиперфосфатемия и гипокальциемия.
Для диагностики хронического пиелонефрита используются радионуклидные и рентгенологические методы исследования, а также биопсия почки.
medicalhandbook.ru
Что такое эритроцитурия
Эритроцитурия — дословно означает «эритроциты в моче». Термин аналогичен «гематурии» (кровь в моче), который более распространен в медицинской среде. Симптом считается очень важным в практической деятельности врачей разных специальностей. Причины могут скрываться необязательно в патологии мочевыделительных органов.
Современная диагностика старается не только выявить клетки крови в моче, но и установить, откуда они. Это указывает на поражение конкретного органа. Поэтому проводится изучение как количества, так и качественных свойств эритроцитов по их биохимическому составу.
Что считать эритроцитурией?
Подсчитано, что за сутки у здорового человека переходит в мочу около 2 млн эритроцитов. В клинике определение проводится по количеству в поле зрения микроскопа. Оценка нормативов разными специалистами немного отличается, но большинством принято за норму считать;
- у женщин – до трех эритроцитов;
- у мужчин – 0–1.
У детей уровень клеток зависит от возраста. Организм новорожденного человека проделывает громадную работу по переходу кроветворения с материнского на собственное. Те эритроциты, которые остались со времени внутриутробной жизни, уничтожаются.
Этот процесс обычно сопровождается физиологической желтухой и мочекислым диатезом. В анализе мочи выявляются до 7 «старых» эритроцитов в поле зрения. Насколько продолжительно длится адаптация ребенка зависит от его индивидуальных особенностей.
Следует учитывать, что полная активация фильтрационной функции почек происходит в 2–3 года. Поэтому у малыша 12-месячного возраста за норму считается до 5 клеток в поле зрения. После трех лет у здорового ребенка устанавливаются общепринятые показатели:
- для девочек – 0–3;
- мальчиков – не более одного в поле зрения.
В анализе возможна оценка такого количества, как «единичные».
Эритроцитурией считается любое состояние, при котором в моче обнаруживается количество клеток свыше нормы.
Количественный признак эритроцитурии характеризуется, как:
- микрогематурия – при этом пациент не замечает изменений цвета мочи, он остается соломенно-желтым, но при микроскопии лаборант видит число эритроцитов в поле зрения, превышающее установленные нормы, обычно выявляют при профилактическом обследовании или при обращении, по мнению пациентов, не связанном с болезнями почек;
- макрогематурия – эритроциты покрывают все поле зрения, их насчитывается 100 и более, цвет мочи становится красно-бурым, пациенты сами видят необычные перемены, иногда на унитазе появляются сгустки крови.
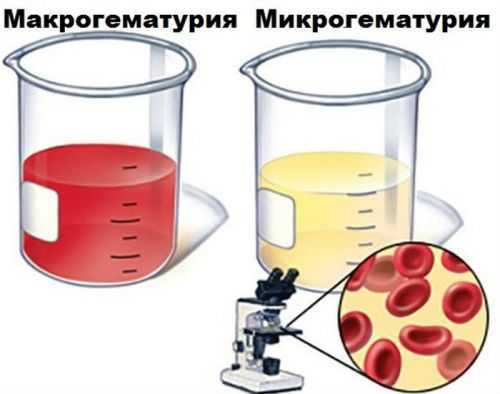 Нельзя судить об интенсивности эритроцитурии только по цвету мочи
Нельзя судить об интенсивности эритроцитурии только по цвету мочи Красноватые оттенки возникают:
- при употреблении в пищу свеклы;
- приеме значительной дозы лекарств, содержащих Аспирин и Анальгин;
- при проведении курса лечения Цианкобаламином (витамином В12).
Как эритроциты попадают в мочу?
Наличие эритроцитов в моче всегда настораживает врача и заставляет предполагать патологические изменения. Это связано с тем, что они постоянно находятся в сосудистом русле. Моча необычное для клеток место обитания.
Самые многочисленные кровяные клетки растут в костном мозге, позвоночнике, костях черепа, в ребрах. У малышей грудничкового возраста имеется дополнительный источник – трубчатые кости конечностей. Почти 90% массы клетки занимает гемоглобин – сложное биохимическое соединение белка с железом. В связи с крупными размерами, эритроциты не могут пройти сквозь мембрану почечных клубочков, если она не разрушена.
Для защиты от смешивания крови с мочой в организме созданы физиологические барьеры. К ним относятся:
- довольно плотная и эластичная сосудистая стенка;
- прочная фиброзная капсула почки;
- базальная мембрана почечных клубочков с избирательной проницаемостью;
- эпителиальный и мышечный слои в нижних мочевыделительных путях (мочевом пузыре, мочеточниках, уретре).
 Физиологическая или временная (транзиторная) гематурия возможна при повышенном давлении в приводящих капиллярах клубочков, оно проталкивает эритроциты сквозь базальную мембрану
Физиологическая или временная (транзиторная) гематурия возможна при повышенном давлении в приводящих капиллярах клубочков, оно проталкивает эритроциты сквозь базальную мембрану Патологическими механизмами эритроцитурии могут быть следующие нарушения:
- усиление проницаемости стенки сосудов, поставляющих кровь в органы мочевыделения, это возможно в результате местной воспалительной реакции, травматического повреждения, распада опухоли;
- разрушение базальной мембраны почечных гломерул при нефритах разной этиологии, токсическом воздействии ядовитых веществ, некоторых лекарственных средств;
- при общем застое в венах малого таза (флебиты, растущая матка при беременности, механическое сдавливание опухолью или гидронефрозом почки).
Причины эритроцитурии можно рассматривать с точки зрения нарушения механизмов защиты и развития конкретной патологии. Классификация патологических причин предусматривает разделение по виду и уровню поражения на внепочечные и почечные.
Причиной попадания эритроцитов из сосудов в мочу могут быть реакции на физиологические процессы. При этом эритроцитурию характеризуют, как микрогематурию. Никогда не бывает макронарушений с видимым кровотечением. Физиологическая микрогематурия всегда исчезает самостоятельно после окончания действия вызвавшего ее фактора.
Умеренное повышение эритроцитов в моче обнаруживают:
- в связи с длительным воздействием ультрафиолетовых лучей, перегреванием на солнце, после «солнечного удара»;
- на фоне злоупотребления алкоголем, даже однократного;
- при переедании тяжелых мясных, жареных, острых и соленых блюд;
- после распаривания в бане;
- у спортсменов при усиленных тренировках, у военнослужащих «маршевая» гематурия;
- после подъема тяжестей, выполнения тяжелой работы;
- у людей, часто подвергающихся стрессовым реакциям и напряженным жизненным ситуациям.
Наиболее чувствительны к перечисленным факторам дети. Сочетание приводит к еще более сложным условиям и срывает механизмы адаптации. Наблюдение в течение нескольких лет за мужчинами с ранее выявленной эритроцитурией после длительного марш-броска показали отсутствие появления патологии почек.
Людям с физиологической гематурией необходимо контролировать анализ мочи, провести полное обследование. Известно, что при патологической подвижности почки тоже возможна временная гематурия. Она связана с вертикальным положением тела, исчезает в положении лежа. От физиологических причин следует отличать нарушения, возникающие при сборе мочи на анализ. Если назначено исследование мочи, то следует исключить все перечисленные факторы воздействия за 2–3 дня до сбора.
 Женщины не должны сдавать анализ мочи в течение недели после месячных, поскольку возможно попадание в емкость крови из влагалища
Женщины не должны сдавать анализ мочи в течение недели после месячных, поскольку возможно попадание в емкость крови из влагалища Необходимое гигиеническое подмывание исключает влияние кровоточивого геморроя, трещин прямой кишки. Несоблюдение условий приводит к ложным данным и создает повод для назначения повторного исследования.
Внепочечная эритроцитурия (гематурия)
В группу внепочечных нарушений включается любая патология с гематурией, не связанная с непосредственным поражением ткани почек. Это могут быть как болезни мочевыделительных органов, так и заболевания сердца, крови, сосудов.
Из патологии мочевыделительных органов гематурией чаще всего сопровождаются:
Как избавиться от эритроцитов в моче?- опухоли мочевого пузыря – рак этой локализации чаще всего встречается у пожилых мужчин;
- аденокарцинома предстательной железы – у молодых и мужчин среднего возраста;
- травматическое повреждение мочеточников, пузыря, уретры при переломах таза, ушибах;
- мочекаменная болезнь – отхождение камней вызывает повреждение сосудов слизистой оболочки мочеточников;
- туберкулез мочевого пузыря.
Гематурия возникает вследствие поражения других органов и сосудов. Этот механизм сопровождает:
- болезни крови с нарушением свертываемости (гемофилия, тромбоцитопении);
- васкулиты и диатезы (геморрагический капилляротоксикоз);
- декомпенсацию сердечной деятельности при пороках, болезнях миокарда, способствующую застою в венах малого таза;
- болезни простаты у мужчин, эрозию шейки матки, маточные кровотечения при фибромиоме у женщин;
- инфекционные лихорадки с высокой температурой тела;
- гипертензию любого генеза;
- отрицательные свойства лекарственных препаратов при лечении сульфаниламидами, антикоагулянтами, большими дозами витамина С, Уротропином, при передозировке, индивидуальной повышенной чувствительности, неправильном сочетании в комбинациях, усиливающих воздействие.
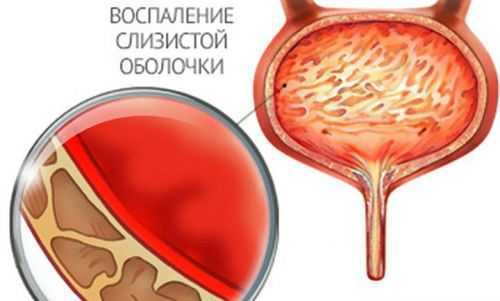 Хронический геморрагический цистит с изъязвлением стенки мочевого пузыря чаще поражает женщин, очаг воспаления усиливает проницаемость сосудистой стенки артерий и вен
Хронический геморрагический цистит с изъязвлением стенки мочевого пузыря чаще поражает женщин, очаг воспаления усиливает проницаемость сосудистой стенки артерий и вен Почечная эритроцитурия (гематурия)
Механизмы почечной гематурии связаны с воздействием на структуры органа. К ним относятся:
- разрушение базальной мембраны клубочков — мембрана поражается при инфекционном, аутоиммунном нефрите, гломерулонефрите, как последствие воспаления паренхимы при интерстициальном нефрите, в результате сдавливания при амилоидозе почки, в конечной стадии пиелонефрита;
- локальное разрушение мембраны вызывают геморрагические лихорадки, диатезы, болезни крови;
- токсическое действие на канальцы и интерстициальную ткань ядов при отравлениях, приеме медикаментов (Гепарин, Циклофосфамид, Варфарин);
- механическое сдавливание при поликистозе почки, гидронефрозе;
- усиление общей внутрисосудистой свертываемости на фоне антифосфолипидного и ДВС-синдромов;
- некроз ткани паренхимы с гематурией развивается при серповидно-клеточной анемии, тромбозе почечных вен, инфаркте почки, злокачественной гипертензии.
Механизм деструкции аппарата клубочков служит основой наследуемых заболеваний с мутациями хромосомного аппарата. К ним относятся редко диагностируемые патологии:
- болезнь Фабри;
- синдром Гудпасчера;
- эссенциальная и HCV-ассоциированная смешанная криоглобулинемия;
- IgA-нефропатия.
Практические врачи в работе придерживаются более простой классификации причин гематурии, согласно которой их делят:
- на преренальные – возникают без связи с какой-либо патологией почек (инфекционные болезни, отравления, сепсис, заболевания крови, сердца, травмы);
- ренальные (почечные) – всегда связаны с первичным поражением почек (все нефриты, травматическое повреждение почек);
- постренальные – определяются деструктивными процессами в путях мочевыделения (мочекаменная болезнь, опухоль мочевого пузыря, циститы, аномалии мочеточников).
Виды эритроцитурии по клиническому течению
При наблюдении за пациентами выделяют следующие виды гематурии. По длительности течения:
- стойкую (постоянную) – если сохраняется в нескольких анализах, проведенных через промежутки времени;
- рецидивирующую – эритроциты в моче то отсутствуют, то возникают снова.
В зависимости от сочетания с другими изменениями в моче:
- изолированную – если другие составляющие осадка в пределах нормы;
- комбинацию с протеинурией – если в анализе, кроме эритроцитов, повышен белок.
 Параллельно с эритроцитами в моче могут обнаруживаться и белки
Параллельно с эритроцитами в моче могут обнаруживаться и белки По клиническому течению различают макрогематурию:
- бессимптомную (безболевую) – проявляется внезапно сгустками крови на унитазе, волнение пациентов вполне обосновано, поскольку необходимо в срочном порядке обследоваться для исключения опухоли почки или мочевого пузыря;
- с формированием крупных бесформенных сгустков на фоне задержки мочеиспускания – возможно при источнике кровотечения в мочевом пузыре;
- со сгустками червеобразной формы – указывает на формирование в мочеточниках слепков, источником кровотечения чаще являются почка или лоханка при камнях в почке, поликистозе, возникает после приступа почечной колики.
Количественная и качественная оценка
В диагностике важно точно зафиксировать минимальное повышение эритроцитов даже при микрогематурии. Для этого используют методики Нечипоренко и Амбурже. В них изучается количество эритроцитов в мл мочи, одновременно проверяется содержание лейкоцитов и цилиндров. Для оценки используют показатель нормы до 1000 клеток/мл.
Качественная характеристика состава эритроцитов мочи позволяет установить предполагаемый вид поражения. По этому признаку клетки делят на свежие (неизмененные) и измененные (выщелоченные).
Микроскопическая картина нормальных эритроцитов отличается округлыми контурами со втянутой внутрь серединкой. Размеры клеток меньше крупных лейкоцитов, но больше тромбоцитов. Вид и форма полностью зависят от степени насыщения гемоглобином.
- Неизмененные эритроциты – сочетаются с лейкоцитурией, формируются в мочевых путях, указывают на наличии камней, полипозных образований, опухолевый распад, некроз ткани при инфаркте почки, возможны при доброкачественной гиперплазии простаты.
- Выщелоченный вид – образуется при потере гемоглобина, отличаются сморщенной или кольцевидной формой, сочетаются с протеинурией при нефротическом синдроме, остром и хроническом течении гломерулонефрита, поражении почек токсинами или ядовитыми веществами.
Процесс выщелачивания эритроцитов не всегда связан с патологией. Он идет, если в пище отсутствуют щелочные компоненты. К таким продуктам относятся гречка, орехи, овощи. В условиях, когда человек переходит на бессолевую диету, заметно исчезает щелочной резерв. Поэтому организм переходит на режим «самообеспечения» и выводит щелочи из собственных клеток.
 Пациента нужно ознакомить с условиями подготовки к сдаче анализа и получения достоверных данных
Пациента нужно ознакомить с условиями подготовки к сдаче анализа и получения достоверных данных Можно ли выявить уровень поражения органов мочевыделения?
Установить по анализу мочи диагноз очень сложно, один признак эритроцитурии может быть составляющим в разной комбинации поражения. Практический опыт старых врачей до сих пор с большой вероятностью определяет очаг по трехстаканной пробе.
Пациенту нужно утром помочиться последовательно без перерыва струи в 3 емкости. Каждую порцию исследуют на эритроцитурию. Заключение строится по следующим вариантам:
- если эритроциты обнаруживают только в первой порции (инициальная гематурия), патологию следует искать в уретре (воспаление, застрявший микролит, опухоль);
- эритроциты повышены в третьей порции (терминальная гематурия) — означает вероятность заболеваний мочевого пузыря воспалительной или опухолевой природы, защемления камня в шейке;
- эритроциты сплошь во всех емкостях (тотальная гематурия) — здесь имеет смысл искать патологию почек или мочеточников.
Как проводится диагностика эритроцитурии?
Врачи обращают внимание на сочетание макрогематурии с дизурическими явлениями. Подобные признаки характерны:
- для геморрагического цистита;
- мочекаменной болезни;
- туберкулеза почек и мочевого пузыря;
- паразитарного воспаления.
Сочетание с большим количеством белка, цилиндрурией служит показателем нефротического синдрома при гломерулонефритах, интерстициальном поражении, амилоидозе, хронической почечной недостаточности.
Лабораторно гематурию изучают при помощи:
- специальных тестовых полосок на гемоглобин;
- при микроскопии мочевого осадка;
- по методу Нечипоренко (в 1 мл), Амбурже (за 1 минуту).
Для дифференциальной диагностики эритроцитурии проводят:
- анализ мочи (важными могут быть белок, лейкоциты, цилиндры, бактерии, кристаллы солей);
- биохимические тесты крови (как показатель азотистого обмена креатинин, электролитный состав, щелочная фосфатаза);
- иммунологические пробы крови (указывают на роль аутоиммунных процессов при увеличении IgA, криоглобулинов, антинуклеарных антител).
Использование фазово-контрастной микроскопии выявляет отличительные признаки гломерулярной (клубочковой) гематурии от негломерулярной:
- гломерулярная – характеризуется различиями по размерам и форме более, чем в 80% эритроцитарных клеток (дизморфизм), у них имеется надорванность оболочек и неровность контуров;
- негломерулярная – у более 80% клеток размеры и форма одинаковы (изоморфизм);
- смешанная форма.
Для уточнения диагноза пациенту назначают:
- цистоскопическое исследование (позволяет выявить одно- или двухстороннюю гематурию);
- внутривенную экскреторную урографию;
- ультразвуковое исследование почек;
- компьютерную томографию.
Реже применяется ретроградная пиелография, ангиография.
Дифференциальная диагностика
При дифференциальной диагностике начинают с оценки визуальных похожих изменений мочи.
 Истинная гематурия отличается сочетанием с повышенной мутностью мочи
Истинная гематурия отличается сочетанием с повышенной мутностью мочи Следует расспросить пациента об употребляемой пище, лекарственных средствах. У девушек и женщин приходится исключать связь с менструацией или маточными кровотечениями. Особенно важно своевременно выявить маточное кровотечение у беременных. Выделения в мочу из влагалища означают вначале беременности угрозу выкидыша или внематочную беременность (трубную, шейки матки). В это время женщина может еще не знать о наступлении беременности.
Во второй половине внезапная гематурия может представлять опасность и для плода, и для будущей матери отслойкой плаценты, разрывом матки.
В послеродовом периоде по эритроцитурии выявляются маточные кровотечения в связи:
- с пониженным тонусом матки;
- остатками последа;
- нарушенной свертываемостью крови.
Кровянистые выделения из уретры (уретроррагии) сопутствуют травмирующим процедурам (бужированию, цистоскопии, катетеризации мочевого пузыря). Кровь вытекает каплями, не имеет связи с актом мочеиспускания.
Гемоглобинурия — появляется при высвобождении значительного количества гемоглобина после внутрисосудистого гемолиза эритроцитов. При микроскопии самих клеток не обнаруживают. Моча у пациента имеет почти черный цвет, но прозрачна. Причинами могут быть:
- ошибки в переливании крови;
- гемолитическая анемия;
- массивные ожоги;
- некоторые отравления (сероводород, змеиный яд);
- тяжелые формы дифтерии, скарлатины, тифа.
Миоглобинурия – характерный признак синдрома длительного сдавливания (миоглобин из мышечной ткани идет в кровь, мочу). Блок канальцев миоглобином определяется у пострадавших после пребывания в завалах обломков зданий.
Эритроцитурия всегда имеет значение в диагностике патологии. От правильной трактовки зависит выбор оптимального лечения и жизнь пациента. Прекращение гематурии указывает на положительный прогноз и улучшение состояния мочевыделительной системы.
Page 2
Латинским термином «гематурия» обозначается выявление в моче примесей крови. Пациенты замечают появление красноватого окраса мочи. Интенсивность цвета зависит от объема крови. Принято различать:
- микрогематурию – наличие крови (эритроцитов) подтверждается только проведением микроскопического исследования осадка;
- макрогематурию – моча становится похожей на мясные помои, имеет темно-красный цвет.
В норме у здорового человека можно обнаружить не более 2 эритроцитов в поле зрения. В моче, собранной за 12 часов, количество клеток не должно превышать 105. Если лабораторным путем выявляется больше, признак расценивается, как возможная патология, и врач обязан выявить причины гематурии.
Микрогематурия как вариант нормы и неправильного сбора анализа мочи
Не всегда наличие микрогематурии указывает на болезнь. Небольшое повышение в моче количества эритроцитов возможно при сборе анализа:
- после злоупотребления алкоголем, употребления в пищу острых и соленых продуктов;
- посещения парной или сауны;
- длительного перегревания на солнце;
- перенесенных волнений.
Микрогематурия может появиться после ходьбы или бега на большие дистанции у спортсменов. Известно аналогичное состояние у солдат при марш-броске, даже имеется название «маршевая гематурия». Что это такое, с точки зрения механизма развития, остается неясным. Длительное наблюдение за мужчинами с выявленной ранее маршевой формой свидетельствует об отсутствии связи с какими-либо почечными изменениями.
Такой признак держится короткое время и быстро исчезает самостоятельно, если приостановить физическую нагрузку.
Сохранение красного цвета мочи может указывать на патологию. Иногда пациенты принимают за гематурию такую окраску после приема в пищу продуктов с красителями, свеклы, моркови.
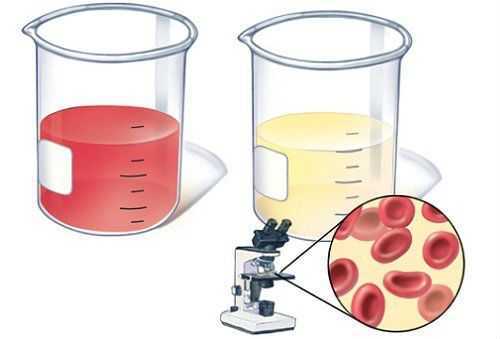 Повторный анализ после ограничений в диете позволяет выявить истину
Повторный анализ после ограничений в диете позволяет выявить истину С другой стороны, известны заболевания, при которых микрогематурия проявляется непостоянно. Примером служит нефроптоз (опущение почки), патологическая подвижность: эритроциты попадают в мочу при вертикальном положении больного, исчезают – лежа. Макрогематурия не бывает у здорового человека. Чаще всего она указывает на поражение почек или мочевыделительных путей.
Ошибочно за гематурию принимаются выделения из половых органов. У женщин это:
- затяжная менструация;
- эрозия шейки матки;
- маточные кровотечения при фибромиоме;
- послеродовые нарушения.
Гематурия у мужчин может быть связана с обострением простатита, доброкачественной гиперплазией предстательной железы.
Чтобы в здоровом организме не смешивалась кровь и моча, существуют физиологические барьеры:
- строение сосудистой стенки;
- плотная фиброзная капсула почки;
- мембранный аппарат в почечных клубочках;
- мышечный и эпителиальный слой в мочевом пузыре и мочеточниках.
Причины возникновения гематурии по механизму развития делятся на внепочечные и почечные. Разберем подробнее каждый вариант.
Внепочечная гематурия
Механизм попадания крови в мочу может быть обусловлен:
- Разрушением фиброзной капсулы почки или оболочки мочевыводящих путей при травме, распаде опухоли – рак мочевого пузыря – наиболее частая причина гематурии у мужчин пожилого возраста, а в молодом и среднем – аденокарцинома предстательной железы.
- Мочекаменной болезнью – сопровождается отхождением камней и их движением по мочеточникам.
- Массивным воспалением с изъязвлением стенки мочевого пузыря – гематурию у женщин вызывает хронический цистит, воспаление увеличивает проницаемость сосудистой стенки, разрыхляет ткань как артерий, так и вен, входящих в сосудистый пучок органов мочевыделения (бактериальное поражение, шистоматоз, туберкулез, хламидиоз).
- Механическим сдавливанием сосудов растущей опухолью или увеличенной лоханкой (гидронефроз), которое вызывает местный застой и рост проницаемости за счет перепада давления.
- Болезнями крови с нарушением свертываемости (гемофилия), передозировкой антикоагулянтов – являются фактором поражения любого органа, в том числе мочевыделительной системы.
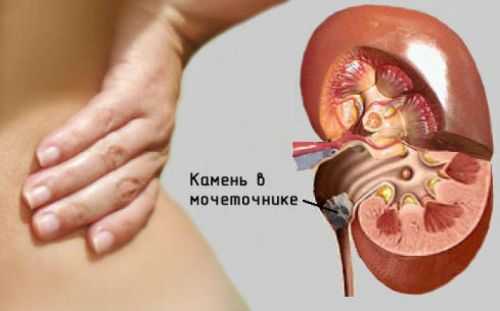 Особенно ранят стенки мочеточников оксалатные камни, имеющие острые края
Особенно ранят стенки мочеточников оксалатные камни, имеющие острые края При заболеваниях, сопровождающихся декомпенсацией сердца, гематурия проявляется как признак общих застойных явлений в венозной сети таза. Образуются флебиты, мелкий тромбоз в венах, они повышают давление изнутри сосуда и перемещают эритроциты в мочу.
Почечная гематурия
Механизм почечной гематурии связан с нарушением работы структурных компонентов:
- Разрушением мембраны нефронов. Она обеспечивает фильтрацию мочи и в норме задерживает эритроциты в клубочках. Процесс происходит при любом виде воспаления паренхимы (пиелонефрит, гломерулонефрит). Базальная мембрана поражается как при неспецифическом инфекционном, так и при аутоиммунном воспалении.
- Токсическим действием на канальцы, интерстициальную ткань ядовитых веществ, медикаментов при передозировке (Циклофосфамид, Гепарин, Варфарин), отравлениях, индивидуальной непереносимости, поликистозе почки.
- Усиленной внутрисосудистой свертываемостью на фоне антифосфолипидного и ДВС-синдромов.
- Системными болезнями, протекающими с поражением стенки капилляров (геморрагические лихорадки, диатезы, заболевания крови). Они вызывают локальное разрушение клубочковой фильтрации, повышают проницаемость базальной мембраны.
Деструкция клубочкового аппарата лежит в основе гематурии при заболеваниях с наследственной формой передачи. К ним относятся:
- эссенциальная и HCV-ассоциированная смешанная криоглобулинемия;
- болезнь Фабри;
- IgA-нефропатия;
- синдром Гудпасчера.
Некроз ткани с гематурией сопутствует серповидноклеточной анемии, тромбозу почечных вен, инфаркту почки, злокачественной гипертензии.
Согласно другой классификации причины гематурии делятся:
- на преренальные – возникли без связи с патологией почек (при инфекционных заболеваниях, сепсисе, пищевых отравлениях);
- ренальные или почечные – обязательно связаны с почками;
- постренальные – зависят от деструктивных процессов в нижележащих путях мочевыделения (камень в мочеточнике, опухоль мочевого пузыря, аномалии, циститы, уретриты).
Приведенные факты подтверждают необходимость выяснения причины крови в моче с помощью современных методов диагностики.
Какими симптомами проявляется гематурия?
Гематурия сама по себе является не болезнью, а симптомом. Ее появление настораживает лечащего врача, поскольку часто сопровождается обострением заболевания. Особенно это касается макрогематурии.
 При массивном кровотечении из почки из-за травмы, новообразования, из мочевого пузыря при раке и аденокарциноме простаты на фоне мочеиспускания появляется интенсивно окрашенная моча со сгустками
При массивном кровотечении из почки из-за травмы, новообразования, из мочевого пузыря при раке и аденокарциноме простаты на фоне мочеиспускания появляется интенсивно окрашенная моча со сгустками Возможно перекрытие мочеточниковых отверстий и шейки пузыря сгустками. Скапливается значительное количество мочи с примесью крови. Мышцы перерастягиваются. Состояние называется «тампонадой мочевого пузыря». Клинически сопровождается острой задержкой мочи:
- с болями над лоном, отдающими в поясницу, боковую стенку живота;
- постоянными позывами на мочеиспускание;
- подтеканием мочи;
- тошнотой;
- повышением температуры.
Гематурия (чаще макрогематурия) входит в состав нефротического синдрома вместе с артериальной гипертензией, отеками. Появление этого сочетания указывает на острый гломерулонефрит или обострение хронического.
Одновременно обнаруживают признаки почечной недостаточности:
- олиго- и анурия;
- рост креатинина в крови;
- белок в моче.
Если почечная гипертензия вызывает острую сердечную недостаточность, то появляются:
- одышка;
- отеки на ногах;
- кашель с мокротой;
- тахикардия.
Уменьшение гематурии или ее исчезновение свидетельствуют о затихании воспалительного процесса, переходе хронического нефрита в стадию ремиссии. Метаболические нарушения, вызываемые изменением функции канальцевой реабсорбции (накопление кальция, мочевины), способствуют длительной микрогематурии.
Терминальная стадия почечной недостаточности протекает:
- с гематурией,
- анемией,
- диареей,
- нарушениями функции мозга (спутанное сознание, судороги),
- язвенным стоматитом,
- выделениями мочевины на коже.
 Макрогематурия при раке мочевого пузыря сочетается с длительной лихорадкой, болями
Макрогематурия при раке мочевого пузыря сочетается с длительной лихорадкой, болями Для мочекаменной болезни характерны острые колики, боли очень интенсивные, распространяются в поясницу, половину живота, пах, наружные половые органы. Гематурия возникает после болевого синдрома, сопровождается учащением мочеиспускания. Обычно имеется связь приступа:
- с длительной ходьбой или тряской в транспорте;
- употреблением алкоголя.
Бессимптомная гематурия – усложняет задачу диагностики. Когда неясна этиология кровотечения с мочой или гематурия носит непостоянный характер, то пациенту необходимо провести комплексное обследование, исключить заболевания, вызывающие это проявление.
Диагностика
Если макрогематурию видно на глаз, то микрогематурию возможно обнаружить только при микроскопии осадка мочи. Изучение структуры клеток указывает на уровень возможного поражения мочевыделительных путей:
- при гломерулонефрите выявляются выщелоченные формы эритроцитов;
- на более низком уровне стенка эритроцитов не претерпевает изменений.
С помощью двухстаканной пробы практический врач может приблизительно установить источник кровотечения.
Пациенту нужно помочиться в две емкости без перерыва. В первую выпускается приблизительно 1/3 мочи, во вторую – оставшиеся 2/3.
Расшифровка пробы делит порции:
- на первичную, гематурия в ней получила название «инициальной» – наблюдается при источнике кровотечения в поврежденном мочеиспускательном канале (отличать от уретроррагий при травмах, они не связаны с актом мочеиспускания, происходят непроизвольно);
- в первом сосуде гематурии нет, а во второй порции имеется – возможно при наличии поражения задней части уретры, мочевого пузыря (цистит, рак), аденоме и раке простаты, такую гематурию именуют «терминальной»;
- примесь крови имеется в обоих стаканах – «тотальная» гематурия указывает на поражение почечных лоханок, чашечек, мочеточников.
Тотальная гематурия часто определяет неблагоприятный прогноз и способ лечения заболевания. Она возникает при туберкулезе почек, язвенном цистите, папиллярном некрозе, мочекаменной болезни.
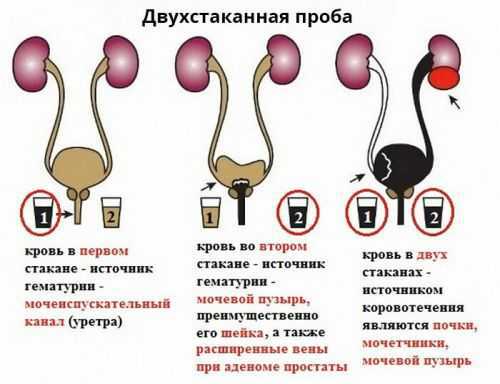 Проба применяется, если нет возможности быстро провести другие исследования
Проба применяется, если нет возможности быстро провести другие исследования Одновременное наличие сгустков говорит о разрушении крупного сосуда. По форме сгустки изменяются:
- у почечных или мочеточниковых – червеобразный вид;
- в мочевом пузыре – нет типичной формы, просто «куски».
Лабораторным путем гематурию подтверждают:
- специальными тестами на гемоглобин эритроцитов;
- микроскопией мочевого осадка;
- по методике Нечипоренко подсчитывают эритроциты, цилиндры и лейкоциты в 1 мл мочи, количество эритроцитов не должно превышать 2 тыс. клеток.
С целью дифференциальной диагностики гематурии и подтверждения ее почечного генеза проводят:
- анализ мочи (белок, цилиндры, лейкоциты, бактерии, кристаллы солей);
- биохимические тесты крови (креатинин, электролиты, щелочная фосфатаза);
- иммунологические пробы крови (на увеличение содержания IgA, криоглобулины, антинуклеарные антитела).
Фазово-контрастная микроскопия позволяет отличить гломерулярную (клубочковую) почечную гематурию от негломерулярной.
Метод помогает в дифференциальной диагностике:
- при гломерулярной — выявляют различия по форме и размерам более, чем у 80% эритроцитов (дизморфизм), их оболочки надорваны, контуры неровные;
- при негломерулярной — наоборот, у более 80% эритроцитарных клеток имеется одинаковые размеры и форма (изоморфизм).
- возможна смешанная форма.
Используют инструментальные методы:
- цистоскопию;
- УЗИ почек и брюшной полости, ТРУЗИ предстательной железы у мужчин;
- компьютерную томографию и МРТ органов брюшной полости и таза;
- экскреторную урографию;
- биопсическое исследование почки.
Лечащий врач по результатам опроса пациента и первичных анализов назначает наиболее показанный метод обследования. Для решения вопроса о стадии заболевания и выбора метода лечения необходимо выявить не только источник кровотечения, но и его одно- или двустороннее происхождение, интенсивность, степень опасности для организма.
При анализе информации об обследовании ребенка следует не забывать, что почечная фильтрация у детей от года до двух лет не достигла оптимального развития. Мембрана клубочков пока пропускает эритроциты. В норме допускается выявление до 5 клеток в поле зрения. Постоянный показатель устанавливается после двухлетнего возраста:
- для девочек – до 3 эритроцитов;
- мальчиков – 1.
Превышение расценивается как гематурия. Физиологический характер симптома возможен при недостаточной приспособляемости детей к условиям окружающей среды. Гематурия у детей возможна:
- при длительном перегревании на солнце или в бане;
- кормлении острыми и солеными блюдами, консервами;
- перегрузке питания апельсинами, шоколадом;
- стрессовых ситуациях;
- применении в терапии некоторых лекарственных препаратов.
 Гематурия у ребенка появляется при повышенной физической нагрузке (особенно длительной ходьбе, беге)
Гематурия у ребенка появляется при повышенной физической нагрузке (особенно длительной ходьбе, беге) Родители могут получить ошибочный результат анализа, если ребенок неправильно подмыт при проявлениях энтероколита с диареей. Девочки-подростки не всегда учитывают неполное окончание менструации. Микрогематурия возможна при воспалении придатков, эндокринных сбоях.
Почему возникает гематурия у беременных?
Гематурия при беременности провоцируется следующими причинами:
- болезнями, приведенными выше, травмами почек;
- измененным гормональным фоном;
- ростом плода, сдавлением мочевого пузыря в третьем триместре, что способствует образованию камней;
- повышенной возможностью инфицирования мочевыводящих путей из-за нарушения оттока мочи.
Беременность вызывает срыв стадии ремиссии и активизацию таких хронических заболеваний, как анемии, системная красная волчанка, сахарный диабет, геморрагические диатезы. Наблюдение и ведение беременности у женщин с этими болезнями проводится одновременно врачами акушерами и специалистами по профилю.
Проблемы лечения
Лечение гематурии проводится после выяснения причины и по схеме терапии основного заболевания. Если «виновником» является воспалительный процесс, необходимы антибиотики, другие средства борьбы с бактериями, вирусами, специфической флорой в моче.
Аутоиммунные процессы лечат препаратами, подавляющими чрезмерную реакцию. Отравления требуют дезинтоксикации, при необходимости гемодиализа.
Опухолевые заболевания, мочекаменную болезнь невозможно вылечить без химиотерапии, оперативного вмешательства. Болезни капилляров, крови требуют специальных препаратов.
 Для укрепления стенки сосудов назначают витамин С, Рутин
Для укрепления стенки сосудов назначают витамин С, Рутин При необходимости повышают свертываемость с помощью хлористого кальция, Дицинона. Народными средствами тоже правильнее лечить основное заболевание, но травники усиленно рекомендуют при гематурии использовать отвары из:
- плодов можжевельника;
- коры барбариса;
- ежевики;
- зверобоя;
- цветов бузины и василька;
- спорыша;
- стручков фасоли.
Разумным пациентам не рекомендуем лечиться самостоятельно без консультации врача. Проблема оценки гематурии связана с ошибками и поздней диагностикой опухолей. Поэтому раннее обращение и настойчивое выяснение причины имеют такое большое значение.
2pochki.com
Лекция_5
Лекция № 5 Тема: «Микроскопия осадка мочи. Организованные осадки мочи»
План:
Методы микроскопического исследования осадка мочи.
Организованные осадки мочи.
Конспект лекции №5
Микроскопическое исследование осадка мочи может проводиться:
ориентировочным методом;
количественными методами Нечипоренко, Каковского-Аддиса, Амбурже и др. Заключается в изучении под микроскопом нативного (естественного, неокрашенного) препарата, приготовленного из осадка мочи. Этот метод входит в общий анализ мочи и является очень распространенным, но не точным. Результаты исследования при этом зависят от многих факторов: количества взятой для центрифугирования мочи, оборотов центрифуги, толщины препарата и др.
При микроскопии осадка мочи различают:
- организованные (органические) осадки;
- неорганизованные (неорганические) осадки.
Организованные осадки мочи. К организованным осадкам мочи относятся эритроциты, лейкоциты, эпителиальные клетки и цилиндры. Элементы организованного осадка имеют большое диагностическое значение и оцениваются количественно. Если элементов много и они при большом увеличении микроскопа встречаются в каждом поле зрения, то их содержание выражают количеством в поле зрения. Если же элементов мало, и они встречаются далеко не в каждом поле зрения, их содержание выражают количеством в препарате, то есть в 10-15 полях зрения.
Эритроциты в моче могут быть измененными и неизмененными, что зависит в основном от реакции и относительной плотности мочи. Неизмененные (сохранившие свой пигмент) эритроциты имеют вид дисков желтовато-зеленоватого цвета без ядра и зернистости. Отличительной особенностью эритроцитов является наличие в них двойного контура, заметного при работе микровинтом микроскопа. В концентрированной моче резко кислой реакции эритроциты могут приобретать звездчатую форму. При длительном пребывании эритроцитов в моче с низкой относительной плотностью 1,002-1,009 они теряют пигмент и приобретают вид бесцветных одноконтурных или двухконтурных колец. Деление эритроцитов на неизмененные и измененные не имеет решающего значения при определении источника гематурии. В норме эритроциты в моче либо совсем не встречаются, либо обнаруживаются единичные (0-3) в препарате. Увеличение количества эритроцитов в моче называется гематурия [от греч. haima кровь + urina]. Если наличие крови в моче видно на глаз, то есть моча имеет розовый, красный, бурый цвет или цвет «мясных помоев», то говорят о макрогематурии. Если же увеличенное количество эритроцитов обнаруживается только при микроскопическом исследовании, а цвет мочи не изменен, то это расценивается как микрогематурия. По месту возникновения гематурии делятся на почечные (ренальные), при которых эритроциты попадают в мочу из почек, и внепочечные (экстраренальные), при которых источником эритроцитов являются мочевыводящие пути. Почечные гематурии развиваются вследствие поражения паренхимы почек и наблюдаются при гломерулонефрите, пиелонефрите, туберкулезе, инфаркте и раке почек. Внепочечные гематурии связаны с кровотечением и воспалением мочевыводящих путей. Встречаются при опухолях и камнях мочевого пузыря и мочеточников, травмах мочевыводящих путей, цистите и уретрите. При так называемых «ложных» гематуриях эритроциты попадают в мочу из половых органов.
Лейкоциты в моче имеют вид небольших зернистых клеток округлой формы, в 1,5-2 раза крупнее эритроцитов. При низкой относительной плотности мочи размер их увеличивается и в некоторых из них (так называемых «активных») становится заметным броуновское движение гранул. При бактерурии (наличии большого количества бактерий) и в моче щелочной реакции лейкоциты довольно быстро разрушаются. Лейкоциты в моче представлены в основном нейтрофилами, но иногда обнаруживаются и эозинофилы, которые отличаются более крупной, преломляющей свет зернистостью. В норме у мужчин – 0-3 в поле зрения, у женщин – 0-5 в поле зрения. Увеличение количества лейкоцитов в моче называется лейкоцитурия. Если лейкоцитов очень много (более 60-100 в п/зр.), то говорят о пиурии – гное в моче [от лат. рyon гной + urina]. Увеличение количества лейкоцитов в моче свидетельствует о воспалительном процессе в почках и мочевыводящих путях и встречается при пиелите – воспалении почечной лоханки, пиелонефрите, цистите, уретрите. Наличие в осадке «активных» лейкоцитов характеризует интенсивность воспалительного процесса независимо от его локализации. Трехстаканная проба проводится для ориентировочной оценки источника форменных элементов в моче. Проба заключается в исследовании трех порций мочи, полученных при однократном мочеиспускании. Перед пробой обследуемый должен удерживать мочу в течение 3-5 часов. В первый сосуд собирается начальная порция (50-60мл), во второй – средняя (самая большая), в третий – последняя порция мочи. У мужчин третья порция берется после массажа предстательной железы. Помутнение мочи, изменение ее цвета, обнаружение при микроскопии увеличенного количества лейкоцитов и эритроцитов только в первой порции указывает на воспаление мочеиспускательного канала. Если патологические примеси обнаруживаются в одинаковом количестве во всех порциях мочи, то вероятнее всего заболевание почек. При обнаружении патологических примесей только в последней порции мочи предполагают локализацию очага в мочевом пузыре или в предстательной железе (у мужчин).
Эпителиальные клетки. В моче могут содержаться клетки плоского, переходного и почечного эпителия.
Клетки плоского эпителия - полигональной (неправильно многоугольной) или округлой формы, в 3-5 раз крупнее лейкоцитов, бесцветные, с маленькими темными ядрами. Располагаются в препаратах единично или пластами, попадают в мочу из уретры, наружных половых органов, влагалища.
Клетки переходного эпителия могут иметь различную форму: хвостатую, цилиндрическую, округлую, и разные размеры – в 3-6 раз крупнее лейкоцитов. Их цитоплазма окрашена пигментами мочи в желтоватый цвет. Содержат довольно крупное ядро. Иногда в клетках переходного эпителия наблюдаются дегенеративные изменения в виде грубой зернистости и вакуолизации цитоплазмы. В мочу они поступают из мочевого пузыря, мочеточников и почечных лоханок.
Клетки почечного эпителия выстилают почечные канальцы, имеют неправильно округлую форму, слегка желтоватый цвет и небольшие размеры - в 1,5-2 раза крупнее лейкоцитов. В цитоплазме клеток почечного эпителия обычно выражены дегенеративные изменения: зернистость, вакуолизация, жировая инфильтрация, в результате чего ядра в них часто не видны. При усиленном отторжении клетки почечного эпителия образуют эпителиальные цилиндры.
Клетки плоского и переходного эпителия практически всегда встречаются в осадке нормальной мочи от единичных в препарате до единичных в поле зрения. Клеток почечного эпителия в моче быть не должно.
Клетки плоского эпителия обычно диагностического значения не имеют, а лишь указывают на нарушение правил сбора мочи. Большое количество клеток переходного эпителия может появиться в моче при цистите, пиелите, мочекаменной болезни, опухолях мочевыводящих путей. Наличие клеток почечного эпителия свидетельствует о поражении паренхимы почек.
Цилиндры представляют собой белковые или клеточные образования канальцевого происхождения, имеющие цилиндрическую форму и различную величину. Различают следующие виды цилиндров: гиалиновые, зернистые, восковидные, эпителиальные, эритроцитарные, лейкоцитарные, пигментные.
Гиалиновые цилиндры состоят из рыхло расположенного белка. Имеют вид цилиндрических полупрозрачных образований с нежными контурами, один конец которых закруглен, другой обрублен. Образуются в почечных канальцах из свернувшегося белка при изменении рН мочи в кислую сторону. К поверхности гиалиновых цилиндров могут прилипать клеточные элементы (лейкоциты, эритроциты, почечный эпителий), а также соли.
Зернистые цилиндры имеют более резкие контуры и состоят из плотной зернистой массы желтоватого цвета, образующейся при распаде клеточных элементов или зернистой коагуляции белка.
Восковидные цилиндры образуются из уплотненных гиалиновых и зернистых цилиндров при их длительном пребывании в канальцах. Имеют резко очерченные контуры, гомогенную структуру, окрашены в серовато-желтый цвет, похожий на цвет воска. Они значительно шире гиалиновых и часто имеют бухтообразные вдавления по бокам.
Эпителиальные цилиндры состоят из клеток почечного эпителия, обычно окрашены пигментами мочи в желтоватый цвет и обнаруживаются на фоне этих же клеток.
Эритроцитарные цилиндры имеют желтоватый цвет, образуются в канальцах при почечной гематурии, состоят из массы эритроцитов и располагаются на их фоне.
Лейкоцитарные цилиндры - образования серого цвета, состоят из массы лейкоцитов и находятся на их фоне. Образуются в просвете канальцев при почечной пиурии.
Пигментные цилиндры образуются в результате коагуляции пигментов при гемоглобинурии и миоглобинурии. Имеют коричневый цвет и зернистую структуру, располагаются на фоне зернистых масс пигмента.
От цилиндров следует отличать цилиндроиды, которые похожи на гиалиновые цилиндры, но имеют продольную исчерченность и большую длину. Один конец у них закруглен, другой расщеплен. Они состоят из слизи и могут быть в нормальной моче.
В моче могут быть единичные гиалиновые цилиндры (до 1-2 в препарате). Остальные цилиндры в норме не обнаруживаются.
Наличие цилиндров в моче –цилиндрурия является симптомом поражения паренхимы почек. Хотя и считается, что вид цилиндров особого диагностического значения не имеет, гиалиновые цилиндры подтверждают ренальную протеинурию, а лейкоцитарные и эритроцитарные указывают на почечное происхождение лейкоцитурии и гематурии.
Контрольные вопросы для закрепления:
1. Каков характерный признак эритроцитов в моче?
2. Как выглядят выщелоченные эритроциты?
3. Каким термином можно оценить содержание в моче:
- 70-90 лейкоцитов в поле зрения;
- 0-5 эритроцитов в поле зрения;
- 8-10 лейкоцитов в поле зрения?
4. Какое происхождение имеет гематурия при наличии эритроцитарных цилиндров в моче?
5. Каков характерный признак мочи при почечной колике?
6. Каким термином следует оценить содержание лейкоцитов 20000 в 1мл мочи?
7. Для какого исследования осадка мочи требуется суточная моча?
8. При каких условиях образуются мочевые цилиндры?
9. Что такое «активные» лейкоциты?
Рекомендуемая литература
Основные источники:
1. Власова Н.В. Методы клинических лабораторных исследований:
Учебное пособие. / Н.В. Власова. – Красноярск: Красноярский
медико- фармацевтический колледж, 2008.- 222с.
Дополнительная литература
Козловская Л.В., Мартынова М.А. Учебное пособие по клиническим лабораторным методам исследования для студентов медицинских институтов. М.: Медгиз, 2007.
Справочник по клиническим лабораторным методам исследования /Под ред. Е.А. Кост . М.: Медгиз,2009.
Интернет-ресурсы:
1. Справочно-правовая система «Консультант-плюс»
2. Справочник фельдшера – URL: http://feldsherstvo.ru/274.html
3. Химический каталог >> Клинические лабораторные исследования–URL:http://www.ximicat.com/ebook.php?file=lubina_bio.djvu&page=5
4. LABINFO – Каталог по тематическим разделам. URL: http://bt2.narod.ru/zakon/zak_tem.htm#ЛАБОРАТОРНАЯ ДЕЯТЕЛЬНОСТЬ
5. Исследования мочи. Яндекс http://ru.wikipedia.org/
24
studfiles.net
Измененные эритроциты в моче
Главная » Эритроциты » Измененные эритроциты в моче
Анализ мочи входит в диагностический минимум при профилактических осмотрах и практически при любом обращении к врачу. Выявление эритроцитов в моче нуждается в уточнении их количества, характера и причины. Такие изменения встречаются при ряде заболеваний и нуждаются в точной диагностике для правильного лечения.
Должны ли быть эритроциты в моче?
Моча образуется в почках путем фильтрации плазмы, при этом через стенки сосудов не проходят только клетки крови и белковые молекулы. В последующем вода и многие вещества подвергаются обратному всасыванию. А вот азотистые соединения концентрируются и выводятся из организма.

Моча не должна содержать эритроцитов. Но они могут обнаружиться в очень незначительном количестве и у здорового человека. При этом их источником может являться любой участок мочевыделительной системы. В норме допустимо наличие 0-2 эритроцитов в поле зрения у женщин и 0-1 у мужчин. Эритроциты в моче у ребенка могут содержаться в количестве до 3-4 в поле зрения.
Иногда проницаемость сосудов может стать повышенной, что приводит к проникновению красных кровяных телец в мочу. Это может быть при злоупотреблении пряностями, после чрезмерного прогревания в сауне (или на производстве), после интенсивных физических нагрузок или приема алкоголя. Такие изменения преходящие и не требуют лечения. Вот почему когда эритроциты в моче повышены впервые в жизни, необходимо контрольное обследование.
Отклонения от нормы в анализе мочи требуют обязательного уточнения причины.
Гематурия – виды и причины
Повышенное содержание эритроцитов в моче без внешних изменений ее окраски называют микрогематурией. А если их так много, что меняется цвет выделений с желтого на различные оттенки красного, то говорят о макрогематурии.
При анализе мочи определяют не только количество форменных элементов крови, но и их вид. Микроскопия может выявить наличие свежих или уже частично разрушенных эритроцитов.
Неизмененные эритроциты имеют неповрежденную оболочку и гемоглобин внутри. Они видны как диск зеленоватой окраски. Измененные эритроциты (они же выщелоченные) уже утеряли гемоглобин, стали прозрачными. Под микроскопом они напоминают бесцветные кольца.
Клетки разрушаются, если находятся в моче некоторое время. Поэтому уровень поражения можно предположить по соотношению измененных и неизмененных форм эритроцитов в моче, а также используя другие лабораторные исследования.
Например, трехстаканная проба нужна для уточнения уровня поражения. Анализ по Зимницкому проверяет концентрационную функцию почек. А проба по Нечипоренко дает количественное содержание клеток в моче.
- соматические или преренальные -непосредственно не связанные с мочевыделительной системой;
- ренальные – возникшие при заболеваниях почек;
- постренальные – вызванные патологией мочевыводящих путей.
Один и тот же симптом у мужчин и женщин может иметь различные причины, в том числе обусловленные и анатомо-физиологическими особенностями.
Соматические и почечные причины гематурии
К общим причинам гематурии относят поражения сосудистой стенки и нарушения свертывания крови. Это бывает при интоксикациях (в том числе инфекционных), осложнениях при лечении некоторыми препаратами, тромбоцитопении, ДВС-синдроме, гемофилии. Эритроциты в моче у ребенка появляются при геморрагических диатезах и болезнях крови.
Почечные заболевания приводят к патологии нефронов или к повреждению протоков, сосудов и прочих структур.
Нарушения целостности почки бывают при наличии:
- опухолей почки;
- мочекаменной болезни;
- проникающих ранений и травм почки;
- перерастяжений тканей почки из-за нарушения оттока мочи (при гидронефрозе);
- воспалительного процесса в лоханках (пиелонефрита);
- туберкулеза почек;
- поликистоза почек.
Эритроциты в моче при беременности бывают при воздействии матки и повышенного внутрибрюшного давления на почку. Возникающее смещение мочеточников также приводит к затруднению оттока мочи, что создает фон для развития пиелонефрита.
При поражении почечных клубочков снижается фильтрационная способность органа, а в моче появляются измененные клетки крови. Причинами могут быть острый и хронический гломерулонефрит, отравления, интерстициальный нефрит, инфекционное поражение (ГЛПС или мышиная лихорадка), ожоговая болезнь.
Поликистоз почек приводит к поражению ткани вместе с нарушением фильтрации, а эритроциты в моче у ребенка при этом могут выявляться уже с рождения.
Болезни почек чреваты развитием почечной недостаточности. Любые нарушения со стороны почек требуют исключения этого грозного осложнения, а лечение направлено на то, чтобы понизить все превышения нормальных показателей.
Постренальные причины гематурии
Причинами появления гематурии ниже уровня почек бывают:
- мочекаменная болезнь;
- инфекционно-воспалительные процессы мочеточников и мочевого пузыря;
- опухоли мочевого пузыря и смежных органов;
- патология простаты и уретриты у мужчин;
- выраженный фимоз у мальчиков;
- травмы (в том числе оперативное лечение и катетеризация);
У детей камни формируются крайне редко. Но эритроциты в моче у ребенка могут быть следствием мочекислого диатеза.
Иногда дефекты сбора мочи у женщин могут привести к ошибочным результатам анализа. При этом выделительная система в норме, а кровь примешивается из влагалища. Гематурия у мужчин требует обследования простаты, особенно для лиц пожилого возраста.
Эритроциты в моче при беременности могут появляться при разрыхлении слизистой оболочки мочеполовой системы. Это происходит под влиянием гормонов и не требует специального лечения.
Выявление в анализе мочи эритроцитов требует лечения. Чтобы понизить их количество, необходимо в первую очередь воздействовать на первичное заболевание. Вот почему точный диагноз является важнейшим моментом при ведении таких пациентов.
Метод забора материала
На анализ отправляется моча, обычно берется средняя порция утренней мочи.
Сначала врачом-лаборантом оцениваются внешние характеристики материала, потом пробирка с мочой взвешивается, центрифугируется и осадок изучается под микроскопом. Часть материала обрабатывается необходимыми реактивами.
Значение результатов анализа
Изменения цвета мочи большой диагностической ценности не несут.
Мутная моча может становиться за счет слущивания эпителия со стенок мочеиспускательного канала или за счет примеси продуктов воспаления. Такое чаще всего случается при остром или хроническом воспалении мочевого пузыря. Реже мутной моча становиться при пиелонефрите из-за слущивания почечного эпителия.
Снижение относительной плотности мочи может быть признаком снижения функции почек. Но вообще концентрация мочи полностью зависит от питьевого режима и диеты пациента, поэтому большой диагностической ценностью этот показатель не обладает.
Норма. нейтральная, слабокислая или слабощелочная.
Изменение реакции мочи может происходить при выраженном воспалительном процессе в мочевыводящих путях или при выраженной склонности мочи к камнеобразованию.
Норма. до 0,033 ммоль/л, следы.
Повышение уровня белка в моче может происходить во время активного воспалительного процесса в мочеполовых органах, а может быть связано с нарушением функции почек при различных формах гломерулонефрита.
Глюкоза может появляться в крови при явлениях сахарного диабета, но она может появляться и в норме при употреблении чрезмерного количества сахара и других углеводов с пищей.
Норма. мужчины - 0-3 в поле зрения, женщины - 0-6 в поле зрения.
Это самый важный с точки зрения уролога показатель общего анализа мочи. Повышение количества лейкоцитов свидетельствует о воспалительном процессе в мочеполовых органах. При остром воспалении в этом пункте может быть указано - до 100 или покрывают все поле зрения . Чаще всего это указывает на диагноз острый цистит или острый пиелонефрит .
Норма. 0-1 в поле зрения.
Появление эритроцитов в моче носит название гематурия. Это случается при мочекаменной болезни. травме мочеполовых органов, реже при хронических воспалительных процессах половых органов или во время приема некоторых лекарственных препаратов.
Норма. 3-5 в поле зрения.
В большом количестве эпителиальные клетки появляются в моче при воспалительном процессе или после него. Плоский эпителий может указывать на процесс в почках, переходный - в мочевом пузыре, цилиндрический - в мочеиспускательном канале.
Норма. не обнаружено, до 10^4 в 1 мл.
Появление бактерий в моче носит название бактериурия. Это происходит при воспалительном процессе в почках, мочевом пузыре или мочеиспускательном канале.
Норма. не обнаружены.
Появление кристаллов в моче является признаком мочекаменной болезни. Иногда по виду кристаллов под микроскопом удается определить их химический состав - ураты, фосфаты, оксалаты. Не стоит забывать, что это лишь приблизительная оценка их химического состава. Для того, чтобы более точно оценить химический состав образующихся конкрементов, необходимо сделать специальный анализ мочи на камнеобразующие свойства .
Норма. не обнаружено.
Слизь появляется в моче при застойном процессе в почках или мочевом пузыре. Реже появление слизи сопутствует хроническому воспалительному процессу в мочевом пузыре.
Эритроциты – это клетки человеческой крови, а также позвоночных и нескольких видов беспозвоночных животных, которые содержат гемоглобин и выполняют перенос кислорода от легких к тканям и углекислого газа, наоборот, от тканей к легким. Эритроциты человека двояковогнутой формы, красного цвета и размеров в 7-8 мкм. Продолжительность их жизни находится в пределах 120 дней. Красная окраска из-за наличия гемоглобина, который составляет основную массу эритроцита.
О чем говорят эритроциты в моче?
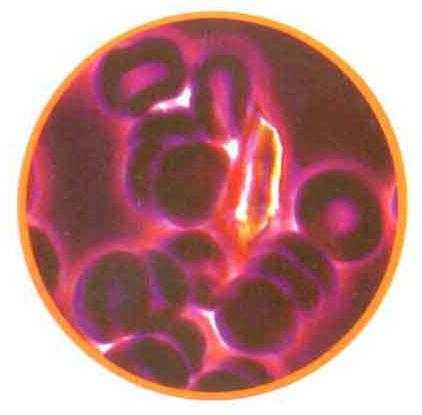 У каждого человека вместе с мочой происходит выделение около двух миллионов эритроцитов. Хотя в самой моче, точнее в осадке, их немного. Норма для мужчин составляет 0-1 в поле зрения, для женщин 0-3 в поле зрения. Считаются эритроциты в моче под микроскопом в лаборатории, в отдельных квадратах. Затем выводится среднее значение.
У каждого человека вместе с мочой происходит выделение около двух миллионов эритроцитов. Хотя в самой моче, точнее в осадке, их немного. Норма для мужчин составляет 0-1 в поле зрения, для женщин 0-3 в поле зрения. Считаются эритроциты в моче под микроскопом в лаборатории, в отдельных квадратах. Затем выводится среднее значение.
Состояние при повышенных эритроцитах, называется гематурия или кровь в моче. В некоторых случаях, их количество может менять сам цвет мочи до красной окраски (цвет мясных помоев), называется это состояние макрогематурия.
Наиболее частые причины макрогематурии:
- У женщин менструальные кровотечения;
- при кровотечении мочевого пузыря, при мочекаменной болезни почек, при травме;
- при распаде злокачественной опухоли и вызванного ею кровотечения. (при раке почки, мочевого пузыря);
- при тяжелой форме протекания гломерулонефрита.
Следующее состояние, при котором эритроциты имеются, но не заметны вооруженным глазом, называется микрогематурия.
Развивается при следующих заболеваниях:
- инфекционные: малярия, оспа, и другие заболевания, сопровождающиеся длительной лихорадкой;
- стадии гломерулонефрита;
- онкология мочевыделительной системы;
- мочекаменная болезнь;
- инфаркт почки, туберкулез мочевыводящей системы;
В разной стадии патологического процесса при некоторых болезнях могут наблюдаться как макрогематурия, так и микрогематурия: мочекаменная болезнь, урогенитальный рак и др.
Так что же такое измененные эритроциты в моче ?
Различают по происхождению гломерулярную и постгломерулярную гематурию.
Гломерулярная или клубочковая гематурия развивается при попадании эритроцитов в мочу через базальную мембрану клубочковых кровеносных сосудов. По этой причине происходит их повреждение и деформация.
Постгломерулярная гематурия развивается при возникновении данной проблемы капилляров после клубочкового фильтра, при этом эритроциты остаются неизмененные.
Итак, мы узнали, что в моче могут находиться эритроциты в измененном виде - это те, кто не содержит гемоглобин и в неизменном виде, с наличием гемоглобина. Длительное нахождение эритроцита в моче, также приводит к его обесцвечиванию.
Именно поэтому при расшифровке результатов крайне важно точно определить количество измененных и неизмененных эритроцитов или их соотношение. Если в анализе измененные или выщелоченные эритроциты, как мы уже упоминали выше, не содержащие гемоглобин, то это указывает на заболевания почек, такие как гломерулонефрит, пиелонефрит, туберкулез почек. А эритроциты неизмененные в свою очередь говорят специалистам о заболеваниях мочевыводящих путей, таких как уретрит, цистит, движение камня и др.
Также при беременности, этот анализ на наличие эритроцитов в моче является обязательным, так как рост матки оказывает сдавливание органов мочеполовой системы и обострение хронических заболеваний. Выявленные при беременности эритроциты - основание для УЗИ почек и мочевого пузыря, анализа на бакпосев мочи .
У детей эритроциты в моче тоже не должны присутствовать или могут находиться единичные в поле зрения.
Так же, как и у взрослых пациентов, у детей наблюдаются при следующих патологиях:
- при поражениях почек и отделов мочеполовой системы (пиелонефрит, гломерулонефрит, цистит);
- при травмах;
- онкология и туберкулез мочеполовой системы;
- при некоторых инфекциях.
Источники: http://mypochki.ru/analizy-mochi/eritrocity-v-moche.html, http://www.uronet.ru/analis/oam.html, http://sorethroat.ru/izmenennyie-eritroczityi-v-moche.html
Комментариев пока нет!o-detjah.ru
Если в моче эритроциты 0 1
Эритроциты – это клетки человеческой крови, а также позвоночных и несколькихвидов беспозвоночных животных, которые содержат гемоглобин и выполняют перенос кислорода от легких к тканям и углекислогогаза, наоборот, от тканей к легким. Эритроциты человека двояковогнутой формы, красного цвета и размеров в 7-8 мкм.Продолжительность их жизни находится впределах 120 дней. Красная окраска из-за наличия гемоглобина, который
составляет основную массу эритроцита.
О чем говорят эритроциты в моче?
В осадке мочи здорового человека в норме эритроциты либо отсутствуют, либо выявляются при микроскопическом исследовании в количестве не более 2 клеток в препарате (т.е. во всех полях зрения).
Мой мир
Google+
Также в нормальном анализе мочи не должно быть глюкозы. Появление в моче кетоновых тел может говорить о наличии сахарного диабета или о длительном голодании (возможно, при выраженном раннем токсикозе беременных).
Допустимое, т.е. не вызывающее настороженности врача, количество лейкоцитов — до 0-3 единиц в поле зрения. Меньшее их количество или полное отсутствие может только радовать. А вот увеличение их числа может говорить о воспалительных процессах: цистите, пиелонефрите.
Присутствие в моче крови, точнее, ее элементов — эритроцитов в поле зрения (допускается 1-2 элемента), также заставит врача заподозрить наличие какой-либо патологии (от инфекции и камней до различных заболеваний). Соответственно, в норме эритроцитов быть не должно.
9. Билирубин в норме в моче практически отсутствует. Выявляется при паренхиматозных поражениях печени (вирусные гепатиты), механической (подпеченочной) желтухе, циррозах, холестазе. При гемолитической желтухе моча обычно билирубин не содержит. Необходимо отметить, что с мочой выделяется только прямой (связанный) билирубин.
10. Уробилиноген. Нормальная моча содержит следы уробилиногена. Уровень его резко возрастает при гемолитической желтухе (внутрисосудистом разрушении эритроцитов), а также при токсических и воспалительных поражениях печени, кишечных заболеваниях (энтериты, запоры). При подпеченочной (механической) желтухе, когда наблюдается полная закупорка желчного протока, уробилиноген в моче отсутствует. Уробилиноген образуется из прямого билирубина, выделившегося с желчью, в тонком кишечнике. Поэтому полное отсутствие уробилиногена служит достоверным признаком прекращения поступления желчи в кишечник.
Длительность пребывания эритроцитов в моче определяют отношением числа измененных к числу неизмененных эритроцитов. Эритроцит становится более тусклым от пребывания в моче, а скорость его обесцвечивания зависит от кислотности мочи.
Неизмененные эритроциты появляются в моче вследствие заболевания мочевыводящей системы. Чаще всего причиной этому являются циститы, опухоли простаты или прохождение камня.
Причиной же появления измененных эритроцитов являются различные заболевания почек. Основным признаком, по которому определяют происхождение эритроцитов из почек, становится появление в моче белка и цилиндров.
- рак предстательной железы – появление крови в моче вызвано разрушением сосудов растущей опухолью в простате;
- простатит – воспаление предстательной железы, механизм повышения количества эритроцитов такой же, как и при других воспалительных заболеваниях мочеполовой системы.
У женщин появление эритроцитов в моче обусловлено такими заболеваниями органов половой системы:
Норма эритроцитов в моче у ребенка
Кристаллы соли (фосфаты)
Наиболее популярной причиной появления солей данной группы в моче являются продукты питания, богатые фосфором (морепродукты, молочные изделия, яйца), промывание желудка.
Среди иных факторов (патологического характера), что могут стать причиной обнаружения кристаллов соли в моче, могут служить:
- Сахарный диабет.
- Постоянные сбои в работе кишечника.
- Воспалительные явления в мочеполовых органах.
- Печеночная недостаточность.
Слизь в общем анализе мочи – характеристики и нормы
Рассматриваемое вещество создается вследствие функционирования слизистых оболочек органов мочеполовой системы.
Сколько должно быть слизи в моче у детей и у взрослых по нормам?
Наличие незначительного количества слизи в моче у детей, взрослых допускается. Если зафиксированное количество слизи в моче достаточно обширное, доктор назначает повторное тестирование для исключения возможных погрешностей во время забора данного биологического материала.
Почему повышен уровень слизи мочи у детей или у взрослых – причины отклонений от нормы
Нормальные показатели бактерий в моче
Причины наличия бактерий в моче
Грибы в моче
| Норма | отсутствуют |
| 1. Инфекцонные грибковые поражения мочевыводящих путей:2. Грибковые поражения наружных половых органов:3. Иммунодефицитные состояния 4. Длительное применение антибиотиков |
Причины наличия грибков в моче
4. Длительное применение антибиотиков
Диастаза в моче
| 1-17 Ед/ч. | |
| Диастаза мочи (амилаза) имеет большое диагностическое значение. Благодаря этому анализу возможна диагностика такого заболевания как панкреатит. Амилаза - это фермент, который участвует в расщеплении длинных цепочек углеводов в процессе пищеварения. Наибольшая концентрация этого фермента в соке поджелудочной железы, которая ее синтезирует. При воспалении поджелудочной железы часть амилазы попадает в кровь. Растворенная в крови амилаза достигает почек, где, благодаря фильтрации, она остается в составе мочи и выводится из организма. Таким образом, организм очищается от амилазы, которая обладает токсичным действием. | |
| Из вышеизложенного понятно, что при наличии повышенной амилазы в моче, она будет повышена и в крови. Однако анализ мочи позволяет отслеживать концентрацию амилазы без забора крови. Значительное повышение показателя диастазы - свыше 8000 ЕД свидетельствует об остром панкреатите или об обострении хронического панкреатита. |
Норма концентрации амилазы (диастаза) в моче
Причины повышения диастазы мочи
Значительное повышение показателя диастазы - свыше 8000 ЕД свидетельствует об остром панкреатите или об обострении хронического панкреатита.
littlebigshop.ru
Эритроциты человека, эритроциты в моче
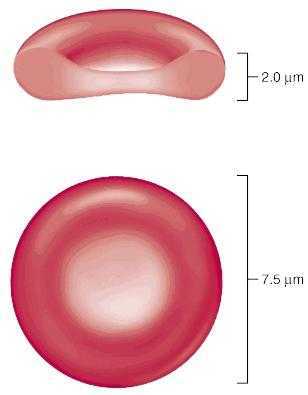
Важным элементом в содержании крови являются эритроциты. Максимальное содержание этих уникальных клеток в организме находится именно в крови, но эти элементы присутствуют так, же и других форменных элементах человеческого организма. Внешний вид эритроцитов напоминает дисковидную форму с утолщёнными краями. Такая обтекаемая форма кровяных телец позволяет им безпрепятсвенно циркулировать по всей кровяной системе человека.
Основной функцией эритроцитов является снабжение внутренних органов и клеток человеческого организма необходимым количеством кислорода. Оптимальное содержание этих элементов крови, а так же в моче должно, как правило, соответствовать определённой норме. Если уровень содержания эритроцитов в моче является повышенным, это говорит о том, что организме человека происходят какие-либо изменения и возможно это первый признак заболеваний. Диаметр эритроцита составляет 7,5 мкм
Так же данные частицы присутствуют и в костном мозге, и в их состав входит такой элемент, как гемоглобин. В зависимости от количества элементов гемоглобина в составе крови можно определить её цвет. Период полезной работы эритроцитов, точнее, каждого их этих элементов составляет около ста двадцати дней.
Если человек не имеет, ни каких заболеваний и определённых изменений, связанных с корректной работой организма, оптимальное содержание эритроцитов в моче человека должна полностью соответствовать следующим показателям. Эритроциты норма:
- для женского организма от 0 до 3 эритроцитов;
- для мужского организма от 0 до 1 эритроцита.
Если содержание этих элементов в мочевых выделениях не соответствует данным значениям и превышает их, то это свидетельствует о таком явлении, как гематурия. Стоит отметить, что в течение одних суток из организма человека выходит через мочевые выделения около двух миллионов эритроцитов.
Как правило, повышенный уровень содержания кровяных эритроцитов в моче человека можно легко определить визуально – мочевые выделения имеют бурый или красноватый оттенок.
Эритроциты не имеют ядра и не окисляются кислородом. Клетки, которые переносят кислород - сами его не потребляют, а используют низко эффективную систему получения энергии - анаэробный гликолиз.
Эритроциты придают крови красный цвет, а продукты их распада придают характерный цвет моче и калу. Это происходит благодаря присутствующему в составе эритроцитов (точнее в составе гемоглобина) железа и порфиринов
Эритроциты живут 120 дней. Рождаются в красном костном мозге (губчатые кости таза, грудина, ребра и другие), циркулируют в крови и умирают в селезенке (ретикулоэндотелиальной системе). Их останки собираются печенью и после переработки выделяются в кишечник, окрашивая кал в характерный цвет. Частично этот “краситель” всасывается из кишечника в кровь и выделяется вместе с мочой, окрашивая и мочу.
Эритроциты одного человека могут слипаться с эритроцитами другого (агглютинировать). Поэтому перед переливанием крови необходимо проверять группы крови донора и реципиента. Ныне принята система оценки групп крови - АВ0. Однако, она не является достаточно точной. Групп крови больше, чем 4 из системы АВ0. Поэтому, даже кровь из одной группы, редко, но может давать агглютинацию. То есть даже кровь одной группы может быть не совместима с кровью той же группы.
Эритроциты способны переносить кислород. Молекула кислорода в легких присоединяется к железу, который находится в составе гемоглобина, и отправляется в ткани, где условия несколько изменяются и кислород отсоединятся от железа. Так осуществляется транспорт кислорода.
Из тканей эритроциты забирают углекислый газ по той же схеме и освобождают его в легких.
Также эритроциты, за счет гемоглобина, борются с кислотностью внутри организма, забирая на себя протоны водорода, избыток которых создает саму кислотность (так называемая гемоглобиновая буферная система крови).
Эритроциты участвуют в образовании красного тромба, забиваясь вместе с фибрином в поврежденную стенку сосуда.
Проникновение кровяных телец в мочевые выделения
При появлении в составе мочи повышенного уровня содержания кровяных эритроцитов можно говорить о возможном заболевании таких внутренних органов, как почки, предстательная железа, мочевой пузырь и мочеиспускательный канал, а так же мочеточники. В отдельных случаях это может быть связанно с такими заболеваниями, как опухоль почек, пиелонефрит, цистит, нефроз, камни в почках, различные повреждения почек, гипертонические заболевания и многое другое.
Повышенное содержание эритроцитов в мочевых выделениях женского организма
При возникновении повышенного содержания эритроцитов в моче женского организма необходимо определить, не связано ли это явление с процессами эндометриоза или менструальными циклами. Для этого женщина сдаёт повторные анализы посредством использования катетера. При подтверждении предыдущих результатов в обязательном порядке необходимо провести полное обследование системы вывода мочи. При выявлении полного отсутствия эритроцитов в мочевых выделениях посредством использования катетера можно смело говорить о наличии возможных гинекологических изменениях в женском организме.
Изменённые и неизменённые формы эритроцитов в составе крови
Эритроциты являются уникальными элементами, которые могут изменять свой внешний вид в зависимости от их количества в мочевых выделениях и от реакции мочи.
Как правило, в организме человека можно встретить две формы эритроцитов – это неизменённая форма, так называемые свежие эритроциты и изменённая форма к которой относятся выщелоченные элементы.
Время пребывания кровяных телец в мочевых выделениях можно определить отношением их количества изменённой формы к количеству элементов неизменённой формы. При пребывании эритроцитов в моче их внешний вид становится более тусклым, и этот процесс полностью зависит от показателей кислотности мочевых выделений.
Появление в мочевых выделениях неизменённой формы эритроцитов связанно с возникновением заболеваний системы вывода мочи. Как правило, это является следствием таких заболеваний, как цистит, опухоль простаты или мочекаменная болезнь.
Возникновение изменённой формы эритроцитов в моче человека в основном связанно с различными заболеваниями почек. Об этом может свидетельствовать обнаружение в составе мочи элементов белка и цилиндров.
В некоторых случаях гематурия возникает в процессе влияния интенсивных физических нагрузок, однако, повышенное содержание кровяных телец в данном случае за очень короткое время приходит в необходимую норму.
Если в мочевых выделениях обнаружены кровяные тельца и цилиндры одновременно это свидетельствует о внутрипочечном характере происхождения гематурии. При полном отсутствии элементов белка и цилиндров процесс гематурии не связан с почками. При обнаружении эритроцитов в мочевых выделениях пациента необходимо в обязательном порядке провести тщательное полное обследование организма и осуществить взятие повторных анализов мочи больного.
Для качественного определения содержания эритроцитов в мочевых выделениях применяют метод взятия пробы посредством трёх стаканов.
Способ взятия трёхстаканной пробы
Посредством использования данного метода можно определить источник кровотечения в мочевых выделениях человека. Данный уникальный метод подразумевает взятие проб мочи в три различные ёмкости. Пациент должен в течение одного акта мочеиспускания последовательно наполнить каждую из ёмкостей.
При выявлении повышенного уровня эритроцитов в первой ёмкости источником кровотечения является канал мочеиспускания.
Если повышенное содержание кровяных телец обнаружено в ёмкости номер два, то, скорее всего, происходят изменения в мочевом пузыре.
Если количество эритроцитов одинаковое во всех трёх емкостях, то это свидетельствует о заболевании почек или мочеточников.
Наличие эритроцитов в моче ребёнка
Для того, что бы содержание кровяных телец в детской моче соответствовала норме необходимо в обязательном порядке включить в детский рацион пищу с содержанием щелочных элементов, но без содержания холестерина. При наличии в детском рационе чрезмерного количества кислой пищи провоцируется возникновение повышенного содержание солей, которые при прохождении через кровь в организме могут вызывать повреждения тканей и попадание кровяных телец в мочевые выделения малыша. Специальный щелочной рацион для ребёнка включает такие виды продуктов, как гречневая каша, все виды овощей, очищенная вода, определённые сорта орехов, заранее замоченные в воде.
Заболевания, связанные с эритроцитами
Существует болезнь крови - порфирия (порфириновая болезнь). При этой болезни эритроциты с гемоглобином очень слабые и быстро разрушаются, солнечные лучи быстро обжигают кожу (фотодерматоз), происходит атрофия костей, хрящей и ногтей (видоизменяются зубы, уши, нос, ногти), и таким больным часто необходимо переливать кровь для сохранения жизни. Отсюда берут свое начало легенды о вампирах.
Существует заболевание крови (талассемия, анемия Кули) при котором гемоглобин укладывается меньшими порциями в большее число эритроцитов. При этой анемии дети отстают в развитии, однако есть и один плюс - они имеют врожденную защиту от практически смертельного заболевания - малярии.
anatomus.ru
Эритроциты в моче — что это значит?
Здоровье человека – это основополагающая счастливой жизни, поэтому необходимо периодически проходить обследование, в которое входит и сдача мочи.
Если пациенту назначено обследование и у него есть изменения в анализе, необходимо задуматься о своем здоровье. Большинство людей, которые когда-либо с этим сталкивались, даже представления не имеют, что это такое. Но прежде чем впадать в панику, необходимо понимать какая должны ли они быть или нет.
В случае если эритроциты в моче повышены, значит, что у человека есть заболевание, спровоцировавшее это повышение.
Эритроциты – это клетки крови, которые в своем составе имеют гемоглобин. Основная их деятельность заключается в доставке воздуха к тканям. Если клетки крови большие и ваши почки работают, то в идеале они не поступят, но бывают и такие ситуации, когда норма содержания их превышена из-за слабых капилляров, которые могут их пропустить.
От чего зависит норма содержания телец на долю жидкости:
- Прежде всего, она зависит от пола. Если говорить о женщинах, то максимальное количество содержания в норме будет составлять не больше 3-х единиц. Если же это мужчина, то норма составляет 1-2 единицы;
- Оптимальный вариант, когда они полностью отсутствуют или их значение приравнивается к нулю.
После сдачи анализа , зафиксированы изменения, то пациенту могут рекомендовать трехстаканный анализ. Для этого необходимо взять три емкости, при мочеиспускании часть мочи уходит в первый стакан, часть во второй и третий.
Далее уже постановка диагноза зависит от лабораторного исследования.
Если же все таки они обнаружены в первой порции, то это означает, что в пациента есть отклонения в работе мочеиспускательного канала. В третьей порции заболевания связанные с мочевым пузырем. Ну а если же во всех порциях, то это заболевания почек.
Для более точного анализа пациенту предлагают сдать содержание по Нечипоренко. Так как этот анализ проводится на 1 мл жидкости, значит, и вероятность увидеть их в поле зрения значительно возрастает. И именно благодаря этому анализу лаборант сможет увидеть измененные эритроциты, чего при проведении обычного анализа не увидишь.
Что такое измененные эритроциты
 Весомую роль в постановке диагноза играет не количество красных тел, а то какой они формы. Если обследование проводится беременной женщине и у нее будут выявлены эритроциты, имеющие овальную форму, то это значит, у вас не хватает фолиевой кислоты. Бывает, что они могут иметь половинчатую форму, это значит, что у человека большое количество радикалов.
Весомую роль в постановке диагноза играет не количество красных тел, а то какой они формы. Если обследование проводится беременной женщине и у нее будут выявлены эритроциты, имеющие овальную форму, то это значит, у вас не хватает фолиевой кислоты. Бывает, что они могут иметь половинчатую форму, это значит, что у человека большое количество радикалов.
Измененными их называют потому, что при попадании через мембрану, они могут повредиться.
Обнаружив в анализе измененные эритроциты, специалист судит о том, какое заболевание их вызвало. Прежде всего, это свидетельствует о заболеваниях почек: пиелонефрит, туберкулез. Значит, выявив это, и лечение будет назначено именно то, которое необходимо.
Эритроциты в моче при беременности
В случае если женщина беременная, то обязательным анализом на протяжении всей беременности является сдача мочи. Если эритроциты в моче при беременности не обнаружено, значит все в порядке. Так как при беременности женский организм изменяется, матка начинает расти и давить на мочевой пузырь. Вследствие этого красные тельца могут появиться в моче. В норме, если их обнаружено не будет.
Среди основных причин появления эритроцитов в моче при беременности называют:
- Плохая питьевая вода, с большим содержанием хлора;
- Если при проведении исследования было выявлено, что они есть в ее содержании, это может быть связано с тем, что развивается малыш, он начинает расти, и сдавливает сосуды, которые находятся в области таза;
- проблемы с почками. В этом случае только врач может принимать решение, стоит продолжать, вынашивать малыша или нет. Если будет принято решение о том, что этот ребенок является угрозой жизни матери, то значит, нужно будет сделать аборт или провести искусственные роды;
- также повышенная норма может свидетельствовать о том, что женщина много времени проводит за компьютером;
- организм беременной женщины очень сильно реагирует и на окружающую среду. Так если это жаркий летний день, то при сдаче анализов это можно увидеть.
Важно помнить о том, что можно самостоятельно диагностировать свою мочу на наличие телец и появление каких-то изменений. Для этого достаточно при каждом походе в туалет посмотреть на нее, если она поменяла цвет и становится немного розовой, то в этом случае необходимо сдать все необходимое, чтобы проверить и наличие.
Измененные дают более сильную окраску моче, поэтому самостоятельно увидеть изменения достаточно просто.
Кровяное содержание в моче при цистите
Цистит – это заболевание, сопровождающиеся воспалением. Как у мужчин, так и у женщин оно проходит достаточно тяжело, сопровождаясь при этом сильными болями. Основными причинами, ведущими к появлению крови в моче в данном случае можно назвать: воспаление, которое может возникнуть в кишечнике, обычные простудные заболевания, которые отличаются от других разносом бактерий по всему организму. Даже не правильный уход за собой после того как человек сходил в туалет может вызвать их появление.

Будьте бдительны, согласно исследованиям, при обнаружении ее в моче у мужчины, практически 20 % из них были больны раком предстательной железы.
Что могут означать повышенное содержание эритроцитов
Это, прежде всего это может означать, что у женщины есть гинекологические заболевания. Но это может означать и то, что сдача происходила во время менструации и возможно отсутствие должной гигиены. Однозначно не нужно идти в лабораторию во время менструации.
В случае если во время беременности они все же обнаружены, то это может в некоторых случаях считаться нормой.
Что необходимо делать, если в моче обнаружены эритроциты
Даже если в моче появилось незначительное количество эритроцитов, обязательным действием должно быть обращение к врачу, который точно знает какое обследование назначить и после его проведения, какое лечение провести. Даже если в моче эритроцитов 4-5 единицы, то это, скорее всего следствие неправильной гигиены. В этом случае обязательно мочу нужно будет пересдать. Кроме того, в моче могут появиться лейкоциты и белок. Такое заболевание как гематурия не лечится самостоятельно, все лечение должен назначить врач.
Похожие статьи
vseprivivki.com
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе