Что такое рэг головы у ребенка
Что такое рэг головного мозга
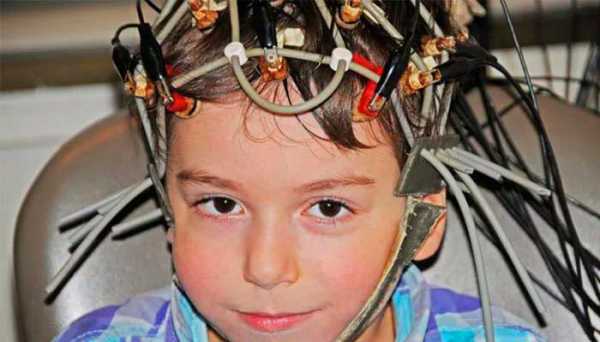
Не каждый пациент знает, для каких целей выполняется РЭГ головы, что это такое. Это один из методов обследования, помогающий установить, насколько соответствует норме кровоток крупных и мелких сосудов головы и шеи. Реоэнцефалография применяется, когда нужно определить наличие патологий в сосудистом русле головного мозга, оценить состояние мозгового кровообращения после перенесенных травм, инсультов, хирургических вмешательств.
Как происходит считывание данных при РЭГ?
Для проведения обследования требуется полиграф, который будет выдавать результат на бумажную ленту, Это специальный аппарат, подающий электрические импульсы на датчики, подключенные к голове пациента.
К голове обследуемого прикладываются парные электроды, подключенные к реографу. Один из электродов подает сигнал, который, после прохождения через мозговые ткани, регистрируется противоположным электродом. Так как ткани тела и кровоток имеют разную электропроводность, пульсовые колебания в сосудистом русле вызывают определенные изменения данных. Данные передаются на компьютер, который не только фиксирует их, но и отправляет на полиграф.
Запись графиков производится на бумагу, выдается два результата, если сравнивается активность кровотока в левом и правом полушариях. Также параллельно с РЭГ головы может вестись запись электрокардиограммы, чтобы отследить соответствие наполнения сосудов и сердечного выброса.

При помощи РЭГ можно получить сведения о функциональности сосудистого русла, не визуализируя объект. Врач не видит артерии, а только получает данные о том, насколько они пропускают кровь, как сужаются и расширяются при пульсовом прохождении крови по ним. Обследование назначается пациентам, которые жалуются на головные боли, головокружения, обмороки, плохой сон, нарушение умственных способностей. Также реоэнцефалографию проводят больным, страдающим от следующих патологий:
- Вегето-сосудистой дистонии.
- Артериальной гипертензии.
- Гипотонии.
- Церебрального атеросклероза.
- Вертеро-базилярной недостаточности.
- Мигрени.
- Нейроциркуляторной дистонии.
- Сахарного диабета.
- Остеохондроза шейного отдела позвоночника.
- Энцефалопатии.
- Болезни Паркинсона.
- Эпилепсии.
Обследование показано постинсультным больным, перенесшим ишемию мозговых тканей или кровоизлияние в полость головы. Также РЭГ может проводиться после травм головы или шеи, сотрясения головного мозга, чтобы установить, нет ли нарушения кровотока. Реоэнцефалографию могут назначать для контроля эффективности назначенного лечения, так как этот метод изучения кровотока помогает получить динамические данные для сравнения.
Если встал вопрос, о том, для чего проводится РЭГ сосудов головного мозга, что это такое, можно сказать, что это узконаправленное обследование, позволяющее оценить состояние сосудов, но не определить заболевание.
Противопоказания к РЭГ
Реоэнцефалография может проводиться буквально каждому человеку. Процедура не требует специальной подготовки, не причиняет неприятных ощущений. Высокочастотный ток, подаваемый на электроды, настолько слаб, что совершенно не ощущается. Процедуру можно проводить даже детям любого возраста, она безвредна.
РЭГ могут отменить только в том случае, если в месте, где нужно прикрепить электроды, кожа пациента повреждена. Также обследование не проводят больным с кожными заболеваниями волосистой части головы: себорейном дерматите, лишае, гнойной экземе и т.п.
Некоторые специалисты считают, что РЭГ-обследование уже изжило себя, так как не дотягивает до информативности магнитно-резонансной или компьютерной томографии. Но установить в поликлинике громоздкую трубу томографа может не каждый главврач. Эта техника достаточно дорогая и требует специального обслуживания.
Но, даже имея в наличии магнитно-резонансный томограф, не всегда невролог может отправить на томографию пациента. В таких ситуациях, когда у больного стоит кардиостимулятор, он не может пройти обследование на МРТ. Беременным женщинам противопоказана диагностика головы на компьютерном томографе из-за радиационного облучения.
Именно поэтому целесообразно использование реоэнцефалографии. Эта процедура может выступать не только как отдельный метод обследования, но и как дополняющий допплерографию у взрослого пациента, нейросонографию у годовалого ребенка. Комплексное обследование помогает точно установить причину развития патологии и подобрать наиболее эффективные препараты для лечения.
Подготовка к обследованию
Перед прохождением процедуры желательно хорошо выспаться. За два часа до диагностического обследования не рекомендуется пить чай, кофе, кока-колу, категорически запрещается курить и принимать спиртосодержащие лекарства. Если пациент принимает препараты, воздействующие на сосудистое русло (например, сосудорасширяющие лекарственные средства, спазмолитики, лекарства для снижения артериального давления), он должен согласовать их прием перед обследованием с лечащим врачом.
Непосредственно перед проведением процедуры пациенту необходимо отдохнуть. Желательно посидеть спокойно 15-20 минут в тишине, ни с кем не разговаривать, не читать, не играть в игры на мобильном телефоне или планшете, не вступать в дискуссии.
Как протекает процедура?
Обычно для проведения РЭГ головы пациенту нужно сесть в специальное кресло. Иногда больному предлагают прилечь на кушетку и проводят обследование в положении лежа. Обследование проводится на многоканальном реографе: от 2 каналов до 6. От количества каналов зависит обширность исследования, чем больше каналов на аппарате, тем большую часть головного мозга можно изучить за одну процедуру.
В месте присоединения электродов кожа обрабатывается спиртом. Сами электроды намазываются специальным гелем, повышающим проводимость сигналов. Датчики могут крепиться в прорезях широкой резинки или размещаться на специальной «шапочке».
Расположение электродов на голове пациента зависит от того, какую область головного мозга необходимо обследовать:
- При изучении бассейна внутренней сонной артерии датчики крепятся над внутренней частью брови и на область сосцевидного отростка (за ухом).
- Если исследуется бассейн позвоночной артерии (практикуется при остеохондрозе шейного отдела), датчики крепятся на сосцевидный отросток и на затылочный бугор.
- Когда необходимо оценить кровоток в наружной сонной артерии, датчики закрепляются перед ушным козелком и над внешним краем брови.
Если необходимо одновременно проводить ЭКГ, датчики также крепятся к запястьям пациента. Обследование головы продолжается 10-15 минут, при этом пациент ничего не чувствует. Данные с электродов поступают на компьютер, есть и более старые аппараты, которые отправляют результат прямо на бумагу.
Функциональные пробы при РЭГ
Больного могут попросить в самом начале процедуры закрыть глаза, чтобы его ничего не отвлекало. Кроме того, для уточнения данных, обследование проводится с функциональными пробами:
- Проба с сосудорасширяющими препаратами. Чаще всего используется нитроглицерин. Но, при необходимости, обследуемому могут предложить принять эуфиллин, кофеин.
- Проба с сосудосуживающими лекарственными средствами.
- Чтобы определить, имеется ли в головном мозге сосудистый спазм, проводится проба с глицерином.
- Ортостатическая проба предполагает наклоны головы в стороны, вперед-назад. Пациента могут попросить резко встать, наклониться.
- Проба с гипервентиляцией – когда пациенту нужно часто дышать, по сигналу задерживать дыхание, дышать то носом, то ртом.
Врач при проведении обследования может пережимать пальцем некоторые кровеносные сосуды. Это требуется для того, чтобы получить наиболее полные данные о кровоснабжении периферических отделов головного мозга.
С осторожностью следует проходить обследование на реоэнцелографе больным эпилепсией, так у них процедура может спровоцировать приступ. Отрицательно могут повлиять именно функциональные пробы, которые оказывают влияние на кровоток и работу нейронов.
Что показывают результаты обследования?
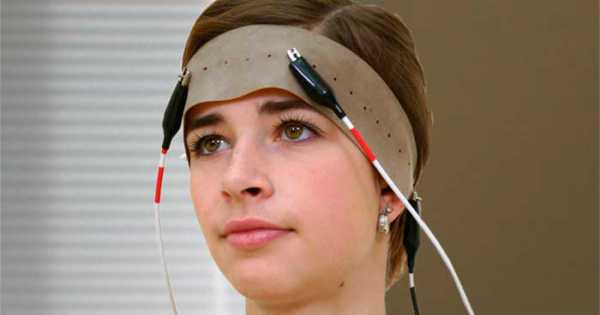
Следует предварительно еще раз обратить внимание пациента на то, что такое РЭГ головы. Данные, полученные с реографа, не являются определенным диагнозом, они лишь указывают на соответствие функциональности сосудов норме или отклонении от нее.
При расшифровке результатов врач учитывает не только общее состояние здоровья пациента, наличие хронических заболеваний, но также и возраст. Данные РЭГ различаются у детей, молодых, зрелых людей и пожилых.
На бумаге аппарат выдает линии кривых, которые располагаются в виде графиков. Медицинский работник отмечает:
- Анакроты – восходящие линии волны, резко стремящиеся вверх, со слегка закругленными вершинами.
- Катактроты – плавно спускающиеся нисходящие линии.
- Инцензуру – располагается в средней трети волны.
Для результата имеет значение, насколько волны регулярны, есть ли закругления у вершин, их высота, как располагается инцензура, есть ли дополнительные волны, зубцы. Норма для 14-тилетнего пациента совершенно не похожа на норму кровотока, положенную для пациента 50-ти лет. Если в первом случае волны неравномерны и перемежаются высокими вершинами, то во втором – врач увидит более ровную линию, с равномерно расположенными анакротами.
При расшифровке полученных результатов РЭГ головы врач получает сведения о:
- Тонусе артерий, вен, капилляров.
- Степени наполнения кровью определенного участка сосудистого русла.
- Скорости кровотока в соответствии с движением пульсовой волны.
- Вязкости крови.
По результату реоэграммы можно выявить три вида функциональности сосудистого русла, которые свидетельствуют об отклонении от нормы:
- Дистонический. При этом типе нарушения тонус сосудов постоянно изменяется, возникает гипертонус, сменяющийся низким пульсовым давлением, что указывает на нарушение венозного оттока, застой.
- Ангиодистонический. Характеризуется нестабильным тонусом, который вызван застоем венозной крови в определенном участке головы. Наблюдается при дефекте стенок сосудов, приведшем к потере гибкости сосуда, снижению эластичности и как результат – нарушению кровоснабжения мозговых тканей.
- Гипертонический. При этом типе патологии отток венозной крови затруднен, отмечается устойчивый гипертонус сосудистой стенки.
Для пациента результаты, выданные реографом, не представляют информационной ценности. Только врач может «прочитать» реограмму, определить, есть ли патологические изменения в кровотоке, и назначить необходимое лечение.
Так как диагностика головы с помощью РЭГ является абсолютно безопасной, эту процедуру можно проводить детям любого возраста. Не проводится обследование такого типа новорожденным, так как для получения данных о кровотоке в головном мозге младенца достаточно проведения нейросонографии.
В некоторых случаях возникает проблема со снятием данных, так как проводить РЭГ желательно при полной неподвижности пациента. Не каждый ребенок сможет сидеть тихонько, даже если процедура занимает всего 5 минут. Поэтому повышенная подвижность маленького пациента также может стать поводом для отказа в проведении обследования. При реоэнцефалограмме не используется наркоз, так как применять его на столь короткий период времени нецелесообразно.
Ребенок проходит РЭГ вместе с одним из родителей. Чтобы малыш чувствовал себя уверенно, мог посидеть спокойно, можно взять его на руки. Если пациент плачет, боится, кричит, процедура отменяется.
Когда нет возможности пройти МРТ или КТ из-за противопоказаний, но проверить состояние кровотока необходимо, имеет смысл согласиться на РЭГ. Обследование головы с помощью реоэнцефалографии – простая процедура, доступная многим пациентам, не требующая специальной подготовки.
Рейтинг: 5 — 75 голосов
bolitgolova.info
Особенности исследования
РЭГ или реоэнцефалография это метод оценки кровообращения в мозге. При помощи данного исследования удается получить информацию относительно состояния тонусов сосудов какого-то участка мозга и состояния кровенаполнения.
Кроме того, РЭГ позволяет оценить вязкость крови, проверить латентные стадии, скорость распространения пульсовой волны, скорость кровотока, время протекания, выраженность сосудистых реакций.
Данное исследование проводят при помощи записывающего устройства-реографа. Чтобы провести процедуру, человеку нужно лечь на спину, закрыть глаза, затем на него накладывают металлические электроды, закрепляемые на голове посредством резиновых лент. Чтобы улучшить чувствительность, на диски-электроды наносят специальную проводниковую смазку.
На пластинчатые электроды, предназначенные для РЭГ, тонким слоем наносится контактная паста, после чего их накладывают на необходимые участки кожи головы, которые вначале обезжиривают спиртом. В случае наибольшего распространенного отведения РЭГ один из электродов устанавливают на сосцевидный отросток, после чего второй накладывают над внутренним краем дуги. Затем через все электроды пропускается слабый ток. В результате на экране фиксируется электросопротивление мозговых тканей. Таким образом, РЭГ сосудов головного мозга позволяет исследовать сосуды, не проникая внутрь черепа.
Показания для проведения РЭГ
Данное исследование назначают в том случае, если наблюдаются следующие симптомы:
- Вегето-сосудистая дистония.

- Хронические головные боли.
- Головокружения.
- Атеросклероз сосудов мозга.
- Зависимость от погодных условий.
- Ухудшение зрения, слуха, памяти.
- Сосудистые кризы.
- Черепно-мозговые травмы, их последствия.
- Артериальная гипертензия.
- Нарушения кровообращения в головном мозге.
- Мигрени разной этиологии и течения.
- Другие болезни.
С помощью РЭГ головного мозга удается получить достоверную информацию относительно сосудов мозга, их функциональности и наличия патологий.
Применение РЭГ
Реоэнцефалографию применяют в клинической практике для решения различных задач. Данное исследование используется для того чтобы:
- Диагностировать поражения мозговых сосудов.
- Осуществлять контроль над кровообращением в мозге в послеоперационный период либо при получении черепно-мозговых травм.
- Оценить выраженность гипертензионного синдрома.
- Определить возможность коллатерального кровообращения.
- Оценить состояние при сотрясениях и ушибах мозга.
- Определить степень поражения при инсультах, ишемии мозга.
- Установить причину шума в ушах, головных болей, головокружений.
- Определить причины вегето-сосудистой дистонии, вертебробазилярной недостаточности.
- Оценить состояние при энцефалопатии, аденоме гипофиза.
РЭГ – неинвазивное исследование головного мозга, которое не подразумевает никакого воздействия на кожу, то есть в ходе данной процедуры не используют никакие хирургические инструменты.
РЭГ позволяет получить информацию относительно эластичности стенок сосудов, реактивности сосудов при воздействии факторов, которые изменяют кровообращение, сосудистого тонуса, состояния оттока из черепной полости, интенсивности мозгового кровенаполнения.
Преимущества РЭГ
Реоэнцефалография считается абсолютно безопасной процедурой, а потому данный вид диагностики может быть назначен и по показаниям, и в целях профилактики. Это старый, однако достаточно эффективный метод. Он не требует большого количества временных затрат или финансовых вложений. С помощью данной методики удается получить раздельную информацию относительно состояния артериальной и венозной систем. Кроме того, эта методика позволяет проводить исследование в любых условиях. Также несомненным преимуществом этой диагностической процедуры является ее простота и безболезненность.
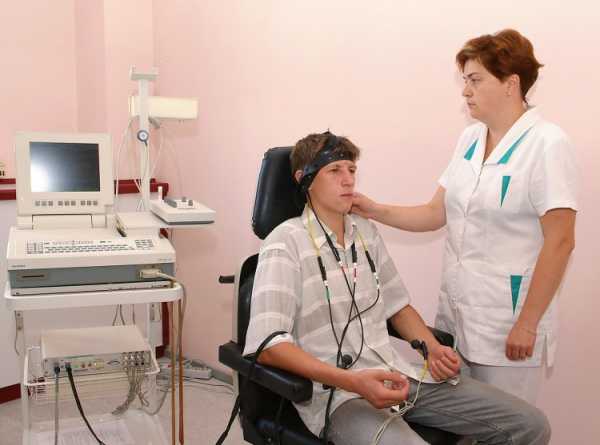
Чаще всего проведение РЭГ назначают людям пожилого возраста, поскольку с годами сосуды теряют свою  эластичность, развиваются всевозможные сопутствующие болезни, которые только усугубляют состояние пациента.
эластичность, развиваются всевозможные сопутствующие болезни, которые только усугубляют состояние пациента.
Стоит отметить, что у новорожденных это исследование имеет свои особенности: инцизура отсутствует, амплитуда волн небольшая, продолжительность анакроты большая. В остальных же случаях возраст не влияет на характеристику реоэнцефалограммы.
Сегодня реоэнцефалографию все чаще вытесняет ультразвуковая допплерография, магнитно-резонансная и компьютерная томография. Однако доступность и информативность РЭГ позволяет использовать его в качестве одного из методов контроля над мозговым кровообращением. Кроме того, нередко РЭГ сосудов мозга применяется совместно с выполнением ультразвуковой допплерографии.
РЭГ сосудов головного мозга – это очень важное исследование, которое обладает высокой диагностической ценностью. С помощью данной методики можно оценить состояние мозговых сосудов и выявить множество опасных патологий.
zdorovyimozg.ru
Обследование сосудов головного мозга
Аббревиатура РЭГ расшифровывается как реоэнцефалография — метод для диагностики состояния сосудов головного мозга. Не стоит пугаться, если вам предстоит пройти такую процедуру, как обследование РЭГ. «Что это такое?» – думаете вы. Во время данного метода диагностики сквозь вас пропускают слабые электрические импульсы. С помощью них можно составить общую картину состояния сосудов головного мозга.
Процедура полностью безопасна и не причиняет абсолютно никакого вреда здоровью человека. Ну сами подумайте, ведь когда ее разрабатывали и вводили в действие, наверняка проводили исследования и получали определенные результаты, подтверждающие безопасность этой методики.
РЭГ головного мозга
Разумеется, у любого пациента часто возникают вопросы при назначении различных диагностических исследований. Не стоит расстраиваться, если специалист назначил вам РЭГ головы. Что это такое и зачем вообще его проводить? Вполне закономерный вопрос.
Данный метод диагностики позволяет выявить, в каком состоянии находятся сосуды головного мозга: эластичность при нагрузках, прочность. Наиболее часто этот метод исследования применяют при сильных головных болях. Как правило, первой причиной жуткой боли в голове может стать именно нарушение кровообращения в головном мозге. РЭГ (что это такое, вы уже знаете) позволяет получить чёткую и полную картину притока крови к голове и ее оптимального распределения по сосудам.
Показания к проведению РЭГ
Что это такое, мы уже с вами разобрались, теперь давайте рассмотрим более подробно причины, по которым специалист может назначить проведение данного обследования. Было бы ошибочно считать, что для проведения этой методики показаниями служат только сильнейшие головные боли. РЭГ может быть назначена в случаях, когда:
- требуется выяснить вязкость крови;
- нужно установить скорость кровотока;
- следует проверить предрасположенность к наличию инсульта или ишемии;
- нужно убедиться в правильной работоспособности сосудов головного мозга после тяжелых черепно-мозговых травм;
- возникает непонятный шум в ушах;
- есть предрасположенность к эпилепсии.
РЭГ головы у детей
Применение данной методики — процедура безболезненная и потому может быть назначена даже детям. Но РЭГ (что это такое, вы уже выяснили), проводящаяся у детей, имеет один существенный недостаток. Для исполнения данной процедуры следует обеспечить полную неподвижность. Но дети, в силу своего возраста, этого не понимают, а потому полученные результаты при диагностике могут быть значительно искажены.
Именно поэтому желательно находиться рядом с ребенком в момент проведения данной процедуры и постараться проконтролировать его неподвижное состояние в период выполнения ее специалистом.
Результаты исследований
Получить результаты исследования можно в течение 10 минут после проведения диагностики. Это делает данный метод исследования достаточно популярным, поскольку при жутких головных болях важно максимально быстро выяснить причину, вызывающую столь плохое состояние, и приступить к лечению.
Другие методики исследования головного мозга
Прогресс не стоит на месте не только в повседневной жизни, но и в медицине. На сегодняшний день исследования сосудов головы с использованием РЭГ постепенно уходят в прошлое, начиная уступать место новому методу диагностики — ЭЭГ.
Чем же новый метод более совершенен? Его использование позволяет получить более полную картину о состоянии сосудов в мозге. Кроме того, проводить диагностику можно несколькими способами, они позволяют получить общую и очень подробную информацию о системе кровоснабжения. В данном случае информация считывается с помощью тех же электрических импульсов, но они не проходят через весь организм.
Для получения общей информации ЭЭГ проводят в обычном режиме. Более подробное исследование может занять примерно 6 часов. На полученные результаты могут повлиять разнообразные факторы: прием лекарств, переживания. Поэтому на приеме у специалиста обязательно расскажите, какие лекарства или препараты вы принимаете. Непосредственно перед диагностикой постарайтесь максимально расслабиться, унять переживания. Это позволит сделать окончательные результаты исследования более точными.
Теперь, если в своем направлении вы увидите такие названия, как ЭЭГ, РЭГ, что это такое, вы знаете. Вы также осведомлены о том, как и для чего выполняется данная диагностика и какие меры следует предпринять для того, чтобы получить максимально достоверные результаты.
fb.ru
Что из себя представляет реоэнцефалография
Методика реоэнцефалографии заключается в пропускании переменного электрического тока через ткани мозга и фиксации параметров электрического сопротивления, которая зависит от объёма и вязкости крови, находящейся в сосудах головного мозга. Именно показатели сопротивления тока позволяют оценить вышеперечисленные параметры. Когда сосуды полнокровны и расширены, сопротивление тока повышается, а если они сужены, то наблюдается противоположная картина.
Преимущества и недостатки диагностики сосудов
В настоящее время реоэнцефалографию используют не так часто, как раньше, потому что существуют более точные методы диагностики состояний головного мозга и его сосудов, например, электроэнцефалография (ЭЭГ), компьютерная томография (КТ) или магнитно-резонансная томография (МРТ — самый точный метод диагностики). В силу того, что не каждая больница или поликлиника (например, в районных центрах) может похвастаться наличием современного оборудования, РЭГ становится замечательным помощником в постановке диагноза.
Если в лечебно — профилактическом учреждении имеется томограф, а врач всё равно направляет пройти реоэнцефалографию, то встаёт вопрос: «Почему РЭГ, а не магнитно-резонансная томография или компьютерная томография, ведь второй и третий методы куда более информативны?».
Во — первых, это наиболее безопасный способ диагностирования патологии сосудов головного мозга. Во — вторых, не каждый может выдержать шум и замкнутое пространство томографа (особенно это актуально при обследовании детей, так как далеко не все дети способны находиться в спокойном состоянии, тем более в отсутствии мамы). В — третьих, МРТ и КТ по сравнению с РЭГ являются дорогостоящим методом обследования. Также преимуществом реоэнцефалографии является то, что при её помощи обследуются именно сосуды, не затрагивая «лишние и ненужные» области. На магнитно — резонансной и компьютерной томографии же видны и кости черепа, и мягкие ткани (чаще всего эти методы становятся актуальными при подозрении на серьёзный диагноз, например, опухолевый процесс и другие).
Существенным недостатком РЭГ является то, что любое волнение, переживание (а, как правило, не найдётся такого человека, который бы не испытывал таких эмоций перед прохождением какой — либо диагностической процедуры), несоблюдение рекомендаций по подготовке к процедуре могут сказаться на полученных результатах обследования.
Показания и противопоказания к проведению реоэнцефалографии
Доктор может дать направление пройти реоэнцефалографию при наличии у пациента следующих патологических состояний:
- головные боли различной интенсивности, локализации и длительности;
- головокружения;
- ишемия головного мозга;
- инсульты;
- шум в ушах и появление «мушек» перед глазами;
- сотрясения и ушибы головного мозга;
- ушибы и переломы шейного отдела позвоночника и костей черепа;
- повышение внутричерепного давления;
- нарушения кровообращения головного мозга;
- артериальная гипертензия;
- вегетососудистая дистония;
- артериальная гипотензия;
- патологии гипоталамо — гипофизарной области (в частности, опухолевые образования);
- энцефалопатии;
- болезнь Паркинсона;
- частые обморочные состояния;
- атеросклероз;
- шейный остеохондроз;
- нарушения памяти и сна;
- зрительные и слуховые расстройства;
- метеозависимость.
Реоэнцефалография считается полностью безопасным методом функциональной диагностики, он может быть применён ко всем категориям населения (от младенцев до пожилых). Исследование не проводится в тех случаях, если у пациента наблюдаются дефекты (раны и ссадины) и инфекционные заболевания волосистой части головы.
Подготовка к обследованию
Какой — то особой подготовки к обследованию нет. Нужно всего лишь постараться придерживаться следующих рекомендаций:
- накануне исследования не принимать каких — либо лекарственных препаратов, которые могут повлиять на состояние кровеносных сосудов;
- постараться избегать стрессовых ситуаций накануне и непосредственно перед исследованием;
- в день исследования с утра не пить кофе и крепкий чай;
- накануне и перед исследованием не курить;
- непосредственно перед исследованием отдохнуть минут 15 — 20;
- заранее приготовить салфетки и полотенце для того, чтобы по окончании процедуры убрать излишки геля.
Такие меры необходимы для спокойствия нервной системы и минимальных сосудистых изменений (как известно, любое волнение или же влияние тех или иных химических веществ могут изменить сосудистую картину). Соблюдение таких простых правил поможет специалисту максимально точно оценить состояние сосудов головного мозга и поставить правильный диагноз.
Непосредственно в кабинете функциональной диагностики специалист подготавливает пациента к обследованию путём обезжиривания кожных покровов тех областей, которые необходимо исследовать, и наложения на них электродов реоэнцелографа.
Как проводится диагностирование
Диагностирование проводится при помощи специального прибора реографа (реоэнцелографа), подключённому к устройству, записывающему и выдающему показания (электрокардиограф, компьютер, электроэнцефалограф и другие). Во время исследования пациент должен находиться в удобной и расслабленной позе. Чаще всего его сажают в специальное кресло. Медсестра или врач накладывают на голову пациента электроды и закрепляют их специальной эластичной лентой, предварительно смазав их пастой или гелем. Для удобства ленту располагают так, чтобы она проходила по окружности головы: над областью надбровных дуг, над ушами и по линии затылка.
Области наложения электродов будут всегда разные и зависят от того, какие сосуды должны быть исследованы:
- если необходимо исследовать позвоночные артерии, электроды необходимо накладывать на область затылочных бугров и сосцевидных отростков;
- если объектом исследования являются наружные сонные артерии, электроды должны быть расположены в височной области;
- при обследовании внутренних сонных артерий электроды накладываются на область сосцевидных отростков и переносицы.
В основном исследуют все сосуды сразу. Обследование занимает в среднем не более двадцати минут.
Одним из главных условий проведения реоэнцефалографии является спокойствие пациента и расслабленность.
Помимо стандартной методики проведения РЭГ, существует исследование с применением так называемых функциональных проб. Самыми распространёнными являются пробы с поворотами и наклонами головы в разные стороны, приёмом нитроглицерина (под язык), задержкой дыхания, глубокими вдохами и полными выдохами, сменой положения тела, физической нагрузкой. Все показания также записываются, а затем сравниваются с теми, которые были сделаны в состоянии покоя.
Возможные последствия после проведения РЭГ
Как уже говорилось, реоэнцефалография — безопасный метод диагностики, применяемый для обследования пациентов любой возрастной группы. Как правило, никаких последствий после проведения данной диагностической процедуры в состоянии покоя не наблюдается.
При проведении функциональных проб могут возникнуть головная боль (нитроглицерин обладает таким побочным эффектом) и головокружение (после поворотов головы или физической нагрузки).
Расшифровка полученных результатов
Оценкой полученных параметров исследования занимается врач. Современные технологии упростили сложную процедуру расшифровки путём применения специализированных компьютерных программ. Благодаря этому пациент может получить результаты своего обследования уже через десять минут после окончания процедуры (а не через несколько дней, как это было раньше во многих медицинских учреждениях). Огромное значение имеет возраст пациента, так как для каждой возрастной группы параметры реограммы меняются.
Все данные, полученные в результате обследования, преобразуются в графическую картинку (график), которая внешне очень схожа с электрокардиограммой. Аппарат выдаёт их либо на бумажный носитель или же на экран монитора компьютера.
Волнообразное изображение (каждый зубец реограммы) делят на специальные сегменты, имеющие свои названия:
- анакрота (восходящая часть графика);
- вершина графика;
- катакрота (нисходящая часть графика);
- инцизура (зубцы на нисходящей части графика);
- дикрота или дикротическая волна (нисходящая часть графика, расположенная после инцизуры).
По параметрам этих сегментов оцениваются такие значения, как:
- округлость или заострённость вершин графика;
- волновую регулярность;
- глубину дикроты;
- где расположена инцизура;
- внешний вид анакроты и катакроты;
- присутствие или отсутствие дополнительных волн в катакроте.
Нужно отметить, что не менее важны такие параметры зубцов, как амплитуда и наклон. Именно они определяют соответствие полученных значений с возрастом пациента. Например, у молодых зубцы более выраженные и наклонены сильнее, чем у пожилых людей.
Важные показатели реоэнцефалограммы в таблице
По значениям этих показателей строится общая картина о состоянии кровеносных сосудов головного мозга.
Пример реоэнцефалографических показателей в норме
В норме реоэнцефалографическая кривая характеризуется:
- заострёнными вершинами (с возрастом они уплощаются и сглаживаются), чёткими инцизурами и дикротами;
- время подъёма зубца до 0,1 с, с возрастом увеличивается до 1,9 с;
- показатель ab/T не должен превышать 15%;
- показатель А1/А не должен превышать значения 70%;
- показатель С/А не должен превышать 75%;
- асимметрия кровообращения мозговых полушарий не должна превышать 10%.
Отзывы пациентов
medknsltant.com
Что такое рэг головы
Реоэнцефалогрáфия (РЭГ) (др.-греч. ῥέος — «течение» + ἐγκέφαλος — «головной мозг» + γράφω — «пишу, изображаю») — реографический метод исследования сосудистой системы головного мозга, основанный на записи изменяющейся величины электрического сопротивления тканей при пропускании через них слабого электрического тока высокой частоты. Это неинвазивный метод исследования.
Реоэнцефалографическое исследование позволяет получать объективную информацию о тонусе, эластичности стенки и реактивности сосудов мозга, периферическом сосудистом сопротивлении, величине пульсового кровенаполнения. Достоинства метода — его относительная простота, возможность проведения исследований практически в любых условиях и в течение длительного времени, получение раздельной информации о состоянии артериальной и венозной систем мозга и о внутримозговых сосудах различного диаметра.
Методика[править | править код]
Приборы для записи реоэнцефалограммы — реографы — имеют 2—6 и более каналов и позволяют одновременно записывать реоэнцефалограммы (РЭГ) соответствующего числа сосудистых областей. РЭГ регистрируют путём наложения электродов на поверхность головы. Обычно используют круглые металлические электроды диаметром 5—30 мм (в основном 10-20 мм), укрепляемые на голове с помощью резиновых лент. Для лучшего контакта с кожей и уменьшения её сопротивления применяют специальные пасты. При наложении электродов на переносье и сосцевидный отросток регистрируют в основном состояние сосудов бассейна внутренней сонной артерии соответствующей стороны головы. Для исследования бассейна позвоночных артерий оптимальным является отведение, при котором один электрод устанавливается на сосцевидный отросток, второй — в области большого затылочного отверстия. Информацию о состоянии гемодинамики в бассейне наружной сонной артерии получают, укрепляя электроды по ходу височной артерии, спереди от слухового прохода и у наружного края надбровной дуги.
При анализе РЭГ учитывают их форму и используют цифровые параметры, позволяющие объективно оценивать состояние сосудов. При этом принимают во внимание особенности РЭГ, зависящие от возраста больных. При исследованиях применяют специальные функциональные пробы, которые дают возможность разграничить функциональные и органические изменения. Наиболее часто используют пробу нитроглицерином (в малых дозах, сублингвально), повороты головы, изменения положения тела. Остро возникающие сдвиги артериального давления отражаются на реоэнцефалограмме изменением тонуса и даже уровня пульсового кровенаполнения, что также необходимо учитывать при анализе кривых.
Применение[править | править код]
Характерные изменения РЭГ наблюдаются при внутричерепной гипертензии; они отражают соответствующие венозные и ликвородинамические нарушения. Обычно трудно поддающаяся объективизации сосудистая дистония проявляется на РЭГ картиной неустойчивого, меняющегося в течение короткого периода времени сосудистого тонуса. Полезную информацию удается получить с помощью РЭГ при острых и хронических сосудистых поражениях — нарушении проходимости магистральных сосудов, острых нарушениях мозгового кровообращения и их последствиях, вертебробазилярной недостаточности. Важной является возможность использования РЭГ для оценки коллатерального кровоснабжения. Наиболее часто метод используется для распознавания атеросклероза мозговых сосудов и оценки степени его выраженности. Важные данные исследование дает при острой черепно-мозговой травме, в частности для выявления субдуральной гематомы, при мигрени, для контроля эффективности проводимого лечения, объективизации действия лекарственных веществ, особенно вазотропного характера, и др. Перспективным является использование полиреографии (многоканальной реографии), расширяющей диагностические возможности метода и позволяющей изучить компенсаторно-приспособительные механизмы реакций при различных острых состояниях…
См. также[править | править код]
ru.wikipedia.org
В чем состоит метод реографии?
РЭГ – что это такое?
Изучение состояния сосудов иных частей тела носит другое название:
- реогепатография – диагностирует состояние печени;
- реовазография – сосуды конечностей;
- реокардиография – работает с состоянием сердца;
- реопульмонография – дает характеристику состоянию легких.
Существуют и другие разновидности реографии. Для исследования кровоснабжения головного мозга при проведении реоэнцефалографии применяют специальное оборудование (аппарат под название реограф). Обычно он является приставкой к другому многоканальному оборудованию: приборам для снятия ЭКГ, полиграфу. Его «сердцем» является высокочастотный генератор. Реограф позволяет записать реограмму (графическое отображение полученных данных). Взаимодействие с исследуемыми участками тела происходит посредством металлических электродов — их помещают на оголенный, предварительно обезжиренный спиртовым раствором участок кожи. Улучшение контакта достигается использованием увлажненной физиологическим раствором прокладки. Для проведения изучения кровотока отдельно взятого участка используют два электрода: первый размещается в начале участка, второй в конце.
 Процедура РЭГ похожа на ЭЭГ: на голову пациента тоже крепятся электроды, которые считывают данные кровенаполнения головного мозга
Процедура РЭГ похожа на ЭЭГ: на голову пациента тоже крепятся электроды, которые считывают данные кровенаполнения головного мозгаРЭГ как метод исследования
Реоэнцефалография, как метод изучения кровоснабжения мозговых структур, представляет собой безопасный, неинвазивный способ получить информацию об эластичности и тонусе сосудистой стенки кровоснабжающих мозг сосудов. РЭГ головного мозга также позволяет определить кровенаполнение отдельных структур головного мозга. При наличии сосудистого поражения выявляется место его расположения и размер.
С помощью реоэнцефалографии можно получить содержательные данные при наличии у пациента сосудистых заболеваний, весьма информативен этот способ в отношении церебрального атеросклероза, ОНМК, вертебробазилярной недостаточности. Исследование состояния сосудистой сетки с помощью РЭГ дает возможность установить истинную причину энцефалопатий (головных болей).
Информативность РЭГ можно увеличить путем проведения функциональных проб. Самыми распространенными пробами считаются нитроглицириновая и никотиновая. Они позволяют оценить форму поражения головного мозга:
- функциональная;
- органическая.
Если после приема нитроглицерина амплитуда РЭГ волны увеличена в недостаточной степени – это свидетельствует об «органике». Для оценки состояния позвоночных артерий используются функциональные пробы, предполагающие смену положения головы.
 Помимо проведения медицинских проб пациента могут попросить изменить положение головы, чтобы проверить позвоночные артерии
Помимо проведения медицинских проб пациента могут попросить изменить положение головы, чтобы проверить позвоночные артерииРЭГ сосудов и УЗИ прекрасно дополняют друг друга. В зависимости от ситуации предпочтение отдается одному или другому из них. Диагностика с помощью РЭГ позволяет оценить состояние как крупных сосудов, так и мелких. Но во многих случаях РЭГ является лишь дополнительным способом обследования. Например, этот способ изучения состояния мозга часто используется в паре с ЭЭГ. Причем ЭЭГ остается основным диагностическим методом. Что такое ЭЭГ и почему РЭГ является лишь «методом на подхвате»?
РЭГ и ЭЭГ – две стороны одной медали
В ряде случаев для выявления патологии мозга отдают предпочтение ЭЭГ — например, при эпилепсии. Либо используют этот способ изучения как основной, дополняя его исследованиями, которые позволяют изучить состояние сосудов. ЭЭГ подвластно выявление большего количества патологий, чем реоэнцефалографии. ЭЭГ — это запись электрической активности мозга. Активность нейронов регистрируется посредством электродов, закрепляемых на голове пациента.
Основаниями для проведения ЭЭГ являются спонтанные потери сознания, головные боли, которые нельзя снять с помощью лекарственных препаратов, проблемы со сном, вестибулопатии и чрезмерная утомляемость, подозрение на задержку психического развития детей и эпилепсию. Это исследование также позволяет контролировать проводимую терапию. Вопрос о том, какая диагностическая процедура лучше, задавать не совсем корректно.
Как проводится исследование
Процедура исследования не очень сложная, но для успешности и объективности исследования нужно соблюсти несколько правил. Во-первых, пациент должен быть спокоен. Ему нужно принять сидячее положения или лечь, закрыть глаза и постараться расслабиться не только физически, но и морально. Спокойствие нужно соблюдать в течение всей процедуры реоэнцефалографии. Перед процедурой следует 15-30 минут провести в спокойном состоянии, а если пациент страдает табакокурением, минимум за 2 часа для процедуры нужно воздержаться от курения. Любые препараты, которые способны повлиять на тонус сосудов, также принимать перед исследованием методом реоэнцефалографии нельзя.
Сам ход исследования прост до банальности. Участки кожи головы обезжиривают спиртом, затем на них закрепляют электроды. В процессе исследования врач-диагност может попросить пациента проделать движения головой или изменить положение тела.
 Чтобы результат исследования не оказался искаженным, пациенту необходимо быть в спокойном расположении духа, расслабиться
Чтобы результат исследования не оказался искаженным, пациенту необходимо быть в спокойном расположении духа, расслабитьсяПоказания и противопоказания
Спектр заболеваний, при котором может быть назначена реоэнцефалография, довольно широк. РЭГ сосудов головного мозга назначается:
- при травмах (ушибах, сотрясениях, черепно-мозговых травмах);
- энцефалопатиях;
- ишемиях;
- вестибулопатиях;
- метеочувствительности;
- мигренях и мигренеподобных состояниях;
- синдроме позвоночной артерии;
- при подозрении на диабетическую микроангиопатию;
- при нарушении слуха;
- ВСД, НЦД;
- гипертонии;
- при повышении внутричерепного давления;
- болезни Паркинсона;
- опухоли гипофиза;
- когнитивных расстройствах;
- и ряде других патологических сосудистых изменений.
Абсолютных противопоказаний процедура не имеет. Относительными являются:
- период новорожденности;
- повреждение кожного покрова в месте наложения электродов;
- категорический отказ больного от проведения процедуры;
- заболевания кожи и волос в области прикрепления электродов — бактериальной, паразитарной или грибковой природы.
Описание результата обследования
Изучение кровоснабжения головы с помощью РЭГ – это несложная для проведения процедура, однако для расшифровки ее результатов требуется специальное образование и навыки. Поэтому поставить диагноз и соотнести изменения в реограмме с возможными патологиями сосудистой системы может только специалист. В процессе анализа полученных данных врач-диагност изучает отклонения в амплитуде волн от нормы, реакцию РЭГ-волны на функциональные пробы, и делает заключение о норме или патологии сосудов, снабжающих мозг кровью. РЭГ волны имеет несколько типов. Распространенными типами являются:
- гипертонический тип – характеризуется стойким гипертонусом сосудистой стенки сосудов, доставляющих кровь к мозгу, и нарушением оттока венозной крови от мозговых структур;
- дистонический тип – нарушение тонуса сосудов, для которого характерны регулярные изменения — например, может преобладать гипертонус, сочетающийся с низким пульсовым давлением, может наблюдаться венозный застой;
- ангиодистонический близок к предыдущему варианту, характерным отличием является наличие дефекта сосудистой стенки, который приводит к снижению эластичности и нарушению в кровоснабжении отдельных мозговых структур.
Тип реоэнцефалограммы – это не диагноз. График кривых показывает только изменения, которым подвержен кровоток. И то, чем он отличается от нормы. На основе расшифровки этих изменений и данных других диагностических процедур врач может установить причину страдания и поставить диагноз.
 Результат исследования показывает отклонения от нормы кровоснабжения мозга, то есть патологические состояния сосудов
Результат исследования показывает отклонения от нормы кровоснабжения мозга, то есть патологические состояния сосудовГде можно провести обследование?
Где можно пройти РЭГ? Сделать обследование можно во множестве частных клиник, которые специализируются на сосудистой патологии или заболеваниях мозговых структур. Государственные медицинские учреждения также оснащены реографами. Медицина сегодня неоднозначно относится к этому диагностическому способу обследования: некоторые специалисты полны скепсиса, другие считают РЭГ едва ли не единственным способом выяснить причину страдания человека при некоторых заболеваниях.
uzimetod.ru
Реоэнцефалография: суть метода

РЭГ – это неинвазивный метод функциональной диагностики. При помощи него осуществляется измерение сопротивления тканей головы электрическому току. Всем известно, что кровь является электролитом. Когда сосуд мозга наполняется кровью, значения электрического сопротивления тканей снижаются, именно это и регистрирует прибор. Затем, уже на основании скорости изменения сопротивления, делают выводы о скорости тока крови в том или ином сосуде, а также оценивают другие показатели.
Зачем проводят РЭГ
Поскольку результаты реоэнцефалографии описывают только функциональное состояние сосудов мозга, она не является окончательным методом диагностики – на основании результатов исключительно этого метода исследования невозможно выставить диагноз. Однако она позволяет выявить факт нарушения мозгового кровообращения в той или иной области головного мозга и сконцентрировать врача на дальнейшем исследовании именно ее.
РЭГ предоставляет данные о следующих параметрах кровотока:
- тонус сосудов;
- степень кровенаполнения того или иного участка мозга;
- скорость кровотока;
- вязкость крови;
- коллатеральное кровообращение и другие.
Показания

Проведение этого метода диагностики показано при всех состояниях, сопровождающихся симптомами нарушения мозгового кровообращения. Как правило, это:
- частые головные боли и головокружения;
- предобморочные состояния и обмороки;
- шум в ушах;
- нарушения слуха и зрения;
- нарушения сна;
- нарушения памяти;
- нарушение способности к обучаемости;
- метеочувствительность (изменение состояния здоровья, связанное с переменой погоды);
- черепно-мозговые травмы (сотрясения, ушибы мозга);
- острые нарушения мозгового кровообращения (инсульты) в анамнезе;
- энцефалопатии;
- артериальная гипертензия;
- артериальная гипотензия;
- атеросклероз сосудов головного мозга;
- нейроциркуляторная дистония;
- остеохондроз шейного отдела позвоночника;
- спондилит;
- синдром позвоночной артерии;
- мигрень;
- сахарный диабет при подозрении на его осложнение, диабетическую микроангиопатию;
- заболевания сосудов головного мозга у близких родственников;
- оценка эффективности ранее проводимого медикаментозного или немедикаментозного лечения.
Есть ли противопоказания?
Реоэнцефалография – это абсолютно безопасный метод диагностики, разрешенный к применению практически у всех категорий больных. Исследование проводить не следует, если:
- у пациента имеются дефекты кожи (раны) в области, на которую необходимо наложить электроды;
- пациент страдает бактериальным, грибковым или паразитарным заболеванием кожи головы и волос.
Проводить РЭГ можно только в том случае, если пациент согласен на обследование, поэтому отказ больного от него также является противопоказанием.
Нужна ли подготовка к исследованию
Особой подготовки перед проведением реоэнцефалографии не требуется.
Чтобы получить максимально точные данные, накануне исследования обследуемому следует избегать стрессов, а в ночь перед ним – хорошенько выспаться. Также не следует курить, пить крепкий кофе или черный чай, так как эти действия оказывают влияние на нервную систему, тонус сосудов и артериальное давление, и результаты исследования будут искажены.
В ряде случаев врач может рекомендовать больному отменить до момента диагностики какие-либо препараты, влияющие на тонус сосудов. Однако это касается лишь лекарств курсового назначения – если человек принимает подобные препараты в постоянном режиме, то и диагностику следует проводить на фоне обычной для него терапии.
Придя на обследование, не надо сразу же идти в кабинет диагностики. Стоит в течение 15 минут отдохнуть в хорошо проветриваемом, но не душном помещении, и лишь потом отправляться на РЭГ.
Обладательницам (и обладателям) длинных волос придется собрать их в пучок, чтобы они не мешали исследованию.
Методика проведения реоэнцефалографии
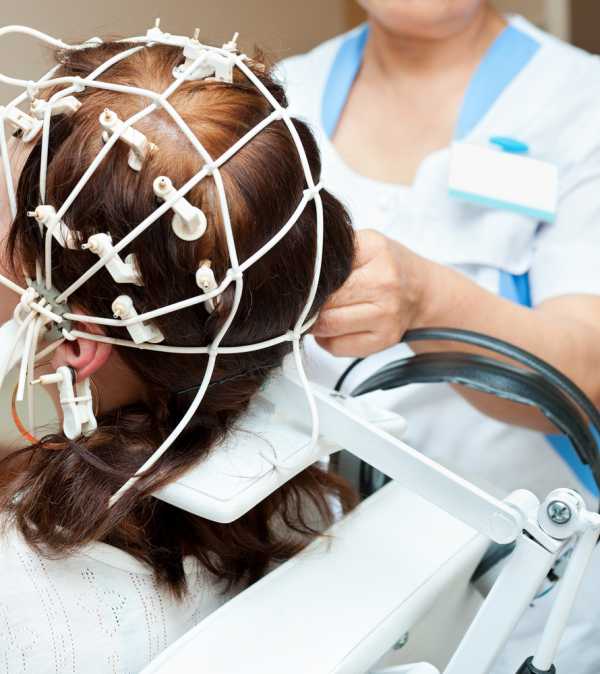
Исследование осуществляется посредством 2-6-канального реографа (чем больше каналов предусмотрено в аппарате, тем большая область головного мозга будет охвачена диагностической процедурой). Как правило, проводит диагностику средний медицинский персонал, а расшифровкой полученных данных занимается уже непосредственно врач.
Во время исследования пациент находится в удобной позе, сидя на стуле или лежа на мягкой кушетке, расслабленный, с закрытыми глазами. Специалист накладывает на его голову обработанные гелем или контактной пастой электроды, закрепляя их эластичной лентой (она проходит по окружности головы: над бровями, ушами и по затылку). В процессе диагностики эти электроды посылают в мозг электрические сигналы, а на мониторе компьютера в это время отображаются вышеуказанные показатели состояния сосудов и тока крови в них (в некоторых приборах данные не поступают на компьютер, а выводятся на бумажную ленту).
Область наложения электродов зависит от того, какой участок мозга подлежит диагностике:
- при исследовании наружной сонной артерии электроды должны быть закреплены над бровями снаружи и спереди от наружного слухового прохода (проще говоря, спереди от уха);
- при исследовании внутренней сонной артерии – на область переносицы и сосцевидного отростка (за ухом);
- при исследовании бассейна позвоночных артерий – на сосцевидный отросток и затылочные бугры, причем в этом случае рекомендовано одновременно с проведением РЭГ снимать электрокардиограмму.
Когда основная часть исследования окончена, если врач считает нужным, он может провести одну или несколько функциональных проб. Наиболее частыми пробами являются прием таблетки нитроглицерина под язык (противопоказано при глаукоме, гипотонии и непереносимости данного препарата), изменение положения всего тела или просто повороты и наклоны головы (как правило, используется для диагностики синдрома позвоночной артерии), гипервентиляция (глубокое дыхание) в течение нескольких минут, задержка дыхания, какая-либо физическая нагрузка и другие. После проведения пробы повторяют запись РЭГ и оценивают изменения на ней.
Продолжительность исследования занимает от 10 минут до получаса. Во время него пациент не испытывает каких-то особенных ощущений, ему не больно (единственное, головная боль может возникнуть после функциональной пробы с нитроглицерином, как побочный эффект этого препарата).
Расшифровка РЭГ
Чтобы правильно интерпретировать полученные во время проведения РЭГ данные, врачу необходимо знать точный возраст пациента – это и логично, ведь тонус сосудов и характер кровотока у пациентов молодого, среднего и пожилого/старческого возраста различны (что есть патология для молодого, является нормой или вариантом нормы для пожилого человека).
Реоэнцефалограмма имеет волнообразный вид, причем каждый сегмент этой волны имеет свое название:
- восходящая ее часть – анакрота;
- нисходящая – катакрота;
- между ними – инцизура (собственно, сам изгиб – переход восходящей части в нисходящую), сразу за которой определяется маленький дикротический зубец.
Расшифровывая РЭГ, врач оценивает такие ее характеристики:
- насколько регулярны волны;
- как выглядят анакрота и катакрота;
- характер закругления вершины волны;
- расположение инцизуры и дикротического зубца, глубину последнего;
- наличие и вид дополнительных волн.
Завершая статью, хочется отметить, что хоть РЭГ и не является самостоятельным методом диагностики, позволяющим верифицировать тот или иной кардиологический или неврологический диагноз, однако она, проведенная своевременно, при первых симптомах, помогает обнаружить факт присутствия патологии сосудов на раннем, начальном этапе болезни. Проведенное дообследование и адекватное лечение приведут пациента к скорому выздоровлению и избавят от осложнений, которые могли бы возникнуть при несвоевременно выставленном диагнозе.
И, хотя на сегодняшний день некоторые специалисты весьма скептически относятся к данному методу диагностики, тем не менее, он имеет место быть и все еще широко используется во многих медицинских учреждениях.
doctor-neurologist.ru
Сосуды, ведущие в «центр»
Когда сосуды нашего организма гладкие и эластичные, когда сердце равномерно и качественно обеспечивает кровообращение, которое даёт питание тканям и забирает ненужные вещества – мы спокойны и даже не замечаем этих процессов. Однако под воздействием различных факторов сосуды могут не выдерживать и «портится». Они не могут приспосабливаться к температурным колебаниям и изменениям атмосферного давления, теряют способность запросто перемещаться из одного климатического пояса в другой. Сосуды теряют «навыки» оперативного реагирования на воздействие внешних раздражителей, поэтому любое волнение или стресс может привести к сосудистой катастрофе, предотвратить которую поможет реоэнцефалография сосудов головного мозга, снятая своевременно. Причины, приводящие к нарушению кровотока следующие:
- Cужение просвета сосудов в результате отложения холестериновых бляшек нарушает его эластичность, развивая атеросклеротический процесс. Это зачастую ведёт к инфаркту миокарда или инсульту;
- Повышенное образование тромбов может привести к отрыву последнего, миграции по кровеносному руслу и закрытию просвета сосуда (ишемический инсульт).
- Черепно-мозговые травмы, перенесённые ранее, и, как будто благополучно закончившиеся, могут привести к повышению внутричерепного давления, что также будет выражаться проявлениями нарушения кровообращения.
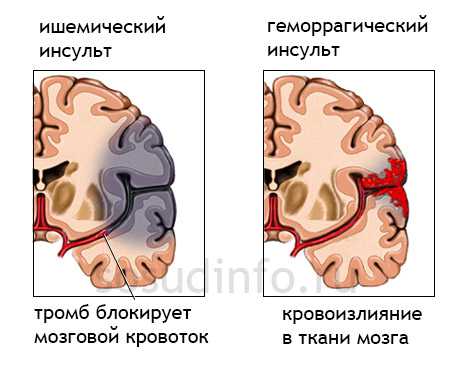
РЭГ головного мозга может определить наличие или отсутствие субдуральной гематомы, возникшей в результате травматического повреждения головного мозга. Образовавшееся в тканях мозга кровоизлияние, естественно, создаст препятствие нормальному току крови.
Если не забегать далеко вперёд, а провести исследование, когда симптоматика неярко выражена и создаёт дискомфорт от случая к случаю, то РЭГ головного мозга не только определит состояние сосудов, но и поможет выбрать тактику предупреждения серьёзных последствий, ставящих под угрозу жизнь человека.
Кроме того, РЭГ показывает не только качество кровотока по магистральным сосудам, но при этом обязательно оценит коллатеральное кровообращение (когда ток крови по магистральным сосудам затруднён, и она направляется «в обход»).
РЭГ и «несерьёзные» болезни
Есть состояния, которые хоть и не смертельны, но жить нормально не дают. Вот, нейроциркуляторная дистония у многих присутствует, поэтому и болезнью не особо значится, ведь «от неё не умирают». Или, например, мигрень (гемикрания), считающаяся прихотью светских дам, благополучно дошла до наших дней и многих женщин в покое не оставляет. Препараты от головной боли, как правило, не помогают, если в состав лекарственного средства не входит кофеин.
Считая женщину абсолютно здоровой (ведь признаков никакой болезни нет), окружающие часто отмахиваются. Да и сама она потихоньку начинает считать себя симулянткой, понимая, однако, в глубине души, что обследование головы не помешало бы. А, между тем, невыносимые головные боли приходят ежемесячно и связаны с менструальным циклом.
Назначенная и проведённая РЭГ головы, проблему решает в считанные минуты, а применение адекватных лекарственных препаратов избавляет пациентку от боязни ежемесячных физиологических состояний. Но это благоприятное течение болезни, а есть и другое…
Немногие знают, что несерьёзной мигрень считать не приходится, ибо болеют ею не только женщины, и не только в молодом возрасте. Мужчинам тоже иногда в этом плане «везёт». И проявлять себя болезнь может настолько, что человек полностью теряет работоспособность и нуждается в назначении группы инвалидности.
Как проводят анализ работы сосудов головы?
Когда возникает необходимость сделать РЭГ, больные, как правило, начинают волноваться. Успокоить здесь можно сразу – метод неинвазивный, а стало быть, безболезненный. Вреда организму процедура РЭГ не несёт и может выполняться даже в раннем младенчестве.
Обследование головы РЭГ осуществляется с помощью 2-6 канального аппарата — реографа. Разумеется, чем больше каналов имеет прибор, тем большая область исследования будет охвачена. Для решения больших задач и записи работы нескольких бассейнов используются полиреогреографы.
Итак, пошагово процедура РЭГ выглядит следующим образом:
- Пациента удобно располагают на мягкой кушетке;
- На голову накладывают металлические пластинки (электроды), которые перед этим обрабатывают специальным гелем, чтобы предотвратить раздражение кожи;
- Электроды прикрепляются резиновой лентой в местах, где намечено провести оценку состояния сосудов.
- Электроды накладываются в зависимости, какой отдел головного мозга подлежит исследованию РЭГ:
- Если врача интересует бассейн внутренней сонной артерии, то электроды лягут на переносицу и сосцевидный отросток;
- Если же дело касается наружной сонной артерии, то пластинки будут укрепляться спереди от слухового прохода и над бровью снаружи (ход височной артерии);
- Оценка работы сосудов бассейна позвоночных артерий предусматривает наложение электродов на мастоидальный (сосцевидный) отросток и затылочные бугры с одновременным снятием электрокардиограммы.
При обследовании головы РЭГ больному рекомендуется закрыть глаза, чтобы внешние раздражители не оказали влияния на конечный результат. Данные, полученные прибором, регистрируются на бумажной ленте.

Полученные результаты РЭГ, расшифровка которых требует дополнительных навыков, направляются врачу, прошедшему специальную подготовку в этой области. Однако пациенту очень не терпится узнать, что же творится в его сосудах и что означает график на ленте, ведь, как делают РЭГ, он уже хорошо представляет и даже может успокоить ждущих в коридоре.
В некоторых случаях для получения более полной информации о функции сосудов применяют пробы с препаратами, воздействующими на сосудистую стенку (нитроглицерин, кофеин, папаверин, эуфиллин и др.)
Что означают непонятные слова: расшифровка РЭГ
Когда врач приступает к расшифровке РЭГ, в первую очередь он интересуется возрастом пациента, который в обязательном порядке учитывается для получения адекватной информации. Разумеется, нормы состояния тонуса и эластичности для молодого и пожилого человека будут разные. Суть РЭГ состоит в регистрации волн, характеризующих наполнение кровью отдельных участков мозга и реакцию сосудов на кровенаполнение.
Краткое описание графического изображения колебаний можно представить следующим образом:
- Восходящая линия волны (анакрота) резко стремиться вверх, вершина её слегка закругляется;
- Нисходящая (катакрота) плавно идет вниз;
- Инцизура, расположенная в средней трети, за которой следует небольшой дикротический зубец, откуда нисходящая спускается и начинается новая волна.
Чтобы расшифровать РЭГ врач обращает внимание:
- Регулярны ли волны;
- Какая вершина и как она закругляется;
- Как выглядят составляющие (восходящая и нисходящая);
- Определяет местоположение инцизуры, дикротического зубца и наличие дополнительных волн.
Нормы графиков РЭГ, в зависимости от возраста
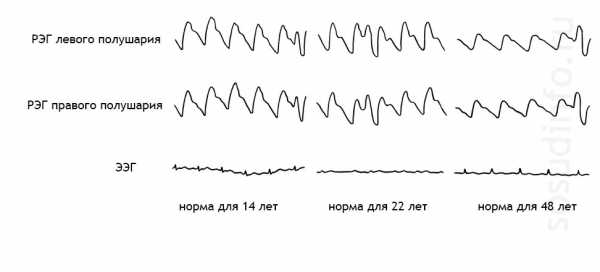
Результаты обследования, свидетельствующие об атеросклерозе
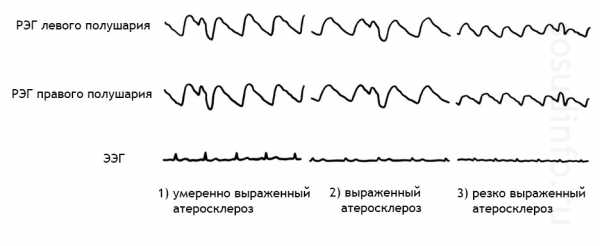
Распространенные типы по РЭГ
После проведённого анализа записи реоэнцефалографии, доктор фиксирует отклонение от нормы и делает заключение, которое пациент стремится быстрее прочитать и истолковать. Результатом исследования является определение типа поведения сосудов:
- Дистонический тип характеризуется постоянным изменением сосудистого тонуса, где часто преобладает гипотонус со сниженным пульсовым наполнением, который может сопровождаться затруднением венозного оттока;
- Ангиодистонический тип мало отличается от дистонического. Для него также характерны нарушения сосудистого тонуса ввиду дефекта строения сосудистой стенки, ведущей к снижению эластичности сосудов и затрудняющей кровообращение в определённом бассейне;
- Гипертонический тип по РЭГ несколько отличен в этом плане, здесь наблюдается стойкое повышение тонуса приводящих сосудов при затруднённом венозном оттоке.
Типы РЭГ нельзя квалифицировать как отдельные заболевания, ибо они лишь сопутствуют другой патологии и служат диагностическим ориентиром для определения её.
Отличие РЭГ от других исследований головного мозга
Часто, записываясь в медицинские центры на обследование головы РЭГ, пациенты путают его с другими исследованиями, содержащими в своих названиях слова «электро», «графия», «энцефало». Это и понятно, все обозначения похожи и людям, далёким от этой терминологии, порой бывает трудно разобраться. Особенно в этом плане достаётся электроэнцефалографии (ЭЭГ).Правильно, и то, и другое изучает голову, путём накладывания электродов и регистрации на бумажной ленте данных работы какой-то области головы. Отличия РЭГ и ЭЭГ заключаются в том, что первая изучает состояние кровотока, а вторая выявляет активность нейронов какого-то участка головного мозга.
Сосуды при ЭЭГ оказывают косвенное влияние, однако длительное нарушение кровообращения будет отражаться на энцефалограмме. Повышенная судорожная готовность или другой патологический очаг на ЭЭГ выявляются хорошо, что служит для диагностики эпилепсии и судорожных синдромов, связанных с перенесённой травмой и нейроинфекцией.
Где, как и сколько стоит?
Несомненно, где лучше пройти РЭГ головного мозга, цена которой колеблется от 1000 до 3500 рублей, решает пациент. Однако очень желательно отдать предпочтение хорошо оснащенным специализированным центрам. К тому же, наличие нескольких специалистов данного профиля поможет разобраться коллегиально в затруднительных ситуациях.
Цена РЭГ, помимо уровня клиники и квалификации специалистов, может зависеть от необходимости проведения функциональных проб и невозможности осуществить процедуру в учреждении. Многие клиники предоставляют такую услугу и для проведения исследования выезжают на дом. Тогда стоимость увеличивается до 10000-12000 рублей.
sosudinfo.ru
Что такое рэг головы у ребенка - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Атеросклероз артерий можно смело назвать одним из самых распространенных заболеваний сердечно-сосудистой системы. Специфичность атеросклероза и воспаления внутри кровеносных сосудов и артерий была впервые описана в 1954 году.
Недуг может развиваться вследствие нездорового образа жизни, вторичных патологий ССС и почек, наследственной предрасположенности, аутоиммунных и гормональных сбоев.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Атеросклерозом называют болезнь, при которой в области внутренних стенок артерий образовываются так называемые бляшки, состоящие из холестерина и других продуктов жирового обмена.
Лечат недуг медикаментозно, а в некоторых случаях хирургически. Принцип лечения подбирается с учетом того, какая артерия была поражена. Также при выборе тактики терапии учитываются возраст, хронические заболевания и индивидуальные особенности пациента.
Причины возникновения атеросклероза
Почему развивается атеросклероз кровеносных сосудов? Медики не дают однозначного ответа. Но медицине совершенно точно известно, что есть ряд предрасполагающих факторов.
Согласно статистике, атеросклероз артерий и кровеносных сосудов значительно чаще развивается у мужчин. Медики это связывают с тем, что некоторые женские гормоны помогают регулировать жировой обмен, а мужские андрогены нет.
Еще предрасполагающим фактором является пожилой возраст. Почему так? Дело в том, что пожилые люди меньше следят за своим рационом. К тому же, в зрелом возрасте больные меньше двигаются и чаще страдают от вторичных заболеваний сердечно-сосудистой системы. Ситуация усугубляется тем, что с возрастом сосудистые стенки становятся менее эластичными.
Есть и другие предрасполагающие факторы:
- Сахарный диабет. Одинаково высокий риск атеросклероза сохраняется как при СД 1 типа, так и при СД 2 типа. Ситуацию может усугубить ожирение или сопутствующие эндокринные патологии.
- Генетическая предрасположенность.
- Нездоровый образ жизни. Негативно сказываются на жировом обмене и кровообращении курение и алкоголизм.
- Период климакса. В это время организм вырабатывает повышенное количество прогестерона, а этот гормон способствует ожирению и, соответственно, нарушениям жирового обмена.
- Артериальная либо почечная гипертензия. На фоне этих патологий атеросклероз может развиться даже в молодом атеросклерозе.
- Гиподинамия (отсутствие двигательной активности). Сидячий образ жизни чреват ожирением и нарушениями кровообращения.
- Недостаточность функции щитовидной железы.
- Поражения почек и печени. Сюда можно отнести жировой гепатоз, цирроз, нефротический синдром, желчнокаменную болезнь, почечную недостаточность и т.д.
- Сердечно-сосудистые нарушения – инфаркт миокарда, ишемическая болезнь сердца, инсульт, цереброваскулярные нарушения, инсульт, вегето-сосудистая дистония.
- Остеохондроз, гипоплазия позвоночной артерии, шейная мигрень.
Самая распространенная причина атеросклероза – несбалансированное питание. Вызывают недуг продукты с высоким содержанием углеводов и животных жиров.
Виды и симптомы атеросклероза
Атеросклеротические нарушения могут наблюдаться практически во всех артериях и сосудах. Чаще всего бляшки образовываются в сосудах и артериях головы, ног, шеи, брюшной аорты, почек, сердца.
Ввиду этого, выделить характерные симптомы патологии сложно. Атеросклероз различается по клинике. Рассмотрим самые распространенные виды недуга и его характерные признаки:
- Если поражаются сосуды и артерии шеи или головы (в том числе сонные артерии), человек страдает от сильных головных болей и головокружения. Обширные поражения чреваты появлением раздражительности, нарушений сна, тревожности, нарушений слуха, шумом в голове. Также у пациента наблюдается энцефалопатия – снижается умственная деятельность, может нарушаться речь, страдает память. Церебральные нарушения чреваты инсультом.
- Атеросклероз сердца проявляется другими расстройствами. У человека появляются боли в грудине во время физических нагрузок, одышка, отеки, повышенная потливость. На второй стадии атеросклероза может развиться инфаркт миокарда со всеми вытекающими осложнениями. Терминальная стадия чревата кардиосклерозом.
- При поражении аорты явная симптоматика может отсутствовать. Пациент лишь изредка может ощущать боли и покалывания в области грудной клетки. Атеросклеротическое поражение аорты имеет скрытое течение, поэтому патологию чаще всего обнаруживают случайно. Стоит отметить, что данный вид недуга крайне опасен. Он чреват таким осложнением как подклапанный аортальный стеноз. По стенозированным артериям кровь и питательные вещества практически не поступают.
- При атеросклерозе брюшной аорты у больного следующие жалобы: боли в животе после еды, диарея, тошнота, метеоризм, пульсирующие боли в брюшной полости. Данный тип недуга тоже опасен, ведь микротромбоз сосудов кишечника может вызвать гангрену.
- Обширный атеросклероз сосудов и артерий нижних конечностей. При этом типе недуга могут наблюдаться боли в ногах во время ходьбы, деформация ногтевых пластин, снижение кожной температуры. Облитерирующий атеросклероз 2-3 степени тяжести может обернуться трофическими язвами или гангреной. Часто бывает, что у пациента одновременно развивается атеросклероз аорты и артерий нижних конечностей. Если болезнь поражает сразу несколько сосудистых бассейнов, речь идет о мультифокальной форме недуга.
- Атеросклероз почечных артерий проявляет себя болями в пояснице, повышенным почечным давлением. В тяжелых случаях развивается атеросклеротический нефросклероз, задержка мочи или почечная недостаточность.
Чтобы распознать патологию, больному следует пройти комплексную диагностику.
Диагностика атеросклероза
Каким образом ставится диагноз «атеросклероз»? Дифференциальная диагностика патологии должна быть комплексной. Изначально врач проводит устный опрос с целью уточнения жалоб. Также медик изучает историю болезни.
Далее в обязательном порядке назначается биохимический анализ крови. Эта методика позволяет оценить жировой обмен в полной мере. Медик обращает особое внимание на уровень триглицеридов, липопротеидов высокой и низкой плотности. Также медиком высчитывается коэффициент атерогенности.
| Общий уровень холестерина. | Не более 5,2 ммоль/л. |
| Триглицериды. | Не более 1,7 ммоль/л. |
| Холестерин липопротеидов низкой плотности. | Не более 2,6 ммоль/л. |
| Холестерин липопротеидов высокой плотности. | Не более 1 ммоль/л. |
| Коэффициент атерогенности. | 3-3,5. |
Обследования дополняются:
- УЗИ пораженного органа. Это могут быть почки, головной мозг, шея, нижние конечности, сердце.
- РЭГ и РВГ.
- Компьютерной ангиографией.
- Магнитно-резонансной ангиографией.
- МРТ.
- ЛПИ.
- Энцефалографией.
- Дуплексным сканированием.
По результатам диагностики врач выбирает оптимальную тактику лечения.
Лечение атеросклероза
При атеросклерозе любого происхождения пациенту требуется соблюдать диету. Особенно это касается тех пациентов, у которых повышенный уровень холестерина возник вследствие сахарного диабета, эндокринных нарушений, гипертонической болезни, ИБС.
Больному следует употреблять нежирную пищу с высоким содержанием клетчатки и белка. Полезными являются морепродукты, нежирное мясо, каши, фрукты и овощи. Также полезно употреблять сухофрукты, печень, грецкие орехи. В качестве заправки к блюдам можно использовать льняное или оливковое масло, так как в них содержатся полезные жиры (Омега-3 и Омега-6).
Обязательным является отказ от жареных и жирных блюд. Пищу желательно готовить на пару или варить. Обязательно надо соблюдать питьевой режим, то есть употреблять не менее 1,5 литров очищенной воды в сутки.
Лечение дополняется:
- Витаминами.
- Антиагрегантами.
- Ангиопротекторными средствами.
- Статинами. Эти препараты применяются в обязательном порядке, так как именно они помогают снизить уровень вредного холестерина.
- Соблюдением активного образа жизни.
- Компенсацией вторичных патологий (артериальная гипертензия, диабет, ИБС и т.д.).
- Применением средств народной медицины (во вспомогательных целях). Полезными являются отвары на основе боярышника, девясила, клевера и одуванчика.
В тяжелых случаях пациенту назначается хирургическое лечение. Обычно к оперативным вмешательствам прибегают в случаях, когда образование холестериновых бляшек сопровождается тяжелыми осложнениями, в том числе генерализованным атеросклерозом.
Зачастую применяются аоротокоронарное шунтирование, стентирование или ангиопластика. После операций пациенту показана длительная реабилитация.
Какие осложнения может вызвать атеросклероз?
Атеросклероз мозга чреват многочисленными осложнениями. Во-первых, при воспалении и закупорке сосудов или артерий нарушается кровообращение. А цереброваскулярные нарушения чреваты геморрагическим инсультом.
Кроме того, на фоне атеросклероза может развиться инфаркт мозга. Данная патология крайне сложно поддается лечению.
Среди возможных осложнений атеросклероза также можно выделить:
- Ишемическую болезнь сердца.
- Инфаркт миокарда (на фоне нарушения коронарного кровообращения).
- Мезентериальный тромбоз.
- Транзиторно-ишемическая атака.
- Вторичная мезентериальная недостаточность.
- Аневризма аорты.
- Почечная недостаточность (хроническая).
- Трофические язвы или гангрена нижних конечностей.
- Гипертонический криз.
- Почечная гипертензия.
Если поражен сегмент артерии или кровеносного сосуда кишечника, развивается острая непроходимость артериального сосуда, в результате чего развивается стенозирующий атеросклероз или даже гангрена кишки.
Данные патологии лечат исключительно хирургически. К сожалению, оперативное вмешательство лишь в 60% случаев оканчивается успешно и не вызывает послеоперационных осложнений.
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Вопрос:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
Основные симптомы и лечение внутричерепного давления у детей
Новорожденным довольно часто ставят такой диагноз, как повышенное внутричерепное давление, симптомы и лечение у детей которого вызывают определенные трудности у невропатологов. Ключевая сложность заключается в том, что у малышей резкие скачки давления — это нормальное явление. У взрослых они происходят с меньшей амплитудой, поэтому в их случае диагностика существенно проще.
Но почему внутричерепное давление настолько важно и критично именно для новорожденных? Их организм «дозревает» вплоть до 6-8 месяцев. А давление на череп растет из-за нарушения нормального процесса оттока ликвора, из-за чего в голове, непосредственно вокруг головного мозга, скапливается спинномозговая жидкость, начинает давить на ростки, что может повлечь за собой тяжкие последствия для нервной системы. Рассмотрим, какими симптомами сопровождается повышенное внутричерепное давление и каким образом врачи борются с этой проблемой.
Симптоматика
Первое, на что следует обратить внимание, — это беспокойное поведение ребенка, который не может уснуть на протяжении 3 или более часов. Для малыша до 1 месяца это ненормально и уже считается патологией нервной системы. Вместе с этим череп в буквальном смысле увеличивается в размере. Такое происходит из-за того, что у новорожденных черепная коробка сразу после рождения нецельная и имеет так называемые ростки в районе темечка. Это необходимо для того, чтобы плод во время рождения смог пройти через маточные трубы и появиться на свет. Если же сразу после этого начнет расти внутричерепное давление — ростки расширяются, впадина растягивается.
К специфическим симптомам заболевания относят следующее:
- резкая потеря зрения (ребенок не пытается фокусироваться на ярких предметах);
- проблемы в работе слухового аппарата (малыш не реагирует на резкие звуки, не пугается);
- судороги.
Молодые родители особо опасаются последнего симптома, при котором у ребенка начинается дрожь во всем теле, конвульсии, иногда зрачки закатываются вверх, а изо рта идет пенистая слюна. Однако это проходит буквально спустя 1-2 минуты, после чего ребенок ведет себя обычно. Но с течением времени периодичность судорог и припадков может увеличиваться пропорционально количеству ликвора, который задерживается в черепной коробке.
Но непосредственно диагноз чаще ставится именно из-за увеличения диаметра окружности головы. Вместе с этим родничок становится выпирающим, нередко возникает оттек. Аномальным расширением полости черепной коробки считается то, что превышает показатель в 1 см в течение месяца. То есть за первый год жизни ребенка диаметр головы должен увеличиваться всего на 12 см. Родничок же затягивается на протяжении 1 месяца.
Косвенными симптомами повышенного внутричерепного давления являются:
- кровотечения из носа (продолжительные и частые);
- отказ от груди.
А вот минимальные задержки в развитии (отклонение до 1 месяца от нормы), тремор, временное нарушение аппетита и гиперактивность никоим образом не могут говорить о наличии ВЧД.
Диагностировать заболевание можно несколькими методами. Не полную, но ясную картину дает магнитно-резонансная томография, а также изучение полости черепа ультразвуком (УЗИ). Первое покажет замеры давления, второе — наличие расширений в мозговых впадинах. Ориентироваться только на визуальную диагностику недопустимо. К сожалению, практически во всех странах СНГ педиатры часто используют диагноз внутричерепное давление буквально для всех нейронных расстройств маленьких детей. Но по факту болезнь действительно подтверждается всего в 2-3% случаев. Получить всю необходимую информацию для назначения правильной терапии позволяет только спинномозговая пункция, но это довольно болезненная процедура, и ее не рекомендуется проводить детям, у которых позвоночник еще не может удерживать нагрузку туловища.
Нужно заметить, что непродолжительные скачки давления — это нормально. Когда ребенок тужится (перед дефекацией), плачет или просто кричит, оно обязательно растет. Но во время сна снова опускается к нормальному уровню. Внутричерепное давление — это не статичная величина, которая меняется на протяжении светового дня более 50 раз. Но если у ребенка действительно выявлена патология, то давление будет постоянно увеличенным, даже когда он спит.
Лечение
Многие врачи уже по традиции при любых подозрениях на повышенное внутричерепное давление назначают использование Глицина. Это абсолютно безвредный препарат, который ускоряет процесс обменных веществ в головном мозгу. Но последние исследования показывают, что этот препарат никоим образом не влияет на процесс регулировки внутричерепного давления. Кстати, его же используют еще со времен существования СССР для лечения людей с алкогольной зависимостью.
С ВЧД не справятся и биологически активные добавки, гомеопатические препараты, витамины, «лечебные» массажи, фитотерапия. Если врач назначает что-то из этого — он лукавит. Такие случаи довольно часты в медицинской практике практически всех стран СНГ. И все из-за того, что в большинстве случаев клиники не могут провести полноценную диагностику состояния здоровья малыша и выявить истинную причину патологии нейронной системы. Вот поэтому и назначается лечение «по всем направлениям», которое нередко может и навредить еще развивающемуся организму.
Если у ребенка действительно увеличено внутричерепное давление, то это сопровождающий симптом для таких состояний, как гидроцефалия, опухоль (доброкачественная или злокачественная), травма при рождении, инфекционное поражение.
В таких случаях поможет только оперативное вмешательство (хирургическая регулировка оттока ликвора) или антибиотики.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Процесс восстановления мозговой деятельности составит от 2 до 6 месяцев (индивидуально для каждого ребенка).
В каких случаях могут использоваться препараты, улучшающие кровообращение в головном мозгу? Только если повышенное внутричерепное давление «мнимое». Такое может быть, если ребенок родился недоношенным и у него попросту еще не полностью раскрылись сосуды, через которые спинномозговая жидкость попадает в черепную коробку и оттуда обратно. Однако малыш при этом обязан постоянно находиться в роддоме под присмотром врачей. Существует немалая вероятность того, что «мнимая» гидроцефалия может привести к нарушению некоторых безусловных рефлексов и ребенок попросту перестанет дышать.
Риски
При отсутствии необходимого лечения у ребенка с каждым днем увеличивается размер черепной коробки. В тяжелых случаях диаметр окружности головы уже за первый месяц жизни может расшириться до 60 см. А это уже практически так же, как и у взрослых людей. Естественно, что при такой патологии мозг не может нормально развиваться, это впоследствии заканчивается лакунарным инфарктом (отмирание глубоких тканей мозга). Последнее — это уже необратимые последствия, с которыми ребенку придется существовать всю оставшуюся жизнь.
Как это повлияет на поведение малыша? К сожалению, установить это заблаговременно не представляется возможным. У него может развиться ДЦП, ухудшиться зрение или вовсе наступить слепота, умственная отсталость и так далее. Все зависит только от того, какая часть мозга была повреждена сильней и какие ткани атрофировались на момент начала терапии. Но чем больше времени пройдет с момента установки диагноза, а лечение не будет предпринято, тем тяжелее последствия.
Может ли ВЧД диагностироваться у детей, которым уже исполнилось, к примеру, 5 или 6 лет? Закупорка ликворных протоков может наступить в любой период жизни, поэтому это вполне реально. Но при таком раскладе диагностирование болезни усложняется тем, что черепная коробка не увеличивается в размерах. Однако у ребенка резко меняется поведение и настроение. Он становится плаксивым, плохо спит, отстает в развитии от своих сверстников. А еще дети могут жаловаться на «раздвоение» объектов, ночные кошмары. У них часто покрасневшие глаза (даже если до этого они продолжительное время не плакали), неожиданно начинаются продолжительные кровотечения из носа (которые невозможно остановить в течение 30 и больше минут традиционными методами).
Лечение в этом случае будет аналогичным тому, что используют и для новорожденных. Но массажи, фитотерапия, БАДы здесь также не помогут. Назначать их без полноценного обследования считается медицинской ошибкой.
Многие родители считают, что повышенное внутричерепное давление — это неизлечимая болезнь. Это заблуждение, которое основано 30-40 лет назад. Сейчас врачи уже разработали несколько действенных методик, которые позволяют избавиться от ВЧД навсегда. Но занимаются этим только нейрохирурги, травматологи. То есть врачи со специализацией по проблемам нервной системы. Педиатр заниматься лечением ВЧД не может, так как у него для этого недостаточная квалификация. Невзирая на то, что официальная статистика (устаревшая, к слову говоря) утверждает, что болезнь поражает 1 ребенка из 4000, исследования ВОЗ указывают, что цифра завышена в 200 раз.
РЭГ (реоэнцефалография) сосудов головного мозга
РЭГ сосудов головного мозга — это достаточно простая, но очень информативная диагностическая манипуляция. Она помогает обнаружить многие заболевания головного мозга и оценить состояние мозгового кровообращения. Многие врачи часто ее назначают, поскольку плюсами процедуры являются довольно доступная цена, высокая информативность, быстрое и точное получение результатов.
Проведение реоэнцефалографии позволяет получить ценную информацию о сосудах головного мозга и их состоянии. С помощью процедуры нарушения кровообращения в головном мозге выявляются уже на раннем этапе. Это очень важно, поскольку на начальной стадии можно избежать многих серьезных осложнений заболеваний. Еще один плюс РЭГ – доступность, в отличие от томографии, очередь на которую в среднем не менее 4-6 месяцев.
Как проходит манипуляция
Методика выполнения реоэнцефалографии довольно доступна и проста.
Для начала пациент усаживается в удобном для него положении. Далее металлические электроды-пластинки смазывают специальной пастой и фиксируют повязку с ними на голове с помощью резинки.
После, в среднем 10 минут, показания выводятся на бумагу или монитор и читаются невропатологом или неврологом.
Данные получают с помощью изменения сопротивления тканей организма под воздействием электрического тока, пропущенного между 2 электродов. РЭГ не имеет противопоказаний.
Показания к проведению РЭГ
Реоэнцефалография выполняется, как по показаниям, так и для профилактики, например, у пожилых людей, поскольку с возрастом эластичность сосудов снижается, в результате чего развиваются различные сопутствующие заболевания.
Показаниями к проведению РЭГ являются:
- головокружения — временные, постоянные и при принятии вертикального положения;
- метеочувствительность;
- присутствуют симптомы эпилепсии или остеохондроза;
- частые головные боли или шум в ушах;
- проверка развития ишемии или инсульта;
- травмы шеи и головы;
- отягощенная наследственность;
- ухудшение памяти, зрения и слуха;
- атеросклероз сосудов мозга;
- вегетососудистые дистонии;
- сосудистые кризы;
- артериальная гипертензия.
Помимо всего, РЭГ сосудов головного мозга участвует в оценке скорости кровотока и пульсовой волны, вязкости крови.
Применение РЭГ
Данный вид обследования врачи используют в своей практике для решения разных задач. С помощью реоэнцефалографии возможно проводить контроль микроциркуляции в мозге после травм или в послеоперационный период и диагностировать нарушения в мозговых сосудах.
Также манипуляция позволяет не только выявить многие заболевания, но и оценить степень их выраженности. РЭГ часто назначают для установления причин некоторых симптомов и для определения возможности коллатерального кровообращения.
Что можно диагностировать?
Независимо от простоты исследования, РЭГ позволяет обнаружить значительный список патологий:
- гематомы и другие изменения при травмах;
- острые нарушения мозгового кровообращения;
- вегетососудистые дистонии;
- инсульты и предынсультное состояние;
- атеросклероз сосудов головного мозга;
- мигрени.
Если врачи сомневаются в постановке диагноза, то часто данная процедура оказывает огромную помощь. Благодаря РЭГ, удается подобрать лечение и даже диагностировать предынсультное состояние.
Помимо этого обследования, могут назначаться МРТ, КТ и ультразвуковая допплерография.
Расшифровка результатов: о чем говорят непонятные слова
Перед тем как приступить к расшифровке РЭГ специалист интересуется возрастом больного, поскольку нормы эластичности и состояния тонуса для пожилого и молодого человека будут отличаться. Во время исследования регистрируются волны, по которым можно оценить наполнение кровью сосудов мозга и их реакцию на кровенаполнение.
Графическое изображение колебаний состоит из:
- анакроты (восходящей линии), волна стремительно уходит вверх, вершина её немного закругляется;
- катакроты (нисходящей линии), медленно идущей вниз;
- инцизуры, находящейся в средней трети линии, за которой располагается дикротический зубец и начинается новая волна.
Исследование позволяет определить тип поведения сосудов: дистонический (постоянное изменение сосудистого тонуса), ангиодистонический (снижение сосудистого тонуса из-за дефекта стенки) и гипертонический (стойкое повышение тонуса сосудов).
Цена процедуры, в зависимости от клиники и квалификации специалиста, может колебаться от 1000 до 3500 рублей.
Что такое рэг головы у ребенка - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Потом через все электроды пропускают слабенький ток, при помощи этого тока фиксируют состояние сосудов головного мозга .
Для профилактики заболеваний и лечения проявлений варикоза на ногах наши читатели советуют спрей «NOVARIKOZ», который наполнен растительными экстрактами и маслами, поэтому не может нанести вреда здоровью и практически не имеет противопоказаний Мнение врачей…
Основой метода РЭГ (реоэнцефалографии ) — является разница между электропроводностью крови человека и тканей человеческого тела, в следствии чего пульсовые колебания кровенаполнения вызывают колебания электропроводности исследуемого участка.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Применение РЭГ сосудов головного мозга
Реоэнцефалография используются в клинической практике для различных целей :
- Чтобы диагностировать поражения сосудов головного мозга
- оценить функциональные возможности коллатерального кровообращения
- определить выраженность гипертензионного синдрома
- для того, чтобы контролировать мозговое кровообращение в послеоперационный период или при черепно-мозговой травме
- при ишемии мозга, инсульте
- при сотрясении мозга , его ушибе
- при головной боли, головокружении
- если наблюдается шум в ушах
- вертебробазилярной недостаточности, вегето-сосудистой дистонии
- аденоме гипофиза, энцефалопатии
Реоэнцефалография- это неинвазивный (метод лечения, во время которого на кожу не осуществляется никакого воздействия при помощи разных хирургических инструментов) метод исследования сосудистой системы мозга, который основывается на записи меняющейся величины электрического сопротивления тканей с пропусканием через эти ткани слабого электрического тока с высокой частотой. Метод является видом -реографии.
РЭГ сосудов предоставляет информацию о состоянии эластичности стенок сосудов и сосудистого тонуса, интенсивности мозгового кровенаполнения, реактивности сосудов при действии причин, которые изменяют кровообращение, а так же о состоянии оттока из черепной полости. Реоэнцефалографию назначают при необходимости в виде профилактики и при осмотрах, также при перенесенных инсультах и черепно-мозговых травмах.
Цена данной процедуры может зависеть от марки оборудования и квалификации специалиста.
Основные симптомы и лечение внутричерепного давления у детей
Новорожденным довольно часто ставят такой диагноз, как повышенное внутричерепное давление, симптомы и лечение у детей которого вызывают определенные трудности у невропатологов. Ключевая сложность заключается в том, что у малышей резкие скачки давления — это нормальное явление. У взрослых они происходят с меньшей амплитудой, поэтому в их случае диагностика существенно проще.
Но почему внутричерепное давление настолько важно и критично именно для новорожденных? Их организм «дозревает» вплоть до 6-8 месяцев. А давление на череп растет из-за нарушения нормального процесса оттока ликвора, из-за чего в голове, непосредственно вокруг головного мозга, скапливается спинномозговая жидкость, начинает давить на ростки, что может повлечь за собой тяжкие последствия для нервной системы. Рассмотрим, какими симптомами сопровождается повышенное внутричерепное давление и каким образом врачи борются с этой проблемой.
Симптоматика
Первое, на что следует обратить внимание, — это беспокойное поведение ребенка, который не может уснуть на протяжении 3 или более часов. Для малыша до 1 месяца это ненормально и уже считается патологией нервной системы. Вместе с этим череп в буквальном смысле увеличивается в размере. Такое происходит из-за того, что у новорожденных черепная коробка сразу после рождения нецельная и имеет так называемые ростки в районе темечка. Это необходимо для того, чтобы плод во время рождения смог пройти через маточные трубы и появиться на свет. Если же сразу после этого начнет расти внутричерепное давление — ростки расширяются, впадина растягивается.
К специфическим симптомам заболевания относят следующее:
- резкая потеря зрения (ребенок не пытается фокусироваться на ярких предметах);
- проблемы в работе слухового аппарата (малыш не реагирует на резкие звуки, не пугается);
- судороги.
Молодые родители особо опасаются последнего симптома, при котором у ребенка начинается дрожь во всем теле, конвульсии, иногда зрачки закатываются вверх, а изо рта идет пенистая слюна. Однако это проходит буквально спустя 1-2 минуты, после чего ребенок ведет себя обычно. Но с течением времени периодичность судорог и припадков может увеличиваться пропорционально количеству ликвора, который задерживается в черепной коробке.
Но непосредственно диагноз чаще ставится именно из-за увеличения диаметра окружности головы. Вместе с этим родничок становится выпирающим, нередко возникает оттек. Аномальным расширением полости черепной коробки считается то, что превышает показатель в 1 см в течение месяца. То есть за первый год жизни ребенка диаметр головы должен увеличиваться всего на 12 см. Родничок же затягивается на протяжении 1 месяца.
Косвенными симптомами повышенного внутричерепного давления являются:
- кровотечения из носа (продолжительные и частые);
- отказ от груди.
А вот минимальные задержки в развитии (отклонение до 1 месяца от нормы), тремор, временное нарушение аппетита и гиперактивность никоим образом не могут говорить о наличии ВЧД.
Диагностировать заболевание можно несколькими методами. Не полную, но ясную картину дает магнитно-резонансная томография, а также изучение полости черепа ультразвуком (УЗИ). Первое покажет замеры давления, второе — наличие расширений в мозговых впадинах. Ориентироваться только на визуальную диагностику недопустимо. К сожалению, практически во всех странах СНГ педиатры часто используют диагноз внутричерепное давление буквально для всех нейронных расстройств маленьких детей. Но по факту болезнь действительно подтверждается всего в 2-3% случаев. Получить всю необходимую информацию для назначения правильной терапии позволяет только спинномозговая пункция, но это довольно болезненная процедура, и ее не рекомендуется проводить детям, у которых позвоночник еще не может удерживать нагрузку туловища.
Нужно заметить, что непродолжительные скачки давления — это нормально. Когда ребенок тужится (перед дефекацией), плачет или просто кричит, оно обязательно растет. Но во время сна снова опускается к нормальному уровню. Внутричерепное давление — это не статичная величина, которая меняется на протяжении светового дня более 50 раз. Но если у ребенка действительно выявлена патология, то давление будет постоянно увеличенным, даже когда он спит.
Лечение
Многие врачи уже по традиции при любых подозрениях на повышенное внутричерепное давление назначают использование Глицина. Это абсолютно безвредный препарат, который ускоряет процесс обменных веществ в головном мозгу. Но последние исследования показывают, что этот препарат никоим образом не влияет на процесс регулировки внутричерепного давления. Кстати, его же используют еще со времен существования СССР для лечения людей с алкогольной зависимостью.
С ВЧД не справятся и биологически активные добавки, гомеопатические препараты, витамины, «лечебные» массажи, фитотерапия. Если врач назначает что-то из этого — он лукавит. Такие случаи довольно часты в медицинской практике практически всех стран СНГ. И все из-за того, что в большинстве случаев клиники не могут провести полноценную диагностику состояния здоровья малыша и выявить истинную причину патологии нейронной системы. Вот поэтому и назначается лечение «по всем направлениям», которое нередко может и навредить еще развивающемуся организму.
Если у ребенка действительно увеличено внутричерепное давление, то это сопровождающий симптом для таких состояний, как гидроцефалия, опухоль (доброкачественная или злокачественная), травма при рождении, инфекционное поражение.
В таких случаях поможет только оперативное вмешательство (хирургическая регулировка оттока ликвора) или антибиотики.
Процесс восстановления мозговой деятельности составит от 2 до 6 месяцев (индивидуально для каждого ребенка).
В каких случаях могут использоваться препараты, улучшающие кровообращение в головном мозгу? Только если повышенное внутричерепное давление «мнимое». Такое может быть, если ребенок родился недоношенным и у него попросту еще не полностью раскрылись сосуды, через которые спинномозговая жидкость попадает в черепную коробку и оттуда обратно. Однако малыш при этом обязан постоянно находиться в роддоме под присмотром врачей. Существует немалая вероятность того, что «мнимая» гидроцефалия может привести к нарушению некоторых безусловных рефлексов и ребенок попросту перестанет дышать.
Риски
При отсутствии необходимого лечения у ребенка с каждым днем увеличивается размер черепной коробки. В тяжелых случаях диаметр окружности головы уже за первый месяц жизни может расшириться до 60 см. А это уже практически так же, как и у взрослых людей. Естественно, что при такой патологии мозг не может нормально развиваться, это впоследствии заканчивается лакунарным инфарктом (отмирание глубоких тканей мозга). Последнее — это уже необратимые последствия, с которыми ребенку придется существовать всю оставшуюся жизнь.
Как это повлияет на поведение малыша? К сожалению, установить это заблаговременно не представляется возможным. У него может развиться ДЦП, ухудшиться зрение или вовсе наступить слепота, умственная отсталость и так далее. Все зависит только от того, какая часть мозга была повреждена сильней и какие ткани атрофировались на момент начала терапии. Но чем больше времени пройдет с момента установки диагноза, а лечение не будет предпринято, тем тяжелее последствия.
Может ли ВЧД диагностироваться у детей, которым уже исполнилось, к примеру, 5 или 6 лет? Закупорка ликворных протоков может наступить в любой период жизни, поэтому это вполне реально. Но при таком раскладе диагностирование болезни усложняется тем, что черепная коробка не увеличивается в размерах. Однако у ребенка резко меняется поведение и настроение. Он становится плаксивым, плохо спит, отстает в развитии от своих сверстников. А еще дети могут жаловаться на «раздвоение» объектов, ночные кошмары. У них часто покрасневшие глаза (даже если до этого они продолжительное время не плакали), неожиданно начинаются продолжительные кровотечения из носа (которые невозможно остановить в течение 30 и больше минут традиционными методами).
Лечение в этом случае будет аналогичным тому, что используют и для новорожденных. Но массажи, фитотерапия, БАДы здесь также не помогут. Назначать их без полноценного обследования считается медицинской ошибкой.
Многие родители считают, что повышенное внутричерепное давление — это неизлечимая болезнь. Это заблуждение, которое основано 30-40 лет назад. Сейчас врачи уже разработали несколько действенных методик, которые позволяют избавиться от ВЧД навсегда. Но занимаются этим только нейрохирурги, травматологи. То есть врачи со специализацией по проблемам нервной системы. Педиатр заниматься лечением ВЧД не может, так как у него для этого недостаточная квалификация. Невзирая на то, что официальная статистика (устаревшая, к слову говоря) утверждает, что болезнь поражает 1 ребенка из 4000, исследования ВОЗ указывают, что цифра завышена в 200 раз.
Реоэнцефалография: что это такое и для чего проводится
В современной медицинской науке существует множество методов диагностики болезней сердца и сосудов. Одним из них является реоэнцефалография (РЭГ). Скорее всего, каждый читатель когда-либо слышал это слово, но не знает, что это такое и для чего проводится. Расскажем.
Что это такое?

Реоэнцефалография (РЭГ) – метод функциональной диагностики, с помощью которого можно оценить состояние сосудов головного мозга. С помощью РЭГ можно охарактеризовать кровенаполнение сосудов мозга, их эластичность, тонус (напряжение стенок), состояние венозного оттока, а также симметричность кровенаполнения обоих полушарий.
Эти показатели изменяются при поражении сосудов вследствие сахарного диабета, гипертонической болезни, атеросклероза. РЭГ может помочь в диагностике шейного остеохондроза и синдрома позвоночной артерии. Это исследование часто назначается при сосудистой дистонии.
Суть метода заключается в измерении сопротивления тканей электрическому току. При наполнении сосудов кровью (электролитом) электрическое сопротивление тканей снижается, что и регистрирует реограф. По скорости изменения этого сопротивления судят о скорости кровотока в сосуде и быстроте «расправления» его стенок под действием потока крови.
В настоящее время диагностическая ценность метода подвергается сомнению. Тем не менее, РЭГ широко применяется для первичной оценки состояния сосудистого тонуса и кровенаполнения при неврологических и сосудистых заболеваниях. Получаемые при РЭГ данные неспецифичны, они не могут свидетельствовать о каком-то определенном заболевании. Результаты РЭГ описывают лишь функциональное состояние сосудов головного мозга. Поэтому чаще всего для уточнения диагноза требуются другие, более совершенные методы исследования.
Как подготовиться к исследованию?
 Перед исследованием рекомендуется хорошо выспаться и не употреблять тонизирующие напитки.
Перед исследованием рекомендуется хорошо выспаться и не употреблять тонизирующие напитки.
Результаты РЭГ будут более достоверны, если перед ее проведением выспаться. С утра перед проведением РЭГ не рекомендуется пить кофе, крепкий чай и курить. По назначению врача могут быть отменены некоторые лекарства, влияющие на сосудистый тонус. Однако чаще всего исследование проводится на фоне обычной для пациента терапии.
Перед обследованием необходимо отдохнуть сидя в течение 10 – 15 минут, при этом следует избегать душных помещений.
Обладателям длинных волос нужно иметь при себе заколки или резинки для волос, чтобы была возможность их закрепить. Не помешает носовой платок или салфетка, чтобы можно было вытереть лицо и шею после обследования.
Как проводится исследование?
РЭГ выполняется в положении пациента сидя. Измеряется артериальное давление. На голову обследуемого надевается эластичная лента, проходящая над бровями, над ушами и по затылку. При этом лучше, если волосы будут убраны, потому что они будут попадать под ленту и мешать диагностике. Кроме того, это достаточно болезненно.
Затем с помощью ленты крепятся небольшие круглые электроды: два над бровями, два – за ушами и два – в затылочной области. Иногда под электроды помещают небольшие влажные марлевые салфетки. После этого начинается регистрация реоэнцефалограммы. Обычно это занимает несколько минут.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
После основной записи могут быть проведены различные функциональные пробы. Чаще всего пациенту предлагают принять половину или целую таблетку нитроглицерина под язык. Однако при низком артериальном давлении, глаукоме, непереносимости нитроглицерина эту пробу не проводят. Исследуемый может отказаться от ее проведения. После приема нитроглицерина повторно записывают реоэнцефалограмму. В некоторых случаях проводятся пробы с изменением положения тела и головы (наклоны, повороты), с задержкой дыхания или гипервентиляцией, температурные, с физической нагрузкой и другие.
Само исследование занимает до 10 минут. Обработка результатов исследования проводится врачом функциональной диагностики, а выполняется эта процедура медицинской сестрой. С этим связана возможная отсрочка готовности врачебного заключения.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе