Кольпоскопия прямой кишки что это такое — Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Существует 2 вида колоноскопии:
- инвазивная колоноскопия;
- виртуальная колоноскопия.
Последний метод более современный. При диагностике подобным способом специалист получает изображение кишечника в 2D или в 3D-формате.
Оно реконструируется на основе данных, полученных при проведении ядерно-магнитной резонансной томографии или компьютерной томограммы.
Такое исследование имеет сильные и слабые стороны. Оно проводится в тех случаях, когда существуют противопоказания к инвазивному методу.
Для виртуальной колоноскопии не требуются наркоз или анестезия, но в то же время ее нельзя проводить часто.
Виртуальная колоноскопия не будет такой же информативной, как эндоскопическая диагностика. С ее помощью не увидишь небольшие полипы и язвы или другие повреждения.
Она не показывает патологии размером меньше 5 мм. Также при ее проведении не будет возможности тут же удалить обнаруженные новообразования или взять биопсию.
Обычная колоноскопия подразумевает использование эндоскопа. Зонд вводится в просвет прямой кишки и проходит по исследуемым областям, что сопровождается подачей воздуха в полость органа для улучшения обзора.
После исследования воздух откачивается. В большинстве случаев процедура проходит без неприятных ощущений. Крайне редко после ее проведения выявляются осложнения.
В процессе диагностики, чтобы сделать максимально комфортной процедуру колоноскопии, используют анестезию, спазмолитики и успокоительные средства.
В некоторых случаях применяют наркоз. Существуют особые показания для его использования при колоноскопии.
Процедура проводится под наркозом, когда:
- пациенту нет 12 лет. Детям колоноскопию всегда проводят под наркозом, чтобы избежать психологической травмы;
- у пациента низкий болевой порог;
- в кишечнике сильно развиты деструктивные изменения или обнаружены спайки.
- В остальных ситуациях можно провести процедуру без наркоза.
Современная аппаратура позволяет провести исследование аккуратно и быстро. Во время колоноскопии нужно снять всю одежду ниже пояса.
При необходимости можно воспользоваться специальным бельем. Обследование в тех случаях, когда не требуются дополнительные терапевтические меры, занимает не много времени: обычно диагностика длится не более 10 – 15 минут.
Но иногда по результатам диагностики тут же проводится и лечение. Часто процедуру сочетают с полипэктомией (когда оперируются образования в кишечнике размером около 1 мм), а иногда показания требуют взять образец тканей.
Это делает процедуру более продолжительной. Сколько времени она займет, зависит от особенностей патологии. В некоторых случаях будут нужны наркоз или дополнительная анестезия.
Во время диагностики врач иногда просит пациента сменить положение: лечь на спину или на левый или правый бок.
Прохождение эндоскопа по анатомическим изгибам кишечника специалисты контролируют при помощи пальпации. Можно попросить врача записать, как проходит исследование.
Подготовка к процедуре
Правильная подготовка к колоноскопии включает комплекс мер и длится 2-3 дня.
В эти дни до процедуры необходимо соблюдать диету. Для этого надо исключить из рациона пищу, богатую клетчаткой.
Питаться следует бульонами, вареным диетическим мясом, рыбой, сырами и хлебобулочными изделиями (кроме черного хлеба).
Непосредственно накануне исследования надо отказаться от ужина. В день процедуры, перед тем как делают колоноскопию кишечника, выдерживают голодную диету.
Несоблюдение этих правил может сделать диагностику неэффективной, в результате чего ее придется проводить заново.
Кроме того, необходимо очистить кишечник от каловых масс. Делается это накануне исследования с использованием клизм или специальных очищающих и слабящих препаратов.
Чтобы подготовиться к колоноскопии при помощи клизм, надо уметь ими пользоваться. Дополнительно стоит выпить и касторового масла. Если навыка использования клизм нет, то лучше применить другие средства.
Наиболее современным методом очищения будет использование лаважных средств. Они сделаны на основе солей, не всасывающихся в кишечнике.
Если их принимать с большим количеством воды (сколько ее надо выпить, зависит от веса человека), то создается очищающий эффект.
Выпитая жидкость не усваивается, а промывает полость и складки кишечника, что создает идеальные условия для проведения колоноскопии.
Плюсами подобного метода являются его эффективность и легкость использования в домашних условиях.
К минусам можно отнести то, что во время подготовки к колоноскопии нужно будет выпить большое количество неприятного на вкус раствора.
Вечер должен быть свободным, так как часто будут повторяться позывы к опорожнению кишечника.
К данному моменту можно выделить 4 наиболее востребованных препарата. Их эффективность примерно одинакова.
Специалисты рекомендуют проводить очищение кишечника при помощи:
- Фортранса;
- Лавакола;
- Эндофалька;
- Флита фосфо-соды.
Чаще всего используют Фортранс. Средняя доза, которая используется для очищения, – 3 литра препарата. Прием раствора растягивается на несколько часов.
Сколько времени придется потратить на подготовку и сколько жидкости нужно будет выпить, зависит от веса человека. Цена лекарства обычно около 500 рублей.
Видео:
Лавакол считается менее эффективным препаратом, но он лучше переносится, чем Фортранс, и реже вызывает тошноту.
Вечером перед процедурой также нужно выпить около 3-х литров раствора. Лавакол дешевле Фортранса, средняя его стоимость составляет 160 – 190 рублей.
Эндофальк – наиболее современный препарат. Он не только эффективный, но и, в отличие от других слабительных, имеет приятный вкус. Обычная его цена примерно 350 – 400 рублей.
Флит фосфо-сода отличается от других средств. Для полноценного очищения достаточно выпить не более 2-х стаканов. Такая эффективность раствора вызвана тем, что он более концентрирован.
Так как действие препарата несколько иное, то начать его прием стоит еще в середине дня, а не вечером.
Показания и противопоказания к проведению исследования
Колоноскопия имеет свои показания и противопоказания к применению.
Показания к использованию этого метода на самом деле довольно широки. Так как процедура высокоинформативна и безопасна, то ее рекомендуют к прохождению практически каждому пациенту с жалобами на проблемы в работе кишечника.
Как минимум, подобное исследование будет полезным в профилактических целях, а как максимум – колоноскопия поможет выявить любые патологические изменения в кишечнике.
При необходимости она позволит даже провести небольшую коррекцию или взять биопсию.
Основные показания к процедуре:
- возможность опухоли;
- запор;
- воспаления в толстом кишечнике;
- подозрение на наличие неспецифического язвенного колита или болезнь Крона;
- кишечная непроходимость.
Кроме того, колоноскопия нужна, чтобы контролировать восстановление после некоторых терапевтических процедур и чтобы подтвердить эффективность проводимого лечения.
Такое обследование часто необходимо после удаления спаек или новообразований. Проверка требуется и после терапии инвагинации, стеноза или язвенного колита.
Существуют и противопоказания к применению колоноскопии.
Ее не проводят:
- при острой фазе любого кишечного или простудного заболевания;
- при вероятности перитонита;
- в поздний период сердечной или легочной недостаточности;
- при тяжелых состояниях;
- во время ишемического колита в тяжелой форме;
-
при обострениях и массивных поражениях кишечниках, вызванных язвенным колитом.
После того как завершилось обследование, можно забыть про ограничения в диете. Есть и пить можно сразу же после диагностики.
Иногда процедура может вызвать ощущение скопления газов внизу живота. Чтобы избавиться от него, можно принять активированный уголь.
Сколько угля надо использовать, зависит от веса человека: в среднем достаточно 15 – 20 таблеток.
Специалисты рекомендуют после колоноскопии провести немного времени (2-3 часа) в лежачем положении. Особенно актуальны эти показания в тех случаях, когда использовались наркоз или сильная анестезия.
Крайне редко обследование вызывает осложнения. Самыми неприятными осложнениями после исследования являются перфорация кишечника и кровотечение.
Колоноскопия кишечника используется уже давно. Этот метод исследования нагляден и дает возможность тут же принять терапевтические меры.
С развитием медицины процедура позволяет создать пациенту все комфортные условия при сохранении максимальной диагностической эффективности.
Колоноскопия прямой кишки: как правильно подготовиться
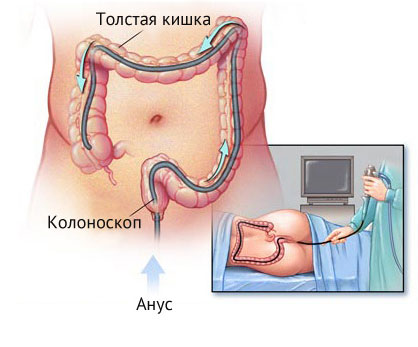
Колоноскопия – новейший метод обследования при помощи инструментов, который применяется для диагностики паталогических состояний прямой, а также толстой кишки. Колоноскопия прямой кишки позволяется буквально за несколько минут оценить состояние кишечника на протяжении примерно двух метров.
Что такое колоноскопия прямой кишки?
Колоноскопия прямой кишки производится с помощью специального прибора, называемого колоноскопом. Колоноскоп выглядит как длинный и довольно гибкий зонд, и на конце он оборудован специальным глазком с подсветкой, а также миниатюрной видеокамерой. Данная камера позволяет сразу же просмотреть изображение на специальном экране.
В комплекс с колоноскопом входят трубка для передачи воздуха, щипцы, которые предназначены для биопсии, или же забора гистологического материала.
При помощи встроенной видеокамеры данный прибор для колоноскопии прямой кишки так же может сфотографировать те промежутки кишечника, через которые проходит сам зонд, а так же получать увеличенное изображение на экране.
Это и позволяет колопроктологу детально просмотреть всю слизистую, и наблюдать мельчайшие изменения с помощью увеличенного изображения.
Многие специалисты предпочитают колоноскопию так как она является незаменимой для своевременного выявления проблем с кишечником, а также их лечению.
Больно или нет
Не редко большинства пациентов волнует именно этот вопрос, а именно болезненная ли процедура колоноскопия прямой кишки, так как никто не знает к чему готовиться.
В ходе процедуры действительно может возникнуть некий дискомфорт или даже болезненность, это происходит из-за раздувания кишки при осмотре.
Так же можно ощутить некое жжение. Раздувание может быть вызвано подачей воздуха из трубки. Это осуществляется для расправления стенок кишки, а так же для более детального осмотра.
Стоит отметить, что колоноскопия прямой кишки в основном проводится без наркоза, так как есть вероятность ранения толстой кишки, а за этим стоит тщательно следить.
После окончания осмотра подача воздуха прекращается и болевые ощущения сразу же пропадут.
Многие пациенты боятся данной процедуры, так как существует вероятность занесения инфекции, но спешим предупредить о том, что все оборудование должно тщательно обрабатываться перед осмотром, учтите этот факт!
Сама же травма кишки встречается довольно редко, но если это хорошая клиника, не должна встречаться вообще. А также некоторые могут просто стесняться данной процедуры, для этого стоит знать, как именно она проводится, Вам больше стыдно запустить саму болезнь, а вот консультироваться и делать осмотр у врачей – нет.
Совет Е. Малышевой
Геморрой уходит за неделю, а «шишки» высыхают уже на утро! Перед сном в таз с холодной водой добавьте 65 грамм…
Читать далее…
Как проводят колоноскопию прямой кишки
Как уже говорилось выше, колоноскопия прямой кишки — это осмотр прямой кишки при помощи специального зонда. Он относительно тонкий, можно сравнить с мизинцем.
В руках опытного специалиста эта процедуры длится около 10-15 минут, не более, а также осуществляется довольно безболезненно.
Если углубиться в подробности, то сперва врач должен ввести колоноскоп по проходу прямой кишки, при необходимости он так же может отобрать образец ткани (биопсия). В том случае если будет определен полип, он сразу же должен устраняться при помощи специальных приборов.
Так же врач может сделать снимки тех областей где найдены патологии, для прикрепления к протоколу.
Перед самой процедурой обязательно должны предлагать анестезию, а врач анестезиолог в подробностях рассказать о самом процессе. Вы можете задавать любые интересующие вас вопросы, так как если вы согласны на анестезию, вам приносят документ, который вы должны подписать. После завершения колоноскопии врач делает заключение и назначает лечение.
Видео
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое …
Подробнее…
Преимущества и недостатки
Сначала стоит перечислить все преимущества колоноскопии прямой кишки:
- она позволяет сразу же оценить состояние кишечника на сто процентов, без дополнительных обследований и анализов.
- колоноскопия прямой кишки приписывается пациентам как профилактическое обследование на рак толстой кишки, который является одним из наиболее опасных онкологических заболеваний. Тут стоит отметить, что в Российской Федерации ежегодно регистрируется около 50-сяти тысяч случаев рака толстой кишки.
- есть возможность сразу же при осмотре колоноскопией удалять найденные полипы, а так же прижигать язвы.
- данная процедура позволяет все тщательно исследовать, особенно воспаления на слизистой, в отличие от МРТ и КТ при которых этого невозможно обнаружить в принципе.
Недостатки колоноскопии прямой кишки:
- В том случае, когда пациент согласен, и будет делать наркоз, возможна непреднамеренное повреждение кишечника.
- Не исключен так же и вызов приступа аппендикса, и обезвоживание организма.
- Существует риск появления кровотечений, а так же снижения артериального давления.
- Возможен риск возникновения диареи, воспалительного процесса в самом кишечнике, а так же занесения инфекции.
Подготовка к колоноскопии
Колоноскопия прямой кишки требует от пациента полной готовности его кишечника, которая осуществляется в ограниченной диете, а также очистке толстой кишки. В свою очередь диета определяется в полном исключении овощей и фруктов за 2-3 дня до начала. А очистка кишечника производится специальными слабительными препаратами или растворами, которые так же принимаются за день или накануне исследования.
Так же не стоит забывать об исключении всяких алкогольных напитков до начала процедуры! Качество подготовки во всем зависит от пациента, так как благодаря хорошей подготовке можно избежать дискомфорта пациента, а так же дать получить диагностическую точность.
Читайте также: Подготовка к колоноскопии кишечника
Другие методы исследования прямой кишки без колоноскопии
Сначала стоит перечислить другие методы обследования кишечника:
- Ирригоскопия (производится при помощи рентгеновского аппарата, а также введения сульфат бария);
- Обследование при помощи капсулы (с использованием капсулы в котрую встроена видеокамера);
- Компьютерное обследование методом томографии (альтернатива колоноскопии, только проводится виртуальным способом, без введения внутрь трубок или каких-либо других приборов);
- Эндоскопия (осмотр при помощи специального препарата-эндоскопа);
- Ректороманскопия (проводится при помощи ректороманоскопа который вводится в задний проход).
К какому врачу обращаться за колоноскопией?
Данной процедурой обычно занимается гастроэнтеролог, если Вас беспокоит что-то по части проблем с желудочно-кишечным трактом, стоит записаться на консультацию именно к нему.
В другом случае, если ощущаете дискомфорт в области ануса, то лучше всего записываться на прием к проктологу.
Вам стоит лишь выбрать клинику с хорошими специалистами, а так же почитать отзывы и выбрать самого подходящего для вас.
Цена
В зависимости от того насколько хороший специалист, а так же насколько хорошая сама клиника и будет цена. Если мы говорим о России, то в Москве цена колоноскопии прямой кишки в среднем составляет 7000 рублей, в отличие от пакета “все включено” который стоит 12500 рублей (входят анализы, седация и госпитальный комплекс).
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство …
А если будем говорить об Украине, то в Киеве эта процедура будет стоить в среднем 1900 гривен, и цена так же зависит от включения в нее наркоза, а так же анализов.
Отзывы
Иван, 38 лет
После того как назначали данную процедуру, боязни было довольно много, так как не знал чего ожидать. Процедура как любое похожее обследование, ничего особо болезненного. Единственное, что надо было следить за диетой, при подготовке к обследованию.
Надежда, 51 год.
Проходила процедуру первый и последний раз. Не дай Бог заново такое пережить, так как сама процедура просто кошмар, даже зонд глотать было проще. К процедуре так же стоит тщательно готовиться. Никого не отговариваю — надо значит надо.
Оксана, 22 года.
Решилась на колоноскопию под наркозом, так как боли боюсь ужасно. Заплатила за наркоз 1000 рублей и не сожалею, потому что во время процедуры ничего не чувствовала. После того как отпустило, ничего не напоминало о том, что в моем кишечнике что-то было. Так что нечего боятся того наркоза.
Колоноскопия кишечника: все о процедуре
Колоноскопия – это процедура, благодаря которой врач может «заглянуть внутрь» вашего кишечника. Позволяет это сделать маленькая камера, называемая эндоскопом для исследования толстой кишки, которая находится на конце длинной, тонкой, гибкой трубки. Вводят ее в организм через анальное отверстие.
Этом метод диагностики поможет установить причину таких симптомов, как:
- частая диарея или проблемы с ритмом дефекации;
- кровотечение из прямой кишки или наличие крови в кале;
- выделение слизи из кишечника;
- утомляемость, слабость или затрудненное дыхание.
Все перечисленные признаки могут быть результатом следующих проблем:
- воспаления, вызванного такими заболеваниями, как язвенный колит или болезнь Крона;
- полипов (новообразования, иногда называемого аденомой);
- колоректального рака.
Колоноскопия проводится в амбулаторных условиях
Иногда процедура осуществляется для подтверждения результатов других исследований, например, ирригоскопии. Вас также могут попросить пройти это обследование, если результат теста на скрытую кровь в кале выявил какое-либо отклонение от нормы.
Если вы входите в группу с повышенным риском развития колоректального рака или образования полипов, вам необходимо обследовать кишечник на наличие этих заболеваний даже в случае, если у вас нет никаких симптомов.
Во время процедуры может быть проведен забор биоматериала (образец тканей) для дальнейшего изучения в лабораторных условиях. Вам также могут удалить полипы, возникающие на стенках кишечника. Чаще всего они доброкачественные (без раковых клеток), но по истечении многих лет могут превратиться в раковые новообразования.
Несмотря на то, что колоноскопия – это лучший метод диагностики колоректального рака, существует небольшая вероятность того, что врач не сможет его увидеть во время процедуры. Это случается примерно с одним человеком из двадцати (5%) по разным причинам: кишечник был недостаточно чистым или колоноскоп не смог пройти всю длину кишечника. Очень редко это происходит по вине самого врача. Именно поэтому важно вовремя обратиться к специалисту и не бояться самой процедуры.
Альтернативы процедуры
Несмотря на то, что эта процедура считается лучшим методом обследования кишечника, она может быть приемлема не для всех. Если вы не можете или не хотите проходить процедуру, врач предложит вам другие варианты. Ниже перечислены основные возможные альтернативы:
- Ирригоскопия. Жидкость, содержащая барий (вещество, проявляющееся в рентгеновых лучах), будет введена в кишечник через анальное отверстие. Таким образом, на рентгеновских снимках брюшной полости кишечник будет виден изнутри.
- Виртуальная колоноскопия. Это обследование проводится посредством компьютерной томографии, использующей рентгеновское излучение для получения объемных изображений толстой и прямой кишок. Для того, чтобы расширять просвет, в кишечник будет нагнетаться воздух.
- Ректороманоскопия. Эта процедура схожа с колоноскопией, но для ее проведения используется приспособление поменьше, позволяющее обследовать прямую кишку и нижнюю часть толстой кишки.
Также рекомендуется отложить прохождение процедуры во время вынашивания ребенка, если только у вас нет особых причин для того, чтобы решиться на нее: диагностика во время беременности может быть проведена только при угрозе опасных для жизни заболеваний, единственной альтернативой лечения которых является колоректальная хирургия, или при подозрении на колоректальный рак. В большинстве случаев процедура проходит безболезненно, поэтому поводов для опасений или отказа от процедуры практически нет.
Подготовка к процедуре
Колоноскопия требует правильной подготовки
Диагностика проводится в амбулаторном отделении больницы, длится не более часа и обычно является однодневным вмешательством. Это означает, что вы пройдете обследование и отправитесь домой в тот же день.
Врач на консультации обязательно расскажет вам, как подготовиться к процедуре. Очень важно, чтобы кишечник был абсолютно пуст во время диагностики, чтобы врач смог ясно все видеть.
Для этого в госпитале вам дадут сильное слабительное средство. Обычно его нужно принять за два дня до обследования, однако этот вопрос должен быть уточнен непосредственно у врача или его медсестры.
Так как слабительные средства вызывают диарею, вам необходимо весь день находиться недалеко от уборной и пить много чистой жидкости, чтобы избежать обезвоживания организма. К таким видам жидкости относятся вода, лимонад, чай и кофе (без молока). Возможно, вы будете испытывать небольшие болезненные ощущения, но чаще всего этого не случается. Также вас могут попросить:
- прекратить принимать лекарственные средства, содержащие железо, так как они могут вызвать констипацию, а при обследовании кишечник будет выглядеть темным, что затруднит проведение процедуры;
- изменить свое питание за два дня до обследования – это условие зависит от того, сколько волокон вы употребляете.
Если вы принимаете медикаменты, к примеру, от высокого кровяного давления, вы можете принимать их, если только врач не запретит вам. Вас также могут попросить приостановить прием препаратов, способных вызвать констипацию. В случае, если вы принимаете разжижающие кровь лекарственные средства, такие как Варфарин, Аспирин или Клопидогрел и так далее, обязательно сообщите об этом врачу на консультации, чтобы вам дали указания по приему этих таблеток для подготовки к процедуре.
В том случае, если вы страдаете от диабета и делаете инъекции инсулина или принимаете медикаменты для лечения, свяжитесь с врачом и скажите ему об этом, чтобы они могли поставить вас в начало очереди на процедуру. Вам подробно расскажут, когда делать уколы и в какое время принимать лекарства, а также о том, что вам можно съесть перед обследованием.
На консультации врач ответит на все имеющиеся у вас вопросы, обсудит с вами то, как проходит диагностика, как к ней подготовиться, чего ожидать после нее, расскажет и обо всех болезненных ощущениях, которые вы можете испытать, обо всех рисках, альтернативах, а также о плюсах и минусах процедуры.
Чего ожидать в назначенный день?
- Процедура занимает всего 30-45 минут. Вас попросят одеть больничную рубашку, открывающуюся сзади, или специальные штаны с прорезью.
- Также вас попросят одеть кислородную маску или проведут небольшие трубочки, через которые будет поступать кислород, к вашему носу. Вам могут сделать капельное внутривенное вливание всех необходимых медикаментов. Скорее всего, вам дадут седативное и обезболивающее средства, чтобы вы чувствовали себя комфортно во время процедуры.
- Врач попросит вас лечь на левый бок и введет колоноскоп в кишечник. Для максимального облегчения процедуры будет использоваться смазка на основе вазелина.
- Также в кишечник будет нагнетаться воздух, чтобы открывать просвет и облегчать движение камеры. Это может вызывать дискомфорт, неприятные ощущения, вздутие живота и газы. Так как инструмент гибкий, то врач может вращать его в кишечнике при необходимости.
- Изображения с камеры передаются на монитор. Во время диагностики вас могут попросить изменить положение, к примеру, повернуться с бока на спину, чтобы доктор мог посмотреть на участок под разными углами.
- Также у вас могут взять образец тканей для лабораторного анализа, который скажет, какие в нем содержатся клетки: злокачественные или доброкачественные. Во время процедуры могут быть удалены кишечные полипы. Это безболезненно и осуществляется при помощи маленького инструмента, передающегося через колоноскоп.
- Иногда не удается обследовать кишечник полностью. Это может произойти в случае, если он не полностью пустой, или если камера не может преодолеть изгиб. Поэтому вас могут попросить пройти повторную диагностику или выбрать другую процедуру.
Читайте: Селезенка: нормальные размеры органа
Чего ожидать после процедуры? Восстановление
Врач оценивает результаты колоноскопии
Вам дадут время полежать и отдохнуть, пока действие седативных медикаментов не спадет. После этого вы сможете отправиться домой, однако вам нужно попросить кого-то подвезти вас, так как после лекарств вы можете испытывать сонливость. Также попросите друзей или родственников побыть с вами первые двенадцать часов после процедуры.
После диагностики, перед тем, как вы уйдете из больницы домой, врач может обсудить с вами результаты обследования и анализов или назначит вам другой день для консультации. Если были произведены забор биоматериала или удаление полипов, результаты пошлют вашему врачу, давшему направление на процедуру.
Если вы испытываете боли, можно принять отпускаемые без рецепта обезболивающие, такие как Парацетамол или Ибупрофен.
Пока вы будете отходить от седативных средств, ваша координация и скорость реакции могут быть нарушены, поэтому вам нельзя садиться за руль, пить алкогольные напитки, управлять каким-либо механизмом и подписывать юридически значимые документы до истечения двадцати четырех часов с момента окончания процедуры. Если у вас есть какие-то сомнения или вопросы, свяжитесь с врачом и точно следуйте его указаниям.
У большинства людей не возникает проблем после обследования, но необходимо связаться с вашим лечащим врачом, если:
- у вас кровотечение из анального отверстия;
- усиливающиеся боли в животе или продолжительное вздутие;
- у вас постоянно перехватывает дыхание, а также в случае, если у вас появились боли в плечах;
- вы плохо себя чувствуете, и у вас высокая температура.
О рисках, побочных эффектах и осложнениях
Как и с любой другой медицинской процедурой, с колоноскопией связан определенный риск. К примеру, кишечник может быть плохо очищен, и врач не сможет закончить осмотр. В этом случае вам предложат пройти повторное обследование в другой раз или выбрать иной метод диагностики.
Также может случиться разрыв кишечника. Его может спровоцировать небольшое повреждение стенки или инсуффляция воздуха.
Если разрыв маленький, и его обнаружат быстро, лечение будет основано на разгрузочных днях и антибиотиках, а если разрыв большой, то может потребоваться хирургическое вмешательство. Кроме того, может возникнуть кровотечение. Эта проблема встречается у одного из тысячи людей, проходящих процедуру. Если вам удаляли полипы, то существует 30-50% вероятность того, что со второго по седьмой день после обследования может возникнуть кровотечение. Чаще всего, оно проходит без вашей помощи.
Колоноскопия как метод исследования кишечника
Случается также синдром постполипэктомии. Это синдром, при котором через двенадцать часов после процедуры или позже пациент испытывает боли в желудке, высокую температуру и увеличение количества белых кровяных клеток. Риск возникновения такой проблемы крайне мал.
Для того, чтобы пациент чувствовал себя комфортней во время процедуры, ему вводят седативные лекарственные средства, вызывающие так называемое сумеречное состояние.
Поэтому существует небольшой риск проявления респираторных проблем и проблем с сердцем, а также реакции организма на инъекцию, тошноты, рвоты и низкого кровяного давления. Очень редко во время процедуры заносится инфекция. Это случается, если эндоскоп не очищен после предыдущего пациента или плохо простерилизован.
Во время и после процедуры вы будете находиться под наблюдением медицинского персонала, поэтому вам окажут помощь сразу же, если что-то пойдет не так.
О результатах обследования
Врач скажет вам о том, был ли проведен забор биоматериала для анализа и о том, были ли удалены полипы. Если образец был взят, скорее всего, вам придется ждать результатов в течение трех недель. Результаты могут быть следующие:
- все в пределах нормы (негативный результат);
- доброкачественные полипы;
- другие причины, такие как воспалительные заболевания кишечника;
- рак.
Результат в пределах нормы (негативный) означает, что у вас в кишечнике не найдены ни раковые клетки, ни полипы. Примерно у половины людей, проходящих это обследование, получают такой ответ. Однако допускается небольшая вероятность того, что раковые клетки все же присутствуют, поэтому нормальный результат еще не гарантирует того, что у вас нет рака или что он не проявится через несколько лет.
Если вы входите в группу риска по причине возраста и получили такой результат анализов, вам предложат проходить проверку на колоректальный рак каждые два года.
В случае, когда во время обследования бывают обнаружены доброкачественные полипы, которые сразу же удаляются. Эта процедура известна как полипэктомия, и она помогает предотвратить развитие рака. Примерно у четырех из десяти людей (40%) с отклонениями от нормы согласно анализу на скрытую кровь в кале бывают найдены полипы. В некоторых случаях полипы могут появиться снова после операции.
Колоноскопия проводится с помощью специального аппарата
После того, как образец будет изучен в лаборатории, врач вас поставит вас в известность о том, как часто, согласно результатам исследования, вам нужно проходить повторное обследование.
Если результаты диагностики покажут, что у вас воспалительные заболевания кишечника, такие как болезнь Крона или язвенный колит, вам посоветуют обратиться к гастроэнтерологу – специалисту по недугам такого типа. Только у немногих (примерно у одного человека из десяти (10%)) из проходящих эту процедуру после анализа на скрытую кровь в кале диагностируют колоректальный рак.
Если поставят такой диагноз, то вам дадут направление к специалисту в этой области для назначения лечения. Если рак найден на ранней стадии, то шанс вылечить его очень велик. Примерно девяти из десяти (90%) людей с диагностированным на ранней стадии раком могут пройти лечение успешно.
К сожалению, не всегда колоректальный рак, диагностированный таким методом, можно излечить.
Сама по себе процедура нестрашная и чаще всего безболезненная. Проводится она в спокойной обстановке, где за вашим пульсом, дыханием и давлением будут постоянно следить. После обследования у вас будет время отдохнуть и восстановиться после седативных средств. Также, если были удалены полипы, вам могут предложить проходить обследование чаще в целях профилактики и контроля.
Если вы не хотите проходить процедуру, и этот метод диагностики неприемлем для вас, поговорите с врачом об альтернативных методах обследования. В том случае, если вы не уверены в правильности результатах обследования, а также если у вас остались какие-либо симптомы, или вы испытываете продолжительные боли и кровотечения, обязательно свяжитесь с вашим лечащим врачом для снижения рисков и вероятности проявления осложнений.
Что такое колоноскопия, кому она показана? Расскажет видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Твит
Телеграм
Класс
Вотсап
Колоноскопия как современный метод исследования кишечника, история его развития и преимущества
Колоноскопия является одним из ведущих методов исследования прямой кишки в проктологии. С ее помощью выявляются опасные заболевания, которые несут угрозу здоровью и жизни пациента, а также проводится лечение некоторых из них.
Несмотря на определенные сложности в ее проведении, при должной подготовке пациента и компетентности врача — это достаточно безопасная и безболезненная процедура, выполнение которой рекомендовано всем людям после 45 лет, при условии отсутствия противопоказаний.
Это помогает выявить вовремя отклонения от нормы и провести своевременную терапию.
Как развивались эндоскопические методы исследования
Инструментальные методы диагностики заболеваний толстого кишечника развивались постепенно.
На ранних этапах их возможности были ограничены.
Изобретение ректосигмоидоскопа позволило осматривать прямую кишку пациента, но не давало возможности двигаться дальше, потому что прибор отличался своей жесткостью.
В некоторых случаях помогала рентгенография, но она не показывала онкологические процессы и полипы на стенках кишечника. Врачам приходилось обследовать его оперативным путем через небольшие разрезы на теле пациента, что часто приводило к развитию осложнений.
Изобретение сигмовидной камеры в начале семидесятых годов, способной перемещаться по особому проводнику в теле пациента, позволило осмотреть весь кишечник, но фотографии вслепую столь протяженного участка были малоинформативными.
В середине семидесятых был изобретен фиброколоноскоп с гибким концом. Это стало прорывом в эндоскопии и позволило врачу выйти за грань доступных ранее возможностей.
Разработка модели колоноскопа, которая позволяла не только осматривать поверхность слизистой, но и фиксировать изображение на снимках, значительно усовершенствовала методику. Если учесть тот факт, что при процедуре появилась возможность взять часть биологического материала на анализ, то в сфере диагностики заболеваний толстого кишечника, наблюдался значительный прогресс. При должной подготовке организма пациента, которая заключалась в специальном бесшлаковом питании и применении слабительных и клизм для очищения кишечника, колоноскопия позволяла качественно исследовать внутреннюю поверхность кишечника.
Для исследования кишечника методом колоноскопии применяется оптический зонд или фиброколоноскоп. Благодаря тому, что прибор обладает гибкостью, он может практически безболезненно проходить все анатомические изгибы кишечника. С его помощью проводят не только диагностическое исследование, но и проводят биопсию и удаление полипов.
Для поведения данной процедуры используется передающее устройство, которое вводится через анус. Он оснащен подсветкой, чтобы улучшить обзор внутри кишечника. Изображение, полученное в результате проведения исследования, записывается. При необходимости доктор может просмотреть его повторно.
Преимущества метода
Важность колоноскопии, как метода диагностики заболеваний толстого кишечника, сложно переоценить. Он эффективнее, чем проведение виртуального исследования (МРТ), так как его достоверность оценивается не более 80%. В случае обнаружения отклонений от нормы, нужно будет все-таки провести инструментальное исследование для постановки точного диагноза, а в некоторых случаях и их устранения.
Колоноскопия позволяет найти полипы, которые со временем могут сузить просвет кишечника, вплоть до стеноза, а также при неблагоприятном стечении обстоятельств переродиться в онкологические образования.
Современная технология позволяет при их обнаружении сразу же удалить и взять часть биологического материала на гистологическое исследование. Еще одним преимуществом колоноскопии является возможность местной анестезии, общий наркоз назначается лишь в исключительных случаях, либо по желанию пациента.
В отличие от ректоскопии, при которой доктором исследуется участок кишечника, не превышающий по своей протяженности 30 сантиметров, с помощью колоноскопии можно получить информацию о состоянии участка кишечника гораздо большей протяженности.
Здоровье человеческого организма зависит от правильного функционирования всех органов и систем. Медицина постоянно развивается и совершенствует методы диагностики заболеваний, которые могут возникнуть у пациента, в том числе и патологий толстого кишечника.
Сбои в его работе могут привести к нарушению баланса во всем организме, потому что отвечает за выполнение таких важных функций как переваривание пищи, усвоение питательных веществ и воды, а также выведение каловых масс. Колоноскопия кишечника — это современный метод диагностики патологий толстой кишки, которые могут привести к развитию серьезных осложнений.
Показания для проведения
Толстый кишечник выполняет важную задачу для всего организма, которая заключается в переваривании, усвоении и выведении пищи. При чрезмерных нагрузках и неправильном питании его функция может нарушаться из-за развития патологических процессов на его внутренней поверхности.
Это может выражаться появлением следующих симптомов, которые являются показаниями для проведения колоноскопии кишечника:
- Наличие постоянных и длительных запоров.
- Появление болей в животе неизвестной этиологии.
- Выделения из прямой кишки как кровянистого, так и гнойного характера.
- Значительная потеря веса без видимых причин.
- Сильный метеоризм и вздутие кишечника.
- Болезненная дефекация.
Колоноскопия кишечника назначается при подготовке к некоторым операциям, а также в обязательном порядке она показана пациентам при подозрении на заболевания толстого кишечника.
Во избежание повреждения толстой кишки, колоноскопия кишечника не рекомендуется пациентам со следующими заболеваниями:
- Язвенный колит в активной стадии. При этой болезни толстой кишки, обусловленной взаимодействием генетических и внешних факторов, целостность слизистой оболочки нарушается, что может привести к ее перфорации.
- Болезнь Крона. Она может затрагивать любой участок кишечника, в том числе и исследуемую при колоноскопии зону, и характеризуется воспалительным процессом, лимфаденитом с образованием язв и рубцов. Это гранулематозное заболевание имеет тяжелое хроническое течение и сложно поддается терапии, в частности, лечение проводится при помощи препарата Имукин.
- Наличие пупочной или паховой грыжи.
- Беременность у женщин в любом триместре.
- Проблемы со свёртываемостью крови, так как данная процедура может спровоцировать кровотечение.
- Перитонит.
В некоторых случаях при колоноскопии кишечника возникают нежелательные последствия.
Нарушение нормальной перистальтики кишечника и вздутие живота, которое вызвано тем, что в просвет кишки вводится воздух. Это устраняется при помощи специальных препаратов или газоотводной трубки.
Травмирование ануса при недостаточно аккуратном введении колоноскопа. Неприятные ощущения убираются при помощи анальгетиков, а для заживления травмированной зоны, назначают гели и мази с анестетиками. В большинстве случаев процедура является безболезненной, хоть и неприятной для пациента.
Понос и расстройство дефекации, вызванные использованием клизм и слабительного порошка при подготовке к колоноскопии, который проходит самостоятельно. В некоторых случаях врач назначает препараты для нормализации стула и восстановления нормальной функции кишечника.
Болевые ощущения и кровотечение в месте удаления полипа. Еще одним фактором, приводящим к осложнениям, является онкология, которая нарушает просвет кишечника и может способствовать его травмированию.
Самым опасным осложнением колоноскопии кишечника является его перфорация. Это явление очень опасно, особенно, если оно не выявлено вовремя доктором. Пациент при этом ощущает сильную боль, которую вытерпеть очень сложно. При условии плохого очищения кишечника до колоноскопии, через образовавшееся отверстие каловые массы могут попасть в брюшину и привести к ее воспалению.
В этом случае нужна срочная операция по ушиванию образовавшегося отверстия. В случае же медицинской халатности, когда повреждение не обнаруживается вовремя, все может закончиться резекцией части кишечника, установкой стомы или даже летальным исходом.
К возникновению перфорации кишечника могут привести следующие факторы:
- Неопытность и низкая квалификация доктора.
- Дистрофические явления и истончение кишечника.
- Плохая очистка прямой кишки и кишечника от фекалий.
- Чрезмерная активность кишечника.
Травмирование во время колоноскопии происходит обычно в зоне естественных загибов кишечника, в области печеночных и селезеночных углов. При этом легко повредить близлежащие органы: печень и селезенку, что приводит к сильной кровопотере и иногда к удалению селезенки. Поэтому колоноскопия кишечника обязательно проводится в медицинской клинике, чтобы в случае возникновения осложнений оказать безотлагательно необходимую помощь.
Как делают колоноскопию, почему так важна подготовка к колоноскопии кишечника
Для успешного проведения исследования очень важна правильная подготовка к колоноскопии кишечника. Это снизит риск возникновения осложнений, и увеличит информативность процедуры. Пациенту нужно подойти к ней со всей ответственностью и строго придерживаться предписаний доктора, который распишет специальную диету и прием необходимых препаратов перед колоноскопией. От этого зависит ее результат и безопасность проведения.
Подготовка к колоноскопии кишечника состоит из мер, которые помогут облегчить проведение процедуры для врача и пациента, а также повысят информативность исследования:
- Предварительная подготовка заключается в отмене препаратов железа, активированного угля и висмута, а также гормонов и кардиальных средств.
- Для подготовки к проведению процедуры назначается бесшлаковая диета. Начинают ее придерживаться за 3-4 дня до даты проведения колоноскопии. При этом исключаются из рациона следующие продукты: грибы, бобовые, каши и зерносодержащие продукты, некоторые овощи и фрукты и ягоды, орехи, молочная продукция (за исключением кисломолочной), газированные напитки, жирные сорта мяса и рыбы, консервы и колбасная продукция, а также копчености и соленья. Употребление сладостей строго ограничено разрешенным их перечнем. За день до процедуры разрешено употребление прозрачных бульонов и бесцветных жидкостей, употребление которых завершается за 2 часа до начала приема очищающих кишечник препаратов.
- Очищение кишечника должно проводиться с помощью лекарств, назначенных доктором, без клизм с вазелиновым маслом. Обычно назначаются слабительные препараты стимулирующего действия. Если у пациента наблюдаются длительные запоры, то их доза увеличивается вдвое или они используются в комбинации со средствами осмотического типа. Подготовка кишечника проводится с помощью препарата Фортранс, либо используются очистительные клизмы и касторовое масло.
Пациентам, которым назначено исследование, интересно, как делают колоноскопию, к чему нужно быть готовым, отправляясь в клинику. Как правило, процедура проходит в отдельном помещении клиники, оснащенном необходимым оборудованием. Пациент раздевается и ложится на кушетку в позу эмбриона на левый бок. Исследование проходит под местной анестезией, под действием препаратов с лидокаином. Такого обезболивания обычно бывает достаточно, чтобы пациент не испытывал особого дискомфорта.
Колоноскоп аккуратно вводится доктором через анальное отверстие.
Он контролирует ее продвижение по кишечнику, ориентируясь на показатели камеры. Чтобы увеличить просвет кишки и разгладить ее складки, что упрощает диагностику, производится подача газа в кишечник, которая ощущается пациентом как вздутие живота.
Лишний воздух удаляется при помощи аппарата, которым проводится исследование, через специальный канал. Продвижение колоноскопа на особо сложных участках, где есть физиологические изгибы, составляющие около 90 градусов, врач и его ассистент контролируют с помощью пальпации. Информация о том, как делают колоноскопию, поможет пациенту быть в курсе происходящего и снизить тревожность при проведении исследования.
Длительность процедуры в среднем не превышает получаса. После этого прибор извлекается и отправляется на дезинфекцию. Данные исследования оформляются доктором в виде протокола, в котором он дает пациенту необходимые рекомендации и направление к специалисту соответствующего профиля.
Женщинам стоит помнить, что во время беременности колоноскопия не проводится. При месячных она делается только в исключительных случаях, лучше дождаться, когда выделения закончатся. При хроническом геморрое колоноскопия не только не противопоказана, но и поможет более четко увидеть клиническую картину заболевания и определить стратегию лечения пациента.
Колоноскопия прямой кишки и других отделов толстого кишечника помогает осмотреть состояние слизистой, найти новообразования, если они там имеются, взять биологический материал для исследования и провести лечение в некоторых случаях. Хорошо, если пациент будет проинформирован, что показывает колоноскопия, чтобы у него не было сомнений в необходимости проведения процедуры при наличии показаний.
Несмотря на наличие противопоказаний и возможность появления побочных эффектов, пользу этого диагностического метода для сохранения здоровья человека сложно переоценить.
Виртуальные технологии диагностики не могут дать столь точной информации, как исследование с помощью камеры фиброколоноскопа.
От здоровья толстого кишечника зависит иммунитет пациента, так как он формируется в частности микробной флорой в нем. На участке протяженностью около двух метров, происходит всасывание воды, витаминов и аминокислот. Нарушения в этом органе могут привести к дефициту важных для организма веществ и развитию различных патологий.
Несмотря на то, что колоноскопия прямой кишки неприятна с психологической точки зрения, ее проведение помогает вовремя обнаружить возникшие заболевания и вылечить их, что поможет сохранить здоровье пациенту, а иногда даже и жизнь.
При помощи колоноскопии прямой кишки исследуются все отделы толстого кишечника на предмет соответствия показателям:
- Цвет слизистой оболочки в норме должен быть желтым или розовым, отличающимся бледностью. Если цвет изменен, это сигнализирует о наличии воспаления или эрозии.
- Блеск слизистой кишечника говорит о достаточном количестве слизи на ее поверхности. Участки, на которых происходит развитие патологии, плохо отражают свет.
- Поверхность кишечника практически гладкая, наличие не характерных выпуклостей и бугорков — это признак развития патологии.
- Сосудистый рисунок также несет информацию о состоянии кишечника, он должен выглядеть особым образом, любые изменения его рисунка должны быть дополнительно изучены.
- Наложения слизистой оболочки должны быть светлыми, если же они слишком уплотнены и имеют другой цвет, это является признаком возможной патологии.