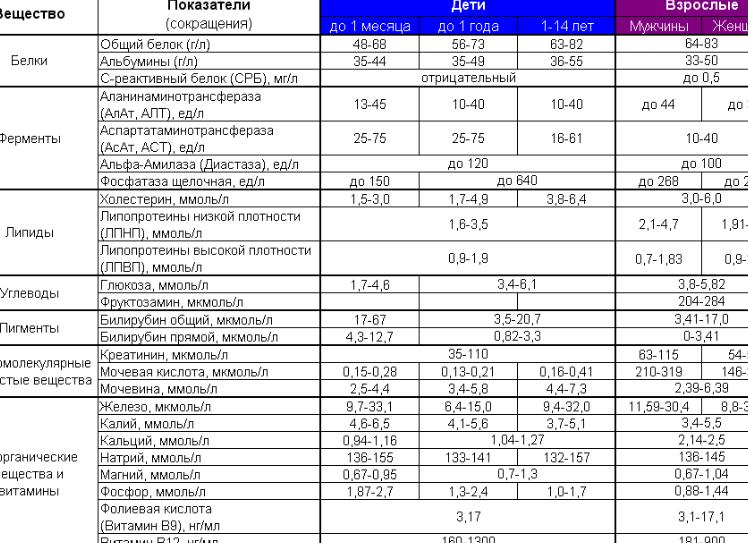
 [Биохимия сыворотки крови]
[Биохимия сыворотки крови]
Липопротеины сыворотки крови биохимия — Про холестерин
Прежде чем выяснить, что такое сыворотка, нужно вспомнить, из чего состоит кровь. Как известно, в ее состав входит плазма и находящиеся в ней в виде взвеси форменные элементы, большая часть которых – эритроциты (красные тельца). Плазма – мутноватая желтоватая жидкость, состоящая преимущественно из воды и лишь на 10% из сухого остатка. Около 8% сухого остатка – это белковые компоненты, представленные альбуминами (около 4,5%), семейством глобулинов (до 3,5%), фибриногеном (0,2-0,4%).
Фибриноген – растворимый бесцветный белок, основной фактор свертывания крови. При активации системы свертывания под воздействием тромбина превращается в нерастворимый фибрин, имеющий вид нитей и составляющий основу тромба.
Состав
В сыворотке крови находится большое количество разных веществ, среди которых:
- Креатинин, необходимый при энергетических процессах. По его уровню диагностируют патологии почек.
- Калий, кальций, магний, железо, натрий, фосфор и т.д.
- Ферменты.
- Холестерин низкой и высокой плотности.
- Питательные вещества (липиды, глюкоза).
- Витамины.
- Гормоны: пролактин, кортикотропин, адреналин, кортизол, инсулин, дофамин, прогестерон, тестостерон и другие.
Как выделяют
Сыворотку крови можно получить двумя способами:
- В результате естественного свертывания крови вне человеческого организма, во время которого происходит образование тромба и отделение жидкой составляющей. Сначала кровь 30 минут отстаивается, затем из нее удаляют сгусток крови, а жидкую часть помещают на десять минут в центрифугу.
- Путем воздействия на фибриноген ионами кальция. Этот процесс освобождения плазмы от фибриногена называется дефибринированием.
Сыворотку из плазмы выделяют в следующих случаях:
- для биохимического анализа крови;
- с целью выявления в организме возбудителя инфекции;
- для оценки эффективности вакцины;
- для изготовления сывороточного препарата индивидуального назначения.
Сыворотка отличается стабильностью, при этом в ней сохраняется большая часть антител.
Специальные меченые сыворотки (ферментами, радионуклидами, люминофорами) используют в диагностических целях и в научно-исследовательской деятельности).
Сыворотка крови считается самым распространенным реактивом при проведении биохимии крови, которая позволяет оценить эффективность обменных процессов в организме и работу его систем.
Выделяют два типа сывороточных реакций:
- прямые (двухкомпонентые): осаждения, склеивания и выпадения в осадок и другие;
- косвенные (трехкомпонентные): микробной нейтрализации, торможения склеивания эритроцитов и другие.
Этот анализ необходим для определения уровня гормонов, белков иммуноглобулинов, иммунных комплексов, ферментов, а также таких минералов, как железо, кальций, калий, магний и других. Выявление неспецифических ферментов, которых в крови быть не должно, помогает диагностировать целый ряд патологий следующих органов:
- поджелудочной железы;
- скелетных мышц;
- предстательной железы;
- костной ткани;
- желчевыводящих путей;
- печени.
Во время лабораторного исследования в первую очередь изучают белковый состав сыворотки: общий уровень альбуминов и глобулинов и их соотношение
Повышенное содержание протеинов может свидетельствовать о нарушении свертываемости крови, недавней вакцинации, обезвоживании, злокачественных опухолях. Если белков мало, это признак соблюдения безбелковой диеты, голодания, нарушения процесса производства белков, болезней почек и печени, эндокринных патологий, кровотечений, рака.
Кроме этого, определяют содержание конкретных видов белков. Например, по уровню сложного белка ферритина, отвечающего за хранение и транспортировку железа, определяют, сколько последнего содержится в организме.
По количеству в сыворотке неоптерина – метаболита нуклеиновых оснований – определяют, есть ли иммунный ответ и насколько быстро он появляется при инфекциях, опухолях и других поражениях.
Считать, что плазма крови и сыворотка – одно и то же, неверно. Кратко сформулировать основные различия можно следующим образом:
- плазма – это цельный компонент крови, сыворотка – часть плазмы;
- в плазме находится нерастворимый белок фибриноген, сыворотка его лишена;
- плазма всегда имеет желтоватый оттенок, сыворотка может быть красноватой;
- плазма свертывается, если в ней есть коагулаза – фермент, выделяемый некоторыми болезнетворными микробами, а сыворотка – нет.
Иммунные сыворотки
Их основой является иммуноглобулин Ig. Другие названия – антисыворотки и иммунобиопрепараты. Применяются для предупреждения и лечения инфекций. Их действие заключается в том, что находящиеся в их составе антитела вступают в реакцию с ядами или возбудителями болезней, в итоге происходит образование иммунных комплексов, которые затем удаляются с помощью фагоцитов и путем активации системы комплемента (комплекса сложных белков, находящихся в крови). Они позволяют сформировать у человека пассивный иммунитет и тем самым нейтрализуют болезнетворных микроорганизмов и токсины.
Виды
Антисыворотки делятся на два вида:
- Гомологичная. Её получают из крови человека. Обычно используется плазма доноров, прошедших вакцинацию; кровь людей, переболевших определенными инфекционными болезнями; плацентарная и абортивная кровь.
- Гетерогенная. Такие сыворотки делают из крови животных.
Порядок получения антисыворотки
- Проведение курса гипериммунизации человека или животного. Через определенные промежутки времени вводятся нарастающие дозы антигенов.
- Получение сыворотки путем естественного свертывания крови.
- Щадящее очищение (методом антигенного извлечения или методом ферментолиза).
- Выделение и концентрация иммуноглобулинов. Гетерогенную сыворотку получают путем спиртового фракцирования.
Самая эффективная получается при использовании метода антигенного извлечения после ферментолиза иммуноглобулинов. Такая сыворотка содержит до 95 % антитоксинов и дает лучшие результаты при использовании. Считается, что она в несколько раз эффективнее очищенных другими способами.
Применение
Иммунные сыворотки сегодня широко применяются в целях профилактики и терапии инфекционных поражений: гриппа, дифтерии, столбняка, кори и других. При диагностике они позволяют определить вид, подвид, серотип возбудителя болезни, что помогает точно поставить диагноз и выбрать метод терапии.
Для обезвреживания яда змей, скорпионов, токсинов ботулизма существуют специальные сыворотки. После укуса собаки человеку назначают сыворотку в целях предупреждения бешенства.
Чем отличается от вакцины
Главное ее отличие от вакцины заключается в том, что она действует намного быстрее и уже через несколько часов у человека наблюдается улучшение. Это важно в случае, если заболевание имеет быстрое развитие. Но действуют они недолго: гомологическая – до пяти недель, гетерогенная – до трех недель, в то время как вакцина имеет более длительный срок действия.
Сыворотки профилактические
Лечебно-профилактические сыворотки, в зависимости от применения, делят на три вида:
- Противовирусные (грипп, корь).
- Противобактериальные (чума, тиф, дизентерия).
- Антитоксические (ботулизм, гангрена, столбняк).
Заключение
Сыворотка крови, как материал для исследования, имеет преимущество перед плазмой, поскольку лишена главного фактора свертывания крови и обладает стабильностью. Кроме этого, на основе сыворотки готовят эффективные средства для предотвращения и лечения инфекций.
Липопротеины — что это такое? Биохимический анализ крови, функции в плазме крови
- Классы липопротеинов
- Биохимический анализ крови на липопротеины
- Функции липопротеинов в крови и плазме крови
- Разница между липопротеинами и липопротеидами
- Нарушение транспорта липидов
Липопротеины – это комплекс транспортных форм липидов (жиров и жироподобных веществ). Если не углубляться в химические термины, то в нестрогом смысле липопротеины – это сложные соединения, создавшиеся на основе жиров и белков с гидрофобными и электростатическими взаимодействиями.
Липиды не растворяются в воде, по сути являются молекулами с гидрофобным ядром, потому не могут переноситься кровью в чистом виде. Жир синтезируется в тканях организма – печени, кишечника, но для его транспорта необходимо включение жиров с помощью белков в состав липопротеинов.
Наружный слой или оболочка липопротеина состоит из белков, холестерина и фосфолипидов; она гидрофильная, поэтому липопротеин легко связывается с плазмой крови. Внутренняя часть или ядро состоит из эфиров холестерина, триглицеридов, высших жирных кислот и витаминов.
Липопротеины в стабильной концентрации поддерживают синтез и секрецию жировых и апобелковых компонентов (апобелками называют белки-стабилизаторы в составе липопротеинов).
Классы липопротеинов
Классификация липопротеинов проводится по разным основаниям с учетом химических, биологических и физических свойств и различий. Самая распространенная и имеющая практическое применение в медицине классификация основана на выявлении соотношения липидов и белков и, как следствие, плотности. Плотность определяется по результатам ультрацентрифугирования.
По плотности и поведению в гравитационном поле выделяют следующие липопротеиновые классы:
- Хиломикроны — самые легкие и крупные частицы; образуются в клетках кишечника и имеют в составе до 90 процентов липидов;
- Липопротеины очень низкой плотности; образуются в печени из углеводов;
- Липопротеины низкой плотности; образуются в русле крови из липопротеинов очень низкой плотности через стадию липопротеинов промежуточной плотности.
- Липопротеины высокой плотности – самые мелкие частицы; образуются в печени и имеют в составе до 80 процентов белков.
- Химический состав всем липопротеинов одинаков; разнятся пропорции – соотношения составляющих липопротеин веществ относительно друг друга.
По другой классификации липопротеины делятся на свободные, которые растворяются в воде, и несвободные, которые в воде не растворяются. Липопротеины плазмы, сыворотки крови растворимы в воде. Липопротеины мембранных стенок клеток, нервных волокон нерастворимы в воде.
Биохимический анализ крови на липопротеины
Биохимический анализ крови назначается для сбора сведений об обмене веществ в организме, качестве работы внутренних органов и систем человека, уровне макроэлементов – белков, жиров, углеводов. Биохимический анализ делают в рамках медицинского обследования на скрытые заболевания и патологии. Он позволяет выявить проблему еще до появления первых симптомов болезни.
Один из рассматриваемых параметров биохимического анализа крови – липопротеины различной плотности – компоненты жирового обмена.
Если выявлено, что в крови повышено содержание липопротеинов низкой плотности, это означает, что в организме есть «плохой» холестерин и требуется дополнительное обследование на предмет выявления атеросклероза.
По показателям липопротеинов различной плотности выводят значение содержания в крови общего холестерина. Для оценки состояния сосудов важнее показатели отдельного взятых липопротеинов низкой плотности, чем общего холестерина.
Чтобы результаты биохимического анализа крови были достоверными, необходимо за 24 часа прекратить прием алкоголя, сильнодействующих лекарственных средств, за 12 часов не есть ничего и не пить подслащенные напитки, за 6 часов – не курить и не пить ничего, кроме воды.
Результаты анализа могут сильно отличаться от номы при отсутствии заболеваний внутренних органов на фоне беременности, в течение полутора-двух месяцев после родов, перенесенного недавнего инфекционного заболевания, сильного отравления, острой респираторной инфекции. В этом случае показана повторная сдача анализа после устранения препятствующих факторов.
Для получения более развернутого результата по показателям содержания липопротеинов в рамках диагностики сердечно-сосудистых заболеваний назначают липидограмму крови. Она показывает, сколько и какие липопротеины содержатся в крови, а также говорит об уровне холестерина и триглицеридов.
Общая функция всех липопротеинов – транспорт липидов. Они переносят насыщенные мононенасыщенные жирные кислоты для получения их них энергии; полиненасыщенные жирные кислоты для синтеза гормонов – стероидов, эйкозаноидов; холестерин и фосфолипиды для использования их в качестве важного составного элемента клеточных мембран.
Поступающие жиры и углеводы обязательно должны расщепляться и транспортироваться по системам организма для усвоения или накопления.
- Хиломикроны переносят экзогенный жир из кишечника в слои разной ткани, преимущественно в жировую ткань и экзогенный холестерин из кишечника в печень.
- Липопротеины очень низкой плотности переносят эндогенный жир из печени в жировую ткань.
- Липопротеины низкой плотности транспортируют эндогенный холестерин в ткани.
- Липопротеины высокой плотности удаляют (выводят) холестерин из тканей в печень, из клеток печени холестерин выводится с желчью.
Липопротеины очень низкой и низкой плотности считаются атерогенными, то есть вызывающими при повышении их концентрации в крови атеросклероз. При атеросклерозе излишек жира, «плохого» холестерина выстилают сосудистые стенки изнутри, слипаются и прикрепляются к стенкам сосудов. Это приводит к повышение кровяного давления за счет сужения сосудистого просвета, снижению упругости стенок сосудов, образованию тромбов.
Эндогенные жиры синтезируются в организме, экзогенные жиры организм получает с пищей.
Разница между липопротеинами и липопротеидами
Липопротеины и липопротеиды – разные варианты написания одного и того же слова, обозначающего транспортную форму липидов. Оба варианта являются правильными, но чаще встречается написание «липопротеины».
Нарушение транспорта липидов
При нарушениях транспорта липидов и липидного обмена снижается энергетический потенциал организма, ухудшается терморегуляционная способность. Помимо этого, ухудшается передача нервных импульсов, снижается скорость ферментивных реакций.
Нарушение липидного обмена происходит либо на стадии образования, либо на стадии утилизации липопротеинов: в первом случае говорят о гипопротеинемии, во втором – о гиперпротеинемии.
Первичные причины нарушения липидного обмена – генетическое мутации. Вторичные причины – цирроз (дистрофия с последующим некрозом тканей печени), гипертиреоз (гиперфункция щитовидной железы), пиелонефрит или почечная недостаточность, сахарный диабет, желчекаменная болезнь, ожирение.
Временные нарушения вызываются приемом некоторых медицинских препаратов и их групп: инсулин, фенитоин, глюкокортикоиды, — а также большого количества алкоголя.
Норма холестерина в сыворотке крови: какой уровень считается повышенным?
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Высокое содержание холестерина в крови приводит к формированию атеросклеротических бляшек на сосудистых стенках. Со временем эти образования могут закупорить артерию, что нередко заканчивается развитием инсульта либо инфаркта.
Поэтому каждый человек должен знать, какое содержание холестерина в сыворотке крови считается нормальным. Определить уровень холестерола можно с помощью различных лабораторных анализов.
Чтобы расшифровать результаты исследования, необходимо вначале разобраться, чем является холестерин. Также важно знать норму жирного спирта в крови.
Чем является холестерин, и почему он повышается
Холестерин – одноатомный жирный спирт. Вещество входит в состав мембран клеток, оно участвует в выработке стероидных гормонов, способствует синтезу желчных кислот и витамина Д.
Холестерол присутствует во всех жидкостях и тканях организма в свободном состоянии или в качестве эфиров с жирными кислотами. Его выработка происходит в каждой клетке. Ведущие транспортные формы в крови – это липопротеины низкой и высокой плотности.
Холестерин в плазме крови содержится в виде сложных эфиров (до 70%). Последние формируются в клетках в результате особой реакции или в плазме вследствие работы специфического фермента.
Для здоровья человека именно липопротеины низкой плотности являются опасными. Причины их повышенного накопления в крови могут быть изменяемыми и неизменяемыми.
Ведущим фактором, приводящим к увеличению холестериновых показателей, является не здоровый образ жизни, в частности, неправильное питание (регулярное употребление жирной животной пищи), алкоголизм, табакокурение, отсутствие физической активности. Также повысить уровень ЛПНП в крови могут даже неблагоприятные изменения в окружающей среде.
Еще одна причина развития гиперхолестеринемии – это лишний вес, который часто сопровождается не только нарушением липидного обмена, но и углеводного, когда у человека повышается концентрация глюкозы в крови. Все это нередко приводит к появлению сахарного диабета 2 типа.
К неизменным фактором, вызывающим увеличение концентрации холестерина в крови, относится наследственная предрасположенность и возраст.
В запущенных случаях лечить гиперхолестеринемию придется пожизненно. При этом больному будет необходимо постоянно соблюдать специальную диету и принимать статины.
Чтобы не допустить развития атеросклероза, инфаркта и инсульта, следует своевременно обратить внимание на ряд симптомов, которые могут указать на завышенный уровень холестерола. Ведущие признаки нарушения липидного обмена:
- Образование желтых пятен на коже возле глаз. Зачастую ксантома формируется при генетической предрасположенности.
- Стенокардия, появляющаяся из-за сужения сердечных коронарных артерий.
- Боль в конечностях, возникающая во время физической активности. Этот признак также является следствием сужения сосудов, снабжающих кровью руки и ноги.
- Сердечная недостаточность, развивающаяся по причине дефицита питательных веществ в кислороде.
- Инсульт, появляющийся из-за отрывания атеросклеротических бляшек от сосудистых стенок, что приводит к образованию тромба.
Нередко уровень холестерола повышен у людей, страдающих от ряда определенных заболеваний. Так, гиперхолестеринемия часто сопутствует сахарному диабету и другим патологиям поджелудочной, гипотиреозу, болезням печени, почек, сердца.
Такие пациенты всегда находятся в зоне риска, поэтому они должны периодически проверять уровень холестерина в крови и знать его норму.
Норма холестерина
Нормы холестерина в сыворотке крови могут разниться в зависимости от возраста, пола и общего состояния организма. Но медики утверждают, что допустимые границы не должны превышать показатель 5.2 ммоль/л. Однако даже, если уровень холестерола будет составлять 5.0 ммоль/л, то это еще не означает, что у пациента не нарушен липидный обмен, ведь концентрация общего холестерина не дает точной информации.
Нормальное содержание холестерола в крови в конкретной пропорции составляют различные показатели. Их определение проводится с помощью анализа на липидный спектр.
Так, общая норма холестерола в плазме крови колеблется от 3.6 до 5.2 ммоль/л. Гиперхолестеринемия диагностируется, если количество жирного спирта в крови составляет от 5.2 до 6.7 ммоль/л (незначительна), 6.7-7.8 ммоль/л (средняя), больше 7.8 ммоль/л (тяжелая).
Таблица, указывающая на общий приемлемый показатель холестерина в зависимости от возраста и пола:
| Возраст | Мужчина | Женщина |
| Младенческий (от 1 года до 4 лет) | 2.95-5.25 | 2.90-5.18 |
| Детский (5-15 лет) | 3.43-5.23 | 2.26-5.20 |
| Подростковый, юношеский (15-20 лет) | 2.93-5.9 | 3.8-5.18 |
| Взрослый (20-30 лет) | 3.21-6.32 | 3.16-5.75 |
| Средний (30-50 лет) | 3.57-7.15 | 3.37-6.86 |
| Старший (50-70 лет) | 4.9-7.10 | 3.94-7.85 |
| Пожилой (после 70-90 лет) | 3.73-6.2 | 4.48-7.25 |
Примечательно, что для людей с атеросклерозом, сахарным диабетом, заболеваниями сердца (ишемический синдром) и пациентов, переживших инсульт и инфаркт, норма холестерина в сыворотке крови должна быть менее 4.5 ммоль/л.
При таких заболеваниях назначается специальное гиполпидемическое лечение.
Виды анализов на холестерин
Медицина предлагает массу способов определения количества холестерина в крови. Одним из наиболее популярных анализов является метод Илька.
Принцип исследования основывается на том, что холестрол обрабатывается специальным реактивом Либермана-Бурхарда. В процессе холестерин теряет влагу и становится непредельным углеводородом. Взаимодействуя с уксусным ангидридом, он окрашивается в зеленый цвет, интенсивность которого выявляется на ФЭКе.
Количественный анализ по методу Илька проходит следующим образом: в пробирку наливают реактив Либермана-Бурхарда. Далее медленно и аккуратно в емкость добавляют негемолизированную кровь (0,1 мл).
Пробирку трясут около 10 раз и помещают в термостат на 24 минуты. По прошествии отведенного времени зеленую жидкость колориметрируют на ФЭке. По обнаруженной экстинкции значение холестерина определяют в г/л по стандартной кривой.
Еще одним популярным диагностическим методом определения количества холестерина является биохимический анализ крови. Это исследование также выявляет показатели углеводного, белкового и липидного обмена.
На анализ у пациента берут 3-5 мл крови из вены. Далее биоматериал отправляют в лабораторию для исследования.
Биохимический анализ определяет общее содержание холестрола в крови. В среднем показатель не должен превышать 5.6 ммоль/л.
Нередко холестериновый уровень вычисляют с помощью метода Златикса-Зака. В качестве реагентов применяются следующие вещества:
- фосфатная кислота;
- хлорное железо;
- уксусная кислота;
- серная кислота (Н2SO4).
Реагенты смешивают и добавляют в них кровь. В ходе окислительной реакции она приобретает один из красных оттенков.
Результаты оцениваются посредством фотометрической шкалы. Нома холестерола по способу Златикса-Зака составляет 3.2-6.4 ммоль/л.
В ряде случаев скрининга одного холестерина недостаточно, поэтому пациенту назначают липидограмму. Это комплексное исследование обмена холестерола в организме, позволяющее узнать о состоянии всех фракций и оценить риски развития атеросклероза.
Липидограмма определяет соотношение следующих показателей:
- Общий холестерин.
- Липопротеины высокой плотности. Подсчет осуществляется посредством вычитания общего холестерола низкомолекулярных фракций. Норма ЛПВП у мужчин – около 1.68 ммоль/л, у женщин – 1.42 ммоль/л. В случае дислипидемии показатели будут более низкими.
- Липопротеины низкой плотности. Количество вредного холестерина устанавливается посредством проведения анализа осадка сыворотки крови с использованием пиридинсульфата. Норма ЛПНП – до 3.9 ммоль/л, если показатели завышены – это указывает на развитие атеросклероза.
- ЛПОНП и триглицериды. Популярные методы выявления количества этих веществ основываются на ферментативной химической реакции с применением глицерола, хромотроповой кислоты, ацетилацетона. Если уровень ЛПОНП и триглицеридов более 1.82 ммоль/л, тогда высока вероятность, что у пациента имеются сердечно-сосудистые патологии.
- Коэффициент атерогенности. Величина определяет соотношение ЛПВП и ЛПНП в крови. В норме показатель должен быть не более трех.
Об анализе крови на холестерин рассказано в видео в этой статье.
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Презентация на тему: Биохимия крови. Белки, ферменты сыворотки.
•
мических структур организма человека.
• Дыхательная
• Питательная Выделительная Защитная Регуляторная Транспортная
Состав крови
Общий объем крови – 5-6 л (8% от массы тела)
|
Фибриноген |
Плазма |
Форменные |
|||||||||
|
элементы |
|||||||||||
|
(50-60%) |
|||||||||||
|
(40-50%) |
|||||||||||
|
Сыворотка |
Растворимые соединения |
||||||||||
|
сыворотки (сухой остаток) |
|||||||||||
|
(масса/объем ~ 10%) |
|||||||||||
|
Вода |
Небелковые |
||||||||||
|
(масса/объем ~ 90%) |
Белки |
Неорганические |
|||||||||
|
органические |
|||||||||||
|
(~7%) |
|||||||||||
|
соли |
соединения |
||||||||||
|
(~0,9%) |
|||||||||||
|
Простые |
(~2%) |
||||||||||
|
Металло- |
|||||||||||
|
Липо- |
|||||||||||
|
протеиды |
|||||||||||
|
Глико- |
|||||||||||
1.Нахождение в кровеносном русле больше периода полураспада.
2.Осуществление функции в сыворотке крови.
3.Синтез осуществляется в печени, лимфоидной системе имакрофагально-фагоци-тирующей системе.
4.Активная секреция в кровь, где егоконцентрация выше, чем в местах синтеза.
5.Проявление полиморфизма.
1.Доминирующие (10-и более г/л; альбумины, IgG).
2.Постоянные (1-10 г/л; IgМ, IgА, ЦП, трансферрин, гаптоглобин, α1 –АТ,α2 – МГ).
3.Минорные (0,1-1 г/л; (IgЕ, IgD,α1-гликопротеид,преальбумин, гемопексин)
•. Следовые (менее 0,1 г/л; α1-фетопротеин,β2-микроглобулин,С-реактивныйбелок (СРБ), амилоидный белок А (SAA)
Во 2-4группах есть белки, концентрация которых в определенный период может повышаться в10-50тыс. раз(IgЕ, IgD, α1-фетопротеин, СРБ, SAA, β-липопротеин беременных)
Концентрация белка в плазме зависит от:
1.Скорости синтеза
2.Скорости удаления (почки, кишечник)
3.Объема распределения
1.Поддержание коллоидно-осмотического
(онкотического) давления (сохранение объема циркулирующей крови).
2.Участие в свертывании крови.
3.Поддержание рН крови (7,37-7,44).
4.Транспортная функция.
5.Участие в иммунных процессах.
6.Поддержание уровня катионов в крови путем образования с ними недиализируемых соединений.
7.Сывороточные белки — это своеобразный «белковый
резерв».
Общее количество белков в плазме составляет
65-85г/л
Общий белок — большое количество белков присутствующих в плазме, различающихся между собой по структуре, физико-химическимсвойствам, функциям.
Основными группами белков плазмы являются:
•Альбумины (35-55г/л)
•Глобулины (25-35г/л)
•Фибриноген (2-7 г/л)
(влияние на содержание белка в сыворотке)
Возраст
Пол Лекарства
Физическая нагрузка Генетические факторы
Питание Беременность
Сон Окружающая среда
|
Недоношеные |
36-60г/л |
3,6-6,0мг/л |
|
Новорожденные |
46-70г/л |
4,6-7,0мг/л |
|
1 неделя |
44-76г/л |
4,4-7,6мг/л |
|
Дети до 1 года |
51-73г/л |
5,1-7,3мг/л |
|
до 2 лет |
56-75г/л |
5,6-7,5мг/л |
|
свыше 2 лет |
60-80г/л |
6,0-8,0мг/л |
|
Взрослые |
64-83г/л |
6,4-8,3мг/л |
Мужские и женские половые гормоны влияют на концентрацию многих белков: α-фетопротеин,трансферрин, IgM
Влияние оказывают оральные контрацептивы, тестостерон, фенотиазины, эстрогены
Активная физическая работа повышает белок до 10%
Имеют значение фенотипы, связанные с расовыми различиями, наследственный дефицит отдельных белков
Влияет на комплемент, преальбумин,ретинол-связывающийбелок Влияет на транспортные белка, существенно меняетα-фетопротеин
Продолжительный сон может менять концентрацию белков
У жителей тропиков уровень иммуноглобулинов выше, чем в зоне с холодным климатом
|
Потери |
Патологические потери через поврежденный орган, например, при |
|
нефротипическом синдроме, клубочковой и канальцевой протеинурии, |
|
|
потери через кишечник |
|
|
Синтез |
Синтез белков плазмы нарушается при заболеваниях печени и почек, |
|
возможна фенотипическая недостаточность |
|
|
Изменение объема |
Происходит в результате гипер-,гипогидратации или перераспределения |
|
циркулирующей крови |
между водными пространствами организма |
|
Катаболизм |
Усиливается при воспалениях |
|
Скорость утилизации |
Меняется при воспалении, заболеваниях почек |
|
Компенсаторные механизмы |
Возрастание количества высокомолекулярных белков при |
|
нефротипическом синдроме |
Гипопротеинемия – уменьшение концентрации белков в крови
Абсолютная
1.Увеличение выделение белка при патологии почек
2.Нарушение синтеза белка при патологии печени
Относительная
1.Результат избыточной инфузионной терапии
2.Значительное уменьшение количества мочи (олигоурия, анурия)
В крови пять основных фракций белков
Плазма крови человека в норме содержит более 100 видов белков. Примерно 90% всего белка крови составляют альбумины, иммуноглобулины, липопротеины, фибриноген, трансферрин; другие белки присутствуют в плазме в небольших количествах.
Синтез белков плазмы крови осуществляют:
- печень – полностью синтезирует фибриноген и альбумины крови, большую часть α- и β-глобулинов,
- клетки ретикулоэндотелиальной системы (РЭС) костного мозга и лимфатических узлов – часть β-глобулинов и γ-глобулины (иммуноглобулины).
Существует довольно много различных методов разделения белков в зависимости от их некоторых качеств. Наиболее распространенным методом фракционирования белков крови является электрофорез..
Электрофорез белков
Ацетатцеллюлозная пленка, гель, специальная бумага (носитель) помещается на рамку, при этом противоположные края носителя свисают в кюветы с буферным раствором. На линию старта наносится сыворотка крови. Метод заключается в движении заряженых молекул белка по поверхности носителя под влиянием электрического поля. Молекулы с наибольшим отрицательным зарядом и наименьшим размером, т.е. альбумины, двигаются быстрее остальных. Наиболее крупные и нейтральные (γ-глобулины) оказываются последними.
На ход электрофореза влияет подвижность разделяемых веществ, находящаяся в зависимости от ряда факторов: заряд белков, величина электрического поля, состав растворителя (буферной смеси), тип носителя (бумага, пленка, гель).
Общий вид электрофореза
Количество выделяемых фракций определяется условиями проведения электрофореза. При электрофорезе на бумаге и пленках ацетата целлюлозы в клинико-диагностических лабораториях выделяют 5 фракций (альбумины, α1-, α2-, β- и γ-глобулины), в то время как в полиакриламидном геле – до 20 и более фракций. При использовании более совершенных методов (радиальная иммунодиффузия, иммуноэлектрофорез и других) в составе глобулиновых фракций выявляются многочисленные индивидуальные белки.
Электрофореграмма (вверху) и графический результат ее обработки (внизу)
На вид протеинограммы оказывают влияние только те белки, концентрация которых достаточно высока.
Нормальные величины белковых фракций плазмы крови
| Общий белок | взрослые | 65-85 г/л |
| дети 1-3 года | 55-85 г/л | |
| Белковые фракции | ||
| Альбумины | 50-70 % | 30-50 г/л |
| α1-Глобулины | 3-6 % | 1-3 г/л |
| α2-Глобулины | 9-15 % | 6-10 г/л |
| β-Глобулины | 8-18 % | 7-11 г/л |
| γ-Глобулины | 15-25 % | 8-16 г/л |
Нормальные величины фракций белков в ликворе и моче можно посмотреть здесь.
Особенности содержания белков в крови у детей
У новорожденных содержание общего белка в сыворотке крови значительно ниже, чем у взрослых, и становится минимальным к концу первого месяца жизни (до 48 г/л). Ко второму-третьему годам жизни общий белок повышается до уровня взрослых.
В течение первых месяцев жизни концентрация глобулиновых фракций низка, что приводит к относительной гиперальбуминемии до 66-76%. В периоде между 2-м и 12-м месяцами концентрация α2-глобулинов временно превышает взрослый уровень.
Количество фибриногена при рождении гораздо ниже, чем у взрослых (около 2,0 г/л), но к концу первого месяца достигает обычной нормы (4,0 г/л).
Типы протеинограмм
В клинической практике для сыворотки выделяют 10 типов электрофореграмм (протеинограмм), соответствующих различным патологическим состояниям.
| α1 | α2 | β | γ | |||
| Острые воспаления | ↓↓ | ↑ | ↑ | — | ↑ | Начальные стадии пневмоний, острые полиартриты, экссудативный туберкулез легких, острые инфекционные заболевания, сепсис, инфаркт миокарда |
| Хронические воспаления | ↓ | — | ↑↑ | — | ↑↑ | Поздние стадии пневмоний, хронический туберкулез легких, хронический эндокардит, холецистит, цистит и пиелит |
| Нарушения почечного фильтра |
↓↓ |
— | ↑ | ↑ | ↓ | Генуинный, липоидный или амилоидный нефроз, нефрит, нефросклероз, токсикоз беременности, терминальные стадии туберкулеза легких, кахексии |
| Злокачественные опухоли | ↑↑ | ↑↑ | ↑↑↑ | ↑↑ | Метастатические новообразования с различной локализацией первичной опухоли | |
| Гепатиты | ↓ | — | — | ↑ | ↑↑ | Последствия токсического повреждения печени, гепатиты, гемолитические процессы, лейкемии, злокачественные новообразования кроветворного и лимфатического аппарата, некоторые формы полиартрита, дерматозы |
| Некроз печени | ↓↓ | — | ↓ | ↑ | ↑↑ | Цирроз печени, тяжелые формы индуративного туберкулеза легких, некоторые формы хронического полиартрита и коллагенозов |
| Механические желтухи | ↓ | — | ↑ | ↑ | ↑ | Обтурационная желтуха, желтухи, вызванные развитием рака желчевыводящих путей и головки поджелудочной железы |
| α2-глобулиновые плазмоцитомы | ↓ | ↓ | ↑↑ | ↓ | ↓ | α2-Плазмоцитомы |
| β-глобулиновые плазмоцитомы | ↓ | ↓ | ↓ | ↑↑ | ↓ | β1-Плазмоцитомы, β1-плазмоклеточная лейкемия и макроглобулинемия Вальденштрема |
| γ-глобулиновые плазмоцитомы | ↓ | ↓ | ↓ | ↓ | ↑↑ | γ-Плазмоцитомы, макроглобулинемия и некоторые ретикулезы |
Вы можете спросить или оставить свое мнение.
- ВКонтакте
Download SocComments v1.3