Желудочно кишечный тракт диагностика
Как проверяют желудочно кишечный тракт
Ни для кого не секрет, что самочувствие человека во многом зависит от состояния желудочно-кишечного тракта. Если пищеварение расстраивается, страдают все системы организма.
Оглавление:
Поэтому неудивительно, что люди, имеющие в анамнезе патологии ЖКТ или входящие в группу риска, нередко задаются вопросом — как проверить желудок быстро и безболезненно. Современная медицина может предложить множество диагностических методов, позволяющих достоверно установить причину недомогания.
Методы исследования
Если у больного появились жалобы на нарушение деятельности ЖКТ, то ему необходимо пройти полное медицинское обследование. Существует несколько способов врачебной диагностики:
- Физикальный метод. Основан на визуальном осмотре пациента и сборе анамнеза.
- Лабораторные исследования. Включают в себя сдачу анализов, назначенных для подтверждения предварительного диагноза.
- Аппаратные методы. Предоставляют возможность исследовать ЖКТ и выявить наличие патологий.
Подобрать оптимальный вариант диагностики или назначить комплексный осмотр может только врач. Выбор будет зависеть от характера жалоб больного, собранного анамнеза и предварительного диагноза. Мы же поговорим об аппаратных вариантах исследования.
Гастроскопия и зондирование
Гастроскопия относится к методам эндоскопического осмотра. Дает исчерпывающую информацию о внутренней поверхности 12-перстной кишки и желудка. Манипуляция основана на пероральном введении в полость органа зонда с видеоскопом и лампочкой на конце.
Исследование малоприятное, но наиболее информативное из всех существующих на сегодня диагностических мероприятий. В процессе осмотра врач может удалить одиночные полипы небольшого размера или взять образец тканей на биопсию. Процедуру назначают при хронических формах гастрита и язвенной патологии для подтверждения диагноза и подбора схемы лечения.
Таким же способом, как ФГС, проводится зондовое исследование. С помощью манипуляции специалист получает информацию о желудочной секреции, но слизистую не видит.
Пероральное введение зонда сопряжено с крайне неприятными ощущениями для больного, поэтому многие панически боятся процедуры. Как же можно проверить желудок не глотая кишку? Существуют ли другие варианты исследований?
Альтернативные методы диагностики
Любой медицинский осмотр начинается со сбора анамнеза во время личной беседы с больным. Затем врач приступает к визуальному осмотру пациента. Проводя пальпацию, специалист выясняет локализацию болевых ощущений, напряженность стенок органа и наличие плотных структур.
Следующим этапом осмотра будет изучение желудка аппаратным методом. Современная медицина может предложить несколько вариантов диагностики, способных в той или иной степени заменить ФГС:
- капсульная гастроскопия;
- десмоидная проба по Сали;
- рентгенография;
- ультразвуковое исследование;
- МРТ (магнитно-резонансная томография).
Совет. Прежде чем направиться на проверку желудка, необходимо получить консультацию специалиста. Например, если у больного на первоначальном осмотре выявлен возможный гастрит, УЗИ в этом случае будет бесполезно.
Ниже разберем более подробно каждый метод диагностики.
Капсульная гастроскопия
Этот способ исследования основан на замене зонда специальной капсулой, оснащенной видеокамерой. Устройство позволяет провести тщательный осмотр слизистой желудка и выявить заболевание на ранних этапах развития.
Для постановки диагноза больной должен проглотить капсулу. Чтобы осмотр прошел успешно, к нему следует подготовиться:
- В течение 2 дней перед процедурой пациент должен придерживаться диеты. Из рациона рекомендуется исключить жирные, тяжелые продукты, спиртное и блюда, вызывающие метеоризм. Пища должна быть хорошо измельчена и приготовлена на пару или отварена.
- Исследование проводят с утра, натощак. Капсулу разрешается запить ½ стакана простой жидкости.
Процесс не занимает много времени и не доставляет человеку никакого дискомфорта. В период обследования пациент может вернуться к обычной жизни, ограничив физические нагрузки. Через 7–8 часов больной вновь посещает врачебный кабинет, где доктор переносит записанные капсулой показатели в компьютер и ставит диагноз.
Через определенное время устройство покидает организм естественным путем. Преимущества такой процедуры очевидны, но способ не нашел широкого применения в силу довольно высокой цены на прибор. Кроме того, подобный осмотр не позволяет сделать биопсию, удалить полипы или остановить кровотечение.
Как обследуют желудок капсульным методом, можно посмотреть на видео:
Десмоидная проба
Нередко для установления степени активности желудочного сока гастроэнтерологи пользуются десмоидной пробой. В ходе исследования пациент глотает мешочек, наполненный порошком метиленовой синьки и перевязанный кетгутовой нитью.
После растворения нити краситель постепенно всасывается в кровь и не позднее чем через 18–20 часов выводится из организма. Исследование основано на оценке интенсивности окрашивания мочи. Если первая порция урины приобретает яркую сине-зеленую окраску, значит, кислотность желудка повышена.
Лучевые методы исследования
Проверить ЖКТ у взрослого можно как с помощью инвазивных манипуляций, так и посредством лучевой диагностики. Такие способы обследования позволяют получить информацию о конфигурации желудка и наличии новообразований, но не дают возможности оценить состояние слизистой.
Из лучевых методов наиболее широко распространен рентген. Аппаратура для осмотра есть практически в каждом медицинском учреждении, поэтому исследование доступно всем слоям населения.
МРТ и УЗИ относятся к более современным способам исследования и несут меньшую угрозу для здоровья пациентов.
Узнать о различии этих процедур можно из видео:
Рентген
С помощью рентгенографии выявляют язву желудка, проверяют его конфигурацию и оценивают размеры. R-графия проводится с использованием контрастного вещества — бариевой взвеси. Назначается при жалобах больного на быструю потерю веса, появление крови в каловых массах, частую и изматывающую диарею, постоянные боли в ЖКТ.
Процедура совершенно безболезненная и не очень сложная, но требует соблюдения некоторых правил:
- В течение 2–3 дней перед осмотром следует исключить из рациона спиртное, густую, жирную и твердую пищу.
- Накануне проверки необходимо очистить кишечник с помощью клизмы или специальных средств со слабительным действием.
- Перед проведением процедуры пациенту запрещено есть и пить окрашенные напитки.
Рентген желудка длится 30–40 минут. Все это время врач просит больного принимать определенные позы и делает шесть снимков ЖКТ в разных проекциях.
Процедура имеет свои преимущества и недостатки. К плюсам следует отнести возможность получения информации, которая недоступна при использовании фиброгастроскопа. Например, с помощью ФГС нельзя обнаружить сужение просвета кишки или стеноз привратника желудка.
Внимание. Противопоказанием к проведению рентгена является I триместр беременности и внутреннее кровотечение. Кроме того, рентген нежелателен при аллергии на препараты йода.
Ультразвуковое исследование
Сегодня УЗИ проводится при подозрениях на кровотечение и наличие раковых новообразований в полости органа. Это довольно популярный, но не очень информативный метод диагностики.
Процедура помогает выявить лишь основные нарушения в работе ЖКТ. Для более точного диагноза больному придется воспользоваться другими способами диагностики. Поэтому УЗИ чаще всего назначают не для выявления недуга, а для подтверждения уже имеющегося диагноза.
Совет. Ультразвуковое исследование совершенно безопасно, поэтому может быть рекомендовано женщинам на любом сроке беременности.
Магнитно-резонансная томография
Проверка желудка с помощью МРТ совершенно безопасна и не требует глотания зонда или введения раствора бария. При этом процедура довольно информативна и позволяет оценить структуру органа, толщину и состояние его стенок, наличие новообразований.
МРТ — современный метод диагностики болезней желудка
В ходе обследования на монитор выводится объемное изображение желудка, позволяющее увидеть полипы и другие уплотнения. Чтобы картинка получилась более качественной, к процедуре необходимо правильно подготовиться:
- В течение нескольких дней перед МРТ рекомендуется соблюдать диету, принимая только отварную, жидкую и измельченную пищу, не вызывающую метеоризм.
- Перед мероприятием необходимо очистить кишечник с помощью кружки Эсмарха или слабительных препаратов.
- Последний прием пищи должен состояться не позднее 19–20 часов накануне осмотра.
Компьютерная томография чаще всего назначается пациентам, уже имеющим диагноз и проходившим специфическое лечение, а также людям, перешагнувшим 50-летний рубеж. Для эффективной визуализации полостей применяется контрастное вещество или воздух. По желанию пациента возможно проведение процедуры под небольшой анестезией.
Внимание. МР-сканирование противопоказано беременным и больным с перфорацией стенок кишечника.
При невозможности проведения МРТ доктор может назначить другой, более щадящий способ диагностики.
Таким образом, ФГС — это не единственный метод исследований, но по-прежнему самый точный и информативный. Альтернативные способы лишь дополняют его. Чаще всего они назначаются больным при наличии противопоказаний к гастроскопии, но не вместо ФГДС. Поэтому пациенту следует озаботиться не вопросом, как избежать зондирования, а тем, как побороть страх и настроиться на диагностическое мероприятие.
Внимание. Статья имеет ознакомительный характер. Необходима консультация врача.
Но возможно правильнее лечить не следствие, а причину?
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок. Читать статью >>
Источник: http://ozhivote.ru/kak-proverit-zheludok/
Как проверить желудок и кишечник: особенности наиболее информативных методов исследования
Многие люди, которые страдают заболеваниями желудочно-кишечного тракта или находятся в группе риска, очень часто задаются вопросом: как проверить желудок и кишечник? Существует большое количество методов диагностики, которые характеризуются высокой эффективностью и позволяют максимально точно определить заболевание.
Методы исследования
Доктора достаточно часто назначают колоноскопию.
Если у пациента наблюдаются патологические изменения в кишечнике или желудка, то ему необходимо в обязательном порядке проходить инструментальное обследование. Доктора в большинстве случаев рекомендуют:
С помощью этих методов предоставляется возможность исследовать желудочно-кишечный тракт, а также определить наличие заболеваний. Некоторые методы исследования требуют применения наркоза, так как человек не сможет перенести вмешательство. Выбор определенного метода исследования напрямую зависит от особенностей развития заболевания и предварительного диагноза.
Особенности ПЭТ-сканирования и компьютерной томографии
ПЭТ — сканирование — как эффективная диагностика.
Для обследования толстого и тонкого кишечников очень часто применяют компьютерную томографию и ПЭТ-сканирования.
С помощью этих методов исследования осуществляется визуализация пораженных органов.
В ходе проведения диагностики доктор получает изображение на рентгенограмму или монитор компьютера.
Оборудование, которое используется для диагностики, визуализирует состояние внутренних органов благодаря использованию таких методов, как магнитное поле, ультрафиолетовые волны, рентгеновские лучи.
Благодаря применению компьютерной томографии предоставляется возможность получения нескольких многослойных снимков желудка и кишечника, что значительно упрощает процесс изучения состояния этих органов для доктора.
С помощью этого метода исследования дается оценка не только внутреннему, но и наружному контуру кишечника. Перед проведением сканирования пациентом осуществляется прием контрастного вещества. Также может осуществляться внутривенное введение препарата в период проведения компьютерной томографии.
В период проведения диагностики производится выполнение снимков в специальной камере. Именно поэтому при наличии у больного клаустрофобии ему проведение исследования не рекомендуется. Также диагностика не проводится при чрезмерном ожирении больного. Виртуальную колоноскопию относят к одному из видов компьютерной томографии.В период использовании данного метода предоставляется возможность получение снимков, которые имеют трехмерное изображение. Данная диагностика является достаточно информативной при наличии наростов на стенках кишечника, размер которых составляет более одного сантиметра.
ПЭТ-диагностика заключается в применении радиоактивного сахара, с помощью которого получаются изображения толстого и тонкого кишечника. Его вливают пациенту внутривенно перед проведением исследования.
Для проведения диагностики используют позитронно-эмиссионное оборудование, который оснащается специальным столом для расположения пациента. Длительность исследования в среднем составляет полчаса.
Если у пациента доктор предварительно диагностировал полипы или раннюю онкологию, то для подтверждения диагноза данный метод не используется. Но, с его помощью осуществляется проверка уровня аномалий воспаленной стенки кишечника, которую ранее выявила томограмма.
При раке кишечника с помощью данного метода исследования осуществляется проверка наличие метастаз лимфатической системе и близлежащих органов. Благодаря возможности одновременного применения компьютерной томографии и ПЭТ-сканера, доктор может сравнить снимки и максимально точно установить диагноз.
Для получения более полной картины врачом очень часто назначается сдача анализа кала.
Что такое капсульная эндоскопия, расскажет видеосюжет:
Проведение УЗИ и МРТ
УЗИ — один из методов диагностики.
С целью проверки кишечника и желудка на развитие онкологических заболеваний осуществляется применение ультразвукового исследования.
Оно применяется при достаточно крупных опухолях. Если у пациента имеется ранняя онкология или полипы в органах желудочно-кишечного тракта, то данный метод для диагностики не применяется.
В некоторых случаях ультразвуковое исследование используют для того чтобы определить метастазы рака кишечника в других органах.
Если у пациента предварительно диагностируется ректальный рак, то для подтверждения этого диагноза осуществляется применение эндоректального ультразвука. С этой целью используется специальный прибор, который вводится пациенту через прямую кишку.
Эндоректальный ультразвук дает возможность определения степени распространенности патологических очагов и наличия патологических процессов в лимфатической системе прямой кишки и соседних органах.
Для диагностики заболеваний желудка и кишечника могут использовать магнито-резонансную томографию.
При ее проведении на экран компьютера получают снимки, которые отображают срезы тела пациента. В данном методе исследования используются радиоволны и сильные магниты. В период обследования организмом человека производится поглощение энергии, которую отображает снимок. Благодаря наличию специальной программы в томографе осуществляется преобразование шаблона в картинку.
Перед проведением исследования человеку вводится лекарственное средство, в состав которого входит гадолиний. Распространение вещества по организму пациента осуществляется по-разному, в зависимости от места локализации заболевания.
Это дает возможность отличия здоровых и больных тканей желудка и кишечника. По сравнению с компьютерной томографией магнито-резонансной томографией осуществляется передача более четких изображений. При наличии у пациента почечной недостаточности данный метод диагностики не применяется. Для определения рака кишечника наиболее часто используют капсульную эндоскопию.
Этот метод исследования основан на применении капсулы, которая имеет встроенную беспроводную камеру максимально мелких размеров. Благодаря этому устройству обеспечивается возможность получения фотоснимков желудка и кишечника. Видео таблетка дает возможность обследования труднодоступных областей. В отличие от эндоскопии с помощью данного метода производится обследование тонкого кишечника.
Ультразвуковое исследование, магниторезонансная томография и капсульная эндоскопия – это высокоэффективные методы диагностики, которые характеризуются минимальным количеством противопоказаний.
Особенности лапароскопии и эндоскопии
Лапароскоп — инструмент для проведения лапароскопии.
Если диагностический случай является неясным, тогда осуществляется применение лапароскопии.
С помощью данного метода исследования осуществляется определение глубины поражения желудка. Данный метод может использоваться для проведения не только диагностики, но и хирургических вмешательств. С помощью лапароскопии осуществляется определение рака желудка, а также определение степени распространения метастаз на соседние органы.
В период проведения исследования используется специальный инструмент – лапароскоп. Изначально осуществляется введение пациенту наркоза. После этого в брюшной полости делают разрез, размеры которого достигают от 0,5 до 1 сантиметра.
Через него осуществляется введение приспособление, с помощью которого выполняется закачивание углекислого газа в желудок. Благодаря этому осуществляется увеличение органа, что позволяет получить наиболее развернутую картинку. Далее в полученное пространство осуществляется введение лапароскопа.
Стандартная лапароскопия не дает возможность определить наличие метастаз в поджелудочной железе. С этой целью осуществляется применение лапароскопической ультрасонографии, которая дает возможность осмотреть органы брюшной полости. С этой целью используются специальные лапароскопические датчики. С их помощью осуществляется исследование труднодоступных областей.
Лапароскопия является практически единственным диагностическим методом, с помощью которой осуществляется определение метастаз до проведения хирургического вмешательства. Эндоскопия проводится с применением специального приспособления – эндоскопа.
Он имеет небольшую камеру, которая соединяется с экраном компьютера. С помощью этого метода обследуются верхние отделы пищеварительного тракта. Трубку эндоскопа в период проведения исследования необходимо проглотить пациенту.
Перед этим осуществляется орошение горла с применением анестетиков. Это обеспечивает упрощение процесса преодоления рвотного рефлекса. С помощью камеры в период проведения исследования осуществляется осмотр стенок желудка. Врач просматривает снятые картинки камерой в глазке эндокопа.
Этот метод исследования позволяет взять биопсию. В некоторых случаях с помощью эндоскопа осуществляется введение катетера и заполнение рентгеноконтрастом всех протоков. Это дает возможность проведения рентгена желудочно-кишечного тракта.
Для определения состояния желудка и кишечника могут использоваться разнообразные методы исследования. Их должен выбирать только врач в соответствии с показаниями и индивидуальными особенностями пациента.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Источник: http://pishhevarenie.com/diagnostika/kak-proverit-zheludok-i-kishechnik/
Какие существуют способы обследования желудочно-кишечного тракта, как проводится диагностика?
Для выявления патологий ЖКТ в современной медицине используются разные методы исследования. Новейшее оборудование помогает получить ценные сведения о здоровье человека, во многих случаях диагностика не вызывает дискомфорта. Аномалию можно обнаружить даже в ситуациях, когда отсутствуют жалобы или внешние признаки болезни.
Показания к обследованию ЖКТ
Обследование ЖКТ является важнейшим этапом для постановки правильного диагноза, поскольку патологии распространены у людей всех возрастов и могут приводить к серьезным последствиям. Показаниями для исследования кишечника являются:
- хронические расстройства (запоры, диарея);
- примеси в кале (слизь, кровь, гной);
- стремительная потеря массы тела;
- тупые, интенсивные, острые боли до или после дефекации;
- наличие инородного предмета;
- вздутие и метеоризм;
- наследственные факторы (рак кишки у близкого родственника).
Проверку желудка назначают в следующих случаях:
- внутреннее кровотечение;
- гастрит (острый или хронический);
- панкреатит;
- злокачественные образования;
- камни в желчном пузыре;
- язвы желудка или двенадцатиперстной кишки;
- боль непонятной этиологии;
- тошнота, сухость или горечь во рту;
- отрыжка и изжога;
- выраженное сужение верхней части желудка или его недоразвитость.
Методы диагностики заболеваний желудочно-кишечного тракта
Благодаря современным методикам сегодня выявление дефектов возможно с минимальной погрешностью. Стандартные исследования предлагают в любой поликлинике, но многие считают процедуры труднодоступными, из-за чего обращаются за помощью, когда патология находится на позднем этапе развития. Часто достаточно одного способа диагностики, в сложных случаях их совмещают. Как обследовать внутренние органы?
Физикальный подход
Внешние неинвазивные процедуры называют физикальными приемами. К ним относят пальпацию, перкуссию, визуальный осмотр и аускультацию. При осмотре человека врач отмечает факторы:
- вялость и шершавость кожи;
- бледность покровов и ухудшение их эластичности;
- гладкость языка или наличие на нем белого/коричневого налета.
Если у человека нет проблем с желудочно-кишечным трактом, для него эта симптоматика несвойственна. Осмотр позволяет поставить предварительный диагноз. Если обнаруживается один из признаков, доктор проводит поверхностную или глубокую пальпацию. Специалист надавливает на живот, проходясь от паховой зоны вверх. У здорового человека мышцы сильно не напрягаются, отсутствует боль. Глубокая пальпация проводится в области дискомфорта.
Ректальное исследование необходимо для осмотра ануса и выявления его функциональности. Процедуру выполняет проктолог, оценивая наличие трещин, геморроя, полипов.
Анализы и лабораторные исследования
Диагностика в лаборатории – необходимая мера при всех заболеваниях. Чтобы проверить желудок и кишечник, специалист назначает анализы:
- общий анализ крови (проводится с утра, натощак);
- исследование кала на наличие простейших;
- изучение стула на предмет яиц глистов;
- анализ микрофлоры (на дисбактериоз);
- копрограмма (комплексная проверка кала на изменение цвета, запаха, формы, присутствия разных вкраплений).
Инструментальные методы
Для осмотра желудка и кишечника часто применяют различные инструменты, которые способны показать часть органа или полностью визуализировать отделы ЖКТ. Какими способами можно проверить желудок и кишечник? Для обследования актуальны методики:
- УЗИ. Способ используется для диагностики при болях в желудке и кишечнике в первую очередь. Позволяет оценить только часть желудка из-за особенностей его наполнения и расположения.
- Ректороманоскопия. Проводится с помощью металлической трубки с осветительным прибором. Позволяет осмотреть слизистую оболочку прямой и сигмовидной кишок (до 35 см от ануса).
- Колоноскопия. Используется для диагностирования болезней толстого кишечника. Метод дает возможность осмотреть ткани, сделать биопсию и удалить новообразования. Длина зонда – 1,6 м, на конце находится камера, на мониторе можно увеличить картинку. Гибкая трубка не травмирует орган.
- Капсульная диагностика. Пациент должен проглотить капсулу с двумя камерами, которая проходит через желудочно-кишечный тракт. Процедура безопасна, но к недостаткам можно отнести неудобство обработки фото и трудность в проглатывании прибора. Исследование проводится ограниченно, дорого стоит.
- Эндоскопия. Предполагает осмотр слизистой оболочки ЖКТ с помощью оптического устройства. Эндоскоп вводят в полость рта.
- Лапароскопия. Применяется для диагностики патологий путем прокалывания брюшной стенки прибором. Проводится при закрытых травмах, опухолях, асците, заболеваниях с нехарактерными симптомами.
- Гастропанель. Современный метод, суть заключается в исследовании крови после приема стимулятора. Диагноз ставят по показателям усвоения пищевого или соевого белка.
Лучевая диагностика
Пациентам могут предложить неинвазивные лучевые методы обследования, которые помогают в постановке диагноза. К ним относятся следующие способы:
- КТ органов брюшной полости. Часто применяется для выявления опухолей с введением контрастного вещества. Также обследование используется для обнаружения кист, камней, абсцессов, кровоизлияний и врожденных аномалий органов.
- Ирригоскопия. Выполняется с помощью рентгенологического аппарата. Пациент выпивает раствор бария, который заполняет все участки ЖКТ. При этом делаются снимки разных отделов, где видно контуры каждого органа, его просветы и рельеф. Диагностика безопасна, облучение не сильное.
- Радиоизотопное сканирование. Проводится с контрастом, выявляет рост патологической ткани, моторику кишечника. Позволяет определить заболевание на ранней стадии.
Возможные осложнения после процедур
Последствия от разных типов диагностики представлены в таблице.
Источник: http://uzimetod.ru/kt/brushina-taz/zhkt-obsledovanie.html
Обследование ЖКТ (желудочно — кишечного тракта)
Желудочно-кишечный тракт представляет собой трубку, которая изгибаясь, проходит через все тело. Считается даже, что содержимое желудка и кишечника является внешней средой по отношению к организму. На первый взгляд это удивляет: как внутренний орган может оказаться внешней средой?
И, тем не менее, это так и именно этим система органов пищеварения серьезно отличается от всех остальных систем организма.
Методы исследования органов пищеварения
Обследование ЖКТ, желудочно-кишечного тракта можно поделить на три категории:
- физикальное обследование, то есть такое, какое врач выполняет прямо у себя в кабинете собственными силами;
- лабораторные методы;
- инструментальные методы исследования.
Физикальные методы исследования
При любой жалобе врач, прежде всего, собирает анамнез. Умелый расспрос очень важен, история начала заболевания сразу направляют диагностику по определенному пути. После сбора анамнеза проводится осмотр. Цвет и состояние кожных покровов многое может сказать врачу. Затем проводится пальпация живота: поверхностная и глубокая. Пальпация, значит, прощупывание. Врач определяет границы органов: печени, желудка, селезенки и почки. При этом определяется болезненность и ее выраженность.
Перкуссий (простукиванием) определяется состояние желудка и кишечника. Характерные симптомы помогает практически поставить такие диагнозы, как аппендицит, холецистит, панкреатит уже на этом этапе. Обычно лабораторные методы исследования используются только для подтверждения диагноза.
Лабораторные методы исследования
Проще всего исследовать кровь: ее легко взять из пальца или из вены и анализ очень информативен. Причем, если количество лейкоцитов, эритроцитов, тромбоцитов определяется при клиническом анализе, и так можно определить воспаление или анемию, то биохимический анализ позволяет исследовать состояние сыворотки крови. Вот показатели биохимии, которые интересуют врача при подозрении на разные патологии органов пищеварения:
- АЛТ,
- АСТ,
- билирубин (прямой и непрямой),
- амилаза,
- гемоглобин крови при подозрении на кровотечение.
Анализ мочи собирается и выполняется быстрее всего, поэтому его часто собирают еще в приемном покое. Несколько показателей в этом анализе являются маркерами желудочно-кишечных заболеваний. Например, повышение диастазы в моче свидетельствует о панкреатите, уробилин – о желтухе. Очень информативным в данном случае является анализ кала (копрограмма). В нем можно выявить
А так же оценить качество переваривания пищи. Для выявления дисбактериаоза кал сдается на посев. По культурам бактерий выросших на питательной среде определяется микрофлора толстого кишечника.
Методы инструментального обследования ЖКТ
Основной задачей инструментального исследования обычно бывает максимально визуализировать интересующий орган. К желудочно-кишечному тракту применимы практически все методы исследования.
Метод основан на регистрации отраженных ультразвуковых волн. Для каждого органа специально подбираются частоты, при которых они видны лучше. Это отличный метод для диагностики заболеваний печени, желчного пузыря, и поджелудочной железы (Обследование УЗИ). При патологических изменениях в органах меняется и их эхогенность, то есть способность отражать ультразвуковые волны. Полые органы, какими и являются кишечник и желудок хуже видны на УЗИ. Их может увидеть только очень талантливый и опытный диагност. К УЗИ иногда требуется подготовка, но она разная в зависимости от того, УЗИ какого органа делают.
Рентгенограмма пищевода, желудка, кишечника помогает выявить дефекты их стенки (язвы и полипы), определить, как сокращается кишечник и желудок, состояние сфинктеров. На обычной рентгенограмме можно увидеть свободный газ в брюшной полости, что свидетельствует о перфорации желудка или кишечника. Есть рентгеографические признаки острой кишечной непроходимости.
Проводятся также пробы с контрастом. Контрастом служит вещество, которое улавливает и задерживает рентгеновские лучи – сульфат бария. Больной выпивает контраст, после чего выполняется серия снимков через короткие промежутки времени. Контрастное вещество проходит по пищеводу и его стенки при необходимости можно рассмотреть, заполняет желудок, эвакуируется в кишечник через сфинктер, проходит по двенадцатиперстной кишке. Наблюдая за этими процессами, врач получает много информации о состоянии пищеварительной системы. Раньше исследование применялось чаще, в последнее время его практически полностью заменила эндоскопия.
Четкое изображение толстой кишки получить прпероральном ( через рот) введении не удается, потому что контраст постепенно разбавляется. Но зато, если барий задерживается в каком-то месте, можно выявить острую кишечную непроходимость. Если нужно четкое изображение толстой кишки, вводят бариевую клизму и делают рентгенограмму. Такое исследование называется иригографией.
Эндоскоп – прибор, оборудованный небольшой камерой, которая соединена с экраном компьютера с помощью волоконно-оптической системы. В народе это устройство называют попросту «трубка», а саму процедуру – «глотать трубку», а по-настоящему это исследование называется ФГДС (фиброгастродуаденоскопия). Это основной метод диагностики заболеваний верхнего отдела желудочно-кишечного тракта. Действительно, трубку надо проглотить, правда, это уже не так сложно, как раньше. Сейчас горло обычно орошают анестетиками, поэтому преодолеть рефлексы теперь проще. Камера позволяет буквально заглянуть внутрь желудка и подробно осмотреть его стенки. Врач смотрит в глазок эндоскопа и осматривает все стенки желудка. С помощью эндоскопа можно взять биопсию. Иногда с помощью эндоскопа вводят катетер в проток, который идет из желчного пузыря и поджелудочной железы и с его помощью заполняют все эти протоки рентгеноконтрастом. После этого делают рентген и получают четкое изображение всех желчных протоков и панкреатических протоков. Если эндоскоп вводится в задний проход, процедура называется фиброколоноскопия. С ее помощью можно осмотреть всю толстую кишку, которая около двух метров в длину. Посмотреть микрофлору кишечника (Что такое дисбактериоз). Исследование часто бывает мучительно, потому что для лучшей видимости в кишку вводят воздух, трубку тянут и поворачивают.
В прямую кишку вставляется несгибаемая трубка и осматривается анальный канал: 2 – 4 см от заднего прохода. Это место лучше всего осматривать именно так, про фиброколоноскопии оно не визуализируется. А именно там располагаются геморроидальные узлы, трещины заднего прохода. С помощью этого исследования можно осмотреть еще 20 – 30 см толстой кишки.
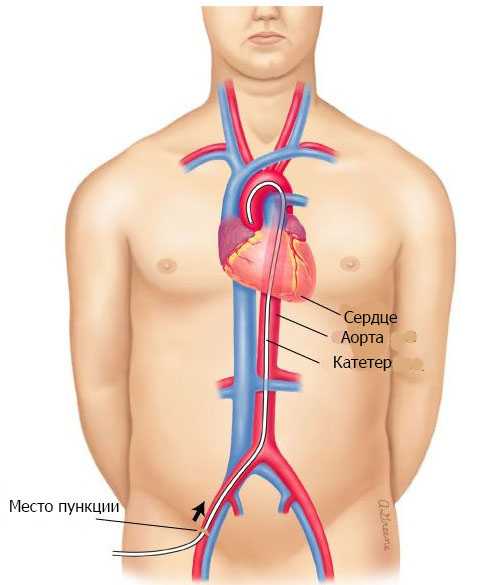
Исследование выполняется при неясных диагностических случаях в экстренной хирургии. В брюшной полости можно увидеть кровь или выпот, атипично протекающий аппендицит и другие заболевания. Делают прокол в передней брюшной стенки с помощью специальной иглы. В брюшную полость накачивается углекислый газ, через этот же прокол водят тракар и вставляют эндоскоп. Все внутренние органы можно рассмотреть так как изображение с камеры выводится на экран. При подготовке к данному исследованию желательно за 12 часов прекратить прием пищи, что бы снизить рвотные позывы. Жидкость желательно тоже не принимать, в крайнем случаи при необходимости.
МРТ, КТ органов брюшной полости при подозрении на опухоль, желчнокаменную болезнь, панкреатит. Исследование достаточно дорогое и поэтому применяется только если остальные методы диагностики исчерпали себя.
Источник: http://med-2013.ru/metody-issledovaniya-zhkt-zheludochno-kishechnogo-trakta/
Как проверить кишечник?
Кишечник человека выполняет не только функцию переваривания и всасывания пищи. В толстом и тонком отделах кишечника происходит выработка некоторых витаминов и биологически активных веществ, которые участвуют в эндокринном обмене и формируют иммунную защиту организма.
Заболевания кишечника затрудняют его работу и проявляются в виде различных симптомов – от нарушения стула и болей в животе, до снижения иммунитета, изменения цвета кожи и увеличения ломкости волос.
При наличии неприятных ощущений в животе или даже небольших проблем с пищеварением не стоит затягивать с визитом к специалисту, который в точности знает, как проверить кишечник.
Способы диагностики заболеваний кишечника
Врачебный осмотр и пальпация отделов кишечника
При пальпации живота доктор может выявить участки спазмированной кишки (при кишечных инфекциях), напряжение мышц пресса (при перитоните) или определить крупное опухолевое образование в брюшной полости.
Прямую кишку обследуют путем пальцевого исследования, которое позволяет обнаружить воспалительные процессы и опухоли в ректальной области.
Исследование кала под микроскопом
Анализ кала под микроскопом позволяет выявить воспалительные заболевания в кишечнике (к примеру, при мембранозном колите в стуле обнаруживается большое количество слизи) и подтвердить подозрение на рак (при распаде опухолей в каловых массах будет фиксироваться кровь).
По наличию определенных веществ в кале можно оценить функцию всасывания и переваривания пищи:
- при обнаружении большого количества крахмала можно подозревать проблемы с пищеварением в тонкой кишке;
Анализ на дисбактериоз
Нарушение микрофлоры тонкого кишечника, что является основной причиной вздутия и метеоризма, может выявить так называемый «водородный» тест. По изменению концентрации водорода в выдыхаемом воздухе судят об уровне метаболической активности анаэробных бактерий в желудочно-кишечном тракте, выявляя, тем самым, отклонения от нормы.
При подозрении на наличие дисбактериоза толстой кишки можно сделать бактериологический посев кала с последующим подсчетом собственных бифидо-, лакто- и колибактерий.
Исследование на патологическую микрофлору
Рекомендовано всем лицам с признаками острых или хронических кишечных инфекций. Для этого специальной петлей отбирается мазок из прямой кишки, который в течение нескольких дней выращивается на бактериологической среде.
Затем под микроскопом определяется вид микроба, вызвавшего заболевание.
При анализе на инфекции всегда определяется чувствительность высеянной бактерии к антибиотикам, с целью назначения максимально эффективного лечения.
УЗИ кишечника
Ультразвуковое исследование проводится не так часто, поскольку петли кишечника плохо визуализируются под ультразвуковыми сигналами. Этот метод, в сочетании с эффектом Допплера, используют для оценки кровотока в крупных артериях брюшной полости, а также для выявления увеличенных лимфоузлов (например, при туберкулезе кишечника).
Рентген-исследование желудочно-кишечного тракта
Перед тем, как проверить кишечник при помощи рентген-контрастирования, врач должен предположить, в каких отделах желудочно-кишечного тракта локализуется патологический очаг.
В зависимости от месторасположения проблемной зоны будет принято соответствующее решение о способе введения контраста:
- для желудка, тонкого и начальных отделов толстого кишечника контрастное вещество (взвесь бария) принимают через рот;
- для нисходящего участка толстой и прямой кишки контраст вводят с помощью клизмы (такой вид рентгеновского исследования называется ирригоскопия).
После того, как контраст поступит в нужный участок кишки, выполняется рентгеновский снимок. По снимку делают выводы о размерах желудка и кишечника, особенностях их моторики, а также оценивается проходимость, наличие опухолей и их размер.
Эндоскопия
Данный метод исследования предполагает осмотр слизистой поверхности участков желудочно-кишечного тракта при помощи оптического прибора. Чтобы проверить желудок и кишечник в начальных отделах тонкой кишки, проводят фиброгастродуоденоскопию — когда эндоскоп через полость рта и пищевод опускают в указанные отделы.
Для изучения толстой кишки эндоскоп вводят через прямую кишку — этот метод называется колоноскопия. С помощью данного исследования можно осмотреть всю поверхность толстого кишечника, вплоть до аппендикса.
При необходимости с помощью эндоскопа удается взять кусочек измененной ткани кишки для изучения под микроскопом на онкологию или небольшой участок язвы (опухоли). Ранее подобные манипуляции можно было осуществить только путем оперативного вмешательства.
При обращении к семейному врачу или терапевту с жалобами на кишечник, совсем не обязательно, что обследование будет включать все указанные способы. В зависимости от характера заболевания пациента направляют на 2-3 наиболее информативных процедуры, с помощью которых можно проверить кишечник и поставить точный диагноз (иногда это возможно даже без колоноскопии).
В некоторых случаях после комплексного исследования может потребоваться консультация врача-гастроэнтеролога, хирурга, эндоскописта, онколога или эндокринолога. А если проблемы с кишечником возникли у ребенка – решение о дополнительном осмотре узконаправленными специалистами принимает исключительно врач-педиатр.
Своевременное обследование и лечение позволяют, в большинстве случаев, избежать более сложных патологий кишечника.
Источник: http://otvetprost.com/485-kak-proverit-kishechnik.html
Как пройти полное обследование органов пищеварения
Каждый здравомыслящий человек, который не равнодушен к своему здоровью и общему состоянию организма, должен время от времени, периодически осуществлять проверку органов пищеварения.
Как пройти полное обследование органов пищеварения?
Известно, что система пищеварения начинается с ротовой полоски, глотки, которая переходит в пищевод. С пищевода пища попадает в желудок. Продолжением желудка есть тонкая и толстая кишка. Кроме этого, к системе пищеварения относятся железы желудка и тонкой кишки, наличие поджелудочной железы, печени и желчного пузыря.
Полное обследование пищеварительных органов включает в себя:
УЗИ органов пищеварения;
забор функциональных проб печени;
исследование крови на общий и прямой билирубин;
анализы крови на АСТ и АЛТ;
анализ на уровень щелочной фосфатазы.
Достоверность и информативность результатов рентгенологических, эндоскопических и ультразвуковых методов исследования органов пищеварительной системы в немалой степени зависят от качества подготовки больных к проведению этих исследований.
Рентгенологическое исследование органов пищеварения
Рентгенологическое исследование органов пищеварения. Больные с нормальной функцией кишечника не требуют никакой специальной подготовки. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5–2 ч до исследования. В качестве контрастного вещества при рентгеноскопии используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют такие методы исследования органов пищеварительной системы, как
- холецистографию
- и холеграфию (исследование желчных протоков).
Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключаются сырая капуста, черный хлеб, молоко). Очистительную клизму ставят только при выраженном метеоризме. При холецистографии больной накануне исследования принимает рентгеноконтрастный йодосодержащий препарат (холевиз, йодагност и др.) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем в течение получаса. Максимальная концентрация препарата в желчном пузыре наблюдается через 15–17 ч после приема, после чего делают рентгеновские снимки желчного пузыря. При проведении холеграфии контрастное вещество (Билигной, Билитраст и др.) вводят внутривенно.
Холецистографию не проводят при тяжелых поражениях печени, повышенной чувствительности к йоду, а холеграфию – при острых воспалительных заболеваниях желчных протоков, протекающих с повышением температуры (холангитах), выраженной гиперфункции щитовидной железы. Рентгенологическое исследование толстой кишки (ирригоскопию) проводят с помощью контрастной клизмы.
При подготовке к ирригоскопии накануне исследования больному дают перед обедом 30 г касторового масла, вечером и утром ставят очистительную клизму. В качестве контрастного вещества используют взвесь Сульфата бария, подогретую до температуры тела, взвесь вводят с помощью клизмы.
Эндоскопическое обследование пищеварительной системы
Эндоскопические исследование органов пищеварения позволяют с помощью специального оптического прибора (эндоскопа) осмотреть слизистую оболочку пищевода, желудка, двенадцатиперстной кишки, прямой и сигмовидной кишки (ректороманоскопия), толстой кишки (колоноскопия), органы брюшной полости (лапароскопия).
При эзофагогастродуоденоскопии специальной подготовки больных не требуется. Плановую гастроскопию проводят утром натощак, экстренную – в любое время суток, за 30 мин до исследования больному вводят подкожно в мл 1 %-ного раствора атропина; непосредственно перед исследованием проводят местную анестезию слизистой оболочки глотки раствором Дипанина. Подготовка к ректороманоскопии включает в себя постановку очистительной клизмы вечером и утром. Подготовка к колоноскопии аналогична таковой при ирригоскопии.
Для диагностики заболеваний органов пищеварения широко используют ультразвуковое исследование (эхографию). Подготовка к ней сводится обычно к борьбе с метеоризмом (диета, прием активированного угля за 2–3 дня перед исследованием, прием ферментных препаратов, например Фестала).
Этапы полного обследование органов пищеварения
Если вы не знаете с чего начать и как пройти полное обследование органов пищеварения, прежде всего, рекомендует посетить вам врача, который занимается проверкой и диагностикой пищеварительной системы. Обследование включает в себя следующие процессы:
С помощью вышеупомянутых методов стало возможным проводить комплексную проверку всех органов пищеварительной системы, используя при этом современное и новое компьютерное оборудование.
В случае, если у вас есть зубы, поврежденные кариесом, рекомендуется обратиться к врачу в стоматологическую поликлинику и пройти санацию ротовой полости. Кариес в некоторой мере тоже считается причиной развития заболеваний желудочно-кишечного тракта, так как с приемом пищи в организм поступают различные микроорганизмы непонятного происхождения.
Метод эзофагогастроскопии назначается в тех случаях, если наблюдается тяжесть в желудке после употребления пищи, кислый привкус в ротовой полости, тошнота, налеты на языке, а также голодные боли. Суть этого метода заключается в ведении трубки с монитором, с помощью которой возможно осмотреть слизистую желудка и, если есть такая надобность, взять анализы тканей или остановить кровотечение, которой тоже можно диагностировать подобным методом.
Для обследования органов пищеварения чаще всего прибегают к такому методу как ультразвуковое исследование. С его помощью можно обследовать желудок и всю брюшную полость человека, получив при этом точные результаты. Диагностирование с помощью УЗИ способствует выявлению нарушений в работе таких органов пищеварения как
- печень,
- желудок,
- проверить на наличие заболеваний поджелудочной железы,
- а также проверить, присутствуют, или отсутствуют экскременты в желчном пузыре.
Метод полного обследования печени
Если вас тревожит состояние вашей печени, и вы подозреваете, что у вас могут быть какие-то заболевания, связанные с ней, рекомендуется сделать зондирование. Для этого берется определенное количество желчи, которую проверяют в лабораторных условиях. В результате такого обследования можно говорить о наличии или отсутствии паразитов, а также определяют биохимический состав желчных кислот, которые служат сигналом для различия тех или иных нарушений (если таковы имеются).
Помимо обследования органов пищеварению специальной аппаратурой и дорогостоящими приборами, необходимо сделать биохимический анализ крови, анализ крови на глюкозу, а также анализ, позволяющий определить, есть ли у вас инфекция на паразиты. Подобная инфекция тоже в большинстве случаев может выступать причиной развития заболеваний желудочно-кишечного тракта. Именно поэтому все эти аспекты необходимо учитывать, занимаясь проведением комплексного обследования.
Источник: http://www.astromeridian.ru/medicina/obsledovanie_org_pishhevar.html
В чем заключается современная диагностика заболеваний кишечника?
Современный человек много работает, практически все время находясь в стрессовом состоянии. Питается кое-как и где попало, малоподвижен. По этим причинам и возникают нарушения работы желудочно-кишечного тракта, создавая сильный дискомфорт. Как же проверить кишечник и решить появившиеся проблемы?
Если вас беспокоят боли или дискомфорт в животе, необходимо проверить кишечник
Настораживающие симптомы
Проверить кишечник необходимо в тех случаях, если у человека часто или постоянно присутствуют:
- отрыжка;
- изжога;
- тошнота;
- нарушение стула;
- метеоризм;
- кровь в кале;
- анемия по непонятной причине и другие подобные нарушения.
При наличии таких симптомов, которые все чаще проявляются, следует срочно обратиться к гастроэнтерологу. Очень важно предупредить кишечное заболевание на ранней стадии его развития.
Методы диагностики ЖКТ
Чтобы проверить кишечник современная медицина применяет следующие методы:
- УЗИ брюшной полости;
- колоноскопия;
- компьютерная томография;
- эндоскопический метод;
- рентген.
Выбирают метод диагностики на основании имеющихся признаков и жалоб пациента. По результатам обследования и проведенным анализам врач ставит диагноз.
Для того чтобы эффективно провести процедуру осмотра кишечника, необходимо подготовить кишечник. В зависимости от метода обследования, врач назначает необходимые манипуляции по подготовке.
Они не сложны, да и сами методы исследования безболезненны и практически никакого дискомфорта не доставляют. Легкий дискомфорт можно устранить по желанию приемом спазмолитических средств. Качество проверки зависит от современности оборудования при соблюдении всех норм дезинфекции.
Как проверяют кишечник?
Диагностика кишечника проводится с помощью таких методов: пальпация, УЗИ, колоноскопия, рентген, ректороманоскопия, аноскопия, эндоскопия, капсульное обследование и МРТ. На первом приеме у проктолога врач обязательно проводит ректальное пальцевое исследование. Процедура позволяет оценить состояние мышц, а также выявить локальные заболевания (геморрой, трещины, полипы, опухоли, сужение просвета кишки), находящиеся в области органов малого таза. Более глубокое исследование возможно за счет применения специальных инструментов (ректоскоп). После пальпации врач сможет определить и назначить дальнейшие способы обследования кишечника, более информативные.
В качестве методик современной диагностики назначают УЗИ, колоноскопию, рентген, эндоскопию кишечника.
Ультразвук
Ультразвуковое исследование помогает выявить различные заболевания кишечника. Это один из наиболее безопасных способов, при котором не происходит повреждения слизистой оболочки. Метод предоставляет точную информацию о стенках кишечника, о состоянии лимфатических узлов. Процедура длится недолго и не доставляет никакого дискомфорта пациенту.
Колоноскопия
Эта диагностическая процедура заключается в осмотре и оценке состояния внутренней поверхности толстой кишки с помощью зонда. Вводят его через анальное отверстие постепенно с умеренной подачей воздуха. Колоноскопия позволяет обнаружить язвы и полипы на слизистой кишечника, а также провести биопсию и удаление этих образований.
Рентген
Рентгенологическое обследование (ирригоскопия) позволяет обнаружить желудочное кровотечение и перфорацию. Метод назначают при сильных болях в области живота, внутренних кровотечениях и при низком гемоглобине. Чтобы улучшить результативность работы, больному вводят контраст.
Эндоскопия
Эндоскопический метод позволяет осмотреть некоторые внутренние органы с помощью эндоскопа, который вводят через рот и пищевод.Используется метод в диагностических и лечебных целях. Играет большую роль в распознавании ранних стадий онкологических заболеваний.
Часто сочетают с прицельной биопсией, введением лекарств и зондированием.
Компьютерная томография
Это метод послойного и неразрушающего обследования структуры кишечника. Данный метод позволяет выявить наличие опухолей в тонком кишечнике. Специальный аппарат фотографирует некоторые участки организма в разных ракурсах, делая потом трехмерные изображения. Метод компьютерной томографии можно использовать как профилактический.Видеосъемка кишечника (капсульное обследование)
Сущность способа заключается в том, что на теле человека закрепляются специальные капсулы. Пациент глотает маленькую видеокамеру размером с обыкновенную капсулу или пилюлю. На протяжении 8 часов прибор осуществляет съемку кишечника. Чтобы качество съемки было наиболее высоким, желудок пациента должен быть пустым.
Капсульная эндоскопия — это исследование с помощью эндоскопической видеокапсулы.
При появлении каких-либо из вышеописанных симптомов, не стоит откладывать визит к гастроэнтерологу. Врач назначит анализы и необходимые методы исследования органов для выявления заболеваний кишечника.
Только своевременное обращение может избавить от различных неприятных нюансов лечения и улучшить прогноз на полное выздоровление.
Источник: http://proctomir.ru/diagnostika/kak-proverit-kishechnik
Желудочно-кишечный тракт методика и особенности непосредственного обследования больных с заболеваниями желудочно-кишечного тракта
Субъективное обследование больного
Субъективное обследованиебольных с заболеваниями органов пищеварения включает такие традиционные разделы как:
- паспортная часть,
- жалобы больного,
- история (анамнез) настоящего заболевания,
- история (анамнез) жизни больного.
Жалобы больного
Жалобы больных с заболеваниями желудочно-кишечного тракта (ЖКТ) самые разнообразные и зависят от того, какой отдел пищеварительного тракта вовлечен в патологический процесс.
К жалобам, характерным для заболеваний пищевода, относятся дисфагия, боль по ходу пищевода (одинофагия), изжога, пищеводная рвота и пищеводное кровотечение.
Дисфагия – это затруднение или невозможность полностью проглотить принятую пищу. Различаюторофарингеальную (ротоглоточную)иэзофагеальную (пищеводную)дисфагии.
Орофарингеальнаядисфагия возникает при самых первых глотательных движениях и часто сочетается с попаданием пищи в полость носа, гортань. При этом у больного появляется кашель. Бывает она при некоторых заболеваниях ротовой полости, гортани или чаще при поражении нервной системы.
Эзофагеальнаядисфагия возникает, как правило, после нескольких глотательных актов и сопровождается неприятными ощущениями по ходу пищевода. Этот вид дисфагии встречается при раке пищевода, рубцевании после ожога пищевода щелочами или кислотами, язве пищевода. Кроме этого дисфагия может наблюдаться и при сдавлении пищевода аневризмой аорты или опухолью средостения. В отличие от дисфагии, вызванной органическими заболеваниями, выделяют еще и функциональную дисфагию вследствие спазма пищевода, дискинезии пищевода, ахалазии кардии (нарушении расслабления кардиального сфинктера). Отграничить эти две формы друг от друга можно на основании тщательного расспроса больного и инструментальных методов исследования.
При органической дисфагиизатруднение глотания пищи по пищеводу носит, как правило, постоянный характер. При прогрессировании заболевания, которое вызвало явления дисфагии, наблюдается постепенное нарастание ее вплоть до полной задержки не только твердой, но и жидкой пищи.
Для функциональной дисфагиихарактерным является затруднение глотания жидкой пищи, воды, тогда как твердая пища проходит свободно. Часто функциональная дисфагия носит непостоянный характер, появляется при каких либо стрессовых ситуациях. Однако следует помнить, что диагноз функциональной дисфагии правомочен только после тщательного инструментального обследования и исключения всех органических причин заболевания.
Дисфагия может сочетаться с болевыми ощущениями по ходу пищевода(одинофагия). Это бывает при ожогах слизистой оболочки пищевода, воспалении пищевода (эзофагите), опухолях пищевода и средостения.
При резком сужении пищевода обычно появляется пищеводная рвота. Она отличается от желудочной тем, что рвотные массы имеют щелочную реакцию и содержат неизмененные кусочки пищи. Кроме этого рвоте не предшествует тошнота и у больного обязательно наблюдается дисфагия.
Примесь крови к рвотным массам наблюдается при распаде опухоли, язве пищевода. Обильное кровотечение может возникнуть вследствие разрыва варикозно расширенных вен пищевода. Это бывает при циррозе печени.
Изжога (pyrosis). Изжогой называется ощущение сильного жжения в пищеводе, которое больной ощущает за грудиной. Основной причиной изжоги следует считать заброс содержимого желудка в пищевод (гастроэзофагальный рефлюкс). Несколько чаще изжога бывает при повышенной кислотности желудочного сока, но она может быть и при пониженной кислотности. Причиной ее также является недостаточность кардиального сфинктера. В результате этого желудочное содержимое при наклонах туловища и в горизонтальном положении больного попадает в пищевод. Содержащаяся в желудочном соке кислота раздражает слизистую пищевода и вызывает чувство жжения.
При заболеваниях желудкаосновными жалобами являются боль в подложечной области, чуство жжения в эпигастрии, тошнота, рвота, нарушение аппетита.
При наличии болинеобходимо уточнить точную локализацию ее, иррадиацию, выяснить характер и условия, при которых она возникает (найти связь со временем приема пищи, характером пищи). По времени появления болей их условно разделяют на «ранние боли» – возникающие сразу после еды или спустя 10-30 минут после еды и поздние боли – спустя 1-2 часа после еды. Кроме этого могут быть «голодные боли» – боли натощак. Важно также установить, после чего проходят боли. Так, например, при заболеваниях желудка, сопровождающихся повышенной кислотностью желудочного содержимого, боли успокаиваются после приема пищи, искусственно вызванной рвоты, приема раствора соды.
Отрыжка – это внезапно наступающее попадание в рот содержимого желудка. Отрыжка бывает воздухом (eructatio) или пищей (regurgitatio). Отрыжка воздухом может быть у людей при привычным заглатыванием воздуха (аэрофагия). Следует заметить, что заглатывание воздуха во время еды и питья является нормальным физиологическим процессом. Этот воздух выпускается во время периодического расслабления нижнего пищеводного сфинктера. Поэтому отрыжка может считаться расстройством тогда, когда она начинает причинять беспокойство больному. Такая чрезмерная отрыжка может наблюдаться при гастроэзофагеальной рефлюксной болезни. Кроме этого иногда отрыжка воздухом может быть и при усиленных процессах брожения в желудке с образованием газов.
Руминационный синдром– это состояние, характеризующееся повторяющимися, самопроизвольными регургитациями недавно съеденной пищи в ротовую полость с последующим повторным пережевыванием и проглатыванием или выплевыванием. Важно отметить, что регургитация не вызывается тошнотой, регургитационное содержимое содержит различимую пищу с приятным вкусом. Остановка процесса происходит, когда регургитационное содержимое становится кислым.
Тошнота (nausea). Она часто предшествует рвоте, но может быть и без нее. Это рефлекторный акт, связанный с раздражением блуждающего нерва. Механизм тошноты до конца не выяснен. Проявляется тошнота своеобразным трудно определяемым неприятным чувством давления в эпигастральной области, неприятным ощущением надвигающейся потребности во рвоте. Она может сочетаться с общей слабостью, головокружением, сильным слюноотделением (саливацией). Она встречается часто и без всякой связи с заболеванием желудка. Например, тошнота бывает при токсикозе беременных, почечной недостаточности, нарушении мозгового кровообращения.
Рвота (vomitus) является часто встречаемой жалобой. Она может встречаться при различных заболеваниях желудка (острый и хронический гастриты, язвенная болезнь желудка и двенадцатиперстной кишки, стеноз привратника, рак желудка). Однако она может возникнуть и при других заболеваниях, не имеющих отношения к заболеванию самого желудка. Различают:
1) Рвоту нервного (центрального) происхождения
(опухоли головного мозга, менингит, черепно-мозговая травма, повышение внутричерепного давления и др.).
2) Рвоту висцерального происхождения (периферическая, рефлекторная). Наблюдается при язвенной болезни желудка и 12-перстной кишки, остром холецистите, желчнокаменной болезни.
3) Гематогенно-токсическую рвоту. Наблюдается при уремии, различных интоксикациях и отравлениях.
Во многих случаях в механизме возникновении рвоты принимают участие различные причины. При рвоте у больного необходимо уточнить характер рвотных масс, приносит рвота облегчение или нет.
При расспросе надо уделить внимание состоянию аппетита у больного. При пониженной кислотообразующей функции желудка аппетит бывает чаще пониженным, тогда как при заболеваниях желудка, сопровождающихся повышением кислотности желудочного сока, он обычно повышен. Полное отсутствие аппетита(анорексия) и особенно отвращение к мясным продуктам характерно для рака желудка. Одновременно с потерей аппетита эти больные жалуются на похудание.
В настоящее время в зарубежной гастроэнтерологической практике очень широко используется термин желудочной диспепсии.
Под синдромом желудочной диспепсиипонимают симптомокомплекс, включающий в себя боли в эпигастральной области, эпигастральное жжение, чувство переполнения в подложечной области после еды, быстрое насыщение. В старой отечественной литературе в это понятие вкладывался несколько иной смысл. При клиническом обследовании больного врач может уже условно выделить два принципиально отличных вида желудочной диспепсии:
- органическая - в ее основе лежат такие болезни, как язвенная болезнь желудка, хронический гастрит, рак желудка и др.;
- функциональнаядиспепсия - симптомы, относящиеся к гастродуоденальной области, при отсутствии каких-либо органических, системных или метаболических заболеваний, которые могли бы объяснить эти проявления (РимскийIIIКонсенсус, 2005).
В настоящее время выделяют следующие виды функциональной диспепсии:
1. Диспепсические симптомы, вызываемые приемом пищи (постпрандиальные диспептические симптомы), которые включают быстрое насыщение и чувство переполнения в эпигастрии после еды. Данные симптомы должны отмечаться, по меньшей мере, несколько раз в неделю.
2. Эпигастральный болевой синдром. Это боль или жжение, локализованное в эпигастрии, как минимум умеренной интенсивности с частотой не менее одного раза в неделю. При этом важно отметить, что нет генерализованной боли или боли локализующейся в других отделах живота, или грудной клетки. Нет улучшения после дефекации или отхождения газов. Боль обычно появляется или, наоборот, уменьшается после приема пищи, но может возникнуть и натощак.
При заболеваниях кишечникаосновными жалобами являются болевые ощущения по ходу кишечника, вздутие живота(метеоризм), понос, запор и иногда кишечные кровотечения.
Боли в кишечнике могут быть вызваны резким спазмом кишечной мускулатуры, например при острых воспалительных процессах в тонкой и толстой кишке. Они могут быть также обусловлены резким растяжением кишки в результате непроходимости кишечника или наличия в нем большого количества газа.
Важно выяснить локализацию болей. Возникновение их в левой подвздошной области встречается при заболеваниях сигмовидной кишки, в правой - при заболеваниях слепой кишки, аппендиците. Боли в средине живота характерны для заболеваний тонких кишок. Боли при акте дефекации наблюдаются при заболевании прямой кишки (геморрой, трещины заднего прохода, рак прямой или сигмовидной кишки) и сопровождаются выделением алой крови. Если кишечное кровотечение происходит из верхних отделов кишечника, что чаще бывает при язвенной болезни 12-перстной кишки, испражнения приобретают темную дегтеобразную окраску (melaena).
Запорхарактеризуется малой частотой дефекации (три и менее раз в неделю), низкой продуктивностью ее, наличием уплотненного непластичного стула, необходимостью приложения дополнительных усилий для опорожнения кишечника.
Понос (диарея) характеризуется повышенной частотой стула в сутки (более двух раз), наличием неоформленного или жидкого стула. (Более подробно об нарушения стула смотри ниже.)
История настоящего заболевания
При собирании анамнеза у больных с заболеваниями органов пищеварения необходимо расспросить их о том, как началось заболевание и какими симптомами оно проявлялось. Далее подробно выяснить обращался ли больной за медицинской помощью, какое проводилось обследование и лечение, его самочувствие после лечения. Необходимо выяснить характер течения заболевания, наличие обострений в его течении, лечение амбулаторное или стационарное. Очень подробно необходимо выяснить время, характер (симптомы) последнего ухудшения состояния больного.
История жизни больного
Большое значение в развитии ряда заболеваний желудка и кишечника имеют нерегулярное питание, систематический прием острой, очень горячей пищи, частое употребление алкоголя и курение. Важно выявление профессиональных вредностей (частые стрессы, контакт с токсическими веществами на производстве, например, заглатывание металлической пыли). Так, например, частые стрессы, курение могут послужить факторами, способствующими формированию язвенной болезни при наследственной предрасположенности к этому заболеванию. Поэтому очень важен анализ наследственности больного, т.к. общеизвестно что, многие заболевания желудочно-кишечного тракта имеют генетическую предрасположенность. Однако в реализации этого генетического дефекта играют определенное значение вышеперечисленные неблагоприятные факторы внешней среды.
Следует так же отметить, что длительный прием некоторых лекарственных веществ могут вызывать не только нарушение пищеварения, но и способствовать развитию ряда заболеваний ЖКТ. Речь идет о нестероидных противовоспалительных средствах, антибиотиках и других лекарственных препаратах.
Диагностика заболеваний желудочно-кишечного тракта
1.Чем обусловлено возникновение боли при заболеваниях желудка
#1 – Спазмом гладкой мускулатуры
#2 – Воздействием кислого желудочного сока в области дефектов слизистой оболочки
#3 – Увеличением внутриогранного давления (растяжением стенки желудка)
#4 – Воспалением слизистой оболочки
5 – Гиперплазией слизистой оболочки
2.Какими из перечисленных факторов обусловлена изжога
#1 – Спазмом мускулатуры привратника
#2 – Повышением кислотности желудочного сока
#3 – Гастроэзофагальным рефлюксом
4 – Понижением кислотности желудочного сока
5 – Атонией желудка
3. Рвота может быть симптомом
1 – Заболеваний толстого кишечника
#2 – Заболеваний центральной нервной системы
#3 – Заболеваний желудка
4 – Заболеваний органов дыхания
#5 – Интоксикации организма
4. Характерные особенности рвоты при заболеваниях желудка
#1 – Возникает на высоте боли, локализованной в подложечной области
2 – Многократная, не приносит облегчения
#3 – Приносит облегчение
4 – Сочетается с приступообразными болями в правом подреберье
#5 – Сочетается с другими симптомами желудочной диспепсии
5. При каких заболеваниях может быть рвота содержимым цвета «кофейной гущи»
1 – Простой острый гастрит
#2 – Язвенная болезнь желудка
#3 – Эрозивный гастрит
4 – Хронический гастрит
#5 – Рак желудка
6. При каких заболеваниях часто бывает понос
1 – Язвенной болезни 12-перстной кишки
#2 – Дисбактериозе кишечника
#3 – Хронических колитах
4 – Гипофункции щитовидной железы
#5 – Пищевой аллергии
7. С какими патогенетическими факторами может быть связано возникновение поноса
1 – Замедленная перистальтика кишечника
#2 – Ускоренная перистальтика кишечника
#3 – Нарушение процесса всасывания
#4 – Экссудация в просвет кишечника
#5 – Употребление грубой растительной пищи
8. С какими патогенитическими факторами может быть связано возникновение запора?
1 – Ускоренная перистальтика кишечника
#2 – Гипотония кишечника
3 – Употребление грубой растительной пищи
#4 – Ограничение физической активности
#5 – Рефлекторное влияние при заболеваниях других органов
9. Какими причинами может быть обусловлен метеоризм
#1 – Усиленное газообразование в кишечнике
#2 – Понижение всасывание газа кишечной стенкой
#3 – Гипотония кишечника
#4 – Портальной гипертензией
5 – Механически и химически щадящей диетой
10. Черный дегтеобразный стул (melaena) может быть симптомом
1 – Простого острого гастрита
#2 – Коррозивного гастрита
#3 – Язвенной болезни желудка и 12 и перстной кишки
4 – Хронического гастрита
5 – Рака прямой кишки
11. Обильное кишечное кровотечение может возникнуть при
#1 – Язвенных колитах
2 – Глистных инвазиях
3 – Употребление грубой растительной пищи
#4 – Тромбозе сосудов брыжейки
#5 – Раке кишечника
12. Боли при язвенной болезни 12-ти перстной кишки чаще всего локализуются в эпигастральной области
1 – У мечевидного отростка по срединной линии
2 – Слева от срединной линии
#3 – Справа от срединной линии
13. Для язвенной болезни 12-ти перстной кишки характерно возникновение боли после приема пищи
1 – Сразу же
2 – Через 15-30 минут
#3 – Через 2-3 часа
#4 – Ночью, на «голодный желудок»
14. Какие диспепсические жалобы часто бывают при язвенной болезни 12-ти перстной кишки
1 – Тошнота
#2 – Рвота на высоте болей
#3 – Изжога
4 – Поносы
5 – Горечь во рту
15. Боли при язвенной болезни 12-ти перстной кишки уменьшаются и (или) исчезают
#1 – После рвоты
#2 – После приема пищи
3 – После приема желудочного сока
#4 – После приема жидкости
#5 – После применения тепла
16. При язвенной болезни пилорического отдела желудка боли чаще всего локализуются в эпигастральной области
1 – У мечевидного отростка
#2 – Справа от срединной линии
3 – Слева от срединной линии
4 – В области левого подреберья
17. При язвенной болезни кардиального отдела желудка боли чаще всего локализуются в эпигастральной области
#1 – У мечевидного отростка
#2 – Слева от срединной линии
3 – Справа от срединной линии
4 – В области правого подреберья
18. При язвенной болезни кардиального отдела желудка боль может иррадиировать
#1 – В область сердца
#2 – В грудной отдел позвоночника
3 – В область правого подреберья
4 – В область пупка
19. Какие диспепсические жалобы бывают сравнительно часто при язвенной болезни желудка
1 – Тошнота
#2 – Рвота на высоте болей
#3 – Изжога
4 – Отрыжка воздухом
5 – Поносы
20. Какие жалобы характерны для простого острого гастрита?
#1 – Постоянная неинтенсивная боль в подложечной области
#2 – Плохой вкус во рту
#3 – Тошнота
#4 – Рвота
5 – Периодические поздние боли в подложечной области
21. Какие жалобы характерны для хронического гастрита с пониженной секреторной функцией
#1 – Чувство тяжести в эпигастрии после еды
2 – Сильные боли в эпигастрии через 2-3 часа после еды
#3 – Отрыжка воздухом
4 – Изжога
#5 – Тошнота
#6 – Отрыжка «тухлым яйцом»
22. Какие жалобы характерны для хронического гастрита с повышенной секреторной функцией
1 – Постоянные боли в подложечной области
#2 – Ранние боли в подложечной области после приема пищи
#3 – Отрыжка кислым
#4 – Изжога
5 – Рвота с рвотными массами цвета «кофейной гущи»
23. Какие жалобы характерны для рака желудка
#1 – Постоянные боли в эпигастрии слева от срединной линии, усиливающиеся сразу же после приема пищи
2 – Затруднение при глотании твердой пищи
#3 – Отрыжка пищей
#4 – Рвота непереваренной пищей
#5 – Отсутствие аппетита
24. Диагностические признаки острого гастрита могут быть выявлены при
#1 – Расспросе больного
#2 – Пальпации живота
3 – Исследовании секреторной функции желудка
4 – Рентгеноскопии и графии желудка
#5 – Фиброгастроскопии
25. Какие симптомы часто можно выявить при объективном и инструментальном обследовании больного с простым острым гастритом
#1 – Язык обложен серым налетом
#2 – Разлитая болезненность в подложечной области при поверхностной пальпации
3 – Снижение секреторной функции желудка
4 – Повышение секреторной функции желудка
#5 – Обнаружение изменений слизистой желудка при фиброгастроскопии
26. Каким методом исследования наиболее точно может быть установлен диагноз язвенной болезни
1-Расспрос
2-Пальпация живота поверхностная
3-Пальпация живота глубокая
4-Исследование секреторной функции желудка
#5 – Фиброгастродуоденоскопия
27. При каком заболевании сравнительно часто выявляется шум плеска в желудке натощак
1 – Острый гастрит
2 – Хронический гастрит с пониженной секреторной функцией
3 – Язвенная болезнь желудка
4 – Рак кардиального отдела желудка
#5 – Язвенная болезнь двенадцатиперстной кишки
28. Какого заболевания характерен положительный симптом Менделя
1 – Острый простой гастрит
2 – Хронический гастрит А
#3 – Язвенная болезнь желудка
4 – Рак желудка
5 – Хронический гастрит С
29. В каких случаях при язвенной болезни снижается секреторная и кислотообразующая функция желудка
#1 – При язве субкардиального отдела желудка
2 – При язве пилорического отдела желудка
3 – При язве двенадцатиперстной кишки
#4 – При малигнизации
30. Может ли наблюдаться при язвенной болезни резкое напряжение мышц передней брюшной стенки и положительный симптом раздражения брюшины
1 – Нет
2 – Если «да», то в фазе обострения заболевания
3 – При кровотечении
4 – При малигнизации
#5 – При перфорации
31. При каком осложнении язвенной болезни выявляется поздний «шум плеска» и усиленная перистальтика в эпигастрии
1 – Кровотечение
2 – Прободение
3 – Пенетрация
#4 – Стеноз привратника
5 – Малигнизация
32. Какие из перечисленных рентгенологических признаков относятся к прямым признакам язвенной болезни
1 – Усиленная перистальтика желудка или 12-перстной кишки
2 – Обрыв перистальтической волны
#3 – Симптом «ниши»
4 – Дефект наполнения
#5 – Стойкое контрастное пятно
33. Какие из приведенных методов исследования позволяют более точно диагностировать хронический гастрит
1 – Расспрос
2 – Пальпация живота
3 – Исследование секреторной функции желудка
4 – Рентгенологическое исследование желудка
#5 – Фиброгастроскопия с биопсией слизистой
34. Укажите клинические особенности хронического гастрита типа А
#1 – Поражение дна и тела желудка
2 – Поражение антрального отдела желудка
#3 – Атрофия слизистой желудка
4 – Эрозии слизистой
5 – Выраженное воспаление слизистой
35. Укажите клинические особенности хронического гастрита типа В
1 – Поражение дна и тела желудка
#2 – Поражение антрального отдела желудка
3 – Атрофия слизистой желудка
#4 – Эрозии слизистой
#5 – Выраженное воспаление слизистой
36. Характерные особенности течения и иммунологические критерии хронического гастрита типа А
#1 – Протекает с В12 дефицитной анемией
2 – Склонность к малигнизации
3 – Сочетается, как правило, с язвенной болезнью
#4 – Наличие антител к париетальным клеткам слизистой желудка
#5 – Наличие антител к внутреннему фактору Кастла
37.Характерные особенности течения и иммунологические критерии хронического гастрита типа В
1 – Протекает с В12 дефицитной анемией
#2 – Склонность к малигнизации
#3 – Сочетается, как правило, с язвенной болезнью
#4 – Выявляется инфекционный фактор Campylobacter pylory
#5 – Наличие антител к Helicobacter pylory
38. Какие симптомы относятся к синдрому «малых признаков» при раке желудка
#1 – Снижение аппетита
2 – Анорексия
#3 – Отвращение к некоторым видам пищи
#4 – Чувство полноты, тяжести в эпигастрии после приема небольшого количества пищи
5 – Избыточное слюнотечение
39. Диагностические признаки рака желудка могут быть выявлены при
#1 – Расспросе
2 – Пальпации живота
#3 – Рентгеноскопии (графии) желудка
#4 – Фиброгастороскопии с биопсией
5 – Колоноскопии
40. Какие из перечисленных методов исследования позволяют наиболее точно установить диагноз рака желудка
1 – Расспрос
2 – Пальпация живота
3 – Исследование секреторной функции желудка
4 – Рентгеноскопия (графия) желудка
#5 – Фиброгастроскопия с биопсией
41. Какие из перечисленных симптомов характерны для рака желудка
1 – Разлитая боль при пальпации эпигастральной области
2 – Повышенная секреторная функция
#3 – Дефект наполнения при рентгенологическом исследовании
#4 – Повышенная СОЭ
#5 – Анемия
42. Какие из перечисленных стимуляторов желудочной секреции при фракционном исследовании являются наиболее физиологичными
#1 – Мясной бульон
2 – Кофеиновый раствор
#3 – Капустный отвар
4 – Алкогольный «завтрак»
5 – Инсулин подкожно
43. В каких порциях, извлекаемых тонким зондом, с применением энтеральных стимуляторов, содержится чистый желудочный сок
#1 – 4 порции базальной секреции
2 – Порция через 10 минут после введения энтерального раздражителя
3 – Порция через 25 минут после введения энтерального стимулятора
#4 – 4 порции часовой стимулированной секреции
44. Применение какого пробного завтрака позволяет сразу получить чистый желудочный сок во всех порциях
1 – По Эрману
2 – По Зимницкому
3 – По Лепорскому
#4 – Гистамин подкожно
#5 – Пентагастрин подкожно
45. Каким способом можно определить содержание свободной соляной кислоты в желудочном соке
1 – Определение рН желудочного сока
#2 – Титрованием 0,1н раствором NаОН c диметиламидоазобензолом
3 – Титрованием 0,1н раствором NаОН с фенолфталиином
4 – Титрованием 0,1 раствором NаОН с ализаринсульфоновокислым Nа
46. Каким способом можно определить общую кислотность желудочного сока
1 – Титрованием 0,1н раствором NаОН с диметиламидоазобензолом
#2 – Титрованием 0,1н раствором NаОН с фенолфталеином
3 – Титрованием 0,1н раствором NаОН с ализаринсульфоновокислым Nа
47. Какой индикатор используют для определения связанной соляной кислоты в желудочном соке
1 – Фенолфталеин
2 – Диметилалидоазобензол
#3 – Ализаринсульфоновокислый Na
4 – Перекись водорода
48. В каких порциях желудочного сока, полученных фракционным способом, определяют дебит-час HCL?
1 – Натащаковая порция
#2 – Базальная секреция
3 – Через 10 минут после введения стимулятора
4 – Через 25 минут после введения стимулятора
#5 – В порциях часовой стимулированной секреции
49. Повышенная секреторная функция желудка характерна для:
1 – Рака желудка
#2 – Некоторых форм хронического гастрита
#3 – Язвенной болезни 12-ти перстной кишки
4 – Язвенной болезни субкардиального отдела желудка
#5 – Язвенной болезни пилорического отдела желудка
50. Пониженная секреторная функция желудка характерна для
#1 – Хронического аутоиммунного гастрита
2 – Язвенной болезни 12-ти перстной кишки
#3 – Язвенной болезни желудка (субкардиальная язва)
4 – Язвенной болезни пилорического отдела желудка
#5 – Рака желудка
51. Дайте заключение о секреторной функции желудка: дебит-час HCL в фазе базальной секреции 8 мэкв/час после субмаксимальной стимуляции гистамином -26 мэкв/час
1 – Нормальная
2 – Пониженная
3 – Резко пониженная
4 – Анацидное состояние
#5 – Повышенная
52. Дайте заключение о секреторной функции желудка: дебит-час HCL в фазе базальной секреции 0,9 мэкв/час после субмаксимальной стимуляции гистамином – 4,0 мэкв/час
1 – Нормальная
2 – Повышенная
3 – Резко повышенная
#4 – Пониженная
5 – Резко пониженная
53. Дайте заключение о секреторной функции желудка: дебит-час HCL в фазе базальной секреции 4,0 мэкв/час после субмаксимальной стимуляции гистамином -12 мэкв/час
#1 – Нормальная
2 – Пониженная
3 – Резко пониженная
4 – Повышенная
5 – Резко повышенная
54. Какая секреторная функция желудка, если в фазе базальной секреции дебит-час HCL 0,3 мэкв/час, после субмаксимальной стимуляции гистамином -0,5 мэкв/час дебит/час, свободной HCL – 0, пепсин в желудочном соке отсуствует
1 - Повышенная
2 - Нормальная
3 - Пониженная
#4 – Ахилия
55. Какая секреторная функция желудка, если в фазе базальной секреции дебит-час HCL 1,2 мэкв/час, после субмаксимальной стимуляции гистамином -2 мэкв/час, дебит-час свободной HCL- 0
1 – Нормальная
2 – Пониженная
#3 – Резко пониженная
4 – Ахилия
5 – Повышенная
56. При каких заболеваниях исследование секреторной функции желудка имеет диагностическое значение
1 – Острый гастрит
#2 – Хронический гастрит
3 – Хронический холецистит
#4 – Язвенная болезней желудка
#5 – Язвенная болезнь 12-ти перстной кишки
57. Ренгеноскопия (графия) желудка выявляет диагностические признаки
#1 – Язвенной болезни желудка
#2 – Язвенной болезни 12-ти перстной кишки
3 – Острого гастрита
4 – Хронического гастрита
#5 – Рака желудка
58. Фиброгастродуоденоскопия применяется для распознования
#1 – Язвенной болезни
#2 – Хронического гастрита
#3 – Рака желудка
#4 – Эзофагита
5 – Хронического холецистита
59. Биопсия слизистой желудка является методом исследования, уточняющим диагноз
1 – Острого гастрита
#2 – Хронического гастрита
#3 – Рака желудка
4 – Язвенной болезни
#5 – Полипов желудка
60. При каких заболеваниях выявляется рентгенологический симптом «ниши»
1 – Острый гастрит
2 – Хронический гастрит
#3 – Язвенная болезнь
4 – Рак желудка
61. При каких заболеваниях выявляется рентгенологический симптом - «дефект наполнения»
1 – Острый гастрит
2 – Хронический гастрит
#3 – Рак желудка
4 – Язвенная болезнь желудка
5 – Язвенная болезнь 12-ти перстной кишки
62. При помощи ректороманоскопии можно выявить заболевания
1 – Восходящей и нисходящей ободочной кишки
2 – Слепой кишки
3 – Поперечно-ободочной кишки
#4 – Сигмовидной кишки
5 – Прямой кишки
63. Заболевание каких отделов желудочно-кишечного тракта можно диагностировать при помощи колоноскопии
1 – Тонкого кишечника
#2 – Восходящей ободочной
#3 – Поперечно-ободочной
#4 – Нисходящей ободочной
#5 – Сигмовидной кишки
64. Анализ желчи чаще всего используется в диагностике заболеваний
1 – Печени
2 – Двенадцатиперстной кишки
3 – Поджелудочной железы
#4 – Желчного пузыря и желчных путей
5 – Желудка
65. При каком методе забора желчи можно получить максимальную диагностическую информацию
1 – Стандартное трехфазовое зондирование (получение порций А,В,С)
2 – Хроматическое с введением метиленового синего
#3 – Фракционное дуоденальное зондирование
4 – Фракционное по Лепорскому
66. Какие из перечисленных веществ являются холекинетиками и используются при заборе желчи
#1 – Сульфат магния (25%-40мл)
#2 – Растительное масло (30мл)
3 – Папаверин хлористоводородный (2%-2,0 мл подкожно)
#4. Яичные белки
#5. Питуитрин (1,0 мл подкожно)
67. Что можно предпринять, если после введения дуоденального зонда в луковицу 12-ти перстной кишки и введения через зонд сульфата магния пузырная порция желчи не появляется в течение 30 минут
1. Прекратить исследование
#2. Ввести питуитрин 1,0 мл подкожно
#3. Ввести спазмолитики подкожно
4. Ввести внутривенно метиленовый синий (1%-1мл)
68. Проба с метиленовым синим (больному дают вечером 0,15 г метиленового синего в капсуле, а утром делают обычное дуоденальное зондирование) дает возможность
#1. Отличить пузырную желчь от других порций
2. Оценить сократительную функцию желчного пузыря
3. Выявить воспаление желчного пузыря
#4. Судить о проходимости пузырного протока
69. Какая причина может обусловить отсутствие пузырного рефлекса (не получена порция В)
#1. Обтурация пузырного протока
#2. Облитерация желчного пузыря
3. Наличие дуоденогастрального рефлюкса
#4. Желчный пузырь заполнен конкрементами
5. Наличие метеоризма
70. О каком заболевании можно думать, если порция «В» желчи получена только после повторного введения холекинетика или их сочетания
1. Холецистит
2. Холангит
3. Желчнокаменная болезнь
#4. Дискинезия желчного пузыря по гипотоническому типу
#5. Дискенизия желчного пузыря по гипертоническому типу
71. При каком заболевании во время дуоденального зондирования для получения порций желчи А1, В кроме холекинетика необходимо ввести спазмолитики (папаверин, атропин и др.)
1. Холецистит
2. Холангит
3. Желчекаменная болезнь
#4. Дискенизия желчных путей по гипертоническому типу
5. Дискинезия желчных путей по гипотоническому типу
72. Какие показатели в анализе желчи подтверждают диагноз холецистита
#1. Хлопья слизи в порции В
#2. Лейкоциты 8-10 в поле зрения в порции В
3. Лейкоциты 8-10 в поле зрения в порции С
4. Кристаллы холестерина в большом количестве в порции В
73. При каком заболевании хлопья слизи, эпителий и лейкоциты в большом количестве выявляются во всех порциях желчи или только в порции С
1. Холецистит
2. Желчнокаменная болезнь
#3. Холангит
4. Дискинезия желчных путей по гипертоническому типу
5. Дискинезия желчных путей по гипотоническому типу
74. Какие показатели фракционного дуоденального зондирования указывают на гипертоническую дискинезию желчных путей
#1. Время закрытого сфинктера Одди 15 минут
2. Время закрытого сфинктера Одди 2 минуты
#3. Количество желчи «В» 20 мл
4. Количество желчи «В» 120 мл
#5. Продолжительность пузырного рефлекса 10 минут
75. Какие показатели фракционного дуоденального зондирования указывают на гипотоническую дискинезию желчных путей
#1. Время закрытого сфинктера Одди 2 минуты
2. Время закрытого сфинктера Одди 15 минут
#3. Количество желчи «В» 120 мл
4. Количество желчи «В» 40 мл
#5. Продолжительность пузырного рефлекса 45 минут
76. Какие из перечисленных элементов в анализе кала подтверждают снижение внешнесекреторной функции поджелудочной железы
1. Большое количество эритроцитов и лейкоцитов
2. Большое количество переваренной растительной клетчатки
33. Креаторея +++
#4. Стеаторея +++
#5. Амилорея +++
77. Какие из перечисленных показателей в анализе кала характерны для обтурации общего желчного протока
1. Кал черного цвета
#2. Кал цвета белой глины (ахоличный)
3. Кал золотисто-желтого цвета
#4. Отсутствует стеркобилиноген
#5. Стеаторея ++++
78. Какие из перечисленных показателей в анализе кала характерны для кровотечения в верхних отделах желудочно-кишечного тракта
1. Цвет кала золотисто-желтый
2. Примесь алой крови в кале
#3. Черный дегтеобразный стул (melaena)
#4. Реакция Грегерсена ++++
5. Большое количество эритроцитов
79. Какие показатели в анализе кала характерны для кровотечения из нижних отделов толстого кишечника
1. Кал темно-коричневого цвета
#2. Примесь алой крови в кале
3. Черный дегтеобразный стул
#4. Реакция Грегерсена ++++
80. Какие из перечисленных элементов пищи выявляются в анализе кала в большом количестве при резком угнетении желудочной секреции
1. Стеаторея
2. Амилорея
#3. Соединительнотканные волокна
#4. Мышечные волокна
81. Каким из перечисленных способов можно выявить скрытую кровь в кале
1. Макроскопическим
#2. Микроскопическим в нативном препарате
3. Микроскопическим с окраской суданом III
4. Микроскопическим с окраской раствором Люголя
#5. Химическим (реакция Грегерсена)
82. Каким из перечисленных способов исследования кала лучше всего выявляется амилорея
1. Макроскопическим
2. Реакцией Грегерсена
3. Микроскопическим в нативном препарате
#4. Микроскопическим, в препарате окрашенном раствором Люголя
5. Микроскопическим, в препарате окрашенном суданом III
83. Каким из перечисленных способов исследования кала лучше всего выявляется нейтральный жир
1. Микроскопическим в нативном препарате
2. Микроскопическим, в препарате окрашенном раствором Люголя
#3. Микроскопическим, в препарате окрашенном суданом III
4. Химическим, реакцией Грегерсена
Распространенные заболевания отделов желудочно-кишечного тракта
Пищеварительная система является ежедневно подвергается патологическому воздействию экзогенных факторов, поэтому болезни ЖКТ встречаются практически у каждого. Стоит отметить, что пищеварительная система включает в себя желудочно-кишечный тракт, печень и поджелудочную железу. Мы предлагаем рассмотреть Вам подробно заболевания ЖКТ и разобраться в их причинах. Также поверхностно изложим способы диагностики и лечения патологий желудочно-кишечного тракта.
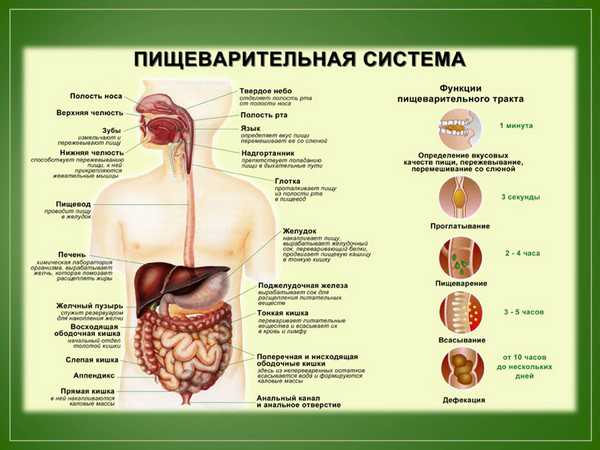
Строение пищеварительной системы и функции каждого органа
Строение ЖКТ
ЖКТ – это система для переработки пищи и получения из нее питательных веществ, витаминов и минералов, а также выведения остатков. Продолжительность пищеварительного тракта взрослого человека в среднем составляет 9 метров. Желудочно-кишечный тракт начинается во рту, а заканчивается анальным отверстием. Основные участки: ротовая полость и глотка, пищевод, желудок, тонкая и толстая кишка.
Болезни ротовой полости – это отдельная тема и занимается их лечением стоматолог. Сюда относятся болезни зубов, слизистой полости рта, слюнных желез. Из заболеваний глотки чаще всего можно встретить опухоли, но процент их выявления небольшой.
Функции органов ЖКТ
Каждый орган ЖКТ выполняет свою функцию:
- Пищевод отвечает за доставку измельченного пищевого комка к желудку. Между желудком и пищеводом существует специальный пищеводно-желудочный сфинктер, проблемы с которым являются причиной болезней пищевода.
- В желудке происходит расщепление белковых фракций пищи под действием желудочного сока. Внутри желудка кислая среда, а в других отделах ЖКТ – щелочная. Далее пищевой комок продвигается через сфинктер в 12-перстную кишку.
- 12-перстная кишка стимулирует активное расщепление пищи благодаря желчным кислотам и панкреатическим ферментам которые попадают туда через большой дуоденальный сосок.
- Остальные отделы тонкого кишечника (тощая и подвздошная кишка) обеспечивают всасывание всех питательных веществ, кроме воды.
- В толстой кишке формируются каловые массы благодаря всасыванию воды. Здесь имеется богатая микрофлора, которая обеспечивает синтез полезных веществ и витаминов, всасываемых через слизистую толстой кишки.
Заболевания пищевода и желудка
Пищевод представляет собой полую трубку, связывающую ротовую полость и желудок. Его заболевания связаны с патологиями других органов, в частности, пищеводно-желудочного сфинктера и желудка. Пищевод также страдает от неправильного питания, как и другие отделы ЖКТ. Жирная, жареная, острая пища нарушает функцию желудка и способствует забросу кислого желудочного содержимого в пищевод. Эта патология называется рефлюксом или гастроэзофагеальной рефлюксной болезнью (ГЭРБ).
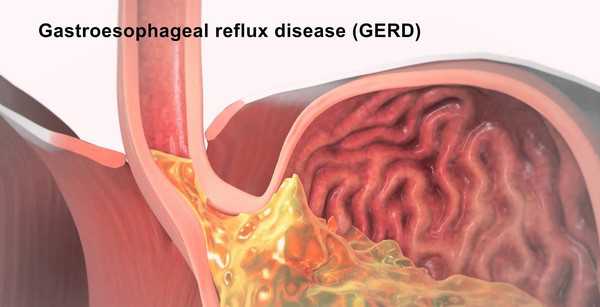
Как происходит рефлюкс из желудка в пищевод
Интересно: Изжога – это признак попадания кислого желудочного содержимого в пищевод. Проявление является симптомом рефлюкс-эзофагита, но не самостоятельным заболеванием.
ГЭРБ имеется более чем у половины населения и при отсутствии лечения с возрастом болезнь приводит к образованию нетипичных участков эпителия на слизистой пищевода – развивается пищевод Баретта. Это предраковое состояние, которое без лечения превращается в злокачественную онкопатологию.
Совет: Так, казалось бы безобидный гастрит может сделать из человека инвалида. Поэтому стоит задуматься, возможно принципы правильного питания все-таки следует соблюдать?
Заболевания желудка известны всем. Это гастрит и язвенная болезнь. Однако об их осложнениях мы также часто не задумываемся. Чем же они могут быть опасны? Обе эти патологии сопровождаются нарушением целостности желудочной стенки и рано или поздно добираются до сосудистых сплетений. Когда дефект затрагивает несколько сосудов, появляется желудочное кровотечение. Эта экстренная хирургическая патология проявляется такими симптомами:
Важно: язвенная болезнь желудка и 12-перстной кишки опасна развитием перфорации – разрыва стенки полого органа с выходом его содержимого в брюшную полость и развитием перитонита. Данное осложнение лечится только путем открытого хирургического вмешательства.
Патологии тонкой кишки
Наиболее распространенной патологией тонкой кишки является язвенная болезнь 12-перстной кишки. Об этой проблеме ЖКТ известно многое, поэтому мы предлагаем вам рассмотреть менее распространенные, но все же опасные, заболевания тонкого кишечника.
- Энтерит – воспаление тонкой кишки, развивающееся вследствие употребления некачественных продуктов. Это острое заболевание, которое в большинстве случаев имеет нетяжелое течение, особенно если устранен провоцирующий фактор. Проявлениями болезни служат рвота и диарея, а также ухудшение общего состояния вследствие интоксикации. Энтерит часто проходит без лечения, но случаи с длительным течением, неукротимой рвотой и обезвоживанием нуждаются в специализированной помощи.
- Целиакия – непереносимость белка глютена, который содержится в пшенице, рже и ячмене. Учитывая, что большинство продуктов содержат эти вещества, жизнь человека с аглютеновой энтеропатией сложна. Болезнь не лечится. Главное ее вовремя выявить и исключить провоцирующие факторы. Патология проявляет себя в детском возрасте с момента введения непереносимых продуктов в рацион. При своевременном обращении к педиатру выявление целиакии не составляет труда, а лица, которые следуют специальной диете, навсегда забывают о своей проблеме.
- Болезнь Крона – это хроническая патология имеющая аутоиммунный характер. Начинается заболевание с острой боли, сходной с аппендицитом. Вследствие хронического воспаления нарушается всасывание питательных веществ, что приводит к общему истощению. Кроме боли к симптомам болезни Крона относится диарея и кровь в стуле, причем за день пациенты могу отметить до 10 дефекаций.
Конечно, самыми опасными являются опухоли тонкого кишечника. Долгое время эти заболевания желудочно-кишечного тракта протекают без симптомов. Зачастую специалисты обнаруживают их лишь когда пациент обращается по поводу кишечной непроходимости, что обусловлено полным перекрытием просвета кишечника растущей опухолью. Поэтому если в Вашей семье были случаи онкопатологий кишечника или же Вас регулярно беспокоит запор, сменяющийся диареей и неопределенная боль в животе, обратитесь к специалисту для профилактического осмотра.
Болезни толстой кишки
Сложно в одной статье писать все заболевания ЖКТ, поэтому выделим наиболее серьезные патологии толстой кишки – это неспецифический язвенный колит, полипоз и дивертикулез. Неспецифический язвенный колит относится к хроническим заболеваниям ЖКТ, имеющим аутоиммунный характер, как и болезнь Крона. Патология представляет собой множественные язвы на слизистой толстой кишки, которые кровоточат. Основной признак заболевания – понос с примесью крови и слизи. Болезнь требует длительной гормонотерапии и соблюдения диеты. При своевременном выявлении и грамотном ведении пациента неспецифический язвенный колит полностью контролируется, что позволяет больным вести нормальную жизнь.
Полипоз кишечника зачастую протекает бессимптомно и выявляется только когда на фоне длительно существующих полипов развивается рак. Обнаруживается полипоз на колоноскопии. Часто полипы являются случайными находками при обследовании по поводу других патологий.
Важно: Полипы зачастую выявляются у членов одной семьи, поэтому если Ваши родные страдали от полипоза или онкопатологий толстой кишки, после 40 лет следует проходить профилактические обследования. Как минимум – это анализ кала на скрытую кровь, а в идеале – колоноскопия.
Дивертикулез представляет собой патологию, при которой в стенке кишечника образуются множественные выпячивания – дивертикулы. Болезнь может протекать бессимптомно, но при воспалении дивертикулов (дивертикулите) появляется боль в животе, кровь в стуле, изменение характера кала. Особенно опасны осложнения дивертикулеза – это кишечное кровотечение и прободение толстой кишки, а также острая или хроническая кишечная непроходимость. При своевременном обращении в клинику патология легко диагностируется и лечится.
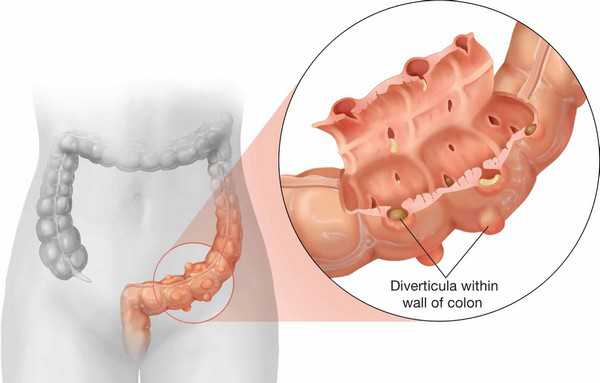
Как выглядят дивертикулы толстой кишки
Среди других распространенных патологий в толстом кишечнике может развиваться и болезнь Крона. Болезнь, как указывалось, начинается с тонкой кишки, но без лечения распространяется на весь пищеварительный тракт.
Помните: Болезнь, обнаруженная в начале своего развития, легче всего поддается лечению.
Причины проблем пищеварительного тракта
Почему развиваются заболевания пищеварительной трубки? Основная причина – это неправильное питание. Конкретно, к факторам, нарушающим работу ЖКТ относятся:
- Некачественная пища, еда быстрого приготовления, употребление полуфабрикатов;
- Нерегулярное питание, переедание;
- Употребление большого количества острой, жаренной, копченой пищи, консервированных продуктов;
- Злоупотребление алкоголем, газированными напитками.
Другой причиной болезней ЖКТ является бесконтрольное употребление лекарственных препаратов. При назначении терапии по поводу хронических заболеваний, лекарства должны приниматься обоснованно, при необходимости, под прикрытием ингибиторов протонной помпы (Омез). Также не следует самостоятельно использовать какие-либо медикаменты. Особенно это касается нестероидных противовоспалительных препаратов (НПВС), которые пациенты часто бесконтрольно принимают от головной боли. Все НПВС повышают кислотность желудочного содержимого, создавая внутри желудка агрессивную флору, вызывающая эрозию и язву.
Способы диагностики болезней ЖКТ
Заболевания желудочно-кишечного тракта имеют сходные симптомы. Тогда специалисту важно понять, какой отдел пищеварительной трубки поражен. Существуют диагностические методы, позволяющие прицельно исследовать верхние или нижние отделы ЖКТ (ФЭГДС и колоноскопия), а также те, которые подходят для осмотра всей пищеварительной трубки (рентгенография с контрастированием и капсульная эндоскопия).- ФГДС для осмотра слизистой пищевода, желудка и 12-перстной кишки. Метод позволяет установить такие диагнозы, как гастроэзофагеальная рефлюксная болезнь, эзофагит, гастрит, язвенная болезнь желудка и 12-перстной кишки.
- Колоноскопия применяется с целью диагностики патологий толстой кишки. Как и ФЭГДС, методика позволяет взять участок слизистой кишки или новообразования для гистологического исследования.
- Рентгенография с контрастированием осуществляется путем выполнения серии снимков после того, как пациент выпьет раствор бария, что абсолютно безопасно. Барий постепенно окутывает стенки всех органов ЖКТ, позволяет выявить сужения, дивертикулы, и новообразования.
- Капсульная эндоскопия – это современный метод диагностики заболеваний ЖКТ, который выполняется не в каждой клинике. Суть состоит в том, что пациент проглатывает специальную капсулу с видеокамерой. Она передвигается по кишечнику, записывая изображения. В результате врач получает те же данные, что после ФЭГДС и колоноскопии, но без дискомфорта для больного. Метод имеет два существенных минуса: высокая стоимость и невозможность взятия биопсии.
Как выглядит капсула для эндоскопической диагностики пищеварительного тракта
Кроме инструментальных методов для диагностики заболеваний ЖКТ назначаются различные анализы:
- Общеклиническое исследование крови, где могут выявляться признаки воспаления и анемии;
- Для диагностики целиакии назначается специализированное исследование крови, способное со 100% вероятностью подтвердить диагноз аглютеновой энтеропатии;
- Определение содержание в крови витаминов группы В говорит о нарушении всасывания веществ в тонком кишечнике;
- Выявление специфических онкомаркеров является признаком злокачественного поражения пищеварительной трубки (для каждого отдела ЖКТ известны свои, особые онкомаркеры);
- Поставить диагноз болезнь Крона поможет специальное иммунологическое исследование крови.
Выводы: Для того чтобы определить заболевание желудочно-кишечного тракта и корректно поставить диагноз, используется сочетание лабораторных и инструментальных методов диагностики.
Способы лечения болезней ЖКТ достаточно разнообразны. Сюда относится и специальная диета, и медикаментозные назначения, и хирургическое лечение. Операция обычно назначается для купирования осложнений хронических патологий, поэтому своевременное обращение к специалисту – это залог благоприятного, быстрого и относительно недорогого лечения.
Все материалы на сайте ozhivote.ru представлены для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе