На узи сердца признаки легочной гипертензии
Признаки легочной гипертензии на узи сердца опасность - Лечение гипертонии
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Все мы слышали не раз такой медицинский термин как гипертензия. При этом большинство из нас понимают, что это состояние как-то связано с изменениями показателей, определяющих наше кровяное, правильнее сказать, артериальное давление.
Но, в некоторое замешательство людей обычно вводит одна из разновидностей гипертонической патологии – так называемая легочная гипертензия. Чаще всего, под понятием легочная гипертензия подразумевается повышенное давление в тех или иных структурах сосудистого русла наших легких.
 Рассматриваемое заболевание может быть связано с самыми разными причинными факторами. Но, прежде всего, легочная артериальная гипертензия возникает в том случае, когда легочные кровеносные сосуды спазмируются, сужаются, тем самым ограничивая поток крови, проходящей через легкие для обогащения кислородом.
Рассматриваемое заболевание может быть связано с самыми разными причинными факторами. Но, прежде всего, легочная артериальная гипертензия возникает в том случае, когда легочные кровеносные сосуды спазмируются, сужаются, тем самым ограничивая поток крови, проходящей через легкие для обогащения кислородом.
Как результат, такое недостаточное поступление кислорода в кровь приводит к самым серьезным последствия для здоровья, а иногда и жизни пациента. Ведь в зависимости от степени тяжести патологии, первичные признаки легочной гипертензии могут привести к: ишемии миокарда, недостаточному питанию головного мозга и иных органов.
Так что же представляет собой первичная легочная гипертензия, с точки зрения медиков? Как проявляет себя это заболевание, возникающее у новорожденных? Каков прогноз выживаемости новорожденных детей с подобными проблемами? И как заболевание лечат? Об этом и многом другом поговорим в сегодняшней публикации.
- Что собой представляет это заболевание?
- Какая принята классификация?
- Факторы риска развития недуга
- Симптоматика проблемы
- Диагностика патологии
- Варианты лечения заболевания
- Осложнения и прогностические выводы
- Особенности патологии у самых маленьких
Итак, понятие легочная гипертензия, согласно медицинской науки, включает в себя целую группу патологий, при которых имеет место прогрессивное повышение легочного сосудистого сопротивления.
Во время активного прогресса патологии, при невозможности своевременной коррекции состояния пациента, когда давление в легочной артерии оказывается чрезмерно высоким, первичная легочная гипертензия ведет к довольно быстрому развитию правожелудочковой недостаточности, а иногда и внезапной смерти пациента.
Чаще всего, легочная гипертензия может протекать достаточно тяжело, сопровождаться явным снижением выносливости физического плана, вести к довольно быстрому развитию сердечной недостаточности. Последние рекомендации ВОЗ выделяют пять отдельных видов патологии, это:
- состояние артериальной легочной гипертензии;
- венозной гипертензии легочного типа;
- гипоксическая форма болезни;
- состояние тромбоэмболической ЛГ;
- патология смешанного типа.
Но как определяют патологию? Оказывается, норма, определяющая правильное давление в легочном сосудистом руле, может соответствовать таким параметрам:
- от 23-х до 26-ти мм ртутного столбца, когда рассматривается систолическое давление;
- от 7-ми до 9-ти мм ртутного столбца, если мы рассматриваем диастолическое давление;
- от 12-ти до 15-ти мм ртутного столбца, когда рассматривается давление усредненное.
Кроме того, последние рекомендации ВОЗ определяют патологию следующим образом – предельно допустимая норма для верхней границы давления легочной артерии (так называемое систолическое давление) составляет – не более 30-ти мм ртутного столбца.
В то время, как норма для диастолического давления – составляет не более 15-ти мм ртутного столбца.
К сожалению, даже умеренная первично легочная гипертензия может вести к перегрузкам правожелудочковых структур сердца и последующей недостаточности органа, и потому прогнозы дальнейшей жизни пациентов при обнаружении такой патологии, как правило, не благоприятны. Благоприятный прогноз при легочной гипертензии может быть только в том случае, если медики своевременно выявляют легко излечимую причину недуга.
к оглавлению ↑
Изначально медики рассматривают два главных типа легочной гипертензии. Речь идет о таких состояниях как:
-
Первичная легочная гипертензия (ее еще часто называют идиопатическая).
Патология считается достаточно редкой, характеризующейся неопределенной этиологией. Часто идиопатическая гипертензия легочного типа связывается с наследственными факторами. Объективно идиопатическая форма патологии может быть охарактеризована: увеличением размеров и массы правожелудочковых структур, явными патологическими изменениями атеросклеротического типа самой легочной артерии.
Проблема может поражать как людей взрослых, так детей и даже новорожденных. Заболевание этой формы, как правило, быстро прогрессирует и становится причиной инвалидности и даже смерти больных Диагностирование этой формы недуга основывается на первичном исключении всех иных, известных медикам, причинных факторов, по которым может повышаться давление в сосудах малого круга кровообращения.
-
Вторичная патология.
 Связана с развитием в организме иных заболеваний. Проблема может возникать на фоне болезней соединительнотканного характера (системная склеродермия, красная волчанка, васкулиты различного генеза), ВИЧ-инфекции, врожденных пороков сердечной мышцы. Иногда заболевание провоцируется перенесенной ранее тромбоэмболией или приобретенными клапанными пороками. Несколько реже проблема возникает после заболеваний легких, как неприятное осложнение первичной болезни.
Связана с развитием в организме иных заболеваний. Проблема может возникать на фоне болезней соединительнотканного характера (системная склеродермия, красная волчанка, васкулиты различного генеза), ВИЧ-инфекции, врожденных пороков сердечной мышцы. Иногда заболевание провоцируется перенесенной ранее тромбоэмболией или приобретенными клапанными пороками. Несколько реже проблема возникает после заболеваний легких, как неприятное осложнение первичной болезни.
По степени тяжести состояния больного, а также по выраженности повышения показателей давления медики различают:
- Гипертензию первой степени. Когда показатели давления составляют 25/45 мм ртутного столбца;
- Гипертензию второй степени. С показателями давления 45/65 мм ртутного столбца;
- Патологию третьей степени. Когда цифры давления оказываются выше чем 65 мм ртутного столбца.
Также, согласно рекомендации ВОЗ, по тяжести клинических проявлений патологии медики выделяют четыре класса рассматриваемого заболевания. Это, прежде всего:
- Заболевание I-го класса. Болезнь не нарушает физическую активность пациента. При обычных физических нагрузках не возникают сильные головокружения, одышка, боли в грудной клетке, обморочные состояния и слабость.
 Заболевание II-го класса. Болезнь провоцирует незначительные нарушения физической активности больного. В состоянии покоя отсутствуют неприятные симптомы, но привычные нагрузки могут вызывать явный дискомфорт.
Заболевание II-го класса. Болезнь провоцирует незначительные нарушения физической активности больного. В состоянии покоя отсутствуют неприятные симптомы, но привычные нагрузки могут вызывать явный дискомфорт.- Патология III-го класса. Пациенты сталкиваются со значительными нарушениями физической активности. Даже умеренные физические нагрузки ведут к явной симптоматике проблемы.
- Проблема IV-го класса. Болезнь сопровождается явной симптоматикой недостаточности кровообращения даже в полном покое.
к оглавлению ↑
Факторы риска развития недуга
Факторы либо состояния, которые способны потенциально предрасполагать, способствовать развитию рассматриваемого недуга, могут быть следующие:
-
Воздействия лекарственных средств или токсинов. К наиболее определенным факторам такого типа относят передозировки препаратов Аминорекса, Фенфлюрамина, Дексфенфлюрамина, токсичного рапсового масла. К очень вероятным, можно отнести воздействия препаратов из группы амфетаминов, L-триптофанов.
 К вероятным и маловероятным медики относят виляния: Мета-амфетаминов, кокаина, химиотерапевтических лекарственных средств, антидепрессантов, гормональных (эстрогеновых) препаратов.
К вероятным и маловероятным медики относят виляния: Мета-амфетаминов, кокаина, химиотерапевтических лекарственных средств, антидепрессантов, гормональных (эстрогеновых) препаратов. - Воздействия демографических или медицинских состояний. К данным факторам относят: принадлежность к мужскому полу, состояние беременности, развитие системной гипертензии, менее вероятно – ожирение.
- Те или иные заболевания различных органов. Наличие в организме ВИЧ инфекции, портальной гипертензии, болезней почек и печени, патологии соединительнотканных структур, проблемы со щитовидной железой и прочие.
Нельзя не сказать, что иногда проблема поражает детей новорожденных, когда причинные факторы патологии сомнительны или даже неизвестны. При этом возраст новорожденных детей не может все же считаться фактором риска развития данного недуга.
к оглавлению ↑
Симптоматика проблемы
Легочная гипертензия, симптомы этого опасного состояния могут быть кардинально различными у разных пациентов.
Будьте внимательны! Иногда клинические проявления болезни развиваются чрезвычайно медленно, а сами больные могут длительно не замечать заболевания и не обращаться к медикам.
При этом у таких людей могут возникать:
- незначительная одышка при нагрузке;
 наблюдаться чрезмерная утомляемость, не соответствующая реальным физическим нагрузкам;
наблюдаться чрезмерная утомляемость, не соответствующая реальным физическим нагрузкам;- умеренный кашель непродуктивного характера;
- редкие умеренно проявляющиеся приступы стенокардии;
- частые обморочные состояния;
- умеренные отеки периферического типа, чаще на нижних конечностях.
Более сложные стадии заболевания могут проявляться более агрессивно. В таких ситуациях одышка может возникать даже в лежачем полностью спокойном состоянии либо во сне.
к оглавлению ↑
Диагностика патологии
Для диагностики рассматриваемого заболевания огромное значение имеет своевременный сбор и анализ семейного анамнеза, поскольку это может быстро установить возможную наследственную предрасположенность пациента к развитию недуга.
Рекомендации ВОЗ отмечают, что не менее важно, диагностируя заболевание, учитывать возможное использование пациентов наркотиков (прежде всего, таких, как метамфетамин или кокаин), алкоголя и курения.
Огромная роль в диагностике недуга играет полноценное физикальное обследование больных, позволяющее своевременно обнаружить характерные симптомы недуга. Объективное же обследование таких больных обычно выявляет:
 отечность ног;
отечность ног;- состояние асцита;
- формирование ногтей в виде часовых стекол;
- иногда явный цианоз;
- при аускультации, может фиксироваться чрезмерно громкие звуки закрытия лёгочного клапана, специфические систолические шумы и пр.
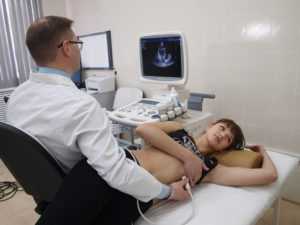
Кроме того, при проведении стандартных исследований (УЗИ, рентгенографии, ЭКГ, Эхокардиографии и прочих) могут выявляться:
- признаки явной гипертрофии правых отделов сердечной мышцы;
- признаки повышения давления, непосредственно в легочной артерии.
У детей новорожденных рассматриваемый диагноз может предполагаться при обнаружении явной одышки в отсутствие иных недугов, способных провоцировать признаки ЛГ.
к оглавлению ↑
Варианты лечения заболевания
Легочная гипертензия, лечение данной патологии зачастую бывает крайне сложным и довольно длительным. Заметим, что лечение этой болезни народными средствами без участи доктора категорически недопустимо. При этом практически всегда лечение легочной гипертензии напрямую зависит от вида патологии.
К примеру, лечение вторичных форм недуга (не зависимо от того у взрослых, детей или новорожденных обнаружена проблема), прежде всего, подразумевает борьбу с основным заболеванием, которое и спровоцировало проблему.
Часто больные, сталкивающиеся с тяжелыми стадиями заболевания, подвергаются легочной тромбоэндартериэктомии.
Лечение первичных форм патологии часто должно быть молниеносным. Терапию могут начинать с назначения перорального типа блокаторов кальциевых каналов. Если на подобную терапию организм реагирует желаемым облегчением – прогнозы для такого пациента могут быть самыми позитивными.
 Однако если такое лечение не дает желаемых результатов пациентам могут назначать иные медикаментозные средства:
Однако если такое лечение не дает желаемых результатов пациентам могут назначать иные медикаментозные средства:
- внутривенно эпопростенол (лекарство аналогичное простациклину) для поддержания функций легких или сердца;
- альтернативного типа препараты – скажем ингаляционный илопрост, пероральный берапрост, подкожный трепростинил;
К сожалению, при неэффективности медикаментозного лечения рассматриваемой патологии пациентам может требоваться трансплантация пораженного легкого. Дополнительное лечение при рассматриваемой патологии может включать:
- использование средств для устранения сердечной недостаточности;
- гипотензивные средства;
- некоторые мочегонные препараты;
- медикаменты для профилактики тромбоэмболии и прочие.
Еще раз повторимся, самостоятельное лечение описываемого недуга (народными средствами или средствами медикаментозными) категорически неприемлемо!
Лечить народными средствами можно лишь умеренно проявляющиеся признаки гипертензии, и только после консультации с квалифицированным врачом.
к оглавлению ↑
Осложнения и прогностические выводы
Несомненно, в большинстве случаев, прогнозы выживаемости или дальнейшей жизни пациентов с легочной гипертензией зависят от первичных причин патологии. Тяжелое течение недуга, явные проявления сердечной, легочной недостаточности, позднее установление правильного диагноза – крайне неблагоприятны в прогностическом плане.
Осложняться же первичное заболевание может самыми серьезными патологическими состояниями – тромбоэмболией, аневризмами сердца, острой сердечной недостаточностью, внезапной коронарной смертью и прочими опасными для жизни пациента проблемами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
к оглавлению ↑
Особенности патологии у самых маленьких
Легочной гипертензией вновь рожденных детей называют некий клинический синдром, при котором наблюдается отсутствие реальной возможности осуществления полноценного кровообращения в легких.
 Проблема часто возникает вследствие первичной перинатальной гипоксии либо даже асфиксии. При этом может происходить мекониальное перекрашивание околоплодных вод. Также патологию у столь маленьких пациентов может провоцировать ранее закрытие артериального протока, овального отверстия, что приводит к существенному увеличению легочного кровотока у эмбриона.
Проблема часто возникает вследствие первичной перинатальной гипоксии либо даже асфиксии. При этом может происходить мекониальное перекрашивание околоплодных вод. Также патологию у столь маленьких пациентов может провоцировать ранее закрытие артериального протока, овального отверстия, что приводит к существенному увеличению легочного кровотока у эмбриона.
К огромному сожалению, достаточно часто больные с такой патологией (в серьезных ее проявлениях) могут не выживать.
Подводя итоги следует заметить – состояние легочной гипертензии невероятно опасно для пациентов, поэтому самостоятельность в лечении такой патологии попросту недопустима!
- У Вас часто возникают неприятные ощущения в области головы (боль, головокружение)?
- Внезапно можете почувствовать слабость и усталость…
- Постоянно ощущается повышенное давление…
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом …
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем ознакомиться с новой методикой Е. Малышевой, которая нашла эффективное средство для лечения гипертонии и чистки сосудов. Читать далее >>>
Синдром легочной гипертензии
Повышение давления в системе легочных капилляров (легочная гипертензия, гипертония) чаще всего является вторичным заболеванием, не связанным непосредственно с поражением сосудов. Первичные условия недостаточно изучены, но доказана роль сосудосуживающего механизма, утолщения стенки артерий, фиброзирования (уплотнения ткани).
В соответствии с МКБ-10 (Международной классификацией болезней), кодируется только первичная форма патологии как I27.0. Все вторичные признаки присоединяются в качестве осложнений к основной хронической болезни.
Некоторые особенности кровоснабжения легких
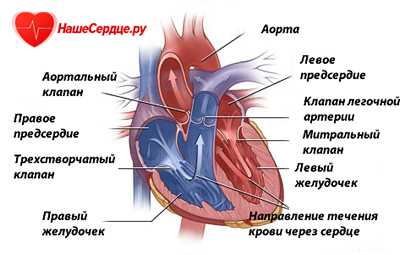
Легкие обладают удвоенным кровоснабжением: в газообмен включена система артериол, капилляров и венул. А сама ткань получает питание из бронхиальных артерий.
Легочная артерия делится на правый и левый ствол, затем на ветки и долевые сосуды крупного, среднего и мелкого калибра. Самые мелкие артериолы (часть капиллярной сети) имеют диаметр в 6–7 раз больший, чем в большом круге кровообращения. Их мощная мускулатура способна суживать, полностью закрывать или расширять артериальное русло.
При сужении растет сопротивление кровотоку и повышается внутреннее давление в сосудах, расширение снижает давление, уменьшает силу сопротивления. От этого механизма зависит возникновение легочной гипертензии. Общая сеть легочных капилляров захватывает площадь в 140 м2.
Вены легочного круга шире и короче, чем в периферическом кровообращении. Но они тоже обладают сильным мышечным слоем, способны влиять на перекачивание крови по направлению к левому предсердию.
Как регулируется давление в легочных сосудах?
Величина артериального давления в легочных сосудах регулируется:
- прессорными рецепторами в сосудистой стенке;
- ветками блуждающего нерва;
- симпатическим нервом.
Обширные рецепторные зоны расположены в крупных и средних артериях, в местах разветвления, в венах. Спазм артерий приводит к нарушенному насыщению крови кислородом. А тканевая гипоксия способствует выделению в кровь веществ, повышающих тонус и вызывающих легочную гипертензию.
Раздражение волокон блуждающего нерва усиливает кровоток через легочную ткань. Симпатический нерв, наоборот, вызывает сосудосуживающее действие. В нормальных условиях их взаимодействие уравновешено.
За норму приняты показатели давления в легочной артерии:
- систолический (верхний уровень) — от 23 до 26 мм рт.ст.;
- диастолический — от 7 до 9.
Легочная артериальная гипертензия, по данным международных экспертов, начинается с верхнего уровня – 30 мм рт. ст.
Факторы, вызывающие гипертонию в малом круге
Основные факторы патологии, по классификации В. Парина, делят на 2 подвида. К функциональным факторам относятся:
- сужение артериол в ответ на низкое содержание кислорода и высокую концентрацию углекислоты во вдыхаемом воздухе;
- рост минутного объема проходящей крови;
- повышенное внутрибронхиальное давление;
- увеличение вязкости крови;
- недостаточность левого желудочка.
В анатомические факторы включают:
- полную облитерацию (перекрытие просвета) сосудов тромбом или эмболом;
- нарушенный отток из зональных вен в связи с их сдавлением при аневризме, опухоли, митральном стенозе;
- изменение кровообращения после удаления легкого хирургическим путем.
Какие причины вызывают вторичную легочную гипертензию?
Вторичная легочная гипертензия появляется вследствие известных хронических заболеваний легких и сердца. К ним относятся:
- хронические воспалительные болезни бронхов и легочной ткани (пневмосклероз, эмфизема, туберкулез, саркоидоз);
- торакогенная патология при нарушении строения грудной клетки и позвоночника (болезнь Бехтерева, последствия торакопластики, кифосколиоз, синдром Пиквика у тучных людей);
- митральный стеноз;
- врожденные пороки сердца (например, незаращение боталлова протока, «окна» в межпредсердной и межжелудочковой перегородке);
- опухоли сердца и легких;
- заболевания, сопровождающиеся тромбоэмболией;
- васкулиты в зоне легочных артерии.
Что вызывает первичную гипертензию?
Первичную легочную гипертензию еще называют идиопатической, изолированной. Распространенность патологии — 2 человека на 1 млн жителей. Окончательные причины остаются неясными.
Установлено, что женщины составляют 60% больных. Патологию обнаруживают как в детском, так и в пожилом возрасте, но средний возраст выявленных больных — 35 лет.
В развитии патологии имеют значение 4 фактора:
- первичный атеросклеротический процесс в легочной артерии;
- врожденная неполноценность стенки мелких сосудов;
- повышение тонуса симпатического нерва;
- васкулиты легочных сосудов.
Установлена роль мутирующего гена костного белка, ангиопротеинов, их влияние на синтез серотонина, повышение свертываемости крови в связи с блокированием антисвертывающих факторов.
Особую роль придают заражению вирусом герпеса восьмого типа, который вызывает метаболические изменения, приводящие к разрушению стенок артерий.
Итогом является гипертрофия, затем расширение полости, потеря тонуса правого желудочка и развитие недостаточности.
Другие причины и факторы гипертонии
Существует множество причин и поражений, которые могут вызвать гипертонию в легочном кругу. Некоторые из них необходимо выделить особо.
Среди острых заболеваний:
- респираторный дистресс-синдром у взрослых и новорожденных (токсическое или аутоиммунное повреждение оболочек дыхательных долек легочной ткани, вызывающее недостаток вещества-сурфактанта на ее поверхности);
- тяжелое диффузное воспаление (пневмонит), связанное с развитием массивной аллергической реакции на вдыхаемые запахи краски, духов, цветов.
При этом легочная гипертензия может быть вызвана пищевыми продуктами, лекарственными и народными средствами терапии.
Легочная гипертензия у новорожденных может быть вызвана:
- сохраняющимся кровообращением плода;
- аспирацией мекония;
- диафрагмальной грыжей;
- общей гипоксией.
У детей гипертензии способствуют увеличенные небные миндалины.
Классификация по характеру течения
Клиницистам удобно делить гипертонию в легочных сосудах по срокам развития на острую и хроническую формы. Подобная классификация помогает «совместить» наиболее встречаемые причины и клиническое течение.
Острая гипертензия возникает из-за:
- тромбэмболии легочной артерии;
- выраженного астматического статуса;
- респираторного дистресс-синдрома;
- внезапной левожелудочковой недостаточности (по вине инфаркта миокарда, гипертонического криза).
К хроническому течению легочной гипертензии приводят:
- увеличенный легочный кровоток;
- рост сопротивления в мелких сосудах;
- повышение давления в левом предсердии.
Подобный механизм развития характерен для:
- дефектов межжелудочковой и межпредсердной перегородки;
- открытого артериального протока;
- порока митрального клапана;
- разрастания миксомы или тромба в левом предсердии;
- постепенной декомпенсации хронической левожелудочковой недостаточности, например, при ишемической болезни или кардиомиопатиях.
К хронической легочной гипертензии приводят болезни:
- гипоксической природы — все обструктивные заболевания бронхов и легких, длительная кислородная недостаточность на высоте, синдром гиповентиляции, связанный с ранениями грудной клетки, аппаратным дыханием;
- механического (обструктивного) происхождения, связанные с сужением артерий — реакция на лекарственные средства, все варианты первичной легочной гипертензии, рецидивирующая тромбоэмболия, заболевания соединительной ткани, васкулиты.
Клиническая картина
Симптомы легочной гипертензии проявляются, если давление в легочной артерии увеличено в 2 раза и более. Больные с гипертензией в легочном кругу замечают:
- одышку, усиливающуюся при физической нагрузке (может развиваться приступообразно);
- общую слабость;
- редко потерю сознания (в отличие от неврологических причин без судорог и непроизвольного мочеиспускания);
- приступообразные загрудинные боли, похожие на стенокардию, но сопровождающиеся нарастанием одышки (ученые объясняют их рефлекторной связью легочных и коронарных сосудов);
- примесь крови в мокроте при кашле характерна для значительно повышенного давления (связана с выходом эритроцитов в межтканевое пространство);
- осиплость голоса определяется у 8% пациентов (вызвана механическим сдавливанием расширенной легочной артерией возвратного нерва слева).
Развитие декомпенсации в результате легочно-сердечной недостаточности сопровождается болями в правом подреберье (растяжение печени), отеками на стопах и голенях.
При осмотре пациента врач обращает внимание на следующее:
- синий оттенок губ, пальцев, ушей, который усиливается по мере утяжеления одышки;
- симптом «барабанных» пальцев выявляется только при длительных воспалительных заболеваниях, пороках;
- пульс слабый, аритмии бывают редко;
- артериальное давление нормальное, со склонностью к понижению;
- пальпация в зоне эпигастрия позволяет определить усиленные толчки гипертрофированного правого желудочка;
- аускультативно выслушивается акцентирующий второй тон на легочной артерии, возможен диастолический шум.
Связь легочной гипертензии с постоянными причинами и определенными заболеваниями позволяет выделить в клиническом течении варианты.
Портопульмональная гипертензия
Легочная гипертензия приводит к одновременному повышению давления в воротной вене. При этом у пациента может иметься цирроз печени или отсутствовать. Она сопровождает хронические болезни печени в 3–12% случаев. Симптомы не отличаются от перечисленных. Более выражены отеки и тяжесть в подреберье справа.
Легочная гипертония с митральным стенозом и атеросклерозом
Болезнь отличается тяжестью течения. Митральный стеноз способствует возникновению атеросклеротического поражения пульмональной артерии у 40% пациентов в связи с усилением давления на стенку сосуда. Сочетаются функциональные и органические механизмы гипертензии.
Суженный левый предсердно-желудочковый проход в сердце является «первым барьером» на пути кровотока. При наличии сужения или закупорке мелких сосудов формируется «второй барьер». Это объясняет безрезультатность операции по устранению стеноза при лечении порока сердца.
Путем катетеризации камер сердца выявляется высокое давление внутри легочной артерии (150 мм рт. ст. и выше).
Сосудистые изменения прогрессируют и становятся необратимыми. Атеросклеротические бляшки не вырастают до крупных размеров, но их достаточно для сужения мелких ветвей.
Легочное сердце
Термин «легочное сердце» включает симптомокомплекс, вызванный поражением ткани легких (пульмональная форма) или легочной артерии (васкулярная форма).
Различают варианты течения:
- острый — типичен для эмболизации легочной артерии;
- подострый — развивается при бронхиальной астме, карциноматозе легких;
- хронический — вызывается эмфиземой, функциональным спазмом артерий, переходящим в органическое сужение русла, характерен для хронического бронхита, туберкулеза легких, бронхоэктатической болезни, частых пневмоний.
Рост сопротивления в сосудах дает выраженную нагрузку на правое сердце. Общий недостаток кислорода сказывается и на миокарде. Увеличивается толщина правого желудочка с переходом в дистрофию и дилатацию (стойкое расширение полости). Клинические признаки легочной гипертензии постепенно нарастают.
Гипертонические кризы в сосудах «малого круга»
Кризовое течение чаще сопровождает легочную гипертензию, связанную с пороками сердца. Резкое ухудшение состояния из-за внезапного повышения давления в пульмональных сосудах возможно раз в месяц и чаще.
Пациенты отмечают:
- усиление одышки к вечеру;
- чувство внешнего сжатия грудной клетки;
- сильный кашель, иногда с кровохарканьем;
- боли в межлопаточной области с иррадиации в передние отделы и грудину;
- учащенное сердцебиение.
При осмотре выявляются:
- возбужденное состояние пациента;
- невозможность лежать в постели из-за одышки;
- выраженный цианоз;
- слабый частый пульс;
- в области легочной артерии видимая пульсация;
- набухшие и пульсирующие шейные вены;
- выделение обильного количества светлой мочи;
- возможна непроизвольная дефекация.
Диагностика
Диагностика гипертензии в легочном круге кровообращения основана на выявлении ее признаков. К таковым относятся:
- гипертрофия правых отделов сердца;
- определение увеличенного давления в пульмональной артерии по результатам замеров с помощью катетеризации.
Российские ученые Ф. Углов и А. Попов предложили различать 4 повышенных уровня гипертензии в легочной артерии:
- I степень (легкая) – от 25 до 40 мм рт. ст.;
- II степень (умеренная) – от 42 до 65;
- III — от 76 до 110;
- IV — выше 110.
Методы обследования, применяемые в диагностике гипертрофии правых камер сердца:
- Рентгенография — указывает на расширение правых границ сердечной тени, увеличение дуги легочной артерии, выявляет ее аневризму.
- Ультразвуковые методы (УЗИ) — позволяют точно определить размеры камер сердца, толщину стенок. Разновидность УЗИ — допплерография — показывает нарушение потока крови, скорости течения, наличие препятствий.
- Электрокардиография — выявляет ранние признаки гипертрофии правого желудочка и предсердия по характерному отклонению вправо электрической оси, увеличенному предсердному зубцу «Р».
- Спирография — метод изучения возможности дыхания, устанавливает степень и вид дыхательной недостаточности.
- В целях обнаружения причин легочной гипертензии проводят пульмональную томографию рентгеновскими срезами разной глубины или более современным способом — компьютерной томографией.
Более сложные способы (радионуклидная сцинтиграфия, ангиопульмонография). Биопсию для исследования состояния ткани легких и сосудистых изменений используют только в специализированных клиниках.
При катетеризации полостей сердца не только измеряется давление, но и производятся замеры насыщения крови кислородом. Это помогает при выявлении причин вторичной гипертензии. Во время процедуры прибегают к введению сосудорасширяющих препаратов и проверяют реакцию артерий, что необходимо в выборе средств лечения.
Как проводится лечение?
Лечение легочной гипертензии направлено на исключение основной патологии, вызвавшей повышение давления.
На начальном этапе помощь оказывают противоастматические средства, сосудорасширяющие препараты. Народными средствами можно еще более усилить аллергическую настроенность организма.
Если у пациента выявлена хроническая эмболизация, то единственным средством является оперативное устранение тромба (эмболэктомия) путем его иссечения из легочного ствола. Операция проводится в специализированных центрах, необходим переход на искусственное кровообращение. Летальность доходит до 10%.
Первичная легочная гипертензия лечится препаратами группы блокаторов кальциевых каналов. Их эффективность приводит к снижению давления в легочных артериях у 10–15% пациентов, сопровождается хорошим отзывом тяжелобольных. Это считается благоприятным признаком.
Внутривенно через подключичный катетер вводят аналог Простациклина — Эпопростенол. Применяются ингаляционные формы медикаментов (Илопрост), таблетки Берапроста внутрь. Изучается действие подкожного введения такого препарата, как Трепростинил.
Для блокирования рецепторов, вызывающих спазм сосудов, используется Бозентан.
Одновременно пациентам необходимы препараты для компенсации сердечной недостаточности, диуретики, антикоагулянты.
Временный эффект оказывает применения растворов Эуфиллина, Но-шпы.
Имеются ли народные средства?
Вылечить легочную гипертензию народными средствами невозможно. Очень осторожно применяют рекомендации по использованию мочегонных сборов, средств для успокоения кашля.
Не стоит увлекаться целительством при данной патологии. Упущенное время в диагностике и начале терапии может быть потеряно безвозвратно.
Прогноз
Без лечения средний срок выживаемости пациентов – 2,5 года. Лечение Эпопростенолом увеличивает срок до пяти лет у 54% пациентов. Прогноз легочной гипертензии неблагоприятен. Пациенты погибают от нарастающей правожелудочковой недостаточности или тромбэмболии.
Больные с пульмональной гипертензией на фоне порока сердца и склероза артерии живут до 32–35 -летнего возраста. Кризовое течение усугубляет состояние больного, расценивается как неблагополучный прогноз.
Сложность патологии требует максимального внимания к случаям частых пневмоний, бронхита. Профилактика легочной гипертонии заключается в предупреждении развития пневмосклероза, эмфиземы, раннем выявлении и оперативном лечении врожденных пороков.
Признаки легочной гипертензии на узи сердца - Лечение гипертонии
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Повышение давления в системе легочных капилляров (легочная гипертензия, гипертония) чаще всего является вторичным заболеванием, не связанным непосредственно с поражением сосудов. Первичные условия недостаточно изучены, но доказана роль сосудосуживающего механизма, утолщения стенки артерий, фиброзирования (уплотнения ткани).
В соответствии с МКБ-10 (Международной классификацией болезней), кодируется только первичная форма патологии как I27.0. Все вторичные признаки присоединяются в качестве осложнений к основной хронической болезни.
Некоторые особенности кровоснабжения легких
Легкие обладают удвоенным кровоснабжением: в газообмен включена система артериол, капилляров и венул. А сама ткань получает питание из бронхиальных артерий.
Легочная артерия делится на правый и левый ствол, затем на ветки и долевые сосуды крупного, среднего и мелкого калибра. Самые мелкие артериолы (часть капиллярной сети) имеют диаметр в 6–7 раз больший, чем в большом круге кровообращения. Их мощная мускулатура способна суживать, полностью закрывать или расширять артериальное русло.
При сужении растет сопротивление кровотоку и повышается внутреннее давление в сосудах, расширение снижает давление, уменьшает силу сопротивления. От этого механизма зависит возникновение легочной гипертензии. Общая сеть легочных капилляров захватывает площадь в 140 м2.
Вены легочного круга шире и короче, чем в периферическом кровообращении. Но они тоже обладают сильным мышечным слоем, способны влиять на перекачивание крови по направлению к левому предсердию.
Как регулируется давление в легочных сосудах?
Величина артериального давления в легочных сосудах регулируется:
- прессорными рецепторами в сосудистой стенке;
- ветками блуждающего нерва;
- симпатическим нервом.
Обширные рецепторные зоны расположены в крупных и средних артериях, в местах разветвления, в венах. Спазм артерий приводит к нарушенному насыщению крови кислородом. А тканевая гипоксия способствует выделению в кровь веществ, повышающих тонус и вызывающих легочную гипертензию.
Раздражение волокон блуждающего нерва усиливает кровоток через легочную ткань. Симпатический нерв, наоборот, вызывает сосудосуживающее действие. В нормальных условиях их взаимодействие уравновешено.
За норму приняты показатели давления в легочной артерии:
- систолический (верхний уровень) — от 23 до 26 мм рт.ст.;
- диастолический — от 7 до 9.
Легочная артериальная гипертензия, по данным международных экспертов, начинается с верхнего уровня – 30 мм рт. ст.
Основные факторы патологии, по классификации В. Парина, делят на 2 подвида. К функциональным факторам относятся:
- сужение артериол в ответ на низкое содержание кислорода и высокую концентрацию углекислоты во вдыхаемом воздухе;
- рост минутного объема проходящей крови;
- повышенное внутрибронхиальное давление;
- увеличение вязкости крови;
- недостаточность левого желудочка.
В анатомические факторы включают:
- полную облитерацию (перекрытие просвета) сосудов тромбом или эмболом;
- нарушенный отток из зональных вен в связи с их сдавлением при аневризме, опухоли, митральном стенозе;
- изменение кровообращения после удаления легкого хирургическим путем.
Вторичная легочная гипертензия появляется вследствие известных хронических заболеваний легких и сердца. К ним относятся:
- хронические воспалительные болезни бронхов и легочной ткани (пневмосклероз, эмфизема, туберкулез, саркоидоз);
- торакогенная патология при нарушении строения грудной клетки и позвоночника (болезнь Бехтерева, последствия торакопластики, кифосколиоз, синдром Пиквика у тучных людей);
- митральный стеноз;
- врожденные пороки сердца (например, незаращение боталлова протока, «окна» в межпредсердной и межжелудочковой перегородке);
- опухоли сердца и легких;
- заболевания, сопровождающиеся тромбоэмболией;
- васкулиты в зоне легочных артерии.
Что вызывает первичную гипертензию?
Первичную легочную гипертензию еще называют идиопатической, изолированной. Распространенность патологии — 2 человека на 1 млн жителей. Окончательные причины остаются неясными.
Установлено, что женщины составляют 60% больных. Патологию обнаруживают как в детском, так и в пожилом возрасте, но средний возраст выявленных больных — 35 лет.
В развитии патологии имеют значение 4 фактора:
- первичный атеросклеротический процесс в легочной артерии;
- врожденная неполноценность стенки мелких сосудов;
- повышение тонуса симпатического нерва;
- васкулиты легочных сосудов.
Установлена роль мутирующего гена костного белка, ангиопротеинов, их влияние на синтез серотонина, повышение свертываемости крови в связи с блокированием антисвертывающих факторов.
Особую роль придают заражению вирусом герпеса восьмого типа, который вызывает метаболические изменения, приводящие к разрушению стенок артерий.
Итогом является гипертрофия, затем расширение полости, потеря тонуса правого желудочка и развитие недостаточности.
Другие причины и факторы гипертонии
Существует множество причин и поражений, которые могут вызвать гипертонию в легочном кругу. Некоторые из них необходимо выделить особо.
Среди острых заболеваний:
- респираторный дистресс-синдром у взрослых и новорожденных (токсическое или аутоиммунное повреждение оболочек дыхательных долек легочной ткани, вызывающее недостаток вещества-сурфактанта на ее поверхности);
- тяжелое диффузное воспаление (пневмонит), связанное с развитием массивной аллергической реакции на вдыхаемые запахи краски, духов, цветов.
При этом легочная гипертензия может быть вызвана пищевыми продуктами, лекарственными и народными средствами терапии.
Легочная гипертензия у новорожденных может быть вызвана:
- сохраняющимся кровообращением плода;
- аспирацией мекония;
- диафрагмальной грыжей;
- общей гипоксией.
У детей гипертензии способствуют увеличенные небные миндалины.
Классификация по характеру течения
Клиницистам удобно делить гипертонию в легочных сосудах по срокам развития на острую и хроническую формы. Подобная классификация помогает «совместить» наиболее встречаемые причины и клиническое течение.
Острая гипертензия возникает из-за:
- тромбэмболии легочной артерии;
- выраженного астматического статуса;
- респираторного дистресс-синдрома;
- внезапной левожелудочковой недостаточности (по вине инфаркта миокарда, гипертонического криза).
К хроническому течению легочной гипертензии приводят:
- увеличенный легочный кровоток;
- рост сопротивления в мелких сосудах;
- повышение давления в левом предсердии.
Подобный механизм развития характерен для:
- дефектов межжелудочковой и межпредсердной перегородки;
- открытого артериального протока;
- порока митрального клапана;
- разрастания миксомы или тромба в левом предсердии;
- постепенной декомпенсации хронической левожелудочковой недостаточности, например, при ишемической болезни или кардиомиопатиях.
К хронической легочной гипертензии приводят болезни:
- гипоксической природы — все обструктивные заболевания бронхов и легких, длительная кислородная недостаточность на высоте, синдром гиповентиляции, связанный с ранениями грудной клетки, аппаратным дыханием;
- механического (обструктивного) происхождения, связанные с сужением артерий — реакция на лекарственные средства, все варианты первичной легочной гипертензии, рецидивирующая тромбоэмболия, заболевания соединительной ткани, васкулиты.
Клиническая картина
Симптомы легочной гипертензии проявляются, если давление в легочной артерии увеличено в 2 раза и более. Больные с гипертензией в легочном кругу замечают:
- одышку, усиливающуюся при физической нагрузке (может развиваться приступообразно);
- общую слабость;
- редко потерю сознания (в отличие от неврологических причин без судорог и непроизвольного мочеиспускания);
- приступообразные загрудинные боли, похожие на стенокардию, но сопровождающиеся нарастанием одышки (ученые объясняют их рефлекторной связью легочных и коронарных сосудов);
- примесь крови в мокроте при кашле характерна для значительно повышенного давления (связана с выходом эритроцитов в межтканевое пространство);
- осиплость голоса определяется у 8% пациентов (вызвана механическим сдавливанием расширенной легочной артерией возвратного нерва слева).
Развитие декомпенсации в результате легочно-сердечной недостаточности сопровождается болями в правом подреберье (растяжение печени), отеками на стопах и голенях.
При осмотре пациента врач обращает внимание на следующее:
- синий оттенок губ, пальцев, ушей, который усиливается по мере утяжеления одышки;
- симптом «барабанных» пальцев выявляется только при длительных воспалительных заболеваниях, пороках;
- пульс слабый, аритмии бывают редко;
- артериальное давление нормальное, со склонностью к понижению;
- пальпация в зоне эпигастрия позволяет определить усиленные толчки гипертрофированного правого желудочка;
- аускультативно выслушивается акцентирующий второй тон на легочной артерии, возможен диастолический шум.
Связь легочной гипертензии с постоянными причинами и определенными заболеваниями позволяет выделить в клиническом течении варианты.
Портопульмональная гипертензия
Легочная гипертензия приводит к одновременному повышению давления в воротной вене. При этом у пациента может иметься цирроз печени или отсутствовать. Она сопровождает хронические болезни печени в 3–12% случаев. Симптомы не отличаются от перечисленных. Более выражены отеки и тяжесть в подреберье справа.
Легочная гипертония с митральным стенозом и атеросклерозом
Болезнь отличается тяжестью течения. Митральный стеноз способствует возникновению атеросклеротического поражения пульмональной артерии у 40% пациентов в связи с усилением давления на стенку сосуда. Сочетаются функциональные и органические механизмы гипертензии.
Суженный левый предсердно-желудочковый проход в сердце является «первым барьером» на пути кровотока. При наличии сужения или закупорке мелких сосудов формируется «второй барьер». Это объясняет безрезультатность операции по устранению стеноза при лечении порока сердца.
Путем катетеризации камер сердца выявляется высокое давление внутри легочной артерии (150 мм рт. ст. и выше).
Сосудистые изменения прогрессируют и становятся необратимыми. Атеросклеротические бляшки не вырастают до крупных размеров, но их достаточно для сужения мелких ветвей.
Легочное сердце
Термин «легочное сердце» включает симптомокомплекс, вызванный поражением ткани легких (пульмональная форма) или легочной артерии (васкулярная форма).
Различают варианты течения:
- острый — типичен для эмболизации легочной артерии;
- подострый — развивается при бронхиальной астме, карциноматозе легких;
- хронический — вызывается эмфиземой, функциональным спазмом артерий, переходящим в органическое сужение русла, характерен для хронического бронхита, туберкулеза легких, бронхоэктатической болезни, частых пневмоний.
Рост сопротивления в сосудах дает выраженную нагрузку на правое сердце. Общий недостаток кислорода сказывается и на миокарде. Увеличивается толщина правого желудочка с переходом в дистрофию и дилатацию (стойкое расширение полости). Клинические признаки легочной гипертензии постепенно нарастают.
Гипертонические кризы в сосудах «малого круга»
Кризовое течение чаще сопровождает легочную гипертензию, связанную с пороками сердца. Резкое ухудшение состояния из-за внезапного повышения давления в пульмональных сосудах возможно раз в месяц и чаще.
Пациенты отмечают:
- усиление одышки к вечеру;
- чувство внешнего сжатия грудной клетки;
- сильный кашель, иногда с кровохарканьем;
- боли в межлопаточной области с иррадиации в передние отделы и грудину;
- учащенное сердцебиение.
При осмотре выявляются:
- возбужденное состояние пациента;
- невозможность лежать в постели из-за одышки;
- выраженный цианоз;
- слабый частый пульс;
- в области легочной артерии видимая пульсация;
- набухшие и пульсирующие шейные вены;
- выделение обильного количества светлой мочи;
- возможна непроизвольная дефекация.
Диагностика
Диагностика гипертензии в легочном круге кровообращения основана на выявлении ее признаков. К таковым относятся:
- гипертрофия правых отделов сердца;
- определение увеличенного давления в пульмональной артерии по результатам замеров с помощью катетеризации.
Российские ученые Ф. Углов и А. Попов предложили различать 4 повышенных уровня гипертензии в легочной артерии:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- I степень (легкая) – от 25 до 40 мм рт. ст.;
- II степень (умеренная) – от 42 до 65;
- III — от 76 до 110;
- IV — выше 110.
Методы обследования, применяемые в диагностике гипертрофии правых камер сердца:
- Рентгенография — указывает на расширение правых границ сердечной тени, увеличение дуги легочной артерии, выявляет ее аневризму.
- Ультразвуковые методы (УЗИ) — позволяют точно определить размеры камер сердца, толщину стенок. Разновидность УЗИ — допплерография — показывает нарушение потока крови, скорости течения, наличие препятствий.
- Электрокардиография — выявляет ранние признаки гипертрофии правого желудочка и предсердия по характерному отклонению вправо электрической оси, увеличенному предсердному зубцу «Р».
- Спирография — метод изучения возможности дыхания, устанавливает степень и вид дыхательной недостаточности.
- В целях обнаружения причин легочной гипертензии проводят пульмональную томографию рентгеновскими срезами разной глубины или более современным способом — компьютерной томографией.
Более сложные способы (радионуклидная сцинтиграфия, ангиопульмонография). Биопсию для исследования состояния ткани легких и сосудистых изменений используют только в специализированных клиниках.
При катетеризации полостей сердца не только измеряется давление, но и производятся замеры насыщения крови кислородом. Это помогает при выявлении причин вторичной гипертензии. Во время процедуры прибегают к введению сосудорасширяющих препаратов и проверяют реакцию артерий, что необходимо в выборе средств лечения.
Как проводится лечение?
Лечение легочной гипертензии направлено на исключение основной патологии, вызвавшей повышение давления.
На начальном этапе помощь оказывают противоастматические средства, сосудорасширяющие препараты. Народными средствами можно еще более усилить аллергическую настроенность организма.
Если у пациента выявлена хроническая эмболизация, то единственным средством является оперативное устранение тромба (эмболэктомия) путем его иссечения из легочного ствола. Операция проводится в специализированных центрах, необходим переход на искусственное кровообращение. Летальность доходит до 10%.
Первичная легочная гипертензия лечится препаратами группы блокаторов кальциевых каналов. Их эффективность приводит к снижению давления в легочных артериях у 10–15% пациентов, сопровождается хорошим отзывом тяжелобольных. Это считается благоприятным признаком.
Внутривенно через подключичный катетер вводят аналог Простациклина — Эпопростенол. Применяются ингаляционные формы медикаментов (Илопрост), таблетки Берапроста внутрь. Изучается действие подкожного введения такого препарата, как Трепростинил.
Для блокирования рецепторов, вызывающих спазм сосудов, используется Бозентан.
Одновременно пациентам необходимы препараты для компенсации сердечной недостаточности, диуретики, антикоагулянты.
Временный эффект оказывает применения растворов Эуфиллина, Но-шпы.
Имеются ли народные средства?
Вылечить легочную гипертензию народными средствами невозможно. Очень осторожно применяют рекомендации по использованию мочегонных сборов, средств для успокоения кашля.
Не стоит увлекаться целительством при данной патологии. Упущенное время в диагностике и начале терапии может быть потеряно безвозвратно.
Прогноз
Без лечения средний срок выживаемости пациентов – 2,5 года. Лечение Эпопростенолом увеличивает срок до пяти лет у 54% пациентов. Прогноз легочной гипертензии неблагоприятен. Пациенты погибают от нарастающей правожелудочковой недостаточности или тромбэмболии.
Больные с пульмональной гипертензией на фоне порока сердца и склероза артерии живут до 32–35 -летнего возраста. Кризовое течение усугубляет состояние больного, расценивается как неблагополучный прогноз.
Сложность патологии требует максимального внимания к случаям частых пневмоний, бронхита. Профилактика легочной гипертонии заключается в предупреждении развития пневмосклероза, эмфиземы, раннем выявлении и оперативном лечении врожденных пороков.
Врожденный порок сердца
Врожденные пороки сердца занимают около 1% всех детских заболеваний. Точная этиология формирования врожденных пороков сердца у детей окончательно не выяснена. Основным остается предположение о дефекте внутриутробной закладки сердечной трубки.
Исследованиями были доказано, что появление врожденных пороков сердца обязано болезням и нарушениям диеты матери. Женщины, переболевшие в начальном триместре беременности ОВИ или краснухой, чаще других рожали детей с пороками развития. Значимость хронических инфекционных заболеваний и интоксикаций у будущей матери окончательно не определена. Влияние внутриутробных эндокардитов тоже пока окончательно не доказано.
Врожденные сердечные пороки в детском возрасте
Врожденные пороки сердца у новорожденных – самая часто выявляемая причина смертности детей еще в родильном доме. Если развитие не остановилось внутриутробно, то плод продолжает развиваться и патология компенсируется благодаря организму матери.
 Как правило, наличие подобных пороков определяется уже в короткий период новорожденности. Однако, при небольшом дефекте проявления порока сердца могут быть малозаметными. Тогда молодую маму с новорожденным выписывают домой.
Как правило, наличие подобных пороков определяется уже в короткий период новорожденности. Однако, при небольшом дефекте проявления порока сердца могут быть малозаметными. Тогда молодую маму с новорожденным выписывают домой.
Симптомы пороков сердца у детей раннего возраста разнообразны и малоспецифичны. Ребенок капризничает, малоактивен и быстро утомляется. Малыш слабо сосет грудь. Он быстро устает при кормлении и отказывается, оставаясь голодным. Над верхней губой появляется испарина при небольшой нагрузке. Носогубной треугольник при этом бледнеет или становится синюшным.
Симптомы начинают нарастать по мере взросления ребенка. Физическая или эмоциональная нагрузка может стать поводом для резкого ухудшения состояния, при котором синюшность распространяется на все тело. Ребенок плохо прибавляет в весе, малейшая нагрузка вызывает одышку. Позже присоединяются отеки. К сожалению, задержка в диагностике порока приводит к риску упустить время оптимальной его коррекции.
Классификация
Клинически более удачная классификация врожденных пороков сердца делит их по выраженности цианоза:
- пороки без цианоза,
- пороки с поздним появлением цианоза,
- первично цианотические пороки.
Также врожденные пороки классифицируются по локализации.
Дефект межжелудочковой перегородки
Он проявляется патологическим формированием отверстия в одноименной перегородке. Поэтому артериальная, богатая кислородом кровь сливается из левого желудочка в правый, перемешиваясь с венозной.
Появление синюшности кожи и выраженность других симптомов пропорционально выраженности патологии. Отверстия малых диаметров зарастают самостоятельно. Большие быстро приводят к ухудшению общего состояния, поэтому требуют раннего незамедлительного хирургического вмешательства.
Обычно этот порок сердца у детей диагностируется на самых первых днях или месяцах жизни. Жалобы аналогичны другим кардиальным патологиям – плохой аппетит, утомляемость, отеки, нарушение ритма. Выражена синюшность пальцев или тела вообще.
Дефект межпредсердной перегородки
Этот порок сердца у детей характеризуется дефектом перегородки, разделяющей предсердия. Через это отверстие кровь левого предсердия забрасывается в правое. Перегружаются правые отделы сердца, сосуды легких, возникает легочная гипертензия. А вслед за ней быстро развивается дыхательная недостаточность. Если размер дефекта незначительный, то он зарастает самостоятельно еще до годовалого возраста. В случае большого отверстия обязательна хирургическая коррекция.
Открытый артериальный проток
Существует патологический шунт, соединяющий легочную артерию и аорту. Он является нормой внутриутробного периода и при правильном течении неонатального периода закрывается за несколько часов после рождения.
Часто этот порок сердца встречается слабо выраженным и выявляется как случайная находка при аускультации сердца. Если диаметр его большой, то сразу появляются жалобы на отсутствие прибавки в весе, кашель, чрезмерную потливость, частые легочные инфекции.
Незаращение Боталлова протока
Этот порок сердца также часто сопутствует прочим кардиальным патологиям. В результате характер и выраженность симптомов тоже вариабельны. Синюшность не обязательна.
Врожденные пороки трехстворчатого клапана
Эти врожденные пороки сердца тоже бывают не часто, как правило, сопровождают прочие врожденные патологии. Предполагают, что виною им внутриутробный эндокардит. Они характеризуются выраженным акроцианозом, изменением границ сердца вправо. Прослушивается шум над грудиной у IV ребра чаще в систолу. Возможно появление шума сразу в систолу и диастолу.
Диагностика
Серьезные врожденные пороки сердца диагностируются достаточно рано. Более легкое течение такой патологии может быть незамеченным в течении многих лет и явиться случайной находкой при обследовании по поводу других болезней.
При подозрении на наличие врожденного сердечного порока, доктор назначает:
- УЗИ сердца;
- ЭКГ;
- исследование крови на биохимический состав.
Большое значение играют и физикальные методы диагностики: сердечная аускультация и перкуссия.
Тактика лечения
В зависимости от степени выраженности порока, тяжести общего состояния, возраста ребенка определяются с методами лечения.
Хирургическая коррекция на сегодня достигла блестящих результатов. Врожденные пороки сердца оперируют у маленьких пациентов в разном возрасте, в том числе и у новорожденных.
Благоприятный прогноз хирургического лечения наблюдается при незаращеннии Боталлова протока, некоторых вариантах дефектов между сердечными камерами. Число успешно прооперированных и излечившихся детей постоянно растет.
Видео о врожденном пороке сердца:
Артериальная гипертензия — что это такое?
Пожилым людям известно, как проявляется артериальная гипертензия, что это такое, и чем оно опасно. На сегодня артериальная гипертензия является большой социальной проблемой. Обусловлено это риском развития ишемической болезни сердца и утратой трудоспособности.
Высокое артериальное давление
Что такое гипертензия, скажет любой кардиолог. Пропедевтика внутренних болезней изучает это состояние. Под гипертензией подразумевается повышенный тонус сосудов и как следствие этого — высокое АД. Патология может протекать как самостоятельное заболевание или клинический синдром на фоне другой соматической патологии.
Наиболее распространена первичная артериальная гипертензия. Этиология и патогенез ее имеют особенности. Распространенность среди взрослого населения достигает 20%. Причина — неправильный (нездоровый) образ жизни. Иначе это состояние называется гипертонической болезнью. При ней АД составляет более 140/90 мм рт.ст. Наиболее оптимальным является давление 120/80 мм рт.ст.
Данное заболевание отягощает течение другой патологии (атеросклероза, диабета). Нередко наблюдается поражение органов-мишеней. К ним относятся сердце, почки, легкие и головной мозг. При первичной артериальной гипертонии наблюдается стойкое повышение АД. Вторичная форма диагностируется гораздо реже. Ее доля составляет 10-20%.
Причины повышения АД
Этиология артериальной гипертензии известна не всем. Уровень заболеваемости во всем мире растет. Связано это с несколькими факторами. Наиболее актуальны следующие причины артериальной гипертензии:
- курение;
- нарушение работы центральной нервной системы;
- постоянное нервное напряжение;
- воздействие шума и вибрации;
- наследственная предрасположенность;
- неправильное питание;
- атеросклероз;
- болезни почек;
- феохромоцитома;
- заболевания легких и сердца;
- регулярный прием алкоголя.
До 40 лет патология чаще выявляется у мужчин. В более старшем возрасте болеют преимущественно женщины. Способствует этому период климакса. Гипертоническая болезнь может возникнуть на фоне ожирения и дислипидемии. Причина — несбалансированный рацион. Артериальная гипертензия (АГ) — следствие избыточного потребления животных жиров. Неправильное питание приводит к повышению уровня атерогенных (вредных) липидов. Это может стать причиной атеросклероза.
В современной медицине фактором риска развития АГ является курение. Актуальность проблемы очень высока, так как миллионы людей в нашей стране страдают от никотиновой зависимости. Содержащиеся в дыме вещества сужают сосуды, что приводит к повышению давления.
К предрасполагающим факторам относятся пожилой возраст (более 55 лет), низкая двигательная активность (гипокинезия) и сахарный диабет. При развитии гипертензии повышается тонус сосудов, повреждается эндотелий и нарушается функционирование симпато-адреналовой системы. Большую роль в повышении АД принимают гормоны. Симптоматическая АГ (синдром артериальной гипертензии) развивается на фоне гломерулонефрита, энцефалита, опухолей, гидронефроза, пиелонефрита, волчанки, тромбоза и других патологий.
Классификация артериальной гипертензии
Важно знать не только причины возникновения АГ, но и ее разновидности. Различают 2 формы этой патологии: первичную (эссенциальную) и симптоматическую. АГ подразделяется на 3 степени. При легкой гипертензии давление составляет от 140/90 до 159/99 мм рт.ст. 2 степень характеризуется АД до 179/109 мм рт.ст. Наиболее опасна тяжелая гипертоническая болезнь.
При ней показатель АД составляет от 180/110 мм рт.ст. В основе лежит развитие осложнений (поражение органов-мишеней, наличие кризов) и уровень давления. При очень тяжелой гипертонии систолическое АД может достигать 300 мм рт.ст. Прогноз в этом случае ухудшатся. Поражение органов-мишеней при артериальной гипертензии указывает на неправильное лечение или его отсутствие.
Наличие легочной гипертензии
Давление может повышаться в сосудах, которые питают легкие. Развивается гипертензия малого круга кровообращения. Патофизиология ее известна каждому пульмонологу. Данное состояние чаще всего выявляется у молодых женщин в возрасте 30-40 лет. При этом давление в легочной артерии в покое превышает 25 мм рт.ст. При нагрузке этот показатель увеличивается до 50 и более.
Легочный круг кровообращения начинается от правого желудочка. От него отходят 2 крупных сосуда. Они называются легочными артериями. Это практически самые крупные сосуды. Патогенез артериальной гипертензии сложен. В основе повышения АД в малом круге лежат следующие процессы:
- сужение средних и мелких сосудов;
- изменение эндотелия;
- облитерация;
- тромбоз.
Стойкая гипертензия приводит к гипертрофии (утолщению) левого желудочка. При отсутствии лечения развивается легочное сердца. Это форма сердечной недостаточности. Распространенность легочной артериальной гипертензии в мире высока. При ней возможны следующие симптомы:
- выраженная одышка;
- утомляемость;
- отеки конечностей;
- снижение веса;
- ощущение сердцебиения;
- обмороки;
- охриплость голоса.
На поздних стадиях возникает кровохарканье. Часто больные предъявляют жалобы на боль в области сердца, что означает поражение органов-мишеней. Появление частых гипертонических кризов, развитие мерцательной аритмии, нарастающее удушье — все это свидетельствует об осложнениях. Если развивается сердечная недостаточность, то наблюдается набухание вен шеи. Больных беспокоит продуктивный кашель.
Негативные последствия гипертензии
При длительной сосудистой гипертензии повышается риск развития осложнений. Не менее опасна гопотония, при которой давление падает ниже предельных значений. На фоне высокого АД возможны следующие осложнения:
- гипертонический криз;
- снижение сократительной функции сердца;
- инфаркт миокарда;
- внезапная сердечная смерть;
- формирование легочного сердца;
- поражение почек;
- нарушение функции печени;
- гипертоническая ретинопатия;
- желудочковая аритмия;
- острое нарушение мозгового кровообращения.
Нужно знать, какова физиология АГ, и что такое синдром злокачественной гипертензии. При этом состоянии функция органов быстро нарушается. Прогноз относительно неблагоприятный. В медицине известно такое состояние, как гипертонический криз. Это проявление повышенного давления в виде кратковременных приступов. Криз развивается при увеличении АД выше индивидуального значения. Данное состояние проявляется преимущественно неврологической симптоматикой: пелена перед глазами, головная боль, головокружение, слабость.
Высокое давление часто приводит к поражению сердечной мышцы (инфаркту). Это экстренное состояние. При нем образуется участок некроза тканей. Функция сердца резко нарушается. Патофизиология инфаркта известна каждому кардиологу. Не менее опасен инсульт. Он является одной из основных причин смерти.
Обследование больных
Нужно знать не только то, что такое артериальная гипертензия, но и методы ее диагностики. Если имеется клиника повышенного АД, то требуются следующие исследования:
- измерение давления;
- УЗИ сердца;
- ЭКГ;
- ангиография;
- коронарография;
- общие клинические анализы;
- исследование мочи;
- биохимический анализ.
- рентгенография органов грудной клетки.
Клиника должна быть подтверждена инструментальными методами диагностики. Для установления причин высокого АД проводится опрос пациента. Нужно знать, что такое артериальная гипертензия, как ее устранить. При синдроме повышенного давления, развившегося на фоне соматической патологии (почек, легких, опухолей), требуется лечение основного заболевания.
Профилактика и терапия
Независимо от формы гипертензии назначаются препараты, снижающие АД. Это могут быть ингибиторы АПФ (Капотен, Престариум, Периндоприл), диуретики, блокаторы рецепторов ангиотензина, бета-адреноблокаторы. Чтобы устранить симптомы, часто назначаются антагонисты кальция (Верапамил, Нифедипин). Патофизиология этого состояния такова, что назначения одних антигипертензивных лекарств недостаточно. Схема терапии включает соблюдение строгой диеты. Очень важно уменьшить потребление соли до 4-5 г в день.
Лечебное питание позволяет облегчить симптомы и предупредить прогрессирование гипертензии. Больным требуется отказаться от чрезмерных нагрузок. Последние приводят к перегрузке сердечной мышцы. Если имеются признаки артериальной гипертензии, то нужно бросить курить и полностью отказаться от алкоголя. Патофизиология АГ такова, что под воздействием никотина и этанола сосуды сужаются. Важным аспектом терапии является избегание стрессов.
Принимать медикаменты нужно только по назначению врача, иначе может развиться артериальная гипотензия. Некоторые лекарства очень резко снижают АД. Гипотония тоже представляет опасность. Для устранения легочного синдрома при гипертонической болезни могут потребоваться ингаляции. Для профилактики инсульта и инфаркта показаны антиагреганты. Превышение нормы давления указывает на патологию. Лечение лучше начинать на ранних стадиях.
На сегодня артериальные гипертензии являются большой социальной проблемой, поэтому очень важно проводит профилактику этих патологий и лечить заболевания на ранних стадиях.
Признаки легочной гипертензии на узи сердца опасность. Анатомия сосудов легких. Легочная артерия. Хирургические методы лечения ЛГ
Легочная гипертензия - это комплекс патологических признаков, возникающих вследствие чрезмерного повышения внутрисосудистого давления в сосудистой сети легочной артерии. Заболевание развивается на фоне влияния одного из двух главных причинных факторов: внезапное увеличение количества циркулирующей крови через сосудистую сеть легочной артерии и, в итоге, повышение давления в сосудах легких или возрастание непосредственно давления в легочных сосудах при стабильном количестве циркулирующей крови. Главным критерием возникновения гипертензии считается то, на сколько повысится давление в легочной артерии. Критично увеличение его до 35 мм рт. ст. или более.
Клиническая достоверность и ограничения метода. Метод редко используется, главным образом из-за трудности получения полного спектра легочного потока. На практике гораздо важнее оценить систолическое давление в легких. Это относительно простой, повторяемый метод, который приводит к превосходной корреляции со значениями, полученными в инвазивных исследованиях. Одобрен Европейской ассоциацией эхокардиографии, зарегистрированным филиалом Европейского общества кардиологов и Канадским обществом эхокардиографии. Легочная гипертензия - редкое заболевание, включающее легкие и сердце.
Легочная гипертензия - болезнь, которая включает в свой патогенез много патологических компонентов. Длительно протекающая без лечения легочная гипертензия и частные ее разновидности с прогрессирующим активным течением (к примеру, идиопатическая легочная гипертензия или, развивающаяся при аутоиммунных болезнях) могут завершаться формированием дыхательной, сердечной недостаточности, могут быть причиной инвалидности или летального исхода.
Он характеризуется повышенной легочной сосудистой резистентностью и повышенным давлением пульмонального кровообращения и является следствием изменений в стенках легочной сосудистой сети. Они становятся более густыми и менее гибкими, что затрудняет перекачку крови в правый желудочек.
Мы определяем легочную гипертензию как условие, при котором среднее давление легочной артерии, измеренное инвазивным методом, составляет по меньшей мере 25 мм рт.ст. в состоянии покоя. У здоровых людей среднее значение составляет 14 мм рт. Ст. А верхний предел составляет около 20 мм рт.
Пациентам и врачам необходимо помнить, что благоприятный исход заболевания непосредственно зависит от качественно проведенных диагностических мероприятий и вовремя начатого лечения.
Что приводит к развитию болезни?
Болезнь бывает двух основных разновидностей:
- Идиопатическое заболевание или первичное, с неизвестным генезом (МКБ-10 код I27.0).
- Вторичное, развившееся вследствие какой-либо причины (МКБ-10 код I28.8).
Хуже всего изучена первичная легочная гипертензия. Главными причинами ее формирования являются генетические сбои. Влияние патологических генов сказывается на сосудах во время их формирования в эмбриональный период. Еще одно нарушение здорового баланса организма может стать предпосылкой развития заболевания: усиленная агрегация (способность склеиваться) тромбоцитов. Такое состояние сопровождается закупоркой тромбами мелких артериол, венул и капилляров в системе кровотока легочной артерии.
В зависимости от среднего давления в легочной артерии легочная гипертензия делится на. Умеренно умеренно тяжелый. . Имейте в виду, что легочная гипертензия является редким заболеванием со злокачественным и коварным курсом. Из-за очень неспецифических симптомов, астма, анемия, ишемическая болезнь сердца и даже психическое заболевание часто диагностируются у пациентов с легочной гипертензией, что приводит к задержкам в соответствующем диагнозе и начале соответствующего лечения.
Легочная гипертензия не является одной простой единицей болезни, но она состоит из многих различных заболеваний, для которых общей особенностью является легочная гипертензия, а необработанные пациенты приводят к перегрузке и нарушениям правого желудочка. Для облегчения диагностики и общения между врачами пациенты с легочной гипертензией назначаются одной из пяти групп на основании патофизиологических, патоморфологических и лечебных характеристик.
Как результат, при воздействии одного из факторов или их комплекса увеличивается давление в сосудах легких, которое отрицательно влияет на стенки легочной артерии, ее мышечная оболочка разрастается. Такое избыточное утолщение мышечного слоя необходимо для того, чтобы преодолеть повысившееся давление в легочных сосудах, продвинуть необходимый объем крови далее.
Упрощенное разделение легочной гипертензии. Из этого следует, что легочная гипертензия может быть спонтанной болезнью, но чаще она является поздним проявлением часто встречающейся болезни сердца, хронической легочной болезни, легочной эмболии или последующей необработанной врожденной болезни сердца. Ниже приводится краткое описание каждой из вышеперечисленных групп.
Острая легочная артериальная гипертензия представляет собой редкую форму легочной гипертензии, которая сочетает в себе те же клинические симптомы, аналогичные результаты гемодинамики и почти идентичную картину стенки легочной артерии, наблюдаемой под микроскопом. Причиной легочной артериальной гипертензии являются изменения в легочных артериях, что приводит к их постепенному сужению. Увеличение давления связано с тем, что кровь не может свободно протекать через кровеносные сосуды в легких - для прокачки такого же количества крови через легкие, правый желудочек должен преодолевать гораздо большую устойчивость.
Помимо гипертрофии и закупорок тромбами мелких сосудов легких, этиология включает в себя фиброзирование легочной артерии. Из-за фиброза сужается сосудистый просвет, что вызывает увеличение давления, развивается первичная легочная гипертензия.
Таким образом, повышенное давление циркулирующей крови, несоответствие возможностей нормальных сосудов легких по отношению к повышенному давлению или значительное ухудшение перемещения крови с нормальным давлением по патологически измененным сосудам приводят к формированию следующего компенсаторного механизма: развитие артериовенозных шунтов. Когда кровь уходит из основной кровеносной сети по этим шунтам, то падает давление в легочной артерии. Но, так как мышечная оболочка артериол гораздо тоньше, сформировавшиеся шунты перестают адекватно работать и, наоборот, включаются в патологическую цепочку, увеличивая давление в сосудах легочной артерии. Сами по себе шунты также являются неблагоприятным явлением. Они сбрасывают кровь из основного круга кровообращения, нарушают биохимические реакции по насыщению крови кислородом или снабжению им клеток организма.
В центральной мембране наблюдается прогрессирование гладких мышц и расширение эндотелиального покрытия легочной артерии и ее ветви. Стены легочных сосудов становятся утолщенными и застывшими, а их свет намного меньше, что затрудняет кровоснабжение альвеол легких.
Диагностирование лёгочной гипертензии
Кроме того, с прогрессированием заболевания образуются локальные тромботические поражения, которые вызывают фиброз и увеличение роста сосудов. Правая сторона сердечных камер - это прокачка крови, и со временем она становится больше, а стенки утолщаются. Емкость желудочка уменьшается, что при любых усилиях не может прокачать достаточно крови через легкие, что со временем приводит к развитию симптомов ее неспособности. Кроме того, количество крови, которое накачивается в другие внутренние органы и ткани тела во время сокращения сердца, приводит к развитию так называемого. небольшая команда.
Вторичная легочная гипертензия формируется на фоне различных заболеваний:
- хроническая обструкция легких;
- отложения тромботических масс в легочной артерии;
- врожденные сердечные пороки (ВПС);
- состояния, связанные с недостатком кислорода (синдром Пиквика);
- болезни сосудистой системы;
- болезни сердца, из-за которых развивается левожелудочковая недостаточность, и болезни, приводящие к увеличению кровяного давления в левопредсердной полости.
К патологическим состояниям, вызывающим легочную гипертензию и сопровождающим левожелудочковую недостаточность, относят повреждения миокарда, кардиомиопатии, пороки аортального клапана, сужение просвета аорты, системная артериальная гипертония. Болезни, приводящие к увеличению кровяного давления в полости левого предсердия и вызывающие легочную гипертензию: стеноз митрального клапана, новообразования, локализованные в левом предсердии, левопредсердные аномалии развития: трехпредсердное сердце, фиброзное кольцевое сужение, формирующееся над митральным сердечным клапаном.
При идиопатической легочной артериальной гипертензии мы должны иметь дело, когда нельзя найти конкретную причину заболевания. Он характеризуется очень плохим прогнозом.
Наследственная легочная артериальная гипертензия
Эта форма легочной гипертензии имеет генетическую основу, и одной из причин заболевания являются мутации, то есть изменения в построении генетического материала в клетках человека. В настоящее время нет никаких указаний на генетическое тестирование у пациентов с легочной артериальной гипертензией или их семьями, поскольку обнаружение этих или других мутаций не изменяет управление заболеванием, и его присутствие не всегда приводит к развитию заболевания.Во время формирования вторичная легочная гипертензия проходит две основные патогенетические ступени:
- Функциональная. Заключается в сбое здоровых функций легочных сосудов или в возникновении новых патологических функций.
- Анатомическая. Развитие гипертензии из-за некоторых дефектов анатомического строения непосредственно легочной артерии или в ее сосудистой системе.
Функциональная ступень формирования легочной гипертензии включает в себя следующие механизмы:
Использование определенных лекарств, в том числе Подавители аппетита, принимаемые во время терапии потери веса, могут привести к развитию легочной артериальной гипертензии. Первые такие отчеты были описаны за эти годы, и они касались пациентов, использующих международный наркофенфлурамин, эксфенфлурамин, аминорекс. Из-за высокого риска развития легочной гипертензии эти препараты были прекращены. Кроме того, потребление таких психоактивных веществ, как кокаин, амфетамин или метамфетамин, увеличивает риск развития артериальной гипертензии.
- Патологический рефлекс Савицкого. Обструкция бронхов приводит к рефлекторному спазму веточек легочной артерии. Это приводит к повышению внутрисосудистого давления и увеличению сопротивления току крови. Результатом этих изменений становятся: нарушение кровотока по сосудам малого круга кровообращения, ухудшение питания клеток организма и насыщение их кислородом, гипоксические состояния. Помимо этих функциональных изменений, развивается гипертрофия мышечной оболочки легочной артерии, расширение правой половины сердца, утолщение миокарда.
- Увеличение минутного кровяного объема. В основе лежат гипоксические состояния, развившиеся из-за высокого внутрисосудистого давления. Уменьшение кислородного наполнения крови оказывает раздражающее влияние на специализированные рецепторы. Ответом на это воздействие становится резкое возрастание объема крови, прокачиваемой сердцем в течение минуты. В первое время такое состояние носит компенсаторный характер и уменьшает риск развития гипоксических осложнений, но впоследствии увеличенный объем крови еще больше усугубляет течение легочной гипертензии.
- В ответ на нехватку кислорода выделяются биологически активные вещества. В результате их влияния спазмируется легочная артерия и, как следствие, повышается давление в аорте и сосудах легких.
- Увеличение показателей внутригрудного давления. Внутригрудное давление повышается при обструктивных бронхиальных патологиях. Увеличенное внутригрудное давление сжимает капилляры, окружающие альвеолы, что приводит к гипертензии в более крупных сосудах легких и в самой легочной артерии.
- Усиление вязких свойств крови приводит к ускоренному оседанию тромбоцитов и отложению тромботических масс.
- Отрицательное влияние постоянных инфекций дыхательной системы. Это влияние проявляется в снижении эффективности вентиляции легких и возникновении гипоксии, а также в токсическом влиянии прямо на миокард.
К анатомической ступени относят: значительное снижение количества сосудистых ветвей системы малого круга кровотока. Такое состояние развивается из-за отложения тромботических масс и склерозирования артериол и венул.
Острая легочная артериальная гипертензия является заболеванием, которое развивается при хронических аутоиммунных заболеваниях, общей чертой которого является аномальный иммунный ответ организма. ЛАГ может развиваться при таких заболеваниях, как склеродермия, системная красная волчанка, смешанное заболевание соединительной ткани, полимиозит, дерматомиозит, ревматоидный артрит и другие. При этих заболеваниях в крови появляются антитела, направленные против клеток организма - так называемые. аутоантитела.
Следовательно, существует аномальная защитная реакция организма, направленная против его собственных клеток, что может привести к изменениям в легочных сосудах и развитию легочной гипертензии. Только у некоторых пациентов с болезнью соединительной ткани развивается артериальная легочная артериальная гипертензия, но частота этого заболевания у ревматологических пациентов намного выше, чем у населения в целом.
На основании вышеперечисленного, можно сформулировать следующие звенья в развитии и прогрессировании легочной гипертензии:
- Увеличение внутрисосудистого давления легочной артерии.
- Сбои в доставке питательных элементов к клеткам и тканям организма, появление симптомов гипоксии.
- Гипертрофические изменения и расширение полости правого половины сердца, возникновение симптомов «легочного сердца».
Болезнь широко известна во всех странах и включена в классификацию МКБ-10. Классификация 10 пересмотра используется всеми странами ВОЗ во время диагностики. Код по МКБ-10 имеют обе формы заболевания:
Острая легочная гипертензия, связанная с врожденным пороком сердца, представляет собой легочную гипертензию, которая развивается у пациентов с аномальным биением сердца с рождения. Вследствие наличия ненормальной связи между правой и левой частями сердца развитие легочной артериальной гипертензии и обращение вправо-влево кровотока происходит после различных периодов болезни. Незанятая кровь из правого желудочка попадает в большой кровоток, что приводит к гипоксии, которая проявляется при центральном цианозе.
Клинический синдром, по-видимому, называется синдромом Эйзенменгера, и его появление зависит от местоположения и тяжести течи между сердечными полостями или крупными сосудами. Из-за необратимых изменений в системе кровообращения прогноз у этих пациентов является серьезным. Дефект межжелудочковой перегородки, дефект межпредсердной перегородки, артериальный проток, полная атриовентрикулярная дефект межпредсердной перегородки, стойких артериальный ствол, ненормальное легочных вен в правое предсердие.
- I27.0 Первичная легочная гипертензия.
- I28.8 Другие уточненные болезни легочных сосудов (вторичная гипертензия).

Симптомы болезни и типы ее течения
Учитывая разнообразие причин, приводящих к развитию гипертензии легочного круга кровообращения, следует помнить, что такая сложная патология проявляется множеством симптомов и признаков. Распознать самое начало заболевания затруднительно, первейшие признаки легочной гипертензии можно заметить только при достижении показателей внутрисусодистого давления вдвое выше нормы.
Портальная гипертензия представляет собой форму легочной гипертензии, которая развивается в ходе хронического заболевания печени, приводящего к развитию портальной гипертензии, независимо от того, сопровождается ли циррозом печени или нет. Причина легочной гипертензии при этом заболевании неизвестна.
Это распространенная причина легочной гипертензии в странах Африки, Азии и Южной Америки. Хроническая гемолитическая анемия, такие как серповидно-клеточная анемия, талассемия, наследственный сфероцитозе, хроническая микроангиопатическая гемолитическая анемия может также, как правило, после многих лет болезни, приводит к развитию легочной артериальной гипертензии.
Симптомы легочной гипертензии на начальных этапах неярко выражены. Сначала появляется одышка, а после происходят сбои в работе органов из-за гипоксии. Ухудшение условий тока крови по сосудам малого круга из-за повышенного давления угнетает кислородообменную функцию легких, что вызывает одышку. Снижение дыхательных функций и одышка появляются на сравнительно ранних этапах болезни. На первых порах одышка провоцируется физическим напряжением (подъем по ступенькам, быстрая ходьба), затем она возникает независимо от нее, а позже становится постоянной.
Стойкая легочная гипертензия новорожденного представляет собой тип артериальной гипертензии легких, при которой физиологическое снижение давления в легочной артерии после рождения не наблюдается. Частота отдельных форм легочной гипертензии трудно определить, потому что в клинической практике частое воздействие на легкие оценивают на основе эхокардиографии, а не катетеризации сердца.
Частота легочной гипертензии у пациентов с левосторонней сердечной недостаточностью и хронической дисфункцией левого желудочка увеличивается с нарушением физических характеристик и прогрессированием первичной болезни. У пациентов с хроническим легочным заболеванием около 25% развивает легочную гипертензию в течение нескольких лет. При прогрессирующей хронической обструктивной болезни легких легочная гипертензия встречается у более чем половины пациентов, а в ходе интерстициального заболевания легких заболеваемость несколько ниже и составляет менее 40%.
У пациентов с гипертензией в легочной системе сосудов со временем появляется постоянный кашель с кровянистой мокротой из-за застойных явлений. Застой крови и повышенное перфузионное давление приводят к пропотеванию жидкой составляющей крови и красных кровяных телец через сосудистую стенку и, в итоге, к усилению выделения мокроты с кровянистыми вкраплениями.
Тромбоэмболическая легочная гипертензия развивается у примерно 4% пациентов после острой легочной эмболии. Пациенты с легочной гипертензией обычно имеют 4-5 пациентов на миллион в общей популяции. Болезнь может затронуть любого человека, независимо от возраста. Семейная история сообщается только в 6-12% случаев.
Идиопатическая легочная артериальная гипертензия встречается у 1-2 особей на миллион в общей популяции в год. Среди заболеваний соединительной ткани наибольший риск развития легочной гипертензии происходит в процессе системного склероза, особенно в ограниченной форме, так называемой. Относительно часто это происходит в ходе системной красной волчанки, смешанной болезни соединительной ткани и ревматоидного артрита. Частота развития Эйзенменгера у пациентов с врожденным пороком сердца зависит от местоположения и тяжести течи.
На ранних этапах болезни появляется цианоз - умеренная или выраженная синюшность кожных покровов в области носогубного треугольника. Длительно протекающая гипертензия приводит к изменению пальцев и ногтей: симптом барабанных палочек и часовых стекол. Причина развития этих признаков: гипоксия. Помимо этого, данные симптомы характерны для обструкции бронхов, что является косвенным указанием на наличие легочной гипертензии.
Считается, что легочная гипертензия развивается у 1-2% пациентов с циррозом и портальной гипертензией и может поражать до 4-5% пациентов с прогрессирующим заболеванием печени, направленным на трансплантацию. Определение диагноза легочной гипертензии происходит часто с задержкой до нескольких месяцев и даже лет, а в некоторых случаях правильный диагноз не фиксируется вообще. Это связано с тем, что первые симптомы легочной гипертензии очень нехарактерны и могут возникать в ряде других, более распространенных состояний.
Одними из важных диагностических признаков являются прослушиваемые стетоскопом изменения сердечного ритма. Аускультативная диагностика поможет выявить усиление второго сердечного тона во втором левом межреберье. Данная локализация соответствует местоположению клапана легочной артерии. В период расслабления сердца (диастолический период) кровь, устремляется через клапанное кольцо легочной артерии, сталкивается с повышенным давлением крови и в этот момент возникает звук, более громкий относительно нормального второго тона.
Один из ведущих признаков развившейся гипертензии - легочное сердце. Легочное сердце представляет собой гипертрофию правого предсердия и желудочка.Для диагностики данной патологии необходимо присутствие следующих признаков:
- Постоянный болевой синдром в проекции сердца. Появляется из-за гипоксии миокарда и проходит после ингаляции кислородом.
- Периодические сердцебиения.
- Слабость, головокружение.
- Расширение левой границы сердца, выявляемое при перкуссии. Возникает за счет смещения увеличенной правой половины сердца.
- Смещение сердечного толчка.
- Изменения сердца, выявляемые при диагностике с помощью эхокардиографии.
- Декомпенсированное легочное сердце характеризуется развитием гепатомегалии (увеличение печени), набуханием вен шеи, положительный симптом Плеша (после надавливания в проекции печени набухают вены шеи).
Первичная легочная гипертензия и вторичный процесс проходят три стадии прогрессирования. Степени легочной гипертензии:
- Преходящая. Соматические проявления и изменения на рентгенограмме отсутствуют. Определяются начальные признаки дыхательной недостаточности.
- Стабильная. Характеризуется одышкой, цианозом, аускультативными признаками, рентгенологическими изменениями границ легочной артерии.
- Стабильная с недостаточностью кровообращения. Цианоз генерализованный, гепатомегалия, расширение венозных стволов шеи, рентгенологические признаки сдвига и увеличения сердечных границ. Электрокардиограмма и эхокардиография покажут признаки увеличения правых отделов сердца, гипоксии, помогут оценить функции желудочков.
Помимо вышеперечисленных разновидностей болезни, в классификации существует отдельная позиция: легочная гипертензия у новорожденных. Код по МКБ-10 - Р29.3. Возникает она из-за особенностей функционирования легких детей. О поражении сосудов у новорожденных детей можно говорить при повышении давления в легочной артерии более 37 мм рт. ст. Причиной появления гипертензии в данном случае становится быстрый подъем давления в сосудах легких сразу после рождения. Неокрепший детский организм не всегда может справиться с этим состоянием, стабилизировать процесс и возникает декомпенсация кровообращения в системе сосудов легких.
Нередко причиной гипертензии становятся ВПС у детей, особенно ВПС с артериовенозным сбросом крови. При ВПС чаще наблюдается приобретенная гипертензия. Каждый второй ВПС вызывает переполнение малого круга кровообращения. Данная патология чрезвычайно опасна для детей, при неоказании помощи прогноз крайне неблагоприятный, синдром гипертензии может закончиться быстрой смертью или инвалидностью. Известно, что у детей с ВПС и повышенным кровотоком в легких после операции может развиться синдром острого подъема давления со смертельным исходом.
Лечение болезни
Лечебные мероприятия при легочной гипертензии направлены на снижение показателей давления в легочной артерии, профилактику тромбообразования, избавление от гипоксии и облегчение работы правых отделов сердца. Назначение препаратов осуществляется врачом с учетом возможной аллергии. Задача пациента соблюдать все рекомендации врача, придерживаться гипокаллорийной диеты. Сколько по времени длится лечение? Без оперативного лечения практически пожизненно.
Наиболее выраженным положительным действием обладают препараты на основе блокаторов кальциевых каналов. По статистике, у каждого второго пациента после продолжительного приема этих средств наблюдается значительное улучшение. Лекарства данной группы назначают в маленьких дозировках, далее постепенно повышая до максимальной ежесуточной дозы 10-15 мг. Сколько принимать и в каком количестве решает врач.При отсутствии положительной реакции после назначения препаратов из группы блокаторов кальциевых каналов назначают простагландины. Действие простагландинов основано на расширении сосудов легких, антиагрегантном действии на тромбоциты и помогает избежать тромбоотложения.
Если парциальное давление кислорода при исследовании крови оказывается менее 59 мм рт. ст., то проводят оксигенотерапию. Таким образом насыщают кровь кислородом, для предупреждения гипоксии.
Для облегчения работы правого предсердия и желудочка существуют рекомендации по назначению мочегонных препаратов в виде таблеток или уколов. С их помощью снижается нагрузка объемом и уменьшаются признаки венозного застоя в системе полых вен.
Для снижения риска тромбообразования применяется антикоагулянтная терапия. Такое лечение необходимо проводить под контролем свертывающей системы крови.
Операции, применяемые при неэффективности консервативного лечения и неблагоприятном прогнозе:
- Баллонная предсердная септостомия. После операции начинается сброс насыщенной кислородом крови внутри сердечной полости, слева направо. Отзывы врачей и пациентов о данном вмешательстве положительные.
- При неблагоприятном прогнозе из-за развития изменений органов грудной клетки существует рекомендация проводить операции по трансплантации сердца и легких. Данный метод эффективен, но опыт таких операций пока мал. После операции существенно улучшается качество жизни больного и то, сколько он может прожить без значительных проблем.
- Операции по исправлению врожденных пороков сердца (ВПС). После операции исключается отрицательное влияние ВПС на кровоток. Прогноз для жизни после таких вмешательств благоприятный.
Лечение легочной гипретензии, назначенное врачом можно дополнять терапией народными средствами. По отзывам, одними из наиболее эффективными народными методами, применяемыми для уменьшения синдрома гипертензии в сосудах малого круга кровообращения, являются целебные настои из ягод красной рябины, травы адониса. Народными средствами растительного происхождения можно лечить только при отсутствии аллергии на них. Наравне с народными используются средства гомеопатии. Гомеопатией рекомендовано пользоваться только на начальных этапах развития болезни при отсутствии аллергии, хотя отзывы о ее эффективности противоречивы.
– угрожающее патологическое состояние, обусловленное стойким повышением кровяного давления в сосудистом русле легочной артерии. Нарастание легочной гипертензии носит постепенный, прогрессирующий характер и в конечном итоге вызывает развитие правожелудочковой сердечной недостаточности, приводящей к гибели пациента. Наиболее часто легочная гипертензия встречается у молодых женщин 30-40 лет, которые страдают этим заболеванием в 4 раза чаще мужчин. Малосимптомное течение компенсированной легочной гипертензии приводит к тому, что она нередко диагностируется лишь в тяжелых стадиях, когда у пациентов возникают нарушения сердечного ритма, гипертонические кризы, кровохарканье, приступы отека легких. В лечении легочной гипертензии применяют вазодилататоры, дезагреганты, антикоагулянты, кислородные ингаляции, мочегонные средства.
Классификация легочной гипертензии
Для определения тяжести легочной гипертензии выделяют 4 класса пациентов с недостаточностью сердечно-легочного кровообращения.
- I класс – пациенты с легочной гипертензией без нарушения физической активности. Обычные нагрузки не вызывают появления головокружения , одышки, болей в грудной клетке, слабости.
- II класс – пациенты с легочной гипертензией, вызывающей незначительное нарушение физической активности. Состояние покоя не вызывает дискомфорта, однако, привычная физическая нагрузка сопровождается головокружением, одышкой, болями в грудной клетке, слабостью.
- III класс – пациенты с легочной гипертензией, вызывающей значительное нарушение физической активности. Незначительная физическая нагрузка сопровождается появлением головокружения, одышки, болей в грудной клетке, слабости.
- IV класс – пациенты с легочной гипертензией, сопровождающейся выраженными головокружением, одышкой, болями в грудной клетке, слабостью при минимальной нагрузке и даже в состоянии покоя.
Симптомы и осложнения легочной гипертензии
В стадии компенсации легочная гипертензия может протекать бессимптомно, поэтому часто заболевание диагностируется в тяжелых формах. Начальные проявления легочной гипертензии отмечаются при повышении давления в системе легочной артерии в 2 и более раза по сравнению с физиологической нормой.
С развитием легочной гипертензии появляются необъяснимая одышка, похудание, утомляемость при физической активности, сердцебиение , кашель, охриплость голоса. Относительно рано в клинике легочной гипертензии могут наблюдаться головокружение и обморочные состояния вследствие нарушения сердечного ритма или развития острой гипоксии мозга. Более поздними проявлениями легочной гипертензии служат кровохарканье, загрудинная боль, отеки голеней и стоп, боли в области печени.
Малоспецифичность симптомов легочной гипертензии не позволяет поставить диагноз на основании субъективных жалоб.
Наиболее частым осложнением легочной гипертензии служит правожелудочковая сердечная недостаточность, сопровождающаяся нарушением ритма – мерцательной аритмией . В тяжелых стадиях легочной гипертензии развиваются тромбозы артериол легких.
При легочной гипертензии в сосудистом русле легочной артерии могут возникать гипертонические кризы , проявляющиеся приступами отека легких : резким нарастанием удушья (чаще в ночное время), сильным кашлем с мокротой, кровохарканьем, выраженным общим цианозом, психомоторным возбуждением, набуханием и пульсацией шейных вен. Криз заканчивается выделением большого объема мочи светлого цвета и низкой плотности, непроизвольной дефекацией.
Диагностика легочной гипертензии
Обычно пациенты, не знающие о своем заболевании, обращаются к врачу с жалобами на одышку. При осмотре пациента выявляется цианоз, а при длительном течении легочной гипертензии – деформация дистальных фаланг пальцев в форме «барабанных палочек», а ногтей - в виде «часовых стеклышек». При аускультации сердца определяется акцент II тона и его расщепление в проекции легочной артерии, при перкуссии - расширение границ легочной артерии.
Диагностика легочной гипертензии требует совместного участия кардиолога и пульмонолога . Для распознания легочной гипертензии необходимо проведение целого диагностического комплекса, включающего:
- ЭКГ - для выявления гипертрофии правых отделов сердца.
- Эхокардиографию – для осмотра сосудов и полостей сердца, определения скорости кровотока в системе легочной артерии.
- Компьютерную томографию – послойные снимки органов грудной клетки показывают увеличенные легочные артерии, а также сопутствующие легочной гипертензии заболевания сердца и легких.
- Рентгенографию легких - определяет выбухание главного ствола легочной артерии, расширение ее главных ветвей и сужение более мелких сосудов, позволяет косвенно подтвердить наличие легочной гипертензии при выявлении других заболеваний легких и сердца.
- Катетеризацию легочной артерии и правых отделов сердца – проводится с целью определения кровяного давления в легочной артерии. Является самым достоверным методом диагностики легочной гипертензии. Через прокол в яремной вене зонд подводится к правым отделам сердца и с помощью монитора давления на зонде определяется кровяное давление в правом желудочке и легочных артериях. Катетеризация сердца является малоинвазивной методикой, практически не сопряженной с риском осложнений.
- Ангиопульмонографию – рентгенконтрастное исследование сосудов легких с целью определения сосудистого рисунка в системе легочной артерии и сосудистого кровотока. Проводится в условиях специально оснащенной рентгеноперационной с соблюдением мер предосторожности, т. к. введение контрастного вещества может спровоцировать легочно-гипертонический криз.
Лечение легочной гипертензии
Основными целями в лечении легочной гипертензии являются: устранение ее причины, понижение кровяного давления в легочной артерии и предотвращение тромбообразования в легочных сосудах. В комплекс лечения пациентов с легочной гипертензией входит:
- Прием вазодилатирующих средств, расслабляющих гладкомышечный слой сосудов (празозин, гидралазин, нифедипин). Вазодилататоры эффективны на ранних стадиях развития легочной гипертензии до возникновения выраженных изменений артериол, их окклюзий и облитераций. В этой связи важное значение приобретает ранняя диагностика заболевания и установление этиологии легочной гипертензии.
- Прием дезагрегантов и антикоагулянтов непрямого действия, снижающих вязкость крови (ацетил-салициловой кислоты, дипиридамола и др.). При выраженном сгущении крови прибегают к кровопусканию. Оптимальным у пациентов с легочной гипертензий считается уровень гемоглобина крови до 170 г/л.
- Ингаляции кислорода как симптоматическую терапию при выраженной одышке и гипоксии.
- Прием мочегонных препаратов при легочной гипертензии, осложненной правожелудочковой недостаточностью.
- Трансплантация сердца и легких в крайне тяжелых случаях легочной гипертензии. Опыт подобных операций пока невелик, но свидетельствует об эффективности данной методики.
Прогноз и профилактика легочной гипертензии
Дальнейший прогноз при уже развившейся легочной гипертензии зависит от ее первопричины и уровня кровяного давления в легочной артерии. При хорошем отклике на проводимую терапию прогноз более благоприятен. Чем выше и стабильнее уровень давления в системе легочной артерии, тем хуже прогноз. При выраженных явлениях декомпенсации и уровне давления в легочной артерии более 50 мм рт.ст. значительная часть пациентов погибает в течение ближайших 5 лет. Прогностически крайне неблагоприятна первичная легочная гипертензия.
Профилактические мероприятия направлены на раннее выявление и активное лечение патологий, приводящих к легочной гипертензии.
Признаки легочной гипертензии на узи сердца - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Легочная гипертензия — патология, при которой в сосудистом русле артерии наблюдается стойкое повышение кровяного давления. Это заболевание считается прогрессирующим, а в итоге приводит к смерти человека. Симптомы легочной гипертензии проявляют себя в зависимости от степени выраженности заболевания. Очень важно вовремя его выявить и начать своевременное лечение.
- Причины
- Классификация
- Первичная легочная гипертензия
- Вторичная гипертензия
- Симптомы
- Диагностика
- Лечение
- Последствия
- Профилактика
Такой недуг иногда встречается у детей. При легочной гипертензии у новорожденных отсутствует возможность легочного кровообращения поддерживать или снижать уже пониженное сосудистое сопротивление легких при рождении. Обычно такое состояние наблюдается у переношенных или недоношенных малышей.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Причины
Причин и факторов риска, приводящих к заболеванию, достаточно много. Основными недугами, на фоне которых развивается синдром, являются болезни легких. Чаще всего ими являются бронхолегочные заболевания, при которых нарушается структура легочной ткани и происходит альвеолярная гипоксия. Кроме того, недуг может развиться на фоне других заболеваний легочной системы:
- Бронхоэктазы. Основным признаком этого заболевания принято считать образование полостей в нижней части легких и нагноение.
- Обструктивный хронический бронхит. В этом случае постепенно изменяется ткань легких, и закрываются воздухопроводящие пути.
- Фиброз ткани легких. Это состояние характеризуется изменением легочной ткани, когда соединительная ткань замещает нормальные клетки.
Нормальное легкое и с бронхоэктазами
Причины легочной гипертензии могут крыться и в заболеваниях сердца. Среди них значение придается врожденным порокам, таким, как открытый боталлов проток, дефекты перегородок и открытое овальное окно. Предпосылкой могут служить болезни, при которых нарушаются функциональные возможности мышцы сердца, способствующие кровяному застою в малом круге обращения крови. К таким недугам относится кардиомиопатия, ИБС и гипертония.
Можно выделить несколько путей, по которым развивается легочная артериальная гипертензия:
- Альвеолярная гипоксия является основной причиной развития болезни. При ней альвеолы получают недостаточное количество кислорода. Такое наблюдается при неравномерности легочной вентиляции, которая постепенно нарастает. Если в ткани легких поступает сниженное количество кислорода, сосуды кровеносного русла легочной системы сужаются.
- Изменение структуры ткани легких, когда разрастается соединительная ткань.
- Повышение количества эритроцитов. Такое состояние обусловлено постоянной гипоксией и тахикардией. Микротромбы появляются в результате спазма сосудов и повышенной слипаемости кровяных клеток. Они закупоривают просвет легочных сосудов.
Первичная легочная гипертензия у детей развивается по непонятным причинам. Диагностика детей показала, что основой заболевания является нейрогуморальная нестабильность, наследственная предрасположенность, патология системы гомеостаза и поражение сосудов малого круга кровообращения аутоиммунного характера.
Развитию легочной гипертензии могут способствовать еще некоторые факторы. Это может быть прием некоторых лекарственных препаратов, которые воздействуют на легочную ткань: антидепрессанты, кокаин, амфетамины, анорексигены. Токсины также могут повлиять на развитие заболевания. К ним относятся яды биологического происхождения. Есть определенные демографические и медицинские факторы, способные привести к возникновению гипертензии. К ним относится беременность, женский пол, гипертония. Цирроз печени, ВИЧ-инфекции, болезни крови, гипертиреоз, наследственные недуги, портальная гипертензия и другие редкие заболевания могут помочь развиться легочной гипертензии. Влияние может оказать сдавление легочных сосудов опухолью, последствиями ожирения и грудной деформированной клеткой, а также подъем в высокогорье.
Классификация
Есть две важные формы заболевания, первичная и вторичная.
Первичная легочная гипертензия
При этой форме наблюдается стойкое повышение давления в артерии, однако, не на фоне заболеваний сердечно-сосудистой и дыхательной систем. Нет торако-диафрагмальной патологии. Такой тип заболевания считается наследственным. Обычно он передается по аутосомно-рецессивному типу. Иногда развитие происходит по доминантному типу.
Предпосылкой развития этой формы может служить сильная агрегационная тромбоцитарная активность. Это приводит к тому, что большое количество мелких сосудов, находящихся в кровеносной легочной системе, закупориваются тромбами. Из-за этого происходит резкое увеличение в системе внутрисосудистого давления, которое действует на стенки артерии легких. Для того чтобы справиться с этим и протолкнуть нужное количество крови дальше, мышечная часть артериальной стенки увеличивается. Так развивается ее компенсаторная гипертрофия.
Первичная гипертензия может развиваться на фоне концентрического фиброза легочной артерии. Это приводит к сужению ее просвета и повышению давления потока крови. В результате этого, а также из-за невозможности поддерживания здоровыми легочными сосудами продвижения крови с высоким давлением или неспособности измененных сосудов поддерживать продвижение крови с нормальным давлением, развивается компенсаторный механизм. Он основан на возникновении обходных путей, в качестве которых служат открытые артериовенозные шунты. Организм пытается понизить уровень высокого давления за счет передачи крови по ним. Однако мышечная стенка и у артериол слабая, поэтому шунты быстро выходят их строя. Так образуются участки, тоже повышающие значение давления. Шунты нарушают правильный кровяной отток, что приводит к нарушению процессов оксигенации крови и кислородного снабжения тканей. Несмотря на знание всех этих факторов, первичная легочная гипертензия еще плохо изучена.
Вторичная гипертензия
Течение этого типа заболевания немного другой. Он вызывается многими заболеваниями – гипоксическими состояниями, врожденными сердечными пороками и так далее. Кардиологические заболевания, которые способствуют развитию вторичной формы:
- Болезни, которые вызывают недостаточность функции ЛЖ. К недугам, которые являются первопричиной гипертензии и сопровождают заболевания этой группы, относятся: ишемическое поражение миокарда, пороки клапана аорты, миокардические и кардиомиопатические повреждения ЛЖ.
- Болезни, приводящие к повышению давления в камере левого предсердия: аномалии развития, опухолевое поражение предсердия и митральный стеноз.
Развитие легочной гипертензии можно разделить на два звена:
- Функциональные механизмы. Их развитие обязано нарушению нормальных и или образованию новых функциональных патологических особенностей. Медикаментозная терапия направлена именно на их коррекцию и устранение. К функциональным звеньям относят увеличение объема крови в минуту, увеличение вязкости крови, патологический рефлекс Савицкого, влияние частых инфекций бронхолегочного характера и воздействие биологически активных элементов на артерию.
- Анатомические механизмы. Их возникновению предшествуют определенные анатомические дефекты в артерии легких или системе легочного кровообращения. Медикаментозная терапия в этом случае не приносит практически никакой пользы. Некоторые дефекты можно устранить хирургическим вмешательством.
В зависимости от тяжести гипертензии, выделяют четыре степени.
- Легочная гипертензия 1 степени. Эта форма протекает без нарушения активности физического плана. Обычные нагрузки не приводят к появлению одышки, головокружения, слабости или грудной боли.
- 2 степень. Заболевание вызывает незначительное нарушение активности. Привычная нагрузка сопровождается одышкой, слабостью, грудной болью и головокружением. В состоянии покоя таким симптомов нет.
- 3 степень характеризуется значительным нарушением физической активности. Небольшая физическая нагрузка вызывает одышку и другие вышеперечисленные симптомы.
- 4 степень сопровождается упомянутыми признаками при малейшей нагрузке и в состоянии покоя.
Выделяются еще две формы заболевания:
- Хроническая тромбоэмболическая гипертензия. Он развивается быстро в результате тромбоэмболии ствола и крупных ветвей артерии. Характерными чертами является острое начало, бурное прогрессирование, развитие недостаточности ПЖ, гипоксия, падения артериального давления.
- Легочная гипертензия, возникшая из-за неясных механизмов. Предполагаемыми причинами могут быть саркоидоз, опухоли и фиброзирующий медиастенит.
В зависимости от давления выделяется три еще три вида заболевания:
- Легкая форма, когда давление от 25 до 36 мм рт.ст.;
- Умеренная легочная гипертензия, давление от 35 до 45 мм рт.ст.;
- Тяжелая форма с давление больше 45 мм рт.ст.
Симптомы
Заболевание может протекать без симптомов в стадии компенсации. В связи с этим его чаще всего обнаруживают, когда начала развиваться тяжелая форма. Начальные проявления отмечаются в том случае, когда давление в системе артерии легких повышено в два или более раза по сравнению с нормой. С развитием заболевания появляются такие симптомы, как похудение, одышка, утомляемость, охриплость голоса, кашель и сердцебиение. Объяснить их человек не может. На раннем этапе заболевания могут появиться обморочные состояния из-за острой мозговой гипоксии и нарушения ритма сердца, а также головокружения.
Так как признаки легочной гипертензии малоспецифичные, сложно поставить точный диагноз на основании жалоб субъективного характера. Поэтому очень важно проводить тщательную диагностику и обращать внимание на все симптомы, хоть как-то указывающие на проблемы с легочной артерией или другими системами в организме, сбой в которых может привести к развитию гипертензии.
Диагностика
Так как заболевание вторичного характера – это осложнение других болезней, во время диагностики важно выявить основной недуг. Это возможно благодаря следующим мерам:
- Исследование анамнеза болезни. Это включает в себя сбор информации о том, когда появилась одышка, грудная боль и другие симптомы, с чем сам пациент связывает такие состояния, и как проводилось их лечение.
- Анализ образа жизни. Это информация о вредных привычках пациента, похожих заболеваниях у родственников, условиях работы и проживания, наличии врожденных патологических состояний и перенесенных операциях.
- Визуальный осмотр пациента. Врач должен обратить внимание на наличие таких внешних признаков, как посинение кожи, изменение формы пальцев, увеличение печени, отеки нижних конечностей, пульсация вен шеи. Также проводится выслушивание легких и сердца фонендоскопом.
- ЭКГ. Позволяет увидеть признаки увеличения правых сердечных отделов.
- Рентген органов груди помогает выявить увеличение размеров сердца.
- УЗИ сердца. Помогает оценить размеры сердца и косвенным путем определить давление в артерии легких.
- Катетеризация артерии. С помощью этого метода можно определить давление в ней.
Такие данные помогут определить, первичная легочная гипертензия у человека или вторичная, тактику лечения и дать прогноз. Для того чтобы установить класс и тип заболевания, а также оценить переносимость физической нагрузки, проводится спирометрия, КТ грудной клетки, оценка диффузной легочной способности, УЗИ брюшной полости, анализ крови и так далее.
Лечение
Лечение легочной гипертензии основано на нескольких методах.
- Немедикаментозное лечение. Оно включает в себя употребление жидкости в количестве не более 1,5 литра в день, а также уменьшение количества употребляемой поваренной соли. Эффективна кислородотерапия, так как она помогает устранить ацидоз и восстановить функции нервной центральной системы. Пациентам важно избегать ситуаций, которые вызывают одышку и другие симптомы, поэтому хорошей рекомендацией служит исключение нагрузок физического характера.
- Медикаментозная терапия: диуретики, антагонисты кальция, нитраты, ингибиторы АПФ, антиагреганты, антибиотики, простогландины и так далее.
- Хирургическое лечение легочной гипертензии: тромбэндарэктомия, предсердная септостомия.
- Народные методы. Народное лечение можно использовать только по рекомендации врача.
Последствия
Частым осложнением заболевания является сердечная недостаточность ПЖ. Она сопровождается нарушением ритма сердца, которое проявляется мерцательной аритмией. Для тяжелых стадий гипертензии характерно развитие тромбозов артериол легких. Кроме того, в русле сосудов могут развиться гипертонические кризы, которые проявляются приступами легочного отека. Самое опасное осложнение гипертензии – летальный исход, который обычно происходит по причине развития тромбоэмболии артерии или сердечно-легочной недостаточности.
В тяжелой стадии болезни возможен тромбоз артериол легких
Для того чтобы избежать таких осложнений, необходимо как можно раньше начать лечение заболевания. Поэтому при первых признаках нужно спешить к врачу и проходить полное обследование. В процессе лечения нужно придерживаться рекомендаций врача.
Профилактика
Предотвратить это страшное заболевание можно с помощью некоторых мер, которые направлены на улучшение качества жизни. Необходимо отказаться от вредных привычек и избегать психоэмоциональных нагрузок. Любые заболевания нужно лечить своевременно, особенно те, которые могут привести к развитию легочной гипертензии.
В меру заботясь о себе, можно избежать многих болезней, которые сокращают продолжительность жизни. Давайте помнить, что наше здоровье часто зависит от нас самих!
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
На фоне многих заболеваний, таких как ишемическая болезнь, порок сердца, бронхит, аутоиммунные патологии, может возникнуть и развиться легочная гипертензия. Отклонение давления в легочной артерии от нормы свидетельствует о проблемах не только в легких, но и в общем состоянии сердечно-сосудистой системы. Чтобы уберечь себя от опасных последствий, важно понять, как возникает и развивается это заболевание, как выявить и лечить его.
Что такое легочная гипертензия (повышенное давление в легочной артерии)
Легочной гипертензией именуют комплекс различных патологий, которые объединяет единый симптом – высокое давление в артерии легких, что провоцирует повышенную нагрузку в правом желудочке. Сосудистая система постепенно засоряется, уменьшается просвет между стенками. Все это провоцирует нарушение корректной работы сердца.
Сопровождается заболевание целым комплексом симптомов:
- повышенная утомляемость;
- одышка, чувство нехватки воздуха;
- головокружение;
- болевые ощущения, сдавливание в области груди.
Легочная гипертония считается серьезным, угрожающим жизни заболеванием
Помимо ощутимого дискомфорта, это заболевание способно стать причиной серьезных нарушений в функционировании организма, когда не обойтись без хирургического вмешательства.
Каким должно быть нормальное давление в легочной артерии?
Исследование и фиксирование показателей давления в сосудах легких помогает понять, в каком состоянии находится сердечно-сосудистая система в целом. Это также помогает диагностировать многие заболевания на ранних этапах.
Для взрослого человека показатели следующие:
- систолическое давление (верхнее) – 23–26 мм рт. ст.;
- нижнее АД – 7–9 мм рт. ст.;
- среднее АД – 12–15 мм рт. ст.
ВОЗ предусматривает нормальным граничным показателем для верхнего артериального давления – 30 мм рт. ст, для нижнего – максимальным показателем является 15 мм рт. ст. Если же показатели превышают 36 мм рт. ст., то это является причиной для диагностики легочной гипертензии.
Что такое ДЗЛА?
Измеряют данные показатели при помощи катетера с раздувающимся баллоном
Давление заклинивания легочной артерии (ДЗЛА) – важный параметр, с помощью него определяется гидростатическое давление в сосудах, что, в свою очередь, показывает, какова вероятность появления отека легких.
Замер ДЗЛА происходит при помощи катетера с баллончиком, направленного в сосуд легкого (правого либо левого). Когда конец катетера достигает одной из малых ветвей артерии (баллон раздувают), он временно перекрывает поток крови к ней. Застойный столбик крови, образующийся между концом катетера и частями капиллярной системы, продолжает действие катетера, а показатели давления, которые фиксируются через катетер, полностью отражают давление в правом либо левом предсердии.
ДЗЛА используют также для замера преднагрузки желудочков и диастолического давления левого желудочка.
Механизм регулировки
В стенках сосудов находится огромное число рецепторов. Они отвечают за регулировку состояния гипертензии. Симпатическая система и ответвление блуждающего нерва отвечают за изменение просвета в сосудах. Находя большие артерии и разветвленные системы сосудов, можно определить участки с большим количеством рецепторов.
Местное кровообращение в легочных тканях может повышаться под воздействием раздражения в блуждающем нерве нервных окончаний. Если же происходит раздражение симпатического нерва, стоит ожидать противоположного эффекта, при котором сосуды будут постепенно сужаться, повышая сопротивление перед потоком крови. Когда давление в легочных артериях находится в пределах нормы, нервы тоже будут в балансе.
Развивается патология постепенно
Причины возникновения гипертензии. Что мешает поддерживать стабильный показатель давления в легочных сосудах
Существует много различных факторов, способных спровоцировать ЛГ. По своей природе она бывает двух видов:
- Первичная. Такой тип ЛГ возникает, как отдельное заболевание. Такой диагноз ставят в случаях, когда невозможно выявить первопричину ее возникновения.
- Вторичная гипертензия. Более распространенный тип, возникающий как следствие различных нарушений.
Среди основных причин возникновения и развития ЛГ можно выделить следующие:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- Различные сердечные заболевания (пороки сердца, ишемические болезни, воспаления в миокарде и прочее).
- Болезни легких (бронхиальная астма, туберкулез).
- Аутоиммунные заболевания (ревматоидный артрит, красная волчанка, склеродермия).
- Действие некоторых групп лечебных препаратов.
Помимо этого, есть ряд факторов, определяющих склонность к легочной гипертензии:
- нарушение обменных процессов в организме;
Причины развития ЛГ до сих пор окончательно не определены
- наследственность;
- табакокурение;
- онкозаболевания;
- ожирение;
- частое длительное пребывание в горах.
Какие первопричины отклонения от нормы давления в легочной артерии?
Выше уже упоминалось, когда нет видимого заболевания, которому сопутствует гипертензия, речь идет о первичной, идеопатической гипертензии. До сих пор нет однозначного мнения врачей о причинах ее возникновения. Многие считаю, что искать ответ нужно на генном уровне. Выделяют также отдельные факторы, которые могут провоцировать развитие недуга. Это применение средств против ожирения, гормональных контрацептивов, наркотических веществ, курение.
Симптоматика отклонения давления в легочной артерии от нормы
При повышенном давлении ЛА могут проявляться следующие клинические симптомы гипертензии:
- Одышка. Это первый симптом, который начинает мучить больных. Изначально они отмечают проявления нехватки воздуха при физических нагрузках, а после и в состоянии покоя.
Симптомы возникают тогда, когда уже имеется гипертрофия сосудистых стенок
- Повышенная утомляемость, которая сопровождается слабостью, хандрой, апатией.
- Потеря сознания. Появляются по причине кислородного голодания головного мозга.
- Постоянные боли в сердце и околосердечной области. Причиной этому есть коронарная недостаточность из-за гипертрофии правого желудочка.
- Кровохарканье. Частый признак, возникающий из-за длительного повышенного давления в сосудах легкого.
- Отечности, особенно в области ног.
- Хриплость и изменение тембра голоса.
- Дискомфорт в кишечнике вследствие застойных явлений.
В сложных случаях возможен гипертонический криз, как следствие неконтролируемого повышения артериального давления.
Диагностика. Определение давления в легочной артерии по УЗИ, ЭКГ и других методиках
Если больного беспокоит один или несколько вышеперечисленных симптомов, то это повод для тщательной диагностики в условиях лечебного заведения.
На данный момент существуют разные методы обследования, которые позволяют подтвердить или опровергнуть диагноз гипертония легочная
Среди основных методов выявления гипертензии легочной артерии можно выделить:
- Первичный осмотр у доктора, с фиксированием основных жизненных показателей.
- Электрокардиограмма. Мониторинг позволяет определить наличие изменений в правом желудочке и предсердии.
- Эхокардиография (изучение давления в легочной артерии по УЗИ). Дает возможность определить, с какой скоростью движется поток крови и есть ли изменения в сосудах.
- Катетеризация, позволяющая замерить уровень АД в сосудах.
- Анализ крови.
Что сделать, чтобы привести в норму давление в легочной артерии
Если была выявлена ЛГ, важно незамедлительно приступить к ее лечению, поскольку на запущенных стадиях может понадобиться оперативное вмешательство, вплоть до пересадки легких.
Общий план лечения заболевания включает в себя такие этапы:
- Выявление и устранение основной причины заболевания (если речь идет именно о вторичной гипертензии).
- Снижение и постоянный контроль над давлением в легких.
- Профилактика образования тромбов в сосудах.
В процессе лечения активно применяются препараты, имеющие сосудорасширяющее, спазмолитическое, мочегонное действие.
При повышенной вязкости крови возможно назначение процедур для ее разжижения.
Помимо этого, необходимо пересмотреть свой рацион и режим физической активности.
Заключение
Важно помнить, что своевременно выявив и распознав легочную гипертензию, начав правильное и разноплановое лечение, можно свести к минимуму неприятные симптомы и продолжать жить полноценной жизнью. Если вы заметили у себя или своих близких тревожные симптомы – непременно обращайтесь к доктору и не занимайтесь самолечением.
Что может стать причиной гипертонической болезни человека?
Может ли повышаться давление при климаксе?
Что такое гипертоническое сердце?
Симптомы и лечение почечного давления таблетками и народными средствами
Какие симптомы и признаки гипертонии у женщин и мужчин?
Можно ли заниматься спортом при гипертонии?
Какие бывают степени гипертонической болезни и чем они опасны?
Почему при давлении идёт кровь из носа?
Дилатация камер сердца, аорты — предпосылки, симптомы, диагностика, лечение
Содержание:
- Виды патологии
- Расширение левого предсердия (ЛП)
- Расширение левого желудочка (ЛЖ)
- Расширение правого предсердия (ПП)
- Причины расширения правого желудочка (ПЖ)
- Диагностика сердечной дилатации
- Дилатация аорты
- Основы профилактики
Расширение полостей различных органов в теле человека называют термином дилатация. Это расширение может быть как физиологическим, так и патологическим. Четырехкамерное сердце человека, состоящее из 2 предсердий и 2 желудочков, также является полостным органом. В результате последовательного сокращения миокарда кровь продвигается по малому и большому кругам кровообращения. Из-за самых различных патологических процессов может расширяться одна из камер сердца. Однако при некоторых заболеваниях происходит дилатация обоих предсердий и обоих желудочков.
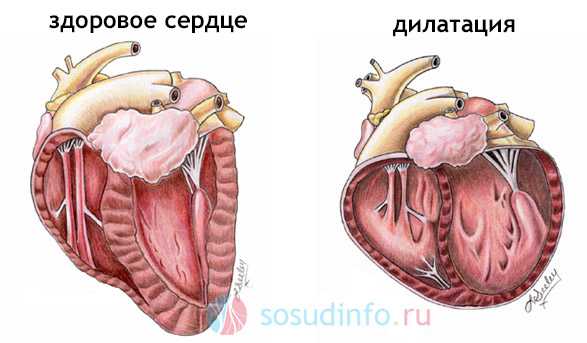
Виды патологии
- Тоногенная дилатация. Эта разновидность расширения развивается вследствие повышенного давления в камерах сердца в результате избыточного кровенаполнения. Мышечная стенка остается некоторое время в норме.
- Миогенная дилатация появляется при различных изменениях сердечной мышцы. При этом снижается сократительная способность миокарда.
Расширение левого предсердия (ЛП)
Особенность работы левого предсердия состоит в перекачке насыщенной кислородом крови в левый желудочек. Далее кровь направляется в аорту и разносится по всему телу. Между предсердием и желудочком имеется своеобразная створка – клапан. Дилатация левого предсердия может быть следствием патологического изменения (сужения) клапана. Кровь с трудом проталкивается через узкое отверстие. При этом кроме легочной крови, в левое предсердие поступает обратным ходом кровь из левого желудочка. Из-за перегрузки стенки его растягиваются.
Другой причиной дилатации предсердия может быть мерцательная аритмия (фибрилляция или трепетание предсердий).
Своей собственной симптоматики у дилатации левого предсердия нет, поскольку это состояние не является самостоятельным заболеванием. Больной может ощущать признаки аритмии, стеноза клапана или его недостаточности. Среди таких симптомов: одышка, сильная бледность кожи, цианоз.
Бывает, что человек никогда не имел проблем с сердцем или легкими, не испытывал недомоганий по этому поводу, а диагноз узнавал только после УЗИ-исследования. Подобные случаи требую дополнительного обследования пациента с целью поиска причины (алкоголизм, заболевания щитовидной железы, сахарный диабет). Больной находится на учете у кардиолога, который ведет наблюдение за изменением размеров полости сердца.
Мерцательная аритмия может быть как причиной дилатации левого предсердия, так и следствием. Наличие у пациента обоих диагнозов определяет тактику врачебного вмешательства: нет смысла проводить коррекцию сердечного ритма, если камера сердца расширена.
Одна из причин дилатации ЛП – кардиомиопатия. Это болезнь проявляется дистрофией мышечной стенки и ее растяжением. Пусковым механизмом к этому может стать алкоголизм, инфекции, нейромышечные и аутоиммунные патологии. Не всегда удается найти причины, однако даже незначительная дилатация может привести к неблагоприятным последствиям: тромбоэмболии, сердечной недостаточности, острому нарушению ритма.
Важно! Независимо от причин расширения левого предсердия, необходимо пройти полное диагностическое обследование у кардиолога и начать назначенное лечение.
Расширение левого желудочка (ЛЖ)
К основным причинам развития дилатации левого желудочка относятся:
- Перегрузка желудочка избытком крови. Из левого предсердия кровь выталкивается в левый желудочек и далее в аорту – самый крупный артериальный сосуд организма. Таким образом, эта камера является своеобразным насосом, перекачивающим кровь по большому кругу кровообращения. При стенозе аорты или сужении аортального клапана желудочек с трудом проталкивает кровь и расширяется от перегрузки.
- Патология мышечной стенки самого желудочка, в результате чего она истончается и растягивается.
- Миокардит (воспалительное заболевание сердечной мышцы), артериальная гипертензия, ИБС (ишемическая болезнь сердца). Все эти напасти истончают мышечную стенку левого желудочка, делают ее дряблой и приводят к растяжению.
Однако иногда заболевание начинается без всякой причины. При таком развитии его называют дилатационной кардиомиопатией. Этот диагноз ставится после исключения всех возможных причин дилатации.
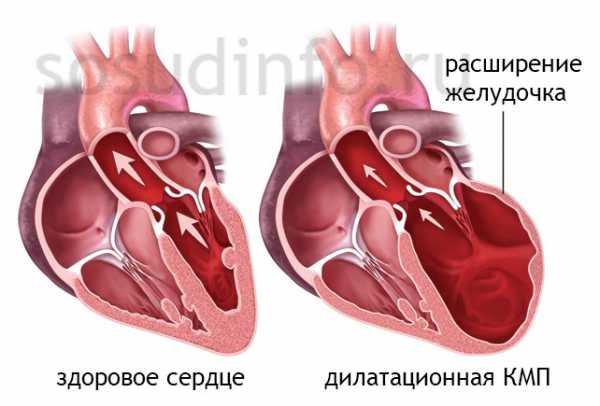
Как лечить?
Как и в случае лечения дилатации предсердий, расширение левого желудочка исцеляют устранением причин, его вызвавших: ИБС, порока, гипертонии. Иногда в сердечной мышце могут произойти необратимые склеротические или рубцовые изменения, лечение в этом случае направлено на замедление развития заболевания.
В основе лечения умеренной дилатации может лежать метаболическая терапия, воздействующая на процессы обмена в клетках и тканях, однако тяжелые случаи все же требуют более серьезного подхода.
Опасность расширения ЛЖ могут исходить от:
- Сердечной недостаточности;
- Аритмии;
- Митральной недостаточности.
Не все формы дилатации ЛЖ поддаются окончательному исцелению, но своевременное выявление проблемы и правильное лечение останавливает развитие патологии и удлиняет жизнь пациента.
Расширение правого предсердия (ПП)
Если человек страдает бронхолегочными заболеваниями, бронхи его могут спазмироваться. Повышается давление в сосудах малого круга кровообращения, и компенсаторно расширяется правое предсердие. Среди иных причин: инфекционные поражения миокарда, легочная гипертензия, нарушения в легочных кровеносных сосудах, патологические изменения сердечной мышцы.
Пороки сердца (врожденные и приобретенные) могут стать причиной повышения количества крови в предсердии и, следовательно, дилатации.
Чтобы избавить больного от патологии, необходимо купировать причины, ее вызвавшие. Борьба с дилатацией сводится к борьбе с основным заболеванием, которое к ней привело. Если болезнь будет прогрессировать, сердечная мышца также пострадает. Разовьется дилатационная гипертрофия, а в итоге – сердечная недостаточность.
Одним из способов коррекции расширенного правого предсердия является оперативное вмешательство. Однако без лечения основного заболевания положительного эффекта от операции ждать не приходится. При тяжелой сердечной недостаточности, сопровождающей дилатацию, рекомендуется операция по трансплантации сердца.
Причины расширения правого желудочка (ПЖ)
- Одна из причин – клапанная недостаточность. Это может быть следствием ревматизма, бактериального эндокардита, легочной гипертензии. В результате правый желудочек перегружается.
- У некоторых пациентов с рождения отсутствует перикард. Этот признак также может сопровождаться растяжением мышечной стенки. Из-за дефекта межпредсердной перегородки расширяется легочная артерия. Повышенное давление в этом сосуде свидетельствует об увеличении давления в камере. В итоге – растяжение мышечных стенок ПЖ.
- Такая патология, как легочное сердце, также приводит к ПЖ-недостаточности и дилатации. Первопричиной болезни являются обструктивные бронхолегочные заболевания и нарастающая в результате их гипоксия.
- Расширение ПЖ находится в прямой зависимости от легочной гипертензии.
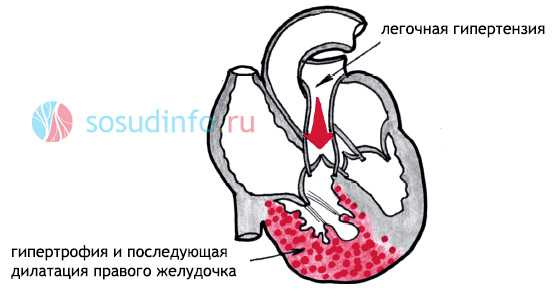
- Давление в легочной артерии может повышаться из-за врожденных пороков сердца, при этом развивается патология правого желудочка иной этиологии. Гипертрофия желудочка в таком случае может быть сильной, однако она не приводит к ПЖ-недостаточности.
- Одной из причин изолированной дилатации правого желудочка является аритмогенная дисплазия. Этиология этого заболевания точно не выявлена, оно является врожденным и не сопровождается легочной гипертензией, гипертрофией или недостаточностью ПЖ. При этом заболевании мышечный слой ПЖ очень тонкий. Чаще отмечается у пациентов мужского пола.
Диагностика сердечной дилатации
- Диагностика любого заболевания начинается с анализа жалоб пациента. Что касается дилатации миокарда, жалобы пациента на слабость, отеки, одышку могут указывать на запущенную форму заболевания, когда развивается сердечная недостаточность. Умеренная дилатация человеком не ощущается.
- Одним из методов диагностики является УЗИ сердца. При этом способе выявляются не только расширенные отделы сердца, но и некоторые причины этих изменений: например, незамеченный пациентом инфаркт. В результате исследования измеряется диаметр ЛЖ, который в норме не должен быть больше 56 мм. Хотя бывают вполне физиологичные отклонения: например, у высокого спортсмена размеры желудочка несколько увеличены, а у маленькой женщины, наоборот, уменьшены. Кстати, для такой женщины диаметр 56 мм может считаться дилатацией. Эхокардиография считается самым информативным методом. Эхопризнаки дилатации позволяют выявить размеры отделов сердца, определить сократимость, клапанную недостаточность, тромбы в камерах сердца, гипокинезию сердечной мышцы даже при незначительной дилатации.
- Некоторые изменения в сердце позволяет определить ЭКГ. Тем не менее, для диагностики дилатации любой сердечной камеры этот метод недостаточно информативен.
- Чтобы дифференцировать дилатационную кардиомиопатию с ИБС, проводят сцинтиграфию.
Дилатация аорты
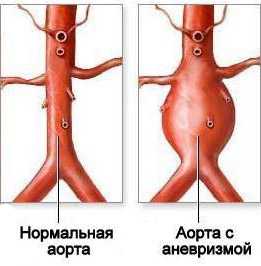 Аорта – крупнейший сосуд организма, в который поступает кровь, обогащенная кислородом, из ЛЖ. Опасным состоянием является расширение (дилатация) или аневризма аорты. Обычно аорта расширяется в «слабом месте».
Аорта – крупнейший сосуд организма, в который поступает кровь, обогащенная кислородом, из ЛЖ. Опасным состоянием является расширение (дилатация) или аневризма аорты. Обычно аорта расширяется в «слабом месте».
Одной из причин такого состояния является артериальная гипертензия. Также к патологии может привести атеросклероз и воспаление аортальной стенки.
Опасность аневризмы состоит:
- Во внезапном разрыве аорты. При этом образуется сильное внутреннее кровотечение, угрожающее жизни.
- В образовании тромбов. Это состояние также является крайне опасным для жизни.
Чаще аневризма аорты обнаруживается при обследовании случайно. Но все-таки некоторые признаки иногда присутствуют:
- Беспричинное першение в горле и кашель.
- Охриплость голоса.
- Затруднение глотания из-за сдавления пищевода.
- При разрыве аорты наблюдается сильная боль в груди, которая распространяется к шее и рукам. Прогноз в этом случае неблагоприятный – человек быстро впадает в шок из-за большой кровопотери и умирает.
Дилатация аорты не развивается моментально. Это долгий процесс, в результате которого стенка сосуда подвергается постепенному изменению. Своевременное выявление патологии может предотвратить грозные последствия заболевания.
Кроме аорты, расширению подвергаются и более мелкие сосуды. Это происходит из-за патологически увеличенного объема крови, воздействия гормонов или химических веществ. Дилатация сосудов приводит к нарушению кровообращения, что сказывается на работе всех систем организма.
Основы профилактики
К дилатации артерий и камер сердца приводят как врожденная, так и приобретенная патология. Однако есть несколько простых правил, следуя которым можно предупредить либо стабилизировать заболевание:
- Отказ от курения и чрезмерного употребления алкоголя;
- Умеренное питание;
- Недопущение физического переутомления и нервных перегрузок.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе