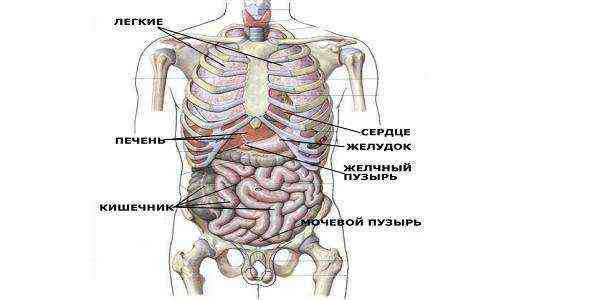
Виды лучевой терапии
ЛУЧЕВАЯ ТЕРАПИЯ – ВИДЫ ЛУЧЕВОЙ ТЕРАПИИv
MedTravel Лечение за рубежом » Протонная терапия » Лучевая терапия – Виды лучевой терапии
ЛУЧЕВАЯ ТЕРАПИЯ – ВИДЫ ЛУЧЕВОЙ ТЕРАПИИ
ЛУЧЕВАЯ ТЕРАПИЯ (Радиотерапия, радиационная терапия, радиационная онкология) — лечение ионизирующей радиацией (рентгеновским, гамма-излучением, бета-излучением, нейтронным излучением, пучками элементарных частиц из медицинского ускорителя). Применяется в основном для лечения злокачественных опухолей.
ЛУЧЕВАЯ ТЕРАПИЯ - лечебное воздействие на раковые клетки ионизирующим излучением.
Такое излучение создается с помощью специальных аппаратов, в которых используется радиоактивный источник. Суть метода заключается в том, что при облучении в активно делящихся клетках накапливается множество мутаций, которые приводят их к гибели. Опухолевые клетки размножаются гораздо быстрее чем здоровые, поэтому они более чувствительны к воздействию облучения.
ВИДЫ ЛУЧЕВОЙ ТЕРАПИИ РАКА
Самостоятельная лучевая терапия (с радикальной или нерадикальной целью).
Лучевая терапия в комбинации с операцией (до операции или после операции).
Лучевая терапия в комбинации с химиотерапией.
Лучевая терапия в комбинации с операцией и химиотерапией.
МЕТОДЫ ПРИМЕНЕНИЯ ЛУЧЕВОЙ ТЕРАПИИ ПРИ РАКЕ
Наружное облучение.
Внутреннее (полостное) облучение.
Комбинация обоих методов.
Наружное облучение имеет целью как можно больше концентрироваться в области опухоли для достижения максимального радиобиологического воздействия. В меньшей степени должны облучаться окружающие нормальные ткани, для чего используются различные технические приемы (фиксированная и подвижная, ротационная лучевая техника). Общая доза облучения делится на фракции.
Лечение проводится в течение нескольких недель ежедневно, пять раз в неделю. Этим достигается постепенное разрушение опухоли, тогда как нормальные ткани имеют возможность восстанавливаться перед очередной фракцией.
Для полостной лучевой терапии используются низкоэнергетические радиоактивные источники в виде игл, капсул, проволоки, содержащие радиоактивный материал. Повреждающая опухоль доза радиации может таким образом применяться на небольшой области длительное время, несколько часов в день.
При внутриполостном применении радиоактивный источник вводится в естественную полость (например, полость матки).
При внутритканевом применении радиоактивные иглы или проволока вводятся в ткань по особой методике, вблизи опухоли (ткань языка, стенка мочевого пузыря и др.).
СТЕРЕОТАКСИЧЕСКАЯ РАДИОХИРУРГИЯ (СРХ) - это область лучевой терапии, которая подразумевает применение высокоточного излучения.
Выделяют три основных метода проведения стереотаксических радиохирургических операций, в каждом из которых источником излучения служат те или иные приборы:
Гамма-нож
Линейные ускорители
Протонная терапия
ОСЛОЖНЕНИЯ ЛУЧЕВОЙ ТЕРАПИИ
Во время лечения или вскоре после его окончания могут наблюдаться ранние реакции со стороны кожи, слизистых, костного мозга. Поздние реакции (сосудистые повреждения, фиброз) могут появиться через 6 - 12 месяцев, а иногда и несколько лет после лучевой терапии.
Одним из серьезных осложнений лучевого лечения может быть возникновение разного рода заболеваний крови: лучевой болезни, апластической анемии, вторичных гемобластозов. Риск развития заболеваний системы крови повышается при приеме сильных цитостатических химиопрепаратов: рубициновой группы, адриабластинов и прочих.
Современные технологии расчета и проведения лучевой терапии значительно снижают побочные действия облучения.
Развитие технологий лучевой терапии приобретают второе по значимости место после хирургии в лечении онкологии.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Лучевая терапия
Что такое лучевая терапия?
Лучевая терапия – метод лечения опухолевых и ряда неопухолевых заболеваний с помощью ионизирующих излучений. Такое излучение создается с помощью специальных аппаратов, в которых используется радиоактивный источник. Эффект лучевой терапии основан на повреждении злокачественных клеток ионизирующим излучением, приводящем к их гибели. С помощью специальных методик облучения, когда лучи подводятся к опухоли с разных сторон, достигается максимальная доза излучения в «мишени». При этом лучевая нагрузка на окружающие опухоль нормальные ткани максимально снижается.
Когда применяется лучевая терапия?
Лучевая терапия в онкологии играет важную роль. Этот вид терапии получают до 60 % всех больных злокачественными новообразованиями. Наравне с хирургическим и лекарственным методами лечения, лучевая терапия позволяет добиться при некоторых заболеваниях полного излечения, например, при лимфогранулематозе, раке кожи, раке предстательной железы, раке шейки матки, некоторых опухолях головы и шеи. Возможно, как применение лучевой терапии после операции по удалению опухоли, так и облучение до оперативного вмешательства. Многое зависит от расположения и типа новообразования.
При ряде заболеваний лучевая терапия и химиотерапия дополняют хирургическое лечение. Например, при злокачественных опухолях легкого, раке мочевого пузыря и др. Лучевая терапия рака молочной железы, прямой кишки также является важным компонентом комбинированного или комплексного лечения.
При ряде заболеваний лучевая терапия избавляет больного от мучительных симптомов заболевания. Например, при раке легкого лучевая терапия позволяет избавиться от боли, кровохарканья, затрудненного дыхания. Лучевой метод используется и в лечении многих неопухолевых заболеваний. Сегодня этот вид лечения часто используется для лечения пяточных шпор, некоторых воспалительных заболеваний, при которых традиционные методы лечения оказываются неэффективными.
Методы лучевой терапии
Существующие способы облучения пациента можно разделить на две основные группы:
- дистанционное (наружное) облучение, когда источник излучения находится на расстоянии от больного;
- контактное облучение, при котором источники излучения размещаются либо в полости органа, либо внутри опухолевой ткани (соответственно внутриполостная и внутритканевая лучевая терапия).
Сочетание двух методов лечения лучевой терапией принято называть сочетанной лучевой терапией.
Виды лучевой терапии
- Конформная лучевая терапия (3D, IMRT, IGRT). При конформной лучевой терапии форма облучаемого объёма максимально приближена к форме опухоли. Здоровые ткани при этом почти не повреждаются.
- Лучевая терапия в сочетании с гипертермией. Повышение температуры внутри опухоли повышает эффективность лечения и улучшает его результаты.
- Брахитерапия рака предстательной железы и опухолей полости рта. В ходе брахитерапии источник излучения помещается непосредственно вглубь опухоли и мощно воздействует на неё.
Оборудование для лучевой терапии
Основными источниками дистанционного облучения служат ускорители электронов, гамма-терапевтические или рентгенотерапевтические установки различной конструкции или, которые дают тормозное или фотонное излучение с энергией от 4 до 20 МэВ и электроны разной энергии, которую подбирают в зависимости от глубины залегания опухоли. Также применяют генераторы нейтронов, ускорители протонов и других ядерных частиц. В настоящее время активно используют установки «гамма-нож» и «кибер-нож». Наибольшее распространение такая лучевая терапия получила в области лечения опухолей мозга.
Для контактной лучевой терапии, или, как её все чаще называют – брахитерапии, разработана серия шланговых аппаратов разной конструкции, позволяющих автоматизированным способом размещать источники вблизи опухоли и осуществлять её прицельное облучение. Этот вид лучевой терапии может применяться в качестве одного из методов лечения рака шейки матки и других новообразований.
Противопоказания к проведению лучевой терапии
острые соматические (заболевания внутренних органов) и инфекционные заболевания;
- соматические заболевания в стадии декомпенсации;
- тяжелые заболевания центральной нервной системы (эпилепсия, шизофрения и т.п.);
- прорастание опухолью крупных сосудов или её распад, угроза кровотечения из облучаемой области;
- анемия, лейкопения, тромбоцитопения;
- раковая кахексия (истощение организма);
- генерализация опухолевого процесса, выраженный синдром опухолевой интоксикации.
Как проводится лечение?
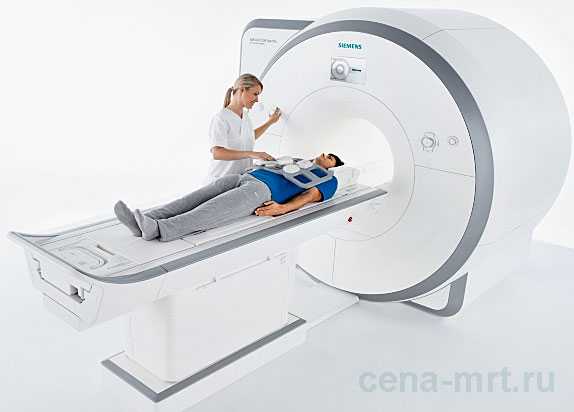
Лучевая терапия всегда начинается с планирования. Для этого выполняется ряд исследований (рентгенография, УЗИ, компьютерная томография, магнитно-резонансная томография и др.), при которых определяется точное месторасположение новообразования.
Врач-радиолог до начала лучевого лечения внимательно изучает историю заболевания, результаты проведенного обследования, осматривает пациента. На основании имеющихся данных врач принимает решение о способе лечения больного и обязательно рассказывает пациенту о планируемом лечении, риске возникновения побочных эффектов и мерах по их профилактике.
Ионизирующее излучение является небезопасным для здоровых тканей. Поэтому облучение проводится за несколько сеансов. Количество сеансов определяет врач-радиолог.
Во время сеанса лучевой терапии пациент не испытывает боли и каких-либо других ощущений. Облучение проходит в специально оборудованном помещении. Медицинская сестра помогает больному занять положение, которое было выбрано во время планирования (разметки). С помощью специальных блоков защищают от облучения здоровые органы и ткани. После этого начинается сеанс, который длится от одной до нескольких минут. Врач и медицинская сестра наблюдают за процедурой из кабинета, расположенного рядом с помещением, где проводится облучение.
Как правило, курс дистанционной лучевой терапии длится от 4 до 7 недель (без учета возможных перерывов в лечении). Внутриполостное (и внутритканевое) облучение занимает меньше времени. Существует методика, при которой за один сеанс дают большую дозу, при этом общая доза за курс меньше (при равном эффекте). В таких случаях облучение проводится в течение 3-5 дней. Иногда курс лучевой терапии можно провести амбулаторно, без госпитализации и круглосуточного пребывания в больнице.
Побочные эффекты лучевой терапии
При проведении и после лучевой терапии могут наблюдаться побочные эффекты в виде лучевых реакций и повреждения тканей, находящихся рядом с опухолью. Лучевыми реакциями называют временные, обычно самостоятельно проходящие функциональные изменения в тканях, окружающих опухоль. Степень выраженности побочных эффектов лучевой терапии зависит от локализации облучаемой опухоли, её размеров, методики облучения, общего состояния пациента (наличия или отсутствия сопутствующих заболеваний).
Лучевые реакции могут быть общими и местными. Общая лучевая реакция – это реакция всего организма больного на лечение, проявляющаяся:
- ухудшением общего состояния (кратковременным повышением температуры тела, слабостью, головокружением);
- нарушением функции желудочно-кишечного тракта (снижением аппетита, тошнотой, рвотой, диарей);
- нарушением сердечно-сосудистой системы (тахикардией, болями за грудиной);
- гемопоэтическими нарушениями (лейкопенией, нейтропенией, лимфопенией и др.).
Общие лучевые реакции возникают, как правило, при облучении больших объёмов тканей и имеют обратимый характер (прекращаются по окончании лечения). Например, при проведение лучевой терапии рака простаты может спровоцировать воспаление мочевого пузыря и прямой кишки.
- При дистанционной лучевой терапии в проекции поля облучения часто возникает сухость кожи, шелушение, зуд, краснота, появление мелких пузырьков. Для предупреждения и лечения такой реакции используют мази (по рекомендации врача-радиолога), аэрозоль «Пантенол», кремы и лосьоны для ухода за детской кожей. Кожа после облучения теряет устойчивость к механическим воздействиям и требует к себе бережного и щадящего отношения.
- При лучевой терапии опухолей головы и шеи может отмечаться выпадение волос, нарушение слуха, ощущение тяжести в голове.
- При лучевой терапии опухолей лица и шеи, например, при раке гортани, может отмечаться сухость во рту, першение в горле, боли при глотании, осиплость голоса, снижение и потеря аппетита. В этот период полезна пища, приготовленная на пару, а также варенная, протертая или измельченная пища. Питание при лучевой терапии должно быть частым, небольшими порциями. Рекомендуется употреблять больше жидкости (кисели, фруктовые компоты, отвар шиповника, не кислый клюквенный морс). Для уменьшения сухости и першения в горле используется отвар ромашки, календулы, мяты. Рекомендуется закапывать в нос масло облепихи на ночь, а днем принимать натощак несколько ложек растительного масла. Зубы следует чистить мягкой зубной щеткой.
- При облучении органов грудной полости могут возникать боли и затруднение при глотании, сухой кашель, одышка, болезненность мышц.
- При облучении молочной железы может отмечаться болезненность мышц, припухлость и болезненность молочной железы, воспалительная реакция кожи в области облучения. Иногда отмечается кашель, воспалительные изменения в горле. За кожей необходимо ухаживать по вышеописанной методике.
- При облучении органов брюшной полости может отмечаться потеря аппетита, снижение веса, тошнота и рвота, жидкий стул, боли. При облучении органов малого таза побочными эффектами являются тошнота, потеря аппетита, жидкий стул, нарушения мочеиспускания, болезненность в прямой кишке, у женщин – сухость влагалища и выделения из него. Для своевременного устранения этих явлений рекомендуется диетическое питание. Кратность приемов пищи следует увеличить. Пища должна быть отварной или приготовленной на пару. Не рекомендуются острые, копченые, соленые блюда. При вздутии живота следует отказаться от молочных продуктов, рекомендуются протертые каши, супы, кисели, паровые блюда, пшеничный хлеб. Потребление сахара следует ограничить. Сливочное масло рекомендуется класть в готовые блюда. Возможно применение препаратов, нормализующих микрофлору кишечника.
- При проведении лучевой терапии пациентам следует носить свободную одежду, которая не стесняет место, где проводится облучение, не натирает кожу. Нижнее белье должно быть изготовлено из льняной или хлопчатобумажной ткани. Для проведения гигиенических процедур следует использовать теплую воду и не щелочное (детское) мыло.
В большинстве случаев все вышеуказанные изменения проходящие, при адекватной и своевременной коррекции имеют обратимый характер и не являются причиной прекращения курса лучевой терапии. Необходимо тщательное выполнение всех рекомендаций врача-радиолога в процессе лечения и после его окончания. Помните, что лучше предупредить осложнение, чем его лечить.
С любыми вопросами по поводу проведения курса лучевой терапии Вы можете обратиться в колл-центр ФГБУ «НМИЦ радиологии» Минздрава России.
Тел. Колл-центра +7 495 – 150 – 11 - 22Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Лучевое лечение опухолей: виды лучевой терапии
Лучевая терапия использует высокоэнергетическое излучение для уменьшения опухоли и уничтожения раковых клеток. Существуют два основных источника рентгеновского излучения:
- Гамма-лучи воздействуют из внешнего аппарата для лучевой терапии.
- Радиоактивные вещества помещаются в организм больного и оттуда происходит излучение заряженных элементов.
Системная лучевая терапия в онкологии. в качестве активного элемента зачастую применяет радиоактивный йод, который перемещается по кровеносной системе и обезвреживает злокачественные элементы.
Лучевая терапия опухолей: механизм действия
 Лучевая терапия опухолей уничтожает мутированные клетки, деформируя их ДНК (специальные клеточные структуры, которые хранят генетический материал и передают его по поколениях). Радиоактивное излучение может непосредственно разрушать ДНК или формировать внутриклеточные заряженные частицы, вызывающие гибель генетического материала. Такие раковые клетки перестают делиться и в результате гибнут.
Лучевая терапия опухолей уничтожает мутированные клетки, деформируя их ДНК (специальные клеточные структуры, которые хранят генетический материал и передают его по поколениях). Радиоактивное излучение может непосредственно разрушать ДНК или формировать внутриклеточные заряженные частицы, вызывающие гибель генетического материала. Такие раковые клетки перестают делиться и в результате гибнут.
Во время радиологического воздействия на патологический очаг уничтожению могут поддаваться и здоровые соседние клетки. Поэтому при расчете дозировки излучающей терапии врачи берут во внимание опасность развития побочных осложнений.
Лучевая терапия опухолей: показания к применению
Лучевая терапия злокачественных опухолей используется для воздействия на раковые заболевания за счет устранения опухоли или предотвращения онкологических рецидивов (в таких случаях она применяется в сочетании с хирургией и химиотерапией).
Одним из частых показаний к радиологическому воздействию выступает паллиативное лечение, которое направлено на снятие определенных симптомов у пациентов с неизлечимыми формами рака.
Примеры паллиативной терапии:
- Лучевая терапия опухолей головного мозга. путем приостановления роста метастатических очагов центральной нервной системы.
- Интенсивное облучение злокачественного новообразования, которое давит на позвоночник и вызывает приступы острой боли.
- Радиологическое воздействие на раковые ткани пищевода для сохранения просвета органа.
Индивидуальное планирование курса лучевой терапии
План лучевого лечения составляет врач-онколог и начинает с этапа моделирования, которое включает подробное сканирование пораженного участка. Для такого изучения необходимо провести компьютерную, магнитно-резонансную и позитронно-эмиссионную томографию.
Во время моделирования и непосредственно в ходе лечения очень важным является сохранение одинакового положения тела больного относительно лучевого аппарата. Для этой цели некоторым пациентам требуется специальная маска для удерживания головы в стабильном состоянии на момент каждого курса радиотерапии.
После моделирования онколог определяет точную область оперирования, общую дозу радиации, которая будет доставляться к опухоли и безопасные углы.
После сложения плана лечения бригада онкологов приступает к непосредственной терапевтической процедуре. Дозы излучения изменяются в зависимости от вида злокачественного процесса. Регулировка этих показателей производится в грей-блоке. Так, например, репродуктивные органы являются особенно чувствительны к радиационному излучению, что необходимо учесть в процессе лечения.
В некоторых случаях больной уже раньше подвергался радиологической терапии, поэтому ассистент выясняет в какой области проводилось облучение для коррекции лечебных мероприятий.
Участок тела, который выбран для лечения включает опухоль и небольшое количество близлежащих здоровых элементов. Нормальная человеческая ткань обрабатывается по двум причинам:
- Уменьшение вероятности рецидива заболевания.
- Исключение образования метастазов в отдаленных органах и системах.
Виды лучевой терапии опухолей
Лучевая терапия опухолей чаще всего состоит из пучка фотонов (рентгеновские лучи или гамма — излучение). Большинство видов радиологического лечения проводится с использованием линейного ускорителя, который создает поток быстро движущихся субатомных частиц. Это создает излучение высокой энергией с терапевтическим воздействием на организм.
Это повторное сканирование пораженного участка с помощью компьютерной томографии, которое проводится во время проведения лучевой терапии. Технология позволяет врачу наблюдать на экране монитора изменения в структуре опухоли, ее расположение. Такие наблюдения повышают точность проведения облучения патологии, что в свою очередь уменьшает поражения здоровых тканей организм.
Относится к местным подготовительным методикам для определения точной локализации поражения и минимизации негативного влияния ионизующего излучения.
Может доставить одну или несколько высоких доз радиации к небольшой опухоли. Таким образом, особенно опасные рентгеновские лучи не повреждают местные органы и системы.
Показанием к данной терапии являются небольшие новообразования с четкими внешними краями.
Заряженные частицы доставляются к патологии с помощью протонных и фотонных лучей. Эти два вида энергетических пучков отличаются способом доставки заряженных частиц. Фотонный пучок уничтожает практически все ткани в зоне действия аппарата. Протонный луч характеризуется освобождением лечебной энергии в конечном пункте ее движения, что с точки зрения современной медицины считается наиболее щадящим методом терапии.
Лучевая терапия
Научно доказано сильное разрушительное воздействие радиоактивного излучения на молодые клетки злокачественных образований. По этой причине для борьбы с раковыми заболеваниями используется лучевая терапия.
Сущность лучевой терапии
Лучевая терапия подразумевает ионизированное излучение. Его проводят в следующих целях:
- разрушения злокачественных образований;
- остановки роста раковых клеток;
- профилактики появления метастаз.
Лучевая терапия проводится одновременно с химиотерапией и хирургическим вмешательством.
Особенностью лучевого воздействия является то, что в его процессе распада клеток не происходит, но изменяется ДНК. Главное преимущество этого метода в отсутствии негативного воздействия на здоровые структуры организма. Врач имеет возможность четко корректировать направления лучей, что дает максимальное усиление эффекта.
Показания к применению лучевой терапии
Данный метод является основным при лечении раковых опухолей., отличающихся высокой степенью радиочувствительности и быстрым темпом прогрессирования.
Лучевая терапия показана в случаях онкологии:
- легкого;
- тела матки;
- шейки матки;
- носоглотки;
- кольца глоточных миндалин;
- гортани;
- языка;
- легкого;
- молочной железы;
- кожи.
Виды лучевой терапии
Выделяют несколько видов радиоактивного излучения, и, соответственно, видов лечения.
- Альфа-излучение подразумевает использование изотопов: торона и родона. Альфа-излучение применяется достаточно широко, так как кроме широкого применения оказывает положительное влияние на ЦНС, сердце и эндокринную систему.
- Бета-излучение имеет лечебное свойство благодаря бета-частицам и использованию радиоактивных изотопов. Терапия бета-излучением может быть нескольких видов: внутритканевой, аппликационной и внутриполостной.
- Рентгенотерапия активно используется в лечении повреждений кожи и слизистых. Энергия, используемая при терапии подбирается в зависимости от очага патологии.
- Кроме приведенной выше классификации лучевую терапию подразделяют на виды по другим критериям.
- Контактная терапия характеризуется тем, что источник луча находится на опухоли. Метод достаточно эффективен, если размер ракового образования не превышает 2см. Этот метод разделяется на несколько подвидов:
- Близкофокусная терапия: воздействует непосредственно на клетки;
- Внутритканевая терапия: источник воздействия вводится в полость организма.
- Радиохирургическая терапия: воздействие после хирургической операции.
- Аппликационная терапия: источник излучения накладывается на кожу.
- Избирательная терапия: применяются только малотоксичные вещества.
- Дистанционная терапия предполагает наличие некоторого расстояния между источником воздействия и телом человека. Пучок энергии входит в тело через определенный участок. Чаще всего для этого воздействия используется гамма-излучение. С помощью этого метода удается подвести высокую дозу облучения, сохраняя при этом здоровые клетки неповрежденными. На небольшие раковые новообразования воздействуют протонами и нейронами. При этом облучение может быть подвижным или статичным. Подвижная методика позволяет широко воздействовать, так как допускает направление лучей по разным траекториям.
- Радионуклидная терапия подразумевает введение в организм радиофармпрепаратов, которые воздействуют на очаги. При этом происходит адресная доставка веществ при минимальном воздействии на здоровые ткани.
- Конформная терапия подразумевает трехмерное плановое облучение. Адекватные дозы облучения подводятся непосредственно к опухолям.
- Протонная терапия основана на применении протонов, способных ускорятся до высоких значений. Это позволяет обеспечить распределение дозы на глубине. При этом нагрузка на поверхность минимальная.
- Внутриполостная терапия позволяет проводить профилактику появления метастаз. Источник вводится в тело и находится внутри в процессе всего воздействия. Этот метод сочетается с дистанционным. Чаще всего применяется для лечения рака половой сферы у женщин.
- Стереотаксическая терапия обеспечивает воздействие непосредственно на опухоль, что позволяет сократить время лечения раковых заболеваний. Эта процедура требует полного контроля месторасположения опухоли и позволяет подстраиваться под дыхание человека.
Противопоказания к проведению лучевой терапии
В некоторых случаях лучевая терапия противопоказана:
- кахексия;
- лучевая болезнь;
- тяжелое воспаление и лихорадка;
- анемия;
- наличие кровотечений, сопровождающих раковые клетки;
- резкое снижение уровня лейкоцитов и тромбоцитов.
Процедура лучевой терапии
Доза лучевого воздействия зависит от размера опухоли и очага локализации. Облучение проводится с помощью специального аппарата. Пациент при облучении находится в положении лежа.
Длительность сеанса — 15-45 минут. Курс составляет от 14 дней до 50 дней. Сеансы проводятся 5 раз в неделю.
Сама процедура не вызывает болезненных ощущений. После сеанса рекомендуется отдых в течение нескольких часов.
После лучевой терапии может наблюдаться сонливость, утомляемость, нарушения сна, перепады настроения, кожные реакции.
Лучевая терапия может иметь ряд тяжелых последствий, которые со временем нейтрализуются самостоятельно. Процесс восстановления может занять длительное время, но это путь к жизни.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе