Почему увеличена селезенка и печень у ребенка
почему увеличена селезенка и печень у ребенка
Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селезёнки. Причиной этого являются разнообразные заболевания, которые приводят к возникновению патологических процессов. Они проявляются гепатолиенальным синдромом, включающим в себя сочетанное увеличение размеров этих органов.
Мы рекомендуем!
Для лечения и чистки ПЕЧЕНИ наши читатели успешно используют
метод Елены Малышевой
. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
Где располагается печень?
Анатомически печень размещена под диафрагмой, большая ее часть — ¾ всей массы — расположена с правой стороны, а ¼ — с левой. При перкуссии в положении лежа у взрослого ее нижняя граница располагается по краю реберной дуги справа, верхняя же граница соответствует 5 ребру.
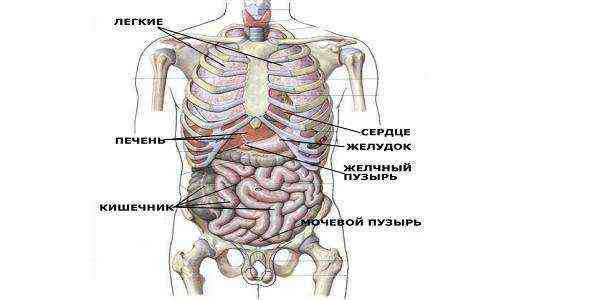
Расположение органов человека
Левая граница печени не выходит за пределы левой окологрудинной линии. В настоящее время физические методы определения границ ограничиваются исследованием по Курлову, которое проводит врач. Средние значения размеров органа у здорового человека при этом исследовании составляют 10х9х8 сантиметров. При увеличении границ печени ее нижний край выходит за пределы реберной дуги.
к оглавлению ↑
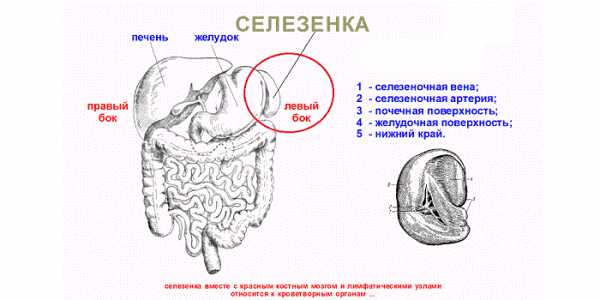
Локализация селезёнки
Селезёнка располагается в верхней части брюшной полости слева в диагональной проекции. Снизу она граничит с толстым кишечником, образуя так называемую селезеночную кривизну, и прилежит к желудку с поджелудочной железой, а также контактирует с левой почкой.
Селезенка
Верхняя граница селезёнки соответствует 9 ребру, а нижняя располагается на уровне 11-го. При проведении перкуторного исследования определяют длинник селезёнки, у взрослого он равен 12-15 сантиметрам, и поперечник, размеры которого составляют 5-8 сантиметров. Это исследование постепенно уходит в прошлое, уступая место ультразвуковому исследованию органа.
к оглавлению ↑
Что служит причиной гепатоспленомегалии?
Причины увеличения печени и селезёнки разнообразны по своей структуре. Они могут включать в себя заболевания этих органов по отдельности, или происходить в результате сочетанного повреждения.
Причинами преимущественного изменения размеров печени могут служить:
Очаговые или диффузные поражения органа.

К ним относят следующие заболевания:
Цирроз Гепатиты различной этиологии Стеатоз – накопление в клетках печени жира Кисты печени Туберкулезный гранулематоз
Паразитарные заболевания:
 эхинококкоз альвеококкоз
эхинококкоз альвеококкоз
Болезни обмена веществ у человека.
гликогенозы, связанные с нарушением биосинтеза гликогена гемохроматозы, обусловленные недостаточностью ферментных систем организма, которые регулируют всасывание железа
Увеличение размеров селезёнки служит проявлением:
Заболеваний самого органа. Кисты, опухоли различной природы, абсцессы селезёнки; Заболеваний других органов и систем. Портальная гипертензия, острые и хронические лейкозы, саркомы.
к оглавлению ↑
Сочетанный гепатолиенальный синдром возникает при таких поражениях, как:
Острые и хронические диффузные поражения печени вследствие аутоиммунных заболеваний, вирусных инфекций, расстройств кровообращения органа:
цирроз
тромбофлебит печеночных вен
ВНИМАНИЕ!
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
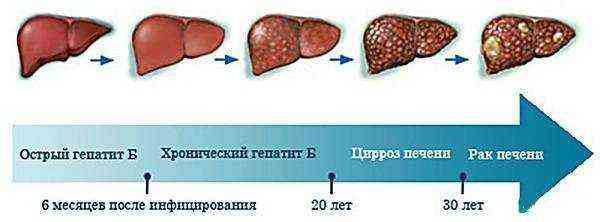
Развитие цирроза и рака печени
Инфекционные, паразитарные заболевания:
инфекционный мононуклеоз сифилис лейшманиоз альвеококкоз
Болезни обмена веществ (накопления), в том числе наследственные:
болезнь Гоше амилоидоз
гранулематозы (саркоидоз, бериллиоз)
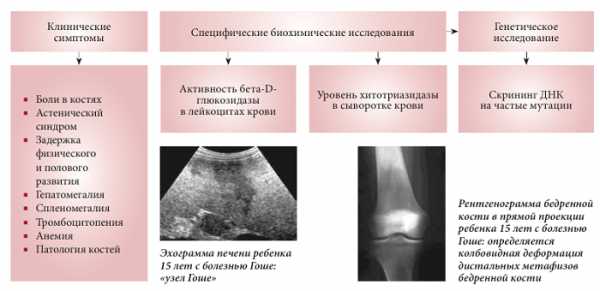
Болезнь Гоше
Заболевания крови или гемобластозы:
миелопролиферативные заболевания (истинная полицитемия, хронический миелолейкоз) лимфопролиферативные заболевания (лимфогранулематоз, хронический лимфолейкоз) к оглавлению ↑
Ребенок с гепатоспленомегалией
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
 Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Ребенок подвержен токсоплазмозу, аскаридозу и амебиазу, а такие паразитозы, как эхинококкоз и альвеококкоз встречаются редко, в основном в эндемичных районах.
Увеличение печени и селезенки у новорожденного ребенка является симптомом гемолитической болезни плода, возникающей при резус-несовместимости матери и ребенка. У ребенка изменение размеров этих органов может служить сигналом о наличии врожденных пороков сердца, обуславливающих нарушение гемодинамики в большом круге кровообращения вследствие правожелудочковой недостаточности.
к оглавлению ↑
Клинические симптомы
Основными симптомами, возникающими у ребенка и взрослого, является бледность кожных покровов, а также слабость и утомляемость при физической активности.
 В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
На коже могут появиться так называемые печеночные знаки – телеангиэктазии, эритема на ладони, контрактура Дюпюитрена у ребёнка.
Отзыв нашей читательницы Светланы Литвиновой
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать статью —>
При возникновении некоторых заболеваний, например, гепатита, наблюдается изменение окраски кожных покровов и слизистых оболочек (склер глазных яблок, небных дужек и язычка) – они становятся желтушными. Объективно при пальпации врач определяет болезненность этих органов, уплотнение, неровность их краев, выход печени и селезёнки из-под реберных дуг.
У ребёнка увеличение этих органов может происходить вплоть до опущения их в малый таз, что обуславливает его характерный внешний вид с большим раздутым животом.
Важно: При возникновении перечисленных симптомов необходимо обратиться к врачу-терапевту поликлинического звена. При возникновении заболевания у ребенка, в зависимости от тяжести его состояния посещают участкового педиатра в поликлинике или вызывают врача на дом. Данные специалисты выдают направления к узким специалистам, таким, как инфекционист, гематолог или онколог для определения дальнейшей тактики диагностики и лечения.
к оглавлению ↑
Проводимые исследования в диагностике
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Для диагностики заболеваний у взрослого и ребёнка, вызванных инфекцией и паразитами, проводят серологические пробы.
Важными маркерами состояния печени являются следующие:
Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени  Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
К инструментальным методам диагностики относятся:
УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Допплеросонография.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Холангиография.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.
Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Лапароскопическая и пункционная биопсия печени.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Важно! все исследования, относящиеся к инвазивным, следует применять строго в случае необходимости получения дополнительной информации для верификации диагноза.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
к оглавлению ↑
Лечение
В тактику лечения взрослого и ребёнка включены консервативные и оперативные мероприятия. Консервативное лечение включает в себя комплексную этиологическую, патогенетическую и симптоматическую терапию с помощью лекарственных средств. Она направлена на удаление причины, вызвавшей заболевание, на улучшение самочувствия пациента и уменьшение размеров паренхиматозных органов до нормальных значений.
При наличии опухолевого процесса печени или разрушении селезенки ставится вопрос о резекции этих органов.
В случае поражения печени операция состоит в удалении части органа и относится к органосохраняющей. Если произошло разрушение селезенки и возникло кровотечение, необходимо оперативное вмешательство с полным ее удалением, как у взрослого пациента, так и у ребёнка.
Вам все еще кажется, что ВОССТАНОВИТЬ ПЕЧЕНЬ невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте историю Алевтины Третьяковой, о том как она не только справилась с болезнью печени, но и восстановила ее…. Читать статью >>
Рекомендуем прочитать:
Рекомендуем прочитать:

Якутина Светлана
Эксперт проекта VseProPechen.ru
Обеспечивайте своевременную медицинскую помощь и диагностику малышу.Введите специальный режим питания. Диета предполагает отказ от вредной (чрезмерно углеводной, жирной, копченной и прочее) пищи и переход к полезным (белковым, содержащим клетчатку) продуктам.Давайте малышу время для отдыха (давайте ребенку посильные задания, обеспечивайте право на отдых, когда это нужно).Введите дозированные физические нагрузки (зарядка, спортивные секции), чтобы укрепить организма ребенка.Проводите постоянную профилактическую терапию по избавлению от гельминтов.Не занимайтесь самолечением, чтобы избежать нанесения вреда для организма.Проводите постоянную диагностику всех систем. Если были проблемы с увеличением печени, научитесь проводить самостоятельную пальпацию (чтобы чувствовать увеличение на несколько см) или проводите плановые осмотры у врача. Таблица с показателями нормального размера печени в см приведена выше.
Source: pechen-ne-boli.ru
почему увеличена селезенка и печень у ребенка
Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селезёнки. Причиной этого являются разнообразные заболевания, которые приводят к возникновению патологических процессов. Они проявляются гепатолиенальным синдромом, включающим в себя сочетанное увеличение размеров этих органов.
Мы рекомендуем!
Для лечения и чистки ПЕЧЕНИ наши читатели успешно используют
метод Елены Малышевой
. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
Где располагается печень?
Анатомически печень размещена под диафрагмой, большая ее часть — ¾ всей массы — расположена с правой стороны, а ¼ — с левой. При перкуссии в положении лежа у взрослого ее нижняя граница располагается по краю реберной дуги справа, верхняя же граница соответствует 5 ребру.

Расположение органов человека
Левая граница печени не выходит за пределы левой окологрудинной линии. В настоящее время физические методы определения границ ограничиваются исследованием по Курлову, которое проводит врач. Средние значения размеров органа у здорового человека при этом исследовании составляют 10х9х8 сантиметров. При увеличении границ печени ее нижний край выходит за пределы реберной дуги.
к оглавлению ↑
Локализация селезёнки
Селезёнка располагается в верхней части брюшной полости слева в диагональной проекции. Снизу она граничит с толстым кишечником, образуя так называемую селезеночную кривизну, и прилежит к желудку с поджелудочной железой, а также контактирует с левой почкой.

Селезенка
Верхняя граница селезёнки соответствует 9 ребру, а нижняя располагается на уровне 11-го. При проведении перкуторного исследования определяют длинник селезёнки, у взрослого он равен 12-15 сантиметрам, и поперечник, размеры которого составляют 5-8 сантиметров. Это исследование постепенно уходит в прошлое, уступая место ультразвуковому исследованию органа.
к оглавлению ↑
Что служит причиной гепатоспленомегалии?
Причины увеличения печени и селезёнки разнообразны по своей структуре. Они могут включать в себя заболевания этих органов по отдельности, или происходить в результате сочетанного повреждения.
Причинами преимущественного изменения размеров печени могут служить:
Очаговые или диффузные поражения органа.

К ним относят следующие заболевания:
Цирроз Гепатиты различной этиологии Стеатоз – накопление в клетках печени жира Кисты печени Туберкулезный гранулематоз
Паразитарные заболевания:
 эхинококкоз альвеококкоз
эхинококкоз альвеококкоз
Болезни обмена веществ у человека.
гликогенозы, связанные с нарушением биосинтеза гликогена гемохроматозы, обусловленные недостаточностью ферментных систем организма, которые регулируют всасывание железа
Увеличение размеров селезёнки служит проявлением:
Заболеваний самого органа. Кисты, опухоли различной природы, абсцессы селезёнки; Заболеваний других органов и систем. Портальная гипертензия, острые и хронические лейкозы, саркомы.
к оглавлению ↑
Сочетанный гепатолиенальный синдром возникает при таких поражениях, как:
Острые и хронические диффузные поражения печени вследствие аутоиммунных заболеваний, вирусных инфекций, расстройств кровообращения органа:
цирроз
тромбофлебит печеночных вен
ВНИМАНИЕ!
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.

Развитие цирроза и рака печени
Инфекционные, паразитарные заболевания:
инфекционный мононуклеоз сифилис лейшманиоз альвеококкоз
Болезни обмена веществ (накопления), в том числе наследственные:
болезнь Гоше амилоидоз
гранулематозы (саркоидоз, бериллиоз)

Болезнь Гоше
Заболевания крови или гемобластозы:
миелопролиферативные заболевания (истинная полицитемия, хронический миелолейкоз) лимфопролиферативные заболевания (лимфогранулематоз, хронический лимфолейкоз) к оглавлению ↑
Ребенок с гепатоспленомегалией
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
 Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Ребенок подвержен токсоплазмозу, аскаридозу и амебиазу, а такие паразитозы, как эхинококкоз и альвеококкоз встречаются редко, в основном в эндемичных районах.
Увеличение печени и селезенки у новорожденного ребенка является симптомом гемолитической болезни плода, возникающей при резус-несовместимости матери и ребенка. У ребенка изменение размеров этих органов может служить сигналом о наличии врожденных пороков сердца, обуславливающих нарушение гемодинамики в большом круге кровообращения вследствие правожелудочковой недостаточности.
к оглавлению ↑
Клинические симптомы
Основными симптомами, возникающими у ребенка и взрослого, является бледность кожных покровов, а также слабость и утомляемость при физической активности.
 В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
На коже могут появиться так называемые печеночные знаки – телеангиэктазии, эритема на ладони, контрактура Дюпюитрена у ребёнка.
Отзыв нашей читательницы Светланы Литвиновой
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать статью —>
При возникновении некоторых заболеваний, например, гепатита, наблюдается изменение окраски кожных покровов и слизистых оболочек (склер глазных яблок, небных дужек и язычка) – они становятся желтушными. Объективно при пальпации врач определяет болезненность этих органов, уплотнение, неровность их краев, выход печени и селезёнки из-под реберных дуг.
У ребёнка увеличение этих органов может происходить вплоть до опущения их в малый таз, что обуславливает его характерный внешний вид с большим раздутым животом.
Важно: При возникновении перечисленных симптомов необходимо обратиться к врачу-терапевту поликлинического звена. При возникновении заболевания у ребенка, в зависимости от тяжести его состояния посещают участкового педиатра в поликлинике или вызывают врача на дом. Данные специалисты выдают направления к узким специалистам, таким, как инфекционист, гематолог или онколог для определения дальнейшей тактики диагностики и лечения.
к оглавлению ↑
Проводимые исследования в диагностике
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Для диагностики заболеваний у взрослого и ребёнка, вызванных инфекцией и паразитами, проводят серологические пробы.
Важными маркерами состояния печени являются следующие:
Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени  Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
К инструментальным методам диагностики относятся:

УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Допплеросонография.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Холангиография.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.

Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Лапароскопическая и пункционная биопсия печени.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Важно! все исследования, относящиеся к инвазивным, следует применять строго в случае необходимости получения дополнительной информации для верификации диагноза.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
к оглавлению ↑
Лечение
В тактику лечения взрослого и ребёнка включены консервативные и оперативные мероприятия. Консервативное лечение включает в себя комплексную этиологическую, патогенетическую и симптоматическую терапию с помощью лекарственных средств. Она направлена на удаление причины, вызвавшей заболевание, на улучшение самочувствия пациента и уменьшение размеров паренхиматозных органов до нормальных значений.
При наличии опухолевого процесса печени или разрушении селезенки ставится вопрос о резекции этих органов.
В случае поражения печени операция состоит в удалении части органа и относится к органосохраняющей. Если произошло разрушение селезенки и возникло кровотечение, необходимо оперативное вмешательство с полным ее удалением, как у взрослого пациента, так и у ребёнка.
Вам все еще кажется, что ВОССТАНОВИТЬ ПЕЧЕНЬ невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте историю Алевтины Третьяковой, о том как она не только справилась с болезнью печени, но и восстановила ее…. Читать статью >>
Рекомендуем прочитать:
Рекомендуем прочитать:

Якутина Светлана
Эксперт проекта VseProPechen.ru
Обеспечивайте своевременную медицинскую помощь и диагностику малышу.Введите специальный режим питания. Диета предполагает отказ от вредной (чрезмерно углеводной, жирной, копченной и прочее) пищи и переход к полезным (белковым, содержащим клетчатку) продуктам.Давайте малышу время для отдыха (давайте ребенку посильные задания, обеспечивайте право на отдых, когда это нужно).Введите дозированные физические нагрузки (зарядка, спортивные секции), чтобы укрепить организма ребенка.Проводите постоянную профилактическую терапию по избавлению от гельминтов.Не занимайтесь самолечением, чтобы избежать нанесения вреда для организма.Проводите постоянную диагностику всех систем. Если были проблемы с увеличением печени, научитесь проводить самостоятельную пальпацию (чтобы чувствовать увеличение на несколько см) или проводите плановые осмотры у врача. Таблица с показателями нормального размера печени в см приведена выше.
Source: pechen-ne-boli.ru
Увеличены печень и селезенка у ребенка
Всем понятно, что без нормальной здоровой печени человек полноценно существовать не может. Именно поэтому у родителей возникает множество вопросов, касающихся увеличенных размеров этого органа у детей.
Оглавление:
Что делать, если у ребенка увеличена печень, вы узнаете из этой статьи.
Размеры печени — нормы
Размеры печени принято определять по трем параметрам: справа по околососковой линии, слева по косой линии и по срединной линии груди. Как проходят линии видно на рисунке. Нормальные размеры печени у здорового ребенка таковы:
- До 3 лет — справа по околососковой линии — 5 см, по срединной линии — 4 сантиметра, а по левой косой линии — не более 3 сантиметров.
- До 7 лет — справа по околососковой линии — не более 6 сантиметров, по срединной грудинной линии — 5 сантиметров, по левой косой — не более 4 сантиметров.
- До 12 лет — справа по околососковой линии — не более 8 сантиметров, по срединной линии — 7 сантиметров, по левой косой — 6 сантиметров.
- Старше 12 лет — справа по околососковой линии — 10 сантиметров, по срединной линии — 9 сантиметров, по косой левой линии — 8 сантиметров.
У здорового ребенка в норме печень не должна быть увеличена. Также она не должна выходить за пределы реберной дуги.
Исключение составляют новорожденные и дети, которым еще не исполнилось 1 года. У них такой выход за реберную дугу может быть вполне нормальным физиологическим явлением, если выход не превышает 2 сантиметров.
У детей 5-6 лет выход печени за пределы реберной дуги может также присутствовать, однако, он не должен в норме превышать 1 сантиметра. Любые отклонения от вышеуказанных норм считаются увеличением печени и могут говорить о возможных патологиях.
О чем говорят отклонения?
Увеличенная печень — это не самостоятельное заболевание, а лишь симптом какой-либо болезни. Сам симптом в медицине именуют гепатомегалией. Не каждое увеличение следует рассматривать как тревожный симптом. Если ребенку еще нет семи лет, если у него размеры увеличены незначительно, врачи не считают такое состояние требующим медицинского вмешательства.
Если размеры печени увеличены значительно или гепатомегалия впервые выявлена уже после семилетнего возраста, этот симптом будет расцениваться, как патологический, и все усилия доктора направят на поиск истинной причины увеличения печени.
Жизненно важный орган может «подрасти» в размерах из-за врожденных патологий:
- внутриутробные инфекции;
- вирусные заболевания, которые оказали влияние на плод во время беременности (в первую очередь краснуха, токсоплазмоз и цитомегаловирус);
- врожденное отсутствие или заращение желчных протоков (артрезия);
- заболевания сердечно-сосудистой системы, в ходе которых развивается та или иная степень сердечной недостаточности;
- гемолитическая болезнь, которая произошла с плодом во время беременности по причине резус-конфликта с матерью, а также болезнь, которая «стартовала» после появления ребенка на свет по той же причине (обычно случается с резус-положительными малышами, рожденными от резус-отрицательных матерей);
- многочисленные кисты;
- наследственные болезни кровообращения и сосудов, при которых сосуды патологически расширяются, что сопровождается спонтанными кровотечениями.
Печень может увеличиться и по иным причинам, которые не являются врожденными:
- инфекционный мононуклеоз;
- вирусный гепатит;
- сильное токсическое отравление ядами или химикатами;
- воспаление желчного пузыря;
- туберкулез;
- сифилис;
- ожирение и заболевания обмена веществ;
- сахарный диабет;
- онкологические заболевания и заболевания крови (лимфома, лейкоз и т. д. ).
К увеличению размеров печени могут привести нарушения принципа сбалансированности детского питания, особенно если в рационе малыша преобладают углеводы и жиры, а белков недостаточно. Если патология имеет врожденные причины, то ее обычно удается установить еще в первый год жизни малыша, ведь педиатр на осмотре не сможет не заметить превышения размеров печени при пальпации. Патологические изменения приобретенного характера обычно диагностируются позже, ближе к 5-7 годам.
Поскольку перечень возможных причин чрезвычайно широк, самостоятельно лучше не пытаться выяснить истинную.
Гепатомегалия — синдром, который нельзя игнорировать, ведь от того, насколько быстро и правильно ребенку будет оказана квалифицированная помощь, зависит не только здоровье крохи в будущем, но и его жизнь.
Признаки патологий
Понятно, что родители не могут самостоятельно измерить печень малыша, чтобы понять, есть ли у него отклонения от нормы. Но заподозрить неладное, может любая мама по ряду признаков, которые косвенно могут указывать на проблемы с печенью:
- ребенок часто жалуется на тяжесть в животе, при этом верхняя часть живота справа несколько болезненна при легком нажатии рукой;
- кожа имеет желтый или желтоватый оттенок, желтеют глазные яблоки;
- у малыша появляются проблемы с питанием — отсутствие аппетита, тошнота и рвота, нестабильность стула, частые диареи;
- каловые массы становятся очень светлыми, порой почти белыми, а моча, наоборот, темнеет;
- затянувшаяся желтушка новорожденных (если после выписки из роддома прошло уже более двух недель, а ребенок все еще остается желтым, это повод проверить печень);
- характерный горьковатый запах изо рта (не обязательный признак! ).
Куда обращаться?
Если родители заподозрили у ребенка проблемы с печенью, следует обязательно посетить с ребенком педиатра. Конечно, такой специалист, как гепатолог, сможет разобраться в проблеме значительно быстрее, но врачей такой редкой и узкой специализации в России не так много, и они принимают далеко не в каждой поликлинике.
Если есть возможность посетить такого доктора, то лучше это сделать. Если гепатолога нет, помогут педиатр и гастроэнтеролог. В таком дуэте два специалиста обязательно найдут патологические причины, если они есть, и смогут назначить адекватное лечение. Затягивать с началом обследования категорически запрещено. Любые неполадки в работе печени, а увеличение тоже считается неполадкой, увеличивают вероятной интоксикации. Ведь естественный, природой созданный «фильтр» организма — печень — действует не в полной мере.
Обычно установить, увеличены ли у ребенка печень и селезенка, опытный педиатр может уже с помощью рук — пальпируя и выстукивая область печени. Подозрения подтверждает ультразвуковая диагностика.
На УЗИ можно увидеть не только точные размеры печени (вплоть до миллиметров), но и возможные изменения в ее тканях, нарушения в правой или левой доле.
Если диагност указывает на увеличение, то педиатр назначит ребенку общий анализ крови, анализ мочи, анализ кала на яйца паразитов и желчь, биохимическое лабораторное исследование крови, компьютерную томографию, реже — МРТ. Если будут найдены опухоли и новообразования, ребенка госпитализируют для того, чтобы под наркозом с применением лапароскопа взять образцы тканей печени на биопсию.
Лечение
Детям до 7-8 лет небольшое увеличение печени (чуть более 2 сантиметров) корректируют при помощи медикаментозных средств. Оперативное вмешательство допустимо только в случае грубых и тяжелых поражений печени врожденного характера, связанных с аномалиями строения. Лечение всегда начинают с терапии основного выявленного заболевания. Если во всем виновата вирусная инфекция, ребенка могут госпитализировать и в стационарных условиях проколоть ему курс эффективных противовирусных средств («Тамифлю»). В домашних условиях такие препараты не назначают, а доступные всем противовирусные препараты из аптеки («Анаферон» и другие) официально эффективными и влияющими на ход вирусной инфекции не считаются.
Бактериальные инфекции или болезни с присоединившимися воспалительными процессами обычно лечат антибиотиками, выбирая наименее тяжелые, чтобы не оказывать на печень дополнительного лекарственного «давления». Заболевания обмена веществ лечит врач-эндокринолог с применением особых препаратов, которые улучшают и нормализуют метаболические процессы. Одновременно с лечением основного заболевания ребенку с увеличенной печенью прописывают специальную гепатопротекторную терапию. В нее входят средства, задача которых — поддержать и без того страдающую печень во время лекарственной нагрузки.
Обычно в поддерживающей терапии для печени присутствуют такие препараты, как «Эссенциале», «Но-шпа», «Карсил», «Гептрал» и «Дюспаталин». Среди гепатопротекторов, наиболее часто назначаемых в детском возрасте, можно отметить «Галстену», «Урсосан», «Холензим».
Для того чтобы организм ребенка работал лучше, в процессе лечения назначают препараты, содержащие важные ферменты, которые могут ввиду патологии вырабатываться в недостаточном количестве. К таким препаратам относится «Креон», «Мезим».
Слишком долго принимать ферменты не стоит, чтобы не «разбаловать» организм ребенка. В противном случае он сведет выработку собственных ферментов на нет, что потом приведет к весьма плачевным последствиям.
Ребенку, вне зависимости от причины, которая привела к печеночному увеличению, назначается специальная диета. Из меню ребенка полностью на длительный срок удаляют жирную пищу — сливочное масло, сало, сыры с высоким процентом жира, жирное молоко и сметану. Малышу с гепатомегалией категорически запрещены какао, шоколад, яйца, грибы, орехи, жирное мясо, кислые напитки, включая фруктовые соки, консервы и копчености, специи и даже мороженое. Придерживаться диеты очень важно, иначе лечение может оказаться неэффективным, несмотря на прием назначенных препаратов. Ребенку нужны нежирные сорта мяса, овощи, пища, приготовленная на пару и запеченная. Следует избегать жареного и свежей выпечки. Питаться нужно дробно, не менее 5 раз в сутки маленькими порциями.
Прогнозы при лечении увеличенной печени ни один доктор заранее не даст, ведь на исход патологии влияет многое — и основное заболевание, и состояние иммунитета малыша, и степень увеличения самой печени. Однако своевременное обращение и быстро начатое лечение, по статистике Минздрава за 2016 год, обеспечивают благоприятный прогноз более чем в 90% случаев.
Наиболее сложно прогнозировать увеличение печение, если оно вызвано токсическим отравлением, а также осложненным начавшимся циррозом. Такие проблемы значительно хуже поддаются терапии, но и здесь положительный исход оценивается более, чем в 60%.
Рекомендации по профилактике
Уберечь своего ребенка от проблем с печенью мама может еще на этапе беременности. Если она будет внимательно относиться к своему здоровью, беречься от инфекций, вирусов, то шансы на патологические изменения в закладке и функционировании органов пищеварения в организме крохе будут минимальными.
У ребенка 2 лет, как и у чада в 3-4 года и старше не должно быть на столе обилия жирной и углеводной пищи, особенно при малоподвижном образе жизни. К ожирению печени может привести и увлечение фастфудом в более старшем возрасте — в 8-10 лет, и это будет довольно опасно, поскольку физиологическим такое увеличение никогда считаться не будет. Совет один — нужно внимательно относиться к питанию ребенка.
Увеличена селезенка у грудничка или старшего ребенка: причины и способы лечения спленомегалии
Селезенка – важная составляющая человеческого организма. Расположена она в области левого подреберья близко к желудку. Ее функции заключаются в выработке эритроцитов и белков, хранении кровяных элементов и переработки старых эритроцитов на новые тельца. Размеры органа зависят от возраста. Увеличение селезенки у ребенка новорожденного, шестимесячного или младшего школьника не всегда является патологией, поскольку для указанных возрастных групп допускается отклонение 30, 15 и 3 % соответственно. Что означает такое состояние и требует ли оно коррекции, родителям расскажет гастроэнтеролог после установления точной причины увеличения органа.
Допустимые размеры селезенки для детского организма
Селезенка разрастается по мере взросления малыша. У грудничка, достигшего 1 года, ее длина составляет 50 – 65 мм при ширине 17 – 25 мм. У двухлетнего крохи эти параметры допускают 56 – 72/ 24 – 34 мм. В возрасте 3 – 6 лет орган увеличивается с 61 до 71 мм с изменением ширины от 27 до 41 мм. В пубертатном периоде нормальными размерами селезенки считаются длина 85 – 120 мм и ширина 31 – 48 мм. К совершеннолетию длина органа варьируется в пределах 91 – 121 мм, а ширина составляет 35 – 51 мм.
Насколько увеличена селезенка и соответствуют ли ее критерии возрастным нормам, показывает УЗИ. В ходе диагностики врач оценивает размеры, структуру, форму и пр. показатели, определяющие аномалии или подтверждающие здоровое состояние организма.
Отчего увеличивается селезенка?
Аномальное разрастание селезенки специалисты определяют термином «спленомегалия». Но почему развивается патология, какие факторы побуждают орган укрупняться? Обычно причины отклонения врачи ищут в инфекционных заболеваниях:
Проблемы кровеносной системы как причины разрастания селезенки выражаются массой заболеваний. Это хронический гемолиз, лейкоз, остеопетроз, лимфогранулематоз. Болезнь Гоше и остеомиелит, связанные с нарушением метаболизма, также способствуют увеличению селезенки.
Укрупнение органа у новорожденного объясняется наследственными нарушениями обмена веществ. Причины аномалии в этом случае кроются в разных диагнозах:
- болезнь Вильсона – генетически унаследованная патология печени и нервной системы, характеризующаяся нарушением обмена меди;
- гемохроматоз – печеночная недостаточность с неправильным обменом железа;
- эссенциальная гиперлипидемия – наследственное поражение сердечно-сосудистой системы, печени и селезенки с искажением обмена жиров;
- гликогеноз – патология печени и дисфункция селезенки, проявляющаяся сбойным обменом гликогена.
У некоторых деток причины изменений органа слагаются из очаговых поражений структуры. К ним относятся кисты и опухоли, нагноившиеся участки, местные инфаркты. Развитию аномалии также способствуют гельминтозы:
- эхинококкоз – тяжелое поражение печени ленточным червем эхинококком. Возбудитель повышает температуру тела до самых высоких отметок.
- Шистосомоз – болезнь, вызванная плоским червем шистосома. Активность паразита отражается на состоянии селезенки, кожи, кишечника.
Грибковые инфекции – причины патологических изменений селезенки, проявляются гистоплазмозом и бластомикозом. Микозы провоцируют разные возбудители, но все они резко ухудшают состояние малышей, вызывают повышение температуры тела до 42°C и кроме селезенки поражают легкие и кожу лица.
Признаки, указывающие на увеличение селезенки
Собственных симптомов спленомегалия не имеет, поскольку в большинстве случаев она развивается на фоне другого заболевания. Воспалительная форма аномалии, возникающая при бактериально-вирусном поражении организма, глистных инвазиях, абсцессах и инфарктах селезенки, проявляется следующими проблемами:- диарея;
- умеренная тошнота и рвота;
- повышение температуры до 40°C;
- острая боль в левом подреберье.
Невоспалительная форма спленомегалии, присущая анемии, аутоиммунным, системным и наследственным патологиям, выражается по-другому. В зоне левого подреберья ребенок чувствует слабую ноющую боль. Температура тела остается нормальной или повышается до отметки 37,5°C. Пальпация левого подреберья не причиняет дискомфорта. Если болезненность и возникает, то очень слабая.
Лабораторные методы исследования
При постановке диагноза «спленомегалия» специалисты руководствуются не только данными УЗИ. Дополнительно маленьким пациентам выдаются направления на разные анализы:
- моча – общий;
- кровь – клинический и биохимический;
- кал – на яйца глистов и простейшие;
- копрограмма – для выявления не переваренных остатков пищи;
- посев крови – для обнаружения конкретного возбудителя инфекционной болезни и установления его чувствительности к антибиотикам.
Для более детальной оценки состояния селезенки педиатр Комаровский рекомендует пройти компьютерную томографию и генетическое исследование, если хотя бы один из родителей предрасположен к увеличению органа. Дополнительно может понадобиться консультация детского гематолога – специалиста по части кровеносной системы.
Чем опасно изменение размеров селезенки?
Бесконтрольное разрастание селезенки в длину и ширину несет формирующемуся организму массу неблагоприятных последствий. При исследовании крови больного ребенка определяется дефицит гемоглобина (анемия, малокровие), лейкоцитов (лейкопения) и тромбоцитов (тромбоцитопения).
При увеличенной селезенке осложняется любое заболевание, которое послужило толчком к изменению размеров органа. Но наиболее опасным последствием для здоровья малыша является разрыв селезенки.
Лечебно-профилактические мероприятия
Коррекцию размеров селезенки доктора проводят с учетом фонового заболевания. При бактериальном поражении организма курс лечения составляется из антибактериальных препаратов. Заболевания крови и опухоли устраняют противоопухолевыми средствами. Проблему малокровия и дефицита витаминов решают при помощи витаминотерапии.
Если консервативное лечение прошло безуспешно или малышу грозит разрыв селезенки, врачи настаивают на спленэктомии. Показаниями к иссечению органа также являются эссенциальная хроническая тромбопения, врожденный сфероцитоз и селезеночная нейтропения с геморрагическим диатезом. Побочным эффектом хирургического вмешательства может стать повышение чувствительности ребенка к инфекционным заболеваниям сроком от 5 недель до 3 лет.
У ребенка увеличена печень и селезенка, что делать?
Одновременное увеличение селезенки и печени (гепатолиенальный синдром) встречается при многих заболеваниях. Перед родителями встает вопрос: что это значит, если у ребенка увеличена печень и селезенка.
Болезни, симптомом которых может выступать одновременное увеличение печени и селезенки, можно условно разделить на пять групп.
- Заболевания печени (как острые, так и хронические). Болезни, характеризующиеся нарушениями кровообращения в селезеночной и воротной венах, заболевания печеночных вен.
- Ко второй группе относят болезни-накопления, такие как:
- гепатоцеребральная дистрофия,
- гемохроматоз,
- амилоидоз,
- болезнь Гоше.
- Паразитарные и инфекционные заболевания. Такие как:
- абдоминальный туберкулез ,
- малярия,
- инфекционный мононуклеоз,
- висцеральный лейшманиоз,
- бруцеллез,
- сифилис,
- затяжной септический эндокардит и другие.
- Четвертая группа – заболевания крови и лимфоидной ткани. Например:
- лейкоза,
- гемолитические анемии,
- лимфогранулематоз,
- парапротеинемический гемобластоз и другие.
- Пятую группу образуют болезни сердечно-сосудистой системы, характеризующиеся хронической недостаточностью кровообращения. Такие как:
- ишемическая болезнь сердца (хроническая),
- пороки сердца,
- конструктивный перикардит.
Увеличение печени и селезенки возникает одновременно, потому что они находятся в тесной функциональной взаимосвязи с системой воротной вены. Кроме того, и печень и селезенка принадлежат к одной системе мононуклеарных фагоцитов. Система мононуклеарных фагоцитов – это защитная система клеток, которые могут поглощать и перерабатывать чужеродные материалы. Клетки, которые входят в эту системы имеют общее происхождение, одинаковые функциональные и морфологические свойства.
Часто, увеличение печени и селезенки является признаком большинства заболеваний крови и кроветворных органов. Окончательно поставить диагноз, разумеется, может только врач после проведения различного рода анализов.
Увеличенная селезенка и печень также могут быть признаками инфекционного мононуклеоза. При инфекционном мононуклеозе наблюдается увеличение лимфатических узлов, тяжелая длительная лихорадка, ангина.
Гепатолиенальный синдром возникает практически всегда при хроническом лимфолейкозе. К сожалению, явное увеличение печени и селезенки в этом случае происходит уже на поздней стадии заболевания.
Для того чтобы определить причину увеличения печени и селезенки у ребенка, необходимо провести тщательное медицинское обследование.
Во-первых, необходимо биохимическое исследование крови. Оно позволяет дать оценку работе печени, определяет и массу других важнейших показателей.
Для определения паразитарных и инфекционных болезней используются специальные иммунологические исследования.
Для установления точного диагноза, при увеличенных печени и селезенке, делают эхографию печени, селезенки, желчных протоков, сосудов брюшной полости. Проводится сканирование селезенки, печени, применяют и компьютерную томографию. Если это необходимо, то проводят рентгенологические исследования. Иногда применят лапароскопию и пункционную биопсию селезенки и печени.
Как правило, при увеличении печени и селезенки, врач даст направление на ультразвуковое исследование (УЗИ). Можно также провести компьютерную томографию. В особо сложных случаях делается МРТ – магнитно-резонансная томография.
Если у ребенка наблюдается выраженное увеличение печени и селезенки, необходимо обратиться к следующим специалистам:
Как такового лечения увеличенных печени и селезенки не существует, так как это проявления основного серьезного заболевания. Поэтому необходимо обязательно быть очень внимательными к своему ребенку, вовремя выявить причину симптома и точно соблюдать все рекомендации врача.
У ребенка увеличена печень и селезенка причины
Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селезёнки. Причиной этого являются разнообразные заболевания, которые приводят к возникновению патологических процессов. Они проявляются гепатолиенальным синдромом, включающим в себя сочетанное увеличение размеров этих органов.
Для лечения и чистки ПЕЧЕНИ наши читатели успешно используют
метод Елены Малышевой
. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
Где располагается печень?
Анатомически печень размещена под диафрагмой, большая ее часть — ¾ всей массы — расположена с правой стороны, а ¼ — с левой. При перкуссии в положении лежа у взрослого ее нижняя граница располагается по краю реберной дуги справа, верхняя же граница соответствует 5 ребру.
Расположение органов человека
Левая граница печени не выходит за пределы левой окологрудинной линии. В настоящее время физические методы определения границ ограничиваются исследованием по Курлову, которое проводит врач. Средние значения размеров органа у здорового человека при этом исследовании составляют 10х9х8 сантиметров. При увеличении границ печени ее нижний край выходит за пределы реберной дуги.
Локализация селезёнки
Селезёнка располагается в верхней части брюшной полости слева в диагональной проекции. Снизу она граничит с толстым кишечником, образуя так называемую селезеночную кривизну, и прилежит к желудку с поджелудочной железой, а также контактирует с левой почкой.
Верхняя граница селезёнки соответствует 9 ребру, а нижняя располагается на уровне 11-го. При проведении перкуторного исследования определяют длинник селезёнки, у взрослого он равенсантиметрам, и поперечник, размеры которого составляют 5-8 сантиметров. Это исследование постепенно уходит в прошлое, уступая место ультразвуковому исследованию органа.
Что служит причиной гепатоспленомегалии?
Причины увеличения печени и селезёнки разнообразны по своей структуре. Они могут включать в себя заболевания этих органов по отдельности, или происходить в результате сочетанного повреждения.Причинами преимущественного изменения размеров печени могут служить:
Очаговые или диффузные поражения органа.
К ним относят следующие заболевания:
Цирроз Гепатиты различной этиологии Стеатоз – накопление в клетках печени жира Кисты печени Туберкулезный гранулематоз
Болезни обмена веществ у человека.
гликогенозы, связанные с нарушением биосинтеза гликогена гемохроматозы, обусловленные недостаточностью ферментных систем организма, которые регулируют всасывание железа
Увеличение размеров селезёнки служит проявлением:
Заболеваний самого органа. Кисты, опухоли различной природы, абсцессы селезёнки; Заболеваний других органов и систем. Портальная гипертензия, острые и хронические лейкозы, саркомы.
Сочетанный гепатолиенальный синдром возникает при таких поражениях, как:
Острые и хронические диффузные поражения печени вследствие аутоиммунных заболеваний, вирусных инфекций, расстройств кровообращения органа:
тромбофлебит печеночных вен
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Развитие цирроза и рака печени
Инфекционные, паразитарные заболевания:
инфекционный мононуклеоз сифилис лейшманиоз альвеококкоз
Болезни обмена веществ (накопления), в том числе наследственные:
болезнь Гоше амилоидоз
гранулематозы (саркоидоз, бериллиоз)
Заболевания крови или гемобластозы:
миелопролиферативные заболевания (истинная полицитемия, хронический миелолейкоз) лимфопролиферативные заболевания (лимфогранулематоз, хронический лимфолейкоз) к оглавлению ↑
Ребенок с гепатоспленомегалией
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Ребенок подвержен токсоплазмозу, аскаридозу и амебиазу, а такие паразитозы, как эхинококкоз и альвеококкоз встречаются редко, в основном в эндемичных районах.
Увеличение печени и селезенки у новорожденного ребенка является симптомом гемолитической болезни плода, возникающей при резус-несовместимости матери и ребенка. У ребенка изменение размеров этих органов может служить сигналом о наличии врожденных пороков сердца, обуславливающих нарушение гемодинамики в большом круге кровообращения вследствие правожелудочковой недостаточности.
Клинические симптомы
Основными симптомами, возникающими у ребенка и взрослого, является бледность кожных покровов, а также слабость и утомляемость при физической активности.
В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
На коже могут появиться так называемые печеночные знаки – телеангиэктазии, эритема на ладони, контрактура Дюпюитрена у ребёнка.
Отзыв нашей читательницы Светланы Литвиновой
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
При возникновении некоторых заболеваний, например, гепатита, наблюдается изменение окраски кожных покровов и слизистых оболочек (склер глазных яблок, небных дужек и язычка) – они становятся желтушными. Объективно при пальпации врач определяет болезненность этих органов, уплотнение, неровность их краев, выход печени и селезёнки из-под реберных дуг.
У ребёнка увеличение этих органов может происходить вплоть до опущения их в малый таз, что обуславливает его характерный внешний вид с большим раздутым животом.
Важно: При возникновении перечисленных симптомов необходимо обратиться к врачу-терапевту поликлинического звена. При возникновении заболевания у ребенка, в зависимости от тяжести его состояния посещают участкового педиатра в поликлинике или вызывают врача на дом. Данные специалисты выдают направления к узким специалистам, таким, как инфекционист, гематолог или онколог для определения дальнейшей тактики диагностики и лечения.
Проводимые исследования в диагностике
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Для диагностики заболеваний у взрослого и ребёнка, вызванных инфекцией и паразитами, проводят серологические пробы.
Важными маркерами состояния печени являются следующие:
Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
К инструментальным методам диагностики относятся:
УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.
Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Лапароскопическая и пункционная биопсия печени.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Важно! все исследования, относящиеся к инвазивным, следует применять строго в случае необходимости получения дополнительной информации для верификации диагноза.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
Лечение
В тактику лечения взрослого и ребёнка включены консервативные и оперативные мероприятия. Консервативное лечение включает в себя комплексную этиологическую, патогенетическую и симптоматическую терапию с помощью лекарственных средств. Она направлена на удаление причины, вызвавшей заболевание, на улучшение самочувствия пациента и уменьшение размеров паренхиматозных органов до нормальных значений.
При наличии опухолевого процесса печени или разрушении селезенки ставится вопрос о резекции этих органов.
В случае поражения печени операция состоит в удалении части органа и относится к органосохраняющей. Если произошло разрушение селезенки и возникло кровотечение, необходимо оперативное вмешательство с полным ее удалением, как у взрослого пациента, так и у ребёнка.
Вам все еще кажется, что ВОССТАНОВИТЬ ПЕЧЕНЬ невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте историю Алевтины Третьяковой, о том как она не только справилась с болезнью печени, но и восстановила ее…. Читать статью >>
Эксперт проекта VseProPechen.ru
Обеспечивайте своевременную медицинскую помощь и диагностику малышу.Введите специальный режим питания. Диета предполагает отказ от вредной (чрезмерно углеводной, жирной, копченной и прочее) пищи и переход к полезным (белковым, содержащим клетчатку) продуктам.Давайте малышу время для отдыха (давайте ребенку посильные задания, обеспечивайте право на отдых, когда это нужно).Введите дозированные физические нагрузки (зарядка, спортивные секции), чтобы укрепить организма ребенка.Проводите постоянную профилактическую терапию по избавлению от гельминтов.Не занимайтесь самолечением, чтобы избежать нанесения вреда для организма.Проводите постоянную диагностику всех систем. Если были проблемы с увеличением печени, научитесь проводить самостоятельную пальпацию (чтобы чувствовать увеличение на несколько см) или проводите плановые осмотры у врача. Таблица с показателями нормального размера печени в см приведена выше.
Почему у ребенка увеличена селезенка: причины, сопутствующие симптомы и лечение
Селезенка расположена рядом с желудком, слева от него. Это не жизненно важный внутренний орган, но весьма полезный – он хранит обогащенную кислородом кровь, а также способствует ее очищению от вирусов и бактерий. От работы селезенки во многом зависят защитные силы организма. Почему иногда у детей селезенка увеличивается в размерах? Причинами ее увеличения служат хронические и инфекционные заболевания либо опухоли. Лечение проводят традиционным методом, но применяются и народные средства для избавления от недуга.
Возможные причины увеличения селезенки у ребенка
Увеличение селезенки называется спленомегалией. Это заболевание не возникает самостоятельно, а является следствием других болезней. Причинами патологии могут быть:
- расстройства печени — селезенка часто увеличивается из-за гепатита, гепатоза или цирроза;
- онкологические заболевания (лимфома Ходжкина, лейкемия);
- хронические или острые инфекции (бруцеллез, туберкулез, сифилис);
- гельминтозы (эхинококкоз, аскаридоз, трихинеллез);
- гематологические проблемы (гемоглобинопатия, анемия);
- аутоиммунные заболевания (красная волчанка, ревматоидный артрит);
- вирусы (краснуха, корь, мононуклеоз, токсоплазмоз);
- нарушения обмена веществ (болезнь Вильсона, болезнь Гоше, синдром Цельвегера, гемохроматоз, гликогеноз);
- грибковые поражения (гистоплазмоз, бластомикоз);
- токсоплазмоз, малярия.
Сопутствующие симптомы
Симптомы спленомегалии проявляются лишь при сильном увеличении селезенки. Это происходит вследствие сдавливания селезенкой соседних органов.
- боли в левом подреберье (селезенка редко болит на начальных стадиях заболевания);
- метеоризм;
- затруднение или отсутствие дефекации;
- снижение аппетита и чувство переполнения желудка;
- изжога;
- тошнота и рвота, часто принимаемые за симптомы ротавирусной инфекции;
- слабость и общее недомогание;
- бледность кожных покровов;
- потливость, жар.
Методы диагностики
Для назначения лечения увеличенной селезенки требуется использование диагностических методов:
- пальпация органа;
- рентгенография;
- ультразвуковое исследование (при помощи УЗИ можно выявить болезни печени, которые приводят к увеличению селезенки);
- компьютерная томография;
- магнитно-резонансная томография (определяются точные размеры больного органа);
- клинический и биохимический анализы, посев крови;
- исследование мочи;
- анализ кала (на яйца глистов, простейшие, копрограмма).
Для точной диагностики спленомегалии необходимо пройти ультразвуковое исследование органа
Особенности лечения
Лечение селезенки зависит от стадии заболевания. Иногда не обойтись без хирургического вмешательства, в некоторых случаях достаточно народных методов или медикаментозной терапии. Цель терапии состоит в том, чтобы избавиться от причин, вызывающих спленомегалию.
Спленэктомия — операция по полному или частичному удалению селезенки. Ее проводят только в том случае, если орган утратил свои функции, и его нахождение в организме человека наносит больший вред, чем хирургическое вмешательство, а также при критическом увеличении, внутреннем кровотечении или разрыве селезенки.
Медикаментозная терапия
После того как поставлен диагноз, врач назначает лечение лекарственными препаратами. Самолечение невозможно, поскольку оно может привести к тяжелым осложнениям. Что делать с пациентом (использовать консервативное или оперативное лечение), решает исключительно врач.
Если болезнь вызвана бактериями, назначают антибактериальные лекарственные средства, если вирусами — противовирусные. При увеличении селезенки вследствие образования опухоли применяют противоопухолевые препараты.
Специальная диета
При лечении увеличенной селезенки важно соблюдать диету. В питании ребенка не используют жирную и тяжелую пищу. Также исключают прием консервированных продуктов и полуфабрикатов. Больного переводят на дробное питание, при котором необходимо есть часто, но небольшими порциями.
Для оздоровления селезенки и улучшения ее кровоснабжения в рацион ребенка должны входить следующие продукты:- мясо (курица, кролик, свинина, говядина);
- жирная рыба (преимущественно морская);
- печень;
- овощи и бобовые (морковь, тыква, свекла, капуста, репа, болгарский перец, томаты, чечевица, фасоль, зеленый горошек) (подробнее в статье: с какого возраста ребенку можно давать есть свеклу?);
- каши (в первую очередь, гречневая — в ней содержится много железа);
- фрукты и ягоды (все цитрусовые, авокадо, гранат, яблоки, бананы, смородина, черника);
- зелень, корень имбиря;
- мед;
- зеленый чай, отвар из шиповника, боярышника, свежевыжатые соки из перечисленных овощей и фруктов, клюквенный морс.
При наличии патологии ребенок должен соблюдать специальную диету
Народные средства
В лечении спленомегалии у детей наряду с медикаментозной терапией используют и народные средства. Для достижения лучшего эффекта и предотвращения причинения вреда ребенку необходимо посоветоваться с лечащим врачом.
При увеличении селезенки помогают следующие средства:
- Прополис. Он полезен при различных заболеваниях, в том числе и при увеличении селезенки. Прополис содержит природный антибиотик и биоактивные компоненты. С его помощью происходит избавление от патогенных микроорганизмов. Приготовить настойку из прополиса можно, растворив 30 капель в 50 мл холодной воды. Принимать получившийся напиток 4 раза в сутки в течение 3-х недель. За это время размеры селезенки могут уменьшиться.
- Мед и имбирь можно принимать в пищу или добавлять в напитки. Чай с этими продуктами способствует повышению иммунитета, а значит благотворно влияет на работу селезенки. Он полезен при увеличении количества тромбоцитов в крови.
- Виноградный сок. Напиток, приготовленный особым способом из сока винограда, благотворно воздействует на селезенку. Рецепт приготовления: смазать бутыль для напитка нутряным салом, налить туда сок, добавить виноградный уксус (пропорция 1:1). Посуду герметично закрыть. Настаивать в течение месяца в теплом месте. Принимать готовую настойку по 30 г в день.
- Зверобой. Это лечебное растение положительно влияет на работу селезенки, оказывая противомикробное действие. При употреблении зверобоя возможно уменьшение спазма сосудов, снижение риска образования камней в желчном пузыре. Способ приготовления отвара: 10 г сухой травы залить 200 г кипятка и настоять полчаса. Пить только свежий настой. Выпивать перед едой четверть стакана 3 раза в день.
Отвар зверобоя — эффективное народное средство при различных заболеваний селезенки
- Хорошее средство при увеличенной селезенке — мазь из масла, меда и имбиря. Необходимо смешать все компоненты и смазывать этим средством кожу перед сном в месте расположения селезенки в течение 1,5 месяцев. Мазь хранится при комнатной температуре.
- Полынь. Для лечения спленомегалии варится сироп. Способ приготовления: 100 г полыни замочить на сутки в воде. После проварить настой в течение 30 минут, процедить, добавить 400 г меда. Когда масса загустеет и превратится в сироп, снять с огня. Принимать перед едой по 2 ст.л. 3 раза в день.
- Положительный эффект наблюдается и от масла (точнее – масляного экстракта) из семян полыни. Экстракт готовится следующим образом: 1 ст.л. измельченных семян заливается половиной стакана растительного масла (оливкового или подсолнечного). Состав настаивается в течение суток в темном и теплом месте. После экстракт процеживают через марлю и принимают по несколько капель в день. Для того чтобы ребенку было не очень горько, можно капнуть немного средства на маленький кусочек сахара.
- Семена переспелых желтых огурцов вымыть, высушить и измельчить до порошкообразного состояния в блендере или кофемолке. Принимать, запивая теплой водой, в течение 2-х недель по 3 ч.л., за 30 минут до еды.
Можно ли предупредить возникновение патологии?
Для предупреждения увеличения селезенки нужно проводить ряд профилактических мероприятий:
- вовремя делать вакцинацию (согласно прививочному календарю);
- проходить медицинские осмотры и диспансеризацию;
- защищать ребенка от переохлаждения (селезенка не любит холод);
- больше гулять на свежем воздухе;
- вести активный образ жизни (при малой подвижности появляются застои, способные привести к анемии).
Гепатомегалия у ребенка
Оставьте комментарий 10,300
Обнаружение изменений размеров печени (независимо от степени деформации) должно насторожить родителей малыша. Даже незначительные отклонения от нормы могут нанести вред детскому организму. Перечень причин, из-за которых может быть увеличена печень у ребенка, достаточно широк. При первых проявлениях неблагоприятной симптоматики необходимо обратиться к доктору для установления причин и создания дальнейшего терапевтического курса.
Патология у детей разных возрастных групп
Общая характеристика
Гепатомегалия — патологическое увеличение печени (в некоторых случаях и селезенки). Подобное состояние может развиваться независимо от привязки к возрастной группе. Величина органа может деформироваться и у новорожденного грудничка, и у взрослого человека. Но развитие гепатомегалии у новорожденных, детей долет отличается от подобного процесса у взрослых. Педиатры утверждают, что развитие патологического процесса не является редкостью среди малышей и зачастую дают позитивный прогноз (если было назначено своевременное лечение).
Патология может развиваться за счет правой и левой доли печени. Деформация левой доли свидетельствует о наличии инфекционного возбудителя в поджелудочной железе (в таком случае вред будет нанесен селезенке, печени и желчному пузырю). Правая доля чаще подвергается гепатомегалии, ввиду большей функциональности (около 60 %). Любые нарушения в организме могут способствовать увеличению правой доли органа.
Возрастные особенности
Гепатомегалия чаще всего диагностируется у малышей в возрасте от 5-ти до 7-ми лет. Именно в этом возрасте происходят наиболее значимые изменения, которые диагностируются как умеренная гепатомегалия. В таком случае исключается необходимость диагностических и терапевтических мер. Необходимо поддерживать нормальное состояние ребенка и проводить плановые осмотры всего организма.
Развитие патологии у детей более старшей возрастной категории свидетельствует о серьезных проблемах с печенью, селезенкой, поджелудочной железой и прочими органами. Опасность патологии заключается в неблагоприятной симптоматике и возможном вреде для организма (болевой синдром, пигментация, различные виды изменения эпидермиса, проблемы с сосудами, тошнота/рвота, резкое снижение иммунитета).
Гепатомегалия характерна и для новорожденных грудничков. Изменения могут быть спровоцированы развитием желтухи. При правильном уходе заболевание легко переносится малышом, а неблагоприятная симптоматика исчезает в течение 14-ти суток.
Специалисты указывают на прямую связь гепатомегалии и состояния здоровья матери во время беременности. Если у женщины проблемы с печенью, селезенкой, поджелудочной железой, прочими органами желудочно-кишечного тракта, риск развития патологии возрастает в несколько раз. Сказаться на здоровье малыша может ненормированный прием медикаментозных средств, болезни щитовидной железы, диабет и прочее.
Нормальный размер печени у разных возрастных групп (таблица)
Причины увеличенной печени у ребенка
- Физиология. Как уже оговаривалось ранее, умеренная гепатомегалия является нормой у детей до 7-го года рождения.
- Воспаление. Воспалительные процессы могут возникнуть в любом из органов желудочно-кишечного тракта (селезенка, печень, желчный пузырь и прочее) и спровоцировать развитие патологии.
- Сбой обменных процессов в организме.
- Цирроз, венозный спазм, расстройство кровотока/желчетока, аномалии внутренних органов, сердечная недостаточность.
- Инфильтрация печени. Возможные проявления: опухоли, лейкемия, желтуха, печеночные метастазы.
- Повреждение ткани внутреннего органа. Возможные последствия: цирроз, формирование кисты, фиброз.
- Разрастание клеток Купфера.
- Врожденные инфекции вроде краснухи, герпеса, цитомегаловируса.
- Развитие паразитарных патологий.
- Гемолетическая болезнь из-за резус-конфликта. Возникает по причине несовместимости крови плода и матери.
- Мультикистоз.
- Расширение сосудов, сопровождающееся кровотечением.
- Ускоренное размножение иммунных клеток.
Симптоматика
Что делать?
Первое, что необходимо делать при развитии неблагоприятной симптоматики — обратиться за медицинской помощью. Почему? Своевременная диагностика патологии увеличивает шансы на ее скорейшее и эффективное излечение.
Рекомендуется сперва показать малыша терапевту. Первичная диагностика укажет на основную причину патогенных симптомов и врач определит необходимость дальнейшего обследования у таких специалистов:
- гастроэнтеролог;
- гепатолог;
- инфекционист;
- диетолог.
Диагностика
Первичная диагностика основывается на жалобах пациента и прощупывании воспаленного участка живота. Прежде чем делать лабораторные анализы или проводить УЗИ, необходимо собрать сведение о донорстве пациента, наличии иных патогенных симптомов, контактах с инфицированными индивидами.
Затем проводится визуальный осмотр кожного покрова. Специалист проверяет наличие высыпаний, цвет дермы. Возможные методы диагностики:
- общий анализ крови;
- биохимический анализ крови;
- УЗИ (ультразвуковое исследование);
- МРТ (магнитно-резонансная томография).
Анализ крови проводят для определения общего состояния организма и выявления сопутствующих патологий. УЗИ, МРТ делают для определения расположения и величины внутренних органов (процедура выявляет отклонения в несколько см, что является основополагающим для точности диагностики) и визуализации полученных данных.
Лечение
Лечение гепатомегалии является комплексным и формируется из нескольких основных составляющих:
- консервативное лечение;
- диета;
- иммуноукрепляющие нагрузки;
- последующая профилактика.
Остановить аномальное увеличение печени у ребёнка можно путём усиления иммунитета, диеты, контроля нагрузок.
Одной из составляющих терапевтического курса является лечение первопричины (это может быть инфекционное заболевание, психоэмоциональные сбои и прочее). Необходимо изменить рацион ребенка введением специальной диеты, чтобы доставлять организму требуемые вещества для борьбы с патологией.
Помимо этого, рекомендуется ввести дозированную физическую нагрузку. Малыш может делать утреннюю зарядку либо выбрать секцию по душе и посещать ее несколько раз в неделю (в зависимости от физических показателей).
Консервативная терапия
Назначение медикаментозных средств отличается для каждого конкретного случая. Врач выписывает нужные медикаменты и рекомендует индивидуальный терапевтический курс отдельно каждому пациенту. Даются указания относительно общего укрепления иммунной системы (в некоторых случаях и без назначения спец. средств). Родители должны четко придерживаться врачебных рекомендаций, чтобы лечение принесло пользу, а не нанесло дополнительный вред.
Зачастую прописывают гепатопротекторы. Медикаменты, которые оказывают двойное действие — лекарственное и защитное. Выписывают такие препараты:- “Галстена”;
- “Легалон”;
- “Хепель”;
- “Эссенциале”.
Некоторые из представленных выше медикаментов имеют возрастные ограничения. Малышам, которым еще не исполнился 1 год, запрещено принимать приведенные выше лекарства. Их лечение должно быть составлено наиболее тщательно, чтобы не нанести вред несформированному организму.
Диета
- Ввод дробного питания. Ребенок должен питаться небольшими порциями через равные промежутки времени 5-6 раз в сутки.
- Крайний прием пищи должен состояться не позже 19:00, во избежание перегрузки организма.
- Необходимо следить за порцией малыша, чтобы он не страдал от переедания.
- Рекомендуется употреблять пищу, приготовленную на пару, в духовке либо без термической обработки.
- Ввод принципов здорового питания с исключением “пищевого мусора”.
- Длительность диеты определяется лечащим доктором на основе индивидуальных показателей организма.
Средства народной медицины
Если у ребенка увеличена печень, не рекомендуется использовать средства народной медицины для самолечения. Почему? Употребление различных отваров и настоек может негативно повлиять на состояние воспаленного органа и нанести вред пациенту.
Любые манипуляции необходимо согласовывать с лечащим доктором. Если врач одобрит использование одного из методов народной медицины, то необходимо четко придерживаться рекомендаций относительно дозировки и периодичности использования подобной терапии.
Осложнения
Прогноз
Прогноз составляется на основе индивидуальных показателей малыша, состояния внутренних органов (размер в см, расположение, функциональность), скорости развития патологии. Гепатомегалия — излечимая патология. Благоприятный прогноз дается при своевременном обращении к доктору и получении необходимой медицинской помощи. Прогноз заболевания будет меняться в худшую сторону при наличии дополнительных воспалительных процессов, осложнений, отсутствии врачебной и родительской помощи. В данном случае, все зависит от скорости реакции родителей и их ответственности за здоровье собственного ребенка.Профилактические меры
Можно ли уберечь ребенка от увеличения печени? Родители могут проводить регулярные профилактические манипуляции, чтобы избежать причин увеличения органа (кроме физиологических). Если у ребенка диагностированы различные патологии, слабая защитная функция иммунитета, неоднозначная реакция на профилактические манипуляции, рекомендуется согласовывать весь курс с педиатром.
- Обеспечивайте своевременную медицинскую помощь и диагностику малышу.
- Введите специальный режим питания. Диета предполагает отказ от вредной (чрезмерно углеводной, жирной, копченной и прочее) пищи и переход к полезным (белковым, содержащим клетчатку) продуктам.
- Давайте малышу время для отдыха (давайте ребенку посильные задания, обеспечивайте право на отдых, когда это нужно).
- Введите дозированные физические нагрузки (зарядка, спортивные секции), чтобы укрепить организма ребенка.
- Проводите постоянную профилактическую терапию по избавлению от гельминтов.
- Не занимайтесь самолечением, чтобы избежать нанесения вреда для организма.
- Проводите постоянную диагностику всех систем. Если были проблемы с увеличением печени, научитесь проводить самостоятельную пальпацию (чтобы чувствовать увеличение на несколько см) или проводите плановые осмотры у врача. Таблица с показателями нормального размера печени в см приведена выше.
увеличена печень и селезенка у новорожденного
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Гепатомегалия у ребенка
Оставьте комментарий 8,591
Обнаружение изменений размеров печени (независимо от степени деформации) должно насторожить родителей малыша. Даже незначительные отклонения от нормы могут нанести вред детскому организму. Перечень причин, из-за которых может быть увеличена печень у ребенка, достаточно широк. При первых проявлениях неблагоприятной симптоматики необходимо обратиться к доктору для установления причин и создания дальнейшего терапевтического курса.
Патология у детей разных возрастных групп
Общая характеристика
Гепатомегалия — патологическое увеличение печени (в некоторых случаях и селезенки). Подобное состояние может развиваться независимо от привязки к возрастной группе. Величина органа может деформироваться и у новорожденного грудничка, и у взрослого человека. Но развитие гепатомегалии у новорожденных, детей до 14-16 лет отличается от подобного процесса у взрослых. Педиатры утверждают, что развитие патологического процесса не является редкостью среди малышей и зачастую дают позитивный прогноз (если было назначено своевременное лечение).
Патология может развиваться за счет правой и левой доли печени. Деформация левой доли свидетельствует о наличии инфекционного возбудителя в поджелудочной железе (в таком случае вред будет нанесен селезенке, печени и желчному пузырю). Правая доля чаще подвергается гепатомегалии, ввиду большей функциональности (около 60 %). Любые нарушения в организме могут способствовать увеличению правой доли органа.
Возрастные особенности
Гепатомегалия чаще всего диагностируется у малышей в возрасте от 5-ти до 7-ми лет. Именно в этом возрасте происходят наиболее значимые изменения, которые диагностируются как умеренная гепатомегалия. В таком случае исключается необходимость диагностических и терапевтических мер. Необходимо поддерживать нормальное состояние ребенка и проводить плановые осмотры всего организма.
Развитие патологии у детей более старшей возрастной категории свидетельствует о серьезных проблемах с печенью, селезенкой, поджелудочной железой и прочими органами. Опасность патологии заключается в неблагоприятной симптоматике и возможном вреде для организма (болевой синдром, пигментация, различные виды изменения эпидермиса, проблемы с сосудами, тошнота/рвота, резкое снижение иммунитета).
Гепатомегалия характерна и для новорожденных грудничков. Изменения могут быть спровоцированы развитием желтухи. При правильном уходе заболевание легко переносится малышом, а неблагоприятная симптоматика исчезает в течение 14-ти суток.
Специалисты указывают на прямую связь гепатомегалии и состояния здоровья матери во время беременности. Если у женщины проблемы с печенью, селезенкой, поджелудочной железой, прочими органами желудочно-кишечного тракта, риск развития патологии возрастает в несколько раз. Сказаться на здоровье малыша может ненормированный прием медикаментозных средств, болезни щитовидной железы, диабет и прочее.
Нормальный размер печени у разных возрастных групп (таблица)
Причины увеличенной печени у ребенка
- Физиология. Как уже оговаривалось ранее, умеренная гепатомегалия является нормой у детей до 7-го года рождения.
- Воспаление. Воспалительные процессы могут возникнуть в любом из органов желудочно-кишечного тракта (селезенка, печень, желчный пузырь и прочее) и спровоцировать развитие патологии.
- Сбой обменных процессов в организме.
- Цирроз, венозный спазм, расстройство кровотока/желчетока, аномалии внутренних органов, сердечная недостаточность.
- Инфильтрация печени. Возможные проявления: опухоли, лейкемия, желтуха, печеночные метастазы.
- Повреждение ткани внутреннего органа. Возможные последствия: цирроз, формирование кисты, фиброз.
- Разрастание клеток Купфера.
- Врожденные инфекции вроде краснухи, герпеса, цитомегаловируса.
- Развитие паразитарных патологий.
- Гемолетическая болезнь из-за резус-конфликта. Возникает по причине несовместимости крови плода и матери.
- Мультикистоз.
- Расширение сосудов, сопровождающееся кровотечением.
- Ускоренное размножение иммунных клеток.
Симптоматика
Что делать?
Первое, что необходимо делать при развитии неблагоприятной симптоматики — обратиться за медицинской помощью. Почему? Своевременная диагностика патологии увеличивает шансы на ее скорейшее и эффективное излечение.
Рекомендуется сперва показать малыша терапевту. Первичная диагностика укажет на основную причину патогенных симптомов и врач определит необходимость дальнейшего обследования у таких специалистов:
- гастроэнтеролог;
- гепатолог;
- инфекционист;
- диетолог.
Диагностика
Первичная диагностика основывается на жалобах пациента и прощупывании воспаленного участка живота. Прежде чем делать лабораторные анализы или проводить УЗИ, необходимо собрать сведение о донорстве пациента, наличии иных патогенных симптомов, контактах с инфицированными индивидами.
Затем проводится визуальный осмотр кожного покрова. Специалист проверяет наличие высыпаний, цвет дермы. Возможные методы диагностики:
- общий анализ крови;
- биохимический анализ крови;
- УЗИ (ультразвуковое исследование);
- МРТ (магнитно-резонансная томография).
Анализ крови проводят для определения общего состояния организма и выявления сопутствующих патологий. УЗИ, МРТ делают для определения расположения и величины внутренних органов (процедура выявляет отклонения в несколько см, что является основополагающим для точности диагностики) и визуализации полученных данных.
Лечение гепатомегалии является комплексным и формируется из нескольких основных составляющих:
- консервативное лечение;
- диета;
- иммуноукрепляющие нагрузки;
- последующая профилактика.
 Остановить аномальное увеличение печени у ребёнка можно путём усиления иммунитета, диеты, контроля нагрузок.
Остановить аномальное увеличение печени у ребёнка можно путём усиления иммунитета, диеты, контроля нагрузок.
Одной из составляющих терапевтического курса является лечение первопричины (это может быть инфекционное заболевание, психоэмоциональные сбои и прочее). Необходимо изменить рацион ребенка введением специальной диеты, чтобы доставлять организму требуемые вещества для борьбы с патологией.
Помимо этого, рекомендуется ввести дозированную физическую нагрузку. Малыш может делать утреннюю зарядку либо выбрать секцию по душе и посещать ее несколько раз в неделю (в зависимости от физических показателей).
Консервативная терапия
Назначение медикаментозных средств отличается для каждого конкретного случая. Врач выписывает нужные медикаменты и рекомендует индивидуальный терапевтический курс отдельно каждому пациенту. Даются указания относительно общего укрепления иммунной системы (в некоторых случаях и без назначения спец. средств). Родители должны четко придерживаться врачебных рекомендаций, чтобы лечение принесло пользу, а не нанесло дополнительный вред.
Зачастую прописывают гепатопротекторы. Медикаменты, которые оказывают двойное действие — лекарственное и защитное. Выписывают такие препараты:
Некоторые из представленных выше медикаментов имеют возрастные ограничения. Малышам, которым еще не исполнился 1 год, запрещено принимать приведенные выше лекарства. Их лечение должно быть составлено наиболее тщательно, чтобы не нанести вред несформированному организму.
- Ввод дробного питания. Ребенок должен питаться небольшими порциями через равные промежутки времени 5-6 раз в сутки.
- Крайний прием пищи должен состояться не позже 19:00, во избежание перегрузки организма.
- Необходимо следить за порцией малыша, чтобы он не страдал от переедания.
- Рекомендуется употреблять пищу, приготовленную на пару, в духовке либо без термической обработки.
- Ввод принципов здорового питания с исключением “пищевого мусора”.
- Длительность диеты определяется лечащим доктором на основе индивидуальных показателей организма.
Средства народной медицины
Если у ребенка увеличена печень, не рекомендуется использовать средства народной медицины для самолечения. Почему? Употребление различных отваров и настоек может негативно повлиять на состояние воспаленного органа и нанести вред пациенту.
Любые манипуляции необходимо согласовывать с лечащим доктором. Если врач одобрит использование одного из методов народной медицины, то необходимо четко придерживаться рекомендаций относительно дозировки и периодичности использования подобной терапии.
Осложнения
Прогноз составляется на основе индивидуальных показателей малыша, состояния внутренних органов (размер в см, расположение, функциональность), скорости развития патологии. Гепатомегалия — излечимая патология. Благоприятный прогноз дается при своевременном обращении к доктору и получении необходимой медицинской помощи. Прогноз заболевания будет меняться в худшую сторону при наличии дополнительных воспалительных процессов, осложнений, отсутствии врачебной и родительской помощи. В данном случае, все зависит от скорости реакции родителей и их ответственности за здоровье собственного ребенка.
Профилактические меры
Можно ли уберечь ребенка от увеличения печени? Родители могут проводить регулярные профилактические манипуляции, чтобы избежать причин увеличения органа (кроме физиологических). Если у ребенка диагностированы различные патологии, слабая защитная функция иммунитета, неоднозначная реакция на профилактические манипуляции, рекомендуется согласовывать весь курс с педиатром.
- Обеспечивайте своевременную медицинскую помощь и диагностику малышу.
- Введите специальный режим питания. Диета предполагает отказ от вредной (чрезмерно углеводной, жирной, копченной и прочее) пищи и переход к полезным (белковым, содержащим клетчатку) продуктам.
- Давайте малышу время для отдыха (давайте ребенку посильные задания, обеспечивайте право на отдых, когда это нужно).
- Введите дозированные физические нагрузки (зарядка, спортивные секции), чтобы укрепить организма ребенка.
- Проводите постоянную профилактическую терапию по избавлению от гельминтов.
- Не занимайтесь самолечением, чтобы избежать нанесения вреда для организма.
- Проводите постоянную диагностику всех систем. Если были проблемы с увеличением печени, научитесь проводить самостоятельную пальпацию (чтобы чувствовать увеличение на несколько см) или проводите плановые осмотры у врача. Таблица с показателями нормального размера печени в см приведена выше.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
Источник: http://infopechen.ru/bolezni/drugie/uvelichena-pechen-u-rebenka.html
О чем сигнализирует изменение размеров таких органов, как печень и селезенка?
Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селезёнки. Причиной этого являются разнообразные заболевания, которые приводят к возникновению патологических процессов. Они проявляются гепатолиенальным синдромом, включающим в себя сочетанное увеличение размеров этих органов.
Где располагается печень?
Анатомически печень размещена под диафрагмой, большая ее часть — ¾ всей массы — расположена с правой стороны, а ¼ — с левой. При перкуссии в положении лежа у взрослого ее нижняя граница располагается по краю реберной дуги справа, верхняя же граница соответствует 5 ребру.
Расположение органов человека
Левая граница печени не выходит за пределы левой окологрудинной линии. В настоящее время физические методы определения границ ограничиваются исследованием по Курлову, которое проводит врач. Средние значения размеров органа у здорового человека при этом исследовании составляют 10х9х8 сантиметров. При увеличении границ печени ее нижний край выходит за пределы реберной дуги.
Локализация селезёнки
Селезёнка располагается в верхней части брюшной полости слева в диагональной проекции. Снизу она граничит с толстым кишечником, образуя так называемую селезеночную кривизну, и прилежит к желудку с поджелудочной железой, а также контактирует с левой почкой.
Верхняя граница селезёнки соответствует 9 ребру, а нижняя располагается на уровне 11-го. При проведении перкуторного исследования определяют длинник селезёнки, у взрослого он равен 12-15 сантиметрам, и поперечник, размеры которого составляют 5-8 сантиметров. Это исследование постепенно уходит в прошлое, уступая место ультразвуковому исследованию органа.
Что служит причиной гепатоспленомегалии?
Причины увеличения печени и селезёнки разнообразны по своей структуре. Они могут включать в себя заболевания этих органов по отдельности, или происходить в результате сочетанного повреждения.
Причинами преимущественного изменения размеров печени могут служить:
Очаговые или диффузные поражения органа.
К ним относят следующие заболевания:
- Цирроз
- Гепатиты различной этиологии
- Стеатоз – накопление в клетках печени жира
- Кисты печени
- Туберкулезный гранулематоз
- эхинококкоз
- альвеококкоз
Болезни обмена веществ у человека.
- гликогенозы, связанные с нарушением биосинтеза гликогена
- гемохроматозы, обусловленные недостаточностью ферментных систем организма, которые регулируют всасывание железа
Увеличение размеров селезёнки служит проявлением:
- Заболеваний самого органа. Кисты, опухоли различной природы, абсцессы селезёнки;
- Заболеваний других органов и систем. Портальная гипертензия, острые и хронические лейкозы, саркомы.
Сочетанный гепатолиенальный синдром возникает при таких поражениях, как:
Острые и хронические диффузные поражения печени вследствие аутоиммунных заболеваний, вирусных инфекций, расстройств кровообращения органа:
тромбофлебит печеночных вен
Развитие цирроза и рака печени
Инфекционные, паразитарные заболевания:
Болезни обмена веществ (накопления), в том числе наследственные:
гранулематозы (саркоидоз, бериллиоз)
Заболевания крови или гемобластозы:
- миелопролиферативные заболевания (истинная полицитемия, хронический миелолейкоз)
- лимфопролиферативные заболевания (лимфогранулематоз, хронический лимфолейкоз)
к оглавлению ↑
Ребенок с гепатоспленомегалией
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Ребенок подвержен токсоплазмозу, аскаридозу и амебиазу, а такие паразитозы, как эхинококкоз и альвеококкоз встречаются редко, в основном в эндемичных районах.
Увеличение печени и селезенки у новорожденного ребенка является симптомом гемолитической болезни плода, возникающей при резус-несовместимости матери и ребенка. У ребенка изменение размеров этих органов может служить сигналом о наличии врожденных пороков сердца, обуславливающих нарушение гемодинамики в большом круге кровообращения вследствие правожелудочковой недостаточности.
Клинические симптомы
Основными симптомами, возникающими у ребенка и взрослого, является бледность кожных покровов, а также слабость и утомляемость при физической активности.
В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
На коже могут появиться так называемые печеночные знаки – телеангиэктазии, эритема на ладони, контрактура Дюпюитрена у ребёнка.
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
При возникновении некоторых заболеваний, например, гепатита, наблюдается изменение окраски кожных покровов и слизистых оболочек (склер глазных яблок, небных дужек и язычка) – они становятся желтушными. Объективно при пальпации врач определяет болезненность этих органов, уплотнение, неровность их краев, выход печени и селезёнки из-под реберных дуг.
У ребёнка увеличение этих органов может происходить вплоть до опущения их в малый таз, что обуславливает его характерный внешний вид с большим раздутым животом.
Важно: При возникновении перечисленных симптомов необходимо обратиться к врачу-терапевту поликлинического звена. При возникновении заболевания у ребенка, в зависимости от тяжести его состояния посещают участкового педиатра в поликлинике или вызывают врача на дом. Данные специалисты выдают направления к узким специалистам, таким, как инфекционист, гематолог или онколог для определения дальнейшей тактики диагностики и лечения.
Проводимые исследования в диагностике
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Для диагностики заболеваний у взрослого и ребёнка, вызванных инфекцией и паразитами, проводят серологические пробы.
Важными маркерами состояния печени являются следующие:
- Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени
- Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток
- Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей
- 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
К инструментальным методам диагностики относятся:
УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.
Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Важно! все исследования, относящиеся к инвазивным, следует применять строго в случае необходимости получения дополнительной информации для верификации диагноза.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
В тактику лечения взрослого и ребёнка включены консервативные и оперативные мероприятия. Консервативное лечение включает в себя комплексную этиологическую, патогенетическую и симптоматическую терапию с помощью лекарственных средств. Она направлена на удаление причины, вызвавшей заболевание, на улучшение самочувствия пациента и уменьшение размеров паренхиматозных органов до нормальных значений.
При наличии опухолевого процесса печени или разрушении селезенки ставится вопрос о резекции этих органов.
В случае поражения печени операция состоит в удалении части органа и относится к органосохраняющей. Если произошло разрушение селезенки и возникло кровотечение, необходимо оперативное вмешательство с полным ее удалением, как у взрослого пациента, так и у ребёнка.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте историю Алевтины Третьяковой, о том как она не только справилась с болезнью печени, но и восстановила ее. Читать статью >>

Почитайте лучше, что говорит Елена Малышева, по этому поводу. Несколько лет мучилась от проблем с печенью – тупые боли под правым ребром, отрыжка, вздутие живота, изжога, иногда тошнота, сосудистые звездочки, усталость и слабость даже после отдыха, дипрессия. Бесконечные анализы, походы к врачам, диеты и таблетки не решали мои проблемы. НО благодаря простому рецепту, перестала беспокоить печень, даже после жирного или острого, улучшилось общее самочувствие, я похудела, появились силы и энергия. Теперь мой лечащий врач удивляется как это так. Вот ссылка на статью.
Источник: http://vsepropechen.ru/o-pecheni/prichiny-i-lechenie-uvelicheniya-pecheni-i-selezenki-u-detej-i-vzroslyx.html
У ребенка увеличена печень и селезенка причины
Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селезёнки. Причиной этого являются разнообразные заболевания, которые приводят к возникновению патологических процессов. Они проявляются гепатолиенальным синдромом, включающим в себя сочетанное увеличение размеров этих органов.
Для лечения и чистки ПЕЧЕНИ наши читатели успешно используют
метод Елены Малышевой
. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
Где располагается печень?
Анатомически печень размещена под диафрагмой, большая ее часть — ¾ всей массы — расположена с правой стороны, а ¼ — с левой. При перкуссии в положении лежа у взрослого ее нижняя граница располагается по краю реберной дуги справа, верхняя же граница соответствует 5 ребру.
Расположение органов человека
Левая граница печени не выходит за пределы левой окологрудинной линии. В настоящее время физические методы определения границ ограничиваются исследованием по Курлову, которое проводит врач. Средние значения размеров органа у здорового человека при этом исследовании составляют 10х9х8 сантиметров. При увеличении границ печени ее нижний край выходит за пределы реберной дуги.
Локализация селезёнки
Селезёнка располагается в верхней части брюшной полости слева в диагональной проекции. Снизу она граничит с толстым кишечником, образуя так называемую селезеночную кривизну, и прилежит к желудку с поджелудочной железой, а также контактирует с левой почкой.
Верхняя граница селезёнки соответствует 9 ребру, а нижняя располагается на уровне 11-го. При проведении перкуторного исследования определяют длинник селезёнки, у взрослого он равен 12-15 сантиметрам, и поперечник, размеры которого составляют 5-8 сантиметров. Это исследование постепенно уходит в прошлое, уступая место ультразвуковому исследованию органа.
Что служит причиной гепатоспленомегалии?
Причины увеличения печени и селезёнки разнообразны по своей структуре. Они могут включать в себя заболевания этих органов по отдельности, или происходить в результате сочетанного повреждения.
Причинами преимущественного изменения размеров печени могут служить:
Очаговые или диффузные поражения органа.
К ним относят следующие заболевания:
Цирроз Гепатиты различной этиологии Стеатоз – накопление в клетках печени жира Кисты печени Туберкулезный гранулематоз
эхинококкоз альвеококкоз
Болезни обмена веществ у человека.
гликогенозы, связанные с нарушением биосинтеза гликогена гемохроматозы, обусловленные недостаточностью ферментных систем организма, которые регулируют всасывание железа
Увеличение размеров селезёнки служит проявлением:
Заболеваний самого органа. Кисты, опухоли различной природы, абсцессы селезёнки; Заболеваний других органов и систем. Портальная гипертензия, острые и хронические лейкозы, саркомы.
Сочетанный гепатолиенальный синдром возникает при таких поражениях, как:
Острые и хронические диффузные поражения печени вследствие аутоиммунных заболеваний, вирусных инфекций, расстройств кровообращения органа:
тромбофлебит печеночных вен
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Развитие цирроза и рака печени
Инфекционные, паразитарные заболевания:
инфекционный мононуклеоз сифилис лейшманиоз альвеококкоз
Болезни обмена веществ (накопления), в том числе наследственные:
болезнь Гоше амилоидоз
гранулематозы (саркоидоз, бериллиоз)
Заболевания крови или гемобластозы:
миелопролиферативные заболевания (истинная полицитемия, хронический миелолейкоз) лимфопролиферативные заболевания (лимфогранулематоз, хронический лимфолейкоз) к оглавлению ↑
Ребенок с гепатоспленомегалией
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Ребенок подвержен токсоплазмозу, аскаридозу и амебиазу, а такие паразитозы, как эхинококкоз и альвеококкоз встречаются редко, в основном в эндемичных районах.
Увеличение печени и селезенки у новорожденного ребенка является симптомом гемолитической болезни плода, возникающей при резус-несовместимости матери и ребенка. У ребенка изменение размеров этих органов может служить сигналом о наличии врожденных пороков сердца, обуславливающих нарушение гемодинамики в большом круге кровообращения вследствие правожелудочковой недостаточности.
Клинические симптомы
Основными симптомами, возникающими у ребенка и взрослого, является бледность кожных покровов, а также слабость и утомляемость при физической активности.
В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
На коже могут появиться так называемые печеночные знаки – телеангиэктазии, эритема на ладони, контрактура Дюпюитрена у ребёнка.
Отзыв нашей читательницы Светланы Литвиновой
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
При возникновении некоторых заболеваний, например, гепатита, наблюдается изменение окраски кожных покровов и слизистых оболочек (склер глазных яблок, небных дужек и язычка) – они становятся желтушными. Объективно при пальпации врач определяет болезненность этих органов, уплотнение, неровность их краев, выход печени и селезёнки из-под реберных дуг.
У ребёнка увеличение этих органов может происходить вплоть до опущения их в малый таз, что обуславливает его характерный внешний вид с большим раздутым животом.
Важно: При возникновении перечисленных симптомов необходимо обратиться к врачу-терапевту поликлинического звена. При возникновении заболевания у ребенка, в зависимости от тяжести его состояния посещают участкового педиатра в поликлинике или вызывают врача на дом. Данные специалисты выдают направления к узким специалистам, таким, как инфекционист, гематолог или онколог для определения дальнейшей тактики диагностики и лечения.
Проводимые исследования в диагностике
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Для диагностики заболеваний у взрослого и ребёнка, вызванных инфекцией и паразитами, проводят серологические пробы.
Важными маркерами состояния печени являются следующие:
Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
К инструментальным методам диагностики относятся:
УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.
Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Лапароскопическая и пункционная биопсия печени.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Важно! все исследования, относящиеся к инвазивным, следует применять строго в случае необходимости получения дополнительной информации для верификации диагноза.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
В тактику лечения взрослого и ребёнка включены консервативные и оперативные мероприятия. Консервативное лечение включает в себя комплексную этиологическую, патогенетическую и симптоматическую терапию с помощью лекарственных средств. Она направлена на удаление причины, вызвавшей заболевание, на улучшение самочувствия пациента и уменьшение размеров паренхиматозных органов до нормальных значений.
При наличии опухолевого процесса печени или разрушении селезенки ставится вопрос о резекции этих органов.
В случае поражения печени операция состоит в удалении части органа и относится к органосохраняющей. Если произошло разрушение селезенки и возникло кровотечение, необходимо оперативное вмешательство с полным ее удалением, как у взрослого пациента, так и у ребёнка.
Вам все еще кажется, что ВОССТАНОВИТЬ ПЕЧЕНЬ невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте историю Алевтины Третьяковой, о том как она не только справилась с болезнью печени, но и восстановила ее…. Читать статью >>

Эксперт проекта VseProPechen.ru
Обеспечивайте своевременную медицинскую помощь и диагностику малышу.Введите специальный режим питания. Диета предполагает отказ от вредной (чрезмерно углеводной, жирной, копченной и прочее) пищи и переход к полезным (белковым, содержащим клетчатку) продуктам.Давайте малышу время для отдыха (давайте ребенку посильные задания, обеспечивайте право на отдых, когда это нужно).Введите дозированные физические нагрузки (зарядка, спортивные секции), чтобы укрепить организма ребенка.Проводите постоянную профилактическую терапию по избавлению от гельминтов.Не занимайтесь самолечением, чтобы избежать нанесения вреда для организма.Проводите постоянную диагностику всех систем. Если были проблемы с увеличением печени, научитесь проводить самостоятельную пальпацию (чтобы чувствовать увеличение на несколько см) или проводите плановые осмотры у врача. Таблица с показателями нормального размера печени в см приведена выше.
Источник: http://pechen-ne-boli.ru/2017/09/23/u-rebenka-uvelichena-pechen-i-selezenka-prichiny/
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе