При обострении гастрита
При обострении гастрита - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Нарушение в питание и вредные привычки приводят к воспалению в желудке и поджелудочной. Диета при обострении гастрита и панкреатита — одна из главных составляющих успешного лечения и выздоровления. Соблюдая рекомендации относительно диеты по питанию, пациент сразу ощутит улучшения. Многие ограничения в продуктах диеты компенсируются возможностью приготовить вкусные и сытные блюда, и не навредить здоровью.

Причины болезней
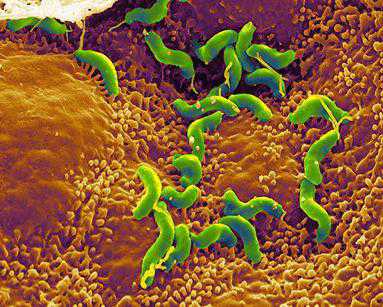
Гастрит — воспалительный процесс, затрагивающий слизистую оболочку желудка. Панкреатит представляет собой аналогичные процессы, проходящие в поджелудочной железе. Согласно статистике, одновременное наличие обоих болезней чаще наблюдается у людей старше 30-ти лет. Факторами, провоцирующими гастрит, являются: наличие в желудке бактерии Helicobacter pilory, повышенный уровень кислоты, эмоциональные встряски и курение на пустой желудок. Панкреатит развивается по причине частых перееданий и употребления алкогольных напитков. Воспаление поджелудочной может возникнуть и вследствие перенесенной в раннем возрасте свинки.
Особенности диеты при панкреатите и гастрите
Больные с диагнозами «гастрит» и «панкреатит» должны соблюдать диету, рекомендованную их лечащим доктором. Кроме определенного перечня продуктов, необходимо следовать также некоторым принципам, которые помогут быстрее выздороветь. Прежде всего, при панкреатите и гастрите за день должно быть не менее 6 приемов пищи. Питаться нужно маленькими порциями, тщательно пережевывая еду. Негативно сказаться на здоровье и общем самочувствии способны быстрые перекусы и еда на ходу. Важным является и способ приготовления блюд. При диете кушать допустимо лишь запеченные или отварные яства. От жареной пищи лучше отказаться. Температура потребляемой еды не должна быть слишком высокой или низкой. В периоды обострения пищу лучше измельчать при помощи блендера. Последнее употребление еды — не позже чем за 2 часа до ночного отдыха.
Перечень продуктов
Диета при гастрите и панкреатите подразумевает ограничения в списке потребляемых ингредиентов. Рацион должны составлять лишь те компоненты, которые оказывают щадящее влияние на слизистую оболочку и способствуют ее восстановлению и заживлению ран. Грубые, раздражающие продукты питания попадают под запрет при диете. Для быстрого выздоровления и профилактики рецидивов нужно тщательно следить за соблюдением диеты при гастрите и панкреатите. Малейшие отхождение от разрешенного списка способно нанести вред желудку и поджелудочной железе.
Диета при гастрите и панкреатите это сбалансированное и правильное питание.
Диета при панкреатите и гастрите разрешает употреблять лишь легко усваиваемые продукты и рецепты на их основе. К таковым относятся хлеб из муки высшего сорта, сухарики и «вчерашний» бисквитный корж. Овощи можно употреблять практически все, приготовленные на пару или в духовом шкафу. Не чаще 2—3-х раз в неделю больному панкреатитом и гастритом можно съесть свежие помидоры. Супы можно употреблять лишь на основе овощных отваров или с добавлением молока. Мясные бульоны разрешены лишь в слабых концентрациях. Добавлять в суп можно макаронные изделия, крупы и мясо. Каши лучше варить из манной, рисовой, гречневой или овсяной круп. Заправлять во время диеты их разрешено сливочным или растительным маслом.
Мясные изделия должны быть минимальной жирности — курица, индюшатина, крольчатина, телятина или говядина. Рыба также должна содержать не более 8% жира. Молочные и кисломолочные продукты во время диеты употребляют в любом количестве, но жирность их должна быть минимальной. Фрукты можно есть лишь после термической обработки, при этом они должны быть спелыми. На десерт при диете разрешено съесть небольшое количество меда, варенья, зефира или домашнего желе из фруктов. В качестве напитка используют фруктовые компоты, узвары, некрепкий чай или какао при гастрите и панкреатите.
От чего придется отказаться?
При воспалении желудка и поджелудочной железы, а также при холецистите под запрет попадают любая выпечка и пироги. Диета подразумевает отказ от первых блюд на основе мясных или грибных отваров. Забыть нужно также про борщ, солянку и рассольник. Крупы и ингредиенты, провоцирующие вздутие (кукурузная, ячневая, фасоль, горох), кушать нельзя, так как может усугубиться болезнь. Свинина, наряду с уткой или гусем, отличается большим процентом жирности. Такое мясо следует исключить из рациона диеты.
 Белокочанная капуста не подходит больным, поскольку является раздражителями для слизистой.
Белокочанная капуста не подходит больным, поскольку является раздражителями для слизистой.
Такие овощи, как огурец, редис, шпинат, белокочанная капуста и грибы являются раздражителями для слизистой. Лечить гастрит и панкреатит и есть твердые сыры нельзя. Фрукты в сыром виде, а также незрелые плоды из питания следует убрать. Аналогично запрещены шоколад, мороженое и любая сладкая сдоба. Пить газированную воду, крепкие кофе или чай нельзя, дабы не перегружать организм. Алкогольные напитки недопустимы, так как они не сочетаются с медикаментами.
Главное условие для суточного меню — оно не должно превышать 2500 ккал. Рассмотрим пример питания при диете:
- На первую трапезу допустимы кусок хлеба со стаканом домашнего йогурта или другого кисломолочного напитка. На закуску подойдет небольшая гроздь винограда.
- Полдник составляют фрукты, одновременно с кисломолочным напитком.
- На обед хорошим вариантом станет рисовая или гречневая каша с отварной рыбой, какая допустима при диете. Гарниром выступят овощи, запеченные в духовом шкафу.
- Отужинать можно рыбой с картофелем на пару. При желании морепродукт заменить нежирным мясом.
- За 2 часа до отдыха следует перекусить фруктами.
Другие варианты питания на день
Следующий вариант дневного рациона при таких болезнях, как гастрит и панкреатит:
- На завтрак паровые котлеты на основе нежирного мяса. В качестве дополнения — овсяная каша. Запить чаем с долькой лимона или какао.
- Второй завтрак диеты состоит из творожного пудинга и напитка на основе трав.
- Обед. На первое — рисовый суп на основе овощного или слабого мясного бульона. На второе — рыба, варенная на пару, с салатом из свеклы. В виде десерта подать запеченное яблоко.
- В качестве последнего приема пищи подойдет говядина с овощным рагу. Напитком выступить компот из свежих фруктов.
- На ночь полезен стакан домашнего йогурта или нежирного кефира.
Разнообразить ежедневный рацион при диете можно следующим образом:
- Утром приготовить паровой омлет с кашей из овсяной крупы. В качестве напитка взять чай или какао.
- На полдник допустимо соединить творог с молоком.
- Обед состоит из супа на основе овощного бульона с добавлением гречневой или рисовой круп. На второе подать рыбу, приготовленную на пару или в духовке, с гарниром.
- Меню на ужин: запеченное мясо с морковным пюре и чай;
- Перед уходом на сон можно выпить йогурт без добавок или нежирный кефир.
Рецепты блюд при диете
Несмотря на ограничения в списке потребляемых продуктов, рецепты возможных трапез из них довольно разнообразны. Их употреблять полезно не только больным с диагнозами «гастрит» и «панкреатит», но также здоровым людям в качестве разгрузки кишечника. При красивой подаче такие яства эффектно украсят любой стол.
Суп-пюре из цветной капусты при диете
Суп-пюре полезно употреблять не только больным с диагнозами, но также здоровым людям.
Ингредиенты: вода — 2 литра (1 — для супа, 1 — для варки курицы), картофель — 2 штуки, морковь, цветная капуста, куриное филе, соль, зелень. Алгоритм приготовления: мясо курицы залить водой и довести до кипения. После этого воду слить, филе промыть и снова бросить в воду с добавлением соли. После готовности курицы, перемолоть ее на мясорубке или с помощью блендера. Овощи помыть, картофель нарезать средним кубиком, морковь натереть на терке, а капусту разделить на соцветия. В закипевшую воду бросить порезанные ингредиенты и варить до полуготовности. После слить немного воды и взбить массу с помощью блендера. Снова поставить суп на огонь и добавить куриный фарш. Подавать с добавлением зелени.
Фрикадельки с мяса при проблемах с желудком
Компоненты: нежирное мясо, лук, соль, зелень. Приготовление: мясо нежирных сортов, дозволенное при диете, перемолотить на мясорубке, лучше дважды. Лук мелко покрошить и вмешать в фарш. При желании лук можно также пропустить через мясорубку. Зелень мелко нарубить и добавить к мясу. Посолить и тщательно перемешать смесь. Из полученного фарша скатать небольшие фрикадельки и варить на пару до готовности. Подавать с гарниром или кашей на основе употребляемых при диете круп.
Понадобятся: творог с минимальной жирностью — 200 грамм, мука — 1 столовая ложка, яйцо — 1 штука, сметана, сахар. Творог перетереть блендером или при помощи сита. В получившуюся массу вмешать яйцо, муку и сахар. Из творожной смеси сформировать длинную колбаску и нарезать ее на кусочки по 3—5 см. Бросить вареники в закипевшую жидкость. Как станут готовыми, вынуть и положить на дуршлаг. Когда жидкость стечет полить сметаной. При подаче можно добавить фрукты, которые можно при гастрите и панкреатите.
Печеные фрукты при гастрите
Ингредиенты: яблоко или другой плод — 2 штуки, сахар, варенье домашнее. Алгоритм приготовления: фрукты вымыть и вырезать серединку. При желании можно яблоки перерезать пополам и сделать лодочки. В получившееся углубление насыпать сахар. Поставить в духовой шкаф при температуре 180 градусов. Выпекать до готовности. При подаче полить небольшим количеством варенья, дозволенного при диете.
Что такое эрозивный дуоденит?
- 1Причины появления заболевания
- 2Симптоматические проявления
- 3Методы лечения
- 4Народные советы
1Причины появления заболевания
Двенадцатиперстная кишка — один из органов пищеварительной системы человека, располагается сразу за желудком. Она больше всех других органов ЖКТ подвержена развитию воспалительных процессов, так как в нее попадает пища из желудка, смешанная с желудочным соком и кишечными ферментами. Самой распространенной причиной возникновения и развития воспалительных процессов и появления дуоденита в пищеварительных органах человека является наличие патогенной бактерии Helicobacter pylori, в процессе жизнедеятельности которой выделяется огромное количество патологических токсинов, разрушающих слизистую кишки. Причинами образования и развития эрозивного дуоденита могут стать:
- Отравление химическими веществами-кислотами, техническим спиртом или другими жидкостями (в данном случае развивается острый катаральный дуоденит, который при отсутствии немедленного лечения может перейти в хроническую стадию).
- Злоупотребление или отравление алкогольной продукцией низкого качества.
- Неправильный рацион питания — с преобладанием жирных, соленых, копченых и несвежих продуктов.
- Частый прием некоторых лекарственных препаратов.
- Хронические заболевания желудочно-кишечного тракта, органов пищеварения.
- Стрессы и другие расстройства нервной системы.
Дуоденит иногда может развиваться на фоне хронического гепатита, панкреатита или гастрита. При несоблюдении строгой диеты заболевание обостряется, начинается воспалительный процесс, в результате которого дуоденит переходит в хроническую форму и поражает не только двенадцатиперстную кишку, но и поджелудочную железу, желчный пузырь и печень. С каждым обострением форма заболевания становится все более тяжелой. Но все же главной причиной развития хронического эрозивного дуоденита является неправильное и нерегулярное питание: злоупотребление жирной и острой пищей, спонтанный режим приема пищи, еда «на ходу» и всухомятку. Все это в сочетании и приводит к обострению заболевания и переходу его в хроническую форму.
2Симптоматические проявления
Симптомы и лечение патологии неразрывно связаны, то есть от тяжести первых зависит и второе. Очень важно при обнаружении первых признаков заболевания обратиться к врачу. Специалист назначит лечение, которое поможет избежать развития возможных и достаточно серьезных осложнений и перехода эрозивного дуоденита в хроническую форму. Дуоденит делится на несколько типов в зависимости от длительности и протекания воспалительных процессов: острый и хронический, который чаще распространен. Проксимальный (с поражением луковицы двенадцатиперстной кишки) и дистальный( без изменений в луковице ДПК) типы дуоденита обладают схожими симптомами, но различаются расположением пораженной области.
Патологию легко диагностировать, так как у больного появляются усиливающиеся схваткообразные боли, не зависящие от того, принимал ли человек еду или пищу. При таких болях постоянно ощущается тошнота, появляется рвота, не приносящая облегчения. В рвотных массах присутствует кровь, которая сочится из ранок на слизистой внутренних органов пищеварения. У больного нарушается стул, возникает повышенное газообразование и урчание в животе, возникает чувство переполненности желудка, даже если он ничего не ел. Правильно диагностировать дуоденит помогает дуоденофиброскопия — специальное исследование.
3Методы лечения
Что это такое (дуоденит), вы разобрались, но как лечить патологию? Терапия состоит из комплекса мероприятий, направленных на устранение симптомов заболевания и способствующих восстановлению структуры пораженной слизистой оболочки. Во время лечения пациенту назначается постельный режим, полный покой — не только физический, но и психологический. Курение и прием алкоголя категорически запрещается. При эрозивном дуодените категорически запрещается промывать желудок и прогревать брюшную область с помощью грелки. Такие манипуляции могут привести к достаточно серьезному и опасному внутреннему кровотечению и прободению кишечных стенок.
При эрозивном дуодените лечение проводится с помощью лекарственных препаратов, применяемых для язвенной болезни желудка и ДПК — прием Де-Нола, Метронидазола и антибиотиков, содержащих тетрациклин, а иммуномодулирующие препараты и строгая диета помогут избавиться от основных симптомов заболевания, предотвратить образование хронической формы болезни и остановить кишечные и желудочные кровотечения. Также больному назначаются седативные средства и успокаивающие транквилизаторы, которые купируют неврастенический синдром, присущий данному заболеванию.
Несоблюдение рекомендаций и правил лечения эрозивного дуоденита может привести к прободению кишечной стенки, возникновению внутреннего кровотечения. В таком случае консервативное лечение отменяется, больному назначается оперативное вмешательство.
Правильное питание и диета, особенно в начале обострения заболевания, помогают снизить симптомы болезни и облегчить состояние пациента. Пища во время лечения должна употребляться исключительно в протертом виде, теплая. Блюда из овощей и постного куриного мяса должны быть хорошо проварены, а лучше приготовлены в пароварке. Полезны рисовые, овощные отвары, кисели и теплое молоко. Ограничено употребление сладостей, колбас, сосисок, чая и кофе.
4Народные советы
Кроме традиционного лечения рекомендуется применять классические советы и рецепты народной медицины, которые очень хорошо помогают при обострениях дуоденита:
- Столовую неполную ложку сухой травы зверобоя заваривают пол-литром кипятка и пьют по пол-стакана за полчаса до еды.
- Небольшое количество сока подорожника смешивают с таким же количеством меда и принимают три раза в день до еды.
- Отдельно готовят отвары из крапивы и овса, перед употреблением отвары смешивают и принимают по половине стакана перед каждым приемом пищи.
При соблюдении всех правил и назначений рекомендованного лечения облегчение наступает уже через несколько дней. При обострении дуоденита желательно несколько дней голодать и не перенапрягаться. Эрозивный дуоденит — достаточно опасное заболевание, при котором необходимо постоянное наблюдение как со стороны больного, так и со стороны врачей-специалистов, лечение и соблюдение диеты, так как болезнь легко может переходить в более серьезные и опасные язвенные формы. Необходимо внимательно следить за состоянием здоровья, обращать повышенное внимание на рацион питания и образ жизни, тогда заболевание можно контролировать и не допустить развития тяжелых последствий.
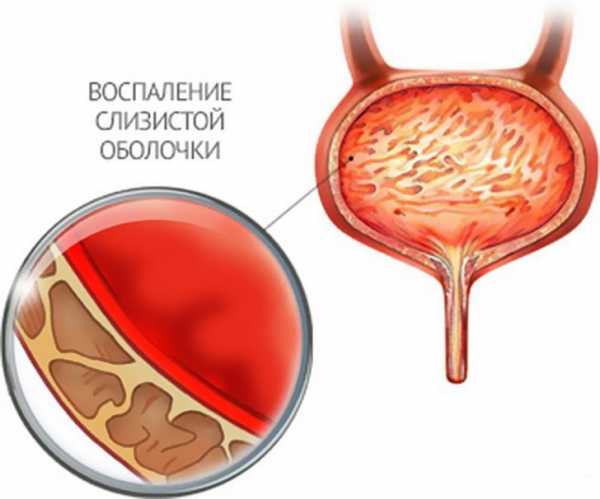
Обострение хронического гастрита
Гастрит – это именно то заболевание, которое характеризуется периодами обострения и ремиссии. Особенно часто обострение хронического гастрита пациенты обнаруживают у себя в весенние или летние месяцы и это объясняется тем, что именно в этот период они начинают «забывать» о рекомендациях врача и принимают в пищу большое количество клетчатки, содержащейся в свежих фруктах и овощах.
Причиной обострения хронического гастрита могут стать и другие факторы:
- несбалансированные диеты для борьбы с лишним весом;
- нарушения в режиме питания;
- курение и употребление спиртных напитков;
- стрессы и хроническая усталость;
- аутоиммунные механизмы;
- сопутствующие заболевания;
- заражение хеликобактериями;
- отравления некачественными продуктами и заражения кишечными инфекциями;
- переедание и др.
Симптомы при обострении хронического гастрита могут напомнить о себе резко или же их интенсивность нарастает постепенно, ухудшая качество жизни пациента и заставляя задуматься о том, что пора нанести визит к гастроэнтерологу. Каковы же первые признаки и симптомы обострения этого недуга?
Симптомы обострения
Пациент, страдающий гастритом, должен незамедлительно обратиться за врачебной помощью при выявлении у себя следующих признаков:
- дискомфорт, переходящий в боль в эпигастральной области (левое подреберье);
- головная боль, слабость, сердцебиение, повышение температуры тела – признаки интоксикации, сопровождающие воспалительный процесс слизистой оболочки желудка;
- потеря веса;
- нарушения аппетита;
- тошнота или рвота;
- сухость во рту после приступов рвоты;
- повышенное слюноотделение;
- неприятный привкус во рту;
- изжога;
- диарея или запоры;
- кровь в каловых массах (при эрозивной форме гастрита);
- вздутие кишечника;
- отрыжка и т. п.
Выраженность этих симптомов индивидуальна для каждого пациента. Боль, в период обострения хронического гастрита, может беспокоить больного постоянно или же появляется периодически. У некоторых пациентов она появляется только натощак или до приема пищи, а у кого-то появляется через какое-то время после еды.
Характеристика болезненных ощущений зависит от степени поражения воспалительным процессом слизистой оболочки желудка и длительности заболевания. Именно поэтому индивидуальный подход к составлению схемы лечения в таких ситуациях позволяет назначить адекватную терапию и избежать тяжелых осложнений. Как правило, боли во время обострения хронического гастрита при отсутствии своевременного лечения усиливаются, могут становиться приступообразными и довольно интенсивными.
Выраженность таких признаков, как тошнота и рвота, при обострении хронического гастрита зависит от типа воспаления слизистой оболочки и как и болевой синдром, во многом зависит индивидуальных особенностей пациента и уровня кислотности желудочного сока.
Данные симптомы могут указывать на запущенность воспалительного процесса, а присутствие в рвотных массах темных сгустков или прожилок крови может указывать на развитие эрозивного поражения слизистой оболочки желудка и желудочном кровотечении. При появлении такого признака или при появлении дегтеобразного стула пациент должен незамедлительно обратиться к врачу для оказания срочной помощи по остановке кровотечения.
Расстройства функционирования кишечника являются частыми признаками обострившихся гастритов любого типа и могут выражаться в систематических или периодических запорах или поносах, чувстве урчания в кишечнике, вздутии живота, метеоризме, болях спастического характера в области нижней части живота и т. п.
Диагностика
При обострении хронического гастрита необходимо проведение всесторонней диагностики пациента. Врач может назначить:
- общие анализы крови и мочи;
- биохимическое исследование крови;
- анализ кала (на скрытую кровь, копрологическое исследование, исследования на выявление инфекционного агента или паразитов и др.);
- фиброгастродуоденоскопию (ФГДС);
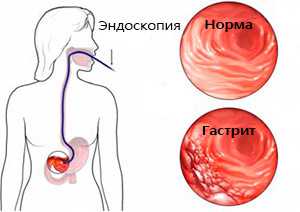
- дуоденальное зондирование;
- тесты на определение Helicobacter pylori;
- гистологическое исследование тканей слизистой оболочки желудка.
В последние годы редко применяется рентгенография желудка и ацидо тесты при помощи таблеток, т. к. эти методики малоинформативны для постановки правильного диагноза и назначить адекватное лечение при обострении хронического гастрита по данным этих исследований затруднительно.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Лечение хронического гастрита в стадии обострения
Лечение обострившегося гастрита пациент может начать и сам, но самолечение может заключаться только в диете, т. к. составить эффективную схему лечения может только гастроэнтеролог после полного обследования пациента и анализирования причин, вызывающих симптомы.
Соблюдение необходимой диеты

Диеты при гастрите различаются в зависимости от кислотности желудочного сока.
Рекомендуется принимать пищу часто и дробно (5-6 раз в день), небольшими порциями. В том случае, если у пациента повышена кислотность, из рациона следует исключить:
- продукты, провоцирующие повышение кислотности (рыбные, мясные или грибные бульоны, кофе, виноград, алкоголь, колбасные изделия, капуста и др.);
- продукты, раздражающие слизистую оболочку желудка (копчености, маринованные, жареные и консервированные продукты, газированные напитки, некоторые овощи и фрукты с большим количеством кислот, грибы, хлеб грубого помола, специи, холодные или горячие блюда).
В ежедневном меню могут присутствовать:
- молочные и молочнокислые продукты;
- бикарбонатные минеральные воды;
- фруктовые соки, кисели, компоты из некислых фруктов;
- каши;
- макаронные изделия;
- нежирные мясные блюда, приготовленные на пару.
При обострении гастрита с пониженной или нулевой кислотностью рекомендуется исключить из рациона:
- острые, пряные блюда;
- копчености;
- маринады;
- жирные сорта мяса;
- газированные напитки;
- продукты и блюда, которые долго перевариваются (блины, оладьи, сдоба, рис, ржаной хлеб).
В рационе могут присутствовать:
- молочные и молочнокислые продукты;
- каши;
- рыбные, мясные бульоны из нежирных сортов мяса;
- макаронные изделия;
- пшеничный хлеб и сухарики из него;
- фруктовые и овощные соки.
Симптомы обострения гастрита любого типа указывают на то, что необходимо полностью отказаться от спиртных напитков и курения, регулярно принимать пищу (желательно в одно и то же время). После диагностического обследования врач может внести корректировки в диету.
Медикаментозные препараты
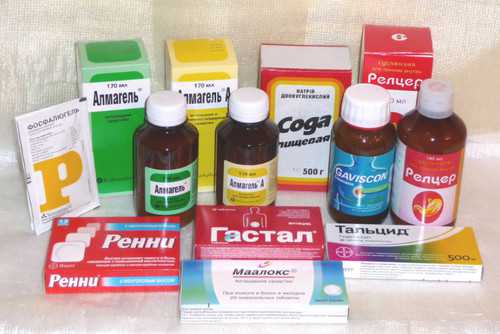
Для медикаментозной терапии хронического гастрита в стадии обострения могут применяться различные схемы, выбор которых зависит от индивидуальных данных о пациенте.
- При выявлении патогенных микроорганизмов и Helicobacter pylori назначается антибактериальная терапия. Дозировка антибактериальных препаратов и длительность их применения может определяться только врачом.
- При повышенной кислотности применяются антацидные препараты, которые защищают слизистую оболочку от раздражения и устраняют такие симптомы как изжога, отрыжка. Антациды способствуют большей эффективности других препаратов, ускоряют процесс регенерации слизистой желудка и позволяют устранить болевой синдром. К наиболее популярным средствам этой группы можно отнести следующие: Маалоск, Альмагель, Гастал. Для лечения гастритов в стадии обострения могут применяться препараты висмута (Де-нол), которые создают защитную пленку, защищают клетки желудка от повреждения и помогают устранять некоторые симптомы воспаления слизистой оболочки.
- При обострении хронического гастрита с пониженной или нулевой кислотностью могут применяться препараты для стимуляции выработки соляной кислоты, средства для улучшения моторики кишечника и ферментные препараты.
- Для более быстрой регенерации тканей воспаленной слизистой оболочки комплексное лечение может включать в себя средства, действие которых направлено на быстрое восстановление и заживление раневой или воспаленной поверхности желудка.
- При аутоиммунных причинах развития обострения гастрита могут применяться гормональные препараты, которые направлены на подавление иммунитета.
С особенной осторожностью проводится лечение обострения гастрита у беременных и кормящих пациенток. В таких случаях, при назначении медикаментозных средств, врач учитывает все возможные осложнения для плода, ребенка или протекания беременности.
Чем опасно обострение гастрита желудка и как можно его предупредить?
Заболевания ЖКТ чрезвычайно распространены и чаще всего больные жалуются на боли в желудке. Не только взрослые люди, но и дети, в том числе и дошкольного возраста не понаслышке знают что такое гастрит.
Причем спокойные периоды ремиссии сменяются резким ухудшением состояния, когда развивается обострение гастрита. Разберемся, что предпринять, если случился рецидив заболевания.
Причины
При хроническом гастрите обострение могут спровоцировать самые разные факторы. Чаще всего, причиной обострения гастрита служит неправильное поведение самого больного, например, нарушение диеты.

Влияет на периодичность возникновения обострений сезон года. Нередко обостряется гастрит в период межсезонья, то есть, весной или осенью. В летне-осенний период негативно повлиять на состояние слизистой оболочки желудка может изменение рациона.
В этот период большинство людей включают в меню больше свежих овощей, чем зимой, а избыток клетчатки может негативно влиять на желудок, вызывая признаки обострения гастрита. Наиболее частые причины развития обострения гастрита:
- несоблюдение режима питания;
- частые стрессы, нервное напряжение, которое присутствует в жизни больного постоянно;
- курение, в том числе и кальяна;
- частое употребление алкоголя;
- голодание, соблюдение несбалансированной диеты;
- переедание;

- кишечные инфекции;
- отравления недоброкачественной пищей или химическими веществами.
Совет! Вызвать признаки гастрита могут и такие, казалось бы, безобидные напитки, как кофе и чай. При условии, что больной будет крепко заваривать эти напитки и пить их очень часто.
Все перечисленные факторы могут спровоцировать развитие обострения гастрита, если заболевание протекает хронически. Симптоматика может проявляться остро, то есть, больной резко почувствует ухудшение состояния.
Но нередко признаки гастрита нарастают постепенно. Интенсивность проявлений болезни зависит от того, насколько сильно поражена слизистая органа пищеварения.
Симптомы
Как понять, что обострился гастрит? Каждый больной с хронической формой заболевания должен быть знаком с симптомами при обострении хронического гастрит, чтобы своевременно обратиться к гастроэнтерологу. Основные симптомы обострения гастрита:
- дискомфортные ощущения, которые возникают в верхней части живота под ребрами. Больные могут ощущать боли или просто тяжесть в желудке. Какие боли возникают при обострении? Характер ощущений зависит от степени поражения и формы гастрита. Чаще всего, боли ноющие, тупые. Но в некоторых случаях могут возникать резкие боли, схваткообразного характера;
- классическая «триада» симптоматики гастрита – изжога, тошнота и отрыжка. Изжога – это неприятное ощущение жжения в центральной части груди. Возникает оно из-за рефлюкса, то есть, неправильного движения по пищеварительному тракту. В пищевод попадает избыток соляной кислоты из желудка, хотя в норме желудочная среда не должна попадать в верхние отделы пищеварительного тракта. Кислота раздражает стенки пищевода, что и вызывает неприятные ощущения. Еще одним неприятным симптомом является отрыжка с неприятным кислым вкусом, а также тошнота. Отрыжка чаще случается после еды, а вот тошнота может возникать и натощак;
- возможно возникновение рвоты, как правило, позывы на рвоту возникают после еды;
- возможно нарушение стула, при гастрите нередко отмечается чередование поносов с запорами;

- очень тревожный симптом – появление примесей крови в рвотных массах и/или в стуле. В рвотных массах кровь может быть свежей, а стул просто окрашивается в черный цвет, так как кровь, при прохождении через кишечник, сворачивается. Подобная симптоматика говорит о развитии желудочного кровотечения, что чрезвычайно опасно;
- нередко отмечается и общее ухудшение состояния, может появляться тахикардия, слабость, головокружения. Температура при обострениях хронического процесса, как правило, не поднимается или поднимается до невысоких значений – 37,0-37,2 градуса.
Какую первую помощь при обострении гастрита можно оказать больному? Прежде всего, заметив первые признаки рецидива, нужно обратиться к врачу. Если симптоматика нарастает постепенно, то можно просто записаться к гастроэнтерологу.
Если же болезнь протекает остро, с сильными болями и признаками желудочного кровотечения, то помощь требуется незамедлительно, необходимо обращаться в «Скорую».
Какой гастрит часто дает обострения
Гастрит может протекать в разных формах. Какая форма чаще дает обострение? Однозначно ответить невозможно, так как все зависит от индивидуальных особенностей организма. Клиническая картина при обострении гастрита разных форм несколько отличается.
С повышенной кислотностью
При обострении гастрита с повышенной кислотностью железы начинают вырабатывать избыточное количество соляной кислоты. Эта кислота раздражает слизистые, что вызывает боль.
Особенно сильные боли возникают, если на стенках органа пищеварения имеются эрозии. Именно для этой формы характерны такие признаки:
- боль и жжение в верхней части живота и груди;
- тошнота;
- отрыжка кислым;
- изжога;
- обезвоживание и сильная жажда.
Хронический
Если хронический гастрит протекает с низким уровнем секреторной активности, то симптоматика обострения будет иной. Эта форма зачастую протекает с постепенной атрофией слизистой. Атрофический гастрит в стадии обострения чаще диагностируется у взрослых пациентов, проявляется эта форма такими симптомами:
- боль, ощущение тяжести;
- отрыжка с запахом сероводорода (как говорят, с запахом тухлых яиц);
- частые поносы;
- вздутие живота, урчание;
- сонливость, повышение потоотделение.

Длительность рецидива не всегда одинакова. Если начать терапию при первых признаках, то справиться с обострением будет намного проще. А вот если запустить процесс, то лечение может занять больше времени.
Диагностика
Назначать лечение при обострении гастрита рекомендуется после уточнения диагноза. Дело в том, что похожие симптомы могут возникать и при других патологиях – панкреатите, энтерите, кишечной инфекции.
Для подтверждения диагноза необходимо посетить гастроэнтеролога, врач проведет осмотр и сбор анамнеза, а также назначит дополнительные исследования. Проводятся лабораторные анализы, а также инструментальные обследования. Могут быть назначены следующие анализы:
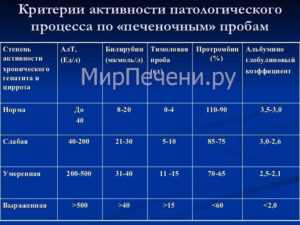
- Общий анализ крови. При заболевании понижаются лейкоциты, эритроциты, гемоглобин и тромбоциты, повышается скорость оседания эритроцитов.
- При биохимическом анализе может быть выявлен недостаток пепсиногенов. Повышение количества гамма-глобулинов и билирубина свидетельство аутоиммунной природы заболевания.

- Наличие антител к хеликобактер пилори – показатель инфекционной природы заболевания.
Очень важным обследованием является ФГДС (фиброгастродуоденоэндоскопия). Во время этой процедуры проводится исследование пищевода, желудка и верхнего отдела кишечника при помощи специального прибора. Врач имеет возможность визуально увидеть органы, так как на конце зонда прибора есть камера, изображение с которой выводится на монитор.
Проводится исследование строго натощак. Больному необходимо лечь на левый бок и расслабиться. Для снятия неприятных ощущений используется местная анестезия в виде спрея. Зонд вводится через рот в пищевод и далее по пищеварительному тракту.
При проведении процедуры можно определить тип гастрита, определить места локализаций воспаления. Кроме того, во время проведения процедуры можно провести заборы проб – желудочного сока и тканей для проведения дальнейших гистологических исследований.

Пробы желудочного сока позволяю определить уровень кислотности желудочного сока, а проведение исследований частиц тканей помогает выявить наличие инфекции и определить природу заболевания.
Лечение
Что делать при обострениях гастрита? Самый разумный совет – обратится к гастроэнтерологу. Не стоит надеяться, что заболевание пройдет само без специфического лечения при обострении гастрита, заболевание будет только прогрессировать и даже может перейти в форму, которая будет представлять опасность для жизни больного.
Конечно, приступ может случиться неожиданно, поэтому незамедлительное обращение к врачу не всегда возможно. Что делать, если обострился гастрит? Первая помощь в этой ситуации будет такой:
- Принять таблетки спазмолитика, которые ранее рекомендовал врач. Как правило, больные хронической формой заболевания всегда имеют под рукой обезболивающие препараты.

- Для облегчения болевого синдрома рекомендуется лечь на бок, подтянув колени к груди, и попытаться расслабиться. Это поможет снять спазм. Можно положить на верхнюю часть живота холод – пузырь со льдом, обернутый полотенцем.
- Можно попить ромашкового чая.
Но, разумеется, для лечения хронического гастрита в стадии обострения этих простых мер будет недостаточно. Как лечить приступ должен объяснить врач, поскольку формы заболевания бывают разными и единой схемы лечения обострения хронического гастрита не существует.
Больные часто спрашивают, сколько продлится обострение гастрита? К сожалению, точного ответа на этот вопрос дать невозможно. Приступ может длиться несколько часов, а может продлиться и несколько недель.
Как долго проходит обострение, зависит от формы заболевания, степени поражения тканей, причины развития обострения и прочих индивидуальных особенностей. Чтобы вылечить рецидив, больному назначается комплексное лечение. Помимо приема медикаментов обязательно назначается диета, кроме того, рекомендуется принимать травы.
Медицинские препараты
Какие лекарства нужно принимать при обострении гастрита? Ответ зависит от формы заболевания, поэтому без посещения гастроэнтеролога не обойтись. Как правило, лечить обострение рекомендуется следующими средствами:
- Прежде всего, больных интересует, как снять боль при обострении. Для решения этого вопроса назначают анальгетики или спазмолитики. Чем снять боль, если приступ случился неожиданно? На этот случай необходимо иметь под рукой таблетки Но-Шпы, Папаверина, Бендазола. При острых болевых реакциях врач может назначить анальгетики в форме инъекций – Антропин, Платифиллин. Могут быть назначены и анальгетики в таблетках – Беллалгин, Гастроцепин.
- Антациды. Эта группа препаратов назначается при гастрите, протекающем с повышенным уровнем секреции. Средства снижают концентрацию кислоты в желудке, что снимает дискомфорт и боли. Такие средства, как Маалокс, Ренни, Гастал можно выпить и самостоятельно при обострении гастрита, это поможет значительно улучшить самочувствие.
- Антисекреторные лекарства – средства, снижающие уровень выработки кислоты. Это такие препараты, как Омез, Ранитиндин.
- Прокинетики – вещества, нормализующие моторные функции ЖКТ. Эти средства снимают тошноту, устраняют отрыжку, снижают уровень метеоризма. В данную группу входят такие медикаменты, как Церукал, Мотилиум.
- Гастропротекторы, то есть, вещества, обеспечивающие защиту слизистой и усиливающие выработку защитной естественной слизи.
Назначать лекарства при обострении должен только специалист, так как самолечение может вызвать ухудшение состояния. Прежде чем принять любое медикаментозное средство, следует познакомиться со списком противопоказаний и выяснить, как этот препарат взаимодействует с другими. Дело в том, что далеко не все лекарства можно пить одновременно. Некоторые медикаменты могут снижать эффективность других препаратов.
Народные средства
Как уже упоминалось, гастрит может обостряться неожиданно. Поэтому больным нужно знать, что делать в домашних условиях, чтобы снять боль и другие неприятные симптомы. Как правило, лечение в домашних условиях предусматривает применение народных методов.

Совет! Не стоит считать, что все народные средства абсолютно безопасны. Отвары и настои могут вызвать сильнейшую аллергическую реакцию. А некоторые растения при неправильном применении ядовиты и могут стать причиной отравления.
Чтобы избежать неприятностей, лечение народными средствами должно проводиться после консультации с гастроэнтерологом. Необходимо обсудить с врачом, какие методы вам не повредят, прежде чем начинать лечение. При повторных приступах применять те же средства можно и самостоятельно без дополнительных консультаций.
Какие же средства можно применять, если болит желудок? Чаще всего, рекомендуют использовать:
- Сок картофеля. Принимать можно только свежеприготовленный сок, так как он начинает терять свои лечебные свойства уже через 10 минут хранения. Пьют сок натощак по утрам по половине стакана.
- Чага. Гриб-тутовник благоприятно влияет на весь ЖКТ. Используют чагу для приготовления настоев, которые принимают по три раза в день обязательно до еды.

- Масло облепихи. Это средство обладает мощными регенерирующими свойствами и хорошо защищает слизистую. Принимать нужно по чайной ложечке масла по утрам и вечерам.
- Водная настойка прополиса. Средство отлично заживляет и поднимает местный иммунитет. Принимать нужно по полстакана ежедневно.
- Сок алоэ с медом. Очень хорошее лекарственное средство, оказывающее комплексное лечебное действие на ЖКТ. Оно защищает, заживляет, повышает защитные функции организма.
Совет! Сок алоэ можно приготовить дома самостоятельно из листьев растения, которому не менее трех лет. Перед приготовлением сока нужно срезать листья и выдержать их в темном прохладном месте 7 дней.
Диета
Обязательно назначается диета при обострении гастрита, без изменения питания вылечить рецидив невозможно. Диета направлена на нормализацию работы ЖКТ, поэтому рацион составляется из легкоусвояемой пищи, которая не создает дополнительной нагрузки на воспаленный желудок.

Питание должно быть дробным, есть нужно маленькими порциями, но каждые 3 часа.
Совет! Приблизительный объем пищи, который принимается за один раз, не должен превышать 200-250 граммов.
Пока длится обострение, рекомендуется есть измельченную пищу. Поэтому в семье, где есть больной гастритом, очень желательно иметь блендер, этот прибор облегчит процесс приготовления пищи.
Продукты нужно отваривать – в воде или на пару, тушить или запекать в духовке без образования поджаристой корочки. Нельзя употреблять очень холодные блюда (например, мороженое) либо очень горячие блюда и напитки.
Исключается грубая пища, острые и соленые блюда, необходимо отказаться от жирных, копченых продуктов и жареных блюд. При этом очень важно следить, чтобы рацион был сбалансирован, организм больного должен получать все необходимые микроэлементы и другие питательные вещества.

Как правило, при обострении гастрита необходимо соблюдать строгую диету в течение 1-1,5 месяца. Далее при улучшении состояния можно будет постепенно расширять рацион. Но некоторые ограничения при хронической форме гастрита нужно будет соблюдать на протяжении всей жизни. Для снижения вероятности развития обострения необходимо:
- не переедать;
- есть не торопясь, хорошо пережевывая пищу;
- следовать режиму питания;
- отказаться от вредных привычек;
- не пить газированные напитки;
- отказаться от фаст-фуда.
Что можно есть при обострении? Медики рекомендуют в остром периоде придерживаться лечебного стола №1а. Через 3-4 дня можно переходить на стол №1б, а примерно через 7-10 дней, когда основные симптомы стихнут, можно использовать стол №1. Стол №1а разрешает употребление следующих блюд:

- слизистые крупяные супы на основе риса, манной крупы или овсяных хлопьев. Заправить суп можно маленьким кусочком сливочного масла или молоком (при хорошей переносимости);
- свежеприготовленный домашний творог, молоко, сливки (в небольшом количестве для заправки блюд);
- жидкие протертые каши из риса, овсяных хлопьев, гречки, манки;
- протертые мясные блюда из кролика, индейки, куриной грудки;
- рубленые блюда из нежирной рыбы – трески, хека и пр.;
- кисели, желе;
- ромашковый чай, отвар шиповника, слабо заваренный черный или зеленый чай.
При переходе на лечебный стол 1б дополнительно к перечисленным выше блюдам разрешается вводить следующие продукты:
- белые сухари в количестве не более 100 гр. в день, сухарики должны быть тонко нарезаны и не зажарены, а просто подсушены;
- из мяса и рыбы можно делать не только пюре, но и кнели, фрикадельки, паровые котлетки;

- можно готовить соусы – молочный и сметанный, но без перца и других острых приправ;
- расширяется список круп, можно употреблять ячневую и перловую, но в хорошо разваренном виде;
- вводятся в рацион овощные пюре – картофельное, морковное пюре, тушеные кабачки, брокколи;
- можно употреблять яйца в ограниченном количестве, их варят всмятку или готовят паровой омлет;
- можно пить морковный сок.
При переходе на лечебный стол №1 рацион пополняется следующими продуктами:

Профилактика
Чтобы избежать развития рецидивов, больным хроническим гастритом придется изменить свой образ жизни. Самый важный момент – организация питания. Строгой диеты нужно придерживаться только в период обострения, во время ремиссии рацион достаточно разнообразен.
Однако есть продукты, которые придется исключить навсегда. В частности, это фаст-фуд, острые пряности, маринады, газированная вода, копчености. Не стоит готовить жареные блюда, пищу нужно запекать, варить или тушить. Кроме того, важно соблюдать ряд правил:
- есть не торопясь, тщательно пережевывая каждый кусочек. Нельзя есть второпях, заглатывая еду кусками;
- во время еды не стоит отвлекаться, поэтому не устраивайтесь с тарелкой у телевизора или монитора компьютера. Откажитесь от чтения за едой;

- пищу нужно употреблять в теплом виде, слишком горячую еду есть нельзя. Не принесут пользы еда и напитки только что из холодильника;
- рацион должен быть полноценным и разнообразным, не стоит ежедневно есть одно и то же;
- не стоит злоупотреблять готовыми магазинными соусами – майонезом, кетчупом и пр. От ложечки соуса, съеденного изредка, вреда не будет, но если есть эти соусы постоянно и в больших количествах, то риск развития рецидива повышается;
- важно соблюдать принцип дробного питания, объем порции не должен превышать 250 мл, а вот количество приемов пищи можно увеличить до 6.
К профилактическим мероприятиям можно отнеси:
- Соблюдение режима дня. Чтобы пищеварительная система функционировала нормально, важно, чтобы человек нормально отдыхал. Это означает, что нужно высыпаться, находить время, чтобы передохнуть днем.
- Отказ от вредных привычек. Спровоцировать развитие гастрита может употребление алкоголя и курение.

- Гигиена. Важно следить за гигиеной полости рта, регулярно посещать стоматолога. Кроме того, нельзя забывать мыть руки перед едой и тщательно мыть продукты. Старайтесь не покупать готовые перекусы в киоске, чтобы съесть их на улице. Это негигиенично.
Совет! Приобретите пачку антибактериальных салфеток или антибактериальный гель. Эти средства позволят следить за гигиеной, даже если нет возможности нормально вымыть руки.
- Физическая активность. Сосем необязательно становиться спортсменом, но регулярно гулять на свежем воздухе, делать утреннюю гимнастику нужно обязательно.
- Ровное эмоциональное состояние. Конечно, в наше время сложно избежать стрессов, но нужно стараться не зацикливаться на травмирующих ситуациях, позитивно относиться к жизни.
Итак, при гастрите могут возникать обострения. Проявляются они ухудшением самочувствия – появляются боли в животе, тошнота, расстройства стула. При обострении важно обратиться к специалисту и пройти назначенный им курс лечения. А чтобы не допускать рецидивов заболевания, важно помнить о мерах профилактики и выполнять рекомендации специалистов.
Сколько длится обострение гастрита: продолжительность болевых ощущений
Гастрит – процесс воспаления слизистой оболочки желудка, характеризующийся периодами обострения и временными ослаблениями проявлений хронической болезни.
Заболевание возникает в результате:
- Бактериальной активности (Helicobacter Pylori).
- Нервного перенапряжения и хронической усталости.
- Неправильного режима питания и нездоровой пищи (чрезмерных, не щадящих организм диет или, наоборот, обжорства).
- Алкогольной либо никотиновой зависимости.
- Непереносимости медицинских препаратов (возможно из-за частого употребления либо из-за иммуностимулирующей функции лекарства).
- Несоблюдения температурного режима при приёме пищи.
- Агрессивных химических веществ, используемых при приготовлении пищи (уксус).
Гастрит протекает в острой и хронической форме.
Острая форма заболевания возникает в результате единовременного воздействия сильного раздражителя: некачественная пища, сильное лекарство или химически активное вещество. Если пациент не лечится, заболевание переходит в хронический гастрит. Как показывает статистика, подобным образом происходит у большинства страдающих острой формой. Если наступило облегчение и симптомы больше не проявляются, нельзя прекращать приём лекарств и игнорировать диету. Как долго придётся лечиться, решает врач.
Хроническая форма приводит к патологическим изменениям в слизистой желудка и гибели желёз, вырабатывающих желудочный сок. Причинами становятся деятельность бактерий, стрессы, вредные зависимости, регулярное неправильное питание.
Чтобы выявить стадию развития заболевания, полагается проконсультироваться у врача и пройти обследование (УЗИ, эндоскопическая диагностика, внутрижелудочная ph-метрия, анализ крови и кала).
Воспаление приводит к неправильной работе желудка, что скажется на усвояемости пищи. Если не лечить гастрит, возможен переход в язву и рак желудка.
Симптомы обострения гастрита
Обострение гастрита происходит исключительно в хронической форме. Причинами становятся усиленное воздействие бактерий, чревоугодничество, злоупотребление сигаретами, употребление газированных напитков, стресс.
Основным симптомом считается сильная боль в животе, острая либо тянущая. По времени протекания боли обнаруживают кратковременный, постоянный, длительный характер. Как правило, болевые ощущения появляются через 15 мин после еды и остаются на протяжении двух часов. Собственно обострение способно длиться от нескольких дней до нескольких недель в зависимости от успехов лечения и особенностей организма.
Обострение хронического гастрита характеризуется тошнотой, рвотой, изжогой, изменениями стула, метеоризмом, потерей веса, общей слабостью. Иногда повышается температура.
Признаки обострения проявляются сугубо индивидуально, болеть и тошнить может либо на пустой желудок, либо после еды. Отдельные симптомы способны отсутствовать.
Если пациент не хочет лечиться, боль усилится и перерастёт в приступы. Важно вовремя подобрать подходящее лечение с учётом индивидуальных особенностей организма.
Продолжительность обострения гастрита
Длительность обострения гастрита предполагают по силе симптомов. Период обострения способен длиться до месяца при условии правильного проведения лечения и соблюдения диеты. При нарушении лечения и диеты обострение затягивается на неопределённо долгое время.
Обострение хронического гастрита происходит подобным образом: начинается всё со вздутия живота и небольшой боли, потом добавляется переполненность после небольшой порции еды, отрыжка, изменяется консистенция дефекации. Уже становится понятно, что нарушено пищеварение. Далее начинаются приступы. При остром гастрите длятся немногим более часа, при хроническом способны продолжаться в течение дня.
Диспансеризация проводится после обострения раз в 2 месяца (3 раза), потом каждые 3 месяца в течение 3 лет, затем – каждые полгода. Весной и осенью проводится лечение курсами против сезонного обострения.
Сезонное обострение гастрита происходит из-за перестройки организма на ритм жизни, привычный осенью: заканчиваются отпуска, начинается напряжённая работа, появляется депрессия из-за нехватки витаминов и солнечных дней, меняется питание, не всегда получается вовремя покушать. С началом лета нормализуется питание, созревают ягоды и фрукты, симптомы обострения проходят.
Лечение при обострении гастрита
Симптомы болезни схожи с признаками прочих заболеваний, лучше обратиться к врачу-гастроэнтерологу, чтобы провести диагностику, не запускать течение болезни и строго следовать инструкциям, принимая лекарства и соблюдая диету.
Продолжительность обострения гастрита зависит от пациента и хорошего врача, назначившего подходящий курс лечения.
Лекарственная терапия
Лекарственная терапия проводится комплексно. Потребуется устранить симптомы, найти причину и ликвидировать, чтобы не допустить ремиссии болезни.
Если бактерии Helicobacter Pylori явились виновником заболевания, лечение проводится в четырёх направлениях:
- Антибактериальном. Антибиотики в сочетании с Де-Нолом помогают справиться с заболеванием.
- Регулирующем кислотность. При повышенной или нормальной кислотности используются нейтрализаторы кислот и щелочей. Если кислотность понижена, рекомендуется принимать искусственный желудочный сок.
- Защищающем слизистую желудка, применяются ферменты, её восстанавливающие.
- Симптоматическом (антидиуретики, анальгетики, спазмолитики, ветрогонные, противорвотные препараты).
При выборе препаратов для лечения, главное, чтобы на лекарство у пациента не оказалось аллергических реакций. Если аллергия вызвала гастрит, потребуется принимать антигистамины. После выздоровления рекомендуется принимать пробиотики, чтобы нормализовать работу желудочно-кишечного тракта.
Курс лечения проводят дома, под наблюдением врача, в течение 2-3 недель.
Народные рецепты
Для облегчения симптомов в период обострения используются секреты народной медицины. Курс приёма продолжается до двух месяцев.
Обычно используются отвары, настои на травах, которые принимаются за 20 мин до еды четыре раза в день по трети стакана. Травы и ягоды заливают кипятком и оставляют на ночь.
Присутствует разделение на настои, подходящие для гастрита с пониженной кислотностью и для гастрита с повышенной. Для пониженной секреции желудка берут девясил, цикорий, бруснику и полынь. Для повышенной – чистотел, мята, листья вахты трехлистной, тысячелистник, зверобой, семена укропа, корень солодки, ромашка, мёд, сок картофеля.
- Облепиховое масло уменьшает боль. Пить его нужно за полчаса до еды.
- Морковный сок снимает воспаление и снижает кислотность. Пить нужно только что сделанный.
- Отвар из цикория избавляет от первых симптомов гастрита.
- Солодка снижает уровень кислотности желудка.
- Алоэ является отличным антисептиком, залечивает раны.
- Календула поможет справиться с гастритом, развившимся из-за активности бактерий Helicobacter Pylori.
- Шалфей поможет справиться с воспалением и вздутием живота.
Сидеть на диете нельзя, но известна методика лечения голодом, она должна проводиться под наблюдением врача. Высказывается теория, что при голодании происходит очищение организма, слизистая желудка обновляется, происходит процесс за 3 недели.
Диета при обострении гастрита
Профилактика острого гастрита – выбор правильного питания, которое не нарушает целостности слизистой желудка и поддерживает пищеварение на должном уровне. При хроническом гастрите диета соблюдается постоянно.
При первых появлениях симптомов придерживаются строгой диеты. Рацион зависит от уровня кислотности желудка и формы гастрита. Категорически запрещается курение, алкогольные напитки, жареная, жирная и острая пища, газированные напитки. Следует принимать пищу шесть раз в день небольшими порциями, чтобы не перегружать желудок и стабилизировать уровень кислоты.
Если у пациента обострившийся гастрит с повышенной кислотностью, запрещаются бульоны мясные и рыбные, колбасы, копчёности, виноград. Избегают капусту, кофе, грибы, хлеб грубого помола. Убирают консервацию и различные маринады, репу, лук, помидоры, цитрусы, ананасы.
При пониженной кислотности желудка не рекомендуется есть трудно перевариваемую пищу: блины, ржаной хлеб и прочие злаковые продукты из слоённого и сдобного теста, бобовые.
Если человек не в силах отказаться от сладенького, следует перейти на натуральные варенья, джемы, сухое песочное печенье, крекеры и мёд.
При гастрите лучше сделать меню из каш, мяса только не жирного и речной рыбы, паровых котлет, молока, яиц. Добавляют блюда из отварного картофеля и моркови, свёклы, зелёного чая, отвара шиповника, киселя.
Фрукты и овощи не желательно есть в сыром виде, лучше в запечённом, тушёном, либо готовить в пароварке.
Минеральную воду для улучшения самочувствия пьют по рекомендациям врача.
Обязательно соблюдение температурного режима для пищи, чтобы она не была обжигающей или холодной. Любая температура, находящаяся вне диапазона между комнатной и температурой тела, считается противоестественной для организма.
Нельзя при приготовлении пищи использовать уксус и соль, искусственные добавки. Если делать послабления и нарушать режим, это приведёт к новым травмам желудочно-кишечного тракта, и вылечить их уже тяжелее.
Симптомы и лечение обострения гастрита
При обострении такого заболевания, как гастрит, проявляется ряд неприятных симптомов, которые существенно портят привычный образ жизни. Подобное явление наблюдается на сегодняшний день достаточно часто, в особенности, среди молодого населения. Чаще всего, приступы обострения дают о себе знать в осенний период, так как в это время года наблюдается похолодание, что, в свою очередь, провоцирует сужение кровеносных сосудов, а это является одной из главных причин спазматических болевых ощущений в области желудочно-кишечного тракта.

Осенью люди употребляют много сырых фруктов, овощей, ягод. Это может спровоцировать сезонное обострение воспалительного процесса, который протекает в слизистой оболочке желудка. Рецидивы могут случаться и в другое время года. На развитие воспаления влияет ряд различных факторов. Важно знать, как проявляется обострение гастрита, и что делать, чтобы его избежать.
Специфика и этиология обострения
При обострении гастрита человек испытывает ряд неприятных симптомов. Хронический гастрит считается продолжительным воспалительным процессом слизистой пищеварительного органа. При обострении существует развития эрозий на стенках желудка.

Развитие острого состояния наблюдается в течение нескольких часов. В это время человеческий организм направляет свои силы на то, чтобы мобилизовать защитные клетки и привлечь их к пораженной части полого органа. Главная цель клеток заключается в том, чтобы нейтрализовать и обезвредить патогенные микроорганизмы, имеющиеся в полости желудка, что провоцирует развитие обострения. В период обострения повреждается вся иммунная система человека. В этом случае требуется консультация грамотного врача.
В большинстве случаев обострение наблюдается весной и осенью, так как в это время ослабевает иммунная система, наблюдаются перепады температуры. Сужение сосудов провоцирует спазмы, происходит нарушение полноценного процесса поставки витаминов, минералов к внутренним органам. Из эндогенных факторов, провоцирующих обострение недуга, следует отметить хронические патологии. Также способствовать возникновению недуга может бактерия Хеликобактер Пилори.

Причины обострения гастрита:
- неправильное питание и переедание;
- пищевое отравление;
- усталость и стрессовые ситуации;
- недосыпание, переохлаждение;
- несбалансированная диета;
- злоупотребление никотином, алкогольными напитками;
- наличие аутоиммунных процессов в организме.
Для лечения используется комбинированный подход, а именно сочетание диетотерапии, медикаментозных и народных средств.
Клиническая картина обострения воспалительного процесса
Симптоматика данного периода напрямую зависит от формы, тяжести, стадии заболевания, от иммунитета и общего самочувствия. Проявления могут быть ярко выраженными или слабыми. В некоторых случаях требуется госпитализация в стационар.

Клиническая картина обострения гастрита:
- тошнота;
- изжога;
- болевой синдром, который усиливается после трапезы;
- отрыжка, имеющая неприятный привкус, зловонный запах;
- понос или запор;
- рвотные массы содержат вкрапления зеленого, желтого цвета;
- чрезмерная сухость в ротовой полости или избыточное слюноотделение.
Можно отметить такие сопутствующие симптомы обострения гастрита желудка:
- сильная слабость и утомляемость;
- озноб;
- учащенный сердечный пульс;
- головокружение и головные боли;
- повышение, понижение показателей температуры тела.
Особого внимания заслуживает температура тела. Она может оставаться в пределах допустимой нормы. Если наблюдается воспаление, то температура может несущественно повыситься. Если у человека наблюдается интоксикация организма, то она падает.
Рецидив может провоцировать развитие эрозивных и язвенных поражений на желудочных стенках. О них свидетельствуют такие симптомы, как: каловые массы черного цвета, рвота с кровью, болевые ощущения через полтора часа после приема пищи. Такая клиническая картина может сигнализировать о развитии опасных осложнений. Требуется срочная медицинская помощь.
Продолжительность острого периода зависит от причин его развития. Если обострение произошло на фоне неправильного питания, потребуется несколько дней для того, чтобы нормализовать функционирование секреторных желез. В основном, подобные случаи лечатся диетой, медикаментозные средства не применяются. Если провокатором выступают бактерии, то терапия длится не менее четырнадцати дней, понадобится госпитализация в стационарное отделение.
Особенности первой помощи и лечения при обострении

В случае развития острого периода может понадобиться экстренная помощь. Купировать сильную боль помогут спазмолитические препараты, которые прописывает доктор. Если под рукой нет таких средств, примите позу зародыша, данное действие поможет утихомирить болевые ощущения. Лежать следует не менее тридцати минут, чтобы добиться нужного эффекта и облегчения. Если боль не стихает, то в область солнечного сплетения можно приложить холод.
Избавиться от мучительной тошноты поможет небольшая лимонная долька или кусочек льда. Если обострение случается на фоне нервного перенапряжения, необходим прием седативных препаратов. Можно воспользоваться валерианой или пустырником. Если появляется кровавая рвота и черный стул, срочно звоните в скорую помощь.

В настоящее время разработано множество медикаментозных препаратов, восстанавливающих функции желудочно-кишечного тракта. Схема приема медикаментов должна быть прописана врачом-гастроэнтерологом. Запрещается заниматься самолечением.
Имеется две группы обезболивающих препаратов: спазмолитики и антациды. Антацидные средства снимают кислотное воздействие. В их составе имеется алюминий, магний. Когда они попадают в пищеварительную систему, наблюдается нейтрализация чрезмерного количества соляной кислоты и обволакивание слизистой оболочки, что помогает купировать изжогу и приступы рвоты.
Популярные антацидные препараты:
- Маалокс;
- Ренни;
- Альмагель;
- Фосфалюгель.
Спазмолитики помогают справиться с интенсивным болевым синдромом. В данной ситуации стоит отметить инъекции, таблетки Но-шпы (дротверина). Их можно использовать в домашних условиях и в стационаре.
Понадобятся также противовоспалительные медикаменты. При повышенной кислотности прописывают ингибиторы помпы протонной, снижающие уровень кислотности. К таким лекарствам относятся: Омез, Омепразол и Пантопрозол. Также принимают антисекреторные препараты, повышающие скорость продуцирования слизи, имеющей противовоспалительные свойства. В основном, это Квамател, Ранитидин.
Период обострения возникает внезапно и характеризуется неприятной интенсивной клинической картиной. Обнаружив подозрительную симптоматику, рекомендуется незамедлительно обратиться к врачу, чтобы избежать осложнений.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе