Непереносимость яичного белка
Аллергия на яйца и яичный белок
Иммунитет может сыграть в злую шутку с человеком, страдающим от аллергии на яйца. На такой безобидный продукт, как обычное куриное яйцо, организм реагирует как на злейшего врага, демонстрируя все «прелести» борьбы с аллергеном: от зуда и сыпи до отека Квинке и анафилактического шока.
Причины аллергии на яйца

Реакция гиперчувствительности проявляется в конфликте между антигеном и вырабатываемыми против него антителами. В случае аллергии на яйца, антигеном выступает чаще всего альбумин – вещество, содержащееся в белке, а антитела – иммуноглобулины. Почему один организм нормально переносит любые яичные продукты, в то время как у другого наблюдается абсолютная непереносимость яиц – это до сих пор загадка. Однако такая реакция весьма распространена – каждый десятый житель планеты страдает от аллергии на куриные яйца, или любые его компоненты. Нельзя исключать и такой факт, что лица, уже имеющие повышенную чувствительность к каким-либо продуктам, становятся автоматически расположенными к проявлению аллергии и на яйца. И наоборот, выявленная аллергия на желток или белок яйца, может провоцировать непереносимость к мясу птицы, в частности к курятине.
Необходимо отметить, что аллергия на яичный белок возникает чаще всего, так как альбумин не разрушается при термической обработке, как это происходит с виттилином – веществом, содержащимся в желтке. Поэтому вареные яйца содержат меньшее количество аллергена, но по-прежнему представляют опасность для пациента.
Важно знать, что некоторые виды прививок, например против гриппа, желтой лихорадки, сыпного тифа, выращивают на куриных эмбрионах, поэтому они могут содержать остаточные примеси опасных белков. Обязательно оповещайте врача об имеющихся пищевых аллергиях!
Так как яйца – продукт высокоаллергенный, ВОЗ (всемирная организация здравоохранения) не рекомендует вводить их в прикорм детям до 7 месяцев, а в случае проявления реакции на другие продукты, то и до 9. При том, что начинать ознакомление с этим продуктом нужно именно с 1/5 вареного желтка, белок вводить в рацион не ранее года. Часто получается так, что у ребенка бывает такая гиперчувствительность к продукту только в раннем возрасте, и с течением времени проходит сама собой. Аллергия на яйца у взрослого человека – это на всю жизнь, лечение лекарственными средствами помогает всего лишь снять острые симптомы. Главное в таком случае – это строгая диета, заключающаяся в полном отказе от всех продуктов, содержащие яйца и его компоненты.
Симптомы недуга
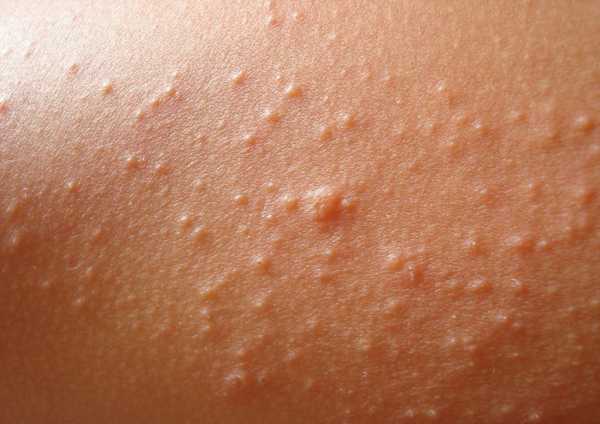 Аллергическая реакция на куриный белок на коже у взрослого
Аллергическая реакция на куриный белок на коже у взрослогоСимптоматика носит ярко выраженный характер, проявление зависит от количества аллергена, попавшего в организм, и специфической реакции иммунитета. В зависимости от того, какие органы и системы у человека наиболее уязвимы, они демонстрируют следующие симптомы. Со стороны покровной системы (кожи):
- сыпь в любых частях тела, мокнущие корки (экзема);
- отеки;
- нестерпимый зуд;
- дерматит (крапивница).
Со стороны дыхательной системы:
- заложенность носа, ринит;
- отеки слизистых горла и носа, затрудненность дыхания;
- сильный кашель, чихание;
- одышка;
- ангионевротический отёк (отек Квинке).
Проявления со стороны желудочно-кишечного тракта:
- тошнота, рвота;
- послабление стула;
- метеоризм, вздутие;
- боли в животе.
Проявления со стороны нервной системы:
- угнетение сознания, головная боль;
- судороги;
- тремор рук.
Анафилактический шок
Из всех вышеперечисленных симптомов аллергии на яйца, самыми опасными являются отек Квинке и анафилактический шок (АФШ). Это тяжелые состояния, при которых резко развиваются патологические процессы в организме, требующие незамедлительного врачебного вмешательства во избежание возможного летального исхода. Распознать АФШ можно по таким признакам, как:
- чувство жара, головная боль, угнетение сознания;
- резкое падение артериального давления, слабый пульс;
- боль в грудине;
- судороги;
- недержание мочи;
- страх смерти.
Отек Квинке характеризуется быстрым распространением отечности тканей, преимущественно проявляется на лице – поражаются губы, веки, щеки, слизистые оболочки полости рта. В разряд опасных симптомов аллергии отнесен из-за возможного отека гортани (в 30% случаев), который может закончиться удушьем, при отсутствии немедленной терапии.
Диагностика
Чтобы распознать любую аллергию, необходимо для начала установить связь между определенным продуктом и последующей реакцией на него. Для выявления аллергии на куриные яйца, проводятся обычные в таких случаях процедуры: осмотр пациента, фиксирование жалоб, установление тяжести заболевания, сбор анамнеза и результатов лабораторных исследований (анализ крови на иммуноглобулины, пробы с кожи и т.д.). Врач рекомендует вести дневник питания.
Лечение
Лечение аллергии на яйцо, казалось бы, простое – исключение контакта с антигеном. Однако фактически это означает отказ практически от всех видов привычных блюд. Помимо прекращения употребления блюд из куриных яиц (омлета, блинчиков, майонеза, выпечки, салатов, макарон и др.), в «запрещенный список» попадают продукты питания, содержащие в составе:
- лецитин
- овоальбумин
- лицозим
- яичный порошок, белок, желток
- виттилин
- глобулин
- коагулянты
- эмульгаторы
- загустители
Но может ли быть аллергия на другие яйца? Ведь перепелиные – частый совет в качестве альтернативы. Однако они тоже содержат альбумин. И всё же, аллергия на перепелиные яйца не так распространена, а потому можно попробовать такую замену. Начинать необходимо с ¼ яичка в сутки, тщательно отслеживая свое состояние. Но не более 2 штук в сутки! Перепелиные яйца при аллергии могут стать настоящим спасением, при отсутствии чувствительности к их компонентам. Негативную реакцию на них могут спровоцировать эндокринные нарушения, сахарный диабет, хронические заболевания внутренних органов.

Медикаменты же назначают только для устранения симптомов аллергии. Из антигистаминных препаратов в лечении используют:
- Супрастин,
- Фенистил,
- Тавигил,
- Цетрин,
- Зиртек.
В качестве сорбентов:
- Энтеросгель,
- Полисорб,
- Активированный уголь,
- Смекта.
Для наружного применения:
- Адвантан,
- Синафлан,
- Гидрокортизоновая мазь,
- Локоид.
Против аллергического ринита:
- Називин,
- Нафтизин,
- Ксилометазолин.
Гормональная терапия:
- Преднизолон,
- Дексаметазон.
Народная медицина
Традиционная, или народная медицина, как известно, работает с травами. Однако и такое лечение направлено лишь на снятие симптомов и профилактику, излечения от аллергии оно не может гарантировать.
Рецепты в основном для устранения кожных проявлений аллергии, но есть и общие советы:
- Настой из трехраздельной череды: 10 г сырья на 1 ст. кипятка, держать на водяной бане в течение 15 минут, дать настояться 1 час, отжать, охладить. Прием: по ¼ стакана трижды в день
- Душицу, череду, корень солодки, зверобой и аир смешать в равных частях, на 1 ст.л состава приходится 1 ст. кипятка. Средство томится на водяной бане 15 мин, затем процеживается и охлаждается. Принимать по 1 ст. л. три раза в день до еды.
- Календула, корень солодки, бессмертник ,лопух и череда смешиваются в равных частях. Инструкция та же.
- Душица, череда, корни валерианы, трехцветной фиалки смешать. Инструкция та же.
При проявлении аллергической реакции на яйца на кожных покровах, лечение травами происходит за счет принятия целебных ванн. Для этих целей хорошо использовать листья мяты и крапивы, череду, чистотел, аир, девясил, валериану, корень лопуха, кору дуба. Рецепт приготовления: на 5 л кипятка взять около 200 г смеси трав, дать настояться сбору около часа, раствор поместить в теплую ванну (33-38 градусов). Принимать процедуру не более 20 мин.
Аллергия на яйца и яичный белок Ссылка на основную публикациюПоделиться в соц. сетях
Непереносимость яичного белка
 Яйца повсюду. По крайней мере так может показаться, когда у вас есть на них аллергия и вы пытаетесь их избегать. При аллергии на яйца очень помогает, когда вы знаете где они содержаться и как их заменить при приготовлении пищи.
Яйца повсюду. По крайней мере так может показаться, когда у вас есть на них аллергия и вы пытаетесь их избегать. При аллергии на яйца очень помогает, когда вы знаете где они содержаться и как их заменить при приготовлении пищи.
Аллергические реакции появляются от того, что в яйце содержится большое количество витаминов и минералов, которые могут спровоцировать разной тяжести аллергические реакции. Аллергия на яичный белок имеет возможность появиться в несколько раз выше, нежели от желтка. Это объясняется тем, что если варить или жарить яйцо, в желтке пропадает аллерген.
Может ли быть аллергия на яйца? Конечно! Ведь в составе яичного белка содержится вещество — альбумин. Именно оно является сильнейшим аллергеном, который, попадая в организм человека, заставляет клетки вырабатывать большое количество антител — иммуноглобулинов.
В курином яйце основным аллергеном является белок. Желтки яиц в 50 раз безопаснее белков, поскольку их основной аллерген, вителлин, вызывает аллергию значительно реже и к тому же разрушается при термической обработке.
Больным с аллергией к куриным яйцам нужно помнить о том, что яйца широко используются в пищевой промышленности для изготовления большого количества продуктов :
- выпечка;
- майонез;
- кремовые пироги, крем, и затяжки;
- крема и вафли;
- заварные кремы, пудинги и мороженое;
- любые леденцы;
- зефир и марципан;
- панированные блюда или обжаренные в масле;
- салаты с заправкой;
- мясные рулеты, фрикадельки;
- безе;
- спагетти;
- соусы;
- напитки из взбитых яиц с сахаром;
- яичные рулеты;
- заменители яиц;
- шипучие напитки;
- суфле;
- супы и мясные бульоны;
- вино;
- напитки такие, как кофе со сливками (иногда используются взбитый яичный белок).
Таким больным также нужно знать о том, что многие прививочные средства (вакцины против гриппа, клещевого энцефалита, возбудителей желтой лихорадки и сыпного тифа) выращиваются на куриных эмбрионах и могут содержать примеси их тканей и, следовательно, вызывать аллергические реакции.
Часто в качестве профилактической меры специалисты советуют людям с аллергией куриные яйца в рационе заменить перепелиными. Они действительно считаются более полезными и отличаются богатым составом.
Но основной аллерген – альбумин – из них никуда не девается. Поэтому даже на этот здоровый и полезный продукт может возникать аллергическая реакция
Когда начинается аллергия на яйца, симптомы у взрослого и у ребенка могут проявиться очень быстро (см. фото). У каждого человека симптоматика может выражаться по-разному :
- высыпания на коже в хаотичном порядке;
- отечность и покраснение слизистой оболочки полости рта;
- крапивница;
- зуд кожи;
- тошнота и диарея;
- понижение артериального давления;
- покраснение век;
- нарушается деятельность дыхательных путей: заложенный нос, кашель.
С тяжелыми состояниями пациенты сталкиваются гораздо реже:
- появление одышки и удушье;
- приступ астмы;
- головокружение и обморочное состояние;
- отек Квинке;
- анафилактический шок.
Следует отметить заметить, что ребенок часто «перерастает» аллергию на яйца, как, впрочем, и на многие другие аллергены. По мере роста, развития и укрепления желудочно-кишечного тракта, созревания ферментной системы организм начинает нормально «справляться» с продуктами, которые ранее не мог полноценно переработать, и к 3-5 годам у многих детей симптомы аллергии исчезают.
Однако, если симптомы аллергии на яйца проявились в взрослом или подростковом возрасте, значит, она с вами останется уже навсегда… или, по крайней мере, до тех пор, пока ученые не совершат какого-то революционного прорыва в борьбе с этим коварным недугом.
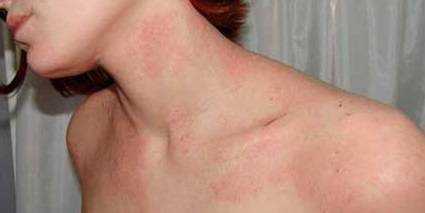
Диагностика аллергии на яйца – вполне стандартная процедура, назначаемая и при других типах пищевой аллергии. Дневник питания, анализ крови на иммуноглобулины, кожные пробы – все это применимо в случае с данным аллергеном.
При этом у детей младшего возраста особое внимание уделяется именно первому пункту, так как прочие методы диагностики рекомендуются только для пациентов старшего возраста (от 3-5 лет).
В случае аллергии на яйца лечение у взрослых не отличатся от другого вида аллергии – в первую очередь требует устранения контакта с аллергеном. Без этой меры даже самые современные препараты не могут быть эффективными.
Следует помнить, что из рациона нужно исключить не только натуральные яйца, но и продукты, содержащие яйца или яичный порошок в своей рецептуре : омлет, майонез, макароны, блинчики, вафли, мороженое, яичный коктейль и др. Покупая продукты, также обращайте внимание на этикетки. Опасными являются такие компоненты, как :
- овоальбумин;
- загустители;
- эмульгаторы;
- лецитин;
- глобулин (андрогенсвязывающий протеин);
- лизоцим;
- коагулянты и др.
Количество продуктов, содержащих растительный и животный белок, при отказе от яиц нужно немного увеличить. Потребность в углеводах полезно восполнять за счет потребления овощей и фруктов при любой диете.

Если начинает проявляться аллергия на яйца, лечение будет проводиться в виде приема антигистаминных препаратов, которые смогут только устранить симптомы. Помните о том, что они вызывают привыкание, потому назначать их должен только лечащий врач.
При кожных симптомах – мази и гели:
- снимающие зуд (Фенистил, болтушки с ментолом и цинком);
- противовоспалительные (Дропален, Деситин);
- гормональные (Преднизолон, Адвантан, Элоком).
При респираторных симптомах – назальные спреи и глазные капли:
- сосудосуживающие, снимающие отек слизистых (Нафтизин, Називин);
- антигистаминные (Зиртек, Фенистил, Аллергодил и др);
- гормональные (Дексаметазон, Авамис).
При желудочно-кишечных симптомах – энтеросорбенты, которые связывают молекулы вещества-аллергена, приводя их в неактивное состояние, и выводят из организма.
При приготовлении блюд, в рецептуру которых входят яйца, их можно заменить следующими продуктами :
- Сухие дрожжи (30 гр) развести в 50 мл теплой воды;
- Добавить в блюдо пару ложек пюре из банана;
- Один пакет желатина развести в 50 мл воды;
- Взять по три чайных ложки растительного масла и горячей воды, смешать с одной чайной ложкой соды.
Таким образом, главное в решении проблемы с аллергией на яйца, соблюдать диету для аллергиков и полностью исключить из рациона питания яйца и продукты, их содержащие.
В принципе, яйца считаются одним из сильных аллергенов, поэтому при склонности к аллергическим заболеваниям, стоит серьезно уменьшить их потребление. Аллергию вообще проще предупредить, чем потом лечить и полностью лишиться присутствия этого ценного продукта питания в своем рационе.
Одним из самых неприятных и значительно осложняющих жизнь видов аллергии считается аллергия на куриные яйца. Людям приходится не только исключать из меню продукт в чистом виде, но и постоянно уточнять, не входит ли он в состав различных готовых блюд и полуфабрикатов. Здесь очень важна самодисциплина и внимательность.

Куриное яйцо – кладезь питательных веществ. В нем содержатся белки, жиры, углеводы, а также микро- и макроэлементы (железо, кальций, медь, фосфор, калий и др.), витамины (А, D, Е, группы В и др.). Теоретически может возникнуть непереносимость любого из этих компонентов. Но чаще всего реакция появляется на белок и желток.
Желток вызывает заболевание примерно в 50 раз реже, чем белок. Основным аллергеном в нем является вещество вителлин. При термической обработке вителлин разрушается. Поэтому тем, у кого обнаружена непереносимость только на желток, гораздо проще. Им достаточно не есть яйца в сыром виде, а также сваренные всмятку, в мешочек, яичницу-глазунью с непрожаренным желтком и т.п.
Белок содержит 4 сильных аллергена – овомукоид, овальбумин, лизоцим и кональбумин. При варке аллергенность снизится, но все равно останется высокой, так как самый сильный раздражитель – овомукоид – устойчив к термообработке. При этом бесполезно менять куриные яйца на перепелиные, утиные, гусиные, индюшиные. В них будут присутствовать эти же аллергены, а значит, появится аналогичная реакция, хоть она может быть и не такой интенсивной.
Вероятность развития непереносимости повышается, если наблюдается:
- наследственная предрасположенность. Если гиперчувствительностью страдают родители, то в зоне риска окажутся и дети;
- нарушение работы почек, печени, дисбактериоз.
Часто встречается непереносимость продукта у детей до 5 лет. У них иммунитет еще недостаточно крепкий, а пищеварительной системой вырабатывается недостаточно ферментов для полного расщепления протеинов. Хорошей новостью является то, что по мере взросления у 70-75% людей аллергия на яйца проходит совсем или ее признаки становятся менее выраженными.
Провоцирующими факторами могут быть также:
- патологии беременности – инфекции матери, гипоксия плода и др.;
- постоянное употребление будущей мамой пищи с высоким аллергическим индексом;
- несоблюдение матерью правил здорового питания в период лактации;
- чересчур раннее введение яичного прикорма малышу (до 6-7 месячного возраста).

Аллергия на белок яйца у ребенка встречается гораздо чаще, чем на желток. Чувствительные дети могут нехорошо себя почувствовать, даже если просто находятся в помещении, где готовится пища из этого продукта. Гиперчувствительность может вызвать и избыточное потребление яиц. Детям в сутки рекомендуется съедать максимум одну штуку, взрослым – 2 штуки.
Реакция развивается быстро, обычно сразу после употребления продукта.
Характерными признаками являются:
- отеки, покраснения слизистых;
- крапивница – волдыри розового цвета, которые сопровождаются сильным зудом;
- шелушение кожи, сыпь, мокнущие участки;
- чихание, зуд в носу, обильная слизь из носа;
- кашель, затрудненное дыхание, хрипы;
- покраснение глаз, слезотечение;
- потеря аппетита, тошнота, отрыжка;
- метеоризм, желудочно-кишечные спазмы, диарея;
- головокружение, головная боль, снижение артериального давления, обмороки;
- повышенная нервозность у детей, они плохо спят, часто плачут.

Если запустить болезнь, можно «заработать» круглогодичный аллергический ринит, астму, тяжелые желудочно-кишечные расстройства, диффузный нейродермит.
Самыми опасными осложнениями могут стать анафилактический шок и отек Квинке. Эти состояния развиваются стремительно и могут в случае неоказания срочной медицинской помощи привести к летальному исходу.
Это гиперчувствительность на вещества и продукты, сходные по составу с основным аллергеном. При непереносимости куриных яиц такая же симптоматика, скорее всего, возникнет на мясо кур, уток, свинину, говядину, перепелиное мясо, майонез. Обострение заболевания могут вызвать даже постельные принадлежности, где наполнителем является перо.
Многие шампуни и косметические средства выпускаются на основе яичного протеина, а значит, тоже потенциально опасны для больного. Некоторые вакцины (против клещевого энцефалита, гриппа, сыпного тифа и др.), которые выращиваются на куриных эмбрионах и содержат микроскопические частицы их тканей, также могут спровоцировать развитие заболевания.
Она проводится врачом-аллергологом, иммунологом, педиатром или терапевтом. Врач проведет опрос и осмотр больного. Для подтверждения диагноза у маленьких детей берется на анализ кровь из вены. Результаты будут готовы через 5-7 дней.
У взрослых чаще применяется метод аллергопроб. В маленькую царапину на коже впрыскивается мизерное число вероятного аллергена. Если раздражитель найден верно, быстро возникнет краснота и припухлость.
Необходимо проконсультироваться с врачом. Чаще всего для успешной терапии достаточно скорректировать рацион.
Придется полностью исключить из меню куриные яйца и всю продукцию, в состав которой они входят, а также пищу, которая может вызвать перекрестную реакцию.
- выпечку, хлеб, кондитерские изделия;
- сосиски, колбасу;
- майонез, некоторые соусы, например, сырный;
- мороженое;
- яичную лапшу;
- сухие завтраки;
- яичные коктейли и пр.

Голодать не придется. Если есть аллергия на яйца, можно включить в меню вместо животного растительный белок (бобовые), диетическое мясо, например, кроличье. Существует масса рецептов вкусной выпечки без яиц.
Сложно выдерживать диету детям, ведь они обычно любят сладкое. Если наблюдается аллергия на яичный белок у ребенка, альтернативой вафлям, суфле, пирожным могут стать ягоды и фрукты в любом виде, желе и муссы, фруктовое мороженое, шербет, халва, постное безе и т.д.
Конкретные препараты и длительность лечения определяет врач, принимая во внимание возраст пациента и конкретную симптоматику болезни. Лечение обычно проводится в комплексе.
- Антигистамины – Зиртек, Телфаст, Зодак, Аллертек, Фенистил, Ксизал и пр.
- Сорбенты, которые помогут быстро вывести аллерген – Полисорб, Энтеросгель, активированный уголь и пр.
- Для наружного применения при сыпи и мокнущей экземе – Лоринден, Адвантан, Элоком, Синафлан, Целестодерм, Фенистил-гель, цинковая мазь и пр.
- Капли и спреи, снимающие симптомы аллергии – Кромогексал, Нафтизин, Санорин, Назотек и пр.
- При тяжелых состояниях – Адреналин внутримышечно, Дексаметазон, Преднизолон внутримышечно и внутривенно.
Будьте внимательны при посещении кафе, ресторанов и других точек общепита. Обычно в меню указывается состав блюда. При заказе указывайте, что пища должна быть приготовлена без использования яиц.
При покупке готовой продукции и полуфабрикатов нужно смотреть на этикетку. Часто производители указывают только название компонентов, куда тоже входят яичный белок или желток. Это могут быть эмульгаторы, загустители, коагулянт, лецитин, лизоцим и пр.
Если аллергиком является ребенок, обязательно предупредите воспитателя в детском садике или классного руководителя в школе. Если назначена прививка, врач также должен знать об этом.
У детской аллергии прогнозы оптимистичные, есть шанс, что она полностью пройдет. Взрослому же избавиться от нее практически невозможно. Единственный вариант не страдать от болезни – строго придерживаться предписанной диеты.
Яйца повсюду. По крайней мере так может показаться, когда у вас есть на них аллергия и вы пытаетесь их избегать. При аллергии на яйца очень помогает, когда вы знаете где они содержаться и как их заменить при приготовлении пищи.
Аллергические реакции появляются от того, что в яйце содержится большое количество витаминов и минералов, которые могут спровоцировать разной тяжести аллергические реакции. Аллергия на яичный белок имеет возможность появиться в несколько раз выше, нежели от желтка. Это объясняется тем, что если варить или жарить яйцо, в желтке пропадает аллерген.
Может ли быть аллергия на яйца? Конечно! Ведь в составе яичного белка содержится вещество — альбумин. Именно оно является сильнейшим аллергеном, который, попадая в организм человека, заставляет клетки вырабатывать большое количество антител — иммуноглобулинов.
В курином яйце основным аллергеном является белок. Желтки яиц в 50 раз безопаснее белков, поскольку их основной аллерген, вителлин, вызывает аллергию значительно реже и к тому же разрушается при термической обработке.
Больным с аллергией к куриным яйцам нужно помнить о том, что яйца широко используются в пищевой промышленности для изготовления большого количества продуктов:
- выпечка;
- майонез;
- кремовые пироги, крем, и затяжки;
- крема и вафли;
- заварные кремы, пудинги и мороженое;
- любые леденцы;
- зефир и марципан;
- панированные блюда или обжаренные в масле;
- салаты с заправкой;
- мясные рулеты, фрикадельки;
- безе;
- спагетти;
- соусы;
- напитки из взбитых яиц с сахаром;
- яичные рулеты;
- заменители яиц;
- шипучие напитки;
- суфле;
- супы и мясные бульоны;
- вино;
- напитки такие, как кофе со сливками (иногда используются взбитый яичный белок).
Таким больным также нужно знать о том, что многие прививочные средства (вакцины против гриппа, клещевого энцефалита, возбудителей желтой лихорадки и сыпного тифа) выращиваются на куриных эмбрионах и могут содержать примеси их тканей и, следовательно, вызывать аллергические реакции.
Часто в качестве профилактической меры специалисты советуют людям с аллергией куриные яйца в рационе заменить перепелиными. Они действительно считаются более полезными и отличаются богатым составом.
Но основной аллерген – альбумин – из них никуда не девается. Поэтому даже на этот здоровый и полезный продукт может возникать аллергическая реакция
Когда начинается аллергия на яйца, симптомы у взрослого и у ребенка могут проявиться очень быстро (см. фото). У каждого человека симптоматика может выражаться по-разному:
- высыпания на коже в хаотичном порядке;
- отечность и покраснение слизистой оболочки полости рта;
- крапивница;
- зуд кожи;
- тошнота и диарея;
- понижение артериального давления;
- покраснение век;
- нарушается деятельность дыхательных путей: заложенный нос, кашель.
С тяжелыми состояниями пациенты сталкиваются гораздо реже:
- появление одышки и удушье;
- приступ астмы;
- головокружение и обморочное состояние;
- отек Квинке;
- анафилактический шок.
Следует отметить заметить, что ребенок часто «перерастает» аллергию на яйца, как, впрочем, и на многие другие аллергены. По мере роста, развития и укрепления желудочно-кишечного тракта, созревания ферментной системы организм начинает нормально «справляться» с продуктами, которые ранее не мог полноценно переработать, и к 3-5 годам у многих детей симптомы аллергии исчезают.
Однако, если симптомы аллергии на яйца проявились в взрослом или подростковом возрасте, значит, она с вами останется уже навсегда… или, по крайней мере, до тех пор, пока ученые не совершат какого-то революционного прорыва в борьбе с этим коварным недугом.
Диагностика аллергии на яйца – вполне стандартная процедура, назначаемая и при других типах пищевой аллергии. Дневник питания, анализ крови на иммуноглобулины, кожные пробы – все это применимо в случае с данным аллергеном.
При этом у детей младшего возраста особое внимание уделяется именно первому пункту, так как прочие методы диагностики рекомендуются только для пациентов старшего возраста (от 3-5 лет).
В случае аллергии на яйца лечение у взрослых не отличатся от другого вида аллергии – в первую очередь требует устранения контакта с аллергеном. Без этой меры даже самые современные препараты не могут быть эффективными.
Следует помнить, что из рациона нужно исключить не только натуральные яйца, но и продукты, содержащие яйца или яичный порошок в своей рецептуре: омлет, майонез, макароны, блинчики, вафли, мороженое, яичный коктейль и др. Покупая продукты, также обращайте внимание на этикетки. Опасными являются такие компоненты, как:
Количество продуктов, содержащих растительный и животный белок, при отказе от яиц нужно немного увеличить. Потребность в углеводах полезно восполнять за счет потребления овощей и фруктов при любой диете.
Если начинает проявляться аллергия на яйца, лечение будет проводиться в виде приема антигистаминных препаратов, которые смогут только устранить симптомы. Помните о том, что они вызывают привыкание, потому назначать их должен только лечащий врач.
При кожных симптомах – мази и гели:
- снимающие зуд (Фенистил, болтушки с ментолом и цинком);
- противовоспалительные (Дропален, Деситин);
- гормональные (Преднизолон, Адвантан, Элоком).
При респираторных симптомах – назальные спреи и глазные капли:
- сосудосуживающие, снимающие отек слизистых (Нафтизин, Називин);
- антигистаминные (Зиртек, Фенистил, Аллергодил и др);
- гормональные (Дексаметазон, Авамис).
При желудочно-кишечных симптомах – энтеросорбенты, которые связывают молекулы вещества-аллергена, приводя их в неактивное состояние, и выводят из организма.
При приготовлении блюд, в рецептуру которых входят яйца, их можно заменить следующими продуктами:
- Сухие дрожжи (30 гр) развести в 50 мл теплой воды;
- Добавить в блюдо пару ложек пюре из банана;
- Один пакет желатина развести в 50 мл воды;
- Взять по три чайных ложки растительного масла и горячей воды, смешать с одной чайной ложкой соды.
Таким образом, главное в решении проблемы с аллергией на яйца, соблюдать диету для аллергиков и полностью исключить из рациона питания яйца и продукты, их содержащие.
В принципе, яйца считаются одним из сильных аллергенов, поэтому при склонности к аллергическим заболеваниям, стоит серьезно уменьшить их потребление. Аллергию вообще проще предупредить, чем потом лечить и полностью лишиться присутствия этого ценного продукта питания в своем рационе.

Яйца являются достаточно аллергенным продуктом. Их употребление может вызывать реакцию у людей любого возраста.
В таком случае из рациона придется убрать большое количество блюд.
Людям, страдающим этим видом аллергии необходимо научиться жить со своим заболеванием.
В состав перепелиных яиц больше полезных веществ, чем в куриные яйца. К тому же они реже вызывают ответные аллергические реакции организма.
- белки;
- жиры;
- углеводы;
- ферменты (дипепсиаза, диастаза, протеаза);
- глюкоза;
- холестерин;
- жиры;
- витамины (А, Е, D, В6, В12, фолацин, ниацин, рибофлавин, пантотеновая кислота, биотин, холин);
- микро- и макроэлементы.
- вода;
- белки;
- углеводы;
- зола;
- жиры;
- витамины (А, В1, В2, В4, В5, В6, С, Е, D, К);
- микроэлементы (кальций, фосфор, натрий, магний, калий);
- микроэлементы (железо, медь, цинк, селен, марганец);
- ферменты.
Составляющими яичного белка являются:
- овальбумин;
- кональбумин (овотрансферрин);
- овомукоид;
- лизоцим;
- овомуцин;
- овоглобуллин.
Аллергическая реакция проявляется после попадания в организм человека:
Это компоненты, которые содержатся в яичном белке.
Овамукоид не может быть разрушен даже термической обработкой, поэтому блюда, приготовленные из яиц также являются аллергенами.
В большинстве случаев в яйце вызывает реакцию именно белок. Он является особенно опасным, в отличие от желтка.
Входящий в желток виттилин, при термообработке нейтрализуется.
Поэтому при аллергии на яичный белок, не обязательно возникнет такая же реакция при употреблении в пищу желтка, подвергшегося термической обработке.
Иногда может возникать перекрестная аллергия, при которой возникает реакция не только на яйца, но и на мясо птицы.
Заменить куриные яйца гусиными или утиными невозможно.
Вакцины от сыпного тифа, гриппа и желтой лихорадки выращивают на куриных эмбрионах, поэтому они содержат примесь белков яйца.
Это необходимо учитывать при вакцинации, так введение такого лекарства чревато анафилактическим шоком.
У взрослых аллергия возникает гораздо реже, чем у детей.
Но если у детской аллергии прогнозы оптимистичные, и со временем она самостоятельно проходит, то старшим от нее избавиться практически невозможно.
Приходится исключать из рациона не только яйца, но и блюда, в состав которых они входят.
При употреблении яиц или блюд, в состав которых они входят, может возникать следующая реакция:
- отек и покраснение слизистой оболочки полости рта;
- сыпь расположенная по телу хаотично, которая может покрываться мокнущими корками;
- зуд;
- заложенность носа, чихание и слезотечение;
- тошнота, рвота и расстройство желудка;
- лающий кашель и хрипы в груди;
- головная боль;
- нарушения в работе сердечно-сосудистой системы.
Аллергия на перепелиные яйца возникает гораздо реже.
Симптомы проявляются сразу же после употребления продукта или спустя короткое время.
Перепелиные яйца могут вызвать:
- тошноту;
- расстройство желудка;
- тяжесть и рези в правом подреберье;
- в некоторых случаях рвоту;
- со стороны ЦНС могут быть проявления в виде головной боли и обмороков.
Чаще всего аллергией на этот продукт страдают дети, так как их иммунитет еще не сформирован.
У взрослых спровоцировать аллергию на перепелиные яйца может нарушение обмена веществ при сахарном диабете, заболеваниях внутренних органов или эндокринной системы.
Фото: Сыпь после яиц
Аллергия на яйца явление частое. Но так как это полезный продукт необходимо искать альтернативное решение.
В этом случае в рацион вводят:
- белки растительного или животного происхождения;
- сладкую выпечку, приготовленную в домашних условиях (существует множество рецептов приготовления выпечки без яиц);
- фрукты и ягоды;
- в некоторых случаях можно употреблять перепелиные яйца они менее аллергенными;
- в супермаркетах можно найти заменители яиц (Eqq Replacer или No Eqq), которые используют для выпечки, при этом отличаются по составу. Предварительно порошок разводят с водой и взбивают;
- в выпечке, яйца можно заменить, добавив большее количество пекарского порошка или дрожжей;
- при аллергии на белок яиц, можно при приготовлении блюд использовать желток, но он должен обязательно пройти термическую обработку, для того чтобы его главный аллерген был нейтрализован.
Яйца входят в состав множества блюд.
При покупке продуктов в магазине следует обращать внимание на этикетку, так как там могут быть указанны ингредиенты, в состав которых входят яйца.
К ним относятся:
- лизоцим;
- коагулянт;
- яичный порошок;
- глобулин;
- овоглобин;
- эмульгаторы;
- альбумин;
- лецитин;
- вителлин;
- яичный белок или желток;
- загустители.
Сенсибилизация на яйца явление частое.
И если у одного пациента употребление блюд, в состав которых входит этот продукт может вызвать зуд, то у другого вполне возможен отек Квинке.
Из меню придется исключить такие продукты, как:
- многие соусы (в том числе всеми любимые майонез и тартар);
- макароны;
- сухие завтраки;
- мороженое;
- сладкую выпечку;
- в некоторых случаях даже колбасные изделия.
При употреблении блюд, в состав которых входят яйца нужно ориентироваться на свое собственное состояние.
Иногда негативная реакция может отсутствовать или аллергия протекает практически бессимптомно.
Если при употреблении яиц у больного возникает анафилактический шок, назначают:
- адреналин подкожно (не более трех инъекций через каждые четверть часа);
- преднизолон или Дексаметазон внутримышечно или внутривенно;
- супрастин внутримышечно
При отеке Квинке назначают мочегонные препараты.
В дальнейшем проводится очищение организма с помощью сорбентов и антигистаминная терапия.
Лечение аллергии должно быть комплексным.
Сорбенты:
- Активированный уголь;
- Энтеросгель;
- Полисорб.
Назначаются, для того чтобы вывести из организма аллерген.
Антигистаминные препараты:
- первого поколения: Диазолин, Тавегил, Супрастин, Димедрол. Их нужно принимать несколько раз в день, так как они действуют в течение короткого периода. Препараты являются седативными и вызывают сонливость;
- второго поколения: на основе лоратадина (Лорано, Кларин), цетиризина (Цетрин, Зиртек, Зодак) или фенистила. Принимают их раз в сутки, они не вызывают сонливость и сохраняют терапевтический эффект спустя неделю после окончания лечения;
- третьего поколения: на основе дезлоратадина, фексофенадина или астемизола. У этих препаратов нет негативного воздействия на ЦНС, принимают их раз в сутки.
Наименование препарата, дозировку и период, в течение которого должно проводиться лечение, назначает врач после индивидуальной консультации.
Если аллергия на яйца проявляется в виде сыпи или мокнущей экземы назначают лекарственные препараты для наружного применения.
Кортикостероиды (гормональные препараты):
- Гидрокортизоновая мазь;
- Лоринден;
- Синафлан;
- Фторокорт;
- Элоком;
- Целестодерм;
- Кутивейт;
- Адвантан;
- Локоид.
Препараты используют в течение пяти-семи дней.
Если эти препараты назначают детям, предпочтение следует отдавать лосьонам или кремам, с низкой концентрацией действующего вещества.
В некоторых случаях лекарство придется разбавить детским кремом, для того чтобы снизить его концентрацию.
Также можно использовать противовоспалительные средства:
При присоединении вторичной инфекции используют комбинированные препараты, в состав которых входит антибиотик и гормон:
В первую очередь устанавливается связь между приемом продукта и возникновением симптомов аллергии.
Диагностика этого вида аллергии проводится на основе:
- жалоб больного;
- визуального осмотра и установление степени тяжести заболевания;
- сбора анамнеза;
- результатов лабораторных исследований.
Согласно исследованиям, проведенным учеными из университета Мельбурна, аллергия на яйца у детей возникает не от самого продукта, а оттого, что ребенку поздно начинают вводить его в рацион.
В этом исследовании приняли участие более двух с половиной тысяч детей старше одного года.
Поэтому лучше придерживаться календаря введения прикорма, и не откладывать знакомство ребенка с этим полезным продуктом.
Для того чтобы вследствие злоупотребления этим продуктом не возникла аллергическая реакция, в сутки не рекомендуется съедать более одного яйца ребенку и более двух взрослому человеку.
Прикорм и лучше начинать с перепелиных яиц, они менее алергенны.
Нужно помнить о том, что в момент обострения заболевания из меню нужно исключить не только продукты, содержащие яйца, но и придерживаться диеты.
В пищу не следует употреблять:
- жаренные и жирные продукты;
- алкогольные и газированные напитки;
- пряности и специи.
В рацион нужно ввести:
- каши на воде;
- овощи;
- фрукты (не интенсивной окраски).
Если возникают сомнения, действительно ли яйца являются аллергеном, необходимо вести пищевой дневник, в котором отмечать какие продукты, и в какое время употреблялись.
При проявлениях аллергии необходимо обратиться за медицинской помощью.
Приветствую вас, дорогие читатели! С самого рождения человек подвержен различным аллергическим воздействиям. Наряду с кожными дерматозами (проявлениями на коже), лекарственной, дыхательной аллергией, другими видами, достаточно часто встречается пищевая. Уделим внимание, а также, попробуем разобраться с одной из возможных реакций организма на еду, а именно, на яйца.
Понятие аллергии подразумевает под собой повышенную чувствительность иммунной системы при воздействии аллергена на организм. Не следует путать это понятие с псевдоаллергией, которая проявляется, например, в виде диатеза у ребенка и вызвана нарушением в пищеварительном тракте.
В целом, строгой зависимости влияния аллергена от возраста человека, нет. Но в случае с реакцией организма на продукт питания – яйца, возраст заболевших стремится к минимальному значению. Основная группа – это младенцы, дети младшего возраста. При непереносимости у грудничка, вероятность, что аллергия с взрослением ребенка пройдет самостоятельно, около 100%. Приобретенное же заболевание у взрослых пациентов, может проявляться на протяжении всей жизни.
В яйцах содержится до 5 белков, которые могут вызывать непереносимость в организме. Один из них — альбумин, это вещество и является основным катализатором процесса. Что касается желтка, то он менее опасен, как и перепелиные или гусиные яйца. Влияет, также, способ приготовления. Вареные куриные белки окажут меньшее отрицательное воздействие, чем сырые.
Разберем возможные причины предрасположенности к аллергии. К ним относятся:
- Наследственность от родителей или генетическая предрасположенность;
- Нарушение диеты будущей мамой или чрезмерное использование продуктов, содержащих аллергены, во время беременности;
- Смешанное или искусственное кормление грудничка смесями;
- Вредные привычки взрослых, прием антибиотиков и сильнодействующих лекарств будущей или кормящей мамой;
- Отступление от последовательности ввода в рацион и питание ребенка новых элементов;
- Внешние факторы.
Проявляться аллергия может различными способами. Основные признаки:
- в части органов дыхания: чихание, заложенность носа, слезоотделение, насморк, кашель;
- желудок и кишечник: диарея, газообразование, колики, тошнота, рвота;
- на коже: зуд, сыпь, шелушения, опрелости, отек Квинке.
Степень тяжести бывает разная и необходимо, как наблюдение, так и экстренное вмешательство со стороны докторов. Особенно, если речь идет об осложнении у грудничка. К экстренным случаям относятся анафилактический шок и отек Квинке. Первый вариант может сопровождается с затруднением дыхания, возможным удушьем; при втором варианте, отек покрывает щеки, губы и язык, что также ведет к удушью. Время проявления реакции может составить несколько часов после контакта с пищей, но может быть очень коротким, от пары секунд до пяти минут. Только диета, моментальная реакция и вызов скорой помощи поможет избежать серьезных последствий и осложнений!
При подозрении на возможную отрицательную реакцию организма на яйца, производные, обратитесь к аллергологу и пройдите диагностику на предмет выявления вещества, которое влияет на гиперчувствительность иммунной системы. Возможно, обнаружатся и дополнительные нарушители баланса и потребуется диета.
Самостоятельное лечение лучше не допускать, особенно для грудничка. При слабых и средних проявлениях обострений, врачи назначают уколы хлористого кальция и антигистаминные препараты. В дополнение могут быть назначены глазные капли и сосудосуживающие назальные спреи, а также, мази и гели при кожных симптомах и, конечно, прописана диета.
Нет ничего более действенного, чем комплексный подход к проблеме. Поэтому, в случае подтверждения симптомов, соблюдайте:
- режим питания, диету;
- устраните взаимодействие с аллергеном яйца;
- придерживайтесь медикаментозного лечения.
Это предотвратит прогрессирование болезни и может избавить вас от осложнений и дополнительных походов к врачу.
При обнаружении непереносимости куриных белков и желтков недостаточно исключить их из питания. Следует учесть, что они есть в составе других продуктов, например, в хлебе, майонезе, тортах, соусах. Более того, если белков и желтков явно нет в описании, это не означает их полное отсутствие. Производители часто применяют кодировку, поэтому, если вы видите в описании состава продукции компоненты: альбумин, вителлин, глоболулин, коагулянт, лицитин, лизоцим, овоглобин, яичный порошок, то оставьте его на прилавке.
Диета, полный или частичный отказ от содержащих продуктов в рационе, а также, исключение из питания смежных, залог успеха в борьбе с аллергией.
В таблице представлен рацион питания, который особенно рекомендован кормящим мамам, чьи младенцы подвержены воздействию аллергена.
Пищевая непереносимость
А. Ю. Барановский, д. м. н., профессор, заведующий кафедрой гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, г. Санкт-Петербург
Л. И. Назаренко, д. м. н., профессор кафедры гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, врач высшей категории
Непереносимость пищи относится к наиболее актуальным проблемам современной клинической и профилактической медицины. На протяжении жизни человек съедает до 100 тонн пищи. Переносимость ее может быть разной и зависеть от многих причин. В частности, существует понятие «биохимическая индивидуальность» организма, которая обусловлена уникальностью набора ферментных систем каждого человека. Извращенные реакции организма на пищу изучаются давно. Первые клинические наблюдения патогенной роли пищи были проведены еще Гиппократом в V в. до н. э. Он рекомендовал врачам тщательно наблюдать за пациентами с болезненными реакциями на пищу, чтобы выявить непереносимые продукты. Именно Гиппократом впервые был предложен принцип индивидуализации пищевого рациона больных с пищевой непереносимостью в зависимости от их реакции на употребление тех или иных пищевых продуктов.
Не только в Средние века, но и в недалеком прошлом истории человечества пищевая непереносимость отмечалась врачами как редкое явление в клинической медицине. В настоящее же время статистика констатирует своеобразную эпидемию данного патологического явления. Распространенность пищевой непереносимости неуклонно растет, особенно в экономически развитых странах.
По данным Института иммунологии МЗ РФ, непереносимость пищевых продуктов отмечается у 65 % больных, страдающих аллергическими заболеваниями. Из них приблизительно у 35 % наблюдаются аллергические реакции на пищу, а у 65 %— псевдоаллергические. Истинная пищевая аллергия как основное аллергическое заболевание в структуре всей аллергопатологии за последние пять лет составила до 5,5 %, реакции на примеси в составе пищевых продуктов — 0,9 %.
Ключевой момент заключается в том, что не все больные с жалобами на непереносимость пищевых продуктов страдают аллергией, и для доказательства этого нужны специальные исследования.
Причины распространенности пищевых аллергий
С каждым годом распространение аллергических заболеваний увеличивается. В основе этого лежит действие различных факторов.
Во-первых, большую роль играет ликвидация эпидемических заболеваний. Механизмы этого явления многообразны. Логично предположить, что широкое распространение эпидемических заболеваний с сильными антигенами их возбудителей конкурентно тормозило реакцию организма на аллергены окружающей среды, которые, как правило, являются более слабыми антигенами. Поэтому ликвидация эпидемий сняла это торможение.
Во-вторых, важную роль в настоящее время имеет быстрое развитие химической промышленности и увеличение контакта людей на производстве и дома с широким спектром химических веществ, многие из которых становятся для людей аллергенами.
В-третьих, значительно выросло потребление различных лекарственных препаратов, особенно их бесконтрольный прием.
В-четвертых, влияет широкое применение профилактических прививок, которые сенсибилизируют организм и могут вызывать аллергические реакции.
Формы пищевой непереносимости
В настоящее время выделяют несколько форм пищевой непереносимости:
- Непереносимость пищи, связанная с иммунологическими механизмами, — истинная пищевая аллергия (реакция немедленного типа, опосредуемая иммуноглобулинами класса Е — Ig Е) и истинная пищевая непереносимость (реакция замедленного типа, опосредуемая иммуноглобулинами класса G — Ig G). При этом определенные продукты становятся чужеродными организму, то есть являются антигенами. Иммунная система в ответ на поступление антигенов вырабатывает антитела (иммуноглобулины), которые связывают антигены, обезвреживая их. Реакция «антиген — антитело» может происходить в любых органах и тканях, вызывая воспаление. Если вырабатываются Ig Е, то клинические проявления после употребления аллергенного продукта развиваются быстро, в то время как выработка Ig G приводит к отсроченной реакции (аллергия замедленного типа или скрытая аллергия).
- Псевдоаллергические реакции непереносимости пищи, связанные с особыми свойствами некоторых пищевых продуктов и добавок.
- Непереносимость пищи как результат дефицита пищеварительных ферментов.
- Психогенная непереносимость пищи.
Истинная пищевая аллергия
Среди перечисленных форм пищевой непереносимости истинная пищевая аллергия занимает особое место. Это обусловлено тем, что она может являться как причиной, так и следствием многих острых и хронических заболеваний, не только инвалидизирующих больных, но иногда опасных для жизни. Термин «пищевая аллергия» произошел от греческого allos — «другой» и ergon — «действие».
Распространенность истинной (Ig Е-опосредованной) пищевой аллергии не столь высока, как считают многие врачи. По оценке Британской аллергологической ассоциации, истинной пищевой аллергией страдает 1,5 % населения, она обычно развивается в младенчестве. До 20 % грудных детей имеют аллергию на один или несколько продуктов, чаще всего на коровье молоко, но с возрастом число детей с пищевой аллергией сокращается, так что пищевой аллергией страдают 6 % детей старшего возраста, 4 % подростков и 1–2 % взрослых.
Переходя к описанию истинной пищевой аллергии, следует отметить, что практически все продукты питания в той или иной степени обладают различной степенью антигенности, исключая соль и сахар. Аллергические реакции могут вызывать и добавленные к пищевым продуктам химические вещества (антиоксиданты, красители, консерванты, ароматические и другие вещества). Антигенные свойства изучены более или менее полно у продуктов, вызывающих аллергию чаще других.
Белковые продукты
Наиболее выражены сенсибилизирующие свойства у продуктов белкового происхождения, как животных, так и растительных.
Коровье молоко — наиболее сильный и часто встречающийся аллерген. Проблема аллергии к коровьему молоку особенно важна для питания маленьких детей. В связи с возрастными особенностями организма (высокой проницаемостью кишечной стенки, недостаточностью ферментов и попаданием непереваренных пищевых белков в кровоток) у детей пищевая аллергия встречается гораздо чаще, чем у взрослых.
Молочные белки в неизмененном виде могут всасываться в любом возрасте. Молоко содержит около 20 белков, обладающих различной степенью антигенности. В состав сырого молока входит казеин, α-лактальбумин, β-лактоглобулин, альбумин бычьей сыворотки и бычий γ-глобулин. Белковый состав термически обработанного молока существенно отличается от сырого. При кипячении разрушаются альбумин бычьей сыворотки и α-лактальбумин, поэтому чувствительные к этим фракциям больные хорошо переносят молоко после 15–20-минутного кипячения.
Самый сильный сенсибилизирующий аллерген молока — β-лактоглобулин. Его молекулярный вес составляет от 17 000 до 34 000. Антигенная активность казеина сравнительно низка. Сенсибилизация компонентами коровьего молока может происходить внутриутробно и через молоко матери.
Если в составе продукта есть компонент, вызывающий аллергическую реакцию у пациента, то при приеме данного продукта питания у него может быть аллергическая реакция. Молоко входит в состав многих готовых видов пищи: некоторых сортов хлебных изделий, кремов, шоколада, мороженого и др. В сыре содержится в основном казеин и немного α-лактальбумина, поэтому некоторые больные с аллергией к молоку могут включать его в диету. Сгущенное и сухое молоко содержит все антигенные белки молока. При повышенной чувствительности к видоспецифическим белкам коровье молоко можно заменить козьим. Сочетание аллергии к коровьему молоку и говядине встречается редко.
Яйца курицы известны как часто встречающийся пищевой аллерген. Белки яйца могут всасываться в кишечнике неизмененными. Описаны тяжелые реакции, включая анафилактический шок, на минимальные количества яйца.
Антигенные свойства протеинов белка и желтка различны, поэтому некоторые больные могут без вреда здоровью есть только белок или только желток. При аллергии на куриные яйца нельзя их заменять утиными или гусиными. Аллергия к куриному яйцу часто сочетается с аллергией к мясу курицы.
Яйца применяются в изготовлении многих пищевых продуктов: сдобных сортов хлеба, печенья, тортов, кексов, мороженого, конфет и др. Культуры вирусов и риккетсий для приготовления вакцин против гриппа, сыпного тифа, желтой лихорадки выращиваются на курином эмбрионе. Готовые вакцины содержат незначительную примесь протеинов яйца, однако способную вызвать у людей с аллергией к белкам яйца тяжелые реакции, иногда с летальным исходом.
Рыба обладает не только выраженными антигенными свойствами, но и способностью стимулировать выброс гистамина тучными клетками (гистаминолиберирующее действие). Возможно, в связи с этим реакции на прием в пищу, а также на вдыхание паров рыбы во время варки бывают особенно тяжелыми, иногда опасными для жизни. Больные с высокой степенью чувствительности обычно не переносят все виды рыбы. При невысокой степени чувствительности чаще встречается непереносимость одного или нескольких близких видов.
Ракообразные (раки, крабы, креветки, омары). Резко выражена перекрестная антигенность, т. е. в случае непереносимости одного вида ракообразных следует исключать из диеты и остальные. Возможна также перекрестная чувствительность к дафнии, которая является пресноводным рачком и вызывает ингаляционную аллергию при использовании в виде сухого корма для аквариумных рыбок.
Мясо. Несмотря на высокое содержание белка, мясо редко вызывает аллергию. Антигенный состав мяса различных животных различен. Поэтому больные, страдающие аллергией к говядине, могут есть баранину, свинину, курицу. Высокая степень гиперчувствительности встречается редко. Известно, что у больных с аллергией к конине может быть повышенная чувствительность к лошадиной сыворотке. Такие больные могут давать аллергическую реакцию немедленного типа на первую в жизни инъекцию противостолбнячной сыворотки.
Пищевые злаки. Считается, что пищевые злаки (пшеница, рожь, пшено, кукуруза, рис, ячмень, овес) часто вызывают сенсибилизацию, но редко дают тяжелые реакции. Исключение представляет гречиха, которая, по некоторым наблюдениям, склонна вызывать серьезные реакции. После исследований A. A. Rowe (1937) большое значение придавалось аллергии к пшенице, особенно в формировании бронхиальной астмы и аллергического ринита. По-видимому, не так редко у больных поллинозом, вызванным повышенной чувствительностью к пыльце злаковых трав (тимофеевки, ежи, овсяницы и др.), бывает аллергия к пищевым злакам, за счет чего течение болезни становится круглогодичным. При назначении элиминационных диет необходимо знать технологию приготовления основных пищевых продуктов и помнить, что пшеничная мука входит в состав многих колбас, сосисок и др. Рисовая и пшеничная мука входят в состав некоторых сортов пудры.
Овощи, фрукты и ягоды. Традиционно известны как сильные аллергены земляника, клубника и цитрусовые. Плоды растений из одного ботанического семейства обычно имеют общие антигенные свойства. Замечено, что больные поллинозом с аллергией к пыльце березовых часто не переносят яблоки, а также морковь, которая никакого отношения к этому семейству не имеет. При тепловой обработке антигенность овощей, фруктов и ягод снижается.
Орехи вызывают сенсибилизацию относительно часто и иногда высокой степени. Хотя тяжелые реакции вызываются чаще одним видом орехов, перекрестная чувствительность с другими видами не исключается. Больные поллинозом с аллергией к пыльце орешника (лещины) часто не переносят орехи. Орехи широко применяются в кондитерской промышленности. У высокочувствительных больных реакции могут быть на минимальные количества ореха, например в ореховых маслах.
Шоколад. Значение шоколада и какао как причины истинной пищевой аллергии преувеличено. Чаще шоколад вызывает псевдоаллергические реакции или аллергические реакции, протекающие по замедленному типу. Высокая степень гиперчувствительности встречается редко.
Известны аллергические реакции на кофе, специи и приправы (перец, горчицу, мяту).
Исследования, проведенные в США, установили, что причиной развития пищевой аллергии в 93 % случаев являются восемь продуктов: яйца, арахис, молоко, соя, лесные орехи, рыба, ракообразные, пшеница.
Факторы, способствующие формированию пищевой аллергии:
- Генетически детерминированная предрасположенность к аллергии. Примерно половина больных, имеющих пищевую аллергию, страдают другими аллергическими заболеваниями (поллинозом, атопической бронхиальной астмой и др.), либо эти заболевания есть у их кровных родственников. Большое значение имеет генетически обусловленная способность организма продуцировать аллергические антитела.
- Нарушения питания во время беременности и лактации (злоупотребление определенными продуктами, обладающими выраженной сенсибилизирующей активностью: рыбой, яйцами, орехами, молоком и др.).
- Ранний перевод ребенка на искусственное вскармливание. Нарушения питания у детей, выражающиеся в несоответствии объема и соотношения пищевых ингредиентов массе тела и возрасту ребенка.
- Недостаток в пище солей кальция способствует повышению всасывания нерасщепленных белков.
- Повышение проницаемости слизистой оболочки кишечника, которое отмечается при воспалительных и дистрофических заболеваниях кишечника, дисбиозе, глистных и протозойных инвазиях.
- Снижение кислотности желудочного сока, недостаточная функция поджелудочной железы, энзимопатии, дискинезии желчевыводящих путей и кишечника способствуют всасыванию высокомолекулярных соединений.
- Состав микрофлоры кишечника, состояние местного иммунитета слизистой оболочки кишечника.
Особенности пищевой аллергии
Пищевая аллергия имеет определенные особенности в своем проявлении и развитии:
- В отличие от других типов аллергии, существенную роль играет количественный фактор. Если нет резко выраженной сенсибилизации, то прием небольшого количества аллергена может пройти без реакции на него.
- Аллергические свойства вещества могут значительно меняться в процессе приготовления пищи. При термической обработке они снижаются. Поэтому в сыром виде многие продукты переносятся хуже, чем после тепловой обработки.
- После аллергической реакции может наступить рефракторный период, длительностью до четырех дней. В этот период реакция на антиген не возникает. После этого периода следует фаза повышенной чувствительности организма к аллергену. О существовании рефракторного периода необходимо помнить при проведении провокационных проб.
- Часто в основе аллергии к продуктам питания лежит недостаточность пищеварения, вызванная заболеваниями желудочно- кишечного тракта. По мере лечения и улучшения процесса пищеварения уменьшается склонность к аллергическим реакциям.
- Проявления пищевой аллергии усугубляются заболеваниями инфекционной природы, психогенными нарушениями, факторами окружающей среды, которые могут усиливать ее клинические симптомы.
Хотите больше новой информации по вопросам диетологии? Оформите подписку на информационно-практический журнал «Практическая диетология» со скидкой 10%!
ПОДПИСАТЬСЯ
Клинические симптомы аллергии
Клинические проявления пищевой аллергии многообразны. Прием одного и того же продукта может вызвать бурные проявления болезни или же, наоборот, не сопровождается никакими клиническими симптомами.
Иногда клинические симптомы возникают в короткий срок после приема пищи (от 5–10 минут до 3–4 часов), характеризуются внезапным началом (после употребления пищевого аллергена), появлением общих аллергических реакций — кожного зуда, отека Квинке, бронхоспазма, расстройств со стороны сердечно-сосудистой и нервной системы, болями в суставах. Анафилактический шок и другие подобные состояния при пищевой аллергии встречаются редко.
Острые распространенные (генерализованные) реакции развиваются при высокой степени сенсибилизации, чаще после употребления рыбы, орехов, яиц, ракообразных. Обычно они бывают у пациентов, страдающих поллинозом или неинфекционной (атопической) астмой. Первые симптомы появляются через несколько минут после того, как был съеден такой продукт. Обычно появляется зуд и жжение во рту и глотке, побуждающие пациента выплюнуть пищевой комок. Затем быстро присоединяются рвота и понос. Кожа краснеет, появляется кожный зуд, массивный отек лица, а возможно, и всего тела. Может снизиться артериальное давление. Иногда больной теряет сознание. Так как симптомы развиваются очень быстро и связаны с пищей, причинный фактор обычно очевиден и легко устанавливается. Нередко употребляемые продукты — аллергены — вызывают острую крапивницу. При этом возникает интенсивный зуд кожи различных участков тела, иногда всей поверхности тела. Вскоре на местах зуда появляется сыпь в виде волдырей (локальный отек кожи) на фоне покраснения кожи. По мере увеличения волдырей ухудшается кровообращение в зонах аллергической реакции, и волдыри бледнеют. При тяжелых отеках кожи в центре волдыря происходит отслойка эпидермиса — поверхностного слоя кожи, кровоизлияния в зоне волдырей.
Величина элементов сыпи может быть различна — от булавочной головки до гигантских размеров волдырей. Элементы могут располагаться отдельно или, сливаясь, захватывать обширные участки кожи. Длительность острого периода — от нескольких часов до нескольких суток. Атака острой крапивницы может сопровождаться недомоганием, головной болью, нередко подъемом температуры до 38–39 °С. Тяжелым проявлением пищевой аллергии может быть отек Квинке — резко выраженная крапивница (гигантская крапивница). При этом отек кожи распространяется глубже, чем при крапивнице, и захватывает все слои кожи, подкожную клетчатку, иногда распространяясь на мышцы. Наблюдается большой, бледный, плотный, незудящий инфильтрат, при надавливании на который не остается ямки. Излюбленная локализация инфильтратов — губы, веки, мошонка, слизистая оболочка полости рта (язык, мягкое нёбо, миндалины). Особенно опасным является отек Квинке в области гортани, который встречается у 25 % больных. При возникновении отека гортани у пациентов развивается прогрессирующее нарушение дыхания (удушье), вплоть до асфиксии — полного прекращения дыхания. Промедление в проведении мероприятий неотложной помощи может привести к смерти больного.
Как проявление пищевой аллергии, иногда встречаются тяжелый геморрагический васкулит (аллергическое воспаление стенок сосудов с развитием кровоизлияний), аллергическое поражение кожи (атопический дерматит), аллергическая бронхиальная астма, поражение сердечной мышцы (аллергический миокардит), пароксизмальная тахикардия (приступы учащенного сердцебиения). Из неврологических синдромов характерной считается мигрень, встречаются случаи эпилепсии, синдром Меньера.
Важной особенностью возникновения пищевой аллергии у многих пациентов является взаимосвязь с функциональными и органическими заболеваниями желудочно-кишечного тракта. Нарушение процессов пищеварения, ослабление барьерной способности слизистой оболочки кишечника ведут к неполноценной обработке пищи, облегчают поступление пищевых аллергенов в кровоток. Поэтому в лечении и профилактике рецидивирования пищевой аллергии важное место занимают диагностика и адекватная терапия патологии органов пищеварения.
Аллергическое воспаление может локализоваться практически в любом отделе пищеварительной системы и, в свою очередь, вызывать развитие острых и даже хронических заболеваний желудочно- кишечного тракта. Клиническое течение поражений желудочно- кишечного тракта зависит от того, употребляется специфический аллерген изредка или постоянно. В первом случае реакция развивается остро в пределах от нескольких минут до 3–4 часов после приема пищи, содержащей аллерген, во втором — формируется картина хронического заболевания.
В полости рта развивается катаральный, афтозный или язвенный стоматит, может поражаться пищевод. Наиболее часто при пищевой аллергии поражается желудок, появляются типичные симптомы гастрита — боль, тяжесть в эпигастральной области, горечь во рту, отрыжка, изжога, тошнота, рвота. Боли в животе бывают настолько интенсивными, что их даже называют «брюшной мигренью», а сопровождающие болевой симптом общие явления (головокружение, слабость, тахикардия, снижение артериального давления) — «вегетативной бурей».
При поражении кишечника возникают острые схваткообразные, реже — ноющие тупые боли по всему животу, сопровождающиеся урчанием, вздутием и переливанием, отмечаются императивные позывы на опорожнение кишечника. Появляется жидкий стул, нередко с примесью непереваренной пищи, слизи, иногда в виде пленок, иногда — крови. Со стороны желчевыводящей системы при пищевой аллергии возникают приступы желчной колики в результате дискинезии желчного пузыря и желчных путей. Коликообразные боли в правом подреберье могут сопровождаться головными и сердечными болями, бронхоспазмом, крапивницей и другими аллергическими реакциями. Реже возникают симптомы панкреатита и ферментной дисфункции поджелудочной железы. Иногда после пищевой аллергии развивается поливалентная аллергия, особенно часто — к медикаментам.
Истинная пищевая непереносимость
Как уже было сказано, истинная пищевая непереносимость (синонимы — пищевая чувствительность, гиперчувствительность, замедленная пищевая аллергия), как и истинная пищевая аллергия, также связана с иммунологическими механизмами, но проявляется реакцией гиперчувствительности замедленного типа, опосредуемой иммуноглобулинами класса G (Ig G).
Клинические проявления аллергии появляются не сразу после употребления аллергенного продукта, а через 1–2 суток и более. Больной не связывает их с пищевой непереносимостью. Пациенты долго и безуспешно лечатся от заболеваний желудочно-кишечного тракта, кожи, бронхов, мигрени и других состояний, пока не будет правильно поставлен диагноз.
Клинический пример
Больной Д., 21 года, в течение нескольких лет безуспешно лечился у дерматологов и косметологов по поводу угрей на коже лица и туловища. Заболеваний органов пищеварения в анамнезе не было, активно жалоб не предъявлял. Больной был направлен косметологом на консультацию к гастроэнтерологу. При тщательном расспросе выявлено наличие неустойчивого стула и дискомфорта в эпигастрии натощак. При обследовании диагностирован хронический гастрит и лямблиоз. После проведенных курсов терапии данных заболеваний состояние кожи улучшилось, но выздоровления не произошло. Больному было проведено серологическое исследование на пищевую непереносимость, при котором определялось наличие в сыворотке крови Ig G к 113 пищевым продуктам. Выявлено высокое содержание антител к дрожжам, молоку, подсолнечнику и красной фасоли. Исключение данных продуктов из рациона привело к полному выздоровлению.
Данный пример демонстрирует сочетанный характер пищевой непереносимости. Ведущую роль в развитии кожного заболевания играла Ig G-опосредованная (скрытая) пищевая аллергия, второстепенную роль — патология органов пищеварения (хронический гастрит и лямблиоз).
Нашими исследованиями (авторов данной публикации) удалось установить, что хронические рецидивирующие заболевания органов пищеварения сопровождаются истинной пищевой непереносимостью в 25–35 % случаев. Проведение продолжительной и массивной антибактериальной терапии у больных с острыми и хроническими заболеваниями органов дыхания, мочевыделительной системы, половой сферы, хирургическими инфекциями приводит к кишечному дисбиозу, микозам (росту грибов) различных локализаций, расстройствам иммунной защиты и к выраженным явлениям пищевой непереносимости.
Причины истинной пищевой непереносимости
Особое место в структуре причин истинной пищевой непереносимости занимает глютеновая энтеропатия (целиакия) — заболевание, характеризующееся развитием атрофии слизистой оболочки тонкой кишки в ответ на введение глютена (белка, содержащегося в пшенице, ржи и ячмене). Долгое время причиной данного заболевания считался дефицит фермента, расщепляющего глиадин. Однако в настоящее время ферментативная гипотеза отвергнута, а основными гипотезами патогенеза глютеновой энтеропатии признаны иммунологическая, генетическая и лектиновая. Продукция иммуноглобулинов в слизистой оболочке тонкой кишки у больных с нелеченой глютеновой энтеропатией значительно повышена. В особенности повышено число клеток, продуцирующих антиглиадиновые антитела класса Ig A, значительно меньше продуцентов антител класса Ig G. Исследуют антитела к ретикулину (ретикулин — белок ретикулярных волокон, по составу близкий к коллагену) и эндомизию (эндомизий — соединительная ткань, расположенная между мышечными волокнами). Высокий титр данных антител в крови является специфическим признаком глютеновой энтеропатии.
При глютеновой энтеропатии развивается повышенная проницаемость слизистой оболочки тонкой кишки, что может создавать условия для параллельного возникновения у данных пациентов истинной пищевой аллергии и псевдоаллергии.
Лечение целиакии
Основным методом лечения целиакии является строгая пожизненная аглютеновая диета. Главный принцип ее — полное исключение всех продуктов, содержащих глютен (пшеницы, ржи, ячменя и, возможно, овса).
Целиакия не исчезает с возрастом и на фоне лечения, хотя клинические симптомы при несоблюдении диеты могут становиться менее выраженными. Тем не менее, морфологическое повреждение слизистой оболочки тонкой кишки глютеном сохраняется. При несоблюдении безглютеновой диеты у больных целиакией в 40–100 раз, по сравнению с популяцией в целом, повышается риск развития опухолей желудочно-кишечного тракта.
Диетические ограничения должны пациентом выполняться неукоснительно, так как прием даже 100 мг глютенсодержащих продуктов (нескольких крошек хлеба) может вызвать атрофию кишечных ворсин. Недопустимыми для больных целиакией считаются продукты с содержанием глютена более 1 мг на 100 г продукта. Напротив, при безукоризненном соблюдении аглютеновой диеты у большинства больных восстановление структуры и функции кишечных ворсинок происходит в течение 3–6 месяцев.
Из питания следует исключить все злаки (кроме риса, гречки, кукурузы, пшена), а также продукты, которые могут их содержать.
Условно выделяют группы продуктов, которые содержат явный или скрытый глютен. Различия заключаются в том, что в спецификации продуктов, содержащих «явный глютен», указано наличие глютенсодержащих компонентов, а в продуктах, содержащих «скрытый глютен», — не указано.
Именно продукты, содержащие скрытый глютен, представляют наибольшую опасность для пациентов, которым необходимо придерживаться строжайшей диеты. Рецидив заболевания может вызвать употребление колбасных изделий, полуфабрикатов из измельченного мяса и рыбы (за исключением специально выработанных, гарантированно не содержащих глютен), мясных и рыбных, овощных и фруктовых консервов и других продуктов (см. табл. 1).
Таблица 1. Продукты, разрешенные и запрещенные при целиакии
| Продукты, блюда | Разрешены | Запрещены |
| Супы | Отвары, овощные и мясные супы без загустителя | Суп с лапшой, консервированные супы, бульонные кубики, сухие суповые смеси |
| Молочные продукты | Молоко и кисломолочные продукты, сыр | Некоторые коммерческие молочные напитки (молочные соусы, мороженое, йогурты, некоторые сыры (в т. ч. плавленые), глазированные сырки |
| Специализированные продукты лечебного питания | Смесь белковая композитная сухая «Дисо®» «Нутринор» | Смеси белковые композитные сухие, не отвечающие требованиям ГОСТ Р 53861-2010 «Продукты диетического (лечебного и профилактического) питания. Смеси белковые композитные сухие. Общие технические условия» |
| Жиры | Все виды жиров | Маргарины с глютенсодержащими стабилизаторами |
| Мясопродукты, яйца | Все виды мяса, яиц | Изделия, приготовленные в панировке, изделия в соусах, некоторые виды колбасных изделий, готовые котлетные изделия, мясные консервы |
| Рыба, морепродукты | Все виды рыбы и морепродуктов, консервированная рыба в масле и собственном соку | Изделия, приготовленные в панировке, изделия в соусах, имитации морепродуктов, некоторые рыбные консервы |
| Крупы и макаронные изделия | Рис, кукуруза, гречка, пшено | Пшеница, рожь, ячмень, овес (крупы — пшеничная, манная, овсяная, перловая, «Геркулес», толокно, ячневая, «Артек», «Полтавская», «7 злаков», «4 злака» и т. п.), отруби, мюсли и другие сухие завтраки, детские каши, макаронные изделия, кукурузные хлопья при использовании ячменной патоки |
| Мука и крахмал | Из риса, гречки, кукурузы, картофеля, тапиоки, маниоки, батата, бобов, гороха, сои, различных орехов | Пшеничная, ржаная, овсяная мука и крахмал |
| Бобовые | Все виды бобовых | Консервированные бобовые |
| Овощи и фрукты | Все виды овощей и фруктов в различных вариантах приготовления | Коммерчески приготовленные салаты, овощи в соусах, в панировке, многие овощные и фруктовые консервы, в т. ч. томатные пасты, кетчупы |
| Хлебобулочные изделия | Специальные сорта хлеба (из кукурузной, соевой муки и т. п.) | Хлебобулочные изделия из пшеницы, ржи, ячменя, готовые кондитерские изделия |
| Напитки | Кофе, чай, соки, какао | Сухие смеси для приготовления напитков, заменители кофе |
| Соусы, специи | Дрожжи, уксус, глутамат натрия, перец чили | Горчица, жевательная резинка, некоторые виды уксусов и салатных соусов, кетчупов, майонезов; многокомпонентные сухие приправы и пряности («Вегета» и т. п.) |
| Сладкие блюда | Мармелад, зефир, некоторые сорта мороженого и конфет. Джемы, варенья, карамель домашнего приготовления | Карамель, соевые и шоколадные конфеты с начинкой, восточные сладости, повидло промышленного производства |
| Напитки | Соки, зерновой кофе | Квас, растворимые кофейные и какао-напитки, некоторые алкогольные напитки (водка, пиво, виски) |
| Пищевые добавки | – | Краситель аннато Е160b, карамельные красители Е150а–Е150d, овсяная камедь Е411, мальтол Е636, этилмальтол 637, изомальтол Е953, малитит и мальтитный сироп Е965, моно- и диглицериды жирных кислот Е471 |
| Непищевые продукты, содержащие глютен | – | Клей на почтовых марках и конвертах, некоторые сорта косметики, в т. ч. губной помады, некоторые сорта зубной пасты |
| Лекарственные препараты | Большинство лекарственных препаратов | Некоторые лекарственные препараты (преимущественно таблетки, покрытые оболочкой) |
Рекомендованные приемлемые уровни глютена составляют < 20 мг/кг для продуктов питания, естественным образом не содержащих глютен, и < 200 мг/кг для продуктов, из которых глютен удаляется в процессе их выработки.
Для расширения рациона используют заменители запрещенных при целиакии продуктов из не содержащих глютен злаков и овощей, например выпечку на основе кукурузной, рисовой муки, соусы с использованием картофельного крахмала и т. п.
Больным рекомендуются специализированные безглютеновые продукты для питания больных целиакией. В России представлены различные сертифицированные продукты для питания больных целиакией — безглютеновые заменители хлеба, макарон, печенья, вафель и многого другого, сделанные на основе риса, кукурузы и других разрешенных ингредиентов. На этикетках таких продуктов есть специальная символика — перечеркнутый колос — либо надпись “gluten free” («свободно от глютена»).
Проведение диетотерапии у больных с целиакией осложняет также частое развитие у них множественной пищевой непереносимости. У них нередко отмечается вторичная лактазная недостаточность (75 %), сенсибилизация к белкам коровьего молока (72 %), сенсибилизация к другим пищевым протеинам — рису, белкам куриного яйца и т. п. Поэтому зачастую диета дополняется исключением лактозосодержащих продуктов и некоторых пищевых аллергенов.
Для питания больных целиакией в лечебно-профилактических учреждениях была разработана диета № 4а/г (см. табл. 2, 3).
Таблица 2. Перечень продуктов и блюд, рекомендуемых при безглютеновой диете № 4 а/г (по А. А. Покровскому и соавт.)
| Хлеб и хлебные изделия | Из пшеничного крахмала или соевой муки. При невозможности их получения количество углеводов в диете обеспечивается за счет увеличения крупяных блюд, сахара, а в периоды затихания болезни также фруктов (вареных или сырых в зависимости от переносимости). |
| Супы | На слабом мясном и рыбном бульоне с фрикадельками, кнелями (без муки), яичными хлопьями, овсяной крупой, рисом, мелко нашинкованными овощами (картофелем, морковью, цветной капустой, кабачками, тыквой). |
| Блюда из мяса и рыбы | Нежирные сорта мяса (говядина, курица, индейка, кролик) в отварном виде или паровые, нежные сорта — куском, говядина рубленая без хлеба (при рубке добавляют вареное мясо и рис). Нежирные сорта рыбы (судак, лещ, треска, карп, ледяная, хек, путассу и др.) в отварном или паровом виде, куском или рубленая. |
| Блюда и гарниры из овощей | Овощные пюре из картофеля, моркови, кабачков, тыквы, отварная цветная капуста. |
| Блюда и гарниры из круп | Каши на воде с добавлением ⅓ молока, протертые (гречневая, рисовая, кукурузная, овсяная). Пудинги паровые из этих круп. |
| Блюда из яиц | Яйца всмятку, омлеты паровые. |
| Сладкие блюда, сладости, фрукты, ягоды | Кисели, желе, муссы, протертые компоты из сладких сортов ягод и фруктов (яблок, груши, малины, черники, земляники, клубники, черемухи, айвы), печеные яблоки и груши. Варенье и джемы из этих видов ягод и фруктов. Мармелад. Зефир. |
| Молоко, молочные продукты и блюда из них | Творог не кислый, свежий в натуральном виде и в изделиях (паровые пудинги, с крупами или овощами). При хорошей переносимости кефир, простокваша, молоко и сливки с чаем в небольшом количестве (50 г на стакан). Некислая сметана (15 г в блюда). |
| Соусы | Соус молочный (бешамель), приготовленный на пшеничном крахмале или рисовой муке. |
| Напитки | Чай, отвар шиповника, сладкие фруктовые и ягодные соки пополам с горячей водой. |
| Жиры | Масло сливочное к столу и в готовые блюда. |
Tаблица 3. Примерное меню безглютеновой диеты № 4 а/г (3337 ккал)
| Хлеб и хлебные изделия | Из пшеничного крахмала или соевой муки. При невозможности их получения количество углеводов в диете обеспечивается за счет увеличения крупяных блюд, сахара, а в периоды затихания болезни также фруктов (вареных или сырых в зависимости от переносимости). |
| Супы | На слабом мясном и рыбном бульоне с фрикадельками, кнелями (без муки), яичными хлопьями, овсяной крупой, рисом, мелко нашинкованными овощами (картофелем, морковью, цветной капустой, кабачками, тыквой). |
| Блюда из мяса и рыбы | Нежирные сорта мяса (говядина, курица, индейка, кролик) в отварном виде или паровые, нежные сорта — куском, говядина рубленая без хлеба (при рубке добавляют вареное мясо и рис). Нежирные сорта рыбы (судак, лещ, треска, карп, ледяная, хек, путассу и др.) в отварном или паровом виде, куском или рубленая. |
| Блюда и гарниры из овощей | Овощные пюре из картофеля, моркови, кабачков, тыквы, отварная цветная капуста. |
| Блюда и гарниры из круп | Каши на воде с добавлением ⅓ молока, протертые (гречневая, рисовая, кукурузная, овсяная). Пудинги паровые из этих круп. |
| Блюда из яиц | Яйца всмятку, омлеты паровые. |
| Сладкие блюда, сладости, фрукты, ягоды | Кисели, желе, муссы, протертые компоты из сладких сортов ягод и фруктов (яблок, груши, малины, черники, земляники, клубники, черемухи, айвы), печеные яблоки и груши. Варенье и джемы из этих видов ягод и фруктов. Мармелад. Зефир. |
| Молоко, молочные продукты и блюда из них | Творог не кислый, свежий в натуральном виде и в изделиях (паровые пудинги, с крупами или овощами). При хорошей переносимости кефир, простокваша, молоко и сливки с чаем в небольшом количестве (50 г на стакан). Некислая сметана (15 г в блюда). |
| Соусы | Соус молочный (бешамель), приготовленный на пшеничном крахмале или рисовой муке. |
| Напитки | Чай, отвар шиповника, сладкие фруктовые и ягодные соки пополам с горячей водой. |
| Жиры | Масло сливочное к столу и в готовые блюда. |
В последние годы в России наметился значительный прогресс в питании больных целиакией. Появляется все больше безглютеновых продуктов, выпускаемых отечественными и зарубежными фирмами, открываются специализированные диетические магазины. В ряде городов (в том числе в Санкт-Петербурге) создаются общества больных целиакией. Под их эгидой проводятся обучающие семинары для пациентов, выпускаются рецептурные справочники по аглютеновому питанию.
Псевдоаллергическая пищевая непереносимость
Довольно часто непереносимость пищевых продуктов протекает по механизмам псевдоаллергических реакций. В основе развития псевдоаллергических реакций на пищевые продукты лежит неспецифическое высвобождение медиаторов (в основном гистамина) из клеток — мишеней аллергии.
Ложная пищевая аллергия, протекающая по механизмам псевдоаллергии, отличается от других реакций, связанных с непереносимостью пищевых продуктов, тем, что в ее реализации принимают участие те же медиаторы, что и при истинной пищевой аллергии (гистамин, простагландины и др.), но высвобождающиеся из клеток — мишеней аллергии неспецифическим путем. Основным медиатором при ложной пищевой аллергии является гистамин.
Известно, что развитие псевдоаллергической реакции на пищевые продукты провоцирует ряд факторов: чрезмерное употребление пищевых продуктов, богатых гистамином, тирамином, гистаминолибераторами; избыточное образование гистамина из пищевого субстрата; повышенное всасывание гистамина при функциональной недостаточности слизистой оболочки желудочно-кишечного тракта; повышенное высвобождение гистамина из клеток-мишеней. Повышение уровня гистамина в крови при ложной пищевой аллергии может наблюдаться не только при повышенном поступлении или образовании его в просвете кишечника, но и при нарушении его разрушения (инактивации).
Так, при воспалительных заболеваниях желудочно-кишечного тракта снижается секреция мукопротеидов, принимающих участие в инактивации гистамина. При некоторых заболеваниях печени резко снижается образование ферментов, разрушающих гистамин.
Наиболее часто псевдоаллергические реакции развиваются после употребления продуктов, богатых гистамином, тирамином, гистаминолибераторами. В табл. 4 представлены наиболее распространенные продукты с высоким содержанием гистамина.
Таблица 4. Продукты с высоким содержанием гистамина
| Наименование блюд | Выход, г | Белки, г | Жиры, г | Углеводы, г |
| Первый завтрак | ||||
| Рыба отварная (хек, судак) | 85 | 16,0 | 4,6 | 0,0 |
| Пюре картофельное | 200 | 3,9 | 5,7 | 32,3 |
| Чай (сахар из дневной нормы) | 200 | – | – | – |
| Второй завтрак | ||||
| Творог кальцинированный | 100 | 13,8 | 11,1 | 8,8 |
| Яблоко печеное | 100 | 0,3 | – | 23,3 |
| Обед | ||||
| Бульон мясной нежирный с фрикадельками (при рублении хлеб не кладется) | 500 | 8,4 | 5,0 | 5,4 |
| Котлеты мясные паровые (без хлеба) | 100 | 13,7 | 12,8 | 0,02 |
| Соус бешамель на крахмале | 50 | 1,4 | 5,7 | 4,7 |
| Гарнир овощной смешанный (без муки) | 200 | 4,4 | 5,7 | 22,0 |
| Желе из фруктового сока | 125 | 2,3 | – | 23,4 |
| Полдник | ||||
| Мясо отварное обезжиренное | 55 | 15,9 | 3,24 | – |
| Отвар шиповника | 200 | 0,7 | – | 4,3 |
| Ужин | ||||
| Фрикадельки мясные паровые (без хлеба) | 110 | 13,7 | 12,8 | – |
| Пюре картофельное | 200 | 5,9 | 5,7 | 32,3 |
| Пудинг из гречневой крупы с творогом протертый | 200 | 16,7 | 16,9 | 48,1 |
| Чай | 200 | – | – | – |
| На ночь | ||||
| Кефир | 200 | 5,6 | 7,0 | 9,0 |
| На весь день | ||||
| Хлеб из пшеничного крахмала | 200 | 9,6 | 22,0 | 209,9 |
| Сахар | 50 | – | – | 49,9 |
Псевдоаллергические реакции в виде крапивницы, головной боли, головокружения, диспепсических явлений, вегетососудистых реакций и др. могут возникать при употреблении продуктов, богатых тирамином, избыточном синтезе тирамина кишечной флорой, дефиците фермента, разрушающего эндогенный тирамин. Тирамин оказывает выраженное действие на сосуды, всего 3 мг этого вещества могут вызвать головную боль у лиц, страдающих мигренью.
Большое количество тирамина содержат продукты, подвергающиеся ферментированию (например, сыры, бобы какао), красные вина и др. (см. табл. 5).
Таблица 5. Продукты с высоким содержанием тирамина
| Продукты | Содержание гистамина, мкг/г |
| Ферментированные сыры | < 1300 |
| Ферментированные вина | 20 |
| Кислая капуста | 160 (порция 250 г = 40 мг) |
| Вяленая ветчина и говяжьи сосиски | 225 |
| Свиная печень | 25 |
| Консервированный тунец | 20 |
| Консервированное филе хамсы | 33 |
| Консервированная копченая селедочная икра | 350 |
| Шпинат | 37,5 |
| Мясные продукты | 10 |
| Томаты | 22 |
| Овощи | Следы |
| Свежий тунец | 5,4 |
| Свежие сардины | 15,8 |
| Свежий лосось | 7,35 |
| Свежее филе сельди | 44 |
| Консервированные продукты | 10–350 |
| Продукты, блюда | Содержание тирамина, мкг/г |
| Пивные дрожжи | 15 000 |
| Маринованная сельдь | 3030 |
| Сыр чеддер | 1466 |
| Французские сыры: камамбер бри грияр | 20–86 180 516 |
Гистамин-высвобождающей активностью обладают: яичный белок (содержит овомукоид), панцирные морские животные, клубника, томаты, шоколад, рыба, ветчина, ананасы, этанол, арахис, зерновые.
В последние годы отмечается рост псевдоаллергических реакций на примеси с высокой физической и биологической активностью (пестициды, фторсодержащие, хлорорганические соединения, сернистые соединения, аэрозоли кислот, продукты микробиологической промышленности и т. д.), загрязняющие пищевые продукты.
Нередко причиной развития псевдоаллергической реакции на пищевые продукты является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета и обеспечивающие длительность хранения. К разряду пищевых добавок относится большая группа веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и др. Среди наиболее распространенных пищевых красителей можно упомянуть тартразин, обеспечивающий оранжево-желтое окрашивание продукта; нитрит натрия, сохраняющий красный цвет у мясных продуктов, и др. Для консервирования применяют глутамат натрия, салицилаты, в частности ацетилсалициловую кислоту, и др.
Пищевые добавки, способные вызвать реакции пищевой непереносимости:
- консерванты: сульфиты и их производные (Е220–227), нитриты (Е249–252), бензойная кислота и ее производные (Е210–219), сорбиновая кислота (E200–203);
- антиоксиданты: бутил- гидроксианизол (Е321), бутил- гидрокситолуол (Е321);
- красители: тартразин (Е102), желто-оранжевый S (Е110), азорубин (E122), амарант (Е123), красная кошениль (Е124), эритрозин (Е127), бриллиантовая чернь BN (Е151), аннато (E160);
- ароматизаторы: глутаматы (E621–625).
Таблица 6. Продукты, в состав которых часто входят пищевые добавки, способные вызвать реакции непереносимости
| Тартразин | Сульфиты |
| Хлопья | Готовые салаты из помидоров, моркови, перца латука, с заправкой |
| Макаронные изделия, не содержащие яиц | Свежие фрукты |
| Замороженные хлебобулочные изделия | Сухофрукты (например, курага), сушеные овощи |
| Готовые смеси для приготовления теста | Вина, пиво, ликеры, наливки |
| Готовые пироги, пряники, коврижки | Алкогольные и безалкогольные шипучие напитки из виноградного сока, сидр, фруктовые соки и безалкогольные напитки |
| Шоколадная стружка | Желатин |
| Чипсы | Глюкоза кристаллическая и в виде сиропа |
| Готовая глазурь | Смеси для выпечки |
| Некоторые сорта мороженого | Картофель фри, чипсы |
| Карамель, драже, обертка для конфет | Колбасный фарш |
| Цветной зефир | Уксус |
| Окрашенные газированные и фруктовые напитки | Маринады и соления |
| Сыры | |
| Соусы | |
| Свежая рыба | |
| Креветки и другие морепродукты, консервированные моллюски | |
| Консервированные супы, сухие суповые смеси | |
| Лекарственные препараты |
Непереносимость пищи, обусловленная дефицитом пищеварительных ферментов
С данным видом пищевой непереносимости особенно часто встречаются гастроэнтерологи. Дефицит пищеварительных протеолитических ферментов и соляной кислоты развивается у пациентов с заболеваниями желудка, среди которых чаще всего встречается хронический гастрит, ассоциированный с микробом Helicobacter pylori. При длительном течении заболевания происходит атрофия главных желез желудка, снижение их секреторной активности. Еще более тяжелая атрофия слизистой оболочки желудка наблюдается при аутоиммунном гастрите.
Заболевания печени и желчевыводящих путей способствуют ухудшению расщепления и всасывания пищевых жиров и жирорастворимых витаминов, а также часто являются причиной вовлечения в патологический процесс поджелудочной железы, которая, как известно, вырабатывает три группы ферментов, расщепляющих белки, жиры и углеводы. Дефицит панкреатических ферментов приводит к недостаточному расщеплению пищевых веществ и, таким образом, провоцирует симптомы пищевой непереносимости.
Заболевания тонкой кишки, дисбиоз (нарушение микробного спектра) кишечника приводят не только к нарушению расщепления всех нутриентов (белков, жиров и углеводов), но и к нарушению их всасывания. Кроме того, повышение проницаемости слизистой оболочки тонкой кишки способствует всасыванию высокомолекулярных соединений, обладающих антигенными свойствами, а также гистамина и тирамина. Таким образом, создаются условия для развития как пищевой аллергии, так и псевдоаллергии. Большую роль в этом процессе могут играть паразитарные заболевания и наличие простейших в кишечнике. По нашим наблюдениям, часто причиной кожных поражений был лямблиоз.
Особое место как причина непереносимости отдельных пищевых продуктов занимают врожденный или приобретенный дефект синтеза какого-либо фермента в кишечнике. Дефицит фермента может быть абсолютным, что является причиной бурной клинической картины пищевой непереносимости (вздутия кишечника, поносов, а у детей — отставания в развитии), или относительным, что приводит к стертым клиническим проявлениям. Чаще всего наблюдается дефицит лактазы, которая расщепляет молочный сахар лактозу на два мономера — глюкозу и галактозу, при этом пациенты плохо переносят молоко. При дефиците трегалазы не расщепляется трегалоза, что является причиной непереносимости грибов. Недостаточный гидролиз мальтозы обусловлен пониженным синтезом ферментов мальтазы и изомальтазы, что является причиной диспепсических явлений при употреблении продуктов, богатых мальтозой, — пива, свеклы и др.
Психогенная непереносимость пищи
Данный вид пищевой непереносимости встречается не часто, и причиной, как правило, является стрессовая ситуация в прошлом, которая была в какой-то мере связана с приемом конкретных продуктов и блюд.
Например, если ребенка в детстве насильно заставляли есть манную кашу, то это блюдо может быть непереносимым в течение многих лет. У одной пациентки в день ее свадьбы во время употребления салата оливье начали выходить аскариды через рот. После такого эпизода данный салат исчез из ее рациона навсегда, так как при одной мысли о нем возникала привычная рвота. Перечень подобных примеров может быть длинным, лечение этой формы пищевой непереносимости следует проводить у психотерапевта.
Принципы диагностики пищевой непереносимости
Диагностика пищевой аллергии включает в себя три этапа:
- определение и доказательство связи клинической реакции с пищевыми продуктами;
- проведение дифференциальной диагностики аллергических реакций на пищу от других видов аллергических реакций;
- выявление и установление иммунологических механизмов реакции.
Большое значение имеет сбор аллергологического анамнеза при пищевой аллергии. Для этого необходимо ответить на следующие вопросы: аллергия в семье, перенесенные ранее аллергические реакции, реакции на прививки, сезонность заболевания, влияние климата, влияние погоды, связь с простудными заболеваниями, связь с менструацией и беременностью (у женщин), где и когда возникает приступ, влияние продуктов, влияние косметических средств, жилищная обстановка и наличие животных дома, условия работы.
Выделяют два основных варианта анамнеза пациента пищевой аллергией. Первый вариант — когда сразу определяется четкая связь с продуктом, вызывающим аллергическую реакцию. Второй вариант — когда связь с продуктом, вызывающим аллергию, четко выявить не удается. В этом случае необходимо обращать внимание на такие факты:
- обострение существующих симптомов после приема пищи;
- появление сочетанных синдромов после еды (кожных и желудочно-кишечных);
- наличие у родственников и пациента других атопических заболеваний (особенно поллиноза);
- появление симптомов после употребления алкогольных напитков;
- трудности течения заболевания и отсутствие эффекта от применения обычных методов лечения;
- появление аллергических реакций при прививках, вакцины которых выращиваются на куриных эмбрионах.
Кожное тестирование с применением пищевых аллергенов, особенно у взрослых, имеет малую диагностическую ценность. Известно, что нередко у пациентов с четкой клинической аллергической реакцией на пищу бывают отрицательные кожные пробы с использованием соответствующих экстрактов пищевых аллергенов. Другой причиной ложноотрицательных кожных проб является недостаточная стабильность пищевых аллергенов в экстрактах. Провокационный подъязычный тест: испытуемый продукт в количестве несколько капель или маленького кусочка помещают под язык, если через 10–15 минут появляется отек слизистой оболочки рта, зуд и обострение симптомов основного заболевания (чихание, насморк, приступ астмы, тошнота, рвота, крапивница), тест считается положительным. При появлении вышеописанных симптомов пищу выплевывают, рот хорошо прополаскивают водой.
В 1941 г. A. H. Rowe впервые предложил для диагностики пищевой аллергии элиминационные диеты. В основе данного метода — исключение из диеты наиболее часто встречающихся пищевых аллергенов. Было предложено четыре основных диеты: исключение молока и молочных продуктов, исключение злаков, исключение яйца, а также последний, четвертый, вариант — исключение из пищи всех трех компонентов. Устранение из рациона определенных продуктов должно быть полным, диета назначается на 1–2 недели с оценкой эффекта элиминации, если эффекта нет — диету меняют. В случае отсутствия эффекта от элиминационных диет рекомендуется проведение диагностического голодания сроком на 3–4 дня, с приемом обычной или минеральной воды. Появление положительного эффекта дает основание предполагать связь заболевания с пищей. В дальнейшем, после проведенного голодания, в диету постепенно вводят по одному продукту, оценивая его действие. При выявлении продукта, вызывающего аллергию, его исключают из рациона.
В настоящее время для диагностики пищевой аллергии широко внедряются качественный и количественный анализ суммарных и специфических иммуноглобулинов Ig E, Ig G в сыворотке крови. Повышенный титр антител на тот или иной пищевой продукт указывает на наличие пищевой аллергии.
Аллергия на яйца у взрослых: что вызывает желток или белок
Не каждому известно, может ли быть аллергия на яйца. У некоторых людей она способна привести к анафилактическому шоку и отеку Квинке. Вылечить заболевание сложно, можно лишь предупредить обострения, принимая антигистаминные лекарств и соблюдая диету.
Аллергическая реакция на яйца
Яйца — часто потребляемый, высокопитательный продукт животного происхождения и потенциальный аллерген. В нем содержатся белок и желток. Чаще всего причиной аллергической реакции является протеин. Реже наблюдается непереносимость желтка. Аллергические реакции возникают у взрослых и детей, употребляющих яйца.
Распространенность этой патологии среди населения достигает 10%.
Наиболее аллергенны для человека овомукоид и овальбумин. Реже патологический иммунный ответ вызывают лизоцим и кональбумины. Развитие аллергической реакции обусловлено повышенной чувствительностью иммунной системы к чужеродным веществам. У здоровых людей компоненты яиц не вызывают патологического ответа.
У аллергиков при попадании в организм раздражителя вырабатываются антитела (иммуноглобулины). Они накапливаются в тканях и образуют с антигеном комплексы. Повторное проникновение вещества стимулирует патологический иммунный ответ, в результате которого активизируются тучные и другие клетки. Это приводит к выработке медиаторов воспаления (гистамина). В ответ на это проявляются сыпь, отек и другие симптомы.
Факторы риска аллергии
Аллергия на яйца у детей чаще всего развивается в возрасте 5-12 лет. В развитых странах распространенность этой патологии гораздо выше. Факторами риска развития пищевой аллергии являются:
- отягощенная наследственность;
- курение;
- вдыхание загрязненного воздуха;
- наличие астмы;
- атопический дерматит в анамнезе;
- перенесенные инфекционные заболевания;
- низкий социально-экономический статус;
- хронические заболевания;
- резкое изменение характера питания.
 Чаще всего аллергия на яйца встречается у детей 5-12 лет.
Чаще всего аллергия на яйца встречается у детей 5-12 лет.
Большое влияние на ребенка оказывает неблагоприятное течение беременности и родов. Факторами риска являются:
- курение матери;
- плохое питание;
- затяжные роды;
- токсикоз;
- искусственное вскармливание.
Чаще всего возникает аллергия на куриные яйца, так как именно этот продукт употребляется наиболее часто. Значительно реже в качестве раздражителя выступают перепелиные яйца.
Кожные симптомы заболевания
Нужно знать не только то, что вызывает аллергию, но и как она протекает. Заболевание может проявляться кожными симптомами. Наиболее часто развиваются:
- крапивница;
- отек Квинке;
- атопический дерматит.
Содержащиеся в яйцах белки могут вызвать у детей воспаление кожи. Развивается атопический дерматит.
Данная патология редко встречается у детей старше 14 лет. Болеют преимущественно малыши дошкольного возраста.
Для атопического дерматита характерны следующие клинические проявления:
- сухость кожи;
- зуд;
- высыпания;
- воспаление слизистой рта;
- шелушение век;
- бледность кожи лица;
- истончение бровей;
- углубление складок;
- выпадение волос;
- одутловатость стоп;
- изменение ногтей.
 Аллергия на яйца у ребенка в острую фазу характеризуется узелковыми или пятнистыми высыпаниями красного цвета. Дополнительные симптомы включают припухлость кожи, эрозии и мокнутие. Со временем появляются корочки. Если продолжать есть яйца и не лечиться, то возможно присоединение вторичной инфекции и образование гнойничков.
Аллергия на яйца у ребенка в острую фазу характеризуется узелковыми или пятнистыми высыпаниями красного цвета. Дополнительные симптомы включают припухлость кожи, эрозии и мокнутие. Со временем появляются корочки. Если продолжать есть яйца и не лечиться, то возможно присоединение вторичной инфекции и образование гнойничков.
Аллергия на желток в хронической форме отличается тем, что происходит утолщение кожи (лихенификация). На ладонях и стопах таких детей появляются трещины и расчесы из-за сильного зуда. Белковые компоненты яиц приводят к поражению кожи лба, конечностей, шеи, груди, спины, сгибательных поверхностей, ягодиц и глаз.
Протеины, поступающие в организм, помимо атопического дерматита вызывают крапивницу. Данная патология характеризуется зудящими высыпаниями в виде волдырей розового или красного цвета. Крапивница возникает на любом участке тела и сопровождается зудом. Возникновение волдырей обусловлено отеком сосочкового слоя дермы. Если у человека аллергия на яичный белок, то крапивница возникает в течение нескольких минут.
Другие признаки аллергии
Реакция иммунной системы может проявиться иначе. После употребления куриного яйца часто наблюдаются симптомы со стороны органов пищеварения. К ним относятся:
- сильная боль в животе;
- тошнота;
- рвота;
- нарушение стула;
- быстрое насыщение;
- затруднение глотания;
- метеоризм.
Аллергия на белок часто сопровождается респираторными расстройствами. К ним относятся одышка, затруднение дыхания, зуд в носу и чихание. Аллергия на белок часто проявляется ринитом. Он характеризуется обильными, водянистыми выделениями из носа, заложенностью, чиханием и затруднением нового вдоха. Признаки пищевой аллергии часто маскируются под ларингит, трахеит и бронхит.
Если кушать куриные или перепелиные яйца, то имеется риск развития отека Квинке. Это проявление анафилактической реакции в виде острого, быстро развивающегося отека клетчатки глубоких слоев кожи, возникающего по причине повышения сосудистой проницаемости.
Известно, что в яйце много потенциальных аллергенов, которые вызывают реакцию гиперчувствительности немедленного типа.
Предвестниками отека могут быть жжение и покалывание. В половине случаев данная патология сочетается с крапивницей. При аллергии на яйца симптомы у взрослых и детей появляются в течение 5-30 минут после употребления продукта. Отек локализуется в области лица и шеи. Иногда поражаются грудь и слизистые внутренних органов.
У человека отекают губы, веки, щеки и язык. Иногда увеличиваются в объеме гениталии. Отеки отличаются тем, что они теплые, бледные и не образуют вдавления при пальпации. Аллергия на яйца у взрослых у детей может осложняться непроходимостью дыхательных путей из-за отека гортани и языка.
Лечение и методы профилактики
Нужно знать не только то, как проявляется аллергия на яйца, но и как вылечить больных. Для уточнения диагноза понадобятся:
- аллергопробы;
- провокационные тесты;
- иммунологический анализ;
- общие клинические анализы;
- опрос.
 Очень важно выявить аллерген. Это позволяет правильно организовать лечение и диету. При наличии данной патологии нужно исключить дерматологические заболевания и псевдоаллергическую реакцию. Если у человека аллергия на куриный белок, то назначаются антигистаминные препараты (Эриус, Зодак, Зиртек, Цетрин, Кларитин, Супрастин, Тавегил, Лоратадин, Лорагексал).
Очень важно выявить аллерген. Это позволяет правильно организовать лечение и диету. При наличии данной патологии нужно исключить дерматологические заболевания и псевдоаллергическую реакцию. Если у человека аллергия на куриный белок, то назначаются антигистаминные препараты (Эриус, Зодак, Зиртек, Цетрин, Кларитин, Супрастин, Тавегил, Лоратадин, Лорагексал).
Больным нужно исключить из меню следующие продукты:
- перепелиные яйца;
- куриные яйца;
- страусиные яйца;
- омлеты;
- макаронные изделия;
- майонез;
- колбасы;
- полуфабрикаты;
- кондитерские изделия;
- сдобные хлебобулочные изделия;
- мороженое.
Рекомендуется съедать больше фруктов, супов, каш, овощей и чистого мяса. Если выявлена аллергия на куриный белок, то нельзя есть безе, зефир, кремы и другие сладости. Исключением являются продукты, в которых нет в качестве составляющих яиц. Ешьте только гипоаллергенные продукты. Больным рекомендуется отказаться от кофе и шоколада, так как они способствуют обострению заболевания. Яйца при аллергии есть нельзя.
 При аллергии на яйца рекомендуется добавить в рацион больше овощей и фруктов.
При аллергии на яйца рекомендуется добавить в рацион больше овощей и фруктов. При аллергии на куриные или перепелиные яйца часто назначают кортикостероиды и сорбенты. При рините применяются капли. При анафилаксии на перепелиные яйца в виде шока может потребоваться введение Адреналина, Атропина и Преднизолона. При проявляющихся признаках отека гортани проводится трахеотомия или интубация.
Даже после стихания симптомов не может быть уверенности, что аллерген не вызовет анафилаксию вновь.
Можно ли предупредить крапивницу, шок и отек Квинке, известно не всем. Основной мерой профилактики заболевания является отказ от яиц и продуктов на их основе. Таким образом, аллергия представляет опасность для чувствительных людей и крайне опасна, поскольку может закончиться шоком.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе