Абдоминально это как
абдоминальный - это... Что такое абдоминальный?
АБДОМИНАЛЬНЫЙ — (от лат. abdomen брюхо). Брюшной. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. АБДОМИНАЛЬНЫЙ брюшной. Полный словарь иностранных слов, вошедших в употребление в русском языке. Попов М., 1907 … Словарь иностранных слов русского языка
АБДОМИНАЛЬНЫЙ — (от лат. abdomen живот брюхо), в анатомии брюшной, относящийся к животу. См. также Вентральный … Большой Энциклопедический словарь
АБДОМИНАЛЬНЫЙ — (от лат. abdomen живот, брюхо), относящийся к животу, расположенный на брюшной стороне (у членистоногих на брюшке). Напр., А. поры отверстия целома, находящиеся на брюшной стороне тела у круглоротых и рыб. (см. ВЕНТРАЛЬНЫЙ). .(Источник:… … Биологический энциклопедический словарь
абдоминальный — прил., кол во синонимов: 1 • брюшной (5) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
Абдоминальный — (от лат. abdomen, живот, брюхо) на медицинском языке означает всё относящееся к животу. Отсюда: абдоминальные внутренности находящиеся в животе органы пищеварительной и мочеполовой системы; абдоминальные болезни болезни… … Википедия
Абдоминальный — (от лат. abdomen, живот, брюхо) на медицинском языке означает все относящееся к животу. Отсюда: абдоминальные внутренности находящиеся в животе пищеварительные, мочевые и половые органы; абдоминальные болезни болезни брюшных органов;… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
абдоминальный — абдоминальный, абдоминальная, абдоминальное, абдоминальные, абдоминального, абдоминальной, абдоминального, абдоминальных, абдоминальному, абдоминальной, абдоминальному, абдоминальным, абдоминальный, абдоминальную, абдоминальное, абдоминальные,… … Формы слов
абдоминальный — (от лат. abdomen живот, брюхо) (анат.), брюшной, относящийся к животу. См. также Вентральный … Энциклопедический словарь
АБДОМИНАЛЬНЫЙ — (от лат. abdomen живот, брюхо) (анат.), брюшной, относящийся к животу. См. также Вентральный … Естествознание. Энциклопедический словарь
абдоминальный — абдомин альный … Русский орфографический словарь
Абдоминально это как
Выявить дефекты в брюшной полости, а также в органах таза можно с помощью такой процедуры, как абдоминальное УЗИ. Что это за метод исследования и как он проводится – про это сегодня и поговорим. Также выясним, как подготовиться к этому мероприятию, а еще определим, в чем преимущества этого способа диагностики.
Пояснение понятия
Многие люди теряются и не знают, что представляет собой процедура под названием абдоминальное УЗИ. Что это за словосочетание, и в чем его особенность? Абдоминальное УЗИ или по-другому трансабдоминальное – способ получения точной информации об органах брюшной полости, почках, выделительной системе, предстательной железе, матке. Этот метод диагностики требует проведения специальной подготовки, а сама манипуляция не доставляет боли. Результат, кстати, будет готов сразу после манипуляции. Такая диагностика позволяет доктору за короткое время оценить состояния здоровья своего пациента и подтвердить или исключить какие-либо проблемы, новообразования, патологические процессы.
Проверка внутренних органов
Такая процедура напоминает традиционное ультразвуковое исследование. Абдоминальное УЗИ брюшной полости отличается лишь тем, что во время манипуляции применяется особый датчик, который только водится по животу. Этот метод сканирования организма помогает распознать следующие проблемы:
— Гепатит.
— Цирроз.
— Опухоли на любой стадии.
— Кисты.
— Абсцессы.
— Пиелонефрит.
— Камни в желчном пузыре и желчевыводящих протоках.
— Холецистит.
— Отклонения в развитии пузыря.
— Некроз, воспаление, опухоли в поджелудочной железе.
— Травмы и кровоизлияния в селезенку. Увеличение или уменьшение этого органа.
Какие органы обследуются?
Что входит в абдоминальное УЗИ брюшной полости? В момент проведения этого анализа исследуются такие органы:
— желудок;
— поджелудочная железа;
— лимфатические узлы;
— селезенка;
— почки, надпочечники, мочеточник.
— желчный пузырь;
— печень;
— 12-перстная кишка;
— толстый и тонкий кишечник;
— матка;
— предстательная железа.
Условия для успешного выполнения исследования
Подготовка к абдоминальному УЗИ – важный этап, который необходимо соблюдать для получения более точных результатов. Но если у больного острая патология, то никаких предварительных действий совершать не стоит. В остальных случаях необходимо подготовиться к исследованию:
— УЗИ нужно проводить лишь через 2 дня после рентгена.
— Чтобы ничего не мешало проводить исследование, больной должен заранее вывести газы из кишечника. Для этого человек должен соблюдать диету; за 1 день до проведения манипуляции принять активированный уголь, а вечером перед диагностикой желательно поставить клизму или свечку с глицерином.
— Исследование должно обязательно проводиться на голодный желудок. Последнее время приема пищи должно быть в 6 вечера предшествующего дня.
— Непосредственно перед проведением манипуляции запрещается курить. Оказывается, что никотин может спровоцировать появление спазмов в желчном пузыре, а также исказить результаты.
— Наполнение мочевого пузыря – это важное условие для проведения УЗИ органов малого таза. Абдоминальное исследование матки, простаты или мочевого пузыря покажет достоверный результат, если человек за полчаса до анализа выпьет около 400 мл воды или сока. Во время анализа органов малого таза больной может испытывать дискомфорт, связанный с позывами к мочеиспусканию.
Диета перед процедурой. Особенности питания
Как уже выяснилось, подготовка к абдоминальному УЗИ – обязательный этап на пути к успешному проведению исследования. Диагностика органов брюшной полости проходит натощак. За 3 дня до УЗИ человек должен начать придерживаться диеты. Продукты, которые можно есть и пить в это время:
— Каши: гречневая, ячневая.
— Нежирная отварная морская рыба.
— Одно вареное яйцо в день.
— Нежирный твердый сыр.
— Отварная говядина.
— Некрепкий чай, очищенная вода.
Продукты, которые запрещено принимать за 3 дня до исследования:
— Сырые фрукты, овощи.
— Сахар, конфеты, шоколад.
— Бобовые.
— Молочные продукты.
— Хлеб и различные сдобные изделия (печенье, пирожки, булочки).
— Жирное мясо, рыба.
— Сладкие напитки, соки, кофе.
— Спиртное.
Деткам до 3 лет, а также грудничкам тоже проводится абдоминальное УЗИ. Как подготовиться в этом случае? Родители должны перестать кормить сыночков или дочек за 3 часа до исследования, а также запрещается поить малышей за 50 минут перед диагностикой. Мальчикам и девочкам старше 3 лет нельзя есть 8 часов перед сканированием организма, а пить – 1 час до него.
Исследование по отношению к беременным
К женщинам, находящимся в положении, специалисты могут применять два метода диагностики: абдоминальное или трансвагинальное УЗИ. Если нужно подтвердить наличие беременности в первом триместре, то используется второй метод. Уже на втором и третьем триместре гинеколог направляет на абдоминальное УЗИ. При сроке до 12 недель невозможно провести такой анализ, поскольку этому будут мешать петли кишечника, закрывающие матку. Со временем матка будет увеличиваться, что позволит хорошо наблюдать за головкой плода.
Абдоминальное УЗИ при беременности делается так:
- Женщина ложится на левый бок. Это нужно для того, чтобы не произошло сдавливания нижней половой вены.
- Специалист наносит на живот специальный гель, а потом начинает водить датчиком.
Такое исследование по отношению к беременным во 2 и 3 триместре проводится с целью:
— Установления срока беременности.
— Определения, в каком состоянии матка.
— Оценки положение плода.
— Определения объема околоплодных вод.
— Осмотра головного мозга плода, сосудистых сплетений.
— Оценки состояния плаценты, ее зрелости, плотности, толщины.
— Анализа состояния шейки матки. Если женщина ранее перенесла кесарево сечение или у нее на матке были операции, то доктор должен понять и решить: сможет ли будущая мама родить малыша самостоятельно, или же придется доставать кроху неприродным способом.
Сроки проведения анализа женских половых органов
— При срочной диагностике девушка должна назвать дату последней менструации.
— Если есть подозрения на воспалительный процесс в придатках матки, то проведение этого анализа допустимо в любой день цикла.
— После аборта абдоминальное УЗИ делается по окончании очередной менструации. Если у женщины имеются боли, кровотечения, тогда сканирование проводится в любой день.
— Если есть подозрения на миому, тогда исследование делается в первой фазе цикла.
Показания к проведению процедуры для мужчин
Сильной половине человечества необходимо пройти такое сканирование, если у них наблюдаются:
— Боли в паху.
— Дискомфорт в мошонке или промежности.
— Болезненное или частое мочеиспускание.
— Наполнение мочевого пузыря, когда при этом мужчина не может опорожнить его до конца.
— Выделения из уретры.
— Проблемы с потенцией.
— Капельки крови в моче.
С помощью какого устройства проводится исследование?
Диагностика, описываемая в этой статье, делается с помощью специального приспособления под названием абдоминальный датчик УЗИ. Это устройство, которое внешне напоминает небольшую палку со шляпкой, может быть разных размеров. В зависимости от того, по отношению к кому будет проводиться исследование (дети, новорожденные, взрослые) и выбирается конкретный датчик. Такое приспособление называется конвексным. Датчик также многим может напомнить микрофон, который подсоединяется к сканеру с помощью кабеля. Во время абдоминального УЗИ устройство ничем не нужно защищать (в отличие от трансвагинальной диагностики, когда на приспособление надевается презерватив).
Проведение УЗИ абдоминальных органов брюшной полости
- Человек заходит в кабинет, раздевается до пояса.
- Ложится на кушетку, головой к сонологу.
- Специалист наносит на живот гель.
- Во время исследования человек должен лежать спокойно, не шевелиться.
- Сонолог будет двигать датчиком по необходимым органам, а изображение при этом будет передаваться на экран.
Само сканирование занимает не больше 20 минут. Исследование абсолютно безболезненное и к тому же безопасное для человека.
Преимущества метода
Для чего необходимо абдоминальное УЗИ, что это вообще такое, уже всем понятно. Теперь самое время узнать о преимуществах этого метода диагностики:
- Так как во время анализа на экране видна картинка не только конкретного органа, но и соседних, то специалисту легче и проще получить общую картину состояния органов. А это позволит ему поставить точный диагноз и назначить правильное лечение.
- Если это исследование делается женщине для осмотра органов малого таза, то трасвагинальный метод не способен показать большие опухоли матки и придатков. Поэтому в этом случае абдоминальное УЗИ поможет дать более полную картину.
- Безболезненность проведения.
- Безвредность.
- Это единственный способ, при котором можно оценить состояние матки у девушек, еще не лишившихся девственности.
- Это наиболее простой и информативный метод диагностики состояния здоровья предстательной железы у мужчин.
Заключение
Благодаря этой статье вы узнали все про абдоминальное УЗИ: что это за процедура, как она проводится, чем отличается от трансвагинального исследования. Поняли, что для более точного и правдивого результата диагностики органов брюшной полости важно правильно подготовиться к манипуляции.
Узи простаты абдоминально это как - Лечение потнеции
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Для выявления патологий предстательной железы применяют разные методы диагностики. Наиболее точным, информативным и доступным среди всех считается ультразвуковое исследование этого органа. Что можно выявить, и как правильно проводится расшифровка узи простаты?
Коротко об узи простаты
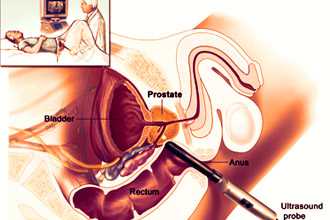 Ультразвуковое исследование простаты в подавляющем большинстве случаев проводится трансректально, то есть через прямую кишку. Это связано с тем, что именно таким способом легче всего подобраться к органу, ведь при введении датчика в анальное отверстие простату от аппарата узи отделяет только тонкая слизистая, которая совершенно не является преградой для диагностирования. Такое исследование называется ТРУЗИ предстательной железы.
Ультразвуковое исследование простаты в подавляющем большинстве случаев проводится трансректально, то есть через прямую кишку. Это связано с тем, что именно таким способом легче всего подобраться к органу, ведь при введении датчика в анальное отверстие простату от аппарата узи отделяет только тонкая слизистая, которая совершенно не является преградой для диагностирования. Такое исследование называется ТРУЗИ предстательной железы.
В редких случаях, когда у пациента имеются противопоказания к ректальному проведению ультразвукового исследования, используют и абдоминальное узи. Оно проводится по животу пациента. Такое исследование считается менее информативным, поскольку кожные покровы и слои жира пациента в этом месте мешают правильно оценить размеры, контуры и прочие характеристики органа, а значит, выявление патологии также пройдет не столь успешно. У тучных пациентов, имеющих значительную жировую прослойку, и вовсе ультразвуковое исследование абдоминально не проводится.
К положительным моментам ультразвукового исследования простаты можно отнести то, что результаты пациент получает практически сразу же, на руки. Помимо диагноза специалист также может предоставить снимки предстательной железы, которые помогут в дальнейшем урологу правильно оценить масштаб проблемы.
К ним относятся те показатели, которые обязательно должны присутствовать в протоколе исследования. Это необходимый минимум, без которого правильно оценить работу и строение органа просто невозможно. Итак, какие это характеристики:
- Структура. В норме она должна быть равномерной. Небольшие включения других тканей в структуре предстательной железы могут указывать на наличие проблемы. Так, аденоматозные узлы укажут на большую вероятность наличия аденомы простаты. Если узист выявил стабильные очаги со сниженной эхогенностью, то эти образования могут быть камнями или кистообразными образования в предстательной железе. Отдельное внимание уделяется очагам, выделенным на картинке узи темным цветом, которые практически не отражают направленный на них ультразвук. Такие новообразования в виде небольших вкраплений могут быть предвестниками раковых клеток.
- Контуры. В норме они должны быть четкими и ровными, без отдельных выделяющихся на фоне всего органа очагов. Предстательная железа – симметричный орган, то есть все его доли должны быть одинаковы и иметь зеркальное строение. Наличие асимметрии, а точнее – увеличение какой-либо доли простаты, говорит о наличии патологии в этом месте. Это может быть как новообразование с локализацией в данной области, так и воспаление простаты – простатит, при котором патологические процессы особенно активно проявляют себя в этой части органа.
- Размер. Передний размер не должен превышать 2,5см, поперечный размер должен быть в пределах 2,7-4,2 см, а продольный – в пределах 2,4-4,0 см. Также в обязательном порядке узист укажет объем органа, который высчитывается по формуле. Этот объем здоровой простаты имеет среднее значение 25 см или менее. Эти данные необходимы для уролога, чтобы определить увеличение самого органа (объем простаты), а также отдельных его частей и долей. При превышении каких-либо показателей имеет смысл проверить орган на наличие новообразований, кист или воспаления.
- Объем остаточной мочи. Этот показатель замеряют сразу после того, как будет закончено проведение ультразвукового исследования простаты. Пациент должен сходит в туалет, помочиться и вновь лечь на кушетку к узисту. Объем остаточной мочи не должен превышать 15 мл. Показатели, превышающие этот объем, укажут на проблемы с мочеиспусканием. В свою очередь, такое случается в результате нарушения работы мочевого пузыря, почек, а также увеличения простаты, которая давит на мочевыводящие протоки. Одним словом, у уролога есть основания предполагать наличие патологии в мочеполовых органах пациента.
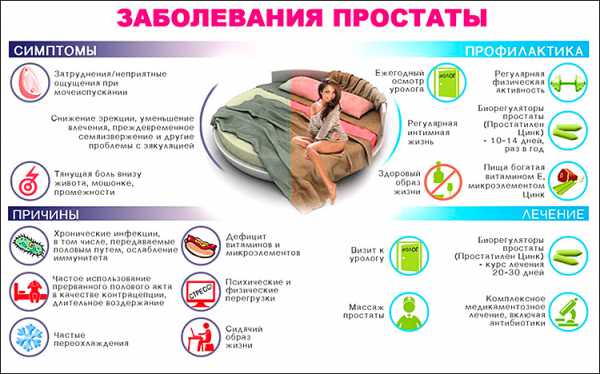
Какие заболевания можно выявить по результатам узи простаты?
Выявление болезней в данном случае – всего лишь подозрение на них, а не окончательный диагноз. Итак, что можно выявить по результатам узи:
- Аденому простаты. Помимо увеличения органа в размерах, узист должен обратить внимание на отдельные участки с измененными контурами, где сосредоточены аденоматозные узлы. Такая патологическая ткань простаты неравномерно отражает ультразвук, что хорошо видно на картинке монитора в виде неоднородной структуры железы.
- Простатит. Помимо увеличения органа в размерах, узист отметит и повышенную эхогенность тканей. При наличии воспалительного процесса неоднородной структуры в органе наблюдаться не будет. Также узист обязательно должен проверить состояние семенных пузырьков и просвет протоков этой зоны. Увеличение протоков также скажет об их вовлеченности в воспалительный процесс, хотя иногда такой признак – всего лишь симптом длительного полового воздержания.
- Киста. В данном случае узист увидит отдельное образование с четкими контурами, которое явно выделяется на фоне всей железы. Узист обязан зафиксировать в протоколе исследования ее размеры. Чаще всего подобная ситуация возникает на фоне хронического простатита, однако иногда киста появляется и при аденоме.
- Рак простаты. Узист увидит неровные и нечеткие контуры органа, неоднородность структуры железы, а также темные пятна, которые почти не отражают ультразвук. Вообще, по узи предстательной железы диагноз «рак простаты» практически никогда не ставят. Для подтверждения подозрений пациента обязательно направят на биопсию органа, и только после нее можно будет говорить, какие же клетки – нормальные или раковые – составляют содержимое органа.
Результаты узи: норма
В норме узист даст заключение, в котором будет указана следующая фраза – «ЭХО признаков заболевания не выявлено». Это говорит не о полном отсутствии заболевания, а о том, что даже при наличии патологии функционирование органа пока не представляет опасности. Если остальные анализы пациенты также в норме, то можно констатировать, что его простата полностью здорова. Если же результаты других анализов не столь радужны, то пациенту имеет смысл пройти другие методы диагностики.
 Нет, протокол ультразвукового исследования – всего лишь один из методов диагностирования, и диагнозов по нему не ставят. Кроме того, у узиста нет на то никаких полномочий, ведь окончательный диагноз имеет право поставить только лечащий врач – уролог, для чего он будет руководствоваться не только узи предстательной железы, но и результатами других исследований, включая анализы крови, мочи, урофлоуметрии, посева простаты и т.д.
Нет, протокол ультразвукового исследования – всего лишь один из методов диагностирования, и диагнозов по нему не ставят. Кроме того, у узиста нет на то никаких полномочий, ведь окончательный диагноз имеет право поставить только лечащий врач – уролог, для чего он будет руководствоваться не только узи предстательной железы, но и результатами других исследований, включая анализы крови, мочи, урофлоуметрии, посева простаты и т.д.
По результатам узи специалист может лишь заподозрить наличие патологии. Чем больше методов диагностирования пациент пройдет, тем более точным и явным будет его диагноз, а значит, и лечение скорее всего будет верным.
Это исследование проводится не только для выявления патологии, но и в процессе терапии патологии предстательной железы. Расшифровка узи поможет контролировать состояние органа. Так, уменьшение простаты в размерах укажет на правильность лечения и скорое выздоровление пациента. Стабильное патологическое состояние говорит о возможной бесполезности проводимой терапии и необходимости замены лекарственных препаратов. Если же ситуация по результатам узи ухудшается, то врач должен предпринять срочные меры, включая проведение операции пациенту.
Иными словами, правильная расшифровка узи простаты позволит своевременно и грамотно проводить мониторинг клинической картины и выявлять изменения, не ощущаемые пациентом.
Кроме того, имеет огромное значение и возможность сделать фотографию органа во время узи простаты. Чем она может помочь урологу? Так, при наличии кист или кальцинатов (камней) в этом органе достоверно определить «на ощупь» их расположение невозможно. Если пациенту планируется в скором будущем сделать операцию, то эти данные помогут хирургу правильно оценить свои действия заранее.
Наконец, если по результатам биопсии было подтверждено, что темные образования с низкой эхогенностью – раковые клетки, то фотография узи простаты этой области укажет точное их место. Эта информация просто необходима при проведении лучевой терапии, ведь облучаться по возможности должны только патогенные метастазирующие клетки, а не здоровые ткани.
Гидроцеле яичка: лечение народными средствами в домашних условиях
Гидроцеле – достаточно распространенное и при этом опасное заболевание тестикул, характеризующееся скоплением жидкости в полости яичек, одного или двух одновременно. Жидкость может различной природы: экссудат, кровь, гной, транссудат. Гидроцеле в большинстве случаев лечится операбельно. Тем не менее, в начальной стадии заболевания возможно применение консервативного метода излечения.
Что представляет собой гидроцеле яичка, какие симптомы предшествуют заболеванию, какие причины усугубляют мужское здоровье, а главное, возможно ли лечение гидроцеле без операции, и какие существуют методы, расскажем в этой статье.
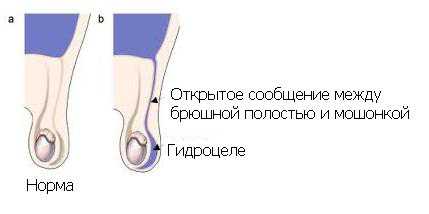
Гидроцеле яичка: причины возникновения
На сегодняшний день четко ответить на вопрос, почему в мошонке скапливается жидкость, медики не могут, но доказано, что скопление жидкости происходит из-за нарушения оттока в мошонке. По каким же причинам происходит затрудненность оттока этой жидкости из мошоночного пространства?
- Инфекционные недуги. Инфекция – возбудитель воспалительных процессов в организме;
- Травма мошонки и половых органов. Любые удары, падения могут спровоцировать внутреннюю гематому, что приведет к плохому кровообращению и изменению структуры тканей мошонки;
- Онкология яичек (доброкачественные или злокачественные опухоли, кисты);
- Отечность нижних конечностей, независимо от этиологии заболевания.
Вышеперечисленные факторы формируют закупорку оттока из мошоночного пространства. Однако, стоит отметить ряд причин, которые непосредственным образом влияют на формирование гидроцеле яичка:
- Операции в зоне промежности;
- Лучевая терапия половых органов;
- Патологические изменения в структуре мошоночного протока.
Все эти факторы могут вытекать, как осложнение после хирургического вмешательства.
Гидроцеле в действии: признаки заболевания
К сожалению, на начальной стадии заболевания определить признаки гидроцеле практически невозможно, так как оно протекает бессимптомно и настораживающие симптомы отсутствуют. Но, по мере заполнения мошоночного пространства больные начинают жаловаться на:
- Затрудненность мочеиспускания;
- Невозможность нормально передвигаться ввиду увеличения размера тестикул;
- Постоянное ощущение тяжести в области мошонки и промежности (тянущие дискомфортные чувства);
- Высокий уровень плотности мошонки (это можно визуально оценить);
- Странные ощущения при пальпации мошонки. Пациенты могут обнаружить, что мошоночная область наполнилась водой и при движениях органа она расплескивается.
Если у мужчины причиной гидроцеле выступает инфекция, то накопленный экссудат может переформатироваться в гной. В таком случае, данное заболевание будет называться «пиоцеле». И для него характерны такие признаки:
- Повышенная температура до критической точки (до 40 0С);
- Общее здоровье также ухудшается. Появляется сонливость, чрезмерная усталость, апатия;
- Главный признак инфекционного абцессивного поражения – это боль в мошоночной зоне.
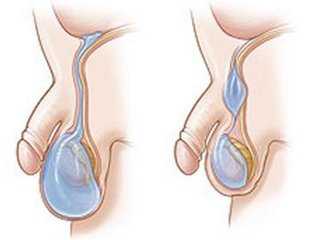
Опасность такого состояния заключается в том, что воспалительный, гнойный процесс при несвоевременном лечении, может «перекочевать» на соседние органы, поражая всю флору мужского организма.
Гидроцеле в разгаре заболевания может привести к таким последствиям:
- Нарушение репродуктивной функции организма. За счет сдавливания кровеносных сосудов может произойти атрофирование тестикулы;
- Гематоцеле, как последствие гидроцеле. Такая патология характеризуется скоплением в мошоночной зоне экссудатом с кровью ввиду травмирования кровеносных сосудов;
- Мошоночная грыжа.
Сегодня существует масса методов борьбы с гидроцеле, но важно, как можно раньше диагностировать такое сложное заболевание. Поэтому при первых же симптомах недуга стоит незамедлительно обратиться за консультацией к врачу-урологу.
Гидроцеле лечение: обзор эффективных методов
Прежде чем начинать лечить водянку тестикулы, нужно произвести тщательную диагностику. Врач назначает ряд анализов для выявления этиологии гидроцеле. Ведь именно от причины происхождения будет зависеть дальнейшее лечение яичек.
- Диафаноскопия. Данное обследование помогает установить качество жидкости, есть ли примеси крови или гноя. Производится процедура посредством лучевого света;
- УЗИ. Представленный метод является наиболее надежным и точным, так как посредством него можно выявить количество скопившейся жидкости и определить наличие инфекционных очагов.
Опишем наиболее адаптивные методы лечения водянки тестикулы.
Лечение без операции: помощь препаратами
Если причина гидроцеле кроется в инфекционном и воспалительном процессах, то в первую очередь, нужно полностью излечить от этого состояния. Медики утверждают, что вылечить гидроцеле яичка без операции возможно, избавившись от первопричины недуга. В рамках консервативного лечения назначают следующий спектр препаратов:
- Антибактериальные средства, антибиотики, которые подавляют рост микроорганизмов и уничтожают патогенных агентов;
- Нестероидные противовоспалительные лекарства;
- Препараты, улучшающие кровоснабжение органов, нормализующие циркуляцию крови.
В данном случае возможно лечение в домашних условиях, но с условием постоянного наблюдения лечащего врача. Но стоит также отметить, что гидроцеле достаточно редко излечивается консервативным способом. Наиболее эффективным методом решения этого вопроса является операция. Поэтому лечение в домашних условиях, даже при полном соблюдении всех правил может оказаться не столь результативным. Но о таких тонкостях может поведать только уролог, который наблюдает динамику выздоровления пациента.
Операция гидроцеле
На сегодняшний день различают несколько видов операций по удалению водянки тестикула, а именно:
- Способ Бергмана. Применяется при огромных объемах и при утолщении стенок мошонки;
- Метод Росса. Актуален, если медики определи врожденную болезнь, которая имеет связь с абдоминальной полостью;
- Метод Лорда. Эффективный способ лечения, позволяющий произвести операцию с наименьшей долей травматизма сосудов;
- Склеротерапия. Позволяет минимизировать риск рецидивов.
Эндоскопический способ операции является наиболее современным и применяемым, так как он позволяет делать минимальные разрезы, и производить вмешательство на высоком и точном уровне. Преимущества операции:
- Низкий уровень травмирования сосудов и органов;
- Быстрый курс реабилитации;
- Минимальный процент осложнений. В 95% случаев все операции завершаются положительно для пациента;
- Отменный косметический эффект (практически невидно разрезов, так как размер одного составляет 0,5-1 см).
Да, стоит сразу предупредить, что период реабилитации всегда сопрягается приемом антибактериальных средств во избежание инфицирования организма.
Нередко наряду с антибиотиками врачи приписывают витаминные комплексы и анальгетики для устранения боли.
Многие мужчины, не понимая сложность своего состояния, пользуются народными средствами для лечения гидроцеле. Но важно отметить, что народными рецептами невозможно вылечить столь серьезное заболевание, а только ускорить процесс выздоровления наряду с медикаментозным курсом.
Лечение гидроцеле народными рецептами: вспомогательный курс
Больным на гидроцеле, стоит обратить пристальное внимание на вегетарианскую пищу. Внесите в свое меню:
- Сырую капусту;
- Огурцы;
- Кабачки;
- Баклажаны;
- Тыкву;
- Пастернак;
- Мед;
- И тыквенные семечки.
Эти продукты должны быть постоянно в рационе больного. Народными средствами также считаются соки таких растений и овощей:
- Сок редьки. Эффективен при воспалительных процессах и плохой проходимости сосудов. Пить сок нужно с медом, начиная с трети стакана, постоянно увеличивая дозировку до стакана в сутки;
- Луковый сок. Вечером засыпьте сахаром несколько нарезанных ломтиков лука, а утром – выжмите сок, чтобы хватило на 2 ст.л.
- Тыквенный сок. Принимается по полстакана в день в чистом виде или с медом.
Такая терапия поможет нормализовать работу внутренних органов, очистить организм от шлаков, поспособствовать уничтожению патогенных агентов.
Абдоминальный синдром: причины, симптомы, диагностика и лечение
Хоть раз в жизни, человек испытывал неприятные ощущения со стороны брюшного тракта и печени. Абдоминальные боли – это болевые ощущения в области живота. Вызвано это состояние может различными факторами и причинами. Чаще всего ОРВИ с абдоминальным синдромом диагностируют у детей, хотя и у взрослых патология присутствует. Рассмотрим более подробно, что такое абдоминальная боль, и какая она может быть.
Причины
Абдоминальный болевой синдром – это не отдельное заболевание, это целый комплекс симптомов, указывающих на различные патологии. Развивается он, как правило, не вследствие оперативных внутренних вмешательств, а из-за болезней внутренних органов и систем.
Стоит отметить, что болевые ощущения в области живота могут быть вызваны множеством недугов, поэтому они классифицируются по первопричинам такого состояния.

Абдоминальный синдром – это комплекс симптомов, который в первую очередь проявляется болями в животе
А именно:
- интраабдоминальные;
- экстраабдоминальные.
А первом случае ноющая или острая абдоминальная боль локализируется в брюшной полости, как и причина ее вызывающая.
Это всевозможные болезни и патологические состояния внутренних органов, находящихся в брюшной полости:
- печени, желчного пузыря и протоков;
- селезенки;
- желудка;
- поджелудочной железы;
- всех отделов кишечника;
- репродуктивных органов (матки, яичников);
- почек, мочевого пузыря и его протоков.
Болевой синдром вызывается воспалениями, обструкциями, ишемическими патологиями органов. В результате нарушается нормальная функциональность целых систем. Неприятные ощущения могут иметь разную локацию в брюшной полости.
Основными причинами развития синдрома являются спазмы некоторых отделов желудочно-кишечного тракта
В случае экстраабдоминальных болей, которые тоже локализируются в брюшной полости, причины находятся вне этой области.
Абдоминальный синдром такого типа вызывают заболевания:
- верхних дыхательных путей и легких;
- сердечно-сосудистой системы;
- пищевода;
- позвоночника.
В эту же группу входит сифилис, опоясывающий лишай, стрессы, сахарный диабет.
Симптоматика синдрома
Основным симптомом абдоминального синдрома является боль. Исходя из ее интенсивности и локализации можно предположить, в каком органе случился сбой.
Например, по характеру боли различают:
- Почечные и печеночные колики, инфаркт миокарда, разрыв аневризмы сосудов – характеризуются приступом очень сильной, интенсивной боли.
- Если у человека возникла непроходимость толстой кишки, ее перекрут, а также при остром панкреатите болевые ощущения будут стремительно нарастать, а на своем пике будут оставаться длительное время.
- При остром холецистите, аппендиците неприятные ощущения, тянущие, средние по интенсивности и очень долгие.
- Если боль напоминает колики, но по длительности приступ недолгий, скорее всего у пациента непроходимость тонкой кишки или начальная стадия острого панкреатита.

Абдоминальный болевой синдром характеризируется непостоянной болью, локализацию которой трудно определить
Как вы поняли, абдоминальный синдром характеризуют боли различной интенсивности и длительности. Они могут быть как резкими и длительными, так и ноющими, схваткообразными, еле заметными. В любом случае, боль в области живота требует обращения к врачу, так как в этом участке расположено много органов и жизненно важных систем.
Кроме этого, пациент может наблюдать:
- тошноту и рвоту;
- головокружение;
- повышенное газообразование, метеоризм;
- гипертермию, озноб;
- изменения цвета испражнений.
В каких случаях, пациенту требуется срочная госпитализация?
Нужно пристально следить за состоянием своего здоровья и самочувствием членов своей семьи.
Если абдоминальный синдром сопровождается данными признаками, следует немедленно обратиться в медицинское учреждение за квалифицированной помощью:
- стремительное повышение температуры тела;
- головокружения, обмороки;
- болезненные акты дефекации;

Симптомы, требующие экстренной госпитализации-комплекс неврологических расстройств (сильная слабость, головокружение, апатия)
- обильные кровянистые выделения из влагалища;
- острые приступообразные боли;
- нарушения работы сердечно-сосудистой системы, аритмии, боли за грудиной;
- обильные приступы рвоты;
- подкожные гематомы на обширных участках тела;
- в кишечнике скапливаются газы, интенсивно увеличивается объем живота;
- отсутствуют признаки перистальтики в кишечнике.
Диагностика
Важно вовремя выявить абдоминальный синдром и отличить его от других заболеваний. Существует целый ряд болезней, которые имеют похожие симптомы с абдоминальным синдромом. Неопытный специалист может спутать данную патологию с аппендицитом, почечной или печеночной коликой, острым холециститом или панкреатитом, плевритом и пневмонией.
Различные методы диагностики нужны для точного выявления причины синдрома. Если взрослый человек еще может точно ответить, где и как у него болит, то, когда ситуация касается детей, задача врача усложняется.
При болях в области живота врач назначит:
- анализ крови, мочи и кала;
- печеночные пробы (развернутый биохимический анализ крови).
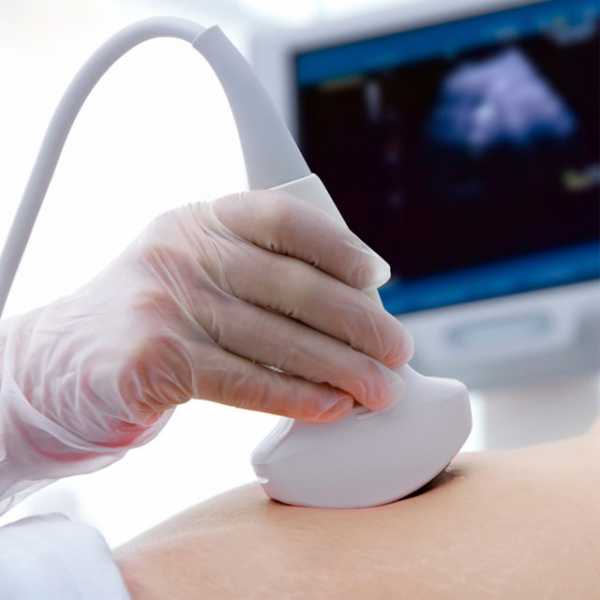
УЗИ брюшной полости: если предполагается патология билиарного тракта, внематочная беременность, аневризма брюшной аорты или асцит
Эти методики не являются специфическими, но они помогут выявить заболевания мочеполовой системы, воспалительные процессы в организме (лейкоцитоз укажет на аппендицит или дивертикулит), патологии печени и поджелудочной железы.
Доктор всем женщинам в репродуктивном возрасте назначит анализ на выявление беременности. Если такова подтвердилась, необходимо будет пройти УЗИ, для исключения риска внематочного прикрепления плода.
Пациентам будут назначены такие методы диагностики:
- компьютерная томография;
- рентгенография;
- ЭКГ;
- ректороманоскопия;
- колоноскопия.
Способы диагностики для каждого пациента могут несколько различаться, в зависимости от локализации болевых ощущений и других патологий. В любом случае задача больного – неукоснительно слушать врача и соблюдать его назначения и рекомендации.
Лечение
Доктор подскажет вам более подробно, что это такое абдоминальная боль и как ее лечить. Терапия направлена на устранение причины данного синдрома. Если врачи не могут выявить первоначальную причину заболевания, лечение назначается симптоматическое. Для устранения боли не рекомендуется использовать анальгетики, ведь они могут смазывать общую клиническую картину.
Поэтому назначаются:
- Блокаторы М1-холинорецепторов. Они подразделяются на селективные (Гастроцепин) и неселективные (Белалгин, Белластезин, Бускопан).
- Спазмолитики – Дротаверин, Платифиллин, НоШпа, Мебеверин.
- Успокоительные средства на растительной основе и химической.
Стоит помнить, что абдоминальный синдром не является самостоятельной болезнью, это симптом. Только врач сможет подобрать тактику лечения и верно диагностировать данную патологию.
Первоочередная рекомендация специалистов – налаживание работы всей пищеварительной и нервной системы. Многие врачи обращают внимание на народную медицину. Например, отвары ромашки и мяты способны оказывать мягкий спазмолитический эффект на кишечник. Главное, прислушиваться к своему организму и поддерживать его в тонусе. Придерживайтесь правильного образа жизни и риск возникновения абдоминального синдрома значительно снизится.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе