Узи после родов
Плохое узи после родов | Первая беременность
• Ручное отделение плаценты.
УЗИ после естественных родов
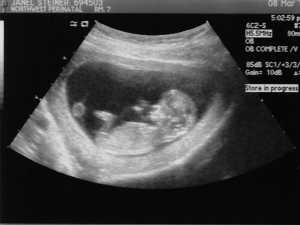
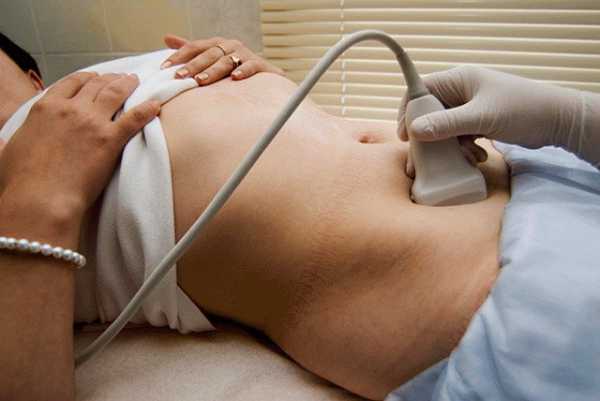
Многих недавно родивших женщин, которым предстоит обследование с помощью этого метода, интересуют два вопроса: «какое УЗИ делают после родов» и «как делают УЗИ после родов». Так как матка после родов имеет большие размеры, то обследовать ее в полной мере с помощью влагалищного датчика очень трудно. В связи с этим для проведения процедуры врачи пользуются трансабдоминальным методом, то есть исследуют органы женщины через переднюю брюшную стенку. Однако если необходимо более тщательно осмотреть шейку матки, то может быть задействован и вагинальный датчик.
УЗИ после кесарева сечения
УЗИ после выписки из роддома
• Большая кровопотеря в третьем родовом периоде;
• Длинный безводный период;
• Ручное отделение плаценты.
Всех женщин, независимо от того, каким способом они рожали и имеют ли нарушения в репродуктивной системе, интересует, что показывает УЗИ после родов. Кроме состояния самой матки, специалист смотрит яичники, осматривает брюшную полость на присутствие в ней скопления крови и жидкости, маточные вены, шейку матки. Обнаружение любых отклонений на ранней стадии дает хороший шанс на быстрое послеродовое восстановление.
Размер матки можно определить и вручную, но наиболее точным и современным методом, позволяющем определить не только размеры, но и функциональное состояние матки, является ультразвуковое гинекологическое исследование, или сканирование. Метод ультразвукового сканирования был разработан 40 лет назад.
Зачем УЗИ нужно делать после родов
После родов происходит процесс инволюции органов и систем, значительно изменившихся в период вынашивания ребенка. Инволюция после родов — это обратное развитие к тому состоянию, которое было до беременности. Если такое возвращение к исходной точке гормональной системы и молочных желез завершается только с окончанием грудного вскармливания, то инволюция матки вписывается в определенные нормы и временные рамки, и соответствие им играет важное значение для здоровья женщины. Неоценимый вклад в своевременное обнаружение и принятие мер к обезвреживанию негативных последствий несоответствия этим нормам, вносит УЗИ.
Как изменяется матка после родов
Во время беременности матка существенно увеличивает свои размеры — ее объем возрастает в 500 раз и более — с 5 мл до 5 л, а вес в 20 раз — с 50 г почти до 1 кг. Сократившаяся после родов матка имеет грушевидную форму и следующие размеры: ширина 5 см, длина 9 см и толщина 3–5 см.
Как и за сколько сокращается матка после родов? Наиболее активно она сокращается в первые дни. В этот период она теряет практически половину объема. Сразу по рождении последа (плаценты и плодных оболочек) длина матки составляет 20 см, а ширина 10–15 см, находится на уровне пупка, присуща ей шарообразная форма.
Путем сокращений, которые ощущаются как тянущие боли внизу живота, напоминающие менее интенсивные родовые схватки, матка уменьшает свои размеры и постепенно опускается. Норма — спуск к лобку примерно 1–2 см в сутки.
При кесаревом сечении скорость восстановления матки ниже, чем при естественных родах. Также сократительная способность органа ниже, если матка недоразвита, перерастянута из-за многоводия, многоплодной беременности или крупного плода, имеются нарушения в свертываемости крови, перегиб, травмы родового канала, слабая родовая деятельность и заболевания, сопровождавшие женщину во время беременности (гипотония, гестоз, нефропатия и т.д.).
На второй день после родов дно матки должно находиться на высоте 12–15 см от лобка и сам орган иметь шарообразную форму, через неделю 9–10 см, через 10 дней на уровне лонного сочленения или 5–6 см от лобка и имеет грушевидную форму, а через 6–8 недель соответствует уровню и размерам небеременной матки.
Причины недостаточной сократительной активности матки и осложнения, которые она вызывает
Неэффективное сокращение матки и несоответствие их норме послеродового периода может привести к целому ряду заболеваний воспалительного характера, негативно отражающихся в целом на здоровье женщины и на репродуктивной системе в частности. Особенно пристальное внимание к этому аспекту нужно уделять после кесарева сечения, так как по статистике, риск появления осложнений в этом случае на 20–30% выше, чем при естественных родах.
С успехом позволяет выявить такие отклонения, предшествующие осложнениям, УЗИ после родов. По частоте возникновения среди послеродовых осложнений лидирует эндометрит — воспаление эндометрия, выстилающего внутреннюю поверхность матки. Как правило, возникает он вследствие лохиометры — застоя жидкости, кровяных сгустков, плацентарных остатков, т.е. всего того, что собирательно носит название лохий, в полости матки.
Лохиометра, или гематометра, в свою очередь обязана своим появлением недостаточной сократительной активности матки, закупоркой послеродовыми сгустками выхода во влагалище и перегибу матки. В результате происходит затрудненный, замедленный или вовсе отсутствующий отток послеродовых выделений. Лохии застаиваются в маточной полости и становятся питательным субстратом для не очень хороших микроорганизмов, заселяющих детородный орган уже спустя 3–4 дня после родов.
Кровотечения — еще одно серьезное осложнение плохого процесса маточного сокращения. Травмированные на месте прикрепления плаценты сосуды не втягиваются в более глубокие слои матки и теряют способность к заживлению.
Искусственное вскармливание также относится к группе риска по возникновению послеродовых осложнений. Во время грудного вскармливания при каждом прикладывании ребенка к груди происходит выделение гормона окситоцина, облегчающего отток молока из грудных желез к соску и стимулирующего маточные сокращения. И если в роддоме для профилактики слабой маточной активности производят инъекции окситоцина, то в домашних условиях без грудного вскармливания такого гормонального «допинга» нет.
После кесарева сечения матка восстанавливается хуже из-за нарушения целостности мышечных волокон, нервных окончаний и сосудов плюс поздней двигательной активности после родов — длительного лежания под капельницами в палате интенсивной терапии и сильных болезненных ощущений при вставании, ходьбе и другой физической деятельности.
Метод ультразвуковой диагностики и что смотрят после родов
Размер матки можно определить и вручную, но наиболее точным и современным методом, позволяющем определить не только размеры, но и функциональное состояние матки, является ультразвуковое гинекологическое исследование, или сканирование. Метод ультразвукового сканирования был разработан 40 лет назад.
Основан он на принципе радиолокации — излучаемые волны по-разному отражаются от различных органов и тканей. Отражаемые волны передаются на специальный датчик, расшифровываются компьютером и полученные результаты отображаются на экране монитора.
Что касается вреда ультразвука, то для человека опасно излучение с частотой свыше 20 кГц — появляются кровоизлияния, нарушение дыхательных функций и возможен летальный исход. Но в современных аппаратах для УЗИ применяется частота от 2–10 МГц, что намного меньше и не представляет никакой опасности для здоровья обследуемой.
С помощью УЗИ можно с точностью определить размеры органов, наличие воспалительных процессов, а также многих других заболеваний мочеполовой системы. За час до проведения УЗИ необходимо выпить 1–1,5 л жидкости для заполнения мочевого пузыря.
Это нужно для повышения информативности обследования — поднятия заполненных воздухом петель кишечника. А ультразвук проходит лучше через жидкость, нежели через воздух. Существует два типа сканирования — трансвагинальное введением датчика через влагалище и трансабдоминальное через переднюю брюшную стенку.
Трансвагинальное обследование более информативно, так как вводимый датчик «осматривает» органы и ткани непосредственно, не имея в качестве преграды кожу, мышечные волокна с жировой тканью и мочевой пузырь. Совместное использование обоих способов дает очень четкую картину размеров и состояния матки, шейки, маточных труб при заполнении их жидкостью и яичников.
Что смотрят на УЗИ после родов? Обязательно проверяют соответствие размеров матки нормам по дням послеродового периода, наличие жидкости, сгустков, остатков плаценты, плодных оболочек, выявляют кровотечение, инфекцию. Обязательно уз-обследование после кесарева сечения, так как на 3–5 день после операции инволюция матки резко замедляется и под послеоперационные боли часто маскируется воспаление.
Диагностика после кесарева проводится как трансабдоминально, так и вагинально и по тем же параметрам, что и после естественных родов. Но дополнительно еще проверяется состояние послеоперационных швов, а впоследствии рубца.
Когда делать УЗ-сканирование после родов
В настоящее время проведение контрольного УЗИ практикуют всем роженицам перед выпиской из роддома, т.е. на 2–4 день после родов. Если выявлены осложнения, то после устранения причин, их вызвавших, назначается повторное ультразвуковое обследование.
Тем, у кого наблюдались послеродовые осложнения, рекомендуется для контроля пройти УЗИ через 5–8 дней после выписки.
Если ничто не беспокоит, то после окончания выделения лохий, т.е. когда пройдет 6–8 недель после родов, нужно посетить гинеколога для осмотра и оценки процесса послеродового восстановления, выявления патологий, и при желании, для собственного успокоения получить направление на УЗИ.
После кесарева сечения желательно посетить врача и пройти УЗИ через несколько дней после выписки. Также желательно при кесаревом сечении обследоваться с помощью ультразвука через 1,5–2 года после операции перед планированием новой беременности для оценки состояния рубца.
УЗИ — абсолютно безболезненный, безопасный и информативный метод обследования. Сейчас многие врачи помимо данных, полученных в ходе осмотра на кресле и результатов анализа мазка, пользуются результатами УЗИ для постановки точного диагноза. Особенно тщательное обследование требуется после родов. Ведь сами по себе роды — огромный стресс для организма, и как поведет он себя в процессе восстановления, предсказать сложно. Поэтому, когда есть такая прекрасная возможность, как УЗИ, воспользоваться ей после родов можно и нужно как в рамках планового осмотра, так и по собственному желанию, чтобы спать спокойно!
О сокращении матки судят по высоте ее дна. Высота уменьшается после родов каждые сутки на 2 см. сразу после родоразрешения, мышцы тазового дна и влагалища восстанавливаются и начинают смещать матку. Так, на вторые сутки маточное дно располагается на 13 – 14 см. выше, чем лобковое соединение, на 6-е сутки – на 8 см, на 10-е – матка находится, практически, на уровне лобка, а через 5 недель — достигает своего нормального состояния.
Когда делать УЗИ матки после родов и шва после кесарева сечения?
Все беременные женщины исправно посещают гинеколога и своевременно делают УЗИ. Однако о необходимости проведения ультразвукового исследования органов половой системы после родов мало, кто задумывается. С помощью УЗИ определяют все основные характеристики женских репродуктивных органов, соответствие их нормам для конкретного периода. Эти данные крайне важны для предотвращения возможных послеродовых осложнений.
Рекомендуем прочесть: Плацента на двоих одна
Инволютивные процессы в органах репродуктивной системы
Сразу после родов матка начинает интенсивно уменьшаться, и происходит заметное изменение ее формы. Уже на 10 день она приобретает свои естественные параметры, которые были до беременности. Если к концу беременности масса матки около 1 кг, то уже на 7-й день после родов ее масса около 0,3 кг., а норма этого показателя составляет 0,1 кг.
Значительной характеристикой является форма матки. На 3-ий день после родов она сохраняет шарообразную форму, на 5-е сутки — приобретает форму овала, а на 7-ой день становится грушевидной, т.е. соответствует норме.
Происходит изменение влагалищного отделяемого. В первое время выделения ярко-красного цвета, затем постепенно светлеют и к 5 — 6 неделе становятся такими же, как до зачатия.
Возвращение органов репродуктивной системы в норму после родов
УЗИ после естественного родоразрешения
Показанием к УЗИ в первые два часа после родоразрешения является угроза разрыва матки и подозрение на кровотечение.
В случае протекания послеродового периода без осложнений, ультразвуковое исследование назначают на 3 день. В основном, проводят УЗИ через кожный покров нижнего отдела живота, т.е. применяют трансабдоминальную методику исследования. Выбор метода УЗИ связан с тем, что размеры матки еще не вернулись в норму, и проводить исследование с помощью влагалищного датчика затруднительно.
В первую очередь, с помощью УЗИ исследуют полость матки. Норма при этом — щелеобразная форма и несущественное ее расширение из-за остатков в ней сгустков крови, которые на 5-6 день должны сместиться вниз, во влагалище. Ультразвуковая диагностика позволяет обнаружить аномальное ее увеличение, плодные оболочки и плацентарные ткани, патологическое количество крови.
О сокращении матки судят по высоте ее дна. Высота уменьшается после родов каждые сутки на 2 см. сразу после родоразрешения, мышцы тазового дна и влагалища восстанавливаются и начинают смещать матку. Так, на вторые сутки маточное дно располагается на 13 – 14 см. выше, чем лобковое соединение, на 6-е сутки – на 8 см, на 10-е – матка находится, практически, на уровне лобка, а через 5 недель — достигает своего нормального состояния.
УЗИ малого таза после родов
Нарушение процессов обратного развития матки
Иногда отмечается несоответствие размеров норме. Такое состояние может объясняться физиологически. Так, беременность двумя и более плодами, ребенок крупнее 3,5 кг., а также многоводие часто сопровождаются сильным увеличением матки. Другие варианты такого состояния считаются патологическими. Называется эта патология — маточной субинволюцией. Такая патология наблюдается у 2% рожениц.
В случае, если ультразвуковое исследование указывает на большой объем кровяных сгустков, назначают проведение процедуры, называемой вакуум – аспирация, т. е. удаление кровяных сгустков при помощи вакуумного насоса, либо проводят выскабливание.
Эндометрит послеродовой
Несвоевременное удаление чрезмерного содержимого матки может привести к развитию тяжелого заболевания – эндометрита. Из влагалища в маточную полость попадает инфекция и вызывает воспалительные процессы на внутренних оболочках. Существенно уменьшить вероятность появления этого осложнения позволяет методика УЗИ. Без адекватного лечения заболевание осложняется, развивается тяжелая форма эндометрита. Однако стоит заметить, что такое осложнение родов достаточно редкое, им страдают не более 2% рожениц, у которых роды проходили естественным путем.
Также с помощью методики УЗИ возможно предотвратить еще ряд осложнений, в том числе внезапные кровотечения в первые дни после родоразрешения. В случае начала кровотечения назначают срочное выскабливание.
УЗИ после кесарева сечения
Восстановление организма после кесарева сечения дольше и сложнее, чем после естественного родоразрешения. Разрез, произведенный во время операции, нарушает структуру мышечной ткани, в результате чего матка сокращается медленно. Размер и форма органа нормализуются только к концу второй недели послеродового периода. Заживление шва от кесарева сечения и образование рубца достаточно длительное.
Проведение кесарева сечения существенно повышает вероятность появления послеродовых осложнений. В наблюдении женщин с кесаревым сечением роль УЗИ сложно переоценить.
С помощью ультразвука дополнительно оценивается состояние послеоперационного шва на матке. Существование специальных аппаратных методик наложения лигатур позволяет ускорить заживление маточных стенок и улучшить состояние послеоперационного рубца. Часто отклонение параметров рубца от нормы является показателем развития патологических процессов. Так, о начале эндометрита может свидетельствовать отек рубца.
Восстановление организма после кесарева сечения и заживление шва не всегда протекает без осложнений. УЗИ позволяет определять наличие кровоизлияний в районе рубца, отслеживать их расположение и размеры. На основании этих данных о состоянии шва подбирается наиболее подходящая методика лечения.
Считается, что полное заживление рубца происходит спустя два года после операции. И повторную беременность можно планировать только в это время или позже. Перед следующим зачатием желательно сделать контрольное исследование рубца.
УЗИ после выписки из родильного дома
На 7-10 день после выписки рекомендуется посетить участкового гинеколога и решить, есть ли необходимость делать УЗИ и когда лучше пройти это исследование. Если молодая мама не имеет никаких жалоб и отклонений по всем показателям, то следующее посещение врача рекомендуют проводить через полгода.
Абсолютным показанием к УЗИ после выписки является наличие осложнений в раннем послеродовом периоде и осложнения кесарева сечения. Во время УЗИ всех рожениц в раннем периоде после родов обязательно проводится диагностика состояния яичников, маточных вен. Так же определяют аномальное присутствие в полости малого таза жидкости и кровяных сгустков, остатков плаценты, а также исследуют состояние рубца после кесарева.
Тревожные симптомы и повод для проведения УЗИ
Один из тревожных симптомов — это увеличение количества влагалищного отделяемого, изменение цвета. Такие признаки могут говорить о наличии плацентарного полипа.
В случае, когда появляются боли в области шва от кесарева сечения, а тем более выделения из него, это свидетельствует о патологии рубца, возможном его расхождении.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.215
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.215
Восстановление пароля
Регистрация нового пользователя
как избежать чистки после родов?
зная эту неприятную особенность моей матки, есть ли какие то рекомендации, как стимулировать выход сгустков после родов? например, знаю, надо спать на животе. бандаж надо носить? может приседания.
В первый раз сделали ваккум аспирацию. Это такая чистка без наркоза с помощью отсасывателя.
Во второй раз я постоянно на животе лежала, постоянно лед клала на живот. ДУмала обойдется. Но нет. У меня матка кзади, может это причина, не знаю.
Тоже пошла на узи — и на тебе, узи плохое. Но в этот раз обошлось креслом и капельницами. На кресле мне тоже пыталась вручную сгустки достать. Вставляла палочку туда, как-то расширяла видимо. Но не могу сказать, что боль нестерпимая. Потом опять узи, опять кресло, опять узи, кресло. И наконец вписка. Родила в четврг, выписали в пятницу. И то я уж не надеялась.
скорее очень неприятно и сильно холодно
Сгустки в матке после родов
Но у меня были только сгустки, плаценты не было.
Потом врач сказала, что остатки выйдут с первыми месячными.
Уже 1,6 года прошло-все ок, ттт)
неприятно конечно, еще и врач ничего не сказала толком
после узи пришла к нам в палату и как заорет дурниной на чистку
почистили 2 раза аж
выписали на 6 день из нашей платы последнюю
через неделю пришла на узи-опять сгустки, сказали если до завтра не выйдут -очередная чистка
я крапиву пила и пресс качала-усе вышло
скорее очень неприятно и сильно холодно
Оххх что то длинно как то получилось)))
На страницах проекта Дети Mail.Ru не допускаются комментарии, нарушающие законодательство РФ, а также пропагандистские и антинаучные высказывания, реклама, оскорбления авторов публикаций, других участников дискуссии и модераторов. Также удаляются все сообщения с гиперссылками.
Аккаунты пользователей, систематически нарушающих правила, будут заблокированы, а все оставленные сообщения — удалены.
Связаться с редакцией проекта можно через форму обратной связи.
Делали ли вам узи при поступлении в роддом на роды, когда вы приехали со схватками или излитием вод (не по направлению в патологию, а именно рожать уже по скорой или самостоятельно). На предмет состояния ребёнка, обвития, предлежания, состояния плаценты и др. и пр.
Узи после родов
девочки. Подскажите. Первого малыша родила в 35 недель. Сейчас 39+1 неделя. Завтра назначен обычный прием к гине. А делается ли последнее узи перед родами? Должна она смотреть на кресле?
Девочки все это понятно что с датой родов не угадаешь, но все же примерно можно определить скоро роды или нет? Вот сын по узи был крупный, собственно и родился раньше Сейчас дочь маленькая. Сегодгя с узи мы 2 кг всего Плацентв 1 степени, шейка длинная У меня переодически тянет низ живота и хватает его камнем. Погятно что это треники и с ними можно ходить долго Что у вас было перед скорыми родами. Я дочь не тороплю! Сколько надо столько пусть.
Идет 37 неделя, последнее узи было в 31 неделю.
Съездила я сегодня на допплерометрию. Чтобы перед родами посмотреть кровотоки и вообще как там дела.
Завтра , в 35 недель у меня последнее узи. А когда вы делали последнее?
Добрый вечер! Родила путем КС почти два месяца назад. Закончились выделения, сходила на прием. Взяли мазок,осмотр на кресле. А на УЗИ номерок врач не дала, говорит, не положено. А я дома что-то задумалась. А разве не стоит проверить какие там дела в ма.
Пессарий снимаю 37-38 недель, дней через 10. Вот думаю на какой недели сделать узи, сразу после снятия или на 39 если не пойду рожать? Запись к узисту почти на 2 недели вперед и надо решить когда к нему записаться. И есть ли вообще смысл в узи перед родами?
Рекомендуем прочесть: Как бреют в роддоме
Я немного не по теме планирования, но знаю сдесь девочки все опытные собрались, поделитесь свои мнением на мою ситуацию. Сходила я сегодня на узи, 01.08.15 были роды грудью не кормлю пила достинекс, с 03.09 начались М и шли аж 12 дней, потом неделя перерыв и сейчас опять началась мазня, вот я руки в ноги и пошла на узи и не зря пошла. сказал что похоже кусочек плаценты остался, он посоветовал попить пижму и подождать М, может и само выйдет все.
Девочки, подскажите пожалуйста, последнее узи+доплер было ровно в 34 недели, сегодня была у врача, срок 38 недель и она сказала, что узи больше делать не нужно, сделали ктг, все хорошо и теперь остается ждать) А я что-то забеспокоилась, а как же быть уверенной, что нет обвития? Или прям перед родами делают узи уже в роддоме? Или я зря загоняюсь и последнее узи в 34 недели это нормально?
Последнее узи было в 32 недели, все было в норме. Сейчас 37 недель , врачу естественно всеравно, а я вот думаю может надо сходитт последний разок на узи!? Посмотреть вес ребенка, обвитие. Как считаете, девочки?
В общем решила я сегодня последний разок сходить на УЗИ, посмотреть нет ли обвития у малыша, и узнать вес. Срок 39 недель, все у нас хорошо, правда только щеки показал мой бутуз, остальное личико закрывал. Смутил меня только вес, 3838 гр! Для меня многовато, первая дочка родилась 3100 ровно в 40 недель, а этот уже такой большой. Откуда не пойму, хотя мы с мужем не мелкие. Мне в тот раз даже эпизио делали, а сейчас так вообще боюсь порваться на.
Делали ли вам узи при поступлении в роддом на роды, когда вы приехали со схватками или излитием вод (не по направлению в патологию, а именно рожать уже по скорой или самостоятельно). На предмет состояния ребёнка, обвития, предлежания, состояния плаценты и др. и пр.
Привет девочки! УЗИ после родов как способом делать, абдоминальным, или трансвагинальным? Спасибо заранее за ответы.
была на узи. ровно месяц после родов.
Кто ходили на УЗИ перед родами, было ли это полезно/информативно? 38 недель, хочу сходить на УЗИ платно «для себя» — посмотреть как там воды, плацента, какой сейчас размер головы, нет ли обвития. А то последнее скрининговое давно уже было. Кто ходили, было ли это для вас полезно/нужно или деньги на ветер?
Девочки, расскажите чувствовали ли вы кто у вас родится — мальчик или девочка до результатов УЗИ, может быть снились сны или в голове крутилась мысль или по каким другим признакам и у кого ощущения совпали с результатом?) У меня идет 16 неделя беременност.
Девочки, Вчера сделала повторное узи через три недели после родов (первое было в роддоме на четвертые сутки, говорили все хорошо). Повторное узи показало: дилятация полости матки, субинволюция матки. Сказали что увеличена и не сократилась. Прописали антибиотики и анальгин хинин. У меня также плохая свертыввемость крови. Роды были преждевременные на 25 недели, ребеночек не выжил. Результаты анализов по урологии показали наличие инфекции стафилокока и цистит, также прописали лечение канефрон и монурал. У кого нибудь такое было? Насколько это опасно и как.
Родился мой сыночек 15 мая в 12:05, на сроке 40 недель, 3600гр, 54 см, 8/9 по Апгар. С момента как приехали в роддом до родов прошло 2 часа, очень быстро, и очень больно. Не обошлось без эпизио и чистки (ленивая матка). Сейчас все хорошо. Но рожать еще пока особого желания нет 🙂
Девочки были сегодня в больнице ( Турция). Доктор на УЗИ сказал, что родить должна в течении трёх дней. Срок у меня 37 недель. Мол живот каменный и малышка головой совсем внизу. Для меня это не кажется серьезными аргументами для ставки в три дня. Не сколько см шейка, ни размеров малыша сказано не было. Я в турецком полный ноль, поэтому вопросов не задавала. А мужу он ничего конкретного не сказал. Говорит собирайте сумку и на осмотр через два дня ещё раз.
38 недель и 5 дней Ну вот прошло выступление дочки на 8 марта, теперь можно спокойно рожать. Я так переживала, что не попаду и так мне от этой мысли грустно было. Но нет, все отлично! Мазня моя прекратилась, уж не знаю хорошо это или плохо. Живот часто приходит в тонус. Вчера даже схваткосчиталку включала. Но ложные схватки) утром взвесилась и — почти кг. Значит все ж организм готовится к появлению малыша. На данный момент прибавка 10 кг 100 гр) В.
Сейчас 38 недель у меня по узи, по месячным 40, изначально в самом начале на первом скрине поставили 17 февраля пдр. Неделю назад в жк сказали 20, сегодня гиня сказала, что узисты ставят аж на 27. ааа. хочу родить 17. проснулась с осознанием того, что я просто морально устала уже, а не физически. да тяжело, да, то там болит, то здесь. но голова моя устала больше. Это не пост нытья, ныть начну с 16 числа)))) предвестников никаких, состояние тюленя, ем и сплю,сплю и ем, осталось.
Мы с мужем так смеялись перед узи, нет мы как пони ржали. я еще говорила будем плакать, нельзя так смеяться. Ну плакать это громко сказано но что то я волнуюсь.
Ультразвуковые показатели, характеризующие сократительную способность и темп инволюции матки, могут иметь большое значение для раннего выявления послеродовых инфекционных поражений матки и контроля за их лечением.
Ультразвуковые исследования после родов
Ультразвук используется в акушерстве с 1958 года. Его внедрение, помимо всего прочего, позволило объективно оценить процессы, происходящие в женском организме после родов. Дело в том, что методы наружного акушерского исследования (осмотр, ощупывание) не дают точного представления об истинных темпах сокращения матки, в то время как именно по этому процессу можно судить о том, благополучного ли проходит послеродовой период. УЗИ матки проводят со 2−3−х суток после родов. После внедрения в акушерскую практику этого метода исследования послеродовой матки стала очевидна необходимость его использования по возможности у всех родильниц.
Нормальные показатели УЗИ
Для начала определимся с термином. Послеродовым называется период с момента рождения последа (плаценты, пуповины, плодных оболочек) до того момента, когда закончится обратное развитие (инволюция) тех органов и систем, которые подвергались изменениям в связи с беременностью. Длится этот период 6 недель. В норме в этот период происходит следующее.
Сразу после родов матка весит около 1000 г, дно ее при ощупывании определяется обычно на уровне пупка. За первую неделю послеродового периода масса матки уменьшается вдвое, т. е. достигает 500 г. К концу второй недели она весит 350 г, к концу третьей — 250 г. К концу 6−8−й недели после родов обратное развитие матки прекращается. Матка рожавшей женщины имеет массу 75 г (в то время как масса не рожавшей матки колеблется от 40 до 50 г).
При нормальном течении послеродового периода содержимое полости матки при УЗИ представляется небольшим количеством кровяных сгустков, которые в 1−3−и сутки определяются в верхних отделах матки. К 5 -7−м суткам их количество уменьшается и они находятся в нижних отделах матки, ближе к внутреннему зеву. При этом полость матки представляется щелевидной.
Форма матки в процессе инволюции претерпевает определенные изменения: при изучении продольного среза матки форма тела матки к 3−м суткам приближается к шарообразной, к 5−м — к овоидной (овальной), а к концу первой недели уже у половины родильниц матка принимает характерную грушевидную форму.
При обследовании женщины во время нормального послеродового периода выявляют следующие признаки. Высота стояния дна матки сразу после рождения плода и последа на 4 см ниже пупка, на следующий день дно матки несколько приподнимается и находится на уровне пупка вследствие восстановления тонуса мышц промежности. На 4−й день после родов дно матки определяется обычно на половине расстояния между пупком и лоном. На 8−-9−й день дно матки еще можно нащупать на уровне лона или на 2 см выше его. В среднем за каждые сутки дно матки опускается на 2 см.
Проведение УЗИ матки в ранние сроки послеродового периода позволяет снизить заболеваемость послеродовым эндометритом (воспалением матки) в 5 раз.
Ультразвуковому методу отводится важная роль в профилактике послеродовых кровотечений. По крайней мере в каждом 4−-5−м случае поздних послеродовых кровотечений при УЗИ можно выявить признаки задержки плацентарной ткани, сгустки крови, плодные оболочки.
Раннее выявление при ультразвуковом исследовании изменений в полости матки ориентируют врача в постановке правильного диагноза. К таким изменениям относятся:
— наличие жидкой крови или ее сгустков в полости матки,
— наличие оболочек плодного яйца, кусочков плацентарной ткани,
— несоответствие размеров матки нормам, определенным для того или иного дня послеродового периода,
— изменение полости матки — полость расширена, в то время как в норме она щелевидная.
Наиболее частыми осложнениями послеродового периода являются субинволюция матки, инфекции и кровотечения.
Замедленная инволюция (или субинволюция) матки — это отставание матки в обратном развитии. Замедление инволюции матки и снижение ее сократительной способности указывают на развивающиеся послеродовые инфекционные осложнения. Нормальная инволюция матки является важным условием нормального оттока отделяемого из матки и освобождения ее от кровяных сгустков.
Послеродовая субинволюция матки может рассматриваться как предстадия послеродового эндометрита (воспаления матки). При недостаточном сокращении матки в течение первых 5 дней за состоянием женщины наблюдают и проводят медикаментозное лечение. В дальнейшем субинволюция рассматривается как ранняя или вялотекущая форма послеродового эндометрита, связанного с нарушением оттока внутриматочного содержимого и требует более активной терапии.
Особого внимания и обязательного проведения ультразвукового исследования заслуживают родильницы из группы риска по возникновению послеродовых воспалительных осложнений. К предрасполагающим факторам развития послеродового эндометрита относят:
— гестоз (поздний токсикоз),
— роды крупным плодом,
— роды у первородящих старше 30 лет,
— роды у женщин с узким тазом или неправильным положением плода,
— предлежание (плацента перекрывает выход из матки) или ранняя отслойка плаценты,
— роды в возрасте до 19 лет.
Частота послеродовых инфекционных осложнений выше у женщин, страдающих такими заболеваниями, как сахарный диабет, анемия, ожирение, заболевания сердца и др. К группе высокого риска относятся роженицы:
Рекомендуем прочесть: Долгие месячные после задержки
— имеющие очаги хронической инфекции (хронический тонзиллит, гайморит, пиелонефрит, пневмонию, воспалительные процессы в половых органах),
— имевшие аборты и осложнения при прошлых беременностях,
К факторам риска развития послеродовых воспалительных заболеваний относят также осложнения родов:
— травмы родовых путей,
— длительный безводный промежуток (когда с момента излития вод до рождения плода проходит более 12 часов),
— значительная кровопотеря в родах,
— слабость родовой деятельности,
— ручное вхождение в полость матки во время родов.
УЗИ используют и для контроля за эффективностью проводимого лечения послеродовых септических поражений матки.
При замедлении сокращения матки и воспалительных процессах проводят соответствующее лечение. Начинается оно с использованием средств, сокращающих матку. В некоторых случаях делают промывание матки или вакуумное отсасывание содержимого полости матки, а при необходимости — гистероскопию (осмотр внутренней поверхности матки с помощью оптического прибора). УЗИ на 2−-3−и сутки после родов предупреждает очень грозные осложнения послеродового периода — кровотечения, которые могут начаться внезапно и отличаются массивностью. Во время и после лечения проводят контрольное УЗИ.
При нормальных показателях состояния матки родильница выписывается из стационара под наблюдение врача женской консультации.
УЗИ после кесарева сечения
— с большей частотой кровотечений после оперативных родов,
— с большей заболеваемостью послеродовым эндометритом после операции,
— с существенными отличиями в ультразвуковой картине матки после кесарева сечения,
— с послеоперационными болями, которые «маскируют» клинику воспалительного процесса.
Для послеродового эндометрита, развивающегося после кесарева сечения, весьма характерным и ранним симптомом является замедление инволюции матки, сильнее всего проявляющееся на 3−-5−е сутки после операции. Замедление инволюции в этом случае более выражено, чем при эндометрите после влагалищных родов.
УЗИ в послеродовом периоде может быть полезно для выявления ряда других осложнений и состояний. К ним относятся ранее не диагностированные аномалии формы матки, которые обнаруживаются почти у каждой шестой родильницы.
Ультразвуковые показатели, характеризующие сократительную способность и темп инволюции матки, могут иметь большое значение для раннего выявления послеродовых инфекционных поражений матки и контроля за их лечением.
Всем родильницам, входящим в группу высокого риска послеродовых осложнений, и всем, у кого наблюдались осложнения после родов, желательно повторить УЗИ матки через 5−8 дней после выписки из роддома. Проведенное в эти сроки исследование поможет предотвратить поздние осложнения и рецидивы заболевания.
- Чаще прикладывайте ребенка к груди. Стимуляция сосков и сосательные движения малыша способствуют выработке естественного окситоцина и сокращению матки. В первые дни после родов это особенно ощутимо. Как только младенец начинает сосать грудь, детородный мышечный орган сокращается.
- Лежите на животе. Брюшная стенка и мышцы после рождения малыша приходят в первоначальное состояние не сразу. Поэтому может возникать перегиб матки, из-за чего и образуются сгустки. Чтобы этого не происходило, чаще лежите на животе.
- Ведите активный образ жизни. Если у вас нет противопоказаний, то необходимо больше двигаться. Ходите, гуляйте, носите на руках своего малыша. Чем выше будет двигательная активность, тем быстрее сократится матка.
- Используйте подручные средства. После родов при отсутствии противопоказаний перетягивайте живот. Для этого можно приобрести специальный бандаж или использовать простыню.
- Выполняйте упражнения Кегеля. Ритмично сжимайте и разжимайте мышцы влагалища и ануса. Возможно, сначала это будет плохо получаться. Но такая гимнастика не только способствует выходу сгустков, но и ускоряет восстановительный процесс.
- Следите за стулом и чаще опорожняйте мочевой пузырь. После родов женщина практически не чувствует позывов к мочеиспусканию. Но необходимо обязательно мочиться. Сокращения мочевого пузыря, кишечника повышают и маточный тонус.
Что делать, если остался в матке сгусток после родов?
Рождение ребенка – радостный и волнительный момент. Но с появлением малыша нельзя забывать и о собственном самочувствии. В первые дни после родов женщина становится более уязвимой. Организм пережил серьезный стресс, и ему необходимы силы на восстановление. Особое внимание врачи уделяют состоянию детородного органа. Матка за первую неделю уменьшается в весе с одного килограмма до трехсот грамм. К концу восстановительного периода (через 1-2 месяца) она будет иметь массу всего 70 грамм. Но не всегда все происходит так. Нередки случаи, когда после родов остались сгустки крови в матке. Что делать в этом случае? О способах лечения вы узнаете в сегодняшней статье.
Диагностика и симптомы сгустков в матке
Во всех родильных домах новоиспеченные мамы перед выпиской отправляются на УЗИ и гинекологический осмотр. Эти манипуляции необходимы для оценки состояния женщины. Если остался в матке сгусток после родов, то отмечается увеличение органа. Женщина жалуется на болезненные ощущения в нижней части живота, может подняться температура и возникнуть недомогание. Все эти симптомы говорят о том, что новоиспеченная мамочка нуждается в медицинской помощи. Что делать, если остались сгустки в матке после родов?
Ручное отделение остатков и массаж
Как вы уже знаете, каждой родившей женщине делают УЗИ. Во время обследования врач может определить место расположения комков слизи. Если в матке есть сгусток, после родов проводится массаж. Его цель – усилить сократительную способность детородного органа для выталкивания слизи. Массаж проводится каждые 2-3 часа. Врач надавливает на нижнюю часть живота, проталкивая сгустки к устью матки. Процедура признается достаточно болезненной, но без нее не обойтись.
Также гинекологи применяют ручное отделение сгустков. Зев матки в первые три дня после родов открыт на 8-12 сантиметров. Это расстояние позволяет без труда провести манипуляцию, не применяя расширителей.
Медикаментозное лечение: препараты
Если обнаружился в матке сгусток после родов, то женщине обязательно назначаются препараты, усиливающие сокращение мышечного органа. Чаще всего это «Окситоцин», «Гифотоцин», «Динопрост», «Эрготал» и другие. Некоторые родильные дома практикуют профилактическое применение описанных средств. Но отношение медиков к такому подходу неоднозначное.
Помимо лекарств, сокращающих матку, женщине назначаются антибактериальные препараты. При этом решается вопрос о возможности дальнейшего грудного вскармливания. Мнения гинекологов тут расходятся. Одни специалисты уверены, что необходимо принимать антибиотики, дабы предотвратить воспалительный процесс. Другие врачи говорят, что необходимо продолжать грудное вскармливание, так как оно способствует естественному сокращению матки.
При обнаружении патологии запрещается принимать спазмолитические средства, расслабляющие мускулатуру.
Чистка сгустков в матке после родов: хирургическое лечение
Если в полости детородного органа определяются остатки плодных оболочек или плаценты, то женщине назначается гинекологическое выскабливание. Производится оно под анестезией. В зависимости от сложности операции, она может быть местной или общей.
Во время процедуры врач вводит в полость матки инструменты, которыми вычищает слизистую оболочку. Эта операция обязывает женщину задержаться в стенах медицинского учреждения еще на 1-2 суток.
Народные средства для сокращения детородного органа
Допустимо ли использовать бабушкины рецепты, если есть в матке сгусток? После родов прием различных трав может оказаться достаточно опасным, так как не все средства разрешены во время лактации. Многие вещества могут вызвать аллергическую реакцию у ребенка. Если же вы не кормите грудью, то можете попробовать избавиться от патологии при помощи трав. Но помните, что гинекологи не советуют заниматься самолечением. А длительное нахождение сгустков в матке может привести к инфекции или сепсису.
- Отвар крапивы. Известно, что это растение способствует повышению сократительной способности матки. Заваривать крапиву нужно в количестве 4 столовых ложек на пол-литра кипятка. Принимайте настой по 100 мл трижды в сутки.
- Пастушья сумка. Эта трава также обладает свойством активировать работу мышечного органа. Закипятите два стакана воды и опустите туда 4 ложки травы. Оставьте до остывания, процедите. Выпить этот объем нужно в течение дня.
- Кровяно-красная герань. Возьмите 2 чайные ложки травы и залейте охлажденной водой в количестве 400 миллилитров. Оставьте заготовку на ночь, а утром процедите. Выпейте в течение дня.
Существует мнение, что большие дозы витамина С вызывают сокращения детородного органа. Поэтому, если есть в матке сгусток после родов, женщины стараются употреблять продукты, его содержащие. Это лимон, капуста, петрушка, апельсины и так далее.
Что может сделать женщина самостоятельно?
Если обнаруживаются сгустки в матке после родов, что делать? При помощи выполнения простых советов женщина может самостоятельно спровоцировать выход слизи. Спросите врачей в родильном доме об этих способах. Вот некоторые рекомендации.
- Чаще прикладывайте ребенка к груди. Стимуляция сосков и сосательные движения малыша способствуют выработке естественного окситоцина и сокращению матки. В первые дни после родов это особенно ощутимо. Как только младенец начинает сосать грудь, детородный мышечный орган сокращается.
- Лежите на животе. Брюшная стенка и мышцы после рождения малыша приходят в первоначальное состояние не сразу. Поэтому может возникать перегиб матки, из-за чего и образуются сгустки. Чтобы этого не происходило, чаще лежите на животе.
- Ведите активный образ жизни. Если у вас нет противопоказаний, то необходимо больше двигаться. Ходите, гуляйте, носите на руках своего малыша. Чем выше будет двигательная активность, тем быстрее сократится матка.
- Используйте подручные средства. После родов при отсутствии противопоказаний перетягивайте живот. Для этого можно приобрести специальный бандаж или использовать простыню.
- Выполняйте упражнения Кегеля. Ритмично сжимайте и разжимайте мышцы влагалища и ануса. Возможно, сначала это будет плохо получаться. Но такая гимнастика не только способствует выходу сгустков, но и ускоряет восстановительный процесс.
- Следите за стулом и чаще опорожняйте мочевой пузырь. После родов женщина практически не чувствует позывов к мочеиспусканию. Но необходимо обязательно мочиться. Сокращения мочевого пузыря, кишечника повышают и маточный тонус.
Особые ситуации: кесарево сечение и искусственные роды
Что делать, если после кесарева сечения обнаружился сгусток? Полости матки после родов данным путем сокращаются немного по-другому. Дело в том, что мышечный слой травмируется. Поэтому в том месте, где произведен разрез, тонус будет сниженным. В результате этого появляются сгустки. Но чистка после кесарева сечения может быть достаточно опасной. Что делать в этой ситуации – решает только врач, исходя из индивидуальных особенностей пациентки и результата операции.
Нередко сгустки образуются после искусственных родов на ранних сроках. В этих случаях лактация не налаживается, а в организме происходит гормональный сбой. Поэтому матка сокращается плохо. При искусственном родоразрешении женщине обязательно назначаются препараты на основе окситоцина в целях профилактики. При обнаружении сгустков выбирается один из методов коррекции, описанных выше.
Подведем итог
Если у женщины образуются сгустки в матке после родов, лечение должно проводиться только гинекологом. Никогда не пытайтесь избавиться от комков слизи самостоятельно. Если вы кормите грудью, то категорически запрещено принимать любые лекарства без предварительной врачебной консультации. Скорейшего вам восстановления!
Источники: http://birth-info.ru/341/afterbirth-UZI-posle-rodov/http://yaposlerodov.ru/zdorove/uzi.htmlhttp://uzimetod.ru/prenatal/posle-kesareva-secheniya.htmlhttp://eva.ru/pregnancy/messages-3124878.htmhttp://deti.mail.ru/forum/v_ozhidanii_chuda/rody/sgustki_v_matke_posle_rodov/?page=2http://www.babyblog.ru/theme/uzi-posle-rodovhttp://www.medicus.ru/diagnostic/patient/ultrazvukovye-issledovaniya-posle-rodov-34193.phtmlhttp://fb.ru/article/262604/chto-delat-esli-ostalsya-v-matke-sgustok-posle-rodov
УЗИ после родов
В перинатальный период половая система женщины подвергается определенной биологической трансформации. Возвращение внутренних органов в адекватное состояние занимает в среднем полтора месяца. Для контроля над этим процессом предусмотрена обязательная процедура УЗИ после родов. Наибольшее количество осложнений регистрируется в первую постродовую неделю. Ультразвуковое исследование является единственным высокоинформативным и доступным методом для диагностики искаженных проявлений репродуктивной системы в период восстановления женщины после родов.
Изменение матки в постродовой период
После естественного родоразрешения, с небольшим временным интервалом, «рождается» плацента с оболочками плода (послед), матка начинает энергично сокращаться. Эти сокращения вызывают острые болевые ощущения внизу живота. Орган работает в активном режиме, на 5–7 день матка сокращается в три раза, к 10-му дню – в десять раз, то есть принимает размеры, соответствующие состоянию до беременности. Одновременно происходит смещение матки к месту ее анатомической локации. Измененная во время беременности форма детородного органа (шарообразная матка), возвращается в естественную грушевидную в течение недели.
Время сократительного процесса увеличивается в следующих случаях:
- проведения операции по искусственному родоразрешению (кесарево сечение);
- многоэмбриональной беременности;
- искусственное вскармливание (у женщины не выделяется гормон окситоцин, стимулирующий сократительную деятельность);
- избытка амниотической жидкости (многоводия);
- травмирование во время родов;
- нарушения коагуляции (плохая свертываемость крови).
Данные причины требуют повышенного внимания со стороны гинеколога. Низкая сократительная активность матки может привести к серьезным послеродовым осложнениям, в частности: воспаление слизистого внутриматочного слоя (эндометрит), маточное кровотечение, нарушение оттока послеродовых выделений (лохий), перегиб детородного органа, образование барьера во влагалище, вследствие скопления послеродовых сгустков. Задачей врачей является предотвратить нежелательные осложнения, или зафиксировать их в исходном этапе, зачем и делают УЗИ после родов.
Процедура контроля
Стандартное послеродовое исследование ультразвуком производится на 2–4 сутки после даты родов. При неестественном родоразрешении (кесарево), сроки проведения процедуры врач назначает в индивидуальном порядке. Срочное УЗИ нужно делать, когда у женщины проявляется следующая симптоматика:
- обильное отделение сгустков;
- интенсивный отток крови из влагалища;
- фебрильная или пиретическая температура тела (38–41 °C);
- нестерпимая боль во внутренних органах;
- болезненность, отечность, намокание постоперационного шва (в случае кесарева сечения).
По результатам УЗ-диагностики назначается консервативная терапия или экстренное оперативное вмешательство для ликвидации возникших осложнений. Контрольное УЗИ проводят в роддоме и только после этого женщину выписывают домой. Повторное обследование следует пройти через неделю.
Подготовка и проведение
Поскольку, процесс родов уже позади и амниотической жидкости нет, для визуализации матки перед исследованием необходимо наполнить мочевой пузырь. Количество выпитой жидкости должно составлять не меньше двух литров. В случае срочной процедуры, жидкость вводится через катетер, с последующим назначением мочегонных медикаментов.
После родов УЗИ, как правило, проводится абдоминальным, то есть наружным способом. Трансвагинальное (внутреннее) обследование является информативным только при осмотре шейки матки. Сам орган еще слишком объемен, поэтому внутривлагалищный датчик не даст объективного результата. Временной интервал процедуры составляет от 20 до 40 минут, в зависимости от состояния здоровья половой системы.
Параметры исследования
Послеродовое исследование органов половой системы пациентки нацелено на выявление возможных патологий, приводящих к осложнениям. Оценка производится по следующим параметрам:
УЗИ мочеполовой системы
- сократительная способность, расположение и размер матки;
- присутствие органических образований (куски «детского места», кровяные сгустки, фрагменты оболочки плода);
- наличие в полости матки лишней жидкости;
- возможные воспалительные процессы эндометрия;
- состояние послеоперационного шва (если проводилось кесарево сечение);
- общее состояние органов малого таза.
Полученные в ходе УЗ-диагностики показатели сравнивают с усредненными нормативами. В случае расхождения значений, пациентке назначается специальное лечение. При неосложненном постродовом периоде посетить гинеколога рекомендуется через месяц. На приеме доктор определит необходимость проведения контроля посредством ультразвука.
Нормативные показатели половой системы в послеродовом периоде
Особенности восстановления внутренних половых органов зависят от способа родоразрешения (естественным путем или посредством операции кесарева сечения).
Реабилитация после естественных родов
После природного появления малыша на свет процедура осмотра ультразвуком назначается со второго по четвертый день. В случае осложненных родов, если подозревается разрыв матки, УЗИ делают незамедлительно. При продольном осмотре матка имеет эллипсовидную форму. Орган локализируется в средней части малого таза. Некоторое смещение книзу наблюдается после рождения двух и более детей или одного малыша крупного размера.
На исследовании можно отследить динамику снижения массы матки и сужение размеров. Уменьшение матки в объеме и ее движение к естественному месторасположению проходит постепенно. Норма продвижения составляет 1–2 см ежедневно. По весу орган теряет в первую неделю порядка половины массы (400–500 граммов). Далее снижение веса происходит плавно, приблизительно по 100 г в неделю, до исходных 90–100 граммов. Основные показатели, которые врач замеряет на мониторе в процессе исследования, касаются самой матки и маточной полости.
Усредненные цифровые значения параметров
| Параметр/величина в миллиметрах | Второй послеродовый день | Четвертый день | Неделя со дня родов |
| Матка | |||
| Длина | 136–144 | 115–125 | 94–106 |
| Ширина | 133–139 | 111–119 | 95–105 |
| Передне-задний размер | 68–72 | 65–71 | 61–68 |
| Маточная полость | |||
| Длина | 149–153 | 89–95 | 70–78 |
| Ширина | 104–116 | 40–46 | 31–35 |
| Передне-задний размер | 52–71 | 30–50 | 28–36 |
УЗ-диагностика после кесарева сечения
Реабилитация детородной системы после кесарева длится дольше, поскольку вес и размеры матки после хирургического вмешательства увеличиваются, в среднем, на 40% по сравнению с естественной родовой деятельностью. В ходе УЗИ, врач может наблюдать мелкие гематомы в области послеоперационного рубца. Они не являются опасными, но затрудняют прохождение ультразвуковых волн. Отечность рубца может указывать на начало воспалительного процесса в эндометрии.
Матка уменьшается на 200–250 граммов за первые семь дней. К исходным параметрам массы орган возвращается приблизительно через восемь недель. По форме первоначальный вид она принимает не ранее, чем на 10–12 день. Основные параметры замеров (длина, ширина, передне-задний размер), также отстают по показателям при естественных родах. После оперативного родоразрешения проводят более тщательную ультразвуковую диагностику яичников и кровеносных сосудов, чтобы убедиться в их целостном состоянии.
Контрольная процедура УЗИ назначается индивидуально, в зависимости от полученных результатов.
Возможные осложнения
УЗИ после родов помогает установить ряд проблем, которые при несвоевременном устранении могут привести к серьезным осложнениям. К наиболее частым патологиям, которые показывает УЗИ, относятся:
- Концентрация органических сгустков. Образовавшиеся в маточной полости сгустки состоят из свернувшейся крови, фрагментов оболочки плода, частиц «детского места». Скопление органических фрагментов препятствует оттоку послеродовых выделений, и может спровоцировать воспаление или скрытое (малоинтенсивное кровотечение). Для устранения проблемы женщине назначается вакуумная аспирация.
- Слабая сократительная активность или субинволюция матки. Такой диагноз ставится в случае, когда показательные параметры матки не укладываются в нормативные значения. Скорректировать процесс помогает назначение специальных медикаментов для сокращения гладкой мускулатуры параллельно со спазмолитиками, улучшающими отток лоханий.
- Воспаление слизистого внутриматочного слоя (эндометрит). Причиной заболевания, чаще всего, является бактериальная инфекция. Патогены проникают в маточные структуры из нижних отделов половой системы, в случае дородового нарушения микрофлоры влагалища.
Кроме этого, к эндометриту приводят:
- задержка разрыва оболочек плода;
- воспаление внешней и внутренней оболочек плода, появляющееся во время беременности и родов (хориоамнионит);
- вмешательство в процесс родоразрешения (кесарево сечение или ручное отделение «детского места»);
- превышенная кровопотеря во время родов;
- некорректно проведенное родовспоможение.
К последнему пункту относятся травмы промежности или половых органов, полученные женщиной во время родов. При эндометрите показана антибактериальная терапия, постельный режим, диетическое питание. В осложненных случаях, женщина остается на стационарном лечении в отделении гинекологии.
После выписки
Повторное обследование женщина проходит по меcту жительства, в соответствии с запланированным сроком. Показаниями для экстренной диагностики служат:
- обильные влагалищные выделения с резким запахом;
- кровотечение;
- боли в малом тазу (нередко сопровождаются расстройством мочеиспускания и стула);
- нагноение и отек рубца после кесарева сечения;
- длительная гипертермия, не связанная с простудными заболеваниями.
Если по какой-либо причине ультразвуковое исследование не проводилось в период пребывания в родильном отделении, необходимо сделать это самостоятельно, независимо от наличия тревожных симптомов.
Узи после родов
Послеродовая инволюция – это период, когда происходит послеродовое восстановление все органов и систем женского организма, который претерпел ряд серьезных изменений в ходе беременности, а также самих родов. Конечно, у каждой женщины это время протекает индивидуально, но обычно завершается на протяжении 8-ми недель. Для подтверждения того, что этот процесс протекает нормально, специалисты назначают каждой женщине узи после родов. Узи представляет собой ультразвуковое исследование области брюшной полости, которое позволяет определиться с состояние внутренних органов.
Узи после естественных родов
Сразу после рождения ребенка происходит рождение последа, после чего начинается постепенное уменьшение матки в размерах. Уже на следующий день маточное дно постепенно опускается и уже по прошествии 10 дней матка приходит в свое первоначальное положение в тазовой области. При этом один из основных показателей инволюции – это форма матки и ее размеры. На четвертый день после родов матка приобретает форму шара, а чуть позже становится овальной, далее грушевидной, приходя к добеременному размеру. Также происходит постепенно изменение и лохий после родов. Если сначала они ярко-красные, то затем они становятся более бледными и даже слизистыми. Полностью они прекращаются к концу второго месяца после родов.
Узи после родов просто необходимо для определения состояния детородных органов. В том случае, когда будет обнаружена какая-либо проблема, важно своевременно назначить лечение.
Если роды протекали естественным путем, но у женщины отмечается сильное кровотечение, то после родов ей делают узи. Это позволит разобраться в причинах такого кровотечения, а также исключить разрыв матки.
При нормальном течении, узи после родов обязательно делается на третьи сутки, причем делается оно трансабдоминально. При необходимости более подробного осмотра, может использоваться трансвагинальный датчик.
Узи после родов позволяет врачу в раннем послеродовом периоде определить состояние матки. Оно позволяет заметить оставшиеся кусочки плаценты в полости матки, а также плодные оболочки или даже значительное скопление жидкости. Ведь все это может спровоцировать развитие воспаления матки. Кроме того, узи после родов позволяет дать оценку размерам матки, чтобы сопоставить их с нормативными показателями в послеродовом периоде.
Узи после родов при появлении осложнений
В ходе осмотра врачи могут выявить такие отклонения, как увеличение размера матки. Если это не было следствием многоводия либо крупного плода, то явление, скорее всего, несет патологический характер. В таком случае его называют маточной инволюцией. Именно узи после родов поможет разобраться в его причинах, а также подобрать подходящее лечение.
В самые первые дни после родов может отмечаться недостаточное сокращение матки. Это также определяется посредством узи после родов. При таком развитии событий женщине назначат препараты, которые обеспечат сокращение гладкой мускулатуры матки, а также спазмолитики для нормального отхождения лохий.
Если узи после родов покажет оставшиеся в полости матки частицы детского места, то это может быть поводом для выскабливания, а также для вакуум-аспирации. С такими процедурами медлить ни в коем случае нельзя, так как это чревато таким серьезным осложнением, как воспаление матки или эндометрит. Именно благодаря своевременному проведению узи после родов, его можно предотвратить.
На узи после родов эндометрит диагностируется такими проявлениями, как ухудшение сократительной способности матки, оставшиеся в полости частицы оболочек плода или плаценты. Из-за упущенного времени развивается эндометрит, поэтому так важно своевременно назначение спазмолитиков и антибиотиков. Это не допустит появления угрозы жизни роженицы.
Нередко причина сильного кровотечения скрывается в оставшихся оболочках плода. Тогда для того чтобы остановить кровотечение не обойтись без проведения выскабливания матки.
При выявлении любых нарушений при первом узи после родов, по окончании лечения процедура обычно назначается повторно, чтобы оценить эффективность совершенных лечебных манипуляций.
Узи после кесарева сечения
Ни для кого не секрет, что операция кесарева сечения влечет за собой замедление процесса возвращения матки в нормальное состояние. Ведь в ходе оперативного вмешательства произошло нарушение целостности мышц и тканей. В таком случае нормальной форма матки становится не ранее 10-го дня после родов.
При кесаревом сечении несколько повышается риск развития послеродовых осложнений, в том числе различного рода кровотечений и эндометрита. Поэтому в таком случае узи после родов имеет исключительную значимость.
В современной врачебной практике принято делать узи после родов абсолютно всем женщинам перед их выпиской из роддома. Хотя эта процедура может назначаться и по прошествии некоторого времени после операции, когда важно дать оценку состоянию маточных швов. Кроме того, появление болей в нижней части живота однозначно является поводом для внеочередного узи после родов.
Если ультразвуковое исследование проводится неоднократно, то специалист может в динамике дать оценку состоянию женского организма. Ведь в рамках узи осматривается и оценивается не только матка, но и кровеносные сосуды в области малого таза, яичники.
УЗИ после родов
После родов женщина думает только о новорожденном, не обращая внимание на свое состояние. О роженице беспокоятся сотрудники роддома. Женщина даже не задумывается о том, когда нужно делать УЗИ. За нее решают опытные специалисты. Когда лучше делать ультразвуковую диагностику в послеродовом периоде определяют врачи зависимо от течения процесса рождения малыша, самочувствия пациентки, вида родов (естественные, кесарево сечение).
Во время послеродового периода в женском организме наблюдается процесс инволюции (обратного развития) всех систем, органов, которые изменились за период беременности. Это изменение начинается с того момента, когда отпадет плацента. Оно займет около 6 недель.
После рождения малыша наблюдается сокращение матки под влиянием послеродовых схваток, а также происходит уменьшение размеров матки, дно которой располагается в это время на уровне пупка. Дно опускается с каждым днем все ниже. Так, ко второму дню, матка расположена уже немного ниже пупка, к 4-му дню – между лоном, пупком, к 8 – 9 дню – немного выше лона. Через некоторое время она займет свое место, которое соответствует норме.
К этому времени форма матки должна измениться. Она приобретает в норме такие формы:
- Шарообразная – к 3-м суткам;
- Овальная – к 5-м суткам;
- Грушевидная – к 7-м суткам.
Также наблюдается к этому периоду выделения из половых путей, которые называют лохиями. Они меняют свой цвет начиная с первого дня после родов:
- Ярко-красные – во 2 – 3 день;
- Бледные – с 3-го дня;
- Желтоватые – с 5-го дня.
Выделения по прошествии недели становятся такими же, как и прежде, до начала беременности.
- Иногда отмечаются отклонения размеров матки от нормы. Большие размеры этого органа указывают на наличие субинволюции, что проявляется в замедленном обратном развитии. Ультразвуковая диагностика способствует определению причины отклонения от установленной нормы, назначению специального лечения.
- Послеродовой эндометрит. Посредством ультразвуковых волн обнаруживается снижение тонуса матки, скопление в ней газов, расширение полости. Лечение необходимо начинать немедленно.
- Послеродовое кровотечение. Чтобы обнаружить внезапные кровотечения, необходимо проводить диагностику на 2-е – 3-е сутки после родов. УЗИ в профилактических целях способствует своевременному обнаружению остатков плацентарной ткани, плодных оболочек в маточной полости.
Если во время выполнения первого ультразвукового исследования специалист обнаружил какие-либо патологические изменения в маточной структуре, ее состоянии, тогда появляется необходимость в повторной диагностике. Второе УЗИ делают для оценки результатов предпринятой терапии.
УЗИ после родов необходимо для выполнения обследования женской репродуктивной системы. Врач имеет возможность обнаружить всевозможные осложнения и предпринять меры для их своевременного лечения. Когда состояние рожавшей нормальное в послеродовом периоде, УЗИ назначают только ко вторым-третьим суткам. В норме используют трансабдоминальный метод. Он более удобный в послеродовом периоде. Ведь обследовать большую по размерам матку изнутри посредством влагалищного датчика довольно-таки сложно.
Трансвагинальную диагностику назначает специалист в том случае, когда необходимо тщательно осмотреть шейку. Посредством ультразвука оценивают полость матки, ее состояние. Она должна быть щелевидной, слегка расширенной. Внутри нее находится незначительное количество крови, кровяных сгустков, которые локализируются в верхней части органа. Это содержимое опуститься к низу на 5-е – 7-е сутки.
Специалист в процессе выполнения обследования замечает различные изменения полости матки:
- Чрезмерное расширение органа;
- Присутствие остатков плацентарной ткани;
- Наличие плодных оболочек;
- Большое количество крови, сгустков.
Такая подробная диагностика поможет врачу предотвратить у рожавшей различные серьезные осложнения, которые могут встречаться в послеродовом периоде.
Сразу после рождения малыша вес матки находится в пределах 1 000 – 1 200 г. Длина этого органа равна 15 – 20 см, она измеряется от наружного зева до ее дна.
Инволюция матки провоцируется послеродовыми схватками, которые могут сопровождаться болезненными ощущениями. В процессе грудного вскармливания боли усиливаются.
Вес матки снижается понедельно:
- К концу первой недели снижается к 500 – 600 г;
- Конец второй – 350 г;
- Конец третьей – 200 г;
- Конец послеродового периода – 60 – 70 г.
Уровень инволюции матки определяется высотой стояния дна. Норма веса матки у женщины составляет 50 – 70 г. К этому весу она должна вернуться через некоторое время после беременности.
Диагностика при нормальных родах:
- После родов при их разрешении естественным путем ультразвуковую диагностику матки делают в основном ко 2-м – 3-м суткам.
- Если у родившей обнаружено подозрение на разрыв матки, тогда УЗИ после рождения малыша делают в первые 2 часа. Ультразвуковое исследование способствует обнаружению кровотечения, его причины.
УЗИ при осложнениях
При наличии осложнений ультразвуковую диагностику необходимо делать после родов. Ранняя диагностика способствует определению различных отклонений:
- Увеличенный размер матки;
- Недостаточность ее сокращений;
- Остатки детского места.
УЗИ после кесарева сечения
Диагностика проводится вскоре после проведения операции. Такая поспешность поможет исключить внутреннее кровотечение, рассмотреть наложенные на матку швы. Обследование ультразвуком после кесарева необходимо по той причине, что после операции повышается риск различных осложнений:
- Эндометрит;
- Кровотечение.
Специалист наблюдает за динамикой восстановительного процесса.
При выписке из роддома обследование должна пройти каждая роженица. Осмотр внутренних органов очень важен для исключения послеродовых осложнений. Также данное обследование могут назначать через некоторое время после выписки. Направление на УЗИ выдается специалистом после осмотра пациентки, ознакомления с ее жалобами.
Ультразвуковую диагностику необходимо провести срочно в следующих случаях:
- Возникновение усиленного кровотечения;
- Болезненность шва, наложенного в результате операции;
- Повышение температуры;
- Выделение из шва жидкости;
- Появление выделений с неприятным запахом;
- Припухлость, краснота послеоперационного шва.
Показанием для срочного выполнения ультразвуковой диагностики является появление кровяных выделений. Их наличие может свидетельствовать об образовании в маточной полости плацентарного полипа. Он представляет собой вырост из плацентарной ткани, образующийся на стенке матки.
Таким образом, тщательный осмотр и своевременная ультразвуковая диагностика позволяют своевременно предотвратить неприятные последствия и сохранить здоровье молодой мамочке.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе