Узи плечевого сплетения
УЗИ плечевого сплетения в Москве
Вопросы ранней диагностики заболеваний периферической нервной системы крайне актуальны, особенно учитывая рост различных травматических повреждений верхних конечностей. Травму, перелом или вывих заметить не сложно, и пациенты обращаются за помощью к врачам-травматологам, ортопедам, хирургам. Однако многие при этом забывают, что травмируется не только кость, сустав или мягкие ткани, но и периферические нервы.
Наиболее трудной областью для диагностики является плечевое сплетение, это связано с анатомической особенностью расположения сплетения, а также с многообразием клинических проявлений. К сожалению, на данный момент, поражения плечевого сплетения диагностируются на поздних стадиях, что приводит к инвалидизации пациента и стойкой утрате двигательной функции верхней конечности.
В зарубежных источниках уже в конце 90-х годов появилась информация об эффективности проведения УЗИ-исследования плечевого сплетения, однако техническая оснащенность клиник Москвы не предполагала подобных возможностей. «Открытая клиника» – один из немногих центров Москвы, в котором имеется соответствующее оборудование, а врачи проходили повышение квалификации по данному направлению.
Плечевое сплетение формируется из нервных волокон V-VIII шейных нервов, а также I-II грудных нервов. Основное расположение плечевого сплетения – надключичная ямка. УЗИ плечевого сплетения проводится в нижней трети шеи на переднебоковой поверхности, а также в надключичной и подключичной области. Условно можно выделить три зоны плечевого сплетения, и врач обязан исследовать каждую область отдельно.
Основываясь на многолетней практике врачей «Открытой клиники», можно сделать вывод, что плечевое сплетение хорошо поддается визуализации во всех трех отделах. Наши специалисты проводят качественный анализ, как самого плечевого сплетения, так и его структур, визуализируют отдельные нервы, выявляют их патологические изменения.
Соответственно, при достаточной квалификации специалиста УЗИ плечевого сплетения является высокоинформативным методом диагностики. Одним из главных преимуществ является возможность получить изображение и информацию из любой точки плечевого сплетения, однако для этого необходимо досконально знать анатомию и топологию периферической нервной системы.
Подготовка к процедуре
Проведения специальной подготовки к процедуре не требуется. Пациента укладывают на спину, руки расположены вдоль туловища. По ходу исследования врач просит пациента отвести руку, а затем положить ее под голову. Во время диагностики пациент не ощущает никаких болевых или других воздействий.
Клиническая картина поражения плечевого сплетения крайне разнообразна, и важно выявлять уровень поражения в зависимости от появления того или иного клинического симптома.
Показаниями к проведению УЗИ-диагностики плечевого сплетения являются следующие проявления:
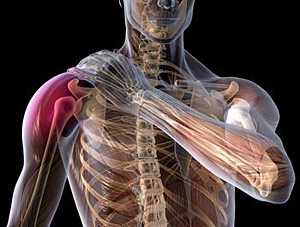
- Если поражается все плечевое сплетение:
- Периферический паралич верхней конечности,
- Снижение чувствительности на стороне поражения,
- Поражение лопаточной мышцы,
- Симптом Горнера.
- Поражение верхней трети плечевого сплетения:
- Парез мышц проксимального отдела руки, при этом кисть и пальцы функционируют нормально.
- Поражение средней трети плечевого сплетения:
- Поражение нижней трети плечевого сплетения:
- Характеризуется клинической картиной поражения лучевого и срединного нерва.
Помимо оценки состояния непосредственно плечевого сплетения, врач функциональной диагностики должен визуализировать все нервы, исходящие из него, которые дают свою клиническую картину.
Преимущество УЗИ плечевого сплетения состоит в том, что специалист может выявить травматическое повреждение нерва, визуализировать объемные образования, компрессионные нейропатии, указать приблизительную давность процесса, дать дальнейший прогноз течения заболевания.
Совместно с электронейромиографией ультразвуковое исследование периферической нервной системы дает врачу полную картину течения патологического процесса, указывает на этиологический фактор. Основываясь на полученных данных, доктор составляет эффективную схему лечения и восстанавливает функцию поврежденного нерва.
Противопоказания
Ультразвуковое исследование применяется в медицине многие десятилетия, и за все эти годы не было выявлено противопоказаний для проведения данной процедуры. Ограничением могут служить местные изменения кожи в зоне исследования.
Запись в Кунцевский центр: +7 (495) 419-98-78
Блокады плечевого / шейного сплетения.
Блокады плечевого / шейного сплетения – 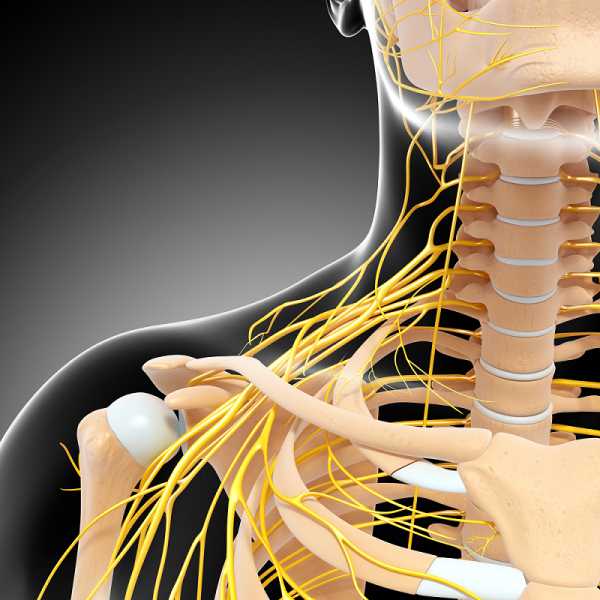
Межлестничная блокада под контролем УЗИ (видео)
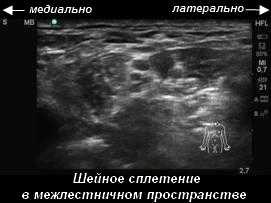
Пациент лежит на спине, голова повернута на 45° в противоположную от процедуры сторону. При сканировании в латеральной области шеи получается оптимальное изображение нервных корешков шейного сплетения. Передняя и средняя лестничная мышцы ограничивают межлестничную борозду, расположенную глубже грудинноключичнососцевидной мышцы и латеральнее сонной артерии и внутренней яремной вены. Существует несколько методик визуализации корешков шейного сплетения. Для начинающих рекомендуется начинать поиск с надключичной области с последующим сопровождением краниально: сканируется надключичная область, где в средней трети ключицы определяется подключичная артерия с прилегающими к ней латерально нервными пучками, далее датчик перемещается краниально, визуально сопровождая нервные пучки к межлестничной борозде, до появления характерного изображения -
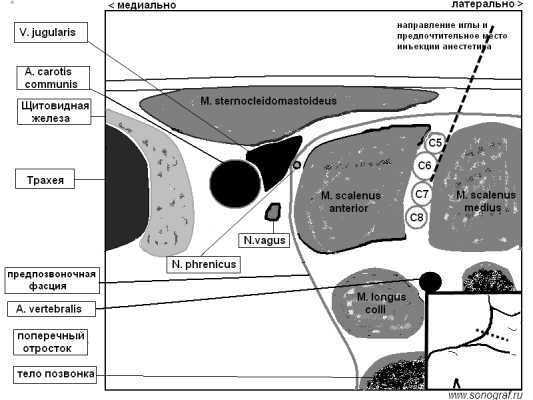
нервные корешки выглядят как овальные или круглые гипоэхогенные структуры, плотно расположенные между передней и средней лестничными мышцами. Анестетик рекомендуется инъецировать между структурами нервного сплетения и средней лестничной мышцы, так как при этом меньшая вероятность непреднамеренной блокады диафрагмального нерва, проходящему по передней поверхности передней лестничной мышцы.
Последние исследования показали, что ультразвуковой контроль при межлестничной блокаде плечевого сплетения позволяет добиться адекватной анальгезии инъекцией всего 5 - 7 мл местного анестетика, что сопровождается меньшим риском токсического действия и низкой вероятностью непреднамеренной блокады диафрагмального нерва, а в случае возникновения, меньшей степенью тяжести гемидиафрагмального пареза, чем при блокаде 20 мл и более.
Подмышечная блокада под контролем УЗИ (видео)
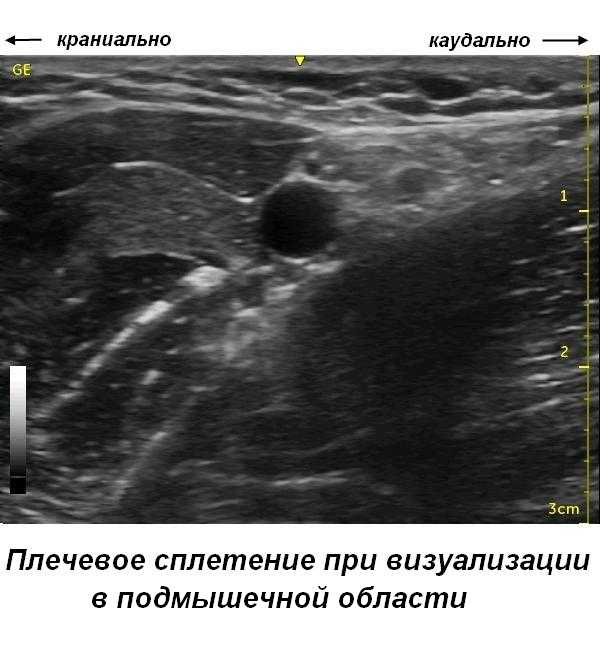
Аксилярная блокада - одна из самых популярных блокад верхней конечности, за долгие годы претерпела множество модификаций. С введением ультразвуковой навигации, ввиду повехностного расположения блокируемых нервов и простоты идентификации соседних анатомических структур, становится стандартной прцедурой для многих анестезиологов и может быть с осторожностью (венозные сплетения!) рекомендована для начинающих. Тем не менее, необходимо помнить о практических ограничениях блокады - ее максимальная эффективность проявляется при операциях на кисти и до середины предплечия. Если предполагается более проксимальный уровень хирургического вмешательства, то рекомендуется выбирать более высокий уровень блокады.Весь сосудисто-нервный пучок окружен периваскулярной фасциальной оболочкой и находится между mm. biceps/coracobrachialis и m. triceps. В своей латеральной (глубокой) стороне, влагалище лежит близко к шейки плечевой кости. В нижней части подмышечной впадины формируются конечные нервы сплетения – срединный, лучевой, локтевой и мышечно-кожный. При этом мышечно-кожный нерв покидает сплетение несколько проксимальнее места блокады подмышечным доступом, что диктует необходимость его отдельной блокады.
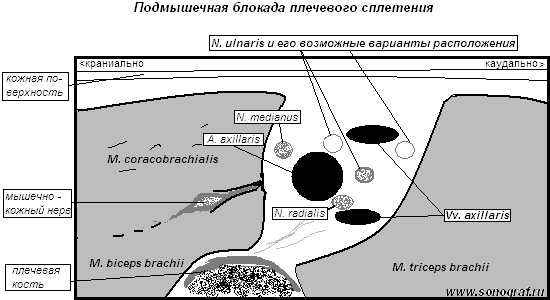
Медиальный нерв имеет тенденцию лежать спереди (на 9-11 часах) аксиллярной артерии, локтевой нерв сзади, и лучевой нерв, зачастую ниже (медиальней) и позади A.axilaris. Мышечно-кожный нерв, блокада которого является решающей при операциях на лучевой кости, лежит 1-2 см спереди от артерии, чаще уже в толще m. Coracobrachialis или между ней и m. Biceps brachii. Ответвление этого нерва от общего сплетения часто можно наблюдать, если сканировать максимально краниально. При проведении блокады всегда обращать внимание на вены и венозные сплетения, а при введении анестетика осуществлять визуальный контроль за его распространением. Удаленность плевры и центральных нервных структур обуславливают сравнительно низкую частоту тяжелых осложнений при подмышечной блокаде, что делает ее проведение предпочтительным в амбулаторной анестезиологии.
Датчик располагается вдоль подмышечной складки, перпендикулярно продольной оси руки, при этом рекомендуется просканировать, как можно краниальней (мышечно-кожный нерв). Для качественной анестезии рекомендуется блокада каждого нерва отдельно (5 - 7 мл на каждый). Если не получается идентифицировать каждый нерв в отдельности, рекомендуется вводить анестетик под артерию так, что бы создаваемое депо смещало (приподнимало) артерию на верх. В этом случае распространение анестетика наиболее оптимально и лучше визуализируются нервы. Изначально рекомендуемый объем 30-40 мл местного анестетика для подмышечной блокады, по мере приобретения опыта неизменно снижается. Катетеризация проводится после инъекции местного анестетика, либо под артерию, либо ближе к соответствующему нерву, в зависимости от проводимой операции или лечения. Частые аспирационные пробы необходимо проводить на всех этапах проведения блокады.
УЗИ плечевого сустава
Плечевой сустав является самым непростым костным сочленением – в отличие от коленного сустава он имеет более сложное анатомическое строение, а также большую функциональную и двигательную возможность. Именно поэтому при появлении у человека болезненных ощущений в плече-лопаточной области, следует обратиться за медицинской помощью квалифицированного ортопеда.
Опытный специалист может заподозрить тот или иной патологический процесс без назначения дорогостоящих диагностических способов – при клиническом осмотре пациента, проведя специфические тесты. Однако уточнить диагноз возможно только после проведения инструментального обследования пациента – рентгеноскопии, магнитно-резонансной томографии или ультразвукового сканирования.
Во многих медицинских учреждениях в обязательный алгоритм обследования пациентов с патологическими изменениями структур плеча входит рентгенологическое исследование. Однако в настоящее время всем известно о том, что лучевой метод высокоинформативен только при травматических повреждениях костной ткани. При изменениях в мягких тканях сустава рентген-диагностика предоставляет врачу недостаточную информацию.
При изучении костно-мышечного аппарата практикующие специалисты предпочитают сонографию. Большой опыт показал, что для выявления большинства патологических процессов в суставе, соединяющем плечевой пояс с верхней конечностью, следует использовать именно это не инвазивное исследование с помощью ультразвуковых волн. В нашей статье мы предоставим информацию о том, в каких случаях следует пройти УЗИ плечевого сустава, об особенностях подготовки и выполнения процедуры, какие проблемы выявляются в ходе диагностики.
Анатомические особенности плеча
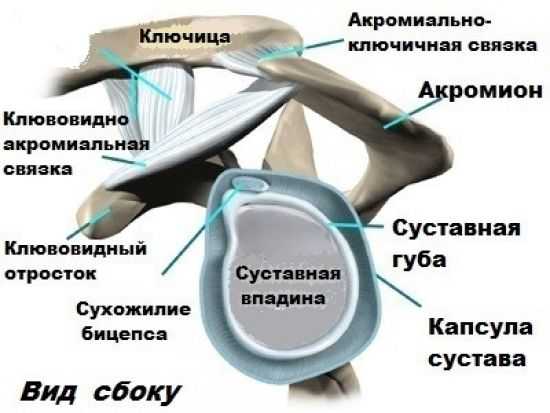
Сустав, который соединяет плечевой пояс со свободной верхней конечностью, имеет сложное строение – это позволяет производить большой объем различных движений. Суставное сочленение формирует соединение плечевой и лопаточной костей, множество образований волокон соединительной ткани (сухожилий), пучков коллагеновой ткани (связок) и мышц. Плечевой сустав образован из эпифиза кости, который погружен в суставную впадину лопатки, ротаторной манжеты, сформированной из окружающих связок и сухожилий, которые удерживают кости в физиологическом положении.
В функциональную группу мышц вращательной манжеты входят подлопаточная, подкостная, надкостная, малая круглая плечевая и длинная головка двуглавой мышцы (бицепса). При негативном воздействии различных факторов при движениях верхней конечности ротаторную манжету может повреждать передняя часть латерального конца лопаточной кости (акромиона), клювовидно-ключичная связка (фиксирующая между собой плечевой конец ключицы и акромион лопатки) или акромиально-ключичный сустав.
Принцип исследования суставного аппарата с помощью ультразвука
УЗИ основано на принципе работы сонарной системы – при сталкивании звуковых волн с препятствием ее отражение формирует эхо. Детальный анализ отраженных волн позволяет оценить расположение, размер, форму и консистенцию объектов. При выполнении УЗИ плечевого сустава датчик ультразвукового аппарата посылает высокочастотные волны, которые проникают в суставные структуры. Специальное чувствительное оборудование фиксирует, записывает отраженные колебания и визуализирует их на мониторе.
Ультрасонография считается высокоинформативным способом обследования костной и хрящевой тканей. Именно поэтому ее применяют для диагностирования деструктивно-дегенеративных патологий и ревматологических заболеваний, установления степени повреждения костей при длительном сдавливании и ушибах, выявления ранних стадий воспалительного процесса и нарушений нормальной структуры мягких элементов плеча.
Показания для обследования
Сканирование частей человеческого тела с помощью ультразвуковых волн позволяет обнаружить патологические процессы на ранних стадиях их развития и своевременно начать проведение лечебных мероприятий. Особая роль ультрасонографии отведена в такой медицинской сфере, как ревматология, которая занимается лечением спондилоартропатии, реактивного и ревматоидного артритов, системной красной волчанки и пр.
Конечно же, УЗИ не может предоставить достоверную информацию о состоянии находящихся на дальнем расстоянии от поверхности тела частей плечевого сустава и выявить очаги воспаления, которые затрагивают только часть суставного сочленения. Однако при помощи ультразвуковой диагностики возможно оценить состояние сухожилий, хрящей, мышц и связок. При проведении рентгеноскопии этого сделать нельзя.
Диагностическая артроскопияУльтразвуковое сканирование является абсолютно безопасной для человеческого организма процедурой. Практикующие специалисты назначают ее с определенной частотой при имеющихся патологиях костной и суставной тканей для мониторинга проводимого курса лечения, оценивания динамики состояния плеча в покое и при движении.
УЗИ плечевого сустава проводится:
- при травмах;
- аутоиммунных патологиях;
- выявлении на рентгенографии остеохондропатии (поражения опорно-двигательного аппарата, связанное с нарушением питания тканей);
- системных заболеваниях;
- наличии у пациента жалоб на отечность и уплотнения тканей плеча невыясненного происхождения, болезненные ощущения в суставе, ограничение его движения и изменение формы;
- подготовке к выполнению пункции или хирургического вмешательства.
 Людям, профессиональная деятельность которых предполагает серьезную нагрузку на суставной аппарат (музыканты, спортсмены, стоматологи, грузчики, строители, слесари), следует периодически проходить диагностику плечевого сустава
Людям, профессиональная деятельность которых предполагает серьезную нагрузку на суставной аппарат (музыканты, спортсмены, стоматологи, грузчики, строители, слесари), следует периодически проходить диагностику плечевого сустава Особенности проведения ультразвукового исследования
УЗИ подвижных соединений костей скелета можно сделать без предварительной подготовки. Единственным моментом, требующим обсуждения с лечащим специалистом, является целесообразность отмены мочегонного средства перед диагностикой при планировании забора синовиальной жидкости. Ультрасонография – это абсолютно безвредная и безопасная процедура, которую проводят даже новорожденным младенцам. Затрудняет ее техническое выполнение только ограничение движения костей плечевого сочленения.
Для проведения обследования пациенту нужно снять одежду и обеспечить доступ к суставу, области лопатки, над- и подключичной зон. Ход выполнения процедуры заключается в следующих действиях пациента и врача-сонолога:
- Пациент усаживается на вращающийся стул и кладет согнутые в локтях руки – плечевой сустав осматривается в этом положении, оценивается состояние головки бицепса, полученное в поперечном и продольном срезе плоскости, мышечных волокон, обладающих гиперэхогенными свойствами, синовиальной жидкости, заполняющей суставную полость.
- Пациент отводит руку и поворачивает ее кистью вверх – исследуется подлопаточный мускул.
- Пациент заводит руку за спину – изучаются сухожилия соединительно-тканной пластинки, окружающей кости снаружи (надкостницы) и гиалиновые хрящи.
- Врач смещает ультразвуковой датчик ближе к оси тела, а пациент приводит руку к туловищу – сканируются плече-лопаточный сустав, переднебоковая поверхность сочленения, круглый малый мускул, сухожилия внутренней оболочки сустава (подкостницы), задняя часть суставной губы, место соединения ключицы и акромиона (плечевого отростка лопатки).
Данная схема обследования является стандартной – подобную методику применяют для диагностирования большинства патологических процессов.
 Ультразвуковое сканирование позволяет обнаружить изменения в тканях и синовиальной жидкости плечевого сустава, а также с высокой точностью диагностировать воспалительные процессы и опухолевидные образования
Ультразвуковое сканирование позволяет обнаружить изменения в тканях и синовиальной жидкости плечевого сустава, а также с высокой точностью диагностировать воспалительные процессы и опухолевидные образования Высокий профессионализм квалифицированного специалиста и современное ультразвуковое оборудование позволяет обнаружить даже незначительные патологические изменения суставной ткани. В норме на УЗИ не должны фиксироваться нарушения мышечной, хрящевой, соединительной ткани сустава и его капсулы, ширина плечевого нерва достигает 4,6 мм, его длина – 2,3 мм, допускается наличие небольшого количества внутрисуставной жидкости в латеральной оболочке двуглавой мышцы плеча.
Интерпретацию итоговых данных исследования проводят на основании характерных эхо-признаков. УЗИ позволяет диагностировать такие патологические процессы, как:
- Травматические или дегенеративные повреждения мощного мышечного комплекса, обеспечивающего подвижность плечевого сустава – ротаторной манжеты.
- Переломы плечевой кости.
- Теносовинит (или тендовагинит) – воспаление синовиального влагалища сухожилия сустава.
- Бурсит – воспаление полостного образования, расположенного в суставе.
- Повреждение и смещение плечевого отростка лопатки.
- Разрыв суставной губы – хрящевой ткани, окружающей впадину сустава.
- Накопление выпота (чрезмерной жидкости) в суставной полости.
- Распространенное поражение соединительной ткани – ревматоидный артрит.
- Мышечная атрофия – следствие воспаления фасциальных межмышечных перегородок.
- Синовиальная киста – доброкачественное опухолевидное образование.
- Деформирующий остеоартроз – дегенеративно-дистрофическое поражение хрящевой ткани сустава.
- Эрозивный артрит – дефект костных структур плеча с разрушением их тканей.
 Корректная расшифровка эхографической картины обследования плечевого сочленения позволяет врачу поставить точный диагноз, оценить объем поражения суставных тканей и определить тактику лечебно-профилактических мероприятий
Корректная расшифровка эхографической картины обследования плечевого сочленения позволяет врачу поставить точный диагноз, оценить объем поражения суставных тканей и определить тактику лечебно-профилактических мероприятий Для удобства расшифровки заключения УЗИ лечащим врачом специалист, проводивший ультрасонографию, заполняет протокол исследования, содержащий описание состояния суставных структур и информацию о выявленных признаках патологических изменений. В заключении вышеизложенного хочется еще раз подчеркнуть, что своевременное диагностирование заболеваний плечевого сустава позволит остановить его разрушение консервативными методами лечения и избежать оперативного вмешательства, которое может привести к тяжелым нарушениям функциональной деятельности органа и снижению качества жизни пациента.
УЗИ плечевого сплетения
Данная процедура является обязательной для тех пациентов, которые имеют расстройства нервной системы в области верхней конечности. Очень часто такое патологическое состояние может быть связано с перенесенной ранее травмой плеча, например, вывихом или переломом.
Плечевое сплетение, как анатомическое образование, состоит из нескольких нервных волокон, которые идут от шейного и грудного отделов позвоночника. Всего в нем выделяют три зоны, каждая из которых должна быть внимательно исследована для получения информативного заключения о состоянии плечевого сплетения.
Параметры, определяемые во время УЗИ плечевого сплетения
Ультразвуковое исследование плечевого сплетения выполняется по всем правилами диагностики периферической нервной системы. Во время данной процедуры оцениваются такие параметры:
- Толщина нервных стволов сплетения.
- Контуры нервов.
- Форма поперечного среза.
- Структура нервных волокон.
- Наличие патологических новообразований.
- Отношение нервов к окружающим органам и тканям.
Показания к проведению ультразвуковой диагностики заболеваний и травм плечевого сплетения определяются в зависимости от их локализации. Например, о поражении всех его элементов, могут свидетельствовать такие симптомы, которые и являются показанием для УЗИ:
- Нарушение двигательной активности всей верхней конечности.
- Расстройства чувствительности по всей поверхности руки.
- Симптом Горнера на стороне поражения: сужение зрачка, опущение верхнего века и западение глазного яблока.
Помимо этого, существуют некоторые клинические признаки, которые являются маркерами поражения только отдельных частей плечевого сплетения:
- Нарушение двигательной активности и чувствительности на проксимальной части руки в области плеча и локтя. Это свидетельствует о патологическом процессе в верхней части плечевого сплетения.
- Аналогичные нарушения в области кисти и пальцев – поражение средней части сплетения.
- Двигательные и чувствительные расстройства в зоне первого, второго и третьего пальцев руки с обеих сторон ладони. Этот симптом является признаком поражения нижней трети плечевого сплетения.
Травматические повреждения плеча, а также пальпация патологических образований в подключичной области могут быть дополнительными факторами, которые определяют необходимость проведения ультразвукового исследования плечевого сплетения.
УЗИ плечевого сплетения не требует специальной подготовки. Процедура выполняется в лежачем положении пациента. Если УЗИ проводится на фоне открытого повреждения подключичной области, то с больного снимаются все повязки, защищающие рану, а датчик аппарата обертывается продезинфицированной полиэтиленовой пленкой, которая защищает пациента от инфекции, не искажая результатов исследования.
Анализ параметров, полученных во время ультразвуковой диагностики плечевого сплетения, позволяет выставить предварительный диагноз:
- Новообразования нервных окончаний, их происхождение и распространённость.
- Воспаление элементов нервного сплетения.
- Травматические повреждения отдельных его составляющих.
- Компрессионная нейропатия – сдавление плечевого сплетения окружающими тканями.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе