Водянка что за болезнь
Водянка — что это за болезнь? Причины, симптомы, лечение.
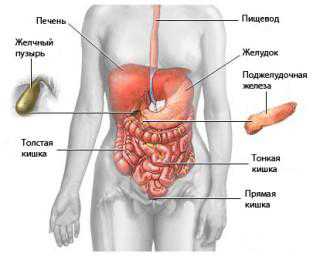
Многие слышали о таком недуге, как водянка. Что это за болезнь и как она проявляется, при этом знают не все. Водяночным отеком или водянкой называют патологическое состояние организма, при котором в подкожной клетчатке, межтканевом пространстве и серозных полостях скапливается избыточная жидкость. В основном, водянка – сигнал организма о неблагополучии в следующих органах и системах: почки, сердце, эндокринные железы, печень и пр.
Локализация отёков в человеческом организме подразумевает две разновидности водянки:
- общую , возникающую вследствие нерационального питания и/или хронического нарушения функций почек и системы кровообращения;
- местную , формирующуюся по причине воспалительных процессов оболочек разных полостей тела.
В результате расстройств сосудодвигательной и периферической нервной системы возникает застой плазмы и лимфы, изменяется их качественный состав. Местные отеки бывают в брюшной, мозговой, грудной, головной, паховой, коленной, глазной, мошоночной и других полостях тела.
Водянка — что это за болезнь? Причины водянки
Отек могут спровоцировать следующие неблагоприятные факторы:
- длительное голодание;
- отравление организма ;
- укусы ядовитых насекомых, например, ос;
- механические нарушения, создающие препятствия к своевременному удалению крови и лимфы из тканей, например, постоянное сдавливание какой-то части тела;
- пороки сердца;
- изменение состава стенок артерий и сосудов, лимфы и крови;
- расстройства ЦНС;
- чрезмерная секреция жидкости, проникающей в определенную полость организма, к примеру, гидроцефалия, формирующаяся вследствие активизации секреции сосудистого сплетения головного мозга.
Симптомы водянки
К основным симптомам заболевания относят следующие проявления:
- боль ноющего характера в месте локализации отека, однако, следует отметить, что хроническая приобретенная водянка болевые ощущения не вызывает;
- повышение температуры всего тела (в отдельных случаях);
- набухание кожных покровов;
- в месте отека дерма сухая, гладкая, лоснящаяся, холодная на ощупь и имеет бледный вид;
- сероватый цвет кожных покровов в области водянки;
- формирование ямки, которая длительно не разравнивается;
- жажда;
- изменение цвета лица (зеленоватый, сероватый оттенок или чрезмерная бледность кожных покровов);
- появление одышки;
- увеличение живота;
- ощущения тяжести;
- ограничение движения (в случаях большого отека);
- водянка яичек у мужчин сопровождается тянущей болью в области мошонки;
- ощущение распирания в области отека;
- слабость.
Лечение водянки
Болезнь в острой форме лечится консервативными методами. Пациенту назначают противовоспалительные и обезболивающие препараты, прописывают ношение суспензория, накладывают холодные, а затем теплые компрессы.
Невозможно полностью избавиться от водянки без лечения основного заболевания. Необходимо комплексное обследование пациента и адекватная терапия болезни, осложнением которой является повышенная отечность. Без этого водянка будет образовываться регулярно, впоследствии переходя в хроническую форму.
При хронической водянке применяют следующие методы: пункционное удаление жидкости, инъекции в область отека гидрокартизона и веществ, вызывающих рубцевание оболочки, хирургическое вмешательство (лапароцентоз) для отсасывания жидкости.
К основным мероприятиям, направленным на снижение в организме избытка жидкости и ее своевременном выведении, относится организация режима питания.
Основные рекомендации по диете при водянке:
- ограничение или полное исключение поваренной соли;
- включение в рацион продуктов, богатых клетчаткой, белками, микроэлементами и витаминами;
- обогащение меню свежими и сушеными ягодами, фруктами, зеленью, овощами;
- обязательное употребление продуктов, имеющих в составе биологически активные составляющие мочегонного действия: дыня , шиповник , гречка, арбуз, свежие огурцы, кабачки, сельдерей, петрушка , укроп, спаржа, земляника , тыква, виноград, черника , смородина, томаты, мята перечная;
- отказ от кофе и чая, замена на травяные настои, например, напитки из мяты , облепихи, плодов шиповника, семян укропа, корней петрушки и т.д.;
- полезно ежедневное употребление биокефира и других кисломолочных напитков в дозировке ½ л в сутки.
Народные методы лечения водянки
Сокотерапия. Свежевыжатые соки из многих растений и плодов обладают мочегонным эффектом. Рекомендуется употреблять соки с мякотью, приготовленные непосредственно перед употреблением, в количестве не менее 0,6 л в сутки. Особенно полезен тыквенный, арбузный и огуречный сок в комбинации с морковным, сливовым, свекольным и томатным.
Лук. Нарезать кольцами 2 очищенные головки репчатого лука , сложить в эмалированную емкость, засыпать сахаром, оставить на 12 часов. Отжатый через марлю сок принимают по утрам натощак в количестве 30 мл.
Редька. Натереть плод черной редьки, отжать из кашицы сок, принимать по 60-70 мл в сутки, предварительно смешав напиток с чайной ложкой пчелиного меда. Постепенно дозу сока увеличивают до 2 стаканов в день.
Брусника. Отвар сушеных листьев брусники обладает мощным мочегонным действием. Десертную ложку сырья заливают 250 мл горячей воды и кипятят на малом огне четверть часа. Профильтрованный напиток выпивают небольшими глотками на протяжении дня.
Корень черной бузины. Чёрная бузина проявляет очищающие, мочегонные и спазмолитические свойства. 20 гр измельченного сухого сырья запаривают в 250 мл кипятка, настаивают 20 минут и фильтруют. Настой принимают по 15 мл трижды в день.
Корень крапивы двудомной. Чай из корневищ растения помогает избавиться от отеков, особенно на начальной стадии. Подвяленные, но не пересушенные корни крапивы промыть, мелко нарезать острым ножом, заварить кипятком из расчета 2 чайные ложки на 0,4 л воды, настоять 15 минут и пить вместо чая по стакану 2 раза в сутки.
Семена моркови. Средство хорошо помогает при гидроцеле (водянка яичка): истолочь 75 гр семян, смешать с 2/3 стакана лесного, липового или высокогорного меда, переложить в стеклянную емкость для хранения. Прием лекарства по 1 десертной ложке трижды в день за полчаса до трапезы.
Лечение водянки народными методами целесообразно согласовать с лечащим врачом, ведь поставить правильный диагноз и назначить адекватное лечение может только специалист. Следует понимать, что без устранения основной причины повышенной отечности невозможно говорить об избавления от проблемы. Будьте здоровы!
Источник: narod-lekar.ru
Водянка
Водянка (водяночный отек) – скопление жидкости в подкожной клетчатке, серозных полостях тела и межтканевом пространстве. В основном она развивается на фоне других расстройств или патологий внутренних органов: сердца, почек, печени, эндокринных желез, вызывая серьезные последствия.
Разновидности водянки
Водянка по месту локализации отеков в организме человека делится на два вида:
1. Общая водянка возникает по причине длительного неправильного питания, хронических нарушений работы почек и кровообращения.
2. Местная водянка образуется из-за воспаления оболочек различных полостей тела человека, являющихся результатом изменения стенок кровеносных сосудов и расстройств сосудодвигательной периферической нервной системы, приводящих к застою крови и лимфы, а также изменению их состава. В зависимости от места расположений полостей и органов, где скапливается жидкость, выделяют следующие формы местной водянки:
• брюшная;• грудная;• мозговая;• головная• коленная;• паховая;• мошоночная;
• глазная и т.д.
Иногда у новорожденных детей встречается врожденная водянка, развивающаяся у них при различных патологиях эмбрионального развития. Ее иммунная форма, обусловленная тяжелой гемолитической болезнью, на сегодняшний день встречается довольно редко, благодаря повсеместному лечению больных анти-Rh0(D)-иммуноглобулином. Неимунная водянка формируется при врожденном сифилисе, вирусных инфекциях, пороках сердца, воспалении плаценты или яйцевых оболочек плода, а также при хромосомных аномалиях (синдром Тернера, трисомии). Однако во многих случаях причину врожденной водянки у детей определить не удается.
Водянка беременных в основном развивается во второй половине беременности из-за нарушения нейро-эндокринной регуляции, вызывающей расстройство водно-солевого обмена и капиллярного кровообращения у беременной женщины. Первоначально задержка жидкости приводит к скрытым, затем видимым отекам ног, брюшной стенки, рук, груди и лица. При этом общее самочувствие беременной остается удовлетворительным, но, поздно начатое лечение может привести к нефропатии.
Водянка желчного пузыря появляется при закупорке желчного протока, возникающей у больного после острого приступа холецистита. В результате желчь под влиянием попадающего в нее экссудата преобразуется в прозрачную жидкость, желчный пузырь увеличивается в размерах, его стенки истончаются. Такая первичная форма водянки никак не беспокоит человека на протяжении длительного времени.
Водянка яичка (гидроцеле), характеризующаяся отеком в области мошонки, бывает врожденной или приобретенной. В 80% случаев гидроцеле у новорожденных мальчиков проходит самостоятельно через 18 месяцев. Вторичная водянка встречается лишь у 1% мужчин после 40 лет и является результатом перенесенной инфекции, травмы или лучевой терапии.
Водянка живота (асцит) возникает при сердечной недостаточности, циррозе печени, алиментарной дистрофии, нефротическом синдроме, болезнях кишечника. Иногда заболевание протекает на фоне туберкулеза брюшины или злокачественных опухолей органов брюшной полости. В большинстве случаев асцит сопровождается увеличением живота и периферическими отеками, но, в отличие от других патологий, жидкость скапливается в нижней части брюшной полости горизонтально, образуя характерный «лягушачий живот».
Водянка глаза (гидрофтальм) или врожденная глаукома у детей связана с аномалией развития дренажной системы глаза. Поскольку детская глазная капсула очень податлива, поэтому легко растягивается и приводит к увеличению размеров глазного яблока и роговой оболочки. При этом наблюдается помутнение роговицы, замедленная реакция зрачка на свет, извитые и покрасневшие сосуды в области склеры. Заболевание в 75% случаев двустороннее, требует срочного хирургического вмешательства.
Водянка ушей (гидропс внутреннего уха) образуется при повышении давления и изменении физико-химических характеристик внутренней среды уха. В основном сопровождается головокружением, расстройством равновесия, периодическим шумом в ушах. При этом у больных не наблюдается существенных изменений со стороны слуха. Последние исследования подтвердили, что гидропс достаточно часто сопутствует таким патологиям, как травмы головы, биомеханические нарушения позвоночника, сосудистые болезни головного мозга.
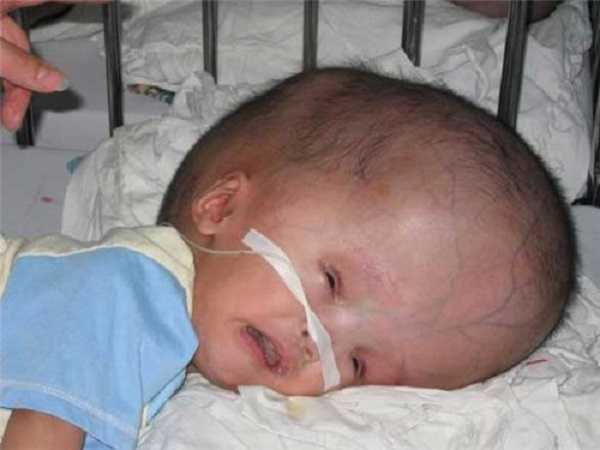
Водянка мозга головы (гидроцефалия) характеризуется накоплением в его желудочках и под оболочкой больших объемов спинномозговой жидкости. Чаще всего причиной болезни являются травмы головы, перенесенные инфекции, опухоли, заболевания почек, аномалии спинного или головного мозга. По времени возникновения болезни выделяют приобретенную и врожденную гидроцефалию. При врожденной форме у ребенка нарушается водный, углеводный и жировой обмены, он начинает отставать в физическом и психическом развитии. Также у него наблюдаются характерные признаки водянки мозга – увеличенная в размерах голова шарообразной формы, большой лоб, полуприкрытые глаза, глубоко расположенные орбиты. Гидроцефалия сопровождается неврологическими нарушениями, включающими параличи, расстройство координации движений и нарушение походки. Кроме этого, у больного наблюдается снижение остроты зрения вплоть до полнейшей слепоты.
Водянка суставов возникает из-за скопления синовиальной жидкости в полости сустава или околосуставных сумок. В основном заболевание проявляется на руках или ногах, захватывая один или два симметричных сустава, но может поразить сустав на пальце, или на ступне. При этом он увеличивается в объеме за счет скопления жидкости, вызывая у больного дискомфортные ощущения и ограничивая его свободу движений. Общее состояние заболевшего остается удовлетворительным, у него отсутствует слабость, лихорадка и другие признаки воспалительного заболевания.
Иногда водянку путают с другими болезнями, поскольку отек выглядит, как воспалительный выпот, образующийся из-за накопления жидкости в определенных железах, или, как герпес на губе. Самое интересное, что водяночный отек может возникнуть также у собак и у кошек, как симптом печеночно-глистного заболевания, туберкулеза, расстройства работы почек или сердца.
Осложнения водянки
В большинстве случаев, если больной своевременно обратился к врачу, лечение водянки дает благоприятный исход. Однако при больших размерах водяночной опухоли и длительном сдавливании органа развивается его дисфункция, он перестает выполнять свою работу. Увеличивающаяся опухоль приводит к смещению и нарушению близлежащих к ней внутренних органов, ухудшению общего состояния больного.
Причины водянки
Главные причины образования водянки следующие:
1. Механические нарушения, препятствующие удалению лимфы и крови из тканей. В результате развивается так называемая «застойная» или «пассивная» водянка, наступающая при постоянном сдавливании каких-либо частей тела, приобретенных или существующих пороках сердца.
2. Изменение состава лимфы и крови, стенок кровеносных сосудов. Активная кахектическая или гидремическая водянка обусловлена просачиванием через стенки капилляров жидких частей крови и лимфы, чаще всего встречается при болезни почек, цинге, скрытом голодании или малярии.
3. Расстройства нервной системы. К нейропатической водянке относят отеки, образующиеся из-за поражений спинного или головного мозга, невралгических болей, повреждений нервных стволов, аллергических реакций на какие-либо лекарственные препараты или пищевые вещества. Как полагают, причина нейропатических отеков лежит в расстройстве сократительной способности сосудов, в частности, в спазматическом сокращении вен.
Иногда водянка развивается из-за чрезмерной секреции жидкости, попадающей в полость тела. Например, гидроцефалия образуется из-за усиленной секреции сосудистого сплетения мозга головы.
Симптомы и признаки водянки
В основном водянка возникает на фоне других более серьезных заболеваний в результате нарушения обмена жидкости между сосудистыми капиллярами и окружающих их тканями. Жидкость, непрерывно просачиваясь через стенки кровеносных сосудов в ткань, начинает плохо всасываться обратно или совсем не поступает в капилляр, в результате образуется отек, и соответствующая часть тела увеличивается в объемах.
При этом появляется ноющая боль в месте опухоли, но не всегда, поскольку хроническая приобретенная водянка не вызывает болевых ощущений. В некоторых случаях может увеличиться температура тела. Отечность при водянке имеет свои особенности, поскольку накапливающаяся жидкость вызывает сдавливание кровеносных сосудов и набухание кожи. Поэтому отек имеет сероватый цвет в сравнении с окружающими его кожными покровами, холодный на ощупь. При надавливании на него образуется ямка, которая долго не исчезает – самый характерный признак водянки.
Комплексная диагностика водянки
Для диагностирования заболевания проводят комплексное обследование больного, включающее:
1. Врачебный осмотр больного с пальпацией места опухоли.2. Проведение анализа мочи и крови на уточнение числа лейкоцитов.3. Рентгенологическое исследование отекшей полости, органа или сустава, при котором обнаруживается однородная тень жидкости с неровной верхней границей.
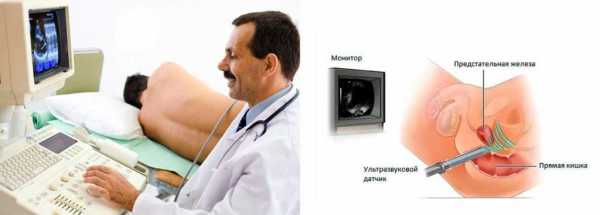
4. Осуществление ультразвукового исследования водянки для определения наличия жидкости в отеке и ее объема. При подозрении водянки яичка проводится диафаноскопия мошонки на предмет содержания в опухоли серозной жидкости.
В целях уточнения диагноза берется пункция жидкости из места отека для определения количества лейкоцитов, нейтрофилов, концентрации белка и альбумина в крови, уровня глюкозы, опухолевых клеток и ферментов.
Лечение водянки
Острая водянка успешно поддается лечению консервативными методами – прием обезболивающих и противовоспалительных средств, ношение суспензория, наложение первоначально холодных, затем тепловых компрессов.
Хроническая водянка несколькими методами:
• пункционные – удаление жидкости с помощью специальной иглы и шприца. Пункция дает лишь временный положительный эффект. Спустя некоторое время жидкость повторно скапливается в полости. Поэтому пункционный метод используют только в том случае, если необходимо оказать больному быструю помощь или проводилось хирургическое лечение, но отек продолжает увеличиваться. Пункция противопоказана при острых воспалениях из-за высокой вероятности инфицирования водяночной опухоли и развития гнойного процесса.
• инъекционные – удаление жидкости с введением в опухоль гидрокартизона и веществ, вызывающих рубцевание оболочки, таких как, спирт, карболовая кислота, формалин.
• хирургическое вмешательство – операция (лапароцентоз) проводится под местным или общим наркозом. В области опухоли делают несколько небольших проколов, через которые отсасывается жидкость, ранки ушиваются. При этом вставляется небольшой дренаж для отсасывания образующейся жидкости.
Эффективное лечение водяночных отеков без терапии основного заболевания, симптомом которого они являются, невозможно. Водянка будет образовываться вновь, переходя в хроническую форму, и вызывая ухудшение общего состояния больного.
Народные методы лечения водянки
Лечение водянки народными методами основано на приеме свежеприготовленных фруктовых соков, обладающих мочегонным эффектом. Их следует пить вместе с мякотью, содержащей большое количество активных веществ, в количестве не менее 600 мл в день.
Еще одно превосходное народное средство – огуречный сок, его мочегонное действие усиливается в сочетании с другими соками: морковным, яблочным, свекольным. Не менее популярен сок сельдерея, содержащий витамины: С, РР и группы В. Пьют его за 30 минут до еды по 100 мл в сутки.
Сок хрена рекомендуют употреблять в виде кашицы, поскольку в нем содержатся эфирные масла. Особенно сильный мочегонный эффект дает средство, получаемое путем смешивания 150 г кашицы хрена и сока 2-3 лимонов. Его необходимо принимать по чайной ложке 2 раза в день на пустой желудок.
Источник: fitfan.ru
Водянка: симптомы и лечение
Водянка — основные симптомы:
- Повышенная температура
- Одышка
- Сухость кожи
- Сильная жажда
- Бледность
- Боль в пораженной области
- Блеск кожи
- Набухание кожных покровов
- Холодная кожа
Многие люди слышали о таком недуге, как водянка. Но мало кому известно о том, что собой представляет эта болезнь и как она проявляется. Также стоит знать ответ на наиболее волнующий вопрос – как избавиться от водянки? Эту информацию необходимо знать, так как патологический процесс может возникнуть абсолютно у любого человека. Водянка может развиться даже у новорождённого ребёнка.
Водянка или водяночный отёк – это патологический процесс, при котором в подкожной клетчатке и пространстве между тканями накапливается транссудат (избыточная жидкость). Чаще всего эта патология развивается в организме на фоне заболеваний следующих органов:
Причины возникновения
Водянка – это своеобразный симптом, который указывает на внутреннее неблагополучие в организме. В зависимости от того, в каком месте появился отёк, врач сможет определить, в работе какого внутреннего органа произошёл сбой.
Основные причины образования водянки у взрослых и детей:
- расстройства центральной нервной системы. В медицине такое состояние имеет свой термин – нейропатическая водянка. Отеки образуются из-за поражения головного и спинного мозга, невралгических болей и повреждений нервных стволов;
- различные механические нарушения, которые не дают лимфе и крови выходить из тканей;
- чрезмерная секреция жидкости, которая попадает в полости тела;
- изменения в составе крови и лимфы;
- пороки сердца;
- цирроз печени;
- травмы наружных половых органов (частая причина возникновения водянки у мальчиков и мужчин).
По месту локализации отёков в организме человека различают водянку двух видов:
- Общая. Патологический процесс развивается на фоне длительного голодания, неправильного питания, хронических нарушений в работе почек, печени и органов кровообращения.
- Местная водянка. Такой тип образуется из-за воспаления определённых полостей тела человека. Болезнь является результатом различных расстройств периферической нервной системы, а также изменений в стенках кровеносных сосудов.
Виды местной водянки в зависимости от её локализации:
- паховая;
- брюшная;
- грудная;
- мозговая;
- коленная;
- головная;
- глазная и т. д.
Симптоматика
Симптомы для всех видов водянки практически одинаковые. Взрослые более легко переносят это заболевание. У детей же необходимо провести правильное и своевременное лечение, чтобы в будущем не возникло никаких осложнений. Необходимо знать первые признаки водянки, чтобы своевременно доставить ребёнка или взрослого в лечебное учреждение.
- кожные покровы набухают;
- в месте локализации отёка больной ощущает боль, носящую ноющий характер;
- кожа над отёком лоснящаяся, сухая и гладкая;
- если в месте локализации отёка надавить пальцем, то ямка долго не будет разравниваться;
- сильная жажда;
- ощущение тяжести;
- одышка;
- у мужчин водянка яичек будет сопровождаться сильной тянущей болью. Пациент отмечает, что мошонка набухла;
- у ребёнка при водянке семенного канатика или яичка может повышаться температура тела до высоких цифр.
Асцит
Болезнь развивается из-за скопления транссудата в брюшной полости. Первые симптомы развития асцита у пациента:
Асцит чаще всего развивается при циррозе печени, заболеваниях кишечника, сердечной недостаточности. Лечить данную форму необходимо только в условиях стационара.
Цирроз печени – одна из основных причин развития асцита (в 80% случаев). Первые симптомы асцита возникают на последней стадии заболевания – декомпенсации. При циррозе печени резервы органа практически полностью истощаются. Кровообращение нарушается в самой печени и в брюшной полости. На фоне таких изменений в животе скапливается большое количество жидкости. Цирроз печени – заболевание неизлечимое, поэтому асцит будет периодически появляться.
Водяночный отёк жёлчного пузыря
Водянка жёлчного пузыря развивается из-за перекрытия жёлчного протока. Чаще всего это происходит у пациентов после острого приступа холецистита или же при циррозе печени. Экссудат попадает в жёлчь и преобразует её в прозрачную жидкость. Сам жёлчный пузырь постепенно будет увеличиваться в размерах, а его стенки начнут истончаться. Водянка жёлчного пузыря – очень сложная болезнь, которую необходимо вовремя диагностировать, чтобы не возникло необратимых осложнений.
Водяночный отёк у беременных
Водянка беременных чаще всего развивается во второй половине беременности. Это обусловлено тем, что в организме женщины накапливается много натрия, который задерживает в тканях воду. О наличии патологии следует говорить в том случае, если вес беременной женщины увеличился на более чем 20 кг и у неё сильно отекает лицо, руки, ноги и поясница. Данные симптомы указывают, что это уже водянка беременных, которую необходимо лечить. Причинами её развития могут стать заболевания почек, эндокринные нарушения, заболевания печени, а также гипертония. Лечение водянки необходимо начинать с лечения заболевания, которое спровоцировало её развитие.
На будущего ребёнка водяночный отёк не оказывает негативного влияния. Но провести лечение будет необходимо, так как водянка может перетечь в тяжёлую форму гестоза. Беременной будет показано уменьшить количество принятия жидкости. Часто врачи назначают пропить курс витаминов. Как правило, водянка беременных при таком лечении проходит. Первые симптомы выздоровления – увеличение диуреза и улучшение аппетита.
Врождённый водяночный отёк
Эта болезнь встречается у новорождённых детей. Причина – патологии эмбрионального развития. Иммунная форма водянки у новорождённого встречается более редко. Неиммунная форма развивается при различных вирусных инфекциях, врождённом сифилисе, воспалении плаценты, пороках сердца, хромосомных аномалиях. Но во многих случаях причины развития водянки у новорождённых детей специалистам не удаётся определить. Это состояние требует немедленного лечения, так как могут возникнуть необратимые изменения в организме, опасные для здоровья и жизни ребёнка. Симптомы заболевания проявляются сразу после рождения.
Водяночный отёк яичка
В медицине это заболевание носит название «гидроцеле». У мальчиков водяночный отёк может быть врождённым и приобретённым. У новорождённого ребёнка водянка диагностируется только в 5–10% случаев. Причина патологии – нарушения внутриутробного развития. Формирование яичек у мальчиков происходит в брюшной полости. Затем они проходят длинный путь и помещаются в мошонку. Этот процесс происходит постепенно. По мере опущения в мошонку, яички тянут за собой брюшную оболочку. Как результат, формируется тканевая воронка. До родов она обычно зарастает, но у некоторых детей этого не происходит. Через такой своеобразный «путь» жидкость попадает в ткани мошонки и развивается отёк. В таком случае патологию необходимо лечить.
В первые месяцы жизни у мальчиков симптомы гидроцеле не проявляются, так как ребёнок чаще всего просто лежит и жидкости в мошонку попадает мало. Водяночный отёк яичка обнаруживается в год или в полтора, когда ребёнок начинает ходить. Лечение водянки только хирургическое. Такое вмешательство необходимо, чтобы исключить риск развития осложнений.
Водяночный отёк семенного канатика
Водяночный отёк семенного канатика имеет название «фуникулоцеле». Клиническая картина заболевания такая же, как и при водянке яичка, только жидкость скапливается вдоль семенного канатика.
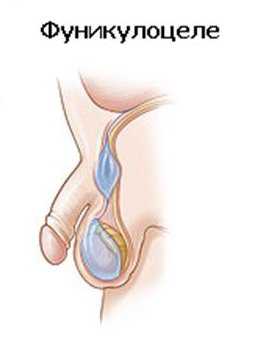
Семенной канатик – это парное анатомическое образование, которое располагается между внутренним паховым кольцом и яичком. Водяночный отёк этого органа возникает в большинстве случаев из-за травм. При острой форме заболевания у ребёнка появляется высокая температура и сильные боли в области мошонки. Кожа краснеет и становится отёчной. Если провести пальпацию, то можно ощутить эластичное тело овальной формы, которое не связано с яичком. Лечение водянки при наличии данных симптомов необходимо проводить незамедлительно.
У взрослых мужчин и у детей причины возникновения водяночного отёка семенного канатика значительно отличаются. Водянка у новорождённых и детей до трёх лет связана с анатомическими особенностями организма. Основная причина попадания жидкости в мошонку – наличие сообщающегося канала. Часто на первом году жизни у мальчиков водянка семенного канатика проходит самостоятельно. Хирургическое лечение водянки по показаниям необходимо проводить только у ребёнка старше трёх лет.
У мужчин водяночный отёк семенного канатика развивается из-за:
- травм наружных половых органов (в том числе, и семенного канатика);
- опухолей яичка и семенного канатика;
- воспаления органов мошонки;
- операции по причине варикоцеле (расширения вен семенного канатика).
Осложнения водянки яичка
Лечить водянку яичка у мальчиков до года нет острой необходимости. Болезнь, как правило, проходит сама. Но заболевание у детей старше трёх лет и у взрослых может спровоцировать развитие тяжёлых осложнений:
- рак семенного канатика;
- воспаление яичка и его придатков;
- скопление крови в мошонке из-за разрыва кровеносных сосудов;
- бесплодие;
- рак яичка.
Рекомендации специалиста
Только на первый взгляд может показаться, что водянка простое заболевание, не требующее срочного принятия мер. На самом деле это не так. При обнаружении у себя или у своего ребёнка одного из перечисленных симптомов, необходимо сразу же посетить лечебное учреждение с целью проведения дифференциальной диагностики и дополнительных исследований. Квалифицированные специалисты сделают все необходимое, чтобы удалить водянку и улучшить общее состояние пациента.
Если Вы считаете, что у вас Водянка и характерные для этого заболевания симптомы, то вам может помочь врач терапевт.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Нефротический синдром – расстройство функционирования работы почек, характеризующиеся сильной потерей белка, который выводится из организма вместе с мочой, снижением альбумина в крови и нарушенным обменом белков и жиров. Сопровождается заболевание отёками с локализацией по всему телу и повышенной способностью крови к свёртыванию. Диагностика производится на основе данных об изменениях в анализах крови и мочи. Лечение комплексное и состоит из диеты и медикаментозной терапии.
Лимфолейкоз является злокачественным поражением, возникающим в лимфатической ткани. Характеризуется оно накоплением опухолевых лимфоцитов в лимфоузлах, в периферической крови и в костном мозге. Острая форма лимфолейкоза совсем недавно относилась к «детским» заболеваниям ввиду подверженности ему преимущественно пациентов в возрасте двух-четырех лет. Сегодня же лимфолейкоз, симптомы которого характеризуются собственной спецификой, наблюдается чаще среди взрослых.
Перелом ребра является наиболее распространенным видом травмы грудной клетки, составляя порядка 16% из общего числа фиксируемых переломов. Перелом ребра, симптомы которого мы рассмотрим ниже, заключается не только в его повреждении, но и в повреждении внутренних органов, сосредоточенных в области грудной клетки. Примечательно, что в некоторых случаях такой перелом может стать причиной летального исхода, потому относиться к такой травме необходимо со всей серьезностью.
Дизентерия, также определяемая как шигеллез, является заболеванием из группы кишечных острых инфекций, сама эта группа подразумевает под собой заболевания, передающиеся фекально-оральным путем. Дизентерия, симптомы которой проявляются в виде диареи и общей интоксикации, имеет склонность к собственной широкой распространенности, что подразумевает под собой возможность эпидемии или пандемии при ее обнаружении.
Сальмонеллез является острым инфекционным заболеванием, провоцируемым воздействием бактерий Salmonella, что, собственно, и определяет его название. Сальмонеллез, симптомы которого у носителей данной инфекции отсутствуют, несмотря на активное ее размножение, в основном передается посредством продуктов питания, подвергшихся заражению сальмонеллами, а также через загрязненную воду. Основные проявления заболевания в активной форме заключаются в проявлениях интоксикации и обезвоживании.
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Источник: simptomer.ru
Водянка
Водянка (водяночный отек) – это патологический процесс, в основе которого лежит скопление транссудата в межтканевом пространстве или подкожной клетчатке. Водянка не является самостоятельным заболеванием, она представляет собой один из симптомов, свойственных патологиям почек, сердца, печени, эндокринных желез.
Причины
Наиболее часто встречающимися причинами водянки у детей и взрослых являются:
- нарушения функций центральной нервной системы (нейропатическая водянка);
- венозная недостаточность;
- нарушение оттока лимфы;
- нарушения физико-химического состава крови и/или лимфы;
- цирроз печени;
- врожденные и приобретенные пороки сердца;
- травмы паховой области (одна из основных причин возникновения локальной формы водянки у мужчин и мальчиков).
В основе патологического механизма лежит нарушение баланса между притоком и оттоком межтканевой жидкости. В норме через стенку кровеносных капилляров происходит постоянное пропотевание жидкой части крови в межтканевое пространство. Это явление называется транссудацией. В тех случая, когда обратный отток жидкости из тканей в кровеносную систему становится меньше, чем ее выход из капилляров, развивается отек тканей, т. е. водянка.
В зависимости от локализации отека:
- водянка живота (брюшная водянка, асцит);
- водянка беременных;
- водянка плода (иммунная и неиммунная форма);
- водянка глаза (гидрофтальм);
- водянка грудная (гидроторакс);
- водянка головного мозга (гидроцефалия);
- водянка сердца (водянка перикарда, гидроперикард);
- водянка яичка (водянка оболочек яичка, гидроцеле);
- водянка суставов (гидрартроз);
- водянка семенного канатика (фуникоцеле, врожденная киста семенного канатика);
- водянка желчного пузыря;
- водянка маточных труб (гидросальпинкс);
- водянка яичника (серозная кистома яичника);
- водянка почки (гидронефроз);
- водянка слезного мешка.
Признаки водянки
Клинические проявления водянки определяются видом патологии.
Водянка яичка
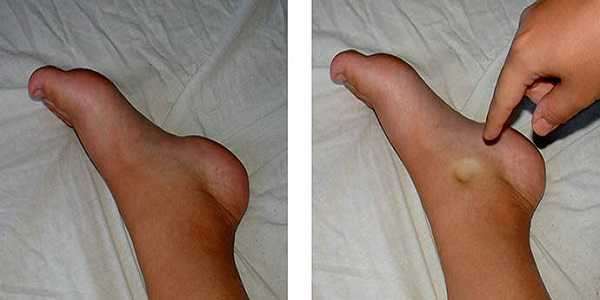
Водянка яичка (водянка оболочек яичка, гидроцеле) – это скопление транссудата в пространстве между висцеральным и париетальным листками собственной оболочки яичка. Объем жидкости обычно колеблется в пределах от 20 до 200 мл. В редких случаях он может достигать нескольких литров. Основным симптомом водянки яичка является увеличение соответствующей половины мошонки.
Водянка желчного пузыря
Водянка желчного пузыря – это патологическое состояние, которое развивается на фоне ряда заболеваний гепатобилиарной системы и характеризующееся скоплением в полости желчного пузыря жидкости невоспалительного характера. Данной патологии нередко предшествуют приступы печеночной колики. При незначительном увеличении размеров водяночный желчный пузырь может никак не проявлять себя клинически. Дальнейшее скопление жидкости в нем становится причиной появления боли в области печени. Боль носит тупой ноющий характер, может иррадиировать в спину, плечо, правую лопатку.
Желчный пузырь при водянке пальпируется как безболезненное плотноэластичное образование округлой формы, расположенное под нижним краем печени.
Водянка беременных
Водянка беременных – это одно из проявлений ОПГ-гестоза (позднего токсикоза беременных), развивающегося на фоне нарушений водно-электролитного обмена. Данная патология начинает развиваться со второй половины гестации. В начальной стадии отеки носят скрытый характер и визуально незаметны. Их можно выявить при регулярном взвешивании беременной женщины на основании чрезмерно быстрого увеличения массы тела (свыше 300 г за 7 дней). Если необходимое лечение водянки беременных на данном этапе отсутствует, отеки распространяются по всему телу.
Другие симптомы водянки беременных:
- повышенная жажда;
- снижение диуреза;
- глянцевость кожных покровов;
- тахикардия;
- тахипноэ;
- общая слабость.
Водянка плода
Водянка плода – это патологическое состояние, которое возникает в период внутриутробного развития и проявляется развитием генерализованного отека мягких тканей плода, а также накоплением транссудата в полости перикарда, брюшной и грудной полостях.
В зависимости от причины водянка плода подразделяется на два вида:
- иммунная – вариант течения гемолитической болезни новорожденного (отечная форма);
- неиммунная форма – развивается на фоне разных патологических состояний: патологии беременности, разнообразные дисплазии, TORCH-инфекции, хромосомные и геномные мутации, врожденные пороки сердца. Эта форма водянки плода практически всегда приводит к летальному исходу в первые дни жизни новорожденного.
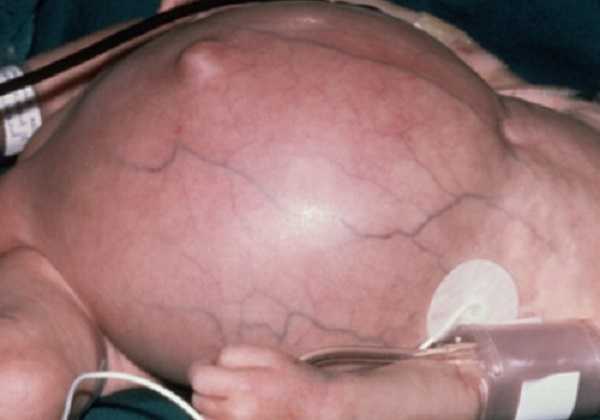
При водянке плода состояние новорожденного обычно оценивается как очень тяжелое. Из-за значительного увеличения мозговой части черепа, что связано с гидроцефалией, голова становится непропорционально большой. Из-за выраженной слабости скелетной мускулатуры ребенок принимает позу лягушки. У девочек при водянке плода отмечается недоразвитость больших половых губ, а у мальчиков – крипторхизм. Во многих случаях водянка плода сопровождается выраженным увеличением печени и селезенки (гепатоспленомегалия).
Диагностика
Диагностика водянки сама по себе сложности не вызывает и основывается на характерных клинических признаках. Значительно труднее бывает установить причину, приведшую к отеку.
При подозрении на водянку беременных контролируют набор веса женщиной. В норме за неделю прирост веса не должен превышать 300 г. Помимо этого следят за суточным диурезом. Уменьшение суточного количества мочи при увеличении ночного диуреза является характерным признаком водянки беременных.
Наиболее информативными при водянке желчного пузыря являются инструментальные методы диагностики:
- обзорная рентгенография брюшной полости (округлая тень от увеличенного желчного пузыря);
- ретроградная холангиопанкреатография или холецистография (контрастное вещество не поступает в полость желчного пузыря, а скапливается в печеночном и желчном протоках);
- УЗИ печени и желчного пузыря;
- магниторезонансная томография органов брюшной полости;
- компьютерная томография желчевыводящих путей;
- диагностическая лапароскопия.
Диагностика водянки яичка осуществляется на данных ультразвукового исследования мошонки и диафаноскопии.
Водянка не является самостоятельным заболеванием, она представляет собой один из симптомов, свойственных патологиям почек, сердца, печени, эндокринных желез.
При водянке плода основная роль в диагностике отводится УЗИ. Данный метод позволяет выявить патологию на этапе антенатального периода на основании следующих признаков:
- поза Будды;
- отек подкожной клетчатки;
- гепатоспленомегалия;
- наличие свободной жидкости в полостях тела плода;
- многоводие;
- отек плаценты.
Сложно бывает выявить причины, приведшие к развитию водянки плода. В этом случае проводят тщательное лабораторное и инструментальное обследование новорожденного:
- серодиагностика (ПЦР, ИФА) с целью выявления возможной инфекции;
- определение крови и Rh у ребенка и матери при подозрении на отечную форму гемолитической болезни новорожденных;
- общий и биохимический анализ крови с целью оценки функции внутренних органов, обмена веществ.
После рождения ребенка с водянкой УЗИ проводят с целью выявления асцита, гидроторакса, гидроперикарда, а также оценки проводимого лечения. При необходимости применяются и другие методы диагностики, например, магниторезонансная или компьютерная томография, ЭКГ, ЭхоКГ.
Лечение водянки
Выбор метода лечения водянки зависит от ее вида, а также вызывавших ее причин, и в первую очередь заключается в терапии основного заболевания.
При водянке беременных женщинам рекомендуют соблюдать водный режим и придерживаться рационального сбалансированного питания. В рационе обязательно должны присутствовать продукты, богатые белком (рыба, творог, нежирное мясо), свежие овощи и фрукты. Значительно ограничивают употребление поваренной соли. При необходимости назначается медикаментозная терапия (спазмолитики, седативные и антигистаминные средства). Назначение мочегонных средств при водянке беременных нежелательно, так как их прием способен еще больше усилить уже имеющиеся нарушения водно-электролитного баланса. При значительных отеках возникают показания к госпитализации женщины в отделение патологии беременных.
При водянке желчного пузыря основной метод лечения – его хирургическое удаление (холецистэктомия).
Эффективных методов терапии неиммунной формы водянки плода на сегодняшний день не существует. Сразу после рождения ребенок нуждается в проведении интенсивной терапии (переливание эритроцитарной массы, интубация трахеи и перевод на искусственную вентиляцию легких, лапароцентез, перикардиальная или торакальная пункция). По показаниям проводится противосудорожная, метаболическая, иммунокорригирующая, антибактериальная или антигеморрагическая терапия.
Лечение иммунной формы водянки плода начинают еще до рождения. Под контролем УЗИ врач через переднюю брюшную стенку беременной пунктирует пуповинную вену плода и устанавливает в нее катетер. Через него производят переливание до 50 мл резус-отрицательной крови той же групповой принадлежности, что и кровь плода. В тех случаях, когда группу крови плода установить не удается, производят переливание резус-отрицательной крови I (0) группы.
При водянке плода состояние новорожденного обычно оценивается как очень тяжелое. Из-за значительного увеличения мозговой части черепа, что связано с гидроцефалией, голова становится непропорционально большой.
Лечение водянки яичка начинают с консервативных методов (ношение суспензория, покой, введение склерозирующих средств в полость гидроцеле). При неэффективности терапии показано хирургическое вмешательство. Существуют разные методики операций при водянке яичка (по Россу, Бергману и Винкельману).
Профилактика
Профилактика водянки направлена на предупреждение заболеваний, патологий и травм, сопровождающихся развитием водяночного отека. Так, например, профилактика водянки желчного пузыря строится на своевременной диагностике и активной терапии заболеваний гепатобилиарной системы.
Специфические меры профилактики разработаны только для иммунной формы водянки плода. Они заключаются в применении антирезусного иммуноглобулина, разрушающего резус-положительные эритроциты плода, которые могла проникнуть в кровь матери. В результате этого предотвращается изоиммунизация женщины, и тем самым снижается вероятность развития гемолитической болезни новорожденного.
Введение антирезусного иммуноглобулина следует проводить всем женщинам с резус-отрицательной кровью в течение 72 часов после:
- искусственного или самопроизвольного аборта;
- родов;
- оперативного вмешательства по поводу внематочной беременности;
- трансфузии резус-положительной тромбоцитарной или эритроцитарной массы.
Также инъекции антирезусного иммуноглобулина показаны беременным, относящимся к группе риска по гемолитической болезни новорожденного.
Видео с YouTube по теме статьи:
Источник: www.neboleem.net
Водянка — что это за болезнь? Причины и лечение водянки
Водянка, что это за болезнь? Это чрезмерная жидкость, которая не выходит самостоятельно из организма. В результате образуется отечность. Скапливается жидкость в тканях организма, между органами либо в подкожно-жировой клетчатке.
Причины возникновения болезни
Накопление происходит из-за нарушения притока и оттока жидкости. Обмен ее проходит через капилляры сосудов, находящихся в тканях с циркулирующей по ним кровью. Выход жидкости называется «транссудация», и процесс этот не прерывается. Отеки же образуются из-за того, что из капилляров ее выходит больше, чем всасывается обратно.
Водянка - что это за болезнь? Симптомы
Возникает болезнь из-за нарушения работы лимфы. Именно это и становится причиной скопления жидкости, которая насыщена белком. При изменении оттока лимфы появляются отеки. Это сопровождается гипоплазией лимфоузлов, злокачественными перерождениями, отеками и асцитом.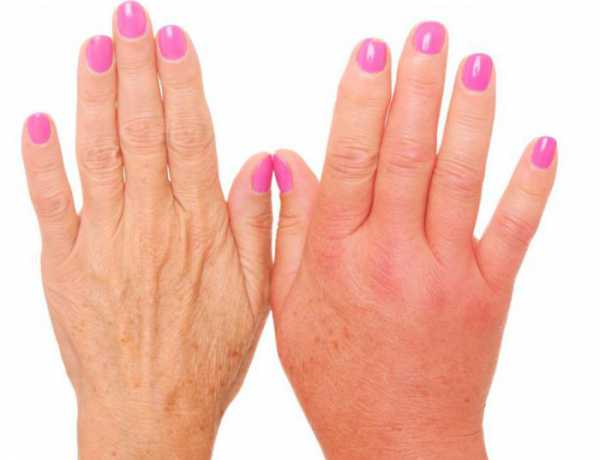
Из-за того что жидкость плохо выходит из организма, кожа начинает разбухать, появляется отек. Около него кожный покров напоминает тесто. Если нажать на отек, то образуется небольшая ямка и след остается еще некоторое время.
Появляется бледность в местах разбухшей кожи и понижение температуры. Это происходит из-за нарушения внутреннего кровоснабжения. Сосуды оказываются сдавлены, в результате возникает плохая циркуляция. Жидкость при водянке прозрачная, с большим содержанием белка.
Виды болезни
Различаются две ее формы. Болезнь водянка (фото признаков можно посмотреть в этой статье) бывает местной или общей. В первом случае отечность возникает из-за нарушения циркуляции жидкости на конкретных участках ткани или органов. Причина ее появления – сдавливание сосудов. При закупорке вены начинается асцит (водянка брюшной полости). При нарушении кровообращения в области бедер появляется отечность ног.
Водянка - что это за болезнь? Общая ее форма образуется из-за нарушения водного баланса полностью во всем организме. Главная причина возникновения - увеличение давления в сосудах. И наоборот – уменьшение его в плазме и в тканях. При этом отмечается высокая проницаемость капилляров. Перейдем к вопросу о том, как лечится водянка.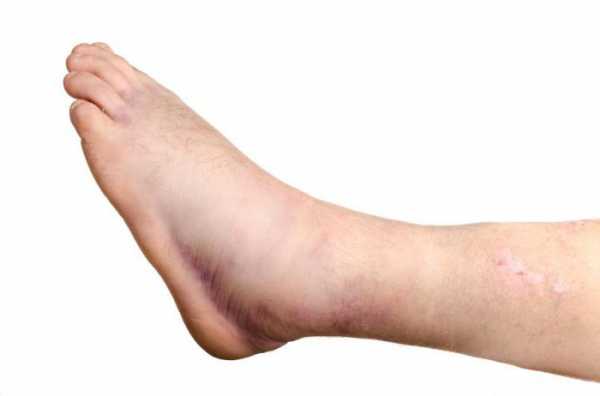
Болезнь: лечение различными методами
Независимо от причины, по которой возникла водянка, рекомендуется питаться вегетарианской пищей, так как в ней мало белка. Полезно есть сырую капусту, огурцы, баклажаны, кресс-салат, петрушку, мед, лимоны, тыкву. Вместо чая лучше всего готовить отвар из корочек арбуза.
Водянка, что это за болезнь? Причиной является скапливающаяся в организме жидкость, которая не выходит полностью или частично. Поэтому необходимо использовать средства, которые помогут оттоку лишней влаги. Терапия начинается с лечения органа, в котором возникла отечность. Больному необходимо как можно меньше употреблять жидкости и соли. Обязательно пить мочегонные препараты и травы, чтобы стимулировать выход жидкости из организма.
Если водянка протекает в острой форме, то назначаются обезболивающие препараты и антибактериальные лекарства. Необходимо носить суспензорий. В начале лечения используются холодные компрессы, после обезболивания отеков – тепловые процедуры.
При хронической форме водянки делаются пункции, благодаря чему удаляется жидкость из отеков. Инъекциями вводят необходимые лекарственные препараты, формалин, спирт, гидрокортизон и карболку. Но такой метод широкого использования не получил, так как возможны опасные рецидивы болезни. Так же, как и хирургическое вмешательство, которое тоже может стать причиной осложнений.
Лечение болезни народными методами
Для лечения можно использовать сок черной редьки с медом, постепенно увеличивая дозу приема. Начинать необходимо с трети стакана.
Еще один метод: обычный лук в сыром виде нарезается ломтиками и засыпается сахаром. Утром его отжимают и пьют получившийся сок по 2 ст. ложки. Можно использовать тыкву. Для этого пьют ее сок по полстакана в день.
Также можно делать отвар из черной бузины. Для настоя берется ее кора и корень. Или использовать виноград, который съедается утром натощак по 10 ягод. После этого как можно дольше нельзя ничего есть.
Можно также воспользоваться настоями и соками из следующих растений:
- хрен обыкновенный;
- болотная клюква;
- петрушка (и ее отвар в молоке);
- тмин;
- конопляная мякина;
- корень крапивы;
- цветы василька;
- стебли и плоды можжевельника;
- морошка;
- горец перечный;
- желтушник левкойный;
- хвощ;
- полынь;
- листья агавы;
- почки и листья белой березы;
- кизильник черноплодный;
- боярышника;
- репа;
- льняные семена;
- брусника;
- вереск;
- жимолость;
- множество лекарственных сборов, продающихся в аптеках.
Водянка головного мозга
Иначе – гидроцефалия. Представляет собой достаточно опасную болезнь. Водянка головного мозга – это следствие переизбытка жидкости в пространстве между мозговыми оболочками. Причиной ее возникновения могут быть различные травмы, поражения головного мозга или перенесенные ранее болезни.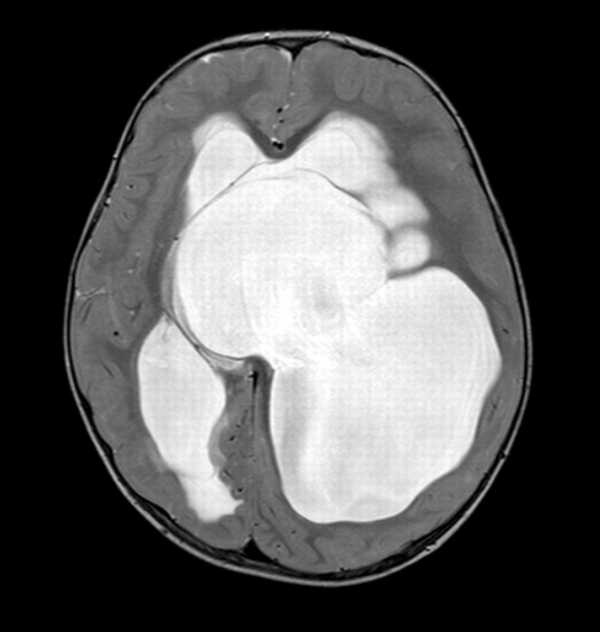
Чаще всего возникает после менингита и черепно-мозговых повреждений. А также при заболеваниях почек, патологии сосудов, образовании тромбов, опухолях, повышении артериального давления, грыже и недоразвитии головного мозга.
Такая водянка ярко выражена: увеличивается голова, кожа на ней очень тонкая с прожилками вен. Роднички набухают и начинают выпирать, кости черепа становятся более тонкими. Симптомы: паралич, нарушение координации движений, нарушение мышечного тонуса и рефлексов, снижение зрения, изменение статичности и походки.
Водянка живота
Иными словами – асцит. В этом случае жидкость скапливается в брюшной полости. Причиной может быть гипертензия, отечный синдром, почечная патология, дистрофия, нарушение работы лимфы. Иногда болезнь (водянка живота) развивается при уже имеющихся каких-либо опухолях или туберкулезе. Все перечисленные факторы могут быть и комбинированными. Во время болезни живот приобретает форму шара, выпячивается и надувается.
Водянка яичка
Возникает эта болезнь из-за накопления жидкости в оболочке органа. Скапливается она между висцеральной и парентеральной пластинками. Болезнь водянка яичка может быть врожденной или приобретенной. Причина патологии – нарушение эмбриогенеза. Если водянка яичка приобретенная, то обычно она возникает из-за каких-либо воспалений, перенесенных травм, опухолей органа, его оболочки и придатков. Может появиться после сердечной декомпенсации, при асците, гидротораксе, гидроперикарде, гонорее и туберкулезе.
При подозрении на какую-либо форму водянки рекомендуется не ограничиваться самолечением народными средствами, а как можно быстрее обратиться к медикам. Возможно, это предотвратит необходимость хирургического вмешательства в будущем и даже спасет жизнь.
Водянка
Водяночный оттек, известный, как водянка, является патологическим состоянием человеческого организма, указывающим на развитие недуга в определенных органах или системах. При заболевании отмечается скопление большого количества жидкости в подкожной клетчатке и межтканевом пространстве. Водянка, что это за болезнь, почему развивается и какими симптомами проявляется, интересуются люди, столкнувшиеся с патологией. Для того чтобы правильно лечить болезнь нужно понимать, что она собой представляет.
Содержание:
- Характеристика болезни
- По каким причинам появляется водянка
- Проявления
- Разновидности патологии
- Асцит
- Водянка при беременности
- Гидроцелле
- Гидроцефалия
- Гидрартроз
Характеристика болезни
Рассматривая такую патологию, как водянка стоит сказать, что сама собой она не появляется никогда. Как правило, ее образование, сигнализирует о развитии заболевания определенных внутренних органов.
Зависимо от места локализации водянка бывает:
- подкожной. Патологии характерно скопление воды между кожными тканями и мышцами. В этом случае она бывает общей (занимает огромное пространство тела) или местной (расположена на определенных частях тела);
- брюшной (вода скопляется в животе);
- головная (отмечается скопление воды в головном мозгу);
- грудной (вода скопляется в грудной полости);
- мешотчатая (отмечается скопление воды в половых органах – яичка, матке).
Несмотря на то, что такие состояния не несут смертельной угрозы для пациента, важно своевременно их обнаружить и начать немедленное лечения, во избежание нежелательных осложнений.
По каким причинам появляется водянка
Развитию патологии способствуют различные неблагоприятные факторы, среди которых стоит выделить основные причины водянки:
- отравление;
- продолжительное голодание;
- укусы насекомых, выделяющих яд (осы);
- нарушения механического характера;
- сдавливание определенной части тела или органа;
- сердечные заболевания;
- изменения структуры артериальных стенок сосудов, крови, лимфы;
- нарушения центральной нервной системы.
Развитие патологии, может быть вызвано нарушением транспортировки жидкости по тканям, то есть ее притока и оттока.
Проявления
Симптомы патологии во многом зависят от причины развития водянки, характерных особенностей и места ее образования. Но, независимо от этого болезни характерны:
- отек и ноющие боли в месте появления отека (если болезнь, приобретенная, болевой симптом отсутствует, например водянка яичка у новорожденных);
- иногда отмечается повышение температуры тела;
- в местах поражения наблюдается набухание кожи;
- кожные покровы имеют нездоровый вид. Кожа бледная, холодная, лоснящаяся, шелушится;
- при надавливании на кожу в месте скопления жидкости остается вмятина, которая долго не выравнивается;
- больной постоянно чувствует жажду;
- если это водянка брюха, живот увеличивается в размерах;
- у пациента отмечается одышка, чувство тяжести, общая слабость;
- образование большого отека приводит к ограничению движений;
- при водянке яичка у мужчин появляется чувство тянущей боль в области мошонки.
Это общие проявления водянки, но если рассматривать клиническую картину каждого ее вида отдельно, симптомы будут несколько отличаться.
Разновидности патологии
Медицина знает много форм водянок, среди которых чаще всего встречается:
- асцит;
- водянка при беременности;
- гидроцелле;
- гидроцефалия;
- гидроартроз;
- водяная мозоль.
Асцит
Медики называют эту болезнь — «асцит», в народе ее знают под названием «водянка живота». Патологии характерно скопление большого количества жидкости в брюшной полости, иногда до 25 литров. При развитии болезни пациент ощущает чувство дискомфорта, тяжести и распирания в области живота. Патология сопровождается одышкой.
Асцит может развиваться через разные патологии внутренних органов, включая сердечную недостаточность, цирроз печени, кишечные заболевания. Иногда фактором, провоцирующим болезнь, является голод.
Лечение асцита проводят стационарно, заключается оно в удалении жидкости с живота с помощью специальной медицинской иглы. При этом больной должен придерживаться бессолевой диеты, принимать мочегонные препараты.
Помните! Для того чтобы лечение было правильным обязательным условием является обнаружение основного заболевания, поэтому больному назначают соответствующие методы диагностики.
Дальнейшее лечение назначают с учетом результатов УЗИ печени, компьютерной томографии, ЭКГ, ЭХО-КГ, анализ крови и мочи.
Водянка при беременности
Как правило, женщины в период беременности страдают отеками, такое состояние является вполне естественным. Наблюдение женщины, соответствующее лечение требуется в том случае, когда вес женщины увеличивается больше чем на 20 кг, при этом у нее отмечается опухание рук, ног, лица. Данные симптомы указывают на развитие водянки, которая появляется через развитие определенных патологий, таких как, нарушения работы эндокринной системы, артериальная гипертония, заболевания почек.
Болезнь приносит неудобство и дискомфорт только беременной, плод от водянки не страдает, но для предотвращения тяжелой формы гестоза требуется коррекция состояния женщины.
Гидроцелле
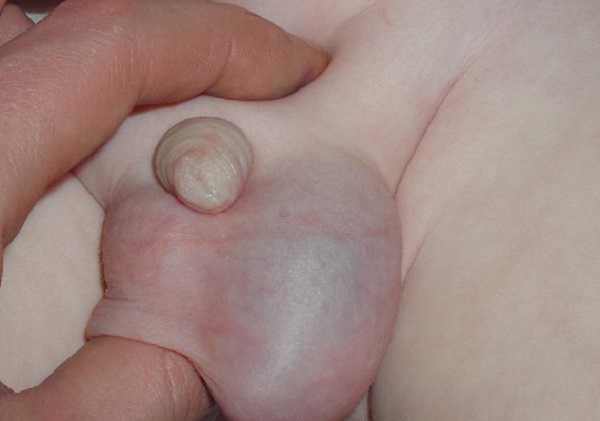
Такая патология, как гидроцелле бывает врожденной или приобретенной. Иногда встречается водянка яичка у новорожденных мальчиков, при своевременной диагностике, правильном лечении риск дальнейшего развития болезни сводится к нулю. Новорожденные страдают болезнью по причине нарушений внутриутробного развития.
При формирования органов и систем у плода в утробе матери, яичка находятся в брюшной полости. До времени появления на свет новорожденного мальчика они опускаются в мошонку. Когда опускаются половые органы, то за ними тянется брюшная оболочка, формируя тканевую воронку, к моменту рождения мальчика она зарастает при условии нормального развития. У некоторых мальчиков этот процесс нарушен, и воронка не зарастает, что позволяет жидкости из брюшной полости затекать в нее, образовывая отек, то есть водянку.
Родителям! Поскольку новорожденный много времени лежит, дефект практически незаметный. Обнаруживают его в период, когда малыш начинает больше двигаться, ходить. Чаще всего патология поражает одно яичко, в редких случаях оба.
Лечение проводится в стационаре. Как правило, заключается оно в оперативном вмешательстве. Операция полностью безопасна для ребенка, вскоре малыша выписывают домой, приблизительно через неделю снимают швы, а еще через год-два рубцы после операции полностью исчезают.
Взрослые мужчины страдают патологией по причине воспаления яичек, хронического течения, травм. Для того чтобы избежать осложнений в виде атрофии половых органов или бесплодия назначают операцию.
Гидроцефалия
Заболевание, при котором жидкость скопляется под оболочками головного мозга, называется гидроцефалия или водянка. Встречается патология, как у новорожденных младенцев, так и взрослых людей.
Водянка головного мозга у детей развивается через инфекционные заболевания, которыми болела женщина, будучи беременной. Признаки патологии достаточно выражены: голова имеет увеличенные размеры, выступающий вперед лоб. Такие дети отстают от сверстников в психомоторном развитии, большинство страдает ожирением.
Внимание! Лечение болезни достаточно сложный и продолжительный процесс. До сих пор медикам удавалось только приостановить прогрессирование болезни, но не вылечить ее полностью. Правда, если болезнь своевременно выявить, начать немедленное лечение, постоянно заниматься ребенком, последствия патологии не будут так сильно заметны.
Приобретенная форма гидроцефалии развивается через травмы мозга, воспалительные процессы, опухоли. Болеющие пациенты страдают тошнотой, рвотой, может нарушиться острота зрения, развиться психические состояния. Лечение в первую очередь направленно на устранение причины, вызвавшей болезнь, понижение артериального давления. При своевременном обнаружении патологии, правильном лечении, исход практически всегда благоприятный.
Гидрартроз
Данное заболевание поражает суставы колен. Первичные симптомы: опухание суставов, ограниченность движений. Причиной водянки на ноге являются заболевания, сопровождающиеся воспалением (туберкулез, сифилис, болезнь Бехтерева, остеохондрит). В качестве лечения рекомендуют выкачивание жидкости с помощью прокола сустава.
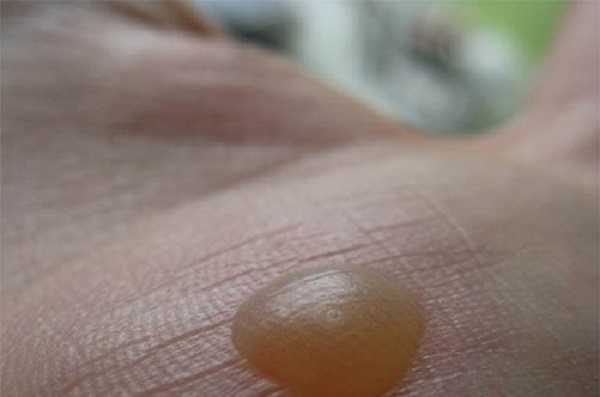
Внимание! Водяной мозоль или водянка на руке или ноге появляется в результате сильного надавливания на определенный участок тела.
Причиной патологии может быть работа на огороде, спортивные тренировки, ходьба в неудобной, тесной обуви. Образовавшаяся водянка всегда болезненна, представляет собой мягкий, почти прозрачный пузырь, внутри наполненный жидкостью. Чаще всего она появляется на пальцах ног, межпальцевом пространстве, пятках, ступнях, на пальцах рук и ладонях.

В качестве лечения рекомендуют применять специальный антибактериальный пластырь. В случаях, когда водянка очень большая ее аккуратно прокалывают, но после процедуры место ее образования смазывают лечебной мазью или зеленкой. Для лечения патологии также применяют народные средства.
Водянка – это патология, требующая немедленного лечения, несмотря на ее форму и место локализации. Своевременные действия помогут избежать многих осложнений и увеличат шанс на успешное выздоровление.
Водянка что это за болезнь симптомы
Водянка живота или асцит — это накопление в брюшной полости водянистой жидкости в результате прекращения обмена между тканями и кровью.
Процесс выхода жидкостей через стенки сосудов в ткани называется транссудацией.
Оглавление:
При некоторых болезнях в ткань выделяется больше жидкости, чем всасывается назад.
В тяжелых случаях всасывание жидкости в капилляры может вообще прекратиться, тогда начинается асцит. Это состояние можно лечить медикаментозно, хирургически и народными средствами.
Симптомы водянки
Симптомы водянки на ранних этапах развития болезни незаметны. Боли нет, есть только легкое чувство переполнения живота после еды, тяжесть и дискомфорт — то есть признаки обычного переедания.
По ним еще нельзя диагностировать водянку и начать лечение, поэтому болезнь потихоньку прогрессирует.
Заподозрить болезнь на этом этапе можно только по такому признаку, как аномальная жажда. Больной постоянно хочет пить.
Есть даже поговорка, что больной водянкой умирает от жажды, даже сидя в бочке с водой. Однако такие симптомы могут быть признаком не только водянки, но и других болезней.
Характерным признаком водянки будет увеличение живота и отеки конечностей, но эти симптомы появляются на более поздних стадиях болезни.
Впрочем, начать лечение водянки никогда не поздно. Проблема в том, что водянка не появляется сама по себе, она сама — грозный симптом очень тяжелых заболеваний внутренних органов. Поэтому нужно лечить не только водянку, но и заболевший орган.
Опытный врач заметит скопление жидкости в брюшной полости еще до того, как живот явно увеличится в размерах. Для этого пациента просят лечь на спину и осматривают.
Живот при водянке будет похож на лягушачье брюшко. Он слегка расплывается, а если его толкнуть сбоку, то по всему животу от бока до бока пройдет волна. Но сам больной эти симптомы вряд ли заметит, так как для этого нужен наметанный глаз.
Симптомы водянки зависят от скорости образования асцитической жидкости, ее количества и причин болезни.
Симптомы могут появляться плавно, один за другим, в течение нескольких недель, а могут возникнуть все сразу на протяжении одного дня.
Признаками водянки на поздних этапах могут быть увеличение массы тела и размера одежды, тошнота, изжога, метеоризм, одышка, отеки лица, рук и ног, сильная боль в животе.
Скорость скопления жидкости зависит от основного заболевания. Быстрее всего это происходит при онкологических болезнях, медленнее — при недугах сердечно-сосудистой системы.
Когда болезнь разовьется достаточно сильно, ее можно опознать по вздувшемуся животу. В положении лежа на спине живот свисает в обе стороны.
Когда больной принимает вертикальное положение, его живот отвисает вниз. На этой стадии болезнь часто сопровождается появлением пупочной грыжи. Может начаться лихорадка или токсикоз, увеличатся вены на животе.
Причины заболевания
Для возникновения асцита есть немало причин. Медики объединяют все причины появления водянки живота в 4 или 5 групп.
Провоцирующими факторами для возникновения водянки могут стать:
- заболевания сердца: инфаркт, миокардит, патологии с клапанами;
- онкология внутренних органов;
- заболевания мочевыделительных органов: почечная недостаточность, пиелонефрит, камни в мочевом пузыре;
- печеночные недуги: цирроз, гепатит;
- другие неполадки в организме: туберкулез брюшины, доброкачественные опухоли яичников, микседема, белковая недостаточность.
Водянку может вызвать любое из перечисленных выше недугов, но в процесс всегда будет вовлечена печень.
При застое воды в брюшной полости печень увеличивается первой, так как она легко впитывает воду.
Разбухшая печень плохо выполняет свои функции по очищению, поэтому показатели крови меняются — в ней увеличивается билирубин, кожа становится желтушной.
Почему при циррозе начинает скапливаться жидкость в брюшной полости? Причины этого лежат в нарушении работы лимфатической системы.
Большая часть лимфы образуется именно в печени, но из-за цирроза вены печени перестают справляться с оттоком лимфы из этого органа.
Избыточная лимфа начинает как бы пропотевать, просачиваться сквозь печеночную ткань наружу, после чего попадает в брюшную полость.
Небольшое количество жидкости организм может утилизировать прямо оттуда. Но в некоторых случаях организм не может справиться с избыточным лимфоотделением – тогда и начинается водянка.
Кстати, в норме в брюшной полости все же содержится небольшое количество лимфатической жидкости (до литра). Она необходима для заполнения промежутков между органами и их амортизации.
Важно! Асцит является тяжелым осложнением основного заболевания. Согласно врачебной статистике, водянка вдвое увеличивает процент летальных исходов.
Поэтому вылечить ее исключительно народными средствами не получится, нужна квалифицированная медицинская помощь.
В группу риска входят люди, злоупотребляющие спиртным, употребляющие инъекционные наркотики, люди с ожирением, сахарным диабетом, хроническим гепатитом (не обязательно инфекционной природы) и высоким уровнем холестерина в крови.
Есть разновидность водянки, которая встречается только у мужчин — водянка яичек. Она возникает в результате травмы или как следствие варикоцеле, то есть варикозного расширения вен у мужчин в области мошонки.
Обнаружить водянку живота можно с помощью УЗИ. На фото будет видно увеличение печени и скопление жидкости в животе, что позволит врачу диагностировать асцит и вовремя начать лечение.
Лечение асцита
Лечение водянки будет бесполезно без лечения главной болезни. В 90 % случаев причиной водянки является цирроз.
По статистике, в течение десяти лет после того как будет поставлен диагноз «цирроз печени», асцит появится у 50 % больных.
При циррозе проводится поддерживающая терапия. Кардинально решить проблему поможет лишь следующее лечение: трансплантация печени. Лечение асцита может быть медикаментозным и хирургическим.
Важную роль в лечении играет диета. Больному назначают бессолевую диету и ограничение в питье. В день можно выпивать не более 1 литра жидкости.
Это можно выдержать только при понижении натрия в крови, что достигается соблюдением бессолевой диеты. Нужно мониторить вес больного, ежесуточный «отвес» должен быть не менее 500 г.
Медикаментозная терапия заключается в приеме мочегонных препаратов, сохраняющих в организме калий. Это Альдактон, Спиронолактон и другие.
Назначают дополнительно препараты калия — Панангин, Аспаркам. При застое жидкости часто начинается воспаление, поэтому принимают антибиотики.
Если организм не реагирует на предложенное медикаментозное лечение, то лечат хирургическими способами. Чаще всего для этого используют лапароцентез.
Пациенту делают прокол в брюшной стенке и вставляют трубку, по которой в течение нескольких дней можно будет отводить из брюшной полости жидкость.
Чтобы понять, насколько сильно может увеличиться живот при водянке, нужно знать, что в нем может скопиться до 20 литров воды. В легких случаях в брюшной полости скапливается 1,5 литра.
У водянки живота есть разновидность, протекающая особенно тяжело, которую врачи называют напряженным асцитом.
Симптомы в этом случае развиваются быстрее, чем обычно, что приводит к скоплению максимального количества жидкости (до 60 литров).
Если водянка возникла на фоне цирроза, то проводят печеночное шунтирование. Во время этой операции создают искусственное сообщение между печеночной и воротной веной для налаживания оттока лимфы от печени и устранения самой причины появления водянки.
Тяжелым осложнением водянки живота является перитонит — воспаление брюшины. Перитонит возникает, если произойдет бактериальное заражение скопившейся в животе жидкости.
Водянку можно лечить народными средствами — приемом внутрь отваров и настоек мочегонных растений.
Лечение заканчивается положительно в половине случаев. К отягчающим факторам медики относят: возраст старше 60 лет, сахарный диабет, асцит как осложнение рака печени, устойчивость к мочегонным препаратам, сниженную клубочковую фильтрацию, падение альбумина в крови ниже 30 г/л.
Итак, асцит — это не болезнь, а скорее симптом болезни. Его лечение не будет успешным, если не начать лечить орган, болезнь которого вызвала водянку.
Скопившуюся в брюшной полости жидкость удаляют через почки с помощью мочегонных средств или откачивают, вставляя в прокол на животе дренажную трубку.
Народными средствами можно только облегчить состояние больного, но не вылечить его.
Причины и симптомы водянки
Это название принадлежит нескольким формам одного и того же симптома – накопления жидкости в подкожной клетчатке, в серозных полостях, в тканях головного мозга. При водянке нарушается баланс между притоком и оттоком тканевой жидкости и жидкой субстанции крови.
Водянка — что это за болезнь?
Водянка (отеки) это избыточное скопление жидкости в подкожно-жировой клетчатке, тканях или серозных полостях организма.
Неправильно было бы говорить, что водянка – это самостоятельное заболевание. Чаще всего отечность тканей подкожной клетчатки – симптом патологии какого-то органа. Наиболее подвержены отекам ткани с рыхлой подкожной клетчаткой. Отечность возникает из-за того, что транссудат из сосудов выходит сквозь их стенки в окружающие ткани, а обратное всасывание не происходит, или осуществляется крайне медленно.
Различают следующие формы водянки:
Общая водянка – нарушается водный баланс организма (заболевания сердца);
Местная водянка – нарушается баланс жидкости в отдельном органе или на ограниченном участке тела из-за сдавления вен (например, асцит, отек конечностей).
Классификация отеков при водянке:
Застойные — возникают по причине нарушения капиллярного кровообращения, оттока венозной жидкости (цирроз печени, сердечная недостаточность, флеботромбоз);
Гипоонкотические – возникают из-за нарушения концентрации белков в крови, обеднение ее альбуминами (нефроз);
Мембраногенные – возникают из-за нарушения проницаемости капилляров (гипоксия, токсическое поражение ядами, продуктами жизнедеятельности бактерий, гипертермия);
Лимфатические – возникают из-за нарушения оттока лимфы (гипоплазия лимфатических узлов, реакция иммунной системы на онкологический процесс)
Симптомы водянки
Под давлением водянистой жидкости, находящейся в подкожной клетчатке, кожа разбухает, следствием чего становится увеличение в объёме определенных частей тела больного человека. В области отека кожные покровы могут напоминать тесто. При пальпации отечных тканей ямки, образующиеся при легком надавливании, остаются на коже ещё в течение продолжительного времени после прекращения воздействия. Отмечается бледность и похолодание кожных покровов, что связано с нарушением кровоснабжения тканей из-за сдавления кровеносных сосудов отечной жидкостью. Водянку образует прозрачная жидкость, в которой содержится белок в очень низкой концентрации.
Отек служит характерным симптомом самых разнообразных заболеваний и патологических состояний. Он является важным диагностическим признаком для врачей при обследовании пациентов, страдающих общим или местным нарушением кровообращения, заболеваниями почек, нарушениями систем регуляции водно-солевого обмена.
По месту локализации водянку подразделяют на местную и общую. Местные отеки вызваны нарушением притока и оттока жидкости в отдельном участке ткани или в определенном органе, причиной такой водянки в большинстве случаев становится сдавление венозных сосудов. Закупорка (сдавление) воротной вены вызывает асцит, который ещё называют водянкой брюшной полости, а нарушение кровообращения в бедренной вене становится причиной отека ног.
Общая водянка приводит к нарушению водного баланса во всем организме, о чем можно судить по сердечным отекам. Главными причинами, которые приводят к изменению баланса тока жидкости в ограниченных участках, служат: возрастание давления жидкости в небольших сосудах (капиллярах), уменьшение онкотического давления плазмы, увеличение онкотического давления интерстициальной жидкости, уменьшение давления на ткани, высокая проницаемость капиллярных сосудов, нарушение обратного тока плазмы.
Учитывая фактор, который становится ведущим в развитии патологического процесса, водянку подразделяют на механическую, гипоонкотическую, мембраногенную и лимфатическую. Механические, или застойные, отеки происходят из-за высокого гидростатического давления в мелких кровеносных сосудах и нарушения обратного тока венозной крови, вызванного закупоркой или механическим сдавливанием кровеносных сосудов. Такое давление может оказывать беременная матка и увеличенная в размере печень. Причиной закупорки вен может оказаться флеботромбоз.
При снижении концентрации белка в крови могут развиться гипоонкотические отеки, при этом содержание белков не превышает 50 г/л. Наибольшее значение имеет в таком случае низкое содержание в крови альбуминов (ниже 25 г/л), так как им свойственна большая осмотическая активность, чем глобулинам. Максимальное падение онкотического давления и обширные отеки сопровождают нефротический синдром.
Рост онкотического давления интерстициальной жидкости, сопровождающийся изменением проницаемости капиллярных мембран и пропотевание в ткани фильтрата, насыщенного белком, является важным фактором в формировании отека любого происхождения. Отеки, возникающие при остром нефрите, сердечной и дыхательной недостаточности, тесно связаны с повышенной проницаемостью мембран. На мембраны клеток могут влиять токсины (змеиный яд, бактериальные токсины, отравляющие вещества, лихорадка).
Симптомы водянки лимфатического генеза возникают при нарушении обратного тока лимфы, что становится причиной скопления жидкости, насыщенной белком. Изменения тока лимфы и связанные с этим отеки сопровождают врожденную гипоплазию лимфатических узлов, их злокачественное перерождение, нефротический и голодный отек, а также асцит.
Виды водянки
Существует несколько разновидностей водянки, характеризующихся следующим клиническими проявлениями:
Асцит, или водянка брюшной полости. При асците в животе скапливается большое количество серозного или геморрагического транссудата (свободной жидкости), от 8 до 30 литров. Чаще это количество меньше по объему – от литра и выше. Кожа живота при асците напряжена, разглажена, наблюдаются пупочная и бедренная грыжа. Живот имеет шаровидную форму, он выступает вперед или свисает вниз. Осложнением асцита может быть перитонит из-за разрыва пупка, отеки стоп, выпадение прямой кишки.
Гидроцефалия, или водянка головного мозга. При гидроцефалии возникает накопление ликвора (цереброспинальной жидкости) в желудочках мозга и под его оболочкой. Водянка головного мозга может быть врожденной или приобретенной. Дети с гидроцефалией отстают в развитии, у них нарушены все виды обмена, имеется множество неврологических нарушений (параличи, парезы, нарушения тонуса и координации движений, зрения, походки). Для больных гидроцефалией характерно увеличение объема черепа, нависающий лоб, глубокие орбиты глаз с полуприкрытыми веками. Высокое внутричерепное давление вызывает головную боль, тошноту и рвоту.
Гидроцеле, или водянка яичка. При водянке этого вида жидкость скапливается между пластинками влагалищной оболочки яичка. Гидроцеле может быть врожденным и приобретенным, острым и хроническим. При водянке яичко припухает, появляется боль, кожа гиперемирована. Хроническая форма гидроцеле проявляется нарушением мочеиспускания, полового акта, продуцирования сперматозоидов, атрофией органа.
Водянка беременных. При этой разновидности водянки диагностируется повышение массы тела из-за скрытых и явных отеков ног, лица, пояснично-крестцовой области, брюшной стенки. У женщины повышается артериальное давление, наблюдаются изменения в моче.
Гидроторакс, или грудная водянка. Возникает из-за скопления жидкости в полости плевры, часто сопровождает асцит. Грудная водянка чаще всего бывает двухсторонней, объем жидкости в каждой плевральной полости может доходить до нескольких литров. У больного диагностируется одышка и цианоз кожи.
Гидрартроз, или водянка сустава. Возникает из-за скопления жидкости в полостях 1-2 коленных и голеностопных суставах. Общий объем сустава при этом увеличивается.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Причины водянки
Причиной водянки (накопления транссудата, или водянистой жидкости) служит нарушение процесса притока и оттока тканевой жидкости. Через капилляры кровеносных сосудов происходит обмен между жидкостью, находящейся в тканях организма, и циркулирующей кровью. Выход жидкости сквозь сосудистую стенку в окружающие ткани носит название «транссудация», этот процесс является непрерывным. Отеки образуются при условии, что из капилляров в окружающую ткань пропотевает больший объем жидкости, чем всасывается в результате обратного оттока, в некоторых случаях обратное всасывание может и вовсе прекратиться.
Хотя в основе водянки лежит нарушение баланса циркуляции экссудата крови и тканевой жидкости, этиологические факторы появления патологии крайне разнообразны.
Причины водянки различных органов и систем:
Гидроцеле, или водянка яичка – опухоли, травмы придатка и оболочек мошонки, воспалительный процесс, осложнения гонореи и туберкулеза;
Водянка беременных – нарушения водно-солевого обмена и капиллярного кровообращения по причине изменившейся нейроэндокринной регуляции биохимических процессов;
Водянка перикарда – осложнения патологий сердца и почек, рака, туберкулеза, миксидемы, опухолей средостения, массивного рентгеновского облучения сердца;
Грудная водянка – опухолевый процесс в средостении, заболевания мочевыделительной системы, дистрофия из-за авитаминоза, нарушения оттока лимфы;
Водянка сустава, или гидроартроз – травма мениска, проявления болезни бехтерева, аллергическая реакция при туберкулезе, осложнения сифилиса;
Водянка живота, или асцит – сердечная недостаточность, дистрофия, заболевания почек, опухоли или туберкулез брюшины, тромбоз воротной вены;
Водянка головного мозга, или гидроцефалия – недоразвитие головного мозга, спинномозговая грыжа, опухоли и паразитарные поражения мозга, последствия нейроинфекций (менингит, энцефалит), черепно-мозговые травмы.
Последствия водянки
Тяжесть последствий водянки зависит от возможности или невозможности компенсировать вызвавшее ее заболевание. Так, например, при асците жидкость, скапливающаяся в брюшной полости, сдвигает вверх диафрагму. Она, в свою очередь, сдавливает легкие и вызывает легочную недостаточность. Нарушается кровоснабжение миокарда и всех органов человека. При нарушенном белковом обмене развивается протеиновая недостаточность.
Несвоевременное лечение гидроцеле (водянки яичка) нарушает циркуляцию в нем лимфы и крови, ведущее к атрофии этого органа. Повышение температуры в области яичек из-за скопления жидкости делает сперматозоиды нежизнеспособными, что напрямую ведет к бесплодию. Нарушенная выработка гормонов кардинально меняет течение физиологических процессов в организме.
Последствие гидроцефалии может быть умственная отсталость различной степени, психические расстройства, эмоциональные нарушения, интеллектуальная недостаточность, общее недоразвитие речи.
Методы лечения
Лечение различных форм водянки начинают с лечения основного заболевания, вызвавшего отек, проводят симптоматическую терапию при острых проявлениях.
Лечение острого гидроцеле включает в себя использование антибиотиков и анальгетиков, холод и тепловые процедуры, ношение суспензория. Хроническая форма водянки яичка лечится пункциями накопившейся жидкости, введением гидрокортизона. Чаще всего применяется хирургическое вмешательство, исключающее осложнения.
Для лечения водянки беременных используется оптимизация питания, ограничение употребления жидкости и поваренной соли, разгрузочные дни, медикаментозное лечение.
При лечении гидроторакса и пневмоторакса упор делается на лечение основного заболевания. Если у больного диагностируется водянка сустава, выполняется его пункция для удаления внутрисуставной жидкости.
Лечение асцита зависит от тяжести вызвавшего его основного заболевания. Обычно больному назначают диуретики, сердечные гликозиды, проводят кислородную терапию, рекомендуют бессолевую диету. В сложных случаях используют оперативное вмешательство для удаления жидкости из брюшины.
Устранение проявлений гидроцефалии может быть, как хирургическим, так и консервативным.
Для снижения внутричерепного давления используют:
Медикаментозное лечение для дегидратации, профилактики воспаления, десенсибилизации;
Купирование психических расстройств.
Более эффективно хирургическое лечение, направленное на создание искусственного пути для оттока цереброспинальной жидкости из желудочков мозга.
Вспомогательными методами для лечения всех видов водянки может быть соколечение, водолечение, компрессы и обертывания, применение рецептов народной медицины.
Профилактика водянки
Предупреждение появления водянки зависит от ее вида и вызвавших причин. Формы профилактики:
Водянка беременных – регулярный мониторинг состояния женщины лечащим врачом, правильное питание, нормализация режима труда и отдыха;
Сердечная водянка (гидроперикард) – лечение основного заболевания;
Легочная водянка (гидроторакс) – аналогичная профилактика;
Асцит – ликвидация нарушений кровообращения, своевременное лечение заболевания, вызвавшего скопление жидкости в брюшной полости;
Водянка головного мозга (гидроцефалия) – своевременное выявление патологий беременности во время скрининга, защита плода от токсического поражения, нейроинфекций, предупреждение черепно-мозговых травм в любом возрасте;
Водянка яичка – защита мошонки от травм.
Многообразие проявлений водянки зависит от симптомов заболевания, вызвавшего отек тканей. Лечение водянки, выбор эффективных терапевтических или хирургических методов учитывает возраст пациента, сопутствующие соматические расстройства, противопоказания.
Водянка: что это за болезнь и 7 причин ее возникновения
Одним из основных признаков водянки является накопление лишней жидкости в клетчатке под кожей Главный симптом водянки – накопление жидкости в клетчатке под кожей. Жидкость также может скопиться в серозной полости и головном мозге, точнее, в его тканях. «Водянка: что это за болезнь, и как ее лечить?» – спрашивают пользователи. О признаках водянки, ее формах и методах лечения можно прочитать в этой статье. Чаще всего водянка является сопутствующим заболеванием. Поэтому больному нужно пройти комплексное обследование.
Что такое водянка и какой она бывает
Избыточное скопление жидкости в клетчатке под кожей чаще всего говорит о наличии водянки. Водянка не является самостоятельным заболеванием и чаще всего говорит о том, что в организме происходят патологические процессы. Скоплению жидкости способствует рыхлость подкожной клетчатки.
Причина отечности кроется в транссудате, который выходит из сосудов, минуя стенки и попадая в ткани.
Отек образуется тогда, когда нет обратного всасывания или оно происходит очень медленно. Водянка может быть общей и местной. Первая форма возникает из-за нарушения водного баланса организма. Вторая – из-за изменения водного баланса в конкретном органе.
- Застойные. Возникают из-за нарушения кровообращения в капиллярах, когда происходит отток венозной жидкости. Такие патологии наблюдаются при циррозах печени, сердечной недостаточности и флеботромбозах.
- Гипоонкотические. Происходят вследствие нарушения количества белков в крови и их концентрации.
- Мембраногенные. К их возникновению приводит плохая проницаемость капилляров. Их появление чаще всего связано с гипоксией, поражениями токсинами, гипертермией.
- Лимфатические. Нарушается отток лимфы. Это происходит вследствие гипоплазии лимфоузлов, реакции иммунитета на онкологию.
Основной симптом водянки – разбухание кожи и увеличение части тела, в которой происходит патологический процесс. Там, где возник отек, кожа может напоминать мягкое тесто. Если выполнить пальпацию, то ямки от пальцев на коже останутся еще в течение довольно длительного периода времени.
Виды водяной болезни
Наличие отека обычно указывает на определенное заболевание, диагностировать которое можно только после комплексного обследования. Водянка – важный диагностический признак для тех, кто страдает от нарушения кровообращения, неправильной работы почек и нарушенной водно-солевой регуляции. Водянка может локализироваться место, а может быть общей.
К местным отекам чаще всего приводят нарушения хода жидкости: ее притока и оттока к конкретным участкам ткани или определенному органу.
Местная водянка образуется вследствие сдавливания или закупорки венозных сосудов. Если произошло сдавливание воротной вены, речь идет об отеке, происходящем в области брюшины. Нарушение кровообращения в вене на бедре приводит к отеку ног.
Ознакомиться с различными видами водяной болезни можно самостоятельно, изучив медицинскую литературу
- Брюшная. При асците наблюдается напряжение и разглаженность кожи живота, при этом можно наблюдать наличие пупочной и бедренной грыжи.
- Гидроцефалия. В головном мозге скапливается ликвор (цереброспинальная жидкость). Такая водянка бывает врожденной и приобретенной.
- Гидроцеле. Этот вид подразумевает скопление жидкости в оболочке яичка. Заболевание характеризуется припухлостью яичка, болью при половом акте и мочеиспускании.
- Водянка у беременных. Масса тела женщины увеличивается из-за отеков, которые распространяются на ноги, лицо, пояснично-крестцовую область, брюшные стенки. Женщина может страдать от повышенного артериального давления, также наблюдаются изменения в показателях анализа мочи.
При грудной водянке жидкость скапливается в полости плевры, что приводит к асциту. Обычно наблюдается двусторонняя грудная водянка, когда жидкость скапливается в каждой из полостей. Больной страдает от одышки и кожного цианоза. Водянка может появиться в суставе.
Признаки водянки живота
Когда в полости брюшины скапливается транссудат, речь идет о водянке. Причина заболевания чаще всего кроется в портальной гипертензии, которая проявляется при неправильной работе какой-то из систем организма. При этом происходит блокировка портального кровотока над, под или внутри печени.
Часто водянку живота вызывает сердечная недостаточность, почечные патологии, алиментарная дистрофия, нарушения оттока лимфы.
Водянка может возникнуть на фоне опухолевого разрастания или развития туберкулеза. На неправильный отток жидкости может влиять сразу несколько факторов. Асцит появляется тогда, когда нарушен обмен между капиллярами кровеносных сосудов и брюшными тканями.
- Метеоризм;
- Скопление большого количества жидкости в области брюшины;
- Увеличение окружности живота;
- Развитие пупочной и бедренной грыжи.
При обнаружении одного или нескольких признаков человеку нужно обратиться к врачу. Он назначить комплексное обследование, которое позволит найти первопричину возникновения водянки. Ни в коем случае нельзя заниматься самолечением.
Как выглядит водянка ног и рук
Водянка может появиться на руках и ногах. Она возникает из-за слишком большого количества жидкости в организме и ее неправильного скопления в конкретном месте в организме. водянка может быть общей и локальной. Водянка может быть брюшной, головной, околосердечной, водянкой яичка или матки.
Одним из самых распространенных видов водянки является отек нижних и верхних конечностей.
Когда возникает водянка рук и ног, наблюдается сильное увеличение размеров конечностей и их заметная припухлость. Припухание может локализироваться в одном месте, а может распространиться на всю конечность. Тяжесть отека влияет на внешний вид опухшей конечности.
Водянка может появляться на руках и ногах при несоблюдении диеты, травмах, укусах насекомых и аллергических реакциях
Причины возникновения отека:
- Несоблюдение диеты;
- Голодные диеты;
- Гиподинамия;
- Травмы;
- Укусы насекомых;
- Болезнь сердца, почек, печени, щитовидки;
- Аллергические реакции.
Водянка кожи обычно характеризуется синюшным оттенком кожи. Водянка может появиться после перенесенного инсульта. Лечение водянки назначают только после определения причины ее возникновения.
Отек или водянка – что это за болезнь (видео)
Водянку можно назвать скорее симптомом, а не самостоятельным заболеванием. Симптомы водянки могут быть разными и зависят от заболевания, которое ее вызвало. Чаще всего отек появляется у взрослых и пожилых людей. Водянка возникает вследствие того, что жидкость скапливается под жировой прослойкой кожи. Водянка может быть общей и локальной. Так она может появиться подкожно на руках, ногах, животе и даже во рту. Лечить ее можно только после консультации специалиста.
Водянка: симптомы и лечение
Водянка — основные симптомы:
- Повышенная температура
- Одышка
- Сухость кожи
- Бледность
- Сильная жажда
- Боль в пораженной области
- Блеск кожи
- Набухание кожных покровов
- Холодная кожа
Многие люди слышали о таком недуге, как водянка. Но мало кому известно о том, что собой представляет эта болезнь и как она проявляется. Также стоит знать ответ на наиболее волнующий вопрос – как избавиться от водянки? Эту информацию необходимо знать, так как патологический процесс может возникнуть абсолютно у любого человека. Водянка может развиться даже у новорождённого ребёнка.
Водянка или водяночный отёк – это патологический процесс, при котором в подкожной клетчатке и пространстве между тканями накапливается транссудат (избыточная жидкость). Чаще всего эта патология развивается в организме на фоне заболеваний следующих органов:
Причины возникновения
Водянка – это своеобразный симптом, который указывает на внутреннее неблагополучие в организме. В зависимости от того, в каком месте появился отёк, врач сможет определить, в работе какого внутреннего органа произошёл сбой.
Основные причины образования водянки у взрослых и детей:
- расстройства центральной нервной системы. В медицине такое состояние имеет свой термин – нейропатическая водянка. Отеки образуются из-за поражения головного и спинного мозга, невралгических болей и повреждений нервных стволов;
- различные механические нарушения, которые не дают лимфе и крови выходить из тканей;
- чрезмерная секреция жидкости, которая попадает в полости тела;
- изменения в составе крови и лимфы;
- пороки сердца;
- цирроз печени;
- травмы наружных половых органов (частая причина возникновения водянки у мальчиков и мужчин).
По месту локализации отёков в организме человека различают водянку двух видов:
- Общая. Патологический процесс развивается на фоне длительного голодания, неправильного питания, хронических нарушений в работе почек, печени и органов кровообращения.
- Местная водянка. Такой тип образуется из-за воспаления определённых полостей тела человека. Болезнь является результатом различных расстройств периферической нервной системы, а также изменений в стенках кровеносных сосудов.
Виды местной водянки в зависимости от её локализации:
- паховая;
- брюшная;
- грудная;
- мозговая;
- коленная;
- головная;
- глазная и т. д.
Симптоматика
Симптомы для всех видов водянки практически одинаковые. Взрослые более легко переносят это заболевание. У детей же необходимо провести правильное и своевременное лечение, чтобы в будущем не возникло никаких осложнений. Необходимо знать первые признаки водянки, чтобы своевременно доставить ребёнка или взрослого в лечебное учреждение.
- кожные покровы набухают;
- в месте локализации отёка больной ощущает боль, носящую ноющий характер;
- кожа над отёком лоснящаяся, сухая и гладкая;
- если в месте локализации отёка надавить пальцем, то ямка долго не будет разравниваться;
- сильная жажда;
- ощущение тяжести;
- одышка;
- у мужчин водянка яичек будет сопровождаться сильной тянущей болью. Пациент отмечает, что мошонка набухла;
- у ребёнка при водянке семенного канатика или яичка может повышаться температура тела до высоких цифр.
Асцит
Болезнь развивается из-за скопления транссудата в брюшной полости. Первые симптомы развития асцита у пациента:
Асцит чаще всего развивается при циррозе печени, заболеваниях кишечника, сердечной недостаточности. Лечить данную форму необходимо только в условиях стационара.
Цирроз печени – одна из основных причин развития асцита (в 80% случаев). Первые симптомы асцита возникают на последней стадии заболевания – декомпенсации. При циррозе печени резервы органа практически полностью истощаются. Кровообращение нарушается в самой печени и в брюшной полости. На фоне таких изменений в животе скапливается большое количество жидкости. Цирроз печени – заболевание неизлечимое, поэтому асцит будет периодически появляться.
Водяночный отёк жёлчного пузыря
Водянка жёлчного пузыря развивается из-за перекрытия жёлчного протока. Чаще всего это происходит у пациентов после острого приступа холецистита или же при циррозе печени. Экссудат попадает в жёлчь и преобразует её в прозрачную жидкость. Сам жёлчный пузырь постепенно будет увеличиваться в размерах, а его стенки начнут истончаться. Водянка жёлчного пузыря – очень сложная болезнь, которую необходимо вовремя диагностировать, чтобы не возникло необратимых осложнений.
Водяночный отёк у беременных
Водянка беременных чаще всего развивается во второй половине беременности. Это обусловлено тем, что в организме женщины накапливается много натрия, который задерживает в тканях воду. О наличии патологии следует говорить в том случае, если вес беременной женщины увеличился на более чем 20 кг и у неё сильно отекает лицо, руки, ноги и поясница. Данные симптомы указывают, что это уже водянка беременных, которую необходимо лечить. Причинами её развития могут стать заболевания почек, эндокринные нарушения, заболевания печени, а также гипертония. Лечение водянки необходимо начинать с лечения заболевания, которое спровоцировало её развитие.
На будущего ребёнка водяночный отёк не оказывает негативного влияния. Но провести лечение будет необходимо, так как водянка может перетечь в тяжёлую форму гестоза. Беременной будет показано уменьшить количество принятия жидкости. Часто врачи назначают пропить курс витаминов. Как правило, водянка беременных при таком лечении проходит. Первые симптомы выздоровления – увеличение диуреза и улучшение аппетита.
Врождённый водяночный отёк
Эта болезнь встречается у новорождённых детей. Причина – патологии эмбрионального развития. Иммунная форма водянки у новорождённого встречается более редко. Неиммунная форма развивается при различных вирусных инфекциях, врождённом сифилисе, воспалении плаценты, пороках сердца, хромосомных аномалиях. Но во многих случаях причины развития водянки у новорождённых детей специалистам не удаётся определить. Это состояние требует немедленного лечения, так как могут возникнуть необратимые изменения в организме, опасные для здоровья и жизни ребёнка. Симптомы заболевания проявляются сразу после рождения.
Водяночный отёк яичка
В медицине это заболевание носит название «гидроцеле». У мальчиков водяночный отёк может быть врождённым и приобретённым. У новорождённого ребёнка водянка диагностируется только в 5–10% случаев. Причина патологии – нарушения внутриутробного развития. Формирование яичек у мальчиков происходит в брюшной полости. Затем они проходят длинный путь и помещаются в мошонку. Этот процесс происходит постепенно. По мере опущения в мошонку, яички тянут за собой брюшную оболочку. Как результат, формируется тканевая воронка. До родов она обычно зарастает, но у некоторых детей этого не происходит. Через такой своеобразный «путь» жидкость попадает в ткани мошонки и развивается отёк. В таком случае патологию необходимо лечить.
В первые месяцы жизни у мальчиков симптомы гидроцеле не проявляются, так как ребёнок чаще всего просто лежит и жидкости в мошонку попадает мало. Водяночный отёк яичка обнаруживается в год или в полтора, когда ребёнок начинает ходить. Лечение водянки только хирургическое. Такое вмешательство необходимо, чтобы исключить риск развития осложнений.
Водяночный отёк семенного канатика
Водяночный отёк семенного канатика имеет название «фуникулоцеле». Клиническая картина заболевания такая же, как и при водянке яичка, только жидкость скапливается вдоль семенного канатика.
Семенной канатик – это парное анатомическое образование, которое располагается между внутренним паховым кольцом и яичком. Водяночный отёк этого органа возникает в большинстве случаев из-за травм. При острой форме заболевания у ребёнка появляется высокая температура и сильные боли в области мошонки. Кожа краснеет и становится отёчной. Если провести пальпацию, то можно ощутить эластичное тело овальной формы, которое не связано с яичком. Лечение водянки при наличии данных симптомов необходимо проводить незамедлительно.
У взрослых мужчин и у детей причины возникновения водяночного отёка семенного канатика значительно отличаются. Водянка у новорождённых и детей до трёх лет связана с анатомическими особенностями организма. Основная причина попадания жидкости в мошонку – наличие сообщающегося канала. Часто на первом году жизни у мальчиков водянка семенного канатика проходит самостоятельно. Хирургическое лечение водянки по показаниям необходимо проводить только у ребёнка старше трёх лет.
У мужчин водяночный отёк семенного канатика развивается из-за:
- травм наружных половых органов (в том числе, и семенного канатика);
- опухолей яичка и семенного канатика;
- воспаления органов мошонки;
- операции по причине варикоцеле (расширения вен семенного канатика).
Осложнения водянки яичка
Лечить водянку яичка у мальчиков до года нет острой необходимости. Болезнь, как правило, проходит сама. Но заболевание у детей старше трёх лет и у взрослых может спровоцировать развитие тяжёлых осложнений:
- рак семенного канатика;
- воспаление яичка и его придатков;
- скопление крови в мошонке из-за разрыва кровеносных сосудов;
- бесплодие;
- рак яичка.
Рекомендации специалиста
Только на первый взгляд может показаться, что водянка простое заболевание, не требующее срочного принятия мер. На самом деле это не так. При обнаружении у себя или у своего ребёнка одного из перечисленных симптомов, необходимо сразу же посетить лечебное учреждение с целью проведения дифференциальной диагностики и дополнительных исследований. Квалифицированные специалисты сделают все необходимое, чтобы удалить водянку и улучшить общее состояние пациента.
Если Вы считаете, что у вас Водянка и характерные для этого заболевания симптомы, то вам может помочь врач терапевт.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Водянка
Разновидности водянки
Гидроцеле чаще всего встречается у новорожденных мальчиков и мужчинлет.
Водянка яичка (гидроцеле), характеризующаяся отеком в области мошонки, бывает врожденной или приобретенной. В 80% случаев гидроцеле у новорожденных мальчиков проходит самостоятельно через 18 месяцев. Вторичная водянка встречается лишь у 1% мужчин после 40 лет и является результатом перенесенной инфекции, травмы или лучевой терапии.
Водянка мозга головы (гидроцефалия) характеризуется накоплением в его желудочках и под оболочкой больших объемов спинномозговой жидкости. Чаще всего причиной болезни являются травмы головы, перенесенные инфекции, опухоли, заболевания почек, аномалии спинного или головного мозга. По времени возникновения болезни выделяют приобретенную и врожденную гидроцефалию. При врожденной форме у ребенка нарушается водный, углеводный и жировой обмены, он начинает отставать в физическом и психическом развитии. Также у него наблюдаются характерные признаки водянки мозга – увеличенная в размерах голова шарообразной формы, большой лоб, полуприкрытые глаза, глубоко расположенные орбиты. Гидроцефалия сопровождается неврологическими нарушениями, включающими параличи, расстройство координации движений и нарушение походки. Кроме этого, у больного наблюдается снижение остроты зрения вплоть до полнейшей слепоты.
Осложнения водянки
Причины водянки
Симптомы и признаки водянки
Комплексная диагностика водянки
2. Проведение анализа мочи и крови на уточнение числа лейкоцитов.
3. Рентгенологическое исследование отекшей полости, органа или сустава, при котором обнаруживается однородная тень жидкости с неровной верхней границей.
4. Осуществление ультразвукового исследования водянки для определения наличия жидкости в отеке и ее объема. При подозрении водянки яичка проводится диафаноскопия мошонки на предмет содержания в опухоли серозной жидкости.
Лечение водянки
• инъекционные – удаление жидкости с введением в опухоль гидрокартизона и веществ, вызывающих рубцевание оболочки, таких как, спирт, карболовая кислота, формалин.
Причины появления и признаки водянки живота у человека
Асцит (иначе водянка живота) — это скопление в брюшной полости чрезмерного количества жидкости. Это не болезнь, но тревожный симптом многих заболеваний. Асцит увеличивает риск серьезных осложнений, в том числе тромбоза, поэтому не следует недооценивать этот признак. К причинам асцита относятся такие заболевания, как цирроз печени, почечная недостаточность, опухоли брюшной полости и другие. Основные симптомы асцита — боли в животе, увеличение окружности живота и увеличение веса. Терапия заключается в лечении основного заболевания, которое является причиной данного симптома (во многих случаях цирроза печени).
1 Механизм образования асцита
Асцит — это избыточное накопление жидкости в полости брюшины (физиологически там находится около 150 мл жидкости). Асцит наблюдается, если у пациента собирается более 500 мл жидкости в брюшной полости. Как правило, это серозная жидкость. Она содержит более 3 г/дл белка (в основном это альбумин), а также натрий, калий и глюкозу в таких же концентрациях, как и в сыворотке крови. Присутствие в жидкости нейтрофилов может свидетельствовать о существующей инфекции. А наличие эритроцитов предполагает распределение опухолевого процесса в брюшной полости.
2 Этиология заболевания
К основным причинам возникновения асцита относятся:
- увеличение венозного давления в полой вене;
- затрудненный отток крови от печени (например, цирроз печени);
- затрудненный отток лимфы;
- увеличение проницаемости сосудов брюшины (например, воспалительные процессы различного происхождения);
- снижение онкотического давления плазмы (например, нефротический синдром).
Наиболее распространенные заболевания, вызывающие водянку живота:
- цирроз печени;
- туберкулез;
- застойная недостаточность кровообращения;
- воспаление поджелудочной железы;
- тромбоз воротной вены;
- почечная недостаточность;
- злокачественные опухоли, расположенные в брюшной полости и в полости малого таза.
Асцит характеризуется следующими симптомами: увеличением окружности живота, ростом массы тела, болями в животе, чувством дискомфорта и выталкиванием наружу в брюшной полости. Более поздние симптомы — это проблемы с сидением и ходьбой, расстройства со стороны желудочно-кишечного тракта, отеки ног и наружных половых органов.
3 Степени болезни
Из-за объема собравшейся жидкости в полости брюшины асцит можно разделить на:
- мягкий (I степень);
- умеренный (II степень);
- тяжелый (III степень).
При мягком асците диагностика возможно только с помощью УЗИ.
Диагноз «асцит умеренный» ставится, когда объем собравшейся в полости брюшины жидкости превышает 500 мл. Живот выглядит как живот лягушки. Можно почувствовать передвигающуюся жидкость в брюшной полости. Чтобы распознать асцит, врач может постучать по животу больного, когда он лежит на одном, затем на другом боку. Тогда можно наблюдать перемещающуюся жидкость в брюшине пациента при изменении его положения.
Асцит тяжелый выдает характерный внешний вид стоящего больного: большой живот и худые конечности. Живот больного сильно увеличенный и плотный. Пупок — сглаженный, но может возникнуть пупочная грыжа (более четко видна во время кашля). Через кожу на животе могут просвечивать кровеносные сосуды. Сосуды эти расходятся от пупка в стороны. Кожа на животе тонкая и блестящая.
4 Симптомы и диагностика патологии
Как правило, первым симптомом, который наблюдается у пациентов, является теснота привычной одежды и необходимость ослаблять ремень. Кроме того, возникает часто чувство переполнения, вздутия живота или чувствуется дискомфорт, тошнота и (реже) боли.
Если объем собравшейся жидкости превышает 1,5 л (в очень запущенных случаях), может дойти до чувства удушья. Долго продолжающаяся водянка живота может привести к развитию плеврального экссудата (гидроторакс), т.е. собирание воды в плевральной полости, которая окружает легкие. Чаще оно имеет правостороннее движение, нежели левостороннее. Плевральный экссудат вызван потоком жидкости из брюшной полости в полость плевры лимфатическими сосудами, которые проходят через диафрагму.
Асцит трудно распознать при ожирении пациента. Болезнь всегда следует дифференцировать от беременности, увеличения мочевого пузыря, рака яичников, которые могут давать подобные симптомы.
Для диагностики асцита врач назначает анализ крови, исследование ферментов печени. Как правило, используется образцы накопившейся за брюшиной жидкости для изучения ее состава. Перед взятием образца жидкости часто проводится ультразвуковое исследование, которое помогает оценить размер и форму органов, находящихся в области живота. Альтернативой УЗИ является компьютерная томография. Визуальное исследование имеет особое значение, особенно если пациент страдает ожирением или количество собравшейся жидкости в полости брюшины небольшое.
Иногда необходимы дополнительные исследования, например, цитопатология. Чтобы отличить асцит, вызванный гипертензией, от асцита, возникшего из-за других причин, проводят диагностику жидкости, взятой с помощью пункции брюшной полости (парацентеза). Выведение жидкости проводят и в лечебных целях. Ее применяют в начале лечения асцита запущенной стадии или в случае асцита, устойчивого к лечению диуретиками.
Показания к парацентезу:
- во время процедуры больной находится в положении полулежа (корпус поднят);
- пункцию врач выполняет иглой, длина которой зависит от толщины жировой ткани пациента;
- прокол проводят в месте, где отмечается наличие жидкости (как правило, это место в районе пупка);
- в первый раз проводится забор жидкости объемоммл, которая затем подвергается анализу.
Образец жидкости подвергают исследованиям на концентрацию белка, на наличие возможных бактерий. По внешнему виду жидкости можно предположить причину асцита. Жидкость соломенного цвета возникает при циррозе печени (хотя она может быть с примесью желчью или прозрачной), также при сердечной недостаточности или нефротическом синдроме (хотя в этом случае может быть молочного цвета). Гнойная и мутная жидкость происходит при гнойных воспалениях брюшины. А при новообразованиях, заболеваниях поджелудочной железы и туберкулезе внешний вид жидкости разнообразен (это может быть геморрагическая, молочного цвета жидкость, а в случае туберкулеза даже прозрачная).
5 Лечебные мероприятия
Асцит является симптомом различных заболеваний. В 80% случаев он сопровождает цирроз печени. Примерно в 10% случаев является признаком малигнизации. Может также возникать при сердечной недостаточности, туберкулезе, нефротическом синдроме или СПИДе. Примерно у 5% пациентов существуют, по крайней мере, две причины развития асцита.
Лечение асцита заключается в основном в лечении основного заболевания, которым оно вызвано.
Для снижения содержания жидкости в полости брюшины применяются диуретики (спиронолактон, фуросемид). Больные должны снизить потребление жидкости и натрия в своем рационе.
Если лечение с помощью мочегонных средств не приносит желаемых результатов, используются другие методы для удаления лишней жидкости из организма, в том числе упомянутый ранее дренаж с помощью специальной иглы. Этот вид лечения используется у пациентов с острой формой болезни. Если болезнь связана с серьезным состоянием печени, рассматривается пересадка этого органа.
У небольшого числа больных, которые испытывают рецидивы, вариантом лечения является применение клапанов. Их несколько видов, но ни один из них не продлевают жизни пациентов и, в целом, они являются первым шагом на пути к пересадке печени.
Водянка живота: причины, патогенез, симптомы, лечение
Накопление транссудата чаше всего наблюдается при циррозе, амилоидозе, а также других заболеваниях печени, которые обуславливают повышенное давление в воротной вене, при сжимании каудальной полой вены опухолями, абсцессами, гематомами, при болезнях сердца, почек, легких, кахексии (истощении), нарушении обмена веществ, а также других патологиях.
Застой в системе воротной вены и в большом круге кровообращения занимает главное место в развитии асцита. Данное состояние активирует выход из сосудов транссудата и ограничивает его резорбцию в крово- и лимфосистему. Этому способствует гипоальбинемия, нарушение электролитного состава в организме человека. Снижение уровня альбуминов в крови при патологии печени, почек и длительном голодании сопровождается снижением онкотического давления крови, повышением порозности капилляров, выходом транссудата в брюшную полость. Накопление огромного количества жидкости способствует дальнейшему замедлению течения крови как в воротной вене, так и в большом круге кровообращения, нарушению метаболических реакций, функций легких, сердца, органов пищеварения (кишечник, желудок, поджелудочная железа).
У пациентов увеличивается окружность живота, стенки брюшной полости напряженные, безболезненные. Температура тела — в пределах физиологических колебаний; при кахексии регистрируют гипотермию. Пациенты жалуются на затрудненное дыхание, общую слабость, отеки в нижних конечностях. При обследовании выявляются анемия слизистых оболочек и нарушение ритма сердечных сокращений. При пальпации брюшной стенки отмечают флуктуацию жидкости, а при перкуссии – тупой звук. Шумы перистальтики кишечника ослаблены либо вовсе отсутствуют. При проведении биопсии брюшной полости вытекает прозрачная жидкость соломенно-желтого цвета.
Водянка живота: диагностика
Диагноз ставят на основе клинических признаков, а также результатов исследования пунктата брюшной полости. При асците выявляют транссудат, при перитоните – экссудат.
Терапевтическая схема лечения направлена на облегчение течения первичного заболевания. Для уменьшения образования жидкости назначают диуретики, сердечные препараты, антагонисты альдостерона. При малоэффективности консервативных методов лечения применяют лапароцентез. Данную процедуру лучше проводить в условиях стационара. Прокол брюшной стенки выполняется при помощи троакара. Вследствие того, что может возникнуть коллапс, брюшная жидкость выпускается очень медленно, обычно не более пяти литров за одну пункцию. Следует отметить, что повторные пункции могут спровоцировать развитие перитонита (воспаление брюшины), а также сращение сальника или кишечных петель с передней стенкой живота.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе