Трипсин в кале что это
Анализ кала на трипсин норма у детей
Пищеварительный фермент Трипсин (trypsin) принимает участие в расщеплении пептонов белков на более мелкие элементы. Поджелудочная железа продуцирует этот фермент в форме трипсиногена, которая является неактивной, и лишь впоследствии трансформируется в трипсин, когда на него воздействует в двенадцатиперстной кишке другой фермент — энтеропептидаза.
О грубых нарушениях в работе железы может свидетельствовать отсутствие в кале трипсина. Такое, в частности, происходит при кистозном фиброзе железы. В свою очередь, эта или иная патология поджелудочной железы может развиваться и при определении наличия трипсина в кале.
Вообще, определение в кале ферментов однозначного диагностического значения не имеет, поскольку находящиеся в нем бактерии, могут проявлять самую разнообразную ферментативную активность.
Более показательными являются исследования дуоденального содержимого, получаемого обычными зондами, хотя количественные соотношения этой смеси целого ряда секретов (желчи, сока поджелудочной железы и т. д.) непостоянны. Эти исследования проводятся для определения активности ряда ферментов, которые вырабатывает поджелудочная железа. Среди них трипсин, а также липаза, амилаза, фосфолипаза А2, эластаза.
Анализы кала на содержание трипсина
Однако и определение содержания трипсина в кале может применяться для важных диагностических выводов. В частности, классический диагноз муковисцидоза довольно просто устанавливается при низкой активности трипсина в кале, хотя для полной картина определяется еще наличие хронического бронхолегочного синдрома, случаев муковисцидоза у сибсов (родных братьев и сестер, но не близнецов), кишечного синдрома и производится потовый иесn.
Для определения активности трипсина кала осуществляют рентгенопленочный тест. Если развести фильтрат менее 1: 64, и воздействовать им на рентгеновскую пленку, то при отсутствии на ней повреждений активность трипсина кала считается сниженной. Этот метод уже заметно устарел, но все еще применяется, хотя и редко.
Более точная информация может быть получена при потовом тесте, когда определяются хлориды потовой жидкости. Если трижды подтвержден повышенный уровень хлоридов потовой жидкости то можно смело утверждать, что диагноз муковисцидоза является достоверным.
Стимуляция потоотделения осуществляется с помощью электрофореза пилокарпина на внутреннюю сторону предплечья.
Общепринятый стандарт в оценке функциональности поджелудочной железы, это SPT — секретин-панкреозиминовый тест. Бикарбонаты и ферменты здесь определяются после в/в введения секретина и панкреозимина и прямой стимуляции поджелудочной железы. Состояние железы считается нормальным если определено трипсина не менее 3 Ед/30 мин. Кроме того определяются бикарбонаты (максимум — не менее 70 ммоль/л), липаза > 65000, амилаза > 12000 и стеаторея
Анализ кала на трипсин — это исследование фекалий на содержание фермента поджелудочной железы.
Пищеварение у человека начинается еще с ротовой полости, там пища пережевывается и подвергается первичной обработке ферментами слюны. По мере прохождения пищевого комка по желудочно-кишечному тракту на пищу воздействуют различные реактивы. Главная цель переваривания — расщепить питательные вещества, чтобы они могли поступить в кровь.
Каждый фермент отвечает за расщепление определенного продукта. Так трипсин активно участвует в расщеплении белков. Трипсин производит поджелудочная железа в форме трипсиногена. Далее на него воздействует еще один фермент, уже в двенадцатиперстной кишке — энтеропептидаза.
Анализ кала на трипсин применяют в случаях, когда есть подозрение на сбой в работе поджелудочной железы. При грубых патологиях трипсин в кале отсутствует. Врачи сталкиваются с этим при кистозном фиброзе железы. Но надо знать, что трипсин в кале может быть обнаружен, а болезнь все равно развивается.
Ученые утверждают, что наличие или присутствие в фекалиях ферментов не имеют важного диагностического значения. Дело в том, что множество бактерий, которые находятся в кале, выделяют массу ферментов, и может возникнуть путаница.
Низкая активность этого фермента в кале может свидетельствовать о наличии муковисцидоза, но при этом врач смотрит, есть ли другие признаки болезни: бронхолегочный и кишечный синдромы.
Как подготовиться к анализу кала на трипсин
За 3 дня до сдачи анализа не следует принимать антибиотики, накануне не нужно употреблять слабительные средства или другие лекарства, если только они не назначены по жизненным показаниям.
Надо отметить, что трипсин в кале сегодня применяется только в крайних случаях, слишком велика погрешность при определении конечного результата.
Анонимно, Женщина, 26 лет
Частый жидкий стул у ребёнка
Добрый день! Уже больше полгода мучаемся с частым жидким стулом у ребёнка. До 10 месяцев дочка ходила в туалет оформлено через день, с 10 месяцев стул начал разжижаться, постепенно дошло до поноса 6-7 раз в день. Лечимся не переставая, ставили различные диагнозы — от ферментопатия до целиакии (хотя каши ели успешно с 5 месяцев). Сдавали анализ на дисбактериоз (рез-т: не хватает лактобактерий), общий анализ крови, полная биохимия — норма, по копрограмме только снижена кислотность, лейкоцитов нет, инфекции отрицательно, узи брюшной полости норма. Стул кашицеобразный, иногда очень жидкий, обычного коричневого цвета, в основном сразу после еды. Пили макмирор, энтерол, энтерфурил, перепробывали огромное кол-во бифидум препаратов, нормофролин, линекс, максилап, бифидум-мульти, сорбенты, хилак фотре, креон. Улучшение незначительные на 2-3 дня, до недели, потом опять проблемы, бывают дни сходит 1-2 раза, потом опять до 4-5, жидко пукает, стул не оформляется, газообразование частое. Педиатр перевёл на смесь на основе козьего молока, при переводе несколько раз был даже запор 2-3 дня, сейчас варю каши на настоящем козьем молоке, разбавляя водой. Какие анализы нам ещё нужно сдать? Что это может быть?
Здравствуйте! Если вы исключили все грозные диагнозы, типа целиакии и ферментной недостаточности, то остается только скрытая пищевая непереносимость какого то продукта, чаще всего бывает молоко, сахар, или нарушение моторики кишечника, особенно если стул сразу же после еды. обычно такие дети получают курсами креон 10 000 и нукс вомику и подбираем питание. Из обследований могу рекомендовать сдать пищевую панель, что бы исключить скрытую непереносимость продуктов. Этим занимаются гастроэнтерологи и аллергологи. Здоровья вашему ребеночку!!
Анонимно, Женщина, 26 лет
Маркеры на целиакии мы сдали, пока не готовы, дополнительно сдали кал на трипсин, результат 1:20, ниже нормы, направили на потовые пробы. Подскажите кал на трипсин ниже нормы только при муковицидозе или есть другие варианты? При каких заболеваниях у ребёнка может быть низкий трипсин в кале?
При таком анализе кала на трипсин обязательно исключайте муковисцидоз, тем более если были обструктивные бронхиты. Трипсин может снижаться не только при муковисцидозе, а и при изолированом дефиците трипсина. Еще из диагностики показана панкреатическая эластаза кала, как маркет панкреатической недостаточности. Всего вам хорошего!
Анонимно, Женщина, 26 лет
Спасибо за внимание, Ольга Николаевна! Нас направили на потовые пробы для исключения муковсцидоза, все три потовых пробы отрицательные, подозрение сняли. Получается, что снижение трипсина в кале обусловлено изолированным дефицитом трипсина или могут быть и другие заболевания? Какие анализы нам ещё нужно сдать для подтверждения данного диагноза? Как лечится дефицит трипсина и какой прогноз у ребёнка при этом заболевании?
Из дополнительных анализов показана панкреатическая эластаза кала это золотой стандарт диагностики ферментной недостаточности и пищевая панель на срытую пищевую аллергию. Данные цифры трипсина не требуют лечения кроме курсов креона.
Анонимно, Женщина, 26 лет
Ольга николаевна! Спасибо за консультацию. Нам назначили пересдать кал на трипсин в другой лаборатории, сегодня получили анализ 1:320, подскажите, какие референтные значения данного анализа у детей в полтора года, анализ, который мы сдавали 10 дней назад показала, что у нас значение менее, чем 1:20, а теперь уже 1:320. Какова норма для ребёнка?
Этот результат в пределах нормы и исключает муковисцидоз. Если хотите оценить общую ферментную активность следует сдавать панкреатическую эластазу кала. Всего вам хорошего!
Консультация дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу.
Анализ кала на трипсин
Пищеварительный фермент Трипсин (trypsin) принимает участие в расщеплении пептонов белков на более мелкие элементы. Поджелудочная железа продуцирует этот фермент в форме трипсиногена, которая является неактивной, и лишь впоследствии трансформируется в трипсин, когда на него воздействует в двенадцатиперстной кишке другой фермент — энтеропептидаза.
О грубых нарушениях в работе железы может свидетельствовать отсутствие в кале трипсина. Такое, в частности, происходит при кистозном фиброзе железы. В свою очередь, эта или иная патология поджелудочной железы может развиваться и при определении наличия трипсина в кале.
Вообще, определение в кале ферментов однозначного диагностического значения не имеет, поскольку находящиеся в нем бактерии, могут проявлять самую разнообразную ферментативную активность.
Более показательными являются исследования дуоденального содержимого, получаемого обычными зондами. хотя количественные соотношения этой смеси целого ряда секретов (желчи, сока поджелудочной железы и т. д.) непостоянны. Эти исследования проводятся для определения активности ряда ферментов, которые вырабатывает поджелудочная железа. Среди них трипсин, а также липаза, амилаза, фосфолипаза А2, эластаза.
Анализы кала на содержание трипсина
Однако и определение содержания трипсина в кале может применяться для важных диагностических выводов. В частности, классический диагноз муковисцидоза довольно просто устанавливается при низкой активности трипсина в кале, хотя для полной картина определяется еще наличие хронического бронхолегочного синдрома, случаев муковисцидоза у сибсов (родных братьев и сестер, но не близнецов), кишечного синдрома и производится потовый иесn.
Для определения активности трипсина кала осуществляют рентгенопленочный тест. Если развести фильтрат менее 1: 64, и воздействовать им на рентгеновскую пленку, то при отсутствии на ней повреждений активность трипсина кала считается сниженной. Этот метод уже заметно устарел, но все еще применяется, хотя и редко.
Более точная информация может быть получена при потовом тесте, когда определяются хлориды потовой жидкости. Если трижды подтвержден повышенный уровень хлоридов потовой жидкости то можно смело утверждать, что диагноз муковисцидоза является достоверным.
Стимуляция потоотделения осуществляется с помощью электрофореза пилокарпина на внутреннюю сторону предплечья.
Общепринятый стандарт в оценке функциональности поджелудочной железы, это SPT — секретин-панкреозиминовый тест. Бикарбонаты и ферменты здесь определяются после в/в введения секретина и панкреозимина и прямой стимуляции поджелудочной железы. Состояние железы считается нормальным если определено трипсина не менее 3 Ед/30 мин. Кроме того определяются бикарбонаты (максимум — не менее 70 ммоль/л), липаза 65000, амилаза 12000 и стеаторея 7 г/сутки.
В современных исследованиях самым перспективным является тест, при котором определяется состояние поджелудочной железы методом определения эластазы, причем для этого используются фекальный и сывороточный эластазные тесты.
А определение ферментов, в том числе и трипсина, в кале в настоящее время применяется редко, поскольку они при прохождении через кишечник в большой степени разлагаются или всасываются. К тому же, подобные ферменты продуцируются и различными участками пищеварительного тракта, что не может не искажать результатов исследования. Однако, для определения функции поджелудочной железы, в ситуации когда невозможно отобрать дуоденальное содержимое, приходится определять трипсин в кале.
При этом показательным является отсутствие трипсина, которое должно вызывать тревогу. Если трипсин присутствует, то количественные показатели в значительной степени будут искажены по причинам, описанным выше.
У Вас часто бывают проблемы со здоровьем? Тогда наша подписка — именно для Вас!
Анализы при муковисцидозе
Общий анализ крови
Общий анализ крови (ОАК) – это лабораторный метод диагностики, которой подразумевает:
- Подсчет кровяных телец всех типов (красных – эритроцитов, белых – лейкоцитов и тромбоцитов) и исследование их характеристик (размеры, форма и др.), Составление лейкоцитарной формулы (процентное соотношения количества лейкоцитов всех форм). Определение количества гемоглобина (Hb) в одной единице объема. Составление соотношения массы всех форменные элементов крови к ее плазме (гематокрит).
Получить бесплатную консультацию врача
Результаты общего анализа крови при муковисцидозе:
В общем анализе крови больного с муковисцидозом можно определить неспецифические отклонения он нормы. К ним относятся: общее снижение количества эритроцитов, уровня Hb и количества лейкоцитов.
При развитии осложнений, в виде гнойно-обструктивного бронхита или пневмонии показатели общего анализа крови меняются: возрастает уровень лейкоцитов, скорость оседания эритроцитов (СОЭ).
Скрининг диагностика – иммунореактивный трипсиноген
Для выявления скрытых форм данной патологии у детей, в том числе и младенцев, используются специальные скрининговые тесты. В какой-то мере этот метод диагностики равноценен определению трипсина в кале, однако в этом случае для постановки диагноза «Муковисцидоз» используется анализа крови.
Суть этого метода состоит во взятии небольшого количества крови ребенка и измерения в нем уровня фермента пищеварительной системы – иммунореактивного трипсиногена. Данный энзим присутствует и у здоровых детей, однако у детей больных на муковисцидоз его уровень значительно выше.
Нормальные показатели иммунореактивного трипсиногена у детей:
Источники:
Http://medicsguru. ru/zdorove/analizy/42720-analiz-kala-na-tripsin. html
Http://vylechit-rebenka. ru/analizy-detej/analiz-kala-na-tripsin-norma-u-detej. html
Http://mukovistsidoz. ru/analiz-krovi-pri-mukoviczidoze. html
Трипсин в крови
Главная > Диагностика > Анализы > Биохимия крови > ТрипсинНорма трипсина в крови – 1-4 мкмоль/мл.мин (60-240 мкмоль/мл.час или 25,0 +/- 5,3 мг/л).
Трипсин является ферментом, вырабатываемым поджелудочной железой с секретом которой он поступает в кишечник, где участвует в переваривании и усвоении белков. Его содержание в крови у здорового человека очень мало, однако на фоне различных поражений поджелудочной железы содержание трипсина в крови резко повышается. Следует сказать о том, что поджелудочная железа является единственным органом, в котором синтезируется данный фермент. В связи с этим, определение активности Т-на в крови является более ценным маркером болезней поджелудочной железы по сравнению с другими ферментами (амилаза, липаза, ГГТ, АСТ, АЛТ), которые присутствуют и в других органах.
Также необходимо сказать о том, что определение уровня трипсина в крови необходимо проводить в комплексе с определением активности его ингибиторов – альфа-1-антитрипсин.
При остром панкреатите, на первых этапах происходит повышение трипсина в крови в 10-40 раз, однако в ответ на это повышается содержание альфа-1-антитрипсина, который снижает активность Т. Со временем (в среднем через 3 дня), происходит истощение системы ингибирования, в результате чего количество антитрипсина снижается при одновременном повышении активности Т-на.
При хроническом рецидивирующем панкреатите повышение Т. в крови обычно не наблюдается.
Возможные причины повышения трипсина в крови:
Снижение активности трипсина может наблюдаться при сахарном диабете, на поздних стадиях муковисцидоза, в редких случаях у пациентов с хроническим панкреатитом и раком поджелудочной железы.
Кал на трипсин что это такое - Про паразитов
- 1 Что такое анализ кала?
- 2 Как сдавать анализ кала на наличие лямблии?
- 2.1 Подготовка к анализу
- 2.2 Время для сбора материала
- 2.3 Расшифровка анализа
- 3 Лямблиоз у ребенка
- 4 Что делать при лечении лямблии?
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
При таких симптомах, как боль под правым ребром, горечь и сухость во рту, тошнота, запоры или диарея, врач чаще всего рекомендует сделать анализ кала на лямблии. Лямблии — это паразиты, которые локализуются в желудочного-кишечном тракте человека. Последствиями их попадания в организм является лямблиоз — поражение тонкого кишечника или печени. Такие симптомы часто встречаются и при других заболеваниях. Потому важно своевременно провести обследование организма. Ведь чем раньше начнется лечение, тем проще достигнуть результата.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Что такое анализ кала?
Продукты питания, попадая в организм человека, перевариваются. Усваиваются они в среднем на 85%, а остальные 15% выходят в виде кала. Таким образом, кал проходит через всю пищеварительную систему организма. Потому по его анализу (копрограмме) можно определить такие болезни, как дисбактериоз, язвенный колит, дизентерия, геморрой, язва желудка, панкреатит, желчнокаменная болезнь и так далее.
С помощью анализов кала можно проверить организм на яйца глист.
Обнаружить цисты лямблий можно только лабораторным путем. Сдают на лямблии кровь или кал. Доказано, что лучше использовать второй вариант. Антитела лямблий в кале обнаруживаются такими методами:
- копрограмма;
- соскоб;
- имунногистохимическое исследование (ИХГ);
- иммуноферментный анализ (ИФА).
ИХГ показывает результаты анализа уже через 15 минут, но для точного результата пользуются методом ПЦР кала (полимеразной цепной реакции). На копрограмме проводятся исследования кала на определенные характеристики, которые потом сопоставляются с установленными нормами. Он состоит из макроскопического анализа (визуального осмотра), химического анализа (определение строения кала с помощью химических реакций) и микроскопического анализа (определение анатомического строения с помощью микроскопа). Соскоб берется путем введения в анальное отверстие стерильного тампона.
Вернуться к оглавлению
Как сдавать анализ кала на наличие лямблии?
Лямблии в желудочно-кишечном тракте.
Для того, чтобы исследование лямблий в кале прошло успешно, важно придерживаться определенных правил. За 3 дня до сдачи анализов пациенту запрещено употреблять слабительные и активированный уголь, делать клизмы, использовать ректальные медпрепараты. Расшифровка анализа будет неверной также и в том случае, если у женщины проходит менструальный цикл либо пациент побывал на рентгене желудочно-кишечного тракта. Рекомендуется придерживаться здоровой диеты. Если нужно сдать соскоб кала, то основная задача — это не подмываться и не ходить в туалет «по большому» до взятия материала на анализ.
Вернуться к оглавлению
- Подготовка емкости. Для начала нужно приготовить емкость. Желательно, чтобы она была из стекла, но допускается и пластик. Нужно чтобы посуда была чистой, сухой и герметично закрывалась (например, «майонезная» баночка, предварительно ошпаренная кипятком и хорошо высушенная).
- Личная гигиена. Сначала нужно опорожнить мочевой пузырь, так как моча, попав на кал, может исказить результаты. Далее, очень важно хорошо вымыть промежность и половые органы теплой водой с помощью мыла и тщательно вытереться чистым, сухим полотенцем.
- Непосредственный сбор кала. Чаще всего это делают прямо над унитазом. Но стоит отметить, что на унитазе всегда присутствуют микробы, как усердно бы его не вымывали. Потому это не самый лучший вариант. Наиболее приемлемым для такой процедуры является продезинфицированный горшок. Если же его нет, то можно сделать по-другому: натянуть пищевую пленку на унитаз, а после опорожнения отобрать необходимое количество в приготовленную емкость (приблизительно одну чайную ложку).
Вернуться к оглавлению
Время для сбора материала
Сбор кала на анализ необходимо проводить с утра.
Предпочтительнее собирать кал на лямблии рано утром — непосредственно перед его попаданием в лабораторию. Возможно опорожнение и вечером, но важно точно просчитать, чтобы в больницу контейнер попал не позже чем через 6-ть часов. Хранится в таком случае проба должна в холодильнике. Однако такой вариант не подходит пациентам, которые сдают антигенный тест на лямблии в кале — хранение в холодильнике они не переживут, и результат окажется неверным. Так как верность анализов цисты простейших в кале составляет всего 70%, то сдать анализ прийдется несколько раз. Для достижения достоверного результата пациент обязан как минимум 3 раза сдать кал на антитела.
Вернуться к оглавлению
Расшифровка анализа
Анализ на цисты простейших является несложной процедурой. Именно она поможет определить их наличие в нижнем кишечнике. Лямблиоз подтверждается в том случае, если в кале обнаружены цисты либо взрослые лямблии. Ниже приведена таблица, которая показывает соотношение норма — отклонение при обследовании антигена лямблий в кале.
| Реакция на кровь | Отрицательная | Отрицательная |
| Оформленность | Оформленный | Неоформленный |
| Консистенция | Мягкий | Жидкий |
| Цвет | Коричневый | Зеленовато-коричневый |
| Запах | Специфический | Специфический |
| Яйца гельминтов | Нет | Нет |
| Простейшие | Нет | В наличии |
| Лейкоциты | Нет | 0-1 в поле зрения |
| Слизь | Нет | В наличии |
| Крахмал | Редко | В наличии |
| Йодофильная флора | Нет | Нет |
| Мыла | Немного | (++) |
| Растительная клетчатка | Немного | (+++) |
| Жирные кислоты | Немного | (+++) |
| Нейтральный жир | Нет | (++) |
| Мышечные волокна | Нет | Изменены (++) |
Вернуться к оглавлению
Лямблиоз у ребенка
Лямблиоз — распространенное заболевание среди детей.
Цисты попадают в организм вместе с продуктами питания, водой либо через грязные предметы. Потому на лямблиоз часто болеют дети. Они заражаются преимущественно в садиках или школах. Причиной тому является ослабленный иммунитет ребенка, а также плохой контроль за гигиеной в детских коллективах. При лямблиозе у ребенка болит живот, начинается жар, озноб, рвота, может проявиться аллергическая реакция. У детей довольно часто бывают такие симптомы, потому случается и так, что врачи не сразу могут понять причины недомогания ребенка — его направляют к неврологу, дерматологу, аллергологу и т. д. Если вовремя не взяться за лечение, то заболевание переходит в хроническую форму. Последствиями этого бывает интоксикация или иммунная недостаточность.
Потому если у ребенка появились похожие симптомы, то необходима сдача анализа. Можно сдать на лямблии кровь или кал. Обследование проведут при помощи ИФА, ИХГ, соскоба, ПЦР или копрограммы. Если лямблии не обнаружили, то это еще не факт, что их нет. Сдача анализов должна проходить около недели с промежутком в 2−3 дня. Медработники рекомендуют сдавать кал у ребенка на антитела к лямблиям не реже, чем раз в год. Тем более что исследование кала укажет на глисты и на яйца глист при их наличии.
Вернуться к оглавлению
Что делать при лечении лямблии?
Если анализ кала на антиген лямблий показал позитивный результат, то есть цисты найдены, значит, нужно приступать к лечению. При правильном подходе результат можно увидеть через 5−7 дней. Для начала нужно правильно питаться. При лямблиозе нельзя употреблять жирную или жареную пищу. Нужно исключить из рациона все продукты и блюда, имеющие ярко выраженный вкус (острое, соленое, сладкое). Также гастроэнтеролог назначает специальные препараты от паразитов («Макмирор», «Метронидазол», «Альбендазол»). Еще он может выписать и антибиотики: «Делагил», «Фуразолидон», «Тинидазол», «Немозол». Бывает и такое, что препарат не помогает. Если через 5-ть дней состояние пациента не улучшилось, то врач назначает новое лекарство. Для улучшения пищеварения назначаются бифидум-бактерии («Линекс») и ферментативные препараты («Фестал»).
Помимо медицинских препаратов в виде дополнительного лечения, можно воспользоваться методами народной медицины: настой чистотела, отвар из корней одуванчика, масло бергамота. Нужно учесть, что весь курс лечения лямблиоза довольно токсичный и очень плохо сказывается на иммунитете. Впоследствии этого часто возникают сопутствующие заболевания. Потому важно после выздоровления пройти курс реабилитации, и максимально восстановить деятельность печени, желудка, поджелудочной. В этом помогут настои трав и правильное питание.
Как выглядят яйца глистов: фото у человека
Фотографии глистов и их яиц

Статистические данные утверждают, что в 8 из 10 случаев хронических заболеваний связаны с паразитированием гельминтов во внутренних органах человека.
Например, к появлению и накоплению атеросклеротических бляшек на стенках сосудов приводят трихомонады, кстати, они же могут провоцировать развитие здоровых клеток в раковые. На планете Земля около 5 млрд. человек являются носителями различных патогенных микроорганизмов. Поэтому вопрос о том, как выглядят глисты у детей и взрослых, является более чем актуальным.
Как выглядят глисты у детей и взрослых?
Гельминты — это черви плоского или круглого телосложения, которые могут существовать в организме животного и человека, чтобы вести свою жизнедеятельность посредством своего хозяина. Глисты не имеют возможности размножаться внутри человеческого организма, их яйца попадают в окружающую среду или передаются от зараженного человека здоровому. Большая часть таких особей предпочитает заселять кишечник человека, хотя есть и обитатели печени, легких, кожи, глаз, головного мозга селезенки, желчного пузыря и поджелудочной железы.
Как выглядят глисты в кале у ребенка:
Такое неприятное соседство провоцирует развитие патологий и хронических заболеваний. Глисты зачастую предполагают характерные симптомы проявления, требующие немедленной диагностики. Большинство людей с таким диагнозом могут самостоятельно распознать наличие таких паразитов, например, проявлениями их в каловых массах.
Яйца глистов в кале: фото
Яйца глистов фото:
Как выглядят яйца глистов у человека фото:

Как выглядят глисты в кале у ребенка:
Яйца глистов у человека фото:

Яйца глистов в кале фото у ребенка:

Яйца глистов фото на попе:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Как выглядят яйца глистов в кале фото:

Яйца глист фото у детей:
Как выглядят яйца глистов фото:
Как происходит заражение
Если речь идет о маленьких детях, чаще всего заражение глистами происходит из-за беспечности и постоянного нахождения в коллективе. Достаточно одного контакта с больным ребенком, чтобы здоровый получил от него яйца паразитов.
Взрослые люди становятся заложниками такой ситуации из-за несоблюдения правил личной гигиены и недостаточной санитарии. К тому же разносчиками такой инфекции становятся домашние животные, которые легко подхватывают гельминтов в окружающей среде.
Как сдавать соскоб на энтеробиоз?
- Показания к проведению анализа
- Техника взятия биоматериала
- Как подготовиться к сдаче анализа?
- Результаты соскоба
 Анализ на энтеробиоз позволяет выявить наличие инвазионного заболевания – энтеробиоза, вызванного появлением в человеческом организме остриц, паразитирующих в кишечнике. Редкий человек не знает, что такое энтеробиоз, ведь эта болезнь имеет большое распространение и чаще всего встречается у маленьких детей. Наибольшая активность глистов наблюдается в темное время суток: острицы проникают в прямую кишку, выползают через заднепроходное отверстие и откладывают яйца в кожных складках промежности.
Анализ на энтеробиоз позволяет выявить наличие инвазионного заболевания – энтеробиоза, вызванного появлением в человеческом организме остриц, паразитирующих в кишечнике. Редкий человек не знает, что такое энтеробиоз, ведь эта болезнь имеет большое распространение и чаще всего встречается у маленьких детей. Наибольшая активность глистов наблюдается в темное время суток: острицы проникают в прямую кишку, выползают через заднепроходное отверстие и откладывают яйца в кожных складках промежности.
Соскоб на энтеробиоз позволяет выявить наличие еще не вылупившихся глистов. Данная процедура — это не только профилактическая мера в отношении детей, но и один из обязательных анализов, необходимых для посещения некоторых общественных мест.
Показания к проведению анализа
Соскоб на гельминтов обязателен в следующих случаях:
- перед началом посещения детского сада либо после длительного отсутствия;
- перед оформлением санаторно-курортной путевки;
- при прохождении медкомиссии и оформлении медкнижки;
- перед плановой госпитализацией, лечением;
- в детских садах и школах для контроля и предупреждения массового заражения глистами;
- для получения справки, разрешающей посещать общественные бассейны;
- при подозрениях на гельминтоз (т.е. когда выражены следующие симптомы глистов у человека: зуд заднего прохода, увеличение кровенаполнения в зоне ануса, воспаление в области наружных половых органов у девочек, расстройство кишечника).
Совет: нельзя с пренебрежением относиться к симптомам заражения и недооценивать соскоб на энтеробиоз, который диагностирует заболевание в 50% случаев (что в разы превышает показатели при анализе кала). Задача пациента — правильно собрать биологический материал для исследования и вовремя предоставить его в медицинское учреждение.
Техника взятия биоматериала
Соскоб на энтеробиоз обычно берут специалисты соответствующих медучреждений, а также подготовленные медики в больницах. Однако взять анализ мазка можно и в домашних условиях. Главное – правильно выполнить диагностическую процедуру и своевременно доставить биоматериал в лабораторию.
Существует два способа забора:
- ватными палочками;
- липкой лентой.
В первом случае нужно подготовить косметическую палочку и стерильный контейнер. Смочить палочку в физрастворе либо глицерине и провести ею по коже в прианальных складках, по заднепроходному отверстию. Убрать биоматериал в контейнер и плотно закрыть.
Во втором случае понадобится скотч-тест либо липкая лента и стерильное предметное стекло. Наклеить ленту на заднепроходное отверстие и близлежащие кожные покровы, затем аккуратно, чтобы не появились пузырьки, наклеить на стеклянную поверхность.
Совет: готовый к сдаче материал нужно доставить в соответствующее медучреждение в день взятия соскоба. До посещения поликлиники анализы рекомендуют хранить в холодильнике при 4-7°С, но не более 8 часов.
Как подготовиться к сдаче анализа?
Соскоб на энтеробиоз не требует особой подготовки. Однако существует ряд мер, необходимых для получения максимально достоверных результатов. Соблюдение далее рассматриваемых правил особенно актуально при сборе анализа в домашних условиях.
- Мазок следует брать утром, сразу после сна, перед актом дефекации, мочеиспусканием, совершением гигиенических процедур.
- Подмываться крайне не рекомендуется, поскольку мыльная вода смоет яйца остриц, что приведет к недостоверным результатам.
- Развитие гельминтов включает определенные этапы, они не регулярно откладывают яйца, поэтому мазок нужно проводить после ночи, когда был сильный зуд.
Совет: для более точного и качественного анализа все мазки необходимо сдать в кратчайшие сроки.
Результаты соскоба
Заключение можно получить в день сдачи биоматериала, а значит, срок исполнения — один рабочий день. Отрицательный результат считается нормой, это говорит о том, что яйца глистов не обнаружены. В случае, когда анализы хорошие, но организм все же сигнализирует о наличии остриц, придется пройти дополнительное обследование. Чтобы исключить присутствие гельминтов, нужно сдать как минимум три соскоба. Если анализ покажет наличие яиц паразита, пациенту назначат средство от паразитов, это может быть тиосульфат натрия для очищения организма или любое другое глистогонное средство. После лечения требуется повторная сдача анализа. При чрезмерной инвазии глистов можно обнаружить в кале, в области заднего прохода, на наружных половых органах, на нижнем белье или на постельном. Анализ кала позволяет выявить и другие заболевания, к примеру, наличие шистосомы у человека.
Энтеробиоз может быть обнаружен как у ребенка, так и у взрослого. Поэтому крайне важно соблюдать совокупность гигиенических правил и быть внимательным к возможным признакам заражения. Чем раньше обнаружится болезнь, тем быстрее и успешней ее удастся вылечить.
Трипсин норма в крови
Содержание трипсина в сыворотке в норме составляет 25,0 ± 5,3 мг/л.
Функция Трипсина в организме человека
Трипсин как результат анализа крови
Клиническую оценку уровня активности трипсина в сыворотке крови необходимо проводить в комплексе с уровнем ингибиторов трипсина, где 90 % трипсинингибирующей активности сыворотки крови приходится на альфа-1-антитрипсин.
Для острого панкреатита характерно кратковременное повышение в 10—40 раз активности трипсина в начале заболевания. Под воздействием различных причин, приводящих к повреждению ткани поджелудочной железы при остром панкреатите, нарушается динамическое равновесие в системе трипсин—альфа-1-антитрипсин. Начало заболевания связано с активацией трипсина в поджелудочной железе. В первые часы заболевания в ответ на массивное поступление в тканевую жидкость, лимфу и кровь активного трипсина происходит увеличение активности альфа-1-антитрипсина. Однако постепенно при остром панкреатите происходит истощение альфа-1-антитрипсина, что свидетельствует о переходе процесса в некротическую стадию. Повышение активности альфа-1-антитрипсина при остром панкреатите наблюдается на 2—3-й день заболевания, а после 3-го дня выявляется его снижение. При быстром развитии панкреонекроза повышение альфа-1-антитрипсина в крови очень незначительно, что является прямым показанием к применению в комплексном лечении антиферментов.
При хроническом рецидивирующем панкреатите у 25—50 % больных в период обострения повышение трипсина в сыворотке не выявляется (особенно при наличии стеатореи). Отсутствие повышения активности трипсина в таких случаях обусловлено недостаточностью функции поджелудочной железы. У 20 % больных с хроническим панкреатитом показатели трипсина в крови возрастают. Клиническая картина заболевания обычно не коррелирует с уровнем повышения трипсина. При переходе хронического рецидивирующего панкреатита в стадию ремиссии нормализация содержания альфа-1-антитрипсина наблюдается существенно реже, чем снижение активности трипсина. В этом отражается один из механизмов купирования обострения процесса, т.е. повышение содержания альфа-1-антитрипсина способствует ремиссии.
Повышение содержания трипсина в крови
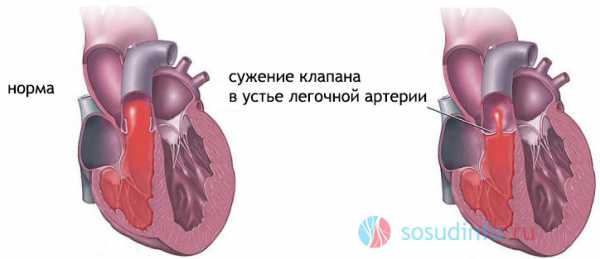
Повышение активности трипсина в крови иногда обнаруживается у больных при раке поджелудочной железы; у новорожденных оно является специфичным тестом на муковисци-доз; у больных с ХПН является следствием избыточного накопления его ингибиторов; при вирусных инфекциях, при «немом» поражении поджелудочной железы.
В связи с тем что в крови циркулируют ферметативно неактивные трипсиноген, комплексы трипсина с альфа-1-антитрипсином и ферментативно активные комплексы трипсины с альфа-2-макроглобулином, биохимические методы определения трипсина, основанные на расщеплении различных субстратов, недостоверны. Они отражают суммарную активность перечисленных комплексов. Наиболее достоверным является радиоиммунологический метод определения трипсина в крови.
Понижение содержания трипсина врови
Активность трипсина в сыворотке снижена у больных сахарным диабетом, муковисцидозом (в поздней стадии), иногда у больных хроническим панкреатитом и раком поджелудочной железы.
Для расшифровки значений остальных показателей анализа вы можете воспользоваться нашим сервисом: расшифровка биохимического анализа крови онлайн.
Источник: http://istoriya-bolezni.ru/%D0%B0%D0%BD%D0%B0%D0%BB%D0%B8%D0%B7-%D0%BA%D1%80%D0%BE%D0%B2%D0%B8/tripsin-v-vrasshifrovke-biohimii/
Трипсин в крови
Норма трипсина в крови – 1-4 мкмоль/мл.мин (мкмоль/мл.час или 25,0 +/- 5,3 мг/л).
Трипсин является ферментом, вырабатываемым поджелудочной железой с секретом которой он поступает в кишечник, где участвует в переваривании и усвоении белков. Его содержание в крови у здорового человека очень мало, однако на фоне различных поражений поджелудочной железы содержание трипсина в крови резко повышается. Следует сказать о том, что поджелудочная железа является единственным органом, в котором синтезируется данный фермент. В связи с этим, определение активности Т-на в крови является более ценным маркером болезней поджелудочной железы по сравнению с другими ферментами (амилаза, липаза, ГГТ, АСТ, АЛТ), которые присутствуют и в других органах.
Также необходимо сказать о том, что определение уровня трипсина в крови необходимо проводить в комплексе с определением активности его ингибиторов – альфа-1-антитрипсин.
При остром панкреатите, на первых этапах происходит повышение трипсина в крови враз, однако в ответ на это повышается содержание альфа-1-антитрипсина, который снижает активность Т. Со временем (в среднем через 3 дня), происходит истощение системы ингибирования, в результате чего количество антитрипсина снижается при одновременном повышении активности Т-на.
При хроническом рецидивирующем панкреатите повышение Т. в крови обычно не наблюдается.
Возможные причины повышения трипсина в крови:
- острый панкреатит;
- иногда при раке поджелудочной железы;
- муковисцидоз (в качестве теста у новорожденных детей);
- ХПН (хроническая почечная недостаточность);
- на фоне тяжелых вирусных инфекций.
Снижение активности трипсина может наблюдаться при сахарном диабете, на поздних стадиях муковисцидоза, в редких случаях у пациентов с хроническим панкреатитом и раком поджелудочной железы.
Заболевания:чЕстная урология андрология ©17 г. Все права защищены | Профиль в Google+
Источник: http://www.urolog-site.ru/slovar/t/tripsin-krovi.html
Трипсин
Анализ на трипсин назначают для диагностики заболеваний поджелудочной железы, поскольку она является единственным источником образования фермента. Обычно исследование используют при подозрениях на острый панкреатит.
Перед сдачей крови необходима специальная подготовка:- исследование следует проводить натощак — после последнего приема пищи должно пройти не менее 12-ти часов;
- за сутки нужно исключить алкоголь и интенсивные физические нагрузки;
- за 1-2 часа до сдачи анализа на трипсин нужно отказаться от курения, употребления сока и напитков, содержащих кофеин;
- кровь следует сдавать перед началом приема лекарств или не ранее, чем через 10–14 дней после их отмены.
В норме концентрация трипсина в сыворотке крови составляет 25,0 ± 5,3 мг/л. В начальной стадии острой формы панкреатита его уровень увеличивается в 10—40 раз. Кроме того, повышение может произойти при поражениях и злокачественных образованиях поджелудочной железы, вирусных инфекциях.
Сниженная концентрация трипсина может свидетельствовать о сахарном диабете, муковисцидозе в поздней стадии. Иногда это признак хронического панкреатита.
Где сдать анализ на трипсин?
Сдать анализы Вы можете в нашей лаборатории в любое удобное время. Результаты будут готовы в кратчайшие сроки. Опытные специалисты всегда готовы проконсультировать Вас и ответить на все возникшие вопросы. Уточняйте цену исследования на сайте в разделе «Наши цены» или по телефону.
- Ведение беременности
- Акушерское отделение «Здоровое поколение» при 25 родильном доме
- Регуляция грудного вскармливания
- Гинекология
- Оперативная гинекология
- Стоматология для взрослых и детей
- Узкие специалисты
- Маммология
- Детский мед.центр на Шаболовке
- Детский мед. центр в Марьино
- Неотложная детская помощь на дому
- Наши специалисты
- Статьи
- Лицензии
- ЗАПИСАТЬСЯ НА ПРИЕМ К ВРАЧУ
- Цена на услуги
МА ЗДОРОВОЕ ПОКОЛЕНИЕ
ул. Лестева, д. 20
МА ЗДОРОВОЕ ПОКОЛЕНИЕ
ул. Фотиевой, д. 6
Отделение «МА Здоровое поколение» в Марьино, Мячковский бульвар, дом 31/19
Необходимо проконсультироваться с врачем
Вся информация на сайте является справочной и не является открытой офертой
© Медцентр «Здоровое поколение»
Перед применением проконсультируйтесь со специалистом.
Источник: http://www.z-p.ru/tripsin.htm
Трипсин — один из основных ферментов пищеварения, образуется в поджелудочной железе, секретируется в кишечник и участвует в расщеплении белков пищи. Отражает функциональное состояние поджелудочной железы. При остром панкреатите , когда трипсин и другие ферменты из пораженной поджелудочной железы «вымываются» в кровь, уровень их в крови соответствует размерам некротического (пораженного) участка. Активность трипсина возрастает при остром панкреатите и уменьшается при хроническом панкреатите. Увеличение активности трипсина наблюдается при муковисцидозе (кистозный фиброз поджелудочной железы) — наследственном заболевании.
Подготовка к диагностике
2. Пациент должен воздержаться от мясной пищи, других ограничений в диете и режиме питания не требуется.
3. Следует предупредить его, что для исследования необходимо взять пробу крови, и сообщить, кто и когда будет брать кровь из вены.
4. Пациента предупреждают о возможных неприятных ощущениях во время наложения жгута на руку и пункции вены.
5. Лечащий врач и врач-лаборант должны знать о приеме пациентом препаратов, которые могут повлиять на результат исследования. При необходимости эти препараты отменяют.
Процедуры
2. Место прокола придавливают ватным шариком до остановки кровотечения.
3. При образовании гематомы в месте прокола назначают согревающие компрессы.
Референтные значения
Факторы, влияющие на результат исследования
После эндоскопической ретроградной панкреатографии или применения стимуляторов поджелудочной железы (холецистокинина, бомбезина, секретина или церулеина); после приёма пищи.
Цель исследования
2. Оценка состояния поджелудочной железы.Отклонения от нормы
Острый панкреатит, хроническая почечная недостаточность, болезни печени, иногда при пептической язве и желчных конкрементах и фиброзно-кистозной дегенерации (пуповинная кровь).
Хронический панкреатит (особенно при наличии стеатореи), рак поджелудочной железы (в некоторых случаях могут быть повышенные или нормальные величины).
И низкие и высокие значения возникают при β- талассемии. Высокие значения возникают при остром синдроме нарушенного всасывания, а низкие значения — при хроническом синдроме нарушенного всасывания.
Диабет: Пониженные значения отмечены при возникновении болезни как в юношеском, так и в зрелом возрасте.
Вирусные инфекции: Сывороточные уровни повышены при бессимптомной инвазии в поджелудочную железу.
Источник: http://www.smed.ru/guides/772
Урология
Половое здоровье мужчины
Ценность фермента трипсина в крови
Трипсин в крови должен находиться в норме. И его норма составляет 1-4 мкмоль/мл.мин. Если говорить о трипсине, то он является тем ферментом, который вырабатывается поджелудочной железой. Этот фермент будет поступать в кишечник, где этот фермент будет принимать свое участие в усвоении белков, в переваривании белков. У здорового человека содержание трипсина в крови будет незначительным. Но на фоне протекания в организме людей всевозможных заболеваний, а в частности, заболеваний поджелудочной железы, содержание этого фермента будет в несколько раз резко увеличиваться. Поджелудочная железа будет являться одним из немногих органов, которая будет выполнять синтез трипсина. В связи с этим, одним из важных диагностических исследований является определение активного трипсина в крови. Именно он будет выступать в роли одного из ценных ферментов определения болезни поджелудочной железы. Причем, ценность этого фермента будет значительно выше, ценности многих других ферментов. То есть, ферменты амилазы, фермента липазы, ферменты АЛТ, АСТ и ГГТ. Все эти вышеперечисленные ферменты будут присутствовать в многих других органах.
Обычно, определение содержания трипсина в крови осуществляться вместе с определением активности альфа-1. Если у человека будет диагностироваться такое заболевание, как острый панкреатит, то на первых этапах этого заболевания будет происходить превышение уровня трипсина в крови. И это повышение может быть в 40 раз. Через три дня после этого резкого повышения фермента будет происходить истощение системы. В конце концов, все это будет способствовать существенному снижению антитрипсина, и одновременному повышению активности самого фермента трипсина. Что касается хронического панкреатита, то он не вызывает повышение фермента трипсина в крови.
Похожие статьи
Вы можете оставить комментарий, или задать вопрос
Источник: http://zdr5.ru/bioximicheskie/cennost-fermenta-tripsina-v-krovi.html
Лабораторная диагностика панкреатита (продолжение. )
Диагностическое значение имеет определение активности изоферментов а-амилазы — изоамилаз, особенно в крови при хроническом панкреатите с внешнесекреторной недостаточностью поджелудочной железы. При определении количества изоамилазы с помощью ингибиторного метода у здоровых лиц и больных хроническим панкреатитом Установлено выраженное снижение уровня панкреатической изоамилазы вольных по сравнению со здоровыми. Диагностическая чувствительность амилазы составляет 50% (чувствительность общей амилазы — 9%), а специфичность — 95%.
В последнее время установлено два типа изоэнзимов изоамилаз: панкреатический и саливарный — слюнной. Причем активность панкреатической изоамилазы повышается при остром панкреатите, снижается при хронической форме с экзокринной недостаточностью поджелудочной железы и после панкреатэктомии. У здоровых людей приблизительно 40% общей сывороточной амилазы представлено панкреатическим типом, а 60% — амилазой слюнных желез. При остром и некоторых формах хронического панкреатита большая часть амилазы в сыворотке крови представлена панкреатической изоамилазой.
Разработан упрощенный метод, основанный на ингибировании слюнного компонента амилаз, позволяющий определять панкреатическую амилазу. Он основан на способности очищенного протеина, который получают из спиртовых экстрактов пшеницы, специфически связывать амилазу слюны, что дает возможность определить активность панкреатической изоамилазы. Ингибиторная способность белка, выделенного из пшеницы, по отношению к слюнной амилазе в 100 раз выше, чем к панкреатической изоамилазе.
Кроме исследования активности а-амилазы в крови и моче используются методы определения ее в слюне. В зависимости от формы панкреатита в слюне может наблюдаться как повышение, так и снижение активности фермента. Особое значение имеет уменьшение уровня амилазы в слюне, которое сопровождает хронический панкреатит с экзокринной недостаточностью поджелудочной железы. Эти методики отличаются простотой и неинвазивностью.
Заслуживает внимания определение при панкреатите содержания ферментов в крови, обладающих липолитической активностью — липазы и фосфолипазы А. Количество сывороточной липазы обычно изменяется параллельно уровню а-амилазы. Повышение активности липазы встречается часто, в ряде случаев оно опережает гиперамилаземию и обычно сохраняется дольше. Поэтому считают, что нужно чаше определять уровень липазы в крови.
Установлено, что в моче человека липаза отсутствует (липаза не фильтруется через клубочки почечного канальца), а липолитическая активность, выявляемая некоторыми авторами в моче, представляет собой артефакт или может быть отнесена за счет активности эстераз.
У большинства больных острым и острыми атаками хронического панкреатита наблюдается увеличение содержания липазы в крови, а в период ремиссии активность ее находится в пределах нормы.
Для определения активности липазы в крови наиболее воспроизводимы методы Титца и Фиерека (1966), а также методы с использованием в качестве субстрата эфира флюоресцеина и дилауриновой кислоты. Активность липазы выражается в микрограммах флюоресцеина, освобождающегося под влиянием 1 мл сыворотки крови за 30 мин инкубации при рН 8,0 и температуре 37°С. Активность липазы в крови составляет у здоровых людей 1,38 ± 0,24 ЕД/мл.
Учитывая значение в патогенезе панкреатита активации фосфолипазы, в настоящее время большое внимание уделяется изучению содержания этого фермента в крови. В поджелудочной железы содержатся два типа фосфолипазы: А1 и А2 (лабильная и стабильная). Фосфолипаза А2 наиболее специфична для поджелудочной железы и широко изучается в связи с ее участием в патогенезе панкреатитов. Фосфолипаза является идеальным маркером поражения ацинарных клеток поджелудочной железы при панкреатите.
Очистка человеческой панкреатической фосфолипазы А2 позволила разработать радиоиммунологический метод определения ее содержания в крови. В норме уровень сывороточной фосфолипазы А2 колеблется от 2 до 7,9 нг/мл, а у больных с острым и некоторыми формами хронического панкреатитов повышается до 4000 нг/мл.
Не менее важную роль для диагностики панкреатита играет выявление прямыми или косвенными методами активности панкреатических протеаз: трипсина, химотрипсина, эластазы и карбоксипептидазы. Следует учесть, что поджелудочная железа является единственным источником трипсина, поэтому определение его содержания может быть более важным для суждения о поражении поджелудочной железы, чем других ферментов. Все панкреатические протеазы, особенно трипсин и химотрипсин, очень быстро связываются с сывороточными ингибиторами немедленного и замедленного действия. Поэтому большинство исследователей отрицают возможность определения активного трипсина в крови биохимическими методами, хотя синтетические субстраты, избирательно подверженные действию трипсина, используют для определения активности трипсина в сыворотке крови. Фактически этими методами определяют не концентрацию трипсина, а суммарную активность различных протеаз. Для определения содержания трипсина в сыворотке крови наиболее часто применяют метод Хэвербека. У здоровых людей активность трипсина крови находится в пределах 0-4 ЕД/мл. В настоящее время для определения активности трипсина применяют также другие синтетические субстраты.
Наряду с трипсином изучают также содержание в крови его ингибитора и соотношение ингибитор/трипсин в сыворотке крови.
Уровень трипсинемии зависит от формы и стадии заболевания. При острых атаках панкреатита характерно увеличение содержания трипсина, которое наблюдается чаще, чем повышение активности амилазы и липазы. Одновременно отмечается уменьшение концентрации ингибитора трипсина и соотношения ингибитор/трипсин. Прогрессирующее безрецидивное течение хронического панкреатита или длительно текущий панкреатит сопровождаются постепенным снижением уровня сывороточного трипсина. Однако данные, основанные на биохимических методах определения активности трипсина в крови, не точные и весьма альтернативные, так как только фермент попадает в кровь, его активность немедленно нейтрализуется различными сывороточными ингибиторами трипсина.
Наиболее точным методом определения суммарной фракции трипсина и трипсиногена в крови является радиоиммунологический, основанный на принципе конкурентного белковосвязывающего анализа с двойными антителами. Радиоиммунологический анализ представляет собой вариант радиотестирования in vitro. Этот метод основан на законе действия масс, в соответствии с которым определяемое вещество будет конкурировать со своим меченым аналогом (антигеном) за ограниченное число связывающих мест антика до достижения химического равновесия всех компонентов реакционной смеси. К преимуществам радиоиммунного анализа относятся: высокая чувствительность (способность измерительной системы регистрировать минимальные количества вещества), специфичность (возможность системы измерять одну, строго специфичную субстанцию), надежность (способность определять истинное количество вещества), точность (характеризует воспроизводимость полученных данных).
Уровень иммунореактивного трипсина крови у больных острым панкреатитами значительно повышается. Особенно высокий уровень трипсинемии обнаруживается у больных с острым алкогольным панкреатитом. Причем максимальный его уровень превышает верхнюю границу нормы (400 нг/мл) враз в 1-й день заболевания, а затем постепенно снижается.
Особенностью радиоиммунологического анализа трипсина является то, что определяется связанный с ингибиторами фермент (а2-макроглобулин, а1-антитрипсин), а также профермент трипсина — его неактивная форма — трипсиноген.
У больных с тяжелой экзокринной недостаточностью поджелудочной железы (имеется стеаторея) уровень трипсиногена в крови снижается в 85% случаев, а у больных с легкой или средней степенью экзокринной недостаточности — приблизительно в 30%. Низкий уровень трипсиногена у больных с признаками стеатореи свидетельствует о панкреатогенном источнике стеатореи.
Базальный уровень трипсина у здоровых лиц составлял 23,6 ± 8,4 нг/мл, у больных с заболеванием желчных протоков — 12,5 + 8,7 нг/мл, при легкой форме хронического панкреатита — 9,9 ± 4,9 нг/мл, а при тяжелой — 2,43 ± 1,9 нг/мл, т.е. почти в 10 раз ниже нормы.
Установлено, что а1-антитрипсиновый фенотип не играет роли в развитии заболеваний поджелудочной железы. Существует и другое мнение. При хроническом панкреатите повышается активность а1-антитрипсина как компенсаторная реакция на трипсинемию, наблюдаются разнонаправленные изменения активности а2-макроглобулина и общей антитриптической активности крови в зависимости от фазы заболевания.
Установлено, что при остром и острых атаках хронического панкреатита активность сывороточной эластазы повышается, а ее ингибитора — снижается.
Усиленное поступление в кровь ферментов поджелудочной железы («уклонение» ферментов), которое, как правило, обусловлено воспалением паренхимы поджелудочной железы или остро возникающим застоем секрета в том или ином участке ее протоков, является важным патогенетическим механизмом развития панкреатита. При панкреатите вне стадии обострения концентрация панкреатических ферментов не повышена, а иногда даже снижена. Кроме выявления в крови ферментов поджелудочной железы натощак, диагностическое значение имеет определение ферментативной активности в ответ на введение гормональных стимуляторов экзокринной функции поджелудочной железы — секретина и панкреозимина. Существуют и другие способы стимуляции поджелудочной железы, которые известны как прозериновый, эуфиллиновый и морфиновый тесты, в настоящее время частично утратившие свою диагностическую ценность.
Пробы на «уклонение» ферментов основаны на физиологических и патофизиологических процессах секреции ферментов поджелудочной железы. В норме основная часть их попадает в просвет двенадцатиперстной кишки и только небольшое количество в кровь непосредственно из ткани поджелудочной железы или тонкой кишки. У здоровых людей после стимуляции поджелудочной железы концентрация ее ферментов в крови повышается незначительно и через 1,5-2 ч возвращается к исходному уровню.
В период обострения панкреатита часто в протоках поджелудочной железы возникает застой, что связано с нарушением оттока жидкости, и ферменты усиленно поступают в кровь. При панкреатите активность ферментов после стимуляции не возвращается к нормальным величинам. Это явление носит название «уклонение» ферментов.
Секретин и панкреозимин не вызывают заметного повышения концентрации ферментов поджелудочной железы в крови у здоровых людей. При хроническом панкреатите содержание ферментов в крови может увеличиваться при наличии препятствия оттоку секрета поджелудочной железы либо при повышенной проницаемости воспаленной ацинозной ткани, что облегчает транспорт ферментов в кровь, а также при незначительном поражении паренхимы поджелудочной железы, когда еще сохранились функционирующие ацинусы, продуцирующие ферменты. Таким образом, повышение содержания в крови ферментов после стимуляции поджелудочной железы свидетельствует о хроническом поражении органа, а также о том, что функциональная способность экзокринной части его не сильно угнетена.
Повышение уровня панкреатических ферментов в крови является основным диагностическим критерием гиперферментемических форм панкреатита. Учитывая, что при панкреатитах отсутствуют активные формы трипсина в результате немедленного связывания их ингибиторами крови, а также трудоемкость методов радиоиммунного анализа, целесообразно применение методов опосредованного обнаружения хотя бы временного присутствия панкреатических протеаз в крови, которые сопутствуют «уклонению» ферментов в кровь при острых атаках хронического панкреатита. К таким методам относятся исследования продуктов расщепления фибрина/фибриногена (ПРФ) в плазме крови у больных острым и острыми атаками хронического панкреатита и теми формами хронического панкреатита, которые сопровождаются «уклонением» ферментов в кровь. ПРФ являются продуктами специфического протеолиза нативного фибриногена или фибрина ферментами трипсиназного типа (трипсин, плазмин, химотрипсин и эластаза). Причем, выйдя в кровь, панкреатические протеазы немедленно связываются ингибиторами (а1-антитрипсин, а2-макроглобулин) и их активные формы в крови не определяются даже самыми современными биохимическими методами. В то время как образованные под их влиянием ПРФ циркулируют в крови 24 ч и более.
Для определения содержания ПРФ, растворимого фибрина и фибриногена в плазме крови используют современные неиммунохимические, легко воспроизводимые методы. В основе метода выявления уровня ПРФ в плазме крови лежит способность ПРФ тормозить свертывание мономерного фибрина, причем тормозной эффект находится в прямой зависимости от количества ПРФ в плазме крови. После вычисления по формуле тормозного эффекта, применяя стандартную калибровочную кривую, количество ПРФ выражают в мкг/мл. В норме ПРФ в крови отсутствуют. В настоящее время для определения ПРФ используют также легко доступные иммунохимические методы.
У больных с острым и острыми атаками хронического панкреатита ПРФ обнаруживаются от 8 до 86 мкг/мл. Они выявляются в течение 7-10 дней от начала обострения. Имеется положительная корреляция между концентрацией ПРФ и тяжестью панкреатита с «уклонением» ферментов в кровь.
У больных хроническим панкреатитом с экзокринной недостаточностью поджелудочной железы, а также больных с заболеваниями, проявляющимися болевым синдромом в верхней части живота (диафрагмальная грыжа, спаечная болезнь, дистальный колит, хронический холецистит, язвенная болезнь), ПРФ в плазме крови отсутствуют.
Для изучения активности панкреатических ферментов у больных с острым и хроническим рецидивирующим панкреатитами исследуют перитонеальный экссудат, полученный во время лапаротомии или лаважа. При острых атаках панкреатита в перитонеальном экссудате возрастает активность амилазы, радиоиммунного трипсина, липазы, ингибиторов трипсина, концентрации ПРФ.
Важное место в диагностике различных форм хронического панкреатита занимает исследование дуоденального содержимого, которое проводится после (вне) обострения. Дуоденальное зондирование как в базальных, так и в стимулированных условиях имеет абсолютные противопоказания при остром и хроническом рецидивирующем панкреатитах и относительные при хроническом панкреатите в стадии обострения. Определение ферментативной активности поджелудочной железы в дуоденальном содержимом проводится для обнаружения ее различных функциональных нарушений. Характер клинических проявлений и глубина морфологических изменений, которые сопровождают хронический панкреатит, коррелируют со снижением экзокринной и эндокринной функций поджелудочной железы.
При прогрессирующем хроническом панкреатите отмечается уменьшение выделения ферментов поджелудочной железы. Следует учитывать, что у больных хроническим атрофическим дуоденитом реакция секреции ферментов поджелудочной железы на введенный в двенадцатиперстную кишку стимулятор выделения холецистокинина, панкреозимина (хлористоводородную кислоту и оливковое масло) существенно ниже, чем у здоровых лиц и больных с неатрофическими формами дуоденита. Однако при экзокринной недостаточности, прежде всего липазы, у больных с атрофическим дуоденитом без хронического панкреатита редко бывает стеаторея. При сочетании хронического панкреатита и атрофического дуоденита возникает выраженная стеаторея.Для исследования внешнесекреторной функции поджелудочной железы используют двух-канальный зонд, который позволяет получать относительно чистый дуоденальный сок в результате отсоса желудочного содержимого. Несмотря на недостатки и методические несовершенства этого способа (получение смеси соков, потеря дуоденального содержимого в тощую кишку или в результате рефлюкса в желудок), он остается одним из основных методов исследования секреторной способности поджелудочной железы.
В настоящее время применяют не только двойные, но и многоканальные зонды, позволяющие более полно разделять желудочный и дуоденальный соки. Для получения чистого панкреатического сока некоторые исследователи применяют метод канюлирования протока поджелудочной железы тефлоновым зондом через дуоденоскоп и отсасывания панкреатического секрета — базальную и стимулированную секретином и панкреозимином порций. Секретин стимулирует гидрокинетическую функцию поджелудочной железы (образование воды, гидрокабоната и вымывание ферментов из протоков поджелудочной железы), а холецистокинин-панкреозимин стимулирует экболическую функцию (синтез ферментов поджелудочной железы в панкреацитах), также моторно-эвакуаторную функцию желчного пузыря и желчевыводящих протоков.Анализируя функциональную деятельность поджелудочной железы, необходимо прежде всего учитывать тип панкреатической секреции.
Выделяют следующие типы.
Из прямых тестов наиболее информативным является секретин-панкреозиминовый тест (СПЗТ). Показаниями к его проведению являются хронический панкреатит, рак и псевдокистоз поджелудочной железы.
Для проведения СПЗТ после забора базальной секреции в/в медленно (в течение 3-4 мин) вводят секретин в дозе 1 ЕД/кг массы тела. Непосредственно перед применением во флакон с секретином вводят 10 мл стерильного изотонического раствора натрия хлорида. В 1 мл полученного раствора должно содержаться 10 ЕД секретина. На каждые 10 кг массы тела вводят 1 мл разведенного секретина. После его введения дуоденальное содержимое собирают в три 20-минутные порции. Затем таким же образом вводят панкреозимин в дозе 1 ЕД/кг массы тела. Разводят его так же, как и секретин. После введения панкреозимина дуоденальное содержимое собирают в три 20-минутные порции.
Из непрямых стимуляторов экзокринной функции поджелудочной железы применяется хлористоводородная кислота, которая относится к естественным стимуляторам секреции воды и гидрокарбонатов поджелудочной железы, опосредуя свое действие через секретин. При поражении слизистой оболочки двенадцатиперстной кишки, например, при ее атрофии, действие хлористоводородной кислоты снижается, поэтому она, как и другие раздражители, влияющие через двенадцатиперстную кишку, имеет значительные недостатки по сравнению с прямыми раздражителями. Хлористоводородную кислоту вводят в двенадцатиперстную кишку в дозе 30 мл 0,5% р-ра.
Введение раздражителей в двенадцатиперстную кишку рекомендуется для выявления снижения внешнесекреторной функции поджелудочной железы по функциональному типу. Доказано стимулирующее влияние желчи и желчных кислот на экзокринную деятельность поджелудочной железы. Желчные кислоты усиливают действие секретина, что приводит к выраженной секреции воды и гидрокарбонатов, в меньшей степени — ферментов. Натрия дезоксихолат вызывает достаточно сильную стимуляцию экзокринной функции поджелудочной железы, чем прозерин и 0,5% р-р хлористоводородной кислоты. Используют 5% р-р дезоксихолата натрия в дозе 7 мг/кг массы тела. Однако применение его ограничено из-за повреждающего действия на слизистую оболочку двенадцатиперстной кишки. Опосредованными стимуляторами секреции поджелудочной железы являются пробные завтраки, сорбит, растительные масла.
Наиболее часто используют оливковое масло, которое вводят в двенадцатиперстную кишку в количестве 20 мл. Часто применяют сочетанное введение хлористоводородной кислоты и оливкового масла для суждения о гидрокинетической (опосредованной секретином) и экболической (опосредованной панкреозимином) функциях поджелудочной железы.
Из непрямых методов исследования наиболее физиологичным является тест или пищевая проба Лунда, после проведения которого наблюдается инкреция пищевых гормонов более интенсивная, чем после применения других непрямых тестов, основанных на введении стимуляторов в двенадцатиперстную кишку. При проведении теста Лунда утром больному натощак вводят обычный одноканальный зонд на глубину от 90 до 150 см. Затем больной съедает пробный завтрак, состоящий из сухого молока, глюкозы и растительного масла, который содержит 6% жира, 5% белка и 15% углеводов. Для простоты проведения этого теста наиболее удобоваримо введение следующих компонентов: 18 г оливкового масла, 15 г сухого молока, 40 г глюкозы, 15 мл клубничного сиропа. Объем доводится до 300 мл теплой водой. Дуоденальное содержимое собирают в течение 2 ч в четыре порции (по 30 мин каждая).
8 каждой порции определяют объем секрета и активность ферментов. Наиболее предпочтительно определение активности трипсина, так как она меньше зависит от рН и является более дискриминирующей, чем активность липазы и фосфолипазы. Рекомендуется определять содержание двух энзимов, предпочтительно липазы и трипсина, чтобы подтвердить достоверность данных.
Обычно при проведении беззондовых тестов для выявления недостаточности поджелудочной железы используют синтетическое субстраты, которые принимают внутрь. Соединения, применяемые с этой целью, разрушаются в тонкой кишке под действием панкреатических энзимов. Один из остатков всасывается в тонкой кишке, связывается в печени и экскретируется с мочой. Время появления субстрата в моче с момента его приема определяется как индекс поджелудочной железы. На результаты теста могут влиять нарушения абсорбции в тонкой кишке, функции печени, экскреции почек. В частности, применяется бензоилтирозилпарааминобензойная кислота, которая под влиянием химотрипсина подвергается специфическому гидролизу.
Применяют также довольно старый, но простой йодолиполовый тест. Йодолипол, принятый внутрь, расщепляется в кишках липазой и выделяется с мочой. По времени экскреции и концентрации йода в моче можно судить об активности липазы.
Перспективным является радиоиммунологическое определение в панкреатическом соке белка лактоферина, концентрация которого резко повышена у больных с кальцифицирующим хроническим панкреатитом по сравнению с другими его формами.
Обычно перед проведением дуоденального зондирования для исследования внешнесекреторной функции поджелудочной железы опорожняют желчный пузырь. Утром натощак пациент принимает два яичных желтка или проводит тюбаж (1 ст. л. карловарской соли на 1 стакан воды). Однако при наличии диареи и необходимости суждения о наличии дискинетического синдрома желчных протоков следует проводить дуоденальное зондирование без опорожнения желчного пузыря. В этом случае полученные данные будут в той или иной степени неточными, так как поступающая в просвет двенадцатиперстной кишки желчь дополнительно стимулирует поджелудочную железу, а также эмульгирование жиров, что косвенно ведет к повышению активности липазы. Объемы поступившей желчи и желчных кислот не всегда могут быть учтены, что снижает точность исследования.
В каждой порции дуоденального содержимого определяют объем с точностью до 0,5 мл, рН, концентрацию гидрокарбонатов, а также активность амилазы, липазы и трипсина.
Определение гидрокарбонатов методом обратного титрования является достаточно чувствительным тестом. Об этом свидетельствует совпадение данных, полученных методом обратного титрования, с данными, полученными при определении гидрокарбонатов на радиометре Аструпа.
Активность амилазы в дуоденальном содержимом чаще устанавливают по Смит-Роу в модификации Сокала. Активность липазы в дуоденальном содержимом определяют по Титцу с применением эфира флюоресцеина и дилауриновой кислоты.
При оценке результатов исследования дуоденального содержимого необходимо учитывать объем, активность ферментов и их дебит, концентрацию и дебит гидрокарбонатов. Все эти показатели зависят от состояния внешнесекреторной функции поджелудочной железы, применяемого стимулятора, его дозы, методики исследования. Следует отметить, что не существует общепринятых, четко установленных норм панкреатической секреции и в каждой лаборатории при выполнении методики должна быть внесена собственная поправка. При хроническом панкреатите, раке и калькулезе протоков поджелудочной железы чаще наблюдается уменьшение объема панкреатической секреции и содержания гидрокарбонатов. Необходимо обращать внимание на рН дуоденального содержимого, который при правильном положении зонда должен быть выше 7,0. Концентрация ферментов в дуоденальном содержимом при хроническом панкреатите часто снижена.
О нарушении секреции ферментов поджелудочной железы у больных хроническим панкреатитом можно судить по химическому определению их в кале. Наиболее стойкими ферментами являются химотрипсин и трипсин, которые сохраняются в каловых массах до 2 нед. Исследование проводят через 3 дня после отмены всех принимаемых внутрь ферментных препаратов. Метод основан на расщеплении химотрипсином n-ацетил-L-тирозилового эфира с образованием кислых продуктов, которые оттитровывают основанием. При выраженных нарушениях экзокринной функции поджелудочной железы с помощью теста обнаруживают снижение активности химотрипсина. Метод неточен ориентировочен, так как может давать ложноположительные и ложноотрицательные результаты.
В настоящее время применяется метод определения фекальной эластазы-1, который является чувствительным, неинвазивным тестом для диагностики хронического панкреатита. J. Katschinski et al. (1997) пришли к выводу, что фекальная эластаза-1 явно превосходит по чувствительности фекальный химотрипсин при диагностике хронического панкреатита, но недостоверно выявляет все случаи со слабым и умеренным течением заболевания. Метод диагностики хронического панкреатита по фекальной эластазе-1 положительно коррелирует с определением инвазивным методом в дуоденальном содержимом основных панкреатических ферментов: амилазы, липазы, трипсина и химотрипсина.
Макроскопическое исследование каловых масс при недостаточности поджелудочной железы позволяет определять их серый и сальный вид, зловонный запах, повышение массы более 200 г/сут. При микроскопическом их анализе могут быть зарегистрированы креаторея (азоторея) — наличие непереваренных мышечных волокон, стеаторея — появление капелек жира, которые окрашиваются Суданом III, и амилорея — наличие зерен крахмала.
Обнаружение свыше 10 мышечных волокон в поле зрения свидетельствует о недостаточности поджелудочной железы. Появление в препарате более 100 мелких капель жира диаметром от 1 до 8 мкм указывает на наличие умеренно выраженной стеатореи, тогда как выявление свыше 100 капель диаметром от 60 до 70 мкм свидетельствует о тяжелой стеаторее.
Более точным является количественное определение содержания жира в кале. При этом больной принимает ежедневно в течение 3 дней до исследования и в течение 3 дней исследования 100 г жира. Потеря свыше 6% жира с калом является признаком стеатореи. Обнаружение в кале более 15 г жира является признаком тяжелой стеатореи, обычно наблюдаемой при муковисцидозе. Наиболее точным количественным методом оценки креато- и стеатореи является радионуклидный. Не следует забывать, что стеаторея может быть обусловлена двумя признаками: низкой активностью липазы поджелудочной железы; нарушением всасывания жира в тонкой кишке. В последнем случае наблюдается нарушение всасывания всех видов жира. При хроническом панкреатите происходит нарушение всасывания только тех липидов, которые должны быть подвержены расщеплению липазой. Поэтому для выявления стеатореи, обусловленной дефицитом липазы, используют тест с треолеатом глицерина, меченного 131 I. Препарат принимают внутрь в дозе 5,55 МБк/кг (0,15 мкКи/кг) массы тела, разводя его в 30 мл растительного масла, после чего в течение 3 сут. собирают каловые массы. Радиоактивность кала оценивают в процентах по отношению ко всему введенному радионуклиду. Выделение с калом более 6% радионуклида свидетельствует о наличии стеатореи, а при радиоактивности более 10% можно говорить о тяжелой стеаторее.
Для выявления поражений слизистой оболочки кишок (мальабсорбции) дополнительно проводят исследование с олеиновой кислотой, меченной 131 I. Выделение с калом свыше 5,5% радионуклида указывает на наличие мальабсорбции.
Креаторею выявляют с помощью альбумина, меченного 131 I. Выделение более 10% радионуклида свидетельствует о выраженной креаторее.
Для оценки нарушения инкреторной функции поджелудочной железы при панкреатите определяют уровень гликемии, наличие сахара в моче как исходного, так и после функциональной нагрузки глюкозой (глюкозотолерантный тест), содержание гормонов поджелудочной железы с помощью радиоиммунологического метода. Гипергликемия выше 5,4 ммоль/л возникает при обострении хронического панкреатита, тяжелых формах панкреатита, прогрессирующем склерозе и атрофии поджелудочной железы, в частности островковой части, расположенной преимущественно в хвосте поджелудочной железы.
Для суждения о нарушении углеводного обмена более информативной является функциональная проба с нагрузкой глюкозой. Согласно методике, больной однократно принимает минимум 50 г глюкозы (максимум 1 г/кг массы тела) натощак, затем определяют количество глюкозы в крови в течение 3 ч с интервалом 30 мин. На гликемической кривой в норме отмечается быстрый подъем уровня глюкозы в крови и нормализация или незначительное снижение содержания ее через 2-2,5 ч. При нарушении инкреторной функции поджелудочной железы гипергликемия сохраняется и через 3 ч. Используется также проба Штауба-Трауготта с двойной сахарной нагрузкой. Глюкозу дают натощак по 50 г 2 раза с промежутком 1 ч, затем через каждые 30 мин в течение 3 ч определяют концентрацию глюкозы в крови, после чего вычерчивают кривую соответственно 6 точкам концентрации глюкозы через каждые 30 мин.
У здоровых людей первый прием глюкозы сопровождается повышением ее уровня в крови в 1,6-1,8 раза, активацией панкреатических островков и отложением гликогена в гепатоцитах. Вторичный прием глюкозы не вызывает значительного увеличения содержания ее в крови, так как в этот период повышается концентрация инсулина — положительный эффект Штауба-Трауготта. При недостаточности панкреатических островков повторно введенная глюкоза не может быть утилизирована в достаточной мере, что и сопровождается повторным подъемом уровня сахара, который находится в прямой зависимости от недостаточности панкреатических островков. Двугорбая гликемическая кривая, которая наблюдается при этом, носит название отрицательного эффекта Штауба-Трауготта. Гипергликемия сохраняется достаточно долго и возврат уровня глюкозы к исходному у больных происходит значительно медленнее, чем у здоровых людей. Отрицательный эффект Штауба-Трауготта характерен для нарушения эндокринной функции поджелудочной железы.
М.М. Богер (1982) выделяет 3 типа гликемических кривых при проведении пробы Штауба-Трауготта:
При проведении этих проб следует учитывать, что при мальабсорбции в кишках (понос, стеноз выходного отдела желудка и двенадцатиперстной кишки, резецированный желудок) результаты проб могут быть неадекватны функции поджелудочной железы. В таком случае нужно осуществлять внутривенное 40% р-ра глюкозы и исследование ее уровня в крови проводить с интервалами 10 мин. Принципы оценки данных и построения кривых остаются прежними.
Тесты на толерантность к глюкозе повышают возможность обнаружения нарушения внутрисекреторной функции поджелудочной железы. Снижение толерантности к глюкозе наблюдается у 18-65% больных хроническим некалькулезным и у 35-90% больных калькулезным панкреатитом.
По данным радиоиммунологического анализа, начальные стадии сахарного диабета и хронического панкреатита сопровождаются гиперинсулинемией, а при хроническом панкреатите и сахарном диабете тяжелой стадии происходит снижение уровня инсулина в крови. Наряду с определением количества инсулина в плазме крови определяют содержание С-пептида, составляющего вместе с инсулином молекулу проинсулина. Определение количества С-пептида при хроническом панкреатите позволяет оценить при сопутствующем сахарном диабете остаточную функциональную способность панкреатических островков к синтезу эндогенного инсулина и исходя из этого обосновать целесообразность и объем инсулинотерапии. Определение содержания С-пептида в течение 30 мин после внутривенного введения 40% р-ра глюкозы может служить одним из тестов, характеризующих тяжесть течения хронического панкреатита.
В настоящее время для оценки тяжести панкреатита используют определение концентрации глюкагона в крови. В начальной стадии хронического панкреатита ввиду значительного повышения соотношения а/ß-клетки панкреатических островков наблюдается гиперглюкагонемия. По мере прогрессирования процесса и атрофии ткани поджелудочной железы развивается гипоглюкагонемия. При хроническом панкреатите возникает гипоглюкагонемия в ответ на гипогликемию, обусловленную введением инсулина. Последнее свидетельствует о том, что при хроническом панкреатите тяжелой формы нарушен контринсулярный аппарат, основным компонентом которого является глюкагон. Определение его содержания в сыворотке крови имеет важное значение для дифференциальной диагностики панкреатита и гормонпродуцируюших опухолей поджелудочной железы, а также для определения первичного и вторичного характера сахарного диабета.
Таким образом, лабораторные тесты, применяемые для диагностики заболеваний поджелудочной железы, можно разделить на следующие группы.
Эти тесты делят на прямые (секретин-панкреозиминовый тест) и непрямые (тест Лунда).
Кроме того, для лабораторной диагностики заболеваний поджелудочной железы используют иммунологические, генетические, цитологические, гистологические исследования, определяют уровень панкреатического полипептида в крови, «онкомаркеров» — СА 19-9, СЕА и др.
Наиболее просматриваемые статьи:
Актуальные темы
- Лечение геморроя Важно!
- Лечение простатита Важно!
Последние публикации
Советы астролога
Также в разделе
Основными методами функциональной диагностики хронических гастритов остаются фракционное зондирование тонким зондом и внутрижелудочная рН-метрия. В.
Гепатоцеллюлярный рак печени , составляющий 90% всех первичных злокачественных опухолей печени и немногим более 0,5% всех вскрытий в промышленно-развитых странах.
Летальность при желудочно-кишечном кровотечении (ЖКК) составляет 7-15%, следовательно, целесообразно больных с умеренным и тяжелым кровотечением.
Желтуха — синдром, развивающийся вследствие накопления в крови избыточного количества билирубина. В клинике он диагностируется по желтушному окрашиванию кожи.
Желчнокаменная болезнь (холелитиаз) — полиэтиологическое заболевание, характеризующееся образованием камней в желчевыводящих путях: желчном пузыре.
У каждого человека когда-нибудь болел живот. Однако важно различать, когда боль является следствием гиперперистальтики кишечника, например, при избыточном.
Тошнота и рвота могут возникать независимо одна от другой, но обычно они так тесно связаны между собой, что их можно рассматривать совместно. Тошнота означает.
Среди заболеваний толстой кишки можно выделить группу болезней, при которых у пациентов, несмотря на большое количество жалоб и их стабильность, не удается.
Портальная гипертензия обычно встречается у больных циррозом печени и клинически проявляется асцитом, кровотечением из расширенных вен дистальной части.
Хроническая алкогольная интоксикация является этиологическим фактором не менее чем 50% всех циррозов печени. Заболевание развивается в среднем у 1/3 больных.
Видеоконсультации
Другие сервисы:
Мы в социальных сетях:Наши партнеры:
При использовании материалов сайта, ссылка на сайт обязательна.
Торговая марка и торговый знак EUROLAB™ зарегистрированы. Все права защищены.
Источник: http://www.eurolab.ua/encyclopedia/283/1799?page=2
Что такое трипсин в анализе крови и кала?
Трипсин – это протеолитический энзим (фермент), который выделяется экзокринной частью поджелудочной железы. Вначале вырабатывается его предшественник в неактивном состоянии – трипсиноген.
Он поступает в 12-перстную кишку, и там осуществляется его активация благодаря воздействию на него другого фермента – энтерокиназы.
По химическому строению трипсин относят к белкам. В практике его получают от крупного рогатого скота.
Функции трипсина
Самая важная функция трипсина – протеолиз, т.е. расщепление белков и полипептидов на более мелкие составляющие – аминокислоты. Это каталитический фермент.
Другими словами, он трипсин расщепляет протеины. Известны и другие энзимы поджелудочной железы — липаза, участвующая в переваривании жиров, и альфа-амилаза, которая расщепляет углеводы. Амилаза – не только панкреатический фермент, она синтезируется также в слюнных железах, но в небольшом количестве.
Трипсин, амилаза и липаза – наиболее важные вещества в пищеварительном тракте. При отсутствии хотя бы одного из них переваривание пищи сильно нарушается.
Кроме участия в пищеварении, фермент трипсин очень эффективен при лечении различных заболеваний:
- способствует уменьшению воспаления в организме;
- ускоряет заживление ожогов, тяжелых ран;
- способен расщеплять отмершую ткань, чтобы продукты некроза не попали в кровь и не вызвали интоксикацию;
- делает более жидкими густые секреты, выделения;
- облегчает разжижение тромбов;
- помогает при излечении заболеваний с фибринозным воспалением;
- улучшает выведение гнойных масс;
- лечит тяжелые язвенные дефекты ротовой полости;
В неактивном состоянии данное соединение является абсолютно безопасным.
Показания и противопоказания
Так как трипсин обладает столь выраженными лечебными свойствами, его используют для изготовления медицинских препаратов.
Как и любое другое действующее вещество любого препарата применение трипсина имеет свои показания и противопоказания к применению.
При использовании препаратов, в состав которых входит трипсин следует строго соблюдать рекомендации врача и инструкции по использованию средства.
- Аморфный – его можно применять только местно (на ограниченный участок кожи).
- Кристаллический – выпускается в виде бело-желтого порошка, с отсутствием характерного запаха. Применяется и местно, и для внутримышечного введения.
Трипсин выпускается под разными названиями: «Пакс-трипсин», «Терридеказа», «Рибонуклеаза», «Аспераза», «Лизоамидаза», «Дальцекс», «Профезим», «Ируксон». Все препараты нужно хранить в сухом темном месте при температуре не выше десяти градусов.
Показаниями к применению являются:
- воспалительные заболевания легких и воздухоносных путей (бронхиты, пневмонии, экссудативные плевриты);
- бронхоэктатическая болезнь (наличие острых расширений в бронхах);
- инфицированные ожоги и раны с гнойными выделениями;
- хронические воспаления среднего уха (отит);
- гнойные воспаления лобных и гайморовых пазух;
- воспаление костного мозга (остеомиелит);
- пародонтоз;
- закупорка слезного канала;
- воспаление радужки глаза;
- пролежни;
- осложнения после операций на глазах.
Противопоказаниями к применению трипсина являются:
- Аллергическая реакция на трипсин.
- Повышенная воздушность легких, или эмфизема.
- Недостаточность сердечной функции.
- Дистрофические и воспалительные изменения в печени.
- Туберкулез.
- Заболевания почек.
- Панкреатит реактивный.
- Нарушения в свертывающей и противосвертывающей системе.
- Воспалительные процессы в почках (нефриты).
- Геморрагический диатез.
Какие могут быть побочные действия после использования трипсина?
- аллергия;
- учащенное сердцебиение;
- покраснение и боль после внутримышечного введения;
- гипертермия.
Помимо этого может появляться хрипота в голосе больного.
Инструкция по применению препарата
При местном применении для лечения сухих ран либо ран с отмершими тканями используют компрессы, пропитанные трипсином.
Для этого нужно растворить 50 мг ферментного препарата в 50 мг физиологического раствора (натрия хлорида, либо 0,9 % солевого раствора).
Обычно используют специально предназначенные трехслойные салфетки.
После наложения компресса его закрепляют повязкой и оставляют на двадцать четыре часа.
Внутримышечное применение. 5 мг трипсина разводят в 1-2 мл физраствора, лидокаина или новокаина. Взрослым инъекции делаются дважды в сутки, детям – только один раз.
Внутриплевральное использование. После введения препарата нельзя долго находиться в одной позе, потому что это затрудняет разжижение секрета. Обычно через двое суток этот секрет выходит через дренаж.
Ингаляционное применение. Ингаляции трипсином проводятся с помощью ингалятора или бронхоскопа. После процесса лучше прополоскать теплой водой нос либо рот (в зависимости от того, каким путем проводилась процедура).
В виде глазных капель. Их нужно капать каждые 6-8 часов в течение 3 суток.
Особенности применения трипсина:
- Трипсин запрещено наносить на кровоточащие раны.
- Нельзя использовать для лечения онкологических новообразований, особенно с участками изъзвления тканей.
- Не вводится внутривенно.
- При лечении маленьких детей составляется индивидуальная схема.
- Беременные или кормящие женщины должны принимать этот препарат только в том случае, если риск ее смерти либо смерти плода очень значителен.
Фармакокинетика, т.е. распределение препарата в организме, на данный момент не изучено. Известно лишь, что при попадании в организм собаки трипсин связывается с альфа-макроглобулинами и альфа-1-антитрипсином (его ингибитором).
Отзывы о препаратах
В настоящее время встречается огромное количество положительных отзывов о препаратах, содержащих трипсин. Особенно широк спектр его применения в офтальмологии. С помощью него лечат кровоизлияния, спайки, воспалительные и дистрофические процессы радужки, потому что эти патологии при отсутствии адекватной терапии могут привести к необратимой слепоте. Очень эффективным является совмещение в лечении ферментных препаратов с противоаллергическими лекарствами, антибиотиками, гормонами, медикаментами от глаукомы, что в разы повышает скорость регенерации тканей.
Очень многим трипсин помог облегчить течение заболевания суставов, таких, как артрит, полиартрит, артроз, ревматическое поражение. Он снимает боли, подавляет воспаление, восстанавливает полный объем движений.
При обширных травмах, глубоких порезах, ожогах энзим позволяет, как минимум, облегчить общее самочувствие пострадавшего, а в дальнейшем ускорить заживление.
Усредненная цена препаратов трипсина в России колеблется в пределах 500 рублей.
Трипсин в анализах
В крови определяют так называемый «иммунореактивный» трипсин вместе с веществом, подавляющим его активность – альфа-1-антитрипсином. Норма трипсина — 1-4 мкмоль/мл.мин. Повышение его может наблюдаться при остром воспалении поджелудочной железы, онкологических процессах в ней, при муковисцидозе, хронической недостаточности почек, а также может сопутствовать течению вирусных заболеваний. Снижение количества фермента может свидетельствовать о сахарном диабете 1 типа, либо о вышеперечисленных заболеваниях, но в хронических формах и на поздних этапах.
Кроме анализа крови, больным часто назначают копрограмму. Перед этим исследованием 3 дня не рекомендуется принимать никакие антибиотики. При расшифровке трипсин в кале может не определяться. Это часто является признаком кистозно-фиброзных процессов в поджелудочной железе. Резкое снижение его наблюдается при муковисцидозе, но это никак не означает, что диагноз подтвержден, и необходимо проводить дополнительные исследования для уточнения. В настоящее время считается, что определение активности трипсина в кале практически ничего не показывает.
Краткая информация о трипсине и других ферментах предоставлена в видео в этой статье.
Источник: http://diabetik.guru/info/tripsin-eto.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе