Сколько по времени делается мрт пояснично крестцового отдела
Сколько по времени длится мрт пояснично крестцового отдела позвоночника
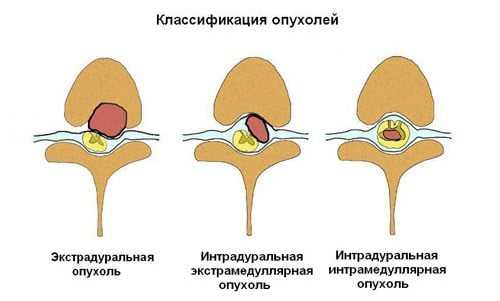
Краткое описание процедуры:
Длительность процедуры: без контраста — 30-60 минут
Необходимость использования контраста: по показаниям врача.
Подготовка перед обследованием: не нужна.
Подготовка заключения: до 1 часа
Возраст: дети с 7 лет.
МРТ — один из методов диагностики нижнего отдела позвоночника, который позволяет выявить большинство патологий с высокой точностью. Диагностику необходимо делать по назначению врача, именно он решает, есть ли необходимость в использовании контрастного вещества или нет. Метод полностью безопасен, поэтому обследование можно проводить так часто, как это требуется.
Что показывает МРТ пояснично-крестцового отдела позвоночника?
Магнитно-резонансная томография способна выявить такие патологии, как:
- новообразования;
- грыжи;
- изгибы позвоночника;
- протрузии дисков;
- смещение позвонков;
- болезнь Бехтерева;
- травмы;
- ревматоидный артрит;
- инфекционные болезни;
- аномальное строение сосудов спинного мозга;
- остеохондроз;
- спондилёз;
- стеноз;
- остеопороз;
- острое нарушение кровоснабжения спинного мозга.
Показания к МРТ пояснично-крестцового отдела позвоночника
Врач может назначить пациенту МРТ-сканирование при наличии жалоб на:
- боль в зоне поясницы;
- нарушение чувствительности нижних конечностей;
- боль в ногах;
- нарушение работы мочевого пузыря или кишечника;
- мурашки или покалывание в ногах;
Противопоказания к МРТ пояснично-крестцового отдела позвоночника
Для выявления патологии позвоночника не всегда можно проводить обследование магнитно-резонансным томографом. МРТ противопоказано, если у пациента наблюдается:
- наличие несъемных металлических конструкций (импланты, протезы и прочее).
- первый триместр беременности.
- тяжелая форма клаустрофобии (при использовании томографа закрытого типа).
Имеется и отдельный список противопоказаний для МРТ с контрастом:
- индивидуальная непереносимость препарата;
- беременность;
- период лактации;
- хроническая почечная и сердечная недостаточность.
Подготовка к МРТ пояснично-крестцового отдела позвоночника
Часто пациентов интересует, как подготовиться к сканированию нижнего отдела позвоночника. Особая подготовка перед обследованием не нужна. Единственное, что нужно сделать — это снять с себя все предметы из металла и надеть одежду без металлических элементов.
Если пациент волнуется перед обследованием, то лучше за час до обследования выпить успокоительный препарат. В случае, когда диагностику проводят под анестезией, нужно воздержаться от питья и еды за определённый промежуток времени до введения наркоза.
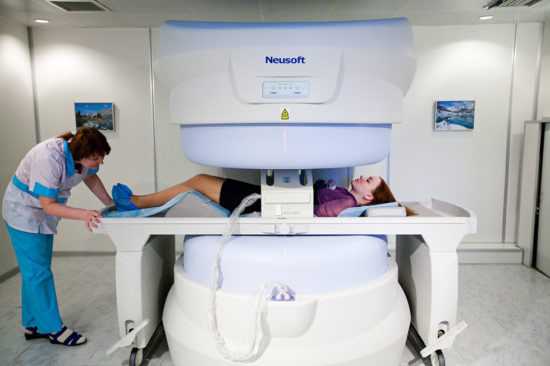
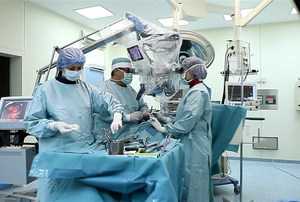
Людям, которым назначили диагностику с помощью магнитно-резонансного томографа, зачастую интересно, как проходит процедура. Если исследование будет проводиться с контрастированием, то внутривенно пациенту вводится контрастное вещество. Пациент укладывается на выдвижной стол, а исследуемая часть тела фиксируется при помощи валиков и ремней с целью соблюдения неподвижности. Стол вместе с пациентом перемещается в тоннель томографа. Ход исследования контролируется медперсоналом из операторской комнаты.
При возникновении дискомфорта пациент может сообщить об этом персоналу клиники посредством встроенной связи. Никаких ощущений во время работы оборудования пациент не испытывает. Перед процедурой пациенту предлагают беруши, чтобы он не слышал раздражающие звуки томографа.
Сколько времени длится МРТ пояснично-крестцового отдела позвоночника?
Обычно процедура длится от получаса до часа (при использовании контраста). Необходимость применения анестезии увеличивает время обследования на 1-2 часа. По окончании исследования пацеинту выдаются сделанные снимки и заключение врача, подготовка которого займет около часа.
МРТ-обследование поясницы и копчика позволяет выявить патологии в нижнем отделе позвоночника. Показания к обследованию копчика такие же, как и к обследованию других отделов позвоночника: боль, дискомфорт, онемение или покалывание.
Диагностику поясницы также можно проводить при помощи рентгенографии и компьютерной томографии. Эти методы не так безопасны, как МРТ, но в некоторых случаях они могут оказаться более информативными. А при наличии противопоказаний к МРТ, рентгеновские методы являются единственным способом выявить патологию.
Источник: mrt-catalog.ru
МРТ позвоночника – это современное диагностическое исследование, которое позволяет изучить состояние позвоночного столба, спинного мозга и окружающих их мягких тканей, а также распознать нарушения кровообращения, травмы, аномалии развития, изменения межпозвонковых дисков.
На МРТ позвоночника обычно направляют неврологи, нейрохирурги, травматологи и онкологи.
Ценность данного метода заключается в том, что с его помощью можно исследовать за один раз все отделы позвоночника: шейный, грудной и пояснично-крестцовый.
Показания к проведению МРТ
Назначают МРТ при следующих показаниях и симптомах:
МРТ пояснично-крестцового отдела позвоночника:
- продолжительные сильные боли в области поясницы;
- опухоли и метастазы;
- травмы соответствующей локализации;
- для контроля эффективности лечения и интенсивности процессов регенерации.
МРТ шейного отдела позвоночника:
- болевые синдромы данной локализации;
- утрата подвижности;
- характерные звуки во время движения человека;
- диагностика стенозов и онкологических процессов.
МРТ грудного отдела позвоночника:
- остеохондроз;
- при невралгии;
- позвоночные грыжи;
- воспалительные заболевания.
МРТ назначают также при обнаружении аномалий в анатомии различных отделов позвоночника. Наиболее часто распространенные заболевания, которые диагностируют при обследовании МРТ, это:
- онкологические заболевания;
- дистрофические изменения;
- позвоночные грыжи;
- ущемление сосудов;
- сколиоз;
- подвывихи и смещение позвонков;
- рассеянный склероз;
- иные острые и хронические заболевания.
Что показывает МРТ позвоночника?
Снимок МРТ позвоночника
Часто диагностические исследования бывают не очень информативными: они не позволяют увидеть все ткани, которые находятся в исследуемой области тела. МРТ разрешает визуализировать и получить достаточно полную информацию для диагностики заболеваний.
На снимках можно отчетливо распознать и изучить строение отдельных позвонков, спинного мозга, связки позвоночного столба, мышцы спины, межпозвонковые сочленения и диски. Также хорошо видны спинномозговые корешки, оболочки спинного мозга, просвет позвоночного канала, сосуды.
Во время МРТ человек не подвергается лучевой нагрузке, поэтому это обследование можно проходить неоднократно.
Аппарат томографа разрешает получать объемные изображения в разных плоскостях и с необходимым увеличением.
В случаях заболевания позвоночника пациентов, как правило, направляют на рентгенографию. Данная процедура позволяет увидеть контуры позвонков и получить информацию о плотности костной ткани и другие данные. Если полученных данных недостаточно, то пациенту назначать другие обследования: КТ или МРТ.
Компьютерная томография разрешает различить патологии костной ткани, то есть самих позвонков. Преимущество магнитно-резонансной томографии в том, что она дает возможность изучить изменения во всех мягких тканях, которые располагаются внутри и вокруг позвоночного столба.
В некоторых случаях для обследования позвоночника назначают УЗИ. Однако возможности этого метода невысоки, и он может помочь только при исследовании мягких тканей позвоночника.
Применение контрастных препаратов в МРТ
Контрастные препараты вводятся человеку в кровь посредством уколов. Область исследования позвоночника при этом окрашивается в характерный цвет. Контраст усиливает «видимость» в сосудах, нервах, тканей и прочее. Но для части процедур МРТ использование контрастирующих препаратов запрещено.
Подготовка и процедура МРТ
Специальной подготовки к обследованию не требуется. Вы можете питаться и принимать медикаменты в привычном для вас режиме. Беспокойным пациентам и больным с клаустрофобией могут предварительно назначить успокаивающие препараты. В случае необходимости обследовать маленьких детей, которые не могут лежать спокойно и неподвижно, медработниками будет решаться вопрос о проведении МРТ под наркозом.
До начала обследования вам предложат снять и убрать все предметы из металла. Снять необходимо будет также и одежду с металлическими кнопками, молниями, застежками, пирсинг. Девушкам, использующим косметику с частицами металла, надо ее смыть. В случае наличия металлических зубов не стоит переживать, так как они не повлияют на качество обследования.
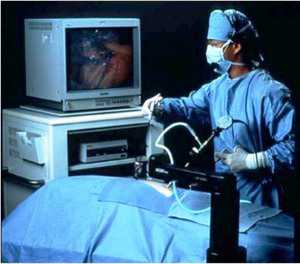
Как проходит процедура МРТ позвоночника Вам предложат лечь на стол, который перемещается внутрь аппарата, до начала процедуры. Предварительно вам зафиксируют руки, ноги и плечевой пояс. Фиксация требуется для того, чтобы вы смогли лежать спокойно и неподвижно во время процедуры. Иначе снимки не получатся и врачи не смогут получить точную информацию. Поэтому необходимо быть неподвижным в процессе всей процедуры обследования. В МР-томографе создается мощное магнитное поле и происходит облучение пациента электромагнитными волнами. Во время обследования томограф производит сканирование. Сканер во время работы издает щелкающие и жужжащие звуки. Томограф оснащен двухсторонним переговорным устройством, с помощью которого медперсонал общается с пациентом.
Если для проведения МРТ требуется использование контрастирующих препаратов, то их вводят в вену пациента. В основе большей части контрастных веществ используется гадолиний. Обычно контраст не вызывает у пациента никакого дискомфорта и не сопровождается осложнениями, если, конечно, нет аллергии.
Магнитно-резонансную томографию позвоночника производят в поперечной и сагитальной плоскостях.
Для процедуры МРТ существуют следующие противопоказания:
- присутствие в теле кардиостимулятора, имплантатов, штифтов, пластин из металла
- первый триместр беременности
- клаустрофобия
- при весе больного более 120 килограмм.
Могут запретить МРТ, если человек боится закрытого пространства либо страдает шизофренией, так как пациент не отдает отчета своим действиям и будет производить непроизвольные движения. А самое основное требование для прохождения обследования МРТ – это лежать спокойно и быть неподвижным. Исследования МРТ с применением контрастирующих препаратов запрещены беременным и кормящим женщинам, так как эти вещества токсичны и проникают в плод и молоко.
Исследования МРТ с контрастом также запрещены больным почечной недостаточностью. Это может вызвать побочные явления и отравление организма.
Если обследование проходит на томографе закрытого типа, то для пациента с избыточной массой тела может стать невозможным ее выполнение на данном аппарате. Закрытые томографы имеют технические ограничения веса, так как туннель аппарата, в который перемещается стол с пациентом, не очень большой и человек просто может не поместиться в камеру. Поэтому альтернативой может стать томография на аппаратах открытого типа, как и для людей с клаустрофобией.
Сколько по времени делают МРТ позвоночника?
Время проведения обследования зависит, прежде всего, от той области органов, которые подлежат исследованию. Магнитно-резонансная томография позвоночника длиться 20-25 минут, включая время на подготовку к процедуре. Если процедура проводится с применением контраста, то исследование займет больше времени. Прийти на процедуру надо заранее, минут за 15, рекомендуют взять с собой направление врача (при наличии). В некоторых случаях, для сохранения неподвижности по время обследования, пациентам дают седативные препараты. Это могут быть дети, больные с клаустрофобией или психическими заболеваниями. В таких случаях время магнитно-резонансной томографии также продлевается. Когда пациент записывается на процедуру, то его обязательно предупредят о ее длительности и о том, что все время сканирования ему придется лежать совершенно неподвижно. Продолжительность МРТ других органов иногда вообще может достигать часа.
Вред и последствия от МРТ позвоночника. Как часто можно делать процедуру?
Многие виды обследования, которые используются в современной диагностике, основаны на различных сложных физических явлениях, пугающие простых пациентов, не знакомых с тонкостями таких явлений. Также всем пациентам известно, что рентгенография или компьютерная томография могут нанести какой-то вред здоровью, так как основаны на рентгеновском излучении. Поэтому насторожено относятся и к другим современным методам диагностирования, в том числе и к магнитно-резонансной томографии. Таким образом, частый вопрос, который можно услышать от пациента: «Вредно ли МРТ, какие последствия могут быть»? Пациенты не понимают, как сильное магнитное поле воздействует на человека. Ответить на эти вопросы однозначно трудно. К тому же, в интернете и средствах массовой информации постоянно появляется различная информация о влиянии или вреде магнитных полей, радиоволн, солнечных бурях. Людям, легко поддающимся панике, такая информация заставляет еще больше нервничать и беспокоиться. На сегодняшний день наукой не изучен до конца этот вопрос, но о возникновении в медицинской практике каких-либо зафиксированных вредных последствий для организма сведений нет. Поэтому в отличие от КТ, МРТ можно проходить несколько раз с небольшими перерывами во времени. Но с другой стороны, применение сильного магнитного поля теоретически все-таки влияет на человека, и нет гарантии того, что в будущем не выявят негативного воздействия на организм. Также есть группа людей, у которых могут проявиться отрицательные последствия после прохождения МРТ. Это абсолютные противопоказания по наличию металлических предметов в теле больного. Они могут стать угрозой для его жизни.
Поэтому в любом случае, когда необходимо и как часто можно делать МРТ или любое другое обследование должен решать только врач и только на основании полной картины болезни и медицинских показаний.
Несмотря на то, что методика безопасна для человека, ее проведение может причинять дискомфорт пациенту: это длительность процедуры, вынужденность сохранять неподвижность, шум и треск аппарата. Препятствием для пациента может стать и стоимость МРТ, так как она значительнее выше стоимости процедуры КТ, а также отсутствие во многих клиниках современных МР-томографов, особенно в регионах России. В ряде случаев данные МРТ сопоставимы с данными, получаемыми с помощью других видов обследования. Поэтому врачам не всегда требуется отправлять больного на дополнительную диагностику. Поэтому и проходить МРТ дополнительно или часто не имеет смысла. Также надо учитывать фактор, что при лечении многие значительные изменения не могут появляться так быстро, чтобы часто назначать МРТ.
Таким образом, перед посещением МРТ вам обязательно нужно рассказать доктору о наличии металлических предметов в теле, узнать, как подготовиться и как проходит процедура, какие есть еще противопоказания для вас, можно ли есть перед процедурой, и в какой одежде делают МРТ позвоночника, а также задать все другие интересующие вас вопросы.
МРТ позвоночника с вертикализацией
Не так давно появилась новая инновационная методика для диагностирования заболеваний — МРТ с вертикализацией. Это обследование появилось недавно и часто применяется для исследования межпозвоночных грыж. Отличие этой методики состоит в том, что стол аппарата МР-томографа поднимается вместе с магнитом и человеком. Осуществляется давление на позвоночник, соседние позвонки смещаются относительно друг друга и грыжа межпозвонкового диска становится сильновыраженной, что и фиксирует снимок МРТ. Такой вид МР-томографии применяется в нейрохирургии для определения уровня нестабильности позвоночника.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ
Получите скидку до 2000 рублей на МРТ и КТ. Телефон в Москве: 8 (495) 162-99-90 Телефон в Санкт-Петербурге: 8 (812) 245-36-58
В современном диагностическом процессе заболеваний человеческого организма достаточно часто используется магнитно-резонансная томография или коротко МРТ – наиболее информативный вид исследования внутренних систем человека. Такой способ диагностики имеет ряд положительных характеристик, которые не присущи другим медицинским обследованиям.
Прежде чем выделить основные положительные качества МРТ-обследования, необходимо разобраться, что же представляет собой такая диагностическая процедура. МРТ – это исследование внутренних органов и систем человека, которое проводится путем специального аппарата – томографа. Суть процедуры основана на магнитно-резонансных излучениях. Детально о видах МРТ читайте в статье.
В результате исследования врач-диагност получает обработанные компьютерной программой снимки необходимого органа в разрезе с определенным шагом, где разными цветами отображаются разные тканевые структуры. С помощью МРТ можно легко обнаружить новообразования разной этиологии, изменения воспалительного характера, врожденные аномалии органов, отклонения в кровеносном русле и другие патологические состояния. Информативность процедуры – это ее основной плюс.
К другим положительным характеристикам МРТ относят:
- отсутствие вреда, оказываемого мрт на все тело;
- возможность проводить исследование по мере необходимости;
- процедура проходит абсолютно безболезненно для пациента;
- достаточно небольшой список противопоказаний.
Несмотря на все плюсы, томография все же имеет и свои недостатки. Основные из них – это стоимость проведения диагностики, а также время процедуры, на которую в среднем уходит от 15 минут до часа.
На подготовку каждого пациента уходит приблизительно четверть часа.
Во время проведения томографии пациента на специальной выдвижной кушетке помещают в аппарат, который выглядит как колба с отверстием внутри. Диаметр такого отверстия составляет 80 см. Во время диагностирования для четкости полученных снимков пациент должен лежать не двигаясь. Поэтому вопрос, сколько длится МРТ обследование, очень важен. Время, которое отводится на процедуру, может разниться. Но этот показатель влияет множество факторов. Назовем главные из них:
- предварительная подготовка;
- диагностируемый орган или система;
- восстановительный период.
На подготовку каждого пациента уходит приблизительно четверть часа, но иногда она может затягиваться и на более длительное время. За этот период человек должен переодеться в специальное одноразовое белье, снять все металлические предметы с тела (украшения, зубные протезы, слуховые аппараты и т. д.). В процесс подготовки к обследованию может входить также введение контрастирующего вещества, которое должно разойтись по кровеносной системе и дойти до необходимого органа. О необходимости его введения вам скажут заранее.
При подготовке к проведению исследования мочевой системы требуется заполненный мочевой пузырь. Пациент должен выпить достаточное количество жидкости для этого.
Случается так, что у врача-диагноста могут возникнуть сомнения по поводу наличия у пациента металлических предметов внутри тела, например осколков, пуль и т. д. Поэтому он может назначить дополнительное исследование при помощи рентген- аппарата, чтобы удостовериться в их отсутствии. Это очень важно, так как магнитный резонансный импульс от томографа может привести к непроизвольному их движению в организме человека, что становится опасным для его жизни.
Клаустрофобия не считается прямым противопоказанием. Но так как при процедуре МРТ человек будет некоторое время пребывать в закрытом пространстве, ему следует принять успокоительные препараты. А это также влияет на общее время проведения процедуры. Для обследования маленьких детей в процессе подготовки может вводиться наркоз. Время введения в такое состояние, само обследование и период выхода из наркоза – все это учитывается в общий временной промежуток обследования. Поэтому у детей МРТ проводится дольше всего.
Читайте также: Основы метода МРТ и аппараты для проведения исследования
Длительность процедуры в зависимости от диагностируемого органа
Сказать точно о времени обследования при помощи МР томографа достаточно сложно.
Если брать во внимание время, которое пациент проведет непосредственно в аппарате, то оно также будет отличаться в зависимости от того, какую патологию необходимо диагностировать:
- МРТ-обследование головного мозга будет делаться примерно от 30 до 40 минут. За этот период врач-диагност получает трехмерную картинку, которая позволяет легко разглядеть кровоснабжение органа, возможные травмы, ушибы, заболевания, новообразования, воспалительные процессы. Если в процессе обследования было обнаружено наличие метастазов, то пациенту могут назначить повторное прохождение МРТ, но уже с введением контраста. Такая процедура по времени может занять более 40 минут, так как врачу необходимо точно определить все новообразования.
- Сколько по времени делают МРТ печени? В среднем такая процедура занимает около 20 минут. Обследование помогает определить и точно установить диагноз пациента. Перед началом (приблизительно за 40 минут) следует выпить спазмолитический препарат и средства, нормализующие образование газов.
- МРТ позвоночника и суставов требует диагностики с разных сторон. Поэтому во время проведения исследования пациента могут просить повернуться на необходимую сторону. При сильных болях могут вводиться обезболивающие препараты. В среднем это займет минут 40, но если есть необходимость в изучении многих суставов, время увеличивается до 60 минут (как минимум).
- МРТ почек сколько длиться по времени не скажет вам ни один диагност. Дело в том, что этот орган может обследоваться от 30 минут до нескольких часов. Это связано с необходимостью введения контрастирующего вещества.
Как видим, сказать точно о времени обследования при помощи МР томографа достаточно сложно. Период, который понадобится для конкретного пациента, определяется сугубо индивидуально. Но результативность этого вида диагностики того стоит.
Источник: spina-doctor.ru
МРТ пояснично крестцового отдела позвоночника: подготовка к процедуре, как проходит и сколько стоит?
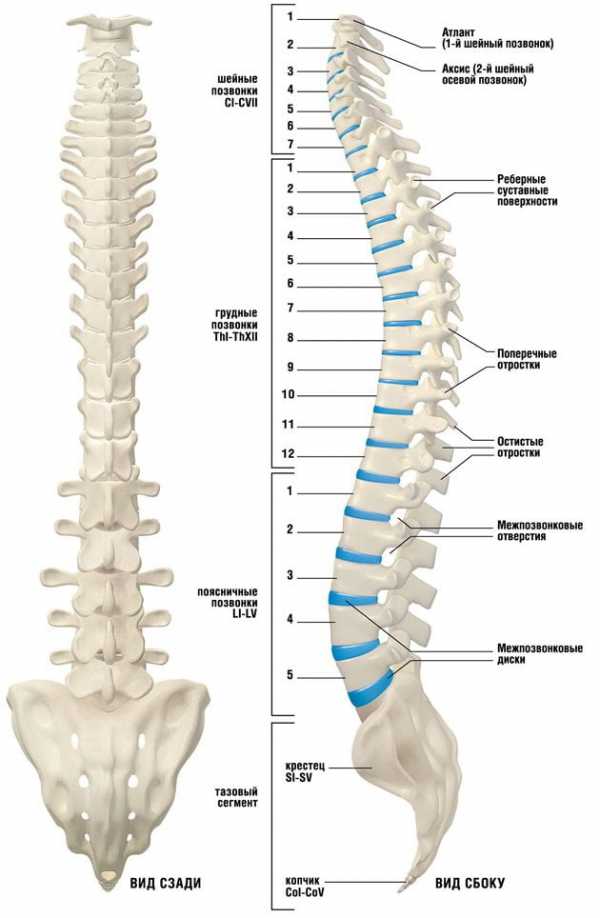
К пояснично-крестцовой области относится:
- поясничный отдел позвоночника (5 позвонков);
- крестцовый отдел позвоночника (5 позвонков);
- копчик (3-5 позвонков).
Поясничная и крестцовая зона рассматриваются клиницистами в качестве одного участка в диагностическом исследовании. Магнитно-резонансное сканирование применяется в диагностическом поиске у пациентов с патологией в межпозвоночных дисках, позвонках и мягких тканях. МРТ покажет видоизменения, свойственные для:
- дегенерации хряща;
- болезни Бехтерева;
- доброкачественных и злокачественных опухолей, метастазов;
- сужения позвоночного канала;
- врожденных аномалий;
- воспаления и инфекционного процесса в канале спинного мозга;
- спондилеза (хронически текущая патология, при которой образуются шиповидные расстояния по краям тел позвонков);
- травматических нарушений;
- копчиковой кисты.
Пациенту необходимо иметь направление на исследование от лечащего врача. В том случае, если диагностика проводится повторно, следует иметь на руках результаты и описание предыдущих снимков. Это необходимо для оценки динамики заболевания, контроля лечения.
Соблюдение ограничений пищи и жидкости накануне процедуры не требуется. Если пациенту повторно назначено МРТ с контрастом, то перерыв между исследованиями должен составлять трое суток (если производилось внутривенное введение вещества), семь суток (при введении красящего вещества в канал спинного мозга).
Магнитно-резонансное сканирование назначается для диагностирования:
- остеохондроза и остеопороза поясничного отдела;
- травматических повреждений позвоночника;
- грыж межпозвонковых дисков;
- спинального стеноза;
- сакрализации (сращения) позвонков;
- синдрома «конского хвоста»;
- новообразований, опухолей и метастатического поражения;
- миелита;
- гемангиомы;
- инфекционных заболеваний костей;
- рассеянного склероза;
- воспалительного процесса;
- абсцесса.
Высокая достоверность и информативность метода исключает ошибку или погрешность в диагностике. С помощью МРТ определяются образования и аномалии, которые невозможно визуализировать другими инструментальными исследованиями.
Существует возможность для формирования изображений в трехмерном пространстве, что дает врачу четкое представление о локализации патологического процесса и степени его распространения.
По результатам исследования врач устанавливает наличие повреждений в позвонках и прилежащих к ним мягких тканях. Также с помощью метода диагностируются онкологические заболевания внутренних половых органов, мочевого пузыря, прямой кишки и метастатические поражения лимфатических узлов, подкожно-жировой клетчатки. В гинекологической практике МРТ также используется для выявления причин бесплодия, привычного невынашивания беременности, боли в животе, примеси крови в моче или кале. На основании результатов сканирования делаются заключения о присутствии врожденных или приобретенных патологий матки, яичников, маточных труб.
Можно ли делать МРТ пояснично-крестцового отдела при месячных
В диагностике заболеваний органов малого таза менструальное кровотечение может повлиять на конечные результаты сканирования, что приводит к неверной постановке диагноза. Следовательно, процедуру рекомендуется пройти после окончания месячных. Самым благоприятным является седьмой день цикла.
В первые три месяца вынашивания ребенка женщине противопоказано выполнение данной диагностической процедуры, так как в этом периоде происходит закладка органов и тканей плода. Во втором и третьем триместрах беременности обследование назначают в тех случаях, если ожидаемая польза для матери превышает предполагаемые риски для ребенка. Следует отметить, что доказательная база на тему негативного влияния МРТ на плод отсутствует.
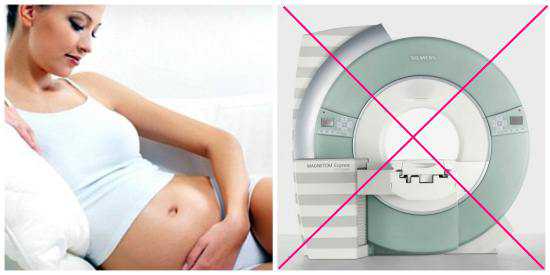
Противопоказаниями для сканирования являются:
- наличие встроенного в тело медицинского прибора (кардиостимулятора);
- присутствие элементов металла в обследуемой области (осколки);
- синдром интоксикации вследствие употребления алкогольных напитков и наркотических веществ;
- избыточная масса тела;
- нестабильное общее состояние обследуемого, которое требует постоянного контроля за функциями дыхательной и сердечно-сосудистой систем;
- невозможность пребывания в неподвижном состоянии (гиперкинетические расстройства, интенсивный болевой синдром, высокая вероятность развития судорожного синдрома, расстройства психики).
Относительными противопоказаниями являются инсулиновые помпы, наличие протеза внутреннего уха, затрудненный контакт с пациентом.
Титановый протез не относится к противопоказаниям для магнитно-резонансного сканирования, так как он не препятствует работе аппарата.
Нужна ли подготовка к МРТ пояснично-крестцового отдела позвоночника
Диета требуется только при исследовании с контрастным веществом, во всех остальных обстоятельствах режим принятия пищи и жидкости обычный.
При наличии клаустрофобии (боязни замкнутого пространства) следует сообщить медицинскому персоналу заранее. Тогда перед исследованием пациенту назначается лекарственный препарат с успокоительным эффектом.
Если при проведении сканирования возникла потребность в анестезиологическом пособии (например, у ребенка), то пациент находится под медицинским наблюдением до прекращения действия лекарственных препаратов. Все личные вещи, содержащие частицы металла, не должны проноситься в аппаратный кабинет. Зубные протезы, слуховой аппарат также следует оставлять снаружи.
Как делается МРТ пояснично-крестцового отдела позвоночника
Аппарат имеет вид металлического кольца с подвижным столом внутри, который медленно продвигается к центру отверстия. Пациент во время процедуры находится в лежачем положении. Контроль движений стола осуществляется оператором. На протяжении всего исследования он также поддерживает связь с пациентом.
После окончания исследования и обработки информации специалисты получают результаты в виде серии изображений. Снимки подробно описываются.
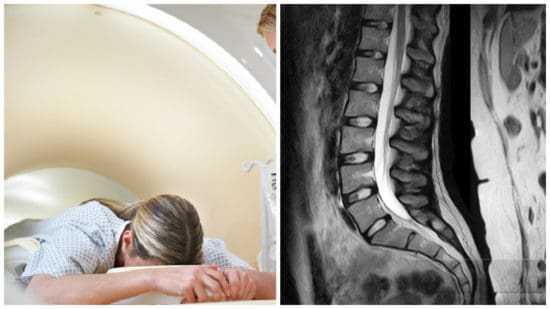
Результаты сканирования сохраняются на карту памяти или диск. К ним прилагаются описания и заключение врача. Сохранение снимков на носитель позволяет специалистам других профилей оказать помощь в постановке диагноза, отследить динамику заболевания.
Источник: diartroz.ru
Что показывает МРТ-исследование пояснично-крестцового отдела позвоночника, и как проводится томография?
Современная диагностика позвоночника и его отделов редко обходится без МРТ. Она, в отличие от рентгена, дает полную картину о состоянии спинного мозга, мышц, костей, сосудов. Точность полученных результатов и абсолютная безопасность исследования позволили ей занять достойное место среди всех видов обследований.
Особенности МРТ в исследовании пояснично-крестцового отдела
Томография поясничного отдела позвоночника (ПОП) является одним из самых популярных методов диагностики спины. Она не наносит вреда организму пациента, не вызывает никаких неприятных ощущений и не требует длительной подготовки. С началом ее использования значительно сократилось время на диагностирование.
В отличие от рентгеновского и ультразвукового способов исследования, магнитно-резонансная томография покажет патологии в самом начале их развития во всех частях ПОП:
- костях;
- мышцах;
- межпозвоночных дисках;
- хрящах;
- нервах;
- сосудах;
- спинном мозге.
На полученных снимках четко видно место локализации заболевания, степень и характер поражения тканей. Для получения более точных результатов у онкобольных пациентов может применяться контрастное вещество. Оно позволяет получать более полную информацию о новообразованиях и определять нарушения кровообращения, тромбоз сосудов. Однако сделать такую процедуру стоит немного дороже.
МРТ поясничного отдела позвоночника рекомендовано проводить для:
- определения причин регулярных болей в области хребта;
- подтверждения остеохондроза;
- проверки наличия гемангиом;
- диагностирования болезней межпозвоночных дисков (грыжи, протрузии и др.);
- выявления новообразований, определения их размера и характера;
- обнаружения метастазов;
- выявления и изучения врожденных патологий пояснично-крестцового отдела;
- диагностирования проблем с кровообращением;
- определения патологического сужения позвоночного канала;
- обнаружения воспалительных процессов крестцового отдела;
- подтверждения рассеянного склероза;
- выявления последствий травм, переломов и повреждений поясницы;
- диагностики при нарушениях в работе внутренних органов (селезенки, поджелудочной железы, почек, надпочечников, печени);
- исследования проблем в работе матки и придатков у женщин;
- диагностики при кровоизлиянии в спинной мозг;
- исследования при параличе нижних конечностей;
- установления причин недержания мочи и кала;
- предоперационного обследования.
Когда противопоказана магнитно-резонансная томография пояснично-крестцового отдела?
МРТ поясничного отдела используется повсеместно. Противопоказания к обследованию крестца делятся на абсолютные и относительные.
При абсолютных противопоказаниях проведение исследования поясничного отдела категорически запрещено. К таким факторам относятся:
- кардиостимулятор – под воздействием магнитного поля он может перестать работать;
- электронные или металлические слуховые аппараты (импланты), находящиеся в среднем ухе;
- металлические осколки в теле;
- сосудистые клипсы;
- металлические пластины для остеосинтеза;
- повышенная чувствительность к компонентам контрастирующих препаратов;
- почечная недостаточность (для исследования с контрастом).
При относительных противопоказаниях обследование поясницы с помощью МРТ проводится крайне редко и только при угрозе жизни человека. Таковыми являются:
- первые недели беременности;
- период лактации (кормление ребенка грудью после исследования необходимо прекратить на 2 дня);
- клаустрофобия и другие психологические патологии;
- неадекватное поведение пациента;
- тяжелое состояние больного;
- вес более 130 кг (это предельно допустимая нагрузка на стол томографа);
- помпа для введения инсулина;
- возраст до 7 лет (маленькие дети не могут неподвижно лежать длительное время);
- татуировки, которые делали с использованием металлосодержащей краски;
- аллергия на компоненты, не позволяющая спокойно лежать;
- алкогольное и наркотическое опьянение.
Для проведения магнитно-резонансной томографии при наличии этих показаний необходимо дождаться более благоприятных условий для исследования. Иногда целесообразно применение медикаментозного сна или наркоза. При этом во время процедуры должен присутствовать опытный анестезиолог.
Наличие у пациента титановых зубных протезов и имплантов не входит в список противопоказаний. Этот металл не притягивается магнитами и не помешает проведению обследования.
Исключение составляет исследование с использованием констраста. В этом случае воздержаться от еды и питья следует за 6 часов до начала процедуры. К тому же необходимо заранее проверить наличие аллергической реакции на компоненты препарата.
Чтобы подготовиться к исследованию тазовых органов, необходимо опорожнить кишечник. Для этого часто применяют микроклизмы или слабительные средства. Перед процедурой необходимо выпить 1,5-2 литра воды, чтоб мочевой пузырь наполнился.
Перед началом процедуры пациент отдает врачу имеющиеся результаты анализов и предыдущих обследований. Специалист рассказывает, как будет проходить обследование, и как себя вести в нестандартных ситуациях. Затем пациенту необходимо снять одежду и аксессуары, содержащие металлические элементы.
Перед входом в помещение, в котором будет проходить обследование, необходимо положить мобильный телефон и другие электронные устройства в сейф, т.к. они могут искажать полученные результаты и испортиться под воздействием магнитного поля. Если процедура проводится с использованием контрастного вещества, медсестра ставит внутривенный катетер, при помощи которого оно будет вводиться в организм.
Магнитно-резонансная томография проводится в специально оборудованном помещении. При этом врач находится в соседней комнате и поддерживает связь с пациентом при помощи микрофона. Больному помогают удобно расположиться на столе томографа. При необходимости его тело могут зафиксировать при помощи ремней. После этого человек заезжает внутрь аппарата, и начинается обследование.
В процессе сканирования необходимо ровно дышать и не двигаться, иначе полученные результаты будут неточными. Для снижения шумового эффекта разрешается пользоваться специальными наушниками. Никакого дискомфорта обследование вызывать не должно. При появлении болезненных или неприятных ощущений необходимо обязательно сообщить об этом врачу. Как проводится исследование, можно посмотреть на видео.
После окончания процедуры пациенту не нужна госпитализация, и он может сразу идти домой. Результаты томографии больной получает в электронном или бумажном виде.
Сколько по времени длится процедура и как часто ее можно делать?
Магнитно-резонансное обследование поясничного отдела длится в среднем 15-30 минут. Длительность исследования с использованием контраста может увеличиваться до одного часа. Сколько времени занимает описание результатов, зависит от сложности исследования. В тяжелых клинических случаях описание результатов может занимать несколько дней.
Во время МРТ позвоночника (и крестца) снимки делаются в двух проекциях: сагиттальной и поперечной, с шагом в 3-4 мм. Фото показывают различные болезни, патологи и аномалии, а именно:
- ущемление нерва;
- разрыв межпозвоночных дисков;
- воспаление седалищного нерва;
- стеноз (сужение позвоночных каналов);
- гемангиомы (доброкачественные новообразования в позвонках);
- наличие опухоли, ее размер и характер;
- наличие метастазов;
- межпозвоночные грыжи;
- копчиковую кисту;
- протрузии позвоночных дисков;
- артрит;
- снижение костной массы;
- спондилит;
- остеохондроз;
- остеопороз;
- остеоартроз;
- заболевание Бехтерева;
- сращение позвонков;
- нарушения в работе кровеносных сосудов;
- инфекционные и воспалительные процессы и их последствия;
- последствия травм;
- врожденные аномалии.
Использование МРТ имеет огромное значение для диагностики спины. Она позволяет получить результаты, которые еще несколько лет назад были недоступны (особенно это касается мышечной ткани и грыжи), что позволяет сократить время постановки диагноза и быстрее начать лечение.
Источник: uzimetod.ru
Сколько по времени делается мрт пояснично крестцового отдела
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Злокачественное поражение позвоночника встречается не слишком часто. Однако коварство болезни в том, что рак поражает относительно молодых людей, обычно в возрасте от 20 до 50 лет. В МКБ 10 существует код – С41.2, который обозначает все виды злокачественных опухолей позвоночного столба. Существуют первичный рак (имеет различные виды в зависимости от клеточной структуры) и вторичный (метастатический процесс). Точные причины обеих вариантов злокачественного поражения точно не установлены. Предполагается роль вирусов, наследственности и экологических факторов.
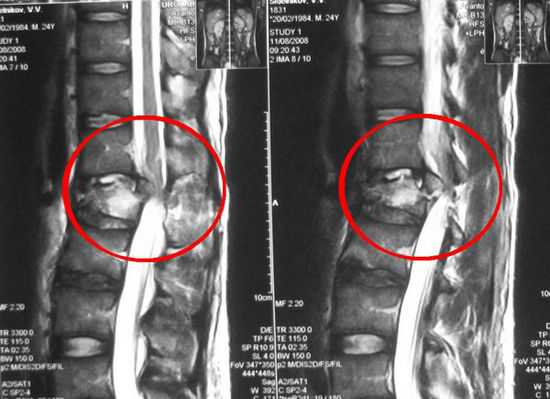
Продолжительность жизни зависит от начала полноценного лечения. Метастатические процессы быстро приводят к неблагоприятному исходу, в остальных случаях – пятилетняя выживаемость превышает 50%. Есть прямая зависимость между ранней диагностикой рака и тем, сколько с ним живут. Чем быстрее установлен диагноз и начато интенсивное лечение, тем больше шансов на долгую жизнь. Отзывы свидетельствуют, что при 1 или 2 стадии рака костной ткани даже по истечении 5 лет многие люди не испытывали никаких проблем. Любой тематический форум четко дает представление, что уже спустя несколько месяцев пациенты, которым поздно был поставлен диагноз, перестают выходить на связь.
Симптомы
Клинические проявления и признаки болезни формируются за длительный период. Начинается заболевание исподволь, неспецифическими симптомами. Даже на самых поздних стадиях типичных проявлений рака позвоночника не существует. Ниже в таблице отражены основные симптомы и проявления болезни в зависимости от начала их появления.
| Характер боли | Внешние изменения | Общее состояние больного | Другие проявления | Главный признак, требующий особого внимания | |
| Начало заболевания | Незначительная, возникает лишь при нагрузке, быстро проходит, имеет ноющий характер | На коже спины пока ничего не заметно | Не страдает | Слабость, беспричинное похудение | Строгая локализация незначительной боли в одном и том же месте, похудение при сохраненном аппетите |
| Проявления на ранних сроках | Терпимая, но постоянная, локализована над местом поражения | Появляется небольшая припухлость в зоне опухоли, но кожа остается интактной | Усиливается слабость, по вечерам больной предпочитает полежать | Усиливается похудение, снижается работоспособность | Боль, требующая приема таблеток вкупе с продолжающимся похудением |
| Поздние симптомы | Сильная боль с иррадиацией в ногу, руку | Опухоль видна в виде выпячивания под кожей, появляется гиперемия над раковым поражением, возможны изъязвления и кровоточивость из образовавшейся раны | Состояние прогрессивно ухудшается. Боль нестерпимая, что приводит больного к врачу. Возникают парезы и параличи конечностей, тазовые нарушения | Анемия, кровоточивость десен, резчайшая слабость, невозможность выполнять даже легкую работу | Опухоль видна в виде бугристости под кожей в области пораженного сегмента позвоночника |
| Терминальные признаки | Нестерпимая боль, требующая наркотиков | Кровоточивость слизистых, маточные кровяные выделения у женщин, угнетение сознания, появление подкожных образований в других частях тела | Состояние тяжелое, больной нуждается в постороннем уходе | Бледность кожи, истощение, отсутствие аппетита, одышка, прикованность к постели, параличи конечностей, неконтролируемые физиологические отправления | Любой признак и проявление патологии требует наблюдения |
Первые симптомы рака появляются задолго до внешних изменений на спине. Обычно они представляют собой болевые ощущения, которые немного изменили характер. Боли становятся постоянными, но вполне терпимыми, локализованными в одной точке. Они не проходят, что на ранних стадиях является отличием от дорсопатии.
Как проявляется болезнь в терминальном периоде? На первый план выступает не только боль, но и общее ухудшение состояния человека. Любой симптом и проявление на 4 стадии выражен значительно, что требует динамического контроля и применения лекарств для облегчения страданий.
Некоторые особенности
Первичные новообразования костной ткани встречаются у женщин в 2-3 раза реже, чем у мужчин. Четкого объяснения этого феномена ученые не дают, но предполагается роль гормональных факторов и наследственности. Вторичные поражения (метастазы) у женщин встречаются столь же часто, как и у мужчин. Причины — злокачественные новообразования половой системы, молочных желез или желудка. Поэтому первые признаки тяжелого заболевания у женщин чаще возникают через какое-то время (до 1 года) после пролеченного рака молочной железы.
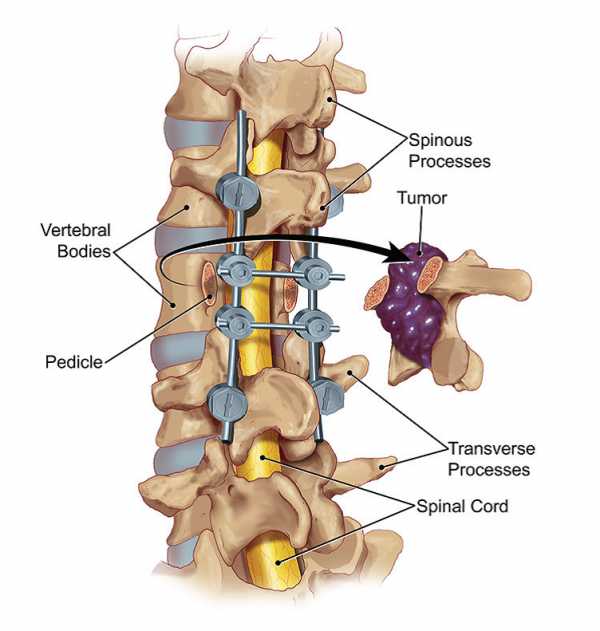
Типичные признаки злокачественного поражения позвоночного столба:
- сильные боли в пораженном отделе, которые плохо купируются анальгетиками и носят постоянный характер;
- иррадиация ощущений в руку или ногу в зависимости от уровня патологии;
- боль сочетается с упадком сил, невозможностью выполнять даже простую работу;
- наблюдается немотивированное похудение, даже если сохранен аппетит;
- в пораженной зоне позвоночного столба определяется бугристое уплотнение, над которым лоснится кожа;
- постепенно падает аппетит, возникает апатия, снижается гемоглобин.
У мужчин до 50 лет симптомы болезни чаще обусловлены первичным раком. Поэтому проявления начинаются постепенно, похожи на дорсопатические боли. Однако степень выраженности симптомов все время нарастает, самочувствие ухудшается.
Особенности поясничного отдела
Патология костей позвоночника встречается во всех сегментах. Чаще рак поражает структуры поясничного и шейного отдела, реже — грудного и крестцового. Однако нижние поясничные позвонки, подверженные дегенеративно-дистрофическим расстройствам, страдают от опухолей особенно регулярно. Поэтому, хотя патология крестцового отдела изолированно встречается редко, эти сегменты быстро прорастают новообразованием из вышележащих структур. Симптомы и проявления опухоли поясничной зоны:
- сильная боль, ограничение двигательной функции в пораженных позвонках;
- бугристое выпячивание, легко просматриваемое под кожей, особенно у худых людей;
- расширенная венозная сеть над новообразованием;
- слабость в ногах, неврологические расстройства вплоть до полного паралича нижних конечностей;
- недержание мочи и кала;
- общие признаки неблагополучия (похудение, анемия, слабость, потеря трудоспособности).
Часто встречается сочетанное поражение позвоночника (грудного и поясничного отделов). Боли могут иррадиировать по ходу межреберных промежутков или даже в живот. Чем дольше существует нелеченный рак, тем сильнее ухудшается состояние больного. Быстро присоединяется интоксикация, что приводит к неблагоприятному исходу.
Признаки на МРТ
Ранняя диагностика новообразования позволяет рассчитывать на быстрое облегчение состояния больного и продление жизни. С этой целью в клинической практике выполняется:
- рентген пораженной зоны;
- анализ крови – простой и биохимический;
- компьютерная томография;
- рентгенологическое исследование легких, как источника метастазирования;
- УЗИ брюшной полости;
- магнитно-резонансная томография позвоночника.
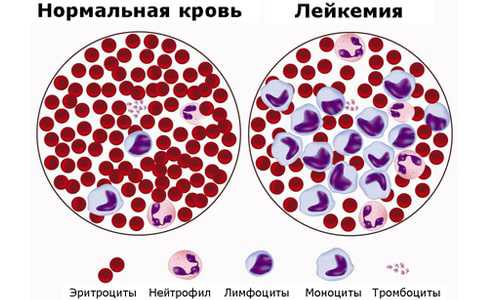
Все пункты плана — стандартный диагностический минимум. Первые признаки неблагополучия видны уже после исследования крови: падение гемоглобина, увеличение острофазовых показателей без явного нейтрофильного сдвига. Среди биохимических показателей обращает на себя внимание избыток кальция в крови – свидетельство разрушения костной ткани.
Диагностика рака у женщин дополнительно включает УЗИ или МРТ с контрастированием малого таза, маммографию. Так как процесс чаще носит вторичный характер, то включение этих исследований в диагностический минимум позволяет выявлять первичные очаги раковых опухолей. Новообразования больших размеров, сильно изменяющих структуру позвонков, неплохо видны при обычном рентгенологическом исследовании. Однако для детального изучения патологии применяется КТ или МРТ.
Подробнее
Томография помогает оценить:
- распространенность опухоли;
- количество заинтересованных позвонков;
- состояние паравертебральной клетчатки;
- особенности сдавления спинного мозга;
- точные размеры и внешнюю форму рака (обследования позволяют смоделировать трехмерную модель новообразования);
- наличие/отсутствие метастазирования.
Обычно опухоль на МРТ характеризуется, как образование костной и хрящевой плотности с неровными контурами, деформирующее определенные позвонки и канал спинного мозга.
Возможности лечения
Радикально устранить опухолевый процесс можно только оперативным путем. При небольших размерах вмешательство проводится сразу после выявления патологии. Суть операции – резекция костной ткани в пределах здоровых структур с иссечением паравертебральной клетчатки с последующей стабилизацией позвоночника посредством установки фиксирующих металлических элементов. Однако в большинстве ситуаций рак выявляется не на ранних стадиях. Применяется следующий комплекс лечебных мероприятий:
- медикаментозное снятие боли;
- борьба с неврологическими расстройствами;
- дезинтоксикация;
- предварительная лучевая терапия;
- плановая операция;
- заключительное облучение или химиотерапия.
Для скорейшего улучшения качества жизни пациента необходимо снять болевые ощущения. Для этого применяются нестероидные противовоспалительные средства (кеторолак, пироксикам, диклофенак) и наркотические анальгетики (промедол, морфин, иногда трамал). Одновременно проводится инфузионная терапия для снятия интоксикации и усиления защитных сил организма пациента.
Затем осуществляется предварительная лучевая терапия для уменьшения опухоли. Эта методика становится единственной альтернативой лечению, но только в случае вторичного поражения. При первичном раке необходимо предпринять попытку удалить новообразование.
После вмешательства либо вместо него при противопоказаниях к хирургической манипуляции назначается химиотерапия при раке позвоночника. Для этого используются препараты в комбинациях:
- артемизинин;
- метотрексат;
- дактиномицин;
- даунорубицин;
- винкристин;
- доксорубицин;
- преднизолон и дексаметазон.
Подбирается наиболее эффективная комбинация лечащим онкологом в зависимости от чувствительности к ней конкретной опухоли. Химиотерапия – это шаг отчаяния. Она позволит лишь немного продлить жизнь больного, если не была проведена операция. Однако подобное лечение крайне тяжело переносится, так как противоопухолевые препараты имеют множество побочных эффектов.
Последствия химиотерапии сложно предсказуемы. Они могут включать следующие проблемы:
- выпадение волос;
- неукротимую рвоту и постоянную тошноту;
- расстройства пищеварения;
- резкое головокружение вплоть до интеллектуальных нарушений;
- аритмии в сердечных сокращениях;
- нарушения работы почек;
- отеки на ногах и лице;
- потеря гемоглобина;
- множественные аллергические реакции.
Список побочных эффектов химиотерапии можно расширить, так как возможна непредсказуемая реакция любых органов и систем человека. Однако с ее помощью удается ненадолго остановить прогрессию опухоли, продлив жизнь пациенту. При присоединении еще и лучевой терапии побочные реакции могут усиливаться. Отзывы пациентов о химиолечении — крайне неблагоприятные, так как практически все отмечают нежелательные проявления после приёма лекарств.
Некоторые больные обращаются к знахарям, чтобы народными средствами попытаться остановить рост новообразования. Это большая ошибка, так как подобные способы лечения не только не приводят к улучшению, но и способствуют ускорению прогрессии тяжелой патологии. Знахарские методики отнимут время, которое у больных с раковым процессом в позвоночнике в серьезном дефиците. Лечение в других странах, например, в Германии, в Израиле, проводится по тем же принципам, что и в России, но исключительно на платной основе. Уровень выживаемости раковых больных во всем мире примерно одинаковый.
4 стадия: перспективы
Запущенные случаи опухолевого процесса встречаются регулярно даже с учетом высокоразвитых диагностических возможностей. Иногда в этом виноват и сам пациент, слишком поздно обратившийся за медицинской помощью. Однако 4 степень рака периодически возникает в результате метастазирования в позвоночник, что является неблагоприятным продолжением уже вылеченной болезни.
Когда следует вести речь о запущенной стадии? Существуют классические признаки рака 4 степени:
- поражение нескольких отделов позвоночника;
- опухоль более 10 см в диаметре;
- наличие отдаленных метастазов;
- вторичный процесс в позвоночнике;
- прорастание опухоли в соседние органы.
Все запущенные стадии подлежат лечению. Оно носит зачастую только симптоматический характер, чтобы уменьшить болевые ощущения. Комплексная терапия включает химиотерапию и облучение. Однако все способы воздействия на опухоль позволяют лишь отсрочить неблагоприятный финал.
Сколько живут с 4 стадией рака? Этот вопрос индивидуален, так как продолжительность жизни зависит от особенностей конкретного организма. Молодые люди могут прожить до 2 лет, а пациенты с хроническими болезнями – не более полугода. Продолжительность жизни более 1 года после диагностики 4 стадии рака позвоночника считается благоприятным исходом для больного человека.
Онкология поясничного отдела позвоночника
Опухоль костной ткани имеет локальный характер: поражается конкретный позвонок определенного сегмента позвоночника. Уровни патологии могут быть следующими:
- рак шейного сегмента – С1-С7;
- новообразование грудного отдела – Th2-Th22;
- опухоль поясничной части – L1-L5;
- рак крестцового сегмента – S1-S5.
Существуют сочетанные варианты, когда поражаются два соседних позвонка из разных сегментов. Наиболее актуальна проблема для пояснично-крестцового отдела, когда уровень патологии – L5-S1. Копчиковый сегмент зачастую недоразвит у большинства людей, поэтому самостоятельного значения для формирования рака не имеет.
При конкретном уровне поражения отмечаются характерные симптомы; опухоли пояснично-крестцового отдела проявляются болями и неврологическими расстройствами в нижних конечностях. Проблема в грудном сегменте отражается на состоянии рук и плечевого пояса. Патология шейной зоны приводит не только к болям в соответствующем отделе позвоночного столба, но и к развитию тетрапареза – нарушениям работы верхних и нижних конечностей. Выявление уровня формирования злокачественной опухоли позволяет провести точную диагностику с помощью томографии определенного заранее участка костной ткани.
Способы лечения
Прежде чем заниматься лечебными манипуляциями, важно уточнить, как проявляется конкретная опухоль. Для этого нужно знать, как определить основные симптомы поражения позвоночного столба. Основные критерии, которыми руководствуется специалист во время клинического обследования:
Лечение суставов Подробнее >>
- характер и место расположения болей;
- особенности иррадиации;
- наличие неврологических расстройств и их динамика;
- общее состояние пациента, включая вес;
- тщательный сбор анамнеза относительно перенесенных злокачественных опухолей;
- внешние изменения в зоне поражения позвоночника.
Как выглядит опухоль? Она редко прорастает в кожу, поэтому можно визуализировать лишь наружные изменения. Обращают внимание на:
- асимметрию разных сторон позвоночника;
- любые бугристые выпячивания;
- зону лоснящейся кожи;
- экскориации и кровоточивость кожных покровов;
- наличие твердой выпирающей структуры, которая не исчезает после надавливания рукой.
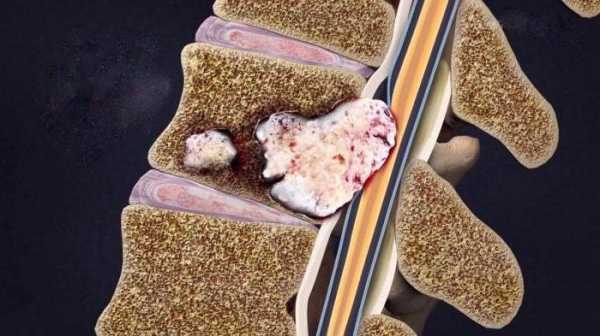
Сама опухоль представляет собой бугристую структуру, не имеет четких контуров, может формировать образования причудливой формы. Важный вопрос, который волнует многих людей – как отличить рак позвоночника от остеохондроза? Во-первых, именно по наличию бугристого выпячивания в зоне болевых ощущений. Во-вторых, по характеру болей в динамике. При остеохондрозе наблюдается постепенное улучшение, а при раке – наоборот, ухудшение состояния пациента.
Как выявить опухоль? Для этого существуют компьютерная и магнитно-резонансная томография, а иногда и обычный рентген помогает в диагностике. От того, как быстро прогрессирует патологическая картина при обследовании, зависит прогноз и дальнейшая жизнь человека. Возникает естественный вопрос: а может ли грыжа превратиться в рак? Так как точная причина развития злокачественных новообразований не установлена, то возможен бесконтрольный рост и деление клеток даже в зоне грыжи. Однако в клинической практике такой вариант считается казуистическим.
Виды онкологии позвоночного столба
Термин «рак» подразумевает все злокачественные поражения позвоночного столба. Однако именно этим словом они не именуются. Каждый опухолевый процесс называется согласно основным клеткам, которые образуют его субстрат. Основные формы рака позвоночника:
- остеосаркома. Наиболее частый вид злокачественного новообразования. Характеризуется быстрым ростом с появлением бугристой структуры под лоснящейся кожей в конкретной части спины. Метастазирует медленно, но плохо поддается химиотерапии;
- хондросаркома. Опухоль формируется из хрящевой ткани. Обычно на пораженном месте длительно существует небольшое доброкачественное образование – хондрома. Однако вследствие воздействия неблагоприятных факторов начинается ее безудержный рост. В тот момент, когда появляются сильные боли, зачастую уже есть метастазы в легкие;
- мезенхимальный рак. По структуре – опухоль из хрящевой ткани. Главная особенность – растет внутрь позвоночного столба. Поэтому вначале появляются не боли, а неврологический дефицит. Имеет неплохую тенденцию к полному выздоровлению пациента;
- саркома Юинга. Тяжелое злокачественное поражение с богатым кровоснабжением. Быстро метастазирует. Поражает молодых мужчин;
- ретикулосаркома. Медленно прогрессирующая опухоль, которая типична для мужчин 40-50 лет. Долго не метастазирует, поддается оперативному лечению и химиотерапии. Имеет относительно благоприятный прогноз;
- метастатические опухоли. Всегда вторичный процесс, который формируется вследствие прогрессирования рака другого органа по кровеносной и лимфатической системе. Имеет плохой прогноз.
Можно ли вылечить рак позвоночника? Это зависит от типа опухоли, состояния организма пациента и наличия метастазирования. На ранних стадиях после радикального оперативного лечения можно рассчитывать на благоприятный исход болезни.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Отзывы об удалении грыжи поясничного отдела позвоночника и последствия
Часто пациенты неврологической клиники жалуются на интенсивные боли в области поясницы, шеи, страдают от боли в ягодицах, ощущают онемение ног, ватные ступни. Боли могут быть постоянными или появляться после небольшой нагрузки, сидения в одном положении.
- Строение позвоночника
- Межпозвоночная грыжа
- Причины развития поясничной грыжи
- Характерные симптомы грыжи позвоночника
- Обследования при подозрении на грыжу позвоночника
- Оперативное вмешательство
- Классическая операция по удалению грыжи
- Дискэктомия
- Ламинэктомия
- Перкутанная дискэктомия
- Микрохирургические операции по удалению межпозвонковой грыжи
- Микродискэктомия
- Эндоскопическая микродискэктомия
- Послеоперационные осложнения
- Реабилитационные методы после операции
Такие симптомы дает позвоночная грыжа, отмахнуться от которой не получается, запущенное состояние лечится хирургическим вмешательством.
Строение позвоночника
Позвоночник в теле человека представляет собой поддерживающую и одновременно подвижную структуру, служащую защитой для нервной ткани спинного мозга, находящейся в канале хребта, от разных нагрузок и повреждений. Каждый позвонок имеет костную структуру и отросток, представляющий собой выступ за спинной нервной тканью и массивное тело, находящееся перед спинным мозгом и воспринимающим на себя почти всю нагрузку.
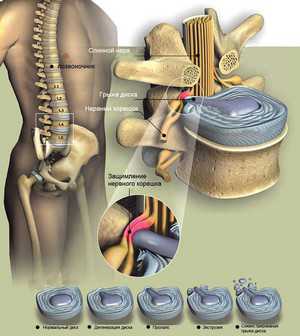 Отдельные кости, расположенные одни над другими вместе с межпозвоночными дисками, играющими роль амортизаторов, составляют позвоночный столб. Круглые дисковые прокладки не позволяют позвонкам тереться друг о друга. Каждый позвоночный диск состоит из внутреннего пульпозного ядра гелеобразной консистенции и наружной волокнистой оболочки, образующей фиброзное кольцо.
Отдельные кости, расположенные одни над другими вместе с межпозвоночными дисками, играющими роль амортизаторов, составляют позвоночный столб. Круглые дисковые прокладки не позволяют позвонкам тереться друг о друга. Каждый позвоночный диск состоит из внутреннего пульпозного ядра гелеобразной консистенции и наружной волокнистой оболочки, образующей фиброзное кольцо.
Связки являются фиброзной тканью, с достаточной прочностью для соединения и удерживания костей друг с другом. Иногда при повреждении связок пациенты ощущают боли с определенной локализацией в области поражения. Позвоночник по всей протяженности подразделяется на четыре отдела:
- шейный отдел содержит 7 позвонков;
- грудные составляют число 12;
- поясничный отдел состоит из 5 частей;
- крестцовый участок хребта располагается под пятым позвонком, затем он переходит в копчик.
Межпозвоночная грыжа
Позвонковая грыжа появляется в случае выдавливания верхним и нижним костным позвонком части гелеобразного ядра в образовавшийся просвет ослабленного или поврежденного фиброзного кольца. Выпячивание пульпозного ядра, оказавшись снаружи позвоночного канала, оказывает давление на нервные окончания и вызывает боль.
Грыжа, по отзывам врачей, в большинстве случаев развивается в поясничном и шейном отделах хребта, между 4 и 5 позвонками. Редко, при имеющихся искривлениях позвоночника, образовывается на грудном участке. Позвонковая грыжа является самой распространенной причиной появления болевых ощущений в спине, шее и ногах, болезнь возникает у людей от 30 до 55 лет, чаще страдают мужчины.
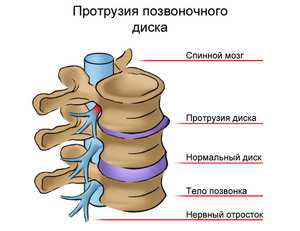
Причины развития поясничной грыжи
 В процессе жизненной деятельности человека возникают ситуации, вызывающие угрозу возникновения грыжи:
В процессе жизненной деятельности человека возникают ситуации, вызывающие угрозу возникновения грыжи:
- лишний вес тела увеличивает нагрузку на поясничные диски и приводит к их выпячиванию;
- тяжелая физическая работа или чрезмерные занятия силовыми видами спорта способствуют возникновению грыжи позвоночника;
- склонность к неправильной работе позвоночника передается по наследству.
Характерные симптомы грыжи позвоночника
Каждому человеку стоит внимательно относиться к своему здоровью, если беспокоит один из перечисленных ниже симптомов, следует немедленно обратиться к врачу для обследования:
- непроходящие боли в области спины или поясницы могут быть ноющего характера или стреляющие;
- отдающие в ногу боли, прострелы при движении, часто затрагивается задняя поверхность бедра, при ходьбе колет в икрах;
- шейные боли при повороте головы и в спокойном состоянии, могут быть постоянными или возникающими на время, провоцируют покалывания в области кистей рук;
- опасным признаком грыжи является онемение частей рук и ног, покалывание (мурашки) в конечностях, частое затекание.
Симптомы грыжи разнообразны и развиваются в зависимости от степени поражения мягких тканей и расположения выпячивания. Их варианты представлены от абсолютного отсутствия болей в какой-то промежуток времени или слабого их выражения до острой нетерпимой боли по всей протяженности хребта. Вокруг позвоночного столба расположено много нервных окончаний, и боль отдает в ту область рук или ног, которые координируются зажатыми нервными окончаниями в области грыжи.
Часто выпячивание грыжи через фиброзное кольцо не носит давящего характера, тело пульпозного ядра не соприкасается с нервами и мягкими тканями, в таком случае пациент не ощущает боли до поры до времени. Иногда диагностирование трудно проводится, если человек жалуется на боль в коленях, бедрах или ножных стопах и кистях рук. Для определения диагноза грыжи проводят инструментальные и другие обследования для исключения похожих заболеваний.
Грыжа может давать несимметричные симптомы, но в случае большого размера она сдавливает крестцовый нервный узел, и развивается поражения обеих сторон тела, несущие очень серьезные последствия. Выпячивание может нарушить контроль мочеиспускания и опорожнения кишечника, вызвать полный паралич тела. Другими тяжелыми осложнениями являются нестерпимые боли при движении, что приводит к полной неподвижности больного.
Обследования при подозрении на грыжу позвоночника
Осмотр врача начинается с неврологического осмотра и составления истории болезни. Специалист проверяет рефлекс нервных отростков, чувствительность определенных участков тела и силу мышц. Если есть сомнения, то для подтверждения диагноза доктор назначает дополнительные исследования:
- для исключения преобразований костной ткани и других болезней воспроизводят изображение тела человека при помощи прохождения рентгеновских лучей;
- диагностическое изображение при помощи компьютерной томографии (КТ) показывает расположение, размер, форму и содержимое спинного канала, структуру близлежащих тканей, но визуально определить грыжевое выпячивание бывает трудно;
- составить четкое представление о спинном мозге, нервных окончаниях и всех окружающих тканях, нарушения в развитии, а также опухоли и грыжи можно с помощью магнитно-резонансной томографии (МРТ), которая выведет на экран все данные в трехмерном изображении, что очень удобно для исследования;
- для более точного определения величины грыжи и ее локализации используют способ миелограммы – введения контрастного вещества в канал спины, этот метод не применяется без острой необходимости, так как может быть опасен для здоровья больного;
- способ электромиелограммы заключается в определении активности нервных корешков и ответа мышц на многочисленные уколы маленьких игл, которые делают в разных частях вдоль позвоночника, таким образом, находят нервный корешок, исключенный из работы разросшейся грыжей.
Наиболее эффективным методом является МРТ, который желательно провести вначале, так как он представляет наиболее убедительное изображение позвоночной грыжи, позволяет увидеть нарушения дискового материала.
Оперативное вмешательство
Не все пациенты с диагностированной межпозвонковой грыжей требуют операции по ее удалению. Статистика говорит о такой необходимости у каждого десятого больного, остальным назначают прием медикаментов для снятия воспаления и боли, массаж и физиотерапию. Процесс комплексного лечения длительный, некоторые больные хотят скорого результата, поэтому при выявлении совокупности показателей проводят хирургическое вмешательство:
- если наблюдается полное выпадение или выпячивание большей части внутреннего ядра через стенки фиброзного кольца или отделение от спинного канала;
- при расположении грыжи так, что происходит сдавливание конского хвоста, приводящее к сильным болям в поверхности бедра сзади, внизу живота, остро проявляющимся при кашле, неспособности контролировать мочеиспускание и опорожнение кишечника.
- если комплексное консервативное лечение не дает нужного результата;
- при устойчивых сильных болях, которые не проходят от других методов на протяжении до полутора месяцев.
Классическая операция по удалению грыжи
Прибегать к операции не стоит, если болезнь проявляется незначительными болевыми ощущениями, но иногда проведение операции необходимо, что в современной медицине делается тремя традиционными методами.
Дискэктомия
Способ предполагает удаление части позвоночного диска или его полного тела совместно с грыжевым выпячиванием. На место отсутствующего диска ставится штучный имплантат из титана для того, чтобы сохранить поддерживающую функцию хребта. В последующем времени соседние позвонки сращиваются неподвижно. Показанием для дискоэктомии является позвонковая грыжа секвестрированного типа.
Ламинэктомия
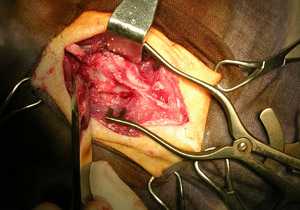 Этот метод называется открытой декомпрессией, когда задняя стенка спинного канала удаляется вместе с дужкой. Такое вмешательство в строение позвонка снижает давление на спинной мозг и окружающие нервные окончания. Показанием для проведения ламинэктомии является сужение хребтового канала. К недостаткам метода относят появление нестабильности в позвоночнике, иногда возникает боль и вторичное сдавливание нервов. Рецидивы появляются на фоне изменения суставов хребта при ослабленных спинных мышцах.
Этот метод называется открытой декомпрессией, когда задняя стенка спинного канала удаляется вместе с дужкой. Такое вмешательство в строение позвонка снижает давление на спинной мозг и окружающие нервные окончания. Показанием для проведения ламинэктомии является сужение хребтового канала. К недостаткам метода относят появление нестабильности в позвоночнике, иногда возникает боль и вторичное сдавливание нервов. Рецидивы появляются на фоне изменения суставов хребта при ослабленных спинных мышцах.
Перкутанная дискэктомия
Производится через небольшой надрез в кожном покрове при помощи специального инструмента. Операция показана, если выпячивание грыжи происходит внутрь спинного мозгового канала. Этот метод является малоэффективным по сравнению с открытой дискоэктомией.
Микрохирургические операции по удалению межпозвонковой грыжи
Удаление выпячивания производится специальным хирургическим оборудованием с применением операционного микроскопа через маленький разрез на коже. Вмешательство в структуру мышечной ткани минимальное и не затрагивает окружающих нервных корешков.
Микродискэктомия
Во время оперативного вмешательства устраняется сдавливание нервных окончаний, сосудов и уменьшается компрессия спинного мозга. Распространение влияния на окружающие здоровые ткани и кости уменьшается за счет удаления грыжи через разрез около 2 см. При этом способе вырезается часть желтой связки, и края позвонковых дужек иссекаются. К преимуществам метода относится:
 время продолжения операции составляет менее часа;
время продолжения операции составляет менее часа;- удаление производится под местной анестезией;
- после операции редко бывают осложнения;
- одновременно допускается удаление двух грыжевых образований;
- боль уходит практически сразу после окончания операции;
- уменьшается время нахождения в лечебнице и сокращается реабилитационный период.
Эндоскопическая микродискэктомия
 Для удаления применяют эндоскопический зонд со встроенной микроскопической камерой, передающей операционный процесс на экран компьютера. Этот метод, по сравнению с предыдущим, менее травмирует ткани, повреждения самого позвонка не происходит. Доктор, в зависимости от расположения грыжи, выбирает вариант доступа к пораженному участку. По окончании операции проводят лазерную терапию для повышения эффективности. Преимуществами метода перед классической операцией являются факторы, указанные по предыдущему способу, но имеются и недостатки в виде ограниченного доступа к пространству, пораженному грыжей и к самому выпячиванию.
Для удаления применяют эндоскопический зонд со встроенной микроскопической камерой, передающей операционный процесс на экран компьютера. Этот метод, по сравнению с предыдущим, менее травмирует ткани, повреждения самого позвонка не происходит. Доктор, в зависимости от расположения грыжи, выбирает вариант доступа к пораженному участку. По окончании операции проводят лазерную терапию для повышения эффективности. Преимуществами метода перед классической операцией являются факторы, указанные по предыдущему способу, но имеются и недостатки в виде ограниченного доступа к пространству, пораженному грыжей и к самому выпячиванию.
Послеоперационные осложнения
Отзывы докторов и больных свидетельствуют, что хирургическое удаление грыжи является вынужденным шагом, если нет другого варианта терапевтического лечения. Показания к операции изучаются врачом или целым консилиумом в особо запущенных случаях, а больной должен осознавать все возможные последствия:
- возникновение почти у всех перенесших операцию повторного стеноза позвоночника вследствие появления рубцов и спаек;
- у некоторых пациентов нарушается (учащается) мочеиспускание и удаление кала из прямой кишки, наступает недержание;
- в эпидуральном пространстве спинного канала развивается воспаление гнойного характера, влияющее на возникновение менингита;
- может развиться остеохондроз, так как плавное движение соседних позвонков прекращается после удаления компенсирующей прокладки;
- возникновение последующего артрита происходит из-за уменьшенного питания тканей, получающих его ранее по нервным окончаниям, что вызывает повторные боли в спине;
- развивается спондилит или остеомиелит позвоночного столба, воспаление приводит к септическому поражению;
- повторное появление грыжевого выпячивания на старом месте.
Реабилитационные методы после операции
После достаточно серьезного вмешательства в основную конструкционную и поддерживающую систему человеческого тела требуется длительное восстановление функций позвоночника. От мероприятий в этом направлении зависит полноценная жизнь пациента. Практика реабилитационных действий включает в себя:
- диету с определенным набором продуктов, исключение из питания вредной пищи;
- здоровый образ жизни, режим дня;
- расставание с курением, употреблением спиртного и наркотических веществ;
- регулярное выполнение назначенных специалистом восстановительных упражнений, занятие легкой гимнастикой и физкультурой;
- исключение тяжелой работы, силовых видов спорта, долгих пеших походов, сведение нагрузки на позвоночник к минимуму;
- в идеале много свободного времени отдавать отдыху.
Сразу после оперативного удаления грыжи человек чувствует огромное облегчение, в таком случае некоторые забывают о требуемой длительной реабилитации. Следует выполнять все рекомендации врача, несмотря на хорошее состояние.
Киста позвоночника является лишь общим понятием, объединяющим в себе несколько различных заболеваний спинного мозга и его оболочек. Так как центральная нервная система человека является жизненно важным органом, то её образования надёжно укрыты за костными структурами позвоночника и черепа. Такие анатомические особенности сильно затрудняют диагностику и лечение заболеваний спинного мозга, если они не сопровождаются симптомами.
Если в состав образования входят только оболочки спинного мозга, заполненные ликвором, то – это арахноидальная киста позвоночника.
Она представляет собой дефект, через который спинномозговая жидкость выходит из своего привычного русла. Так как оболочки имеют многослойный характер, то происходит её накопление между ними – формируется грыжа. Арахноидальные кисты, как и периневральные кисты, всегда имеют благоприятный прогноз, так как хорошо поддаются любым видам лечения.
Иначе себя проявляет киста спинного мозга – когда в состав грыжи спинного мозга попадают участки нервной ткани. Любое изменение давления ликвора приведёт к появлению симптомов, обусловленных воздействием на корешки. С возникновением первых жалоб сразу же изменяется тактика лечения пациента – операция становится неизбежной.
Симптомы
Киста позвоночника всегда является врождённым заболеванием – дефекты в оболочках спинного мозга формируются ещё в утробе матери. Но проявляется болезнь только в период взросления, когда происходит интенсивный рост организма. В это время неполноценный участок подвергается растяжению, что приводит к образованию щелевидного отверстия. В каждом отделе позвоночника этому могут способствовать различные причины:
- Грыжи в шейном отделе всегда связаны с аномалиями головного мозга. Чаще встречается арахноидальная киста позвоночника, связанная с расширением мягких мозговых оболочек. Наблюдается реже (но для прогноза хуже) аномалия Киари – перемещение миндалин мозжечка. Они сдавливают спинной мозг в шейном отделе, приводя к образованию крупных кист.
- Сочетанное поражение грудного и шейного отдела наблюдается при сирингомиелии. Это заболевание характеризуется образованием крупных кист, расположенных в толще спинного мозга. В плане лечения – самая сложная патология, так как высок риск повреждения нервной ткани во время операции.
- В пояснично-крестцовом отделе обычно формируются спинномозговые и оболочечные грыжи. Они связаны с врождённым дефектом строения позвонков – отсутствием сплошной костной дуги. Через образовавшееся отверстие могут выходить оболочки и корешки спинного мозга, формируя патологическое выпячивание.
Особенностью всех заболеваний являются неспецифичные симптомы, которые не слишком беспокоят пациентов – это обусловливает частое случайное выявление кист позвоночника.
Шейный отдел
Этот сегмент буквально наполнен различными анатомическими образованиями, поэтому выраженность симптомов будет зависеть от локализации грыжи. Поэтому в некоторых случаях заболевание может протекать скрыто:
- Арахноидальные кисты нередко являются случайной находкой, когда больной проходит обследование при остеохондрозе или травме. Для них не характерно интенсивное увеличение, так как часть ликвора всё же возвращается в привычное русло. Поэтому такая грыжа не оказывает давления на окружающие ткани.
- При аномалии Киари первого типа пациента беспокоят симптомы, напоминающие развитие шейного остеохондроза. Возникают боли в затылке и по задней поверхности шеи, усиливающиеся при движениях и напряжении. При длительном течении присоединяются нарушения походки и координации – у пациента развиваются частые падения и обмороки.
- Аномалия Киари второго типа имеет самое тяжёлое течение – её симптомы развиваются уже в раннем детстве. Происходит сильное давление на шейный отдел спинного мозга, что вызывает нарушения глотания – это часто приводит к их смерти. Из-за общей слабости мускулатуры у таких малышей становится слабым голос и плач.
Симптомы поражения шейного отдела могут возникнуть в любом возрасте – но чем раньше они развиваются, тем хуже будет прогноз для лечения и последующей жизни.
Грудной отдел
Сирингомиелия медленно прогрессирует, приводя к постепенному развитию симптомов. Её особенностью является полное отсутствие болевых ощущений, что позволяет таким пациентам длительно не обращаться к врачу:
- Так как кисты обычно локализуются в толще грудного отдела (иногда затрагивая шейный), то симптомы будут иметь очаговый характер.
- Наблюдается одностороннее поражение, затрагивающее часть грудной клетки и верхние конечности. От остеохондроза заболевание отличает симметричность поражения, которое отличает постоянство симптомов.
- Наблюдается потеря болевой и температурной чувствительности, а ощущения прикосновения и давления сохраняются. Поэтому пациенты и считают, что у них всё в порядке.
- Такие нарушения делают их уязвимыми для травм и ожогов, которые они просто не ощущают. Даже любое воспаление на коже, локализующееся в области поражения, будет проходить для них незаметно.
- При прогрессировании болезни может наблюдаться вовлечение нижних конечностей – в них формируется мышечная слабость, создающая проблемы при ходьбе.
Киста позвоночника при сирингомиелии расположена в толще спинного мозга – она может быть одиночной, или иметь множественный характер. Поэтому признаки у отдельных пациентов будут различаться, так как они зависят от расположения полости, заполненной ликвором. А лечение заболевания требует высокого мастерства хирурга, так как операция подразумевает манипуляции в толще нервной ткани.
Пояснично-крестцовый отдел
Нарушения сращения дужек позвонков в поясничном отделе делает спинномозговые оболочки уязвимыми для давления ликвора. При нагрузках они начинают перемещаться через дефект, вызывая ряд симптомов:
- Если через отверстие в поясничном позвонке выходит только внешняя оболочка, то признаки могут полностью отсутствовать. Опасность представляют только гигантские грыжи, способные перемещаться в подкожную клетчатку. При их травме может происходить разрыв, сопровождающийся инфицированием ликвора и развитием менингита.
- Если грыжа содержит в полости нервные корешки, то признаки всегда затрагивают нижние конечности и органы таза. В ногах отмечается снижение чувствительности и силы мышц, что сразу отражается на походке. Поражение тазовых органов проявляется недержанием кала и мочи, которое сочетается с их парадоксальной задержкой (невозможность самостоятельного опорожнения).
Поражение пояснично-крестцового отдела хорошо поддаётся лечению, так как техника операции аналогична вмешательствам при операциях межпозвоночных грыж. Но манипуляции становятся сложнее, так как хирургу приходится работать с оболочками и корешками спинного мозга.
Лечение
Тактика медицинской помощи выбирается индивидуально исходя из обследования и оценки состояния пациента. При этом врач при выборе метода всегда опирается на два основных критерия:
- Первый – это наличие и выраженность симптомов заболевания, а также их влияние на образ жизни человека. Консервативная помощь показана только при определённых обстоятельствах – когда полностью отсутствуют признаки болезни. При невозможности проведения операции также приходится проводить симптоматическую терапию.
- Второй – это объём и расположение образования, которые выясняют с помощью магнитно-резонансной томографии. Благодаря исследованию врач определяет оптимальный метод вмешательства. Грыжу можно удалить даже без симптомов – в профилактических целях, если операция легко осуществима.
Хирургические методы являются основными в лечении кист позвоночника, так как позволяют радикально устранить причину болезни. Консервативная помощь никогда не приводит к полному выздоровлению, помогая лишь устранить некоторые симптомы.
Консервативное
Оно включает в себя приём различных медикаментов, которые позволяют снизить давление спинномозговой жидкости. Благодаря этому размеры грыжи немного уменьшаются, что приводит к устранению симптомов. Используются следующие лекарства:
- Мочегонные препараты позволяют удалить лишнюю жидкость из кровеносного русла. За счёт этого уменьшается образование ликвора, так как его жидкая часть всасывается обратно в кровь.
- Назначаются лекарства, используемые в лечении артериальной гипертензии. Таким пациентам необходимо поддерживать низкое артериальное давление, так как от его величины зависит скорость образования ликвора. Делают это постепенно, чтобы не вызвать ряд побочных реакций со стороны сердца и сосудов.
- Если имеется болевой синдром, то назначаются анальгетики.
- Дополнительно используют препараты, улучшающие питание нервной ткани (ноотропы).
Часто консервативная помощь является этапом хирургического лечения, позволяя лучше подготовить пациента к предстоящей операции.
Хирургическое
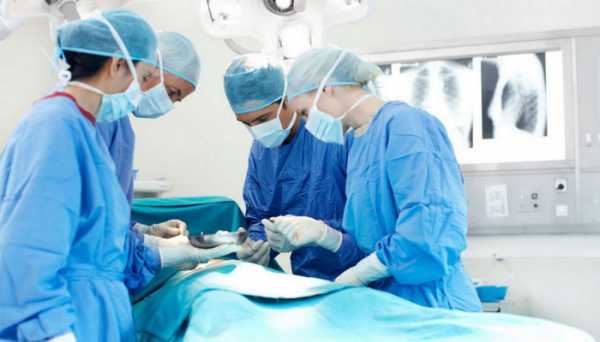
Вмешательство проводят как можно раньше после выявления – это снизит риск осложнений, возникающих во время операции. Опираясь на методы диагностики, врач может выбрать один из следующих методов:
- Если расположение грыжи позволяет, то производится её полное иссечение. Для этого полость вскрывают, чтобы убедиться в отсутствие нервных корешков, после чего иссекают её стенки, наглухо ушивая получившийся дефект.
- В некоторых случаях производится пластика щелевого отверстия, когда его края соединить не удаётся. Для этого используют фрагменты окружающих связок или мышц, из которых делается заплатка. Со временем этот участок замещается рубцом, который будет предотвращать истечение ликвора.
- Когда радикальное удаление грыжи невозможно – используют декомпрессию. Так как киста образуется под воздействием повышенного давления, то делается искусственное отверстие, позволяющее удалять ликвор. Это становится эффективным при арахноидальных кистах, когда в основе лежит клапанный дефект оболочек.
- В тяжёлых случаях выполняется временная декомпрессия – в полость кисты устанавливается катетер. Через него лишняя жидкость удаляется в брюшную полость или в герметичный пакет.
После операции также показано назначение медикаментов, снижающих давление в кровеносной системе. Они позволяют уменьшить риск расхождения швов, что наблюдается при увеличении объёма ликвора.
Как проходит МРТ позвоночника, сколько длиться
Магнитно-резонансное исследование основано на способности магнитного поля возбуждать ионы водорода, находящиеся в теле человека, в том числе в позвонках и межпозвонковых дисках. В ответ на возбуждение, ионы водорода начинают «вибрировать», и это движение регистрируется датчиками МР-сканера. Чем больше воды (ионов водорода) в конкретной области, тем сильнее от неё сигнал, тем лучше эта часть визуализируется на экране.
Поэтому мягкотканные элементы лучше всего различимы при магнитном резонансе, и таких элементов в позвоночнике достаточно для качественной диагностики (спинной мозг, межпозвонковые диски, красный костный мозг, вертебральные сосуды, мышцы, жировая клетчатка).
Виды МРТ в зависимости от аппарата
МР-обследование позвоночника проводится на аппаратах открытого и закрытого типа.
Аппараты закрытого типа являются высокопольными, обследование на них является более точным благодаря большей силе индукции магнитного поля (от 1,5 Тесла). Стоимость сканирования увеличивается с ростом мощности томографа, так как самые высокопольные сканеры наиболее дорогие в обслуживании. Такие аппараты даже без контрастного усиления способны визуализировать образования до 2 мм, что чрезвычайно важно при поиске метастазов, очагов рассеянного склероза и т.д. Правда, помимо высокой стоимости, обследование на таких томографах часто является недостаточно комфортным для пациентов. Узкий туннель аппарата ограничивает обследование для тучных пациентов и для людей, страдающих клаустрофобией.
Обследование на низкопольном томографе более комфортно за счет свободного бокового пространства. Несмотря на небольшую силу индукции (до 0,5 Тл), мощности таких сканеров вполне достаточно для полноценного исследования большинства патологий (исключениями являются онкопроцессы, заболевания спинного мозга, состояние после операции на позвоночник).
Разновидностью открытых сканеров являются полипозиционные томографы, позволяющие проводить МРТ позвоночника стоя, сидя, с наклоном. Считается, что вертикальное положение более желательно для обследования позвоночника и некоторых органов (почек, сердца), так как такое положение показывает истинное положение тканей под действием гравитации.
Как проходит МРТ позвоночника
Как делают МРТ спины
Предварительная подготовка не требуется. С собой стоит принести направление, предыдущие результаты обследования- КТ, рентген, УЗИ (если таковые имеются). Пациент помещается на деку стола, на область интереса помещается радиочастотная катушка, стол с пациентом перемещается в апертуру сканера, где и проходит обследование. В случае применения контрастного вещества, оно вводится уже на деке стола непосредственно перед процедурой.
Сколько по времени длится МРТ позвоночника
Сколько минут делают МРТ позвоночного столба зависит от количества обследуемых отделов (шейного, грудного, пояснично-крестцового), а также от типа аппарата (открытого или закрытого). На закрытом современном томографе одна область сканируется в среднем 15 минут, все области- 45 минут. На открытом- одна область- 20-25 минут, все области 60-75 минут.
Оператор может самостоятельно изменять режимы сканирования, увеличивая или уменьшая толщину среза (например, при поиске метастазов), таким образом меняя время сканирования.
Также стоит отметить, что современные аппараты в 3 Тл оборудованы специальной программой, позволяющей сканировать весь позвоночник за 30 минут.
Применение контрастного вещества занимает по времени примерно на 20% больше от общей длительности.
Пациент должен быть готов подождать от 20 до 45 минут описания снимков и постановку заключения, либо прийти за результатами позже. К описанию прилагается снимок с наиболее показательными срезами, а также диск по желанию пациента с остальными изображениями.
МРТ пояснично крестцового отдела позвоночника
 Пояснично-крестцовый отдел позвоночника включает: поясничные позвонки (5 штук), 5 объединенных в одну кость позвонков крестца.
Пояснично-крестцовый отдел позвоночника включает: поясничные позвонки (5 штук), 5 объединенных в одну кость позвонков крестца.
Ниже расположен копчик, образованный 3-5 позвонками, также сросшимися между собой. Поясничный отдел имеет между позвонками диски, а в крестце и копчике их нет.
В диагностическом плане эту область рассматривают, как единое целое.
У некоторых пациентов пятый поясничный позвонок прочно сращен с 1-ым крестцовым позвонком. Такое изменение называется сакрализацией.
А может отмечаться другая картина: 1-ый крестцовый позвонок не сращен со 2-ым. Этот отделившийся позвонок именуют шестым поясничным, а само изменение называют люмбализацией. Оба изменения считают вариантами нормы.
Врожденная аномалия развития позвонков – их расщепление («спина бифида»), когда спинной мозг не защищен костной тканью позвонков.
Пояснично-крестцовый отдел, помимо прочных позвонков, содержит связки, мышцы, сосудистую сеть. Внутри спинномозгового канала находится спинной мозг, от которого отходят спинномозговые нервы, проходящие через отверстия между позвонками. Патологические процессы в этом важном отделе могут стать причиной сдавливания корешков нервов (или спинного мозга), выраженного болевого синдрома.
Что показывает МРТ пояснично-крестцового отдела
МРТ пояснично-крестцового отдела позвоночника – высокоточный (причем, безопасный и неинвазивный) диагностический метод. Высокая эффективность и быстрота метода объясняют его востребованность в неврологии, ортопедии и нейрохирургии.
Преимущество МРТ над КТ состоит в отсутствии лучевой нагрузки на пациента, что имеет особое значение для ослабленных больных, стариков и детей, пациентов с иммунодефицитным состоянием.
Принципом действия МРТ является регистрация и компьютерная обработка сигналов, возникающих в организме при движении протонов водорода, содержащегося в тканях, в магнитном поле. При исследовании получают точные изображения позвонковых тел, межпозвоночных хрящей, сосудов, нервов, спинномозгового канала и спинного мозга. Каждый срез, отражающийся на снимке, имеет толщину не более 3-4 мм. Исследуется отдел в 2 проекциях.
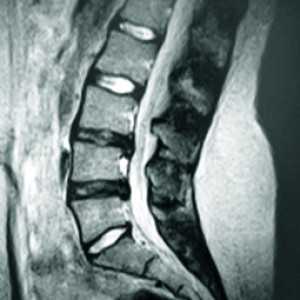
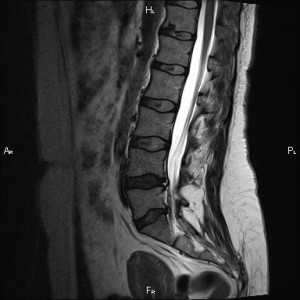
МРТ пояснично-крестцового отдела выявляет :
• заболевания и искривление позвоночника в этом отделе; • вид травм и их последствия; • опухоли (даже в начальной стадии); • метастазы в позвоночник; • сужение спинномозгового канала и сдавливание спинного мозга; • патологию спинного мозга;
• состояние межпозвоночных дисков.
Исследование дает возможность оценить анатомические особенности отделов. Проведенная диагностика позволяет выяснить причину болей в спине, покалывания, онемения или слабости в нижних конечностях. Результаты МРТ пояснично-крестцового отдела позвоночника могут использоваться при планировании оперативного вмешательства и для контроля его результатов.
Показания и противопоказания
Показания :
• диагностика врожденных дефектов и аномалий позвонков; • остеохондроз в любой стадии; • спондилолистез (смещенные позвонки); • приобретенные дефекты позвоночника (люмбализация, сакрализация); • грыжевые выпячивания межпозвонковых дисков; • травмы позвоночника; • опухоли позвоночника и спинного мозга, метастазы в позвоночник; • суженый позвоночный канал; • воспаление спинного мозга; • обменно-дистрофический и воспалительный процессы (спондилоартроз, спондилез); • патология в сосудах: мальформация (скопление извитых сосудов), гемангиома (сосудистая опухоль) спинного мозга;
• болезнь Бехтерева.
Противопоказания :
• наличие в теле металлических имплантатов, металлоостеосинтез, клипсы на сосуде, осколки или пули в мышцах и др.; • имплантированные кардиостимулятор, водитель ритма сердца, инсулиновая помпа и другие электронные системы; • беременность (особенно в 1-ом триместре); • клаустрофобия (чувство страха в закрытом пространстве);
• почечная недостаточность (противопоказано применение контрастного вещества).
Относительные противопоказания из-за невозможности обеспечения неподвижного состояния :
• возраст ребенка до 7 лет; • выраженные боли;
• неадекватное поведение пациента.
При необходимости в этих случаях МРТ может быть проведено под наркозом.
Подготовка
В принципе, процедура может проводиться без всякой подготовки. Если планируется применение контраста, то рекомендуется прекратить прием пищи за 3 часа до исследования, чтобы не спровоцировать рвоту после его введения. МРТ с контрастированием пояснично-крестцового отдела позвоночника используется при выявлении патологии для получения более четкой картины.
До начала процедуры в этом случае проводят пробу на чувствительность к контрастному препарату. Хотя обычно используются препараты на основе гадолиния, которые вызывают аллергическую реакцию в редких случаях.
Прием лекарств можно продолжать, это не влияет на исследование. Лица с клаустрофобией могут принять успокаивающие препараты (или пройти обследование на аппарате открытого типа).
При проведении МРТ с контрастированием женщине в период лактации кормить малыша молоком матери можно через 48 ч. после процедуры.
Ход процедуры
Перед исследованием пациент (или родственники) заполняют анкету и подписывают согласие на проведение МРТ. Пациенту предлагают надеть одноразовый халат. Желающие остаться в своей одежде должны обеспечить отсутствие в ней металлических деталей (застежек, крючков, монет, очков и т.д.). Пациент снимает и оставляет в сейфе ювелирные изделия и бижутерию, телефон, кредитные карточки.
Пациента укладывают в аппарате на стол, задвигают в капсулу томографа в виде трубы широкого диаметра, где и будет находиться исследуемый при проведении МРТ пояснично-крестцового отдела позвоночника. Обязательно следует соблюдать неподвижность для обеспечения качественных снимков.
Процедура абсолютно безболезненна. Единственный дискомфорт могут вызвать достаточно громкие звуки, которые сопровождают исследование (можно предварительно взять у оператора заглушки для ушей – беруши). Во время исследования обеспечивается двусторонняя связь пациента и врача. Имеется также сигнальная кнопка для прекращения процедуры пациентом при сильно выраженной клаустрофобии. Процедура занимает около 30 мин., при использовании контраста время удлиняется на 20-30 мин.
Результаты
Полученные сигналы из организма анализируются компьютером и в результате создаются черно-белые изображения. Они могут воспроизводиться в трехмерную фотографию интересующей врача области. Врач радиолог подробно изучает все полученные изображения (в течение 1-2 час.) и пишет протокол исследования с диагнозом. Пациент получает заключение и копию изображений на DVD-диске и передает их лечащему врачу.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе