Резус конфликт после родов
Резус-конфликт при беременности
Беременность – чрезвычайно ответственный этап в жизни каждой женщины. От его протекания напрямую зависит будущее ребенка, состояние его здоровья и иммунитета. Необходимо предусмотреть наиболее вероятные опасности, исключить все факторы риска, к которым относят и резус-конфликт при беременности. При постановке будущей роженицы на учет в женскую консультацию (ЖК), будет выдано направление на множество анализов и исследований. Они необходимы для выявления возможных заболеваний и рисков вынашивания ребенка.
Необходимость в анализе крови
Каждый раз определяется не только группа крови, но и резус-фактора Rh, он считается основополагающим показателем. Он имеется в наличии приблизительно у 85% человечества, они считаются резус-положительными. Те 15% населения, у которых этот белок не обнаружен, являются резус-отрицательными. В повседневной жизни абсолютно не важно, какой резус-фактор присущ индивиду.
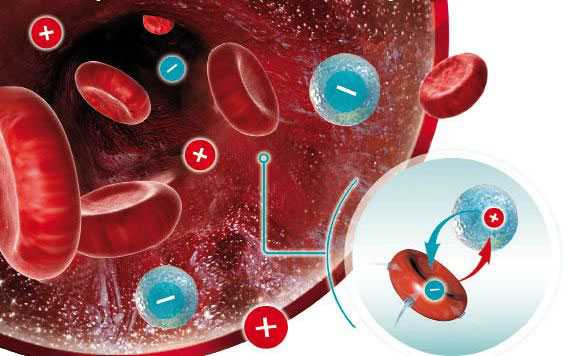
Важным этот показатель становится после зачатия, в частности при взятии на учет. Когда возникает резус-конфликт при беременности? Преимущественно это происходит при отрицательном резусе у мамы и положительном — у отца. Это тот случай, когда будущий ребенок наследует резус биологического отца. Поэтому и происходит несоответствие резуса крови матери и плода. И здесь диагностируют резус конфликт. Риск этого конфликта достигает по разным оценкам 75%. Если у женщины резус положительный, а у отца отрицательный – конфликт отсутствует, и беременность (особенно первая у женщины) пройдет без осложнений.
 Вероятность резус-конфликта
Вероятность резус-конфликта Причины развития
Резус конфликт возникает, если кровь плода с резусом «+» проникает в систему матери со статусом отрицательным. Чаще патология диагностируется при второй и каждой следующей беременности, крайне редко при первой, если имело место переливание крови компонентами или цельной кровью без определения резуса. Возникает дисбаланс, когда кровь малыша для организма матери становится чужеродной, синтезируются антитела. Положительные и отрицательные эритроциты крови в момент «встречи» спаиваются — агглютинация. Чтобы воспрепятствовать этому, система иммунитета синтезирует антитела — иммуноглобулин. Это вещество бывает 2-х видов, оно пытается их разрушить, происходит гемолиз.
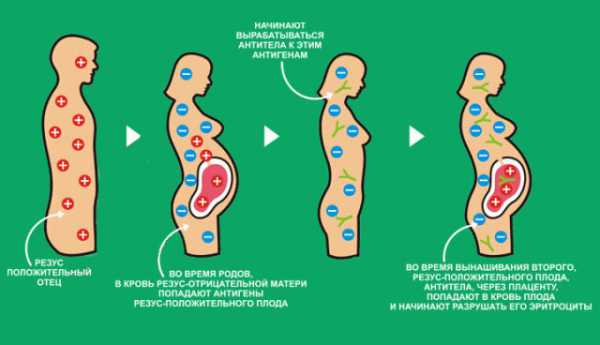 Инфографика выявления резус-конфликта
Инфографика выявления резус-конфликта С течением беременности происходит постоянный обмен кислородом и питательными веществами между мамой и малышом. Женщине поступают продукты жизнедеятельности ребёнка. Таким же способом мама и малыш обмениваются эритроцитами, кровь малыша наполняется антителами. Резус-конфликт при первой беременности – редкий случай. При ней вырабатываются антитела типа LgM. Они имеют крупный диаметр, проникают плоду в ограниченном объеме, не вызывая особых проблем. С каждым следующим зачатием, начиная со второго, вероятность возникновения резус-конфликта возрастает, поскольку организм мамы уже вырабатывает другие антитела — LgG. Они имеют гораздо меньший размер, их большее количество попадает, минуя плаценту, в кровеносную систему плода.
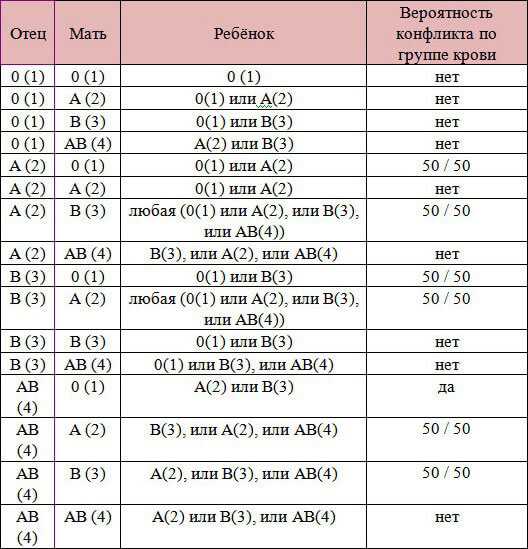 Таблица резус-конфликтов при беременности
Таблица резус-конфликтов при беременности Идет процесс гемолиза, начинает накапливаться токсин билирубин. Антитела выделялись в предыдущих беременностях, чем они закончились, не имеет значения.
«Провокаторами» возникновения конфликта считают:
- предыдущие естественные роды;
- операция кесарева сечения;
- аборты и прерывания беременности;
- выкидыш;
- отслойка плаценты ранее срока и отделение руками.
Симптомы и признаки
Самочувствие женщины при таком конфликте практически не нарушается, симптомы явно не выражены. Может наблюдаться незначительная анемия, возникать проблемы в работе печени, сильнее проявляться токсикоз. Однако существует реальная опасность для ребенка. В том случае, если резус-конфликт при беременности возник, риск для плода очень серьёзный. Диагностируется гемолитическая болезнь, она же часто спровоцирует преждевременные или осложненные роды, смерть в утробе. Беременным необходимо пройти ультразвуковое обследование, чтобы выявить возможные патологии.
Симптомы внутриутробного резус-конфликта:
- повышенная отечность, особенно в области брюшной полости, в околосердечной сумке;
- селезенка, печень, сердце могут увеличиваться в объеме;
- отекают мягкие ткани головы, проявляется двойной контур;
- из-за увеличившегося животика конечности ребенка смотрят в стороны;
- утолщается плацента, возрастает диаметр пуповинной вены.
Опасности для малыша
Разрешение эритроцитов сказывается на функционировании организма ребенка. Виновником этого является билирубин – побочный продукт распада. Сильнее всего нарушается функционирование нервной системы, сердца, почек и печени. К внутриутробной гибели младенца может привести скопление жидкости в тканях организма. Велик риск выкидыша и родов ранее срока.
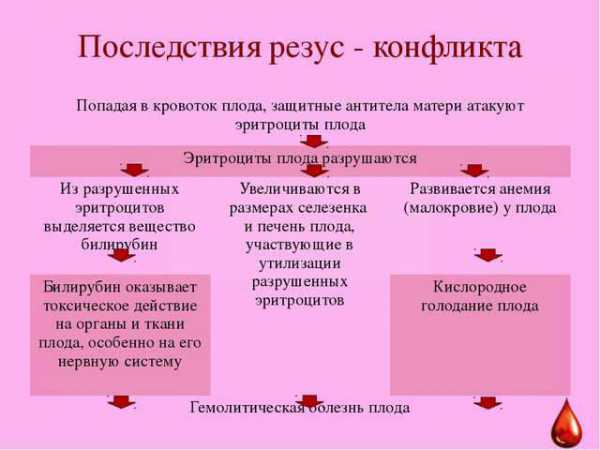
Чем опасен этот конфликт для родившегося ребенка? Возможны следующие стадии гемолитической болезни:
- Анемическая. У ребенка понижено количество эритроцитов в крови, бледная кожа, наблюдается вялость, угнетение сосательных рефлексов. У малыша сердце бьется учащённо, тоны его приглушены.
- Желтушная – самый распространённый вариант болезни. Признаки резус-конфликта определяются повышением концентрации билирубина у ребенка в крови, произошедшего после разрушения эритроцитов. Печень и селезенка увеличиваются в размерах. Кожа обычно имеет выраженный желтый цвет. При более тяжёлом протекании может поражаться нервная система, диагностируется билирубиновая энцефалопатия. При этом изменяется мышечный тонус, рефлексы ослаблены, повышается внутричерепное давление. Возможно, появление судорог.
- Самая серьезная форма — отечная. Она возникает в том случае, если антитела начали вырабатываться достаточно рано, во втором триместре. При этом нарушена целостность сосудистой стенки, из тканей выходят жидкость и белки. С этим вызвано появление отёков во внутренних органах.
Профилактика
Для предотвращения гемолитической болезни женщине могут предложить прививку, применяется вакцина на основе антирезусного иммуноглобулина. Первая инъекция делается на 28 неделе, поскольку чаще на таком сроке риск возникновения резус-конфликта максимален. Вторая инъекция показана в первые три дня после родоразрешения.
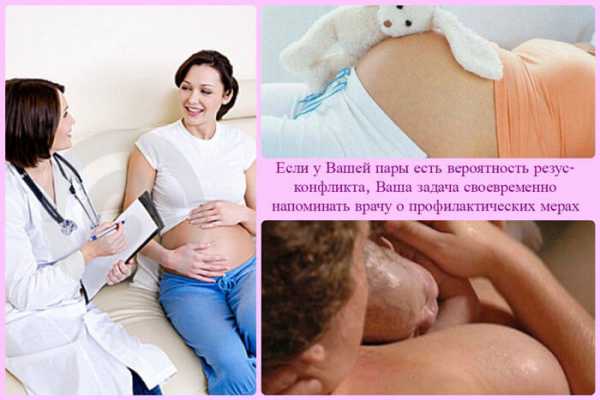
Чтобы минимизировать потенциальные осложнения при протекании следующих беременностей, обязательно вводят иммуноглобулин в виде сыворотки инъекционно в первые 3 дня после родов. Он разрушает резус-положительные компоненты, которые проникли в кровеносную систему роженицы от плода. При этом риск возникновения таких патологий при последующей беременности значительно снижается.
Диагностика
Обычно после определения конфликта у матери аналогичное исследование проводят и отцу ребенка. При определении у отца резус-положительного статуса, надо делать анализ для установления концентрации антител. Всем пациентам с резусом-отрицательным статусом назначается повторный анализ в середине срока беременности. С тридцать второй недели его проводят дважды в месяц, а с тридцать пятой — еженедельно. Важно не пропустить резкое нарастание количества антител. Уже с 18-20 недели необходимо делать УЗИ. Повторные обследования проводят еще как минимум три раза. При необходимости женщине назначается допплерометрия и кардиотокография, они необходимы для оценки самочувствия и развития плода.
При необходимости врач может назначить инвазивные способы анализа:
- Амниоцентез. При этом обследовании отбирается малое количество околоплодной жидкости, производится определение уровня билирубина в ней.
- Кордоцентез. Для исследования извлекается малый объем крови младенца путем прокола пуповины, также определяется концентрация билирубина.
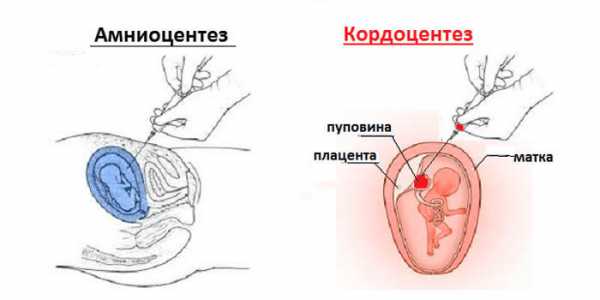 Диагностика резус-конфликта
Диагностика резус-конфликта Методы лечения
Сейчас, по сути, только переливание крови внутриутробно можно считать действенным лечением такой патологии. Назначается процедура только в случае, если ребенок страдает от анемии, которая влияет на его рост, развитие. Проводят такой метод лечения в стационаре, с его помощью можно добиться значительной стабилизации состояния младенца, уменьшить риск досрочного родоразрешения, возникновения серьезных патологий после родов.
Чаще всего подобное лечение предназначено для тех женщин, которым диагностировано превышение допустимой нормы антител в первой половине 1 триместра, а также для пациенток, которые вынашивали предыдущую беременность с резус-конфликтом. Этих пациенток отправляют для наблюдения и лечения в больнице (чаще стационар). Методы очистки крови (плазмы) от антител, к примеру, плазмаферез, гемосорбция, и приемы для повышения активности системы иммунитета признаны неэффективными, сегодня почти не применяются.
Родоразрешение при резус-конфликте
Довольно часто родоразрешение проводится раньше времени, так как на последних неделях концентрация антител резко увеличивается. Вариант разрешения определяется по состоянию беременной и младенца. Принято считать, что при кесаревом сечении риски для малыша минимизируется, в определенных случаях производят только эту операцию. Если малыш находится в удовлетворительном состоянии, срок беременности превышает 36 недель, уже разрешены естественные роды. Они должны быть проведены высококвалифицированным персоналом, необходимо тщательно контролировать состояние женщины и плода, проводить методы профилактики гипоксии.

Некоторые медики предполагают, что антитела могут попасть в грудное молоко, подтверждений этот факт не получил. Чаще всего акушеры рекомендуют ненадолго воздержаться от грудного вскармливания. Это необходимо, чтобы потенциально вредные вещества вышли из организма женщины. Некоторые врачи уверены, что здесь рисков нет и кормить можно сразу же после родоразрешения. Почти всегда сохранить грудное кормление можно и нужно. Оно очень полезно для малыша, особенного ослабленного таким нелегким протеканием беременности.
При установленном резус-конфликте родителям надо быть предельно внимательным к состоянию здоровью, начинать заботиться о будущем ребенке на этапе планирования зачатия ребенка. Обязательно своевременно сдавать анализы и посещать своего лечащего врача. Это позволит избежать многих опасностей и проблем.
РЕЗУС-КОНФЛИКТ
Собрала полезную информацию по резус-конфликту.В женской консультации беременную обязательно проверяют на резус-фактор. Если он отрицательный, необходимо определить резусную принадлежность отца. При риске резус-конфликта (у отца – Rh+) кровь женщины неоднократно исследуется на наличие в ней антител к эритроцитам плода и их количество.Отмечу, что совершенно необязательно при резус-несовместимой беременности разовьется резус-конфликт. Очень часто резус-конфликтная беременность протекает без каких-либо отрицательных последствий для плода, так как антитела в крови будущей мамы могут не вырабатываться совсем, или же вырабатываться в незначительном количестве, которое не представляет опасности для ребенка.
Каковы же факторы, которые могут поспособствовать выработке антител в организме будущей мамы?
Первый фактор способный спровоцировать выработку антител – это попадание крови малыша в кровоток мамы. Такая ситуация может возникнуть при родах, аборте или выкидыше. Также велика вероятность выработки антител при проведении амниоцентеза. Амниоцентез – это исследование, проводимое путем введения длинной иглы сквозь брюшную стенку в матку. Также, попадание «чужих» антител может произойти через плаценту. Усиливается опасность при наличии повышенной проницаемости плаценты, за счет инфекционных факторов, мелких травм, кровоизлияний. Второй фактор риска может быть связан с тем, что «враждебные» антитела уже вырабатывались в организме женщины ранее, например, при переливании крови без учета резус – совместимости.Третий фактор – это фактор неожиданности, ведь всегда существует вероятность того что антитела начнут вырабатываться в организме беременной женщины без каких-либо причин. Если первая встреча организма с инородными телами уже произошла, то «память» организма неминуемо при повторном столкновении с угрожающими агентами осуществят выработку антител. Вот почему вероятность возникновения резус-конфликта при первой беременности сравнительно не высока и составляет всего лишь 10 %. Но, если не принять необходимых профилактических действий, то при возникновении второй беременности вероятность резус-конфликта существенно возрастет, так как в любом случае при родах происходит контакт резус-положительного ребенка с резус-отрицательной кровью его матери. По уровню антител в крови будущей матери врач может определить возможное начало резус-конфликта и сделать выводы о предполагаемом резус-факторе у ребенка. При первой беременности иммунная система будущей матери только «знакомится с чужаками» (Rh+ эритроцитами), антител вырабатывается немного и конфликт может не возникнуть. Однако в организме женщины остаются «клетки памяти», которые при последующих беременностях оперативно «организуют» быструю и мощную выработку антител против резус-фактора. Следовательно, риск поражения плода при каждой следующей беременности возрастает. Поэтому сразу после родов определяют резус-фактор у младенца. Если он положительный, то матери не позднее 72 часов после родов вводят антирезусную сыворотку (антирезусный иммуноглобулин), которая предупредит развитие резус-конфликта при следующей беременности.Такую же профилактику антирезусной сывороткой резус-отрицательные женщины должны проводить после внематочной беременности, аборта, выкидыша.Вынашивание резус-конфликтной беременности
Судьба сыграла с вами злую шутку, случилось так, что вы падаете в группу риска. Не переживайте, любая проблема разрешима, нужно лишь составить план действий. Первое что нужно сделать, это со всей ответственностью подойти к вопросу планирования беременности. А именно, стараться избегать ситуаций, способных спровоцировать резус-конфликт в будущем, среди них: аборт или выкидыш при положительном резус-факторе у плода. Если все-таки приведенные ситуации произошли, нужно как можно быстрее ввести специальный препарат, который предотвратит выработку резус – антител. Получается так, что любое прерывание «положительной» беременности чревато в последующем серьезными последствиями для будущего ребенка, ведь если антитела уже однажды выработались, то они будут вырабатываться снова и снова при каждой резус-конфликтной беременности. Когда беременность наступила, вам нужно постараться как можно быстрее встать на учет в женской консультации, и сразу же сосредоточить внимание вашего гинеколога на вашей особенности. Первая и, пожалуй, самая эффективная мера по обеспечению безопасности в таком случае – сдача крови на наличие в ней антител. Делать это нужно на протяжении всей беременности: до 32 недели – 1 раз в месяц, на 32-35 неделе 2 раза в месяц, на оставшемся сроке – еженедельно. Если все идет хорошо, и антитела не обнаруживаются в крови, то на 28 неделе врач-гинеколог может порекомендовать сделать своеобразную «резус – прививку» – ввести антирезусный иммуноглобулин. Резус-прививка связывает попавшие в кровь матери эритроциты ребенка, таким образом, исключается возможность образования антител. Если ситуация критична и титр антител существенно повышен, то необходима незамедлительная госпитализация будущей мамы и постоянный медицинский контроль ее состояния. Контроль состояния включает себя: отслеживание динамики титра антител в крови мамочки, данные исследования УЗИ, данные исследования околоплодных вод (амниоцентеза) или исследование пуповиной крови (кордоцентеза). Если беременность достигла состояния доношенной, проводится плановое кесарево сечение. Если нет, то приходится прибегнуть к внутриутробному переливанию крови. Разрешение родов при прогрессирующем резус – конфликте, как правило, проводится путем кесарева сечения, делается это для того чтобы как можно скорее изолировать малыша от источника «опасных» антител. При благоприятном разрешении беременности, то есть если антитела не выработались, а ребенок имеет положительный резус-фактор, вам обязательно должны будут сделать инъекцию антирезус – иммуноглобулина, для того чтобы уменьшить риск возникновения резус-конфликта при следующей беременности. Если выражаться точнее, то в роддоме должны сделать такую инъекцию, но для того что бы обезопасить и себя и будущего ребенка следует проконтролировать этот вопрос самостоятельно, договорившись заранее с вашим врачом. Для того чтобы быть полностью уверенной и исключить непредвиденные ситуации, лучше самостоятельно приобрести данный препарат и взять с собой в роддом.Прикладывание малыша к груди при резус-конфликте.
«Когда у мамы отрицательный резус, а у отца положительный, кормить ребенка в pодзале можно, если беременность первая или после предыдущей беременности был сделан антиpезусный укол (анти-D иммунопpофилактика – Прим. автора), – поясняет консультант по ГВ Анна Ильина. – И вот почему: антитела в кpови (и в молоке) у такой мамы появляются только на второй-третий день после pодов, а если сделают анти-D укол, или ребенок окажется pезус-отpицательным, то антител не будет вообще». «Хотелось бы объяснить позицию официальной медицины в плане раннего прикладывания к груди новорожденного с угрозой резус-конфликта, – отмечает врач- неонатолог Сергей Гончар. – Рекомендация выглядит достаточно категорично – первое свое кормление такой малыш должен получить в виде сцеженного донорского молока. Но, разумеется, модификации такого подхода вполне допустимы. И это очень здорово. Первая по счету беременность не является 100%-ой гарантией отсутствия в организме роженицы антирезус-антител. Иммунизация («активное знакомство» – Прим. автора) женщины резус-антигеном могла произойти намного раньше (при переливании крови, половых актах, проблемах с плацентой в ходе этой самой беременности и др. – Прим. автора). Не дает полной гарантии безопасности и своевременно (не позже трех суток от момента родов) сделанная женщине инъекция антирезусного иммуноглобулина. Клетки памяти (особое семейство лимфоцитов) живут годами и способны быстро организовать бурный иммунный ответ на резус-антиген даже в том случае, если этих самых клеток остался минимум. Инъекция специфического иммуноглобулина сразу после родов уменьшает образование клеток памяти, но не может предотвратить выживание того самого минимума, который будет представлять опасность для малыша при следующей беременности». Поэтому гарантию безопасности раннего прикладывания к груди малыша от резус-отрицательной мамы дает только один факт – отрицательная резус-принадлежность самого малыша. Теоретически это вполне возможно, а практически – проверяется в первые минуты после рождения ребенка. Итак, если женщина резус-отрицательна, а ее супруг резус-положителен, то для того, чтобы аргументированно потребовать своего малыша для кормления прямо в родзале мамочке крайне желательно сделать следующее: - если ваша беременность по счету первая, то все равно нельзя пренебрегать регулярным исследованием вашей крови на содержание (титр) антирезусных антител. Особенно если вам когда-либо переливали кровь; - если беременность не первая, то такое исследование актуально вдвойне. При этом неважно, чем закончились предыдущие беременности – родами, выкидышами или абортами; обязательно следите за титром этих антител даже в том случае, если вам вводили противорезусный иммуноглобулин после предыдущих родов (абортов, выкидышей) - следуйте рекомендациям акушера-гинеколога, которые он дает по результатам обследования вашей крови; попросите врачей сделать определение титра антител в последние сутки перед родами – по результатам этого исследования можно будет более или менее определенно судить о безопасности раннего прикладывания к груди. Если антитела имеются, то кормление уже таит потенциальную опасность; попросите врача определить резус-принадлежность малыша cразу после рождения, не затягивая. «Если ваш малыш резус-отрицателен – можете смело прикладывать его к груди (разумеется, если нет других противопоказаний), – подводит итог врач-неонатолог Сергей Гончар. – Если же он резус-положителен, и во время беременности (особенно непосредственно перед родами) у вас не обнаружены антирезус-антитела – приложить малыша к груди можно, но с разумной осторожностью. Хотя при первом своем кормлении новорожденный высасывает чаще всего очень небольшое количество молока, необходим регулярный контроль за уровнем билирубина, гемоглобина и эритроцитов в его крови. При указаниях на возможный резус-конфликт необходимо срочно перейти на вскармливание донорским молоком. И, наконец, если антирезус-антитела в крови матери обнаруживались во время беременности, раннее прикладывание к груди противопоказано. Еще раз хотелось бы обратить внимание резус-отрицательных женщин – отсутствие в вашем организме вышеупомянутых антител не должно «доказываться» теоретическими выкладками – для этого существуют объективные методы исследования. И только с их помощью вы можете получить реальное представление о степени безопасности раннего прикладывания к груди вашего малыша».А чем же опасен для ребенка резус-конфликт?
Попадая в кровоток плода, иммунные резус-антитела вступают в реакцию с его резус-положительными эритроцитами (реакция «антиген — антитело»), вследствие чего происходит разрушение (гемолиз) эритроцитов и развивается гемолитическая болезнь плода (ГБН). Разрушение эритроцитов приводит к развитию анемии (снижению количества гемоглобина) у плода, а также к повреждению его почек и головного мозга. Поскольку эритроциты непрерывно уничтожаются, печень и селезенка плода стараются ускорить выработку новых эритроцитов, при этом увеличиваясь в размерах. Основными проявлениями гемолитической болезни плода являются увеличение печени и селезенки, увеличение количества околоплодных вод, утолщение плаценты. Все эти признаки выявляются с помощью ультразвукового исследования во время беременности. В самых тяжелых случаях, когда печень и селезенка не справляются с нагрузкой, наступает сильное кислородное голодание, гемолитическая болезнь приводит к внутриутробной гибели плода в различные сроки беременности. Чаще всего резус-конфликт проявляется после рождения ребенка, чему способствует поступление большого количества антител в кровь младенца при нарушении целостности сосудов плаценты. Гемолитическая болезнь проявляется анемией и желтухой новорожденных.В зависимости от степени тяжести гемолитической болезни различают несколько ее форм.Анемическая форма.Наиболее доброкачественный вариант течения ГБН. Проявляется сразу после рождения или в течение 1-й недели жизни анемией, с которой связана бледность кожных покровов. Увеличиваются размеры печени и селезенки, есть небольшие изменения в результатах анализов. Общее состояние малютки нарушается мало, исход подобного течения заболевания благоприятный.Желтушная форма.Это наиболее частая среднетяжелая форма ГБН. Основными ее проявлениями являются ранняя желтуха, анемия и увеличение размеров печени и селезенки. Состояние малыша ухудшается по мере накопления продукта распада гемоглобина — билирубина: кроха становится вялым, сонливым, у него угнетаются физиологические рефлексы, снижается мышечный тонус. На 3— 4-е сутки без лечения уровень билирубина может достигнуть критических цифр, и тогда возможно появление симптомов ядерной желтухи: ригидность затылочных мышц, когда малыш не может наклонить голову вперед (попытки привести подбородок к груди безуспешны, они сопровождаются плачем), судороги, широко открытые глаза, пронзительный крик. К концу 1 -й недели может развиться синдром застоя желчи: кожа приобретает зеленоватый оттенок, кал обесцвечивается, моча темнеет, в крови повышается содержание связанного билирубина. Желтушная форма ГБН сопровождается анемией.Отечная форма— самый тяжелый вариант течения заболевания. При раннем развитии иммунологического конфликта может произойти выкидыш. При прогрессировании болезни массивный внутриутробный гемолиз — распад эритроцитов — приводит к тяжелой анемии, гипоксии (дефициту кислорода), нарушениям обмена веществ, снижению уровня белков в кровяном русле и отеку тканей. Плод рождается в крайне тяжелом состоянии. Ткани отечны, в полостях тела (грудной, брюшной) скапливается жидкость. Кожа резко бледная, лоснящаяся, желтуха выражена слабо. Такие новорожденные вялы, мышечный тонус у них резко снижен, рефлексы угнетены. Печень и селезенка значительно увеличены, живот большой. Выражена сердечно-легочная недостаточность. Лечение ГБН направлено в первую очередь на борьбу с высоким уровнем билирубина, выведение материнских антител и ликвидацию анемии. Среднетяжелые и тяжелые случаи подлежат оперативному лечению. К оперативным методам относятся заменное переливание крови (ЗПК) и гемосорбция.ЗПК до сих пор остается незаменимым вмешательством при наиболее тяжелых формах ГБН, так как предупреждает развитие ядерной желтухи, при которой билирубином повреждаются ядра головного мозга плода, и восстанавливает количество форменных элементов крови. Операция ЗПК состоит в заборе крови новорожденного и переливании ему в пупочную вену донорской резус-отрицательной крови той же группы, что и кровь новорожденного). За одну операцию может заменяться до 70% крови малыша. Обычно переливают кровь в количестве 150 мл/кг массы тела ребенка. При выраженной анемии переливают препарат крови — эритроцитную массу. Операция ЗПК нередко проводится повторно, до 4—6 раз, если уровень билирубина вновь начинает достигать критических цифр.Гемосорбция представляет собою метод извлечения из крови антител, билирубина и некоторых других токсических веществ. При этом кровь младенца забирают и пропускают через специальный аппарат, в котором кровь проходит через специальные фильтры. «Очищенная» кровь вливается малышу снова. Преимущества метода следующие: исключается риск передачи инфекций с донорской кровью, малышу не вводится чужеродный белок. После оперативного лечения или в случае более легкого течения ГБН проводятся переливания растворов АЛЬБУМИНА, ГЛЮКОЗЫ, ГЕМОДЕЗА. При тяжелых формах болезни хороший эффект дает внутривенное введение ПРЕДНИЗОЛОНА в течение 4—7 дней. Кроме того, применяются те же методы, что и при транзиторной конъюгационной желтухе. Весьма широкое применение нашел метод гипербарической оксигенации (ГБО). В барокамеру, куда помещают младенца, подается чистый увлажненный кислород. Этот метод позволяет заметно снижать уровень билирубина в крови, после него улучшается общее состояние, уменьшается воздействие билирубиновой интоксикации на мозг. Обычно проводится 2—6 сеансов, а в некоторых тяжелых случаях требуется проведение 11 —12 процедур. И в настоящее время нельзя считать до конца решенным вопрос о возможности и целесообразности грудного вскармливания малышей при развитии ГБН. Одни специалисты считают его вполне безопасным, другие склоняются в пользу отмены грудного вскармливания в первую неделю жизни малютки, когда его желудочно-кишечный тракт наиболее проницаем для иммуноглобулинов и есть опасность дополнительного попадания материнских антител в кровяное русло младенца.Из личного опыта могу посоветовать обсудить с врачом детским еще до рождения отсрочку прививки геппатита, т.к. она тяжелая, для ребнка с резус-конфликтом вообще отдельная консультация и граффик прививок важен.
Резус конфликт матери и ребенка: факторы, признаки, симптомы и последствия
Мало кто знает, что представляет собой резус-фактор (Rh). Это обусловливается тем, что в течение обыкновенной жизни его отсутствие либо наличие никаким болезненным способом не влияет на человека. Однако, если у мужчины и женщины несовместимое сочетание Rh, то при беременности это может привести к явлению, именующемуся как резус конфликт.
Что же такое резус-фактор? Им называет белок или антиген, находящийся на поверхности эритроцитов. Положительным резусом (Rh (+)) именуют присутствие данного антигена, а отрицательным (Rh (-)) – его отсутствие. Большая часть людей являются резус-положительными, а всего 15% — отрицательными. Данное явление возникает лишь в двух случаях. Во-первых, при переливании крови, несовместимой по резусу. Во-вторых, если беременная женщина с Rh (-) вынашивает плод с Rh (+).

Механизм развития резус конфликта
Реакцией на поступление в кровь беременной резус-отрицательной женщины антигенов плода с Rh (+) становится выработка ее организмом антител (изоиммунизация). Их основная масса проникает к плоду через плаценту. Таким образом, в организме не рожденного малыша происходит склеивание эритроцитов (гемолиз), а это в свою очередь провоцирует повреждение разных органов. Гемолиз больше всего поражает головной мозг, печень. Данное состояние называют гемолитическим заболеванием новорожденных (ГБН).
Утешителен тот факт, что при первой беременности женщины с отсутствием антигена, вынашивающей ребенка с его присутствием, резус конфликт матери и ребенка не возникнет. На данном этапе происходит выработка антител, но при второй беременности избежать его крайне сложно. Если же мать, не имеющая антигена, вынашивает плод с аналогичным резусом, то конфликта не будет. Так же обстоит дело, если мать имеет положительный резус, а плод отрицательный, поскольку унаследованная им кровь отца не имеет в себе антигенов.
Симптомы
Каких-либо внешних признаков изоиммунизации со стороны матери нет. Симптомов недомогания у беременной не наблюдается. Ее организму ничего не угрожает, но этого не скажешь о малыше внутри утробы матери.
Симптомы развития процесса у плода заметны при обследовании ультразвуком. Вода в его полостях будет накапливаться, следствием чего станет отечность. Положение малыша обычно неестественно, его еще называют позой Будды. Живот матери может увеличиваться из-за накопившейся жидкости, а малыш будет вынужден развести ножки. Контур головки может стать двойным, а диаметр вены в пуповине и размер плаценты будут подвержены изменениям.
Вследствие этого у новорожденного может развиться одна из трех форм болезни ГБН: отечная, желтушная либо анемическая. Отечную форму считают самой опасной для младенца. Обычно таких малышей отправляют в палату интенсивной терапии или реанимацию. Степень сложности желтушной формы определяют анализом околоплодных вод на количество билирубина. Анемическая форма зависит от тяжести анемии, но переносится легче всего.
Какие причины могут вызывать резус конфликт?
Изоиммунизация (Rh-сенсибилизация), происходящая при вынашивании у Rh (-) женщины, обусловливается попаданием резус-несовместимой крови ребенка в ее кровоток. Во многом данный процесс зависит от исхода первичной беременности. Иногда возникновение Rh-сенсибилизации происходит при первой беременности. Это возможно, если женщине прежде делали переливание крови, не учитывая резус-совместимости. Также риск увеличивается, если ранее беременность была прервана самопроизвольно или искусственно.

Чаще всего в кровоток матери попадает пуповинная кровь в процессе родов. Так, женский организм становится восприимчивым к антигену ребенка, создается риск Rh-сенсибилизации при второй беременности. Кроме того, риск возрастает после проведения кесарева сечения. В группе риска также женщины, страдающие от кровотечения из-за повреждения или отслойки плаценты, ручного ее отделения, и те, которые прошли пренатальную диагностику – кордоцентез, биопсию хориона, амниоцентез. У 2% женщин с отсутствием антигена причиной резус-конфликта может стать внутриутробная сенсибилизация Rh (-) беременной, которая когда-то произошла при ее рождении от Rh (+) матери. Если Rh (-) беременная женщина страдает диабетом, гестозом или перенесла ОРЗ, грипп, то в ее организме может активизироваться синтез антирезусных антител вследствие нарушения целостности хорионовых ворсин.
Резус конфликт даже может привести к выкидышу. Ввиду этого Rh отрицательным мамам следует очень внимательно относиться к своему положению. Им нужно следовать всем рекомендациям ведущего беременность специалиста.
Диагностирование
Первое, что делают врачи для того, чтобы определить развивается ли резус конфликт это анализ на наличие антител. Чтобы определить не находятся ли женщины в группе риска, на первом триместре беременности делается анализ, определяющий резус-фактор. Такую процедуру проходит также отец малыша. Если есть опасность, то раз в месяц беременная будет повторно сдавать такой анализ.
При угрозе, начиная с 20 недели, вынашивающая плод мать, из женской консультации переходит наблюдаться в специализированный центр. С 32 недели у нее будут брать анализ дважды в месяц, а после 35 недель и до родов – еженедельно. С 28 недели обмен крови между плодом и матерью увеличивается, а значит, количество антител в организме ребенка так же. Начиная с этого времени, будущая мама будет находиться под пристальным наблюдением.
Первое УЗИ назначают где-то на 18-20 неделе, после – на 24-26, еще одно – на 30-32, предпоследнее – на 34-36 и заключительное – перед родами. Если состояние плода ухудшается, то может быть проведено дополнительное обследование. Для оценки скорости кровотока и работы сердца проводят допплерометрию. Для определения реактивности сердечно-сосудистой системы, возможного наличия гипоксии проводят КТГ.
Для оценки состояния, не рожденного малыша, могут понадобиться инвазивные способы обследований. Иногда назначают проведение амниоцентеза, для чего плодный пузырь прокалывают и производят забор околоплодных вод, затем проводят их анализ. Процедура предоставляет возможность установить количество билирубина, а это помогает определить подлинное состояние плода. Такая пункция показана, только если титры антител 1:16 или у женщины есть дети с какой-либо формой ГБН. Амниоцентез может повлечь за собой опасные последствия. Например, инфицирование околоплодных вод, их подтекание, кровотечение, может запуститься процесс преждевременной отслойки плаценты, а также иные патологии.
Кордоцетоз проводят, если титр антител составляет 1:32, резус конфликт стал причиной смерти детей, есть рожденные с тяжелой формой ГБН. Как и предыдущее исследование, процедура очень опасна, так как может привести к таким же последствиям. Для ее проведения прокалывают пуповину и осуществляют забор крови для анализа. Кордоцетоз более точно определяет содержание билирубина, чем амниоцентез. Таким же способом проводят переливание крови плоду. Обследование может привести к развитию гематомы на пуповине, препятствующей обмену веществ между мамой и плодом.
Лечение изоиммунизации
Чтобы ослабить влияние антител, всем матерям с Rh (-) проводят десенсибилизирующую терапию на сроке от 10 до 12 недель, от 22 до 24, от 32 до 34. Для этого женщинам назначают витамины, препараты железа и кальция, метаболические и антигистаминные средства, кислородотерапию. По истечении 37 недель, при нормальном состоянии малыша, беременная может самостоятельно родить. Чтобы продлить беременность может быть выполнено внутриутробное переливание крови, помогающее компенсировать анемию, гипоксию, продлить процесс вынашивания. Для снижения титра антител, матери могут назначить плазмаферез.
Чаще всего беременность, которая протекает наряду с развитием резус-конфликта заканчивается запланированными преждевременными родами. При помощи всех доступных способов врачи отслеживают состояние малыша. Так, они могут принять незамедлительное решение в отношении продолжения вынашивания или же преждевременных родов. Это зависит от того, что будет безопасней для младенца. Как показывает практика при развитии такого явления, естественные роды допускаются редко, и то если состояние плода удовлетворительно, а иных противопоказаний нет. Но даже, если роды допущены, то специалисты продолжают активно наблюдать за состоянием плода. При возникновении осложнений они могут назначить проведение незамедлительного кесарева сечения.

Даже если Rh-сенсибилизация и не происходит у резус-отрицательной мамы в процессе вынашивания, нужно сразу же после родов провести исследование крови младенца. Если малыш имеет Rh (+), то в течение первых 72 часов после родов женщине вводят антирезусный иммуноглобулин. Препарат весьма быстро разрушает попавшие в организм матери эритроциты новорожденного. Благодаря этому материнский организм не успевает выработать антитела. Это сводит к минимуму то, что резус конфликт будет развиваться при последующей беременности. Такой же препарат вводят резус-отрицательной женщине на протяжении первых 72 часов после выкидыша, аборта, при некоторых иных случаях. На данный момент иммуноглобулин рекомендуют вводить всем вынашивающим малыша женщинам с Rh (-). Его вводят на 28 и 34 неделях беременности.
Ответственность лежащая на матери
Женщина, прежде всего сама должна понимать меру своей ответственности. А значит после зачатия, ей необходимо тщательно соблюдать все предписания врача, сроки проводимого им контроля. Кроме того, для определения наличия антител ей нужно регулярно сдавать анализ – не реже раза в месяц. Отсутствие антител свидетельствует о том, что ребенок на данном этапе развивается нормально. Но, будущая мать должна понимать, что риск их образования будет до самих родов и даже в их процессе.
Повышение уровня антител означает, что активность иммунной системы против Rh (+) усиливается. Если все анализы свидетельствуют о том, что резус конфликт развивается, то вынашивающая ребенка мать должна немедленно лечь в перинатальный центр на сохранение. Здесь ей будет назначено и проведено необходимое лечение, а женщина и плод будут постоянно находиться под пристальным врачебным наблюдением. Будущей матери нельзя противостоять предлагаемой помощи, иначе она рискует родить ребенка в тяжелом состоянии или потерять его вовсе.
При тяжелой форме поражения сразу же после рождения, новорожденного начинают лечить от ГБН. Чтобы не ухудшить состояние младенца в течение первых двух недель грудное вскармливание запрещено. Если же младенец развивается нормально, без симптомов, то маме просто делают инъекцию антирезусного иммуноглобулина, после чего можно начинать кормление грудью. Но и в этом случае, врачи не пришли к единому мнению в отношении кормления.
Одни специалисты оценивают состояние новорожденного и для обеспечения его безопасности могут запретить вскармливание на протяжении нескольких дней. Другие утверждают, что нет необходимости ограничивать грудное вскармливание. Но, так как данные исследования не имеют какого-либо подтверждения, а оснащение клиник оставляет желать лучшего, то лучше не оспаривать решения, принятые врачами. Они ориентируются на свои возможности и состояние новорожденного. Главное, что специалисты заинтересованы в благополучии младенца и его матери.
Итак, резус конфликт не является приговором, да и выносить малыша с таким диагнозом вполне реально. Отсутствие антигенов у матери не всегда означает, что беременность приведет к изоиммунизации. Неоспоримо, что данный диагноз может плачевно закончиться, но это не повод для отчаяния. Всего 0,8% резус-отрицательных беременных сталкиваются с данной проблемой.
Полезное видео о резус-конфликте при беременности
Советуем почитать: Что такое тренировочные схватки во время беременности и как их отличить от настоящих
Кормление грудью при резус-конфликте (при гемолитической болезни новорожденного).

Большинство будущих мам не задумываются о том, что такое резус-фактор, а тем более резус-конфликт. И почему этот фактор так важен для врачей, наблюдающих беременную женщину. Тем более, мало кто заранее задается вопросом можно ли кормить при резус-конфликте. Поговорим об этом более подробно
Ваш малыш родился в мае? Акция для васЧто такое резус-конфликт?
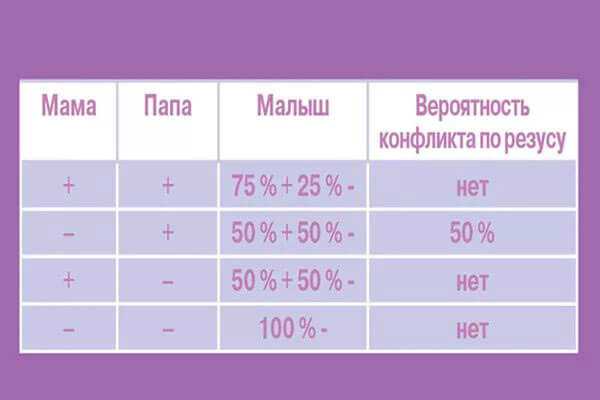
Резус-фактор — это антиген (белок), который находится на поверхности эритроцитов, красных кровяных телец. У 10-15% людей этот антиген (белок) отсутствует, поэтому они считаются резус-отрицательным Остальные примерно 85% являются резус-положительными. Обычно отрицательный резус-фактор никаких неприятностей человеку не приносит. Однако, особого внимания требуют резус-отрицательные будущие мамы. Но только в том случае, если будущий папа резус-положительный. В таком случае малыш может унаследовать резус-фактор отца, т.е. тоже быть резус-положительным. И тогда может произойти резус-конфликт мамы и ребенка. Резус-конфликт — это ситуация, которая возникает либо при переливании резус-несовместимой крови, либо когда у матери резус-фактор отрицательный, а у ребенка положительный. Ниже в таблице указана совместимость резус факторов матери и отца.
| Мать | Отец | Вероятность резус-конфликта |
| + | + | нет |
| + | — | нет |
| — | — | нет |
| — | + | 50% |
Резус-конфликт при беременности и родах
Первая беременность при резус-конфликте обычно протекает нормально, необходимо регулярно наблюдать за уровнем антител в крови. Как правило, во время беременности кровь плода не попадает в кровоток матери. Однако при родах чаще всего происходит смешение крови матери и ребёнка. При проникновение резус-положительных эритроцитов в кровоток резус-отрицательного человека, его организм воспринимает «другие» эритроциты как чужеродные, враждебные, поэтому реагирует на них выработкой особых белков – антитела. Т.о. мама становится восприимчивой к резус-антигену своего ребенка и образует против него эти самые антитела.
После родов (не позднее 72 часов) определяют резус-фактор новорожденного и женщине вводят антирезусную сыворотку (антирезусный иммуноглобулин), которая предупредит развитие резус-конфликта при следующей беременности.
Здоровье ребенка при резус-конфликте. Гемолитическая болезнь новорожденного.
Резус-конфликт может нести серьезную угрозу для ребенка. В частности, вызывать гемолитическую болезнь плода (ГБП) и новорожденного (ГБН).
Если конфликт проявляется у ребенка только после рождения, течение ГБН бывает легче. Проявляется в основном анемией и желтухой (патологической). Желтуха, наблюдаемая чаще, в подобном случае возникает от повышения содержания в крови продукта распада эритроцитов — билирубина. В первую очередь это опасно поражением центральной нервной системы ребенка. Однако, для каждого ребенка критический уровень билирубина, выше которого можно прогнозировать неврологические расстройства, индивидуален.
Лечение ГБН направлено в первую очередь на борьбу с высоким уровнем билирубина, выведение материнских антител и ликвидацию анемии.
Сроки лечения ГБН индивидуальны. Большинство случаев заболевания заканчиваются к 7-14-му дню жизни ребенка. И кормящей маме будет необходимо лишь обеспечить достаточное количество грудного молока малышу.
Можно ли кормить грудью при ГБН?
Решение о возможности кормления грудью принимает лечащий врач на основе состояния ребенка.
В первую неделю после родов риски дополнительного попадания материнских антител в кровь младенца выше. В некоторых случаях после кормления грудным молоком состояние ребенка может ухудшиться, что чаще встречается при наличии высокого титра антител в крови матери.
В таких ситуациях кормление материнским молоком временно прекращается. Совместно с наблюдающими специалистами, определяется как возможность, так и способ кормления (питание через зонд, сосание из груди, кормление сцеженным или донорским молоком, кормление пастеризованным молоком [14], потребность в докорме адаптированной молочной смесью, введении специальных добавок). [1, 2, 3, 4, 5, 6, 7, 8, 9, 10,11, 12, 13,14]
Допаивание в таких случаях менее эффективно, так как приводит к ложному чувству сытости, уменьшает потребление питательных веществ из молока и, следовательно, ведет к ухудшению выведения билирубина. В ряде случаев допаивание может быть рекомендовано детям с ГБН, получающих фототерапию, для восполнения испарившейся жидкости. [2, 4, 8, 13]
В некоторых ситуациях перерыв может не требоваться, и женщина может кормить и молозивом, и грудным молоком. [1]
Очень часто ребенок с повышенным уровнем билирубина бывает слишком сонным и слабым для эффективного сосания, и Вам может потребоваться дополнительное стимулирование груди сцеживанием, чтобы обеспечить потребность в грудном молоке. Важно прикладывать ребенка к груди часто (не реже 1 раза в 3 часа, а лучше чаще) и следить за эффективным опорожнением груди. Советы, содержащиеся в следующих статьях помогут Вам справиться с трудностями, возникающим при кормления по требованию матери: как своевременно разбудить и эффективно покормить грудью.
Что делать, если кормить грудью запрещено?
Если по медицинским показаниям врачи рекомендуют Вам первые несколько дней не кормить ребенка, желательно поддерживать лактацию и сцеживать молоко. В тяжелых случаях требующих проведения заменного переливания крови, через 3–5 часов после операции ребенка можно приложить к груди. [14]
Если ребенок не сосет грудь или сосет слабо, женщина может проконсультироваться с врачами или специалистами по грудному вскармливанию о способах сохранения лактации.
В заключение хочется подчеркнуть, что кормление грудью при резус-конфликте возможно при отсутствии медицинских противопоказаний и под врачебным контролем в первые недели жизни младенца. Чаще всего отлучение малыша от груди не требуется, и перевод на искусственное вскармливание нежелателен. Однако, если это произошло, в подавляющем большинстве ситуаций можно восстановить грудное вскармливание.
Юлия Чистова, консультант по грудному вскармливанию
Вызвать консультантаЕсть вопросы? +7 (812) 956-3-954Литература:
Литература.
-
ABM Clinical Protocol #22: Guidelines for Management of Jaundice in the Breastfeeding Infant Equal to or Greater Than 35 Weeks’ Gestation The Academy of Breastfeeding Medicine Protocol Committee http://www.bfmed.org/Media/Files/Protocols/Protocol%2022%20Jaundice.pdf
-
Black R. F., Jarman L., Simpson J.B. The Management of Breastfeeding, m.4. – Jones and Bartlett publishers, Inc., 1998:150-153
-
Guidelines Hemolytic Disease of the Fetus and Newborn. Texas Children’s Fetal Centerhttp://www.debok.net/pdf/1111813235.pdf
-
Jones С. Separating Fact from Fiction in the Not-So-Normal Newborn Nursery: Newborn Jaundice. — May 9, 2014 https://www.sciencebasedmedicine.org/separating-fact-from-fiction-in-the-not-so-normal-newborn-nursery-newborn-jaundice/
-
Lawrence M. Gartner, MD Breastfeeding and Jaundice. — Journal of Perinatology 2001; 21:25 – 29 http://www.nature.com/jp/journal/v21/n1s/pdf/7210629a.pdf
-
Martinez JC, Maisels MJ, Otheguy L, Garcia H, Savorani M, Mogni B, Martinez JC Jr. Hyperbilirubinemia in the breast-fed newborn: a controlled trial of four interventions. -Pediatrics. 1993 Feb;91(2):470-3. http://www.ncbi.nlm.nih.gov/pubmed/8424029
-
Neonatal Jaundice. NICE Clinical Guidelines, No. 98. National Collaborating Centre for Women’s and Children’s Health (UK). — London: RCOG Press; 2010 May. http://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0016557/#ch7.s1
-
Newman J., Kernerman E. Breastfeeding and Jaundice, 2009© https://nbci.ca/index.php?option=com_content&view=article&id=79:breastfeeding-and-jaundice&catid=5:information&Itemid=17
-
Scott R. S., Kyle T. Maternity and Pediatric Nursing. Wolters Kluwer Health| Lippincott Williams & Wikins, 2009:753 — 755
-
Shoemaker M. D., Ellis M.R. Should jaundiced infants be breastfed? — J Fam Pract. 2003 November;52(11):888-899.http://www.jfponline.com/home/article/should-jaundiced-infants-be-breastfed/b54ad5a234bacd41b26b2c400af8693b.html
-
Smith A., IBCLC Jaundice In The Breastfed Baby/ Breastfeeding Basics(Edited September 2013) https://www.breastfeedingbasics.com/articles/jaundice-in-the-breastfed-baby
-
Walker M. Core Curriculum for Lactation Consultant Practice – Jones and Bartlett publishers, Inc., and International Lactation Consultant Association, 2002: 296-299
-
Клинические рекомендации по диагностике и лечению гемолитической болезни новорожденных/ Межрегиональная общественная организация содействия развитию неонатологии «Ассоциация неонатологов» , июнь 2015 http://www.babymed.mv.ru/otdel/neonatolog/klinrec_HemolyticDH_2015.pdf
-
Национальная программа по оптимизации вскармливания детей первого года жизни в Россйиской Федерации / Союз педиатров России, Национальная ассоциация диетологов и нутрициологов, Научный центр здоровья детей РАМН, НИИ питания РАМН. – М. 2010. – 17 с. http://www.pediatr-russia.ru/sites/default/files/nacprog.pdf
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе