Резус фактор определение
Определение резус-фактора
Определение резус-фактора методом конглютинации
Существует несколько методов определения Rh-фактора. Наиболее распространен метод конглютинации на чашках Петри. Для этого исследования, кроме глазных пипеток и флакона с изотоническим раствором хлорида натрия, необходимо иметь чашки Петри, водяную баню с постоянной температурой 46—48оС и стандартные ан-тирезусные сыворотки всех групп системы АВО. Для анализа берут антирезусную сыворотку двух серий, одногруппную по системе АВО с исследуемыми эритроцитами. В чашку Петри наносят по 2 капли антирезусной сыворотки, слева — одной серии, справа — другой в 3 ряда для 3 исследований. В каждую серию прибавляют по капле эритроцитов (исследуемые, контрольные Rh-положительные и контрольные Rh-отрицательные). После перемешивания чашку Петри помещают в водяную баню на 10 минут, после чего рассматривают в проходящем свете.
Наличие агглютинации свидетельствует о положительном результате, отсутствие ее - об отрицательном. Для контроля в этом методе используют заведомо Rh-отрицательные и Rh-положительные эритроциты.
Определение резус-фактора экспресс-методом
В последнее время для определения резус-принадлежности применяют экспресс-метод. Реакцию проводят в пробирках без подогрева. Для этого необходима специальная, универсальная для всех групп крови системы АВО сыворотка, приготовленная особым способом на полиглюкине.
В пробирку помещают 1 каплю сыворотки, добавляют 1 каплю исследуемых эритроцитов и после 3-минутного покачивания заливают 3-5 мл изотонического раствора хлорида натрия, трижды переворачивают пробирку и определяют результат в отраженном свете. Наличие агглютинации свидетельствует о наличии Rh-антигена.
Определение резус-фактора желатиновым экспресс-методом
Широко применяется также желатиновый экспресс-метод, основанный на добавлении к крови 1 капли 10 % раствора желатина и 10-минутной инкубации пробирок при +37°С и добавлении теплого изотонического раствора хлорида натрия; производят перемешивание содержимого пробирки. Желатин способствует исчезновению неспецифической агглютинации.
На этом же принципе основан метод определения Rh с папаином.
Любой из этих методов может быть использован в экстренных случаях. Независимо от результатов проведенных исследований и имеющихся данных об идентичности групп крови донора и реципиента перед переливанием крови необходимо провести пробы на индивидуальную совместимость.
Аннотация
1. Консервирование, хранение, транспортировка и макроскопическая оценка годности крови
В клинической практике в зависимости от показаний применяют разнообразные трансфузионные среды: цельная кровь, свежестабилизированная, консервированная, компоненты крови, кровезаменители и другие.
Цельную кровь переливают непосредственно от донора к реципиенту с помощью аппаратов для прямого переливания крови.
Для непрямого переливания крови используется свежестабилизированная и консервированная кровь.
Консервирование крови - это создание условий для ее хранения в течение длительного срока в полноценном состоянии, пригодном для трансфузии. Существуют два практических метода хранения крови:
1. в жидком состоянии при температуре выше или ниже 0°С;
2. в замороженном твердом состоянии при температуре ниже 0°С (вплоть до ультранизких, обеспечивающих многолетнее хранение клеток крови).
Кровь, лишенная способности свертываться, называется стабилизированной. Стабилизация крови в несвернутом (жидком) состоянии достигается связыванием или разрушением одного из компонентов системы свертывания крови. Хорошо изучены и широко применяются в практике консервирования крови стабилизаторы, устраняющие ионы кальция. Наиболее приемлемым из большой группы анионов-стаби-лизаторов, связывающих ионный кальций, является цитрат натрия. На его основе приготовлены препараты ЦОЛИПК-7, ЦОЛИПК-76, ЦОЛИПК-12, Глюгицир, Цитроглюкофосфат, Циглюфад и др.
Представителем другой группы стабилизаторов, подавляющих действие тромбина, является гепарин. Срок хранения такой крови - до 24 часов.
При помощи катионообменной смолы можно консервировать кровь без использования антикоагулянтов. Для этой цели в систему для взятия крови включается небольшая ампула с катионитом. Кровь донора, протекая через катионообменную смолу, освобождается от кальция и не свертывается. Добавление электролитов, глюкозы и сахарозы позволяет хранить катионитную кровь в течение 20-25 дней.
В экстренных случаях при отсутствии консервированной крови можно в условиях операционной заготовить свежецитратную кровь с 4% раствором цитрата натрия. Ее переливают не позднее двух часов после эксфузии, так как она легко инфицируется.
Заслуживает внимания заготовка крови при ультранизкой температуре (-196°С). Для консервации эритроцитов крови человека применяют два метода замораживания: 1. очень быстрое охлаждение (250 мл в течение 2 мин до -196°С) и хранение в жидком азоте (при температуре -196°С), не требующее применения больших концентраций криозащитных веществ; 2. медленное охлаждение, при котором замерзание длится несколько часов при умеренно низких температурах (от -25° до -100°С) с применением больших концентраций криозащитных веществ (в основном глицерина в составе ограждающих растворов).
Оба метода позволяют сохранять после оттаивания неповрежденными 90-97% замораживаемых эритроцитов в зависимости от применяемых методов. Хранение эритроцитов в течение 10 лет и более в замороженном состоянии почти не влияет на степень их структурной сохранности, т.е. на биохимические параметры и приживаемость в кровяном русле реципиента.
При консервации крови должны быть обеспечены: 1. апирогенность консервированной крови; 2. отсутствие в ней сгустков и гемолиза (безупречная техника пункции вен донора, осторожное покачивание сосуда во время взятия крови); 3. стерильность (закрытый метод взятия крови, боксированная операционная, надежная герметизация сосуда с консервированной кровью).
Включение в состав консервирующих растворов хинина (с концентрацией его в крови 0,02%) удлиняет срок хранения крови до 45-50 дней. Добавление в консервант антицитолизирующих веществ (дипразин, этизин и др.) позволяет консервировать кровь в течение 60-70 дней. Следует строго соблюдать условия хранения трансфузионных сред. Флаконы герметизируют путем парафинизации горлышка или заливкой специальной пастой (металлекс): горлышко флакона 2-3 раза опускают в расплавленный парафин, находящийся в водяной бане (t не более 90°С). После парафинизации на горлышко флакона надевают колпачок из вощеной бумаги или марли, который укрепляют ниткой или резиновым кольцом. Если горлышко флакона закрывается марлевым колпачком, то проводят повторную парафинизацию.
Пластикатные мешки герметизируют запаиванием трубки при помощи токов высокой частоты (аппарат Гематрон) или завязывают трубки с находящейся в ней кровью узлами на расстоянии 3 и 6 см от мешка и у самой иглы. Конец трубки завертывают вощаной бумагой или пластикатной пленкой, которую укрепляют нитью. Оставшаяся в трубке кровь в дальнейшем используется для лабораторных анализов.
Консервированная кровь, ее компоненты, препараты (фибриноген, тромбин, альбумин и иммуноглобулин), стандартная сыворотка и эритроциты содержат в холодильниках при температуре 4-8°С. При наличии большого запаса крови целесообразно иметь отдельный холодильник для каждой группы крови. Сухая плазма, препараты из крови, кровезаменители, трансфузионные пластикатные системы хранятся при комнатной температуре (+15-25°С) в шкафах. Замороженный криопреципитат и гипериммунная плазма хранятся в условиях низкотемпературной камеры (температура -25°С и ниже).
Холодильники для хранения трансфузионных сред должны быть снабжены термометрами. Температура в холодильных камерах измеряется ежедневно 2 раза в сутки и регистрируется в специальном журнале.
Транспортировка крови: с целью уменьшения механической травматизации крови флаконы должны быть заполнены до горла, помещены вертикально в гнездах специальных сеток-корзинок, которые затем устанавливают в термостатистические (изотермические) контейнеры. Контейнеры типа ТКМ-14, ТКМ-7, ТКМ-5, ТКМ-3 (внутри них создают температуру от +4 до +8°С) крепятся в транспорте жестко, а по прибытии на основную базу, флаконы сразу же извлекают из гнезд сеток и помещают в рефрижераторы или холодильные камеры.
Пластикатные мешки укладывают в картонные коробки, которые также помещают в изотермические контейнеры. Флаконы или мешки с резус-положительной кровью укладывают отдельно от резус-отрица-тельной.
Непосредственно перед переливанием крови для предупреждения развития трансфузионных реакций и осложнений врач обязан провести визуальную оценку годности трансфузионной среды, предназначенной для переливания больному, а также проверить герметичность укупорки сосуда с кровью, наличие оформленной этикетки с указанием срока годности и групповой принадлежности, отсутствие в ней сгустков, гемолиза и инфицирования. О дефекте герметичности можно судить по появлению трещин в стекле, нарушению укупорки сосуда, особенно просачивание крови. Кровь до осмотра не должна быть взболтана, необходимо хорошее освещение. Гемолиз проявляется появлением розовой окраски плазмы и исчезновением четкой границы между слоем эритроцитов и плазмы, которая характерна для доброкачественной крови. Если кровь взболтана, то следует взять 5 мл крови и отцентрифугировать ее. Розовый, а тем более красный цвет плазмы указывает на гемолиз.
Выявление в консервированной крови сгустков, особенно массивных, служит основанием для отказа от ее использования. С целью предупреждения попадания в кровь мельчайших сгустков необходимо для переливания крови использовать систему с фильтром. Инфицирование крови, плазмы точно определяют бактериологическим исследованием, однако массивное бактериальное загрязнение заметно на глаз. Плазма становится мутной, в ней появляются взвесь, хлопья, белесоватые пленки на поверхности. Слой эритроцитов принимает темно-вишневую окраску. В некоторых случаях Инфицирование ведет к раннему гемолизу или превращению крови в желеобразную массу с неприятным запахом и выделением пузырьков газа при проколе пробки.
Таким образом, доброкачественная кровь, находящаяся в ампуле, в покое делится на три слоя: на дне - слой эритроцитов; сразу над ним - очень тонкий слой лейкоцитов и сверху - слой прозрачной, слегка желтоватой плазмы.
2. Контрольные исследования при проведении проб на совместимость перед гемотрансфузией. Предупреждение несовместимости перед переливанием.
Причины несовместимости и меры ее предупреждения.
Если реципиенту, в крови которого имеются антитела, перелить кровь донора, эритроциты которого содержат антигены, против которых направлены эти антитела, такая кровь будет разрушаться в организме реципиента, т.е. она является для него несовместимой.
Перед переливанием крови врач должен убедиться в том, что предназначенная, для переливания кровь не содержит антигенов, против которых в крови больного имеются антитела, т.е. совместима с кровью реципиента.
Для того, чтобы не допустить переливания несовместимой крови и следующих за этим клинических проявлений несовместимости, врач переливающий кровь, обязан:
- правильно выбрать кровь в отношении групп крови системы АВО;
- правильно выбрать кровь в отношении резус - принадлежности;
- проверить всю относящуюся к этому документацию;
- произвести контрольные исследования, включающие пробы на совместимость.
Врач должен также учесть, что кроме нормально существующих антител системы АВО - а и β имеющих большое практическое значение изоиммунных антител антирезус - D, у реципиента, хотя и значительно реже, могут встретиться антитела к другим антигенам эритроцитов: C, E, c, e, Cw, K, Fy, Jk, M, N, S, s и др.
Предупреждение несовместимости по отношению к этим антигенам, так же как и в отношении антигена D должно, в первую очередь, служить тщательное выявление прививочного, трансфузионного и акушерско-гинекологического анамнеза. Кроме того, несовместимость к некоторым из них может быть установлена при проведении проб на совместимость.
Методы определения резус-фактора
Помимо группы крови, существует и еще один важный параметр– это резус-фактор. Эти данные должен знать каждый человек, на случай экстренных ситуаций, когда может понадобиться срочное переливание крови. У военных, например, группа крови и резус-фактор нашиваются прямо на форму, чтобы в случае необходимости сразу же приступить к переливанию или операции, а не ждать результатов анализов. Определение группы крови и резус фактора возможно в ходе обыкновенного анализа в поликлинике.
Как узнать свой резус-фактор?
 Как известно, кровь состоит из плазмы и особых клеток: эритроциты, тромбоциты и лейкоциты. Именно свойства эритроцитов определяют индивидуальную группу крови у человека (их 4), а также резус-фактор (2 группы). Резус-фактор может быть положительным и отрицательным. Он определяется наличием на эритроците специального белка (антигена). 85% людей имеют этот белок, поэтому они имеют положительный резус, а у остальных 15% резус отрицательный. Как правило, все задаются вопросом, как определить резус фактор. Резус-фактор обозначается как Rh и выявляется в ходе лабораторных исследований.
Как известно, кровь состоит из плазмы и особых клеток: эритроциты, тромбоциты и лейкоциты. Именно свойства эритроцитов определяют индивидуальную группу крови у человека (их 4), а также резус-фактор (2 группы). Резус-фактор может быть положительным и отрицательным. Он определяется наличием на эритроците специального белка (антигена). 85% людей имеют этот белок, поэтому они имеют положительный резус, а у остальных 15% резус отрицательный. Как правило, все задаются вопросом, как определить резус фактор. Резус-фактор обозначается как Rh и выявляется в ходе лабораторных исследований.
Определить резус принадлежность крови можно такими методами:
- Методом конглютинации (чашки Петри).
- С помощью цоликлонов.
- Экспресс-метод.
Суть методов заключается в обнаружении антигена (белка) на поверхности эритроцита. Для первого анализа необходимы специальная лабораторная посуда, которая называется чашки Петри. Это 2 небольшие стеклянные чашки, которые внешне напоминают пластиковые крышки для банок.
Алгоритм проведения анализа таков:
- Антирезусная сыворотка (реагент) наносится по 2 капли рядом друг с другом в 3 ряда (всего 6 капель).
- К каждой серии добавляется по 1 капле крови.
- Содержимое чашек перемешивается и ставится на водяную баню при температуре 46-48 С.
- Если в ходе проведенного теста клетки эритроцитов склеились (образовались хлопья), то Rh – положительный. Если же склеивания не наблюдается, то Rh – отрицательный.
Следующий метод определения резуса проводится с помощью моноклональных реагентов – цилоклонов. Для этого капля реагента (0.1 мл) наносится на планшет. Возле реагента также наносится и капля крови (0.01 мл). Затем эти две жидкости тщательно перемешивают. В течение 3 минут каждые полминуты планшет нужно поворачивать со стороны в сторону. Если спустя эти 3 минуты образовались хлопья или осадок, то резус-фактор является положительным. При отсутствии каких-либо изменений резус-фактор отрицательный.

Rh также можно определить методом экспресс-анализа, когда результат можно получить практически сразу. Для этого капля крови смешивается с реагентом. Затем пробирку поворачивают таким образом, чтобы ее содержимое равномерно распределилось по стеклу. После этого можно считывать результат анализа. При положительном резус-факторе наблюдается образование хлопьев, при отрицательном — изменений не происходит.
Резус-конфликт и подготовка к анализам
Определение резус фактора необходимо при планировании беременности. Резус-фактор – это явление, которое закладывается на генетическом уровне в утробе матери. Если Rh плода будет противоположным резусу матери, то может возникнуть резус-конфликт. В норме кровеносные системы матери и ребенка никак не соприкасаются друг с другом, но в некоторых случаях Rh ребенка проникает в кровь матери, провоцируя реакцию ее организма, при котором плод воспринимается как чужеродное тело. Это может быть значительной угрозой для здоровья и жизни ребенка. Чтобы избежать подобных ситуаций, обоим партнерам необходимо сдать кровь на группу и Rh. Если резус-фактор является одинаковым у обоих партнеров (положительный или отрицательный), то конфликта крови не возникнет.
Многих интересует вопрос, откуда берут кровь для определения резус-фактора и группы крови. Обычно кровь берут из пальца. Перед тем, как проводить анализ крови на резус фактор, необходимо ознакомиться с некоторыми правилами. Как правило, кровь на анализ берут утром, т.к. в течение дня показатели крови могут меняться. Также необходимо помнить, что сдавать анализы нужно строго натощак. Последний прием пищи должен быть не ранее, чем за 8 часов до анализа.
То, что сдавать анализ нужно натощак, обусловлено тем, что с едой меняется и состав крови (например, может повыситься сахар). Чтобы анализ был «чистым», воздержитесь от употребления пищи и сдавайте анализы натощак.
Исключением из этого правила могут стать люди, которые по состоянию здоровья вынуждены есть часто маленькими порциями. Отсутствие пищи в установленное время и сдача анализов натощак может спровоцировать нарушение в организме, поэтому необходимо обратиться к лечащему врачу за индивидуальной консультацией. За 48 часов до сдачи анализа также необходимо отказаться от алкоголя, от жирной и соленой пищи. Лучше всего в эти дни придерживаться правильного питания и не переедать.
Натощак можно пить воду, т.к. вода не влияет на состав крови и, как следствие, никак не скажется на результате анализа. Помните, что это должна быть обыкновенная чистая вода. Газированные напитки, соки и чаи употреблять не рекомендуется. Необходимо прекратить прием лекарственных средств, или же предупредите о них врача, который назначил вам анализ. Также перед тем, как сдать анализы, не рекомендованы физические нагрузки или эмоциональные перенапряжения.
Определение резус-фактора
Определение резус-фактора наряду с определением группы крови является базовым анализом, позволяющим определять совместимость людей по иммунологическим характеристикам крови. Совместимость по резус-фактору имеет значение при переливании крови и зачатии.
Что такое резус-фактор
К середине XX-го века ученые получили подтверждение, что совместимость людей по иммунологическим характеристикам крови не исчерпывается классическим разделением на четыре группы крови. Был обнаружен белок, присутствующий в крови примерно 85% людей. Соответственно, приблизительно у 15% людей он отсутствует. При переливании крови от первых ко вторым, организм реципиента начинает вырабатывать антитела к этому белку, то есть это вещество является антигеном. В медицине данный белок обозначается латинской буквой D. Если белок D в Вашей крови, то значит, у Вас резус-фактор положительный (Rh+), и Вы принадлежите к большинству (85%). Если данного антигена в Вашей крови нет, Ваш резус-фактор отрицательный (Rh-). Резус-фактор в течение жизни не изменяется.
Почему резус-фактор важен при переливании крови
При переливании крови от человека с Rh+ к человеку с Rh- происходит конфликт по резус-фактору. Но если при конфликте по группе крови разрушение эритроцитов (гемолиз) начинается сразу, то при конфликте по резус-фактору при первом переливании гемолиза не бывает. Первый контакт с антигеном D приводит лишь к сенсибилизации реципиента, то есть его организм вырабатывает специфические антитела, чувствительность к антигену повышается. А вот если антиген попадает в кровь человека с отрицательным резус-фактором повторно, организм начинает реагировать на проникновение чужеродного агента: эритроциты начинают слипаться внутри сосудов и разрушаться. Человек чувствует стеснение в груди, затрудненность дыхания, боли в области поясницы. Понижается артериальное давление, развивается острая почечная недостаточность. Подобный комплекс симптомов называется гемолитическим шоком.
В настоящее время гемолитический шок при переливании крови практически исключен. В сегодняшней медицинской практике для переливания используется кровь, совпадающая по группе и по резус-фактору с кровью реципиента. Для того чтобы исключить ошибку, перед проведением любой операции анализ на определение группы крови и резус-фактора делается заново.
Резус-фактор при планировании беременности
Резус-фактор также имеет значение при планировании беременности. Если у мужчины резус-фактор положительный, а у женщины – отрицательный, то у их ребенка в большинстве случаев окажется положительный резус-фактор. То есть возникает ситуация, когда у матери Rh-, а у плода – Rh+. В этом случае существует риск конфликта по резус-фактору при беременности. Такая ситуация требует особого внимания при ведении беременности. Необходимо будет сдавать анализы на определения титра и класса антирезусных антител в крови.
В норме кровь матери и кровь ребенка в процессе вынашивания не смешиваются, так как существует плацентарный барьер. Поэтому антиген D в кровь матери не попадает, и антитела к нему не вырабатываются. Поэтому первая беременность с конфликтом по резус-фактору, как правило, протекает без осложнений. Однако во время родов половые пути травмируются, при этом могут пострадать и кожные покровы ребенка, а значит, велика вероятность попадания антигена в кровь матери. Происходит сенсибилизация организма матери, и теперь следующая беременность может быть осложнена. Особенно велик риск сенсибилизации при родах с помощью кесарева сечения. Если первая беременность была искусственно прервана (аборт) или закончилась выкидышем, то риск сенсибилизации матери также возрастает.
В некоторых случаях – при сахарном диабете, гестозе, гриппе или ОРВИ, перенесенных во время беременности – защита плода оказывается ослабленной, и процесс выработки антител начинается еще в период вынашивания.
Если антитела в крови матери уже присутствуют, при новой беременности они могут проникнуть сквозь плацентарный барьер и губительно сказаться на состоянии плода (гемолитическая болезнь плода). Под воздействием антител эритроциты ребенка начинают разрушаться, что приводит к поражениям печени, почек, головного мозга. Возрастает вероятность выкидыша.
Своевременное лечение при резус-конфликте позволяет значительно снизить риск развития наиболее тяжелых осложнений гемолитической болезни.
Риск возникновения конфликта по резус-фактору не является противопоказанием для беременности и не может быть основанием для её прерывания.
Как сдать анализ на определение резус-фактора
Анализ на определение резус-фактора обычно сдается вместе с анализом на определение группы крови. Кровь, как правило, берется из вены (в некоторых случаях могут взять кровь из пальца). Специальной подготовки к анализу не требуется. Однако нежелательно сдавать анализ сразу после приема пищи (с момента последней трапезы должно пройти не менее 4-х часов).
Где сдать анализ на определение резус-фактора в Москве
Анализ на определение резус-фактора Вы можете сдать в любой из поликлиник «Семейного доктора».
Определение группы крови и резус фактора
 Первые попытки лечения некоторых заболеваний с использованием крови были отмечены еще в древности. Так Гиппократ еще в 460-370 г. до н.э. предлагал лечить душевные расстройства употреблением крови. Существуют сведения, что люди, страдающие эпилепсией, пожилые люди пили кровь умирающих гладиаторов для лечения и омоложения. Большим прорывом в исследовании крови стало открытие Уильямом Гарвеем закона кровообращения.
Первые попытки лечения некоторых заболеваний с использованием крови были отмечены еще в древности. Так Гиппократ еще в 460-370 г. до н.э. предлагал лечить душевные расстройства употреблением крови. Существуют сведения, что люди, страдающие эпилепсией, пожилые люди пили кровь умирающих гладиаторов для лечения и омоложения. Большим прорывом в исследовании крови стало открытие Уильямом Гарвеем закона кровообращения.
Впоследствии хирурги Лондона и Парижа экспериментировали с переливанием крови от одних животных другим. Первым человеком, которому перелили кровь животного стал студент из Кембриджа Семюэл Пепис, эксперимент прошел успешно и молодой человек не пострадал, вероятно, это связано с несовершенной техникой переливания крови, так как применялись гусиные перья и серебряные трубки и, вероятно, был перелит малый объем крови, которой не привел к клинически выраженным последствиям. Затем последовала череда многочисленных экспериментов по переливанию крови, которые приносили не только положительные, но и отрицательные результаты, в связи с чем, во Франции в 1670 году был принят закон о запрещении трансфузии.
В 1819 году выполнено первое переливание крови от человека человеку. С 1830 года переливание крови начали применять и России, в акушерской практике «в случаях сильной потери крови у рожениц», развитию этого метода лечения и спасения пациентов мешало незнание законов совместимости крови.
В 1901 году австралийским иммунологом Карлом Ландштейнером были открыты три группы крови А, В, О и во многом были объяснены неудачные попытки переливания крови от человека человеку. В 1930 году он был удостоен Нобелевской премии, затем последователи К. Ландштейнера Декостелло и Стурли открыли 4 группу крови.
В 1940 году в крови человека были выявлены антигены на поверхности эритроцитов - «резус-фактор».
Чем обусловлено деление на группы крови
Кровь состоит из жидкой части - плазмы и форменных элементов (эритроцитов, тромбоцитов, лейкоцитов), на поверхности эритроцитов имеются антигены-своеобразные выросты, по наличию которых и обусловлено деление на группы крови.
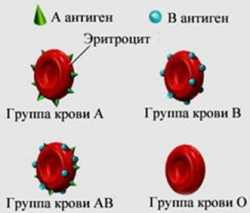 В настоящее время для определения группы крови принято пользоваться системой АВО. По этой системе группы делятся на I(О), II-(А), III-(В) и IV(АВ), это значит, что у носителей I группы крови на поверхности эритроцита отсутствуют специфические антигены, а в плазме крови определяются α и β антитела, у носителей II группы на поверхности эритроцитов находится А-антиген, а в плазме определяется β антитела, у носителей III группы на поверхности эритроцитов имеется В антиген, а в плазме крови α-антитела, у носителей IV группы крови – А и В антигены, в плазме антител не определяется.
В настоящее время для определения группы крови принято пользоваться системой АВО. По этой системе группы делятся на I(О), II-(А), III-(В) и IV(АВ), это значит, что у носителей I группы крови на поверхности эритроцита отсутствуют специфические антигены, а в плазме крови определяются α и β антитела, у носителей II группы на поверхности эритроцитов находится А-антиген, а в плазме определяется β антитела, у носителей III группы на поверхности эритроцитов имеется В антиген, а в плазме крови α-антитела, у носителей IV группы крови – А и В антигены, в плазме антител не определяется.
Может ли поменяться группа крови в течение жизни
Группа крови определяется наличием или отсутствием специфических антигенов на поверхности эритроцитов, в течение жизни она изменяться не может, так как процесс формирования антигенного состава эритроцитов начинается еще задолго до рождения человека. Выявлено присутствие антигена А на поверхности эритроцита у плода при сроке беременности 40 дней, однако полное созревание антигенной системы происходит в течение нескольких месяцев после рождения.
Что такое резус-фактор?
Резус-фактор был первоначально выявлен в крови обезьян макак-резус, поэтому и получил название – «резус-фактор». Это также антиген на поверхности эритроцита, отличающийся от антигенов системы АВО химическим составом. У 84% выявляется наличие антигена D и они являются резус-положительными, у 16% этого антигена на поверхности эритроцитов не выявляется и они являются резус-отрицательными.
Помимо указанных, наиболее распространенных систем АВО и Rh-фактор, существуют менее распространенные антигенные системы: Kell, Kidd, Duffy и другие, которые являются второстепенными антигенными системами крови.
Анализ на определение группы крови
Для определения группы крови и резус-фактора выполняется забор венозной крови. Специальной подготовки при проведении анализа не требуется. Стоит лишь воздержаться от приема пищи минимум за 3 часа до исследования.
Существуют различные методики определения группы крови, но наибольшее распространение получила методика определения с помощью стандартных сывороток. В стандартной сыворотке имеется заранее известный набор антител, на поверхности эритроцитов находятся специфические антигены, при «встрече» антигена с антителом формируется комплекс антиген-антитело, что приводит в конечном итоге к агглютинации эритроцитов (то есть склеиванию эритроцитов и выпадению их в осадок).
Следующий метод - это определение группы крови с помощью цолликлонов. Цолликлоны-это гибридные антитела, полученные в живом организме мышей.
Экспресс-методика «эритротест» с применением специальных планшетов, на которые нанесены серии цолликлонов.
Определение резус-принадлежности также выполняется с помощью специальных реагентов, которые помогают выявить наличие антигена D на поверхности эритроцитов.
Зачем сдавать анализ на группу крови
Показания для определения группы крови и резус-фактора достаточно широкие. Это исследование выполняется: при хирургических вмешательствах (плановых и экстренных), при плановом ведении беременности, в родах, при необходимости переливания компонентов крови, свежезамороженной плазмы, при гемолитической болезни новорожденных. Стоит отметить, что никому не будет лишним знать свою группу крови и резус-фактор, особенно, если речь идет о девочке, то группу крови и резус фактор стоит знать до планирования беременности, так как наблюдение беременных с отрицательным резус-факторам осуществляется особым образом.
Совместимость при переливании крови
В настоящее время переливание крови осуществляется только соответствующей группы и резус-фактора. Носители IV группы крови ранее считались универсальными донорами, так как в плазме крови отсутствуют антитела и переливание этой группы возможно реципиентам с I, II и III группами крови без развития гемолиза (разрушения эритроцитов). При переливании несоответствующей группы крови развиваются посттранфузионные осложнения, которые обусловлены массивным разрушением эритроцитов: гемолитический шок, тромбозы и эмболии, циркуляторная перегрузка, анафилактический шок, цитратно-калиевая интоксикация, заражение гемоконтактными инфекциями и другие.
Самой распространенной группой крови является первая и встречается примерно у 40% населения, следующая по частоте-вторая, затем-третья. Носители резус-отрицательной группы встречаются в 5 раз реже, чем положительной. Наиболее редкой считается IV (О) Rh отрицательная группа крови она встречается примерно у 04-0.6% населения
Совместимость крови при планировании ребенка
Какие проблемы могут возникнуть при планировании беременности, можно ли предположить, какая группа крови и резус фактор будут у ребенка по крови родителей?
При планировании ребенка могут возникнуть проблемы как по системе АВО, так и по системе резус-фактор. Особое внимание стоит уделять женщинам с первой группой крови, так как в плазме крови находятся антитела α и β которые могут взаимодействовать с антигенами на поверхности эритроцитов плода. Эта ситуация может развиться, если у плода вторая или третья группа крови. Обычно, конфликт по системе АВО развивается во время первой беременности и не представляет опасности для плода и здоровья женщины.
Во время беременности врач может назначить исследование крови на групповые антитела и контролировать их в течение всей беременности.
Более серьезной является ситуация в случае развития резус-конфликта. Если резус-отрицательная женщина беременна и у плода положительный резус-фактор, возникает вероятность развития резус-конфликта. Причем при первой беременности он может быть выражен минимально, а с последующими беременностями степень его выраженности нарастает. Это обусловлено формированием анти-D антител (иммуноглобулины класса G) в крови матери в ответ на попадание резус положительных эритроцитов плода как во время вынашивания беременности, так и во время родов. Попаданию антиген-положительных эритроцитов плода к матери также способствуют аборты, выкидыши и внематочная беременность. При последующих беременностях эти антитела могут попадать в кровоток плода, вызывая разрушение эритроцитов. Как раньше было отмечено, взаимодействие антигена с антителом вызывает гемолиз (разрушение) эритроцита, у плода развивается анемия, и как следствие, кислородное голодание разной степени выраженности.
Наследование групп крови осуществляется в одинаковой степени от обоих родителей, по закону Менделя. Если оба родителя имеют первую группу крови, ребенок будет также иметь первую группу. У родителей с первой и второй группой дети могут иметь как первую, так и вторую группу, аналогичная ситуация с первой и третьей группой. Если родители являются носителями четвертой группы, то у детей может быть вторая, третья и четвертая группа. У родителей с второй и третьей группой дети могут иметь любую группу крови.
Особенности жизни и питания с определенной группой крови и резус-фактором.
В конце XX века американские врачи-натуропаты предложили особенности питания для пациентов с различными группами крови. Основная цель - профилактика возможных заболеваний, связанных с носительством определённых групп крови. Но, стоит отметить, что с точки зрения доказательной медициной данная теория не проверялась.
Согласно этой теории, пациенты с первой группой, самой древней, должны больше употреблять в пищу мяса (красные сорта), рыбы и морепродуктов, субпродуктов (сердца, почки, печень). Из овощей картофель, капуста, зелень, бобовые.
Людям со второй группой крови стоит употреблять в пищу больше свежих фруктов, рыбы, морепродуктов, птицу (индейку, курятину), стоит ограничить мясные, молочные продукты, мучное. Из напитков предпочтение отдать зеленому чаю, кофе, воде. Стоит включить в свою повседневную жизнь занятия спортом (плавание, велоспорт например).
Носителям третьей группы крови рекомендуется употреблять мясо, молочные продукты, субпродукты, яйца, овощи (кроме томатов, редьки, редиса, маслин) и фрукты. Предпочтительная физическая нагрузка: бег.
Обладателям четвертой, самой молодой группы, стоит увеличить в рационе содержание свежих овощей, допускается употребление в пищу мяса, морепродуктов, рыбы, кисломолочных продуктов. Физические нагрузки не должны быть очень напряженные.
Определение групп крови нашло большое значение и распространение в современной медицине. Сейчас сложно представить лечебное учреждение, где не выполняется переливание крови или ее компонентов. Хочется отметить, что свою группу крови и резус крови должен знать каждый человек, лучше, если эта информация будет занесена в документ, удостоверяющий личность. Будьте здоровы.
Врач терапевт Чугунцева Е.А.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе