Результат экг сколько действителен
Сколько действительны результаты экг сердца - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Инфаркт миокарда – тяжелое осложнение сердечных патологий (гипертония, аритмия). Симптомы инфаркта часто похожи на признаки острой стенокардии, но плохо купируются лекарственными средствами. При этой патологии изменяется ток крови, вызывая отмирание тканей сердца. Пациент нуждается в срочной медицинской помощи. При первой возможности ему показана электрокардиография.

Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Кардиограмма сердца
Органы человека испускают слабые токи. Эта способность используется в работе электрокардиографа – прибора, регистрирующего электрические импульсы. Аппарат оборудован:
- механизмом, усиливающим слабые токи;
- прибором для измерения напряжения;
- записывающим устройством (работает в автоматическом режиме).
На основании построенной прибором кардиограммы врач ставит диагноз. Особая ткань человеческого сердца (проводящая система) передает мышце сигналы о расслаблении и сокращении. Клетки сердца реагируют на сигналы, а кардиограф записывает их. Электрический ток в клетках сердца проходит периоды:
- деполяризации (изменение отрицательного заряда клеток сердечной мышцы на положительный);
- реполяризации (восстановление отрицательного внутриклеточного заряда).
Электропроводимость поврежденных клеток значительно ниже, чем у здоровых. Эта разница и фиксируется на кардиограмме.
Важно! Нижний инфаркт поражает сердечную артерию левого желудочка (нижнюю его стенку), что отражается на соответствующих отведениях ЭКГ.
Расшифровка графических показателей
Для расшифровки путаных графиков, вышедших из-под самописца кардиографа, нужно знать некоторые тонкости. На кардиограмме четко прослеживаются интервалы и зубцы. Их обозначают буквами P, T, S, R, Q и U. Каждый элемент графика отражает работу того или иного отдела сердца. В диагностике патологии «задействованы»:
- Q – раздражение тканей между желудочками;
- R – раздражение верхушки сердечной мышцы;
- S – раздражение желудочковых стенок; в норме имеет вектор, обратный вектору R;
- Т – «отдых» желудочков;
- ST – промежуток «отдыха».
Обычно для снятия кардиограммы сердца применяют двенадцать регистрирующих электродов. При инфаркте значимы данные электродов с левой части груди (V1-V6).
Врачи «читают» электрокардиограмму, измеряя длину интервалов между колебаниями. Полученные данные позволяют проанализировать ритмичность, а зубцы отражают силу сокращений сердца. Существует алгоритм определения нормы и нарушений:
- Анализ показаний ритма и сокращений сердца;
- Расчет временных промежутков;
- Расчет электрической оси сердца;
- Изучение комплекса QRS;
- Анализ сегментов ST.
Важно! Инфаркт миокарда без подъема сегмента ST может возникнуть вследствие разрыва холестериновой бляшки. Осевшие на бляшке тромбоциты активируют систему свертывания, образуется тромб. К разрыву бляшки может привести и воспалительный процесс.
Кардиограмма при инфаркте миокарда
При инфаркте из-за недостаточного кровоснабжения отмирают участки миокарда. Ткани сердца испытывают дефицит кислорода и питательных веществ и перестают выполнять свою функцию. Сам инфаркт состоит из трех зон:
- ишемии (начальная степень, нарушаются процессы реполяризации);
- зона повреждений (более глубокие нарушения, нарушены процессы деполяризации и реполяризации);
- некроза (ткани начинают погибать, процессы реполяризации и деполяризации отсутствуют вовсе).
Специалисты отмечают несколько типов некроза:
- субэндокардиальный (на внутренней части);
- субэпикардиальный (снаружи, соприкасается с внешней оболочкой)
- интрамуральный (внутри желудочковой стенки, не соприкасается с оболочками);
- трансмуральный (по всему объему стенки).
ЭКГ-признаки инфаркта миокарда:
- возрастает частота сжиманий сердечной мышцы;
- поднимается сегмент ST, наблюдается его устойчивая депрессия;
- растет продолжительность QRS;
- изменяется зубец R.
Распространенные «сбои» в работе сердца и изменения на ЭКГ, связанные с развитием некроза:
| Нормальная работа сердца | Сегмент ST и зубцы в норме. | |
| Субэндокардиальная ишемия | Нарушение реполяризации – высокий заостренный зубец Т. | |
| Субэпикардиальная ишемия | Зубец Т отрицательный | |
| Трансмуральная ишемия | Глубокий отрицательный зубец Т | |
| Субэндокардиальное повреждение | Изменяется сегмент ST – либо поднимается, либо опускается (депрессия) | |
| Субэпикардиальное повреждение | Возвышение сегмента ST | |
| Субэпикардиальная ишемия + субэндокардиальное повреждение | Депрессия сегмента ST и отрицательный зубец Т | |
| Субэпикардиальное повреждение + субэпикардиальная ишемия | Возвышение сегмента ST и отрицательный зубец Т | |
| Трансмуральное повреждение | Возвышение сегмента ST заметнее, чем при субэпикардиальном повреждении, достигает зубца Т по высоте и объединяется с ним в одну линию. Комплекс носит в народе название «кошачья спинка». Регистрируется на начальных этапах патологии, в острейшую его стадию. | |
| Трансмуральный инфаркт | Нет деполяризации и реполяризации. Под электродом регистрируется только зубец Q – глубокий и объединенный с зубцом S, поэтому его еще называют зубцом QS | |
| Нетрансмуральный инфаркт | «Неправильный» зубец Q, практически равный по величине зубцу R (он невысокий, потому что реполяризуется лишь часть стенки) | |
| Нетрансмуральный инфаркт + субэпикардиальная ишемия | Патологический Q, сниженный зубец R, отрицательный Т. Сегмент ST нормальный | |
| Субэндокардиальный инфаркт (не Q) + субэндокардиальное повреждение | Некроз не внедряется в миокард (тонкой полоской лежит под эндокардом). Зубец R снижен, депрессивный сегмент ST |
Важно! Интрамуральный инфаркт (не Q) развивается внутри стенки миокарда. Деполяризация обходит его с обеих сторон, поэтому зубец Q обычно не регистрируется.
Разные стадии инфаркта на ЭКГ
Различают несколько стадий некроза:
- повреждения (острейшая) – до трех суток;
- острая – до трех недель;
- подострая – до трех месяцев;
- рубцевания – весь остаток жизни.
Инфаркт развивается в каждом случае индивидуально – нарушения кровоснабжения и локализация повреждений происходят на разных участках сердечной мышцы. И признаки инфаркта миокарда на ЭКГ проявляются по-разному. К примеру, развитие трансмурального повреждения может идти по следующему сценарию:
| Острейшая | В начале: В конце:
| Начинает формироваться зона некроза. Появляется «кошачья спинка». При первых признаках некроза регистрируется зубец Q. Сегмент ST может располагаться ниже или выше |
| Острая | В начале: В конце:
| Зона повреждения постепенно замещается зоной ишемии. Зона некроза разрастается. По мере развития инфаркта сегмент ST уменьшается. Из-за ишемии сохраняется отрицательный зубец Т. К началу новой стадии зона повреждения исчезает |
| Подострая | Регистрируются зубец Q и сниженный зубец R. Сегмент ST лежит на изолинии. Глубокий отрицательный зубец Т говорит о большой зоне ишемии | |
| Рубцевания | Некроз преобразуется в рубец, окруженный нормальной тканью. На кардиограмме регистрируется только патологический зубец Q. R снижен, сегмент ST лежит на изолинии. Т нормальный. Q остается после инфаркта миокарда на всю жизнь. Может «маскироваться» за счет изменений в миокарде |
Важно! Снять ЭКГ в большинстве населенных пунктов можно и на дому, вызвав бригаду скорой помощи. Почти в каждом автомобиле неотложки можно найти портативный электрокардиограф.
Изменения в отведениях ЭКГ
Врачи находят зону инфаркта, определяя ткани органа, просматривающиеся на отведениях ЭКГ:
- V1-V3 – желудочковая стенка спереди и ткани между желудочками;
- V3-V4 – желудочки (спереди);
- I, aVL, V5, V6 – желудочек левый (слева спереди);
- I, II, aVL, V5, V6 – желудочек (сверху спереди);
- I, aVL, V1-V6 – значительное поражение спереди;
- II, III, aVF – желудочки (сзади снизу);
- II, III, aVF, V3-V6 – желудочек левый (сверху).
Это далеко не все возможные участки поражения, потому как локализация инфаркта миокарда может наблюдаться и в желудочке правом, и в задних отделах сердечной мышцы. При расшифровке необходимо обладать максимумом информации со всех электродов, тогда локализация инфаркта миокарда по ЭКГ будет более адекватной.
Так же анализируется площадь поврежденных очагов. Электроды «стреляют» в сердечную мышцу с 12 точек, линии «прострела» сходятся в ее центре. Если обследуется правая часть тела, к стандартным отведениям добавляют еще шесть. При расшифровке особое внимание уделяется данным с электродов поблизости от участка некроза. «Мертвые» клетки окружает область повреждений, вокруг нее располагается ишемическая зона. Стадии инфаркта миокарда отражают масштабность нарушений тока крови и степень образования рубцов после некроза. Реальный размер инфаркта отражает стадия заживления.
Важно! На электрокардиограмме можно увидеть глубину некроза. На изменение зубцов Т и S влияет локализация пораженной зоны относительно стенок миокарда.
Инфаркт и норма: графическая разница
Здоровая сердечная мышца работает ритмично. Четко и «размеренно» выглядит и его кардиограмма. Все ее составляющие в норме. Но нормы взрослого человека и ребенка отличаются. Отличны от нормальных «сердечных графиков» и кардиограммы при «особых» физиологических состояниях, к примеру, при беременности. У женщин в «интересном положении» сердце в грудной клетке немного смещается, как и его электрическая ось. С ростом плода добавляется нагрузка на сердце, это тоже отражается на ЭКГ.
Электрокардиограмма взрослого здорового человека:
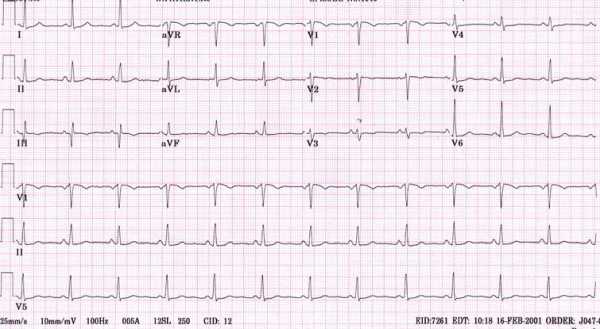
ЭКГ при инфаркте миокарда выявляет и регистрирует необходимые для диагностики и эффективного лечения признаки патологии. К примеру, острой форме инфаркта левого желудочка (передней его стенки) присущи:
- возвышение сегмента ST и формирование коронарного зубца Т в отведениях V2-V5, I и aVL;
- депрессивный сегмент ST в III отведении (противоположном пораженной области);
- снижение зубца R в отведении V2.
Электрокардиограмма при этой форме инфаркта миокарда выглядит следующим образом:
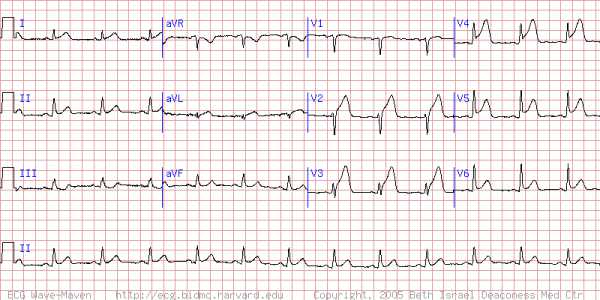
Важно! При диагнозе «передний инфаркт миокарда» ЭКГ отмечает
наличие патологического Q-зубца, снижение R-зубца, возвышение RST-сегмента и формирование минусового коронарного Т-зубца.
Многоликая ЭКГ-диагностика
Все изменения, наблюдающиеся на электрокардиограммах при инфарктах, не специфичны. Они могут наблюдаться при:
- миокардитах;
- легочной тромбоэмболии;
- электролитных нарушениях;
- шоковых состояниях;
- булемии;
- панкреатите;
- язвенной болезни желудка;
- холецистите;
- инсультах;
- анемии.
Но и диагноз «инфаркт миокарда» исключительно на основании ЭКГ не проводят. Диагноз подтверждается:
- клинически;
- с помощью лабораторных маркеров.
Кардиограмма способна выявить другие патологии, их глубину и величину. Но ЭКГ-диагностика, не показавшая никаких отклонений, не может полностью исключить инфаркт миокарда. Кардиолог обязан обратить внимание на клиническую картину заболевания, динамику ЭКГ, активность ферментов и другие показатели.
- Что такое СМАД
- Показания для проведения СМАД
- Противопоказания
- Подготовка к СМАД
- Как проводится процедура
- Рекомендации пациентам
- Дневник пациента
- Суточное мониторирование при беременности
- Какую информацию дает исследование
- Расшифровка результатов
АД подвержено колебаниям и зависит от физической нагрузки, эмоционального состояния и многих других факторов. Единичные измерения АД не дают достаточной информации о причинах развития гипертензии. Для более полного обследования разработан метод СМАД – суточный мониторинг артериального давления.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Определение уровня артериального давления необходимо не только для диагностики гипертонической болезни или других состояний, сопровождающихся артериальной гипертензией, но и для оценки эффективности медикаментозной терапии, а также для определения риска сердечно-сосудистых осложнений.
Исследования доказали, что ночные цифры артериального давления и «суточный профиль» его не менее важны, чем результаты однократного измерения. Вот поэтому кардиологи используют в своей практике суточное мониторирование артериального давления.
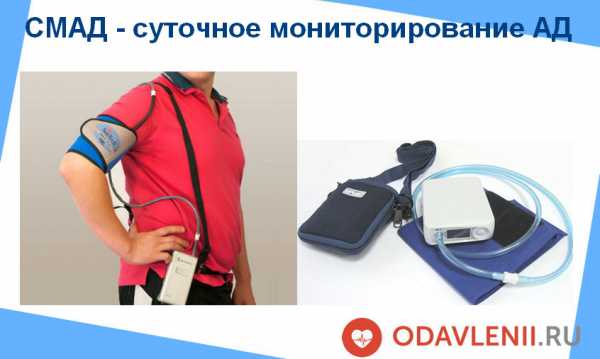
Что такое СМАД
Это метод функциональной диагностики, позволяющей оценить состояние сердечно-сосудистой системы в условиях, приближенных к естественным.
Измерение давления в течение суток осуществляет специальный аппарат, состоящий из регистратора, трубки и манжеты, в которую нагнетается воздух. Исследование осуществляется таким образом: манжета надевается на плечо пациента и достаточно плотно фиксируется, но без сдавления тканей конечности. Прибор и манжета соединяются между собой с помощью плотной трубки, которая не должна перегибаться в течение всей процедуры. Блок аппарата имеет насос, с помощью которого через определенные интервалы в манжету нагнетается воздух и проводится измерение давления. Затем воздух стравливается.
Суточный мониторинг артериального давления программируется заранее по специальным протоколам. Алгоритм исследования закладывается в прибор с помощью компьютера. Обычно днем измерение осуществляется каждые 15 минут, ночью – каждые полчаса.
Определение показателей гемодинамики проводится не с помощью метода Короткова, а с использованием осциллографического способа. Пульсовые колебания воспринимаются не ухом, а чувствительным датчиком, определяющим давление внутри манжеты. При пульсации сосудов плеча при их сдавлении колебания передаются на манжету, давление внутри нее меняется, что и улавливает прибор.
Полученные данные записываются в память аппарата, а затем после снятия регистратора считываются компьютерной программой. Результаты анализирует врач функциональной диагностики.
Аппарат для суточного мониторирования артериального давления состоит:
- из манжеты;
- чувствительного датчика, который улавливает пульсовые волны артерии;
- соединительной трубки;
- регистратора, ведущего запись показателей давления в динамике.
Холтеровское мониторирование АД в отличие от СМАД – это исследование, в котором сочетается измерение давления вместе с проведением электрокардиограммы (ЭКГ). Дополнительно на грудную клетку исследуемого устанавливают электроды, которые посылают данные об электрических импульсах сердца на карту памяти прибора.
Показания для проведения СМАД
Суточное мониторирование давления необходимо в следующих случаях:
- нестабильное артериальное давление при вегетососудистой дистонии;
- для постановки диагноза у пациентов с жалобами на головные боли, головокружения, шум и звон в ушах, нарушение зрения;
- больные гипертонией при неэффективной терапии;
- пожилые пациенты с высоким риском развития инсультов и инфарктов;
- больные с сахарным диабетом I типа;
- беременные из групп риска по развитию гипертензии;
- для оценки эффективности и безопасности проводимой гипотензивной терапии;
- выявление синдрома «белого халата» – тенденция к повышению давления в присутствии врача;
- обнаружение ночной артериальной гипертензии;
- больные с гипотонией, с частыми обмороками;
- определение суточного ритма.
Противопоказания
Суточный мониторинг АД не проводится, если выявлено:
- поражение кожного покрова в месте наложения манжеты: кожные болезни, нарушенная целостность эпидермиса (ожоги, травмы);
- заболевания органов кроветворения с расстройством свертывания крови (тромбоцитопения, гемофилия);
- нарушение проходимости сосудистого русла или ригидность артерий верхних конечностей, что является препятствием для точного измерения давления;
- расстройство ритма сердца и проводимости;
- психические заболевания с неадекватным поведением больного.
Подготовка к СМАД
Перед началом суточного мониторирования артериального давления проверяется работа источников питания регистратора (аккумулятор, батарейки).
Следующий этап – программирование прибора с помощью компьютера, которое включает:
- данные о пациенте;
- установку периодов (дневной, ночной) и интервалов измерения;
- вывод на дисплейный модуль артериального давления и частоты пульса.
Принято в дневное время устанавливать цикличность измерений в 10-15 минут, в ночное – 30 минут.
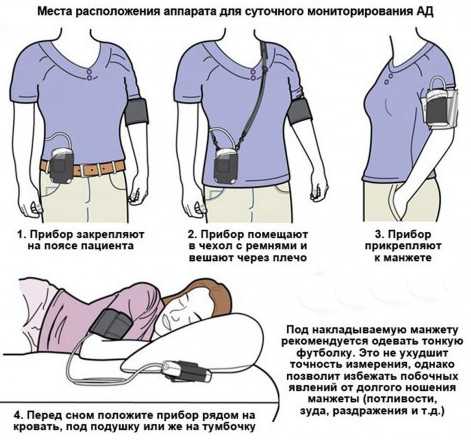
Как проводится процедура
На среднюю треть плеча пациента надевается пневмоманжета, которая соединяется с прибором при помощи трубки. Регистратор – небольшое устройство массой около 300 г располагается или на поясе пациента, или подвешивается на шлейке через плечо. Прибор контролирует суточное давление в заданных параметрах.
Рекомендации пациентам
Чтобы достичь достоверных результатов, медицинский персонал обязан подробно информировать больного о смысле исследования и технических условиях, которые необходимо выполнять.
- Установленный прибор – это сложное электронное устройство, которое не должно подвергаться воздействию факторов (воды, магнитных и электрических полей, температур ниже 10 оС), способных негативно отразиться на его работе.
- Рука, на которой зафиксирован прибор для измерения давления, располагается вдоль туловища и расслаблена.
- Пациент должен следить за правильным положением манжеты, за трубками, чтобы не произошло их перегиба или отсоединения от монитора.
- Если измерение происходит во время движения, следует остановиться, опустить руку и подождать конца измерения.
- Пациенту нельзя просматривать показания прибора, потому что излишняя эмоциональность приводит к нервной реакции, способной исказить результаты.
- Сон должен быть спокойным. Если у человека бессонница, это даст ложные показатели.
- Недопустимы интенсивные физические упражнения в день проведения мониторинга.
- Обязательно ведение дневника, где отражаются действия и самочувствие пациента в течение суток.
Дневник пациента
В дневнике фиксируют все виды деятельности, целесообразно в течение дня записывать:
- действия при каждом измерении давления;
- эпизоды физического или эмоционального напряжения (подъем по лестнице, ходьба, стресс);
- время приема пищи и лекарств;
- продолжительность сна и бодрствования;
- поведение пациента во время ночных пробуждений (ходил в туалет, пил воду);
- появление симптомов (боль в сердце, головокружение).
Пример заполнения дневника
| Время | Род деятельности | Жалобы |
| 8-00 | Гигиенические мероприятия: умывание, чистка зубов. | |
| 11-30 | Прогулка. | Одышка. |
| 13-00 | Отдых, просмотр телевизора. | |
| 19-15 | Ужин. | Головная боль. |
Суточное мониторирование при беременности
При беременности повышенное АД часто не сопровождается никакими симптомами, и, чтобы выяснить наличие или отсутствие патологии, прибегают к суточному мониторингу давления – СМАД.
У здоровых беременных АД в I–II триместрах имеет тенденцию к снижению за счет действия гормона прогестерона и формирования в этот период плацентарного кровообращения. Однократное повышение АД в III триместре, особенно в стенах медицинского учреждения, может быть неправильно истолковано: синдром «белого халата», волнение за ребенка – все это обуславливает подъем артериального давления.
При беременности мониторинг важен для прогнозирования преэклампсии – тяжелого осложнения, угрожающего жизни матери и ребенка.
Какую информацию дает исследование
Мониторинг артериального давления проводится не в больнице, а в привычной для человека среде, при обычном образе жизни. Прибор позволяет определить минимальное и максимальное давление у человека в течение суток, а также в любой временной точке, когда проводилось измерение.
Главный показатель, определяемый во время исследования — это среднее артериальное давление. Оно позволяет определить, имеется ли на самом деле у больного гипертония.
Мониторирование артериального давления дает информацию о суточном профиле этого гемодинамического показателя. В норме среднее давление ночью снижается. Отсутствие такого снижения сопряжено с повышенным риском сердечно-сосудистых осложнений – инфаркта миокарда и инсульта.
У части больных самостоятельное измерение давления или исследование в кабинете у врача дает результаты, значительно отличающиеся от полученных при мониторировании. Именно поэтому после надевания регистратора прибор проверяется с помощью обычного измерения тонометром.
Расшифровка результатов
Вначале проводится коррекция качества полученных данных. Сомнительные показатели (их не должно быть более 30 %) автоматически отбраковываются при обработке на компьютере.
Многочисленные исследования доказали важность определения средних величин артериального давления для дальнейшего прогнозирования течения гипертонии:
- к нормальному среднесуточному АД относят показатели 120/80 мм рт. ст.;
- дневное – 135/85 мм рт. ст.;
- ночное – 120/70 мм рт. ст.
Если полученные данные превышают эти цифры, у пациента существует повышенный риск развития осложнений: недостаточности кровообращения, инфаркта миокарда или инсульта.
Все обследуемые пациенты в зависимости от степени снижения ночного АД (в английском варианте – диппер) делятся:
- на гипердиппер более 20 % — сильное снижение;
- диппер от 10 до 20 % — нормальное;
- нондиппер от 0-10 % — недостаточное;
- найтпикер менее 0 – устойчивое повышение.
Прирост показателя давления ночь/день на 5 %, увеличивает вероятность смертельных осложнений – инсультов и инфарктов на 20 %.
Механизмы, приводящие к недостаточному снижению давления в ночное время, не установлены. Внешними факторами, влияющими на этот показатель, являются:
- избыток натрия в пище;
- курение;
- злоупотребление алкоголем;
- вторичные гипертензии эндокринной природы: феохромоцитома, синдром Иценко-Кушинга;
- после трансплантации почек или сердца.
Артериальное давление – важнейший показатель здоровья человека. Только при определенных уровнях артериального давления организм выполняет свои функции. Отклонение в сторону повышения или понижения приводит к запуску в организме патологических процессов, приводящих к болезням и сокращающих жизнь.
Сколько времени действительна экг - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Высокое артериальное давление достаточно распространенная проблема, особенно среди женщин и мужчин старше 40 лет. Как заболевание повышенное давление проявляется медленно.
Симптомы начинаются со слабости, головокружения, нарушения сна, быстрой утомляемости, онемения пальцев рук, приливов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Эта стадия продолжается в течение нескольких лет подряд, но пациент может ее игнорировать, списывая симптоматику на банальное переутомление.
На следующем этапе в организме пациента начинаются опасные изменения, которые затрагивают почки, сердце и головной мозг. Если в это время не предпринять серьезных действий, не заниматься лечением, высокое давление станет причиной опасных последствий, вплоть до:
- инфаркта миокарда;
- инсульта;
- летального исхода.
На сегодня гипертоническую болезнь выявляют у многих пациентов, но к ней, к сожалению, не принято относиться серьезно. Как показывает медицинская статистика, примерно 40% людей страдают от высокого давления и это число неуклонно растет.
Причины и виды гипертонии
Существует 2 вида гипертонии: гипертоническая болезнь, симптоматическая артериальная гипертензия. В первом случае пациент страдает хроническим заболеванием сердца и сосудов.
Причины скачков уровня артериального давления – это в первую очередь стресс и постоянные нервные переживания. Чем больше человек переживает, нервничает, тем выше риск повышения давления.
Помимо этого, гипертоническая болезнь развивается у пациентов с генетической предрасположенностью к ней, особенно если более трех близких родственников уже болеют гипертонией. При условии своевременного лечения:
- заболевание можно контролировать;
- вероятность опасных осложнений существенно снижается.
Бывает, что перепады давления случаются у абсолютно здорового человека. Однако при этом АД не достигает кризисных отметок и не несет никакой опасности для здоровья и жизни. Но все равно не помешает сдать анализы для исключения проблем.
Очень часто причиной высокого артериального давления становится работа, требующая постоянной сосредоточенности и эмоционального напряжения. А еще гипертонией страдают люди:
- кто ранее перенес сотрясение мозга;
- мало двигаются;
- имеют вредные привычки.
Если пациент ведет малоподвижный образ жизни, с течением времени у него диагностируют атеросклероз. При сильных спазмах сосудов нарушается доступ крови к жизненно важным органам. Когда на стенках сосудов есть бляшки, сильный спазм может спровоцировать инфаркт, инсульт. Поэтому сдавать анализы нужно даже в целях профилактики заболевания.
У женщин причинами проблем с давлением станет гормональная перестройка организма во время климакса.
Другими предпосылками высокого артериального давления станет употребление чрезмерно большого объема кухонной соли, болезненное пристрастие к алкогольным напиткам, кофеину, курению.
Не последнюю роль в формировании патологии отведено избыточной массе тела. Чем больше лишних килограммов, тем выше риск гипертонии.
Какие анализы нужно сдать
на
Для выявления гипертонической болезни применяется клиническое и лабораторное обследование организма. Для начала нужно пройти первичный прием у терапевта, доктора-кардиолога, который проведет визуальный осмотр пациента, изучит документацию, историю болезни.
После этого требуется сдать анализы, поскольку они помогут подтвердить гипертонию или выявить другие причины высокого артериального давления. Важно пройти электрокардиографию (ЭКГ), процедура позволяет выявить осложнение гипертонии, например, инфаркт миокарда или стенокардию. К
роме этого ЭКГ поможет определить текущую стадию заболевания и назначить адекватную терапию.
Дополнительно проводят УЗИ сердца, какое установит наличие:
- структурных аномалий;
- изменений клапанов;
- пороков развития.
Для гипертоника крайне важно знать степень гипертрофии левого желудочка, наличие или отсутствие диастолической дисфункции. Исследование также способствует определению стадии патологии сердца и сосудов.
Исследование жесткости сосудистых стенок, степени их поражения атеросклерозом поможет выявить компьютерная сфигмоманометрия. Аппарат оценит возраст судов, просчитает вероятность сердечно-сосудистых катастроф, поможет скорректировать лечение.
Для определения насыщенности крови кислородом проводят пульсоксиметрию. Это обследование необходимо для выявления так называемых синих пороков сердца.
При гипертонической болезни проводят лабораторные исследования и анализы:
- анализ мочи (белок, плотность, эритроциты, глюкоза);
- общеклинический анализ крови (гемоглобин, эритроциты, лейкоцитарная формула);
- биохимический анализ крови (креатинин, калий, кальций, мочевая кислота, холестерин, глюкоза).
Названные биохимические показатели необходимы для определения точной причины высокого давления, степени поражения органов-мишеней, контроля безопасности медикаментов, отслеживания динамики заболевания.
Особенности проведения ЭКГ
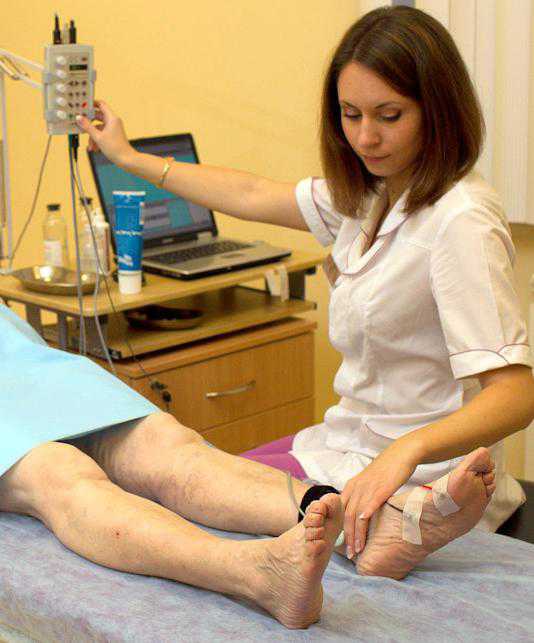
Электрокардиография – это метод регистрации токов, которые возникают в сердце. Снятие данных электрокардиограммы процедура достаточно простая, поэтому такие анализы делают в любом лечебном учреждении, карете скорой медицинской помощи или даже в домашних условиях.
Основные показатели, позволяющие оценить ЭКГ:
- функции приводящей системы;
- определение ритма сердечной деятельности;
- диагностика степени увеличения отделов сердца;
- оценка состояния коронарного кровоснабжения;
- выявление поражения сердечной мышцы, ее глубины и времени возникновения.
При повышении артериального давления сократительные функции сердца на ЭКГ будут видны лишь косвенно.
Для проведения процедуры пациенту необходимо раздеться до пояса и оголить голени. В идеале при гипертонической болезни исследование проводят не раньше, чем спустя 2 часа после приема пищи и после 15 минут отдыха. Электрокардиограмму записывают, когда пациент находится в горизонтальном положении.
Для получения данных на нижнюю часть голеней и предплечий накладывают салфетки, смоченные в воде, а поверх них располагают металлические пластины электродов. Места, где наложены электроды, предварительно обезжиривают спиртом. Данная процедура помогает улучшить качество ЭКГ, снизить количество наводных токов.
Обследование проводят при спокойном дыхании, а в каждом ответвлении отмечают не меньше 4 сердечных циклов. При гипертонической болезни электроды накладывают в определенном порядке, причем каждый из них имеет свой цвет:
- красный – правая рука;
- желтый – левая рука;
- зеленый – левая нога;
- черный – правая нога.
ЭКГ состоит из интервалов и зубцов, то есть промежутков между зубцами. Во время расшифровки кардиограммы гипертоника доктор оценит форму, величину каждого из зубцов, интервалов. Потребуется установить стабильность, точность повторения.
Следует сказать, что данное обследование при повышенном артериальном давлении имеет ряд недостатков. Так, диагностика является кратковременной и не в состоянии зафиксировать патологии с нестабильной кардиографической картиной. Когда нарушение временное и не дает о себе знать при записи ЭКГ, выявить его не получится.
Электрокардиограмма не отобразит сердечную гемодинамику, не покажет наличие шумов в сердце, пороки развития. Для диагностики названных патологических состояний потребуется пройти дополнительное ультразвуковое исследование (УЗИ).
При всей высокой ценности оценку данных нужно проводить с обязательным учетом всех клинических показателей, поскольку разные патологические процессы могут иметь много сходных изменений.
Как подготовиться к процедуре
Несмотря на утверждение, что не нужно готовиться к проведению электрокардиографии, опытные медики настоятельно рекомендуют подойти к процедуре серьезно. Суть манипуляции в оценке работы сердечной мышцы при обычных условиях. По этой причине крайне важно перед кардиограммой:
- не нервничать;
- не испытывать усталость;
- хорошо высыпаться;
- отказаться от физической нагрузки.
Помимо этого нельзя перегружать пищеварительный тракт, лучше всего проходить диагностику на голодный желудок. Если процедура проводится после плотного обеда, данные могут быть не точные.
Еще одна рекомендация – при наличии повышенного артериального давления и гипертонии в день исследования нужно отказаться от употребления большого количества жидкости. Переизбыток воды негативно скажется на работе сердечной мышцы.
Категорически запрещено в день манипуляции употреблять натуральный кофе, крепкий черный чай, энергетические напитки, поскольку кофеин быстро стимулирует повышение сердечной активности. В результате анализы будут необъективными, потребуется их повторять.
Утром перед электрокардиограммой показано принять душ, но без гигиенических средств. Гели и мыло создадут на поверхности кожи масляную пленку, серьезно ухудшающую контакт электродов с покровами гипертоника.
Осложнения гипертонической болезни
При постоянном повышении артериального давления и гипертонической болезни есть высокий риск поражения важных органов, а в первую очередь:
- почек;
- печени;
- сердца;
- головного мозга.
Такие проблемы могут стать причиной летального исхода, если пациент при повышении артериального давления игнорирует лечение, в неполной мере выполняет предписания доктора, не сдает необходимые анализы.
Говоря о сердце, чаще всего развиваются болезни: ишемия, атеросклероз, стенокардия, инфаркт миокарда.
Нужно отметить, что длительно повышенное артериальное давление может стать причиной сердечной недостаточности, диффузного кардиосклероза. Грозными осложнениями патологии станут тяжелые поражения головного мозга, почек. В основе болезни прогрессирующее сужение сосудов, постоянное повышение артериального давления.
При гипертонической болезни имеют место необратимые склеротические изменения в почках, когда формируются так называемые сморщенные почки. Органы не могут нормально выполнять свои функции, пациент страдает от хронической почечной недостаточности разной степени.
Если нет контроля артериального давления, больной не сдает необходимые анализы:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- происходит раннее поражение органов;
- без возможности компенсировать их функции.
Профилактика
Какое бы ни было АД, его всегда необходимо контролировать. Для предупреждения гипертонии и артериальной гипертензии показаны регулярные физические нагрузки, которые помогут поддерживать сосуды в тонусе.
Другой рекомендацией станет поддержание оптимального веса, поскольку ожирение может приводить не только к гипертонии, но и ишемической болезни сердца.
Пациенту нужно полностью отказаться от курения, какое провоцирует сужение кровеносных сосудов. Чтобы избежать перенапряжения и скачков АД, рекомендовано соблюдать распорядок дня, правильно чередуя работу и отдых.
Когда трудовая деятельность человека связана с чрезмерными физическими нагрузками, пациенту нужно отдыхать в спокойной обстановке.
Немаловажно периодически:
- сдавать анализы крови на уровень сахара;
- измерять артериальное давление;
- делать ЭКГ сердца.
Измерения кровяного давления и электрокардиограмму в наши дни можно проводить просто в домашних условиях. Это позволит следить за малейшими изменениями в организме и выявить развитие опасных заболеваний, а гипертонической болезни в том числе. Познавательное видео в этой статье поможет вам понять, что делать при и против гипертонии.
на
Развернутая инструкция препарата Нипертен, отзывы
Нипертен — современное лекарственное средство, которое поможет унять ужасные боли в голове, связанные с нестабильным давлением.
Нипертен относится к лекарственным веществам типа бета1-адреноблокаторы. Лекарство насыщает миокард кислородом, регулирует количество сокращений сердечной мышцы, контролирует ренин плазмы крови. Эффективность препарата достигается, благодаря антиангинальному действию, а также гипотензивному и антиаритмическому свойству.
Состав лекарственного средства Нипертен
Выпускается это средство в трех формах: Нипертен 2,5; Нипертен 5; Нипертен 10мг. Для удобства, объединим все составляющие лекарства в удобную для сравнения таблицу.
| Нипертен – таблетки в оболочке | Мг в 1 таблетке | ||
| активное вещество: | 2,5мг | 5мг | 10мг |
| бисопролола фумарат | 2,5 | ||
| 5 | |||
| 10 | |||
| вспомогательные вещества:МКЦ: | 93 | 95,5 | 186 |
| карбоксиметилкрахмал натрия | 15 | 15 | 30 |
| повидон | 2 | 2 | 4 |
| кремния диоксид коллоидный | 1 | 1 | 2 |
| магния стеарат | 1 | 1 | 2 |
| оболочка пленочная: гипромеллоза | 1,33 | 1,33 | 2,66 |
| макрогол 400 | 0,42 | 0,42 | 0,84 |
| титана диоксид (Е171) | 0,42 | 0,42 | 0,84 |
| тальк | 0,83 | 0,83 | 1,66 |
Что такое бета1-адреноблокаторы
Эти вещества оказывают благотворное влияние на адренорецепторы, которые находятся в сердце и его сосудах. При нормальном здоровье, во время того, как адренорецепторы свободны, на них может оказывать действие, появившийся в кровяных клетках, адреналин или норадреналин.
Вещество адреналина вступает в связь с адренорецептором и провоцирует несколько реакций:
- Сосуды сердца сужаются, просвет становится меньшим;
- Повышается давление;
- Противоаллергический эффект;
- Расширяется просвет бронхов;
- В кровь выбрасывается глюкоза.
Благодаря препаратам адреноблокаторам, достигается противоположный эффект. То есть, суженые адреналином сосуды снова расширяются, обеспечивая нормальную работу, давление нормализуется, бронхи снова приходят в нужное состояние, а уровень глюкозы нормализуется. Описанные свойства присущи всем препаратам группы адреноблокаторов.
От чего помогают таблетки Нипертен
Согласно инструкциям по применению, таблетки Нипертен могут выписываться лечащим врачом при частом или постоянном повышении АД (т.е. артериального давления), при сердечной недостаточности.
Кроме того, лекарство хорошо влияет на заболевания, вызванные плохим кровотоком к сердцу (поражение миокарда). Врач, по показаниям, может предложить этот вариант для профилактического приема приступов стенокардии.
Как работает это средство
Работа сердца начинает восстанавливаться потому, что увеличивается число АМФ-молекул. Благодаря влиянию Нипертена, восстанавливается слишком сильная возбудимость нервных клеток. Тахикардия уменьшается за счет снижения поступления к сердцу кислородных клеток, благодаря этому, наступает расслабление мышц коронарных артерий, и, как следствие, в груди пациента проходят болевые ощущения.
Регулирование АД происходит в связи с тем, что снижается общий кровяной объем, сосуды стимулируются. Благодаря угнетению бета-адренорецепторов, и, наоборот, стимулирования альфа-адренорецепторов, по прохождению суток, с начала лечения лекарством, состояние сосудов приходит в норму, и пациент начинает испытывать облегчение состояния.
При приеме лекарственного средства регулярно, на всем промежутке лечения, достигается хороший, устойчивый эффект нормализации давления. Если сравнивать с действием аналогичных перпаратов, лекарство Нипертен, не активен в воздействии на обменные процессы углеводов.
Еще можно отметить, что не значительно влияние на другие органы, содержание тканей которых содержит бета2-адренорецепторы. Сюда входит и поджелудочная железа, и матка, а также легкие и сосуды.
Абсорбируется это лекарственное средство почти на 100%, метаболизируется ресурсами печени, а процессы выведения берут на себя почки.
Подробная фармакокинетика препарата
Как всасывается препарат после его приема
Бисопролол (активное вещество лекарственного препарата) практически на 90% всасывается из ЖКТ. Через печень, куда попадают остальные 10% всасываются еще 9/10 частей. Прием питания не несет никакого действия на биодоступность лекарственного средства, поэтому применять его можно как до еды, так и после – по возможности лечащегося. Максимальная концентрация в клетках крови наступает примерно через 3 часа после употребления средства.
Метаболизм активного вещества
Бисопролол имеет свойство метаболизироваться по окислительным путям без следующей за этим конъюгации (процесс сближения гомологичных хромосом). Обнаруженные в плазме или моче метаболиты не активны фармакологически.
Дозирование лекарственного средства
Внимание: данные о дозировке приводятся средние. Точная инструкция по применению препарата Нипертен последует только от вашего лечащего врача, не рекомендуется изменять ее по собственным соображениям.
При артериальной гипертензии
При этом заболевании, а также для профилактической меры стенокардии рекомендуется дозировка лекарственного препарата Нипертен, согласно инструкции к применению – 5 мг в сутки. Если есть необходимость, дозу увеличивают до 10 мг.
Максимально допустимой считается дозировка 20 мг в сутки. Для больных с проблемами печени и почек максимальная доза – 10 мг в сутки. Для пожилых не требуется коррекционная дозировка.
При хронической сердечной недостаточности
Для того, чтобы лечение было эффективным и не усугубило состояние больного, лекарственное средство Нипертен дозируется с подготовительным подбором доз.
Для использования этого препарата должны отсутствовать:
- Признаки обострения хронической сердечной недостаточности как минимум 6-7 недель;
- Изменения базисной терапии – минимум 2-3 недели.
Кроме того, необходимо первичное лечение сосудорасширяющими средствами или ингибиторами АПФ, а также диуретиками, и, возможно, сердечными гликозидами.
На терапию Нипертеном возможна индивидуальная реакция. Каждый раз повышение дозировки может быть исполнено при обязательно хорошей реакции на предыдущую дозировку.
Схема лечения:
- Неделя первая. Прием 1,25 мг Нипертена раз в сутки. Это половинка таблетки 2,5 мг.
- Неделя вторая. Прием одной таблетки Нипертена в сутки по 2,5 мг.
- Неделя третья. Прием 3,75 мг раз в сутки. Это 1 целая и одна половинка таблетки 2,5 мг.
- С четвертой по седьмую неделю принимаются таблетки Нипертена по 5 мг. Одна таблетка в сутки.
- С седьмой по одиннадцатую неделю принимается 7,5 мг. Это одна целая таблетка по 5 мг плюс еще половинка.
- С 12 недели и до окончания лечения (на усмотрение доктора) принимается одна таблетка Нипертена 10 мг.
После первого приема минимальной дозировки препарата, в течение 4 часов пациента наблюдают. Измеряют давление, пульс, ЭКГ, общее состояние. При незначительных временных ухудшениях показаний врач проведет корректировку дозы диуретика и ингибитора АПФ.
Таблица побочных действий лекарственного средства
Таблица составлена по критериям частоты появления побочных эффектов на препарат Нипертен, рекомендуемых ВОЗ.
| Органы | Явления очень частые | Явления частые | Явления бывают нечасто | Явления редкие | Явления бывают очень редко |
| Нервная система | головокружение* головная боль* | обмороки | |||
| Психика | Депрессивное состояние, угнетенное настроение, проблемы со сном | Видения, мучительные кошмары по ночам | |||
| зрение | Сухость в глазах | конъюнктивит | |||
| слух | Проблемы со слухом | ||||
| Сосуды и сердце | брадикардия (у лечащихся с ХСН) | Возникновение ухудшения симптоматики ХСН (у пациентов с ХСН), холод в руках и ногах, чувство, что они немеют, резкое упавшее АД | Сложности с AV проводимостью, брадикардия, резкое ухудшение течения ХСН, ортостатическая гипотензия. | ||
| Грудная клетка, легкие | Спазм бронхов | Насморк, связанный с аллергией | |||
| жкт | Возможны все признаки отравления: запор или диарея, а также рвота | ||||
| Печень, желчевыведение | гепатит | ||||
| Мышцы и скелет | Ощущение слабости во всем теле, будто вот-вот начнется грипп | ||||
| кожа | Незначительный кожный зуд, возможны покраснения, мелкая сыпь, похожая на аллергию | алопеция. | |||
| Половые органы | Нарушение эректильной функции у мужчин |
У лечащихся людей с артериальной гипертензией или стенокардией в особенности часто предоставленные симптомы возникают при начале лечения этим средством. Чаще всего, эти реакции не несут серьезного ущерба, не доставляют особых неудобств и проходят сами собой после 1-2 недель лечения препаратом.
Особые указания, связанные с применением лекарственного средства
Настоятельно не рекомендуется резкое обрывание лечения лекарством Нипертен, а также изменять по своему усмотрению дозировку препарата. Самодеятельность может резко ухудшить сердечную работу, особенно это указание касается лечащихся с ИБС. При острой необходимости лечения, доктор составит схему для постепенного прекращения принятия Нипертена.
На этапах начала приема и его окончания пациенты должны регулярно проверяться.
Препарат Нипертен Комби, отличия
Комбинация двух воздействующих элементов: амлодипина и, уже известного, бисопролола. Нипертен Комби, согласно инструкциям по применению, относится к лекарственным веществам типа бета1-адреноблокатора и БМКК — амлодипина. Амлодипин перекрывает медлительные кальциевые канальцы и создает понижающее воздействие на трансмембранный ток ионов кальция в клеточную основу.
Эффективность препарата достигается, в основном из-за антиангинального действия, а также благодаря гипотензивному и антиаритмическому проявлению. Назначается препарат также для лечения гипертензии, а также для лечения и профилактического воздействия на приступы стенокардии.
Лекарственный препарат Нипертен Комби применяется для замещения приема амлодипина и бисопролола в тех же дозировках при длительном, поддерживающем эффекте после лечения артериальной гипертензии.
Цены в среднем по стране
Средние цены на препарат Нипертен
- Дозировка 10мг, 30 шт. – от 170 до 210 рублей;
- 100 шт. – от 410 до 490 рублей;
- Дозировка 5мг, 30 шт. – от 120 до 160 рублей;
- 100 шт. – от 260 до 350 рублей;
- Дозировка 2,5мг, 30 шт. – от 95 до 135 рублей;
- 100 шт. – от 200 до 270 рублей.
Средние цены на препарат Нипертен Комби
- Дозировка 10мг+10мг, 30 шт. – от 300 до 350 рублей;
- Дозировка 5мг+10мг, 30 шт. – от 135 до 170 рублей;
- Дозировка 10мг+5мг, 30 шт. – от 200 до 250 рублей;
- озировка 5мг+5мг, 30 шт. – от 150 до 180 рублей.
Современные дешевые аналоги препарата
Мало чем отличается от Нипертена, действующее вещество то же, что и в названии. Производится в нашей стране, а цена примерно от 50 рублей за 30 таблеток.
Еще один аналог нашего производства. Действующее вещество аналогичное. Применение и противопоказания сходны с Нипертеном.
Стоимость от 100 рублей за 30 таблеток.
Обойдется дороже, чем Нипертен. Стоимость от 130 рублей за 14 штук. В составе незначительные различия, прием и противопоказания идентичны.
Очередной аналог. По стоимости и составу примерно одинаковы. Стоимость от 120 рублей за 30 штук.
Стоимость от 60 рублей за 30 таблеток. Не дорогой аналог.
Не слишком дорогой аналог. Стоимость от 120 рублей за 30 таблеток.
Отзывы о препарате Нипертен
Сколько действительна экг перед операцией. Предоперационное обследование пациента. ЭКГ перед операциями
Главная » Анализы » Сколько действительна экг перед операцией. Предоперационное обследование пациента. ЭКГ перед операциями
В наше время невозможно представить себе любое хирургическое вмешательство, если не сделаны необходимые анализы перед операцией.
Сдать их можно за определенную сумму денег, обратившись в любой центр лабораторной диагностики, а в государственной поликлинике в городе проживания пациента - совершенно бесплатно. Своевременность и верность результатов дооперационных исследований определяют успешность предстоящей операции.
Стандартные анализы перед операцией включают:
Разные анализы, перед предстоящей операцией имеют разный срок действия.
Большинство из них следует сдавать не позже чем за месяц до установленного дня операции. Но иногда, когда требуется проводить предоперационные исследования несколько раз, необходимы наиболее свежие их результаты.
Поэтому по поводу перечня и сроков давности необходимых анализов следует дополнительно проконсультироваться с лечащим врачом.
Другие исследования перед хирургическим вмешательством
В определенных случаях дооперационных исследований, приведенных выше, недостаточно. Кроме них, оперируемый должен провериться на наличие или отсутствие противопоказаний к проведению той или иной хирургической манипуляции и получить необходимое заключение терапевта. В большинстве клиник данное правило обязательно для всех пациентов зрелого возраста (старше 40 лет).
В отдельных ситуациях требуются дополнительные исследования перед операцией. Хирургические манипуляции на венах не обходятся без предварительного дуплексного сканирования (сочетание традиционного УЗИ с ультразвуковой допплерографией). А перед оперированием щитовидной железы в обязательном порядке следует сдать анализы на гормоны.
Лапароскопическое вмешательство, кроме обязательных лабораторных исследований, требует дополнительной диагностики противопоказаний к его проведению. В частности, это необходимо для пациентов, у которых нарушена работа ЖКТ, функционирование эндокринной, сердечно-сосудистой системы или органов дыхания. Прочие показания или противопоказания определяются результатами основных анализов перед операцией, ведь лапароскопия – это тоже хирургическое вмешательство.
Стоматологическое обследование также играет важную роль. Ведь здоровое состояние ротовой полости заметно снижает риск возникновения инфекций и развития связанных с ними осложнений после проведения операции. При обнаружении кариеса и других заболеваний пациенту обязательно санируют полость рта. Мероприятия по оздоровлению ротовой полости крайне необходимы перед стоматологическим протезированием, вживлением металлических зубных имплантатов.
Одно из важнейших дооперационных обследований - эндоскопия желудка (фиброгастродуоденоскопия). Проводится она не позднее трех недель перед самой операцией.
Для мужчин старше 50 лет обязательным предоперационным исследованием является анализ на ПСА (простатоспецифический антиген). По его результатам делаются выводы о наличии каких-либо воспалений и возможных послеоперационных осложнений, связанных с ними.
 Эхокардиография (УЗИ сердца) и суточное (холтеровское) мониторирование ЭКГ необходимы для пациентов с различными сердечными заболеваниями и нарушениями, а также для тех, кто по тем или иным причинам наблюдается у кардиолога. В ходе этих исследований выявляются симптомы, при наличии которых анестезиолог подбирает правильную анестезию, а также делается заключение о показаниях, противопоказаниях и ограничениях к проведению операции.
Эхокардиография (УЗИ сердца) и суточное (холтеровское) мониторирование ЭКГ необходимы для пациентов с различными сердечными заболеваниями и нарушениями, а также для тех, кто по тем или иным причинам наблюдается у кардиолога. В ходе этих исследований выявляются симптомы, при наличии которых анестезиолог подбирает правильную анестезию, а также делается заключение о показаниях, противопоказаниях и ограничениях к проведению операции.
Если по всем результатам были обнаружены какие-нибудь патологии, то не обойтись без консультации специалиста узкого профиля. К примеру, при нарушениях функционирования нервной системы пациент должен обязательно проконсультироваться с врачом-эндокринологом, а при обнаружении сбоев в работе - с невропатологом.
Еще одна обязательная предоперационная процедура - выявление и устранение проявлений инфекционных процессов. Это помогает предотвратить возможные постоперационные осложнения.
Поэтому кроме сдачи анализов, пациенту желательно обследоваться у стоматолога, отоларинголога, гинеколога, получив направление у терапевта.
По результатам всех этих обследований и делаются выводы о показаниях и противопоказаниях к проведению операции.
Популярные статьи
12311 ПросмотровПредоперационная подготовка
Подготовка к операции включает: предоперационное обследование, вопросы ношения компрессионного трикотажа и послеоперационного бандажа, подготовку кишечника к операции, нюансы питания и поведения, ограничения физических нагрузок в послеоперационном периоде, обработку послеоперационных швов, оформление юридических документов.
Оптимальным интервалом выполнения операции является 7-20-ый день менструального цикла. Пациентки поступают в клинику за день до операции, проводят в отделении от 2 до 10-12 суток.
На момент проведения операции пациент должен быть здоров (без кашля, насморка, повышения температуры тела, жидкого стула и т. д.). Причем, с момента выздоровления должно пройти не менее 2-х недель для полного восстановления иммунитета. Следует воздержаться от операции до полного выздоровления при обострении герпетической инфекции с наличием высыпаний на губах или половых органах. На коже не должно быть высыпаний гнойничкового и воспалительного характера.
В случае наличия хронических заболеваний (сердечно-сосудистых, желудочно-кишечного тракта и др.) желательно заблаговременно проконсультироваться у специалиста по данной проблеме, получив разрешение на операцию. При наличии варикозной болезни вен нижних конечностей, избыточном весе в предоперационном периоде необходимо пройти консультацию сосудистого хирурга и дуплексное сканирование сосудов нижних конечностей для исключения наличия тромбов в сосудах и предотвращения тромбоэмболических осложнений. Если пациентка принимает какие-нибудь препараты (например, тромбо АСС или сахаропонижающие лекарства) — необходимо сообщить об этом анестезиологу, который отменит или скорректирует терапию.
Обследование перед операцией
В этом разделе представлен список обследований, которые необходимо пройти перед операцией, где даны пояснения каждого анализа. Чрезмерный «минимализм» обследования, кажущийся удобным в условиях современного ритма жизни, неприемлем, когда речь идет о хирургическом лечении. В нашей клинике можно полностью пройти обследование за 1 день, включая рентген легких, ЭКГ, гастроскопию и колоноскопию. Вы можете пройти обследование по месту жительства, то в этом случае, бланки анализов должны быть оригинальными, с трехугольными или круглыми печатями. Даже при наличии группы крови в паспорте необходимо иметь бланк, так как он нужен в историю болезни. Обязательны результаты предыдущих обследований: УЗИ, МРТ, КТ, гистероскопии и РДВ и др.
Стандартное обследование для все операций и срок годности документов
Группа крови, резус-фактор - анализ крови на групповую принадлежность позволяет быть готовым к переливанию компонентов крови в экстренной или плановой ситуации.
ВИЧ (вирус иммунодефицита человека), RW (сифилис), HВs (гепатит В), HCV (гепатит С) - анализы на инфекции, передающиеся через кровь (3 месяца).
Клинический анализ крови позволяет выявить наличие скрытых воспалительных процессов в организме, выраженность анемии, нарушение свертываемости (по количеству тромбоцитов) (1 месяц).
Общий анализ мочи характеризует состояние почек и мочевыводящих путей, обменные нарушения. Близость взаиморасположения половой и мочевой системы заставляет внимательно относиться к состоянию последней при проведении гинекологических операций (1 месяц).
Биохимический анализ крови оценивает показатели, характеризующие функцию почек, печени, поджелудочной железы, концентрацию белков в крови. Особенности функционирования этих органов учитываются в дальнейшем на всех этапах лечения. Выявление изменений даст возможность полноценного обследования перед операцией, коррекции возможных интраоперационных проблем и грамотного ведения послеоперационного периода (1 месяц).
Коагулограмма или гемостазиограмма определяет показатели свертывающей системы крови. Как повышенная, так и сниженная свертываемость требует особого подхода при проведении хирургических вмешательств (1 месяц).
ЭКГ - электрокардиограмма характеризует работу сердца (1 месяц).
Флюорография или рентгенография грудной клетки оценивает состояние легких, исключает туберкулёз и другие заболевания (6 месяцев).
Терапевт делает заключение о возможности проведения операции, основываясь на оценке общего состояния здоровья и клинико-лабораторных методов исследования (1 месяц).
Специлизированные анализы для гинекологических операций
Мазки на флору из влагалища помогают выявить ряд инфекций и воспаление, на фоне которых проведение гинекологических операций невозможно (14 дней).
Цитологическое исследование мазков с влагалищной части шейки матки и цервикального канала (мазок на атипические клетки) - это исследование клеток на предмет наличия в них злокачественных изменений и проводится перед любой операцией (6 месяцев).
Аспират из полости матки позволяет исключить наличие онкологического процесса в слизистой матки (6 месяцев).
Ядерно-магнитно-резонансная томография с контрастом используется для диагностики ретроцервикальнго эндометриоза, опухолей матки и придатков с целью уточнения степени поражения органа и вовлечения в патологический процесс соседних структур (3 месяца).
Подготовка кишечника
За 3 дня до операции рекомендуется бесшлаковая диета (исключить овощи, фрукты, хлеб). Накануне операции позволяется легкий ужин (йогурт, каша, кефир, творог), питье без ограничений. Вечером и утром накануне операции в клинике делают очистительную клизму (до 1,5 литра жидкости).
При поступлении на малые операции (гистероскопию, выскабливание, инструментальное удаление плодного яйца, биопсию шейки матки) пациентке следует явиться натощак и не принимать жидкость за 8 часов до операции.
Подготовка зоны операции
Для минимизации риска развития воспаления волосяных фолликулов бритье производится за неделю до операции. Также можно сделать стрижку этой области с длиной волос до 0,4-0,5 см на момент операции. Необходимо тщательно вымыть область пупка и снять серьгу пирсинга (если она имеется).
Компрессионный трикотаж
Лежачее положение пациентки при любой операции оказывает влияние на свертывающуюся систему крови и замедляет движение крови в венах, что увеличивает вероятность тромбозов. Использование чулок снижает вероятность тромбоза и является обязательным при проведении большинства гинекологических операций.
После операции необходима ранняя активизация больной: шевеление ногами, поворачивание в кровати, подъем с кровати с помощью медсестры в первые сутки после операции.
Госпитальный компрессионный противоэмболический трикотаж применяют для профилактики образования тромбов и закупорки глубоких вен нижних конечностей и тромбоэмболии легочной артерии в послеоперационном периоде. Создавая компрессию, он поддерживает нормальную циркуляцию крови в сосудах, препятствует венозному застою и формированию тромбов.
У каждого производителя есть своя таблица для подбора. Кто-то использует соотношение роста и веса, кто-то окружность голени и бедра. Необходимо сделать следующие замеры утром: а.) окружность щиколотки; б.) окружность голени; в.) окружность середины бедра; г.) окружность бедра на 5 см ниже промежности; д.) рост; ж.) вес; з.) длина ноги от пола до колена/ до середины бедра. Точность подбора очень важна, т. к. компрессия госпитальных чулок или гольф распределяется не равномерно, а градуировано — 100% приходится на область над лодыжками, 70% на область голени и 40% на область бедра.
Для операции необходимы чулки, так как они обладают антимикробными и антиаллергенными свойствами, имеют пористую структуру вязки. Поддержка чулка происходит за счет силиконовой ленты в верхней ее части, а создаваемая компрессия составляет 15-23 мм. рт. ст. (профилактическая компрессия или компрессия 1 класса).
Можно использовать бинты, но они менее гигроскопичны, не удобны в ношении, т. к. постоянно «сползают», могут вызвать аллергию, плохо фиксируются, быстро теряют свои свойства.
При наличии варикозной болезни, необходимо проконсультироваться с сосудистым хирургом и подобрать необходимую степень компрессии.
Профилактические компрессионные чулки можно использовать во время длительной работы в вертикальном положении, при путешествии в самолетах, во время беременности и родов и т.д.
Послеоперационный бандаж
Пациенткам с избыточной жировой клетчаткой, которым планируется полостная операция (чревосечение) рекомендуеся послеоперационный бандаж. После лапароскопических операций бандаж не требуется.
Бандаж представляет собой широкую полоску эластичного материала, которая застегивается на липучку (другие варианты застегивания менее удобны). Основная задача послеоперационного бандажа — поддержание передней брюшной стенки, уменьшение нагрузки на мышцы живота. При этом улучшается процесс заживления послеоперационного шва, сводится к минимуму вероятность формирования грыж, нормализуется внутрибрюшное давление, облегчаются болевые ощущения.
Бандаж подбирается индивидуально в зависимости от окружности живота и бедер. Большинству женщин подходит бандаж шириной 23-25 см, в нем должно быть комфортно. Бандаж надевается в положении лёжа, после застегивания он должен плотно прилегать к телу, но не очень сильно сдавливать живот.
Послеоперационное лечение
После операции проводится инфузия различных растворов, терапия антибактериальными, десенсибилизирующими, обезболивающими, противовоспалительные препаратами, а при необходимости терапия, направленная на восполнение железа. В послеоперационном периоде необходимо следить за стулом: на вторые сутки после операции назначается подкожно прозерин и очистительная клизма для стимуляции кишечника. Послеоперационные швы обрабатываются 1 раз в 2-3 сутки (антисептик, смена наклейки), при необходимости 1 раз в сутки. На 5 сутки после лапароскопии и на 7 сутки после чревосечения швы удаляются, проводится УЗИ и осмотр пациентки на гинекологическом кресле.
Гистологическое исследование удаленных препаратов
Любая удаленная патологическая ткань или орган во время операции заливается формалином и отправляется в паталогоанатомическую лабораторию для гистологического исследования. После получения гистологического заключения через 10-12 дней, пациентка приглашается для решения вопроса о дальнейшей тактике лечения и получает необходимые рекомендации.
Оформления документации
В клинике выдаётся закрытый и ли при необходимости открытый лист нетрудоспособности, со дня госпитализации по день выписки (в данном случае продлевается врачом женской консультации по месту жительства). Для правильного оформления больничного листа необходимо указать точное название места работы. При оказании медицинской помощи иностранным гражданам с клиникой заключается официальный договор об операции. В последний день госпитализации выдаётся Выписной эпикриз (документ), в который вносится протокол операции и подробные рекомендации по ведению послеоперационного периода
Я всегда на связи с Вами, всегда рад ответить Вам по телефону (8-925 -506-77-84), или по электронной почте ([email protected]), если возникли какие-то вопросы. Можно выслать результаты анализов, УЗИ, по которым можно скорректировать лечение или поставить предварительный диагноз.
Основная цель предоперационного обследования - выявить факторы, повышающие периоперационный риск, с тем чтобы, назначив соответствующее лечение, свести этот риск к минимуму. По последним данным, значение стандартных предоперационных исследований, проводимых независимо от возраста больного для выявления у него еще не диагностированных болезней, минимальное. Поэтому объем предоперационного обследования определяют исходя из клинико-анамнестических данных, возраста больного, а также характера, объема, длительности и срочности хирургического вмешательства.
В большинстве случаев проведения обезболивания при плановых операциях придерживаются следующих принципов: 1. При выполнении небольших операций у практически здоровых детей достаточно собрать анамнез и выполнить физикальное исследование (за исключением грудных детей первых месяцев жизни, у которых в связи с возможностью физиологической анемии следует определить также уровень гемоглобина и гематокрит).
2. У взрослых, у которых анамнез без особенностей, а при физикальном исследовании отклонения отсутствуют, достаточно определить уровень гемоглобина или гематокрит и уровень глюкозы в крови; у больных старше 40 лет следует дополнительно снять ЭКГ, а после 60 лет - выполнить также рентгенографию грудной клетки.
3. При перидуральной регионарной анестезии, а также подключичной и межлестничной блокаде плечевого сплетения, когда анамнез без особенностей, а при физикальном исследовании отклонения отсутствуют, необходим контроль за свертыванием крови, включая определение количества тромбоцитов в ней. 4. Если по данным анамнеза или физикального исследования у больного имеются сопутствующие заболевания, а также перед большой операцией следует выполнить расширенное лабораторное, а также специальные исследования, чтобы уточнить диагноз и лучше подготовить больного.
5. Предоперационные исследования должны быть выполнены по возможности незадолго до операции: лабораторные анализы - в течение 14 дней до операции, ЭКГ - в течение 1 мес, а рентгенография грудной клетки - в течение 3 мес.
Клиническое обследование включает в себя осмотр, пальпацию, перкуссию и аускультацию. Клиническое обследование наиболее эффективно, если проводится методично по органам и системам.
ЭКГ перед операциями
Единого мнения о том, с какого возраста следует выполнять ЭКГ для исключением заболеваний сердца, нет. Ретроспективный анализ показал, что частота выявления патологических изменений на ЭКГ, которые могут повлиять на стратегию проведения обезболивания и операции, практически здоровых пациентов в возрасте моложе 40 лет настолько мала, выполнять это исследование всем нецелесообразно. Однако, если имеются признаки сердечно-сосудистого заболевания, выполнение ЭКГ является обязательным.
Она позволяет выявить изменения , требующие коррекции, и определить дальнейшую тактику обследования, например, проведения эхокардиографии (ЭхоКГ), коронаровентрикулографии (КВГ). анестезиолога представляют интерес следующие ЭКГ-признаки: - изменения сегмента ST; - признаки перенесенного инфаркта миокарда; - мерцательная аритмия; - трепетание предсердий;
- АВ-блокада;
Блокада ножек пучка Гиса; - экстрасистолия (наджелудочковая и желудочковая); - синдром преждевременного возбуждения желудочков; - гипертрофия правых или левых отдела сердца;
- искусственный ритм, навязываемых электрокардиостимулятором (ЭКС). Специфичность ЭКГ в покое невелика, т.е. даже при незначительных изменения на ЭКГ нельзя исключить тяжелое поражение миокарда или коронарных артерий. На примере одной ЭКГ мы не можем подробнее остановиться на этом вопросе и поэтому отсылаем читателя к соответствующим руководствам.
При стандартной методике ЭКГ регистрируют с поверхности тела е покое по 12 каналам с помощью би- и униполярных отведений с конечностей (I, II, III, aVR, aVL, aVF), а также униполярных грудных отведений V1-V6.
На протяжении всей жизни, человек сдает много анализов. Некоторые необходимы для диагностики болезней, некоторые для медицинских заключений, а некоторые для госпитализации и проведения оперативных вмешательств. Сколько действительны анализы мочи и крови и как правильно подготовиться к их сдаче?
- уровень гемоглобина;
- лейкоциты (общее количество и разновидности);
- эритроциты;
- тромбоциты;
- гематокрит;
- цветовой показатель.
В развернутых исследованиях содержится более 10 показателей, по которым опытный врач сможет определить состояние здоровья пациента и выявить скрытую патологию. Но не следует опираться исключительно на результаты анализа крови для постановки верного диагноза. Он лишь подсказывает врачу, в каком направлении двигаться и какие дополнительные обследования назначать тому или иному пациенту. Норма показателей указана в бланке лаборатории и может отличаться у пациентов различных возрастов.
Производится исследование натощак, допускается лишь прием небольшого количества чистой кипяченой воды . В том случае, если цель анализа не состоит в определении точных и детальных показателей, допускается легкий завтрак. Сдается кровь из пальца или из вены. Последнее более предпочтительно.
Обычно результаты общего анализа крови считаются действительными от 10 до 14 дней. Однако, не следует забывать, что при попадании в организм чужеродных бактерий и вирусов или при появлении острого воспалительного процесса, изменения в крови могут произойти внезапно. Если у ребенка осуществляется забор для прививки, материал сдавайте в тот же день или накануне. А вот при прохождении мед. комиссии, срок действия исследований может увеличиваться до 1 месяца.
Биохимическое исследование и кровь на сахар
Биохимическое исследование крови позволяет получить более широкий перечень параметров, нежели клинический анализ. Оно дает возможность оценить способность организма вырабатывать те или иные ферменты, определяет работу печени и почек, позволяет предположить развитие опасных заболеваний на ранних стадиях.
К показателям, определяемым анализом, относятся:
- Общий и сывороточный белок – характеризует работу печени. При повышении значений, сигнализирует о наличии патологий.
- Ферменты (АЛТ, АСТ, амилаза, липаза) – отображают работу печени и поджелудочной железы.
- Холестерин – важный показатель, повышенное значение которого указывает на возможные сбои в работе сердечно-сосудистой системы.
- Билирубин – образуется при распаде гемоглобина, при высоких показателях свидетельствует о развитии серьезных патологий печени.
- Глюкоза – отклонение от нормы может говорить о возникновении сахарного диабета.
- Мочевая кислота.
Ни в коем случае, не следует трактовать результаты исследования, основываясь лишь на одном показателе. Расшифровка анализов производится исключительно врачом, назначавшим его, на основе жалоб пациента и клинической картины заболевания.
Чаще всего диагностика проводится:
- беременным женщинам, с целью выявления патологий плода;
- пациентам, проходящим амбулаторное или стационарное лечение, для подтверждения эффективности терапевтических мероприятий;
- перед операционным вмешательством;
- в профилактических целях, всем желающим или в соответствии с показаниями.
Биохимический анализ крови сдается строго натощак. Специальная подготовка не проводится, но желательно потребление легкой пищи за сутки до исследования и ограничение физических нагрузок. Желательно не нервничать, так как малейший стресс может исказить важные показатели, норма которых фиксируется в бланках в зависимости от пола и возраста пациента. Срок действия анализа – 2 недели.
Анализ на ВИЧ и сифилис
Все желающие, в любой момент времени могут пройти обследование на инфекции, входящие в состав торч-панели, вирус иммунодефицита человека и сифилис. Последние два пункта обязательно сдать во время беременности, а также в том случае, если произошел прецедент, при котором оказалось возможным заражение бытовым или половым путем.
Анализ на ВИЧ действует полгода, на сифилис - 3 месяца. Именно такой максимальный срок инкубационного периода этих заболеваний. Однако, при внезапном ухудшении самочувствия, резком беспричинном похудании, сбоях в нервной системе, внезапном падении иммунных сил, необходимо пройти экстренное обследование.

Исследование Торч чаще всего назначают для выявления течения скрытых патологий. Обязательным для сдачи анализ является у беременных, а также маленьких детей, находящихся в группе риска. Исследование определяет острое течение болезни и наличие антител, в случае некогда перенесенной инфекции. Определяет следующие заболевания:
- токсоплазмоз;
- краснуха;
- герпес;
- цитомегаловирус и другие.
Для каждой возможной инфекции исследование содержит два показателя титров: lgG и lgM. По их соотношению специалист может расшифровывать анализ и определять степень риска и время заражения:
- lgG — и lgM — - отсутствие болезни в настоящее время и в анамнезе.
- lgG + и lgM + — первичное заражение, острая форма болезни (особенно опасно для женщин в период беременности).
- lgG — и lgM + — первичное инфицирование.
- lgG + и lgM — — болезнь протекала давно, имеется выработанный иммунитет для борьбы с недугом.
Срок действия анализа – 1 месяц.
Специфические исследования крови
Данные исследования не имеют срока действия. Минимальное время, которое анализы остаются действительными – 1 неделя. Максимум – зависит от цели назначений, изменения клинической картины, требований узкого специалиста.
Помимо этого, исследуются значения T и B лимфоцитов, характеризующих скорость иммунных реакций; показатели C-реактивного белка, как основного элемента в диагностике ревматических заболеваний и проводят серологические анализы. Нормальное состояние иммунной системы не дает сдвигов в результатах, в противном случае требуется расшифровка узким специалистом.
При подозрении на респираторную или пищевую аллергию, врач назначает развернутые аллергопробы, позволяющие определить повышенную сенсибилизацию к различным микроэлементам. Считается, что данное исследование сохраняет свою информативность в течение полугода. Именно такой промежуток требуется для изменения реакции на специфические аллергены. Норма показателей варьируется в зависимости от лаборатории и типа исследования.
К наиболее популярным специфическим анализам крови относят гормональные исследования. Проверка определенных гормонов требуется при различных эндокринных расстройствах, а также проблемах с гинекологией у женщин. Действительность таких исследований - 1 месяц. Особых правил сдачи у мужчин нет, а женщинам следует придерживаться определенных дней менструального цикла. Когда именно сдавать материал, подскажет профильный врач или работник лаборатории. Специфическая подготовка к анализам не требуется.
Общий анализ мочи
Клинический анализ мочи – популярное исследование, позволяющее оценить грубые нарушения в работе мочевыводящей системы. У мочи в норме нет белков, солей, большого числа лейкоцитов и эритроцитов, она не содержит осадка и имеет прозрачный цвет. Нарушение любых показателей требует дополнительных обследований и инструментальной диагностики.
Причинами плохого анализа мочи могут быть такие заболевания, как:
- пиелонефрит;
- мочекаменная болезнь;
- гломерулонефрит;
- цистит;
- простатит;
- почечная недостаточность.
Однако, далеко не всегда нарушения говорят о серьезной патологии. Норма – понятие относительное и незначительное повышение некоторых значений может носить эпизодический характер, возникать вследствие неправильного питания, обезвоживания организма, недавно перенесенных инфекционных заболеваний, чрезмерной физической нагрузке. Кроме того, на результаты может влиять неправильный забор анализа.

Чтобы ОАМ был достоверным, следует:
- собрать утреннюю порцию мочи (при заборе мочи у детей можно не учитывать это требование);
- предварительно провести туалет наружных половых органов;
- в стерильную емкость собрать только среднюю порцию урины (первую и последнюю струю спустить в унитаз);
- доставить анализ в лабораторию в кратчайшие сроки.
Специальная подготовка не требуется. Анализ мочи считается действительным в течение 10 дней. Исключение составляет – наблюдение показателей в динамике. Тогда профильный специалист определяет, как часто следует сдавать материал. Возможно, потребуется ежедневная или еженедельная диагностика в течение контрольного промежутка времени.
Анализ мочи по Нечипоренко
Более детальным анализом, отображающий проблемы работы почек и всей мочевыводящей системы является анализ мочи по Нечипоренко. Он показывает, какое количество лейкоцитов, эритроцитов и цилиндров содержит урина. Сдвиги анализов должны насторожить пациента:
- Повышение уровня лейкоцитов до уровня выше 2000 ед. свидетельствует об остром воспалительном процессе, возникшем в ходе распространения инфекции в почечных лоханках, мочеточнике или мочевом пузыре.
- Наличие более 1000 ед. эритроцитов указывает на серьезную патологию в мочевыводящей системе.
- Повышение числа цилиндров до 20 и выше говорит о заболевании почек и развитии почечной недостаточности.
Норма показателей не отличается у детей и беременных женщин. Во избежание ошибочных результатов исследования, перед сдачей материала следует пройти специальную подготовку. За 48 часов исключить серьезные физические нагрузки. Из рациона следует убрать тяжелую белковую пищу, жаренные и копченые блюда, а также алкоголь. Желательно не употреблять красящих продуктов, а также отменить принимаемые медикаменты. При невозможности последнего, необходимо подать соответствующие сведения в лабораторию, где будет проводиться анализ.
Правила сбора материала не отличаются от общего анализа мочи. Срок годности исследования варьируется в зависимости от ситуации, но в среднем составляет 10-14 дней. При наличии патологий и для контроля лечения, актуальность определяется врачом.
Общий анализ крови и мочи в среднем действителен 1 – 2 недели. Анализы на сифилис и ВИЧ-инфекцию имеют годность до 6 месяцев. Однако, существуют и срочные исследования, показатели которых актуальны только в данный момент времени. Именно поэтому, во избежание недоразумений, вопрос: сколько действительны анализы крови и мочи, лучше задавать врачу, направившему на исследования.
Обращаем Ваше внимание, что срок действия анализов составляет 14 дней. Результаты должны быть предоставлены в клинику не позднее, чем за 3 дня до запланированной даты операции. Результаты необходимо направить на адрес электронной почты: либо привезти непосредственно в клинику.
Список анализов для подготовки к операции под общей анестезией:
3. Определение группы крови и резус фактора
4. Клинический анализ мочи5. Биохимический анализ крови: - общий белок - креатинин - мочевина - билирубин - АЛТ - АСТ
- Глюкоза
6. Коагулограмма: - протромбиновое время- фибриноген- АЧТВ (АПТВ)- тромбиновое время- МНО
- D-димер
7. Обследование на инфекции: - гепатит В- гепатит С- ВИЧ
- сифилис
8. Кальций, натрий, магний, хлориды 9. ЭКГ с расшифровкой 10. Флюорография за последние 12 месяцев 11. Консультация терапевта
Список анализов для подготовки к операции под местной анестезией:
1. Общий анализ крови с лейкоцитарной формулой 2. Время свертываемости крови и длительность кровотечения 3. Клинический анализ мочи
4. Биохимический анализ крови: - Глюкоза
5. Коагулограмма: -тромбиновое время- фибриноген
- АЧТВ (АПТВ)
6. Обследование на инфекции: - гепатит В- гепатит С- ВИЧ
- сифилис
7. Флюорография за последние 12 месяцев
Результат экг сколько действителен - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
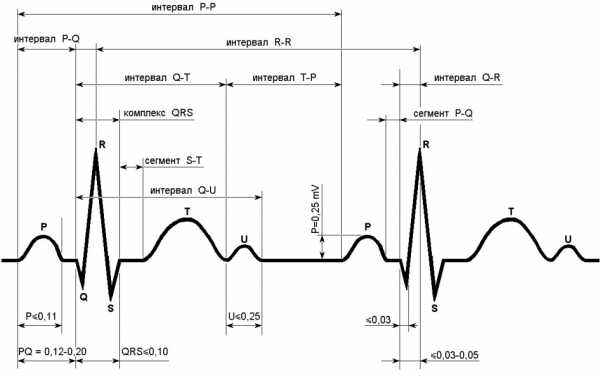
При изучении результатов обследования пациента, врачи обращают внимание на такие составляющие ЭКГ, как:
- Зубцы;
- Интервалы;
- Сегменты.
Существуют строгие параметры нормы для каждой линии на ленте ЭКГ, малейшее отклонение от которых может свидетельствовать о нарушениях в работе сердца.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Анализ кардиограммы
Вся совокупность линий ЭКГ исследуется и измеряется математически, после чего врач может определить некоторые параметры работы сердечной мышцы и её проводящей системы: ритм сердца, частоту сердечных сокращений, водитель ритма, проводимость, электрическую ось сердца.
На сегодняшний день все эти показатели исследуют высокоточные электрокардиографы.
Синусовый ритм сердца
 Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Ритм очень легко определить по самым высоким зубцам R: если расстояние между ними одинаковое на протяжении всей записи или отклоняется не более чем на 10%, значит пациент не страдает аритмией.
ЧСС
Количество ударов в минуту можно определить не только считая пульс, но и по ЭКГ. Для этого необходимо знать скорость, с которой проводилась запись ЭКГ (обычно это 25, 50 или 100мм/с), а также расстояние между самыми высокими зубцами (от одной вершины к другой).
Умножая продолжительность записи одного мм на длину отрезка R-R, можно получить ЧСС. В норме его показатели колеблются от 60 до 80 ударов в минуту.
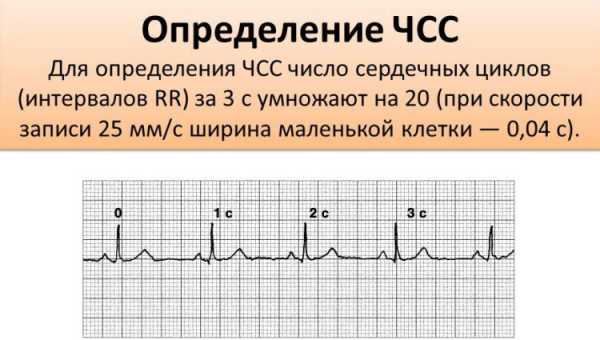
Источник возбуждения
Автономная нервная система сердца устроена таким образом, что процесс сокращения зависит от скопления нервных клеток в одной из зон сердца. В норме это синусовый узел, импульсы от которого расходятся по всей нервной системе сердца.
В некоторых случаях роль водителя ритма могут брать на себя другие узлы (предсердный, желудочковый, атриовентрикулярный). Определить это можно, исследуя зубец P — малозаметный, находящийся чуть выше изолинии.
Проводимость
Это критерий, показывающий процесс передачи импульса. В норме импульсы передаются последовательно от одного водителя ритма к другому, не меняя порядок.
Электрическая ось
Показатель, основанный на процессе возбуждения желудочков. Математический анализ зубцов Q, R, S в I и III отведениях позволяет рассчитать некий результирующий вектор их возбуждения. Это необходимо для установления функционирования ветвей пучка Гиса.
Полученный угол наклона оси сердца оценивается по величине: 50-70° норма, 70-90° отклонение вправо, 50-0° отклонение влево.
Зубцы, сегменты и интервалы
Зубцы – участки ЭКГ, лежащие выше изолинии, их значение таково:
- P – отражает процессы сокращения и расслабления предсердий.
- Q, S – отражают процессы возбуждения межжелудочковой перегородки.
- R – процесс возбуждения желудочков.
- T – процесс расслабления желудочков.
Интервалы – участки ЭКГ, лежащие на изолинии.
- PQ – отражает время распространения импульса от предсердий до желудочков.
Сегменты – участки ЭКГ, включающие в себя интервал и зубец.
- QRST – длительность сокращения желудочков.
- ST – время полного возбуждения желудочков.
- TP – время электрической диастолы сердца.
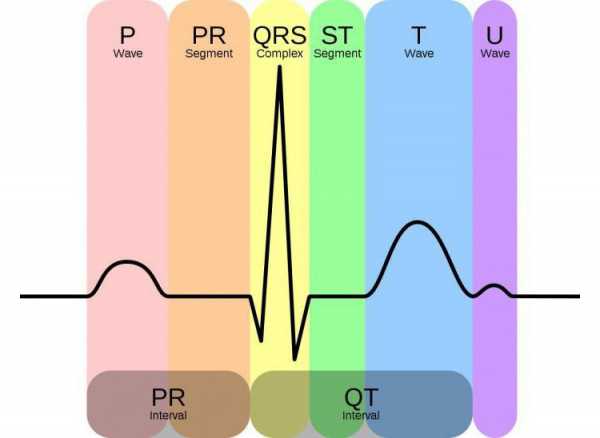
Норма у мужчин и женщин
Расшифровка ЭКГ сердца и нормы показателей у взрослых представлены в этой таблице:
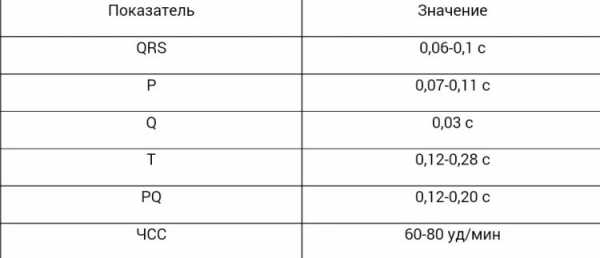
Здоровые детские результаты
Расшифровка результатов измерений ЭКГ у детей и их норма в этой таблице:
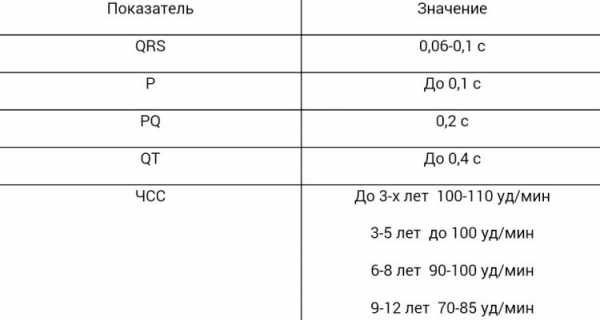
Опасные диагнозы
Какие опасные состояния можно определить по показаниям ЭКГ при расшифровке?
Экстрасистолия
Это явление характеризуется сбоем сердечного ритма. Человек ощущает временное увеличение частоты сокращений с последующей паузой. Связано с активацией других водителей ритма, посылающих наравне с синусовым узлом дополнительный залп импульсов, что и приводит к внеочередному сокращению.
Аритмия
Характеризуется изменением периодичности синусового ритма, когда импульсы поступают с разной частотой. Только 30% подобных аритмий требуют лечения, т.к. способны спровоцировать более серьёзные заболевания.
В остальных случаях это может быть проявлением физической активности, изменением гормонального фона, результатом перенесенной лихорадки и не угрожает здоровью.
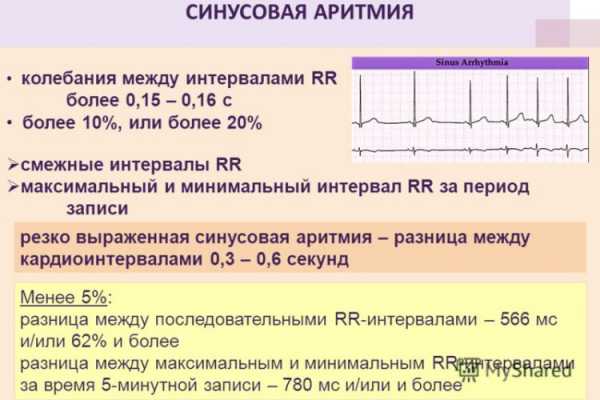
Брадикардия
Возникает при ослаблении синусового узла, неспособного генерировать импульсы с должной частотой, вследствие чего замедляется и ЧСС, вплоть до 30-45 ударов в минуту.
Тахикардия
Противоположное явление, характеризующееся увеличением ЧСС более 90 ударов в минуту. В некоторых случаях временная тахикардия возникает под действием сильных физических нагрузках и эмоциональных стрессах, а также в период болезней связанных с повышением температуры.
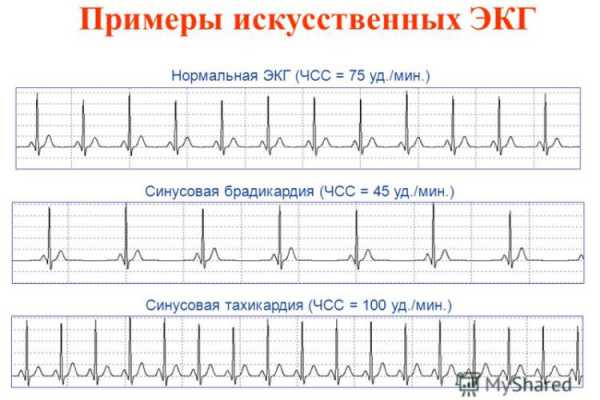
Нарушение проводимости
Помимо синусового узла, существуют и другие нижележащие водители ритма второго и третьего порядков. В норме они проводят импульсы от водителя ритма первого порядка. Но если их функции ослабевают, человек может ощущать слабость, головокружение, вызванные угнетением работы сердца.
Также возможно понижение артериального давления, т.к. желудочки будут сокращаться реже или аритмично.
Почему могут быть различия в показателях
В некоторых случаях, при проведении повторного анализа ЭКГ, выявляются отклонения от ранее полученных результатов. С чем это может быть связано?
- Разное время суток. Обычно ЭКГ рекомендуется делать утром или днём, когда организм ещё не успел подвергнуться влиянию стрессовых факторов.
- Нагрузки. Очень важно, что бы при записи ЭКГ пациент был спокоен. Выброс гормонов может увеличить ЧСС и исказить показатели. Кроме того, перед обследованием также не рекомендуется заниматься тяжёлым физическим трудом.
- Прием пищи. Процессы пищеварения влияют на кровообращение, а спиртные напитки, табак и кофеин могут отразиться на ЧСС и давлении.
- Электроды. Неправильное их наложение или случайное смещение могут серьёзно изменить показатели. Поэтому важно не двигаться во время записи и обезжиривать кожу в области наложения электродов (использование кремов и других средств для кожи перед обследованием крайне нежелательно).
- Фон. Иногда повлиять на работу электрокардиографа могут посторонние приборы.
Дополнительные методики обследования
Холтер
Метод долговременного изучения работы сердца, возможный благодаря переносному компактному магнитофону, который способен фиксировать результаты на магнитную пленку. Метод особенно хорош, когда необходимо исследовать периодически возникающие патологии, их частоту и время появления.
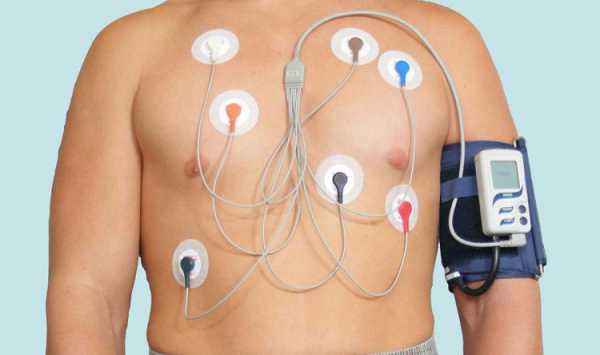
Беговая дорожка
В отличие от обычной ЭКГ, записывающейся в состоянии покоя, данный метод основывается на анализе результатов после физической нагрузки. Чаще всего это используется для оценки риска возможных патологий, не выявленных на стандартной ЭКГ, а также при назначении курса реабилитации пациентам, перенесшим инфаркт.
Фонокардиография
 Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Стандартная ЭКГ представляет собой графическое изображение работы всех отделов сердца. На ее точность могут повлиять множество факторов, поэтому следует соблюдать рекомендации врача.
Обследование выявляет большую часть патологий сердечно-сосудистой системы, однако для точного диагноза могут потребоваться дополнительные анализы.
Напоследок предлагаем посмотреть видео-курс по расшифровке «ЭКГ под силу каждому»:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе