Протеинурия у детей
Протеинурия у детей
Анализ мочи детям назначается перед прививками, в период прохождения диспансеризации или комиссии в детский сад и в школу, а также при ухудшения самочувствия невыясненного генеза. При оценке результатов анализа педиатр может сказать, что лабораторная диагностика выявила протеинурию, что значит превышение нормы количества белка в моче. Не всегда повышенное количество белка свидетельствует о серьезных патологиях, но недооценивать отклонения от нормальных показателей не стоит.
Если в собранной для исследования моче находится до 0,036 г/л белка - это вариант нормы.
Необходимо учитывать, что протеинурия в незначительной степени может быть у новорожденных детей. При выявлении отклонений от нормы в анализе рекомендуется его пересдать. Если повторное обследование подтвердило изменения, то назначается дополнительное диагностическое обследование.
Выраженная и стойкая протеинурия свидетельствует о том, что в организме у ребенка происходят определенные патологические изменения, и связаны они в большинстве случаев с мочевыделительными органами. Присутствие большого количества белка в исследуемой моче является сигналом нарушений, требующих тщательной диагностики и последующего лечения.
Классификация
 В медицине используется несколько классификаций. В зависимости от концентрации белка выделяют следующие степени патологии:
В медицине используется несколько классификаций. В зависимости от концентрации белка выделяют следующие степени патологии:
- О присутствии следов белка в моче говорят, когда этот показатель составляет от 0,02 и до 0,033 г/л. Эта степень большинством врачей трактуется как норма.
- Микроальбуминурия – за сутки с мочой выделяется от 30 и до 300 мг белка.
- Легкая степень протеинурии – выделяется от 300 и до 1 грамма белка.
- Умеренная степень выставляется, когда за сутки вместе с мочой теряется не более 3 граммов белка.
- Выраженная степень – выделяется более 3 граммов белка.
В зависимости от уровня и механизма повреждения протеинурия подразделяется на следующие виды:
- Гломерулярная протеинурия возникает при изменениях в почечном фильтре. Повышенная проницаемость клубочковых капилляров приводит к тому, что теряются высокомолекулярные альбумины. При данном виде патологии быстро развивается отечность тканей.
- Тубулярная форма возникает при воспалении канальцев, которые перестают улавливать низкомолекулярные протеины. Данный вид патологии возникает при пиелонефритах, некоторых врожденных нарушения, под влиянием токсического действия лекарственных препаратов и солей тяжелых металлов.
- Преренальная форма возникает при выраженном распаде внутренних тканей, что часто бывает при онкологических процессах.
- Постренальный вид патологии выставляется, когда изменения в анализах вызываются воспалением или повреждением мочевыводящих путей. Помимо белка в моче будут находиться в большом количестве лейкоциты и цилиндры.
Белок у моче у грудничков может быть как патологией, так и нормой.
После рождения примерно на протяжении первой недели жизни практически у 90% детей выявляется повышенное содержание белка.
При выявлении белка у детей более старшего возраста необходимо исключить причины, которые могли повлиять на показатели биологических жидкостей. К их группе относят:
- Перекармливание. Если малыш находится на грудном вскармливании, то его легко перекормить, таким образом, нагрузка на почки повышается и происходит выделение белка.
- Лихорадочный синдром, простудные заболевания, грипп.
- Аллергические реакции.
- Стресс, сопровождаемый длительным плачем и испугом.
- Обезвоживание, переохлаждение, ожог.
- Длительный прием некоторых групп медикаментов.
Под влиянием вышеперечисленных факторов наблюдается преимущественно умеренная протеинурия, а после их устранения в течение нескольких дней все анализы становятся нормальными.
При выявлении стойкой протеинурии у детей необходимо исключить и такое состояние, как ортостатическая протеинурия. При данном изменении белок в моче появляется только, если эта жидкость собирается в вертикальном положении. Если мочу собрать лежа, то будут присутствовать только следы белка. Ортостатическая протеинурия часто выявляется и в подростковом периоде. Обследование таких детей обычно не выявляет значительных изменений в их организме, но такие пациенты всегда должны находиться под наблюдением.
Причины
 При выявлении выраженной протеинурии в результате дополнительного обследования чаще всего выявляются следующие причины изменений:
При выявлении выраженной протеинурии в результате дополнительного обследования чаще всего выявляются следующие причины изменений:
- Патологии почек – гломерулонефрит, пиелонефрит, камни, опухоли, туберкулез.
- Травмы почек.
- Сахарный диабет.
- Гипертония.
- Злокачественные новообразования.
- Инфекционные заболевания.
- Болезни крови.
Симптомы
Стойкая протеинурия в моче свидетельствует о том, что в крови наблюдается недостаточное количества белков. Подобное состояние приводит к определенным изменениям в самочувствии, ребенок может жаловаться на:
- Быструю утомляемость, сонливость.
- Головную боль.
- Отсутствие аппетита, тошноту.
Родители могут заметить бледность и одутловатость кожи. Нередко возникают отеки на ногах и под глазами, фиксируются периоды подъема температуры, отмечается уменьшение количества мочи.
Протеинурия может и не сопровождаться и никакими субъективными ощущениями. Но это не значит, что подобное нарушения в анализах должно остаться без внимания.
Диагностика
 Диагностическое обследование проводится в зависимости от предполагаемого диагноза. Помимо суточного и общего анализа мочи часто назначается:
Диагностическое обследование проводится в зависимости от предполагаемого диагноза. Помимо суточного и общего анализа мочи часто назначается:
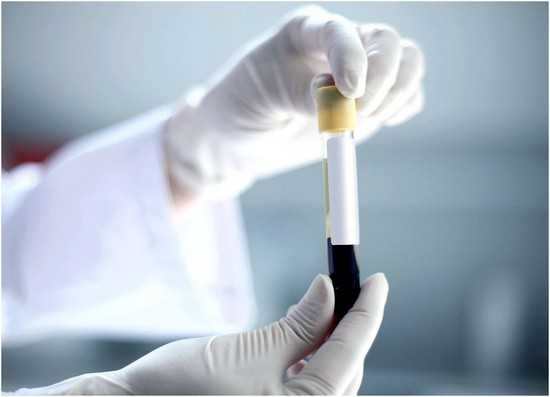
- Биохимический анализ крови. При протеинурии обязательно обращают внимание на содержание белка в крови. Гипопротеинемия указывает на нефротический синдром. При проведении биохимии также определяют концентрацию креатинина и мочевины в сыворотки крови, повышение этих показателей свидетельствует о снижении скорости клубочковой фильтрации.
- Анализ мочи на креатинин проводится при сборе суточной пробы. Креатинин является конечным продуктом распада белков в организме. Снижение этого показателя указывает на тяжелые почечные патологии – гломерулонефрит, нефросклероз, почечную недостаточность.
- При почечных патологиях оценивается такой показатель как СКФ – скорость клубочковой фильтрации. Норма СКФ от 80 и 120 мл в мин. Снижение свидетельствует о почечной недостаточности и чем ниже скорость, тем тяжелее протекает заболевание.
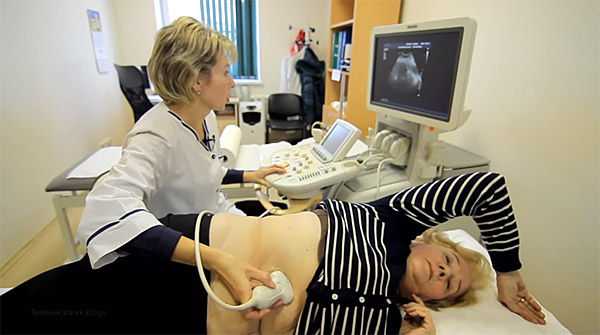
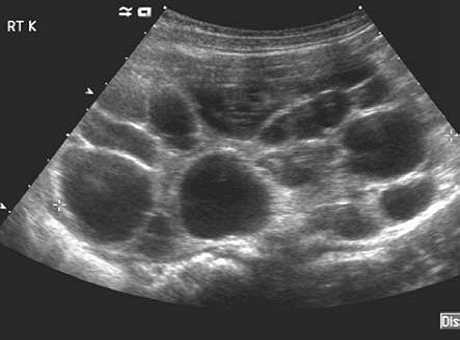
- УЗИ почек позволяет выявить структурные изменения в органе.
Лечение
Лечение детей с протеинурией подбирается только после установления причины патологии. В случаях эндокринных нарушений подбирается лечение первоначального заболевания. Выраженная протеинурия часто лечится при помощи гормональной терапии, в дополнение к которой назначается симптоматическое лечение. Пиелонефриты и другие воспалительные заболевания лечатся с применением антибактериальных средств.
Важное значение имеет диета с ограничением соли и животного белка. При незначительной протеинурии часто именно диета позволяет быстро добиться улучшения функционирования почек.
О белка в анализе мочи у детей и заболеваниях, вызывающих этот симптом, рассказывает выдающийся врач-педиатр в видеозаписи.
Виды протеинурии: ее лечение и методы диагностики
Протеинурия — такое заболевание сопровождающееся повышенным уровнем содержания протеина в урине. Обычно возникает, когда организм не может полноценно выполнять выделительную функцию. При протеинурии почки не работают должным образом, допуская попадание сывороточного белка в мочу.
Когда повреждения почек усиливаются, и большое количество белка попадает в мочу, наблюдаются следующие симптомы:
- пенистая или пузыристо-выглядящая моча;
- увеличение веса, вызванное задержкой жидкости;
- показатель UACR более 30 мг/г;
- уменьшенный аппетит;
- повышенное кровяное давление;
- потеря веса;
- отеки рук, ног, на животе или лице.
Если проявилось несколько из указанных симптомы, почечный ущерб может быть уже серьезным. В таком случае следует немедленно обратиться к врачу.
Причины
Наиболее распространёнными факторами риска протеинурии являются:
- диабет;
- цистит;
- гипертония.
Протеинурия может возникать по ряду других причин, включая:
- побочные эффекты лекарственных препаратов;
- травма;
- токсины;
- инфекции;
- нарушения иммунной системы.
Увеличение производства белков в организме также может привести к протеинурии. Например, при диагностировании множественной миеломы и амилоидоза.
Другие факторы риска:
- тучность;
- возраст от 65 лет;
- семейная история заболевания почек;
- преэклампсия (высокое кровяное давление и протеинурия при беременности).
Протеинурия у детей
Протеинурия распространена у малышей и может быть вызвана:
- доброкачественным состоянием;
- серьёзным заболеванием почек;
- системным расстройством.
Особенности диагностирования протеинурии у детей:
- Как правило, протеинурию может выявить традиционный анализ мочи, который проводится перед прививками или другими обследованиями. При этом, у детей повышенное содержание белка в моче не всегда говорит о наличии протеинурии. Нормой считается показатель до 0,036 г/белка.
- В незначительной степени протеинурия характерна даже для новорождённых. Примерно в 90% случаев в первую неделю жизни у малышей может наблюдаться повышенное содержание белка в моче. В такой ситуации анализ необходимо пересдать и в случае подтверждения диагноза, проводятся другие дополнительные исследования.
- Стойкая и выраженная протеинурия говорит о том, что в организме ребёнка протекают процессы, связанные с патологией мочевыделительной системы.
- Когда протеинурия сосуществует с гематурией, вероятность клинически значимого заболевания почек выше. Задача для первичной медико-санитарной помощи — врач должен отделить доброкачественные формы протеинурии.
Узнать, что такое протеинурия можно из видео, снято каналом PediatrRussia.
Протеинурия у подростков
Протеинурия у подростков имеет такие особенности:
- Стойкую протеинурию различной степени тяжести у подростков следует рассматривать крайне серьёзно. Недавние данные указывают на то, что эта аномалия связана с хроническим заболеванием почек.
- Важно, чтобы врачи первичной медико-санитарной помощи знали, что у большинства подростков, с диагнозом протеинурия при скрининговом анализе мочи, не диагностируется почечная недостаточность. Протеинурия обычно выявляется при повторном тестировании.
- Соответствующие меры для определения, является ли протеинурия фиксированной, а не ортостатической, могут и должны проводиться оперативно. Данные манипуляции позволят снять стресс у большинства пациентов. Для меньшинства пациентов, у которых существуют более серьёзные формы протеинурии, рекомендуется своевременная консультация с педиатрическим нефрологом.
Протеинурия у беременных
При нормальной беременности отмечается, что экскреция белка в моче значительно возрастает. Следовательно, полная суточная экскреция белка считается ненормальной у беременных женщин, когда она может превышать 300 мг/24 часа.
Протеинурия является одной из основных особенностей преэклампсии, общего и потенциально серьёзного осложнения беременности.
Однако, следует отметить ряд важных моментов:
- Тяжесть протеинурии слабо связана с неблагоприятными материнскими и неонатальными исходами.
- Тяжёлая форма больше не считается обязательной диагностической особенностью преэклампсии с тяжёлыми особенностями. В некоторых исследованиях сообщается о тяжёлой протеинурии (> 3-5 г / день), связанной с более ранним гестационным возрастом при начале преэклампсии.
- Болезнь может характеризоваться ранним сроком гестации при родах и высокой распространённостью ограничения роста плода по сравнению с более мягкими степенями протеинурии.
Протеинурия может отсутствовать:
- до 10 процентов женщин с клиническими и / или гистологическими проявлениями преэклампсии;
- у 20 процентов женщин с эклампсией не наблюдается протеинурия при первичном обследовании.
- у 20-25% женщин с хронической гипертензией и диабетом развивается наложенная преэклампсия.
Крайне важно выяснить, является ли преэклампсия или почечная болезнь (или и то и другое) причиной протеинурии у беременных.
Протеинурия при сахарном диабете
Некоторые особенности возникновения протеинурии при диабете:
- Высокий уровень циркулирующей глюкозы и незначительно повышенное гломерулярного капиллярного давления ведут к заболеванию почек.
- Механические силы на уровне клубочков могут усугубить метаболическое оскорбление. У диабетиков происходит черезмерное поглощение глюкозы клетками путем повышения регуляции GLUT-1 (переносчик глюкозы-1).
- Существование самоподдерживающегося клеточного механизма, при котором гемодинамический стимул на клубочковых клетках индуцирует повышение регуляции GLUT-1
- Событие, сопровождающееся большим поглощением глюкозы и активацией внутриклеточных метаболических путей, приводящее к избыточному TGF-бета1 (трансформация фактор роста-бета1).
- TGF-бета1, один из основных просклеротических цитокинов при диабетической болезни почек.
Виды протеинурии
Протеинурия разделяется на ряд классификаций:
- секреторная протеинурия;
- канальцевая протеинурия;
- альбуминурия;
- изолированная;
- постренальная;
- маршевая;
- транзиторная;
- массивная;
- клубочковая протеинурия.
По связи с заболеваниями протеинурию выделяют такие разновидности:
- функциональная;
- патологическая.
По составу протеинурию делят на селективную и неселективную.
Секреторная протеинурия
Секреторная протеинурия также называется протеинурией Тамма-Хорсфалла. Белок Tamm-Horsfall (THP) производится исключительно почечными трубчатыми клетками дистальной петли Henle.
Секреторная протеинурия:
- Является самым распространенным белком мочевого пузыря у млекопитающих.
- Физиологическая функция ТНП оставалась неизученной более полувека. Однако новые направления исследований позиционируют его как центральную антимикробную молекулу. Данная молекула борется с инфекцией мочевыводящих путей (ИМП).
- При секреторной протеинурии наблюдается наибольший уровень выделения белка Тамма-Хорсфалла, производимого поверхностью дистальных канальцев.
Канальцевая протеинурия
Особенности болезни:
- при канальцевой протеинурии выделяются низкомолекулярные белки;
- содержание альбумина в моче низкое;
- при анализе выявляется наличие глобулинов α2 и β2;
- количественно, канальцевая протеинурия обычно незначительна;
- проксимальные канальцы теряют способность всасывать жидкости из полостей организма и в том числе низкомолекулярные плазменные белки.
Клубочковая протеинурия
Особенности заболевания:
- клубочковая протеинурия — наиболее распространенный вид данного заболевания;
- болезнь обусловлена клубочковой патологией и аномальной проницаемостью капилляров;
- коррелирует с прогрессированием заболевания и развитием ЭПР.
В настоящее время терапия направлена на снижение протеинурии. Это делается для уменьшения дальнейшего повреждения фильтра и в качестве маркера ремиссии.
Другие протеинурии
Физиологическая протеинурия может быть вызвана рядом временных состояний:
- поздний срок беременности;
- интенсивный бег;
- длительные походы;
- сильная физическая нагрузка и др.
Также наблюдаются такие виды:
- эмоциональная – при нервных срывах, тяжёлых эмоциональных состояниях, конфликтах;
- пальпаторная – возникает при долговременной пальпации низа живота и области почек;
- алиментарная – вызывает появление чрезмерного количества белков в рационе пациента;
- центрогенная – связана с повреждениями мозга;
- лихорадочная – провоцируется повышенной температурой.
Диагностика протеинурии
Диагностика протеинурии включает в себя:
- лабораторную диагностику;
- биохимический анализ;
- дифференциальную диагностику.
Лабораторная диагностика
Выделяют наиболее распространённые виды лабораторного исследования:
- Анализ мочи охватывает ряд тестов, цель которых – выявить аномальное содержание клеток в мочевыводящих путях. Присутствие крошечных трубчатых частиц в анализе сигнализирует о заболевании почек.
- Основной анализ – отношение мочи к альбумину к креатинину (UACR). Это тест, в котором оценивается, сколько альбумина выводится в течение 24 часов. Диагностика не требует от пациентов собирать мочу в течение целого дня.
- Общие анализы крови проверяют уровень креатинина, альбумина, холестерина и глюкозы в сыворотке крови. Проводится, чтобы определить, вызвано ли это заболеванием повреждением почек.
Если подозревается заболевание почек, может быть проведен любой из трех тестов:
- Скорость клубочковой фильтрации (СКФ): оценивает, сколько крови проходит через крошечные фильтры. Нормальные результаты варьируются от 90 до 120 мл / мин. Уровни ниже 60 мл/мин в течение трех или более месяцев являются признаком протеинурии и хронических заболеваний почек.
- Ультразвуковое сканирование создает изображение почек. Такое исследование может проявлять препятствия, камни, опухоли или кисты.
- Биопсия: включает удаление крошечной части ткани почек для обследования под микроскопом.
Биохимические исследования
В биохимических исследованиях мочи нередко используются сухие полоски-тестеры. В случае с протеинурией врачи вынуждены отказаться от данного метода, поскольку он недостаточно точен для диагностики этого заболевания.
Зачастую используются колориметрические методы определения общего белка мочи, основанные на специфических цветных реакциях белков. Также эффективным является исследование соотношения белка к креатинину в моче.
Дифференциальная диагностика
Как правило, белковая секреция в моче составляет менее 150 мг/сут или менее 100 мг/г креатинина.
Увеличение показателя провоцирует ортостатическая протеинурия, а также присутствие у больного лихорадки. В случаях стойкой протеинурии преренальная или переливная отличается от почечной и пост-почечной. Почечные могут быть дифференцированы в клубочковые и трубчатые, а также смешанные разновидности.
Мочевой щуп имеет низкую чувствительность и поэтому непригоден в качестве скринингового теста на диабетическую микроальбуминурию. Кроме того, он не может обнаружить легкие цепи иммуноглобулина в протеинурии Бенса Джонса. Для дифференциации между гломерулярной и трубчатой формами заболевания используется определение маркерных белков в моче.
Например:
- альфа1-микроглобулин;
- альбумин;
- IgG.
Лечение
Поскольку протеинурия является симптомом, а не самой болезнью, медицинская помощь направлена на лечение основного состояния.
Основные цели лечения зачастую:
- нормализация артериального давления у людей с гипертонией;
- контроль уровня сахара в крови у людей с диабетом.
Например, когда присутствует диабет или гипертония, лечение включает в себя:
- контроль артериального давления;
- использование ингибитора ангиотензинпревращающего фермента (ACE-I);
- ингибиторы туза предотвращают превращение ангиотензина I в ангиотензин II, вещество, которое обычно приводит к сжатию вен.
Результатом является снижение артериального давления. Ингибиторы АПФ — это препараты, используемые главным образом для того, чтобы лечить гипертонию. Однако они также очень эффективны в снижении протеинурии независимо от того, страдает ли пациент гипертонией.
Люди с нефротическим синдромом и перегрузкой жидкости должны умерять потребление соли в своем рационе. Нефролог может также рекомендовать умеренное ограничение потребления белка.
Профилактика
К сожалению, нет особенных рекомендаций по профилактике протеинурии. Единственное, что можно утверждать с уверенностью — необходимо наблюдаться у специалиста. Своевременная оценка, диагностика, лечение и долгосрочный мониторинг здоровья пациентов, могут значительно предотвратить потенциальное прогрессирование основного процесса болезни.
Нередко требуется ограничение потребления белка. Однако пациенты должны получать надлежащее ежедневное потребление белка в зависимости от их возраста. Реакция положительного ответа на протеинурию является показателем хорошего прогноза. Данная реакция также предиктор высокой выживаемости, стабилизации почечной функции, а также последующих изменений скорости клубочковой фильтрации.
Фотогалерея
Классификация протеинурии Значение протеинурии в норме Норма белка в моче у ребенка по годамВидео
Из видео можно получить новые знания о протеинурии, снято каналом PediatrRussia.
Загрузка ...Протеинурия у детей и подростков: генез, диагностический алгоритм, принципы терапии
ЖУРНАЛ В ЖУРНАЛЕ
Вопросы педиатрической нефрологии
© Т.Л.Настаушева, В.П.Ситникова, А.П.Швырев, Л.И.Стахурлова, Е.В.Стеньшинская, Т.Г.Звягина, Е.Н.Кулакова, А.П.Савченко, 2011 УДК 616.633.96-053.32-07-08
Т.Л. Настаушева1, В.П. Ситникова1, А.П. Швырев1, ЛИ. Стахурлова1, Е.В. Стенъшинская1, Т.Г. Звягина2, Е.Н. Кулакова1, А.П. Савченко3
ПРОТЕИНУРИЯ У ДЕТЕЙ И ПОДРОСТКОВ: ГЕНЕЗ, ДИАГНОСТИЧЕСКИЙ АЛГОРИТМ, ПРИНЦИПЫ ТЕРАПИИ
T.L. Nastausheva, VP. Sitnikova, A.P. Shvyrev, L.I. Stahurlova, E.V. Stenshinskaya, T.G. Zvyagina, E.N. Kulakova, A.P. Savchenko
PROTEINURIA IN CHILDHOOD AND ADOLESCENCE: GENESIS, DIAGNOSTIC ALGORITHM AND TREATMENT PRINCIPLES
1Кафедра госпитальной педиатрии с курсом подростковой медицины Института последипломного медицинского образования Воронежской медицинской академии им. Н.Н. Бурденко, 2нефрологическое отделение Воронежской областной детской клинической больницы № 1, 3кафедра организации здравоохранения Института последипломного медицинского образования Воронежской медицинской академии им. Н.Н. Бурденко, г. Воронеж, Россия
РЕФЕРАТ
В лекции рассмотрены механизмы возникновения, клиническая значимость и алгоритмы диагностики протеинурии у детей. Представлены подходы к терапии данного состояния.
Ключевые слова: протеинурия, клубочковая, канальцевая, транзиторная, персистирующая, уропротеинограмма, методы диагностики.
ABSTRACT
The lecture examines the mechanisms of occurrence, clinical significance and diagnostic algorithms of proteinuria in children. Approaches to therapy of this condition are presented.
Key words: proteinuria, glomerular, tubular, transient, persistent, uroproteinogramma, methods of diagnosis.
Здоровые взрослые люди экскретируют с мочой до 150 мг белка в сутки. Увеличение суточной экскреции белка с мочой (>150 мг) может отражать как минимальные изменения в мочевой системе, так и являться маркером серьезной патологии почек и прогрессирования многих нефропатий [1-3]. Таким образом, при обнаружении белка в моче в количестве, превышающем допустимые значения, необходимо использовать диагностический алгоритм для установления причин протеину-рии, чтобы рекомендовать больным этиопатогене-тически обоснованную терапию.
Определение
Протеинурия диагностируется в тех случаях, когда белок в моче при определении тест-полоской выявляется в количестве > «+» или больше 0,1 г/л [4], при определении методом с сульфоса-лициловой или с азотной кислотой - >0,03 г/л, при определении автоматизированным методом с пи-рогаллоловым красным - >0,1 г/л [5, 6].
Настаушева Т. Л. 394024, г.Воронеж, ул. Бурденко, д. 1. Тел.: (4732) 37-27-46, факс: (4732) 44-97-66; E-mail: [email protected]
Патофизиология
Каждый нефрон в течение 24 ч фильтрует несколько граммов белка. Здоровые почки за сутки образуют приблизительно 150 л гломерулярного фильтрата с концентрацией белка 60-80 г/л, но только минимальное количество протеинов появляется в моче. Два фактора препятствуют выделению с мочой большого количества белка:
1. Почечный гломерулярный барьер, который состоит из эндотелия, базальной мембраны и эпителиальных клеток. Этот барьер задерживает только крупномолекулярные белки с молекулярной массой (М) - >100 кДа.
2. Реабсорбция проксимальными канальцами (>90%) профильтрованного гломерулами белка.
В норме в моче может обнаруживаться целый спектр протеинов в количестве не более 150 мг/ 1,73 м2/сут или 4 мг/м2/ч [7].
К белкам, экскретируемым с мочой, относят:
• белки плазмы крови с низкой молекулярной массой (М - 60 - 100кДа);
• белки почечной ткани, такие как белок Тамм-
Хорсфалл, синтезируемый эпителием канальцев, канальцевый фермент - глютаминтрансфераза;
• белки эпителия мочевыводящих путей и половых желез.
Протеинурия делится на физиологическую (функциональную) и патологическую. Она может быть непостоянной (интермиттирующей) или постоянной (персистирующей) [8].
Физиологическая или функциональная протеинурия, как правило, не превышает 1 г/л, является интермиттирующей и возникает вследствие следующих причин:
1. охлаждения;
2. физической нагрузки;
3. инсоляции;
4. нервного напряжения;
5. гипертермии;
6. алиментарных факторов;
7. ортостатической нагрузки (появляется в вертикальном положении).
При физиологической протеинурии требуется лишь динамическое наблюдение на весь период её существования с целью исключения патологических изменений в почках.
Патологическая протеинурия делится на минимальную (до 1 г/сут), умеренную (>1 г/сут до 3 г/сут или >4 мг/м2/ч до 40 мг/м2/ч) и значительную или нефротическую (>3 г/сут или >40 мг/м2/ч) [9, 10].
Патологическая протеинурия может быть пре-ренальной, ренальной (клубочковой, канальцевой, смешанной) и постренальной.
Причины преренальной протеинурии:
• миелома;
• лимфома;
• внутрисосудистый гемолиз.
Преренальная протеинурия нередко носит характер «нагрузочной». Она является результатом увеличения количества белка, проходящего через гломерулярный барьер, например, при повышенной продукции легких цепей иммуноглобулинов у больных с миеломой. При этом количество фильтрующегося белка значительно превышает возможность его реабсорбции в канальцах почки. Нагрузочная протеинурия обычно низкомолекулярная.
Клубочковая (гломерулярная) протеинурия выявляется при нарушении проницаемости гломе-рулярного фильтра (барьера). В норме фильтруются белки с низкой молекулярной массой (М до 60100 кДа). Эти белки представлены альбумином (М - 67 кДа) и микроглобулинами (М < 40 кДа), к которым относятся Р2- и а1-микроглобулины, рети-нол-связывающий белок и ряд других. Для уроп-ротеинограммы повреждения клубочков характер-
но либо повышенное количество альбумина, либо сочетание альбумина с высокомолекулярными белками (М > 100 кДа). Гломерулярная капиллярная стенка имеет отрицательный заряд, поэтому отрицательно заряженные белки (анионы) мало фильтруются, в то время как положительно заряженные (катионы) имеют большую способность к фильтрации. При нефротическом синдроме с минимальными морфологическими изменениями теряется отрицательный заряд гломерулярного фильтра, и анионы альбумина фильтруются в большом количестве. Кроме того, при нефротическом синдроме изменяется структура белков, эпителия гломерул-подоцитов, что также способствует смене электрического заряда стенки капилляров клубочков с отрицательного на положительный.
Канальцевая (тубулярная) протеинурия. Низкомолекулярные белки (М 100 кДа) и белки низкой молекулярной массы (М < 40 кДа), причем низко- и высокомолекулярных протеинов приблизительно поровну.
Методы определения белка и их интерпретация
Существуют качественные, полуколичественные и количественные методы определения белка в моче. Для диагностики протеинурии лучше исследовать первую утреннюю порцию мочи.
1. Качественный метод определения белка с помощью сульфосалициловой кислоты. Хотя метод считается качественным, но по степени преципитации белка с образованием «кольца» определенной толщины можно судить и о концентрации протеинов в моче. Норма - не выше 0,033 г/л или «следы» белка в моче [12] (табл. 1).
2. Полуколичественные:
• с азотной кислотой (норма - не выше 0,033 г/л);
• тест-полоски (сухая химия) - норма «-» или 7,0);
• лейкоцитурии;
• бактериурии;
• высоком удельном весе мочи (>1025);
• попадании контрастного вещества в мочу при исследовании ее ранее, чем через 24 ч после рен-тгеноконтрастного обследования.
Ложноотрицательный результат регистрируется при разведении мочи (удельный вес 300 мг/сут применяется термин «альбуминурия». Исследование микроальбуминурии имеет важное значение для диагностики диабетической нефропатии (ДН) в доклинической стадии [13, 14]. Она может выявляться у детей с сахарным диабетом типа 1 (СД типа 1) уже с 3-го года заболевания, нарастая по мере увеличения стажа диабета [15]. Диабетическая нефропатия диагностируется при микроальбуминурии в 2 из 3 анализов мочи за период 3-6 мес. Протеинурия при ДН вначале (со 2-3-го года болезни) транзиторная, после 5 лет заболевания -постоянная [16]. Наиболее детально классификация ДН разработана С.Е. Мо§ешеп в 1983 г. (табл. 2).
Определено и изменение качественного состава белка мочи у детей с СД типа 1, а именно преобладание «патологических» типов уропротеиног-раммы отмечено с 4-5-го года заболевания [15].
Таблица 2
Классификация диабетической нефропатии
Стадия ДН Основные характеристики Время появления от начала диабета
1. Стадия гиперфункции - гиперфильтрация - гиперперфузия - гипертрофия почек - нормоальбуминурия (< 30 мг/сут) дебют сахарного диабета
2. Стадия начальных структурных изменений почек - утолщение БМК - экспансия мезангиума - гиперфильтрация - нормоальбуминурия (< 30 мг/сут) 2-5 лет
З.Стадия начинающейся ДН - микроальбуминурия (от 30 до 300 мг/сут) - нормальная или умеренно повышенная СКФ (скорость клубочковой фильтрации) более 5-10 лет
4. Стадия выраженной ДН - протеинурия - артериальная гипертензия - снижение СКФ - склероз 50-75% клубочков более 10-15 лет
5. Стадия уремии - СКФ < 10 мл/мин - тотальный гломерулосклероз более 15-20 лет
Количественные методы определения альбумина в моче:
1. Радиоиммунный.
2. Иммунодиффузии.
3. Иммуноферментный.
4. Иммунотурбидиметрии.
Более точным методом выявления происхождения протеинурии (клубочковая, канальцевая или смешанная) является автоматизированный гель-электрофорез с полиакриламидным гелем.
Этиология и классификация протеинурии у детей и подростков
1. Функциональная/транзиторная минимальная (до 1 г/л) протеинурия. Развивается, как правило, в следующих случаях:
• гипертермия;
• охлаждение (простуда);
• сердечная недостаточность;
• судороги;
• стресс;
• ортостатическая нагрузка.
2. Гломерулярные заболевания, сопровождающиеся протеинурией:
• нефротический синдром с минимальными изменениями;
• фокально-сегментарный гломерулосклероз;
• врожденный нефротический синдром;
• гломерулонефриты (постинфекционный, мем-бранопролиферативный, мембранозный, IgA-не-фропатия, нефрит при геморрагическом васкулите и других системных васкулитах, нефрит при системной красной волчанке, врожденный нефрит, синдром Альпорта);
• нефропатии при хроническом гепатите В, С;
• СПИД, сифилис;
• гемолитико-уремический синдром;
• сахарный диабет (диабетическая нефропатия).
При гломерулярных заболеваниях определяется в основном гломерулярная протеинурия, возможна также протеинурия смешанного характера.
3. Тубулоинтерстициальные заболевания как причина протеинурии:
• рефлюксная нефропатия;
• интерстициальный нефрит;
• пиелонефрит;
• цистиноз;
• синдром Фанкони;
• галактоземия;
• непереносимость фруктозы;
• тирозинемия;
• синдром Лоу;
• нефротоксичность (аминогликозиды, пеницил-лины, тяжелые металлы, нестероидные противовоспалительные препараты);
• ишемическое повреждение канальцев.
Для тубулоинтерстициальных заболеваний характерна тубулярная протеинурия, при тяжелом повреждении почки возможна смешанная протеинурия.
4. Протеинурия при опухолях:
• лимфогранулематоз и другие лимфомы;
• лейкоз;
• миелома.
При опухолевых процессах протеинурия, как правило, имеет преренальное происхождение.
Приблизительно 10% детей школьного возраста при скрининговом обследовании мочи тест-полосками могут иметь протеинурию. При дальнейшем исследовании только каждый десятый их них сохраняет протеинурию персистирующего характера [19].
При скрининге мочи у школьников в Японии персистирующая протеинурия определена в 0,37%
наблюдений у детей в возрасте 12-14 лет и в 0,07% - у детей 6-11 лет [19].
Согласно собственным исследованиям скрининга мочи у 5307 детей Воронежского региона в период 1990-1995 гг., нами установлено наличие протеинурии у 6,37% школьников и у 1,62% дошкольников [17], однако персистирующий характер она носила только у 1/3 этих детей.
Из всех вариантов транзиторной протеинурии в детском и подростковом возрасте наиболее частым (до 60%) является ортостатическая проте-инурия [18]. Ортостатическая протеинурия возникает как следствие нарушения почечной гемодинамики. При подозрении на ортостатическую протеинурию рекомендуется в течение нескольких дней исследовать наличие белка в утренней порции мочи и в последней перед сном. Положительный результат только в вечерней порции мочи подтверждает ортостатическую протеинурию. Кроме того, можно провести ортостатическую пробу. В количественном отношении ортостатическая протеинурия редко бывает >1 г/сут. Её прогноз, как правило, благоприятный, однако наблюдение в динамике необходимо для исключения патологии почек. Исследование мочи при ор-тостатической протеинурии рекомендовано не реже 1 раза в год.
Чаще всего персистирующая протеинурия имеет гломерулярное происхождение, особенно если она сочетается с гематурией [19, 20]. Наиболее частая причина значительной (>3 г/сут) персисти-рующей протеинурии у детей - нефротический синдром с минимальными изменениями.
Алгоритм диагностики протеинурии
1. Определение белка с сульфосалициловой кислотой или тест-полосками (качественный или полуколичественный методы) предпочтительно в первой утренней порции мочи.
При отрицательном результате - наблюдение с периодическими повторными исследованиями.
При положительном результате необходимо исследование белка мочи количественными методами. Количественного определения белка даже при отрицательном качественном результате требует наличие у пациента:
• сахарного диабета;
• артериальной гипертензии;
• аутоиммунных заболеваний;
• инфекций мочевыводящих путей;
• опухолей;
• воздействия нефротоксичных веществ;
• хронических заболеваний почек в семье.
2. Определение белка количественными методами.
В настоящее время в нашей стране и за рубежом широко используются автоматические анализаторы с пирогаллоловым красным в качестве красителя. Данный метод высокочувствителен для протеинурии и улавливает практически все белки, включая низкомолекулярные, в то время как полуколичественные методы (тест-полоски и метод с азотной кислотой) определяют в основном альбуминовые фракции белка в моче. Метод с сульфосалициловой кислотой определяет и альбумин, и низкомолекулярные белки, но менее чувствителен, чем количественные методы, поэтому нормативы содержания белка в моче при определении этими методами могут варьировать.
При определении белка в моче в концентрации >0,1 г/л методом с пирогаллоловым красным или >0,033 г/л - методом с сульфосалициловой или с азотной кислотой необходимо:
3. Исследовать суточную экскрецию белка с мочой. При невозможности сбора суточной мочи определяется соотношение белок мочи/креатинин мочи.
Норма суточной протеинурии в среднем не должна превышать 150 мг/м2.
При суточной протеинурии >150 мг/м2 или до 3 г/сут, либо при значениях соотношения белок мочи/креатинин мочи >0,2 мг/мг до 2,0 мг/мг можно думать о минимальной или умеренной протеинурии. Суточная экскреция белка >3 г/сут и значения соотношения белок мочи/креатинин мочи > 2,0 мг/мг позволяют оценивать протеи-нурию как значительную (нефротическую).
С недавнего времени фирмой «Bayer» выпускаются тест-полоски Multistix PRO, с помощью которых в моче можно определить как белок, так и креатинин, так что время установления соотношения белок/креатинин сокращается до 1-2 мин [19].
4. Определение качественного состава белка мочи при ренальной протеинурии.
Косвенно о происхождении белка в моче (клу-бочковый или канальцевый) можно судить при сравнении метода с пирогаллоловым красным и метода с азотной кислотой или тест-полосками.
Если концентрация белка в моче выше нормы (>0,1 г/л) при исследовании пирогаллоловым методом и результат при исследовании тест-полоской «-» или с азотной кислотой 50%, то - это клубочковая протеинурия, при результате < 50% - протеинурия носит канальцевый характер. При этом необходимо протеинурию и альбуминурию представлять в одних единицах измерения, например, г/л и г/л или мг/л и мг/ л. Пример: микроальбуминурия =100 мг/л, протеинурия =0,3 г/л. Для приведения микроальбуминурии в г/л делим 100 мг/л на 1000. Получаем 0,1 г/л. Далее по вышеуказанной формуле вычисляем: 0,1 г/л : 0,3 г/л х 100% = 30%. Протеину-рия является канальцевой.
Алгоритм обследования при персистирую-щей протеинурии
1. Анамнез и клиническое обследование:
• прием лекарств;
• недавние путешествия в тропические страны;
• наличие в семье заболевания почек;
• наличие отеков - периорбитальных, на нижних конечностях;
• наличие сыпи, артралгий, повышения температуры тела, бледности кожных покровов;
• геморрагическая сыпь, боли в животе;
• повышение артериального давления.
2. Лабораторные анализы (диагностический алгоритм протеинурии указан выше):
• СРБ;
• креатинин, мочевина сыворотки крови;
• холестерин, белок, белковые фракции, электролиты сыворотки крови;
• АСТЛ (о), AHA, С3 и С4;
• для подростков или детей с неблагополучным анамнезом по гепатиту - обследование на гепатит В и С;
• при необходимости - биопсия почки. Показанием для нефробиопсии является нефротическая протеинурия, кроме стероидчувствительного не-фротического синдрома, неясная персистирующая протенурия >1 г/сут, а также протеинурия любого уровня в сочетании с гематурией неясной этиологии, протеинурия при вторичных нефритах (системная красная волчанка, системные васкулиты);
• исследование функции почек: СКФ, концентрирование (проба Зимницкого и с сухоедением) и др.
3. Инструментальные методы
• УЗИ почек;
• внутривенная урография, цистография (при подозрении на ПМР, аномалию почек, обструкцию);
• КТ при подозрении на злокачественные опухоли;
• сцинтиграфия (динамическая и статическая)
Условные обозначения: СРБ - С-реактивный
белок; АСТЛ(о) - антистрептолизин; AHA - анти-нуклеарные антитела; С3, С4 - фракции комплемента; СКФ - скорость клубочковой фильтрации; УЗИ - ультразвуковое исследование; ПМР - пузырно-мочеточниковый рефлюкс КТ - компьютерная томография.
Методы терапии
Протеинурия является фактором прогрессиро-вания большинства нефропатий [21]. Многими исследованиями, в том числе проведенными на нашей кафедре, показано, что значительная и длительно существующая протеинурия приводит к изменениям в канальцах и интерстиции с прогрес-сированием нефропатий до почечной недостаточности. Ввиду этого, во многих случаях необходимо терапевтическое воздействие с целью ликвидации или уменьшения протеинурии. Лечение протеинурии зависит от ее этиопатогенеза.
1. Функциональная/транзиторная протеинурия не требует терапии, однако необходимо устранение ее причин. При ортостатической протеинурии и появлении белка в моче после физической нагрузки последнюю ограничивают и повторяют исследование максимум через год. При транзитор-ной протеинурии другой этиологии рекомендовано повторить анализы мочи через 3-6 мес.
2. При гломерулярных болезнях (гломеруляр-ной протеинурии) ограничивают употребление животного белка в пищу до 0,8-1,0 г/кг/сут, при почечной недостаточности - до 0,6-0,8 г/кг/сут [22]. Наличие отеков и артериальной гипертензии требует назначения диуретиков (фуросемид), гипотензивной терапии (ингибиторы АПФ, блокаторы кальциевых каналов, вазодилататоры), и диеты с ограничением натрия до 1-2 г/сут. При постинфекционном гломерулонефрите назначают антибактериальные препараты на 3-4 нед. При нефро-тическом синдроме, нефрите при системной красной волчанке или системных васкулитах показаны глюкокортикоидные, цитостатические препараты или их комбинация.
3. При подозрении на врожденный нефрит проводятся генетическая консультация и обследование.
4. При сахарном диабете (диабетическая не-фропатия) требуются совместные с эндокринологами рекомендации по лечению. Обязательным является назначение ингибиторов АПФ или/и бло-каторов ангиотензин II-рецепторов (БАР) с реноп-ротективной целью.
5. При пиелонефрите проводят антибактериальную терапию как минимум в течение 10-14 дней. При наличии пузырно-мочеточникового рефлюкса или обструкции она может быть продолжена с профилактической целью.
6. Тубулоинтерстициальный нефрит требует отмены провоцирующего фактора (например, лекарства, токсического вещества), симптоматической терапии, а при развитии острой почечной недостаточности с олигурией - проведения сеансов диализа, назначения глюкокортикоидных препаратов.
7. Лечение протеинурии при опухолях заключается в терапии основного заболевания.
Ингибиторы АИФ обладают антипротеинури-ческим эффектом. В связи с этим они рекомендуются при протеинурии ренального происхождения, т.е. при нефропатиях.
БИБЛИОГРАФИЧЕСКИЙ СПИСОК
1. Cameron JS. Proteinuria and progression in human glomerular diseases. Am J Nephrol 1990; 10; 81-87
2. Wingen AM, Fabian-Bach C, Schaeter F, Mehes O. Randomised, multicentre study of a low-protein diet on the progression of renal failure in children. Lancet 1997; 349: 11171123
3. Christopher S, Wilcox C, Craig Tisher. Handbook of Nephrology and hypertension. Fifths Edition. Lippincott Williams and Wilkins, 2005; 1-290
4. Ettenger KB. The evolution of the child with proteinuria. Pediatr Ann 1994; 23: 486-494
5. Данилова ЛА, ред. Справочник по лабораторным методам исследования. Питер, СПб, 2003; 485-491
6. Orsonessu J-L, Douet P, Massoubre C et al. An Improved Pyrogallol Red - Molybdate Method for Determining total Urinary Protein. Clinical Chemistry 1989; 35 (11): 2233-2236
7. Hogg RJ, Portman RJ, Milliner D et al. Evaluation and management of proteniuria and nephrotic syndrome in children: recommendations from a pediatric nephrology panel established at the National Kidney Foundation Conference on Proteinuria, Albuminuria, Risk, Assessment, Defection, and Elimination. Pediatrics 2000; 105: 1242-1249
8. Тареева ИЕ, ред. Нефрология: Руководство для вра-
чей, 2-е издание переработанное и дополненное. Медицина, М., 2000; 1-688
9. Игнатова МС, Шатохина ОВ. Диагностика и лечение нефротического синдрома у детей: Руководство для врачей. Медицинское информационное агентство, М., 2009; 152172
10. Папаян АВ, Савенкова НД. Клиническая нефрология детского возраста: Руководство для врачей. СПб., 2008; 6975
11. Bergon E, Granados R, Fernandez-Segoviano Р et al. Classification of renal proteinuria: a simple algorithm. Clinical Chemistry Lab Med 2002; 40: 1143-1150
12. Rose BD. Pathophysiology of renal disease, 2nd ed. Mc Graw-Hill, New York, 1987;43-52
13. Балаболкин МИ, Клебанова ЕМ, Креминская ВМ. Дифференциальная диагностика и лечение эндокринных заболеваний: Руководство. Медицина, М., 2002; 1-752
14. Дедов ИИ, Мельниченко ГА, Фадеев ВВ. Эндокринология. Медицина, М., 2000; 1-632
15. Бобров МА. Ранние изменения мочевой системы при сахарном диабете I типа у детей, методы их коррекции. Автор. дис .... канд. мед. наук. Воронеж, 2008; 1-24
16. Дедов ИИ, Шестакова МВ. Диабетическая нефропа-тия. Универсум Паблишинг, М., 2000; 1-239
17. Настаушева ТЛ. Тубулоинтрерстициальные поражения почек у детей с учетом факторов внешней среды. Автор. дис .... д мед. наук. Воронеж, 1997; 1-42
18. Vehaskari VM. Mechanism of orthostatic proteinuria. Pediatr 1990; 40: 328-330
19. Geary DF, Scyaefer F, eds. Comprehensive Pediatric Nephrology. Hematuria and proteinuria. Mosby Elsevier, 2008; 179-193
20. Lin CJ, Hsieh CC, Chen WP et al. The underlying diseases and follow-up in Taiwanese children screened by urinalysis. Pediatr Nephrol 2001; 16: 232-237
21. Ibrahim H, Rossenberg M, Hostetter T. Proteinuria. In: Seldin D, Giebisch G, eds. The kidney: physiology and pathology, 3rd ed. Lippincott Williams and Wilkins, Philadelphia. 2000; 22692294
22. Ruggenerti P, Schieppati A, Remmuzzi G. Progression, remission, regression of chronic renal diseases. Lancet 2001; 357:1601-1608
Поступила в редакцию 11.10.2010 г.
Принята в печать 09.02.2011 г.
Белок В Моче У Ребенка: Повышенное Содержание, Нормы, Лечение
Белок в моче у ребенка свидетельствует о том, что почки работают не так, как следует. Иногда инфекция или химические вещества повреждают почки, что становится причиной появления белка в моче.
Протеинурия не сопровождается болями, но при ней уровень белка в крови может понизиться. Это приводит к отеку лодыжек и ног. Еще одним признаком этой проблемы является высокое кровяное давление.
Стойкая протеинурия является индикатором гломерулярного поражения. Она также может играть центральную роль в прогрессировании клубочковых поражений на поздних стадиях хронического заболевания почек. Поэтому некоторые считают протеинурию нефротоксичной. В настоящее время консенсус заключается в том, что уменьшение степени протеинурии является императивом ренопротекторной терапии. Целью фармакотерапии является смягчение гломерулярной гиперфильтрации с использованием ингибиторов ангиотензинпревращающего фермента или блокаторов рецепторов ангиотензина.
Значение
Наличие белка в моче обычно указывает на изменение проницаемости и селективных свойств совокупного клубочкового фильтрующего барьера, который охватывает 3 основных компонента стенки клубочковой капилляра, щелевые диафрагмы между:
- смежными процессами эпителиальных клеток;
- клубочковой базальной мембраны;
- слоя фенетрированных эндотелиальных клеток.
До недавнего времени фиксированный отрицательный электростатический заряд сиалопротеинового покрытия эпителиального слоя стопы и базальной мембраны клубочков считался важным детерминантом селективности фильтрационного барьера, ограничивающим доставку сывороточного альбумина в клубочковый фильтрат при отсутствии заболевания. Однако последние исследования указывают на то, что молекулярный размер, а не электростатический заряд, является ключевым фактором, ограничивающим прохождение белка через фильтрующий барьер, фильтрующий барьер находится в комплексной ситовой функции многочисленных белков, включающих щелевые поры между межузельными ступнями соседних эпителиальных клеток.
Хотя эта дискуссия сосредоточена на случайном обнаружении патологической протеинурии у здорового пациента, моча всегда должна тестироваться на протеины у любого с обнаружением:
- гематурии;
- отека;
- гипертонии;
- азотемии;
- аномальной визуализацией почек и мочевыводящих путей.
Положительная реакция на белок, связанная с брутто-гематурией, зависит от альбумина плазмы, который сопровождает эритроциты в моче.
Ортостатическая протеинурия
Ортостатическая протеинурия встречается у некоторых детей постарше и в подростковом возрасте. Это доброкачественное состояние без клинического значения. Слово «ортостатик» означает «вертикально». Термин «ортостатическая протеинурия» появился, потому что белок попадает в мочу только тогда, когда ребенок встает.
Ортостатическая протеинурия является наиболее распространенной причиной положительного результата теста на белок у маленьких пациентов (часто высоких, худых, физически активных подростков). В этом случае обнаружение заболевания у бессимптомного человека на основе собранного образца, должно быть подтверждено повторением теста на образце.
Здоровый пациент с ортостатической протеинурией часто имеет значительное количество белка в 24-часовом сборе, возможно до 1000 мг, и может быть ошибочно идентифицирован как имеющий заболевание почек.
Дети, у которых есть это заболевание, не имеют повреждений почек, но по непонятной причине у них уменьшается количество белка. Ваш врач диагностирует это безвредное состояние, проверив 2 образца мочи.
Первый образец собираю утром, сразу после того, как ваш малыш встает. Второй — собирается в течение дня. Образцы хранятся в отдельных контейнерах. Если у вашего ребенка есть ортостатическая протеинурия, утренняя проба не будет содержать в себе протеин, но моча, собранная в течение дня, будет содержать в себе протеин.
Диагностика
Педиатр может захотеть повторить проверку мочи на белок, потому что тот часто уходит сам по себе (переходная протеинурия). Если его уровень по-прежнему выше нормы, доктор может попросить собрать 24-часовой анализ мочи. Этот анализ позволит врачу измерить количество белка в моче более точно. В некоторых случаях пациента отправляют на анализы крови.
24 — Часовой сбор мочи
Он заключается в систематическом сборе мочи ребенка в течение суток. Первая, собранная с утра моча не сохраняется, но нужно записать точное время, в которое первый раз был освобожден мочевой пузырь.
Каждый раз, когда ребенку нужно помочиться, он должен делать это в специальный контейнер, который на следующий день следует отдать врачу. Время каждого сбора мочи указывать не нужно. У девочек моча собирается в «шляпу» (устройство сбора образцов), а затем выливается в специальный контейнер. Контейнер с мочой стоит все время держать в холодильнике
Важно собрать всю мочу, которая выработается у ребенка в течение суток. На следующее утро примерно в то же время нужно произвести последний сбор и отнести мочу на анализ.
Если количество белка в моче незначительное, лечение не потребуется. В противном случае и при наблюдении опухоли ног и век, педиатр даст направление к нефрологу. Нефролог может провести биопсию почки. Маленький кусочек ткани почки вынимают, используя иглу, и смотрят под микроскопом.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе