Паратгормон повышен что
Паратгормон Повышен – Что Это Значит
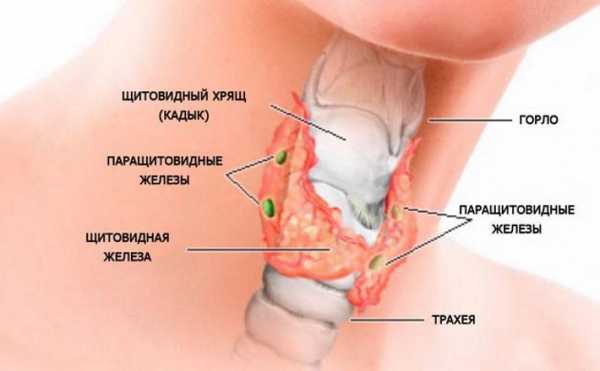 Эндокринная система – одна их ключевых систем нашего организма, о которой простому обывателю известно не так много. К примеру, все мы знаем о щитовидной железе и гормонах, которые она продуцирует, но мало кто слышал о паращитовидной железе. А ведь это не менее важный орган, который также синтезирует важнейший для нашего организма паратиреоидный гормон или просто ПТГ.
Эндокринная система – одна их ключевых систем нашего организма, о которой простому обывателю известно не так много. К примеру, все мы знаем о щитовидной железе и гормонах, которые она продуцирует, но мало кто слышал о паращитовидной железе. А ведь это не менее важный орган, который также синтезирует важнейший для нашего организма паратиреоидный гормон или просто ПТГ.
О паратгормоне человечество узнало относительно недавно, чуть более 30 лет назад, за что американский исследователь Розалин Ялоу, получила Нобелевскую премию. Величайшего признания в научном мире это открытие заслужило отнюдь неспроста, ведь паратиреоидный гормон, который называют также паратирином, выполняет в нашем организме чрезвычайно важную функцию, а именно отвечает за обмен фосфора и кальция. Причем, ПТГ не только способствует эффективному усвоению кальция, но и препятствует его выведению из организма.
Зная об этой особенности, специалисты постоянно контролируют уровень паратирина в организме пациента, ведь повышение синтеза этого гормона свидетельствует об имеющемся нарушении. Врачи называют данное состояние гиперпаратиреозом или болезнью Реклингхаузена. О чем говорит высокий уровень паратгормона, как проявляется это состояние, и нужно ли его лечить, расскажем в данной статье.
Сфера деятельности паратгормона
Прежде всего, кальций необходим нашим костям, суставам и хрящам. Это означает, что наибольшую важность данный гормон представляет для опорно-двигательного аппарата, помогая интенсивному росту скелета у детей, поддерживая здоровье костей и суставов в среднем возрасте и препятствуя развитию остеопороза у лиц преклонного возраста.
Однако не стоит думать, будто усваиванием кальция функции паратиреоидного гормона и ограничиваются. Сфера его влияния невероятно широка, и распространяется на:
- работу почек (предупреждает образование камней);
- состав крови (повышает уровень липидов);
- половую сферу (поддерживает потенцию и либидо);
- состояние кожи (избавляет от дерматитов).
Кроме того, паратирин принимает активное участие в усваивании углеводов, а значит, от правильной работы этого гормона во многом зависит вес человека и его фигура.
Почему повышается паратгормон
Сразу скажем, что интенсивность выработки паратирина не всегда свидетельствует о заболевании. К примеру, в ночное время ПТГ вырабатывается гораздо интенсивнее. А учитывая, что основное поле деятельности этого биологического вещества – формирование здоровой костной ткани, утверждение о том, что человек растет во сне, кажется не таким уж наивным.
В норме уровень ПТГ в нашем организме должен находиться в пределах 9,5–75 пг/мл. Однако если анализы показывают повышенный уровень паратиреоидного гормона, это явно свидетельствует о дефиците кальция в организме.
Причины первичного гиперпаратиреоза В большинстве случаев повышение синтеза паратгормона свидетельствует об опухолевых процессах в паращитовидной железе. Это может быть:
- карцинома или бластома (злокачественные новообразования);
- аденома (доброкачественная опухоль);
- идиопатическая гиперкальциемия (у детей);
- синдром Бернета;
- плазмоцитома.
Причины вторичного гиперпаратиреоза
В некоторых случаях повышение выработки данного гормона не является самостоятельным заболеваниям, а становится симптомом некоторых опасных состояний, в том числе:
- недостатка витамина D и развивающегося вследствие этого рахита;
- болезни Крона и прочих патологий ЖКТ;
- хронической почечной недостаточности;
- сосудистой дистонии первого и второго типов;
- мальабсорбции, т.е. низкого уровня всасывания питательных веществ;
- тиреотоксикоза.
Патологическое повышение паратгормона в крови может развиться и при употреблении некоторых медикаментов. Так, например, известно, что бороться с туберкулезом без лекарственных препаратов невозможно. Однако прием Изониазида или Циклоспорина резко повышает синтез паратгормона. Кроме того, гиперпаратиреоз можно спровоцировать длительным приемом гормональных медикаментов (в частности, эстрогенов) и препаратов лития. Наконец, ПТГ повышают препараты Кортизол и Нифедепин.
Чем опасен избыток паратгормона
Чтобы понимать опасность, которую представляет данное отклонение, следует понимать механизм его действия. Так, обнаружив имеющийся дефицит кальция, паращитовидная железа начинает искать пути восполнения этого недостатка, стремительно продуцируя гормон ПТГ. Данное биологическое вещество прекрасно знает о том, где в нашем организме имеются залежи кальция, а потому начинает активно изымать минерал из костей и переносить его в кровь. А ведь известно, что на 99,99% кальций в организме оседает в костной ткани, и лишь 0,01% приходится на остальные нужды организма, в частности, на осуществление биохимических процессов.
Естественно, что в результате такой «экспроприации» нарушается баланс макроэлемента в организме, опорно-двигательный аппарат начинает стремительно терять кальций и развивается остеопороз. А это очень серьезное заболевание, в результате которого кости, лишенные своего главного укрепляющего элемента, становятся пористыми и хрупкими, начиная часто ломаться.
Существуют и другие патологические состояния, к которым приводит повышенный уровень гормона паратирина. В частности:
- избыточное вымывание кальция из костей приводит к ситуации, при которой этот минерал оседает в почках, образуя камни (конкременты);
- повышенное содержание кальция в крови приводит к его оседанию на стенках кровеносных сосудов, в результате чего развивается опасное состояние под названием кальциноз.
Симптомы гиперпаратиреоза
Хочется сказать, что при не самом известном названии, заболевание это не такое уж редкое. По статистике с ним сталкивается 1 человек из 1000 жителей нашей страны. При этом женщины страдают от патологически повышенного паратгормона в 3 раза чаще, чем представители сильного пола. Что интересно, болезнь Реклингхаузена – это заболевание молодых людей, ведь чаще всего с ним сталкиваются люди в возрасте 20–50 лет.
Здесь-то и возникает резонный вопрос – как проявляет себя заболевание, и по каким симптомам его можно выявить? Специалисты в этом плане советуют обращать внимание на следующие неприятные симптомы:
- слабость и повышенная утомляемость;
- сильная слабость в ногах, мешающая заниматься повседневными делами;
- снижение общего мышечного тонуса;
- проблемы с координацией движения (походка становится шатающейся, разболтанной, больной начинает переваливаться с ноги на ногу, словно утка);
- сильная боль в отдельных группах мышц;
- стремительно развивающийся кариес, появление шатающихся зубов (симптом челюстного остеопороза);
- частые переломы костей, даже при легких травмах и незначительных нагрузках;
- повышение давления, брадикардия и нарушение ритмов сердца;
- у детей наблюдается отставание в росте;
- тяжелые деформации скелета (ноги становятся X-образными);
- кожа становится землистого оттенка, сухой и шелушащейся;
- постоянные позывы к мочеиспусканию и сильная жажда;
- камни в почках и почечная недостаточность;
- пассивность, психологическая утомляемость, сонливость даже с утра;
- некоторые поведенческие изменения, в частности, истеричность, обидчивость, раздражительность и склонность к плачу без причины.
С такой симптоматикой не следует пытаться справиться самостоятельно, ведь отдых или снижение нагрузок в этом случае не помогут, а лишь оттянут начало квалифицированного лечения. Более того, если своевременно не выявить имеющееся заболевание и не начать бороться с ним, больной рискует столкнуться с кризом. В этом случае у него появятся следующие тяжелые симптомы:
- сильная жажда;
- неукротимая рвота;
- общее ухудшение самочувствия на фоне стремительного обезвоживания;
- ноющие боли в животе;
- сильные мышечные и суставные боли;
- высокая температура тела (40°C и выше).
Диагностика заболевания
Чтобы выявить гиперпаратиреоз врачу достаточно взять кровь на анализ. Сдается такой анализ утром, натощак, причем накануне назначенного обследования необходимо придерживаться определенной диеты, а именно, отказаться от жирной и острой пищи, копченостей и консервов, солений и сладостей. Принимать алкогольные напитки и медицинские препараты за сутки до сдачи анализа также не допускается. Утром, до сдачи анализа нельзя есть, пить и даже курить.
Читайте также:
Как лечить гиперпаратиреоз
Лечение рассматриваемой патологии зависит от причины ее появления. В случае если у больного развился вторичный гиперпаратиреоз, необходимо лечить основное заболевание, после устранения которого наладится и гормональный фон. Параллельно с таким лечением нужно принимать витамины с кальцием (в случае повышенного паратгормона) или витамин D (при пониженном ПТГ).
Если же причиной повышенного паратирина стал первичный гиперпаратиреоз, для устранения недуга потребуется хирургическая операция, во время которой специалист удалит имеющуюся опухоль или часть увеличенной паращитовидной железы. Кроме того, врач назначит гормональное лечение при необходимости повышения уровня данного гормона.
Однако если больному требуется лишь незначительна коррекция уровня этого биологического вещества, специалист может посоветовать специальную диету. Такое питание подразумевает исключение из рациона продуктов, содержащих фосфаты. В этом плане пациенту следует свести к минимуму употребление мяса и мясопродуктов, отказаться от картофеля и куриных яиц, фасоли и молока, овсяной крупы и бобовых культур. Соленые, копченые и маринованные продукты также не должны попадать на стол. Кроме того, необходимо максимально сократить или полностью отказаться от соли. А вот растительной пищи, в частности, овощей и фруктов, в рационе должно быть как можно больше.
Повышенный паратгормон – серьезная проблема, которую не стоит пытаться лечить самостоятельно. Обратитесь в клинику к опытному врачу, который установит причину заболевания и назначит комплексное лечение. Это будет самым верным решением в сложившейся ситуации. Берегите свое здоровье!
Паратгормон повышен — что это значит и как восстановить нормальный уровень гормона

Железы человеческого организма вырабатывают несколько десятков гормонов, каждый из которых выполняет свою функцию.
Любое нарушение гормонального баланса действует по принципу домино, то есть влечет за собой другие эндокринные патологии и может вызвать серьезные осложнения.
Один из важнейших для здоровья гормонов носит название паратгормон, а его повышение — распространенная проблема, с которой регулярно сталкиваются врачи. Итак, паратгормон повышен: что это означает, и какие последствия могут ожидать от такого дисбаланса.
Паратгормон
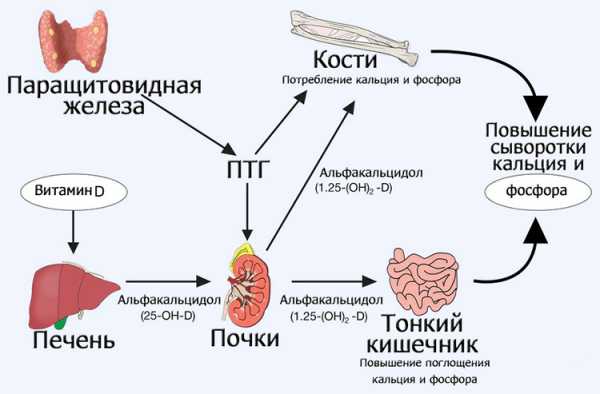
Паратгормон (ПТГ) вырабатывается паращитовидными железами, и отвечает за кальциево-фосфорный обмен в организме.Основная его функция заключается в усилении всасывания кальция в ЖКТ и активации процессов его усвояемости, благодаря чему его уровень в сыворотке крови повышается, а концентрация фосфора снижается.
Кроме того, паратгормон участвует в следующих процессах:
- работа почек и опорно-двигательного аппарата;
- усвояемость углеводов и микроэлементов в тонком кишечнике;
- нормализация уровня липидов в сыворотке крови;
- функции репродуктивной системы (сексуальное влечение, потенция);
- контроль состояния эпидермиса.
Следствием нарушения концентрации паратгормона в крови являются костные патологии, дисфункция ЖКТ, дерматиты и другие заболевания. Анализ на уровень данного вещества проводится при выявлении дефектов костной ткани (кисты, псевдопереломы, остеосклероз, остеопороз), мочекаменной болезни, эндокринных нарушениях и т.д.
Нарушение выработки паратгормона — достаточно распространенная патология, которая встречается у одного человека из тысячи, причем женщины подвержены ему в три раза чаще, чем мужчины.
Норма и отклонение от нее
 Содержание паратгормона в крови — динамическое явление, так как референсные значения отличаются в зависимости от возраста и пола, а также от времени суток.
Содержание паратгормона в крови — динамическое явление, так как референсные значения отличаются в зависимости от возраста и пола, а также от времени суток.
Наибольшее количество данного вещества продуцируется во время ночного отдыха и днем, около 15 часов, а минимальная концентрация фиксируется в 7 утра.
Нормы паратгормона у людей разного возраста выглядят следующим образом:
- 20-22 года — от 12 до 95 пг/мл;
- 23-70 лет — от 9,5 до 75 пг/мл;
- пожилые люди (от 71 года) — 4,7-117 пг/мл;
- беременные женщины — 9,5-75 пг/мл.
Механизм нарушения выработки паратгормона в организме выглядит следующим образом: паращитовидные железы получают сигнал о недостаточном содержании кальция, и начинают усиленно вырабатывать данное вещество. Паратгормон начинает добывать кальций из костей, восполняя его недостаток в других органах и тканях, вследствие чего развиваются множественные нарушения, в первую очередь в костной ткани.
Отклонения от нормы обычно свидетельствуют о нарушениях работы паращитовидных желез, реже — о других патологиях в организме. Повышение уровня паратгормона в крови носит название гиперпаратиреоз (болезнь Реклингхаузена), причем патология может быть как первичной, так и вторичной, то есть возникать вследствие других недугов.
Паращитовидная железа, строение и функции органа
Понижение уровня паратгормона (гипопаратиреоз) не менее опасно для организма, чем его повышение — оно может говорить об аутоиммунных заболеваниях, костных патологиях или недостатке магния.
Как и любое другое заболевание, гиперпаратиреоз имеет характерные признаки — при их развитии необходимо как можно раньше обратиться к врачу, чтобы вовремя диагностировать нарушение. В число симптомов, которые указывают на повышенную выработку паратгормона, входят:
- выраженная слабость, снижение мышечного тонуса нижних конечностей;
- сонливость, снижение работоспособности;
- болевой синдром, локализующийся в отдельных группах мышц;
- проблемы с координацией движений и двигательной активностью — больные с трудом встают и садятся, а их походка становится «утиной»;
- пересыхание кожных покровов и изменение их оттенка на бледно-землистый;
- постоянная жажда, учащение мочеиспускания;
- подвижность и выпадение внешне здоровых зубов;
- почечная недостаточность, сопровождающаяся образованием камней;
- иногда изменения психоэмоционального фона: раздражительность, истеричность, склонность к беспричинным слезам.
 В тяжелых случаях наблюдаются скелетные деформации, повреждения костей даже при незначительных нагрузках и другие нарушения работы опорно-двигательного аппарата.
В тяжелых случаях наблюдаются скелетные деформации, повреждения костей даже при незначительных нагрузках и другие нарушения работы опорно-двигательного аппарата.
Симптомы гиперпаратиреоза могут свидетельствовать о ряде других патологий, поэтому необходимо пройти полное исследование, для постановки точного диагноза.
Дифференциальная диагностика проводится с нарушениями усвояемости кальция в организме, сахарным диабетом, заболеваниями мышц и т.д.
Все вышеперечисленные симптомы являются прямым показанием к анализу на концентрацию паратгормона. Для этого берется кровь из вены, причем процедура требует соответствующем подготовки: анализ делают на голодный желудок, накануне нужно исключить алкогольные напитки, курение, физические нагрузки и по возможности прием лекарственных препаратов. Если это невозможно, применение медикаментов и возможное искажение результата исследования следует согласовать с врачом.
Повышение гормона: что это значит?
Существует несколько причин развития гиперпаратиреоза, которые включают опасные заболевания и патологии:
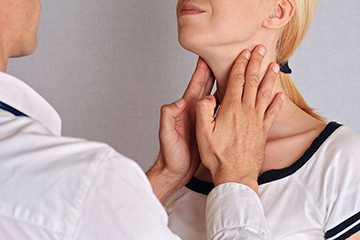
- злокачественные образования с метастазами в щитовидке и паращитовидных железах;
- воспалительное заболевание ЖКТ, поражающее все его отделы (болезнь Крона);
- колиты;
- почечная недостаточность;
- гипо- или гипервитаминоз D вплоть до отравления организма.
Вторичную форму недуга обычно вызывают злокачественные или доброкачественные опухолевые образования поджелудочной железы.
Повышение уровня паратгормона в крови может вызывать прием некоторых медикаментозных средств — чаще всего данное явление наблюдается при применении гормональных препаратов и противотуберкулезной терапии (сочетание изониазида и циклоспорина).
Кроме того, в медицине существует понятие под названием псевдогиперпаратиреоз, когда гормон синтезируется опухолями, локализующимися не в щитовидных или паращитовидных железах, а в другом органе. Иными словами, повышение концентрации паратгормона в любом случае говорит о серьезных патологиях в организме, и если щитовидка и паращитовидные железы здоровы, причину данного явления необходимо искать в других местах.
 Чем опасно повышение уровня гормона паращитовидных желез?
Чем опасно повышение уровня гормона паращитовидных желез?
В первую очередь оно ведет к нарушению кальциево-фосфорного обмена в организме, что отражается на работе всех органов и систем.
Кости становятся мягкими и хрупкими, вследствие чего развивается остеопороз, а в почках и мочевыводящих путях образуются камни.
Страдает и сердечно-сосудистая система — повышается риск кальциноза сосудов, что может привести к инфаркту и другим угрожающим жизни состояниям.
Одно из самых опасных осложнений гиперпаратиреоза — гиперпаратиреоидный криз, который грозит летальным исходом. Человек чувствует резкое ухудшение состояния, боли в животе и мышцах при малейших движениях, развивается неукротимая рвота и повышение температуры до 40 градусов.
При гиперпаратиреоидном кризе необходима неотложная медицинская помощь — смерть при данном состоянии наступает в половине случаев.
Лечение гиперпаратиреоза обычно длительное, от нескольких месяцев до пожизненного приема гормонозаместительных препаратов (в зависимости от уровня гормона в крови и причины его повышения). Консервативную терапию сочетают с приемом препаратов, содержащих витамин D и кальций.
При неэффективности медикаментозной терапии, высоком содержании паратгормона в крови (превышение концентрации в 3 раза) и опухолевых поражениях, необходимо оперативное вмешательство, направленное на устранение образования, а в тяжелых случаях показана резекция или полное удаление паращитовидных желез.Гиперпаратиреоз — серьезное состояние, которое требует своевременной диагностики и правильного лечения.
Не стоит забывать о том, что повышение уровня паратгормона — не самостоятельный недуг, а симптом других патологий в организме, поэтому необходимо пройти комплексное исследование для выявления причины патологии.
Видео на тему
Поделиться:
Нет комментариев
Почему повышен паратгормон?
Повышен паратгормон может быть как при поражении самих паращитовидных желез, так и без их явной патологии. В этой статье вы узнаете о заболеваниях или состояниях при которых повышен паратгормон. Здравствуйте, уважаемый читатель! Если вы меня еще не знаете, то меня зовут Диляра Лебедева. Я врач эндокринолог и автор блога «Гормоны в норме!», на котором вы сейчас находитесь.
Когда повышен паратгормон, такое состояние в медицине называют гиперпаратиреозом. Также имеются и другие названия: фиброзно-кистозная остеодистрофия, болезнь Реклингхаузена. Заболевание довольно частое, и частота составляет 1:1000 человек, женщины болеют чаще в 2-3 раза. Это заболевание поражает в основном людей от 20 до 50 лет, т. е. людей в самом трудоспособном возрасте. От этого заболевание приобретает еще большую значимость и требует своевременной диагностики и лечения. Если вы еще не прочитали статью «Паращитовидные железы», то настоятельно рекомендую сначала сделать это, иначе вы не поймете, о чем пойдет речь в этой статье.
Состояния, когда повышен паратгормон
Повышение паратгормона может быть вызвано многими причинами. В связи с этим принято различать:
- Первичный гиперпаратиреоз
- Вторичный гиперпаратиреоз
- Третичный гиперпаратиреоз
При первичном гиперпаратиреозе повышение паратгормона вызвано поражением самих паращитовидных желез. Заболевания паращитовидных желез, при которых повышается паратгормон, следующие:
- Аденома паращитовидной железы (доброкачественная опухоль)
- Гиперплазия паращитовидной железы
- Карцинома паращитовидной железы (злокачественная опухоль)
При вторичном гиперпаратиреозе повышение уровня паратгормона является ответной реакцией на хронический дефицит витамина D, кальция и повышенное содержание фосфора в крови. Такие изменения минерального обмена наблюдаются при следующих состояниях:
- Заболевания почек (почечная недостаточность, почечный рахит, тубулопатия)
- Проблемы с кишечником, а точнее, нарушение всасывания кальция, что может быть при синдроме мальабсорбции
- Болезни костей (сенильная или старческая остеомаляция, болезнь Педжета)
- Миеломная болезнь
- Хроническая недостаточность витамина D
Третичный гиперпаратиреоз характеризуется образованием аденомы паращитовидной железы, но не являющейся первичным очагом, как это было описано при первичном гиперпаратиреозе. В этом случае аденома развивается в ответ на длительное повышение паратгормона, которое возможно при заболеваниях, о которых я говорила при описании вторичного гиперпаратиреоза. Попробую объяснить иначе, поскольку это действительно тяжело понять. Даже я не с первого раза разобралась, что к чему.
Проще говоря, если имеется какая-либо причина, вызывающая вторичный гиперпаратиреоз (болезни почек, костей и пр.), то начинает повышаться уровень паратгормона, но при этом сама железа здорова, т. е. нет ни аденомы, ни гиперплазии железы. Если такое повышение длится долго, то в итоге в железе вырастает аденома, которая начинает также самостоятельно вырабатывать паратгормон. Таким образом, у человека с третичным гиперпаратиреозом имеется и заболевание другого органа, и аденома паращитовидной железы. Уф! Вроде понятно объяснила. Если остались вопросы, вы можете их задать прямо в комментариях.
Но это еще не все. Как говорится, «контрольный выстрел».
Также имеется такое понятие, как псевдопарагипертиреоз. В этом случае уровень паратгормона повышается за счет его синтеза опухолями других органов. Таким образом, если вас обследовали и не обнаружили ни аденомы, ни какого-либо соматического заболевания, которое может повышать гормон, то нужно искать опухоль в другом органе. Действительно, имеется множество примеров, когда какая-либо опухоль вырабатывала несвойственный ей гормон, и это касается не только паратгормона.
Что происходит при повышении паратгормона?
Как известно, в нормальном количестве паратгормон способствует обновлению костной ткани (старые клетки разрушаются, а новые их замещают). При избытке паратгормона этот баланс нарушается в сторону разрушения костной ткани, а весь кальций отправляется в кровь.
В костях развивается остеопороз. Подробнее об остеопорозе читайте в статье «Остеопороз: основные понятия». В крови из-за этих процессов появляется избыток кальция, выделяющегося из организма через почки. Кальций в больших количествах поражает почечную структуру, вызывая полиурию (повышенное мочеиспускание). Вследствие избыточного выделения кальция с мочой в почках образуются камни.
Камни при гиперпаратиреозе обычно оксалатные, фосфатные или смешанные. Мочекаменная болезнь развивается в 10-15 % всех случаев гиперпаратиреоза. Камни имеют коралловидную форму, это как бы отпечаток внутреннего строения почки.
Кроме того, что при этом заболевании образуются камни в просвете почечных лоханок, еще происходит и отложение солей кальция и в самой ткани почек. Это явление называется нефрокальцинозом.
Нефрокальциноз – это признак запущенности процесса. Из-за отложения солей кальция нарушается нормальная работа почек и развивается почечная недостаточность, которая, к сожалению, необратима даже при устранении повышенного уровня паратгормона.
Как проявляется повышение паратгормона у пациента?
Все симптомы поначалу связаны с повышением уровня кальция в крови. Симптомы могут быть такие:
- Общая и мышечная слабость, особенно в нижних конечностях. Появляются боли в отдельных группах мышц.
- Становится трудно ходить (пациенты спотыкаются, падают), вставать со стула (опираются на руки), развивается так называемая утиная походка и разболтанность в суставах.
- Сухая кожа землистого оттенка.
Одними из ранних признаков являются жажда и повышенное мочеиспускание. Иногда сначала повышение паратгормона путают с несахарным диабетом. Очень характерно расшатывание и выпадение здоровых зубов. Это связано с остеопорозом челюстей. На поздних стадиях возникают деформация скелета, частые переломы при незначительной травме.
Развивается поражение почек в виде образования камней и нефрокальциноза. В дальнейшем возможно развитие почечной недостаточности.
Возможны психические нарушения в виде:
- Быстрой психической истощаемости
- Раздражительности
- Плаксивости
- Сонливости
Гиперпаратиреоидный криз
Самое тяжелое осложнение при гиперпаратиреозе – это гиперпаратиреоидный криз. Это жизнеугрожающее состояние, которое наступает при уровне кальция в крови 3,5-5 ммоль/л.
Гиперпаратиреоидный криз возникает при:
- Спонтанных переломах.
- Инфекциях.
- Интоксикациях.
- Беременности.
- При приеме богатой кальцием пищи.
- Приеме антацидных и ощелачивающих препаратов (альмагель, рени и пр.).
Криз развивается внезапно. Появляются рвота, жажда, боли в мышцах и суставах, боли в животе, повышение температуры тела до 40°с, нарушение сознания. Прогноз при кризе зависит от своевременной диагностики и лечения, но летальность остается высокой до 50-60 %.
Из этой статьи вы узнали об основных причинах повышения уровня паратгормона. О диагностике и методах лечения читайте в статье «Как выявить и ликвидировать повышенный паратгормон?»
С теплотой и заботой, эндокринолог Диляра Лебедева
 Что делает тиреотропный гормон и за что отвечает?
Что делает тиреотропный гормон и за что отвечает? Носорог с аденомой околощитовидной железы или гиперпаратиреоз
Нобелевская премия была присвоена американской ученой Розалин Ялоу в 80 годах минувшего века за расшифровку молекулы важнейшего вещества регулирующего обмен кальция в организме человека – паратгормона . Вследствие этого открытия, произошёл переворот в понимании масштабности распространения заболевания, при котором паратгормон повышен. Болезнь перестала считаться редкостной и оказалась очень распространенной на 500/1000 жителей 1-2 случая заболевания.
Анатомическое открытие!
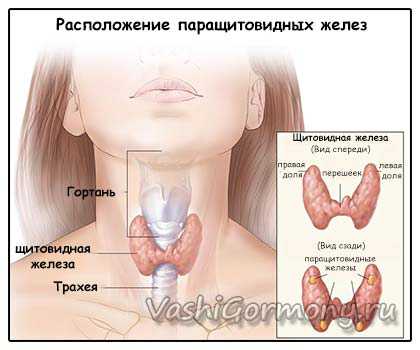 Вырабатывается паратгормон в околощитовидных железах, которые размещаются по задней поверхности или в толще щитовидной железы. У большинства здоровых людей образуется их четыре: две верхние и две нижние. Но у небольшого количества населения 13% находится пять и больше, описаны случаи до одиннадцати! Этот важный эндокринный орган был открыт последним из анатомических открытий.
Вырабатывается паратгормон в околощитовидных железах, которые размещаются по задней поверхности или в толще щитовидной железы. У большинства здоровых людей образуется их четыре: две верхние и две нижние. Но у небольшого количества населения 13% находится пять и больше, описаны случаи до одиннадцати! Этот важный эндокринный орган был открыт последним из анатомических открытий.
Как это было…
В 1949 году английский аристократ, профессор Королевского Колледжа Хирургов Англии Ричард Оуэн согласился изучить тело огромного умершего индийского носорога, который прожил в Лондонском зоопарке 15 лет. Исследования двухтонного животного происходили зимой на глазах окружающих. Что приводило одних в ужас, других в восхищение. В окончательных выводах впервые в анатомии млекопитающих был описан небольшой железистый орган желтоватого цвета, тесно прилегающий к задней поверхности щитовидной железы. Этот препарат на данный момент находится в музее Колледжа. Исследователем также была указана повод смерти носорога: перелом ребра и повреждение легкого его осколками, что напрямую могло быть связано с увеличением околощитовидной железы, при которой повышается уровень паратгормона в крови. Вот почему эндокринные хирурги Франции выбрали себе логотип, где изображен носорог, который держит в одной руке скальпель, а в другой нарисована аденома околощитовидной железы.
При каких состояниях гормон повышен?
- Гормон повышен при первичном гиперпаратиреозе. Источником бесконтрольного синтеза паратгормона при этом является опухоль или увеличение одной или нескольких околощитовидных желез, вследствие генетической предрасположенности. Это:
- Аденома;
- карцинома;
- опухолеподобное поражение;
- кисты паращитовидных желез.
- Гормон повышен при вторичном гиперпаратиреозе. Это совокупность заболеваний характеризующихся низким уровнем кальция в крови. И поначалу наблюдается компенсаторное увеличение околощитовидных желез и паратгормона на недостаточное количество Са⁺⁺. Без своевременного лечения это состояние переходит в болезнь, при которой гормон постоянно повышен.Причины этого состояния
- Рахит;
- Дефицит витамина D;
- Нарушения пищеварения, усвоения кальция (Са⁺⁺);
- Хроническая почечная недостаточность (хронические заболевания почек, сахарный диабет, тиреотоксикоз).
Как это проявляется и чем грозит?
На скелетно-мышечную систему:
- катастрофические последствия для скелета, боль в костях, суставах, припухлость суставов, уменьшение плотности костной ткани, склонность к частым переломам лучевой кости, шейки бедра, ключицы, плечевой кости, уплощение позвонков, уменьшение роста взрослого человека, Х-образная деформация нижних конечностей у детей, кисты верхней, нижней челюсти, остеопороз.
На мочевыделительную систему:
- частое мочеиспускание, боль в пояснице, почечная колика, мочекаменная болезнь, кальциноз почек, пиелонефрит, хроническая почечная недостаточность.
На пищеварительную систему:
- тошнота, сухость ротовой полости, жажда, запоры, боль в животе, отсутствие аппетита, рвота, анорексия;
- желчекаменная болезнь, панкреатит, язвы желудка и 12-перстной кишки, гастрит с повышенной кислотностью.
На нервную и мышечную системы:
- слабость в мышцах нижних конечностей, трудно встать из кресла без посторонней помощи, быстрая утомляемость, плохое настроение, ухудшение памяти, психозы.
На сердечнососудистую систему:
- артериальная гипертензия
- аритмия, замедление сердечного ритма, брадикардия.
Значительный показатель паратгормона кроме всех этих изменений, которые развиваются на протяжении нескольких лет, и десятилетий, может привести к острому неотложному состоянию – гиперкальциемическому кризу, когда уровень Са⁺⁺повышен.
Норма концентрации кальция 1,05-1,30ммоль/л. Норма концентраци паратгормона 10-65мкг/л или 12-60пмоль/л.
Если каждый из этих показателей повышен, необходимо обратиться к эндокринологу. Большое значение имеет семейный анамнез, при котором могут выясняться наследственные формы заболевания при которых повышен уровень паратгормона. (МЕН-1, МЕН-2а, JT-синдром).
Какой выход?
При вторичном гиперпаратиреозе все усилия направлены на устранение причины, которая привела к повышению гормона. Необходимо устранение дефицита Са⁺⁺, витамина D, лечение заболеваний желудочно-кишечного тракта, хронических воспалительных процессов почек…
Лечение первичного заболевания паращитовидных желез заключается в своевременном, деликатном оперативном вмешательстве исключительно опытным паратиреоидным хирургом, удалении аденомы. Операция не является противопоказанием для беременных, но лучше всего её проводить во втором триместре. Возможность вылечить пациента уменьшается с промедлением оперативного вмешательства.
После операции восстановлению плотности костной ткани способствует регулярная физическая активность. Малоподвижный режим недопустим, он усугубляет остеопороз. Жизнь это движение! Постепенно исчезают другие симптомы, улучшается аппетит, появляется хорошее настроение. И хочется жить дальше!
Последние изменения: 2014-07-14 - ВашиГормоны.ру
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе