Образование в матке
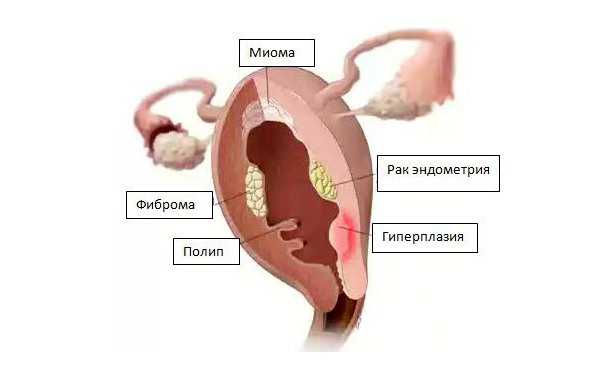
Новообразования в матке
Во время проведения ультразвуковой диагностики органов малого таза могут обнаружить в матке образование. Женщинам часто приходится сталкиваться с различными опухолями ОМТ. Чтобы поставить точный диагноз и определить тип образования в матке, необходимо провести некоторые обследования и дополнительно сдать анализы.
Пациентку направляют на повторное УЗИ, дают направления для сдачи крови и мочи. Что могут обнаружить? Образования в матке бывают доброкачественные (миома, папиллома, киста) или злокачественными (рак). В любом случае потребуется проводить терапию. Ниже описаны самые частые виды образований, встречающихся среди женщин, а также способы их лечения.
Доброкачественные
Доброкачественные новообразования в большинстве случаев не мешают женщине спокойно жить. Они обнаруживаются на поздних сроках, поскольку не проявляют симптомов. Чаще всего такие опухоли не требует хирургического вмешательства и удачно лечатся консервативными способами.
Доброкачественные образования в матке какие бывают? Выделяют несколько видов: миома, папиллома, киста. Ниже каждое из заболеваний рассмотрено в подробностях, а также есть информация о методах терапии.
Миома
Миомы матки являются доброкачественными опухолями, которые происходят из гладкой мускулатуры матки, миометрия. Их рост ускоряется эстрогенами, ингибированными агонистами гонадотропин-рилизинг-гормона. Большинство из них встречается в теле матки.
Такая опухоль очень распространена в гинекологии. После 30 лет их встречают около 20–30% всех женщин.
Миомы могут быть в теле матки или в цервикальном канале. Доброкачественные образования могут располагаться в стенке детородного органа, в мышечной ткани, чуть ниже периметрия или непосредственно под эндометрием, а также внутри связок.
Как точно происходит развитие таких доброкачественных опухолей неизвестно. Ученые полагают, что женский гормон эстроген играет важную роль в данном процессе. Он обеспечивает рост слизистой оболочки внутри матки (эндометрия). Это также может повлиять на рост мышечного слоя в теле.
Таким образом, дисрегуляция может быть причиной лейомиомы матки. Когда производство эстрогенов уменьшается после менопаузы (климакс), доброкачественные образования обычно не встречаются. Существующие миомы приостанавливаются в росте.
Фибромы не вызывают симптомов примерно 25% женщин. Доброкачественная опухоль в матке обычно обнаруживается случайно во время обычного обследования у гинеколога.
Во всех других случаях они вызывают дискомфорт. Общими признаками заболевания являются:
- Кровотечения. Миомы могут вызывать нарушение менструаций, в частности, гиперменорею, метроррагию.
- Сильная боль во время менструации. Тяжелое кровотечение, связанное с миомой, может образовывать сгустки, выделение которых сопровождается судорогами.
- Менее распространенные жалобы: боль внизу живота, в спине, почечные колики, частое мочеиспускание, запор, боль во время полового акта.
Папиллома
Инфекционный агент — это вирус папилломы человека. Наиболее распространенным способом передачи является прямой контакт кожи с кожей во время полового акта. Для передачи инфекции необходимо, чтобы вирус находился в непосредственном контакте с глубокими слоями (базальными слоями) кожи и слизистых оболочек наружных половых органов здорового человека.
Передача может произойти и у младенцев, рожденных от матерей с генитальными бородавками (в этом случае возможны большие кондиломальные поражения).
Генитальная инфекция поражает область вульвы, влагалища, шейки матки и самого детородного органа. Также от этого заболевание страдает промежность и анус. Папиллома может быть одиночной или множественной, обнаружить ее можно при проведении ультразвукового исследования и путем взятия биопата.
Иногда поражения не видны невооруженным глазом (в частности, на шейке матки, когда диагноз ставится после взятия мазков).
Генитальные бородавки редко являются причиной некоторых гинекологических симптомов, таких как боль, генитальный зуд, лейкорея и метроррагия. Эти признаки часто подтверждаются вторичной инфекцией кондиломы другим инфекционным агентом (герпес, гонококки, сифилис, грибы или другие микробы).
Киста
Киста — это что-то плохое? Не беспокойтесь: в большинстве случаев это доброкачественная образование. Только в редких случаях кисты могут быть опасны для здоровья.
Такие образования могут встречаться почти во всех частях тела. Примерами могут быть почки, голова и грудь. У женщин следует упомянуть яичники и матку. Здесь они начинают формироваться вскоре после начала полового созревания или до наступления менопаузы. Кисты представляют собой тканевые полости, которые могут быть заполнены водой, кровью, гноем или кожным салом.
Когда дело доходит до кист на половых органах, то есть матки и яичников, колебания гормонального фона, связанные с циклом, часто являются источником образования. Кроме того, заболевание щитовидной железы или дисфункция коры надпочечников могут способствовать их образованию в полости матки.
Как правило, это так называемые функциональные кисты, которые, согласно медицинскому профессиональной ассоциации гинекологов доброкачественны в 98% случаев и регрессируют в течение примерно шести недель. Они редко превышают 10 см в размере. Лекарственное или хирургическое лечение не рекомендуется для этого типа кисты, если не возникнут осложнения.
С 40 лет существует повышенный риск развития злокачественных образований. Поэтому рекомендуется регулярное обследование в этом возрасте, если ранее был поставлен такой диагноз.
Классификация кист:
- наботовы;
- ретенционные;
- паразитарные;
- опухолевые;
- травматические;
- дизонтогенетические.
Часто подобные образования обнаруживаются только во время обычного обследования, поскольку они растут бессимптомно. Однако есть некоторые неоднозначные признаки, которые могут указывать на кисту в матке или яичниках.
Независимо от того, являются ли кисты доброкачественными или злокачественными, они могут надавливать на окружающие органы, что может привести к боли в спине и брюшной полости. Кроме того, боль во время секса или дефекации может указывать на образование в брюшной полости. А также большая киста может увеличить размер брюшной полости. В некоторых случаях женщины также могут ощущать образование.
Кисты в матке также могут вызывать нерегулярные и болезненные менструальные кровотечения. Если женщина испытывает сильную боль в нижней части живота, это может также указывать на осложнения. В любом случае с врачом следует проконсультироваться как можно скорее. Осложнения встречаются редко. Одним из возможных примеров может быть разрыв, который может вызвать сильную боль в животе.
Злокачественные
Злокачественные образования шейки матки — что это? Это опасные патологии, которые быстро прогрессируют и приводят к летальному исходу. Среди онкологических заболеваний у молодых женщин рак шейки матки имеет самые высокие показатели смертности.
Рак шейки
Шейка является нижней частью матки. Рак шейки матки не вызывает никаких жалоб в первую очередь и поэтому часто не замечается в течение длительного времени. Симптомы обычно не возникают до тех пор, пока болезнь не продвинется дальше. Именно из-за отсутствия ранних симптомов ежегодный мазок на онкоцитологию у гинеколога в возрасте 20 лет может иметь смысл.
Рак матки и шейки может быть следующих видов:
- плоскоклеточный;
- серозный;
- муцинозный;
- железистоплоскоклеточный;
- недифференцированный.
На более продвинутой стадии могут возникать такие симптомы, как пятнистость, выделения из влагалища, а также боль. Признаки рака шейки матки могут включать кровотечение после полового акта, вне менструального цикла, часто заболевание сопровождает неприятный запах.
Могут возникнуть такие признаки, как кровь в моче, инфекции мочевых путей, боли в спине или перегрузка лимфы. Необъяснимая значительная потеря веса также может быть признаком прогрессирующего рака.
Саркома матки
Саркома — злокачественная опухоль, которая формируется из мышечных клеток стенки матки (лейомиосаркома). Такие образования обычно встречаются в старшем возрасте.
Лейомиосаркома является наиболее распространенной саркомой матки и составляет 1% всех злокачественных образований матки. Пик частоты заболевания приходится на возраст 50–55 лет. Лейомиосаркома очень редко встречается у женщин до 40 лет. Факторы риска развития карциномы эндометрия, такие как бездетность, ожирение, сахарный диабет и гипертония, не относятся к лейомиосаркоме.
Клиническая картина:
- кровотечение;
- болезненность в нижней части живота;
- дискомфорт в области брюшной полости;
- быстрый рост матки после менопаузы;
- ухудшение состояния желудочно-кишечного или урогенитального тракта.
Лейомиосаркомы метастазируют лимфогенически в регионарных лимфатических узлах и часто с током крови перемещаются в легкие, печень, головной мозг, почки и кости.
Рецидивы наиболее распространены в первые 2 года после постановки диагноза. Поэтому рекомендуется посещать доктора в течение первых трех лет регулярно.
Прогноз в основном плохой, но зависит от размера опухоли и состояния метастаз. Злокачественные образования диаметром менее 5 см имеют лучший прогноз, но составляют лишь 20% опухолей. 5-летняя выживаемость составляет 15–25% при 3 и выше стадии рака.
ГТД
Гестационная трофобластная болезнь (ГТД) — это название, данное редкой группе опухолей из трофобластных клеток. Они образуются в матке и почти всегда связаны с беременностью.
Наиболее распространенный тип ГТД происходит на ранних сроках беременности, но некоторые из них происходят через месяцы или даже годы после того, как малыш появился на свет. Заболевание можно лечить, и большинство типов трофобластических опухолей, даже если они являются раковыми, могут быть излечены.
Типы образования:
- Пузырный занос (Hydatidiform moles (Hms)), является наиболее распространенным. Базовый тест показывает, что женщина в положении, и может чувствовать это, но ребенка нет. Примерно через 6–10 недель симптомы и обычные тесты покажут, что что-то не так. Hms — это не рак, но иногда они могут вызвать его.
- Хориокарцинома — редкий рак, который часто начинается как трофобластическая болезнь. Развитие такого образования может произойти из ткани, которая остается в матке после аборта, выкидыша или рождения ребенка. Это агрессивный рак, который может распространяться по всему телу, включая матку, легкие и мозг. Он также может распространяться на ребенка.
- Трофобластические опухоли плаценты и эпителиоидные трофобластические опухоли очень редки. Они могут распространяться на матку и другие части тела. Однако их обнаруживают через несколько месяцев после рождения крохи или даже лет.
Клиническая картина заболевания может указывать и на другие опухоли. Поэтому сдают множество анализов и проводят дифференциальную диагностику.
Общие признаки включают:
- Высокое кровяное давление наряду с головными болями и отеком рук и ног — состояние, известное как преэклампсия.
- Боль, давление или дискомфорт в области таза.
- Одышка, чувство усталости и головокружение из-за вагинального кровотечения.
- Вагинальное кровотечение, не связанное с менструальным циклом.
ГТД может также приводить к сверхактивной щитовидной железе, вызывая такие симптомы, как: ускоренное сердцебиение, потение, потеря в весе. Чтобы подтвердить диагноз, сдают мочу и кровь для поиска других признаков образований и для проверки уровня хорионического гормона гонадотропина человека. Обязательно проводят УЗИ матки, которое подтвердить наличие плода или опухоли в матке.
Лечение
Терапия злокачественных и доброкачественных заболеваний может отличаться. В первую очередь она зависит от типа опухоли, наличия метастаз и сопутствующих симптомов.
Миома
Лечение миомы необходимо только в том случае, если они вызывают клинические симптомы. В зависимости от местоположения и размера миомы доступны различные варианты лечения.
Для лечения миомы используют лекарственные средства. Прогестины снижают выработку эстрогена в организме. Они содержатся во многих противозачаточных таблетках. Лечение с помощью прогестинов может замедлить рост миомы. Ингибирующее действие на рост слизистой оболочки матки может уменьшить кровотечение.
Улипристала ацетат является препаратом нового класса, его могут использовать женщины для уменьшения миомы. Это селективный модулятор рецептора прогестерона, предотвращает проникновение гормона прогестерона в клетку.
Эта форма терапии может быть использована до операции и для долгосрочной интервальной терапии у женщин репродуктивного возраста, у которых умеренный или тяжелый дискомфорт.
Прием проводится один раз в день перорально в течение трех месяцев. Этот цикл лечения можно повторять несколько раз в контексте долгосрочной интервальной терапии, сохраняя при этом терапевтический перерыв, по меньшей мере, на два месяца.
На рост миомы влияет гормональный баланс. Таким образом, использование эстрогеновых аналогов, таких как прогестагены или аналоги GnRH могут привести к уменьшению миомы. Благодаря этой терапии женщина попадает в менопаузоподобную гормональную ситуацию, которая также может иметь характерные побочные эффекты, такие как приливы, перепады настроения, потеря либидо и остеопороз. Поэтому эта форма терапии обычно не используется более шести месяцев.
Удаление доброкачественного образования выполняется, если это оно вызывает дискомфорт или является причиной бесплодия.
Папиллома
Лечение заключается в разрушении кожных поражений промежности или слизистых оболочек вульвы, влагалища, шейки матки. Среди лекарственных препаратов назначают иммунномодулирующие средства и противоопухолевые, например, Имиквимод.
Если требуется удаление, то прибегают к применению лазера, электрокоагуляции, резекции простым хирургическим скальпелем или диаметрической петлей. Также возможно проведение криотерапии или конизации шейки матки.
Киста
Если доброкачественная киста не регрессирует или не вызывает дискомфорта, врач может назначить гормональные добавки. Контрацептивная таблетка также используется для лечения.
Операция обычно выполняется только в случае повреждения кровеносного сосуда во время разрыва кисты. Другим осложнением может быть так называемое вращение ствола: здесь киста вращается один раз на своей собственной оси, посредством чего могут быть зажаты кровеносные сосуды, которые приводят к яичнику или матке.
В этом случае неотложная операция неизбежна, так как существует риск того, что матка или яичники больше не снабжаются кровью и таким образом погибают. Показаниями поворота ворот могут быть тяжелая боль в животе, рвота, тошнота, увеличение частоты сердечных сокращений и потливость.
Рак шейки
Решение о том, как лечить, зависит от стадии заболевания. При предраковых поражениях небольшие изменения в клетках часто саморазвиваются, а изменения более высокого класса обрабатываются путем конизации. Если рак действительно присутствует, необходима более обширная операция. Также химиотерапия или лучевая терапия могут быть рассмотрены.
Оперативное вмешательство. Рак, требующий терапии, требует удаления конической части шейки матки и слизистой оболочки шейного канала, которая содержит измененные области ткани (конизация).
В настоящее время рекомендуется использовать лазерную конизацию или абляцию с помощью электрического стропа. Процедура часто сочетается с соскабливанием. После конизации женщина может иметь детей. Однако она может привести к сужению или ослаблению шейки матки.
На ранних стадиях рака шейки матки также может быть выполнена конизация для лечения, если у пациента все еще есть желание иметь детей. Частичное удаление шейки матки также возможно до определенной степени развития образования. Даже после такой операции беременность все еще возможна.
Для больших опухолей злокачественного характера проводят гистерэктомию. Операция обычно выполняется с абдоминальным разрезом. Для небольших опухолей операция также может выполняться через влагалище или минимально инвазивно через небольшие разрезы в брюшной стенке (лапароскопическая).
Удаление фаллопиевых труб и яичников обычно не требуется. Если опухоль распространилась на мочевой пузырь и кишечник, может потребоваться более обширное хирургическое вмешательство.
В дополнение к хирургии может потребоваться дополнительная лучевая терапия и химиотерапия. Это связано с широким вовлечением лимфатических сосудов и лимфатических узлов, с более крупными опухолями и с неполным удалением образований.
Такое лечение служит для снижения риска рецидива. Радиация и химиотерапия сегодня обычно используются в комбинации как так называемая химиолучевая терапия. Потому что так они более эффективны и результаты лечения значительно лучше.
Саркома
У небольшой части пациентов хирургическое удаление отдельных метастазов (например, в легком или в животе) может быть успешно выполнено. При определенном типе опухоли (эндометриновой стромальной саркоме) может быть успешно выполнено многократное удаление метастазов. В основном требуется химиотерапия. Также можно использовать целенаправленное лечение.
В отдельных случаях саркомы матки также чувствительны к гормонам, поэтому можно использовать антигормональную терапию. Лучевое лечение играет незначительную роль при таком виде образований, но ее можно использовать в первую очередь при осложненных кровотечениях из влагалища.
В запущенных случаях выполняют радикальное вмешательство. При саркоме матке возможно проведение расширенной гистерэктомии, удаление придатков, регионарных лимфоузлов. Также могут произвести резекцию смежных органов.
ГТД
Лечение трофобластической болезни зависит от того, какого она типа и хочет ли женщина в будущем иметь детей. Большинство женщин могут иметь нормальную беременность после лечения ГТД.
Хирургия часто является первым шагом на пути распространения опухолей. Дилатация и кюретаж — это обычное лечение, при котором врач расширяет шейку матки и царапает матку инструментом, называемым кюреткой.
Если женщина больше не хочет детей, выполняют процедуру под названием гистерэктомия — операция по удалению матки. Также ее обязательно проводят при метастазировании раковых клеток, если врач посчитает, что больше ничего сделать нельзя.
Химиотерапия может использоваться, когда ГТД распространяется в другие части тела. Это часто делается после операции, чтобы предотвратить рак.
Чтобы избежать прогрессирования болезни, необходимо часто проходить профилактические осмотры. Здоровым женщинам рекомендуется минимум 2 раза в год посещать гинеколога, чтобы в случае наличия доброкачественного или злокачественного образования своевременно его обнаружить и начать лечение.
Доброкачественные и злокачественные опухоли матки – их признаки, диагностика и лечение
Тело матки представлено толстым мышечным слоем (миометрием), выстланным изнутри слизистой оболочкой – эндометрием. Снаружи матка укрыта листком брюшины, который образует связки, удерживающие орган в малом тазу. Матка хорошо кровоснабжается, имеет обширную сеть лимфатических сосудов и нервных окончаний.
Новообразования матки — распространенная гинекологическая патология. Чтобы вовремя ее диагностировать и вылечить, необходимо регулярно посещать гинеколога.
Классификация

В зависимости от характеристик клеток и целого новообразования выделяют следующие основные виды опухолей матки:
- доброкачественные;
- злокачественные.
Новообразования формируются из клетки-предшественницы, которая по каким-то причинам приобрела способность к неконтролируемому делению. В результате такого размножения образуется множество клеточных элементов, генетически идентичных предшественнице, которые также постоянно делятся. Кроме высокой скорости образования новых клеток опухоль характеризуется отсроченной гибелью старых, поэтому объем образования постоянно увеличивается.
Доброкачественные новообразования растут медленно, не проникают в глубь окружающих тканей, не отравляют организм и не метастазируют. Злокачественные имеют противоположные свойства: быстрый рост, склонность к прорастанию.
Какие бывают опухоли в матке в зависимости от их происхождения:
- мезенхимальные, происходящие из соединительнотканной основы органа (фиброма, саркома);
- мышечные, берущие начало из клеток миометрия (миома, миосаркома);
- эпителиальные, растущие из поверхностного слоя матки (рак эндометрия).
Отдельно рассматриваются образования, возникающие вследствие патологии беременности (хориокарцинома).
Классификация опухолей зависит от того, доброкачественные они или нет.
Миома матки
Самое частое образование тела матки – лейомиома. Она бывает подслизистая (субмукозная), межмышечная (интрамуральная) и субсерозная, располагающаяся под внешней оболочкой органа. Для определения тактики лечения врачи применяют клиническую классификацию:
- миома малых, средних или крупных размеров;
- множественная мелкоузловая;
- множественная с доминантным узлом среднего размера;
- подслизистая;
- на ножке (педункулярная).
Рак матки
Рак – наиболее частая злокачественная опухоль матки. В зависимости от клеточного строения различают несколько гистологических типов новообразования:
— аденокарцинома;— светлоклеточная аденокарцинома;
— рак, который в свою очередь делится на:
- плоскоклеточный;
- железистоплоскоклеточный;
- муцинозный;
- серозный;
- недифференцированный.
Определение микроскопического строения опухоли проводится, в том числе, для подбора эффективной химиотерапии.
Различают высоко-, умеренно- и низкодифференцированный рак. Чем меньше дифференцировка клеток, тем хуже прогноз заболевания. Низкодифференцированные клетки обладают большей скоростью деления и способностью к метастазированию, это состояние обозначается как G3 (дифференцировка 3 степени).
Стадии рака определяются по системе TNM, а также по классификации FIGO. Чем больше цифра, стоящая после соответствующей буквы, тем тяжелее заболевание.
Так, Т1 означает, что опухоль поражает только тело матки, не распространяясь на шейку (соответственно Т2). На стадии Т3 раковые клетки проникают в яичник или влагалище, при Т4 – в прямую кишку или мочевой пузырь. N1 означает поражение близлежащих лимфоузлов (тазовых и расположенных около брюшной аорты). М1 – это отдаленные метастазы.
Злокачественная мезенхимальная опухоль
Стромальная опухоль матки, или саркома образуется не из самих эпителиальных клеток, как рак, а из соединительнотканной основы эндометрия – мезенхимы. При высокой степени дифференцировки течение болезни относительно благоприятное. Чем выше незрелость клеток очага, тем быстрее растет образование и тем хуже прогноз.
Основной симптом опухоли неспецифичен – это кровянистые выделения. Если образование имеет большой размер, могут сдавливаться соседние органы.
Диагностические процедуры аналогичны тем, что выполняются при миоме и раке матки. Лечение включает лучевую терапию, удаление матки и придатков. Высокодифференцированные опухоли чувствительны к гормонам.
Трофобластическая болезнь
Довольно редко встречающееся и мало изученное заболевание, возникающее в результате осложнений беременности, — трофобластическая опухоль матки (хорионэпителиома и пузырный занос). Она развивается из остатков плаценты и вырабатывает хорионический гонадотропин.
Ведущий симптом болезни – кровотечение. Оно может возникать спустя несколько месяцев после родов. Диагноз ставится на основании гистологического исследования биоптата матки. Вопросы лечения до сих пор обсуждаются. В частности, не всегда ясны показания для удаления матки.
Особенностью образования является его высокая чувствительность к химиотерапии. Эти препараты помогают добиться полного излечения в большинстве случаев.
Этиология
Окончательно причины образования опухоли матки не выяснены.
Этиология миоматозного узла
Самый вероятный механизм развития миомы – повреждение клеток уже в зрелом органе вследствие воспалительных процессов, травм во время абортов или хирургических вмешательств, гормональных нарушений. Некоторые ученые считают, что патология клеток-предшественников может возникать еще в эмбриональном периоде под влиянием разнообразных повреждающих факторов, действующих на организм будущего ребенка.
Предполагают, что незлокачественная опухоль матки возникает при накоплении измененных клеток миометрия, в которых меняется генетическая структура. Эти нарушения развиваются вследствие многократных менструальных циклов. Под влиянием самой менструации, эндометриоза, воспаления или травмы патологические клетки начинают размножаться. Таким образом, состояние беременности уменьшает вероятность развития миомы.
Вначале миоматозный узел растет под действием женских половых гормонов. В дальнейшем он сам становится источником этих веществ, и его рост уже не зависит от циклических колебаний гормонального фона у женщин.
Механизм развития рака эндометрия
Рак эндометрия возникает на фоне изменений гормональной регуляции вследствие заболеваний гипоталамо-гипофизарной системы и яичников или их функциональных нарушений. Колебания уровня гормонов в этом случае отличаются от нормы. Под их влиянием клетки эндометрия постепенно перерождаются с формированием предракового состояния – гиперплазии.
Предрак с большой вероятностью может переродиться в злокачественную опухоль. Причина трансформации гиперпластических процессов в рак неизвестна.
Злокачественные опухоли чаще возникают в следующих ситуациях:
- нарушение обмена веществ (ожирение, диабет);
- бесплодие, ановуляция, повышенная секреция эстрогенов яичниками;
- опухоли яичников, обладающие гормональной активностью;
- наследственная предрасположенность;
- отсутствие беременностей, родов, а также половой жизни;
- позднее начало и прекращение менструаций;
- прием Тамоксифена (лекарства, назначаемого при раке молочной железы).
Гормонозависимые опухоли матки возникают у 70% женщин. Они развиваются на фоне нарушений менструального цикла, бесплодия и другими гормональных изменений. Течение таких новообразований более благоприятное. Однако они могут сопровождаться образованием множественных опухолей в кишечнике, яичниках, молочных железах.
Гормонально независимые опухоли возникают на фоне атрофии эндометрия и характеризуются отсутствием обменных нарушений, быстрым ростом и склонностью к метастазированию. Их течение менее благоприятное.
Мнение. Происхождение рака матки многие ученые связывают с генетическими нарушениями.
Клиническая картина
Симптомы доброкачественного образования
Доброкачественная опухоль матки более чем у половины пациенток не имеет симптомов. В других случаях, особенно при крупных или множественных узлах, женщин беспокоят:
- обильные, нередко болезненные менструации;
- бесплодие, выкидыши;
- сдавление мочевого пузыря или кишечника, что сопровождается частым мочеиспусканием или запорами;
- постоянные боли внизу живота;
- острые боли при перекруте ножки опухоли;
- головокружение, слабость, бледность кожи, ломкость волос – признаки анемии, вызванной нехваткой железа при хронической кровопотере.
Возможные симптомы доброкачественной опухоли матки (миомы) во время беременности:
- преждевременные роды;
- аномалии развития плода, задержка его роста;
- кровотечение после родов.
Небольшие узлы при беременности обычно прекращают расти, а крупные нередко увеличиваются, но не более чем на четверть от первоначального размера. У части пациенток (около 10-12%) диаметр новообразования уменьшается.
Клиника онкопатологии
Раковая опухоль матки на ранних стадиях не сопровождается никакими проявлениями. В дальнейшем появляются маточные кровотечения, выделения из влагалища и боль.
Молодые женщины, которых беспокоят кровотечения, часто жалуются на бесплодие. По этому поводу они иногда долго лечат дисфункции гипофиза, гипоталамуса или яичников. Гинеколог должен помнить о возможности рака у таких пациенток и вовремя направлять их на дообследование. Если же кровянистые выделения начинаются уже в постменопаузе, то есть после прекращения менструаций с возрастом, они служат типичным признаком рака эндометрия.
У пожилых женщин может наблюдаться еще один классический признак рака тела матки – обильные водянистые выделения из влагалища.
Боли в животе и пояснице возникают на более поздних стадиях болезни. Они часто связаны с метастазированием опухоли или ее прорастанием в соседние органы. В это время могут появиться выделения и лихорадка при распаде опухоли.
Метастазы рака обычно распространяются в тазовые лимфоузлы по лимфатическим сосудам. Раковые клетки при попадании в кровь разносятся по всему организму. Отдаленные метастазы возникают в сальнике, легких, костях, печени. При этом возникают соответствующие симптомы:
- боли в животе, костях;
- кашель, одышка, боль в спине;
- боль в правом подреберье;
- желтушность кожи;
- выраженная слабость, истощение;
- переломы костей;
- увеличение в размерах живота за счет накопления в нем жидкости (асцит).
Диагностика
При подозрении на новообразование матки проводится общее и гинекологические обследование. Назначается анализ крови для диагностики анемии. При раке может повышаться СОЭ.
Распознавание миомы
Диагностика доброкачественных опухолей матки основана, прежде всего, на данных ультразвукового исследования (УЗИ). Используется трансвагинальный метод с введением датчика во влагалище. Узлы часто удаляются хирургически с помощью современных способов, сохраняющих орган. Поэтому врачу важно знать количество очагов, их размеры и расположение.
Гидросонография – метод УЗИ с наполнением матки жидкостью. С ее помощью отлично диагностируется подслизистая миома, оценивается толщина маточной стенки и состояние эндометрия. Гидросонография выявляет признаки опухоли матки в 100% случаев.
Если планируется операция эмболизации маточных артерий (ЭМА), необходимо заранее узнать особенности кровоснабжения узлов. С этой целью проводится допплерография.
Этот диагностический метод позволяет визуализировать маточные сосуды, оценить скорость кровотока в них. Полученные данные помогают различить доброкачественные опухоли, имеющие низкую скорость потока крови, и очаги злокачественной опухоли – саркомы, для которых характерно интенсивное кровоснабжение.
Перед выполнением ЭМА обязательно назначается ангиография. Это рентгенологическое исследование сосудов малого таза, которое проводится с применением контрастного вещества. Контраст вводится внутривенно, заполняет сосуды. Их внутренний контур становится отчетливо виден на снимке. Беспорядочное расположение сосудов и мелкие скопления (лакуны) крови – признак не миомы, а саркомы матки.
Подслизистая миома – показание для выполнения гистероскопии. Это исследование состоит в осмотре внутренней поверхности матки с помощью специального инструмента – гистероскопа. Во время процедуры изучают размеры образования, его расположение и тип. Также оценивают возможность удалить такой узел через цервикальный канал с помощью эндоскопа.
Чтобы уточнить расположение крупных узлов относительно мочевого пузыря и прямой кишки, выполняется магнитно-резонансная томография. Это обследование заключается в создании серии изображений – срезов полости малого таза. Изучив их, врач точно ставит диагноз. Чувствительность метода значительно увеличивается при использовании контрастного вещества. Возможно выполнение компьютерной томографии, позволяющей получить трехмерное изображение органов малого таза.
Если необходима дифференциальная диагностика субсерозной миомы, опухолей яичника или забрюшинного пространства, не потеряла своей актуальности диагностическая лапароскопия.
Во время этого вмешательства через небольшие разрезы на животе врач вводит в брюшную полость пациентки небольшие трубки, оснащенные миниатюрными инструментами и видеокамерой. С помощью маленьких щипчиков можно взять биопсию из подозрительных очагов. Это помогает установить тип опухоли.
Диагностика рака эндометрия
Широко используется в амбулаторной практике цитологический анализ слизистой оболочки. Биопсия проводят с помощью специального шприца, канал шейки при этом не расширяют. При распространенной опухоли аспирационная биопсия довольно чувствительна. При небольшом очаге может быть получен отрицательный результат, если в аспират не попадут патологические клетки. Ценность исследования снижается при сопутствующей гиперплазии или полипах эндометрия, поэтому рекомендуется выполнять манипуляцию несколько раз.
При УЗИ важнейший признак – размер так называемого Мэхо. Это расстояние между внутренними слоями эндометрия, то есть удвоенная его толщина. Этот показатель изменяется при патологии слизистой оболочки. Если Мэхо более 12 мм, назначается аспирационная биопсия и цитологическое исследование. При толщине от 4 до 12 мм показана гистероскопия и взятие биопсийного материала из патологического очага под эндоскопическим контролем. Если Мэхо менее 4 мм, показано наблюдение.
При обнаружении опухолевого очага на УЗИ врач описывает размеры матки, ее контуры, структуру мышечной стенки, расположение опухоли, направление ее роста (в полость органа или наружу), а также оценивает глубину прорастания (инвазии) раковых клеток в мышечную ткань.
Для более точного определения глубины инвазии используется цветное доплеровское картирование. Это исследование позволяет увидеть интенсивный кровоток в сосудах опухоли.
Для распознавания вовлечения лимфоузлов рекомендуется провести магнитно-резонансную томографию. Это более точный метод по сравнению с УЗИ.
Главная диагностическая методика при раке матки – гистероскопия. Она помогает увидеть опухоль на поверхности слизистой и выполнить биопсию из очага поражения. При раке матки обязательно проводится раздельное диагностическое выскабливание.
Как узнать, имеется ли у пациентки микроскопическая опухоль эндометрия? Для этого используется современный метод диагностики – флуоресцентное исследование. В организм женщины вводят специальные вещества, которые избирательно связываются с раковыми клетками. После просвечивания лазерным лучом на экране прибора врач видит свечение накопившегося в опухолевом очаге флуоресцентного вещества. Метод имеет высокую информативность даже на ранней стадии рака матки.
Окончательная диагностика типа опухоли осуществляется на основании гистологического исследования. Для такого анализа используют результаты биопсии, полученные при гистероскопии и раздельном выскабливании.
Лечение

Терапия доброкачественных образований
Немедикаментозные воздействия, включающие разнообразные народные методы лечения, физиопроцедуры, лечебную гимнастику и другие похожие методы, при опухолях тела матки не приносят эффекта.
Фиброзная опухоль матки (миома) с диаметром узлов меньше 3 см подлежит медикаментозной терапии. Используются депонированные формы агонистов гонадотропин-рилизинг гормона. Эти препараты вводятся 1 раз в 28 дней, всего 6 раз. Одновременно назначают Мифепристон два раза в неделю. Такое лечение проводится под контролем УЗИ 1 раз в 3 месяца.
После завершения курса у женщин в перименопаузе менструация обычно уже не восстанавливается. Если лечение получает молодая пациентка, после завершения терапии ей назначают оральные контрацептивы для восстановления месячных. С этой же целью может быть использована внутриматочная спираль, содержащая гормоны — Мирена.
Незлокачественная опухоль матки может быть показанием для следующих операций.
Гистерэктомия
Самый радикальный метод. Во время операции матку удаляют через небольшие лапароскопические отверстия или путем разреза стенки живота (лапаротомии). Технически эта операция несложна, но ее рекомендуется выполнять только по строгим показаниям:
- увеличение опухоли более 4 недель за год;
- размеры миомы более 14 недель;
- увеличение миомы после прекращения менструаций;
- некроз (отмирание) узла;
- сдавление мочевого пузыря или кишечника;
- неэффективность консервативного лечения при анемии.
Примерно у половины молодых женщин, перенесших удаление матки без придатков, в дальнейшем все же развивается гормональный дисбаланс. Он связан с ухудшением кровотока в яичниках и нарушением связи между яичниками и маткой. Постгистерэктомический синдром требует назначения заместительной гормональной терапии.
Миомэктомия
Помогает сохранить орган операция консервативной миомэктомии. Удаление подслизистых узлов проводят, вводя инструменты через цервикальный канал, с применением электрического или лазерного оборудования. Эта операция противопоказана в таких случаях:
- сохранение размера узла после терапии агонистами гонадотропин-рилизинг-гормона;
- диаметр узла больше 5 см;
- длина полости матки более 10 см;
- наличие не только подслизистых, но и межмышечных узлов;
- аденомиоз;
- рубец на матке после кесарева сечения;
- нерожавшие пациентки.
Если узел расположен субсерозно, его можно удалить с помощью лапароскопии. Однако во многих случаях во время такого вмешательства полностью иссечь очаг опухоли невозможно. Поэтому лапароскопическое вмешательство противопоказано в таких ситуациях:
- размер миомы более 12 недель;
- множественные межмышечные узлы;
- расположение узла в области шейки, особенно по задней стенке;
- общее количество узлов – более 4.
Лечение у таких пациенток проводят только с использованием лапаротомии. Разрез проводится по нижней части живота в поперечном направлении. После удаления всех образований и тщательного ушивания миометрия накладывают косметический шов рассасывающимися нитями, который постепенно становится практически незаметным. Такие крепкие швы безопасны во время последующей беременности.
ЭМА
Если консервативная миомэктомия противопоказана, но женщина желает сохранить орган, выполняется эмболизация маточных артерий. Это вмешательство вызывает уменьшение размеров матки и нормализацию менструального цикла. Через год объем матки и миоматозных узлов становится меньше в 3 раза, кровопотеря во время месячных сокращается в 4 раза.
При ЭМА через катетер происходит закупорка сосудов, питающих кровью опухолевые очаги, в результате чего они атрофируются. Узел может выделиться в полость матки, откуда удаляется естественным путем или с помощью гистероскопии. Иногда опухоль перемещается в толщу мышечной стенки, что тоже считается хорошим результатом.
Субсерозные узлы после ЭМА лучше удаляются с помощью лапароскопии. Таким образом, ЭМА может быть самостоятельным методом лечения или предшествовать другим вмешательствам.
Еще один способ уменьшить интенсивность кровотока в маточной артерии – эндоскопическая окклюзия, то есть пережатие питающих миому сосудов во время лапароскопии. Такое вмешательство чаще всего используют перед миомэктомией субсерозных узлов.
Другие методики
В современных клиниках используют и другие способы удаления опухолевого очага, например, прижигание узла ультразвуком высокой частоты (ФУЗ-абляция) или криодеструкция.
Лечение раковых опухолей
Лечение опухоли матки злокачественного характера (рака эндометрия) включает сочетание операции, химиотерапии и облучения в разных комбинациях. Чем агрессивнее течение болезни, тем больше лечебных факторов необходимо использовать.
При раке эндометрия удаляют матку, придатки и тазовые лимфоузлы. Если из-за сопутствующих заболеваний такое вмешательство невозможно, выполняют удаление участка опухоли с помощью эндоскопической техники изнутри матки (аблацию эндометрия). Органосохраняющее лечение должно проводиться только в специализированных онкологических учреждениях. После вмешательства требуется регулярное наблюдение, чтобы вовремя заметить возможный рецидив болезни.
Полезная информация. Рак матки довольно хорошо поддается лучевой терапии. Облучение в комбинации с другими методами может проводиться на любой стадии опухоли.
Химиопрепараты назначают лишь в сочетании с операцией и/или облучением. Применяется и гормональная терапия. В течение первых двух месяцев пациентка получает препараты прогестерона. Затем выполняют биопсию и оценивают, насколько опухоль чувствительна к гормонам и как они повлияли на патологический очаг. При хорошем эффекте прием гормонов продолжают в течение года. После этого начальные стадии рака могут излечиться. Это подтверждает повторная биопсия.
На втором этапе гормонотерапии назначают средства для восстановления овуляции и менструаций – комбинированные эстроген-гестагенные препараты. Такой курс длится полгода. Впоследствии для каждой женщины разрабатывают индивидуальную программу реабилитации для восстановления самостоятельной работы яичников.
Если признаки рецидива отсутствуют, после полного курса лечения пациентка обследуется трижды в год в течение первых 12 месяцев, затем 2 раза в год. Начиная с третьего года после комбинированного лечения достаточно посещать онколога 1 раз в 12 месяцев. Помимо гинекологических манипуляций контроль включает ежегодную рентгенографию легких.
Прогноз и профилактика

Доброкачественные опухоли, в частности, миома, для жизни не опасны. Однако их осложнения (анемия при кровотечениях, сдавление окружающих органов) значительно ухудшают качество жизни. Миома может стать причиной бесплодия и постоянных болей в животе.
Рак эндометрия у молодых женщин излечивается лучше, чем у пациенток старше 70 лет. В возрасте до 50 лет раковые клетки чувствительны к гормонам, это повышает шансы на успех гормональной терапии. Если опухоль не реагирует на гормональные препараты, прогноз для жизни хуже.
Выживаемость больных значительно снижается при распространении опухоли в лимфатические узлы и отдаленные органы (по системе TNM N1 и/или М1).
Первичная профилактика, то есть предотвращение болезни, включает регулярные осмотры гинеколога (даже в пожилом возрасте) и своевременное лечение гинекологических заболеваний. Профилактика рецидивов также невозможна без постоянного врачебного контроля.
При опухолях матки пациенткам даются следующие простые рекомендации:
- избегать перегревания (горячие ванны, сауна);
- не загорать и не посещать солярий;
- физиопроцедуры, в том числе с помощью домашних аппаратов, допускаются только после консультации врача;
- в питании нужно придерживаться диеты с достаточным количеством белка и растительных продуктов;
- следить за весом, артериальным давлением и уровнем сахара в крови;
- избегать беспорядочных половых связей и абортов.
После лечения и восстановления работы яичников и матки возможна беременность и рождение здорового ребенка.
Диагностика и лечение объёмных образований матки
Фибромиома и миома – в чём разница? У обоих заболеваний есть много общего. Прежде всего, они относятся к доброкачественным опухолям. А, во-вторых, это объёмные образования. Отличаются они гистологической структурой. Если в строении узла присутствует больше мышечных волокон, то говорят о миоме, а если соединительных – фибромиоме.
Миома матки – общее понятие о заболевании
Миома матки встречается у двадцати процентов пациенток, страдающих заболеваниями репродуктивных органов. Она развивается из миометрия. Причиной миомы считается гормональный дисбаланс в организме женщины. Опухоль состоит из нескольких узлов. Они в девяноста пяти процентах случаев располагаются в теле матки и в пяти процентах – в шейке органа. Различают подбрюшинные, междмышечные и подслизистые миоматозные узлы. Они могут расти либо в сторону брюшной полости, либо в полость матки.
Наиболее быстрый рост характерен для межмышечных и подслизистых узлов. По имеющимся морфологическим признакам различают такие виды миомы:
- простую миому матки, которая развивается по типу мышечных доброкачественных гиперплазий;
- истинную доброкачественную миому;
- пролиферативную миому матки.
Часто параллельно с миомой матки у женщин находят кистозные изменения яичников и гиперпластические изменения в эндометрии. В начальных стадиях развития новообразования появляются продолжительные и обильные менструации. У женщин старшего возраста имеют место ациклические кровотечения. Постоянные кровопотери приводят к развитию железодефицитной анемии.
Характерным симптомом миомы матки, как и фибромиомы, являются боли. Они могут возникать в нижних отделах живота и пояснице. Часто бывают схваткообразные боли в животе во время месячных. Иногда нарушается функция мочевого пузыря.
Диагноз миома и фибромиома матки ставится во время гинекологического обследования. Если узел рождается или родился, то его можно увидеть в гинекологическом зеркале. В диагностике миомы матки помогают следующие методы исследования:
- зондирование;
- выскабливание слизистой оболочки матки;
- ультразвуковое исследование;
- гистерография или гистероскопия;
- компьютерная томография.
Для лечения пациенток, страдающих миомой матки, применяют консервативные и оперативные методы исследования. Для медикаментозного лечения назначают гормональные препараты и витамины. При миоме в зависимости от клинической ситуации выбирают ту или иную операцию. К ним относятся такие методы оперативного лечения миомы матки:
- лапароскопическая миомэктомия;
- гистероскопическая миомэктомия;
- эмболизация маточной артерии;
- ФУЗ-абляция миомы матки.
Фибромиома матки
Фибромиома, как и миома матки, относится к доброкачественным гормонозависимым новообразованиям. Она состоит из соединительнотканных и мышечных элементов, причём первых должно быть больше. Фибромиомой матки страдает тридцать процентов пациенток, у которых выявлена гинекологическая патология.
Фибромиома матки развивается под воздействием таких факторов риска:
- нарушение количества и функционирования прогестерончувствительных и эстрогенчувствительных рецепторов клеток мышечного слоя матки;
- нарушение продукции гормонов яичников;
- воспалительные процессы внутренних гениталий;
- нарушение кровообращения органов малого таза;
- наличие бесплодия, развившегося на почве ановуляции;
- воздержание от половой жизни;
- дисметаболические процессы;
- инфантилизм половых органов;
- вегетососудистая недостаточность, обусловленная конституцией женщины;
- неврологические расстройства;
- вегетососудистые пароксизмы;
- микроочаговая стволовая симптоматика;
- наследственный фактор;
- новообразования в анамнезе.
Фибромиома матки развивается при нарушении баланса половых гормонов в случае повышения концентрации ЛГ и ФСГ на протяжении всего цикла, отсутствия овуляторного пика, увеличения концентрации эстрогенов, снижения содержания прогестерона. Также имеют значение изменения состояния рецепторного аппарата клеток миометрия. Происходят некоторые изменения в сосудах матки: повышается их тонус, снижается приток крови, а также затрудняется венозный отток. Происходит расширение и деформация лимфатических капилляров по причине сдавления их миоматозными узлами.
Также нарушается созревание фолликулов и яйцеклетки. Изменяется сосудистая система придатков матки, в результате чего дегенерирует ткань яичников. В организме женщины увеличивается количество эстрогенов и развивается гормональный дисбаланс. Существует ещё несколько теорий образования фибромиомы матки: экстрамединовая, теория миогенной гиперплазии.
Виды фибромиомы матки
В зависимости от соотношения форменных элементов опухоли различают фибромиому и миому (лейомиому и рабдомиому) матки.
В зависимости от морфологического типа и активности пролиферативных процессов различают три вида миом матки:
- простая миома матки, которая развивается развивающаяся по типу доброкачественной мышечной гиперплазии и обладает медленным ростом;
- пролиферирующая миома, которая имеет морфогенетические критерии истинной доброкачественной опухоли (повышенную митотическую активность и быстрый рост, а также не имеет в своей структуре атипических клеток мышечной оболочки;
- предсаркома имеет множественные элементы с явлениями атипии, неоднородную структуру ядер клеток, в которых находятся крупные гиперхромные ядра.
В зависимости от характера роста и локализации узлов различают фибромиомы матки с диффузным и узловатым ростом. Узлы могут располагаться интрамурально (в толще мышечного слоя), субсерозно (подбрюшинно), субмукозно (узел увеличивается в сторону брюшной полости матки) и интралигаментарон (между обоими листками широкой связки матки).
Признаки фибромиомы матки
Фибромиома, как и миома матки, проявляется такими симптомами:
- боль в животе или поясничной области;
- маточные кровотечения;
- признаки хронической анемии.
Для субмукозной фибромиомы характерными являются меноррагии и метроррагии, а также выраженный болевой синдром и нарушение репродуктивной функции. Во время «рождения» миоматозных узлов раскрывается цервикальный канал, возникают резко болезненные сокращения матки, может начаться кровотечение и произойти инфицирование.
Быстро растут межмышечные миомы и фибромиомы матки. Обычно опухоль больших размеров, она имеет шаровидную форму и ассиметрична. Для этого вида фибромиом матки характерны обильные менструальные кровотечения и ноющие боли внизу живота, а также в поясничной области. Исходом является дегенерация опухоли (отек, инфаркт или асептический некроз), которая наступает довольно часто во время беременности или же в послеродовом периоде.
При наличии субсерозной миомы и фибромиомы матки происходит перекрут узла новообразования. Он сопровождается клинической картиной острой хирургической патологии брюшной полости. При наличии шеечной фибромиомы и миомы нарушается функция смежных органов, появляются дизурические явления, запоры. Для этого вида опухоли характерно нарушение менструальной функции и болевой синдром. Образования не меняют размеров по фазам менструального цикла. Менопауза наступает значительно позже.
Фибромиома и миома матки. Методы диагностики
Диагноз ставится на основании жалоб пациентки, анамнеза болезни и жизни, а также данных объективного обследования. Бимануальное гинекологическое исследование проводится для того чтобы определить размеры опухоли, её локализацию, направленность роста, очаговый или диффузный характер. Для полной оценки интенсивности роста фибромиомы необходимо проводить обследование в одни и те же дни менструального цикла. В зависимости от того, насколько увеличились размеры миомы и фибромиомы за один год, оценивают интенсивность роста опухоли. Если её размеры увеличились на такую величину, как беременная матки до четырёх недель, говорят о медленном росте, а при больших размерах – о быстром.
К тому же, необходимо выполнить такие обследования:
- мазки на флору и онкологическую цитологию;
- общий анализ крови;
- анализ крови на группу и резус принадлежность;
- RW, ВИЧ, HbsAg;
- коагулограмму;
- биохимические анализы крови;
- определение уровня глюкозы в крови;
- общий анализ мочи;
- функциональные тесты, характеризующие работу яичников;
- определение уровня хорионического гормона человека и тест на беременность;
- кольпоскопию;
- определение онкологических маркеров.
Незаменимым в диагностике миомы и фибромиомы матки является ультразвуковое исследование. Эхоскопия позволяет определить размеры, форму, локализацию узлов, и структуру фибромиомы и миомы матки. Фибромиома на фото выглядит таким образом, как показано ниже.
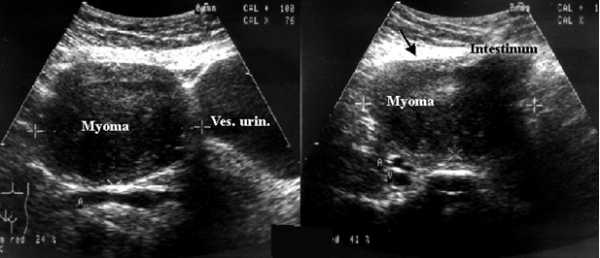
Эхоскопическими критериями миомы и фибромиомы матки, обладающей диффузным ростом или же интрамуральным расположением узлов, является увеличение размеров органа, деформация его контуров и появление в стенках структур округлой или овальной формы с меньшей акустической плотностью, нежели у неизменённого эндометрия.
Подбрюшинная фибромиома матки представляет собой образование округлой конфигурации, которое плотно спаяно с маткой и имеет повышенную звукопроницаемость. Отсутствует эффект «врастания» узла в миометрий, что более характерно для опухолей «на ножке». Миоматозные узлы в этом случае обладают повышенной смещаемостью при выполнении тракционных движений трансвагинальным датчиком.
Подслизистая миома и фибромиома матки имеет такие эхоскопические признаки:
- образование округлой или овальной формы, расположенное внутри расширенной полости матки;
- опухоль имеет ровные контуры;
- она обладает средней эхогенностью, а также высоким уровнем звукопроводимости.
Ещё одним высокоинформативным методом диагностики фибромиомы и миомы матки является цветовое допплеровское картирование и эхоскопия. Его используют для того чтобы провести дифференциальную диагностику простой и пролиферирующей миомы матки. Это исследование проводят в первую фазу, если имеется неизменённый менструальный цикл. Для процедуры используют трансабдоминальный конвексный датчик, имеющий частоту 3,5 МГц. Также применяют трансцервикальный доступ. В этом случае используется конвексный датчик 6,5 МГц и 7 МГц. При исследовании с использованием серой шкалы оценивают размеры матки, величину, форму, структуру, количество и локализацию узлов.
Цветовое допплеровское картирование проводят сосудистых пучков матки. Оценку проводят с обеих сторон. Обращают внимание на наличие, локализацию и количество цветовых сигналов, которые идут от внутриопухолевых кровеносных сосудов.
При простой миоме на эхографии отмечается гиперэхогенное изображение опухоли, которое имеет эффект поглощения звука. Вокруг него видно периферического уплотнения, напоминающее капсулу. Это свидетельствует о том, что в структуре узла преобладают процессы обызвествления и фиброза.
При проведении цветового допплеровского картирования простой миомы в миоматозном узле регистрируют невыраженный внутриопухолевый кровоток, имеющий единичные цветовые сигналы по периферии, то есть, по ходу огибающих сосудов, у которого средний уровень сосудистого сопротивления. Отмечается также пониженная скорость кровотока в как в миометрии, так и в миоматозных узлах.
При проведении эхографии в случае пролиферирующей фибромиомы отмечается неоднородная «пятнистая» структура узлов, а также наличие гиперэхогенных образований. Они дают дистальный эффект ослабления звука. Также имеются анэхогенные участки различной величины и уплотнение периферической зоны узлов.
На цветовом допплеровском картировании пролиферирующей миомы по ходу сосудистого пучка матки регистрируют рассыпной тип кровоснабжения, а в миоматозных узлах и миометрии он становится интенсивным высокоскоростным. Внутриопухолевый кровоток характеризуется наличием множества сигналов, идущих от сосудов по периферии, а также в центре миоматозного узла. Цветовые сигналы от капилляров имеют высокую плотность. Также отмечается хаотичное направление сосудов.
Для исключения рака эндометрия проводится диагностическое фракционное выскабливание матки и цервикального канала. Для оценки состояния эндометрия, а также определения наличия субмукозных узлов, их расположения, структурных характеристик узлов, размеров полости матки, наличия её деформации выполняют метросальпингографию. Биконтрастная пельвиография проводится для того чтобы одновременно контрастировать полость матки, а также наружные контуры матки и яичников.
Для осмотра слизистой оболочки полости матки применяют гистероскопию. Она помогает выявить более подозрительные участки эндометрия и провести биопсию с дальнейшим патогистологическим исследованием. Для дифференциальной диагностики опухолей яичника и субсерозной фибромиомы выполняют лапароскопию. Во время внутриматочной флебографии производят заполнение рентгеноконтрастным веществом вен миоматозной матки. По особенностям и характеру венозной сети можно судить о расположении миоматозных узлов.
Фибромиома матки. Лечение
Для лечения фибромиомы матки применяются консервативные и оперативные методы лечения. В плане консервативной терапии используют общее неспецифическое лечение и гормонотерапию. Применяют такие методы оперативного лечения фибромиомы матки, как полостные брюшно-стеночные операции (могут быть радикальными, полурадикальными и паллиативными).
При наличии субсерозно расположенных миоматозных узлов и деструкции миомы матки выполняют лапароскопию. Трансцервикальную миомэктомию проводят при наличии подслизистого фиброматозного узла. Также проводится электрохирургическая трансцервикалъная миомэктомия, чрезкожная эмболизация маточных артерий через катетеры.
Таким образом, миома и фибромиома – это похожие заболевания. Подходы к их диагностике и лечению одинаковые. При наличии симптомов фибромиомы и миомы матки необходимо обследование специалиста.
Начните свой путь к счастью - прямо сейчас!
Образование на шейке матки
Главная › Гинекология › Шейка матки › Какие бывают образования на шейке матки
Шейка матки – наиболее уязвимая для инфекций часть женского организма, поскольку она является барьерным органом и то количество микроорганизмов, которое находится на поверхности слизистой, нередко провоцирует патологию. Кроме того, шеечный отдел чувствителен к гормональному дисбалансу. Воспалительные процессы, повреждение целостности слизистых оболочек – все это становится причиной появления образований на шейке матки.
Причины появления
Шейка матки – нижний сегмент репродуктивного органа, имеет цилиндрическую или конусовидную форму, при помощи цервикального канала соединяется с влагалищем. Большая часть ее расположена в малом тазу, конечный отрезок выступает во влагалищный просвет – именно в этой зоне чаще всего появляются различные образования.
Появление опухолей на шейке матки связано с частыми инфекциями, микротравмами во время родов и абортов. Этот орган часто называют зоной трансформации, поскольку в нем присутствуют переходы между разными видами эпителия, что также способствует появлению новообразований.
Почему появляются образования на шейке матки:
- вирус папилломы человека – онкогенными считаются 16 и 18 штаммы, они в несколько раз увеличивают риск возникновения раковых и предраковых состояний эпителия;
- хронические венерические заболевания;
- повреждение тканей шейки матки во время тяжелых родов, при частых абортах, инвазивных методах диагностики;
- повышенный уровень эстрогенов – дисбаланс возникает на фоне патологий яичников, нарушений в работе гипоталамуса и гипофиза, длительной гормональной терапии;
- рецидивы хронического вагинита и цервицита, которые возникают при влагалищном дисбиозе, частом спринцевании, климаксе, поражении шейки матки шистосомами;
- иммунодефицитные состояния;
- курение;
- длительное ношение внутриматочной спирали из меди, неправильное использование тампонов, вагинальных свечей;
- лучевая терапия, деятельность, связанная с повышенной радиационной нагрузкой.
Образования на шейке, матки, яичниках часто диагностируют у женщин, которые постоянно контактируют с токсичными, канцерогенными веществами – работницы нефтеперерабатывающих и химических предприятий.
В некоторых случаях возникновение опухолей может носить генетический характер – предрасположенность к онкологическим патологиям передается по наследству.Классификация
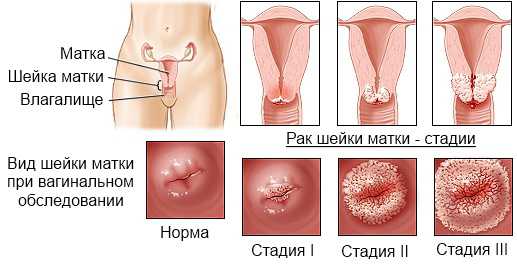
На шейке матки могут возникнуть новообразования злокачественного и доброкачественного характера, выделяют предопухолевые и фоновые патологии, при которых риск перерождения тканей велик, требуется постоянный врачебный контроль.
При выявлении на шейке матки образований злокачественного характера используют дополнительную онкологическую шкалу для оценки степени распространения метастаз на близлежащие органы, инвазивности опухоли – это позволяет определить стадию развития заболевания.
Если опухоль разрастается вглубь, ее называют эндофитной, если же образование увеличивается за внешние пределы органа, его называют экзофитным. Эндофитные новообразования делят на прорастающие и неинвазивные.
Какие бывают образования на шейке матки:
- Образования железистого и плоскоклеточного эпителиального происхождения – их диагностируют часто, они считаются потенциально опасными. Плоскоклеточные – папилломы, кондиломы, наботовы фолликулы, карциномы веррукозного, папиллярного типа. Железистые новообразования – полип цервикального канала, мюллерова папиллома, железистая дисплазия, карциномы и аденокарциномы.
- Мезенхимальные образования – лейомиомы, различного рода саркомы.
- Миома матки, которая образовалась из клеток мышечной ткани.
- Образования, в которых присутствуют эпителиальные и стромальные ткани, называют смешанными.
- Опухоли иного типа – невус голубой и меланоцитарный, меланома, лимфома, тератома.
- Стеноз шейки матки – возникают гематометры, пиометры, шейка становится отечной, увеличивается в размерах. У женщин преклонного возраста подобные проявления свидетельствуют об атрофии тканей органа.
- Первичные и вторичные злокачественные образования.
- Новообразования из метастазов.
Симптомы
Поскольку опухоли различного происхождения – одна из наиболее частых гинекологических проблем, необходимо знать не только какие бывают образования не шейке матки, но и какие признаки могут сигнализировать об их наличии.
При наличии опухолей небольшого размера внешние симптомы, неприятные ощущения появляются редко, такие образования чаще всего обнаруживают во время профилактических или скрининговых осмотров. Отсутствие явных признаков заболевания – основная причина позднего обращения к врачу, на втором месте развития осложнений стоит несоблюдение или частичное соблюдение рекомендаций гинеколога или онколога.
Ухудшение самочувствия появляется, если образование на шейке достигло больших размеров, начало распадаться, что привело к развитию различных осложнений, нарушению функций других органов мочеполовой системы.
Как проявляются образования на шейке:
- боль, дискомфорт, жжение во влагалище и нижней части живота во время половых контактов;
- появление кровянистых выделений в середине цикла – подобные симптомы свидетельствуют о травмировании или распаде образования, прорастании его в сосудистые стенки;
- неприятные ощущения в области прямой кишки, крестце длительного или постоянного характера – появляются при увеличении новообразований, сдавливании нервных окончаний, при распространении воспалительного процесса с шейки матки на другие органы;
- влагалищные выделения в виде желтой слизи, гноя, белей со зловонным запахом;
- отечность и варикоз наружных половых органов, асимметричное увеличение нижних конечностей – образование сдавливает вены, лимфатические сосуды.
Если злокачественная опухоль шейки матки прорастет в мочевой пузырь или прямую кишку, появятся симптомы ухудшения работы этих органов, в запушенных случаях могут образоваться свищи.
Диагностика
Для выявления типа новообразований на шейке матки используют инструментальные и лабораторные методы исследования. Только после тщательного всестороннего обследования можно определить характер, размер, фазу развития опухоли.
Какие методы диагностики применяют для выявления образований не шейке?
Во время осмотра врач при помощи зеркал оценивает размер, положение и степень подвижности шейки матки, наличие и размер образований, характер выделений.
- Бимануальную пальпацию проводят для оценки состояния матки.
- Ректовагинальная диагностика – ее проводят, если есть подозрение, что образование проникло в ткани прямой кишки, или для девственниц.
- Мазок на онкоцитологию (Пап-тест, мазок по Папаниколау) – скрининг ранних стадий рака шейки матки.
- Кольпоскопия – шейку матки, образования изучают при помощи кольпоскопа, проводят тесты, берут образцы тканей для биопсии.
- Прицельная биопсия – ткани опухоли отправляют на гистологическое и гистохимическое исследование.
- Диагностическое выскабливание.
Дополнительно гинеколог может назначить УЗИ детородных и органов малого таза, лимфоузлов. При помощи КТ, МРТ определяют размеры образования, состояние близлежащих органов, лимфатических узлов в малом тазу. При необходимости врач может выписать направление на ректороманоскопию, цистоскопию.
При плоскоклеточных новообразованиях, дисплазии, наличии в эпителии атипичных клеток необходимо сделать анализ ПЦР для выявления типа папилломавируса человека.
Лечение и возможные прогнозы
Наиболее эффективный метод устранения различных новообразований – хирургическое вмешательство, поскольку они не склонны регрессу и самостоятельному исчезновению. Исключение составляют физиологические эрозии – в некоторых случаях он проходят самостоятельно в течение двух недель.
Как лечить опухоли шейки матки:
- Для удаления доброкачественных образований небольшого размера используют малоинвазивные виды операций – прижигание жидким азотом, удаление лазером, электроэксцизия, плазменное воздействие, использование радиоволн. Такие типы вмешательств помогают сохранить все функции шейки матки и других органов, восстановительный период занимает немного времени.
- При диагностировании дисплазии тяжелой формы, признаках активного роста опухолей показана конизация или расширенная экстирпация, во время которой производят удаление матки, верхней трети влагалища, близлежащих лимфоузлов. Перед и после операции проводят сеансы лучевой терапии.
- Если рак распространяется за пределы матки, метастазы распространились на близлежащие органы, то провести оперативное вмешательство невозможно – для снижения скорости роста опухоли, уменьшения болевого синдрома проводят лучевую, радио и химиотерапию, но шанс на излечение в таких случаях не превышает 10%.
Все ткани после удаления отправляют на гистологию, если будут выявлены злокачественные клетки, то может потребоваться более расширенная операция, в таких случаях обязательно назначают противоопухолевые препараты.
Медикаментозное лечение проводят в качестве вспомогательного метода терапии – для устранения воспалительных и инфекционных процессов, снижения риска возникновения осложнений, для стабилизации пациенток после проведения операции.
При образованиях на шейке прогноз выздоровления зависит от типа, характера и скорости роста опухоли. Наиболее благоприятными считаются мезенхимальные новообразования, папилломы, которые возникают при инфицировании низкоонкогенными штаммами ВПЧ.
Наиболее опасные образования – кондиломы, возникающие при заражении онкопатогенными типами папилломавируса. Их наличие может стать причиной развития ракового или предракового состояния. Если выявить опухоли на ранней стадии, то выживаемость составляет более 95%, а при II стадии эти показатели снижаются до 60%.Образования на шейке матки диагностируют у каждой второй женщины, возникнуть они могут в любом возрасте, но наиболее уязвимы женщины в период гормональных перестроек организма – пубертатный период, беременность, климакс. Только после выявления степени злокачественности и определения гистологического типа образования врач выбирает характер оперативного вмешательства на шейке матки – любое самолечение чревато тяжелыми осложнениями.
Читайте также: Как понять что шейка матки укорочена
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе