Обследование на афс
Антифосфолипидный синдром (АФС): суть, причины, диагностика, лечение, чем опасен
Содержание:
Антифосфолипидный синдром (АФС) или синдром антифосфолипидных антител (САФА) четыре десятилетия назад не был известен даже врачам, не занимающихся данной проблемой, не говоря уже о пациентах. О нем заговорили только с начала 80-х прошлого века, когда симптомокомплекс во всех подробностях представил лондонский врач Грэм Хьюз, поэтому АФС можно встретить и под таким названием – синдром Хьюза (некоторые авторы именуют его синдромом Хьюджа, что, наверное, тоже правильно).
Чем же страшит эта болезнь медиков, пациентов и, особенно, женщин, мечтающих о материнстве? Все дело в действии антифосфолипидных антител (АФЛА), которые вызывают повышенное тромбообразование в венозных и артериальных сосудах кровеносной системы, чем осложняют течение беременности, провоцируют выкидыши и преждевременные роды, где плод нередко гибнет. К тому же, следует отметить, что сам синдром антифосфолипидных антител чаще выявляется у женской половины человечества, находящейся в репродуктивном возрасте (20 – 40 лет). Мужчинам в этом плане везет больше.
Основа развития синдрома фосфолипидных антител
Причиной формирования данного симптомокомплекса является появление антител (АТ), действие которых направлено на фосфолипиды, населяющие мембраны различных клеток многих тканей живого организма (кровяные пластинки – тромбоциты, нервные клетки, клетки эндотелия).
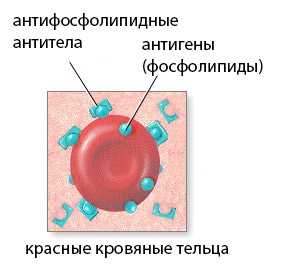 Присутствующие на клеточных мембранах и выступающие в качестве антигена фосфолипиды, различаются по своему строению и способности давать иммунный ответ, поэтому подразделяются на виды, например, нейтральные и анионные (отрицательно заряженные) фосфолипиды – эти два класса встречаются наиболее часто.
Присутствующие на клеточных мембранах и выступающие в качестве антигена фосфолипиды, различаются по своему строению и способности давать иммунный ответ, поэтому подразделяются на виды, например, нейтральные и анионные (отрицательно заряженные) фосфолипиды – эти два класса встречаются наиболее часто.
Таким образом, если существуют различные классы фосфолипидов, то и антитела к ним будут представлять собой довольно разнообразное сообщество. Антифосфолипидные антитела (АФЛА) должны быть разной направленности, обладать способностью реагировать с теми или иными детерминантами (либо с анионными, либо с нейтральными). Наиболее известными, широко распространенными, имеющими важное клиническое значение считаются иммуноглобулины, по которым осуществляется диагностика АФС:
- Волчаночный антикоагулянт (иммуноглобулины классов G либо М – IgG, IgM) – эта популяция впервые была обнаружена у пациентов, страдающих СКВ (системная красная волчанка) и весьма склонных к тромбозам;
- Антитела к кардиолипиновому антигену, который является главным компонентом теста на сифилис, так называемой реакции Вассермана. Как правило, эти АТ представляют собой иммуноглобулины классов A, G, M;
- АТ, проявляющие себя в смеси холестерина, кардиолипина, фосфатидилхолина (ложноположительный результат реакции Вассермана);
- Бета-2-гликопротеин-1-кофакторзависимые АТ к фосфолипидам (суммарные иммуноглобулины классов A , G, M). Сам β-2-ГП-1 относится к естественным антикоагулянтам, то есть, к веществам, препятствующим ненужному образованию тромбов. Естественно, что появление иммуноглобулинов к бета-2-ГП-1 приводит к возникновению тромбозов.
Исследование антител к фосфолипидам очень важно в диагностике синдрома, ведь сама по себе она сопряжена с определенными трудностями.
Диагностика антифосфолипидного синдрома
Безусловно, антифосфолипидный синдром может быть заподозрен и по ряду клинических симптомов, однако окончательный диагноз должен быть установлен на основании сочетания симптомов и иммунологического обследования пациента, что подразумевает проведение определенного (и довольно широкого) перечня лабораторных анализов. Это и традиционные методы: общий (с подсчетом тромбоцитов) и биохимический анализ крови, включающий коагулограмму, и специфические тесты, направленные на выявление антител к фосфолипидам.

Недостаточное обследование (имеется в виду определение какого-то одного, чаще наиболее стандартизированного и доступного метода, которым, например, нередко считают антикардиолипиновый тест), скорее всего, приведет к гипердиагностике, ведь данный анализ дает позитивный результат и при других патологических состояниях.
Очень важными методами лабораторной диагностики на сегодняшний день является определение:
- Волчаночных антикоагулянтов (ВА) (главное условие при диагностике АФС);
- Иммуноглобулинов к кардиолипиновому антигену (реакция Вассермана, которая в случае САФА будет положительной);
- Титры антител к отдельным мембранным фосфолипидам (β-2-гликопротеин-1-кофакторзависимые АТ к фосфолипидам) — как правило, они будут повышенными.
Данные тесты в первую очередь используются для скрининга, позитивные результаты которого должны верифицироваться подтверждающими иммунологическими исследованиями в течение определенного промежутка времени (12 недель).
Достаточным лабораторным критерием для диагностики АФС можно считать любой из тестов, если:
- ВА определился 2 или более раза в течение вышеуказанного промежутка времени;
- Иммуноглобулины классов G и М к кардиолипиновому антигену проявились также не менее чем 2 раза за 12 (и не менее) недель в определенных концентрациях;
- АТ к β-2-гликопротеину-1 выявились не менее чем дважды за12 недель, на достаточном для диагностики уровне.
Результаты скрининга нельзя считать достоверными, а диагноз установленным, если определение антител к фосфолипидам началось раньше 12 недель, чем появились клинические симптомы, или спустя 5 лет от дебюта болезни. Словом, для установления диагноза «АФС» требуется наличие клинических признаков и позитивный результат хотя бы одного из перечисленных тестов.
В качестве дополнительных анализов с целью диагностики фосфолипидного синдрома используют:
- Анализ ложноположительной реакции Вассермана;
- Постановку пробы Кумбса;
- Определение ревматоидного (РФ) и антинуклеарного факторов;
- Исследование криоглобулинов и титра АТ к ДНК.
Следует отметить, что без определения волчаночных антикоагулянтов в половине случаев АФС остается нераспознанным, но если провести все исследования, то есть высокая вероятность, что диагноз будет установлен правильно и лечение будет начато без опоздания. Благо, сейчас многие фирмы предлагают удобные и надежные тест-системы, содержащие необходимый набор реагентов. Для читателей (в познавательных целях) можно поведать, что для повышения качества диагностики этого симптомокомплекса нередко используют змеиные яды (где-то гадюки, а где-то – эфы и гюрзы).
Патология, подталкивающая к выработке АФЛА
В случае патологических процессов, которые стали результатом активации В-клеток, концентрация АФЛА довольно высока и они с большой частотой выявляются при следующих состояниях:
-
системная красная волчанка ведет к повышенной выработке АФЛА
СКВ (системной красной волчанке);
- Аутоиммунной системной патологии соединительной ткани (системной склеродермии, синдроме Шегрена, ревматоидном артрите);
- Неопластических процессах;
- Лимфопролиферативных заболеваниях;
- АИТП (аутоиммунной тромбоцитопенической пурпуре), которая, впрочем, сама нередко сопровождает другую патологию, где гиперпродукция антифосфолипидных антител весьма характерна (СКВ, системная склеродермия, ревматоидный артрит);
- Острых и хронических процессах, вызываемых вирусами (инфекционный мононуклеоз, гепатит С, ВИЧ-инфекция), бактериальной инфекцией (эндокардит) либо паразитами (малярия);
- Отдельной патологии центральной нервной системы;
- Осложнениях беременности и родов, которые, кстати сказать, сам антифосфолипидный синдром и создает;
- Наследственной предрасположенности, обусловленной присутствием в фенотипе отдельных специфичностей 2 класса (DR4, DR7, DRw53) лейкоцитарной системы человека (HLA);
- Лечении некоторыми медикаментозными средствами (психотропными, оральными противозачаточными и пр.).
возможные проявления антифосфолипидного синдрома
Длительная выработка антифосфолипидных антител, независимо от причины ее повлекшей, как правило, заканчивается формированием антифосфолипидного синдрома. Однако, что же представляет собой антифосфолипидный синдром, каковы его клинические проявления, как с ним бороться?
Варианты патологии
Развитие синдрома антифосфолипидных антител могут вызывать разнообразные причины, его течение и клинические симптомы не всегда однородны, да и лабораторные показатели нельзя ограничить какими-то рамками, поэтому очевидно, что заболевание нуждается в классификации. Опираясь на перечисленные критерии (причины, симптомы, течение, анализы), различают:
- Первичный АФС, который этиологически не связан с определенной патологией, составляющей фон для формирования иммунного ответа подобного рода;
- Вторичный АФС – его фоном являются другие аутоиммунные процессы, а он им сопутствует, например, СКВ;
- Катастрофический – довольно редкий, но весьма опасный вариант антифосфолипидного синдрома, он дает стремительную полиорганную недостаточность по причине множественных тромбозов внутренних органов (генерализованный тромбоз) и нередко заканчивается гибелью пациента;
- АФЛА-негативная форма, которая вызывает особый интерес, поскольку создает немалые сложности в диагностике, так как протекает без присутствия в сыворотке крови пациента главных маркеров данной патологии – волчаночных антикоагулянтов и антител к кардиолипину.
В классификацию описываемой патологии нередко включается еще одна болезнь, и отдельные факты ее происхождения свидетельствуют, что влияние АФЛА является причиной так называемого синдрома Снеддона – невоспалительной тромботической васкулопатии, сопровождаемой рецидивирующими тромбозами сосудов головы, неравномерной синюшностью кожных покровов (сетчатое ливедо) и артериальной гипертензией. В связи с этим сам синдром считают одним из вариантов САФА.
Таким образом, можно утверждать, что во всем «виноваты» антитела к фосфолипидам. Но что они делают в организме такого страшного? Чем грозят? Как все же проявляется этот загадочный синдром? Почему он так опасен при беременности? Каков его прогноз и существуют ли действенные способы лечения? Вопросов осталось много… Читатель найдет на них ответы далее…
В чем обвиняют антитела к фосфолипидам?
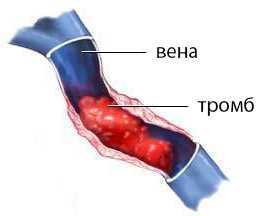
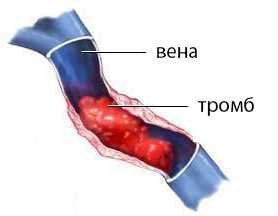 Основы патогенетических механизмов заключаются в том, что антитела к фосфолипидам, воздействуя на стенки кровеносных сосудов, также оказывают негативное влияние на факторы системы гемостаза (как клеточные, так и гуморальные), чем существенно нарушают баланс между протромботическими и антитромботическими реакциями. А нарушение равновесия между данными процессами, в свою очередь, повлечет повышение коагуляционной способности крови, излишнее образование тромбов, то есть, приведет к развитию тромбозов.
Основы патогенетических механизмов заключаются в том, что антитела к фосфолипидам, воздействуя на стенки кровеносных сосудов, также оказывают негативное влияние на факторы системы гемостаза (как клеточные, так и гуморальные), чем существенно нарушают баланс между протромботическими и антитромботическими реакциями. А нарушение равновесия между данными процессами, в свою очередь, повлечет повышение коагуляционной способности крови, излишнее образование тромбов, то есть, приведет к развитию тромбозов.
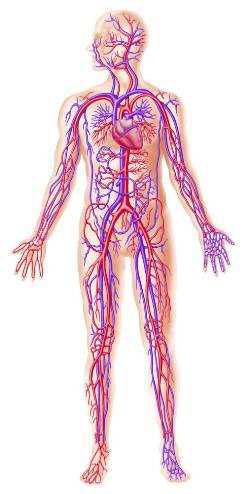
При антифосфолипидном синдроме могут поражаться различные сосуды: от капилляров до крупных артериальных стволов, расположенных в любых частях человеческого организма, поэтому спектр симптомов данной патологии чрезвычайно широк. Он затрагивает разнообразные сферы медицины, привлекая тем самым многих специалистов: ревматологов, неврологов, кардиологов, акушеров, дерматологов и др.
Тромбозы в венах и артериях
Чаще всего врачи сталкиваются с тромбозом, который носит рецидивирующий характер и поражает венозные сосуды ног. Тромбы, там образованные, отрываясь, направляются в сосуды легких, закупоривают их, а это влечет возникновение такого опасного, а нередко и смертельного, состояния, как тромбоэмболия легочной артерии или ТЭЛА. Здесь все зависимо от размера пришедшего тромба и калибра сосуда, в котором этот тромб застрял. Если закрылся основной ствол легочной артерии (ЛА), то рассчитывать на благоприятный исход не приходится – рефлекторная остановка сердца приводит к мгновенной смерти человека. Случаи закупорки мелких ветвей ЛА дают шансы на выживание, однако не исключают геморрагии, легочную гипертензию, инфаркт легкого и развитие сердечной недостаточности, что также не «рисует» особо радужных перспектив.
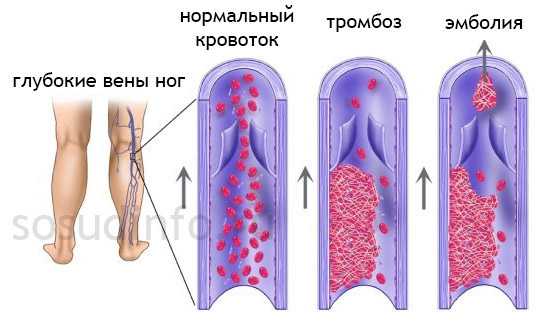
На втором месте по частоте встречаемости можно поставить тромбозы в сосудах почек и печени с формированием соответствующих синдромов (нефротический, синдром Бадда-Киари).
Хотя и реже, но встречаются тромбозы подключичных вен или сосудов сетчатки, а также тромбоз, локализованный в центральной вене надпочечников, который вслед за геморрагиями и некрозом формирует у пациента хроническую надпочечниковую недостаточность.
В иных ситуациях (в зависимости от места расположения) тромбоз стоит в ряду пусковых механизмов возникновения синдрома нижней либо верхней полой вены.
Артериальные тромбозы дают явления ишемии с развитием некрозов. Словом, инфаркты, синдром дуги аорты, гангрена, асептический некроз бедренной головки – все это следствие артериального тромбоза.
АФС при беременности — сложная задача в акушерской практике
Синдром антифосфолипидных антител при беременности находится в списке особо трудных задач, поставленных перед акушерством, ведь треть женщин, пребывающих в предвкушении счастья материнства, вместо этого получают слезы и разочарования. Вообще, можно сказать, что акушерская патология вобрала в себя самые характерные, но довольно опасные черты синдрома антифосфолипидных антител:
- Невынашивание беременности, которое становится привычным;
- Рецидивирующие самопроизвольные выкидыши (1 триместр), риск которых возрастает пропорционально повышению иммуноглобулинов класса G к кардиолипиновому антигену;
- ФПН (фетоплацентарная недостаточность), создающая непригодные для нормального формирования нового организма условия, в результате чего – кислородное голодание плода, задержка его развития, а нередко и гибель в утробе матери;
- Поздние токсикозы с риском наступления преэклампсии, эклампсии;
- Хорея;
- Тромбозы (и в венах и в артериях), повторяющиеся вновь и вновь;
- Гипертензия беременных;
- Раннее начало и тяжелое течение заболевания;
- hellp-синдром – опасная патология 3 триместра (35 недель и дальше), неотложное состояние в акушерской практике (стремительное нарастание симптомов: рвота, боль в эпигастрии, головная боль, отеки);
- Раннее, несвоевременное отделение плаценты;
- Роды на сроках до 34 недель;
- Неудачные попытки ЭКО.
Старт развитию патологических изменений при беременности, конечно, дают тромбозы сосудов, ишемия плаценты, плацентарная недостаточность.
Важно – не пропустить!
Женщины с подобной патологией в период гестации требуют особого внимания и динамического наблюдения. Врач, который ведет ее, знает, что может грозить беременной и чем она рискует, поэтому назначает дополнительные обследования:
- Гемостазиограмму с определенной периодичностью, чтобы всегда видеть, как ведет себя система свертывания крови;
- Ультразвуковое исследование плода с допплерогафией маточно-плацентарного кровотока;
- Ультразвуковую диагностику сосудов головы и шеи, глаз, почек, нижних конечностей;
- ЭхоКГ, чтобы избежать нежелательных изменений со стороны клапанов сердца.
Эти мероприятия производятся с целью не допустить развития тромбоцитопенической пурпуры, гемолитико-уремического синдрома и, конечно, такого грозного осложнения, как ДВС-синдром. Или исключить их, если у врача есть хоть малейшие сомнения.
Разумеется, наблюдением за развитием беременности у женщин с антифосфолипидным синдромом занимается не только врач акушерско-гинекологического профиля. С учетом того, что АФС заставляет страдать многие органы, к работе могут быть привлечены разные специалисты: ревматолог – в первую очередь, кардиолог, невролог и др.
Женщинам с АФС в течение гестационного периода показан прием глюкокортикостероидов и антиагрегантов (в небольших, назначенных врачом, дозировках!). Показаны также иммуноглобулины и гепарин, однако они применяются только под контролем коагулогаммы.
А вот девушкам и женщинам, которые уже знают о «своем АФС» и в дальнейшем планируют беременность, а сейчас думают пока «пожить для себя», хочется напомнить, что пероральные противозачаточные препараты им не подойдут, поскольку могут сослужить плохую службу, поэтому лучше попытаться найти другой способ контрацепции.
Влияние АФЛА на органы и системы
Что можно ожидать от синдрома АФЛА – предсказать довольно сложно, он способен создать опасную ситуацию в любом органе. Например, не остается в стороне от неприятных событий в организме головной мозг (ГМ). Тромбоз его артериальных сосудов является причиной таких заболеваний, как ТИА (транзиторная ишемическая атака) и рецидивирующий инфаркт мозга, которые могут иметь не только характерные для себя симптомы (парезы и параличи), но и сопровождаться:
- Судорожным синдромом;
- Деменцией, неуклонно прогрессирующей и загоняющей мозг пациента в «растительное» состояние;
- Различными (и часто весьма неприятными) расстройствами психики.
Кроме этого, при синдроме антифосфолипидных антител можно встретить и другую неврологическую симптоматику:
- Головные боли, напоминающие таковые при мигрени;
- Беспорядочные непроизвольные движения конечностей, характерные для хореи;
- Патологические процессы в спинном мозге, влекущие двигательные, чувствительные и тазовые расстройства, совпадающие по клинике с поперечным миелитом.
Патология сердца, обусловленная влиянием антифосфолипидных антител, может иметь не только выраженную симптоматику, но и серьезный прогноз в отношении сохранения здоровья и жизни, ведь неотложное состояние – инфаркт миокарда, является результатом тромбоза коронарных артерий, правда, если затрагиваются только самые мелкие ветви, то поначалу можно обойтись нарушением сократительной способности сердечной мышцы. АФС «принимает активное участие» в формировании клапанных пороков, в более редких случаях — способствует образованию внутрипредсердных тромбов и ведет диагностику по ложному пути, поскольку врачи начинают подозревать миксому сердца.
Немало неприятностей АФС может доставить и другим органам:
 Почкам (тромбоз артериальных сосудов, инфаркт почки, микротромбоз клубочков с дальнейшей трансформацией в гломерулосклероз и ХПН). Тромбоз сосудов почек является главной причиной стойкой артериальной гипертензии, которая сама, как известно, далеко не безобидна – с течением времени и от нее можно ожидать всяких осложнений;
Почкам (тромбоз артериальных сосудов, инфаркт почки, микротромбоз клубочков с дальнейшей трансформацией в гломерулосклероз и ХПН). Тромбоз сосудов почек является главной причиной стойкой артериальной гипертензии, которая сама, как известно, далеко не безобидна – с течением времени и от нее можно ожидать всяких осложнений;- Легким (чаще всего – ТЭЛА, реже – легочная гипертензия при местном поражении сосудов);
- ЖКТ (желудочно-кишечные кровотечения);
- Селезенке (инфаркт);
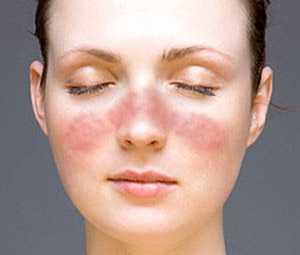
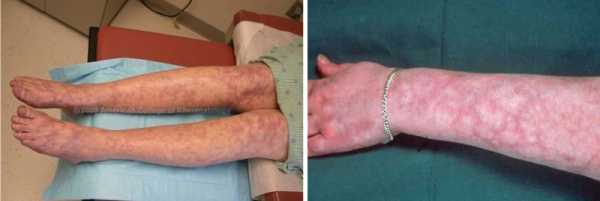
- Коже (сетчатое ливедо, особенно проявляющееся на холоде, точечные геморрагии, эритема на ладонях и подошвах, «симптом занозы» — кровоизлияния в ногтевое ложе, некроз кожных покровов ног, язвенное поражение).
Многообразие симптомов, указывающих на поражение того или иного органа, часто позволяет антифосфолипидному синдрому протекать в разных формах, в виде псевдосиндромов, имитирующих другую патологию. Нередко он ведет себя, как васкулит, иногда проявляется как дебют рассеянного склероза, в одних случаях врачи начинают подозревать опухоль сердца, в других – нефрит или гепатит…
И немного о лечении…
Главной целью лечебных мероприятий является профилактика тромбоэмболических осложнений. Прежде всего, пациента предупреждают о важности соблюдения режима:
- Тяжести не поднимать, физическая нагрузка – посильная, умеренная;
- Длительное пребывание в неподвижной позе – недопустимо;
- Спортивные занятия даже с минимальным риском травмирования – крайне нежелательны;
- Авиаперелеты в течение длительного времени – настоятельно не рекомендованы, короткие путешествия – согласованы с врачом.
Лечение фармацевтическими средствами включает:
- Непрямые антикоагулянты (варфарин);
- Прямые антикоагулянты (гепарин, эноксапарин натрия, надропарин кальция);
- Антиагреганты (аспиин, пентоксифиллин, дипиридамол);
- В случае катастрофического варианта назначают глюкокортикоиды и антикоагулянты в больших дозах, свежезамороженную плазму, плазмаферез.
Лечение антиагрегантами и/или антикоагулянтами сопровождает пациента длительное время, а часть больных вынуждена «сидеть» на них вообще до конца жизни.
Прогноз при АФС не так уж плох, если соблюдать все рекомендации врачей. Ранняя диагностика, постоянная профилактика рецидивов, своевременное лечение (с должной ответственностью со стороны пациента) дают положительные результаты и вселяют надежду на долгую качественную жизнь без обострений, а также на благоприятное течение беременности и благополучные роды.
Сложности в прогностическом плане представляют такие неблагоприятные факторы, как сочетание АСФ + СКВ, тромбоцитопения, стойкая артериальная гипертензия, быстрое увеличение титров антител к кардиолипиновому антигену. Тут можно только тяжело вздохнуть: «Неисповедимы пути Господни…». Но это совсем не значит, что у больного так уж мало шансов…
Всех пациентов, имеющих уточненный диагноз «Антифосфолипидный синдром» ставят на учет у ревматолога, который наблюдает за течением процесса, периодически назначает анализы (коагулогамма, серологические маркеры), проводит профилактику и при необходимости – лечение.
Обнаружили антифосфолипидные тела в анализе? Серьезно, но без паники…
В крови здоровых людей концентрация АФЛА обычно не показывает высокие результаты. Вместе с тем, нельзя также сказать, что у данной категории граждан они вовсе не выявляются. До 12% обследуемых людей могут иметь в своей крови АТ к фосфолипидам, но при этом ничем не болеть. Кстати, с возрастом частота обнаружения данных иммуноглобулинов, скорее всего, будет повышаться, что считается вполне естественным явлением.
А еще, иной раз бывают случаи, заставляющие некоторых особо впечатлительных людей изрядно поволноваться или вообще пережить шок. Например, пошел человек на какое-то обследование, предусматривающее проведение многих лабораторных тестов, в том числе, и анализ на сифилис. А проба оказывается положительной… Потом, конечно, все перепроверят и объяснят, что реакция была ложноположительной и, возможно, из-за присутствия в сыворотке крови антифосфолипидных антител. Однако, если подобное случается, то можно посоветовать не впадать в панику преждевременно, но и не успокаиваться окончательно, ведь антифосфолипидные антитела когда-нибудь могут и напомнить о себе.
Видео: лекции по АФС
Общая информация
О диагностике АФС
АФС и другие тромбофилии в акушерстве
Вывести все публикации с меткой:
- Анализы
- Свертываемость крови
- Тромбоз
Перейти в раздел:
- Заболевания крови, анализы, лимфатическая система
Шаг 1: оплатите консультацию с помощью формы → Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Антифосфолипидный синдром, лабораторные критерии
Волчаночный антикоагулянт (ВА, Lupus anticoagulants, LA)Один из важных скрининговых и подтверждающих тестов диагностики антифосфолипидного синдрома. Волчаночный антикоагулянт (ВА) относится к иммуноглобулинам класса IgG. Это группа антител против отрицательно заряженных фосфолипидов. Он подавляет в крови реакцию превращения протромбина
Антитела к кардиолипину, IgM (Cardiolipin Antibody, IgM)Антитела к кардиолипину, IgG и/или IgM выявляют у большинства пациентов с антифосфолипидным синдромом, эти лабораторные тесты включены в лабораторные критерии АФС наряду с волчаночным антикоагулянтом и антителами к бета-2-гликопротеину 1 (см. таблицу классификационных критериев АФС). Выявление антит
Антитела к кардиолипину IgG (Anticardiolipin IgG, aCL IgG)Скрининговый тест, использующийся в диагностике антифосфолипидного синдрома. См. также тесты: антифосфолипидные антитела (общие) IgG/IgM - № 137/138; волчаночный антикоагулянт - № 190; антитела к кардиолипину скрининг IgA+IgG+IgM - № 967, антитела к кардиолипину IgA - № 968; антитела к фосф
Антитела к бета-2-гликопротеину 1, суммарные IgG, IgA, IgM (антитела к β2 -гликопротеину 1, anti-β2-glycoprotein 1 antibodies, anti- β2-GР1, total)Кардиолипиновые антитела, характерные для антифосфолипидного синдрома, для связывания с кардиолипином требуют присутствия белкового кофактора. Бета-2-гликопротеин 1 является таким белковым кофактором, образуя на поверхности анионных фосфолипидов неоантиген, который распознается бета-2-гликопротеин 1
Скрининговые тесты на антифосфолипидный синдром (возможная причина тромбозов сосудов, невынашивания беременности).
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи.
Афс анализ крови что это
Главная » Анализ крови » Афс анализ крови что это
Антифосфолипидный синдром (АФС) - это аутоиммунное заболевание, характеризующееся выработкой в больших количествах антител к фосфолипидам – химическим структурам, из которых построены части клетки.
Антифосфолипидный синдром встречается приблизительно у 5 % беременных женщин. В 30 % случаев АФС служит основной причиной невынашивания беременности – наиболее актуальной проблемы современного акушерства. При несоблюдении определенных мер, АФС может привести к самым неблагоприятным и опасным для жизни осложнениям во время беременности и после родов.
Причины АФС
К основным провоцирующим факторам, приводящим к развитию АФС, относят:
- генетическую предрасположенность;- бактериальные или вирусные инфекции;- аутоиммунные заболевания -системная красная волчанка(СКВ), узелковый периартериит;- длительный прием лекарственных препаратов (гормональные контрацептивы, психотропные препараты);
- онкологические заболевания.
Симптомы антифосфолипидного синдрома
Как проявляется антифосфолипидный синдром? Клинические проявления заболевания разнообразны, но могут и вовсе отсутствовать. Последнее встречается довольно часто, когда на фоне абсолютного здоровья у здоровой женщины происходят самопроизвольные выкидыши. И если не обследоваться, то диагноз АФС заподозрить достаточно сложно. Основная причина невынашивания при АФС - это повышение активности свертывающей системы крови. По этой причине происходит тромбоз сосудов плаценты, что неминуемо ведет к прерыванию беременности.
К наиболее “безобидным” симптомам АФС относят появление подчеркнутого сосудистого рисунка на различных частях тела. Наиболее часто сосудистый рисунок бывает выражен на голенях, стопах, бедрах.
В более тяжелых случаях, АФС может проявляться в виде появления незаживающей язвы на голени, гангрены пальцев ног (за счет хронического ухудшения кровоснабжения). Повышенное тромбообразование в сосудах при АФС может привести к тромбоэмболии легочной артерии (острая закупорка сосуда тромбом), что смертельно опасно!
К менее распространенным симптомам АФС относят внезапное снижение зрения, вплоть до появления слепоты (из-за тромбоза артерий и вен сетчатки); развитие хронической почечной недостаточности, что может проявляться в виде повышения артериального давления и появления белка в моче.
Сама по себе беременность еще больше усугубляет проявления АФС, поэтому если вам уже поставили диагноз АФС- к акушер гинекологу следует обратиться еще до планируемой беременности. При наличии вышеописанных симптомов это следует сделать незамедлительно!
Обследование при АФС
Для подтверждения диагноза “Антифосфолипидный синдром” необходимо сдать анализ крови из вены на маркеры АФС- на волчаночный антикоагулянт (ВА) и на антитела к кардиолипину (аКЛ). Если анализ оказался положительным (то есть если обнаружили маркеры АФС), его следует пересдать повторно через 8-12 недель. И если повторный анализ также оказался положительным, то назначается лечение.
Для выявления степени тяжести заболевания обязательно назначают общий анализ крови (при АФС отмечается снижение уровня тромбоцитов) и коагулограмму (гемостазиорамму) - анализ крови на гемостаз (свертывающеюся систему крови). При наличии АФС коагулограмма сдается при беременности минимум один раз в 2 недели. В послеродовом периоде этот анализ сдается на третьи и пятые сутки после родов.
УЗИ и допплерометрия (исследование кровотока в системе “мать-плацента-плод”) выполняются у беременных с АФС чаще, чем у беременных без патологий. Начиная с 20 недель, данные исследования проводят каждый месяц, чтобы вовремя предвидеть и снизить риск развития плацентарной недостаточности (ухудшение кровообращения в плаценте).
Для оценки состояния плода также применяют КТГ (кардиотографию). Данное исследование выполняется в обязательном порядке, начиная с 32 недель беременности. При наличии хронической гипоксии плода, плацентарной недостаточности (что часто бывает при АФС) - КТГ проводят ежедневно.
Лечение антифосфолипидного синдрома
Какое лечение АФС назначается при беременности? Как уже было сказано, если вы знаете о своем диагнозе и обследованы, перед планированием беременности необходимо обратиться к акушер-гинекологу.
Для предотвращения развития нарушений со стороны свертывающей системы крови, еще до беременности назначают глюкокортикоиды в малых дозах (Преднизолон, Дексаметазон, Метипред). Далее, когда женщина беременеет, она продолжает принимать эти препараты до послеродового периода. Только спустя две недели после родов эти препараты постепенно отменяют.
В тех случаях, если диагноз АФС устанавливается при беременности - тактика ведения та же самая. Лечение глюкокортикоидами назначается в любом случае, если есть АФС, даже если беременность протекает абсолютно нормально!
Поскольку длительный прием глюкокортикоидов приводит к ослаблению иммунитета, то параллельно назначают в маленьких дозах иммуноглобулин.
Всего за беременность иммуноглобулин вводится 3 раза - до 12 недель, в 24 недели и непосредственно перед родами.
Обязательно для коррекции свертывающей системы крови назначают антиагреганты (Трентал, Курантил).
Лечение проводится под контролем показателей гемостазиограммы. В некоторых случаях дополнительно назначают Гепарин и Аспирин в малых дозах.
Дополнительно к основному лечению применяют плазмаферез (очищение крови за счет удаления плазмы). Это делается для улучшения реологических свойств крови, для повышения иммунитета, а также для повышения чувствительности к вводимым препаратам. При применении плазмафереза дозы глюкокортикоидов и антиагрегантов можно снизить. Это особенно актуально для беременных, которые плохо переносят глюкокортикоиды.
Во время родов осуществляется тщательный контроль за состоянием свертывающей системы крови. Роды должны обязательно вестись под контролем КТГ.
При своевременной диагностике, тщательном наблюдении и лечении, беременность и роды проходят благоприятно и завершаются рождением здоровых детей. Риск послеродовых осложнений при этом будет минимальным.
Если вам поставили диагноз АФС, не нужно расстраиваться и лишать себя удовольствия быть матерью. Даже если произошел выкидыш , не следует настраиваться на то, что в следующий раз будет то же самое. Благодаря возможностям современной медицины, АФС не является на сегодняшний день приговором. Главное следовать предписаниям врача и быть готовым к длительному лечению и многочисленным обследованиям, которые делаются с единственной целью - обезопасить вас и еще не родившегося ребенка от крайне неприятных осложнений.
Осложнения АФС
Осложнения, перечисленные ниже, возникают у 95 из 100 больных АФС при отсутствии динамического наблюдения и лечения. К ним относят:- невынашивание беременности ( повторные выкидыши на ранних сроках беременности);- задержка развития плода, гипоксия плода (недостаток кислорода);- отслойка плаценты;- развитие тяжелого гестоза (осложнение беременности, сопровождаемое повышением артериального давления, появлением выраженных отеков, белка в моче). При отсутствии лечения, гестоз может привести не только к гибели плода, но и матери;
- тромбоэмболия легочной артерии.
Профилактика антифосфолипидного синдрома
Профилактика АФС включает в себя обследование до планируемой беременности на маркеры АФС- волчаночный антикоагулянт(ВА), антитела к кардиолипину(аКЛ).
Консультация акушера-гинеколога по АФС
Вопрос: Можно ли при наличии АФС предохраняться оральными контрацептивами?Ответ: Ни в коем случае! Прием оральных контрацептивов усугубит течение АФС.
Вопрос: Приводит ли АФС к бесплодию?Ответ: Нет.
Вопрос: Если беременность протекает нормально, стоит ли сдавать для “перестраховки” на маркеры АФС?Ответ: Нет, если коагулограмма нормальная.
Вопрос: Как долго принимать антиагреганты при беременности при наличии АФС?Ответ: Всю беременность, без перерывов.
Вопрос: Может ли появление АФС спровоцировать курение?Ответ: Маловероятно, но если АФС уже есть, то курение еще больше его усугубляет.
Вопрос: Как долго нельзя беременеть после выкидыша из-за АФС?Ответ: Минимум 6 месяцев. За это время необходимо полностью обследоваться и начать принимать противотромботические препараты.
Вопрос: Правда ли, что беременным с АФС нельзя делать кесарево?Ответ: И да, и нет. Сама по себе операция увеличивает риск тромботических осложнений. Но если есть показания ( плацентарная недостаточность, гипоксия плода и т.д.), то операция обязательна.
Акушер-гинеколог, к.м.н. Кристина Фрамбос.
www.medicalj.ru
Антифосфолипидный синдром - анализы, диагностика и клинические рекомендации
Аутоиммунные заболевания сложно поддаются успешному лечению, поскольку клетки иммунитета вступают в борьбу с отдельными жизненно важными структурами организма. Среди распространенных проблем со здоровьем - фосфолипидный синдром, когда иммунная система воспринимает структурную составляющую кости, как инородное тело, стараясь истребить.
Что такое антифосфолипидный синдром
Любое лечение должно начинаться с диагностики. Антифосфолипидный синдром – это аутоиммунная патология с устойчивым противостоянием иммунитета по отношению к фосфолипидам. Поскольку это незаменимые структуры для формирования и укрепления костной системы, неправильные действия иммунитета могут негативно сказаться на здоровье, жизнедеятельности всего организма. Если в крови наблюдаются антифосфолипидные антитела, болезнь не протекает в одиночку, ее сопровождают венозные тромбозы, инфаркт миокарда, инсульт, хроническое не вынашивание беременности.
Указанное заболевание может преобладать в первичной форме, т.е. развивается самостоятельно, как единичный недуг организма. Синдром антифосфолипидный имеет и вторичную форму (ВАФС), т.е. становится осложнением другого хронического заболевания организма. Как вариант, это могут быть синдром Бадда-Киари (тромбоз печеночных вен), синдром верхней полой вены и прочие патогенные факторы.
Обширная медицинская практика описывает случаи заболевания представителей сильного пола, хотя таковы встречаются гораздо реже. Антифосфолипидный синдром у мужчин представлен закупоркой просвета вен, в результате чего нарушается системный кровоток в отдельных внутренних органах, системах. Недостаточное кровоснабжение может привести к таким серьезным проблемам со здоровьем, как:
- тромбоэмболия легочной артерии;
- легочная гипертензия;
- эпизоды ТЭЛА;
- тромбоз центральной вены надпочечников;
- постепенное отмирание легочной, печеночной ткани, паренхимы печени;
- не исключены артериальные тромбозы, нарушения со стороны органов ЦНС.

Антифосфолипидный синдром у женщин
Заболевание влечет за собой катастрофические последствия, поэтому врачи настаивают на немедленной диагностике, эффективном лечении. В большинстве клинических картин пациентки – представительницы слабого пола, причем не всегда беременные. Антифосфолипидный синдром у женщин является причиной диагностированного бесплодия, а результаты обследования на АФС показывают, что в крови сосредоточено огромное количество тромбов. Международный код МКБ 10 включает указанный диагноз, который чаще прогрессирует при беременности.
Антифосфолипидный синдром у беременных
При беременности опасность заключается в том, что при формировании сосудов плаценты развивается и стремительно прогрессирует тромбоз, который нарушает кровоснабжение плода. Кровь не обогащается в достаточном объеме кислородом, а эмбрион страдает от кислородного голодания, не получает ценные для внутриутробного развития питательные вещества. Определить недуг можно на плановом скрининге.
Если развивается антифосфолипидный синдром у беременных, для будущих мамочек это чревато преждевременными и патологическими родами, выкидышем на раннем сроке, фето-плацентарной недостаточностью, поздними гестозами, отслойкой плаценты, врожденными заболеваниями новорожденных. АФС при беременности – это опасная патология на любом акушерском сроке, которая может закончиться диагностированным бесплодием.
Причины антифосфолипидного синдрома
Определить этиологию патологического процесса сложно, а современные ученые по сей день теряются в догадках. Установлено, что синдром Снеддона (его же называют антифосфолипидным) может иметь генетическую предрасположенность при наличии локусов DR7, DRw53, HLA DR4. К тому же, не исключено развитие заболевания на фоне инфекционных процессов организма. Другие причины антифосфолипидного синдрома подробно изложены ниже:
- аутоиммунные заболевания;
- длительный прием медицинских препаратов;
- онкологические заболевания;
- патологическая беременность;
- патологии сердечно-сосудистой системы.
Симптомы антифосфолипидного синдрома
Определить заболевание можно по анализу крови, однако дополнительно предстоит провести еще ряд лабораторных исследований на обнаружение антигена. В норме в биологической жидкости его быть не должно, а появление лишь свидетельствует, что в организме идет борьба с собственными фосфолипидами. Основные симптомы антифосфолипидного синдрома подробно изложены ниже:
- диагностика АФС по сосудистому рисунку на чувствительных кожных покровах;
- судорожный синдром;
- сильные приступы мигрени;
- тромбоз глубоких вен;
- психические нарушения;
- тромбоз нижних конечностей;
- снижение остроты зрения;
- тромбоз поверхностных вен;
- надпочечниковая недостаточность;
- тромбоз вен сетчатки глаза;
- ишемическая нейропатия зрительного нерва;
- тромбоз воротной вены печени;
- нейросенсорная тугоухость;
- острая коагулопатия;
- рецидивирующие гиперкинезы;
- синдром деменции;
- поперечный миелит;
- тромбозы церебральных артерий.
Диагностика антифосфолипидного синдрома
Чтобы определить патогенез заболевания, положено пройти обследование на АФС, при котором требуется сдавать анализ крови на серологические маркеры – волчаночный антикоагулянт и антитела Ат к кардиолипину. Диагностика антифосфолипидного синдрома помимо сдачи анализов предусматривает антикардиолипиновый тест, АФЛ, коагулограмму, допплерометрию, КТГ. В основе диагностики лежат показатели крови. Чтобы повысить достоверность результатов, по рекомендации лечащего врача показан комплексный подход к проблеме. Итак, обратить внимание на следующий симптомокомплекс:
- волчаночный антикоагулянт увеличивает численность тромбозов, при этом сам был впервые диагностирован при системной красной волчанке;
- антитела к кардиолипину противостоят натуральным фосфолипидам, способствуют их стремительному разрушению;
- антитела, контактирующие с кардиолипином, холестерином, фосфатидилхолином, определяются ложноположительной реакцией Вассермана;
- бета2-гликопротеин-1-кофакторзависимые антифосфолипидные антитела становятся главной причиной симптомов тромбоза;
- антитела к бета-2-гликопротеину, ограничивающие шансы пациентки благополучно забеременеть.
- АФЛ-негативный подтип без обнаружения антител к фосфолипидам.
Лечение антифосфолипидного синдрома
Если диагностирован АФЛС или ВАФС, при этом признаки недуга выражены отчетливо без дополнительных клинических обследований, это означает, что лечение требуется начать своевременно. Подход к проблеме комплексный, включает прием медикаментов нескольких фармакологических групп. Основная цель – нормализовать системное кровообращение, предотвратить формирование тромбов с последующими застойными явлениями организма. Итак, основное лечение антифосфолипидного синдрома представлено ниже:
- Глюкокортикоиды в малых дозах для предотвращения повышенной свертываемости крови. Желательно выбирать медицинские препараты Преднизолон, Дексаметазон, Метипред.
- Иммуноглобулин для коррекции иммунитета, ослабленного длительной медикаментозной терапией.
- Антиагреганты необходимы для предотвращения свертываемости крови. Особенно актуальны такие медикаменты, как Курантил, Трентал. Не лишним будет прием аспирина и Гепарина.
- Непрямые антикоагулянты для контроля вязкости крови. Врачи рекомендуют медицинский препарат Варфарин.
- Плазмаферез обеспечивает очищение крови в условиях стационара, однако дозы указанных медикаментов положено снизить.
При катастрофическом синдроме антифосфолипидном положено увеличить суточную дозу глюкокортикоидов и антиагрегантов, в обязательном порядке проводить чистку крови с повышенной концентрацией гликопротеина. Беременность должна протекать под строгим врачебным контролем, иначе клинический исход для беременной женщины и ее ребенка не самый благоприятный.
Видео: что такое АФС
sovets.net
Антифосфолипидный синдром, что это такое?
Про антифосфолипидный синдром, что это такое, чаще всего спрашивают женщины, потерявшие ребенка во время беременности.
Антифосфолипидный синдром (АФС) – это относительно редкое патологическое состояние, когда иммунная система ведет себя неправильно, вместо того чтобы защищать организм, она вырабатывает антитела против собственных тканей, а именно у человека в крови появляются так называемые «антифосфолипидные антитела», которых в норме не должно быть.
Распространенность антифосфолипидного синдрома неизвестна. Антифосфолипидные антитела встречаются примерно у 5% здоровых людей (без признаков какой-либо патологии), а вот развернутая картина «аутоиммунной болезни» выявляется 5-50 раз на 100000 населения. Редко.
Но болезнь коварна:
- АФС «соседствует» в 14% случаев с инсультом;
- В 11% случаев с инфарктом миокарда;
- в 10% с глубоким венозным тромбозом
- И в 9% случаев определяется у женщин с частыми выкидышами.
Именно хроническое невынашивание беременности обычно и заставляет задуматься об этой редкой патологии
Итак, что мы находим в крови при АФС?
В крови обнаруживаются антифосфолипидные антитела, которых быть не должно:
- волчаночный антикоагулянт;
- антикардиолипиновые антитела;
- анти-бета-2 гликопротеин I
Для начала нужно вспомнить, что фосфолипиды находятся во всех живых тканях организма и являются основным компонентом клеточных мембран. Их основная функция – это транспорт жиров, холестерина и жирных кислот.
Как большая часть медицинских терминов, так и название “антифосфолипидный” говорит за себя: происходит какое-то действие, направленное на разрушение фосфолипидов.
Впервые на фосфолипиды в данном контексте обратили внимание в начале XX века. Известно, что “реакция Вассерманна” – это исследование при подозрении на сифилис. При проведении этого анализа у некоторых пациентов (без кожно-венерического заболевания) был замечен положительный результат исследования. Так в медицине появился термин “ложноположительная реакция Вассерманна”. Сразу возник вопрос: почему?
Как оказалось, причиной такой пикантной неразберихи является фосфолипид под названием кардиолипин. Он является антигеном-маркером для сифилиса. То есть, у пациента с диагнозом сифилис при тесте Вассерманна вырабатываются антитела к фосфолипиду кардиолипин (антикардиолипиновые антитела). Ложноположительная реакция на сифилис может быть острой (менее 6 мес.) и хронической (более 6 мес.).
Но антитела к фосфолипиду вырабатываются не только при сифилисе. Существует ряд состояний, при которых лабораторно будут похожие показатели. Например, ревматологические заболевания, некоторые инфекционные заболевания, онкология.
Нужно сказать, что антифосфолипидный синдром при ревматологических заболеваниях занимает “почетное место”, учитывая что при этих болезнях почти в 75% случаев вырабатываются антитела, агрессивные по отношению к фосфолипидам. Он даже получил название “синдром Хьюза” в честь врача-ревматолога, занимавшегося активно этой проблемой.
На сегодняшний день разнообразие антител к фосфолипидам велико, но чаще всего в лабораторных исследованиях встречаются анализы на антитела к кардиолипину, АТ к волчаночному коагулянту.
А какие же симптомы могут быть при антифосфолипидном синдроме?
Клинические проявления АФС, обычно, это повышенная свертываемость крови или тромбозы:
- тромботические поражения сосудистой системы мозга;
- коронарных артерий сердца;
- эмболии или тромбозы в легких;
- тромбы в артериальной или венозной системе ног;
- печеночных вен;
- почечных вен;
- глазных артерий или вен;
- надпочечников.
Исследование на антифосфолипиды является оправданным, если в истории больного есть тромбоз глубоких вен (ТГВ, легочная эмболия, острая ишемия сердца или инфаркт миокарда, инсульта (особенно, когда он повторный) у мужчин
trombozy.ru
Антифосфолипидный синдром (АФС): суть, причины, диагностика, лечение, чем опасен
Содержание:
Антифосфолипидный синдром (АФС) или синдром антифосфолипидных антител (САФА) четыре десятилетия назад не был известен даже врачам, не занимающихся данной проблемой, не говоря уже о пациентах. О нем заговорили только с начала 80-х прошлого века, когда симптомокомплекс во всех подробностях представил лондонский врач Грэм Хьюз, поэтому АФС можно встретить и под таким названием – синдром Хьюза (некоторые авторы именуют его синдромом Хьюджа, что, наверное, тоже правильно).
Чем же страшит эта болезнь медиков, пациентов и, особенно, женщин, мечтающих о материнстве? Все дело в действии антифосфолипидных антител (АФЛА), которые вызывают повышенное тромбообразование в венозных и артериальных сосудах кровеносной системы, чем осложняют течение беременности, провоцируют выкидыши и преждевременные роды, где плод нередко гибнет. К тому же, следует отметить, что сам синдром антифосфолипидных антител чаще выявляется у женской половины человечества, находящейся в репродуктивном возрасте (20 – 40 лет). Мужчинам в этом плане везет больше.
Основа развития синдрома фосфолипидных антител
Причиной формирования данного симптомокомплекса является появление антител (АТ), действие которых направлено на фосфолипиды, населяющие мембраны различных клеток многих тканей живого организма (кровяные пластинки – тромбоциты, нервные клетки, клетки эндотелия).
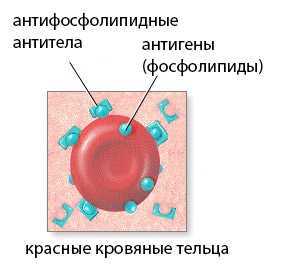 Присутствующие на клеточных мембранах и выступающие в качестве антигена фосфолипиды, различаются по своему строению и способности давать иммунный ответ, поэтому подразделяются на виды, например, нейтральные и анионные (отрицательно заряженные) фосфолипиды – эти два класса встречаются наиболее часто.
Присутствующие на клеточных мембранах и выступающие в качестве антигена фосфолипиды, различаются по своему строению и способности давать иммунный ответ, поэтому подразделяются на виды, например, нейтральные и анионные (отрицательно заряженные) фосфолипиды – эти два класса встречаются наиболее часто.
Таким образом, если существуют различные классы фосфолипидов, то и антитела к ним будут представлять собой довольно разнообразное сообщество. Антифосфолипидные антитела (АФЛА) должны быть разной направленности, обладать способностью реагировать с теми или иными детерминантами (либо с анионными, либо с нейтральными). Наиболее известными, широко распространенными, имеющими важное клиническое значение считаются иммуноглобулины, по которым осуществляется диагностика АФС:
- Волчаночный антикоагулянт (иммуноглобулины классов G либо М – IgG, IgM) – эта популяция впервые была обнаружена у пациентов, страдающих СКВ (системная красная волчанка) и весьма склонных к тромбозам;
- Антитела к кардиолипиновому антигену, который является главным компонентом теста на сифилис, так называемой реакции Вассермана. Как правило, эти АТ представляют собой иммуноглобулины классов A, G, M;
- АТ, проявляющие себя в смеси холестерина, кардиолипина, фосфатидилхолина (ложноположительный результат реакции Вассермана);
- Бета-2-гликопротеин-1-кофакторзависимые АТ к фосфолипидам (суммарные иммуноглобулины классов A , G, M). Сам β-2-ГП-1 относится к естественным антикоагулянтам, то есть, к веществам, препятствующим ненужному образованию тромбов. Естественно, что появление иммуноглобулинов к бета-2-ГП-1 приводит к возникновению тромбозов.
Исследование антител к фосфолипидам очень важно в диагностике синдрома, ведь сама по себе она сопряжена с определенными трудностями.
Диагностика антифосфолипидного синдрома
Безусловно, антифосфолипидный синдром может быть заподозрен и по ряду клинических симптомов, однако окончательный диагноз должен быть установлен на основании сочетания симптомов и иммунологического обследования пациента, что подразумевает проведение определенного (и довольно широкого) перечня лабораторных анализов. Это и традиционные методы: общий (с подсчетом тромбоцитов) и биохимический анализ крови, включающий коагулограмму, и специфические тесты, направленные на выявление антител к фосфолипидам.

Недостаточное обследование (имеется в виду определение какого-то одного, чаще наиболее стандартизированного и доступного метода, которым, например, нередко считают антикардиолипиновый тест), скорее всего, приведет к гипердиагностике, ведь данный анализ дает позитивный результат и при других патологических состояниях.
Очень важными методами лабораторной диагностики на сегодняшний день является определение:
- Волчаночных антикоагулянтов (ВА) (главное условие при диагностике АФС);
- Иммуноглобулинов к кардиолипиновому антигену (реакция Вассермана, которая в случае САФА будет положительной);
- Титры антител к отдельным мембранным фосфолипидам (β-2-гликопротеин-1-кофакторзависимые АТ к фосфолипидам) — как правило, они будут повышенными.
Данные тесты в первую очередь используются для скрининга, позитивные результаты которого должны верифицироваться подтверждающими иммунологическими исследованиями в течение определенного промежутка времени (12 недель).
Достаточным лабораторным критерием для диагностики АФС можно считать любой из тестов, если:
- ВА определился 2 или более раза в течение вышеуказанного промежутка времени;
- Иммуноглобулины классов G и М к кардиолипиновому антигену проявились также не менее чем 2 раза за 12 (и не менее) недель в определенных концентрациях;
- АТ к β-2-гликопротеину-1 выявились не менее чем дважды за12 недель, на достаточном для диагностики уровне.
Результаты скрининга нельзя считать достоверными, а диагноз установленным, если определение антител к фосфолипидам началось раньше 12 недель, чем появились клинические симптомы, или спустя 5 лет от дебюта болезни. Словом, для установления диагноза «АФС» требуется наличие клинических признаков и позитивный результат хотя бы одного из перечисленных тестов.
В качестве дополнительных анализов с целью диагностики фосфолипидного синдрома используют:
- Анализ ложноположительной реакции Вассермана;
- Постановку пробы Кумбса;
- Определение ревматоидного (РФ) и антинуклеарного факторов;
- Исследование криоглобулинов и титра АТ к ДНК.
Следует отметить, что без определения волчаночных антикоагулянтов в половине случаев АФС остается нераспознанным, но если провести все исследования, то есть высокая вероятность, что диагноз будет установлен правильно и лечение будет начато без опоздания. Благо, сейчас многие фирмы предлагают удобные и надежные тест-системы, содержащие необходимый набор реагентов. Для читателей (в познавательных целях) можно поведать, что для повышения качества диагностики этого симптомокомплекса нередко используют змеиные яды (где-то гадюки, а где-то – эфы и гюрзы).
Патология, подталкивающая к выработке АФЛА
В случае патологических процессов, которые стали результатом активации В-клеток, концентрация АФЛА довольно высока и они с большой частотой выявляются при следующих состояниях:
-
системная красная волчанка ведет к повышенной выработке АФЛА
СКВ (системной красной волчанке);
- Аутоиммунной системной патологии соединительной ткани (системной склеродермии, синдроме Шегрена, ревматоидном артрите);
- Неопластических процессах;
- Лимфопролиферативных заболеваниях;
- АИТП (аутоиммунной тромбоцитопенической пурпуре), которая, впрочем, сама нередко сопровождает другую патологию, где гиперпродукция антифосфолипидных антител весьма характерна (СКВ, системная склеродермия, ревматоидный артрит);
- Острых и хронических процессах, вызываемых вирусами (инфекционный мононуклеоз, гепатит С, ВИЧ-инфекция), бактериальной инфекцией (эндокардит) либо паразитами (малярия);
- Отдельной патологии центральной нервной системы;
- Осложнениях беременности и родов, которые, кстати сказать, сам антифосфолипидный синдром и создает;
- Наследственной предрасположенности, обусловленной присутствием в фенотипе отдельных специфичностей 2 класса (DR4, DR7, DRw53) лейкоцитарной системы человека (HLA);
- Лечении некоторыми медикаментозными средствами (психотропными, оральными противозачаточными и пр.).
возможные проявления антифосфолипидного синдрома
Длительная выработка антифосфолипидных антител, независимо от причины ее повлекшей, как правило, заканчивается формированием антифосфолипидного синдрома. Однако, что же представляет собой антифосфолипидный синдром, каковы его клинические проявления, как с ним бороться?
Варианты патологии
Развитие синдрома антифосфолипидных антител могут вызывать разнообразные причины, его течение и клинические симптомы не всегда однородны, да и лабораторные показатели нельзя ограничить какими-то рамками, поэтому очевидно, что заболевание нуждается в классификации. Опираясь на перечисленные критерии (причины, симптомы, течение, анализы), различают:
- Первичный АФС, который этиологически не связан с определенной патологией, составляющей фон для формирования иммунного ответа подобного рода;
- Вторичный АФС – его фоном являются другие аутоиммунные процессы, а он им сопутствует, например, СКВ;
- Катастрофический – довольно редкий, но весьма опасный вариант антифосфолипидного синдрома, он дает стремительную полиорганную недостаточность по причине множественных тромбозов внутренних органов (генерализованный тромбоз) и нередко заканчивается гибелью пациента;
- АФЛА-негативная форма, которая вызывает особый интерес, поскольку создает немалые сложности в диагностике, так как протекает без присутствия в сыворотке крови пациента главных маркеров данной патологии – волчаночных антикоагулянтов и антител к кардиолипину.
В классификацию описываемой патологии нередко включается еще одна болезнь, и отдельные факты ее происхождения свидетельствуют, что влияние АФЛА является причиной так называемого синдрома Снеддона – невоспалительной тромботической васкулопатии, сопровождаемой рецидивирующими тромбозами сосудов головы, неравномерной синюшностью кожных покровов (сетчатое ливедо) и артериальной гипертензией. В связи с этим сам синдром считают одним из вариантов САФА.
Таким образом, можно утверждать, что во всем «виноваты» антитела к фосфолипидам. Но что они делают в организме такого страшного? Чем грозят? Как все же проявляется этот загадочный синдром? Почему он так опасен при беременности? Каков его прогноз и существуют ли действенные способы лечения? Вопросов осталось много… Читатель найдет на них ответы далее…
В чем обвиняют антитела к фосфолипидам?
 Основы патогенетических механизмов заключаются в том, что антитела к фосфолипидам, воздействуя на стенки кровеносных сосудов, также оказывают негативное влияние на факторы системы гемостаза (как клеточные, так и гуморальные), чем существенно нарушают баланс между протромботическими и антитромботическими реакциями. А нарушение равновесия между данными процессами, в свою очередь, повлечет повышение коагуляционной способности крови, излишнее образование тромбов, то есть, приведет к развитию тромбозов.
Основы патогенетических механизмов заключаются в том, что антитела к фосфолипидам, воздействуя на стенки кровеносных сосудов, также оказывают негативное влияние на факторы системы гемостаза (как клеточные, так и гуморальные), чем существенно нарушают баланс между протромботическими и антитромботическими реакциями. А нарушение равновесия между данными процессами, в свою очередь, повлечет повышение коагуляционной способности крови, излишнее образование тромбов, то есть, приведет к развитию тромбозов.
При антифосфолипидном синдроме могут поражаться различные сосуды: от капилляров до крупных артериальных стволов, расположенных в любых частях человеческого организма, поэтому спектр симптомов данной патологии чрезвычайно широк. Он затрагивает разнообразные сферы медицины, привлекая тем самым многих специалистов: ревматологов, неврологов, кардиологов, акушеров, дерматологов и др.
Тромбозы в венах и артериях
Чаще всего врачи сталкиваются с тромбозом, который носит рецидивирующий характер и поражает венозные сосуды ног. Тромбы, там образованные, отрываясь, направляются в сосуды легких, закупоривают их, а это влечет возникновение такого опасного, а нередко и смертельного, состояния, как тромбоэмболия легочной артерии или ТЭЛА. Здесь все зависимо от размера пришедшего тромба и калибра сосуда, в котором этот тромб застрял. Если закрылся основной ствол легочной артерии (ЛА), то рассчитывать на благоприятный исход не приходится – рефлекторная остановка сердца приводит к мгновенной смерти человека. Случаи закупорки мелких ветвей ЛА дают шансы на выживание, однако не исключают геморрагии, легочную гипертензию, инфаркт легкого и развитие сердечной недостаточности, что также не «рисует» особо радужных перспектив.
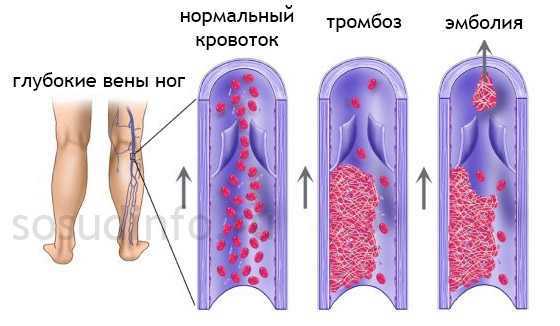
На втором месте по частоте встречаемости можно поставить тромбозы в сосудах почек и печени с формированием соответствующих синдромов (нефротический, синдром Бадда-Киари).
Хотя и реже, но встречаются тромбозы подключичных вен или сосудов сетчатки, а также тромбоз, локализованный в центральной вене надпочечников, который вслед за геморрагиями и некрозом формирует у пациента хроническую надпочечниковую недостаточность.
В иных ситуациях (в зависимости от места расположения) тромбоз стоит в ряду пусковых механизмов возникновения синдрома нижней либо верхней полой вены.
Артериальные тромбозы дают явления ишемии с развитием некрозов. Словом, инфаркты, синдром дуги аорты, гангрена, асептический некроз бедренной головки – все это следствие артериального тромбоза.
АФС при беременности — сложная задача в акушерской практике
Синдром антифосфолипидных антител при беременности находится в списке особо трудных задач, поставленных перед акушерством, ведь треть женщин, пребывающих в предвкушении счастья материнства, вместо этого получают слезы и разочарования. Вообще, можно сказать, что акушерская патология вобрала в себя самые характерные, но довольно опасные черты синдрома антифосфолипидных антител:
- Невынашивание беременности, которое становится привычным;
- Рецидивирующие самопроизвольные выкидыши (1 триместр), риск которых возрастает пропорционально повышению иммуноглобулинов класса G к кардиолипиновому антигену;
- ФПН (фетоплацентарная недостаточность), создающая непригодные для нормального формирования нового организма условия, в результате чего – кислородное голодание плода, задержка его развития, а нередко и гибель в утробе матери;
- Поздние токсикозы с риском наступления преэклампсии, эклампсии;
- Хорея;
- Тромбозы (и в венах и в артериях), повторяющиеся вновь и вновь;
- Гипертензия беременных;
- Раннее начало и тяжелое течение заболевания;
- hellp-синдром – опасная патология 3 триместра (35 недель и дальше), неотложное состояние в акушерской практике (стремительное нарастание симптомов: рвота, боль в эпигастрии, головная боль, отеки);
- Раннее, несвоевременное отделение плаценты;
- Роды на сроках до 34 недель;
- Неудачные попытки ЭКО.
Старт развитию патологических изменений при беременности, конечно, дают тромбозы сосудов, ишемия плаценты, плацентарная недостаточность.
Важно – не пропустить!
Женщины с подобной патологией в период гестации требуют особого внимания и динамического наблюдения. Врач, который ведет ее, знает, что может грозить беременной и чем она рискует, поэтому назначает дополнительные обследования:
- Гемостазиограмму с определенной периодичностью, чтобы всегда видеть, как ведет себя система свертывания крови;
- Ультразвуковое исследование плода с допплерогафией маточно-плацентарного кровотока;
- Ультразвуковую диагностику сосудов головы и шеи, глаз, почек, нижних конечностей;
- ЭхоКГ, чтобы избежать нежелательных изменений со стороны клапанов сердца.
Эти мероприятия производятся с целью не допустить развития тромбоцитопенической пурпуры, гемолитико-уремического синдрома и, конечно, такого грозного осложнения, как ДВС-синдром. Или исключить их, если у врача есть хоть малейшие сомнения.
Разумеется, наблюдением за развитием беременности у женщин с антифосфолипидным синдромом занимается не только врач акушерско-гинекологического профиля. С учетом того, что АФС заставляет страдать многие органы, к работе могут быть привлечены разные специалисты: ревматолог – в первую очередь, кардиолог, невролог и др.
Женщинам с АФС в течение гестационного периода показан прием глюкокортикостероидов и антиагрегантов (в небольших, назначенных врачом, дозировках!). Показаны также иммуноглобулины и гепарин, однако они применяются только под контролем коагулогаммы.
А вот девушкам и женщинам, которые уже знают о «своем АФС» и в дальнейшем планируют беременность, а сейчас думают пока «пожить для себя», хочется напомнить, что пероральные противозачаточные препараты им не подойдут, поскольку могут сослужить плохую службу, поэтому лучше попытаться найти другой способ контрацепции.
Влияние АФЛА на органы и системы
Что можно ожидать от синдрома АФЛА – предсказать довольно сложно, он способен создать опасную ситуацию в любом органе. Например, не остается в стороне от неприятных событий в организме головной мозг (ГМ). Тромбоз его артериальных сосудов является причиной таких заболеваний, как ТИА (транзиторная ишемическая атака) и рецидивирующий инфаркт мозга, которые могут иметь не только характерные для себя симптомы (парезы и параличи), но и сопровождаться:
- Судорожным синдромом;
- Деменцией, неуклонно прогрессирующей и загоняющей мозг пациента в «растительное» состояние;
- Различными (и часто весьма неприятными) расстройствами психики.
Кроме этого, при синдроме антифосфолипидных антител можно встретить и другую неврологическую симптоматику:
- Головные боли, напоминающие таковые при мигрени;
- Беспорядочные непроизвольные движения конечностей, характерные для хореи;
- Патологические процессы в спинном мозге, влекущие двигательные, чувствительные и тазовые расстройства, совпадающие по клинике с поперечным миелитом.
Патология сердца, обусловленная влиянием антифосфолипидных антител, может иметь не только выраженную симптоматику, но и серьезный прогноз в отношении сохранения здоровья и жизни, ведь неотложное состояние – инфаркт миокарда, является результатом тромбоза коронарных артерий, правда, если затрагиваются только самые мелкие ветви, то поначалу можно обойтись нарушением сократительной способности сердечной мышцы. АФС «принимает активное участие» в формировании клапанных пороков, в более редких случаях — способствует образованию внутрипредсердных тромбов и ведет диагностику по ложному пути, поскольку врачи начинают подозревать миксому сердца.
Немало неприятностей АФС может доставить и другим органам:
 Почкам (тромбоз артериальных сосудов, инфаркт почки, микротромбоз клубочков с дальнейшей трансформацией в гломерулосклероз и ХПН). Тромбоз сосудов почек является главной причиной стойкой артериальной гипертензии, которая сама, как известно, далеко не безобидна – с течением времени и от нее можно ожидать всяких осложнений;
Почкам (тромбоз артериальных сосудов, инфаркт почки, микротромбоз клубочков с дальнейшей трансформацией в гломерулосклероз и ХПН). Тромбоз сосудов почек является главной причиной стойкой артериальной гипертензии, которая сама, как известно, далеко не безобидна – с течением времени и от нее можно ожидать всяких осложнений;- Легким (чаще всего – ТЭЛА, реже – легочная гипертензия при местном поражении сосудов);
- ЖКТ (желудочно-кишечные кровотечения);
- Селезенке (инфаркт);
- Коже (сетчатое ливедо, особенно проявляющееся на холоде, точечные геморрагии, эритема на ладонях и подошвах, «симптом занозы» — кровоизлияния в ногтевое ложе, некроз кожных покровов ног, язвенное поражение).
Многообразие симптомов, указывающих на поражение того или иного органа, часто позволяет антифосфолипидному синдрому протекать в разных формах, в виде псевдосиндромов, имитирующих другую патологию. Нередко он ведет себя, как васкулит, иногда проявляется как дебют рассеянного склероза, в одних случаях врачи начинают подозревать опухоль сердца, в других – нефрит или гепатит…
И немного о лечении…
Главной целью лечебных мероприятий является профилактика тромбоэмболических осложнений. Прежде всего, пациента предупреждают о важности соблюдения режима:
- Тяжести не поднимать, физическая нагрузка – посильная, умеренная;
- Длительное пребывание в неподвижной позе – недопустимо;
- Спортивные занятия даже с минимальным риском травмирования – крайне нежелательны;
- Авиаперелеты в течение длительного времени – настоятельно не рекомендованы, короткие путешествия – согласованы с врачом.
Лечение фармацевтическими средствами включает:
- Непрямые антикоагулянты (варфарин);
- Прямые антикоагулянты (гепарин, эноксапарин натрия, надропарин кальция);
- Антиагреганты (аспиин, пентоксифиллин, дипиридамол);
- В случае катастрофического варианта назначают глюкокортикоиды и антикоагулянты в больших дозах, свежезамороженную плазму, плазмаферез.
Лечение антиагрегантами и/или антикоагулянтами сопровождает пациента длительное время, а часть больных вынуждена «сидеть» на них вообще до конца жизни.
Прогноз при АФС не так уж плох, если соблюдать все рекомендации врачей. Ранняя диагностика, постоянная профилактика рецидивов, своевременное лечение (с должной ответственностью со стороны пациента) дают положительные результаты и вселяют надежду на долгую качественную жизнь без обострений, а также на благоприятное течение беременности и благополучные роды.
Сложности в прогностическом плане представляют такие неблагоприятные факторы, как сочетание АСФ + СКВ, тромбоцитопения, стойкая артериальная гипертензия, быстрое увеличение титров антител к кардиолипиновому антигену. Тут можно только тяжело вздохнуть: «Неисповедимы пути Господни…». Но это совсем не значит, что у больного так уж мало шансов…
Всех пациентов, имеющих уточненный диагноз «Антифосфолипидный синдром» ставят на учет у ревматолога, который наблюдает за течением процесса, периодически назначает анализы (коагулогамма, серологические маркеры), проводит профилактику и при необходимости – лечение.
Обнаружили антифосфолипидные тела в анализе? Серьезно, но без паники…
В крови здоровых людей концентрация АФЛА обычно не показывает высокие результаты. Вместе с тем, нельзя также сказать, что у данной категории граждан они вовсе не выявляются. До 12% обследуемых людей могут иметь в своей крови АТ к фосфолипидам, но при этом ничем не болеть. Кстати, с возрастом частота обнаружения данных иммуноглобулинов, скорее всего, будет повышаться, что считается вполне естественным явлением.
А еще, иной раз бывают случаи, заставляющие некоторых особо впечатлительных людей изрядно поволноваться или вообще пережить шок. Например, пошел человек на какое-то обследование, предусматривающее проведение многих лабораторных тестов, в том числе, и анализ на сифилис. А проба оказывается положительной… Потом, конечно, все перепроверят и объяснят, что реакция была ложноположительной и, возможно, из-за присутствия в сыворотке крови антифосфолипидных антител. Однако, если подобное случается, то можно посоветовать не впадать в панику преждевременно, но и не успокаиваться окончательно, ведь антифосфолипидные антитела когда-нибудь могут и напомнить о себе.
Видео: лекции по АФС
Общая информация
О диагностике АФС
АФС и другие тромбофилии в акушерстве
Вывести все публикации с меткой:
- Анализы
- Свертываемость крови
- Тромбоз
Перейти в раздел:
- Заболевания крови, анализы, лимфатическая система
Шаг 1: оплатите консультацию с помощью формы → Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
sosudinfo.ru
Антифосфолипидный синдром: диагностика и лечение
Антифосфолипидный синдром (АФС) является аутоиммунной патологией. В ее основе лежит формирование антител к фосфолипидам, которые являются главными компонентами мембран клеток. Такое заболевание проявляется проблемами с сосудами, сердцем, другими органами, а также с беременностью.
В статье рассмотрим причины возникновения, симптомы, методы диагностики антифосфолипидного синдрома. Клинические рекомендации по лечению АФС прошли общественную экспертизу и были утверждены в декабре 2013 года. В рекомендациях также дается подробное описание, что представляет собой антифосфолипидный синдром. Информация, предоставляемая в этом документе, является практическим руководством для медперсонала, работающего с пациентами, у которых диагностирован АФС.
Общие сведения
АФС можно назвать симптомокомплексом, включающим рецидивирующие артериальные и венозные тромбозы, а также акушерскую патологию. Различают два вида заболевания:
- Первичный антифосфолипидный синдром.
- Вторичный АФС.
Первичный диагностируется тогда, когда у пациента на протяжении 5 лет не проявляются другие заболевания, кроме АФС.
Вторичный представляет собой патологию, развившуюся на фоне другой патологии (красной волчанки, склеродермии, ревматоидного артрита и других).
В первом варианте у пациента отсутствуют эритема на лице, кожные высыпания, стоматит, воспаление брюшины, синдром Рейно, а в анализе крови нет антинуклеарного фактора, антител к нативной ДНК и антител к Sm-антигену.
Диагностика заболевания
Диагноз антифосфолипидный синдром выставляют в тех случаях, когда у людей существует хотя бы по одному клиническому и лабораторному критерию его проявления. Если существуют только клинические критерии, а лабораторные показатели отсутствует, то диагноз данного заболевания не выставляется. Также не ставят диагноз АФС при наличии только лабораторных критериев. Диагноз АФС исключают в том случае, если у человека больше пяти лет подряд в крови выявляют антифосфолипидные антитела, но при этом не наблюдаются клинические симптомы.
Диагностика антифосфолипидного синдрома имеет свои нюансы.
Учитывая то, что для определения лабораторных показателей АФС требуется минимум два раза исследовать в крови концентрацию антифосфолипидных антител, выставить точный диагноз в рамках однократного обследования невозможно. Только тогда, когда будут два раза сданы соответствующие тесты, можно оценивать лабораторные критерии.
Положительным результат теста будет считаться лишь в том случае, если количество антител к фосфолипидам при анализе крови на антифосфолипидный синдром окажется повышенным два раза подряд. В том случае если всего раз антифосфолипидные антитела наблюдались в повышенном количестве, а при повторном исследовании были в норме, это считается отрицательным критерием и не служит признаком данного заболевания. Диагностику антифосфолипидного синдрома должен проводить высококвалифицированный специалист.
Дело в том, что временное увеличение антифосфолипидных антител в крови может встречаться очень часто. Фактически оно фиксируется после каждого инфекционного заболевания, даже на фоне банальных отоларингологических недугов. Подобное временное увеличение уровня антител не требует лечения и самостоятельно проходит в течение всего нескольких недель.
Когда диагноз данного синдрома будет подтвержден или опровергнут, не следует сразу же считать его окончательным, так как их уровень способен колебаться в зависимости от самых разных причин, например таких, как недавно перенесенная простуда или стресс.
Дифференциация с другими заболеваниями
Антифосфолипидный синдром по МКБ 10 имеет код D 68.6. Десятый пересмотр был проведен в 1989 году в Женеве. Его нововведением стало использование в кодах болезней и цифр, и букв. До этого антифосфолипидный синдром по МКБ 9 имел код 289.81 в классе «Болезни крови и кроветворных органов». АФС нередко можно перепутать с другими патологиями. Таким образом, недуг нужно уметь отличить от следующих заболеваний, имеющих сходную с ним клиническую симптоматику:
- Наличие у пациента приобретенной или генетической тромбофилии.
- Присутствие дефектов фибринолиза.
- Развитие злокачественных опухолей абсолютно любой локализации.
- Наличие атеросклероза или эмболии.
- Развитие инфаркта миокарда с тромбозом сердечных желудочков.
- Развитие кессонной болезни.
- Наличие у пациента тромботической тромбоцитопенической пурпуры или гемолитико-уремического синдрома.
Какие анализы следует сдавать для диагностики АФС
В рамках диагностики такого заболевания, как антифосфолипидный синдром, необходимо сдать кровь из вены. Делается это натощак в утренние часы. При этом человек не должен быть простывшим.
В том случае если пациент плохо себя чувствует, сдавать анализ на антифосфолипидный синдром нельзя. Требуется дождаться полной нормализации состояния, и только после этого сделать необходимые пробы.

Непосредственно перед сдачей таких анализов нет необходимости в соблюдении какой-то специальной диеты, но очень важно ограничить алкоголь, курение и употребление вредной пищи. Анализы можно сдать абсолютно в любой день менструации, если дело касается женщины. Итак, в рамках диагностики антифосфолипидного синдрома необходимо выполнить следующие исследования:
- Антитела к фосфолипидам типа «IgG» и «IgM».
- Антитела к кардиолипину типа «IgG» и «IgM».
- Антитела к гликопротеину типа «IgG» и «IgM».
- Исследование волчаночного антикоагулянта. Оптимальным считается определение данного параметра в лаборатории по тесту Рассела с применением яда гадюки.
- Общий анализ крови с определением количества тромбоцитов.
- Выполнение коагулограммы.
Указанные анализы вполне достаточны для постановки либо для опровержения соответствующего диагноза. По рекомендации врача можно сдать и другие дополнительные анализы на показатели, которые характеризуют состояние системы кровяного свертывания. К примеру, дополнительно можно сдать Д-димер, тромбоэластограмму и так далее. Однако подобные дополнительные тесты не позволят уточнить диагноз, зато на их основании удастся наиболее точно оценить риск тромбозов и систему свертывания в целом.
Антифосфолипидный синдром и беременность
У женщин АФС может спровоцировать выкидыш (если срок небольшой) или преждевременные роды.
Недуг может приводить к задержке развития или внутриутробной гибели плода. Прерывание беременности происходит чаще всего во 2-м и 3-м триместрах. Если терапия отсутствует, то такой печальный исход будет у 90–95 % пациенток. При своевременном правильном лечении неблагоприятное развитие беременности вероятно в 30 % случаев.
Варианты патологии беременности:
- Гибель здорового плода без видимой причины.
- Преэклампсия, эклампсия или плацентарная недостаточность в срок до 34 недель.
- Спонтанные аборты в срок до 10 недель, при этом хромосомные нарушения у родителей отсутствуют, как и гормональные или анатомические нарушения половых органов у матери.
При антифосфолипидном синдроме беременность может протекать нормально.
Клинические проявления могут отсутствовать. В таких случаях заболевание обнаруживается лишь при выполнении лабораторных исследований. Назначается в качестве лечения ацетилсалициловая кислота до 100 мг в сутки, однако пользу такой терапии окончательно не установили.

Бессимптомный антифосфолипидный синдром лечат «Гидроксихлорохином». Особенно часто его назначают при сопутствующих болезнях соединительной ткани, например системной красной волчанке. При возникновении риска тромбоза назначается «Гепарин» в профилактической дозе.
Далее выясним, каким образом в настоящее время проводится лечение данной патологии.
Лечение
В настоящее время, к сожалению, лечение антифосфолипидного синдрома является весьма сложной задачей, так как сегодня еще отсутствуют точные и достоверные данные о механизме и причине развития этой патологии.
Терапия в настоящее время направляется на устранение и профилактику тромбозов. Таким образом, лечение по сути своей является симптоматическим и не позволяет достигать абсолютного излечения от этого заболевания. Это значит, что такую терапию проводят пожизненно, так как она дает возможность минимизировать риски тромбозов, но одновременно не устраняет заболевание. То есть получается, что по состоянию медицины и знаниям науки на сегодняшний день больные должны пожизненно устранять симптомы АФС. В терапии этого заболевания выделяется два основных направления, коими являются купирование уже резвившегося тромбоза, а также проведение профилактики повторных эпизодов тромбообразования.
Проведение срочного лечения
На фоне катастрофического антифосфолипидного синдрома для пациентов проводят срочное лечение, которое осуществляется в условиях реанимации. Для этого используют все доступные методики противовоспалительной и интенсивной терапии, например:
- Проведение антибактериальной терапии, которая устраняет очаги инфекции.
- Использование «Гепарина». Помимо этого применяются такие низкомолекулярные препараты, как «Фраксипарин» наряду с «Фрагмином» и «Клексаном». Эти лекарства помогают уменьшить образование тромбов.
- Лечение глюкокортикоидами в виде «Преднизолона», «Дексаметазона» и так далее. Эти медикаменты позволяют купировать системные воспалительные процессы.
- Одновременное применение глюкокортикоидов с «Циклофосфамидом» для купирования тяжелых системных воспалительных процессов.
- Внутривенный ввод иммуноглобулина на фоне тромбоцитопении. Такая мера целесообразна при наличии низкого количества тромбоцитов в крови.
- В случае отсутствия эффекта от применения глюкокортикоидов, иммуноглобулина и «Гепарина» вводятся экспериментальные генно-инженерные медикаменты наподобие «Ритуксимаба» и «Экулизумаба».
- Плазмаферез проводится лишь при крайне высоком титре антифосфолипидных антител.
Некоторые исследования доказали эффективность «Фибринолизина» наряду с «Урокиназой», «Альтеплазой» и «Антистреплазой» в рамках купирования катастрофической формы синдрома. Но надо сказать, что данные препараты не назначаются постоянно, так как их применение связано с высокими рисками кровотечения.

Медикаментозное лечение тромбозов
В рамках профилактики тромбозов людям, страдающим данным синдромом, необходимо пожизненно применять лекарственные средства, которые уменьшают свертываемость крови. Непосредственно выбор препаратов определяют особенности клинического течения этого заболевания. На сегодняшний день врачами рекомендуется придерживаться следующей тактики во время профилактики тромбозов у пациентов, страдающих антифосфолипидным синдромом:
- При АФС с антителами к фосфолипидам, на фоне чего отсутствуют клинические эпизоды тромбозов, можно ограничиться ацетилсалициловой кислотой в низких дозах по 75 миллиграмм в сутки. «Аспирин» в данном случае принимается пожизненно или до изменения тактики лечения. В том случае если данный синдром является вторичным (к примеру, протекает на фоне красной волчанки), пациентам рекомендуют одновременно с «Аспирином» применять «Гидроксихлорохин».
- При АФС с наличием эпизодов венозных тромбозов рекомендуют применять «Варфарин». В дополнение к «Варфарину» могут назначить «Гидроксихлорохин».
- При синдроме антифосфолипидных антител с наличием эпизодов артериального тромбоза также рекомендуют применять «Варфарин» и «Гидроксихлорохин». А в дополнение к «Варфарину» и «Гидроксихлорохину» в случае высокого риска тромбозов назначают еще и «Аспирин» в низкой дозировке.
Дополнительные лекарства для лечения
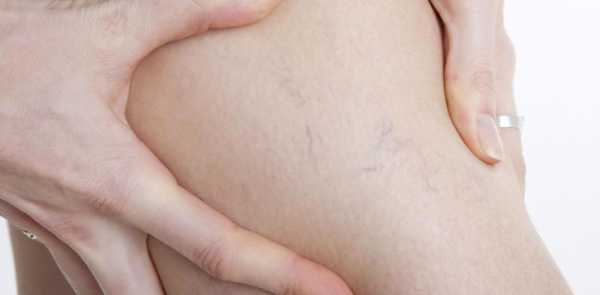
Дополнительно к любым вышеуказанным схемам терапии могут назначаться те или иные препараты в целях коррекции имеющихся нарушений. К примеру, на фоне умеренной тромбоцитопении применяются низкие дозировки глюкокортикоидов – «Метипред», «Дексаметазон», «Преднизолон» и так далее. При наличии клинически значимой тромбоцитопении применяются глюкокортикоиды, а также «Ритуксимаб». Может быть использован и «Иммуноглобулин».
В том случае, если проводимое лечение не позволяет повысить тромбоциты в крови, то проводится хирургическое удаление селезенки. При наличии патологий почек на фоне данного синдрома применяются препараты из категории ингибиторов, например «Каптоприл» или «Лизиноприл».
Новые препараты
В последнее время активно осуществляются разработки новых препаратов, профилактирующих тромбозы, к которым относятся гепариноиды, а кроме того, ингибиторы рецепторов, например «Тиклопидин» наряду с «Тагреном», «Клопидогрелем» и «Плавиксом».
По предварительным сведениям сообщается, что данные препараты весьма эффективны при антифосфолипидном синдроме. Вполне вероятно их скорое введение в стандарты лечения, рекомендованные международными сообществами. На сегодняшний день эти препараты применяются в рамках лечения антифосфолипидного синдрома, но каждый врач старается назначать их согласно собственной схеме.
При наличии необходимости операционного вмешательства при данном синдроме следует как можно дольше осуществлять прием антикоагулянтов в виде «Варфарина» и «Гепарина». Отменять их нужно за минимально возможный промежуток времени перед операцией. Возобновить прием «Варфарина» необходимо после хирургического вмешательства.
Помимо этого, людям, которые страдают антифосфолипидным синдромом, в кратчайшие сроки после операции необходимо встать с постели и начать двигаться. Не лишним будет носить чулки из специального компрессионного трикотажа, что позволит провести дополнительную профилактику риска тромбозов. Вместо специального компрессионного белья подойдет простое обертывание ног эластичными бинтами.
Клинические рекомендации при антифосфолипидном синдроме должны строго соблюдаться.
Какие еще препараты применяются
В лечении этого заболевания используются препараты из следующих групп:
- Лечение антиагрегантами и антикоагулянтами непрямого действия. В данном случае (помимо «Аспирина» и «Варфарина») нередко применяется «Пентоксифиллин».
- Применение глюкокортикоидов. При этом может быть использован препарат «Преднизолон». В данном случае возможна также его комбинация с иммуносупрессорами в виде «Циклофосфамида» и «Азатиопринома».
- Применение аминохинолиновых препаратов, к примеру, «Делагила» или «Плаквенила».
- Использование селективных нестероидных противовоспалительных препаратов в виде «Нимесулида», «Мелоксикама» или «Целекоксиба».
- В рамках акушерских патологий внутривенно применяется «Иммуноглобулин».
- Лечение витаминами группы «В».
- Применение препаратов полиненасыщенных жирных кислот, к примеру, «Омакора».
- Использование антиоксидантов, например «Мексикора».
Широкого применения в настоящее время еще не получили, но являются весьма перспективными в терапии антифосфолипидного синдрома лекарства следующих категорий:
- Применение моноклональных антител к тромбоцитам.
- Лечение антикоагулянтными пептидами.
- Использование ингибиторов апоптоза.
- Применение препаратов системной энзимотерапии, к примеру, «Вобэнзима» или «Флогэнзима».
- Лечение цитокинами (в основном сегодня применяется «Интерлейкин-3»).
В рамках предотвращения повторного тромбообразования используют преимущественно непрямые антикоагулянты. В случаях вторичного характера антифосфолипидного синдрома лечение проводится на фоне адекватной терапии основного заболевания.
Прогноз на фоне патологии
Прогноз при этом диагнозе является неоднозначным и прежде всего зависит от своевременности лечения, а также от адекватности терапевтических методик. Не менее важна дисциплинированность больного, соблюдение им всех необходимых предписаний лечащего врача.
Какие еще имеются рекомендации при антифосфолипидном синдроме? Врачи советуют не проводить лечение по собственному усмотрению или по советам «бывалых», а только под контролем врача. Помните, подбор медикаментов для каждого больного индивидуален. Препараты, которые помогли одному пациенту, могут значительно усугубить положение другого. Также врачи советуют людям с АФС регулярно проводить контроль своих лабораторных показателей. Особенно это актуально для беременных и для тех женщин, которые планируют стать мамами.
К какому врачу следует обращаться?
Лечение такого заболевания проводится врачом-ревматологом. Учитывая то, что большинство случаев этого заболевания связано с патологиями при беременности, в лечении также нередко принимает участие акушер-гинеколог. Так как это заболевание поражает различные органы, может потребоваться консультация соответствующих специалистов, к примеру, возможно участие таких врачей, как невролог, нефролог, офтальмолог, дерматолог, сосудистый хирург, флеболог, кардиолог.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе