Неинфекционные заболевания список
Что такое неинфекционные заболевания?
Неинфекционные заболевания – группа нарушений здоровья, которая включает диабет, сердечно-сосудистые заболевания, рак, хронические респираторные болезни и психические расстройства – вызывают 86% смертности и 77% бремени болезней в Европейском регионе ВОЗ. Эти нарушения во многом предотвратимы и связаны общими факторами риска, глубинными детерминантами и возможностями для вмешательств. Более справедливое и равноправное распределение благ, получаемых в результате эффективных вмешательств, могло бы привести к значительному улучшению здоровья и пользе для экономики во всех государствах-членах.
ЕРБ ВОЗ содействует развитию всестороннего подхода к борьбе с неинфекционными заболеваниями, в основе которого лежат одновременно предпринимаемые усилия по следующим направлениям:
-
развитие программ укрепления здоровья и профилактики болезней на уровне всего населения;
-
активнo привлекает группы и индивидуумы, подверженные высокому риску, максимально охватывает население услугами эффективного лечения и ухода;
-
систематическая интеграция политики и практики, направленных на сокращение неравенств в отношении здоровья.
Этот подход требует комплексного воздействия на факторы риска и их глубинные детерминанты по всем секторам в сочетании с укреплением систем здравоохранения, направленным на совершенствование профилактики и борьбы с болезнями.
Неинфекционные заболевания и факторы риска их возникновения
Неинфекционные заболевания и факторы риска их возникновения
Предмет: «Основы безопасности жизнедеятельности. Основы медицинских знаний».
Класс: десятый.
Цель урока – рассмотреть понятие неинфекционные заболевания, познакомиться с факторами риска возникновения неинфекционных заболеваний.
Ход урока
Приветствие.
Проверка списочного состава учащихся.
Сообщение темы и цели урока.
Какие меры принимаются для профилактики дифтерии?
Соблюдение каких правил поведения в повседневной жизни способствует профилактике гриппа?
Какое значение имеет здоровый образ жизни для профилактики заражения туберкулёзом?
Проверка домашнего задания.
Заслушивание ответов нескольких учеников на домашнее задание (по выбору учителя). Ответ с параграфа.
Изучение нового материала.
Одной из главных проблем охраны здоровья в России является очень высокая и более ранняя, чем в других странах, смертность от неинфекционных заболеваний. Научно обоснованным подходом к их профилактике является концепция факторов риска.
Понятие неинфекционные заболевания относительно новое и отражает изменение картины заболеваемости человека в ходе общественного развития. Успехи медицины, обучение населения мерам профилактики позволили снизить смертность населения от инфекционных болезней. В то же время возросли заболеваемость и смертность от неинфекционных заболеваний, к которым по степени риска относят: болезни системы кровообращения, злокачественные новообразования (рак), болезни желудочно-кишечного тракта и эндокринной системы организма. При анализе причин смертности в России отчётливо прослеживается тенденция к увеличению смертности населения от неинфекционных заболеваний.
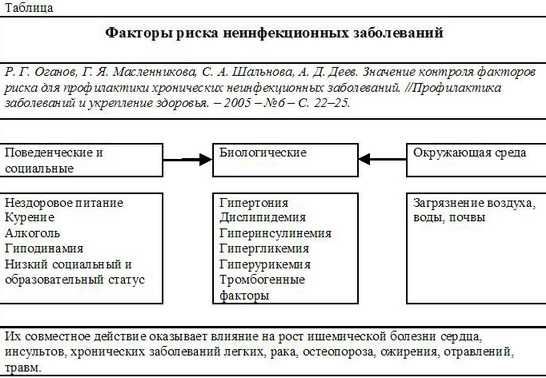
Под термином фактор риска понимают различные характеристики состояния и поведения человека, способствующие развитию у него определённых заболеваний.
Серьёзным фактором риска в течении основных неинфекционных болезней является экология. Не менее важным является нарушение основ здорового образа жизни: нерациональное питание, неумеренное потребление алкоголя, курение, низкая физическая активность, высокий уровень стресса.
Всемирная организация здравоохранения (ВОЗ) обозначила неинфекционные заболевания, наиболее характерные для современных условий, и определила основные факторы риска их возникновения.
Неинфекционные заболевания (НИЗ), известные также как хронические болезни, не передаются от человека человеку. Они имеют длительную продолжительность и, как правило, медленно прогрессируют. Четырьмя основными типами неинфекционных заболеваний являются сердечно-сосудистые болезни (такие как инфаркт и инсульт), онкологические заболевания, хронические респираторные болезни (такие как хроническая обструктивная болезнь легких и астма) и диабет.
НИЗ уже сейчас непропорционально поражают страны с низким и средним уровнем дохода, где происходит около 75% всех случаев смерти от НИЗ, то есть 28 миллионов.
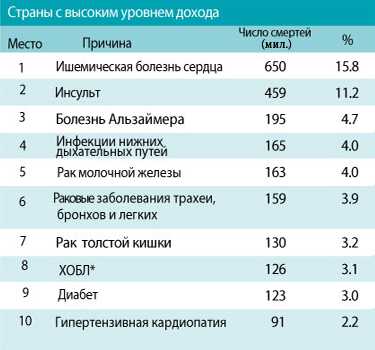
На сегодняшний день неинфекционные заболевания, такие как болезни сердца, инсульт, диабет, пневмония и рак, являются причиной почти 63% всех случаев смерти на Земле. Ежегодно от неинфекционных заболеваний умирают 36 млн человек. Около 30% людей, умирающих от болезней сердца, диабета, пневмонии и рака, моложе 60 лет.
Основные риски неинфекционных заболеваний связаны с курением, чрезмерным употреблением алкоголя и отсутствием физической активности. Эксперты ВОЗ считают, что шесть миллионов смертей в год, связанных с неинфекционными заболеваниями – результат курения, ещё 3,2 млн смертей – последствия малоподвижности.
Медицинская статистика свидетельствует, что курение отнимает в среднем 8,3 года жизни; употребление алкогольных напитков – 10 лет жизни; нерациональное питание – 6-10 лет; слабая двигательная активность – 6-9 лет; стрессовые ситуации – 10 лет.
Часто эти нарушения образа жизни становятся «пусковыми моментами», приводящими к развитию и постоянному возобновлению, обострению той или иной патологии. Не случайно хронические заболевания получили название болезней образа жизни.
Очень часто неправильный образ жизни лежит в основе целой группы болезней.
В современных условиях проблема сохранения здоровья не является внутренним делом только здравоохранения. Эффективный механизм профилактики хронических неинфекционных заболеваний – обучение детей практическим навыкам сохранения здоровья. Ещё в древности люди понимали, что «обучение взрослых подобно записи на прибрежном песке, а обучение детей – высеканию в камне».
Прежде всего, каждому необходимо научиться составлять свой индивидуальный план здорового образа жизни. Суть его проста – это сочетание знаний о своей родословной (врачи говорят о наследственном предрасположении к той или иной патологии) с современными представлениями о факторах риска, способствующих развитию соответствующего заболевания. Поскольку при разных заболеваниях факторы риска бывают разными, то и образ жизни при наличии наследственного предрасположения должен быть различным.
Выводы
Неинфекционные заболевания в современном мире представляют серьёзную угрозу состоянию индивидуального здоровья каждого человека и демографической безопасности государства.
Основные факторы риска возникновения неинфекционных заболеваний связаны с наследственными особенностями каждого человека и его образом жизни.
Каждому необходимо составить индивидуальный план здорового образа жизни с учётом генетической предрасположенности к тому или иному неинфекционному заболеванию.
Вопросы самоконтроля
Какие болезни признаны неинфекционными?
Какие факторы риска, связанные с образом жизни человека, способствуют возникновению неинфекционных заболеваний?
Почему несоблюдение правил здорового образа жизни является фактором риска, способствующим развитию у человека неинфекционных заболеваний?
Домашнее задание. Используя Интернет и научно-популярную литературу, подготовьте сообщение на тему «Значение индивидуальной системы здорового образа жизни для профилактики неинфекционных заболеваний».
Выставление и комментирование оценок.
Неинфекционные заболевания
Во второй половине ХХ века основную опасность для здоровья населения и проблему для здравоохранения стали представлять неинфекционные заболевания, в первую очередь болезни сердечно-сосудистой системы, которые в настоящее время являются ведущей причиной заболеваемости, инвалидизации и смертности взрослого населения. Произошло «омоложение» этих заболеваний. Они стали распространяться и среди населения развивающихся стран.
В большинстве экономически развитых стран заболевания сердечно-сосудистой системы занимают первое место среди причин заболеваемости инвалидизации и смертности, хотя их распространенность в разных регионах значительно колеблется. В Европе ежегодно умирают от сердечно-сосудистых заболеваний приблизительно 3 млн. человек, в США – 1 млн., это составляет половину всех смертей, в 2,5 раза больше, чем от всех злокачественных новообразований вместе взятых, причем ¼ умерших от сердечно-сосудистых заболеваний составляют люди в возрасте до 65 лет. Ежегодные экономические потери в результате смерти от сердечно-сосудистых заболеваний в США составляют 56900 млн. долларов.
В России эти заболевания являются основной причиной смертности и заболеваемости населения. Если в 1939 году в общей структуре причин смертности они составляли лишь 11%, то в 1980 – свыше 50%.
Заболевания сердечно-сосудистой системы многочисленны. Одни из них являются болезнями преимущественно сердца, другие – главным образом артерий (атеросклероз) или вен, третьи поражают сердечно-сосудистые системы в целом (гипертоническая болезнь). Заболевания сердечно-сосудистой системы могут быть обусловлены врожденным пороком развития, травмой, воспалительным процессом и другими. Врожденные дефекты в строении сердца и крупных сосудов, часто именуемые врожденными пороками сердца, распознаются врачами у детей еще в грудном возрасте, главным образом по шуму, выслушиваемому над сердцем.
Существуют также заболевания сердечно-сосудистой системы, в основе которых лежит воспалительный процесс. Изредка это воспаление оказывается бактериальным. Это значит, что на внутренней оболочке сердечных клапанов или на внешних оболочках сердца размножаются бактерии, вызывающие гнойное воспаление этих отделов сердца.
Эту тему я выбрала, так как моя будущая профессия связана с медициной. Я бы хотела побольше узнать о болезнях человека в целом и о причинах, вызывающих ту или иную болезнь.
Эту тему я взяла, так как сегодня она актуальна. Каждый третий человек болен каким-либо сердечным заболеванием. Многие ученые посвятили себя изучению заболеваний сердца.
Сердечно-сосудистая система состоит из сердца и кровеносных сосудов с заполняющей их жидкой тканью – кровью. Кровеносные сосуды делят на артерии, артериолы, капилляры и вены. Артерии несут кровь от сердца к тканям; они древовидно ветвятся на все более мелкие сосуды и превращаются в артериолы, которые распадаются на систему тончайших сосудов-капилляров. От капилляров начинаются мелкие вены, они сливаются между собой и укрепляются. Сердечно-сосудистые системы обеспечивают циркуляцию крови необходимую для выполнения ею транспортных функций – доставки к тканям питательных веществ и кислорода и удаления продуктов обмена и углекислого газа. В центре системы кровообращения находится сердце; от него берут начало большой и малый круги кровообращения.
Большой круг кровообращения начинается крупным артериальным сосудом-аортой. Она разветвляется на большое число артерий средней величины, а эти - на тысячи мелких артерий. Последние в свою очередь распадаются на множество капилляров. Стенка капилляров обладает высокой проницаемостью, благодаря чему происходит обмен веществ между кровью и тканями: питательные, вещества и кислород переходят через стенку капилляров в тканевую жидкость, а затем в клетки, в свою очередь клетки отдают в тканевую жидкость углекислый газ и другие продукты обмена, поступающие в капилляры.
Артерии представляют собой эластичные трубки различного калибра. Стенка их состоит из трех оболочек – наружной, средней и внутренней. Наружная оболочка образована соединительной тканью, средняя – мышечная – состоит из гладкомышечных клеток и эластических волокон. Гладкая внутренняя оболочка выстилает сосуд изнутри и покрыта со стороны его просвета плоскими клетками (эндотелием). Благодаря эндотелию обеспечивается беспрепятственный ток крови и поддерживается ее жидкое состояние. Закупорка или сужение артерий приводят к тяжелым нарушениям кровообращения.
Вены имеют одинаковое строение с артериями, но стенки их гораздо тоньше артериальных, могут спадаться. В связи с этим выделяют вены двух типов – безмышечного и мышечного. По венам безмышечного типа (вены мозговых оболочек, глаз, селезенки и др.) кровь движется под воздействием силы тяжести, по венам мышечного типа (плечевая, бедренная и др.) – преодолевая силу тяжести. Внутренняя оболочка вен образует складки в виде карманов – клапаны, которые располагаются попарно через определенные промежутки и препятствуют обратному току крови.
Сердце – полый мышечный орган, расположенный в грудной полости, позади грудины. Большая часть сердца (примерно 2/3) находится в левой половине грудной клетки, меньшая (примерно 1/3) – в правой. У взрослого мужчины масса сердца составляет в среднем 332 г., у женщины – 254г. Сердце перекачивает около 4-5 литров крови в 1 минуту.
Стенка сердца состоит из трех слоев. Внутренний слой – эндокард – выстилает полости сердца изнутри, а его выросты образуют клапаны сердца. Эндокард состоит из уплощенных гладких эндотелиальных клеток. Средний слой – миокард - образован особой сердечной поперечно-полосатой мышечной тканью. Наружный слой- эпикард – покрывает наружную поверхность сердца и ближайшие к нему участки аорты, легочного ствола и полых вен.
Предсердно-желудочковые отверстия закрываются клапанами, имеющими створчатое строение. Клапан между левым предсердием и желудочком двустворчатый, или митральный, между правыми – трехстворчатый. Края створок клапанов сухожильными нитями соединены с сосочковыми мышцами. Около отверстий легочного ствола и аорты имеются полулунные клапаны. Каждый из них имеет вид трех карманов, открывающихся по направлению тока крови в этих сосудах. При уменьшении давления в желудочках сердца они заполняются кровью, их края смыкаются, закрывая просветы аорты и легочного ствола и препятствуя обратному проникновению крови в сердце. Иногда сердечные клапаны, поврежденные при некоторых заболеваниях (ревматизм, атеросклероз), не могут плотно закрываться, работа сердца нарушается, возникают пороки сердца.
I. Заболевания сердечно-сосудистой системы.
Основой многих поражений сердечно-сосудистой системы является атеросклероз. Этот термин происходит от греческих слов athere – пшеничная кашица и sclerosis – твердый и отражает существо процесса: отложение в стенке артерий жировых масс, приобретающих в последующем вид кашицы, и развитие соединительной ткани с последующим утолщением и деформацией стенки артерий. В конечном счете это приводит к сужению просвета артерий и снижению их эластичности, что затрудняет протекание по ним крови.
Атеросклероз – хроническое заболевание артерий крупного и среднего калибра, характеризующееся отложением и накоплением в интина плазменных атерогенных апопротеин –В- содержащих липопротеинов с последующим реактивным разрастанием соединительной ткани и образованием фиброзных бляшек. Атеросклерозом в первую очередь обычно поражаются крупные артерии: аорта, коронарные артерии, артерии, питающие головной мозг (внутренние сонные артерии). При атеросклерозе суживается просвет артерии, возрастает плотность артериальной стенки, уменьшается ее растяжимость; в отдельных случаях наблюдается аневризматическое растяжение стенок артерии.
Установлено, что многие внешние и внутренние, в частности наследственные, факторы, являются причиной развития атеросклероза или неблагоприятно влияют на его течение. Одной из причин атеросклероза считают диспропорцию в содержании различных классов липопротеинов в плазме крови, из которых одни способствуют переносу холестерина в сосудистую стенку, т.е. являются атерогенными, другие препятствуют этому процессу. Возникновению подобных нарушений и развитию атеросклероза способствует длительное употребление пищи, содержащей избыток жиров животного происхождения, богатых холестерином. Фактор избыточного потребления жиров особенно легко реализуется при недостаточной выработке печенью ферментов, разрушающих холестерин. Напортив, у лиц с высокой активностью этих ферментов атеросклероз не развивается даже при длительном употреблении пищи, содержащей большое количество животных жиров.
Описанию более 200 факторов, способствующих возникновению атеросклероза или неблагоприятно влияющих на его течение, однако наибольшее значение имеют артериальная гипертензия, ожирение, недостаточная физическая активность и курение, которые относят к большим факторам риска развития атеросклероза. Согласно данным массовых обследований населения, атеросклероз значительно чаще встречается среди больных с артериальной гипертензией, чем у лиц с нормальным артериальным давлением.
Наиболее ранние проявления атеросклероза липидные пятна, или липидные полоски; нередко обнаруживаются уже в детском возрасте. Это плоские пятна желтоватого цвета, различного размера, располагающиеся под внутренней оболочкой аорты, чаще всего в ее грудном отделе. Желтоватый цвет пятнам придает содержащийся в них холестерин. Со временем некоторые липидные пятна рассасываются, тогда как другие, напротив, растут, занимая все большую площадь. Постепенно плоское пятно превращается в выступающую в просвет артерии холестериновую бляшку. В дальнейшем бляшка уплотняется прорастая соединительной тканью, нередко в ней откладываются соли кальция. Растущая бляшка суживает просвет артерии, а иногда и полностью закупоривает его. Сосуды, снабжающие в ее основании, травмируются бляшкой и могут разрываться с образованием кровоизлияния, которое приподнимает бляшку, усугубляя сужение просвета артерии вплоть до полного закрытия. Недостаточное кровоснабжение самой бляшки нередко ведет к тому, что ее содержимое частично некротизируется, образуя кашицеобразный детрит. Из-за недостаточного кровоснабжения поверхность фиброзной бляшки иногда изъявляется, при этом покрывающий бляшку эндотелий слущивается. Тромбоциты крови, не приклеивающиеся к неповрежденной сосудистой стенке, оседают в области, лишенной эндотелия, давая начало развитию тромба.
Распространенный и значительно выраженный атеросклероз и атероматоз аорты могут быть причиной развития ее аневризмы, что проявляется симптомами сдавления прилежащей к аорте органов. Наиболее опасные осложнения аневризмы аорты – ее расслаивание и разрыв.
Основой профилактики атеросклероза является рациональный образ жизни: режим труда и отдыха, уменьшающий вероятность психического перенапряжения; исключение гиподинамии, занятия оздоровительной физической культурой; отказ от курения и употребления спиртных напитков. Большое значение имеет правильное питание: обеспечение стабильности нормальной массы тела, исключение из пищи избыточного количества животных жиров и замена их растительными жирами, достаточное содержание в пище витаминов, особенно витамина С, ограниченное употребление сладкого. Важное значение в профилактике атеросклероза имеет своевременное выявление артериальной гипертензии, а также сахарного диабета, предрасполагающего к развитию поражений сосудов, и их систематическое тщательно контролируемое лечение.
Инфаркт миокарда.
Инфаркт миокарда – острое заболевание сердца, обусловленное развитием одного или нескольких очагов омертвения в сердечной мышце и проявляющееся нарушением сердечной деятельности. Наблюдается чаще всего у мужчин в возрасте 40-60 лет. Обычно возникает в результате поражения коронарных артерий сердца при атеросклерозе, когда происходит сужение их просвета. Нередко к этому присоединяется закупорка сосудов в зоне его поражения, вследствие чего кровь полностью или частично перестает поступать к соответствующему участку мышцы сердца, и в ней образуются очаги омертвления (некроза). В 20% всех случаев инфаркта миокарда имеет летальный исход, причем в 60-70% - в первые 2 часа.
В большинстве случаев инфаркт миокарда предшествует резкое физическое или психическое перенапряжение. Чаще он развивается при обострении ишемической болезни сердца, В этот период, называемый предынфарктным, учащаются приступы стенокардии, становится менее эффективным действие нитроглицерина. Он может длиться от нескольких дней до нескольких недель.
Основное проявление инфаркта миокарда – длительный приступ интенсивной боли в груди сжигающего, давящего, реже раздирающего, жгучего характера, которая не исчезает после повторного приема нитроглицерина. Приступ длится более получаса (иногда несколько часов), сопровождаясь резкой слабостью, чувством страха смерти, а также одышкой и другими признаками нарушения работы сердца.
В большинстве случаев инфаркт миокарда сопровождается характерными изменениями на электрокардиограмме, которые могут запаздывать, появляясь иногда через несколько часов или даже суток после стихания интенсивных болей.
При возникновении острой боли за грудиной, не исчезающей после приема нитроглицерина, необходимо срочно вызвать скорую помощь. На основании тщательного обследования больного, включающего электрокардиографию, можно распознать заболевание. До прибытия врача больному обеспечивают максимальный и физический и психический покой: его следует уложить, по возможности успокоить. При появлении удушья или нехватки воздуха больному необходимо придать полусидячее положение в постели. Хотя при инфаркте миокарда нитроглицерин полностью не устраняет боли, повторное его применение целесообразно и необходимо. Заметное облегчение приносят и отвлекающие средства: горчичники на область сердца и грудину, грелки к ногам, согревание рук.
С профилактической точки зрения важно, что всякая внезапная острая сердечно-сосудистая слабость, в особенности приступ сердечной астмы в пожилом и старческом возрасте, должна прежде всего вызвать у медицинского работника мысль о развитии болевого инфаркта миокарда.
Редко бывает гастрологический или абдоминальный инфаркт миокарда. Он проявляется внезапной болью в брюшной полости, рвотой, вздутием живота, а иногда парезом кишечника. Этот вариант инфаркта миокарда наиболее труден для диагностики. Локализация боли в животе может привести к ошибочной диагностике острого живота. Известны случаи ошибочного промывания желудка у таких больных.
При «церебральном» варианте инфаркта миокарда, описанном Советским клиницистом Н.К.Боголеповым, в клинической картине преобладают признаки мозговой сосудистой катастрофы. В основе подобных мозговых явлений при инфаркте, по-видимому, лежат рефлекторный спазм мозговых сосудов, кратковременные нарушения ритма сердца.
Иногда инфаркт миокарда клинически проявляется только нарушениями ритма сердца.
В течение инфаркта миокарда выделяют следующие периоды:
- предынфарктные;
- острый (7-10 дней);
- подострый (до 3 недель);
- восстановительный (4-7 недель)
- период последующей реабилитации (2,5-4 месяца);
- послеинфарктный.
При инфаркте миокарда встречается немало осложнений. Среди ранних осложнений инфаркта наибольшее значение имеют различные формы шока (коллапса), часто бывают также сердечная недостаточность, тяжелые нарушения ритма сердца, наружные и внутренние разрывы сердечной мышцы.
Больной в остром периоде заболевания нуждается в постоянном наблюдении персонала. За первым приступом нередко следуют повторные, более тяжелые. Течение болезни может осложняться острой сердечной недостаточностью, нарушениями ритма сердца и т.д.
Разработана система оказания помощи больным инфарктом миокарда. Она предусматривает выезд врачебной бригады скорой помощи к больному, проведение лечебных мероприятий на месте возникновения приступа, а при необходимости = их продолжение в машине скорой помощи. Во многих крупных больницах созданы отделения (палаты) интенсивной терапии больных острым инфарктом миокарда с круглосуточным электрокардиографическим контролем за состоянием сердечной деятельности и возможностью немедленно оказать помощь при угрожающих состояниях.
Уход и режим при инфаркте миокарда.
Все рекомендации, включая питание и режим, дает врач. Если лечение проводится на дому, уход за больным осуществляют родственники под контролем врача.
Питание дробное и разнообразное, но в первые дни болезни лучше есть поменьше, предпочитая менее калорийную пищу; предпочтительны фруктовые и овощные пюре. Еду, вызывающую вздутие кишечника, например горох, молоко, квас, исключают из рациона, так как возникающий при этом подъем диафрагмы затрудняет работу сердца. Запрещаются жирные сорта мяса, копчености, соленые продукты, любые виды алкогольных напитков.
С первых дней лечения при отсутствии осложнений врач назначает индивидуально подобранный комплекс лечебной физкультуры. Необходимо следить, чтобы в помещении, где находится больной, воздух постоянно был свежим.
Восстановительная терапия, направленная на подготовку больного инфарктом миокарда к активному образу жизни, начинается с первых дней лечения. Она проводится под руководством и контролем врача.
Режим дня должен быть строго регламентирован. Вставить и ложиться спать каждый день лучше в одно и то время. Продолжительность сна не менее 7 часов. Питание должно быть четырехразовым, разнообразным, богатым витаминами и ограниченным по калорийности (не более 2500 ккал в сутки). Отказ от курения и злоупотребления алкоголем – необходимые условия в профилактике инфаркта миокарда. Эти «спасатели» мероприятия нередко приносят вред. Характер оздоровительного лечения следует обязательно согласовать с врачем.
Аритмии сердца.
Аритмии сердца – различные отклонения в образовании или проведении импульсов возбуждения в сердце, чаще всего проявляющиеся нарушениями ритма или темпа его сокращений. Некоторые аритмии сердца выявляются только с помощью электрокардиографии, а в случаях нарушений ритмичности или темпа сердечных сокращений они нередко ощущаются самим больным и обнаруживаются при выслушивании сердца и при прощупывании пульса на артериях.
Нормальный, или синусовый, ритм сердца формируется импульсами возбуждения, возникающими с определенной частотой в специальных клетках в правом предсердии и распространяющимися по проводящей системе на предсердия и желудочки сердца. Возникновение аритмии сердца может быть обусловлено образованием импульсов возбуждения вне синусового узла, патологической их циркуляцией или замедлением проведения по проводящей системе сердца вследствие врожденных аномалий ее развития, либо в связи с нарушениями нервной регуляции деятельности или заболеваниями сердца.
Аритмии сердца разнообразны по своим проявлениям и неодинаковы по клиническому значению. К основным аритмиям сердца относятся экстрасистолия, пароксизмальная тахикардия, брадикардия при блокадах сердца, а также мерцательная аритмия. Последняя в большинстве случаев связана с заболеванием сердца, часто наблюдается при некоторых ревматических пороках сердца.
Проявляется мерцательная аритмия полной неритмичностью сердечных сокращений, чаще всего в сочетании с их учащением. Она может носить постоянный и приступообразный характер, причем пароксизмы аритмии иногда в течение нескольких лет предшествуют постоянной ее форме.
У лиц пожилого и старческого возраста аритмии сердца обычно возникают на фоне кардиосклероза, но в их происхождении нередко участвуют ишемическая дистрофия миокарда. Органические изменения в миокарде более всего способствуют возникновению аритмии сердца, когда они локализуются в области синусового узла и в проводящей системе. Причиной аритмий сердца могут быть также врожденные аномалии этих образований.
В патогинезе аритмии сердца большая роль принадлежит сдвигам в соотношении содержания ионов калия, натрия, кальция и магния внутри клеток миокарда и во внеклеточной среде.
Ишемическая болезнь сердца.
Ишемическая болезнь сердца – острое и хроническое поражение сердца, вызванное уменьшением или прекращением доставки крови к миокарду в связи с атеросклеротическим процессом в коронарных артериях. Термин предложен в 1957г. группой специалистов ВОЗ. В подавляющем большинстве случаев причиной этого является резкое сужение одной или несколько ветвей коронарных артерий, питающих сердце, вследствие поражения их атеросклерозом. Ограничение поступления крови к миокарду снижает доставку к нему кислорода, питательных веществ, а также удаление отработанных продуктов обмена, шлаков.
В зависимости от сочетания нескольких факторов проявления ишемической болезни сердца могут быть различными. Ее первым проявлением может быть внезапная смерть или инфаркт миокарда, стенокардия, сердечная недостаточность, нарушение ритма сердца. Нередко это заболевание поражает людей еще молодых (в возрасте 30-40 лет), ведущих активный образ жизни, приводя к огромным моральным и экономическим потерям. Ежегодная летальность от ишемической болезни сердца колеблется от 5,4 до 11,3% и зависит от числа пораженных артерий и выраженности коронарного атеросклероза.
Распространенность ишемической болезни сердца пробрела размеры эпидемии во второй половине ХХ века, хотя отдельные ее проявления были известны давно.
Ишемическая болезнь сердца может протекать как в острой, так и в хронической форме. Широкое распространение этого заболевания у людей наиболее работоспособного возраста превратило ишемическую болезнь сердца в важную социальную и медицинскую проблему. Возросшую частоту заболевания ишемической болезни связывают, в первую очередь, со снижением физической активности людей, наследственной предрасположенности, избыточной массой тела и другими факторами риска. Распространенность ишемической болезни выше среди людей, которым присущи постоянное стремление к успеху во всех сферах деятельности, длительные перегрузки работой. Подобный комплекс особенностей иногда называют «коронарным профилем личности».
Течение болезни длительное. Для него характерны обострения, чередующиеся с периодами относительно благополучия, когда болезнь может субъективно не проявляться. Начальные признаки ишемической болезни – приступы стенокардии, возникающие при физической нагрузке. В дальнейшем к ним могут присоединяться приступы, возникающие в покое. Боль приступообразная, локализуется в верхней или средней части грудины или загрудинной области, по левому краю грудины, в предсердечной области. По характеру боль бывает давящей, раздирающей или щемящей, реже колющей.
В диагностике ишемической болезни сердца широко используют электрокардиографические методы исследования. ЭКГ обычно записывают в 12 отведениях в покое однократно или повторно.
Терапия при ишемической болезни сердца направлена на восстановлении утраченного равновесия между притоком крови к сердечной мышце. Существенную роль в профилактике ишемической болезни сердца играет диета. Ее основные принципы: ограничение общего количества и калорийности пищи, позволяющие сохранять нормальную массу тела, значительное ограничение жиров животного происхождения и легкоусвояемых углеводов, исключение алкогольных напитков; обогащение пищи растительными маслами и витаминами С и группы В. При умеренной физической активности принимать пищу рекомендуется четыре раза в день, через равные промежутки времени, с калорийностью суточного рациона в пределах 2500 ккал. В рацион следует включать продукты, содержащие большое количество полноценного белка, сырые овощи, фрукты и ягоды.
Гипертоническая болезнь.
Гипертоническая болезнь – заболевание сердечно-сосудистой системы, характеризующееся постоянным или периодическим артериального давления. В отличие от других форм артериальной гипертензии это повышение не является следствием другой болезни.
Гипертоническая болезнь – болезнь ХХ века. В США в 70-х годах было 60 млн. человек с повышенным артериальным давлением и только у ¼ взрослого населения регистрировалось «идеальное» давление. Распространенность «актуальной гипертензии» среди мужчин в России (Москва, Ленинград) выше, чем в США, но процент находящихся на медикаментозном лечении в 2-3 раза ниже.
Причина гипертонической болезни раскрыта не до конца. Но основные механизмы, приводящие к стабильно высокому артериальному давлению известны. Ведущим среди них является нервный механизм. Начальное его звено – эмоции, душевные переживания, сопровождающиеся и у здоровых людей различными реакциями, в том числе повышением артериального давления.
Другой механизм – гуморальный – регулирует кровяное давление, посредством выделяемых в кровь активно действующих веществ. В отличие от нервных механизмов, гуморальные влияния вызывают более долговременные и устойчивые сдвиги в уровне артериального давления.
Чтобы предотвратить дальнейшее развитие гипертонической болезни, необходимо снизить нервное напряжение, разрядить накапливающийся «заряд» эмоций. Такая разрядка наиболее естественно происходит в условиях повышенной физической активности.
Неуклонное прогрессирование гипертонической болезни можно остановить и даже повернуть вспять своевременным лечением. Постоянное ограничение или исключение из пищи соленых блюд – важнейшая из реальных и доступных мер противодействия артериальной гипертезии. Медицина располагает множеством средств, усиливающих выведение почками поваренной соли с мочой. Поэтому больному гипертонической болезнью нередко назначают мочегонные препараты.
Достоверно известно, что располневшему человеку, страдающему гипертонической болезнью, иногда достаточно избавиться от излишнего веса тела, чтобы артериальное давление нормализовалось без лекарств. Действительно с исчезновением жировой ткани ликвидируется за ненадобностью разветвленная сеть мельчайших сосудов, развившихся в этой ткани по мере ее роста. Иными словами, жировые отложения вынуждают сердечную мышцу работать в условиях повышенного давления в системе кровеносных сосудов.
Итак, каждый человек может самостоятельно предупредить развитие гипертонической болезни, не прибегая к лекарствам. Это доказано наблюдениями за большими группами больных, строго выполнявших рекомендации относительно двигательной активности, питания пониженной калорийности и ограничения поваренной соли в пище. Годичный срок наблюдения показал, что у большинства людей нормализовалось артериальное давление, снизилась масса тела, отпала необходимость в приеме гипотензивных препаратов.
Гипертоническая болезнь не принадлежит к числу неизлечимых. Арсенал современной медицины достаточен для того, чтобы поддерживать артериальное давление на необходимом уровне и тем самым препятствовать прогрессированию болезни.
Меры профилактики гипертонической болезни совпадают с рекомендациями для заболевших. Они особенно необходимы для людей с наследственной предрасположенностью к этой болезни.
II. Факторы риска заболевания сердечно-сосудистой системы.
Курение.
Родиной табака считают Южную Америку. В табаке содержится алкалоид никотин. Никотин повышает кровяное давление, сужает мелкие сосуды, учащает дыхание. Вдыхание дыма, содержащего продукты сгорания табака уменьшает содержание кислорода в артериальной крови.
Во второй половине ХХ века курение сигарет стало распространенной привычкой. Наблюдения в течение 6 лет за смертностью мужчин 45-49-летнего возраста показало, что общая смертность регулярно куривших была в 2,7 раза выше, чем некурящих. По данным американских ученых, в США курение сигарет способствует ежегодно 325 тыс. преждевременных смертей.
В одном из исследований, показано, что среднее число случаев сердечно-сосудистых заболеваний в год на 1000 человек в возрасте 45-54 лет у некурящих равно 8,1, при выкуривании в день до 20 сигарет – 11,2, а при выкуривании более 20 сигарет – 16,2, т.е. вдвое больше, чем у некурящих.
Никотин и окись углерода (угарный газ), видимо, являются основными повреждающими факторами. Сигаретный дым содержит до 26% окиси углерода, которая, попадая в кровь, связывается с гемоглобином (основной переносчик кислорода), нарушая тем самым способность транспортировать кислород к тканям.
Вред курения настолько значителен, что в последние годы введены меры, направленные против курения: запрещены продажа табачных изделий детям, курение в общественных местах и транспорте и т.д.
Психологические факторы.
Этим фактором всегда придавали и придают большое значение в развитии сердечно-сосудистых заболеваний. За последние годы тщательному изучению подверглись особенности поведения людей. Был выделен тип поведения людей (тип А*)
«Тип А» поведения представляет собой эмоционально двигательный комплекс, наблюдающихся у людей, вовлеченных в бесконечные попытки сделать все больше за все меньшее время. У этих людей нередко появляются элементы «свободно проявляющейся» враждебности, легко возникающей по малейшему поводу. У лиц с особенностями поведения типа А* отмечены определенные симптомы. Эти люди часто одновременно выполняют несколько дел (читают во время бритья, еды и т.д.), во время беседы они также думают и о других делах, не уделяя всего внимания собеседнику. Они быстро ходят и едят. Убедить таких людей изменить свой образ жизни, очень трудно по нескольким причинам:
Они обычно гордятся своим поведением и считают, что успех в работе и обществе, которого они достигли, связан с подобным типом поведения.
Лица, с поведением типа А*, обычно являются прагматиками, и им трудно понять, как их поведение может привести к болезни сердца.
В большинстве случаев это энергичные, много работающие люди, приносящие огромную пользу обществу. И задача состоит в том, чтобы убедить их приобрести такие привычки, которые будут противодействовать неблагоприятному влиянию особенностей их поведения на здоровье.
Избыточная масса тела.
В большинстве экономически развитых стран избыточная масса тела стала распространенным явлением и представляет серьезную проблему для здравоохранения. Причину этого в большинстве случаев видят в несоответствии между поступлением с пищей большого количества калорий и малыми энергозатратами вследствие малоподвижного образа жизни. Распространенность избыточной массы тела, будучи минимальной у 20-29-летних (7,8%), с возрастом неуклонно увеличивается до 11%, у 30-39-летних,.до 20,8%- у 40-49-летних и до 25,7%- у 50-59-летних.
Связь между избыточной массой тела и риском развития сердечно-сосудистой системы довольно сложная, т.к., являлась самостоятельным фактором риска.
Избыточная масса тела привлекает большое внимание с тем, что она поддается коррекции без использования каких-либо лекарственных препаратов. Определение нормальной массой тела, т.к. для этих целей нет единых критериев.
Уменьшение избыточной массы тела и ее поддержание на нормальном уровне задача довольно трудная. Контролируя свою массу тела, надо следить за количеством и составом пищи и за вашей физической активностью, Питание должно быть сбалансированным, однако пища должна быть низкокалорийной.
Повышенный уровень холестерина в крови.
Холестерин циркулирует в крови в составе жиробелковых частиц- липопротеинов. Определенный уровень холестерина в крови поддерживается за счет холестерина, поступающего с пищевыми продуктами, и синтез его в организме. Выделяемая в практической деятельности граница нормального уровня холестерина в крови является условной. Нормальным считается содержание в крови холестерина до 6,72 ммоль/л(260 мг%). Более низкие показатели уровня холестерина в крови, 5,17 ммоль/л (200 мг%) и ниже – менее опасны.
Повышенный уровень холестерина в крови встречается довольно часто. Уровень холестерина в крови 6,72 ммоль/л (260 мг%) и выше у мужчин 40-59 лет встречается в 25,9 % случаев.
Заключение
Быстрое изменение в ХХ веке образа жизни, связанное с индустриализацией, урбанизацией и механизацией, во многом способствовало тому, что заболевания сердечно-сосудистой системы стали массовым явлением среди населения экономически развитых стран.
Современные принципы профилактики сердечно-сосудистых заболеваний основаны на борьбе с факторами риска. Проведенные в нашей стране и за рубежом крупные профилактические программы показали, что это возможно, и снижение смертности от сердечно-сосудистых заболеваний, наблюдается в последние годы в некоторых странах, лучшее тому доказательство. Следует особо подчеркнуть, что некоторые из указанных факторов риска являются общими для целого ряда заболеваний.
Основные привычки образа жизни закладываются в детском и юношеском возрасте, поэтому особенно актуальным становится обучение детей здоровому образу жизни, чтобы предупредить развитие у них привычек, являющихся факторами риска сердечно-сосудистых заболеваний (курение, переедание и другие).
Список использованной литературы.
1. А. Н. Смирнов, А. М. Врановская-Цветкова «Внутренние болезни»,- Москва, 1992.
2. Р. А. Гордиенко, А. А. Крылов «Руководство по интенсивной терапии»,- Ленинград, 1986.
3. Р. П. Оганов «Чтобы защитить сердце…»,- Москва, 1984.
4. А. А. Чиркин, А. Н. Окороков, И. И. Гончарик «Диагностический справочник терапевта»,- Минск, 1993.
5. В. И. Покровский «Домашняя медицинская энциклопедия»,- Москва, 1993.
6. А. В. Сумароков, В. С. Моисеев, А. А. Михайлов «Распознавание болезней сердца»,- Ташкент, 1976.
7. Н. Н. Аносов, Я. А. Бендет «Физическая активность и сердце»,- Киев, 1984.
8. В. С. Гасилин, Б. А. Сидоренко «Ишемическая болезнь сердца»,- Москва, 1987.
9. В. И. Покровский «Малая медицинская энциклопедия 1»,- Москва, 1991.
10. Е. Е. Гогин «Диагностика и лечение внутренних болезней»,- Москва, 1991.
11. М. Я. Руда «Инфаркт миокарда»,- Москва, 1981.
Тема 3: здоровый образ жизни и коммунальные программы профилактики стоматологических заболеваний
«Образ жизни - понятие, характеризующее особенности повседневной жизни людей. Охватывает труд, быт, формы использования свободного времени, удовлетворение материальных и духовных потребностей, нормы и правила поведения» .
Советский Энциклопедический словарь, 1979
Здоровый образ жизни способствует предупреждению болезней и сохранению здоровья человека
При нездоровом образе жизни на организм человека могут оказывать патогенное воздействие множество факторов. Наиболее неблагоприятные факторы - это неправильное питание, излишнее употребление алкоголя, курение, недостаточная физическая активность, стресс и загрязнение окружающей среды. Болезни, которые возникают под влиянием перечисленных факторов, называют болезнями нездорового образа жизни.
Болезни нездорового образа жизни
| Неправильное питание | Неумеренное потребление алкоголя | Табак | Недостаточная физическая активность | Стресс | Загрязнение окружающей среды | |
| Сердечно- сосудистые болезни | ||||||
| Болезни сердца | ++ | + | ++ | ++ | ++ | |
| Инсульт | ++ | ++ | + | ++ | ++ | |
| Гипертония | ++ | ++ | + | ++ | ++ | |
| Рак | ||||||
| Кишечника | ++ | |||||
| Легких | ++ | + | ||||
| Слизистой рта | + | ++ | ||||
| Желудка | + | |||||
| Респираторные болезни | ++ | ++ | ||||
| Цирроз | ++ | |||||
| Диабет | ++ | ++ | ++ | ++ | ||
| Остеопороз | ++ | ++ | + | ++ | ||
| Нарушения питания | ++ | + | ++ | |||
| Язва желудка | ++ | ++ | ++ | ++ | ||
| Повреждение плода | ++ | ++ | + |
В списке болезней, возникающих под влиянием факторов нездорового образа жизни, непосредственное отношение к стоматологии имеет рак слизистой оболочки рта, возникающий вследствие курения и излишнего употребления алкоголя. Следовательно, врач-стоматолог обязан взять эти факторы под свой контроль в программах коммунальной профилактики стоматологических заболеваний.
Многие стоматологические болезни и в первую очередь широко распространенные, такие, как кариес зубов и болезни периодонта, по своему происхождению также связаны с факторами риска, которые можно отнести к поведению человека, т.е к образу его жизни. Такие нездоровые привычки, как частое употребление сладостей и игнорирование чистки зубов, по сути являются главными причинами зубных болезней. Известные факторы нездорового образа жизни и связанные с ними стоматологические заболевания суммированы на рисунке:
Факторы нездорового образа жизни и стоматологические болезни
| Стоматологические болезни | Отсутст. или недостаточн. гигиенич. чистка зубов | Много сахара в пище | Частое употребление сладостей | Курение | Частое употребление кислых продуктов | Чрезмерная чистка зубов жесткой щеткой и зубным порошком | Частое употребление крепкого алкоголя | Дефицит фтора в питьевой воде | нерегулярное посещение з/врача | негигиеническое содержание зубных протезов |
| Кариес | + | ++ | +++ | +++ | ||||||
| Пульпит, верхушечный периодонтит | +++ | |||||||||
| Гингивит | +++ | + | ++ | + | ||||||
| Периодонтит | ++ | + | + | ++ | ||||||
| Некариозные дефекты эмали зубов | ++ | +++ | ||||||||
| Изменение цвета эмали зубов | ++ | ++ | ||||||||
| Болезни слизистой оболочки рта | ++ | + | ++ | + | +++ | |||||
| Злокачественные опухоли рта | +++ | + | + | + |
+ - риск развития заболевания
++ - высокий риск
+++ - очень высокий риск
Исходя из очевидных взаимосвязей факторов риска и болезней зубов, можно построить программы профилактики, основанные на уменьшении действия факторов риска или их устранении. Такие программы стоматологам известны, например, программа чистки зубов среди студентов Минского медицинского института (работы СВ. Агиевцевой, Л.Г. Борисенко, Л.А. Казеко, С.С. Лобко, О.Н. Пронорович, 19921996 гг.). Доцент СВ. Латышева осуществляет программу борьбы с курением. Профессор Т.Н. Терехова внедрила фторирование пищевой соли, чтобы уменьшить фактор риска в виде дефицита фтора в питьевой воде в РБ.
Перечисленные примеры коммунальной профилактики относятся к так называемым вертикальным программам, направленным на устранение или уменьшение какого-либо одного фактора риска. В итоге программа обеспечивает профилактику одного заболевания, например, в случае фторирования пищевой соли - снижение интенсивности кариеса зубов. Однако население будет страдать от других заболеваний, таких, как болезни периодонта и другие, так как в рамках вертикальной программы не устранены факторы риска возникновения этих болезней.
Устранение максимального количества факторов риска заболеваний возможно при здоровом образе жизни. При этом достигается не только приемлемый уровень стоматологического здоровья (т.е. низкая интенсивность кариеса и болезней периодонта, минимальный риск злокачественных новообразований и др.), но также обеспечивается хорошее общее здоровье и снижается заболеваемость и смертность от патологии сердечно-сосудистой системы и Других болезней. Такие программы профилактики называются интегрированными или комплексными. Наиболее результативная интегрированная программа была разработана Всемирной Организацией Здравоохранения в 19811985 гг. под названием СИНДИ (CINDI, WHO EURO, 1994).
СИНДИ (оригинальная аббревиатура CINDI) – интегрированная программа профилактики неинфекционных заболеваний (включая стоматологические)
В Европе и Северной Америке неинфекционные заболевания представляют собой значительную проблему и, следовательно, являются той областью, за счет которой может быть достигнуто существенное улучшение здоровья. Три смерти из четырех происходят вследствие сердечно-сосудистых заболеваний, злокачественных новообразований или других внешних причин, таких, как травма при несчастных случаях, самоубийство и убийство. Многие заболевания, или приводящие к ним состояния, уходят своими корнями в нездоровый образ жизни, либо неблагоприятную природную и социальную среду и, таким образом, предотвратимы, или доступны раннему выявлению и лечению.
Интегрированная программа профилактики неинфекционных заболеваний (СИНДИ), в которой в 1996 году участвовали 22 страны, в их числе и Беларусь, является одним из главных проводников политики Всемирной Организации Здравоохранения - «Здоровье для всех» (Зборовский Э.И., 1999).
Национальные программы во многих странах продемонстрировали эффективность интегрированных подходов в борьбе с курением, достижение более здоровых стереотипов питания и образа жизни и снижение посредством этого преждевременной смертности, связанной с основными хроническими болезнями и состояниями.
СИНДИ является одной из наиболее активных программ ВОЗ, оказывающих влияние на работников здравоохранения в принятии последними принципов политики «Здоровье для всех» и мобилизующих их на конкретные действия. Она обеспечивает научную поддержку концепции «Здоровье для всех» посредством применения комплексного протокола, включающего информационную систему в качестве встроенного механизма оценки, которая может быть использована в любой стране на любом уровне. СИНДИ внесла свой вклад в развитие политики здравоохранения во многих странах, таких, как Канада, Израиль, Литва, Финляндия, Ирландия, Соединенное Королевство, а также создала сеть стран, совместно решающих общие задачи и умножающих усилия друг друга.
В программу СИНДИ вовлекаются не только службы здравоохранения, но также и все другие секторы, создающие благоприятную для здоровья социальную, экономическую, природную и культурную среду. Именно такая среда может способствовать выбору людьми здорового образа жизни.
Указанный принцип межсекторальных действий служит основой нового интегрированного, мультидисциплинарного, направленного на сообщество подхода к контролю и снижению распространенности неинфекционных заболеваний. Данный подход делает акцент на укрепление здоровья и предотвращение болезней посредством существующих систем здравоохранения, а также активного участия как сообществ, так и индивидуумов. Следовательно, он более широкий, чем традиционная работа одних лишь служб здравоохранения. Он способствует ответственному отношению к здоровью как у индивидуумов, так и в сообществе, и разработанная стратегия нацелена на достижение этой ответственности, в том числе и во всех секторах общества. Именно эти принципы и заключает в себе программа СИНДИ.
Интегрированный подход отражает признание общности ряда факторов риска, связанных с различными хроническими болезнями. Одновременное снижение нескольких общих факторов риска приведет к уменьшению распространенности основных неинфекционных заболеваний.
Неинфекционные заболевания, подлежащие включению в программу СИНДИ:
Список неинфекционных заболеваний, подлежащих включению в программу, не следует ограничивать, но приоритет должен быть отдан заболеваниям с общими факторами риска:
хронические болезни органов дыхания
сахарный диабет
кариес зубов
Выделяя факторы риска, нужно принимать во внимание следующие критерии:
факторы риска должны быть связаны с несколькими, главным образом ведущими неинфекционными заболеваниями;
избранные факторы риска должны быть доказанными;
должны существовать методики вмешательства и оценки изменений.
Концепция интеграции - центральная для СИНДИ. Она подразумевает, что ряд факторов риска (в основном связанных с образом жизни) являются общими для широко распространенных неинфекционных заболеваний. СИНДИ способствует объединению усилий, направленных на контроль факторов риска, что служит эффективным средством для снижения числа новых случаев заболеваний.
С практической точки зрения интеграция означает использование существующих инфраструктур и ресурсов здравоохранения с полным охватом оздоровительных, профилактических и лечебных учреждений. СИНДИ играет важную роль в выявлении недостатков в профилактических мероприятиях как на местном, так и на национальном уровнях, и является центром координации этих мероприятий. Интеграция также предполагает внедрение на местах различных модулей профилактического вмешательства, направленных на основные факторы риска в соответствующих группах населения. Эти модули должны включать целый ряд стратегий и иметь поддержку соответствующих организаций. Руководству СИНДИ следует стремиться к обеспечению взаимодействия различных модулей, устанавливая механизмы планирования и координации.
Задачи, связанные с факторами риска
Данные о факторах риска, представленные странами участницами в Центр по обработке данных СИНДИ, показывают, что среди лиц в возрасте от 25 до 65 лет распространенность отдельных факторов риска колеблется в следующих пределах:
Регулярное курение 29-56%
Высокое артериальное давление 15-60% (> 140/90 мм рт.ст.)
Нарушения липидов крови 45-80%
(общий холестерин > 5.2 ммоль/л или 200 мг/дл)
Избыточная масса тела 113 8%
(индекс массы тела > 30)
Было установлено, что в большинстве стран-участниц СИНДИ более двух третей взрослого населения имеют один или несколько главных факторов риска сердечно-сосудистых заболеваний. Положение тем более серьезно, что у лиц с несколькими факторами риска даже при их умеренной выраженности риск сердечно-сосудистых заболеваний значительно повышается. Последние исследования указывают на прямые взаимосвязи кариеса зубов, осложнений кариеса и болезней периодонта с общими заболеваниям-(Н.А.Юдина, 2004). Следовательно, неудовлетворительный стоматологический статус является одним из факторов риска для здоровья людей. С другой стороны, практически все общие болезни проявляются в полости рта, нередко в виде тяжелых форм хронических периодонтитов, очень трудно поддающихся лечению.
Факторы образа жизни
Курение только способствуют возникновению рака, но также служит основным фактором развития почти каждого третьего случая сердечно-сосудистых заболеваний. В промышленно развитых и многих развивающихся странах искоренение курения считается в настоящее время единственным наиболее эффективным средством оздоровления населения. Многие страны развернули комплексную кампанию по борьбе с курением, что привело к заметному сокращению числа курящих. В тех же странах, где правительство и органы здравоохранения не придают данной проблеме первоочередного значения, систематического подхода к искоренению курения нет. Программы СИНДИ могут способствовать развитию комплексных кампаний по борьбе с курением посредством межсекторального подхода. На лечебно-профилактических учреждениях лежит особая ответственность в том, чтобы персонал этого учреждения подавал пример для окружающих быть свободным от вредной привычки курения.
Роль стоматолога в борьбе с курением очень большая. В США разработана специальная стоматологическая программа борьбы с курением, которая оказалась высокоэффективной. Ее возглавляет бывший Главный стоматолог США Роберт Мекленберг. В Беларуси число курящих молодых людей в течение последних лет увеличивается. По данным анонимного анкетирования студентов медиков, число постоянно курящих сигареты более 30% (Mecklenburg R., et al, 1992).
Фундаментальное значение для профилактики и контроля некоторых факторов риска сердечно-сосудистых заболеваний, таких, как гипертония, диабет, гиперхолестеринемия, избыточная масса тела, придается правильному питанию с поддержанием адекватного энергетического баланса и нормальной массы тела (FDI, IDJ, 1994). Кроме того, имеются данные, что увеличение употребления в пищу овощей и клетчатки, и снижение потребления жиров могут способствовать профилактике некоторых видов рака. В ряде стран в рамках программы СИНДИ разработаны научно-обоснованные рекомендации по питанию. Однако следует заметить, что в большинстве стран в мире отсутствуют достоверные данные о потреблении пищевых продуктов.
Вопросы, связанные с питанием, очень разнообразны и их лучше решать с использованием межсекторального подхода. Например, потребители должны иметь возможность покупать здоровую пищу по доступным ценам и при этом получать нужную информацию о продуктах питания. Наиболее эффективным будет тот под-ход, который разрабатывается совместно со всеми институтами, имеющими отношение к питанию населения как в общественном, так и в частном секторах
Было установлено, что в странах-участницах СИНДИ от 11 до 38% всех жителей в возрасте 25—64 лет страдают ожирением. Последнее в свою очередь связано с широким спектром заболеваний. В частности, ожирение ассоциируется с рядом основных факторов риска сердечно-сосудистых заболеваний. Как в развитых, так и в развивающихся странах распространенность ожирения приобретает размеры эпидемии. К профилактике ожирения относятся: повышение осведомленности населения о ведущей роли низкой физической активности в развитии ожирения, обеспечение населения информацией, стимулирующей самооценку массы тела, разработка специальных программ по питанию и физическим упражнениям на рабочих местах.
Физическая активность и тренированность имеют важное значение в поддержании энергетического баланса, сохранении здоровья и благополучия в целом. Согласно данным некоторых стран-участниц СИНДИ, каждый второй взрослый житель ведет сидячий образ жизни, а среди лиц старшего возраста частота гиподинамии еще выше.
Программа СИНДИ включает компоненты, касающиеся физической активности, направленные на детей и подростков. Для первичной профилактики нарушений, связанных с питанием, таких, как ожирение, высокое артериальное давление и гиперхолестеринемия, наиболее адекватны те программы по изменению образа жизни, которые предлагают комбинацию физических упражнений и диеты.
Алкоголизм и наркомания представляют собой важнейшую проблему для здравоохранения многих стран. За последние два десятилетия значительно увеличилось количество смертей, вызванных циррозом печени. Существуют убедительные научные доказательства связи между потреблением алкоголя и повышением артериального давления даже в тех случаях, которые обычно не относятся к избыточному потреблению (менее 2 раз в день). Задачей всех программ СИНДИ является содействие установлению общепринятых норм, поддерживающих умеренное потребление алкоголя или отказ от этой вредной привычки.
Программы могут также использовать и другие пути решения этой важной социальной проблемы: обучение работников здравоохранения, содействие межсекторальному сотрудничеству учреждений, в компетенцию которых входят вопросы, связанные с проблемами алкоголизма.
Здоровые зубы
Некоторые программы СИНДИ включают в себя профилактические стоматологические мероприятия. Зачастую они перекликаются с другими целями СИНДИ, например, связанными с питанием. Кроме того, стоматологи могут принимать участие в профилактических мероприятиях в рамках СИНДИ, таких, как борьба с курением.
| Факторы здорового образа жизни |
| Не курить |
| Правильно питаться |
| Поддерживать нормальную массу тела |
| Физическая активность |
| Не злоупотреблять алкоголем |
Роль стоматолога
Таким образом, обеспечение здорового образа жизни населения - наиболее актуальная задача системы охраны здоровья, в которой может и должен участвовать стоматолог. Наиболее эффективной организационной формой обеспечения здорового образа жизни является интегрированный подход и, в частности, разработанная ВОЗ программа СИНДИ.
Не снимая со стоматолога задач борьбы со всеми факторами нездорового образа жизни людей в коммунальных программах профилактики, следует акцентировать внимание профессионала на ряд мероприятий, имеющих самое непосредственное отношение к предупреждению широко распространенных стоматологических заболеваний - кариеса зубов и болезней периодонта. Это такие факторы как:
дефицит фтора в воде и пище;
частое употребление сладостей;
неудовлетворительная гигиена рта.
В интегральной программе профилактики неинфекционных заболеваний здоровая пища, или правильное питание занимает важное место, поэтому СИНДИ как бы автоматически направлена на исключение одного из факторов риска кариеса зубов. Однако очень важно участие стоматолога в определении параметров «здоровой пищи», так как нередко встречаются разногласия между диетологами, интернистами, педиатрами и стоматологами по вопросам безвредности (или вреда) для зубов сладкой пищи, особенно в связи с появлением множества новых видов сладких пищевых продуктов и их безмерной рекламой.
Взаимосвязь между потреблением сахара и развитием кариеса
В многочисленных эпидемиологических исследованиях отмечена четкая зависимость между заболеваемостью кариесом и количеством потребляемого сахара на душу населения в разных странах. В группах населения с низким потреблением сахара определяется низкая заболеваемость кариесом, и наоборот. Результаты клинических наблюдений показали, что, когда потребление сахара уменьшается, интенсивность кариозной болезни падает. В лабораторных исследованиях с использованием миниатюрных рН - электродов, которые прикреплялись к зубам, покрытым налетом, установлено, что после аппликации на зубы нейтрального раствора сахара, немедленно падает рН среды (образуется кислота). Кислотность в зубном налете на поверхности эмали остается от 20 минут до 2 часов.
Самые известные сахара пищи - сахароза, или рафинированный сахар из свеклы и сахарного тростника, глюкоза и мальтоза, которые содержатся во многих пищевых продуктах, а также фруктоза и лактоза - в фруктах и молоке. Пищевая промышленность производит глюкозу и фруктозу в огромных количествах для использования в качестве добавок в пищу и напитки.
Бактерии зубного налета могут метаболизировать сахарозу и другие сахара, в результате чего на поверхности зуба вырабатывается кислота, создавая риск растворения эмали. Исследования показали, что рафинированные крахмалы также имеют кариесогенный
потенциал, однако значительно ниже по уровню агрессивности по сравнению с сахарозой. Сахароза все еще используется в диете населения стран Европы чаще других Сахаров. В США зерновой сироп с высоким содержанием фруктозы заменяет сахарозу во многих пищевых продуктах, включая безалкогольные напитки. В результате, употребление сахарозы снизилось до
47% от всех Сахаров. Для сравнения: в Великобритании - 83% (FDI, IDJ, 1994). Эпидемиологическими исследованиями установлено, что у британских детей кариес преобладает на проксимальных и гладких поверхностях зубов, а у детей США - в фиссурах постоянных зубов. Комитет по медицинским аспектам пищи Великобритании рекомендовал Министерству здравоохранения страны учитывать роль Сахаров в диете как одну из причин болезней.
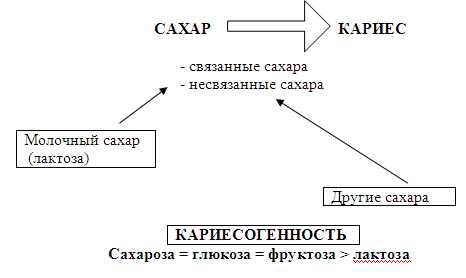
Связанные и несвязанные сахара
Все сахара разделяются на две большие группы.
Связанные сахара - это натуральные сахара, которые находятся внутри клеточной структуры пищи, в основном в фруктах и овощах;
Несвязанные сахара, это те, которые свободны в пище или добавлены в нее. Эта группа еще разделяется на молочный сахар, или лактозу и другие несвязанные сахара, содержащиеся в фруктовых соках, меде.
В экспериментах на животных установлено, что несвязанные сахара более кариесогенные, чем связанные, поэтому их потребление должно быть уменьшено и замещено фруктами, овощами и крахмальной пищей. Однако необходимо учитывать, что кариесогенность сахарозы, фруктозы и глюкозы примерно одинакова. Значительно меньше кариесогенность у лактозы (Nutrition, diet, ORH, IDJ, 1994)Частое потребление фруктов также может быть одной из причин возникновения кариеса зубов. Исследования в Южной Африке показали, что у рабочих по выращиванию яблок и винограда интенсивность кариеса зубов была значительно выше, чем у фермеров, выращивающих зерно. Диеты этих двух групп населения значительно отличались количеством употребляемых фруктов. Таким образом, избыточное и частое употребление фруктов, особенно между основными приемами пищи, может быть риском для возникновения кариеса зубов.
В Великобритании в экспериментах на обезьянах изучали разные пищевые продукты с целью оценки из кариесогенности. Оказалось, достаточно было посадить животное на диету человека, чтобы через несколько месяцев зубы у них были поражены кариесом. Также известно, что у крыс, у которых кариеса зубов обычно не бывает, можно вызвать эту болезнь путем подслащивания корма сахарозой.
Натуральные пищевые продукты, такие, как пищевой крахмал, практически не опасны для зубов, так как скорость кислотообразования очень медленная и кислота нейтрализуется слюной.
Количество сахара в пище и напитках, при котором риск возникновения кариеса зубов минимальный, определить сложно, так как кариесогенность продуктов зависит от множества других условий: консистенции пищи, частоты ее приема и других. Когда рафинированный сахар употребляется вместе с другой пищей, его кариесогенное действие несколько меньше благодаря нейтрализации кислот, образующихся из сахара. Кроме того, во время приема пищи увеличивается
количество выделяемой слюны, которая также препятствует образованию кислот. Однако из-за частого употребления Сахаров, сладостей и сладких напитков этот механизм нейтрализации не срабатывает и опасность заболевания кариесом увеличивается. Следовательно, не столько количество съеденного сахара, частое употребление сладостей является кариесогенным фактором.
В Германии профессор Фер (1975) провел наблюдения над студентами, которые согласились прекратить чистку зубов и каждые 2 часа полоскали рот раствором глюкозы. Спустя 3 недели исследователи заметили у этих молодых людей признаки деминерализации (растворения) эмали зубов. Полоскания глюкозой были прекращены, студенты возобновили ежедневную чистку зубов пастой, содержащей фтор, и развитие кариеса остановилось. Таким образом, были получены убедительные доказательства о том, что сахароза может вызывать кариес зубов.
Рекомендация Всемирной Организации Здравоохранения ограничить количество и частоту употребления Сахаров важна не только в отношении профилактики кариеса зубов, но и для общемедицинских аспектов питания в отношении пищевых Сахаров и болезней человека, например, в рамках интегрированной программы СИНДИ. ВОЗ рекомендует, чтобы доля Сахаров в пище человека была менее 10% от необходимых калорий. В ряде стран нормативы потребления сахара установлены законодательно.
Нормативы для пропорции калорий, получаемых от Сахаров
(Nutrition and Oral Health. ID J, 1994)
Лимит Год
Страны калорий Административный институт введения
в /о норматива
Нидерланды 1О Министерство здравоохранения 1985
Австрия 12 Департамент здоровья 1987
Финляндия 10 Департамент питания 1987
Польша 10 Национальный институт 1989
Питания
Великобритания 1О Департамент здоровья 1991
Ограничение потребления сахаров - основа здоровой диеты для зубов
Руководствуясь вышеизложенными рекомендациями, врачи стоматологи должны проводить соответствующую просветительную работу среди населения и вместе с педиатрами контролировать пищевой рацион детей. Результаты многочисленных исследований пищевого рациона детей в дошкольных учреждениях и школах-интернатах свидетельствуют, что установленные суточные нормы калорийности пищи нередко обеспечиваются путем добавления сахара в каши, творог, чай, булочки и другие блюда, при относительном дефиците продуктов, содержащих белки. Так дешевле и вкуснее. Многие люди считают правилом хорошего тона угощать детей конфетами, и, в общем, не ограничивать ребенка в выборе любимой пищи. Фактически создаются условия для развития у детей нездоровых привычек в отношении питания.
В последнее десятилетие в мире успешно развивается производство сахарозаменителей и подслащивателей, обладающих низким потенциалом образования кислот. Интенсивные подслащиватели значительно более сладкие чем сахар, дают мало энергии и применяются в небольших количествах в напитках и в другой пище, рекомендуемой для контроля веса тела и для больных диабетом. Примеры интенсивных подслащивателей: сахарин, цикломейт, аспартейм и ацесуфатам.
Практическое широкое использование интенсивных подслащивателей в пищевых продуктах невозможно, так как кроме сладкого вкуса они не обеспечивают другие свойства, характерные для сахарозы и других Сахаров, используемых в технологии приготовления пищи. В связи с этим, разработаны заменители Сахаров, которые вполне удовлетворительно восполняют различные функциональные аспекты Сахаров, но имеют низкую кариесогенность. Примеры таких веществ: сорбитол, ксипитол, аллатинит и ликазин. Заменители Сахаров получают из углеводов. Они абсорбируются и метаболизируются в организме не полностью, выделяя сравнительно не-большую энергию.
Подслащиватели и заменители Сахаров не способствуют росту зубного налета и уменьшают общую кариесогенную нагрузку диеты индивидуального потребителя, когда используются вместо ферментируемых углеводов. Кроме того, они стимулируют слюноотделение, которое, как известно, способствует нейтрализации кислот и реминерализации эмали. Сахарин, аспартейм и ксилитол обладают противомикробным действием.
| СЛАДОСТИ БЕЗ САХАРА | |
| ИНТЕНСИВНЫЕ ПОДСЛАЩЕВАТЕЛИ | ЗАМЕНИТЕЛИ САХАРА |
| Сахарин | Сорбитол |
| Цикломейт | Ксилитол |
| Аспартейм | Аллатинит |
| Ацесуфатам | Ликазин |
«безопасно для зубов»
Низкая кариесогенность подслащивателей и заместителей Саха-ров была продемонстрирована в экспериментальных и клинических исследованиях, однако влияние этих веществ на кариес среди населения в коммунальных программах еще до конца не изучено.
В Швейцарии на пищевые продукты, которые не вырабатывают кислоту, приклеивается этикетка «безопасно для зубов». Особенно это важно для продуктов, употребляемых детьми. Рис. 7.3 иллюстрирует тенденцию роста здоровых продуктов питания.
Подслащиватели и заменители сахара, такие, как сорбитол, манитол, ксилитол, ликазин и изомальт, не вызывают кариес. Особенно хорошо в длительных клинических наблюдениях изучен ксилитол. Введение ксилитола в жевательные резинки считается мерой предупреждения кариеса. Однако сорбитол, маннитол и ксилитол могут действовать как умеренные слабительные.
В Беларуси искусственные подслащиватели как заменители сахара пока широко не используются. Но на прилавках магазинов все чаще встречаются «безвредные сладости» импортного произ-водства.
ОЦЕНКА ПИТАНИЯ ПАЦИЕНТА МЕТОДОМ ДНЕВНИКА
Многочисленные методы оценки потенциального влияния пищевых продуктов на развитие кариеса зубов в основном базируются на измерении степени их кариесогенности. Это возможно сделать в лабораторных условиях, но для практического врача стоматолога неприемлемо.
Американскими учеными разработан простой и эффективный метод оценки факторов питания для здоровья зубов человека, основанный на ведении дневника приема пищи. Совместно с про-
фессором M.E.J. Curzon (Лидсский Университет, Англия) мы модифицировали этот метод оценки питания применительно к условиям Беларуси и предлагаем его для практических врачей стоматологов.
ФОРМА ДНЕВНИКА ПИТАНИЯ
Дневник питания ведется семь дней подряд. Основная цель метода ведения дневника - выявление возможных факторов риска в питании для возникновения кариеса зубов. Это делает врач-стоматолог путем анализа записей в дневнике. Обоснованность выводов стоматолога зависит от добросовестного ведения дневника питания пациентом. Дневник питания детей (до 12 лет) заполняют их родители. Предполагаемый метод нацелен только на стоматологический анализ питания и не оценивает количество, качество и калорийность употребленных пищевых продуктов, а также их влияние на другие органы и системы организма.
Не рекомендуется часто поить детей подслащенными фруктовыми напитками и сладкими соками из бутылочек. Особенно вредно долго сосать сладости. Это может явиться причиной развития множественного кариеса и полному разрушению зубов у ребенка. К сожалению, предприятия пищевой промышленности по своему усмотрению подслащивают продукты, в том числе предназначенные для детского питания.
Очень кислые фрукты и напитки тоже разрушают зубы, если их употреблять часто и долго (годы). Вследствие частичного контакта зубов с любой кислотой, кислой пищей или жидкостью возникают дефекты эмали типа эрозии, которые со временем углубляются, теряют естественную красоту и становятся болезненными. Практическое внедрение коммунальной профилактики, основанной на здоровом образе жизни, возможно с помощью соответствующих законодательных актов и иных межсекторальных мероприятий. Для стоматолога наиболее важный метод обеспечения здорового образа жизни - стоматологическое просвещение.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе