Мкб 10 полип уретры
Полип мочевого пузыря мкб 10 - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
Полип уретры – неприятное заболевание мочевыводящей системы. При своевременном обращении к специалисту и правильно выбранном лечении пациенты могут избавить свой организм от дискомфорта и нежелательных последствий, которые были вызваны возникновением полипов в мочеиспускательном канале. Самостоятельное лечение запрещено.
В уретре имеется слизистый слой, где образуются доброкачественные опухоли. Это называется полипы. Полипы обычно разрастаются, но в некоторых случаях это заболевание переходит в онкологические опухоли. Встречается как у женщин, так и у мужчин. Имеется одно отличие – дислокация полипов, так как у мужчин и у женщин разное строение мочеточника.
Длина женского мочеточника маленькая и состоит из 3 отделов. Очень часто полип уретры у женщин образуется на выходе из мочеточника или в области задней стенки.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Раньше это заболевание чаще всего наблюдалось у женщин среднего возраста после 40, но сейчас появляется во всех возрастных категориях. У мужчин полипы появляются на мочеточнике, в таком месте, где он соприкасается с простатой.
Обычно образование красного цвета с гладкой поверхностью. Полип соединяется со стенкой уретры с помощью тонкой ножки.
Симптомы
В самом начале образования такого заболевания проявлений практически нет, выявить его довольно сложно.

Во время развития полипов уретры у женщин возникают следующие симптомы:
- Позывы к мочеиспусканию, которые возникают обычно в ночное время. Эти нарушения мешают правильному течению отдыха.
- Моча с кровяными выделениями. Это происходит потому, что разрастания имеют кровеносные сосуды. Когда полипы получают определенные травмы, то начинают кровоточить. Выделения могут возникнуть один раз, а могут и появляться постоянно, при этом количество крови будет обильное.
- Во время секса женщина испытывает боль, а после появляются кровяные выделения с мочеиспускательного канала.
- Сложные мочеиспускания. Возникает зуд и жжение во время опорожнения.
- Моча отклоняется в сторону, где расположен полип.
- Частичное недержание мочи. Особенно при сильном кашле, смехе или наполнении мочевого пузыря.
- Болевые ощущения при мочеиспускании, образование гнойных выделений. Моча становится темного цвета и приобретает неприятный запах.

Перечисленные симптомы появляются тогда, когда полипы становятся больших размеров. Когда они маленькие, то диагноз поставить сложно, так как симптомы не проявляются.
Причины возникновения
Полипы начинают расти в определенных случаях. Основные причины возникновения патологии:
- гормональные перемены, связанные с возрастом;
- хронический уретрит;
- нарушение влагалищной микрофлоры и гормонального фона;
- расстройства эндокринной системы;
- цервицит и кольпит;
- повреждения мочеиспускательного канала из-за родов, медицинского вмешательства или половых контактов;
- такие инфекции, как генитальный герпес, трихомониаз, хламидиоз, гонорея и другие.
Помимо этих факторов, возникновение уретральных полипов часто сопровождается регулярными стрессами, вредными привычками и вредной для здоровья пищей.
Диагностика заболевания
Во время посещения поликлиники врач обязан провести опрос пациента о появлении жалоб, время появления симптомов болезни, присутствие затруднения мочеиспускания или жжения. После этого специалист самостоятельно проводит анализ. Главный анализ – это посев мочи, с его помощью медики могут определить вид возбудителя болезни, проникший в мочеиспускательный канал, мочевой пузырь или почки.
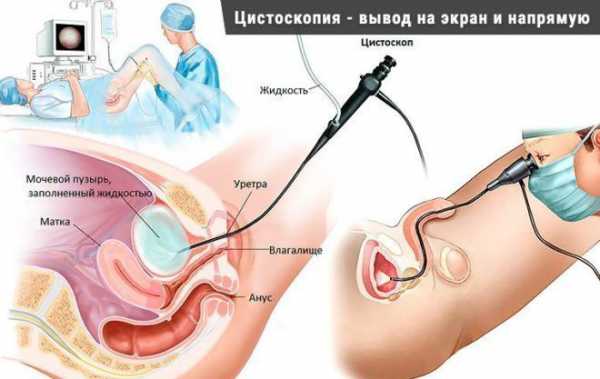
Врач часто назначает метод ПЦР – это цепная реакция полимеразного типа. Он способствует определению возбудителя болезни в течение 24 часов в соскобе мочеиспускательного протока. Кроме этого, врачи могут воспользоваться процедурой цистоуретроскопии – введение специального прибора через мочеиспускательный проток. Этот прибор необходим для осмотра слизистой оболочки мочевого пузыря и уретры.
После всех необходимых процедур, назначенных лечащим врачом, медики могут ставить диагноз и назначить необходимое лечение.
Опасность заболевания
При несвоевременном обращении к врачу дальнейшее развитие полипа уретры способствует образованию цистита. При появлении кровотечений впоследствии появляется анемия. Если полипы начинают интенсивно разрастаться, то прохождение урины блокируется.
Способы лечения
Если это заболевание не приносит дискомфорта пациенту, то медики могут порекомендовать наблюдение без каких-либо действий.
При таких симптомах, как частое кровотечение, интенсивный рост полипов, который затрудняет мочеиспускание, удаление полипа уретры у женщин потребует такого способа, как операция.
Существует несколько способов удаления полипов уретры:
- клиновидное иссечение;
- радиоволновый метод;
- электрокоагуляция;
- криодеструкция полипа.
Помимо хирургического вмешательства, существует и лечение народными средствами. В некоторых случаях это довольно действенный способ лечения. Цель заключается в повышении защитной силы организма человека и уменьшение воспаления. Это далеко не главный способ, он является дополнением к общему процессу лечения.
При появлении такого рода образований помогает чистотел.

Чтобы вылечить полип уретры у женщин, следует использовать множество рецептов с его применением:
- Сок чистотела смешивается с водкой и принимается в течение 45 дней по 20 капель до приема пищи. После этого срока необходимо дать организму 2 недели на отдых и повторить процедуру. Если полип расположен у входа в уретру, то рекомендуется прикладывать тампоны из марли, смоченные в соке этого растения.
- Настойка чистотела принимается до приема пищи за 30 минут в течение месяца по столовой ложке. После 10 дней отдыха процедуру повторить. Так как трава ядовитая, необходимо с осторожностью ее использовать.
Если человек болен эпилепсией или у него индивидуальная непереносимость, то применение чистотела в качестве лекарства запрещено. А также это относится к женщинам, которые вынашивают ребенка.
Отзывы о лечении с помощью народной медицины положительные. Пациенты получили результат от терапии. При использовании чистотела отмечается эффективность его действия.
Лекарственные травы для лечения почек и мочевого пузыря
10 Август, 2017 Vrach
Фитотерапия – уникальный метод народной медицины, позволяющий добиться огромных успехов на пути к выздоровлению, не применяя аптечные лекарственные препараты. Травы для почек обладают массой полезных свойств: противовоспалительным, антибактериальным, мочегонным, камнерастворяющим. Однако, как и все лекарственные средства, растения имеют показания и противопоказания.
Преимущества и свойства лечебных трав
Как правило, фитотерапевтические методы применяются для лечения отдельных групп пациентов, которым противопоказаны сильнодействующие препараты: малолетние дети, пожилые люди и беременные женщины. Для них приём лекарств с сильнодействующими веществами, является неоправданным, так как они могут нанести ослабленному организму непоправимый вред. В природе существует множество целебных растений, выполняющих те же функции, что и медикаменты, но при этом они не имеют побочных проявлений и обладают щадящим действием.

Средства народной медицины показаны для борьбы с почечными недугами различных типов:
- иммунно-воспалительными – гломерулонефриты;
- инфекционно-воспалительными – цистит, пиелонефрит и уретрит;
- нефролитиаз – мочекаменная болезнь.
Чтобы правильно выбрать сбор трав, важно учитывать тип и характер течения заболевания, а также особенности организма пациента. Средство, которое помогло одному человеку – может навредить здоровью другого, даже если у них диагностирована одинаковая патология. Целебные растения, помогающие при нарушениях работы почек, и мочевыделительной системы в целом, делятся на 3 вида:
- Противоотёчные или мочегонные – улучшают отток урины и выводят лишнюю жидкость из организма, благодаря чему устраняются отёки и предотвращается их повторное образование. Подобными свойствами обладают берёзовые почки, шиповник, хвощ и спорыш.
- Противовоспалительные – обладают бактерицидным действием, за счёт чего лекарственное средство угнетает воспалительный процесс и борется с причиной его образования. Наиболее эффективными являются листья брусники, девясил, толокнянка, зверобой и кукурузные рыльца, но их рекомендуется применять не по отдельности, а в виде сборов из 2-4 растений.
- Очищающие – способствуют выведению из почек песка и камней естественным путём. Такие травы крайне важно подбирать в соответствии с типом сформировавшихся конкрементов. При МКБ обычно назначают лапчатку гусиную, таволгу, дурнишник и корень лопуха.
Помимо терапевтического эффекта все лекарственные травы оказывают общеукрепляющее воздействие на организм. Они содержат большое количество витаминов и микроэлементов. Таким образом, приём травяных лекарств помогает повысить иммунитет, что в свою очередь способствует восстановлению повреждённых тканей и улучшает работу органов мочевыводящей системы.
Противопоказания
Несмотря на то, что фитотерапия является щадящим методом лечения почечных заболеваний, она имеет ряд противопоказаний и ограничений:

- Беременность. Большинство трав способны выводить кальций из организма будущей мамы, что может привести к неправильному формированию скелета плода.
- Задержка урины. При наличии воспалительных процессов, которые стали причиной нарушения выделительной функции, применение растений с мочегонным эффектом может вызвать сильные боли в мочеточнике и привести к его разрыву.
- Аллергии. При индивидуальной непереносимости одного или нескольких компонентов сбора запрещено продолжать лечение.
- Почечная и сердечная недостаточность. Некоторые народные средства запрещено принимать пациентам с хроническими патологиями, так как существует высокий риск возникновения обострений или осложнений.
- Запущенная стадия МКБ. При длительном течении недуга в лоханке образуются очень крупные конкременты, которые нужно устранять исключительно хирургическим методом. Принимая целебные отвары можно спровоцировать движение камней, которые закупорят мочевыводящие каналы.
Лекарственные сборы для мочевого пузыря
Растительные сборы можно приготовить самостоятельно или купить уже готовые в аптеке. Длительность приема, как и состав сбора, подбирается индивидуально. Курс лечения может длиться от двух недель до двух месяцев, затем, после непродолжительного перерыва, лечение повторяется.
Наиболее эффективные травы для мочевого пузыря — это тысячелистник, подорожник, толокнянка, а также листья березы. Поэтому в борьбе с воспалением мочевого пузыря применяются такие сборы:
- Подорожник, толокнянка, березовые почки, спорыш трава. Горсть сбора залить литром чистой воды, настоять не менее двенадцати часов. Затем прогреть десять минут. Четырехкратный прием после приема пищи по сто миллилитров.
- Кукурузные рыльца, календула, семена льна, листья березы, корень солодки, толокнянка. Горсть сбора залить литром воды, настоять не менее двенадцати часов, прогреть. Трехкратный прием по пятьдесят миллилитров после приема пищи.
- Тысячелистник, березовые почки, толокнянка. Столовую ложку сбора залить 200 мл кипятка. Принимать три раза на протяжении дня после приема пищи.
Перед применением какого-либо отвара необходима консультация лечащего врача. Опытный специалист оценит преимущества конкретного сбора, перед другими, объяснит, как правильно приготовить и принимать лекарственный отвар. Важно помнить, что каждое растение имеет свои показания и противопоказания, поэтому самолечение может не только оказаться бесполезным, но и нанести вред организму, усугубив течение заболевания.
Лекарственные сборы при почечнокаменной болезни
На сегодняшний день известно несколько десятков рецептов приготовления натуральных лекарств в домашних условиях, причём некоторым из них более 100 лет. Необходимые травы можно приобрести в аптеке, но иногда их нужно собрать самостоятельно, например, если требуются свежие плоды шиповника или другого растения. Преимущественно для борьбы с нарушениями мочевыделительной системы готовят отвары и настойки, которые пьют до или после приёма пищи, но в некоторых случаях более эффективными оказываются компрессы и сидячие ванны.

На ранних стадиях МКБ следует принимать следующие настойки:
- Уратные конкременты эффективно растворяет чай из берёзовых почек, плодов шиповника, семян льна, петрушки и листьев земляники. Поместить в банку объёмом 0,5 л по 1 ч.л. каждого ингредиента, залить кипятком и настаивать 6-7 ч, предварительно закрыв крышкой. Пить настой в течение 1-3 месяцев 3 раза в день по 150 мл, можно с добавлением мёда.
- Устранить фосфатные отложения поможет сбор из бессмертника, листьев брусники, пустырника, донника и измельчённого сухого корня марены. Смешать травы в равных частях, залить кипятком в соотношении 0,5 л воды на 2 ст.л. смеси, закрыть крышкой и оставить на ночь. Снадобье принимать по 50-60 мл до 7 раз в день.
- При оксалатах рекомендуется принимать настой из смешанных в равном соотношении листьев мяты, васильков, толокнянки и грушанки. Смесь поместить в термос, заполнить его кипятком и настаивать 7-8 ч. Пить лекарство 3 раза в день по 80 мл.
Противовоспалительные травы
Излечить воспалительные заболевания помогут однокомпонентные травяные отвары:
- Напиток из кукурузных рылец угнетает воспаление, понижает давление и устраняет отёки. Поместить в ёмкость 15 г сушёной измельчённой травы, залить стаканом кипятка и варить 10 минут на водяной бане. Затем отвар процедить и пить каждые 3 ч по 50 мл.
- При пиелонефрите самым эффективным является чай из тысячелистника. Для его приготовления требуется 1 ч.л. растения и 250 мл кипятка. Чай следует настаивать полчаса, потом процедить и пить маленькими глотками в течение дня.
- Полевой хвощ – мочегонная трава с противовоспалительным действием. Для отвара необходимо всего 15 г сухого хвоща и 0,5 л холодной воды. Снадобье довести до кипения и варить на малом огне 7 минут. Пить 3 раза в день по 150 мл.
Травяные ванны и компрессы
Чтобы избавиться от боли в области поражённой почки или в пояснице, рекомендуется накладывать компрессы и принимать травяные ванны. Хорошим терапевтическим эффектом обладает компресс из 100 мл растительного масла, тысячелистника, алтеи и ромашки. Все ингредиенты нужно смешать в эмалированной ёмкости и проварить на медленном огне 5 минут. Затем смочить в масляной смеси небольшой кусок ткани, приложить его к больному месту, обмотаться пищевой плёнкой и укутаться одеялом либо махровым полотенцем. Спустя час можно снять повязку и аккуратно устранить остатки масла с кожи.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…

Если заболевание почек сопровождается циститом, не редко назначают тёплые ванны с целебными отварами. К числу наиболее действенных рецептов относится травяной сбор, состоящий из эвкалипта, шалфея, берёзовых листьев, смородины, ромашки и хвоща. Ингредиенты смешивают в равных количествах, и заливают кипятком в соотношении 1 л на 3 ст.л. травяной смеси. Готовый процеженный отвар наливают в ванну с горячей водой, и располагаются в ней в положении сидя на 15 минут.
Используя целебные травы для лечения почек и мочевого пузыря совместно с медикаментозной терапией, можно значительно ускорить процесс выздоровления и избавиться от проявляющихся симптомов. Кроме того, фитотерапию можно применять в целях профилактики заболеваний мочевыделительной системы и повышения защитных функций организма.
Этиология и симптоматика пиелонефрита МКБ 10
Пиелонефрит — это распространенное заболевание почек, которое может протекать в острой, хронической и гнойной формах. В международной классификации болезней 10 редакции (МКБ 10) — это заболевание имеет следующий код: МКБ N10.12 и N20.9.
Пиелонефрит развивается на фоне имеющейся бактериальной или вирусной инфекции и характеризуется воспалительным поражением чашечно-лоханочной системы и тканей паренхимы. В классификации МКБ 10 — это заболевание занимает особое место, так как с каждым годом оно диагностируется у большего количества людей.
Несмотря на то что чаще всего этим заболеванием болеют молодые женщины, причем заболевание развивается на фоне простуды, все же следует отметить, что подобная патология может наблюдаться у людей всех возрастов вне зависимости от половой принадлежности. Такое поражение почек, как пиелонефрит, зачатую развивается на фоне других имеющихся заболеваний почек, к примеру, предрасполагающим фактором для появления данной патологии может стать менее опасный, но более распространенный гломерулонефрит.
Основные предрасполагающие факторы развития заболевания
Пиелонефрит — это заболевание, имеющее множественную этиологию, так как существует достаточное количество причин, способствующих развитию подобного поражения почек. Несмотря на то что гломерулонефрит нередко способствует появлению пиелонефрита, все же в настоящее время сложно сказать, какая именно микрофлора оказывает наиболее разрушающее воздействие на паренхиму и лоханки почек. Нередко гломерулонефрит поражает только одну почку, поэтому в дальнейшем и пиелонефрит может поражать только один орган.
Стоит отметить, что вне зависимости от того, развивается ли пиелонефрит на основе такого заболевания, как гломерулонефрит, или же ему предшествуют другие патологические состояния, поражению может подвергаться как одна, так и обе почки. Толчком для развития пиелонефрита могут стать как условно-патогенные микроорганизмы, которые при нормальной работе иммунной системы живут в организме человека, не причиняя ему вреда, так и патогенные. Гломерулонефрит и пиелонефрит развивается на фоне инфекций.
Выделяют несколько основных путей попадания болезнетворных бактерий и вирусов в почки:
- Лимфогенный. В этом случае микроорганизмы попадают в почки через зараженную лимфу, поступающую из соседних зараженных бактериями органов.
- Урогенный. Заражение происходит через мочу.
- Гематогенный. Заражение происходит через кровь.
Предрасполагающим фактором для развития пиелонефрита является дистопия почки, представляющая собой врожденную сложную патологию, которая проявляется неправильным положением органа. Дистопия почки, как и любая другая врожденная или приобретенная патология, или обструкция этого фильтрующего органа, способна стать причиной развития пиелонефрита, так как в этом случае ткани, имеющие дефект, могут стать прекрасным «домом» для патогенных микроорганизмов.
Все причины развития пиелонефрита можно разделить на общие и специфические. К общим симптомам можно отнести переохлаждение, авитаминоз, частые стрессы и хроническое переутомление. К специфическим причинам развития пиелонефрита относят задержку мочи и несвоевременное опорожнение мочевого пузыря, гнойные ангины и абсцессы, нарушение кровоснабжения почек, невылеченные циститы, заболевания, способствующие ослаблению иммунной системы, мочекаменную болезнь и опухоли почек.
В некоторых случаях предрасполагающим фактором может стать не гломерулонефрит или другие воспалительные заболевания, а беременность или киста почки. В период беременности наблюдается изменение в иммунной системе, а кроме того, увеличивающаяся матка может стать причиной сдавливания почек и мочевыводящих путей.
В этом случае нередко продолжает полноценно работать единственная почка, что увеличивает нагрузку на организм будущей матери. Киста почки способствует изменению иммунитета почек, что приводит к тому, что ткани почек становятся идеальным местом жительства для патогенной микрофлоры.
Симптоматические проявления болезни
Острая и хроническая формы пиелонефрита являются наиболее распространенными. Как правило, хронический пиелонефрит является следствием усугубления острой формы. Острая форма пиелонефрита имеет явные симптоматические проявления и при правильной диагностике и лечении может быть полностью вылечена всего за 20 дней. К наиболее характерным симптомам острой формы пиелонефрита относятся:
- изменение цвета мочи;
- тупые и острые боли в пояснице и суставах;
- отраженные боли в паховой области;
- тошнота;
- приступы рвоты;
- общая слабость;
- снижение аппетита;
- повышение температуры тела;
- усиливающаяся головная боль.
Хронический пиелонефрит, как правило, развивается на фоне невылеченной острой формы. Такая хроническая болезнь почек может протекать бессимптомно, что существенно затрудняет ее раннее выявление. Однако нужно сразу заметить, что определенные проявления могут быть заметны для больного на разных периодах течения болезни.
Хронический пиелонефрит в скрытом периоде течения проявляется повышением температуры тела, легкими болями и дискомфортными ощущениями в пояснице. В свою очередь, хроническая болезнь почек при рецидиве может сопровождаться головокружением, сильной слабостью и повышением температуры тела.
Нередко именно после рецидивирующей фазы течения хронического пиелонефрита появляются симптомы почечной недостаточности, а в некоторых случаях гипертонии. В случае отсутствия своевременного лечения эта хроническая болезнь может стать причиной полного отказа 1-й или 2-х больных почек.
Проявление гнойной формы недуга
Гнойный пиелонефрит может развиваться как на фоне острой формы течения болезни, так и на фоне хронической. В большинстве случаев развитию гнойной формы предшествуют серьезные воспалительные процессы в мочеполовой системе, причем к группе риска заболеваемости относятся люди старше 30 лет.
При гнойном пиелонефрите наблюдается поражение не только лоханки и паренхимы, но и жировой ткани.
Гнойная форма всегда сопровождается образованием гнойных абсцессов. Это крайне опасное явление, так как гной может очень быстро «расплавить» окружающие ткани кровеносных сосудов и попасть в кровь или же перейти в мочеточники, что может спровоцировать поражение мочевого пузыря. К наиболее характерным симптомам гнойной формы пиелонефрита относят резкое повышение температуры тела, ноющие боли в области поясницы, сильную слабость, обильное потоотделение, частое мочеиспускание и бледность кожных покровов.
Гнойная форма пиелонефрита требует серьезного лечения, так как из-за промедления в диагностике и проведении терапии у человека может развиться септический шок и другие опасные осложнения, в том числе острая и хроническая почечная недостаточность.
Эффективное лечение
Диагностика пиелонефрита начинается со сбора анамнеза, поскольку жалобы больных позволяют заподозрить заболевание. Для подтверждения диагноза проводятся следующие анализы и инструментальные исследования.
- Общий анализ мочи.
- УЗИ.
- ОАМ.
- Рентгенологические исследования.
- Сцинтиграфия.
- Ренография.
- Биопсия почки.
Лечение пиелонефрита включается в себя 3 основных направления. Во-первых, сначала требуется восстановить нормальный отток мочи. В случае если процесс оттока мочи невозможно восстановить с помощью диуретических средств, требуется катетеризация мочевого пузыря и назначение спазмолитических средств.
Во-вторых, требуется устранение изначальной инфекции, поэтому после проведения ряда анализов и выявления возбудителя воспаления назначаются антибиотики. В-третьих, для снятия воспаления и отека необходимы противовоспалительные средства.
Для того чтобы полностью вылечить пиелонефрит и избежать развития осложнений, больному требуется на протяжении 1-3 месяцев избегать излишних физических нагрузок и следовать диете. Хроническая болезнь почек может потребовать более длительного соблюдения режима.
Как правило, все врачи рекомендуют больным пиелонефритом исключить из рациона соленые и острые блюда, жирное мясо, все виды специй, консервы, кофе, алкоголь и т. д. Во время лечения по возможности следует отказаться и от курения и стараться придерживаться максимально здорового образа жизни.
Полип уретры: что это такое и чем опасен уретральный полип
Полип уретры является областью изучения онкологии, урологии и хирургии. Появление полипозных очагов нередко является вторичным патологическим процессом. Новообразования нередко образуются уже на поражённой ткани уретрального канала. Локализация наростов также может быть различной. Чтобы оценить степень онкологических рисков следует обратиться к врачу для проведения дифференциальной диагностики.
Что такое полип уретры?
 Полип уретры — доброкачественное новообразование, вызванное хаотичным делением клеток слизистой по причине множественных предрасполагающих факторов. Заболевание возникает у мужчин и женщин. Морфологически полипы имеют мягкую структуру с ровными плотными очертаниями.
Полип уретры — доброкачественное новообразование, вызванное хаотичным делением клеток слизистой по причине множественных предрасполагающих факторов. Заболевание возникает у мужчин и женщин. Морфологически полипы имеют мягкую структуру с ровными плотными очертаниями.
Типичная локализация у мужчин — вход в простату и семенной бугорок из уретрального просвета. Гистологически такие полипозные фрагменты наполнены фиброзной тканью. У женщин такой нарост склонен к быстрой генерализации. Спустя несколько лет полипы охватывают всю полость уретры, напоминая множественный полипоз.
Опасность растущего полипозного очага заключается в:
- заслоне мочеиспускательного канала,
- возникновении различных урологических патологий, вплоть до задержки мочи, опасной для жизни.
Клиническая картина нередко напоминает воспаление органов урогенитальной системы, течение венерических заболеваний.
Код полипа уретры по МКБ-10 — D 30.4. В эту же категорию относят полип наружного отверстия уретрального канала. Классификация болезней помогает определить принадлежность патологии к мочеполовым и почечным болезням.
Классификация и виды
Учитывая преимущественную доброкачественность полипозных очагов, принято классифицировать новообразования на:
- эпителиальные (иначе, уретральные);
- парауретральные (иначе, неэпителиальные).
В первом случае новообразования берут начало изнутри слизистых оболочек и желёз мочеиспускательного канала. Во втором случае новообразования исходят из мышечных и соединительнотканных структур.
- Эпителиальными опухолями считаются: уретральные карункулы, кондиломы, папилломы, полипозные новообразования.
- Неэпителиальные очаги характеризуются: фибромиомами, нейрофибромами, фибромами, ангиомами.
Эпителиальные новообразования
Папилломы
Уретральные папилломы представляют собой сосочковидные новообразования (единичные или множественные).
Среди них выделяют:
- плоскоклеточные,
- многослойные эпителиальные папилломы,
- переходно-клеточные новообразования.
Папилломы имеют широкое основание с длинной ножкой (размеры едва достигают 1 см). Поверхность гладкая, мягкой консистенции. Папилломы имеют круглую форму, а оттенок варьирует от серо-розового до бордового. Папилломы напоминают множество бородавок, представленные конгломератами и скученными скоплениями. Папилломы локализуются ближе к наружной части отверстия мочеиспускательного канала.
Кондиломы
 Кондиломы — разрастания слизистой в виде конуса или сосочка, локализующиеся преимущественно по кольцу к наружному отверстию уретрального канала. По гистологическому строению выделяют капиллярные кондиломы или бородавки. Бородавчатые новообразования имеют желтоватый или белый оттенок, широкое основание, чрезмерно плотную консистенцию. Капиллярные имеют мягкую структуру, такие полипозные кондиломы имеют багровый цвет.
Кондиломы — разрастания слизистой в виде конуса или сосочка, локализующиеся преимущественно по кольцу к наружному отверстию уретрального канала. По гистологическому строению выделяют капиллярные кондиломы или бородавки. Бородавчатые новообразования имеют желтоватый или белый оттенок, широкое основание, чрезмерно плотную консистенцию. Капиллярные имеют мягкую структуру, такие полипозные кондиломы имеют багровый цвет.
Полипы
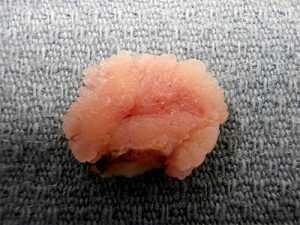
Полип по сути мягкое васкуляризированное опухолевидное новообразование, чаще на ножке. Поверхность тела полипа выстлана плоским эпителием. Сам полип по внешнему виду напоминает каплю ярко-красного оттенка, нередко с очагами явного эрозивного поражения.
Карункулы
Карункулы относятся к разновидности полипов, имеют небольшую форму красного оттенка и мягкой структуры, плотности. Поверхность такого полипозного очага бороздчатая. Обилие васкуляризации и кровоснабжения повышает риски регулярной травматизации, кровоточивости. Карункулы обычно вырастают ближе к наружному отверстию уретрального просвета.
Основные виды неэпителиальных наростов
Все неэпителиальные опухоли обычно имеют смешанное морфологическое строение, встречаются достаточно редко в клинической практике. К таким относят фибромы, фибромиомы, миомы. Такие патологии встречаются у женщин в полости влагалища и уретры. Размеры патологических новообразований крупные, от небольшой вишни до среднего куриного яйца.
Ангиомы — уретральные опухоли, наполненные обильным сосудистым компонентом. Обычная локализация — выход из уретрального канала. Ангиомы чаще других полипозных и опухолевидных очагов склонны к кровоточивости.
Учитывая плотное закрепление полипа в слизистых структурах, новообразование часто кровоточит, повреждается. Агрессивная среда и мочевая кислота внутри мочеиспускательного канала также является раздражающим фактором.
Обратите внимание! На ранних стадиях развития уретральные полипы редко дают характерную симптоматику, однако, по мере его роста признаки патологии нарастают, сопровождаясь:
- дискомфортом,
- нарушением мочеиспускания,
- болями,
- появлением крови в урине.
Размеры и локализация
Размеры и локализация полипов многообразны, что определяется полом пациента. У мужчин в мочеиспускательном канале образуются небольшие полипы на ножке, не более 0,5 мм. Опухоли на широком основании нередко локализуются у выхода к предстательной железе.
По мере врастания опухоли внутрь слизистых оболочек, в патологический процесс вовлекается железистая ткань, повышая риски озлокачествления новообразований. При локализации по ходу просвета уретры или у самого выходного отверстия мочеиспускательного канала пациенты отмечают рези и болезненные мочеиспускания, появление примесей крови в урине.
У женщин полипы обычно локализуются у входа во влагалищную полость, нередко распространяясь на цервикальный канал. Полипы уретры у женщин отличаются размерами, от 0,5 мм до 10 см. При образовании наростов у женщин клинические проявления всегда поздние, что обусловлено особенностями анатомии.
Признаки полипозного поражения могут проявиться при сопутствующем воспалении мочевого пузыря и мочеточников, при венерических заболеваниях, мочекаменной болезни. Появление нетипичных выделений из уретрального канала — всегда необходимость обращения к врачу. Подробнее об особенностях проявления уретральных полипов у мужчин и женщин, а также о методах лечения патологии мы расскажем в следующих публикациях.
Причиной бесплодия у многих женщин являются полипы в яичниках. Новообразования считаются доброкачественными, но риски их озлокачествления высоки, поэтому так важно своевременно обратиться за медицинской помощью. Как лечить полипы шейки матки без удаления подробнее здесь. Важно чтобы лечением новообразований занимался профильный специалист.
Предрасполагающие факторы
Клиницисты не выделяют какой-то одной причины, которая прямо влияет на формирование полипозных структур в уретральном канале. Однако, основным фактором является воспалительный процесс инфекционного характера.
Среди таких заболеваний особенно выделяют:
- гонорея;
- гнойный уретрит;
- поражение хламидиями, уреаплазмами, микоплазмами;
- генитальная герпетическая инфекция;
- трихомониаз;
- ВИЧ-инфекция;
- сифилис;
- бактериальный или вирусный простатит;
- цистит или осложнённая мочекаменная болезнь.
Предпосылками к воспалительному процессу является несоблюдение интимной гигиены, отсутствие половой дисциплины и частая смена партнёров. Ослабленный иммунитет — немаловажный аспект частых обострений хронических инфекционных заболеваний бактериального, грибкового или вирусного генеза.
Появление нетипичных выделений из уретрального канала — всегда необходимость обращения к врачу.
Полипы — результат хаотичного компенсаторного деления клеток слизистых в ответ на серьёзный воспалительный процесс и повреждение поверхностного эпителиального слоя.
Косвенными факторами являются:
- нарушения эндокринной функции;
- почечная недостаточность;
- хронические инфекции мочеполовой системы (с редкими обострениями);
- осложнения после лечебно-диагностических манипуляций;
- роды и беременность у женщин;
- травмы.
В группу риска входят пациенты старше 45 лет, принимающие гормональные препараты, с отягощенным клиническим анамнезом.
Полипозные очаги уретрального канала практически не встречаются у детей раннего возраста.
В чём опасность полипа уретры?
 К сожалению, самая главная опасность заключается в отсутствии выраженной клинической симптоматики на ранних этапах формирования патологических очагов. Малые размеры наростов или неэпителиальных опухолей могут малигнизироваться и трансформироваться в злокачественный процесс.
К сожалению, самая главная опасность заключается в отсутствии выраженной клинической симптоматики на ранних этапах формирования патологических очагов. Малые размеры наростов или неэпителиальных опухолей могут малигнизироваться и трансформироваться в злокачественный процесс.
Учитывая преимущественную доброкачественность патологического процесса, риски озлокачествления сохраняются, но повышаются при наследственной предрасположенности, наличия других онкологических очагов.
Другими опасностями являются:
- Развитие хронического цистита, уретрита — при новообразовании в уретре мочевой пузырь или мочеточники становятся более уязвимыми для инфекционной среды;
- Гематурический синдром — появление крови в урине в любом объёме и длительное течение симптома нередко приводит к развитию железодефицитной анемии, риску закупорке мочевого канала сгустком крови;
- Пиелонефрит или нефриты — патогенные среды могут проходить по восходящему каналу к почечным структурам, способствуя развитию острого воспаления;
- Инфравезикальные обструктивные изменения — осложнение формируется на фоне роста полипа, который попросту закупоривает мочевыводящий проток, нарушает отведение мочи.
На что указывает боль в мочеиспускательном канале и гнойные выделения, узнайте из этого видео:
Уретральные полипы – патологические новообразования, преимущественно, доброкачественного течения, однако онкологи всегда оставляют риски возможного ракового перерождения клеток. При появлении первых симптомов важно вовремя реагировать, обращаться к врачу и вместе составлять адекватную лечебную тактику.
О причинах возникновения полипа эндометрия в матке у нерожавшей девушки читайте в этой нашей статье.
Причины появления полипов в мочеиспускательном канале и способы их лечения
Полип уретры – это доброкачественное новообразование, которое чаще всего встречается у женщин. Опухоль можно обнаружить в случае ее увеличения, когда становится затруднительным отток мочи во время мочеиспускания. Чтобы избежать осложнений, следует своевременно обратиться за помощью к квалифицированному специалисту.
Краткое описание полипоза
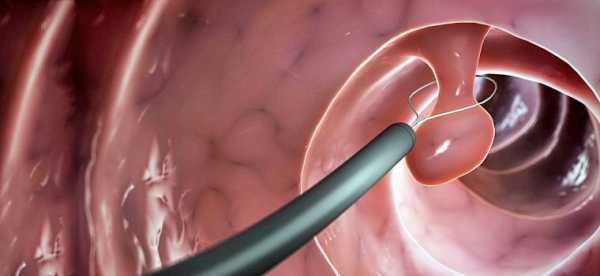
Полип уретры у женщин может появиться с внутренней стороны мочеиспускательного канала. Такие полипы классифицируются по специальному коду МКБ 10. Уретральный карункул – N36.2, Уретральный дивертикул – N36.1.
Имейте в виду! Если не начать своевременно лечение, образования могут разрастаться и перерождаться в онкологию.В уретре у женщин полип чаще всего располагается на выходе из мочеточника, поэтому обнаружить его врач сможет при обычном осмотре. Если новообразование возникает в мочеиспускательном канале, в центральной его части, то для его обнаружения потребуется специальное оборудование.
Раньше в большинстве случаев недуг диагностировали у женщин после 45 лет. На сегодняшний день, в связи с вредными привычками и плохим питанием, болезнь встречается в разной возрастной категории.
По своему внешнему виду образование может быть в виде капли или круга, на тонкой ножке. По цвету – красное. Консистенция мягкая, иногда имеет свойство кровоточить. Если пациентка травмирует опухоль, то возникает язва и кровотечение.
Причины появления полипов
Полип уретры у женщин может носить невоспалительный и воспалительный характер. Возникает в следствие:
- Травмы мочеиспускательного канала, во время полового акта, родов или при отхождении камней, песка из почек;
- Нарушения гормонального фона;
- Наличия половых инфекций (гонореи, микоплазмоза, генитального герпеса, папилломавируса, уреплазмоза, хламидиоза, трихомониаза);
- Хронического уретрита;
- Присутствие кольпита или цервицита;
- Сахарного диабета или неправильной работы эндокринной железы;
- Болезней ЖКТ;
- Тазовых переломов.
Как может проявляться полипоз?

Проявляться патология будет по-разному, и с разной силой. Это связано с размером полипа. В начале болезни симптомы не дают о себе знать, и только с увеличением опухоли в размере больная начинает испытывать:
- Зуд, жжение и болезненность при мочеиспускании;
- Дискомфорт в нижней части живота;
- Отклонение струи мочи в сторону, или ее разбрызгивание из-за наличия полипа;
- Ощущение инородного тела в уретре;
- Недержание мочи во время кашля, чихания;
- Кровянистые выделения в моче, во время нарушения целостности новообразования;
- Боль при половом контакте;
- Боль, гнойные выделения при мочеиспускании, потемнение мочи, в случае присоединения инфекции.
Все вышеперечисленные клинические симптомы свойственны пациенткам тогда, когда опухоль становится значительного размера.
Возможные осложнения
Если не начать своевременное лечение полипа, то могут возникнуть серьезные осложнения. Женщина рискует своим здоровьем. Вследствие уретрального полипа есть опасность возникновения:
- Цистита (воспаление мочевого пузыря);
- Пиелонефрита (попадание инфекции в почки);
- Микрогематурии и макрогематургии (кровопотеря из-за нарушения целостности образования, потом анемия и даже образование кровянистого сгустка в мочевом канале);
- Инфравезикальной обструкции (человек не может опорожнить мочевой пузырь из-за роста полипа);
- Малигнизации образования (полип может переродиться в злокачественную опухоль).

Чтобы состояние женщины не ухудшилось, следует при первых же симптомах идти к урологу для обследования.
Карункул уретры
Карункул уретры – это одна из разновидностей полипов мочеиспускательного канала. Это образование имеет округлую форму и широкое основание, редко короткую тонкую ножку. Такой вид в основном встречается у женского пола, после 50 лет в климактерическом периоде.
Появление патологии связано с изменением слизистой оболочки мочеиспускательного канала и влагалища во время менопаузы, или при травматизме соответствующей зоны.
В виде симптоматики больными отмечаются боли, кровотечения и дизурия. Чаще всего карункулы никак не дают о себе знать. Эти образования могут вызывать дискомфорт при опорожнении мочевого пузыря и во время интимной близости.
Диагностика и лечение
Иногда, для того, чтобы обнаружить полип, достаточно провести осмотр пациента, так как в основном они располагаются в дистальном отделе мочеиспускательного канала. Но таким образом обнаружить можно уже внушительных размеров образования.
Перед лечением уролог обязан провести полную диагностику больного. В обследование входит:
Если после обследования выяснилось, что полип спровоцировал развитие инфекционного цистита, то лечение будет дополнено антибиотиками. Но чаще всего доктора настаивают на операции. Удаление полипа уретры – это единственный выход полностью избавиться от патологии. Это делают при помощи:
- Электрокоагуляции (использование электрического тока);
- Криодеструкции (использованиее низких температур);
- Радиоволнового удаления (действие радиоволн на полип);
- Клиновидной резекции (иссечение образования механическим путем).
Метод лечения выбирается индивидуально для каждого.
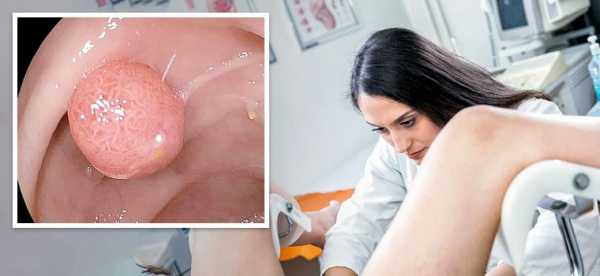 Механический способ удаления полипа уретры.
Механический способ удаления полипа уретры.Применяют в запущенных случаях, когда новообразование достигло внушительного размера. Процедура проводится под общим наркозом, после нее женщина должна будет пробыть в стационаре 2-3 дня.
Криодеструкция и электрокоагуляция.Практически безболезненны. Проводятся под местной анестезией. Уместны эти два метода только при полипах небольшого размера.
При радиоволновом методе.Патологические ткани разрушаются послойно. Не применяется в запущенных случаях.
Для профилактики новообразований в уретре у женщин, следует систематически проходить медицинское обследование у уролога и гинеколога. Обязательно нужно вести здоровый образ жизни, избегать случайных половых контактов и травмирования мочеиспускательного канала.
Полип уретры
Содержание:
Бывает так, что консультация уролога просто неизбежна, и часто это становится следствием развития заболевания мочеполовой системы. К проблемам, которые нельзя пустить на самотек, можно отнести полип уретры. Согласно определению, полип уретры представляет собой доброкачественную опухоль. Она находится на слизистой мочевыводящих путей, и ее локализация отличается у мужчин и женщин в силу физиологических отличий. Имеет свой код по мкб 10 - N34.2. Итак, у женщин полип уретры может располагаться по ходу уретры или у ее внешнего отверстия, у сильного же пола опухоль находится в районе простатической зоны канала мочеиспускания или же в области семенного бугорка.Прямая телефонная линия с доктором урологом андрологом!
Каждый вторник, с 14:00 до 17:00 по Московскому времени на ваши вопросы отвечает лично доктор Меньщиков Константин Анатольевич. Телефон: 8 800 555 2171 С точки зрения внутреннего строения полип уретры - это увеличенная фиброзная ткань с гладкой поверхностью и мягкой структурой. С течением времени полип уретры увеличивается в объеме и, в конечном счете, закрывает просвет канала мочеиспускания. Вследствие этого из наружного отверстия уретры появляются кровянистые выделения, что незамедлительно требует вмешательства специалистов, а потому консультация уролога в этой ситуации необходима.Полип уретры - причины заболевания
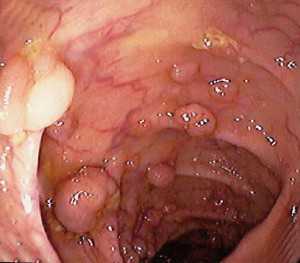 Истинные причины и предпосылки появления новообразования может определить только врач-андролог, опираясь на данные исследований, но предварительно можно сделать заключение, что чаще всего источником развития полипа становится некое хроническое воспалительное заболевание мочевыводящих путей инфекционной природы. Например, такими заболеваниями являются хламидиоз, вирус папилломы человека, герпес, уреаплазмоз, микоплазмоз, уреаплазмоз. Помимо инфекционных воспалений причиной развития полипа уретры может стать воспалительный процесс в кишечнике. Полип мочеполовых органов может быть следствием нарушения гормонального фона организма.
Истинные причины и предпосылки появления новообразования может определить только врач-андролог, опираясь на данные исследований, но предварительно можно сделать заключение, что чаще всего источником развития полипа становится некое хроническое воспалительное заболевание мочевыводящих путей инфекционной природы. Например, такими заболеваниями являются хламидиоз, вирус папилломы человека, герпес, уреаплазмоз, микоплазмоз, уреаплазмоз. Помимо инфекционных воспалений причиной развития полипа уретры может стать воспалительный процесс в кишечнике. Полип мочеполовых органов может быть следствием нарушения гормонального фона организма. 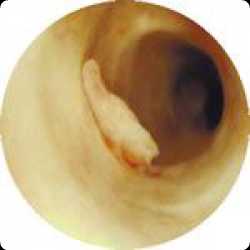 Стоит отдельно отметить, что на начальном этапе определить заболевание достаточно проблематично. Лишь со временем, когда полип уретры увеличивается в размерах и начинает доставлять неприятные ощущения при мочеиспускании, мужчина замечает нарушение и, будучи не в состоянии с ним мириться, обращается к специалисту. Еще некоторые признаки образования полипа – дискомфорт, ощущение присутствия в мочеиспускательном канале инородного тела, а также разбрызгивание струи при опорожнении мочевого пузыря. Женщинам несколько сложнее определить самостоятельно наличие полипа уретры, поскольку часто его можно спутать с другими, не менее неприятными заболеваниями. Так, симптомы могут быть сходны с признаками карбункула уретры, то есть частичного выпадения слизистой уретры, при котором явно выражены признаки воспаления. Кроме того, полип уретры можно принять за папиллому уретры, и происходит это тогда, когда папиллома представлена очаговыми разрастаниями, а ее поверхность неровная, покрыта буграми и похожа на своеобразную «цветную капусту».
Стоит отдельно отметить, что на начальном этапе определить заболевание достаточно проблематично. Лишь со временем, когда полип уретры увеличивается в размерах и начинает доставлять неприятные ощущения при мочеиспускании, мужчина замечает нарушение и, будучи не в состоянии с ним мириться, обращается к специалисту. Еще некоторые признаки образования полипа – дискомфорт, ощущение присутствия в мочеиспускательном канале инородного тела, а также разбрызгивание струи при опорожнении мочевого пузыря. Женщинам несколько сложнее определить самостоятельно наличие полипа уретры, поскольку часто его можно спутать с другими, не менее неприятными заболеваниями. Так, симптомы могут быть сходны с признаками карбункула уретры, то есть частичного выпадения слизистой уретры, при котором явно выражены признаки воспаления. Кроме того, полип уретры можно принять за папиллому уретры, и происходит это тогда, когда папиллома представлена очаговыми разрастаниями, а ее поверхность неровная, покрыта буграми и похожа на своеобразную «цветную капусту». Как сдать анализы в Москве. Консультация уролога
Для выявления полипа уретры используют несколько типов диагностики, например, урологический осмотр или инструментальное исследование пациента с помощью уретроскопа. Сейчас применяются модернизированные уретроскопы с отличными оптическими функциями, которые помогают максимально точно определить наличие полипа уретры и нанести организму пациента минимальный урон.| Доктор Меньщиков вместе со своей командой уже несколько лет проводит успешное лечение такого заболевания, как полип уретры, возвращая здоровье пациентам . | Вы можете записаться на консультацию уролога по телефонам в Москве: 8 800 555 2171 8 495 222 0514 |
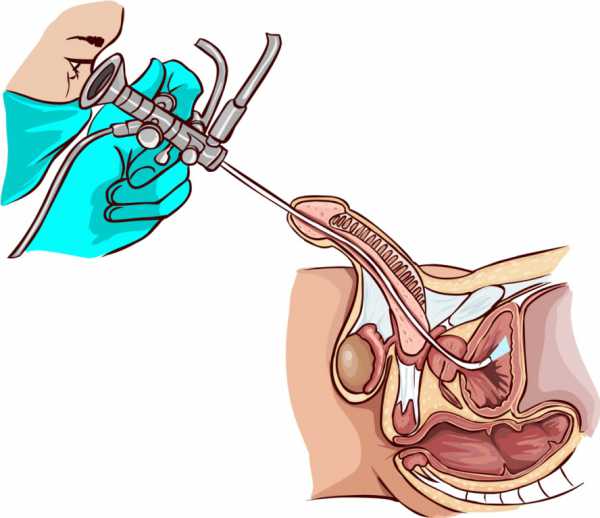 Мужчинам следует внимательнее относиться к собственному здоровью, и при необходимости быть готовым сдать анализы. Москва может предложить пройти все нужные процедуры в нашей клинике урологии. Диагностика будет максимально точной, и не займет много времени, а, значит, болезнь отступит намного быстрее.
Мужчинам следует внимательнее относиться к собственному здоровью, и при необходимости быть готовым сдать анализы. Москва может предложить пройти все нужные процедуры в нашей клинике урологии. Диагностика будет максимально точной, и не займет много времени, а, значит, болезнь отступит намного быстрее. 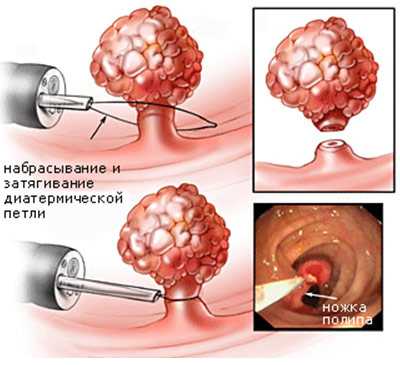 Что касается лечения полипа канала мочеиспускания, то основной его метод – хирургическое удаление. Если полип уретры находится снаружи, избавление от него предполагает полное иссечение полипа с последующей электрокоагуляцией или криодеструкцией. Сейчас все чаще можно встретить упоминания о радиоволновом методе лечения с помощью аппарата Сургитрон. Когда полип располагается в глубине уретры, необходимо трансуретральное оперативное вмешательство с помощью уретроскопа. Постоперационный этап невозможен без постоянного наблюдения у специалиста, хотя бы раз в полгода. Это поможет избежать рецидива и предотвратить появление новых полипов. Также читайте о таких диагностиках, как уретрография и урофлоуметрия.
Что касается лечения полипа канала мочеиспускания, то основной его метод – хирургическое удаление. Если полип уретры находится снаружи, избавление от него предполагает полное иссечение полипа с последующей электрокоагуляцией или криодеструкцией. Сейчас все чаще можно встретить упоминания о радиоволновом методе лечения с помощью аппарата Сургитрон. Когда полип располагается в глубине уретры, необходимо трансуретральное оперативное вмешательство с помощью уретроскопа. Постоперационный этап невозможен без постоянного наблюдения у специалиста, хотя бы раз в полгода. Это поможет избежать рецидива и предотвратить появление новых полипов. Также читайте о таких диагностиках, как уретрография и урофлоуметрия. Назад в раздел
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе