Микробиоценоз — это… Анализ микробиоценоза влагалища
Человеческий организм состоит из многочисленных микроорганизмов, которые составляют целую экосистему. Бактерии населяют не только поверхность кожи, но и слизистую оболочку внутренних органов. Их количество в несколько раз превосходят число клеток самого организма человека. Нормальная микрофлора подразумевает под собой многочисленный микробиоценоз, это словно своеобразное сообщество. Какова его роль в функционировании женского организма? Об этом в статье ниже.
Историческая справка
Еще в 19-м веке ученые-медики задались вопросом, что такое микробиоценоз. Это было интересно не только советским, но и зарубежным ученым, которые с помощью микроскопа смогли проделать первые исследования и анализ состояния слизистой влагалища. Данный вопрос был поднят на фоне изучения отклонений от нормальных функций женского организма в послеродовый период, в частности на фоне часто возникающего эндометрита.
В то время (1892 год) Альберт Додерлейн впервые опубликовал в своей диссертации рисунки бактерий, которые сегодня многие знают как Lactobacillus. Это позволило сделать вывод о том, что в организме здоровой женщины эти палочки имеют численное преимущество перед остальными.
Спустя несколько лет (в 1910 году), финский ученый в своей работе опубликовал результаты своих трудов, где описал впервые четыре степени чистоты слизистой влагалища. По его мнению, микробиоценоз — это не только морфологические признаки, но и лейкоцитарная реакция, численное значение эпителиальных клеток. Поэтому так много внимание уделялось тому, к какой степени ее относят:
- Преобладание лактобацилл, единичные эпителиоциты, полное отсутствие лейкоцитов.
- Наличие единичных лейкоцитов, уменьшение количества палочек Lactobacillus.
- Лактобациллы в единичном количестве, присутствие другой флоры, возможно присутствие трихомонад, грамотрицательных диплококков, эпителиальные клетки в единичном количестве.
- Полное отсутствие лактобацилл, наличие трихомонад, присутствие иных микроорганизмов, повышенное количество эпителиоцитов, явно выражен лейкоцитоз.
Позже эту классификацию дополняли и незначительно видоизменяли другие ученые, однако всех их объединяло то, что они обращали внимание на наличие лактобацилл и уровень рН. На сегодняшний день все исследования и последние выводы ученых закреплены в рекомендациях Всемирной организации здравоохранения, которая диктует правила исследования и анализа микробиоценоза влагалища.
В зависимости от условий обитания микробиоценоз — это «семейство» микроорганизмов, которое связано микроэкологией и цепью питания. Если в женском организме происходит нарушение работы микрофлоры, например, повышение количества патогенных бактерий, снижение продуцирующей кислород лактофлоры, то возникает бактериальный вагиноз. Наибольшего содержания в микробиоценозе влагалища достигают микроаэрофильные палочки Lactobacillus spp. Это микроорганизмы, которые производят перекись водорода. Куда реже ее продуцируют анаэробные грамположительные палочки.
Помимо лактобактерий в микрофлоре влагалища обитают Gardnerella vaginalis, анаэробы Peptostreptococcus spp, грамположительные палочки — Bifidobacterium spp., Propionibacterium spp. – P. acnes, Clostridium spp. Также стоит отметить, что в норме могут присутствовать и грамотрицательные палочки строго анаэробные Bacteroides spp. бактероиды: B. vulgatus, B. urealyticum, B. fragilis, B. ovatus, B. uniformis, B. distasonis, B. multiacidus Porphyromonas spp., Fusobacterium spp. Наличие в микрофлоре генитальных микоплазм считается нормальным составляющим микробиоценоза влагалища: U. urealyticum, M. hominis присутствуют у порядка 15 % женщин, ведущих активную половую жизнь. И это далеко не весь перечень того, что является нормальным составляющим генитального тракта большинства женщин.
Исходя из этого можно сделать вывод, что микрофлора женского организма населена большим количеством различных микроорганизмов, которые в здоровом состоянии находятся в равновесии относительно друг друга, не приводят к патологическим изменениям влагалища и оболочек вульвы.
Виды микробиоценоза
Для того чтобы определить, где норма, а где отклонение, необходимо знать о делении на виды нормальной микрофлоры:
- Транзиторная. Является несвойственной для данной среды, временно образовавшаяся в ней. Не является многочисленной, медленно размножается. Как правило, при попадании на слизистую или поверхность кожи не приводит к развитию заболеваний. Это могут быть сапрофитные условно-патогенные микроорганизмы, которые существуют в течении нескольких часов, дней или даже недель. На состав транзиторной микрофлоры влияет уровень и ритм жизни женщины, условия труда и отдыха, питания, окружающая среда, стрессовые ситуации и травмы.
-
Резидентная. Считается постоянной и от этого нестабильной в плане количества характерных его видов. Их численность в противоположность транзиторным велика и обильна. В зависимости от возраста человека может быть обнаружена на разных участках тела.
В любом организме начало формирования микрофлоры возникает в момент появления на свет и продолжается в процессе всей жизни. Однако существуют такие области организма, которые остаются стерильными от присутствия посторонних микроорганизмов: ликвор, кровь, плевральная и суставная жидкость. Защищают их и внутренние органы, и клетки иммунитета.
Бактерии во влагалище
Наравне с нормальной микрофлорой в слизистой влагалища могут обитать и бактерии, которые, взаимодействуя с эпителием, выполняют важные для организма функции: иммуномодулирующую, витаминообразующую, ферментативную и иные. Но в некоторых случаях они становятся причиной для развития урогенитального воспалительного процесса. Благодаря современным технологиям во время проведения анализа микробиоценоза влагалища можно определить видовой состав микрофлоры. Практически 90 % женщин являются носителем эпидермального стафилококка. Он активно участвует в колониальной резистентности.
Даже если нет инфекции, это не означает, что нет возбудителя для развития инфекции. Именно так обычно происходит при обнаружении гемолитического стафилококка в результатах анализа мазка на микробиоценоз.
Если женщина обратилась к врачу за консультацией, то не всегда в обычном результате мазка она может получить информацию о наличии или отсутствии вирусов. Это связано с тем, что многие из них находятся в стадии «сна» и никак себя не проявляют. Это называется «промежуточное состояние», при котором стоит насторожиться. Тут речь не идет о патологии, поэтому, скорее всего, многие пациентки и вовсе откажутся от предлагаемого профилактического лечения. И это окажется ошибкой, которая может перерасти в настоящий воспалительный процесс.
При наличии жалоб можно говорить о развитии дисбактериоза, который проявляется отсутствием или незначительным количеством полезных для репродуктивной системы микроорганизмов. В то же время отмечается повышенное количество условнопатогенной микрофлоры, большое количество лейкоцитов.
Вагинит сопровождается явным развитием воспалительного процесса. Если его возбудитель имеет венерический характер, то воспаление считается специфичным. При наличии условно-патогенной флоры заболевание носит характер неспецифичного воспаления. Чтобы получить точное представление и дать верную оценку, берется анализ мазка с последующим посевом бактерий в питательную среду. Эффективность лечения повышается при проведении последующего анализа на определение чуствительности к антибиотикам. Это позволит назначить адекватное лечение и не тратить многочисленные средства и время на поиск подходящего.
Характер внешних изменений
При нарушении микробиоценоза возникает бактериальный вагиноз, который характеризуется появлением пенистых, возможно тягучих выделений серого, беловатого цвета. Заболевание также можно определить по характерному неприятному запаху, который напоминает тухлую рыбу. Это объясняется тем, что анаэробы, находясь в большой концентрации внутри влагалища, выделяют летучие амины. Они и приводят к возникновению неприятного запаха. Если у женщины он возникает после полового акта, то объясняется все тем, что семенная жидкость имеет щелочную среду и, попадая на слизистую влагалища, приводит к возникновению специфического аромата.
Возможно, что вместе с тем женщину мучают зуд и жжение в области половых органов. Однако почти пятьдесят процентов девушек, которые столкнулись с подобным, отмечали отсутствие каких-либо неприятных симптомов. Если заболевание носит длительный характер, то выделения могут поменять оттенок до зеленоватого, а характер сменяется на творожистый. Во время гинекологического осмотра врач может диагностировать равномерное распределение выделений по всей длине стенок влагалища.
Особенно опасным может оказаться течение бактериального вагиноза во время вынашивания женщиной беременности, в период до и после родов. Если было проведено оперативное вмешательство, то вероятно развитие эндометрита. Если речь идет о беременной пациентке, то наличие патогенных микроорганизмов в микрофлоре ее влагалища может привести к возникновению гипотрофии у плода, после рождения — к пневмонии.
Влияние возраста
Медики и ученые считают необходимым различать результаты анализа микробиоценоза у женщин в зависимости от их возраста. Так, в детском и подростковом возрасте у девочки он относительно нестабильный, барьерную (защитную) функцию выполняет девственная плева. С переходом в подростковую стадию отмечается увеличение выработки половых гормонов, отвечающих за производство молочнокислых бактерий. Они несколько стабилизируют микрофлору во влагалище. Обильные выделения слизистой оболочки приводят к снижению условно-патогенной флоры. В целом, после шестнадцати лет у девушки наблюдается стабильный микробиоценоз, который будет оставаться таковым на протяжении всего репродуктивного возраста.
Во взрослом возрасте у женщины может отмечаться порядка 40 различных видов различных бактерий. Практически 95 % из их общего числа составляют молочнокислые, а оставшиеся 5 % приходятся на условно-патогенные. Снижение гормонального фона в период менопаузы оказывает значительное влияние на состояние микрофлоры. Количество лактобактерий становится существенно ниже. Это приводит к усиленному росту и провоцирует размножение таких бактерий, как кишечные палочки, кандиды, стафилококки и другие. Поэтому большинство женщин отмечают возникновение неприятных симптомов, таких как дисбиоз во влагалище, воспалительные процессы, молочница.
Во время беременности женский организм становится благоприятной средой для развития лактобактерий. Происходит это по причине увеличение количества продуцируемого гликогена. К третьему триместру увеличивается количественное значение дрожжевых микроорганизмов и уменьшаются аэробные грамположительные кокковые и грамотрицательные палочки, бактероиды, неспорообразующие строгие анаэробы. Микрофлора беременной женщины становится более однородной. Причина тому — физиологические, биохимические и морфологические изменения в генитальном тракте.
Если во время беременности у женщины диагностируется бактериальный вагиноз, крайне важно своевременно применить адекватные методы лечения. Как правило, оно направлено на восстановление и нормализацию микрофлоры влагалища, поддержание уровня лактобактерий. В норме выделения из влагалища не превышают 1-2 мл/сутки, они должны иметь прозрачный оттенок, рН в пределах 4-4,5. Вязкая цервикальная пробка служит механической преградой на пути вирусов и бактерий. Для здорового организма это означает, что он самостоятельно может справиться с попадающей внутрь инфекцией, противостоя ей. Нормальная работа репродуктивной системы и всего женского организма во время беременности служит залогом успешного родоразрешения в срок.
Отрицательные факторы
Что же влияет на ухудшение состояния микрофлоры? После того как получены результаты микробиоценоза, расшифровкой занимается врач. Он может установить причину возникновения неспецифического воспалительного процесса. Это могут быть:
- Нарушение правил интимной гигиены, частое спринцевание.
- Регулярное использование местных способов предохранения от нежелательной беременности.
- Гормональный сбой, длительный прием пероральных гормональных контрацептивов.
- Иммунодефицит (первичный или вторичный).
- Хронические заболевания кишечника или мочеполовой системы.
Не стоит исключать и случаи, когда неправильно велась терапия, основанная на приеме антибиотиков. В частности, отсутствие комплексного подхода, куда входит необходимость приема медицинских препаратов, восстанавливающих микрофлору.
Способы диагностики
Еще в прошлом столетии ученым удалось вывести методы диагностики состояния микрофлоры во влагалище на новый уровень. Для постановки диагноза достаточно определения 3 из 4 показателей, куда входит выявление кислотности среды (рН), наличие ключевых клеток, которые подвергаются специальному окрашиванию по методу Грама, присутствие запаха гнилой рыбы, обильные выделения. Сегодня определение микробиоценоза возможно даже в домашних условиях с помощью специальных тест-полосок, которые показывают состояние рН.
В плане медицинского исследования, наиболее информативным оказывается мазок на микробиоценоз, окрашенный по Граму. Полученные данные могут говорить о лейкоцитарной реакции, морфологических особенностях микрофлоры, соотношении ее отдельных компонентов. Количественное типирование и определение микроорганизмов возможно выявить с помощью полимеразной цепной реакции (ПЦР).
В расшифровке микробиоценоза анализа у женщин необходимо обратить внимание на превышение показателей свыше 10 в 5 степени лактобактерий. Это говорит о развитии воспалительного процесса, характерного для вагиноза.
Благодаря определению микробиоценоза методом хромато-масс-спектрометрии, которое стало возможным в результате проведения многочисленных исследований Георгия Осипова (профессора), можно получить информацию о количественном и видовом анализе микробов. Согласно умозаключению ученого, каждый микроорганизм имеет свой маркер, наличие которого говорит о присутствии или отсутствии микробов, а также об их количестве. Преимущество применения метода хромато-масс-спектрометрии микробиоценоза заключается в следующем:
- Во время проведения одного исследования возможно получить сведения относительно присутствия порядка 58 видов микроорганизмов, которые могут привести к развитию воспалительного процесса.
- Это высокочувствительный и достоверный способ получения информации относительно состояния микрофлоры.
- Методика может использоваться для оценки состояния любого органа.
- Возможно определить инфекцию, которая находится в так называемом «спящем» состоянии. Это происходит по причине образования пленки из полисахарида, которая окутывает колонии, закупоривая их в своеобразные капсулы.
Методы лечения
Правильная расшифровка микробиоценоза (анализа) у женщин позволяет подобрать схему лечения, которая быстро приведет в норму его состояние. Основная цель заключается в восстановлении нормальной микрофлоры во влагалище, а также задержка роста патогенных микроорганизмов, которые не свойственны данному биотопу. Для быстрого купирования симптомов заболевания необходимо подобрать такую схему лечения, которая позволить обеспечить высокое содержание лекарственного препарата во влагалище. На втором этапе необходимо будет восстановить уровень нормальной лактофлоры. Привести в норму микробиоценоз возможно с помощью пробиотиков и эубиотиков.
Для большинства пациенток лечение заключается в приеме «Метронидазола», «Тинидазола», «Клиндамицина». Формы применения разные, однако пероральная (таблетированная) пользуется наибольшей популярностью и доступностью в плане цены. Продолжительность и кратность приема определяет лечащий врач. Крайне важно придерживаться схемы лечения с целью исключения рецидива заболевания.
Микрофлора кишечника
Очень многие врачи отмечают неразрывную связь между состоянием микрофлоры кишечника и работой органов малого таза. Она играет важную роль в функционировании иммунной системы, влияет на метаболические процессы. Следовательно, нельзя упускать из виду и те факторы, которые могут отрицательно повлиять на микробиоценоз кишечника. Известно, что этот орган населен огромным количеством бактерий и микроорганизмов. Наиболее активные из них — это бактероиды и бифидобактерии.
Нарушение пищеварительных процессов приводит к повреждению стенок кишечника, изменению во внутренней среде кишки и, как следствие, дисбактериозу. Чтобы диагностировать данное отклонение, используются различные методы:
- Биохимический экспресс-методы.
- Бактериологический анализ.
- Эндоскопическое исследование, которое заключается в изучении микрофлоры тонкой кишки.
- Газожидкостная хроматография.
С целью восстановления нарушенной работы микрофлоры рекомендуется использовать в качестве лечения пробиотики. Это живые микроорганизмы, которые при попадании в организм благотворно влияют на окружающую среду, улучшают метаболические функции, иммунные и биохимические реакции.
Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам
Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам
Бактериологическое исследование полученного из влагалища материала, которое позволяет оценить количественный состав микрофлоры, соотношение микроорганизмов, выявить снижение количества лактобактерий, увеличение роста факультативных или появление атипичных микроорганизмов и определить их чувствительность к антибактериальным препаратам.
Синонимы русские
Посев на дисбиоз влагалища с чувствительностью к а/б, посев мазка из влагалища на бак. биоту и чувствительность к а/б.
Синонимы английские
Vaginal Culture with Antibiotic susceptibility testing.
Метод исследования
Микробиологический метод.
Какой биоматериал можно использовать для исследования?
Мазок урогенитальный.
Как правильно подготовиться к исследованию?
Женщинам рекомендуется сдавать урогенитальный мазок или мочу до менструации или через 2 дня после ее окончания.
Общая информация об исследовании
Нормальная микрофлора влагалища благодаря стабильности количественного и видового состава препятствует заселению влагалища патогенными микроорганизмами и подавляет чрезмерное размножение условно-патогенных микроорганизмов (УПМ), входящих в небольшом количестве в нормальный микроценоз. Вагинальная микроэкосистема состоит из постоянно обитающих (облигатных) и транзиторных (случайных) микроорганизмов. Основными представителями нормальной микрофлоры влагалища являются:
- грамположительные облигатно-анаэробные и микроаэробные бактерии (лактобактерии, бифидобактерии, пептострептококки, клостридии, пропионобактерии, мобилункус),
- грамотрицательные облигатно-анаэробные бактерии (бактериоиды, превотеллы, порфиромонасы, фузобактерии, вейлонеллы),
- факультативно-анаэробные микроорганизмы (гарднереллы, коринебактерии, микоплазмы, стафило- и стрептококки, энтеробактерии, дрожжевые, грибы рода Candida).
В разные периоды жизни женщины в зависимости от активности репродуктивной функции и гормонального баланса микроценоз влагалища имеет определенные особенности. До первой менструации и становления менструальной функции на фоне нефункционирующих яичников в составе микрофлоры влагалища преобладают грамположительные кокки – эпидермальный и другие коагулазоотрицательные стафилококки, микрококки, негемолитический стрептококк. Реже встречаются непатогенные нейссерии и коринебактерии, еще реже – эшерихии и энтерококки. По мере полового созревания увеличивается количество лактобацилл, и у половозрелых девочек микрофлора практически полностью представлена лактобациллами.
У здоровых женщин репродуктивного возраста общее количество микроорганизмов в вагинальном отделяемом составляет 107-109 КОЕ/мл (колониеобразующих единиц на миллилитр) и состоит из более чем 40 разнообразных видов. Преобладают палочки Додерляйна – Lactobacillus spp. (95-98 %) — большая группа бактерий, в основном микроаэрофилов. Несмотря на разнообразие видового состава лактобацилл, выделяемых из влагалища здоровых женщин (более 10 видов), не удается определить ни одного вида, который присутствовал бы у всех женщин. Чаще всего удается выделить следующие лактобациллы: L. acidophilus, L. brevis, L. jensenii, L. casei, L. leishmanii, L. Plantarum. Среди транзиторных микроорганизмов влагалища наиболее распространены коагулазоотрицательные стафилококки, в первую очередь S. epidermidis, Corynebacterium spp., Streptococcus spp., Bacteroides, Prevotella spp., Mycoplasma hominis, которые обычно присутствуют в умеренном количестве (до 104 КОЕ/г). Столь же часто, но в меньшем количестве встречаются Micrococcus spp., Propionibacterium spp., Veillonella spp., Eubacterium spp. Среди сравнительно редко встречающихся микроорганизмов (менее чем у 10 % обследованных) обнаруживаются Clostridium spp., Bifidobacterium spp., Actinomyces spp., Fusobacterium spp., Ureaplasma urealyticum, Staphylococcus aureus, Neisseria spp., E. coli и другие колиформные бактерии, Mycoplasma fermentans, Gardnerella vaginalis, Candida spp.
Снижение количества лактобактерий и избыточный рост условно-патогенных микроорганизмов приводит к дисбиотическим нарушениям, которые могут клинически проявиться воспалением стенок влагалища – вагинитом, сопровождающимся выраженным зудом, жжением, аномальными выделениями. Патологические изменения в вагинальном микроценозе могут возникнуть при лечении антибиотиками (местном или системном), цитостатиками, гормонами, проведении лучевой терапии, особенно на фоне эндокринопатий (в первую очередь при диабете), при анемии, врожденных пороках развития половых органов, при использовании контрацептивов и нарушениях в иммунной системе.
Исследование микробиоценоза влагалища (бакпосев) помогает диагностировать дисбиоз (бактериальный вагиноз), выявить возбудителя неспецифического бактериального вагинита, грибковой инфекции, воспалительного заболевания органов малого таза или инфекций, передающихся половым путем.
Данный метод исследования основан на способности микроорганизмов размножаться на искусственных питательных средах, что позволяет выявить виды бактерий и грибов, обитающих на слизистой, определить их концентрацию и чувствительность к антибактериальным препаратам. При выявлении вероятного возбудителя инфекционно-воспалительного процесса его инкубируют с антибиотиками или используют диффузионные диски, пропитанные лекарством – препаратом, к которому чувствителен выделенный микроорганизм, – это препятствует росту бактерий.
Бактериологический метод незаменим при инфекциях, вызванных условно-патогенными микроорганизмами (урогенитальными микоплазмами, дрожжевыми грибами, Entrobacteriaceae, Streptococcus spp., Staphylococcus spp. и др.), так как только с его помощью можно оценить количество возбудителя. Определение чувствительности к антибактериальным препаратам позволяет избежать назначения бесполезных, но небезопасных препаратов и подобрать адекватную терапию.
Для чего используется исследование?
- Для диагностики дисбиотических нарушений состава влагалищной микрофлоры;
- для выявления микроорганизма, вызвавшего развитие инфекционно-воспалительного процесса влагалища и органов малого таза;
- для определения препаратов, к которым чувствителен возбудитель инфекционно-воспалительного процесса (для подбора эффективной антибактериальной терапии);
- для диагностики неспецифического бактериального вагинита/вульвовагинита, бактериального вагиноза, кандидозного вульвовагинита.
Когда назначается исследование?
- При клинических признаках воспалительных заболеваний влагалища и органов малого таза (зуд, жжение, бели);
- при выявлении инфекционно-воспалительных изменений при микроскопии мазка из влагалища;
- при неэффективности лечения вагинита;
- при подборе антибактериальных препаратов для лечения воспалительных заболеваний.
Что означают результаты?
Результат интерпретируется лечащим врачом с учетом жалоб пациентки, анамнеза, клинических проявлений заболевания и исключения инфекций, передающихся половым путем.
Чувствительность к антибиотикам определяется при выявлении диагностически значимого роста условно-патогенной биоты.
В норме в посеве преобладают лактобациллы, условно-патогенные микроорганизмы отсутствуют или выявляются в небольшом количестве – менее 104.
При бактериальном вагинозе рост лактобацилл резко снижен или отсутствует, увеличено количество условно-патогенных микроорганизмов. При посеве могут быть выделены анаэробные микроорганизмы, Gardnerella vaginalis, Mycoplasma hominis, Mobiluncus spp., Bacteroides spp., пептострептококки.
При кандидозном вульвовагините на фоне снижения количества лактобактерий наблюдается рост Candida spp. более 104. При данной патологии при микроскопии материала должен выявляться псевдомицелий гриба.
Неспецифический бактериальный вулвовагинит характеризуется ростом одного или нескольких условно-патогенных микроорганизмов в диагностически значимом титре при снижении количества или отсутствии лактобацилл в посеве.
Что может влиять на результат?
- При загрязнении материала вероятен недостоверный результат.
- Проведение гигиенических процедур, использование интравагинальных свечей, мазей, спреев за 24 часа до сдачи материала и наличие менструальных выделений искажает результат.
- Применение антибактериальных препаратов незадолго до исследования угнетает рост бактерий и снижает его диагностическую ценность.
Важные замечания
- Исследование рекомендовано сочетать с микроскопией отделяемого из половых органов, окрашенного по Граму. При клинических признаках инфекционно-воспалительных заболеваний половых органов необходимо в первую очередь исключать инфекции, передающиеся половым путем.
- Следует помнить, что все условно-патогенные микроорганизмы могут встречаться и у здоровых женщин и проявляют свои патогенные свойства только при значительной концентрации. Результаты исследования должны интерпретироваться с учетом симптомов заболевания и жалоб пациентки.
Также рекомендуется
Кто назначает исследование?
Акушер-гинеколог.
Литература
- Daniels R. Delmar’s Guide to Laboratory and Diagnostics Tests // Cengage Learning – 2009 – 1003 p.
- Larsen B., Monif G. Understanding the bacterial flora of the female genital tract. // Clin Infect Dis. – 2001 – 32 (4) – p.69-77.
- Инфекции в акушерстве и гинекологии/ Под ред. О. В. Макарова, В. А. Алешкина, Т. Н. Савченко. – М.: МЕДпресс-информ, 2007. – 464 с.
Мазок на микробиоценоз
Главная » Мазок » Мазок на микробиоценоз
- грамположительные облигатно-анаэробные и микроаэробные бактерии (лактобактерии, бифидобактерии, пептострептококки, клостридии, пропионобактерии, мобилункус),
- грамотрицательные облигатно-анаэробные бактерии (бактериоиды, превотеллы, порфиромонасы, фузобактерии, вейлонеллы),
- факультативно-анаэробные микроорганизмы (гарднереллы, коринебактерии, микоплазмы, стафило- и стрептококки, энтеробактерии, дрожжевые, грибы рода Candida).
- Для диагностики дисбиотических нарушений состава влагалищной микрофлоры;
- для выявления микроорганизма, вызвавшего развитие инфекционно-воспалительного процесса влагалища и органов малого таза;
- для определения препаратов, к которым чувствителен возбудитель инфекционно-воспалительного процесса (для подбора эффективной антибактериальной терапии);
- для диагностики неспецифического бактериального вагинита/вульвовагинита, бактериального вагиноза, кандидозного вульвовагинита.
- При клинических признаках воспалительных заболеваний влагалища и органов малого таза (зуд, жжение, бели);
- при выявлении инфекционно-воспалительных изменений при микроскопии мазка из влагалища;
- при неэффективности лечения вагинита;
- при подборе антибактериальных препаратов для лечения воспалительных заболеваний.
- При загрязнении материала вероятен недостоверный результат.
- Проведение гигиенических процедур, использование интравагинальных свечей, мазей, спреев за 24 часа до сдачи материала и наличие менструальных выделений искажает результат.
- Применение антибактериальных препаратов незадолго до исследования угнетает рост бактерий и снижает его диагностическую ценность.
- Исследование рекомендовано сочетать с микроскопией отделяемого из половых органов, окрашенного по Граму. При клинических признаках инфекционно-воспалительных заболеваний половых органов необходимо в первую очередь исключать инфекции, передающиеся половым путем.
- Следует помнить, что все условно-патогенные микроорганизмы могут встречаться и у здоровых женщин и проявляют свои патогенные свойства только при значительной концентрации. Результаты исследования должны интерпретироваться с учетом симптомов заболевания и жалоб пациентки.
- Daniels R. Delmar’s Guide to Laboratory and Diagnostics Tests // Cengage Learning – 2009 – 1003 p.
- Larsen B., Monif G. Understanding the bacterial flora of the female genital tract. // Clin Infect Dis. – 2001 – 32 (4) – p.69-77.
- Инфекции в акушерстве и гинекологии/ Под ред. О. В. Макарова, В. А. Алешкина, Т. Н. Савченко. – М.: МЕДпресс-информ, 2007. – 464 с.
www.helix.ru
Биоценоз влагалища
Биоценозом называется совокупность определенных видов бактерий, обитающих на кожных покровах либо на слизистых оболочках человека. Одним из таких скоплений микроорганизмов является влагалище женщины.
В микробиоценозе влагалища важное значение имеет определенное соотношение разных видов бактерий, так как уменьшение одних из них тут же приводит к увеличению других, что может негативно сказаться на здоровье женщины. Влагалище является органом, в котором отмечается наибольшее количество видов микроорганизмов. В состав биоценоза входят (не обязательно все перечисленные):
По количеству тех или иных бактерий можно судить о репродуктивном здоровье женщины. Однако в разных возрастных категориях отмечаются определенные различия состава микрофлоры влагалища.
- Биоценоз у детей
- Микрофлора у подростков
- Биоценоз у взрослых женщин
- Биоценоз после менопаузы
Во внутриутробном периоде и в первые часы после рождения во влагалище девочки какая-либо флора отсутствует совсем, что связано с действием иммунной системы матери, которая частично передается ребенку. Также отсутствие бактерий связано со слизистым барьером, который прекращает действовать примерно через 4 часа после рождения. Зато оболочки влагалища активно продуцируют гликоген, который является идеальной питательной средой для молочнокислых бактерий, к которым относятся лактобактерии и бифидум бактерии. Заселение условно-патогенными штаммами происходит после того, как защитные силы матери перестают действовать в организме ребенка, что соответствует третьей неделе жизни. В целом до начала полового созревания бактериальное соотношение во влагалище девочек отличается нестабильностью, а из основных факторов защиты выделяют девственную плеву.
В период полового созревания отмечается активная выработка половых гормонов, которые способствуют продукции молочнокислых бактерий, что позволяет относительно стабилизировать биоценоз влагалища. Количество условно-патогенной флоры снижено, что также связано с обильными слизистыми выделениями в период пубертата. Также отмечается небольшое содержание бактероидов, дифтероидов и иногда стафилококков. К 16 годам у девушки полностью формируется определенный биоценоз, который сохраняется на протяжении всего репродуктивного периода жизни.
У здоровой взрослой женщины количество различных видов бактериальной флоры влагалища может достигать 40 наименований. Среди них подавляющее большинство, то есть, более 95 % занимают молочнокислые бактерии. Оставшиеся 5 %, а иногда и менее приходятся на условно-патогенные штаммы. В норме у женщины преобладают анаэробные микроорганизмы, так как влагалище представляет собой орган с ограниченным доступом кислорода. Помимо постоянных бактерий, в частности лактобактерий, у женщины могут появляться и исчезать различные транзиторные виды, например, непатогенные стафилококки или клостридии в небольшом количестве.
Данный период в организме женщины сопровождается множеством изменений, каждое из которых зависит от выработки половых гормонов, которая значительно снижается. Падение гормонального фона губительно влияет на размножение лактобактерий, из-за чего с возрастом отмечается их постепенное уменьшение. Так как данные микроорганизмы являются своеобразной стеной от условно-патогенной флоры, то при снижении их количества различные стафилококки, кандиды, кишечные палочки и другие представители начинают активно размножаться. Именно поэтому в пожилом возрасте часто возникают проблемы дисбиоза влагалища, воспалительные процессы в нем и молочница.
Функции бактерий
При исследованиях биоценоза влагалища на определение его значимости для организма женщины выяснили, что данная ниша микроорганизмов является индикатором состояния половой системы женщины. При возникновении большинства воспалительных патологий отмечается нарушение соотношения различных видов бактерий. Однако помимо этого влагалищной микрофлоре приписывают следующие функции:
- Образование ферментов;
- Защита репродуктивной системы от патогенных штаммов;
- Продукция и стимуляция образования витаминов;
- Индикатор атрофических явлений (атрофия влагалища у пожилых людей).
При помощи определения соотношения бактерий во влагалище можно судить о воспалении органа, даже если клиническая картина патологии отсутствует.
Диагностика
Анализ микробиоценоза влагалища осуществляется путем взятия мазка с последующим бактериальным посевом на питательные среды. При правильном заборе материала можно быть уверенным в точности результатов. При обнаружении патологических агентов или установлении чрезмерного размножения условно-патогенной микрофлоры сразу же проводится тест на чувствительность к антибиотикам, который пригодится для дальнейшего лечения.
Полученные результаты могут быть четырех видов:
- Норма. У здоровой женщины отмечается преобладающее количество лактобактерий, небольшие вкрапления условно-патогенной флоры и полное отсутствие специфических возбудителей, а также признаков патологии, в частности, лейкоцитарных или эпителиальных клеток.
- Промежуточное состояние. Данный результат еще не говорит о патологии, но заставляет насторожиться. Клиническая картина в данном случае отсутствует полностью, что может стать причиной отказа женщины от лечения. В мазке наблюдается незначительное снижение полезных штаммов бактерий, из-за чего увеличивается процентное соотношение условно-патогенной флоры. Также отмечается наличие лейкоцитов, клеток эпителия и других признаков зарождения воспалительного процесса.
- Явление дисбактериоза. Данное состояние считается патологическим процессом, при котором у женщин возникают определенные жалобы, требующие внимания. В мазке обнаруживают значительное снижение или полное отсутствие полезных микроорганизмов, чрезмерное размножение условно-патогенных бактерий, а также множество лейкоцитов и так далее.
- Воспалительный процесс во влагалище. Вагинит сопровождается выраженной клиникой, соответствующей преобладающему микроорганизму. Если это представитель условно-патогенной флоры, то вагинит является неспецифическим, если в мазке обнаруживают возбудители венерического характера, то воспаление считается специфическим.
«Инструмент для взятие мазка
Нарушения во влагалище
О патологических изменениях в биоценозе влагалища говорят тогда, когда в мазке высеивается чрезмерное количество условно-патогенной микрофлоры, которая вызывает неспецифические воспалительные процессы. Основные этиологические факторы, вызывающие смещение баланса:
- Различные формы гормональных нарушений;
- Злоупотребление гормональными контрацептивами;
- Частое использование местных форм предохранения;
- Длительное и необоснованное применение антибактериальных препаратов, особенно местное;
- Злоупотребление спринцеваниями;
- Беспорядочное ведение половой жизни;
- Несоблюдение правил интимной гигиены;
- Первичные и вторичные иммунодефициты;
- Хронические воспалительные процессы в мочеполовой системе или кишечнике.
Очень часто нарушение нормального биоценоза влагалища происходит из-за неправильно подобранного лечения антибиотиками или если пациент невнимательно выполнял все предписания врача. Основой правильного употребления антибактериальных средств является их сочетание с препаратами, восстанавливающими микрофлору.
Клиническая картина нарушения биоценоза включает в себя следующие симптомы:
В некоторых случаях клиническая картина отличается скудностью, а временами она отсутствует совсем, однако при нарушении баланса микроорганизмов все равно требуется лечение, так как данное состояние может привести к неприятным последствиям, например, к активизации грибов рода Кандида или чрезмерному размножению очень неприятной бактерии гарднереллы.
Лечение
Так как игнорирование нарушенного баланса микрофлоры может стать причиной серьезных заболеваний, то при диагностировании проблем следует немедленно заняться восстановлением биоценоза влагалища. Терапия должна проводиться исключительно под контролем опытного врача, а также совместно с результатами теста на чувствительность к антибиотикам.
Лечение нарушений микробного баланса во влагалище проводится в два этапа. Сначала назначается антибактериальная терапия, которая направлена на уничтожение чрезмерного количества условно-патогенных микроорганизмов. Заменителем или дополнением к антибактериальной терапии могут быть травяные средства, которые следует использовать лишь после консультации с врачом и его одобрения подобного вида народной медицины.
После этого проводится заселение влагалища полезными лакто и бифидумбактериями, благодаря чему не возникают рецидивы дисбаланса, а соответственно и воспалительного процесса.
Если у женщины отмечаются нарушения менструального цикла, то гинеколог также назначает соответствующее лечение, которое чаще всего заключается в приеме гормональных препаратов. Исключение составляют те случаи, когда проблемы со здоровьем были вызваны неправильным употреблением оральных контрацептивов, которые как раз содержат гормоны.
При правильно подобранной терапии и точном следовании предписаний врача женщина может быстро и навсегда решить проблемы с биоценозом влагалища. Для поддержания правильного соотношения всех фракций бактерий она должна повышать иммунные силы организма, вести порядочную половую жизнь, отказаться от самолечения.
brulant.ru
Вопросы
Здравствуйте! Подскажите, пожалуйста, какое требуется лечение при данных результатах анализа микробиоценоза влагалища. В настоящий момент беспокоят незначительные выделения с неприятным запахом. Общая бактериальная масса (ОБМ) 8.5 Имеет нормальный уровень (норма: 6-9) Лактобактерии 7.0 Менее 10% общей бактериальной массы Enterobacterium spp. 3.6 Streptococcus spp. 2.6 Аэробная микрофлора: Менее 0,1% доли лактобактерий Gardnerella/Prevotella/Porphyromonas 7.9 Eubacterium spp. 7.5 Анаэробная микрофлора:Превышает долю лактобактерий Mycoplasma hominis 6.8 Mycopl.hom.: Более 10% лактоб. (норма: менее 3%) Mycoplasma genitalium — Mycopl.gen.: Не обнаружены Candida spp. 2.9 Грибы Candida: Менее 0,01% лактоб. (норма: менее 3%)
ЗАКЛЮЧЕНИЕ: Выраженный дисбаланс
Результаты приведенного Вами обследования, могут свидетельствовать о наличии дисбаланса в составе микрофлоры влагалища, то есть бактериального вагиноза. Для более точной диагностики и назначения адекватного лечения, необходима личная консультация врача-гинеколога. Более подробно о причинах возникновения бактериального вагиноза, методах лечения и диагностики этого патологического состояния, Вы можете прочитать в нашем медико-информационном разделе: Бактериальный вагиноз. Подробнее о расшифровке результатов мазка на флору, о клиническом значении его параметров, Вы можете прочитать в нашем тематическом разделе, посвященном этому методу исследования: Мазок из влагалища.
Сдвала анализ микробиоценоз влагалища. Результаты следующие: бактериальная масса 7,5, лактобактерии более 80% общей бактериальной массы, аэробная микрофлора- менее 0,1% доли лактобактерий, анаэробная микрофллора- более 3% доли лактобактерий, выделяется Eubacterium spp. 6,0. Микоплазма не обнаружена, уреаплазма менее 0,01% лактоб. , грибы кандида менее 0,01% лактоб. Я так понимаю здесь наблюдается умеренный дисбаланс. Требуется ли что то предпринимать при таких результатах? Чем грозит повышенное значение Eubacterium? Как их можно уменьшить?
Патологические изменения в данном анализе минимальны. Уточните пожалуйста, есть ли какие-либо симптомы или признаки ухудшения состояния здоровья в гинекологической области? С этой информацией, можно будет более точно судить о необходимости лечения.
Добрый день. Подскажите пожалуйста, сдала мазок на исследование микрофлоры. Результаты таковы общая бактериальная масса 5.20/Нормофлорв 5.00/Gard,Pre,Porpt3.40/KBM5.70/ Все остальное не обнаружено Кокой вердикт? Заранее благодарю.
Данное заключение свидетельствует о наличии бактериального вагиноза, поэтому рекомендую Вам лично посетить врача гинеколога для назначения адекватного лечения. Получить более подробную информацию по интересующему Вас вопросу Вы можете в соответствующем разделе нашего сайта, перейдя по следующей ссылке: Мазок — зачем он нужен? Дополнительную информацию также Вы можете получить в следующем разделе нашего сайта: Гинеколог и в цикле статей: Бактериальный вагиноз
Здравствуйте сдавала соскоб эпителиальных клеток,после замершей беременности анализ ,,исследования биоценоза урогенитального тракта,, Результаты таковы,общая бактериальная масса 10(6.1), нормофлора Lactobacillus spp 10(6.0), -0.1(66-89%) все остальное не выявлено.Какой диагноз? Заранее спасибо
Согласно данному заключению наблюдаются признаки воспалительного процесса, поэтому рекомендуем Вам лично проконсультироваться с лечащим врачом гинекологом.
Здравствуйте подскажите можно ли с таким заключением планировать беременность?И как это воспаление может по влиять на беременность? Выскабливание делали в начале августа.Заранее спасибо
Планировать беременность можно, но предварительно рекомендуем Вам пройти курс противовоспалительного лечения, так как не исключены осложнения во время беременности (угроза самопроизвольного прерывания, эндометрит и т.д.). Для проведения осмотра и назначения оптимального курса лечения рекомендуем Вам лично посетить лечащего врача гинеколога.
Добрый день. Расшифруйте, пожалуйста. Спасибо. Lactobacillus spp. НОРМОФЛОРА количесвт. 10 3.0 относит. -5.4(
Ваше сообщение отображается, к сожалению, не полностью, повторите,пожалуйста, отправку.
Исследование биоценоза урогенитального тракта. Фемофлор (9+КВМ) Результат: Lactobacillus spp. НОРМОФЛОРА количесвт. 10 3.0 относит. -5.4 Gardnerella vaginalis+Prevotella bivia+Porphyromonas spp. количеств. 10 7.9 относит. -0.5 (25-34%) Eubacterium spp. количеств. 10 7.7 качеств. -0.7 (18-24%) Mycoplasma hominis количеств. 10 5.1 относит. 5.1
Остальное в норме. Расшифруйте пож. Спасибо
Данное заключение означает, что у Вас обнаружен дисбиоз влагалища, поэтому рекомендуем Вам лично посетить лечащего врача гинеколога для проведения осмотра и назначения адекватного лечения.
www.tiensmed.ru
В норме у каждой женщины во влагалище существует микробиоценоз – то есть наличие определенной группы микроорганизмов. Интересно, что у новорожденных девочек бактериальная среда влагалища совершенно чистая, изменения начинаются спустя сутки после рождения. Тем не менее, у взрослых женщин часто встречается то или иное нарушение микробиоценоза, которое в дальнейшем приводит к образованию различных заболеваний. При нарушении естественной микрофлоры во влагалище начинают развиваться некоторые виды микробов и бактерий, что впоследствии приводит к образованию различных болезней. Нарушение естественного баланса называется дисбактериозом. В частности, при наличии дисбактериоза могут возникнуть такие нарушения: • кандидозы; • вагинозы; • вагиниты различных форм. В дальнейшем, при отсутствии должного лечения, данные состояния могут привести к воспалительным процессам, и в частности – к эрозии шейки матки. Соответственно, обратиться к гинекологу следует, если у вас наблюдаются такие симптомы дисбактериоза: • неприятный запах; • белесые выделения; • белый налет на половых органах; • дискомфорт; • чрезмерная сухость во влагалище; • зуд; • обильные выделения (не в период овуляции).
Причины нарушения флоры влагалища
К причинам нарушения микробиоценоза следует отнести такие факторы: • возникновение инфекционных воспалений; • беспорядочные половые связи; • неправильная эксплуатация тампонов при менструации; • проблемы с кишечником (дисбактериоз кишечника); • акклиматизация; • стрессовая среда; • гормональные сбои; • переохлаждение. Кстати, специалисты не рекомендуют часто пользоваться ежедневными прокладками. Дело в том, что они здорово нарушают естественную среду влагалища, и провоцируют возникновение молочницы, кандидоза и других нарушений. Также рекомендуется ношение нижнего белья из натурального хлопка, без синтетики.
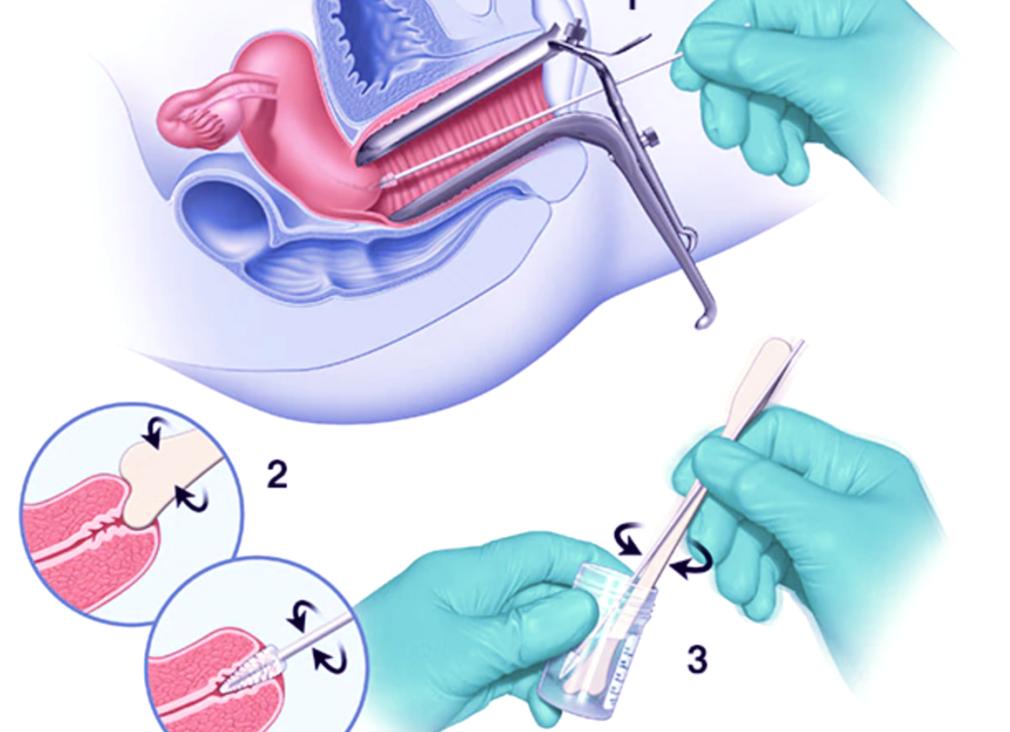
Как берут мазок на микробиоценоз?
Мазок берется в процессе гинекологического осмотра. В нашей клинике, в ЛДЦ «Оника», врач сначала производит осмотр пациентки, после чего берет необходимые мазки. Процедура совершенно безболезненная, результаты мазков уже будут готовы в течение 5 дней. Перед процедурой осмотра и забора материала рекомендуется не пить много жидкости, не опорожнять мочевой пузырь за 2 часа до приема. Также желательно перед приемом не принимать никаких антибактериальных средств и не использоваться вагинальные свечи.
onika.su
Биоценоз влагалища
- Биоценоз у детей
- Микрофлора у подростков
- Биоценоз у взрослых женщин
- Биоценоз после менопаузы
Функции бактерий
- Образование ферментов;
- Защита репродуктивной системы от патогенных штаммов;
- Продукция и стимуляция образования витаминов;
- Индикатор атрофических явлений (атрофия влагалища у пожилых людей).
Диагностика
- Норма. У здоровой женщины отмечается преобладающее количество лактобактерий, небольшие вкрапления условно-патогенной флоры и полное отсутствие специфических возбудителей, а также признаков патологии, в частности, лейкоцитарных или эпителиальных клеток.
- Промежуточное состояние. Данный результат еще не говорит о патологии, но заставляет насторожиться. Клиническая картина в данном случае отсутствует полностью, что может стать причиной отказа женщины от лечения. В мазке наблюдается незначительное снижение полезных штаммов бактерий, из-за чего увеличивается процентное соотношение условно-патогенной флоры. Также отмечается наличие лейкоцитов, клеток эпителия и других признаков зарождения воспалительного процесса.
- Явление дисбактериоза. Данное состояние считается патологическим процессом, при котором у женщин возникают определенные жалобы, требующие внимания. В мазке обнаруживают значительное снижение или полное отсутствие полезных микроорганизмов, чрезмерное размножение условно-патогенных бактерий, а также множество лейкоцитов и так далее.
- Воспалительный процесс во влагалище. Вагинит сопровождается выраженной клиникой, соответствующей преобладающему микроорганизму. Если это представитель условно-патогенной флоры, то вагинит является неспецифическим, если в мазке обнаруживают возбудители венерического характера, то воспаление считается специфическим.
«Инструмент для взятие мазка
Нарушения во влагалище
- Различные формы гормональных нарушений;
- Злоупотребление гормональными контрацептивами;
- Частое использование местных форм предохранения;
- Длительное и необоснованное применение антибактериальных препаратов, особенно местное;
- Злоупотребление спринцеваниями;
- Беспорядочное ведение половой жизни;
- Несоблюдение правил интимной гигиены;
- Первичные и вторичные иммунодефициты;
- Хронические воспалительные процессы в мочеполовой системе или кишечнике.