Колоноскопия как это
👨⚕️ Колоноскопия кишечника #что это #как проводится #как себя подготовить

Многие заболевания нельзя определить визуально. Но современная медицина обладает разнообразными методами диагностики и оборудованием, позволяющим выявить всевозможные патологии внутренних органов. Один из таких приемов — колоноскопия кишечника. Выясним, в чем заключается ее особенность.
Что за процедура «колоноскопия кишечника»
Наверное, мало кто знает, что такое колоноскопия и как ее делают, за исключением докторов и пациентов, которые испытали данный метод исследования на себе.
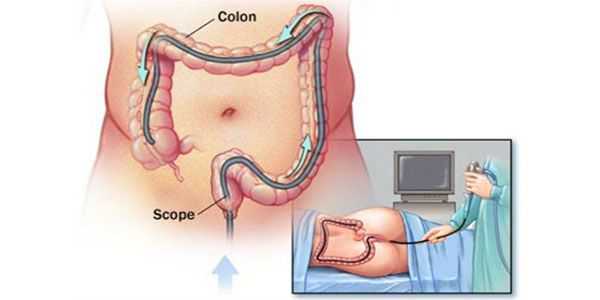
Колоноскопия толстого кишечника — это специальная процедура, предназначенная для обследования слизистой поверхности в толстой и прямой кишке с целью выявления патологических состояний. С ее помощью можно определить проблемы, например такие, как атония кишечника.
Обследование проводят специальной аппаратурой и присоединенным к ней мягким зондом, который вводится через задний проход в кишечник.
Непосредственно перед процедурой врач расскажет больному, как проводится колоноскопия кишечника и какая подготовка для обследования необходима.
Какие заболевания позволяет диагностировать данная процедура
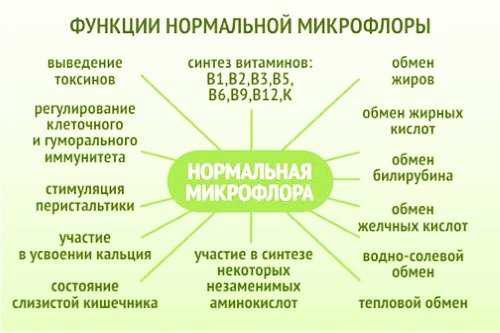
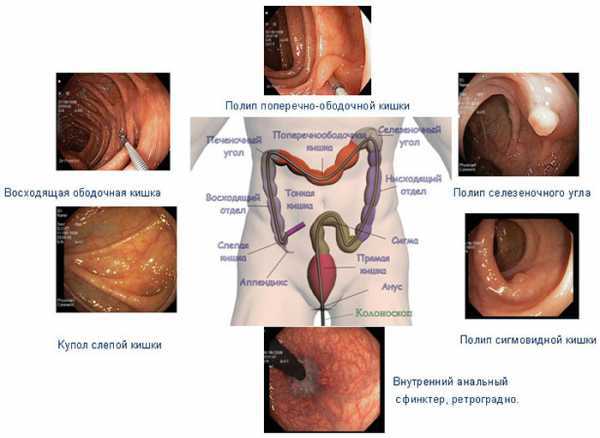
Обследование кишечника колоноскопией помогает увидеть внутреннюю поверхность органа, узнать, в каком состоянии находится слизистая оболочка. Если на поверхности есть какое-либо новообразование или разрастание, воспалительный процесс, чужеродное тело, то все это обнаружит данный вид исследования. При помощи названного способа также можно заметить спайки, излишек слизи, гнойные выделения, эрозии слизистой, кровотечения, трещины, аномально суженные области кишечника.
Что показывает колоноскопия кишечника? У здорового пациента без проблем в кишечном пространстве датчик зафиксирует на всей протяженности органа однородную светло-розоватую поверхность с небольшим присутствием слизистых накоплений.
Эндоскопическое обследование помогает выявлению таких заболеваний:
- хронический колит (воспалительный процесс и дистрофия на внутренних стенках кишки);
- неспецифический язвенный колит (на воспаленной оболочке кишечника образуются гнойные язвы, кровоподтеки);
- болезнь Крона (когда стенки органа утолщены, а рельеф напоминает мостовую, вымощенную булыжником);
- ишемическую болезнь кишечника (нарушения кровотока в органе);
- опухоли;
- амилоидоз;
- полип толстой кишки;
- псевдомембранозный колит;
- дивертикулы.
Этот метод диагностики помогает не только обнаружить болезни в прямой и толстой кишке, но и позволяет провести некоторые медицинские манипуляции.
Когда показано проведение колоноскопии
Показаниями к колоноскопии кишечника считается проявление некоторых симптомов:
- присутствие в испражнениях кровянистых выделений;
- во время опорожнения кишечника видны гнойные и слизистые примеси;
- чроническая анемия и ускоренное СОЭ без выявленной причины;
- резкое снижение массы тела;
- присутствие полипов;
- болевые ощущения в области кишечника;
- постоянные запоры;
- стул, без причины меняющий свою консистенцию (очень жидкий или затвердевший).
Также проходить колоноскопию или ультразвуковое (УЗИ) обследование кишечника рекомендуется в следующих случаях:
- лицам, начиная с 50-летнего возраста, в целях профилактики, для раннего выявления патологий и своевременного их лечения;
- лицам, имеющим наследственную предрасположенность. Если кто-то из родных перенес онкозаболевание кишечника, то нужно пройти исследование кишечника колоноскопией в возрасте, который на 10 лет меньше того периода, когда заболевшему диагностировали патологию;
- проводится колоноскопия после удаления полипов кишечника.
Подготовка к проведению колоноскопии кишечника
Если назначена колоноскопия кишечника, то следует правильно провести подготовку к процедуре.
Врач обычно выдает направление для прохождения необходимых анализов.
- Общий анализ крови и ее биохимия.
- Исследование кала на выявление скрытых кровяных выделений.
- Анализ кала на бакпосев.
Как готовиться к колоноскопии кишечника? Существуют определенные правила для всех, кому назначена данная процедура. Но в каждом индивидуальном случае мероприятия могут несколько отличаться друг от друга, при этом учитывается общее состояние пациента, наличие дополнительных заболеваний, прием медикаментов и другие факторы.
В любом случае, как правильно подготовиться к колоноскопии кишечника, подскажет лечащий доктор. От первого этапа зависит корректность проведения обследования и его результаты.
Соблюдать ли диету перед колоноскопией
Придерживаться специальной диеты перед колоноскопией кишечника не обязательно. Но есть некоторые ограничения в приеме определенных продуктов. Поэтому следует поинтересоваться у доктора, что можно есть перед колоноскопией кишечника, а что необходимо убрать из меню.
Для достижения наилучшего эффекта готовиться к процедуре следует заранее (за 3-4 дня). В этот отрезок времени запрещаются к употреблению сдобные мучные изделия, сладости, напитки с содержанием газа, жареные и острые продукты.
Учитывая особенности вашего организма, доктор даст конкретные рекомендации по поводу того, как правильно подготовиться к колоноскопии кишечника. Если нет никаких особых указаний, то придерживаются бесшлакового питания, начиная за несколько суток до начала обследования.
В меню при колоноскопии кишечника включаются небольшие порции:
- кисломолочной обезжиренной продукции – кефир, чистый йогурт без добавочных ингредиентов, сыр, молоко;
- фруктовых муссов из бананов, персиков, дыни;
- яиц;
- масла растительного и сливочного;
- мясной продукции – отваренные мясные продукты, котлеты, фрикадельки из телятины, говядины, куриного мяса;
- рыбы нежирных сортов – щуки, судака, трески;
- макаронные блюда (вермишель, лапша), крупяных блюд (манка, овсянка, рис);
- мучных изделий в виде крекеров, баранок, сушек без дополнительных посыпок (мак, кунжут);
- чая, слабого кофе, компотов, соков, киселей.
В рацион запрещается включать свежую фруктово-овощную, плодовую продукцию, зелень, каши из пшена и перловой крупы, соленья, маринады, консервацию, все виды бобовых, любые разновидности орехов, колбасные изделия, жирные виды мяса и рыбы.
За сутки перед выполнением медицинских манипуляций рекомендуют принимать исключительно жидкие продукты питания из прозрачных мясных, рыбных или овощных бульонов, негазированной минеральной воды, осветленных соков, киселей, чая. Принимать пищу прекращают за 2 ч. перед приемом очистительных средств. Перед проведением обследования в утреннее время можно выпить подслащенный чай (1 стакан), воду или прозрачный бульон.
Если у пациента наблюдаются стойкие запоры или же поносы, то диета начинается несколько раньше – за пять суток.
Очистка кишечника перед проведением обследования
До проведения эндоскопического исследования необходимо очистить толстую кишку, для чего принимают специальные слабительные препараты. О том, как приготовить растворы для очистки и о схеме их приема, можно ознакомиться в инструкции.

Чаще всего очищение кишечника перед колоноскопией проводят с использованием таких препаратов:
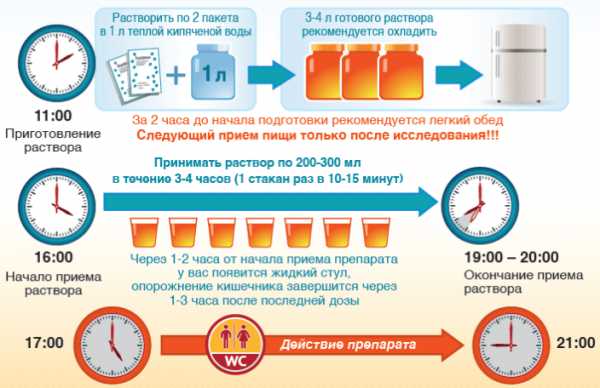
В 9 часов утра употребляют 1-й литр подготовленной жидкости Мовипрема, в 10 часов начинают принимать 2-й литр в продолжение часа. Когда препарат закончен, его запивают полулитром любой жидкости из разрешенного перечня небольшими порциями в продолжение часа. Закончить прием нужно за три часа до диагностического обследования. Готовый раствор лекарства требуется хранить в холодильнике.
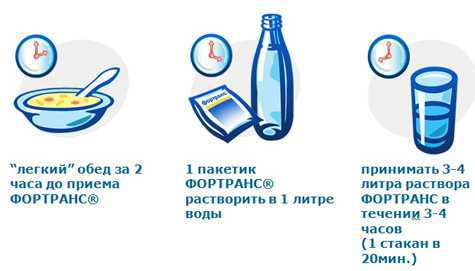
Как пить Фортранс перед колоноскопией кишечника? Понадобится 4 пакетика средства (с учетом того, что 1 саше рассчитывается на 20 кг веса). 1 пакетик разводят литром кипяченой воды. Вечером за день до процедуры выпивают всю полученную жидкость, делают это не за один раз, а дробными порциями, то есть весь препарат (4 л) употребляют за 3-4 часа.
Фортранс обладает необычным привкусом, который у некоторых может вызвать тошноту и привести к рвоте. Поэтому в перерывах между приемами очистительной жидкости разрешается выпить небольшой объем сока лимона. Закончить прием препарата нужно за 4 ч. перед выполнением диагностики.
Заменить очистительные средства можно Прелаксом, Лаваколом, Форлаксом.
Средства очищения кишечника для колоноскопии стоит выбирать, ориентируясь на степень их переносимости организмом и стоимость лекарства.
Накануне вечером также проводятся две очистительные клизмы, каждая по 2-2,5 литра жидкости. Перерыв между ними – один час. Утром очистку клизмой продолжают до выделения чистой воды. Этот признак свидетельствует о том, что на слизистой кишечника не осталось каловых масс или непереваренных остатков пищи.
Сущность колоноскопии
Многих пациентов, которым назначено исследование толстой кишки, интересует, каков ход процедуры, сколько длится колоноскопия кишечника и иные вопросы.
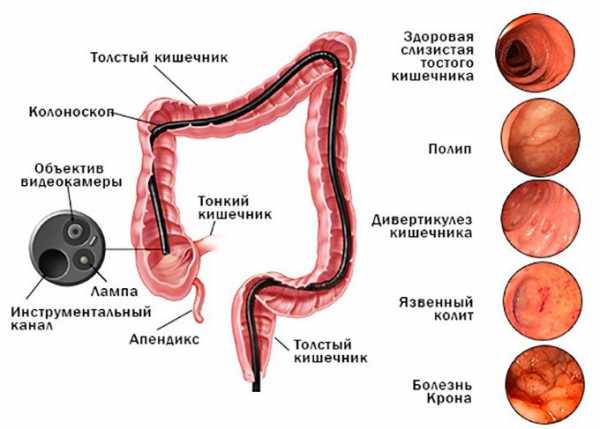
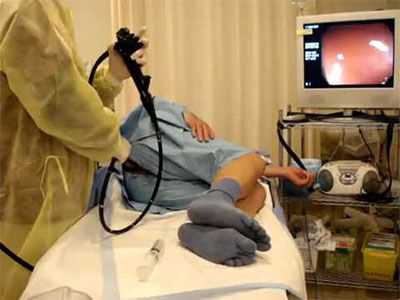
Выясним, как проходит колоноскопия кишечника. Больной укладывается на бок, сгибая ноги в коленях и подтягивая их к груди. В заднепроходное отверстие вставляется зонд на гибком шланге, который постепенно продвигается внутрь кишечника. Колоноскоп в определенные моменты подает струи воздуха внутрь, чтобы не допустить слипания стенок органа и получить возможность для проведения обследования.
На конце зонда встроена мини-видеокамера, которая фиксирует все моменты на пути продвижения и передает их на компьютер. Длительность процедуры составляет от 20 минут до часа.
Колоноскопию нельзя назвать приятной процедурой. Во время выполнения манипуляций могут возникать болезненные ощущения и дискомфорт, чувство распирания в животе при нагнетании прибором воздуха. Часто колоноскопия кишечника проводится под наркозом, который встречается в таких разновидностях:
- применение местной анестезии, когда обезболивающим веществом смазывают наконечник зонда, или же вещество вводится парентерально. При этом виде анестезии больной находится в сознании;
- анестезия с помощью седации, когда пациента вводят в неглубокий сон; при этом он в сознании, но болей не ощущает;
- использование общего наркоза, когда обследуемый полностью погружается в глубокий сон, сознание отсутствует. Чаще всего этот вид анестезии применяют к детям, людям с пониженным болевым порогом.
Если существуют противопоказания для использования анестезирующих препаратов, то в таком случае проводится колоноскопия кишечника без наркоза.
После окончания всех манипуляций больной начнет отходить от наркоза (обычно в течение 60 минут). Но полностью действие наркоза прекратится к концу дня. Поэтому не рекомендуется в это время управлять транспортными средствами и другими механизмами.
Есть можно спустя час после обследования. Блюда должны быть легкими и нежирными, желательно жидкими, например, хорошо разваренная каша, питьевой йогурт, творог негустой консистенции.
Возможные осложнения после процедуры
При любом вмешательстве внутрь организма могут возникнуть побочные эффекты. Это касается и колоноскопии. После того, как делают колоноскопию кишечника, возможны такие осложнения в виде:
- перитонита;
- перфорации какого-либо отдела толстой кишки;
- боли после колоноскопии кишечника;
- выделения крови в том месте, где был удален полип;
- затруднения с дефекацией;
- неприятных ощущений в анальной области;
- аллергических реакций.
Если у обследуемого пациента был геморрой, то после колоноскопии могут чувствоваться боли в области шишек.
Метод является одним из самых новых, и после его проведения редко возникают серьезные осложнения.
Нормы и результаты колоноскопии
Когда выполнена процедура колоноскопии кишечника, то врач сообщит о полученных результатах. Они могут быть положительными или отрицательными. Отрицательные – значит, что в толстой кишке не обнаружены полипы, новообразования и другие патологические состояния.
Если же результат положительный, то в ходе обследования были замечены полиповые наросты, опухоли, воспалительные заболевания. Если образования доброкачественные, то во время обследования врач может сразу же их удалить. При подозрении на онкологию берутся анализы на биопсию. Обо всех дополнительных манипуляциях, проведенных при колоноскопии, врач обязан уведомить пациента.
Противопоказания к проведению колоноскопии
Существует перечень состояний, при которых запрещается проведение колоноскопии. Не проводится процедура при:
- остром инфаркте;
- перитоните;
- тяжелых формах легочной и сердечной недостаточности;
- прободении кишок;
- язвенном или ишемическом колитах;
- беременности.
Есть и относительные противопоказания. К ним относят:
- неудовлетворительную подготовленность пациента к процедуре;
- плохую свертываемость крови;
- кишечные кровотечения.
Пациентов часто интересует вопрос, совместимы ли колоноскопия и геморрой. Метод исследования эффективен для выявления заболевания. Проводят диагностику по назначению врача. Иногда у больных с геморроем (при сильном сужении просвета, больших внутренних узлах) колоноскопию выполнять не рекомендуется.
Альтернатива колоноскопии кишечника
Существуют несколько иных методов, помогающих получить информацию о состоянии внутренней поверхности толстой кишки. Так как же проверить кишечник на заболевания без колоноскопии? Это можно сделать с помощью МРТ, УЗИ и некоторых других способов.
- При МРТ внутрь не вводят никаких приспособлений. Этот метод безопасен и называется виртуальная колоноскопия кишечника, он безболезнен и отличается хорошей переносимостью. Но его минус в том, что не удается распознать слишком мелкие новообразования (до 1 см). Также нет возможности для взятия биопсии. Поэтому делать МРТ кишечника или колоноскопию, что лучше из этих методов, решает доктор, учитывая состояние конкретного пациента.
- УЗИ выполняется с помощью воздействия ультразвуковой волны на определенную область. Это щадящий метод обследования, для него практически не существует противопоказаний. Как и в предыдущем случае, что лучше − УЗИ кишечника или колоноскопия, – выбирает врач.
Подавляющее большинство врачей высказываются за проведение колоноскопии кишечника. По их мнению, именно этот метод диагностики позволяет дать полную картину состояния слизистой поверхности толстой кишки.
Отзывы пациентов
Лариса: «Часто были боли в животе. Назначили колоноскопию. Очень боялась и переживала. У меня низкий порог боли, поэтому делали под общим наркозом. Обнаружили полипы и сразу их убрали. Все прошло хорошо. Сейчас нормально себя чувствую».
Владимир: «Проходил колоноскопию без наркоза, с ним нельзя из-за других болячек. Процедура очень неприятная, распирало, думал, взорвусь. Но все закончилось нормально. Надо лечиться − нужно обследоваться».
Образование: Окончил Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Лечебный факультет. Проходил курсы по повышению квалификации. Первичная специализация — по колопроктологии при ГНЦ колопроктологии. Работал в Городском научно-практическом центре колопроктологии Санкт-Петербурга.
Опыт работы: Врач-проктолог. Опыт врачебной практики – 25 лет. Автор более 40 статей на медицинскую тематику. Постоянный участник конференций и симпозиумов, где освещаются проблемы современной медицины.
Обеспечивает высококвалифицированную диагностику и лечение многих болезней: геморроя, анальных трещин, различных заболеваний толстой кишки, успешно диагностирует на ранних стадиях новообразования перианальной области и прямой кишки. Также проводит обследования детей.
(1 оценок, среднее: 5,00 из 5) Загрузка...Колоноскопия и ФКС кишечника: что это такое и как делается
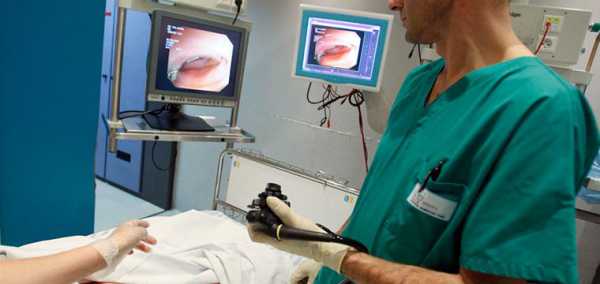
Колопроктология – сложная наука, и главным затруднением становится своевременная диагностика заболеваний. Осмотреть кишечник на всем его протяжении непросто, и многие диагностические процедуры вызывают у пациентов чувство страха. На самом деле пациенты их легко и безболезненно переносят. К примеру, о том, что это такое – колоноскопия, многие люди даже не догадываются.
Колоноскопия или ФКС (фиброколоноскопия) представляет собой эндоскопический метод исследования кишечника. С его помощью можно точно визуализировать опасные патологии, а также взять образцы тканей для последующего гистологического анализа. По точности и информативности колоноскопия не знает себе равных и может назначаться даже в детском возрасте.
Что можно выявить при помощи колоноскопии
Современные модели колоноскопов оснащены миниатюрными видеокамерами высокого разрешения, что дает возможность детально рассмотреть кишечник на всем его протяжении. Это обследование позволяет доктору получить массу ценных диагностических сведений.
- Степень блеска слизистой оболочки, кровеносных сосудов, оценить диаметр, активность перистальтики;
- Увидеть воспалительный процесс, оценить его характер;
- Выявить геморроидальные трещины или узлы, полипы и дивертикулы, рубцы, опухоли;
- Провести биопсию, которая точно определит характер обнаруженного новообразования;
- Сделать четкие фотографии интересующего участка кишки.
Кроме этого, в ходе ФКС кишечника есть возможность остановить кровотечение или удалить небольшую опухоль/полип, извлечь инородное тело.
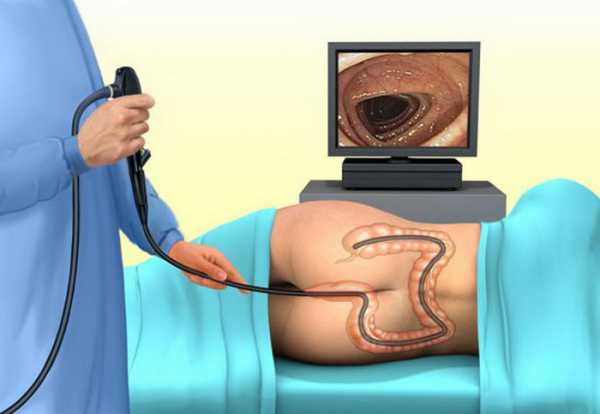
Основные показания к процедуре
Плановую фиброколоноскопию рекомендуется проводить не реже одного раза в пять лет. Всемирная Организация Здравоохранения советует ее всем людям после 40 лет. Эта профилактическая мера позволит своевременно обнаружить ряд опасных заболеваний, имеющих минимальную клиническую симптоматику на начальных стадиях. К числу срочных показаний для этого исследования относятся:
- резкий болевой синдром в области толстого кишечника;
- слизистые или гнойные выделения из прямой кишки;
- устойчивые нарушения стула неясной этиологии;
- длительная анемия;
- резкое похудание пациента;
- подозрение на развитие новообразований толстой кишки.
Подготовка к колоноскопии
Чтобы результативность процедуры была высокой пациента тщательно готовят. Решающее значение имеет отсутствие каловых масс в просвете кишечника. Поэтому за три для до предполагаемого обследования пациенту назначается специальная диета. Врач объясняет человеку как делается исследование и важность бесшлакового питания для получения достоверных данных.
В течение трех дней пациент должен избегать приема пищи с большим количеством волокон – они провоцируют образование объема каловых масс. Под полным запретом такие продукты, как свежие овощи и зелень, черный хлеб, многие фрукты, орехи и все бобовые. Нельзя пить молоко и газированные напитки. Многих женщин волнует вопрос – можно ли делать колоноскопию при месячных. Да, можно – достаточно провести стандартные гигиенические процедуры перед исследованием.
За один день до исследования завтрак и обед должна составлять максимально легкая пища, на ужин разрешается только жидкость. Вечером потребуется сделать очистительную клизму. Все существующие лекарственные препараты для подготовки может назначить только врач. Клизма повторяется и непосредственно в день исследования – процедура проводится дважды с интервалом в час.
Ход проведения исследования
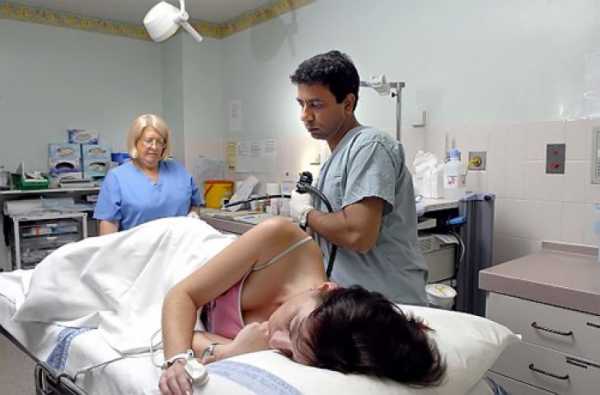
О том, как проходит процедура врач рассказывает пациенту заблаговременно. Это позволяет снять основную часть страхов, а ровный эмоциональный фон очень важен для успешного обследования. Подготовленный и до пояса обнаженный пациент (могут использоваться и специальные трусы для колоноскопии) укладывается на левый бок, ноги подтягиваются к груди.
Поскольку процедура не вызывает сильных болевых ощущений, чаще она не требует предварительного обезболивания. В ряде случаев (сильный страх, дети) могут применяться гели с анестетиком, реже используется седация, еще реже общий наркоз. Врач медленно вводит колоноскоп в кишечник.
Избегая резких движений, он продвигает его, попутно осматривая его стенки. Неприятные ощущения могут возникнуть в местах физиологических изгибов кишки, а также при наполнении кишечника воздухом – это необходимо для расправления складок. По завершении обследования он откачивается колоноскопом, не доставляя в дальнейшем дискомфорта.
После исследования
В большинстве случаев неприятных ощущений у пациента не остается. При вздутии рекомендуется принять уголь активированный, предварительно растворенный в стакане с водой. Начинать прием пищи можно сразу – соблюдение диеты не требуется. Тем не менее после строгой диеты не рекомендуется незамедлительно принимать тяжелую пищу. При возникновении неприятных ощущений – боли, диспепсических проявлениях нужно сразу обратиться к доктору.
Что такое колоноскопия кишечника и как она проводится
Главная » Кишечник » Что такое колоноскопия кишечника и как она проводится
Колоноскопия – это обследование, в процессе которого специальным медицинским инструментом проводится осмотр внутренней поверхности кишечника. Такой метод диагностики безопасен и информативен, так как позволяет выявить на ранней стадии заболевания ЖКТ. Колоноскопия также используется для хирургического вмешательства.
Оглавление:
Особенности метода
Колоноскопию кишечника делают за счет введения в толстую кишку гибкого зонда (колоноскоп), который оснащен небольшой камерой и щипцами для забора материала. Видеокамера проводит съемку в режиме реального времени, освещая участки на пути следования зонда. Колопроктолог за счет передаваемого видео может рассматривать слизистую оболочку и видеть микроскопические изменения с патологическими отклонениями. Такое обследование кишечника обладает высокой информативностью. Отзывы, подтверждающие эффективность колоноскопии, вы сможете найти в данной статье.
Возможности исследования:
1. визуальная оценка слизистой и моторики кишечника;
2. выявление воспалительных процессов;
3. уточнение диаметра просвета толстой кишки и расширение суженных участков;
4. обнаружение патологических новообразований;
5. во время обследования делают забор материалов для дальнейшего анализа;
6. если обнаружены доброкачественные образования, их удаляют сразу;
7. выявление внутренних кровотечений и их устранение за счет воздействия высокой температуры;
8. фото- и видеосъемка.
Исследование с помощью зонда позволяет доктору получить полную клиническую картину кишечника. Колоноскопию делают во многих медицинских учреждениях, как государственных, так и частных. Эксперты рекомендуют проводить профилактическое обследование пациентам за 40 один раз в 5 лет. При хронических заболеваниях кишечника или обострении процессов процедуру назначают в обязательном порядке.
Виды колоноскопии
Существует три разновидности:
- обычная;
- виртуальная;
- профилактическая.
Каждый из видов обследования кишечника делают с помощью зонда, но есть отличия.
1. Для начала необходимо понимать, что такое виртуальная колоноскопия. Это медицинское исследование получило распространение сравнительно недавно. Как и при традиционном методе, проводится визуальный обзор кишечника, где картинка передается на монитор.
Подготовка к виртуальной процедуре идентична обычной диагностики кишечника. А исследования проводится с помощью введения в толстую кишку зонда, который наполняет воздухом кишечник. Таким образом, этот вид приносит минимум дискомфорта, а получаемые данные информативны. Недостатками являются высокая цена, отсутствие возможности взять материал для биопсии и дискомфортные ощущения. Однако и после обычной колоноскопии у пациента может возникнуть болевой синдром.
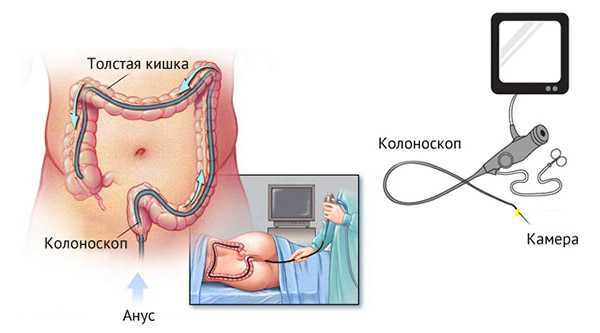
2. Профилактическое обследование позволяет обнаружить раковые опухоли в кишечнике, от которых ежегодно в мире умирают сотни людей. Рак, в отличие от других форм, вялотекущий и на ранней стадии поддается исцелению. К группе риска относят тех людей, в роду которых были пациенты с характерным заболеванием. Только колоноскопия позволяет выявить опасную болезнь на ранней стадии, т.к. рак на первых порах не вызывает симптоматики.
Показания и ограничения
Специалисты рекомендуют делать такое обследование при следующих признаках:
- стул черного цвета;
- присутствует кровь;
- систематическая диарея;
- резкая потеря веса;
- колит;
- патологии толстой кишки;
- полипы;
- хронические боли.
Исследование проводится при подозрении на заболевания толстой кишки. Иногда специалисты назначают рентген, но если при первичном осмотре выявлены симптомы опухоли, то рекомендуют колоноскопию. Невзирая на то, что она малотравматична и безопасна, некоторым пациентам запрещена, так как есть риск проявления осложнений или противопоказаний. Однако ее делают, если отсутствуют другие методы в решении проблемы.
Противопоказания к проведению:
1. инфекционные воспалительные процессы в острой фазе, сопровождающиеся высокой температурой тела и интоксикацией;
2. заболевания сердечно сосудистой системы;
3. низкое артериальное давление;
4. патологическое состояние дыхательных путей;
5. язвенный колит в воспалительной фазе;
6. обширное кровотечение в кишечнике;
7. беременность;
8. плохая свертываемость крови.
При наличии противопоказаний к колоноскопии существует риск нарушения здоровья, поэтому исследование внутренней области кишечника делают другими, более щадящими методами.
Проводя обследование при противопоказаниях, есть риск возникновения следующих видов осложнений:
- вероятность развития прободной язвы – 1 %;
- осложнения после наркоза – 0,5 %;
- кровотечение как во время процедуры, так и после нее – 0,1 %;
- редко – заражение гепатитом «С»;
- при удалении полипов возможен болевой синдром и высокая температура;
- зафиксированы случаи разрыва селезенки (очень редко).
Помимо вышеописанных ограничений существуют и временные – неподготовленность к процедуре, неоднократные операции в области таза и грыжи. Исследование проводится после устранения противопоказаний временного характера.
Подготовительный этап
Подготовка заключается в том, чтобы освободить толстую кишку от жидкости и кала. Данный этап включает в себя следующие рекомендации, которые пациент должен выполнять неукоснительно.
Советы:
- Соблюдение диеты: отказ от бобовых, капусты, дрожжевых изделий.
- Чистка медикаментами или клизмой.
При очищении кишечника чаще всего назначают прием Фортранса в день диагностики. Очистка клизмой проводится заблаговременно по расписанию, указанному доктором. Чаще всего: вечером, предшествующего процедуре, делают две клизмы и утром 1-2. В любом случае колопроктолог выдает рекомендации в индивидуальном порядке.
Обратите внимание! Наличие таких симптомов как: 1. горечь во рту, гнилостный запах; 2. частые расстройства ЖКТ, чередование запоров с диареей; 3. быстрая утомляемость, общая вялость;свидетельствуют об интоксикации организма паразитами. Лечение надо начинать сейчас, так как гельминты, обитающие в пищеварительном тракте или дыхательной системе...
По мнению врачей...»
Практически каждый пациент задает вопрос о том, как проводится обследование и необходима ли анестезия. В интернете можно встретить разнообразные отзывы о колоноскопии, но суть у них одна – болезненные ощущения. Однако специалисты утверждают, что дискомфорт чаще всего вызывает нервное перенапряжение. Само по себе исследование не сопровождается болью.
Колоноскопия под наркозом рекомендуется, если на это есть показания, к примеру, спаечный процесс в тазу, дети в возрасте до 10 лет и другие. Во время обследования применяются седативные обезболивающие, то есть колоноскопия во сне. В иных случаях проводится колоноскопия без наркоза, так как существует группа риска, пациенты которой могут не перенести ее.
Стоимость процедуры
Расценки на обследование могут зависеть от следующих факторов:
- уровень учреждения;
- правовая форма клиники – государственная или частная;
- оснащение кабинета;
- региональное расположение;
- опыт специалиста.
Средняя стоимость колоноскопии находится в диапазоне 4000-6000 рублей. При обращении в элитную клинику цена исследования может возрасти до 20 000. На ценовой диапазон также влияет использование наркоза. Ниже приведена таблица с ориентировочными ценами:
| Название процедуры | Стоимость, рубли |
| Обычная | 3 000 |
| Диагностика рентгеном | 4 000 |
| Ректосигмоскопия | 2 500 |
| Фиброколоноскопия | 3 500 |
| Видеоколоноскопия | от 4 500 |
| Фибросигмоскопия | от 1 300 |
| Видеосигмоскопия | от 1 500 |
| Колоноскопия во сне | от 3 500 |
| Инъекционный наркоз | от 4 500 |
Для получения корректной информации о стоимости диагностического метода необходимо связаться с клиникой по телефону или записаться на первичный осмотр.
В процессе ознакомления со статьей вы узнали, что такое колоноскопия кишечника, кому она назначается и противопоказана. Дискомфортные ощущение в животе, нарушения стула, хронические заболевания являются первой причиной для записи на консультацию в кабинет колопроктолога.
gastroguru.ru
Что такое колоноскопия кишечника и как она проводится?
Колоноскопия это современное инструментальное исследование, которое используется для диагностики заболеваний толстой и прямой кишки. Данный метод диагностики позволяет непосредственно увидеть состояние слизистой оболочки кишечника и морфологические изменения его стенок.
При необходимости можно выполнить биопсию – под местным обезболиванием отсекается кусочек ткани для его последующего гистологического исследования. Помимо исследования возможно одновременное выполнение лечебных процедур. Стоимость этого обследования относительно невысокая, поэтому оно широко применяется в частных и государственных клиниках.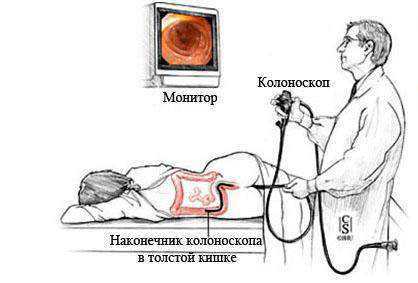
Показания к проведению процедуры
С целью подтверждения диагноза, определения степени и локализации морфологических изменений в стенке кишечника, это обследование проводится при таких заболеваниях:
- кровотечение из стенок толстой или прямой кишки – в этом случае колоноскопия является и лечебным мероприятием, позволяющим провести термокоагуляцию – остановка кровотечение с помощью локального воздействия высоких температур;
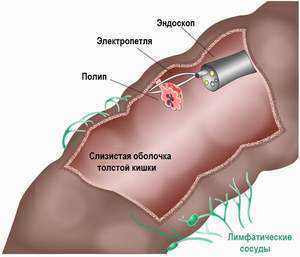
- доброкачественные опухоли – колоноскопия при полипах кишечника позволяет также провести их удаление;
- злокачественные опухоли стенок толстой кишки – для уточнения диагноза выполняется биопсия тканей толстой кишки;
- неспецифический язвенный колит и болезнь Крона – аутоиммунные заболевания, сопровождающиеся образованием язв и гранулематозного воспаления слизистой оболочки кишечника;
- кишечная непроходимость;
- хронические запоры;
- похудание, анемия, длительный субфебрилитет неясной этиологии.
Противопоказания для исследования
Есть состояния организма, при которых колоноскопия нежелательна, так как может привести к развитию осложнений. К ним относятся:
- шок – состояние, при котором системное систолическое артериальное давление ниже 70 мм рт. ст.;
- инфаркт миокарда – некроз (омертвление) участка сердечной мышцы;
- острое воспаление брюшины (перитонит);
- перфорация кишечника – прорыв участка стенки кишки с образованием сквозного отверстия и выходом содержимого в полость брюшины;
- острые заболевания, сопровождающиеся повышением температуры тела и интоксикацией;
- острый колит (воспаление слизистой оболочки толстой кишки) – колоноскопия в этом случае проводится только после стихания острых явлений воспаления;
- массивное кровотечение в полость кишечника – может привести к невозможности нормального осмотра стенок кишечника;
- наличие у пациента искусственных клапанов сердца – в связи с риском их инфицирования при проведении колоноскопии, предварительно применяется курс антибиотикотерапии;
- паховая или пупочная грыжа – мешкообразное выпячивание в брюшной стенке, куда может выпадать петля кишки;
- дивертикулит – заболевание, при котором в стенке кишечника образуются воспаленные выпячивания – дивертикулы;
- отказ пациента от проведения колоноскопии;
- неправильная подготовка, которая снижает информативность и качество обследования.
Как обследовать кишечник без колоноскопии?
В случае наличия противопоказаний или отказа пациента от проведения процедуры проверить кишечник без колоноскопии можно с помощью других инструментальных методов, информативность которых может быть ниже:
- виртуальная колоноскопия;
- ректороманоскопия – проводится только при точном установлении локализации процесса в прямой кишке;
- рентгенография с бариевой смесью – обследование с введением в полость толстой кишки контрастного вещества с последующей рентгенографией кишечника, позволяет визуализировать дефекты в стенке кишки и наличие образований, которые выпячиваются в полость;
- ультразвуковое исследование толстого кишечника – необходимо специальное и современное ультразвуковое оборудование, которым большинство клиник не обладают.
Суть метода
Принцип колоноскопии кишечника заключается во введении в чистую толстую кишку оптоволоконной трубки с камерой и освещением. На экране монитора врач-эндоскопист имеет возможность увидеть стенки кишечника и оценить наличие их патологических изменений. Поэтому это исследование еще называется фиброколоноскопия. Также для лечебных процедур и выполнения биопсии вводится инструментарий и манипуляторы, которыми проводятся микрооперации на стенках толстой кишки. Всю процедуру можно записывать для документации в видеоформате (видеоколоноскопия).
Ректороманоскопия или колоноскопия что лучше?
Существуют также и другие схожие методы обследования кишечника:
- Виртуальная колоноскопия – в кишечник для растяжения его стенок вводится специальный инертный газ, затем проводится рентгенологическое исследование – компьютерная томография;
- Ректороманоскопия – принцип тот же, однако исследуется не весь толстый кишечник, а только прямая кишка, об этом необходимо помнить.
Однозначно ректороманоскопия менее болезненный метод исследования, однако он не позволяет увидеть изменения в толстой кишке, а именно в таких ее отделах как восходящая, поперечная и нисходящая толстая кишка, и сигмовидная кишка
Методика проведения колоноскопии
Проверка кишечника методом колоноскопии включает 2 этапа:
- подготовка к колоноскопии;
- непосредственно обследование.
Подготовка к колоноскопии
Подготовку необходимо начинать за 3 дня до проведения исследования. Диета перед колоноскопией необходима для предотвращения скопления шлаков на стенках кишечника. Она исключает прием жареной, жирной пищи, бобовых, грубой растительной клетчатки. Вечером и утром проводится очищение кишечника с помощью специальных слабительных средств – Фортран, Лавакол. Эти препараты выпускаются в виде порошка, 1 пакетик разводится в 1 литре воды, для взрослого человека необходимо 3-4 пакетика. Цена препаратов невысока, поэтому в сравнении с обычной очистительной клизмой предпочтительнее использовать их.Колоноскопия больно ли это?
В целом процедура может сопровождаться неприятными ощущениями растяжения, давления, спазмов и вздутия в животе. Седация при колоноскопии позволяет в некоторой степени избежать этих ощущений. Она заключается во введении перед началом обследования седативных (успокоительных) препаратов – димедрол, гидазепам, барбитураты.
В случае низкого болевого порога пациента, отсутствия эффекта от седативных лекарственных средств колоноскопия проводится под наркозом (медикаментозный сон), как и обычное хирургическое вмешательство. Для выполнения микроопераций на стенках кишечника и взятия биопсии для обезболивания слизистая оболочка через эндоскоп обрабатывается местными анестетиками – новокаин, лидокаин. Важно отсутствие аллергических реакций на эти препараты, чтобы избежать осложнений.
Как проводится процедура?
 Обследование кишечника выполняется в положении лежа на левом боку. Врач эндоскопист аккуратно вводит трубку в прямую кишку и продвигает ее через весь толстый кишечник к слепой кишке. При этом на экране монитора появляется изображение стенок кишечника. Затем зонд медленно выводится обратно. Сама процедура в среднем длится около часа.
Обследование кишечника выполняется в положении лежа на левом боку. Врач эндоскопист аккуратно вводит трубку в прямую кишку и продвигает ее через весь толстый кишечник к слепой кишке. При этом на экране монитора появляется изображение стенок кишечника. Затем зонд медленно выводится обратно. Сама процедура в среднем длится около часа.
Для взятия биопсии, через специальный канал эндоскопа вводятся небольшие щипцы, которыми отсекается и извлекается кусочек ткани. Предварительно через этот канал вводятся местные анестетики. Удаление полипов проводится с помощью петли, которой захватывается и срезается образование у его основания. Так как процедура проходит в условиях медицинского учреждения, то рекомендовано нахождение пациента после колоноскопии еще около часа под присмотром медработников во избежание развития непредвиденных осложнений.
Стоит помнить, что это один из наиболее информативных методов исследования кишечника, без которого установление причин ряда заболеваний невозможно.
www.infmedserv.ru
Что такое колоноскопия кишечника с какой целью и как она проводится?
При наличии нарушений в функционирования кишечника самым оптимальным методом подробно его изучить является процедура колоноскопии.
Благодаря ей специалист может увидеть содержимое внутреннего органа. На основании результатов исследования врачи устанавливают причину нарушения в диагностируемом органе, а так же назначают эффективное лечение.
Что представляет собой процедура?
Колоноскопия представляет собой медицинскую процедуру, которая дает возможность тщательного изучения слизистой оболочки кишечника.
Она проводится при помощи специального оборудования, которое называется колоноскоп. Он в свою очередь представляется в виде оптико-волокнистого прибора.
Благодаря современным разработкам врачи получили уникальную возможность исследовать процессы, которые происходят в толстой кишке человека.
Принято считать, что подобного рода мероприятие так же является лечебной и профилактической процедурой. Проводится исследование в стационарных условиях под строгим контролем специалистов.
Кому назначают исследование?
Проводить колоноскопию рекомендуют с целью выявления причин следующих симптомов:
- постоянная диарея и возникновения затруднений в процессе дефекации (сюда так же можно отнести и проблему геморроя);
- обильные кровоизлияния в прямой кишке или скопление сгустков крови в каловых массах;
- выделение слизи из самого кишечника;
- быстрая утомляемость человека, постоянная слабость и утяжеленное дыхание.
Чаще всего процедура позволяет выявить такие отклонения:
- воспалительные процессы в организме, к ним можно отнести язвенный колит и недуг Крона;
- запоры хронического характера;
- геморрой;
- наличие полипов в кишечнике;
- рак колоректального характера.
Проводя колоскопию, специалист в зависимости от ситуации может принять решение взять образец тканей для дальнейшего его изучения.
При необходимости во время обследования можно провести удаление полипов. Они являются доброкачественными образованиями. Но если их не удалить своевременно, то полипы перерастают в раковую опухоль.
Даже несмотря на то, что данная процедура самая лучшая для изучения слизистой кишечника, в некоторых ситуациях врач может не увидеть всего того, что его интересует. Подобные случаи встречаются приблизительно в 5% исследований.
Такая ситуация может быть вызвана заполненным кишечником либо же невозможностью колоноскопа продвинуться по всей длине кишки.
Колоноскопия является современным исследованием, поэтому ее возможности носят достаточно широкий спектр:
- при помощи процедуры можно провести извлечение инородных тел из прямой кишки;
- можно восстановить проходимость кишечника, если произошло его резкое сужение;
- производиться удаление образовавшихся полипов и опухолей;
- процедура дает возможность своевременно остановить кровотечение в кишечнике;
- при помощи данного метода возможно взятие проб тканей для дальнейшего гистологического изучения их происхождения.
Колоноскопия является обязательной для проведения в случаях наличия родственников с протеканием рака толстой кишки. Так же проводится при подозрении на какие-либо болезни кишечника.
Противопоказания к проведению колоноскопии
Необходимо знать о том, что проведение колоноскопии категорически запрещается в таких случаях:
- инфекционные заболевания острого характера течения;
- диагностирование перитонита;
- тяжелая степень легочной или сердечной недостаточности;
- тяжелое течение язвенного и ишемического колита.
Для того, чтобы установить существуют ли подобные нарушения у пациента необходимо пройти предварительное обследование. Но его основе специалист будет делать заключение и принимать решение относительно дальнейших мер терапии заболевания.
Подготовка к процедуре
Чтобы получить точные и правильные результаты обследования в кишечнике не должно находиться жидкости и кала.
Для этого предварительно проводиться специальная подготовка к колоноскопии, которая заключается в следующем:
- За пару дней до исследования, пациент должен соблюдать диету, которая должна состоять из бобовых, свежих овощей и фруктов, капусты, черного хлеба и некоторых видов каш.
- Обязательно провести полное очищение кишечника. Это возможно сделать несколькими способами. Первый заключается в приеме лекарственного средства «Фортранс». Его нужно употреблять на протяжении одного дня перед самим исследованием. Второй же состоит из проведения 2-3 очистительных клизм. Их нужно делать перед сном, а так же в день перед самими мероприятием.
Для того чтобы выбрать наиболее безопасный вариант подготовки, необходимо проконсультироваться с врачом!
По длительности колоноскопия продолжается от 30 до 45 минут. На пациента в обязательном порядке одевают специальную рубашку, и шорты с разрезом.
Диагностические шаги:
- Перед началом исследования пациенту одевают кислородную маску, которая будет поддерживать его дыхание и
 внутрикапельно вводят обезболивающие препараты.
внутрикапельно вводят обезболивающие препараты. - Перед тем, как вводить колоноскоп пациента укладывают на левый бок и смазывают аппарат смазкой на основе вазелина. Она позволяет уменьшить чувство дискомфорта.
- Чтобы увидеть все необходимое кишечник на протяжении всей процедуры будет заполняться воздухом. В это время больной может ощутить сильное вздутие живота, при этом могут образоваться газы. При надобности врач может располагать колоноскоп под различным наклоном. Больной не будет чувствовать никакой боли.
- Все изображения передаются на монитор компьютера. Поэтому если какой-то участок не удается рассмотреть более подробно, наклон и расположение камеры могут
 регулироваться.
регулироваться. - Если же при обследовании находятся патологические отклонения, то специалист может извлечь образцы тканей. Они понадобятся для того, чтобы определить характер появившихся новообразований.
- При обнаружении полипов на стенках кишки, они так же немедленно удаляются.
- По окончанию процедуры больного просят глубоко вдохнуть, после чего колоноскоп аккуратно выводят из прямой кишки.
Подробней о том, как проводится колоноскопия и как выглядят полипы кишечника можно узнать из видеоролика:
Безболезненный результат
Процедура колоноскопии является безболезненной, так как во время исследования пациенту внутривенно вводят обезболивающие препараты.
Больной может чувствовать только некий дискомфорт и вздутие живота во время нахождения колоноскопа у него в кишечнике.
Возможные осложнения
Чаще всего никаких осложнений не возникает.
В редких случаях могут проявиться следующие отклонения:
- После удаления полипа или взятия образца некоторое время наблюдается кровотечение. Они не обильные и довольно быстро прекращается.
- Побочные эффекты могут вызвать вводимые лекарства.
- Разрывы в стенках кишечника практически не происходят. Все будет зависеть от опытности специалиста, который проводит исследование.
Мнение исследуемых пациентов
Отзывы пациентов, которым было проведено исследование колоноскопия кишечника.
Колоноскопию перенесла около полугода назад. Процедура прошла успешно, больно не было. Предполагаемый диагноз (опухоль) не подтвердился. Теперь периодически наблюдаюсь у специалистов.Тамара, 43 года
Провести процедуру порекомендовал врач, так у меня с рождения диагностируется болезнь Крона. Долго думал, а потом принял положительное решение.В день обследования сильно нервничал. Мне дали успокоительное и обезболивающее. Время прошло быстро, я даже ничего не понял. Полученные результаты помогли назначить правильное лечение.
Игорь, 32 года
МРТ или колоноскопия?
Конечно, же, методика колоноскопии позволяет получить более обширную информацию, чем при проведении магнитно-резонансной томографии. Обычно исследование МРТ проводят в качестве вспомогательного обследования.
Колоноскопия кишечника, хотя и является не самой приятной процедурой, но по своей информативности она дает возможность получить наиболее широкую картину болезней кишечника.
При грамотной подготовке к обследованию и при условии обращения к опытному специалисту не стоит бояться возможных осложнений и тем более боли!
Рекомендуем другие статьи по теме
stopvarikoz.net
Сегодня медицинская диагностика имеет в своем арсенале большое количество методов, позволяющих правильно оценивать состояние больного и выявлять на ранних этапах развитие опасных для жизни человека патологий. Один из них – исследование внутренних стенок толстой кишки при помощи инструментального оборудования: колоноскопия проводится в тех случаях, когда необходимо визуально оценить состояние кишечного тракта и произвести биопсию поражённых тканей.
Для чего нужна процедура
Суть колоноскопии предельно проста. Для её осуществления применяется оптический прибор (колоноскоп, отсюда и название). Его корпус – полая гибкая трубка. На одном её конце закреплена подсветка и миниатюрная видеокамера.
Изображение передаётся в реальном времени на монитор, поэтому врач имеет возможность видеть состояние внутренних стенок толстой кишки на протяжении двух метров, оценивать блеск слизистой, её цвет, изучать сосуды, расположенные под ней, изменения, вызванные воспалительным процессом.
Этот вид диагностики позволяет выявлять наличие гематом, трещин и язв, эрозий, рубцов и полипов, обнаруживать в просвете тракта инородные тела и опухоли.
Внутрь зонда можно вводить трубку для подачи воздуха. При помощи её расправляются складки полого органа. Таким способом обеспечивается лучшая доступность к изучению состояния слизистой кишечника.
Колоноскоп – многофункциональный инструмент. В полость трубки можно вводить щипцы и делать забор для гистологического исследования, извлекать инородные тела, устранять источник кровотечения, выполнять реканализацию суженого участка.
Видеооборудование способно не только передавать изображение, но и фотографировать проблемные места, а потом изучать их, выводя картинку на большой экран. Всемирная Организация Здравоохранения рекомендует проходить такое обследование всем здоровым людям старше 40 лет один раз в 5 лет. Пройти процедуру можно в специализированном учреждении: в больницах и в поликлиниках, в коммерческих диагностических центрах. Существуют ситуации, заставляющие производить колоноскопию немедленно.
Показания
Назначение делается, после тщательного сбора анамнеза заболевания. Поводом для проведения колоноскопии становятся:
- Жалобы пациента на устойчивые постоянные боли, имеющие локализацию в области живота.
- Наличие выделений из ануса (гноя или слизи).
- Обнаружение в каловых массах следов крови.
- Выявление нарушений работы пищеварительной системы (упорных запоров или продолжительных поносов).
- Анемия с невыясненной этиологией, резкая потеря веса, наследственная предрасположенность к раку толстой кишки.
- Подозрения на наличие в просвете полого органа инородного тела.
- Обнаружение симптомов болезни Крона, кишечной проходимости, неспецифичного язвенного колита (колоноскопия поможет подтвердить диагноз).
Кроме этого, нередко описываемую диагностическую процедуру проводят после ректороманоскопии или ирригоскопии (менее информативных тестов) для уточнения диагноза.
Елена Малышева расскажет, как проводится колоноскопия на этом видео.
Как подготовиться
Учитывая тот факт, что колоноскопия это серьёзное обследование, к нему необходимо начинать готовиться за три дня. Полезно на это время ограничить свой рацион, перед процедурой провести очищение кишечника.
Диета
Первоначальная подготовка подразумевает соблюдение правил питания, которые помогут очистить тракт толстой кишки, освободить её стенки от слипшихся шлаков и активизировать вывод каловых масс наружу. Для этого нет необходимости голодать, просто из своего ежедневного рациона стоит исключить следующие продукты:
- Ягоды, фрукты и овощи, свежую зелень.
- Колбасы, жирное мясо говядины, свинины и баранины.
- Макароны и каши, сваренные из цельнозернового пшена.
- Орехи и бобовые.
- Продукты, в составе которых есть красители и ароматизаторы, усилители вкуса.
- Газированные лимонады.
- Все хлебобулочные изделия.
- Кофе, крепкий чай, алкоголь.
- Коровье молоко.
Перечисленные продукты долго и тяжело перевариваются, это явление становится причиной появления метеоризма. Кушать можно в этот период мясо кролика или индейки (отварное), рыбу на пару, сухарики, бульоны диетические, кефир, домашний йогурт и простоквашу.
Последний раз кушать нужно не позднее 12 часов до назначенного срока. Остальное время разрешено пить зелёный чай и чистую воду. В день проведения обследования желудок должен быть пустым.
Очищение кишечника
Дальнейшая подготовка к процедуре будет проводиться в стенах медицинского учреждения. Она может быть осуществлена при помощи двух методов:
- применения клизмы;
- использования современных лекарственных препаратов.
Если выбирается первый способ и для того, чтобы диагностика была проведена правильно, важно делать очистительную клизму трижды: накануне вечером и дважды непосредственно перед колоноскопией. Кишечник должен промываться до выхода чистой воды. Значительно облегчать поставленную задачу помогает приём мягкого слабительного средства или ложки касторового масла.
Так как самостоятельно сделать себе клизму затруднительно и больно (особенно тогда, когда в заднем проходе есть трещины или геморроидальные узлы), многие предпочитают выбирать второй вариант очищения кишечника и используют для обозначенных целей медицинские препараты, стимулирующие процесс опорожнения («Лавакол» или «Фортранс»).
 Дозировку рассчитывает врач в строго индивидуальном порядке. Показать пример вычислений можно на втором препарате. Он продаётся в виде порошка. Норма приёма строится на соотношении 1 пакетик на 20 кг массы пациента.
Дозировку рассчитывает врач в строго индивидуальном порядке. Показать пример вычислений можно на втором препарате. Он продаётся в виде порошка. Норма приёма строится на соотношении 1 пакетик на 20 кг массы пациента.
Если человек весит 80 кг, для полной очистки ему нужно одновременно принять 4 пакетика. Каждый растворяется в литре воды. Пить начинать стоит через два часа после последнего приёма пищи накануне процедуры. Сразу принять четыре литра жидкости не удастся, поэтому пациент должен взять стакан, налить разведённый порошок и маленькими глотками выпивать весь объём с перерывами в 20 минут.
Соблюсти правила приёма описываемого препарата сложно: объём большой, да и вкус у лекарства не приятный. У многих больных он вызывает рвотный рефлекс. Поэтому врачи рекомендуют разбивать дозировку пополам, и выпивать 2 литра вечером, и два утром накануне колоноскопии.
Важно время рассчитать таким образом, чтобы последний стакан раствора допивался за 4 часа до диагностики. Если жидкость при этом сразу глотать и не задерживать её во рту, пройти очищение кишечника будет проще. Устранить тошноту поможет долька свежего лимона. Опасаться передозировки препарата не стоит, активные вещества «Фортранса» не всасываются в кровоток, поэтому выводятся из организма в неизменном виде.
Один пакетик «Лавакола» растворяется в 200 мл воды. Для проведения полного очищения необходимо выпить три литра. Вкус у порошка более приятный, поэтому его приём переносится легче. Врачи рекомендуют принимать «Левакол» после полудня до 19.00.
Описываемые средства были специально разработаны для подготовки к обследованиям с применением колоноскопа. Они мягко очищают, но у многих больных вызывают побочные реакции в виде метеоризма, аллергических проявлений и дискомфорта в области живота. Ребёнок выпить нужную дозу не сможет, поэтому клизму со счетов пока никто не списывает.
Как проводят колоноскопию кишечника
Многие, отправляясь на диагностические обследования, желают знать, каким образом они осуществляются. Имея полное представление о самом процессе, проще правильно настроиться и пройти процедуру безболезненно.
- Итак, сначала пациента просят лечь на кушетку и повернуться на левый бок, поджав колени к животу.
- Затем врач-диагност обрабатывает анальное отверстие антисептиком и аккуратно вводит в него зонд. Наркоз не используется, если человек обладает высокой чувствительностью и жалуется на то, что ему больно во время введения эндоскопического оборудования, могут быть применены анестезирующие гели. Практикуется и седация, но она заметно увеличивает цену диагностического обследования. Сильная боль возникает лишь в том случае, если нужно делать колоноскопию пациенту, у которого подозреваются острые воспалительные процессы или в прямой кишке есть спайки. В этом случае делают кратковременный общий наркоз (на 30 минут).
- После проведения анестезии врач аккуратно вводит в анус зонд, продвигает его медленно вглубь кишки. Для того чтобы расправить складки тракта и более тщательно обследовать его слизистую, через трубу закачивается воздух.
- Зонд может продвигаться вглубь кишки на 2 метра, все это время камера будет показывать внутреннее состояние полого органа. Если на пути зонда не обнаружатся патологические изменения, колоноскопию делают минут 15. При необходимости выполнить лечебные действия, как показывают отзывы больных, может понадобиться больше времени.
- Для проведения забора ткани для гистологического анализа предварительно через трубку эндоскопа вводятся обезболивающие препараты местного действия, затем щипцами изымается маленький кусок больных тканей и извлекается наружу.
Колоноскопия применяется для удаления полипов, небольших по размеру единичных новообразований. Для этих целей используются не щипцы, а специальное приспособление, похожее на петлю. Ею, как арканом врач захватывает выпуклую часть выроста у основания, перетягивает его, срезает и удаляет.
До появления колоноскопа выполнять резекцию позволяла лапароскопия, это хоть и малоинвазивная, но операция, требующая применение более сложного подготовительного процесса и проведения восстановления.
Как выглядит здоровый и больной кишечник, смотрите на этом видео.
Редкие осложнения
Когда осмотр заканчивается, врач должен произвести определённые манипуляции: при помощи зонда он откачивает воздух из кишки и выводит постепенно инструмент. После этого многие больные испытывают чувство сильного распирания живота. Устранить его помогают таблетки активированного угля.
В том случае, если описываемая процедура осуществляется в специализированном учреждении, и она доверяется опытному врачу, риск возникновения осложнений сводится к минимуму. Но он всё же существует. Чего стоит опасаться:
- Прободения стенок кишки. Осложнение возникает тогда, когда колоноскопия позволяет выявлять и показывать изъявление слизистой, сопровождающееся гнойными процессами. Больного сразу везут в операционную и хирургическим способом восстанавливают повреждённый участок.
- Кровотечения. Подобное встречается после удаления полипов и новообразований. Устраняется тут же методом прижигания участка и введением адреналина.
- Сильные боли в животе. Появляются после биопсии. Устраняется недомогание приёмом анальгетиков.
- Повышение температуры тела, тошнота, рвота, кровавые поносы. Такие побочные эффекты встречаются крайне редко, но при появлении хотя бы одного симптома, необходимо немедленно обращаться за медицинской помощью.
Противопоказания
Существуют состояния, при которых обследовать больного колоноскопом не представляется возможным. Это:
- Острые инфекции в организме.
- Заболевания сердечнососудистой системы.
- Падение давления.
- Лёгочная недостаточность.
- Наличие нарушений целостности кишечного тракта (перфорация с выходом содержимого в брюшину).
- Перитонит.
- Язвенный колит, сопровождающийся воспалительными явлениями.
- Массивное кровотечение.
- Беременность.
- Плохая свёртываемость крови.
Нет показаний к проведению колоноскопии у грудничков. При невозможности использовать описываемый метод, выбираются другие способы диагностики заболеваний нижнего отдела толстой кишки.
Альтернатива процедуре
Есть в арсенале медиков лишь одно обследование, способное по информативности конкурировать с описываемым методом. Это МРТ кишечника. Врачи между собой называют данный вид обследования виртуальной колоноскопией. Тот, кто хоть раз прошёл процедуру, отмечает, что она по ощущениям более комфортна, специалисты обращают внимание на щадящий характер диагностики.
Выполняется она при помощи оборудования, позволяющего сканировать и делать снимки брюшной полости с разных сторон, а потом создавать трёхмерную модель кишечного тракта. На ней хорошо видны все патологические процессы, при этом больной не испытывает никакого дискомфорта.
Почему же до сих пор медики пользуются колоноскопом? Дело в том, что МРТ не позволяет показывать патологические новообразования, диаметр которых не превышает 10 мм. Поэтому магниторезонансная томография формирует предварительное заключение, а уже после неё, когда врач хочет уточнить диагноз, он назначает инструментальное обследование.
Сколько стоит колоноскопия
Цена везде разная, формируется с учётом определённых факторов: название клиники, её уровень, техническое оснащение, квалификация диагноста. У каждого из нас всегда есть альтернатива: пойти в государственное учреждение или частную клинику, приобретающую оборудование у компании «Байер». В первом случае стоимость будет вполне приемлемой. В Москве она начинается от 4500 рублей.
projivot.ru
Колоноскопия - что это и как ее делают
Многие пациенты боятся данной процедуры, так как плохо представляют, что она из себя представляет. Чтобы правильно подготовиться к исследованию и избежать лишних переживаний, следует заранее узнать, что такое колоноскопия и как ее делают.
Что это за процедура?
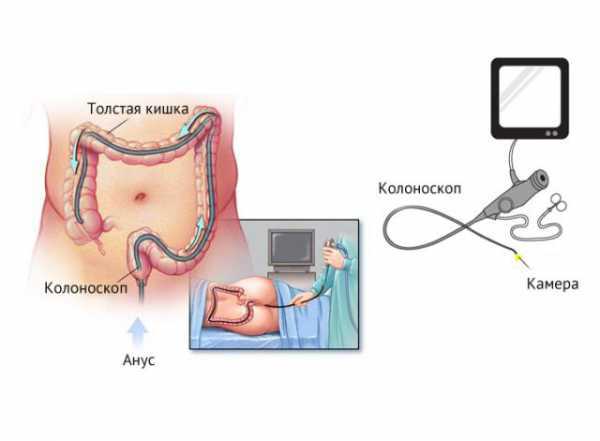
Колоноскопия – это исследование кишечника при помощи специального прибора, состоящего из гибкой подвижной части (зонда) и закрепленного на его конце оптического устройства. Колоноскоп вводится в прямую кишку пациента и продвигается до входа в слепую кишку. Одновременно в кишечник подается воздух, который раздвигает кишечные стенки и расширяет пространство для продвижения прибора.
Чтобы понять, насколько важно это исследование, нужно разобраться, что показывает колоноскопия. Колоноскопия позволяет провести диагностику многих серьезных заболеваний ректального пространства (геморрой, полипоз кишечника), включая наличие доброкачественных образований и раковых опухолей. Во время процедуры врач может оценить следующие параметры:
- состояние слизистой оболочки кишечника (наличие эрозий, трещин и других дефектов);
- целостность внутренних оболочек кишечника;
- наличие слизи и скрытых кровотечений;
- нарушения в работе кишечника, связанные с ростом образований.
Важно! У пациентов, имеющих родственников с диагностированным колоректальным раком, колоноскопия должна входить в перечень обязательных профилактических исследований наряду с осмотрами стоматолога, гинеколога (для женщин) и флюорографией легких.
Какой врач делает колоноскопию?
Колоноскопию должен проводить квалифицированный врач эндоскопист. Направление на обследование можно получить у участкового терапевта, гастроэнтеролога, эндокринолога, хирурга или проктолога. В некоторых малонаселенных городах в штате медицинских учреждений не предусмотрена должность врача эндоскописта, поэтому пациента могут отправить в соседний населенный пункт. При отсутствии такой возможности процедуру проводит проктолог или хирург, имеющий лицензию на проведение подобных манипуляций.
Как часто нужно делать колоноскопию?
Ответить на этот вопрос невозможно, так как процедура назначается по строгим медицинским показаниям, среди которых:
- боли при дефекации;
- изменение цвета или консистенции стула при отсутствии признаков отравления и других пищеварительных расстройств (особенно опасным считается появление черного стула);
- анальное кровотечение;
- появление кровяных сгустков или прожилок крови в каловых массах;
- образование шишек и узелков на поверхности прямой кишки (включая их выпадение);
- хронический запор или диарея.
С профилактической целью исследование проводится у людей, входящих в группу риска по развитию рака кишечника (каждые 1-2 года).
Важно! Частое прохождение колоноскопии кишечника без серьезных показаний неоправданно, так как имеется риск развития серьезных осложнений (около 1-3 %).
Какие могут быть осложнения?
Осложнения после проведения процедуры случаются редко, но полностью исключить вероятность их возникновения нельзя. Большое значение имеет правильная подготовка к колоноскопии кишечника, которая включает в себя специальную диету и коррекцию образа жизни за 3-7 дней до проведения исследования.
В некоторых случаях во время проведения колоноскопии у пациентов были зафиксированы кровотечения, которые могут продолжаться на протяжении нескольких суток после манипуляций. В случае халатности персонала и недостаточной дезинфекции инструментов возможно инфицирование гепатитом и другими вирусными заболеваниями, передающимися через кровь. Вероятность этого ничтожно мала (менее 0,1 %), но исключать подобную ситуацию полностью нельзя.
Другие возможные осложнения:
- перфоративная язва кишечника (прободение);
- лихорадка;
- трудности с дыханием и нарушение сердечного ритма (если процедура проводилась с применением анестезии);
- повреждение и разрыв селезенки.
Если колоноскопия проводилась с лечебной целью (например, для удаления полипов), возможны сильные боли тянущего или острого характера в нижней части живота, отдающие в анус и поясничную область. Чтобы максимально снизить возможные риски, необходимо правильно готовиться к колоноскопии кишечника и соблюдать рекомендации специалиста по режиму после процедуры.
Когда нельзя делать: возможные противопоказания
Показания и противопоказания колоноскопии должны определяться лечащим врачом. Категорически запрещено проводить данный вид исследования на любом сроке беременности, поэтому при малейших подозрениях на то, что женщина может быть беременна, требуется консультация гинеколога.
Абсолютным противопоказанием также является обильное наружное или внутренне кровотечение. Если пациент боле вирусными или бактериальными инфекциями, следует дождаться выздоровления. Проводить колоноскопию можно через 10-14 дней после того, как пациент будет признан здоровым.
Специалисты запрещают делать колоноскопию и при следующих заболеваниях и симптомах:
- повышенная температура тела, сопровождающаяся лихорадкой и ознобом;
- тромбоз вен прямой кишки;
- нарушения свертываемости крови;
- артериальная гипотония;
- колит, энтероколит в стадии обострения;
- патологии органов дыхательной системы.
Важно! Относительными противопоказаниями к проведению исследования являются болезни сосудов и сердца. Решение о возможности подобного обследования у данной группы пациентов должен принимать кардиолог.
Длительность процедуры
Длительность колоноскопии может составлять от 15 до 40 минут. Итоговая продолжительность зависит от целей исследования. Например, лечебная колоноскопия занимает больше времени по сравнению с диагностическим исследованием, поэтому при лечении уходит обычно от 30 до 40 минут.
Колоноскопия: больно или нет?
Каждый пациент, которому предстоит пройти эту процедуру, задавался вопросом: «Колоноскопия кишечника – больно ли это?». Саму процедуру нельзя назвать очень болезненной, но во время ее прения пациент может испытывать много неприятных ощущений, например:
- боли и спазмы в кишечнике;
- отхождение газов;
- подтекание жидкости;
- чувство распирания.
Эти явления делают манипуляции очень некомфортными, поэтому большинству пациентов врачи предлагают обследование с использованием анестезии. Сделать колоноскопию кишечника безболезненно можно при помощи общего наркоза, который вводится внутривенным способом. Данный вид анестезии имеет много противопоказаний и требует комплексного обследования пациента. При тяжелых заболеваниях сосудистой системы и сердца, а также зафиксированных случаях угнетений дыхательных центров и плохой переносимости наркоза в анамнезе использовать общее обезболивание нельзя.
Правила подготовки к колоноскопии
Подготовка к процедуре включает в себя два этапа: соблюдение специальной диеты и очищение кишечника при помощи клизм или медицинских препаратов слабительного действия. Подбирать лекарство для очищения кишечника лучше всего с лечащим врачом. В зависимости от индивидуальных показаний больному может быть назначен один из препаратов, перечисленных ниже.
- «Лавакол». Солевой раствор российского производства, который переносится легче импортных аналогов. Взрослому человеку понадобится выпить около трех литров раствора (15 пакетиков препарата).
- «Фортранс». Самый известный препарат для очищения кишечника. Для приготовления трех литров раствора необходимо 3 пакета развести теплой водой. Пить средство нужно небольшими глотками в течение дня.
- «Дюфалак». Сироп Дюфалак перед колоноскопией используется, когда солевые растворы вызывают у пациента рвотный рефлекс и другие выраженные побочные эффекты.
- «Пикопреп». Эффективное слабительное средство с нейтральным вкусом. Стоимость немного выше аналогичных препаратов, но применение более комфортное.
Диета перед колоноскопией кишечника предполагает отказ от продуктов с повышенным содержанием пуринов, красящих пигментов, а также плоды с косточками. К запрещенным продуктам относятся:
- шоколад, кондитерская глазурь, какао;
- цитрусовые культуры, бананы, все сорта винограда, хурма, киви;
- томаты, баклажаны, красный и оранжевый перец;
- острые специи;
- свежие булочки, хлеб и другая выпечка;
- репчатый лук;
- все виды капусты;
- свекла и свекольный сок;
- газированные напитки;
- жирное мясо и жареная пища.
Рацион в период подготовки должен состоять из зеленых фруктов и овощей (кабачки, яблоки, груши), постной говядины и телятины, несладких компотов, творога (до 5 % жирности), полутвердого сыра, гречневой и рисовой каш, сухого печенья (галеты или «Мария»). Можно есть перед колоноскопией и мед, но не более 1 чайной ложки в день, исключая рафинированный сахар.
Важно! За три дня до процедуры вся пища должна быть в жидком и полужидком виде.
После процедуры
Для быстрого восстановления после обследования важно знать, как питаться после колоноскопии кишечника. В первые сутки разрешается есть только протертую пищу: супы-пюре, жидкие каши, кисель. Еще два-три дня питание после колоноскопии должно быть щадящим: супы на нежирном бульоне, каши на разведенном молоке, запеченные фрукты. С четвертого дня можно добавлять в рацион привычные продукты, но делать это нужно постепенно и в небольших количествах.
Колоноскопия – достаточно безопасная процедура, если к ней правильно подготовиться. При соблюдении всех рекомендаций и указаний врача риск побочных эффектов и осложнений будет минимальным, поэтому важно ответственно подойти к подготовительному этапу.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе