Что такое колоноскопия и как ее делают?
Как же важно вовремя начать лечение того или иного заболевания. Ведь, если запустить болезнь, можно получить взамен ещё несколько новых. Особенно страшны при этом разного рода осложнения. Поэтому своевременная диагностика заболевания является очень важной составляющей всего лечения. Особенно остро стоит пррблема исследования болезней кишечника. Самой популярной процедурой для его диагностики является колоноскопия. А вот что такое колоноскопия и как её делают, какие её особенности и поможет ли этот метод диагностики в лечении, Вы сможете узнать ниже в статье.
Что такое колоноскопия?
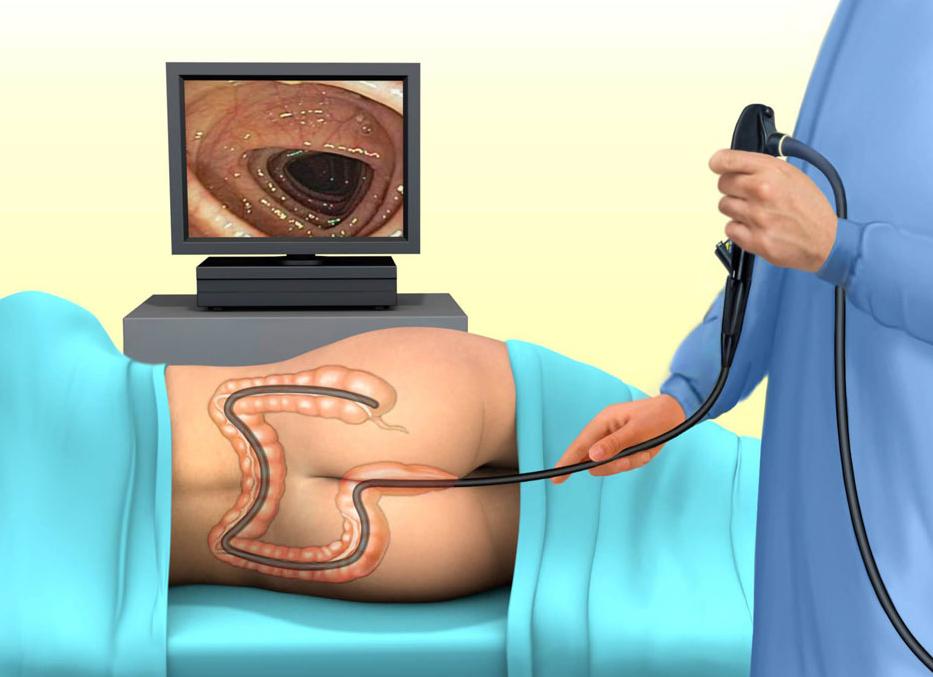
Колоноскопия – это одна из важнейших процедур, которая может дать довольно подробную информацию о состоянии кишечника пациента. Эта процедура позволяет провести инструментальную диагностику патологических заболеваний прямой, а так же толстой кишки. Процедура выполняется благодаря специальному прибору «колоноскопу» и позволяет буквально за считанные минуты провести визуальный анализ состояния толстого кишечника, при чём колоноскоп может исследовать его длину до двух метров.
Что такое колоноскоп?
Прибор представляет собой гибкий, длинный зонд, на одном конце зонд оснащен специальным окуляром с подсветкой и крошечной видеокамерой для передачи видео изображения на экран. Также в комплект входит трубка, через которую подается воздух в прямую кишку и щипцы, с помощью которых делают биопсию (сбор гинекологического материала). С помощью камеры, зонд может фотографировать участки кишечника, через которые проходит прибор и отправлять их на монитор в увеличенном состоянии для более подробного визуального анализа, что позволяет детально рассмотреть слизистую кишечника и увидеть мельчайшие патологические изменения более подробно, чем на ультразвуковом исследовании.
Когда и зачем необходимо делать колоноскопию?
Обычно большинство из опытных специалистов считают, что колоноскопию должна делаться каждому даже здоровому человеку от тридцати лет, раз в пять-шесть лет, в целях профилактики.
К врачу стоит обратиться в том случае, если вы ощущаете или наблюдаете:
- Выделения крови, гнойной жидкости и различных слизистых и вязких выделений из толстого кишечника;
- Боли в брюшной полости в течение нескольких дней, которые происходят всё чаще с каждым днем;
- Нарушение стула;
- Внезапное проявление признаков анемии;
- Диагноз опухоли брюшной полости при ирригоскопии;
- При попадании в кишку чужеродного предмета и так далее.
Почему возможен запрет на проведение колоноскопии?
К сожалению, проводить такую процедуру, как колоноскопию, разрешено не всем пациентам с жалобами на работу желудочно-кишечного тракта. У некоторых людей существует индивидуальная непереносимость зонда внутри организма, некоторые имеют болезни, при которых проведение колоноскопии противопоказано, а также существуют больные, которые просто отказываются от этой процедуры по психологическим причинам.
Основные противопоказания проведения колоноскопии следующие:
- В случае инфекционного заболевания;
- Плохая свертываемость крови;
- Перетонит;
- Колит язвы.
При помощи колоноскопии возможно следующее:
- Проанализировать цвет и отблеск стенок слизистой кишечника, также сосудов слизистого слоя;
- Узнать и проанализировать размер просвета, оценить двигательные возможности кишечной трубы;
- Сделать анализ всех воспалительных процессов, образований, которые находятся на стенках кишечника (язвенные дыры, микротрещины, геморрои и рубцы);
- Получить маленький кусочек новообразования и сделать биопсию полученного результата;
- В редких случаях можно удалить опухоль;
- Извлечь какое либо инородное тело;
- Ликвидировать источники кровотечения.
Диета при колоноскопии
Несмотря на то, что колоноскопия довольно редко является лечением какого-либо заболевания, а гораздо чаще используется для анализа болезней, перед тем, как провести эту процедуру, большинство врачей настаивают на диете. Её стоит придерживаться за неделю до колоноскопии и неделю после (за исключением назначения индивидуального питания при обнаружении того или иного заболевания желудочно-кишечного тракта). Исследуемый пациент должен прислушаться к врачу, но в случае отказа от диеты за неожиданные последствия во время и после процедура по этой причине врач ответственности не несёт.
Запрещаются данные продукты:
- Черный хлеб;
- Орехи;
- Молоко;
- Газированные напитки;
- Морковь, чеснок, репа, редька, лук, редис, капуста, свекла;
- Крыжовник, малина;
- Абрикосы, яблоки, финики, апельсины, бананы, персики, виноград, мандарины, изюм;
- Шпинат, щавель (зелень);
- Каши (овсяная, перловка);
- Бобы (любые бобовые изделия).
Рекомендуемые продукты при колоноскопии:
- Кисломолочные продукты;
- Бульоны (предпочтение отдаётся отварам из нежирных видов мяса);
- Печенье (не сдобное);
- Белый хлеб;
- Мука (грубого помола);
- Говядина (отварная);
- Рыба;
- Птица (нежирные сорта).
Как делают колоноскопию кишечника?
Среди людей практически не бытует такое определение, как «колоноскопия». Соответственно, многие не знают, как проводится такая процедура диагнсостики кишечника. И, не смотря на то, что во многих случаях эта процедура может ускорить лечение болезни или даже спасти жизнь, психологически человеку будет гораздо легче, если он будет знать, как проходит процедура.
Во время прохождения процедуры, пациент лежит на боку (как правило, на левом), подтянув колени к себе (к груди), в некоторых случаях на спине. После чего пациенту в анальное отверстие, а далее в прямую кишку. После того, как колоноскоп войдёт глубоко вовнутрь и дойдёт до кишечника, им начинают крутить снаружи, чтобы лучше исследовать оболочку стенок, их повреждения и общее состояние.
Важно! В профессиональных медицинских учреждениях перед процедурой колоноскопии обязательно обрабатывают место введение колоноскопа антисептическими препаратами. Это является обязательной составляющей процедуры, так как через зонд в организм могут попасть различные бактерии и инфекции, что спровоцирует развитие различных болезней.
Также каждый пациент имеет право попросить применить специальную мазь или гель, которые работают как анестезия, чтобы не чувствовать дискомфорт при проведении колоноскопии.
Также при колоноскопии (при необходимости) можно вводить специальные препараты прямо в кишечник, срезать различные полипы и так далее. Далее при обнаружении каких-либо нарушений в работе кишечника пациентам назначается курс лечения, которые они могут пройти в больнице или дома в зависимости от тяжести заболевания. В целом процедура колоноскопии занимает от 15 минут до часа.
Колоноскопия: больно ли это?
Большинство пациентов считают, что это больно и стараются избежать процедуры. На самом деле это деле это причиняет лишь дискомфорт, но в случае большого страха пациента перед провидением процедуры врач может принять решение делать процедуру под общим наркозом. Поэтому бояться колоноскопии вовсе не стоит.
Как подготовиться к процедуре колоноскопии?
Как правило, кроме диеты, особых назначений перед процедурой пациентам не делают. Но проходившие колоноскопию больные советуют очистить кишечник. Сделать это можно с помощью клизмы (за день до процедуры и непосредственно перед ней). Также возможно применение специальных очищающих препаратов. Очень популярны следующие:
- Фортранс (для применения нужно размешать необходимое количество пакетиков (1 пакетик = 20 кг человеческого веса) в 1 литре тёплой воды и выпить залпом или же постепенно с перерывами в час-два);
- Лавакол (это средство необходимо размешать в 200 мл тёплой воды и пить по одному стакану каждые 20-30 минут так, чтобы в организм попало 3 литра раствора).
Стоимость процедуры
В различных клиниках цена на колоноскопию будет разной. Это зависит от престижности медицинского учреждения и применения тех или иных препаратов. В обычных больницах колоноскопия будет стоить примерно 5000 рублей.
Что такое колоноскопия? Как проводится обследование, и как к нему готовиться?
Как и всякое медицинское исследование, колоноскопия применяется в рекомендованных случаях. Даже пациенты, имеющие один и тот же диагноз, могут нуждаться в ней в разной степени. Показания к колоноскопии можно разделить на 2 группы: абсолютные (обязательные) и относительные. К обязательным показаниям относятся:
- Кровотечения желудочно-кишечного тракта.
- Рецидивы кишечной непроходимости.
- Подтверждение неспецифического язвенного колита.
- Болезнь крона.
- Повторяющиеся эпизоды абдоминальных болей неясного происхождения.
- Полипы желудочно-кишечного тракта.
- Исключение новообразований толстого кишечника (онкопоиск).
Исследование проводится при упорных запорах. Этот случай относится к относительным показаниям. Кроме вышеописанных показаний специалисты Всемирной Организации Здравоохранения рекомендуют проведение такой диагностической процедуры каждые 5 лет после достижения 40-летнего возраста, а в группе риска по развитию семейного полипоза – с 12-14 лет.
Кому нельзя проводить колоноскопию
Колоноскопия – высокоинформативный метод. Визуализация кишечника позволяет проводить уточнение диагноза и лечебные манипуляции. Метод эмоционально и физически оказывает нагрузку на организм пациента. Поэтому противопоказания достаточно обширны и касаются не только ограничений со стороны ЖКТ:
- Острые инфекционные заболевания (кишечные, респираторные и т. д.).
- Возникновение подозрения на перитонит.
- Значительно выраженная органная недостаточность (легочная, сердечная).
- Ишемические колиты значительной выраженности.
- Общее тяжелое состояние пациента.
- Тяжелый ишемический колит в стадии обострения.
- Наличие значительных нарушений в системе свертывания крови.
- Обширный язвенный колит в стадии обострения.
Колоноскопия – достаточно безопасный метод с хорошо известными нюансами и осложнениями. Существует ряд частных вопросов, касающихся противопоказаний. Один из них состоит в том, можно ли делать колоноскопию при месячных. Стандартный ответ эндоскописта будет отрицательным. Исследование лучше перенести на другое время. Исключения составляют ситуации, угрожающие жизни. Экстренную диагностику по жизненным показаниям необходимо проводить и во время менструального кровотечения.
Подготовка к колоноскопии
Эффективность проведения инструментального исследования будет напрямую зависеть от предшествующей подготовки. Если она выполнена в полном объеме, то слизистую удается всесторонне осмотреть, выявив даже минимальные патологические образования. Наличие кишечного содержимого уменьшает возможности продвижения и осмотра, а значит, ставит под сомнение достоверность полученных результатов. Пациент должен быть детально осведомлен о том, как готовиться к колоноскопии. Из огромного множества способов стоит предпочесть те, что рекомендованы Российским Эндоскопическим Обществом. Общепризнанны 2 варианта подготовки.
При любом из них пациентам с нормальным стулом за 2, а при задержке опорожнения кишечника за 3 дня необходимо соблюдать диету. Она подразумевает полное исключение растительной клетчатки. Допустимыми продуктами являются бульоны, вареная рыба, яйца, молочные продукты, чай, сахар, осветленные соки, мед. Можно пить воду. Накануне проведения манипуляции пациент не принимает пищу в обеденный и вечерний прием. В день исследования он исключает завтрак. Допускается прием сладкого чая или прозрачного бульона. Исключение составляют больные диабетом, которым разрешен завтрак без содержания клетчатки (яйцо, кефир).
Очищение кишечника перед колоноскопией может отличаться способом проведения:
- С помощью слабительного. В день, предшествующий исследованию, с 15 часов 3 (при запорах 4) литра Фортранса растворяют в 1 литре воды. Полученный раствор необходимо принять в течение 180 – 240 минут.
- С помощью клизм. В 14 часов дня, предшествующего исследованию, пациент принимает слабительное, а в 18:00 и 20:00 производит очистительные клизмы водой температурой около 22 – 24 градуса тепла по 1,5 л. Утром перед колоноскопией очистительную клизму проводят трижды: в 6:30, 7:30 и в 8:30. Состав и объем аналогичны предыдущим. Если в последний раз вода не содержит каловых масс, то процедуру заканчивают. Если фрагменты кала встречаются, продолжают до появления чистой воды.
До проведения колоноскопии необходимо разобраться, как ее делают. Самый частый вопрос пациентов – больно ли делать исследование. Однозначного ответа на этот вопрос быть не может, поскольку уровень болевой чувствительности у разных людей значительно отличается. Обезболивание можно осуществлять несколькими способами. Чаще других применяют 3 варианта:
- Местное обезболивание. Метод, при котором обезболивающее вещество вводится самим оборудованием для колоноскопии. Во время продвижения колоноскопа и расширения кишечника с помощью воздуха пациент чувствует происходящее. Именно по его комментариям врач получает дополнительные сведения о возможности дальнейших действий. Обезболивающий раствор вводится местно.
- Общее обезболивание. При таком способе пациент ничего не чувствует во время проведения манипуляции. Он находится под наркозом.
- Седация. Медикаментозное сопровождение, позволяющее провести исследование без наркоза. При данном методе больной заранее принимает препараты. Он находится в сознании, может выполнять рекомендации эндоскописта. Болевая чувствительность при этом притуплена.
Выбор оптимального метода обезболивания – задача врача. Для этого он учитывает и место предположительной локализации процесса, и состояние пациента, и наличие у него сопутствующей патологии. После анализа данных предпочтение отдается самому безопасному и комфортному из возможных вариантов.
Что выбрать: КТ кишечника или колоноскопию?
Толстый кишечник можно исследовать несколькими способами: ирригоскопией, ректороманоскопией, компьютерной томографией (КТ) кишечника или колоноскопией. Каждый из методов предпочтителен для определенных клинических ситуаций. Для диагностики новообразований кишечника активно применяется компьютерная томография (КТ). При ее проведении множество полученных снимков объединяются в компьютере в детальную 3D модель. КТ кишечника или колоноскопия – что лучше? У каждого метода диагностики свои преимущества и слабые стороны.
КТ характеризуется:
- высокой точностью;
- атравматичностью;
- возможностью применения в случаях, когда колоноскопия противопоказана (при эрозированной поверхности кишечника и т. д.);
- меньшим временем проведения;
- возможностью рассмотрения результатов в любой момент в полном объеме;
- позволяет увидеть состояние окружающих кишечник тканей;
- меньшей зависимостью от специалиста;
- легче переносится пожилыми ослабленными больными;
- не требует дополнительной нагрузки в виде наркоза.
Минусами метода является невозможность использования у тучных пациентов, у беременных женщин и у детей до 14 лет. Процедура дорогостояща и не всегда доступна для населения (может быть расположена далеко и в 1 экземпляре на большое количество больных).
Колоноскопия
Плюсами колоноскопии является возможность оценить состояние слизистой оболочки (цвет), взять материал на исследование, провести лечебные мероприятия (полипэктомию), возможность детального рассмотрения мелких элементов. Минусами метода является инвазивность, травмоопасность, болезненность, зависимость от анатомических особенностей (стриктур, резкостей углов поворота кишечника).
Исходя из особенностей этих методов, они будут рекомендованы врачом в подходящих ситуациях. Например, для диагностики итогов лечения болезни Крона у пожилого пациента доктор отдаст предпочтение КТ, а для диагностики полипоза – колоноскопии. Каждый метод исследования имеет свою нишу применения.
Что такое колоноскопия и как её делают: подготовка к процедуре
Что такое колоноскопия? Народные методы и современная медицина — советы и рекомендации по подготовке к исследованию.
Что такое колоноскопия
Назначение на проведение колоноскопии вызывает у пациентов множество вопросов и переживаний. Так ли они оправданы и в чём заключается суть этой диагностики?
Итак, колоноскопия — что это такое? Это распространённая медицинская процедура для исследования кишечника с использованием специального зонда. Её продолжительность составляет от 5 до 10 минут. Размеры эндоскопа не превышают горошину по толщине, что гарантирует минимум болезненных ощущений пациенту. В ряде случаев также применяются обезболивающие средства.
Показаниями к назначению колоноскопии служат:
- воспалительные процессы и заболевания кишечника;
- боли в желудке и нарушения стула — запоры и диарея;
- гинекологические и абдоминальные операции;
- нарушение функций кишечника — анемия, образование полипов;
- контрольно-динамическая диагностика — после проведения операций на ЖКТ.
Отвечая на вопрос, колоноскопия — что это такое, следует знать, что основное назначение исследования — точная диагностика слизистой оболочки кишечника. Поэтому процедура имеет чёткие противопоказания к возможности своего проведения.
- Инфекционные процессы
- Лёгочная и сердечная недостаточность
- Подозрение на перитонит
- Острый язвенный колит
- Проблемы со свёртываемостью крови
Вам может быть интересно: Отечественный препарат Интоксик
Подготовка к процедуре колоноскопии: диета и меню
Подготовка к колоноскопии требует ответственного отношения. Она состоит из специальной бесшлаковой диеты и тщательного очищения кишечника. От качества подготовки зависят результат исследования и комфорт пациента.
Диета при подготовке к колоноскопии
Бесшлаковое питание
Подготовка к колоноскопии, диета и меню — это бесшлаковое питание, полностью исключающее пищу с высоким содержанием волокон. Так как они являются главной причиной образования каловых масс, препятствующих точной диагностике. Продолжительность такой диеты составляет три дня.
Что можно есть при подготовке к колоноскопии
Не рекомендуемые продукты при подготовке колоноскопии
Итак, что можно есть при подготовке к колоноскопии? Набор продуктов не отличается разнообразием. В него входят — отварная и паровая говядина, нежирные рыба и птица, сухое печенье и диетические супы. Из напитков — чай и минеральная вода.
На это время придётся сказать нет привычной пище, так как она может вызвать вздутие кишечника. В частности это касается зелени и овощей. Не стоит есть бобовые и орехи, фрукты и черный хлеб, пшенную и перловую крупу, геркулес. Молоко и газированные напитки тоже попадают под запрет.
Особое внимание стоит уделить своему питанию в третий день. На обед возможна только лёгкая пища, в то время, как на ужин — исключительно жидкость. В день проведения колоноскопии можно только пить.
Народные средства для подготовки
Диета при подготовке к колоноскопии имеет важное значение, но не стоит забывать про очищение кишечника. В этом плане хорошо зарекомендовали себя народные средства.
Самым эффективным из них является клизма. Её стоит ставить в два приёма в день до проведения обследования. Интервал между клизмами — 40-60 минут.
Двойное очищение кишечника понадобится и в день процедуры, с тем же временным промежутком. Количество воды составляет литр — полтора на одну очистку, до момента выхода чистой воды из организма.
Вам может быть интересно: Очищение организма в домашних условиях
Второй вариант клизмы не сильно отличается от первого, за исключением использования дополнительных слабительных средств — касторового масла и добавок в воду в виде лимонного сока или яблочного уксуса, не более столовой ложки на литр. Масло принимается натощак в 3 часа дня накануне колоноскопии, а клизма ставится с интервалом в два часа — в 8 и 10 часов вечера.
Слабительные препараты — дюфалак, фортранс, флит фосфо-сода и другие, теоретически могут заменить клизму. Но применять их следует заблаговременно, в соответствии с инструкцией — за два дня до проведения диагностики.
Слабительные препараты
Альтернатива колоноскопии
Колоноскопия кишечника и подготовка к процедуре далеко не самые приятные способы исследования организма, но именно они могут дать наиболее полную информацию о состоянии кишечника и выявить любое его заболевание на ранней стадии.
Существуют и альтернативные варианты диагностики:
- компьютерная томография — ирригоскопия;
- магнитно-резонансная томография кишечника — МРТ;
- ультразвуковое исследование — УЗИ;
- ректороманоскопия.
КТ или ирригоскопия представляют собой рентгенологическое исследование с применением контрастного вещества — бариевой клизмы. Хоть основную работу по изучению структуры кишечника выполняет томограф и процедура безболезненна, дискомфорт и вздутие от смеси бария присутствуют. Готовый монтаж КТ анализируется врачом и позволяет выявить крупные образования в кишечнике.
Однозначный ответ на вопрос, КТ кишечника или колоноскопия — что лучше, дать невозможно. Томография эффективный метод исследования брюшной полости, но у неё ограничена в возможностях — нельзя взять биопсию и обследовать пациента весом более 100 кг, как и выявить опухоли менее 1см. Также это большая лучевая нагрузка.
Колоноскопия — процедура болезненная и требующая серьёзной подготовки, тем не менее — она гарантирует более точный результат.
МРТ кишечника или колоноскопия
МРТ — универсальный метод исследования, не вызывающий каких-либо неприятных ощущений. Процедура длится около получаса. На готовом снимке можно увидеть только петли кишечника. Чтобы рассмотреть их на предмет инородных тел и опухолей необходимо использовать контрастное вещество.
МРТ кишечника
Говоря о том, что лучше — МРТ кишечника или колоноскопия, стоит учитывать, что магнитно-резонансная томография предоставляет не так много сведений для анализа. Хотя процесс подготовки к обеим процедурам аналогичен. К тому же, исследование имеет свои чёткие противопоказания — ранние стадии беременности, клаустрофобия, наличие магнитных и электрических стимуляторов в теле обследуемого пациента.
УЗИ кишечника или колоноскопия
Ультразвуковое исследование — самая простая и безболезненная процедура, она практически не имеет ограничений на проведение. Ультразвуковые волны дают четкое представление о состоянии нижних и верхних отделов ЖКТ.
УЗИ кишечника
Подготовка к УЗИ — это те же бесшлаковая диета и клизма. Сама диагностика проводится в три этапа:
- обследование пустого кишечника;
- обследование кишечника с катетером, содержащим стерильную жидкость;
- обследование кишечника после удаления катетера.
Ответ на вопрос: УЗИ кишечника или колоноскопия — что лучше, снова не будет однозначным. Оба метода широко применяются в медицине и дают высокую точность результатов. Не в пользу колоноскопии говорят специфические ощущения, испытываемые пациентом. Кроме того, УЗИ помогает составить более полную картину состояния внутренних органов и позволяет диагностировать верхние отделы ЖКТ, которые невозможно исследовать при колоноскопии.
Ректороманоскопия или колоноскопия
Наименее популярный из всех видов исследования — ректороманоскопия. Она помогает оценить состояние нижней части толстой кишки и прямой кишки при помощи ректоскопа. Процедура проводится врачом эндоскопистом и позволяет взять пробы материала на биопсию.
Ректороманоскопия кишечника
Вопрос — ректороманоскопия или колоноскопия что лучше, с медицинской точки зрения имеет чёткий ответ. Больше информации и подробностей даёт колоноскопия за счёт большего проникновения вглубь организма. Подготовку обе процедуры имеют одинаковую, но ректороманоскопия проводится без обезболивания. Дискомфорт и неприятные ощущения от колоноскопии можно притупить седативными средствами или провести исследование под наркозом.
Подготовка к колоноскопии кишечника с наркозом
Подготовка к колоноскопии кишечника с наркозом ничем не отличается от стандартной. Это — строгая диета и очищающие клизмы. Альтернативой общему наркозу могут быть седативные препараты и медикаментозный сон.
Колоноскопия под наркозом
Отельной подготовки заслуживает сам наркоз. Он включает в себя психологическую готовность и премедикацию. Первый этап — это беседа с лечащим врачом и ознакомление анестезиолога с медицинской историей. Второй — ввод в организм препаратов: снотворных и анальгетиков, антигистаминных и успокаивающих средств.
Как делать колоноскопию с наркозом или без
Многие пациенты часто задаются вопросом — как делать колоноскопию с наркозом или без? Ответ на него очевиден. Несмотря на то, что общий наркоз, равно как и его альтернативные формы — абсолютно не полезен для здоровья, существуют показания, при которых его применение строго необходимо. К ним относятся:
- низкий порог болевой чувствительности;
- обширные деструктивные процессы в кишечнике;
- наличие спаечной болезни кишечника;
- детский возраст до 12 лет.
Колоноскопия имеет определённый риск — причинение трещин и микротравм слизистой оболочке прямой кишки и кишечника, которые невозможно предотвратить, находясь под наркозом. Поэтому процедура должна иметь строгое назначение и проводиться опытным врачом специалистом при условии выполнения всех необходимых анализов.
И еще — не будь жадиной и поделись в социальных сетях! Это лучшая благодарность для нас…
Колоноскопия: что это такое, подготовка, как и для чего проводится процедура
Врачи-проктологи нередко направляют пациентов на колоноскопию. Эта процедура позволяет визуально исследовать стенки кишечника. При многих проктологических заболеваниях она необходима для постановки точного диагноза.
Что такое колоноскопия кишечника?
Это метод диагностики кишечных патологий, проводимый путем введения специального зонда (эндоскопа или колоноскопа) в кишечник для визуального обследования его стенок. Таким способом проводится осмотр всех отделов толстой кишки.
Эндоскоп, который вводится в прямую кишку, обладает большой эластичностью. Благодаря этому врач исследует все карманы, складки и изгибы органа. При этом используются оптические системы с возможностью видеозаписи. Изображение, переданное на экран, можно приближать для детального рассмотрения слизистой.
В отличие от других методов колоноскопическое обследование имеет преимущества, поскольку помогает обнаружить опухоли маленьких размеров, плоские новообразования, мелкие трещины и другие повреждения кишечных стенок. Эта процедура является единственным способом распознать заболевание на самых ранних стадиях.
Назначая больному такое обследование, врач-проктолог обязан объяснить, что такое колоноскопия кишечника, как и зачем она проводится.
Какие болезни выявляет?
Данная процедура позволяет получить массу информации о состоянии кишечника. При осмотре врач обращает внимание на тонус сфинктеров, глубину органа, протяженность, состояние слизистой, каловые камни, наличие новообразований. Колоноскоп также определяет амплитуду и частоту сокращений кишечных стенок (перистальтических волн). Эта информация особенно важна, если человек страдает хроническими запорами или же диареей.
В результате процедуры проктолог распознает большинство кишечных патологий, таких как:
- Болезнь Крона. Характеризуется язвами, рубцами, трещинами и утолщением кишечных стенок.
- Хронический колит. Воспаление кишечника, на поздних стадиях приводящее к атрофии органа.
- Амилоидоз. Нарушение белкового обмена в кишечной ткани, приводящее к кровотечениям и запорам.
- Злокачественные и доброкачественные опухоли.
- Полипы. Доброкачественные наросты, часто возникающие без симптомов.
- Дивертикулез. Мешковидное выпячивание кишечной стенки.
- Псевдомембранозный колит. Дисбактериоз, протекающий с образованием светло-желтых бляшек на слизистой.
- Кишечная непроходимость.
- Эрозии и язвы (дефекты слизистой оболочки).
Колоноскопия кишечника активно применяется для обнаружения паразитов. Порой анализы кала дают отрицательные результаты при небольшом количестве глистов. Колоноскоп же показывает личинки и яйца червей на ранних стадиях заражения.
Показания и противопоказания к проведению
Врач назначает обследование людям с жалобами на боли и спазмы в брюшной полости, систематические запоры или диарею, наличие крови, слизи или гноя в кале. Такие симптомы — явные показания к колоноскопии. Часто они сопровождаются общей слабостью, недомоганием, потерей аппетита, анемией.
Врачи рекомендуют проходить обследование и здоровым людям после достижения 50 лет. Это позволяет вовремя выявить те патологии кишечного тракта, которые не имеют выраженных симптомов. Профилактика важна также тем пациентам, которые ранее перенесли операцию брюшной полости.
В ряде случаев врач запрещает пациенту проходить колоноскопию из-за противопоказаний. Они бывают абсолютными и относительными. Абсолютными противопоказаниями являются:
- Ишемический колит в стадии обострения.
- Гнойный перитонит брюшной полости.
- Поздние стадии болезни Крона и неспецифического колита.
- Сильные повреждения кишечника (появляется риск разрыва стенок).
При наличии таких патологий процедура запрещена категорически, поскольку может привести к тяжелым осложнениям.
Относительные противопоказания позволяют провести обследование в случае острой необходимости, например при подозрении на злокачественную опухоль. К таким относятся:
- Пупочные и паховые грыжи.
- Кровотечение.
- Недавняя операция на органы брюшной полости.
Обследование не проводится также в случае неподготовленности человека к процедуре. Без должной подготовки кишечника результаты окажутся неточными.
Как подготовиться к процедуре?
Подготовка к колоноскопии заключается в тщательном очищении кишечника. В первую очередь за 2-3 дня до процедуры назначается специальная диета.
В это время запрещено употреблять цельнозерновые каши, свежие фрукты и овощи, орехи, семечки, бобовые, сухофрукты, жирную и острую пищу, газированные напитки. Рацион должен включать нежирное отварное мясо, птицу, кисломолочные продукты, хлеб, рисовую кашу, большое количество воды. За день до колоноскопии необходимо отказаться от ужина. Процедура всегда проводится в утреннее время, натощак.
Читайте также: Энкопрез причины у детей
Для очищения кишечного тракта прибегают к клизме и слабительным препаратам. Популярными средствами считаются Дюфалак и Фортранс. Вечером перед обследованием потребуется сделать клизму объемом 500 мл. Вода должна быть температуры тела. Повторить клизму нужно 2-3 раза для удаления всех каловых масс.
Если пациент принимает лекарственные препараты, разжижающие кровь (Аспирин, Варфарин), то ему следует сказать об этом врачу. Может потребоваться их отмена за день до обследования.
Проведение процедуры
В большинстве случаев врачи не прибегают к помощи обезболивающих препаратов. Пациенты испытывают лишь неприятные ощущения. Показаниями к анестезии служат сильные боли в кишечнике из-за механических повреждений, эрозий или язв.
В некоторых клиниках врачи, перед тем как проводить колоноскопию, предлагают пациентам обезболивание. Больной имеет право сам попросить врача об анестезии. Для местного обезболивания применяют Дикаиновую мазь или гель Ксилокаин.
Для проведения обследования пациент ложится на кушетку, повернувшись на левый бок и подтянув колени к груди. Проктолог медленно вводит колоноскоп через анальное отверстие в кишечник. Легкие спазмы и болевые ощущения могут возникать при прохождении зондом изгибов кишки.
На конце зонда имеется видеокамера, передающая изображение на монитор. Устройство современных колоноскопов включает специальные щипцы для забора биоматериала. Врач рассматривает слизистую кишечника и при необходимости делает биопсию (берет образцы тканей для цитологического исследования). С помощью специальных инструментов он может удалять полипы. Опытный проктолог проводит обследование в течение 20-30 минут. В редких случаях длительность процедуры может достигать 1 часа.
У большинства пациентов осложнений не возникает. Но если в течение 1-2 суток после колоноскопии присутствуют боли в брюшной полости, спазмы или другие недомогания, нужно обязательно обратиться к врачу.
Похожие статьи
Читайте также: Что такое ринофарингит симптомы у взрослых
Помогла статья? Оцените её
Загрузка…