Факторы, влияющие на результаты анализов | «Новая лаборатория»
Влияние различных факторов на результаты лабораторных исследований
Лабораторные исследования зачастую служат более чувствительными показателями состояния человека, чем его самочувствие. Результаты анализов отражают физико-химические свойства исследуемой пробы и дают объективную диагностическую информацию в цифровом выражении. Важные решения о стратегии ведения пациента часто основаны на небольших изменениях лабораторных данных. Именно поэтому роль лабораторных тестов, а также спектр и количество проводимых исследований, необходимых в процессе диагностики и лечения заболеваний, постоянно возрастает. Однако из практики работы любой диагностической лаборатории известно, что получаемые ими результаты далеко не всегда являются правильными. Это связано с наличием большого количества непатологических факторов, способных оказывать влияние на конечные результаты лабораторных данных.
Как показывает наш опыт работы, основное количество получаемых неудовлетворительных результатов связано с ошибками, допущенными в ходе проведения анализа. Появление случайных и систематических ошибок на любой стадии анализа будет снижать достоверность лабораторных результатов и, как следствие, затруднит постановку правильного диагноза и проведение адекватного лечения.
ПРЕАНАЛИТИЧЕСКИЙ (ДОЛАБОРАТОРНЫЙ) ЭТАП включает в себя все стадии от назначения анализа клиницистом до поступления пробы в лабораторию на рабочее место, а именно: назначение анализа, взятие биологического материала, его обработку и доставку в лабораторию. Ошибки, возникающие на внелабораторном этапе анализа, составляют от 70% до 95% от общего их числа. Именно они могут оказаться непоправимыми и полностью обесценить весь ход проводимых исследований.
Поэтому правильная организация преаналитического этапа должна стать составной частью любой системы обеспечения качества лабораторного анализа.
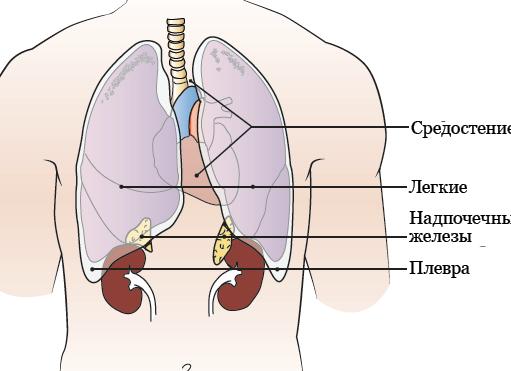
При получении, обработке и доставке образцов в лабораторию следует иметь в виду следующие факторы, которые могут быть как устранимыми, так и неустранимыми. Результаты лабораторных исследований подвержены влиянию биологической и аналитической вариации. Если аналитическая вариация зависит от условий выполнения теста, то величина биологической вариации — от целого комплекса факторов. Общая биологическая вариация исследуемых показателей обусловлена внутрииндивидуальной вариацией, наблюдаемой у одного и того же человека в результате влияния биологических ритмов (разное время дня, года), и межиндивидуальной вариацией, вызванной как эндогенными, так и экзогенными факторами.
Факторы биологической вариации (физиологические факторы, факторы среды, условия взятия пробы, токсичные и терапевтические факторы) могут оказать влияние на результаты лабораторных исследований. Часть из них способна вызывать реальные отклонения лабораторных результатов от референтных значений вне связи с патологическим процессом. К таким факторам относят:
- Физиологические закономерности (влияние расы, пола, возраста, типа сложения, характера и объёма привычной активности, питания);
- Влияние окружающей среды (климат, геомагнитные факторы, время года и суток, состав воды и почвы в зоне обитания, социально-бытовая среда);
- Воздействие профессиональных и бытовых токсичных средств (алкоголь, никотин, наркотики) и ятрогенные влияния (диагностические и лечебные процедуры, лекарственные средства);
- Условия взятия пробы (приём пищи, физическая нагрузка, положение тела, стресс во время взятия пробы и др.);
- Методика взятия крови (способ взятия, средства и посуда, консерванты и т.д.);
- Неправильный (по времени) забор материала;
- Условия (температура, встряхивание, влияние света) и время транспортировки биоматериала на исследования в лабораторию.
Рассмотрим влияние наиболее важных факторов на результаты лабораторных анализов.
ПРИЕМ ПИЩИ
Режим питания, состав принимаемой пищи, перерывы в её приёме оказывают существенное влияние на ряд показателей лабораторных исследований. После приема пищи содержание отдельных продуктов обмена в крови может повышаться или подвергаться изменениям в результате постабсорбционных гормональных эффектов. Определение других аналитов может затрудняться вследствие мутности, вызванной хиломикронемией в послеобеденных пробах крови.
После 48 часов голодания может увеличиваться концентрация билирубина в крови. Голодание в течение 72 часов снижает концентрацию глюкозы в крови у здоровых людей до 2,5 ммоль/л, увеличивает концентрацию триглицеридов, свободных жирных кислот без значительных изменений концентрации холестерина. Длительное голодание (2 – 4 недели) также способно влиять на ряд лабораторных показателей. Концентрация общего белка, холестерина, триглицеридов, мочевины, липопротеинов в крови снижается; выведение креатинина и мочевой кислоты почками с мочой повышается. Длительное голодание тесно связано со снижением расхода энергии. Вследствие этого в крови снижается концентрация гормонов щитовидной железы – общего тироксина и еще в большей степени трийодтиронина. Голодание также приводит к увеличению содержания в пробах сыворотки крови кортизола и сульфата дегидроэпиандростерона.
Употребление жирной пищи может повысить концентрацию калия, триглицеридов и щелочной фосфатазы. Активность щелочной фосфатазы в таких случаях может особенно увеличиваться у людей с О- или В-группой крови.
Физиологические изменения после употребления жирной пище в виде гиперхиломикронемии могут увеличивать мутность сыворотки (плазмы) крови и тем самым влиять на результаты измерения оптической плотности. Повышение концентрации липидов в сыворотке крови может быть после употребления пациентом масла, крема или сыра, что приведёт к ложным результатам и потребует повторного анализа.
Определенные виды пищи и режимы питания могут влиять на ряд показателей сыворотки крови и мочи. Потребление большого количества мяса, то есть пищи с высоким содержанием белка, может увеличить концентрации мочевины и аммиака в сыворотке крови, количества уратов (солей кальция) в моче. Пища с высоким отношением ненасыщенных жирных кислот к насыщенным может вызвать снижение концентрации холестерина в сыворотке крови, а мясная пища вызывает увеличение концентрации уратов. Бананы, ананасы, томаты, авокадо богаты серотонином. При их употреблении за 3 дня до исследования мочи на 5-оксииндолуксусную кислоту даже у здорового человека её концентрация может быть повышенной. Напитки, богатые кофеином, увеличивают концентрацию свободных жирных кислот и вызывают выход катехоламинов из надпочечников и мозга (концентрация катехоламинов в сыворотке крови повышается). Кофеин способен повышать активность плазматического ренина. Приём алкоголя увеличивает в крови концентрацию лактата, мочевой кислоты и триглицеридов. Повышенное содержание общего холестерина, мочевой кислоты, гамма-глутамилтранспептидазы и увеличение среднего объема эритроцитов может быть связано с хроническим алкоголизмом.
Бессолевая диета может приводить к повышению уровня альдостерона в 3-5 раз. Концентрация билирубина после 48-часового голодания может повыситься в 2 раза, после еды – снижается на 20–25%; изменения уровня билирубина в течение суток могут достигать 15–30%.
ФИЗИЧЕСКИЕ УПРАЖНЕНИЯ
Состояние физической активности обследуемого оказывает большое влияние на результаты.
Физическая нагрузка может оказывать как преходящее, так и длительное влияние на различные параметры гомеостаза. Преходящие изменения включают в себя вначале снижение, а затем увеличение концентрации свободных жирных кислот в крови, повышение на 180% концентрации аммиака и на 300% — лактата, увеличение активности креатинкиназы, ACT, ЛДГ. Физические упражнения влияют на показатели гемостаза: активируют свертывание крови и функциональную активность тромбоцитов. Изменения указанных показателей связаны с активацией метаболизма и они обычно возвращаются к исходным (до физической нагрузки) значениям вскоре после прекращения физической деятельности. Тем не менее, активность некоторых ферментов (альдолаза, КК, ACT, ЛДГ) может оставаться повышенной в течение 24 ч после 1одночасовой интенсивной физической нагрузки. Длительная физическая нагрузка увеличивает концентрацию в крови половых гормонов, включая тестостерон, андростендион и лютеинизирующий гормон (ЛГ).
При длительном строгом постельном режиме и ограничении физической активности повышается экскреция с мочой норадреналина, кальция, хлора, фосфатов, аммиака, активность щелочной фосфатазы в сыворотке крови.
ЭМОЦИОНАЛЬНЫЙ СТРЕСС
Влияние психического стресса (страх перед взятием крови, перед операцией и т.д.) на результаты лабораторных тестов часто недооценивается. Между тем под его влиянием возможны преходящий лейкоцитоз; снижение концентрации железа; увеличение уровня катехоламинов, альдостерона, кортизола, пролактина, ангиотензина, ренина, соматотропного гормона, ТТГ и повышение концентрации альбумина, глюкозы, фибриногена, инсулина и холестерина. Сильное беспокойство, сопровождаемое гипервентиляцией, вызывает дисбаланс кислотно-основного состояния (КОС) с увеличением концентрации лактата и жирных кислот в крови.
ПОЛ ПАЦИЕНТА
Для целого ряда клинико-химических и гематологических показателей имеются статистически значимые различия между полами. В частности, это относится к уровням стероидных и гликопротеидных гормонов (прогестерон, эстрадиол, тестостерон, 17-ОН прогестерон, ЛГ, ФСГ, пролактин), транспортных белков (ССГ, ТСГ) и других биологически активных соединений (ТГ). В методической литературе имеется обширная информация по этому вопросу, кроме того, ее можно найти в большинстве инструкций по использованию диагностических наборов. Однако следует отметить, что приведенные в литературе референсные интервалы следует рассматривать лишь как ориентировочные. Это связано с наличием конструктивных особенностей наборов от различных фирм-производителей, а также с региональными и расовыми различиями в составе населения. Поэтому в каждой лаборатории рекомендуется установить собственные значения нормальных уровней исследуемых показателей с использованием тех видов наборов, которые регулярно применяются в рутинной практике.
ВОЗРАСТ ПАЦИЕНТА
Концентрация целого спектра аналитов зависит от возраста пациента и может значительно изменяться от момента рождения до старости. Наиболее ярко возрастные изменения выражены для некоторых биохимических показателей (гемоглобин, билирубин, активность щелочной фосфатазы, содержание липопротеинов низкой плотности и др.) а также для ряда аналитов, определяемых иммунохимическими методами. К ним относятся половые стероидные и гликопротеидные гормоны, тиреоиды, АКТГ, альдостерон, ренин, гормон роста (соматотропный), паратгормон, 17-оксипрогестерон, дегидроэпиандростерон, ПСА и др. Желательно, чтобы в каждой лаборатории имелись возрастные нормы для каждого из исследуемых показателей, что позволит более точно интерпретировать полученные результаты.
БЕРЕМЕННОСТЬ
Трактуя результаты лабораторных исследований у беременных, необходимо учитывать срок беременности в момент взятия пробы. При физиологической беременности средний объем плазмы возрастает примерно от 2600 до 3900 мл, причем в первые 10 недель прирост может быть незначительным, а затем происходит нарастающее увеличение объема к 35-й неделе, когда достигается указанный уровень. Объем мочи также может физиологически увеличиваться до 25% в 3-м триместре. В последнем триместре наблюдается 50% физиологическое повышение скорости клубочковой фильтрации.
Беременность является нормальным физиологическим процессом, который сопровождаются значительными изменениями в выработке стероидных, гликопротеидных и тиреоидных гормонов, транспортных белков (ССГ, ТСГ), АКТГ, ренина, а также в целом ряде биохимических и гематологических показателей. Поэтому для правильной интерпретации результатов важно точно указать срок беременности, когда была взята исследуемая проба крови.
При проведении скрининга врожденных пороков развития плода по лабораторным показателям следует иметь в виду, что диагностическая чувствительность и специфичность данного вида исследования в значительной степени будет определяться комбинацией выбранных иммунохимических маркеров. Она должна быть различной на разных стадиях развития плода. Например, для первого триместра беременности наиболее предпочтительным является определение АФП, свободной 6-субъединицы ХГЧ и ассоциированного с беременностью белка А (РАРРА), а для второго триместра — АФП, общего ХГЧ и свободного эстриола. Все указанные виды анализа должны проводиться в строго рекомендуемые сроки беременности, а каждая лаборатория, занимающаяся скрининговыми исследованиями, должна располагать собственной постоянно обновляемой и пополняемой базой медиан уровней исследуемых маркеров для каждой недели беременности.
МЕНСТРУАЛЬНЫЙ ЦИКЛ
Статистически значимые изменения концентрации могут быть вызваны колебаниями гормонального фона при менструации. Так, концентрация альдостерона в плазме определяется в два раза выше перед овуляцией, чем в фолликулярной фазе. Подобным образом ренин может проявить предовуляторное повышение.
Менструальный цикл является нормальным физиологическим процессом, который сопровождается значительными изменениями в выработке половых, тиреоидных гормонов, транспортных белков, АКТГ, ренина, а также в целом ряде биохимических и гематологических показателей. Для правильной интерпретации результатов важно точно указать день менструального цикла, когда была взята исследуемая проба крови.
БИОЛОГИЧЕСКИЕ РИТМЫ
Существуют линейные хронобиологические ритмы — например, возраст пациента, циклические ритмы — такие, как циркадные и сезонные, а также другие биологические циклы — например, менструальный цикл.
Циркадные ритмы аналита, т.е. изменения его концентрации в течение суток, наиболее ярко выражены у кортизола, АКТГ, альдостерона, пролактина, ренина, ТТГ, паратгормона, тестостерона и др. Отклонения концентраций от среднесуточных значений могут достигать 50%-400%, и этот фактор обязательно должен приниматься во внимание.
Суточные колебания содержания некоторых аналитов в сыворотке крови
|
Аналиты |
Максимальная концентрация (время суток) |
Минимальная концентрация (время суток) |
Амплитуда (% от средней за сутки) |
|
АКТГ |
6-10 |
0-4 |
150-200 |
|
Кортизол |
5-8 |
21-3 |
180-200 |
|
Тестостерон |
2-4 |
20-24 |
30-50 |
|
ТСГ |
20-2 |
7-13 |
5-15 |
|
Та |
8-12 |
23-3 |
10-20 |
|
ТТГ |
21-23 |
1-21 |
300-400 |
|
Пролактин |
5-7 |
10-12 |
80-100 |
|
Альдостерон |
12-14 |
60-80 |
|
|
Ренин |
0-6 |
120-140 |
|
|
Адреналин |
9-12 |
2-5 |
Например, циркадный ритм кортизола может являться причиной недостоверных результатов теста на толерантность к глюкозе, если он проводится во второй половине дня.
Для того чтобы не затруднять процесс интерпретации результатов, отбор проб для анализа нужно проводить строго в определенное время суток, обычно между 7:00 и 9:00 часами утра. Следует иметь в виду, что референсные интервалы большинства тестов, приведенных в справочной литературе, установлены именно для этого промежутка времени.
При проведении специальных исследований, например, при установлении индивидуального циркадного ритма секреции гормона, в течение суток берется несколько проб анализируемого материала. В документах, сопровождающих такие образцы, необходимо указать точное время взятия каждого из них.
На циркадный ритм могут накладываться индивидуальные ритмы сна, еды, физической активности, которые не следует путать с действительно суточными колебаниями. Для того, чтобы исключить индивидуальные ритмы при определении уровня аналитов, секретируемых порциями (ренин, вазопрессин, тестостерон, пролактин и др.), можно использовать смешанную пробу, полученную из трех образцов крови, взятых с интервалом в 2-3 часа. В некоторых случаях следует учитывать сезонные влияния. Например, содержание трийодтиронина на 20% ниже летом, чем зимой.
ПРИЕМ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ
Прием может отражаться на количественном содержании в организме целого ряда анализируемых показателей. Например, уровень ТТГ снижается при лечении допамином, концентрация общих и свободных фракций тиреоидных гормонов будет изменяться при введении фуросемида, даназола, амиодарона и салицилатов, а применение некоторых противоязвенных препаратов может повышать уровень пролактина у мужчин.
Присутствие лекарственных препаратов в биологическом материале – например, контрацептивов, салицилатов, андрогенов и др. — может специфическим (перекрестная реакция) или неспецифическим образом (интерференция) влиять на результаты лабораторных исследований при определении концентрации стероидных и тиреоидных гормонов, а также специфических связывающих белков крови. Прием аспиринсодержащих препаратов при определении длительности кровотечения по Дуке должен быть отменен за 7 – 10 дней до исследования. Если этого не сделать, можно получить патологический результат исследования. Поэтому проведение медикаментозной терапии, могущей искажать результаты анализа, следует назначать после взятия проб крови.
При проведении лекарственного мониторинга точное время взятия крови является очень важным параметром для правильной интерпретации результатов исследования.
Широкий спектр лекарственной интерференции в ходе лабораторных исследований рассмотрен во многих обзорах и книгах. Чтобы исключить возможность получения ложных результатов, обусловленных применением лекарственных препаратов, рекомендуется консультироваться с клиницистами, а также использовать соответствующие справочники.
При подготовке обследуемых к проведению биохимических исследований приняты следующие подходы: лекарства, мешающие определению компонентов, исключаются до взятия биоматериала, если они даются не по жизненным показаниям; утренний прием лекарств проводится только после взятия биоматериала; взятие крови с диагностической целью проводится перед инфузией лекарств и растворов. Загрязнение лабораторных проб инфузионными растворами является самой обычной и часто встречаемой формой преаналитической интерференции в больницах. Рекомендуется информировать лабораторию о том, когда и какое вливание было проведено пациенту, и когда была взята проба крови.
Пробу крови никогда не следует брать из сосуда, расположенного проксимально месту инфузии. Пробы следует брать из другой руки, из вены, в которую не проводится вливание.
Влияние ЛС на результаты лабораторных исследований может быть двух типов:
- Физиологическое влияние in vivo (в организме пациента) ЛС и их метаболитов;
- Влияние in vitro (на химическую реакцию, используемую для определения показатели) благодаря химическим и физическим свойствам ЛС (интерференция).
Физиологическое влияние ЛС и их метаболитов во многом известны практическим врачам. Рассмотрим значение интерференции, то есть вмешательства постороннего фактора в результаты анализа.
Интерференция может быть вызвана наличием в пробе биоматериала как эндогенного, так и экзогенного вещества. К основным эндогенным интерферирующим факторам относят следующие:
- Гемолиз, т.е. разрушение эритроцитов с выходом в жидкую часть крови ряда внутриклеточных компонентов (гемоглобин, ЛДГ, калия, магния и др.), что изменяет истинные результаты определения концентрации/активности таких компонентов крови, как билирубин, липаза, КК,ЛДГ, калий, магний и др;
- Липемия, извращающая результаты ряда колориметрических и нефелометрических методов исследования (особенно при исследовании фосфора, общего билирубина, мочевой кислоты, общего белка, электролитов);
- Парапротеинемия, вызывающая изменения результатов определения некоторыми методами фосфатов, мочевины, КК, ЛДГ, амилазы.
Наиболее частые экзогенные интерферирующие факторы — ЛС или их метаболиты. Так, при определении катехоламинов флуориметрическим методом в моче интенсивную флюоресценцию может вызывать принимаемый пациентом тетрациклин; метаболит пропранолола 4-гидррксипропранолол интерферирует при определении билирубина методами Йендрассика-Грофа и Эвелина-Меллоя.
Выявить интерференцию ЛС — одна из задач врача клинической лабораторной диагностики. Важный шаг для решения этой проблемы — контакт с клиницистом для выяснения характера принимаемых пациентом препаратов.
КУРЕНИЕ
У курильщиков может быть повышена концентрация карбоксигемоглобина, катехоламинов в плазме крови и кортизола в сыворотке крови. Изменения концентрации этих гормонов часто приводят к снижению количества эозинофилов, в то время как содержание нейтрофилов, моноцитов и свободных жирных кислот увеличивается. Курение приводит к увеличению концентрации гемоглобина, количества эритроцитов, среднего объёма эритроцита (MCV) и снижению количества лейкоцитов. Обнаружено повышение активности гаммаглутамилтрансферазы на 10% при потреблении 1 пачки сигарет в день; возможно удвоение активности по сравнению с референтными значениями при потреблении большего количества сигарет.
ДИАГНОСТИЧЕСКИЕ И ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ
На результаты лабораторных исследований могут оказывать влияние следующие диагностические и лечебные мероприятия:
- Оперативные вмешательства;
- Вливания и переливания;
- Пункции, инъекции, биопсии, пальпация, общий массаж;
- Эндоскопия;
- Диализ;
- Физическое напряжение (например, эргометрия, физические упражнения, ЭКГ);
- Функциональные тесты (например, пероральный тест на толерантность к глюкозе);
- Прием рентгеноконтрастных и лекарственных веществ;
- Ионизирующее излучение.
Например, уровень ПСА в течение нескольких дней может быть повышен после массажа простаты или катетеризации мочевого пузыря. Любые манипуляции с молочной железой или тепловые процедуры (например, сауна) приводят к значительному возрастанию уровня пролактина. Чтобы предотвратить такое влияние, взятие проб необходимо проводить до выполнения диагностических процедур, способных искажать результаты теста. Влагалищное кровотечение, произошедшее перед взятием пробы крови, может влиять на результат скрининга: кровотечение может увеличивать уровень АФП в крови матери. В этих условиях рекомендуется отложить анализ ~ на одну неделю после остановки кровотечения.
ПЕРИОДИЧНОСТЬ ВЗЯТИЯ ПРОБ
Повторные взятия проб крови широко используются в динамических исследованиях — при проведении стимуляционных тестов, для оценки эффективности проводимого лечения, при прогнозировании исхода заболевания, при лекарственном мониторинге, а также в целом ряде других случаев. Интервалы между взятием образцов, помимо конкретных задач исследования, должны определяться с учетом следующих факторов:
- Периода биологической полужизни определяемого аналита. Например, для оценки уровня ПСА в постоперационном периоде отбор крови для исследования должен проводиться не ранее, чем через 10-14 дней после хирургического вмешательства;
- Факмакокинетических свойств препаратов при проведении терапевтического лекарственного мониторинга. Например, забор крови для определения циклоспорина А должен производиться непосредственно перед приемом следующей его дозы, а для сердечных гликозидов — через 4 часа после введения препарата.
- Динамики изменения концентрации аналита в ходе нормальных или патологических процессов (мониторинг беременности, диагностика и мониторинг опухолевых и инфекционных заболеваний и др.). Обычно при этом индивидуальные колебания уровней исследуемых аналитов могут быть очень значительными (свободный эстриол, ХГЧ, АФП и др.). В этих случаях средние значения нормы или ее диапазоны не являются достаточно информативными для постановки диагноза. Вместо них используют значения медиан нормальных концентраций.
При мониторинге опухолевых заболеваний, а также для оценки эффективности проводимого лечения в качестве точки отсчета используются индивидуальные базовые уровни онкомаркеров до начала терапии. Последующие заборы крови проводятся через строго определенные клиницистами промежутки времени. Этот же принцип используется при диагностике и лечении инфекционных заболеваний — выявление специфических антител к возбудителю и динамика их уровней в ходе лечения.
При хранении образцов мочи при комнатной температуре может теряться до 40% глюкозы после 24-часового хранения.
ПОЛОЖЕНИЕ ТЕЛА ПАЦИЕНТА ПРИ ЗАБОРЕ КРОВИ
Положение тела пациента также влияет на ряд показателей. Переход из положения лёжа в положение сидя или стоя приводит к гидростатическому проникновению воды и фильтрующихся веществ из внутрисосудистого пространства в интерстициальное. Вещества, имеющие большую молекулярную массу (белки), и клетки крови со связанными с ними веществами не проходят в ткани, поэтому их концентрация в крови повышается (ферменты, общий белок, альбумин, железо, билирубин, ХС, ТГ, ЛС; связанные с белками, кальций). Могут увеличиваться концентрация гемоглобина, гематокрит, количество лейкоцитов. Отбор крови для определения ряда аналитов — таких, как альдостерон, эпинефрин, норэпинефрин, предсердный натрийуретический пептид, а также для оценки активности плазматического ренина — следует проводить в положении лежа и/или стоя при спокойном состоянии пациента. В направлении должна быть сделана специальная отметка о времени и условиях получения пробы.
МЕСТО И ТЕХНИКА ЗАБОРА КРОВИ
Место и техника забора крови также могут оказать существенное влияние на результаты лабораторных тестов (например, наложение жгута на период времени более 2 мин при заборе крови из вены может привести к гемоконцентрации и увеличению концентрации в крови белков, факторов коагуляции, содержания клеточных элементов). Лучшее место забора крови на анализы — локтевая вена. Следует также отметить, что венозная кровь — лучший материал не только для определения биохимических, гормональных, серологических, иммунологических показателей, но и для общеклинического исследования. Это обусловлено тем, что применяемые в настоящее время гематологические анализаторы, с помощью которых проводят общеклинические исследования крови (подсчёт клеток, определение гемоглобина, гематокрита и др.), предназначены для работы с венозной кровью, и в большинстве своём в странах, где их производят, они сертифицированы и стандартизированы для работы только с венозной кровью. Выпускаемые фирмами калибровочные и контрольные материалы также предназначены для калибровки гематологических анализаторов по венозной крови.
Помимо этого, при заборе крови из пальца возможен ряд методических особенностей, которые стандартизировать очень трудно (холодные, цианотичные, отёчные пальцы, необходимость в разведении исследуемой крови и др.), что приводит к значительным разбросам в получаемых результатах и как следствие — к необходимости повторных исследований для уточнения результата.
Для общеклинического исследования кровь из пальца рекомендуют забирать в следующих случаях:
- При ожогах, занимающих большую площадь поверхности тела пациента;
- При наличии у пациента очень мелких вен или их малой доступности;
- При выраженном ожирении пациента;
- При установленной склонности к венозному тромбозу;
- У новорождённых.
Пункцию артерии для забора крови используют редко (преимущественно для исследования газового состава артериальной крови).
ДРУГИЕ ФАКТОРЫ
Среди других факторов, влияющих на результаты исследований, имеют значение расовая принадлежность, географическое положение местности, высота над уровнем моря, температура окружающей среды.
Например; уровни АФП выше у женщин негроидной расы по сравнению с европеоидной расой. Активность ГГТ приблизительно в два раза выше у афро-американцев по сравнению с белым населением.
Как правильно подготовиться к исследованиям в клинико-диагностической лаборатории
АНАЛИЗ КРОВИ (КЛИНИЧЕСКИЙ, БИОХИМИЧЕСКИЙ, ИММУНОФЕРМЕНТНЫЙ)
- Исследование производится утром натощак – между последним приемом пищи и взятием крови должно пройти не менее 8 – 12 часов. Вечером предшествующего дня рекомендуется необильный ужин. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье или было посещение бани или сауны – необходимо перенести лабораторное исследование на 1 – 2 дня;
- Накануне исследования лечь спать в обычное время и встать не позднее чем за 1 час до взятия крови;
- По возможности пробы следует брать между 7 и 9 часами утра;
- Период воздержания от приема алкоголя должен быть не менее 24 ч до сдачи анализа;
- За 1 час до взятия крови необходимо воздержаться от курения;
- Не следует сдавать кровь после рентгенологических исследований, физиотерапевтических и лечебных процедур, способных оказать влияние на результаты теста;
- Необходимо исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует отдохнуть 10 – 15 минут и успокоиться. Для исключения влияния изменения положения тела обследуемый должен находиться в покое, сидеть или лежать не менее 5 мин. При динамическом наблюдении за пациентом взятие материала нужно проводить в идентичном положении тела;
- Необходимо помнить, что результат исследования может быть искажен действием принимаемых лекарственных препаратов. Поэтому перед сдачей анализа следует проконсультироваться у врача о возможности ограничения приема лекарственных препаратов для подготовки к исследованию. Рекомендуется отказаться от приема лекарственных препаратов перед сдачей крови на исследование, то есть забор крови производится до приема лекарственных препаратов;
- Учитывая суточные ритмы изменения показателей крови повторные исследования целесообразно проводить в одно и то же время;
- В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка результатов обследования была корректной и была приемлемость результатов, желательно проводить исследования в одной и той же лаборатории, в одно и то же время.
ТЕСТ ТОЛЕРАНТНОСТИ К ГЛЮКОЗЕ (САХАРНАЯ КРИВАЯ)
Пероральный тест толерантности к глюкозе проводится, если клинические симптомы сахарного диабета отсутствуют, а содержание глюкозы в крови натощак ниже патологического уровня и находится в пределах физиологической нормы (предварительно необходимо провести исследование глюкозы в крови натощак).
Цель теста – определить эффективность работы инсулиновыделительного механизма поджелудочной железы и глюкозораспределительной системы организма. Необходимо подготовиться к этому тесту изменением диеты и приема лекарственных препаратов, по меньшей мере, за 3 дня до проведения теста. Очень важно точно следовать приведенной ниже инструкции, так как только в этом случае будут получены ценные результаты теста:
- Количество углеводов в пище должно быть не менее 125 граммов в день в течение 3 дней перед проведением теста;
- Нельзя ничего есть в течение 12 часов, предшествующих началу теста, но ни в коем случае голодание не должно быть более 16 часов;
- Не позволять себе физические нагрузки в течение 12 часов перед началом теста и во время проведения теста.
Методика проведения теста. Исследование производится дважды с интервалом в 2 часа. Утром, натощак, производится забор крови на глюкозу. Затем пациенту дают определенное количество глюкозы (в зависимости от массы тела), растворенной в теплой воде. Нагрузку следует принять медленно, не залпом, но не дольше, чем за 5 минут. За это время формируется адекватная физиологическая реакция на прием большого количества углеводов. После приема нагрузки производят повторный забор крови на глюкозу через 2 часа. Вместо глюкозы можно использовать пробный завтрак, содержащий не менее 120 граммов углеводов, 30 грамм из которых должны составлять легкоусвояемые (сахар, варенье, джем).
ОСОБЕННОСТИ ПОДГОТОВКИ К ОТДЕЛЬНЫМ ЛАБОРАТОРНЫМ ТЕСТАМ
Исследование холестерина и липидного спектра
Для определения холестерина и липидного спектра забор крови производится строго после 12 – 14 часового голодания. За 2 недели необходимо отменить препараты, понижающие уровень липидов в крови, если не ставиться цель определить гиполипидемический эффект терапии этими препаратами. Накануне взятия крови должен быть исключен прием алкоголя: присутствие алкоголя в крои является распространенной причиной выявления гипертриглицеридемии, даже у голодавших пациентов. Если исследование липидов проводится у больного, перенесшего инфаркт миокарда, то кровь следует брать либо в течение 24 часов после инфаркта, либо по истечении 3 месяцев, поскольку в период выздоровления метаболизм липидов нарушен.
Мочевая кислота
Необходимо в предшествующие исследованию дни соблюдать диету – отказаться от употребления богатой пуринами пищи: печени, почек, максимально ограничить в рационе мясо, рыбу, кофе, чай, алкоголь. Противопоказаны интенсивные физические нагрузки. Обязательна отмена таких лекарственных препаратов, как кофеин, теобромин, теофилин, салицилаты, аскорбиновая кислота, антибиотики, сульфаниламиды, производные тиазола.
Билирубин
Не рекомендуется накануне принимать аскорбиновую кислоту, лекарства или продукты, вызывающие искусственную окраску сыворотки.
Накануне исследования исключить прием таких препаратов как: глюкокортикоиды, эстрогены, пероральные контрацептивы. Также необходимо исключить прием алкоголя, физические упражнения, курение, стрессовые ситуации. Забор крови осуществляется не позднее 2-х часов после сна и до 10 часов утра.
Простатспецифический антиген (ПСА)
Забор крови должен быть произведен до пальпаторного исследования и массажа предстательной железы (ПЖ), лазерной терапии, рентгенографии, цистоскопии, колоноскопии. Эти лечебно – диагностические мероприятия могут вызвать более или менее выраженный и длительный подъем уровня ПСА в крови. Так как степень таких изменений непредсказуема, забор крови необходимо проводить или до или спустя неделю после проведенных манипуляций.
Диагностики инфекционных заболеваний (в том числе урогенитальные инфекции)
Забор крови для диагностики производится до начала приема антибактериальных и химиотерапевтических препаратов или не ранее чем через 10 – 14 дней после их отмены. При выполнении исследований на наличие инфекций следует учитывать, что в зависимости от периода инфицирования и состояния иммунной системы у любого пациента может быть ложноотрицательный результат. Но, тем не менее, отрицательный результат не исключает полностью наличие инфекции и в сомнительных случаях необходимо провести повторный анализ.
Иммунограмма
Анализ крови сдается строго натощак, после 12-часового голодания и обязательно до начала приема антибактериальных, противовоспалительных и гормональных препаратов или не ранее чем через 2 недели после их отмены. Если накануне исследования было повышение температуры, какое либо острое или обострение хронического заболевания, то лучше перенести срок сдачи анализа.
Аллергены
Для исключения ложноотрицательных результатов необходимо воздержаться от приема противоаллергенных препаратов за 3 – 5 дней до сдачи анализа крови.
Забор крови производится утром, не ранее, чем через 3 часа после пробуждения. Учитывая, что уровень пролактина может повышаться в результате физического или эмоционального стресса, после половых актов, после пребывания в сауне, приема алкоголя, необходимо перед исследованием исключить указанные факторы.
Исследование на тиреоидные гормоны
За 2 – 3 дня до проведения исследования исключается прием йодсодержащих препаратов, за 1 месяц – тиреоидных гормонов (чтобы получить истинные базальные уровни), если нет специальных указаний врача- эндокринолога. Однако, если целью исследования является контроль за дозой препаратов тиреоидных гормонов, забор крови производится на фоне приема обычной дозы.
Тиреоглобулин
Исследование целесообразно проводить спустя как минимум 6 недель после тиреоэктомии, либо проведенного лечения. Если назначены такие диагностические процедуры, как биопсия или сканирование ЩЖ, то исследование уровня ТГ в крови нужно строго проводить до процедур.
Соматотропный гормон
За 3 дня до взятия крови необходимо исключить спортивные тренировки, стрессовые ситуации. За 1 час до взятия крови — курение. Исследование проводится натощак (через 12 часов после последнего приема пищи). Пациент должен находиться в полном покое в течение 30 минут перед взятием крови. Не допускать стресса в процессе взятия крови.
ОБЩИЙ АНАЛИЗ МОЧИ
Для общего анализа мочи предпочтительно использовать «утреннюю» мочу, которая в течение ночи собирается в мочевом пузыре. Моча должна быть собрана после тщательного туалета наружных половых органов (несоблюдение этого правила может повлечь за собой выявление повышенного количества эритроцитов и лейкоцитов в моче, что затруднит постановку правильного диагноза) в сухую, чистую, хорошо отмытую от чистящих и дезинфицирующих средств посуду (для сбора мочи лучше использовать одноразовые пластиковые контейнеры). Для анализа можно собирать всю мочу, однако, в нее могут попасть элементы воспаления мочеиспускательного канала, наружных половых органов. Поэтому, как правило, первую порцию мочи не используют. Вторую, среднюю, порцию мочи собирают в чистую посуду, не касаясь склянкой тела. Посуда с мочой плотно закрывается крышкой. Моча, собранная для общего анализа, может храниться не более 1,5 – 2 часов (обязательно на холоду!). Длительное хранение мочи при комнатной температуре приводит к изменению физических свойств, разрушению клеток и размножению бактерий.
Накануне сдачи анализа следует исключить алкоголь, маринады, копчености, сахар, мед.
СБОР СУТОЧНОЙ МОЧИ ДЛЯ БИОХИМИЧЕСКОГО АНАЛИЗА
Суточная моча собирается в течение 24 часов на обычном питьевом режиме. Утром в 6 – 8 часов освобождается мочевой пузырь (эта порция мочи выливается), а затем в течение суток собирается вся моча в чистый широкогорлый сосуд с плотно закрывающейся крышкой, емкостью не менее 2 литров. При этом емкость с мочой необходимо сохранять в течение всего времени в прохладном месте (оптимально – в холодильнике на нижней полке – при 4 – 8 С), не допуская ее замерзания. Последняя порция берется точно в то же время, когда накануне был начат сбор (время начала и конца сбора отмечают). Если не вся моча доставляется в лабораторию, то количество суточной мочи измеряется мерным цилиндром, часть отливается в чистый сосуд, в котором ее доставляют в лабораторию, и обязательно указывается объем суточной мочи. Перед сдачей мочи на анализ нежелательно применение лекарственных веществ, так как некоторые из них (в частности, аскорбиновая кислота, входящая в состав комплексных витаминных препаратов) оказывают влияние на результаты биохимических исследований мочи.
Несоблюдение правил сбора, сроков и режима хранения проб, полученных для исследований, приводит к отрицательному результату!
Сдавайте анализы постоянно в одной и той же лаборатории – и вашему врачу будут примерно известны Ваши личные показатели нормы и любое отклонение от нормы будет сразу им замечено.
О влиянии различных препаратов на результаты анализов
Сегодня трудно или практически невозможно представить работу врача любой специальности без привлечения методов лабораторной диагностики для постановки или установления диагноза, для оценки эффективности либо безопасности проводимого лечения. Известно, что 60-70%, а по некоторым оценкам — и 80% всех медицинских решений принимают по результатам клинико-лабораторных исследований, от установления диагноза до выбора терапии и определения прогноза для больного. Дать правильную оценку результатам клинико-лабораторных исследований и эффективно их использовать в практической деятельности врача-клинициста — задача первостепенной важности. Клиническая интерпретация различных лабораторных показателей требует высокой квалификации врача, учета множества как объективных, так и субъективных факторов со стороны пациента.
В ходе лабораторного процесса, а также на предшествующем ему этапе сбора и транспортировки материала, существует целый ряд ситуаций, которые могут оказаться источниками ошибок. Внелабораторные ошибки в лабораторной диагностике возникают еще до поступления исследуемого материала в лабораторию. Внутрилабораторные — зависят от работы сотрудников лаборатории. Ошибкам в диагностике способствуют как погрешности при выполнении лабораторных исследований, так и неверная трактовка результатов исследований врачами-клиницистами. Поэтому немаловажным фактором в точной диагностике заболеваний становится информированность врачей относительно изменений лабораторных показателей организма (например, клинических, биохимических, иммунологических), характерных для той или иной нозологической формы, а также знания о возможном влиянии различных факторов на результаты проводимых исследований. На сайте MedQueen.com обсуждались вопросы, связанные с влиянием некоторых факторов преаналитического этапа (пол, возраст, расовая принадлежность, физическая активность, вредные привычки, особенности питания, образ жизни, диагностические и лечебные процедуры и др.) на показатели лабораторного исследования (см. статью «Преаналитический этап диагностики»).
Особое значение для клинической практики имеет проблема изменения лабораторных показателей под влиянием лекарственных средств, принимаемых пациентами. Сегодня в мире используется свыше 20 тыс. высокоактивных лекарственных препаратов, которые самым различным образом воздействуют на организм, могут оказывать искажающее влияние на лабораторные показатели, что влечет за собой неправильную трактовку полученных данных, ошибки в установлении диагноза, оценке проводимого лечения и прогноза для пациента в целом.
Сегодня до 40% людей, особенно в старших возрастных группах, в течение многих месяцев и даже лет постоянно принимают лекарственные средства. Это препараты, нормализующие артериальное давление и сердечный ритм, седативные и гипогликемические средства, антибиотики, гормональные препараты, в том числе пероральные контрацептивы, а также средства, которые необходимо принимать длительными курсами — цитостатики, бронходилататоры, антикоагулянты и многие другие. Химические вещества, входящие в их состав, а также продукты метаболизма, зачастую длительное время содержатся в крови и тканях организма человека. При выполнении биохимических анализов крови они могут вступать во взаимодействие с применяемыми реактивами, искажать ход реакции и приводить к завышению или занижению истинного результата (химическая интерференция).
Другая особенность длительной медикаментозной терапии — непрямое действие многих лекарственных препаратов. Оно заключается в том, что помимо непосредственного влияния на какой-либо биохимический и физиологический процесс в той или иной системе организма, прием препарата может привести к изменениям в других, функционально не связанных системах, что зачастую мы называем побочным или нежелательным действием лекарственных средств. По данным Государственного экспертного центра МЗ Украины 25-30% случаев приема лекарственных средств сопровождается теми или иными побочными реакциями. В 65% случаев они проявляются в виде различного рода нарушений результатов лабораторных анализов. Например, прием некоторых антибиотиков сопровождается снижением количества лейкоцитов и увеличением числа эозинофилов в крови; пероральные контрацептивы, никотиновая кислота и некоторые другие препараты вызывают застой желчи — холестаз и изменение активности специфических ферментов печени в крови, а также некоторых показателей липидного обмена (клиническая интерференция).
Иными словами, вещества, входящие в состав лекарственных препаратов, влияют на лабораторные показатели различными путями:
- изменением течения патологического процесса и заболевания в целом;
- побочным действием в отношении органов и систем;
- общетоксическим эффектом, связанным с передозировкой и кумуляцией;
- с помощью механизмов интерференции в процессе проведения лабораторных исследований.
Интерферировать могут не только действующие вещества лекарственных препаратов, но и продукты их метаболизма, как в результате самого исследования, так и при воздействии на обменные процессы.
Интерференция лекарственных препаратов и их метаболитов — отдельная область исследований биологической химии. Большинство лекарственных средств влияет на результаты лабораторных исследований за счет фармакологической (в организме) либо технологической (при анализе пробы) интерференции. В наибольшей степени подвержены такого рода влиянию иммунологические методы анализа (иммунохемилюминисцентные, иммуноферментные, иммунофлюоресцентные), применяемые при исследовании гормонов, онкомаркеров и сложных пептидов.
Фармакологическая интерференция — это изменение показателей состояния организма за счет влияния действующих веществ в составе лекарственного препарата. К механизмам фармакологической интерференции можно отнести:
- конкурентное вытеснение лекарственного средства и его естественных метаболитов из связи с белком эндогенными биологически активными веществами организма;
- конкурентное вытеснение лекарственным средством из связи с белком эндогенных биологически активных веществ;
- нарушение активности ферментных систем;
- изменение биотрансформации отдельных метаболитов;
- нарушение захвата органами и распределения лекарственного средства в организме.
Изменение течения патологического процесса под влиянием лекарственных средств не может не отразиться на показателях лабораторных исследований и является ожидаемым фактом, ради которого врач и назначает определенные лекарственные препараты. Чаще всего это является показателем эффективности или неэффективности проводимого лечения и адекватности назначенной фармакотерапии. При этом лабораторные показатели имеют тенденцию к восстановлению до референтных величин.
Однако приобретает актуальность еще один вопрос, связанный с представлениями о «норме-патологии». Мы привыкли сравнивать полученные данные с общепринятыми показателями нормы или референтными величинами, оценивая результат как повышение или снижение уровня или активности того или иного аналита.
И действительно, в большинстве случаев изменения биохимических показателей происходят пропорционально тяжести заболевания и адекватности назначенного лечения — чем тяжелее протекает болезнь, тем выраженнее возникающие в организме сдвиги и наоборот. Это породило определенные ожидания при оценке результатов анализа, связанные прямой зависимостью величины лабораторного показателя от тяжести патологического процесса.
Между тем для многих биохимических показателей обнаружена обратная зависимость от степени тяжести патологического состояния или заболевания в целом. Например, активность α-амилазы в сыворотке крови при тяжелой форме панкреатита ниже, чем при более легких формах, и, соответственно, динамика данного показателя под влиянием проводимого лечения может быть расценена по-разному. Активность аланинаминотрансферазы (АЛТ) при тяжелой форме гепатита ниже, чем при средней тяжести заболевания, а при развитии дистрофии печени она может снизиться до нормальных показателей. Это объясняется резким угнетением биосинтетических процессов в органах, задействованных в механизме гиперферментемии (поджелудочная железа, печень) при тяжелых патологических процессах. Таким образом, снижение указанных показателей, с одной стороны, может быть фактом, свидетельствующим об улучшении состояния после проведенного лечения, с другой — как раз наоборот, указывать на отсутствие эффекта от проводимого лечения и усугубление патологического состояния. При токсическом гепатите и развитии печеночной недостаточности повышенная активность АЛТ на фоне высокой билирубинемии резко снижается, а затем при улучшении функции печени вновь повышается, что может свидетельствовать о правильной тактике лечения.
При хронической почечной недостаточности снижение активности аминотрансфераз с углублением тяжести уремической интоксикации и присоединении сердечной недостаточности — признак далеко зашедших дегенеративных изменений в печени. Активность аминотрансфераз в сыворотке крови в терминальную стадию почечной недостаточности может быть нулевой. Небольшое повышение активности аминотрансфераз при хронической почечной недостаточности может расцениваться как компенсаторная реакция, вызываемая накоплением при уремии аминокислот, требующих для переаминирования активации ферментной деятельности печени. То есть накопление различных метаболитов в крови больных с хронической почечной недостаточностью может искажать картину лабораторных показателей, поэтому результаты лабораторных анализов следует оценивать в комплексе с клиническими параметрами состояния пациента.
Таким образом, правильная интерпретация результатов исследований в разных клинических ситуациях возможна только при достаточном знании особенностей биохимических сдвигов в организме и механизмов возникающих нарушений как при самом патологическом состоянии, так и на фоне фармакологической коррекции лекарственными средствами различных классов.
С другой стороны, лекарственные препараты могут изменять функции органов и систем, которые не задействованы в патологическом процессе, и тогда мы ведем речь о побочных реакциях лекарственных средств. Изменение лабораторных показателей функций органов и систем как побочная реакция того или иного лекарственного препарата — часто встречающийся факт, который врач должен учитывать при оценке лабораторных анализов, предваряя оценку полученных данных сбором анамнеза о длительно принимаемых пациентом лекарственных средствах либо о тех, которые он принимал за 2-3 дня до проводимого обследования.
Например, кофеин, в силу механизма действия, ингибирует фермент фосфодиэстеразу, способствуя увеличению содержания циклического АМФ, что в свою очередь приводит к интенсификации биохимических реакций, в частности гликогенолиза, и повышениюуровня концентрации глюкозы в крови. Адреналин также способствует повышениюуровня концентрации глюкозы, поскольку стимулирует глюконеогенез. Триглицеридлипаза подвергается активированию, что влечет за собой увеличение в три раза количества этерифицированных жирных кислот. Последние инициируют эффект замещения, а это препятствует проведению количественного анализа на предмет содержания определенных препаратов и гормонов. Достаточно принять всего 250 мг кофеина, чтобы по истечении трех часов возросло количество катехоламинов и заметно активизировался ренин плазмы.
Именно изменения лабораторных показателей такого рода на фоне применения лекарственных средств являются наиболее часто встречающимися в медицинской практике. Однако данные о влиянии лекарственных средств на аналиты организма весьма разрознены и мало систематизированы. Далее мы приводим лишь некоторые данные об изменении лабораторных показателей на фоне применения лекарственных средств как побочном действии применяемых препаратов (таблица).
|
Препарат, группа лекарственных средств |
Повышение уровня |
Снижение уровня |
|
Анаболические стероиды |
Щелочная фосфатаза, ACT, АЛТ, Na+ |
Глюкоза, амилаза, железо, 17-КС |
|
Моча: креатинин (снижение) |
||
|
Андрогены |
Щелочная фосфатаза ACT, АЛТ, Са2+, 17-КС (тестостерон), холестерол (общий) |
17-КС |
|
Антациды |
Р+ и Са2+ в моче |
Р+ в крови |
|
Кал: ахоличный (алюминаты) |
— |
|
|
Анестетики |
ЛДГ |
|
|
Антитиреоидные |
Гранулоциты, тромбоциты, апластическая анемия |
|
|
Аллопуринол |
Щелочная фосфатаза |
Железо |
|
Антибактериальные препараты: Пенициллины: оксациллин, ампициллин, антисинегнойные |
АЛТ, ACT, К+ (калиевая соль), КФК, ЩФ, креатинин, снижение агрегации тромбоцитов, 17-КС (пенициллин), Na+, К+, КФК (карбенициллин) |
Гемоглобин, нейтрофилы, К+ (натриевая соль) |
|
Моча: белок |
||
|
Цефалоспорины |
Эозинофилы лимфоциты, СОЭ, АЛТ, ACT, ЛДГ, ЩФ; креатинин, 17-КС |
Лейкоциты (нейтрофилы), тромбоциты |
|
Карбапенемы |
Окрашивание мочи в красный цвет |
Нейтрофилы |
|
Монобактамы |
Эозинофилы, АЛТ, ACT, ЩФ |
Нейтрофилы, протромбиновый индекс |
|
Линкозамиды |
Эозинофилы, АЛТ, ACT |
Нейтрофилы, тромбоциты |
|
Аминогликозиды |
Креатинин, ЩФ, протеинурия, лейкоцитурия |
Нейтрофилы, холестерол, К+, Са2+, Na+ |
|
Тетрациклины |
Амилаза, К+ |
Холестерол |
|
Макролиды (эритромицин, рокситромицин) |
СОЭ, эозинофилы, билирубин, АЛТ, ACT, ЩФ |
|
|
Рифампицины |
АЛТ, ACT, билирубин, мочевая кислота, гемолитическая анемия |
Тромбоциты |
|
Окрашивание мочи, слез, мокроты в оранжево-красный цвет |
||
|
Гликопептиды |
Креатинин, азот, мочевая кислота |
|
|
Нитрофураны |
Лейкоциты |
|
|
Моча: креатинин (повышение), окрашивание в коричневый цвет |
||
|
Фторхинолоны |
Эозинофилы |
|
|
Налидиксовая кислота |
Глюкоза, 17-КС |
Эритроциты, лейкоциты |
|
Креатинин, ACT, АЛТ |
Тромбоциты, лейкоциты, эритроциты, альбумины |
|
|
Моча: глюкоза, белок |
||
|
Кал: окрашивание в оранжево-красный цвет |
||
|
Линкомицин |
Гемоглобин |
|
|
Противогрибковые препараты: |
АЛТ, ACT |
|
|
полиеновые |
Эитроциты, тромбоциты, лейкоциты, К+, Mg2+ |
Снижение толерантности к глюкозе |
|
имидазоды |
Эритроциты, тромбоциты, тестостерон, Na+ |
|
|
триазолы |
АЛТ, протромбиновый индекс |
|
|
Сульфаниламиды |
Лейкоциты, лимфоциты, эозинофилы, ЩФ, ACT, АЛТ, ЛДГ, креатинин |
Эритроциты, гемоглобин |
|
Моча: белок, глюкоза, пожелтение (вплоть до коричневого) |
||
|
Противопротозойные препараты |
ACT, АЛТ, ЛДГ |
|
|
Моча: окрашивание в темно-коричневый цвет |
||
|
Бронхолитики: сальбутамол |
K+ |
|
|
Витамины: рибофлавин |
СОЭ, Са2+ |
|
|
Моча: пожелтение |
||
|
никотиновая кислота |
Щелочная фосфатаза, ACT, АЛТ, мочевая кислота |
Триглицериды |
|
Моча: глюкоза |
||
|
аскорбиновая кислота |
ACT, АЛТ, креатинин, мочевая кислота, ЩФ |
ACT, АЛТ, триглицериды (ЛС в больших дозах) |
|
Моча: креатинин, окрашивание в лимонно-желтый цвет |
||
|
цианокобаламин |
К+ |
|
|
эргокальциферол |
Са2+ |
|
|
НПВП |
ЩФ, ЛДГ, К+, липаза, креатинин |
Гранулоциты (нейтрофилы), эритроциты, тромбоциты, снижение агрегации тромбоцитов, ЛДГ, Na+ |
|
индометацин |
К+, амилаза |
|
|
Моча: белок, окрашивание в зеленый цвет |
||
|
Кал: окрашивание в зеленый цвет |
||
|
ибупрофен |
Амилаза |
|
|
Моча: покраснение |
||
|
парацетамол |
Билирубин, глюкоза |
|
|
салицилаты |
Амилаза, КФК, ACT, АЛТ, креатинин, мочевая кислота (препараты в малых дозах) |
СОЭ, эритроциты, холестерол, железо (в больших дозах), К+, мочевая кислота (ЛС в больших дозах) |
|
Гипо/гипергликемия (в зависимости от метода определения) |
||
|
Кал: окрашивание в коричнево-черный цвет (при приеме ацетилсалициловой кислоты) |
||
|
Глюкокортикостероиды |
Нейтрофилы, амилаза, глюкоза, Na2+, триглицериды, холестерол (общий), показатели свертываемости крови (тромбозы) |
Железо, белок, Са2+, К+, время свертывания крови, АКТГ, амилаза, 17-КС |
|
Моча: глюкоза, креатинин (повышение) |
||
|
Наркотические анальгетики: морфин |
Амилаза (спазм сфинктера Одди), ЛДГ, АЛТ, АСТ |
|
|
Гипотензивные ЛС: |
К+ (в крови), протеинурия, азотемия, амилаза (каптоприл) |
|
|
ИАПФ |
||
|
Блокаторы рецепторов ангиотензина |
К+, АЛТ |
|
|
β-Адреноблокаторы: Пропранолол |
ЛПНП, ЛПОНП, гипергликемия, мочевая кислота, триглицериды |
|
|
Общий и свободный тироксин крови, снижение агрегации тромбоцитов |
Трийодтиронин |
|
|
α-адреноблокаторы |
Гипогликемия (празозин) |
|
|
Гепарин |
Нейтрофилы, липаза, К+ ,ЛДГ |
|
|
Моча: покраснение до коричневого |
||
|
Диуретики: Петлевые Тиазидные |
Эритроциты, гемоглобин, глюкоза, амилаза, мочевая кислота (конкурируют за транспортные системы), креатинин, Са2+, триглицериды |
Нейтрофилы, Na+, К+, Са2+, Mg2+, Cl, мочевая кислота (фуросемид) |
|
Моча: белок, глюкоза |
||
|
калийсберегающие |
К+, метаболический ацидоз, 17-КС (спиронолактон) |
|
|
Муколитики: ацетилцистеин |
Креатинин |
|
|
Метилдопа |
Эритроциты, лейкоциты, тромбоциты |
|
|
Гиполипидемические: Статины Фибраты Секвестранты желчных кислот |
АЛТ, ACT, КФК (в 3 раза), стеаторея |
Эритроциты, тромбоциты, холестерол (общий) |
|
Гипогликемические: Производные сульфонилмочевины Бигуаниды |
Лактоацидоз |
Лейкоциты, эритроциты, глюкоза |
|
Слабительные |
К+ в крови, Са2+, гипокалигистия |
|
|
Антрагликозиды окрашивают экскреты в красный цвет |
||
|
Препараты железа |
Мочевина |
|
|
Кал: окрашивание в черный цвет |
||
|
Пероральные контрацептивы |
Амилаза, холестерол, ACT, АЛТ, железо, Na+ |
Альбумин, ЩФ, время свертывания крови, 17-КС (снижается выведение с мочой 17-КС и 17-ОКС) |
|
Эстрогены |
Холестерол, триглицериды ACT, АЛТ, амилаза, железо, Na+ |
17-КС и 17-ОКС, Са2+, холестерол (общий), ЩФ |
|
Ферментные препараты |
Липаза, мочевая кислота (в моче) |
|
|
ACT—аспартатаминотрансфераза, АЛТ — аланинаминотрансфераза, 17-КС — 17-кетостероиды, ЛДГ — лактатдегидрогеназа, КФК—креатинфосфокиназа, ЩФ — щелочная фосфатаза, СОЭ — скорость оседания эритроцитов, НПВП — нестероидные противовоспалительные препараты, АКТГ — адренокортикотропный гормон, ЛПНП — липопротеины низкой плотности, ЛПОНП — липопротеины очень низкой плотности, 17-ОКС — 17-оксикортикостероиды, ИАПФ — ингибиторы ангиотензинпревращающего фермента. |
Описанные выше изменения лабораторных показателей составляют сущность фармакологической интерференции, и это далеко не полный перечень возможных изменений биохимических показателей крови и других биосубстратов на фоне применения тех или иных лекарственных средств. Кроме того, в клинической лабораторной диагностике используют понятие технологическая интерференция лекарственного средства или его метаболитов (аналитическая, химическая), которая проявляется во время лабораторного исследования, то есть ее можно воспроизвести, добавляя определенное вещество к пробе. Влияние технологической интерференции может носить физический, химический или биологический характер, когда, например, она оказывает воздействие на клеточный состав крови (1/5 эффектов лекарственных средств на лабораторные показатели).
Различают следующие варианты технологической интерференции:
- химическую интерференцию с веществом, которое определяется в целях диагностики;
- химическую интерференцию с химическими реагентами, необходимыми для выполнения исследования.
Технологическая интерференция представляет собой прямое включение лекарственного средства в технологический процесс определения лабораторных показателей. При этом лекарственные средства или их метаболиты могут окрашиваться теми же красителями, что и исследуемое вещество, флуоресцировать на тех же длинах волн, что приводит к завышению или занижению истинной величины исследуемого показателя.
С этой точки зрения важное значение имеют физические свойства лекарственного препарата, которые могут повлиять на результаты лабораторных анализов. Так, известно, что рибофлавин и каротиноиды завышают показатели уровня билирубина крови, так как оптическая плотность аналита усиливается цветом самого лекарственного средства, фенотиазиды изменяют параметры поглощения света в видимом спектре, пропранолол завышает показатели уровня билирубина как результат интерференции с фенольными метаболитами лекарственного средства. Важное значение имеет тот факт, что тетрациклины, хинидин, допегит завышают уровень катехоламинов в моче, обладая собственной флуоресценцией.
Существенную роль в технологической интерференции лекарственных средств играют химические свойства препарата. Сами лекарственные препараты могут взаимодействовать с химическими реактивами, и здесь принципиально важное значение имеет то, какой метод определения того или иного биохимического маркера и какие химические реактивы используются в данной химической реакции.
Кроме того, возможно участие лекарственного средства и в самой аналитической реакции: лекарственный препарат может иметь те же химические группы, на определении которых основан принцип метода определения аналита. При этом имеет место ложное завышение исследуемых параметров. Так, ренгеноконтрастные вещества завышают уровень связанного с белком йода. Салицилаты, кофеин, витамин С, а именно их восстанавливающие группы, реагируют с феррицианидом калия так же, как и глюкоза, и при этом происходит завышение уровня глюкозы, определяемое методом с использованием феррицианида калия; аскорбиновая кислота из-за сходства строения с глюкозой завышает показатели глюкозы, определяемые ортотолуидиновым методом.
Любопытно, что завышение и занижение того или иного параметра может быть связано с различными причинами, и это зависит, с одной стороны, от применяемого лекарственного средства, с другой — от метода определения биохимического параметра. Например, показатели уровня билирубина в крови завышают рифампицин и теофиллин, участвуя в диазореакции. Пенициллин, тетрациклин, цефалотин, мефенамовая кислота, парааминосалицилат натрия и рифампицин обуславливают ложнозавышенные показатели уровня билирубина, вызывая иммунный гемолиз эритроцитов. Хлорамфеникол и сульфаниламидные препараты, ацетилсалициловая, налидиксовая кислоты, фурадонин, фуразолидон и димеркаптопропансульфонат натрия приводят к ложнозавышенным показателям уровня билирубина за счет гемолиза эритроцитов при дефиците глюкозо-6-фосфатдегидрогеназы.
В тоже время, если реагирующие группы определяемого аналита и лекарственного средства нейтрализуют друг друга, то мы в конечном итоге получим заниженные результаты исследования, не соответствующие истинному положению вещей.
Так, например, известно, что ацетаминофен снижает показатели содержания глюкозы, определяемой методом с использованием пероксидазы. Леводопа, аскорбиновая и ацетилсалициловая кислоты занижают показатели уровня глюкозы, определяемой методом Триндера. При этом возможны ложноотрицательные результаты на глюкозу при использовании тест-полосок, если у больного низкий pH мочи и повышенный уровень кетоновых тел и солей. Занижают показатели уровня белка в моче пероральные гипогликемические средства в пробах с кипячением и сульфосалициловой кислотой. Ежедневный прием аскорбиновой кислоты в дозе 0,5 г и более в сутки дает ложноотрицательную реакцию на скрытую кровь в кале.
Важное значение для клинической практики имеет влияние лекарственных средств на активность ферментов в пробах invitro (ложное повышение или снижение активности ферментов, в отличие от такого рода истинных изменений как результата побочного действия лекарственного средства).
Известно, что ацетаминофен и изониазид повышают активность АЛТ и ACT, интерферируя с продуктами реакции, препараты альбумина вызывают артефактное повышение активности щелочной фосфатазы, поскольку в плацентарном альбумине, используемом как лекарственное средство, содержится термостабильная щелочная фосфатаза, а лекарственные средства, содержащие пищеварительные ферменты и используемые в целях заместительной терапии, повышают уровень этих же ферментов в кале.
Обобщая приведенные выше данные, необходимо отметить, что наблюдаемая в процессе лечения фармакологическая интерференция свидетельствует об истинном повышении или снижении уровня или активности того или иного компонента (аналита), а значит, мы можем говорить о побочном действии лекарственного средства, его кумуляции или изменении активности патологического процесса. Если же имеет место технологическая интерференция, то повышение или снижение уровня или активности того или иного аналита не может свидетельствовать об истинном изменении исследуемого параметра, и ее следует считать результатом ложноположительной или ложноотрицательной реакции. Например, при повышенном уровне билирубина речь может идти не о повышенном его синтезе в организме, а о том, что с реагентами реагируют другие биосубстраты, завышая уровень билирубина в среде.
Таким образом, при проведении лабораторных исследований важное значение имеет не только качественно проведенный процесс лабораторного исследования, но и фаза подготовки к нему: учет всех факторов преаналитического этапа возможное влияние лекарственных средств, применяемых непосредственно перед процедурой взятия пробы или за несколько дней до этого. Кроме того, в трактовке лабораторных данных важно учитывать, что практически не существует ни одного абсолютного надежного лабораторного показателя, на основании которого можно установить диагноз, за исключением некоторых генетически детерминированных ферментопатий. Все остальные лабораторные показатели не имеют строгой специфичности и дают определенный процент ложноположительных и ложноотрицательных результатов. Именно поэтому информация, получаемая при лабораторных исследованиях, может быть главным, но не должна быть единственным, критерием в установлении диагноза.
По материалам сайта : https://medqueen.com/
Что влияет на результаты анализов: мифы и реальность
Результаты анализов дают возможность врачу поставить точный диагноз и контролировать адекватность лечения.
Миф о том, что есть «очевидные» заболевания, при которых анализы не нужны, опасен для здоровья пациента!
В реальности врачи, даже с большим опытом работы, непременно сталкиваются со случаями трудной постановки диагноза и подбора лечения, потому что организм человека — сложная живая индивидуальная система, и понять, как в ней будет проявляться то или иное заболевание, без объективных данных анализов невозможно. А ведь именно точный диагноз и адекватное лечение лежат в основе успешной борьбы с заболеванием. Вот почему правильное выполнение анализов имеет значение, как для врача, так и для пациента.
В клинической лабораторной диагностике существует специальный раздел, посвященный проблеме правильного выполнения анализов. В нем последовательно описаны этапы выполнения анализов:
- правильная подготовка пациента перед взятием анализа,
- правильный забор материала для анализа,
- правильная транспортировка и хранение материала для анализа,
- правильное выполнение самого анализа непосредственно в условиях лаборатории,
- правильная расшифровка полученных данных.
- Ошибка в любом звене этой длинной цепи неизбежно приведет к искажению результатов анализов.
Человеку свойственно ошибаться
К сожалению, фактом, а не мифом, в работе клинических лабораторий остается «человеческий фактор» происхождения ошибок. Забор материала в пробирку без специального консерванта, ненормированное хранение, путаница пробирок пациентов, недостаток квалифицированных специалистов – все это отрицательно сказывается на результатах анализов. В крупных лабораториях, через которые проходят десятки тысяч проб в день, многие этапы лабораторной диагностики автоматизированы. В них «человеческий фактор» сводится к минимуму. Это разрушает миф о том, что с большим количеством анализируемого материала всегда будет связано большее количество ошибок.
Наука интерпретации
Для минимизации количества ошибок и порожденных ими вопросов существует целая система, направленная на выполнение «правильного анализа». Специалистами лабораторной диагностики и специалистами других специальностей фактически для каждого метода разработаны инструкции, когда и как правильно производить забор биологического материала:
- Проведены специальные лабораторные исследования, направленные на изучение способов хранения биологического материала перед тем, как он непосредственно попадает к врачу-лаборанту или непосредственно в автоматический биохимический анализатор.
- Изучен температурный режим, при котором максимально могут храниться без изменения анализируемых параметров сыворотка крови, моча, содержимое на бактериологическое исследование, образцы кала.
- Изучены и рекомендованы температурные режимы заморозки биологических образцов для отправления анализов на другой день или в другую лабораторию. Примером необходимости соблюдения правильного температурного режима хранения образцов крови может служить широко определяемый в клинической практике фермент лактатдегидрогеназа. Так, хранение сыворотки крови в холодильнике при температуре от +4 до –20 уже делает ее непригодной для анализа из-за изменения активности фермента.
- Лучшую сохранность биологического материала обеспечивают специальные вакуумные пробирки для забора крови, пробирки с различного рода консервантами, специальные пробирки для микробиологических исследований, специальная лабораторная посуда для сбора мочи и другого биологического материала.
- Разработан способ контроля поступающих пробирок с помощью штрих-кодирования, уменьшающий ошибки при регистрации пробы, приводящие к нарушению связи «вид анализа — пациент».
- Повышается чувствительность методов, проводятся консультации по ознакомлению с новой медицинской лабораторной техникой и методами анализов.
- Кроме того, государство контролирует возможность заниматься лабораторной практикой, проводя сертификацию и аккредитацию лабораторий.
Главные ошибки пациента
Самый распространенный миф — это мнение о том, что правильность результатов анализа зависит исключительно от качества работы специалистов. Высокая квалификация медицинских специалистов, без сомнений, является гарантией минимизации ошибок при выполнении и расшифровке лабораторных анализов. Однако факты свидетельствуют о том, что на самом первом этапе подготовки пациента к забору биологического материала на результаты анализа, в первую очередь, повлияет не квалификация специалиста, а нарушение пациентом инструкций врача и медсестры.
Классический пример: обычный анализ на глюкозу. Выполнение этого анализа не натощак часто приводит к завышенным результатам и, соответственно, к постановке неправильного диагноза — сахарный диабет. Другим анализом, результат которого часто вызывает сомнение, является анализ на холестерин. В этом случае пациенты часто не соблюдают режим ночного голодания, поэтому кровь также забирается не натощак.
Некоторые анализы должны браться в определенном положении — лежа и в покое, что тоже не всегда достижимо.
На результаты ряда анализов влияет время суток. Например, наиболее высокая концентрация мочевой кислоты в крови обнаруживается в утренние часы и в течение дня колебания ее содержания могут составлять от +50% до -60%. Для кальция колебания в течение дня могут составлять 80%: от максимальных значений в 8 часов вечера до минимальных — в 3часа утра. Следует учитывать, что содержание кальция уменьшается при заболевании, о котором пациенты часто не склонны говорить врачу — алкоголизм. Отдельные гормоны выбрасываются в кровь в разных количествах в разное время суток, то есть имеют циркадные ритмы. Нормы в бланках анализов в таких случаях изменяются в зависимости от того, когда была взята кровь. Если пациент заинтересован в достоверности результатов, он должен точно соблюдать время сбора материала для анализа, назначенное врачом.
Существенное влияние на результаты некоторых анализов оказывает прием определенных лекарственных препаратов. Чтобы правильно интерпретировать результаты таких анализов, врач должен получить полную информацию о том, какие лекарственные препараты принимает пациент. Кроме того, такие часто принимаемые средства, как кофеин, этанол, глюкоза, леводопа, пероральные контрацептивы, резерпин и другие, могут изменять результаты некоторых анализов: в частности, могут приводить к повышению содержания свободных жирных кислот в крови. Поскольку в ряде научных исследований было показано, что увеличение содержания жирных кислот в крови ассоциировано с повышением риска внезапной смерти, то прежде, чем интерпретировать анализ на содержание свободных жирных кислот в крови, необходимо выяснить, принимал ли пациент вещества, искажающие результаты этого анализа.
- Биологически активные добавки
Определенные трудности для правильной интерпретации результатов анализа создает включение в рацион питания пациентов биологически активных добавок, так называемых БАД, призванных «излечить больного от всех недугов». Даже в инструкциях к БАД, выпускаемых известными производителями, среди указанных компонентов не всегда можно вычленить основное действующее вещество. Что касается значительного количества БАД с неизвестным содержимым, то велика вероятность содержания в них веществ, механизм действия которых не изучен. Одновременный, часто малоконтролируемый прием БАД и витаминных комплексов (часто содержащих вещества, уже присутствующие в БАД) приводит к передозировке, что также может негативно отразиться на результатах анализов.
Пренебрежительное отношение пациента к соблюдению правил подготовки к забору материала для анализа приводит к лишнему посещению врача, к размышлениям, как пациента, так и врача, на тему «я получил не то, что ожидал» или «это не мой анализ» и, в конечном итоге, к пересдаче анализа.
Опасность псевдодиагноза
Особая проблема — получение ложноположительных результатов при правильном выполнении анализа (ложноположительный результат — это подтверждение наличия заболевания при его реальном отсутствии). До конца природа таких явлений не изучена. В таких случаях проводят подтверждающие тесты, но и они могут вновь показать ложноположительный результат. Например, у ряда пациентов получается ложноположительный результат на сифилис. Такая ситуация иногда возникает при беременности, онкологических заболеваниях, туберкулезе, сахарном диабете, аутоиммунных заболеваниях, вирусных гепатитах, подагре, после вакцинации.
Способность отличать мифы от фактов в представлении о том, что может повлиять на результаты анализа, полезна, прежде всего, для пациента. Понимание того, что он сам и первым задает правильный или неправильный шаг диагностики, возможно, несколько повысит ответственность людей за собственное здоровье.
Михаил Голубев, доктор медицинских наук, специалист по лабораторной диагностике
Влияние лекарственных препаратов на изменение клинико – лабораторных показателей. реферат
Влияние лекарственных средств на клинико-лабораторные тесты
Воздействие лекарственных средств на клинико-лабораторные тесты является важной практической и теоретической проблемой, которая приобретает все более важное значение в связи с широким распространением высокоактивных препаратов, оказывающих разностороннее действие на организм.
Изменение лабораторных показателей под влиянием лекарств, недостаточно хорошо известно широкому кругу медицинских работников. Между тем, эти сведения очень важны и должны учитываться врачами при направлении больных на лабораторные исследования и интерпретации результатов. Отсутствие этих сведений может быть причиной диагностических ошибок и неправильной терапии. Биохимические сдвиги, вызванные приемом тех или иных фармакологических препаратов иногда ошибочно объясняли динамикой развития заболевания.
1. ВИДЫ ВЛИЯНИЯ.
Влияние лекарственных препаратов можно подразделить на 2 категории:
1. Аналитическое или физико-химическое влияние.
2. Биологическое и фармакологическое влияние.
Аналитическое (физико-химическое влияние).
При этом лекарственное вещество или продукты его обмена непосредственно влияют на ход лабораторного анализа. Например: хинидин, тетрациклин обладают свойствами флюоресценции и мешают флюорометрии катехоламинов в моче. Витамин А и рибофлавин повышают показатели оптической плотности раствора при определении билирубина.
В связи с этим, каждый новый метод исследования и каждое лекарство должны быть исследованы на тип аналитического влияния.
Биологическое влияние (фармакологическое или токсикологическое)
Лекарственное вещество оказывает опосредованное влияние на результаты анализа, то есть имеется побочное биологическое влияние (вторичное) в отличие от первичного, отражающего терапевтическое действие лекарств. Вторичное биологическое влияние может быть желательным или нежелательным. Оно может дополнять терапевтическое действие лекарств и может вызвать изменение содержания биохимических параметров. Биологическое влияние более трудно оценить по ряду причин:
1. Лекарственные вещества могут быть конкурентно связаны с белками.
2. Синтез белка в организме человека может быть ингибиторован.
3. Синтез ферментов может быть повышен лекарственными веществами по типу индукции.
Существенные сдвиги могут быть вызваны привычно принимаемыми седативными, снотворными, психотропными и другими препаратами. Побочные действия могут проявляться изменениями в лабораторных показателях, которые следует учитывать при назначении ряда медикаментов.
Так, каптоприл может обусловить ложноположительную реакцию мочи на ацетон, повышение концентрации мочевины и креатинина в крови, особенно у больных с нарушением функции почек. Цефалоспорины могут давать ложноположительную реакцию на содержание глюкозы в моче, вызывать симптомы дефицита витаминов групп В и К.
Одним из существенных факторов, способным изменить достоверность данных лабораторных тестов, являются лекарственные препараты.
Изменение показателей биохимических и клинических исследований под воздействием лекарств на сегодняшний день врачами и фармацевтами рассматривается как одна из важнейших проблем медицины.
Широкому кругу научно-практических работников здравоохранения недостаточно хорошо известно о влиянии лекарственных препаратов, принимаемых больными, на клинико-лабораторные тесты. Эти сведения лишь в общих чертах освещены в отечественной литературе. Между тем, они весьма важны и должны учитываться при направлении больных на лабораторные исследования, и особенно при интерпретации полученных данных.
2. ПУТИ ВЛИЯНИЯ
Воздействие лекарств на лабораторные показатели осуществляется двумя возможными путями
Первый путь — химический или физико-химический («аналитическая интерференция»). В этом случае лекарства или их метаболиты могут вмешиваться в специфическую реакцию определения того или иного вещества. Примером химической интерференции является искажение результатов спектрофотометрического анализа 5-оксииндолук- сусной кислоты в моче, проводимого в кислой среде, вследствие применения больными фенотиазиновых препаратов. Хинидин, тетрациклин обладают свойством флуоресценции и мешают флуорометрии катехо- ламинов в моче. Рибофлавин и каротин повышают показатели оптической плотности растворов при определении билирубина. Следует особо подчеркнуть, что лекарства могут существенно влиять на результаты анализа при каком-то одном варианте определения вещества, и совершенно не изменять их при другом специфическом методе тестирования этого же вещества.
Второй путь • фармакологический («фармакологическая интерференция»). Механизм фармакологической интерференции включает в себя изменения под действием лекарства патологического процесса, побочное действие лекарственных веществ на различные функции органов и систем, токсические эффекты препаратов при их передозировке. Побочное действие лекарств может проявиться в сдвигах лабораторных показателей, косвенно связанных с основным ожидаемым влиянием. Так, терапевтические дозы морфина гидрохлорида и других наркотических анальгетиков вызывают спазм сфинктера Одди с нарушением выхода пищеварительных соков, в том числе секрета поджелудочной железы, в двенадцатиперстную кишку. Это приводит к повышению содержания в крови сывороточных трансаминаз (АлАТ, АсАТ), дегидрогеназ, т. е. развиваются изменения, типичные для инфаркта миокарда, острого гепатита и острого панкреатита, что существенно затрудняет диагностику указанных заболеваний.
Терапия АКТГ, стимулируя секрецию гормонов коры надпочечников, изменяет многие показатели азотистого баланса вследствие антианаболического влияния глюкокортикоидов. Применение относительно высоких доз салицилатов, кофеина, цефалоспорина может повысить уровень концентрации сахара в крови и дать ложноположительную реакцию на сахар в моче.
Наружное применение мексоформа, йода увеличивает содержание йода, связанного с белками сыворотки крови, и имитирует заболевания щитовидной железы. Лечение больных аминазином, хлозепидом, ацетилсалициловой кислотой может обусловить ложноположительную реакцию при определении беременности. Оральные контрацептивы повышают уровень некоторых белков сыворотки, липидов и сахара, что ошибочно диагностируется как диабет у 15 % женщин.
Аскорбиновая и налидиксовая кислоты могут вызвать повышение уровня общего билирубина в сыворотке крови. Лития карбонат повышает в крови больных уровень глюкозы, активность аланинами- нотрансферазы на 35 % (максимально — между 26-50 часами после введения), снижает активность гамма-глутамилтрансферазы на 60 % и аспартатаминотрансферазы (максимально — между 38 и 68 часами). У 85 % больных, леченых рифампицином, отмечена иммуноглобулино- вая протеинурия.
Рифампицин, спазмолитические и ряд других препаратов оказывают отрицательное влияние на последующее контрастное рентгенологическое исследование желчевыводящих путей. Изображение желчных протоков и пузыря в этих случаях нечеткое и непродолжительное, часто отсутствует совсем. Фармакологический фон необходимо всегда учитывать при назначении, проведении рентгенологического исследования и интерпретации полученных результатов.
Влияние лекарственных веществ на лабораторные показатели может отмечаться спустя длительное время после прекращения лечения. Например, уровень пролактина у некоторых больных (слабых инакти- ваторов флюфеназина) превышал норму в течение 4-11 месяцев после отмены флюфеназина деканоата. Низкий уровень поглощения радиоактивного йода (I131) наблюдается спустя 1,5-2 месяца после отмены препаратов йода, брома, резерпина. Изменение лабораторных показателей тем значительней, чем выше концентрация и длительность циркуляции лекарственных препаратов и их активных метаболитов в крови и тканях организма. Характер и интенсивность интерференции зависят прежде всего от величины дозы, схемы и длительности приема лекарства больными, генетических, фенотипических, фармакокинетических факторов. Появление аномальных биохимических реакций у больных может существенно варьировать в зависимости от вида принимаемых лекарственных форм. Так, после назначения нозепама в виде таблеток, содержащих по 10 мг препарата, в крови больных был отмечен значительный подъем уровня глюкозы, тогда как после введения аналогичной дозы препарата в виде суспензии уровень глюкозы не изменился.
Наиболее сложные и трудно прогнозируемые интерференции возникают при полипрагмазии, весьма вредной, но получившей широкое распространение в последнее время в большинстве лечебных учреждений.
По данным, опубликованным ВОЗ, ошибочно диагностируемые заболевания в разных странах в настоящее время в среднем составляют 60 %. Поскольку целый ряд заболеваний обнаруживается только или преимущественно с помощью лабораторных тестов, проблема влияния на результаты этих тестов лекарственных препаратов приобретает огромное социальное значение.
Чтобы максимально избежать нежелательных последствий влияния лекарственных препаратов на результаты диагностических клинико-ла- бораторных анализов, следует придерживаться следующих правил:
1. Для проведения полноценного диагностического обследования за неделю до взятия биологических проб на анализ должно быть отменено назначение каких-либо лекарственных средств.
2. При проведении диагностического клинико-лабораторного обследования тщательно собирать лекарственный анамнез.
3. Если во время проведения анализов больной принимает какие- либо препараты, следует обязательно указать это в направлении.
4. При выявлении отклонений от нормальных показателей перед интерпретацией полученных результатов на основании лекарственного анамнеза исключить возможность возникновения этих отклонений под влиянием лекарственной терапии.
5. Если исключить влияние лекарственного препарата на результаты анализа не представляется возможным, следует отменить данный препарат, повторить исследование и только после этого трактовать полученные результаты.
3.ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ СПОСОБНЫЕ ВЫЗВАТЬ ИЗМЕНЕНИЕ:
1.КЛИНИЧЕСКИЙ АНАЛИЗ МОЧИ:
— Количество :
Снижение: Адреналин, Анальгин , Атропин, Бутадион , Изадрин, Карбамазепин, Морфин
Общие анестетики Празозин , Сальбутамол
Повышение: Аминазин, Аминокислоты в/в , Аспирин, Неогемодез, Глюкоза в/в, Диуретики, Кофеин,
Натрия хлорид в/, пероральные сахароснижающие средства и сердечные гликозиды, Этанол.
— Цвет : Темно-бурый :Сульфаниламиды;
Красно-коричневый: Дифенин, Цефалоридин;
Цвет пива : Амитриптилин, Индометацин;
Красный: Адриамицин, Анальгин, Фенолфталеин.
— Эритроцитурия: Аллопуринол, Ампициллин, Амфотерицин, Аспирин, Бутадион, Диакарб,
Индометацин ( редко),Йодсодержащие препараты (при передозировке), Канамицин, Карбамазепин,
Кумарины, Оксациллин, Пенициллины, Полимиксины , Рентгенконтрасты, Стрентомицин, Сульфаниламиды.
— Лейкоцитурия : Аллопуринол, Ампициллин, Аспирин, Героин, Канамицин, Леводопа, Пенициллины
Препараты железа, Рентгенконтрасты.
— Цилиндрурия :
Гиалиновые цилиндры:Ампициллин, Гентамицин, Канамицин, Полимиксины, Стрептомицин.
Эритроцитарные цилиндры: Амфотерицин В, Сульфаниламиды.
— Протеинурия: Аминазин, Аллопуринол , Анальгин, Аспирин, Бутадион, Бутамид , Гентамицин, Канамицин, Кортикостероиды, Неомицин, Пенициллины, Рентгенконтрасты, Стрептомицин,
Сульфаниламиды, Тетрациклины, Хлорпропамид, Цефалоридин, Цефалотин.
— Глюкозурия :
Снижение: Ампициллин, Витаминные препараты, Дигоксин , Леводопа, Диазепам,
Фенобарбитал, Фуросемид,
Повышение: Диакарб, Дихлотиазид, Изониазид , Кортикостероиды, Кортикотропин, ПАСК , Резерпин,
Тетрациклины, Фенотиазины.
— Билирубинурия : Аллопуринол, Анаболические стероиды, Андрогены, Аспирин, Ингибиторы МАО,
Левомицитин, Линкомицин, Метилдофа, Олеандомицин, Сульфаниламиды, Фенотиазины, Эритромицин, Эстрогены
2. КЛИНИЧЕСКИЙ АНАЛИЗ КРОВИ:
— Эритроциты:
Снижение:
Аллопуринол, Аминазин, Ампициллин , Аспирин, Барбитураты, Бутадион, Бутамид, Винбластин, Галоперидол, Гентамицин, Диакарб, Дифенин, Дихлотиазид, Индометацин, Кислота налидиксовая, Кортикостероиды, Левомицетин, Леводопа, Неомицин, Нитрофураны, Новокаинамид, Ноксирон, ПАСК, Пеницилламин, Примахин, Стрептомицин, Сульфаниламиды, Фенотиазины, Фуросемид, Хинин, Хлорбутин, Циклофосфамид, Эстрогены.
Повышение:
Адреналин, Андрогены, Витамин В12, Глюкокортикоиды, Кортикотропин
— Ретикулоциты
Азатиоприн, Левомицетин,Сульфаниламиды
Аллопуринол, Аспирин, Кортикотропин.
— Гемоглобин
Аллопуринол , Аминазин, Ампициллин, Амфотерицин, Бактрим, Барбитураты, Бутадион, Бутамид, Витамин А , Витамин К , Диакарб, Дифенин, Изониазид, Индометацин, Карбамазепин, Кортикостероиды, Левомицетин, Леводона, Меркантопурин, Метилдофа, Миелосан, Неомицин, Нитрофураны, ПАСК, Пеницилламин, Примахин, Стрептомицин, Тегритол, Тетрациклин, Триамтерен, Фенамин, Фуросемид, Хлорнронамид, Циклофосфан, Эстрогены, Этосукцимид.
— Железо:
Снижение:Адреналин, Аллопуринол, Аспирин, Кортизон, Кортикотронин.
Повышение: Декстран, Левомицетин, Эстрогены.
— Лейкоциты:
Повышение:Адреналин, Аллопуринол, Ампициллин, Атропин, Гидрокортизон, Изониазид, Кортикотропин, Лития соли.
Понижение:Аллопуринол, Амфотерицин, Бутадион, Винбластин, Галоперидол, Диакарб, Карбамазепин, Леводопаю.
— Нейтрофилы
Аминазин, Амитриптилин, Анальгин, Амфотерицин, Апрессин, Аспирин, Бактрим, Диакарб, Индометацин, Карбамазепин, Левамизол, Левомицетин, Линкомицин, Метилдофа, Оксациллин, Диазепам, Стрептомицин, Тиазидовые диуретики, Хлозепид, Цефалоспорины
— Эозинофилы:
Снижение (эозинопения): Адреналин, Аспирин, Индометацин, Кортикостероиды/
Повышение (эозинофилия):
Ампициллин, Амфотерицин, Амфотерицин, Аспирин, Бутадион, Диакарб, Йодид калия, Канамицин,
Карбамазенин, Карбенициллин, Левомицетин, Морфин, Налидиксовая кислота, Нитрофураны,
Общие анестетики, Олеандомицин, Пенициллин, Рифампицин, Рофекоксиб, Сердечные гликозиды, Стрептомицин, Тетрациклин, Триамтерен, Фенотиазины, Хлорпропамид, Цефалексин, Цефалотин, Эритромицин
Повышение (лимфоцитоз): Аллопуринол
— СОЭ:
Снижение: Глюкоза, Кортикостероиды, Кортикотропин, Хинин
Повышение: Апрессин, Аспирин, Витамин А, Декстран, Противосудорожные Триметоприм,Цефалоспорины.
— Тромбоциты:
Азатиоприн, Аллопуринол, Амфотерицин, Анальгин Антипирин, Аспирин, Бактрим, Барбитураты, Бутадион, Винбластин, Винкристин, Витамин К, Дифенин, Имизин, Карбамазепин, Левомицетин,
Леводона, Меркаптопурин, Метотрексат, Миелосан, Препараты золота, Сердечные гликозиды,
Спиронолактон, Стрептомицин, Сульфаниламиды, Тетрациклин, Тиазидовые диуретики, Тобрамицин, Триметонрим, Фенотиазины, Фторурацил, Хинидин, Хлорпропамид, Цефалотин, Циклофосфан, Этосукцимид.
3.БИОХИМИЧЕСКИЕ ПОКАЗАТЕЛИ СЫВОРОТКИ КРОВИ
— ПОКАЗАТЕЛИ БЕЛКОВОГО ОБМЕНА:
— Протеин:
Снижение:Адреналин, Рифампицин, Слабительные препараты, Эстрогены
Повышение:Аминокислоты, Анаболические стероиды, Андрогены, Аснирин, Бензилненициллин,
Бутамид, Имизин, Инсулин, Кортикостероиды, Кортикотропин, Левомицетин, Лидокаин,
Препараты наперстянки, Прогестерон, Стрептомицин, Сульфаниламиды, Тетрациклин, Фенотиазины
— а1-АНтитрипсин :
Декстран,Кислота аминокапроновая, Оральные контрацептивы, Стрептокиназа, Эстрогены
— а1-глоБУЛин :
Оральные контрацептивы
— а2 –глобулин : Дифенин, Оральные контрацептивы.
— Р-ГПОБУЛИН:
Оральные контрацептивы метаболические изменения в печеночном синтезе
— Р1-ГПОБУПИН:
Дифенин у 50 % больных
Y-ГЛОБУЛИН:
Апрессин, Бутадион, Оральные контрацептивы, Противосудорожные препараты, Тубокурарин
— Альбумин сыворотки крови:
Снижение:Азатионрин, Аснирин, Бензилненициллин, Нейролептики, Сульфаниламиды,
Циклофосфан, Эстрогены.
Повышение: Ампициллин, Генарин
— Щелочная фосфатаза :Аймалин, Аллопуринол, Амантадин, Аминазин, Амитринтилин, Амфотерицин
Анаболические стероиды, Андрогены, Аснирин, Барбитураты, Бутадион, Бутамид, Вискен (ниндолол), Галоперидол, Гризеофульвин, Динразин, Дифенин, Изониазид, Имизин, Ингибиторы МАО,
Индометацин , Карбамазенин, Карбенициллин, Кислота налидиксовая, Кислота никотиновая,
Клофелин, Клофибрат, Колхамин, Леводопа, Левомицетин, Линкомицин, Мепротан, Меркаптопурин,
Метотрексат, Новокаинамид, Нозепам, Олеандомицин, Папаверин, Пеницилламин, Прогестерон,
Противосудорожные препараты, Ретаболил, Рифампицин, Салициламид, Сульфаниламиды,
Тетрациклины, Тиазидовые диуретики, Фенотиазины, Фторотан, Фторфеназин, Фурадонин,
Хлозепид, Хлорпропамид, Хлорпротиксен, Циклопропан, Циклофосфан, Эритромицин, Эстрогены.
— ЛИПАЗА:
Снижение: Соли кальция
Повышение: Генарин, Индометацин, Кодеин, Морфин
— ЛИПОПРОТЕИНАЗА:
Снижение:Оральные контрацептивы, Эстрогены
Повышение: Генарин
— ХОЛИНЭСТЕРАЗА:
Алкалоиды ония, Барбитураты, Оральные контрацептивы, Тестостерон, Физостигмин, Циклофосфан,
Эстрогены.
— Кислая фосфатаза
Снижение:Кодеин
Повышение: Андрогены, Клофибрат, Амилаза (диастаза), Азатионрин, Кодеин, Кортикостероиды,
Кортикотронин, Морфин, Салициламид, Тетрациклин, Тиазидовые диуретики, Фентанил.
— ГЛУТАМИНОЩАВЕЛЕВАЯ И ГЛУТАМИНОПИРОВИНОГРАДНАЯ ТРАНСАМИНАЗА:
Азатиоприн, Аймалин, Амитриптилин, Ампициллин, Анаболические стероиды, Андрогены,
Аспирин, Барбитураты, Бриканил, Бутадион, Галоперидол, Гентамицин, Гризеофульвин,
Дифенин, Дихлотиазид, Изониазид, Имизин, Ингибиторы МАО, Индометацин, Канамицин,
Карбамазепин, Кислота налидиксовая, Кислота никотиновая, Клофибрат, Левомицетин,
Линкомицин, Мепротан, Меркаптопурин, Метилдофа, Метотрексат, Морфин, Новокаинамид,
Оксациллин, Олеандомицин, Пеницилламин, Прогестерон, Рифамницин, Сульфаниламиды, Тетрациклин, Тиоридазин, Тобрамицин, Фенотиазины, Фурадонин, Хлозенид, Цефатрексил, Циклофосфан, Эритромицин, Эстрадиол, Этакриновая кислота
— Креатинкиназа (креатинфосфаттрансфераза):
Амнициллин, Амфотерицин В, Барбитураты, Бензилненициллин, Дигоксин, Диуретики, Инсулин,
Кислота аминоканроновая, Клиндамицин, Клофелин, Морфин, Пиндолол,
Тиоловые соединения,Тубокурарин-хлорид
— Лактатдегидрогеназа (ЛДГ):
Снижение:Кислота аскорбиновая, Оксалат калия
Повышение: Анаболические стероиды, Анестетики общие, Аснирин, Кодеин, Леводопа, Морфин, Сульфаниламиды, Триамтерен, Хинидин
4.ПОКАЗАТЕЛИ УГЛЕВОДНОГО ОБМЕНА
— Глюкоза:
Снижение:Анаболические стероиды, Анаприлин, Атропин, Барбитураты, Бутамид, Инсулин, Метформин , Милурит, Ритмилен, Сульфаниламиды, Фенамин, Хлорпропамид, Эритромицин.
Повышение: Адреналин, Аминазин, Аминокислоты, Амитриптилин, Бутадион, Бутамид, Галоперидол, Глюкокортикоиды, Дексаметазон, Диазоксид, Дифенин, Дихлотиазид, Изадрин,
Изониазид, Индометацин, Кортикостероиды, Кортикотронин, Кофеин, Лития карбонат, Леводона,
Меркантопурин, Метилдофа, Морфин, Нифединин (фенигидин), Нозепам, Резерпин, Сальбутамол,
Тиазидовые диуретики, Триоксазин, Фенолфталеин, Фуросемид, Эстрогены, Этакриновая кислота,
Эфедрин.
— Толерантность к глюкозе:
Снижение: Аминазин, Дексаметазон, Дифенин, Дихлотиазид, Кортикотронин, Метилнреднизолон,
Никотиновая кислота, Преднизолон, Соли лития, Тиазидовые диуретики, Фуросемид, Эстрогены,
Этакриновая кислота,
Повышение:Ингибиторы МАО, Клофибрат,
— Инсулин:
Снижение:Гепарин, Дифенин, Дихлотиазид, Фуросемид
Повышение: Аминокислоты, Анаприлин, Бутамид, Глюкоза,Кальция глюконат, Леводопа, Преднизолон
— Лактаты:
Снижение:Морфин
Адреналин, Аспирин, Глюкоза, Изониазид, Натрия нитропруссид
— Билирубин (общий) сыворотки крови
Азатиоприн, Аймалин, Аллопуринол, Аминазин, Амитриптилин, Анаболические стероиды , Андрогены, Барбитураты, Бутадион, Бутамид.
4.ПОСЛЕДСТВИЯ ВЛИЯНИЯ
Прямым, весьма нежелательным, следствием неправильного толкования результатов лабораторных исследований является назначение необоснованной фармакотерапии с целью коррекции выявленных изменений, что в большинстве случаев приводит не к улучшению, а к ухудшению течения заболевания и состояния больного в результате нежелательных последствий полипрагмазии. Еще более грозным следствием неправильного толкования результатов лабораторных исследований является установление ложного диагноза того или иного заболевания, необоснованное изменение правильно установленных клинических диагнозов
Вывод: Таким образом, влияние лекарственных средств, изучаемое в последние годы специалистами, является перспективным направлением в медицине, особенно это важно для клиницистов, врачей-лаборантов и фармакологов. Следует учитывать, что изменения лабораторных показателей могут продолжаться спустя длительное время после прекращения приема препарата. Большое значение имеет разработка лабораторных методов, которые позволят вести контроль за принятием лекарств.
Лабораторные методы исследования широко применяются как для диагностики заболеваний, так и в качестве критериев эффективности и безопасности лекарственной терапии. В то же время, практически все существующие на сегодняшний день методы лабораторных исследований имеют свои ограничения: качество забора материала, чистота реактивов, качество лабораторного оборудования и др.
Проблема изменения показателей биохимических и клинических исследований под действием лекарств приобретает все большее значение в связи с широким распространением высокоактивных препаратов, оказывающих самое разностороннее действие на организм. Особенно чувствительны к их воздействию кроветворные органы, эндокринная система и ферменты. Способность лекарственных препаратов влиять на различные стороны обмена веществ, метаболические процессы, вытеснять из связи с белками эндогенные и экзогенные вещества является одной из частых причин неожиданных отклонений тех или иных лабораторных показателей, ложноположительных или ложноотри- цательных результатов
План
Всупление
1.ВИДЫ ВЛИЯНИЯ
ВЫВОД
Список литературы :
https://www.urologi.ru/books/8_91.html
https://www.urologi.ru/books/8_90.html
https://mydoc.ru/2012/06/04/vlijanie-lekarstvennyh-preparatov-na/