Поджелудочная железа какой гормон вырабатывает
Какой гормон вырабатывает поджелудочная железа - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
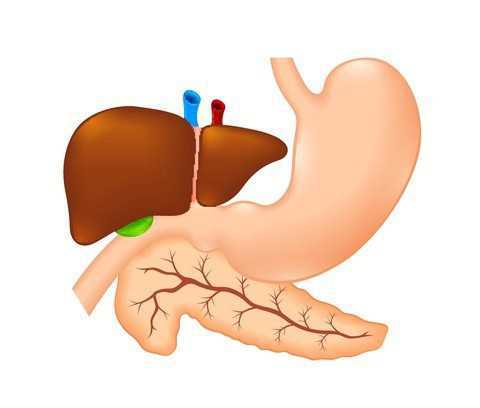
Здоровый человек часто не придает значимость тем функциям, которые выполняют ферменты и гормоны, вырабатываемые поджелудочной железой. А ведь их функция огромна. Поджелудочная — является продолговатым органом, находящимся между желудком и позвоночником. Поджелудочная железа выполняет экзокринную, а так же, эндокринную функции.
Функции железы
Поджелудочная железа осуществляет обмен углеводов и вырабатывает нужные для организма ферменты, участвующие в пищеварении. Главной функцией железы является поддержание нужного для человека уровня глюкозы. Уровень сахара регулируется гормональной системой. Лишь 3% клеток от общего количества органа вырабатывают глюкагон и инсулин.
Они имеют способность не только увеличивать уровень глюкозы, но и понижать ее.
Роль экзокринной системы состоит в выработке секретов, которые нужны для оптимальной деятельности пищеварения. Ферменты, содержащиеся в секрете, расщепляют органические соединения – белки, углеводы, жиры до молекул, которые далее расщепляются на ферменты и усваиваются слизистой кишечного тракта.
Эндокринная функция отвечает за формирование ряда гормонов:
- Инсулин помогает сохранить глюкозу. Уровень инсулина у здорового человека составляет 69 ммоль.
- Второй гормон, какой вырабатывает железа — глюкагон транспортирует глюкозу, жирные кислоты и аминокислоты к клеткам.
- Панкреатического полипептид «экономит» пищеварительные панкреатические ферменты.
- Соматостатин тормозит работу других гормонов.
- С-пептид способствует утилизации глюкозы в клетки и накоплению липидов в адипозной ткани.
- Амилин управляет уровнем глюкозы в крови.
- Гастрин нормализует пищеварение.
Гормоны поджелудочной имеют важнейшее значение в регуляции жизнедеятельности организма. Именно поэтому нужно иметь понимание о строении данного органа, и какие гормоны он синтезирует.
Важность инсулина для человеческого организма
Поджелудочная имеет дольчатую структуру. Между дольками расположены артерии, нервы и небольшие протоки, собирающие секрет и транспортирующие его в основной проток. В какой части поджелудочной железы вырабатывается инсулин?
За эндокринную функцию отвечают островки Лангерганса. В них существует ряд различного вида клеток:
- А-клетки производят глюкагон.
- B — воспроизводят инсулин.
- D — производят соматостатин.
- G — производят гастрин.
- в ПИПСА-клетках осуществляется формирование незначительного числа панкреатического полипептида.
Большую часть всех клеток составляют бета-клетки, вырабатываемый инсулин. Таким образом, инсулин вырабатывается в поджелудочной железе.
Инсулин это гормон белкового происхождения, который синтезируется поджелудочной железой после увеличения глюкозы в крови. Уровень глюкозы повышается после принятия человеком пищи. При этом каждый из продуктов по-разному повышает уровень сахара. Одни не много и постепенно, другие — быстро и в большем количестве, которая установлена нормативами.
Важность поджелудочной железы в производстве инсулина огромна. Инсулин воздействует на все без исключения типы обменного процесса, но в первую очередь на углеводный. Этот гормон выполняет ряд важнейших функций:
- увеличивает проницаемость глюкозы через клеточные мембраны, усиливая её переработка;
- подавляет активность ферментов, которые обеспечивают глюконеогенез, задерживая формирование глюкозы из аминокислот;
- активирует синтез белка и сокращает процесс его метаболического распада;
- осуществляет регулирование жирового обмена, убыстряя процессы липогенеза, что содействует формированию жирных кислот;
- снижает уровень сахара в крови.
- задерживает гидролиз жира и участвует в накоплении жира в жировых депо.
Недостаточная выработка инсулина может привести к сахарному диабету. Это заболевание считается неизлечимым и опасным заболеванием. Основными признаками данной болезни считаются:
- Гилергликемия — увеличение содержания сахара в сыворотке крови.
- Глюкозурия — содержанием глюкозы в моче.
- Полиурия — увеличение объёма выделяемой урины за сутки.
- Полидипсия – постоянная неестественная жажда.
Дефицит инсулина и глюкагона
При еде у человека происходит преобразование поступившей глюкозы в энергию для обеспечения работы клеток. Глюкоза содержится не только в сладостях, но и преобразуется из другой пищи, которая содержит крахмал. Именно печень вырабатывает глюкозу.
Инсулин синтезируется клетками поджелудочной, регулируя при этом уровень глюкозы в крови. Как только пища поступает в организм человека, то уровень глюкозы резко увеличивается и начинается выработка инсулина. Если уровень глюкозы в крови низкий, то уровень инсулина так же снижается.
Глюкагон – это второй гормон, производимый поджелудочной железой. Он влияет на печень, приводя к формированию резервов глюкозы, которая потом поступает в кровь человека.
Если поджелудочная железка производит недостаточное количество глюкагона либо инсулина, то уровень глюкозы регулярно, то повышается, то понижается. При недостатке сахара в крови возникает гипогликемия и происходит поражение альфа-клеток, наблюдается нехватка глюкозы. Это вызывает поражением мозга и внутренних органов. Для стабилизации глюкозы в крови приходится принимать растворы глюкозы.
При нехватке инсулина возникает сахарный диабет, при этом происходит повреждение островков Лангерганса, которые уже не могут вырабатывать инсулин в нужном количестве. Человеку назначают лечение противодиабетическим веществом – инсулином, который понижает сахар крови. Действие инсулина можно разграничить на 2 основные функции:
- Уменьшение поступления глюкозы из печени и крови.
- Осуществление захвата глюкозы иными органами, в основном мышечной и жировой.
Немного о диабете
Распространенной и сложной болезнью медицина считает сахарный диабет, приводящий к нарушению работы поджелудочной.
При данном заболевании происходит нарушение функций органа. А при несвоевременной диагностике возникает угроза для здоровья человека. Различают диабет 1 и 2 типа.
При диабете начальной формы инсулин ниже нормативных значений или на их уровне, а глюкогон немного больше нормы. Происходит разрушение иммунной системы.
Диабет второго типа отличается от заболевания 1 типа временем снижения уровня глюкозы в крови, а так же, в превышении уровня инсулина и уровня глюкагона в крови.
Если болезнь запустить, то значительных нарушений внутрисекреторной функции железы не избежать, как и при панкреатите.
Имеется несколько признаков диабета, которые свойственны 1 и 2 типу заболевания:
- Зуд кожи, особенно в местах расположения половых органов.
- Постоянная сильная жажда.
- Человек чувствует себя постоянно усталым.
- Частое мочеиспускание, приводящее к обезвоживанию организма.
- Сухость во рту.
- Вялость, сонливость, слабость.
- Учащенное дыхание, может присутствовать запах ацетона.
- Повреждения кожи (раны и царапины) очень медленно заживают.
- Человек худеет.
- Тошнота, человека часто рвет.
- Тахикардия.
- Зрение начинает снижаться.
Если у вас возникли перечисленные выше признаки данного заболевания, то необходимо немедленно посетить врача для постановки диагноза. Главное, после диагностики у вас диабета, нужно уделить повышенное внимание поджелудочной железе и тщательно выполнять рекомендации врача.
Симптомы воспаления поджелудочной железы
Знаете ли вы, насколько важна поджелудочная железа для нашего организма? К сожалению, в большинстве случаев, нас практически не интересует ее роль. Мы не обращаем внимания на нее, пока в ее работе не начинаются сбои. Лишь тогда мы вдруг начинаем понимать, насколько важны ее функции. Их у поджелудочной всего две:
- выработка ферментов, которые участвуют в пищеварении;
- выработка гормонов (глюкагона и инсулина), которые обеспечивают бесперебойную работу эндокринной системы.
 Таким образом, эта небольшая железа просто незаменима для правильной работы пищеварительной и эндокринной систем. В пищеварении она помогает переработать, углеводы, жиры и белки. А для эндокринной системы обеспечивает выработку инсулина. Из-за воспаления поджелудочной железы, симптомы которого мы подробно рассмотрим, качество жизни резко падает. Если хоть одна из перечисленных функций испытывает нарушения, человек начинает страдать от серьезных заболеваний. При этом организм вынужден переваривать в качестве пищи практически самого себя. Чтобы вовремя распознать это опасное заболевание, важно знать симптомы воспаления поджелудочной железы. Итак, мы детально рассмотрим, что представляет собой воспаление поджелудочной железы, симптомы и лечение этого заболевания.
Таким образом, эта небольшая железа просто незаменима для правильной работы пищеварительной и эндокринной систем. В пищеварении она помогает переработать, углеводы, жиры и белки. А для эндокринной системы обеспечивает выработку инсулина. Из-за воспаления поджелудочной железы, симптомы которого мы подробно рассмотрим, качество жизни резко падает. Если хоть одна из перечисленных функций испытывает нарушения, человек начинает страдать от серьезных заболеваний. При этом организм вынужден переваривать в качестве пищи практически самого себя. Чтобы вовремя распознать это опасное заболевание, важно знать симптомы воспаления поджелудочной железы. Итак, мы детально рассмотрим, что представляет собой воспаление поджелудочной железы, симптомы и лечение этого заболевания.
Мы рассмотрим симптомы такого опасного заболевания, как панкреатит. Если вовремя распознать его симптомы, воспаление поджелудочной железы можно успешно устранить. При панкреатите наблюдается воспаление тканей этой важной железы. При этом больной страдает от приступов сильной боли. Они чаще всего через пару недель утихают, а через какое-то время вновь возобновляются. Если при этом не предпринимать никакого лечения, то состояние ухудшается, развиваются опасные осложнения, а в тканях железы происходят изменения. Одни из самых опасных осложнений панкреатита: шок и псевдокиста (около железы накапливается жидкость, которая может быть инфицирована). Обратите внимание на то, что признаки воспаления поджелудочной железы совпадают и с другими заболеваниями ЖКТ. Точный диагноз должен поставить гастроэнтеролог.
Панкреатит может быть острым или хроническим. Во время развития хронической формы панкреатита ткань железы повреждается постоянно. Нередко все начинается с острой формы. Если ее не лечить или терапия была подобрана неверно, то со временем может развиться хроническое течение. При этом больной страдает от таких осложнений, как дефицит питательных веществ (они недостаточно всасываются из-за дефицита ферментов поджелудочной) и диабет (развивается из-за недостатка инсулина).
Причины:
- Через проток, который идет к поджелудочной железе, проходит камень. При этом он блокирует столь важный проток, вызывая сильные приступы.
- Алкоголизм. Крепкий алкоголь очень негативно влияет на железу. А при регулярном употреблении, он быстро разрушает ее ткани.
- Травмирование. Встречается не так часто. Может быть следствием удара при драке, падении или ДТП.
- Употребление некоторых лекарственных препаратов (кортикостероидов, сульфа-средств, иммунодепрессантов).
- Вирус, например, свинка.
- Повышенный показатель триглицеридов.
- Хронический панкреатит развивается по таким причинам, как регулярные рецидивы острого панкреатита, недоедание, фиброзно-кистозная дегенерация (встречается у детей).
- Может быть наследственным (очень редко).
Панкреатит – заболевание непростое. Несмотря на то, что сейчас доступны всевозможные виды диагностики, нередки случаи, когда его причина так и не устанавливается.
Воспаление поджелудочной железы: симптомы
Итак, по каким же признакам мы может заподозрить, что в работе поджелудочной железы начались сбои? Если развивается воспаление поджелудочной, симптомы могут быть такими:
- При остром панкреатите. Начался острый приступ боли в области живота. Локализация относительна, так как боль может переходить на грудь, бока и спину. Характерный симптом – нарастание боли, когда больной ложится. Боль дополняется и другими признаками – вздувается живот, появляется тошнота и рвота, на коже выделяется липкий пот, больной страдает от умеренной лихорадки.
- При хроническом панкреатите боль в области живота становится эпизодической или постоянной, наблюдается увеличение объема стула, больной теряет в весе.
Остановимся более подробно на симптоматике. Обратите внимание, что симптомы при воспалении поджелудочной железы могут носить разный характер. При острой форме заболевания они будут интенсивными и внезапными, а при хронической – будут развиваться постепенно. Все симптомы при воспалении поджелудочной железы довольно сильно выражены.
Главный симптом, который говорит о развитии у больного панкреатита (острого) – это очень сильная мучительная боль. Она локализуется вверху живота. Это область под ложечкой, левое и правое подреберье. Очень часто такая боль становится опоясывающей. Это объясняется тем, что воспаляется вся поджелудочная, и боль возникает в месте расположения этого органа.
Еще один характерный признак – то, что не помогают ни анальгетики, ни спазмолитики (например, Но-шпа). Такие больные страдают от рвоты, нарушения привычного стула, у них появляется головокружения и общая слабость. Это общие признаки интоксикации организма. Они могут сопровождать и другие заболевания. Потому гастроэнтеролог назначит дополнительные анализы, например, общий анализ крови. Он обратит внимание на уровень альфа-амилазы в крови. Если у больного действительно развивается панкреатит, то ее показатели возрастут в десятки раз по сравнению с состоянием здорового человека. Также вполне возможно, что потребуется УЗИ. На ультразвуковом исследовании можно увидеть возможное увеличение размеров поджелудочной железы. Если началась болезнь, то УЗИ может показать также неровные края, изменение формы, наличие разного размера кист.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Не стоит запускать панкреатит. Если вам действительно поставили такой диагноз, то срочно начинайте лечение. Это заболевание очень опасно и может даже спровоцировать летальный исход!
Важно установить, какой именно вид панкреатита у вас развивается: острый или хронический. Если заболевание хроническое, то больной в первую очередь обратит внимание на то, что у него регулярно появляются достаточно сильные боли. Их расположение – под ложечкой, в левом и правом подреберье. Боль также может распространяться на область спины. Нередко она может становиться опоясывающей. Характерный симптом – если больной ложится на спину, боль станет сильнее. А вот если он сядет и чуть наклонится вперед, боль ослабнет. Она неразрывно связана с процессом принятия пищи. Чаще всего боль появляется спустя час после трапезы. Особенно негативно поджелудочная железа реагирует на пищу острую, жареную, жирную или просто обильную. Еще один признак – боль может отдавать даже в область сердца. При этом больной может ошибочно подумать, что у него развивается стенокардия.
Еще один типичный симптом панкреатита – понос. Стул у таких больных имеет характер кашицы. В нем часто встречаются остатки практически полностью непереваренной пищи. При этом количество самого кала сильно увеличивается. Это связано с тем, что питательные вещества из пищи усваиваются слабо и большая их часть выводится с каловыми массами. У кала появляется серый оттенок и достаточно неприятный запах. На вид он жирный и его довольно трудно смыть с унитаза. Дополнить эти симптомы может тошнота, отрыжка, иногда рвота, наблюдается выраженный метеоризм. У таких больных резко пропадает аппетит, они значительно теряют в весе.
Возможные осложнения
Нередко панкреатит приходит не один, а в компании с другими заболеваниями. Чаще всего к нему присоединяется холецистит. Это воспаление, которое развивается в тканях желчного пузыря. Каждое из этих заболеваний может спровоцировать развитие другого – панкреатит может привести к холециститу и наоборот. При острой форме панкреатита часто присоединяется еще инфекция – абсцесс или флегмона. Эти гнойные осложнения очень опасны. Может даже развиваться кровотечение внутри брюшины. Но такое осложнение случается редко.
Очень опасное осложнение панкреатита – разрушение тканей воспаленной поджелудочной железы. Оно может спровоцировать развитие перитонита. Это осложнение смертельно опасно. Обратите внимание, что оно развивается очень быстро.
После панкреатита острого нередко заболевание переходит в хроническое. При хронической форме периоды обострения чередуются с ремиссией. Развитие обострения может спровоцировать неправильное питание. Следует избегать приема алкоголя и раздражающей пищи. Помните, что хроническая форма может привести к тому, что будет развиваться такое опасное заболевание, как сахарный диабет.
Что же происходит при развитии панкреатита
Когда поджелудочная железа здорова, она вырабатывает достаточно веществ, которые потом превращаются в ферменты. Они помогают переварить пищу, которая поступает в ЖКТ. Эти вещества становятся активными лишь тогда, когда попадают в двенадцатиперстную кишку. Они попадают туда по общему желчному протоку и тонкому протоку из самой поджелудочной. Отток ферментов из поджелудочной железы иногда может нарушаться. К этой патологии приводят разные причины. Например, желчный проток может быть закупорен камнем. При этом в протоке начинает расти давление, секрет поджелудочной перестает поступать в двенадцатиперстную кишку. Из-за этого ферменты становятся активными еще до того, как попадают в кишку. Это приводит к тому, что агрессивные ферменты начинают переваривание самой поджелудочной железы. Это провоцирует развитие острого ее воспаления.
А вот при панкреатите хроническом нормальные ткани поджелудочной со временем начинают замещаться нехарактерной ей рубцовой тканью. Рубцовая ткань неспособна участвовать в выработке будущих ферментов, потому их количество резко падает. Так нарушается экзокринная и эндокринная функции поджелудочной железы. Нарушается выработка не только ферментов, но и гормонов (и инсулина в том числе).
Как диагностировать
Для того чтобы поставить диагноз, врачу потребуется следующее:
- Изучить историю болезни.
- Выслушать жалобы пациента.
- Назначить анализы крови, кала.
- При необходимости назначить УЗИ, рентген.
Как лечить
Когда врач поставит точный диагноз, можно приступать к лечению.
- При сильных приступах больному потребуется госпитализация. Очень важно сразу убрать все содержимое из его живота. Затем можно будет вводить внутривенно болеутоляющее и столь необходимую для организма жидкость.
- Назначается лечебное голодание. Оно необходимо для того, чтобы поджелудочная железа хоть какое-то время «отдохнула» и не вырабатывала ферменты. Голодание может длиться несколько дней, а при тяжелом состоянии больного, до недели.
- Если панкреатит сопровождается еще и наличием попутной инфекции, врач может назначить курс антибиотиков.
- Если к развитию панкреатита привела закупорка протоков желчными камнями, то потребуется операция для их экстренного удаления.
- Если больного мучает сильная боль, нужен будет прием болеутоляющих средств.
- Назначается строгая диета. Она категорически исключает жирные блюда и алкоголь. Особенно важна диета при панкреатите хроническом.
- Возможен прием препаратов, которые содержат ферменты. Они разгружают саму поджелудочную. При хроническом виде панкреатита такие пилюли способствуют перевариванию пищи и ее лучшему усвоению.
- Если панкреатит сопровождается таким осложнением, как диабет, может потребоваться регулярный прием инсулина.
- В некоторых случаях при развитии хронического панкреатита необходимо частичное или даже полное удаление поджелудочной. Альтернатива ему – умерщвление отдельных нервов, из-за которых и наблюдаются болевые ощущения.
Препараты с ферментами
Немного истории. Около 150 лет назад в Голландии талантливый врач Д. Флеш поставил перед собой цель – вылечить пациента, который испытывал настоящие мучения из-за воспалившейся поджелудочной железы. Врач после некоторых раздумий пришел к выводу, что следует попробовать вводить ферменты, которые вырабатывает поджелудочная, извне. Но как это сделать? Тут его осенила поистине гениальная идея – он решил давать больному экстракт из поджелудочной. Для этого была использована железа обычного теленка. Вскоре после такой терапии больному стало легче, а спустя некоторое время он практически полностью излечился. Так в медицинскую практику вошли ферментные препараты. Они широко используются и сейчас. Именно благодаря ферментным препаратам поджелудочная железа очень быстро восстанавливается. Это связано с тем, что при употреблении таких средств с поджелудочной на время снимается нагрузка по выработке ферментов. При этом она достаточно быстро регенерирует свои ткани. Для такой цели сейчас назначается панкреатин. Для его производства до сих пор используют ткани поджелудочной свиней или крупного скота. В состав панкреатина входят столь важные для переработки пищи ферменты:
- протеаза;
- амилаза;
- липаза.
Именно они принимают самое активное участие в важнейшем процессе переваривания пищи. Без них просто невозможно усвоение нашим организмом углеводов, жиров и белков. Именно благодаря панкреатину переработанная пища без труда всасывается тонким кишечником. Не удивительно, что ферментные препараты стали очень популярны среди врачей и их многочисленных пациентов. Они способны надолго гарантировать полноценный отдых воспаленной поджелудочной. При этом вскоре пропадают и болевые ощущения.
Сейчас в аптеках нет недостатка ферментных препаратов. Их достаточно много, хотя действующие вещества одни и те же. Среди самых популярных препаратов стоит отметить следующие:
- панкренорм;
- панкреатин-концентрат;
- панцитрат;
- панкреазим;
- панзинорм-форте;
- пензитал;
- креон и т.д.
Во всех них используются практически те же самые ферменты. Отличия могут быть в дозировке, форме выпуска (таблетки или капсулы) и вспомогательных веществах. Но это вовсе не значит, что достаточно купить такое средство и панкреатит бесследно исчезнет. Самолечение не даст результатов, даже если вы будете принимать несколько ферментных средств сразу. Их нужно сочетать с правильным комплексным лечением. Поэтому не стоит полагаться на осведомленность фармацевтов. Обязательно нужна консультация врача.
Чтобы излечить панкреатит, важно знать не только его симптомы, но и хоть немного разбираться в лекарствах. Потому мы немного остановимся на том, какими ферментными препаратами сейчас можно устранить столь неприятные симптомы воспаления поджелудочной железы. Самый мягкий корректор нарушения ее функционирования – это Мезим Форте. Он широко известен и достаточно популярен. Благодаря безопасному и эффективному составу, его нередко назначают даже для лечения беременных и детей. У него практически нет никаких побочных эффектов. Ну а в тех препаратах, которые мы перечислили ранее, содержится чистый панкреатин.
Но во многих препаратах панкреатин дополняется веществами, которые призваны поддержать и другие органы. Это объясняется тем, что воспаление поджелудочной может нарушить работу желчевыводящих путей, кишечника, желудка, печени. Такими комплексными средствами являются:
- панзинорм-форте;
- уни-фестал;
- фестал;
- дигестал-форте;
- дигестал;
- энзистал.
Кстати, в последнее время несколько изменился подход к использованию ферментов. Если раньше их применяли тогда, когда утихал панкреатит, то сейчас ферменты применяются почти сразу после развития обострения. Чаще всего – это четвертый день после обострения. Объясняется это тем, что сейчас используются препараты нового поколения. К таким относится, например, Креон. Его желатиновая капсула содержит множество специальных микроскопических сфер с панкреатином.
Еще одна группа препаратов – средства, в которых содержатся растительные ферменты (бромелайне и папаин):
- флогэнзим;
- вобэнзим;
- юниэнзим.
Такие средства помогут лучше переварить клетчатку, но они слабее, чем традиционные препараты. Ими лучше просто дополнять основную терапию. К тому же, при обострении их лучше не использовать.
Ферментные препараты больной может принимать достаточно долго, особенно если у него хронический панкреатит. Бывают и случаи, когда ферменты пациент вынужден принимать всю оставшуюся жизнь.
Кстати, с ферментами также нужно быть осторожными. Не стоит принимать их без рекомендации врача. Нельзя принимать их каждый раз, когда вы едите, если на то нет серьезных показаний. Так вы сделаете свою пищеварительную систему слишком ленивой. Если она будет постоянно получать ферменты извне, то значительно снизит выработку собственных ферментов.
Несколько полезных советов
- Если вам поставили подобный диагноз, два самых неправильных способа поведения – отчаиваться или, наоборот, полностью игнорировать заболевание. Помните, что при правильной и своевременной терапии оно прекрасно поддается лечению.
- Очень хорошо, если вы постараетесь максимально овладеть информацией об этой патологии. Почитайте соответствующие журналы, справочники, посмотрите телепередачи или ролики в интернете.
- Обязательно постарайтесь развить доверительные отношения со своим лечащим врачом. Не стесняйтесь задать ему все интересующие вас вопросы.
- Всегда рассказывайте о своих симптомах достаточно подробно.
- Когда вам будет назначено лечение, точно выполняйте все предписания своего врача. Не отменяйте препараты, даже если вам стало значительно лучше.
- Не отказывайтесь от лечебного питания. Диета становится залогом успешного лечения.
Итак, мы рассмотрели типичные симптомы, характерные для развития острого или хронического панкреатита, сели у вас появилось что-то подобное, лучше получите консультацию врача. Особенно должно насторожить, если симптомов сразу несколько.
Пациенты интересуются, можно ли употреблять лавровый лист при панкреатите. Чтобы лучше представить себе данное заболевание, нужно коротко описать, какую функцию выполняет поджелудочная железа, потому что панкреатит — это воспаление данного органа.

Можно ли употреблять лавровый лист?
Пища, попав через рот в желудок, проходит первичную или механическую обработку, после чего через 12-перстную кишку поступает в тонкий кишечник для дальнейшей обработки. К процессу переваривания пищи в тонком кишечнике присоединяется поджелудочная железа. Для переваривания жирной, углеводистой и белковой пищи она вырабатывает соответствующие ферменты. Кроме этого, в ее функцию входит выработка гормонов инсулина и глюкогона, которые играют важную роль в транспортировке глюкозы из крови к клеткам.
Нарушения функций данного органа, перерастающие в воспаление, и есть панкреатит. Поджелудочная теряет способность выбрасывать ферменты в двенадцатиперстную кишку, а это чревато тем, что они начинают переваривание самого органа, т. е. происходит самопожирание железы. Лечение должно быть направлено на восстановление функции данного органа или поддержку.
Можно ли лечить поджелудочную железу лавровым листом?

Как лечиться лавровым листом?
Первое, чем привлекает лавровый лист — это запах. Это обеспечивается за счет ароматных эфирных масел, содержащихся в растении. Поэтому лавровый лист используют в первую очередь как приправу.
Чем полезен лавровый лист для больных панкреатитом? С медицинской точки зрения, лавровый лист обладает рядом полезных свойств, которые могут помочь при болях и воспалении во время панкреатита.
У растения очень богатый химический состав, который следующие действия:
- антисептическое;
- противовоспалительное;
- антибактериальное.
Душистые листья растения способны вылечить не один недуг, в том числе помочь в работе данной железы.
При панкреатите страдает не только поджелудочная железа, но и органы пищеварения, почки, легкие и сердце. Токсические вещества, поступающие в кровь, способны вызвать интоксикацию всего организма. При панкреатите лавровый лист поможет:
- снять отеки;
- очистить легкие;
- облегчить работу сердца.
Какими целебными свойствами обладает лавровый лист при лечении больных панкреатитом:
- Антиневралгическое. Снимает приступообразные боли в зоне поджелудочной железы, появляющиеся при переохлаждении, воспалительном процессе, наличии инфекции.
- Болеутоляющее. Снимает боль любой этиологии.
- Успокаивающее, расслабляющее, снотворное.
- Антисептическое. Дезинфицирует, обеззараживает и препятствует росту микроорганизмов.
- Жаропонижающее. Нормализует температуру тела, которая может повыситься при воспалении поджелудочной.
- Потогонное. Благодаря этому свойству организм очищается от шлаков и токсинов.
- Общестимулирующее. Помогает больным панкреатитом при упадке сил.
- Противовоспалительное.
- Препятствует размножению бактерий и образованию гноя.
- Выводит из организма лишнюю слизь.
- Спазмолитическое. Снимает спастические боли гладкой мускулатуры при панкреатите.
- Стабилизирует функциональную деятельность желудка.
- Желчегонное. Способствует выделению застоявшейся желчи из желчного пузыря.
- Тонизирующее. Поддерживает организм при потере энергии.
- Мочегонное.
Целебное растение способствует частому мочеиспусканию, а значит, и очищению организма от токсинов. При панкреатите у больных поражаются почки, так как резко снижается выделение мочи и повышается уровень мочевины и креатинина. Лист лавра поможет снизить уровень этих вредных веществ в организме больного панкреатитом.
Но назначить лечение панкреатита этим растением может только лечащий врач, учитывая характер протекания заболевания и индивидуальные особенности организма больного. Самолечение не принесет пользы, а может и навредить, лишь усугубив болезнь.
Противопоказания к применению для больных панкреатитом
У лаврового листа есть ряд противопоказаний, к которым нужно отнестись со всей серьезностью. Если их игнорировать, то это может привести к самым нежелательным последствиям. Поэтому прежде чем перейти к описанию схемы лечения панкреатита отваром из лаврового листа, нужно ознакомиться с противопоказаниями.
Лечение лавровым листом нужно проводить, предварительно проконсультировавшись с врачом. Прием отвара разрешен, когда поджелудочная железа нуждается в поддержке. При острых, продолжительных болях и приступах заниматься самолечением опасно для жизни.

Противопоказания к применению растения состоят в следующем. Отвар лаврового листа нельзя принимать пациентам с воспалением поджелудочной железы при существующих рисках кровотечения:
- менструации;
- беременности;
- кормлении грудью;
- язве желудка.
С осторожностью принимать пациентам с панкреатитом при сахарном диабете, поскольку лавровый лист понижает уровень сахара в крови.
Рецепт применения растения
Очищение поджелудочной железы с помощью отвара лаврового листа. 10 листиков лаврушки следует промыть, залить 300–350 мл кипятка и дать покипеть ровно 5 минут. Затем перелить горячий отвар вместе с листьями в термос и оставить на 8–10 часов. Лучше всего это делать на ночь, потому что к утру средство будет готово. Данный отвар процедить и принимать небольшими глоточками.
Этого объема отвара должно хватить на 2 дня. Заранее готовить большое количество не стоит, лучше пить его в свежем виде. Приблизительно 50 г отвара следует принимать за 0,5 часа до приема пищи, 3 раза в день.
Во многих источниках лечение рекомендуют проводить в течение 2 недель. Но для более мягкого очищения можно разделить курс, включив недельный перерыв.
Важно следить за самочувствием, так как буквально на 3 день после приема отвара в организме включается процесс очищения. Если вдруг начнутся приступообразные боли, немедленно нужно обратиться к врачу.
Во время лечения следует исключить из рациона жареные, жирные и острые продукты. Пить как можно больше воды. Полезно включить компоты из сухофруктов, которые налаживают перистальтику кишечника.
Было бы не плохо сдать анализ крови, чтобы иметь полное представление о состоянии своего здоровья на момент начала лечения. При повторном анализе можно будет увидеть разницу по результатам лабораторных исследований.
Какой гормон вырабатывает поджелудочная железа
Главная » Поджелудочная железа » Какой гормон вырабатывает поджелудочная железа
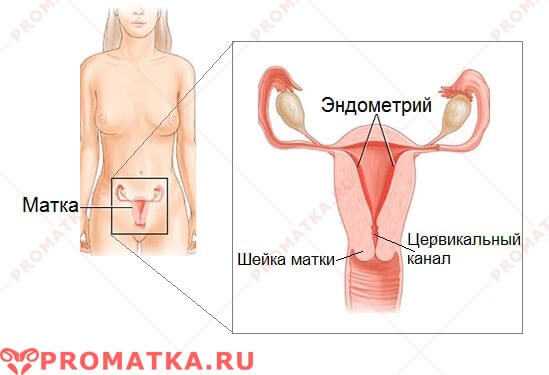
Поджелудочная железа образуется двумя отделами: экзокринным, занимающим 98 % железы и панкреатическим – в виде небольших вкраплений по всей ее поверхности. Эндокринный отдел отвечает за выделение желудочного сока и контроль процессов, происходящих в двенадцатиперстной кишке, а также насыщает ферментами пищеварительные жидкости. Эндокринная часть ответственна за выработку гормонов.
Гормональная функция
Поджелудочная железа вырабатывает два гормона – это глюкагон и инсулин. В процессе выработки глюкагона участвуют альфа-клетки, а в производстве инсулина задействованы бета-клетки. Помимо этих двух разновидностей клеток, железа содержит еще и дельта-клетки, которые производят соматостатин.
Какие гормоны вырабатывает поджелудочная железа
Инсулин человека разделяют на два типа: стимулированный и базальный. Базальный тип отличается тем, что поступает в кровь при отсутствии необходимости. Примером такого выделения может быть выработка инсулина, когда пища не поступает в организм, то есть натощак. Нормы содержания глюкозы в крови – не более 5,5 ммоль/л, при этом уровень инсулина должен быть 69 ммоль/л.
Стимулированный тип вызывается с помощью посылов, возникающих при потреблении пищи и поступлении аминокислот и глюкозы в кровь. Секреторную функцию этих гормонов относят к стимулятивному воздействию препаратов, имеющих в составе сульфонилмочевину.
Стимулирование инсулина происходит в два этапа:
- Короткий - это выход гормона в кровь.
- Медленный - это синтезирование гормона.
Помимо них, здесь также вырабатываются различные сопутствующие вещества, участвующие в процессах пищеварения. Этот список отражает, какие ферменты вырабатывает поджелудочная железа:
- Вещества, воздействующие на белки, - это трипсин, химотрипсин, карбоксипептидазы А и В, эластаза, рибонуклеаза.
- Вещества, способные переваривать углеводы: амилаза, инвертаза, мальтоза, лактоза.
- Вещества, способные расщеплять жиры. Это холинэстераза и липаза.
 В случае если поджелудочная железа не вырабатывает ферменты, или присутствует их недостаточность, возникает ферментопатия, связанная с сопутствующим заболеванием.
В случае если поджелудочная железа не вырабатывает ферменты, или присутствует их недостаточность, возникает ферментопатия, связанная с сопутствующим заболеванием.
Роль гормонов
Роль поджелудочной железы в процессе производства инсулина и глюкагона заключается в регулировке углеводного и липидного обменов, а также влиянии на перераспределение глюкозы из плазмы крови в ткани.
Основной ее функцией является синтез липокаина, который несет в себе задачу блокирования и перерождения клеток печени.
В случае критичной нехватки, когда поджелудочная железа вырабатывает недостаточное количество таких соединений, в процессах функционирования организма начинается гормональный сбой, который обуславливается за счет не только приобретенных, но и врожденных пороков.
 Когда поджелудочная железа вырабатывает гормон инсулин в недостаточном количестве, возникает заболевание - сахарный диабет. При крайнем избытке инсулина увеличивается содержание глюкагона и снижается концентрация сахара в клетках крови, что, в свою очередь, повышает количество адреналина. Тогда возникает гипогликемия – это снижение способности клеток печени к переработке глюкозы.
Когда поджелудочная железа вырабатывает гормон инсулин в недостаточном количестве, возникает заболевание - сахарный диабет. При крайнем избытке инсулина увеличивается содержание глюкагона и снижается концентрация сахара в клетках крови, что, в свою очередь, повышает количество адреналина. Тогда возникает гипогликемия – это снижение способности клеток печени к переработке глюкозы.
Отсутствие или крайний недостаток соматостатина приводит к возникновению нарушений различных процессов деятельности организма с нарушением баланса обменных процессов.
Как производится инсулин
На том, какие гормоны вырабатывает поджелудочная железа, построено осуществление жирового обмена во всем организме.
Еще до образования инсулина, во время синтеза его в бета-клетках, выделяется вещество проинсулин. Сам по себе он не является гормоном. Процесс преобразования его происходит под действием комплекса Гольджи, а также наличия специальных ферментативных соединений. После процесса его перерождения в структуре клеток он превратится в инсулин. Тогда происходит повторное его поглощение обратно, где он подвергается гранулированию и отправляется на хранение, откуда будет извлечен в случае острой необходимости при подаче сигналов организмом.
 Эта система срабатывает при повышении уровня сахара в крови, когда клетки освобождают запасенный инсулин для ее нейтрализации и правильной переработки в гликоген, увеличивая его концентрацию в клетках печени в мышечной ткани, являясь поставщиком энергии для всего организма. Благодаря воздействию инсулина, уровень сахара в плазме крови может быстро приводиться в норму.
Эта система срабатывает при повышении уровня сахара в крови, когда клетки освобождают запасенный инсулин для ее нейтрализации и правильной переработки в гликоген, увеличивая его концентрацию в клетках печени в мышечной ткани, являясь поставщиком энергии для всего организма. Благодаря воздействию инсулина, уровень сахара в плазме крови может быстро приводиться в норму.
При выявлении высоких показателей его содержания в крови это должно быть расценено как сигнал к тому, что организм плохо сопротивляется повышенному выделению этого гормона, что связывается с неспособностью рецепторов, отвечающих за углеводный обмен, распознавать и устранять такую опасность. В результате этого начинает развиваться заболевание под названием сахарный диабет. Последствия его в том, что углеводы, поступающие в организм, не перерабатываются и не усваиваются, и именно поэтому анализы крови показывают высокое содержание сахара в крови.
Признаками появления таких заболеваний без сдачи анализов является повышенная жажда, что связано со способностью глюкозы поглощать влагу. А значит, не нейтрализуемая в крови, она вызывает обезвоживание организма.
От чего зависит выделение инсулина
Поджелудочная железа вырабатывает ферменты и гормоны, довольно тонко чувствуя малейшие изменения содержания сахара в крови. За счет этого она и подает сигналы организму для начала образования повышенного количества инсулина или о необходимости его снижения и отправления в запас.
 При возникновении диабета островки эндокринной части железы претерпевают изменения и нарушения в осуществляемых функциях. В связи с этим для диабетиков есть перечень продуктов, которые противопоказаны к употреблению именно за счет высокого содержания сахара, с которым организм не способен справиться. Это выпечка и сладости, мед, углеводные продукты, а также сахар в чистом виде. Переизбыток сахара в крови приводит к крайнему истощению бета-клеток, ответственных за синтез инсулина, и может привести к их абсолютной гибели.
При возникновении диабета островки эндокринной части железы претерпевают изменения и нарушения в осуществляемых функциях. В связи с этим для диабетиков есть перечень продуктов, которые противопоказаны к употреблению именно за счет высокого содержания сахара, с которым организм не способен справиться. Это выпечка и сладости, мед, углеводные продукты, а также сахар в чистом виде. Переизбыток сахара в крови приводит к крайнему истощению бета-клеток, ответственных за синтез инсулина, и может привести к их абсолютной гибели.
Глюкагон
Поджелудочная железа вырабатывает глюкагон в альфа-клетках. Слизистые оболочки кишечника производят гормон интераглюкогон, который также является синергистом адреналина. Этот гормон поджелудочной железы ответственен за контроль протекания липолиза и его скорости, а также имеет прямое влияние на гликогенолиз в печени.
Основной важнейшей функцией поджелудочной железы в организме человека является выделение различных гормонов, способствующих перевариванию пищи и ее усвоению.
Почему разные медитативные практики по-разному влияют на мозг?Учеными установлено, что различные программы по медитации влияют на определенную область головного мозга. Нейрофизиологами были проведены исследования... Медитация 11 странных признаков, указывающих, что вы хороши в постелиВам тоже хочется верить в то, что вы доставляете своему романтическому партнеру удовольствие в постели? По крайней мере, вы не хотите краснеть и извин... Сексуальность Наши предки спали не так, как мы. Что мы делаем неправильно?В это трудно поверить, но ученые и многие историки склоняются к мнению, что современный человек спит совсем не так, как его древние предки. Изначально... Сон Эти 10 мелочей мужчина всегда замечает в женщинеДумаете, ваш мужчина ничего не смыслит в женской психологии? Это не так. От взгляда любящего вас партнера не укроется ни единая мелочь. И вот 10 вещей... Знакомства Что форма носа может сказать о вашей личности?Многие эксперты считают, что, посмотрев на нос, можно многое сказать о личности человека. Поэтому при первой встрече обратите внимание на нос незнаком... Психология 15 симптомов рака, которые женщины чаще всего игнорируютМногие признаки рака похожи на симптомы других заболеваний или состояний, поэтому их часто игнорируют. Обращайте внимание на свое тело. Если вы замети... Рак4responsible.ru
Какой гормон вырабатывает поджелудочная железа - Здорово о красоте БЛОГ
Человеческий организм представляет собой сложную систему биохимических процессов, которые тесно взаимосвязаны между собой, и протекают благодаря гормонам — особым биологически активным веществам, вырабатывающимся специфическими органами, а именно железами внутренней секреции.
Строение и функции органа
Даже незначительные нарушения в функционировании поджелудочной железы могут привести к возникновению неблагоприятных последствий в виде нарушения обмена веществ, поэтому каждому необходимо знать о том, какие причины могут привести к сбоям в работе этого органа и как обеспечить нормальный режим выработки гормонов.
Виды гормонов
Поджелудочная железа вырабатывает следующие виды гормонов: инсулин, глюкагон и с-пептид.
Особенности расположения и строения поджелудочной железы
Основные гормоны поджелудочной железы
Основной гормон — это, конечно инсулин. Инсулин — белковый гормон, который синтезируется в В-клетках островков Лангерганса. На долю этих клеток приходится примерно 75% от общего числа клеток в островке. Инсулин—это единственный гормон, который снижает уровень глюкозы в крови! Он переводит глюкозу (сахар) из крови непосредственно в клетки и ткани.
Но вместе с эффектами повышенного анаболизма возникают некоторые противоположные эффекты:
- снижение гидролиза белков, что приводит к снижению проникновения продуктов расщепления белка в кровь;
- снижение липолиза, что означает невозможность жиров расщепиться до состояния, при котором они могут всасываться в кровь.
Функции глюкагона
При повышении его уровня, от молекулы проинсулина отщепляется небольшая цепочка аминокислот, она называется С-пептид.
Функции этого гормона в основном служат для диагностических целей. Для этого, определяют его уровень в крови и исходя из полученных значений — делают выводы о количестве синтезируемого инсулина.
Его диагностику проводят в следующих случаях:
- Когда требуется подтвердить тип диабета – 1 или 2;
- При частых гипогликемиях, которые не сопровождаются сахарным диабетом;
- При сахарном диабете второго типа;
- После удаления поджелудочной железы, для контроля остаточной функции;
- При обследовании женщин, имеющих заболевание поликистоз яичников.
В диагностике таких заболеваний, как
Рис. 1. Артерии поджелудочной железы: 1 — aorta; 2 — truncus celiacus; 3 — a. lienalis; 4 — rr. lienales a. lienalis; s — rr. pancreatici; 6 — a. mesenterica sup.; 7 —a. pancreaticoduodenalis Int.; s — a. pancreaticoduodenalis sup.; 9 — a. gastroepiploica dext.; 10 — a. gastroduodenalis; 11 — a. hepatica propria; 12 — a. hepatica communis.
К тому же определение содержания С-пептида в крови имеет большое значение в диагностике сахарного диабета и послеоперационной инсулиномы. Это связано с тем, что инсулин и С-пептид выделятся в кровь в одинаковых количествах, но период распада С-пептида в 5 раз длиннее, чем инсулина.
Анализ крови на содержание С-пептида у больных, получавших терапию инсулином, является единственным способ определения остаточной секреции эндогенного инсулина, из-за того, что и к эндогенному и к экзогенному инсулину образуются одинаковые антитела и отличить их в анализе невозможно.
Благодаря анализу на содержание С-пептида возможно установить эффективность терапии СД-1, установить чувствительность к инсулину и выявить рецидив или метастазирование инсулиномы.
Строение и функции глюкагона.
Глюкагон — это полипептидный гормон поджелудочной железы, который по своему действию являющийся антагонистом инсулина. Глюкагон стимулирует образование глюкозы в печени из гликогена, аминокислот и других биологических веществ. Таким образом, глюкагон защищает организм от гипогликемии и обеспечивает постоянную концентрацию глюкозы (4 г/час), необходимую для работы ЦНС.
Ко всему прочему глюкагон снижает уровень холестерина в крови, усиливает почечный кровоток, увеличивает выведение натрия из организма, способствует регенерации печени и стимулирует выделение инсулина.
healthyorgans.ru
Поджелудочная железа вырабатывает какие гормоны?
Поджелудочная железа образуется двумя отделами: экзокринным, занимающим 98 % железы и панкреатическим – в виде небольших вкраплений по всей ее поверхности. Эндокринный отдел отвечает за выделение желудочного сока и контроль процессов, происходящих в двенадцатиперстной кишке, а также насыщает ферментами пищеварительные жидкости. Эндокринная часть ответственна за выработку гормонов.
Гормональная функция
Поджелудочная железа вырабатывает два гормона – это глюкагон и инсулин. В процессе выработки глюкагона участвуют альфа-клетки, а в производстве инсулина задействованы бета-клетки. Помимо этих двух разновидностей клеток, железа содержит еще и дельта-клетки, которые производят соматостатин.
Какие гормоны вырабатывает поджелудочная железа
Инсулин человека разделяют на два типа: стимулированный и базальный. Базальный тип отличается тем, что поступает в кровь при отсутствии необходимости. Примером такого выделения может быть выработка инсулина, когда пища не поступает в организм, то есть натощак. Нормы содержания глюкозы в крови – не более 5,5 ммоль/л, при этом уровень инсулина должен быть 69 ммоль/л.
Стимулированный тип вызывается с помощью посылов, возникающих при потреблении пищи и поступлении аминокислот и глюкозы в кровь. Секреторную функцию этих гормонов относят к стимулятивному воздействию препаратов, имеющих в составе сульфонилмочевину.
Стимулирование инсулина происходит в два этапа:
- Короткий - это выход гормона в кровь.
- Медленный - это синтезирование гормона.
Помимо них, здесь также вырабатываются различные сопутствующие вещества, участвующие в процессах пищеварения. Этот список отражает, какие ферменты вырабатывает поджелудочная железа:
- Вещества, воздействующие на белки, - это трипсин, химотрипсин, карбоксипептидазы А и В, эластаза, рибонуклеаза.
- Вещества, способные переваривать углеводы: амилаза, инвертаза, мальтоза, лактоза.
- Вещества, способные расщеплять жиры. Это холинэстераза и липаза.
 В случае если поджелудочная железа не вырабатывает ферменты, или присутствует их недостаточность, возникает ферментопатия, связанная с сопутствующим заболеванием.
В случае если поджелудочная железа не вырабатывает ферменты, или присутствует их недостаточность, возникает ферментопатия, связанная с сопутствующим заболеванием.
Роль гормонов
Роль поджелудочной железы в процессе производства инсулина и глюкагона заключается в регулировке углеводного и липидного обменов, а также влиянии на перераспределение глюкозы из плазмы крови в ткани.
Основной ее функцией является синтез липокаина, который несет в себе задачу блокирования и перерождения клеток печени.
В случае критичной нехватки, когда поджелудочная железа вырабатывает недостаточное количество таких соединений, в процессах функционирования организма начинается гормональный сбой, который обуславливается за счет не только приобретенных, но и врожденных пороков.
 Когда поджелудочная железа вырабатывает гормон инсулин в недостаточном количестве, возникает заболевание - сахарный диабет. При крайнем избытке инсулина увеличивается содержание глюкагона и снижается концентрация сахара в клетках крови, что, в свою очередь, повышает количество адреналина. Тогда возникает гипогликемия – это снижение способности клеток печени к переработке глюкозы.
Когда поджелудочная железа вырабатывает гормон инсулин в недостаточном количестве, возникает заболевание - сахарный диабет. При крайнем избытке инсулина увеличивается содержание глюкагона и снижается концентрация сахара в клетках крови, что, в свою очередь, повышает количество адреналина. Тогда возникает гипогликемия – это снижение способности клеток печени к переработке глюкозы.
Отсутствие или крайний недостаток соматостатина приводит к возникновению нарушений различных процессов деятельности организма с нарушением баланса обменных процессов.
Как производится инсулин
На том, какие гормоны вырабатывает поджелудочная железа, построено осуществление жирового обмена во всем организме.
Еще до образования инсулина, во время синтеза его в бета-клетках, выделяется вещество проинсулин. Сам по себе он не является гормоном. Процесс преобразования его происходит под действием комплекса Гольджи, а также наличия специальных ферментативных соединений. После процесса его перерождения в структуре клеток он превратится в инсулин. Тогда происходит повторное его поглощение обратно, где он подвергается гранулированию и отправляется на хранение, откуда будет извлечен в случае острой необходимости при подаче сигналов организмом.
 Эта система срабатывает при повышении уровня сахара в крови, когда клетки освобождают запасенный инсулин для ее нейтрализации и правильной переработки в гликоген, увеличивая его концентрацию в клетках печени в мышечной ткани, являясь поставщиком энергии для всего организма. Благодаря воздействию инсулина, уровень сахара в плазме крови может быстро приводиться в норму.
Эта система срабатывает при повышении уровня сахара в крови, когда клетки освобождают запасенный инсулин для ее нейтрализации и правильной переработки в гликоген, увеличивая его концентрацию в клетках печени в мышечной ткани, являясь поставщиком энергии для всего организма. Благодаря воздействию инсулина, уровень сахара в плазме крови может быстро приводиться в норму.
При выявлении высоких показателей его содержания в крови это должно быть расценено как сигнал к тому, что организм плохо сопротивляется повышенному выделению этого гормона, что связывается с неспособностью рецепторов, отвечающих за углеводный обмен, распознавать и устранять такую опасность. В результате этого начинает развиваться заболевание под названием сахарный диабет. Последствия его в том, что углеводы, поступающие в организм, не перерабатываются и не усваиваются, и именно поэтому анализы крови показывают высокое содержание сахара в крови.
Признаками появления таких заболеваний без сдачи анализов является повышенная жажда, что связано со способностью глюкозы поглощать влагу. А значит, не нейтрализуемая в крови, она вызывает обезвоживание организма.
От чего зависит выделение инсулина
Поджелудочная железа вырабатывает ферменты и гормоны, довольно тонко чувствуя малейшие изменения содержания сахара в крови. За счет этого она и подает сигналы организму для начала образования повышенного количества инсулина или о необходимости его снижения и отправления в запас.
 При возникновении диабета островки эндокринной части железы претерпевают изменения и нарушения в осуществляемых функциях. В связи с этим для диабетиков есть перечень продуктов, которые противопоказаны к употреблению именно за счет высокого содержания сахара, с которым организм не способен справиться. Это выпечка и сладости, мед, углеводные продукты, а также сахар в чистом виде. Переизбыток сахара в крови приводит к крайнему истощению бета-клеток, ответственных за синтез инсулина, и может привести к их абсолютной гибели.
При возникновении диабета островки эндокринной части железы претерпевают изменения и нарушения в осуществляемых функциях. В связи с этим для диабетиков есть перечень продуктов, которые противопоказаны к употреблению именно за счет высокого содержания сахара, с которым организм не способен справиться. Это выпечка и сладости, мед, углеводные продукты, а также сахар в чистом виде. Переизбыток сахара в крови приводит к крайнему истощению бета-клеток, ответственных за синтез инсулина, и может привести к их абсолютной гибели.
Глюкагон
Поджелудочная железа вырабатывает глюкагон в альфа-клетках. Слизистые оболочки кишечника производят гормон интераглюкогон, который также является синергистом адреналина. Этот гормон поджелудочной железы ответственен за контроль протекания липолиза и его скорости, а также имеет прямое влияние на гликогенолиз в печени.
Основной важнейшей функцией поджелудочной железы в организме человека является выделение различных гормонов, способствующих перевариванию пищи и ее усвоению.
Почему разные медитативные практики по-разному влияют на мозг?Учеными установлено, что различные программы по медитации влияют на определенную область головного мозга. Нейрофизиологами были проведены исследования... Медитация 11 странных признаков, указывающих, что вы хороши в постелиВам тоже хочется верить в то, что вы доставляете своему романтическому партнеру удовольствие в постели? По крайней мере, вы не хотите краснеть и извин... Сексуальность Наши предки спали не так, как мы. Что мы делаем неправильно?В это трудно поверить, но ученые и многие историки склоняются к мнению, что современный человек спит совсем не так, как его древние предки. Изначально... Сон Эти 10 мелочей мужчина всегда замечает в женщинеДумаете, ваш мужчина ничего не смыслит в женской психологии? Это не так. От взгляда любящего вас партнера не укроется ни единая мелочь. И вот 10 вещей... Знакомства Что форма носа может сказать о вашей личности?Многие эксперты считают, что, посмотрев на нос, можно многое сказать о личности человека. Поэтому при первой встрече обратите внимание на нос незнаком... Психология 15 симптомов рака, которые женщины чаще всего игнорируютМногие признаки рака похожи на симптомы других заболеваний или состояний, поэтому их часто игнорируют. Обращайте внимание на свое тело. Если вы замети... Ракutyugok.ru
Гормоны поджелудочной железы и их функции в организме
Все жизненные процессы в организме человека регулируются нейрогуморальным путем. То есть наряду с нервной регуляцией существует регуляция гормонами через кровь и другие виды жидкой среды организма. Одним из важнейших органов, производящим гормоны, является поджелудочная железа. Какие гормоны вырабатывает поджелудочная железа, и какова их роль в организме? Ответы на эти вопросы будут представлены в данной статье.
Поджелудочная железа в качестве эндокринного органа
Поджелудочная, или панкреатическая, железа (Páncreas) — уникальный орган, выполняющий две важнейшие функции. Первая функция органа связана с системой пищеварения, так как она, выделяя в нее панкреатические ферменты, принимает участие в переваривании пищи. Вторая функция связана с эндокринной системой, так как железа вырабатывает несколько гормонов, которые попадают непосредственно в кровь и, распространяясь с ней по всему организму, участвуют в метаболических процессах.
В поджелудочной железе инкреторной части отведено всего 3% ее массы. Это островки Лангерганса – собрания четырех видов специализированных клеток, которые и производят гормоны:
- альфа-клетки, продуцирующие глюкагон;
- бета-клетки — инсулин;
- дельта-клетки — соматостатин.
Инсулин
Это – главный по значимости гормон поджелудочной железы. Ему отведена важнейшая роль в обмене углеводов. Он участвует во многих биохимических процессах, происходящих в организме постоянно в течение всей жизни. Его главные функции:
- упорядочение обмена органических сахаров. Устранение явлений гликемии за счет доставки глюкозы в мышцы и липидную ткань;
- энергообеспечение организма за счет депонирования глюкозы в тканях печени и мышцах;
- синтез запаса органического сахара в виде гликогена в печени и в мышцах, замедление процесса гликогенолиза;
- активация липидного синтеза, опосредованное влияние на липидный обмен;
- участие в упорядочении белкового обмена. Обеспечение поступления аминокислот в клетки, стимулирование клеточного роста.
Но первостепенные функции инсулина – регуляция сахара в крови, осуществление гликолиза и доставка в органы и ткани. Он превращает глюкозу в гликоген, который депонируется в печени и мышцах и становится источником энергии для организма при высоких физических нагрузках.
Это далеко не весь перечень значимости инсулина в жизненных процессах организма. Дефицит его в организме является причиной сбоя всех метаболических процессов.
Глюкагон
Глюкагон менее известен, чем инсулин, хотя наравне с инсулином принимает участие в углеводном обмене и регулирует уровень сахара в крови. Глюкагон – антагонист инсулина, поэтому в отличие от последнего повышает уровень глюкозы в крови. Это происходит путем выброса депонированного гликогена в кровь. Но это только одна из функций глюкагона. Он участвует в различных процессах организма:
- активизирует процесс распада жиров и регулирует уровень холестерина;
- регулирует обмен магния, выводит из организма натрий и фосфор;
- стимулирует работу сердечной мышцы;
- стимулирует секрецию инсулина бета-клетками;
- приводит в норму уровень холестерина;
- способствует самовосстановлению больной печени;
- активизирует организм в стрессовых ситуациях на выживание, выбрасывая ударное количество глюкозы в кровь, что вместе с адреналином дает организму мощный заряд энергии.
Альфа-клетки продуцируют глюкагон в определенных случаях, например:
- если снижается уровень свободной глюкозы;
- при больших физических нагрузках;
- при голодании, при использовании различных диет для похудения. Поэтому этот гормон получил еще одно название – «гормон голода»;
- при тяжелых стрессовых ситуациях, связанных с травмами и шоковым состоянием;
- при повышенной концентрации в крови адреналина и норадреналина.
Снижение уровня глюкагона в крови связано с различными заболеваниями – муковисцидозом, хроническим панкреатитом, удалением органа. Повышенный уровень гормона указывает на развитие опухоли – глюкагономы. Причем в данном случае уровень глюкагона чрезвычайно высок. Также наблюдается повышенный уровень глюкагона в крови при сахарном диабете, панкреатитах, ХПН, при гипогликемии циррозе печени.
Соматостатин
Соматостатин (somatostatin) — пептидный гормон, продуцируемый дельта-клетками в островках Лангерганса ПЖ, желудка и кишечника. Также соматостатин вырабатывается в числе других гормонов гипоталамусом. В химическом отношении он является пептидным гормоном. Его название раскрывает основную функцию. Этот гормон останавливает или замедляет продуцирование других гормонов, ферментов, веществ, участвующих в процессах жизнедеятельности. Его функции сводятся к следующему:
- снижает уровень глюкагона;
- замедляет синтезирование инсулина, глюкагона, холецистокинина и других активных веществ и биофакторов, участвующих в обменных и пищеварительных процессах;
- замедляет синтез гастрина и соляной кислоты;
- снижает объем кровообращения в брюшной полости;
- замедляет процесс абсорбции сахаров из пищи;
- угнетающе действует на синтез пищеварительных ферментов ПЖ.
Исследуя гормоны поджелудочной железы и их функции , ученые получили препараты на их основе.
Препараты инсулина
Препараты гормонов поджелудочной железы производятся как на основе натурального сырья, так и синтетические и полусинтетические. В практике лечения инсулинозависимых заболеваний (диабет 1 типа, гипергликемические комы), применяются три вида инсулинов: говяжий, свиной и человеческий. Инсулин свиной наиболее биохимически приближен к человеческому. Препараты инсулина проходят несколько степеней очистки и получаются: кристаллизованные, монопиковые и монокомпонентные препараты. Сегодня инсулин можно получать не только из ткани поджелудочной железы животных. Он производится:
- с помощью химического синтеза;
- экстракцией тканей ПЖ человека;
- полусинтетическим способом;
- генно-инженерным синтезом.
Наиболее приемлемыми способами являются два последних. Полусинтетический инсулин производится из свиного инсулина ферментативным замещением аминокислоты аланина на треонин. Технологией будущего являются препараты гормонов поджелудочной железы, полученные путем генной инженерии. Например, генно-инженерные инсулины.
В соответствии с длительностью действия различают инсулины короткого действия (простые), продленные и смешанные.
- Инсулины непродолжительного действия – это так называемые чистые инсулины, рассчитанные на 2- 3 часа. Вводятся подкожно.
- Инсулины пролонгированного действия – это суспензии раствора инсулина с избытком ионизированного цинка.
- Инсулины длительного действия – кристаллические суспензии цинк-инсулина. Производятся на основе говяжьего инсулина.
Препараты глюкагона
Glucagon, гормон-антагонист инсулина. Повышает концентрацию глюкозы в крови. Он имеет хорошо выраженный спазмолитический эффект. Применяется в лечении гипогликемии, осложнения при сахарном диабете. Используется как шоковая терапия при психических заболеваниях.
Препарат вводится подкожно, внутримышечно и внутривенно.
Препаратысоматостатина
Соматостатин (Somatostatin) имеет синонимы: Модустатин, Стиламин, Modustatine, Stilamin.
Он применяется в лечении острых кровопотерь при осложнении язвенной болезни 12-перстной кишки, при кровотечениях варикозной болезни пищевода, эрозиях желудка и геморрагических гастритах. Его назначают при лечении свищей поджелудочной железы, кишечника и желчного пузыря, при некоторых видах новообразований.
Препарат вводится капельно очень медленно, в течение четырех суток.
Особенности применения
Все препараты на основе гормонов поджелудочной железы нельзя применять самостоятельно, без предварительного тщательного обследования у эндокринолога. Подобрать соответствующее гормональное лекарство и его дозировку необходимо индивидуально, поэтому самолечение исключено. Передозировка при лечении гормонами ПЖ может вызвать тяжелые осложнения. Например, при передозировке инсулина количество глюкозы в крови падает, и может развиться очень тяжелое состояние – гипогликемическая кома, не исключен и летальный исход.
Что вырабатывает поджелудочная железа: какие гормоны
Поджелудочная железа — один из главных органов, задействованных в пищеварительном процессе человека. Она несет немалую ежедневную нагрузку, сталкиваясь с различными отрицательными факторами на протяжении всей жизни людей.
Панкреатический сок железы, состоит из ряда ферментов (энзимов): трипсин, химотрипсин, липаза, амилаза, лактаза и другие, образующихся в специальных группах клеток под названием ацинусы, а также микроэлементов бикарбонатов (кислые соли), участвующих в нейтрализации кислотности поступающей пищи из желудка.
Каждый из энзимов ответственен за процесс расщепления определенного элемента питания. Так за расщепление жиров, триглициридов до жирных кислот отвечает липаза, а также она задействована в расщеплении нейтральных жиров на ВЖК и глицерин; лактаза контактирует с лактозой молока, функция трипсина, химотрипсина – расщепление белков, пептидов, синтез аминокислот.
Амилаза свое действие оказывает на углеводы. Превышение амилазы в крови, моче свидетельствует о ряде заболеваний, обычно панкреатите, сахарном диабете, гепатите и пр.
О гормонах железы. Напрямую процесс выработки гормонов связан с функционированием островков Лангерганса. Каждый из них, в свою очередь, состоит из α- β-, δ-, d-,PP-видов клеток.
Большинство в железе β -клеток, они отвечают за производство инсулина; за глюкагон ответственны α-клетки; за синтез гормона грелин, ответственного за аппетит, стимуляцию потребления пищи — d клетки; δ-клетки производят соматостатин, угнетающий синтез остальных гормонов железы; PP-клетки – за панкреатический полипептид, подавляющий секрецию поджелудочной железы.
Инсулин и глюкагон в этом списке наиболее важнейшие гормоны, первый своим воздействием на организм понижает уровень сахара в крови, путем поглощения глюкозы тканями (регулирует углеводный и липидный (жировой) обмен), а второй, наоборот, своим воздействием высвобождает глюкозу и повышает уровень сахара, вырабатывают липокаин, тормозящий жировое перерождение печени.
Врачи больному обязательно назначают сперва сдачу анализов, ведь проанализировав кровь, мочу можно определить, какие показатели не в норме. Полагаясь на свои знания и результаты анализов плюс, подключив данные аппаратной диагностики, диету, специалист правильно установит диагноз и назначит нужное лечение.
Особенностью железы является то, что она объединяет в себе одновременно две функции — экзо- и эндокринную.
Большая часть органа представлена экзосекреторной (внешнесекреторной) частью. То есть эта часть ПЖЖ выделяет необходимые для пищеварения ферменты через выводной проток в просвет 12-перстной кишки.
Меньшая ее часть – эндокринная. То есть функцией ее является синтез и секреция в кровь жизненно важных гормонов.
Во внешнесекреторной части продуцируется ряд пищеварительных ферментов:
- Протеазу.
- Липазу.
- Амилазу.
- Трипсин.
Чтобы выработка ферментов была сбалансированной, необходимо выработать определенную культуру питания:
- Питаться нужно регулярно.
- Объем потребляемой за один раз пищи должен быть небольшим.
- Рацион питания должен быть сбалансированным.
Помимо этого следует сократить потребление крепкого алкоголя и углеводистых продуктов.
Это связано с тем, что синтез ферментативных веществ – трудоемкий процесс для поджелудочной. Любое нарушение может привести к тяжелым нарушениям функции.
Эндокринная доля ПЖЖ представлена небольшим участком, состоящим из островков Лангерганса. На этих островках расположены активно-секреторные альфа, бета и гамма клетки. На вопрос о том, какой гормон вырабатывает поджелудочная железа, чаще всего, пациенты, либо затрудняются ответить, либо вспоминают об инсулине.
Следующие гормоны вырабатывает поджелудочная железа в эндокринной части:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- грелин.
Инсулин – наиболее известный в широких массах гормон поджелудочной железы. Синтезируется он в бета-клетках островков.
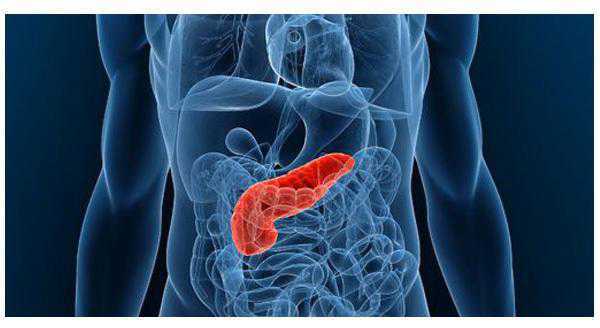
Поджелудочная железа — это орган, который расположенн в брюшной полости за желудком и окружен двенадцатиперстной кишкой. Является железой с двумя типами секреции — экзокринной и эндокринной. Благодаря свойствам вырабатывающихся гормонов поджелудочной железы и ферментов, она является одной из центральных желез, влияющих на обмен веществ в организме.
Поджелудочная железа (ПЖЖ)– это железистый орган системы пищеварения. У человека ПЖЖ расположена в брюшной полости, ретроперитонеально, то есть позади брюшины.
Она тесно примыкает к желудку и ко многим абдоминальным крупным сосудистым стволам, чем объясняется ее глубокая васкуляризация. В связи с особенностью топографии, любые патологические явления, в частности опухоли, крайне опасны для человека.
Возможности науки с каждым годом расширяют сведения о роли гормонов поджелудочной железы, позволяют выявлять новые формы, их влияние и взаимодействие. Поджелудочная железа выделяет гормоны, участвующие в обмене веществ в организме:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- гастрин.
До некоторого времени к гормонам поджелудочной железы относилось вещество С-пептид. Затем было доказано, что оно представляет собой частичку молекулы инсулина, оторванную при синтезе. Определение этого вещества сохраняет свою важность при анализе обнаружения количества инсулина в крови, поскольку его объем пропорционален основному гормону. Это используется в клинической диагностике.
В экстракте ткани железы обнаружены еще гормональные вещества ваготонин и центропнеин.
В эндокринной части железы клетки делят на четыре главных типа:
- альфа-клетки — составляют до 20% общей массы, в них синтезируется глюкагон;
- бета-клетки — основная разновидность, на них приходится 65–80%, продуцируют необходимый инсулин, для этих клеток свойственно постепенное разрушение с возрастом человека, их количество к старости уменьшается;
- дельта-клетки — занимают примерно 1/10 часть от общего числа, они вырабатывают соматостатин;
- РР-клетки — обнаруживаются в небольшом количестве, отличаются способностью к синтезу панкреатического полипептида;
- G-клетки — вырабатывают гастрин (совместно со слизистой оболочкой желудка).
Функции органа и гормоны, вырабатываемые им
Для того чтобы больше узнать про гормоны поджелудочной железы и их функции, необходимо сначала более подробно ознакомиться с функциями данного органа. Она состоит из двух частей — экзокринной и эндокринной. При этом экзокринная часть отвечает за выделение желудочного сока.
Все гормоны, которые вырабатываются поджелудочной железой, сразу же попадают в кровяное русло. Даже самый незначительный сбой в работе этого органа может привести к серьезным осложнениям, связанным не только с проблемами пищеварения, но и всего организма в целом. Поэтому так важно знать, какие гормоны вырабатывает поджелудочная железа и какую непосредственно роль каждый из них.
У здорового человека железа способна вырабатывать следующие ферменты, отличающиеся по своему функциональному назначению.
Протеаза – фермент, расщепляющий белки путем нарушения пептидной связи между аминокислотами. Благодаря протеазе человеческая пищеварительная система способна переваривать белковые продукты, в числе которых – мясо, бобовые, рыба, молочные продукты и т.д. Для облегчения переваривания белковой пищи, рекомендуется тщательное пережевывание пищи для образования однородного пищевого комка.
Этот процесс значительно облегчит работу ПЖЖ. При плохом измельчении продуктов – в пищеварительный тракт попадают крупные белковые элементы, что крайне затрудняет функцию протеаз.
Поджелудочная железа состоит из двух частей:
- внешнесекреторная или экзокринная;
- эндокринная.
Основные направления функционирования органа:
- эндокринная регуляция организма, которая происходит благодаря синтезу большого числа секретов;
- переваривание пищи за счет работы ферментов.
Старение организма способствует развитию в органе физиологических изменений, приводящих к модификации установленной взаимосвязи между его составляющими.
Внешнесекреторная часть включает в себя небольшие по размеру дольки, сформированные из панкреатических ацинусов. Они являются главными морфофункциональными единицами органа.
Структура ацинусов представлена мелкими вставочными протоками, а также активными зонами, вырабатывающими большое количество пищеварительных ферментов:
- трипсин;
- химотрипсин;
- липазу;
- амилазу и другие.
Эндокринная часть сформирована из панкреатических островков, находящихся между ацинусами. Второе их название – островки Лангерганса.
Каждые из таких клеток отвечают за выработку определенных активных веществ:
- Глюкагон– его производят альфа-клетки. Влияет на повышение показателя гликемии.
- Инсулин. За синтез такого важного гормона ответственны бета-клетки. Инсулин способствует утилизации излишков глюкозы и удерживает нормальный уровень этого показателя в крови.
- Соматостатин. Он производится D-клетками. В его функцию входит координация внешней и внутренней секреторной функции железы.
- Вазоактивный интестинальный пептид – вырабатывается за счет функционирования D1-клеток.
- Полипептид панкреатический. Производство его входит в зону ответственности PP-клеток. Он контролирует процесс желчеотделения и содействует обмену белковых элементов.
- Гастрин и соматолиберин, входящие в состав некоторых клеток железы. Они влияют на качество сока желудка, пепсина и соляной кислоты.
- Липокаин. Такой секрет производится клетками протоков органа.
Мы рассмотрим основные функции гормонов по их строению, действию на органы и ткани организма человека.
Инсулин
Представляет по строению полипептид. Структура состоит из двух цепочек аминокислот, соединенных «мостиками».
Природа образовала наиболее похожий по строению с человеческим инсулин у свиней и кроликов. Эти животные оказались наиболее пригодными для получения препаратов из гормонов поджелудочной железы.
Гормон вырабатывается бета-клетками из проинсулина с помощью отделения с-пептида. Выявлена структура, где происходит этот процесс — аппарат Гольджи.
Эндокринная функция железы
Вторая важная функция – эндокринная (связанная с выработкой гормонов). Какие гормоны вырабатывает поджелудочная железа? Вот их перечень:
- инсулин;
- глюкагон;
- липокаин;
- соматостатин;
- тиролиберин;
- грелин;
- гастрин и другие.
Все они жизненно необходимы для нормального функционирования организма человека в целом. Здоровая железа справляется благополучно с их синтезом, и гормональная функция железы считается на этом исполняемой, всякие заболевания отсутствуют.
Нарушения функционирования поджелудочной
Часто вследствие гипофункции поджелудочной железы начинаются нарушения в выработке гормонов, что, в свою очередь, приводит к развитию сахарного диабета, который может быть, как инсулинозависимым, так и инсулиннезависимым.
Характерной чертой диабета первой степени является разрушение бета-клеток поджелудочной железы, происходящее вследствие аутоиммунной реакции. При разрушении бета-клеток организм перестает вырабатывать собственный инсулин, и в результате у пациентов появляется необходимость вводить данное вещество в виде инъекций.
При диабете 2 типа назначается специальная диета и прием лекарственных средств, благодаря чему уровень глюкозы в крови приходит в норму, в связи с чем инсулин, который вырабатывает сам организм, дает более положительные результаты и используется с большей эффективностью.
Человеческий организм имеет сложное строение. И все процессы, которые в нем происходят, до сих пор еще не изучены до самого конца. Однако роль поджелудочной железы и ее гормонов выявлена была уже давно. Без них нормальное протекание пищеварительных и обменных процессов становится просто невозможным.
Когда же у человека наблюдается снижение выработки гормонов поджелудочной железы, у него начинают развиваться различные заболевания, которые характеризуются:
- болями в подреберье;
- нарушением стула;
- ощущением тяжести в желудке;
- повышенным газообразованием;
- ухудшением сна и повышенной нервозностью;
- тошнотой и рвотой;
- сухостью во рту и т.д.
Если же появляется хоть один симптом, указывающий на нарушенную работу поджелудочной железы, обязательно проводится:
- биохимия крови;
- общий анализ крови и мочи;
- гастроэндоскопия;
- ультразвуковое исследование органов пищеварительного тракта;
- КТ и т.д.
Основные функции ПЖЖ
Железа выделяет большинство ферментов необходимых для успешного пищеварения. Поджелудочный «сок» содержит кроме ферментов, специфические бикарбонаты. Бикарбонат через реакцию нейтрализации «обезвреживает» желудочный сок.
Секрет ПЖЖ собирается в мелких протоках, которые, в конечном итоге объединяются с холедохом и открываются в просвет 12-пертсной кишки. Орган имеет дольчатое строение. Между его дольками расположены те самые «гормональные островки», не имеющие выводных путей. В островках секретируются гормоны, влияющие на углеводный метаболизм организма.
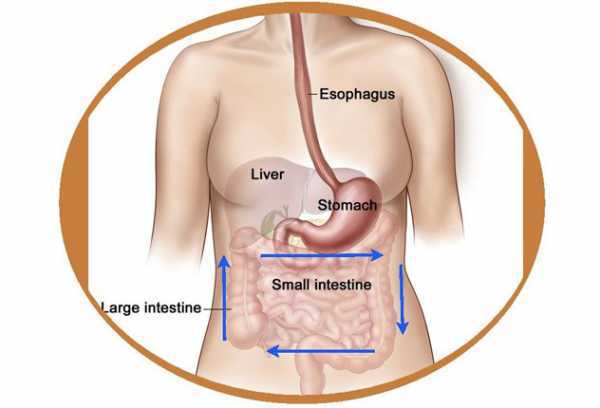
От желудка до двенадцатиперстной кишки
Дав определение поджелудочной железе, перечислив ее функции, теперь озадачимся более глубоким вопросом: а что такого ценного по составу вырабатывает поджелудочная железа? Ведь уже было перечислено – сок и гормоны. Да, именно так! Но теперь пришел черед рассказать об этом подробнее.
Пища, которая попадает в наш организм, состоит из белков, жиров, углеводов, клетчатки. Функция железы состоит в том, чтобы помочь прочим органам системы ЖКТ переработать этот состав в более простой по строению, усваиваемый клетками человека. Изначально пища поступает в желудок, обработанная птиалином слюны (расщепив крахмал).
В желудке пепсин расщепляет белки до пептидов, затем пища оказывается в кишке, где происходит оценка химического состава пищи и подаются мозгом сигналы во все органы пищеварения о продолжении процесса расщепления еды. Желчный пузырь начинает вырабатывать желчь, которая эмульгирует жиры, железа продуцирует панкреатический сок.
Желчь и сок стекают в кишку и там встречаются с попавшей пищей из желудка. Находясь в железе, ферменты, образующие сок, находятся не в активном состоянии. Активация ферментов обеспечивается поступлением желчи, энтерокиназы.
Здесь, в двенадцатиперстной кишке, и происходит окончательная активная фаза переваривания пищи, расщепление всех попавших химических элементов на более простой состав, далее доступный для поглощения и усвоения клетками организма.
Лечение патологий поджелудочной железы
Для каждой отдельной нозологии – свое специальное лечение. Для лечения острого панкреатита применяется хирургическое вмешательство и лекарственная терапия.
В случае хронического панкреатита с недостаточностью следует назначить заместительную терапию ферментами.
Онкология ПЖЖ имеет неблагоприятный прогноз. Несмотря на применение у таких больных химиотерапии, оперативного вмешательства, радиотерапии, пятилетняя выживаемость больных не превышает сорока процентов. Так что наиболее распространена, в данном случае, симптоматическая и паллиативная помощь.
Лечение сахарного диабета 1 типа или 2 типа – удел исключительно эндокринологов. В зависимости от типа СД назначается соответствующая терапия. Для первого типа эффективной является заместительная инсулинотерапия. Чаще всего первым типом СД болеют дети, подростки и молодые люди. Вторым типом – пожилые.
Профилактика нарушений выделительной функции ПЖЖ является ведение здорового образа жизни, регулярный медицинский осмотр и регулярное употребление специальных натуральных средств по профилактике.
О функциях поджелудочной железы расскажет эксперт в видео в этой статье.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе