кортизол когда сдавать на какой день цикла
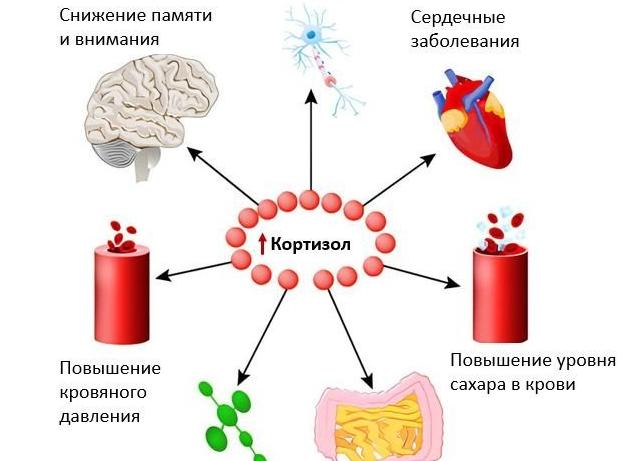
Наряду с гормонами радости, любви, роста существует и гормон стресса — это кортизол (гидрокортизон). Он продуцируется в коре надпочечников. Этот гормон — сильный глюкокортикоид. Генерирование кортизола стимулируется АКТГ (адренокортикотропным гормоном). Когда увеличивается содержание кортизола, уменьшается объем АКТГ. Поговорим вкратце о том, что такое гидрокортизон, на что влияет его наличие в организме. Подробнее остановимся на том, как подготовиться к анализу на кортизол и как сдавать анализ.
Гидрокортизон часто называют гормоном стресса. Дело в то, что выброс в кровь адреналина при наличии опасности вызывает увеличение содержания кортизола в крови. В этот момент у человека повышается АД, увеличивается частота пульса, сужаются сосуды. Кортизол противостоит действию адреналина, поддерживая гормональный баланс. Основные функции вещества:
- Оберегание человека от стресса. Если кортизола недостаточно, человек не реагирует на опасность адекватно, по типу «беги или нападай».
- Гормон принимает непосредственное участие в образовании глюкозы из полученного питания. Он нормализует объем сахара в крови.
- Противовоспалительная деятельность. Кортизол уменьшает функционирование медиаторов воспаления.
- Регулирует АД.
- Участвует в водном и минеральном балансах организма, нормализует соотношение различных веществ.
- Способствует разрушению и выводу жира. У полных людей часто наблюдается недостаток гормона.
Повышение гидрокортизона сверх нормы так же говорит о патологии, как и его сниженное количество. Но есть 2 ситуации, когда всплеск вещества нормален — это стрессовые положения и беременность. В этих случаях уровень кортизола в крови может превышаться в несколько раз, и это считается нормой.
Признаком пониженного гормона является усталость в любое время суток, вялость. Эти признаки появляются от того, что нарушен обмен веществ, организм не воспринимает субстанций, которые обеспечивают нормальное физическое состояние.
Причины назначения анализа на гормон
Анализ на кортизол назначается врачом для проверки состояния надпочечников и гипофиза. Гидрокортизон участвует в цепи гипоталамус – гипофиз – надпочечники. Его объем определяет здоровье этой системы.
Кроме того, анализ гормона кортизола делают при депрессиях. Его повышенное значение приводит к перерастанию заболевания в хроническую форму. При этом подвергается разрушению ткань мышц. Поводом для назначения служат:
- Подозрение на болезнь Иценко-Кушинга. При ней гиперплазированная ткань тела или опухолевое образование начинают вырабатывать АКТГ, в результате чего происходит повышенное генерирование гидрокортизона. Болезнь характеризуется увеличением массы тела, повышением давления, снижением крепости мышц.
- Анализ назначают при постоянном увеличении АД сверх нормы, если препараты, обычно принимаемые при гипертонии, не действуют.
- Редкое заболевание — Болезнь Аддисона. При ней кора надпочечников теряет способность генерировать гормоны. Количество гидрокортизона при этом уменьшено.
Расшифровку анализа на кортизол в крови проводит специалист. У пациентов недостаточно медицинских знаний и данных, чтобы ставить себе проверенный диагноз. Врач в некоторых случаях назначает дополнительно анализ мочи на уровень свободного кортизола.
Анализ на кортизол может выявить увеличение объема гормона. Он бывает повышен в следующих случаях:
- Опухолевое заболевание надпочечников или гипофиза (аденома);
- Множественные кисты яичников;
- Недостаток вырабатываемых щитовидкой гормонов (гипотиреоз);
- Набор массы тела за короткий промежуток времени;
- Длительная депрессия;
- ВИЧ инфекция;
- Новообразования в яичниках женщины;
- Нарушение функционирования щитовидки;
- Постоянно повышенное содержание сахара в крови;
- Преобразование клеток печени в опухолевую ткань (цирроз).
Кроме болезненных состояний, повышение гормона кортизола может быть связано с приемом некоторых медикаментов — глюкокортикоидов, атропина, оральных контрацептивов. Если пациент принимает подобные препараты, необходимо до анализа сообщить об этом врачу.
Сниженное значение гидрокортизона
При пониженном содержании кортизола пациент может ощущать слабость и боль в животе, понижение давления и быстрый сброс веса тела. Сниженные цифры могут показать, что:
- Нарушена выработка АКТГ (к примеру, из-за опухоли головного мозга);
- Присутствует патология надпочечников:
- Болезнь Аддисона;
- Гиперплазия надпочечников;
- Больной принимает кортикостероиды (Преднизолон и пр.) для лечения бронхиальной астмы или заболеваний соединительных тканей. На объем гормона влияет употребление таблеток с Дексаметазоном;
- Недостаточна функция щитовидки (гипотиреоз).
При пониженном содержании кортизола прежде всего проводят стимуляцию выработки АКТГ. Если это не помогло, проводят дополнительную диагностику. Врач может захотеть проверить другие гормоны.
Существуют несколько правил, которые надо знать при подготовке к исследованию:
- Необходимо заранее предупредить врача о приеме лекарственных средств, прописанных для постоянного приема. Перед анализом врач может порекомендовать отменить их употребление на несколько дней.
- Перед сдачей анализа необходимо оберегаться от стрессов. Как отмечалось выше, стрессовая ситуация напрямую влияет на продуцирование гормона.
- Нужно уменьшить физическую нагрузку за пару дней до анализа и до дня исследования включительно.
- Желательно за сутки до похода в поликлинику перестать курить.
- Нужно отказаться от приема алкоголя накануне и в день анализа.
- Анализ сдается без завтрака. В поликлинику надо прийти утром натощак. Уровень содержания гормона зависит от того, поел пациент или нет. Если врач разрешит, можно выпить стакан обычной негазированной воды.
На анализ берут венозную кровь. Если пациент сдает кровь в первый раз, врач объяснит, как правильно сдавать кровь из вены, расскажет, где находится лаборатория.
Женщина должна знать, когда сдают анализы на кортизол, на какой день цикла. Если врач не сказал ничего другого, анализ дамы сдают на 3 – 7 день месячного периода. Иногда специалист решает, на какой день цикла сдавать кровь.
После получения на руки результатов необходимо еще раз пойти к специалисту. Нельзя ставить себе диагноз и назначать лечение самостоятельно.
Анализ крови на кортизол показывает, что количество гормона в крови меняется с возрастом. Следующая таблица дает усредненное значение кортизола в зависимости от количества прожитых лет:
Источник: gormonytela.ru
Как сдавать анализ на кортизол в крови, что показывает результат, норма гормона
- Оберегание человека от стресса. Если кортизола недостаточно, человек не реагирует на опасность адекватно, по типу «беги или нападай».
- Гормон принимает непосредственное участие в образовании глюкозы из полученного питания. Он нормализует объем сахара в крови.
- Противовоспалительная деятельность. Кортизол уменьшает функционирование медиаторов воспаления.
- Регулирует АД.
- Участвует в водном и минеральном балансах организма, нормализует соотношение различных веществ.
- Способствует разрушению и выводу жира. У полных людей часто наблюдается недостаток гормона.
Причины назначения анализа на гормон
- Подозрение на болезнь Иценко-Кушинга. При ней гиперплазированная ткань тела или опухолевое образование начинают вырабатывать АКТГ, в результате чего происходит повышенное генерирование гидрокортизона. Болезнь характеризуется увеличением массы тела, повышением давления, снижением крепости мышц.
- Анализ назначают при постоянном увеличении АД сверх нормы, если препараты, обычно принимаемые при гипертонии, не действуют.
- Редкое заболевание — Болезнь Аддисона. При ней кора надпочечников теряет способность генерировать гормоны. Количество гидрокортизона при этом уменьшено.
- Опухолевое заболевание надпочечников или гипофиза (аденома);
- Множественные кисты яичников;
- Недостаток вырабатываемых щитовидкой гормонов (гипотиреоз);
- Набор массы тела за короткий промежуток времени;
- Длительная депрессия;
- ВИЧ инфекция;
- Новообразования в яичниках женщины;
- Нарушение функционирования щитовидки;
- Постоянно повышенное содержание сахара в крови;
- Преобразование клеток печени в опухолевую ткань (цирроз).
Сниженное значение гидрокортизона
- Нарушена выработка АКТГ (к примеру, из-за опухоли головного мозга);
- Присутствует патология надпочечников:
- Болезнь Аддисона;
- Гиперплазия надпочечников;
- Больной принимает кортикостероиды (Преднизолон и пр.) для лечения бронхиальной астмы или заболеваний соединительных тканей. На объем гормона влияет употребление таблеток с Дексаметазоном;
- Недостаточна функция щитовидки (гипотиреоз).
- Необходимо заранее предупредить врача о приеме лекарственных средств, прописанных для постоянного приема. Перед анализом врач может порекомендовать отменить их употребление на несколько дней.
- Перед сдачей анализа необходимо оберегаться от стрессов. Как отмечалось выше, стрессовая ситуация напрямую влияет на продуцирование гормона.
- Нужно уменьшить физическую нагрузку за пару дней до анализа и до дня исследования включительно.
- Желательно за сутки до похода в поликлинику перестать курить.
- Нужно отказаться от приема алкоголя накануне и в день анализа.
- Анализ сдается без завтрака. В поликлинику надо прийти утром натощак. Уровень содержания гормона зависит от того, поел пациент или нет. Если врач разрешит, можно выпить стакан обычной негазированной воды.
Когда необходимо сдавать кровь на женские гормоны
При определённых проблемах с зачатием, вынашиванием и просто при сбоях цикла женщинам назначаются анализы «на гормоны».
Определение гормонального статуса должно проходить под контролем врача. Интерпретацией результатов тоже должен заниматься врач, т.к. существует ряд нюансов, которые обычные пациентки могут не учесть:
Пример 1. Анализ на ЛГ и ФСГ:
При самостоятельной расшифровке результатов ЛГ и ФСГ женщины часто забывают (или не знают), что важно соотношение ЛГ/ФСГ. В норме до менархе (первых месячных) оно равно 1, после года менархе — от 1 до 1.5, в периоде от двух лет после наступления менархе и до менопаузы — от 1.5 до 2.
Пример 2. Анализ на ЛГ, пролактин, кортизол:
Гормоны стресса: пролактин, ЛГ, кортизол — могут быть повышены не из-за гормональных заболеваний, а из-за хронического или острого (поход в больницу и сдача крови из вены) стресса. Их нужно пересдать. Для диагноза «гиперпролактинемия», например, необходимо трехкратное измерение повышенного уровня пролактина.
Надеюсь, эти весьма распространённые примеры убедят планировщиц более ответственно подходить к выбору врача при интерпретации результатов обследования.
Когда лучше сдавать кровь на гормоны
Обычно, на 5-7 день цикла сдаются следующие гормоны: ЛГ, ФСГ, эстрадиол, пролактин, тестостерон, ДГЭА-С, 17-оксипрогестерон, ТТГ, свободный Т4.
Прогестерон имеет смысл сдавать только в середине второй фазы менструального цикла. Через 3-5 дней стабильного подъема базальной температуры, при УЗИ-картине второй фазы (желтое тело в яичнике и зрелый эндометрий) можно сдавать прогестерон (при регулярном 28-30 дневном цикле — на 20-23 день).
Все гормоны сдают строго натощак, как и любые анализы крови.
Если нет возможности сдать нужные гормоны в нужные дни цикла, лучше не сдавать вообще, чем сдавать в другие дни цикла. Анализ будет абсолютно неинформативным.
Какие анализы на гормоны надо сдавать при планировании беременности
Женщины, планирующие беременность, с наибольшей вероятностью столкнуться с необходимостью сдачи следующих анализов:
Тиреотропный гормон ТТГ — гормон гипофиза, управляющий деятельностью щитовидной железы. Он стимулирует синтез гормонов щитовидной железы, а их уровень, в свою очередь, влияет на его выработку — принцип обратной связи.
У женщин концентрация ТТГ в крови выше, чем у мужчин примерно на 20%. С возрастом концентрация ТТГ незначительно повышается. Для ТТГ характерен суточный ритм: наивысших величин ТТГ в крови достигает к 2-4 ч ночи, в утренние часы наибольший уровень в крови определяется в 6 ч утра, минимальные значения ТТГ отмечаются в 17-18 ч вечера. У женщин среднего возраста и старых мужчин максимальный пик ТТГ в сыворотке крови приходится на декабрь.
Причины повышения нормы гормона ТТГ:
- первичный гипотиреоз (недостаточность функции щитовидной железы, повышение ТТГ по принципу обратной связи)
- опухоли, продуцирующие ТТГ
Причины снижения нормы гормона ТТГ:
- первичный гипертиреоз (избыток функции щитовидной железы, снижение ТТГ по принципу обратной связи)
- снижение функции гипофиза
- лечение препаратами гормонов щитовидной железы
Тироксин свободный FT4 и тироксин общий Т4
Тироксин — основной гормон щитовидной железы. Регулирует обмен веществ, энергетический обмен, процессы синтеза и распада белков, жиров, углеводов, рост, развитие и размножение, кислородный обмен, температуру тела. Синтезируется под влиянием ТТГ гипофиза, сам, в свою очередь, подавляет его выделение.
Подготовка к анализу При взятии крови нельзя использовать дезинфицирующие средства, содержащие йод!
У взрослых уровень Т4 и FT4 после 40 лет снижается с возрастом. У женщин концентрация тироксина ниже, чем у мужчин. Во время беременности концентрация тироксина нарастает, достигая максимальных величин в III триместре.
В течение года максимальные величины Т4 наблюдаются в период между сентябрем и февралем, минимальные – в летнее время. В течение дня максимальная концентрация тироксина определяется с 8 до 12 ч, минимальная — с 23 до 3 ч.
Голодание, плохое питание с низким содержанием белка, контакт со свинцом, тяжелые мышечные упражнения и тренировки, различные виды стрессов, потери веса у женщин при ожирении, хирургические операции, гемодиализ могут способствовать снижению показателей Т4 и FT4. Гиперемия, ожирение, прерывание приема героина (вследствие увеличения транспортных белков) вызывают увеличение Т4, героин снижает FT4 в сыворотке крови. Курение вызывает как занижение, так и завышение результатов исследования на тироксин. Наложение жгута при взятии крови с работой и без “работы рукой” вызывает увеличение Т4 и FT4.
Причины повышения уровня гормона Т4 общего:
Причины понижения уровня гормона Т4 общего:
- гипотиреоз
- снижение функции гипофиза
Т4 свободный (доля Т4, не связанная с белками плазмы — его активная часть)
Причины повышения Т4 свободного:
- гипертиреоз
- прием препаратов тироксина
Причины снижения Т4 свободного:
- гипотиреоз
- 3 триместр беременности (увеличения количества связывающих белков)
Фолликулостимулирующий гормон ФСГ
Фолликулостимулирующий гормон ФСГ — это гормон гипофиза, регулирующий работу половых желез. У мужчин выделяется постоянно равномерно, у женщин — циклически, повышаясь в первую фазу менструального цикла. ФСГ способствует образованию и созреванию половых клеток: яйцеклеток и сперматозоидов. Яйцеклетка в яичнике растет в составе фолликула, состоящего из фолликулярных клеток. Эти клетки при росте фолликула, под влиянием ФСГ, синтезируют женские половые гормоны — эстрогены, которые, в свою очередь, подавляют выделение ФСГ (принцип отрицательной обратной связи).
У женщин уровень ФСГ в середине менструального цикла сопровождает овуляторный подъем ЛГ, в лютеиновой фазе происходит снижение ФСГ. В постменопазуальный период уровень ФСГ почти в 10 раз превышает уровень до менопаузы, во время беременности происходит резкое снижение ФСГ, почти до неопределяемых величин.
Физические нагрузки у одних людей приводят к увеличению, а у других к снижению ФСГ; голодание, ожирение, контакт со свинцом, хирургические вмешательства вызывают снижение ФСГ; курение, нарушение функции почек при уремии, воздействие рентгеновских лучей вызывают увеличение ФСГ в плазме.
Причины повышения уровня гормона ФСГ:
- недостаточность функции половых желез (генетическая, аутоиммунная, кастрация (хирургическая, лучевая), алкоголизм, орхит, менопауза — повышение ФСГ по принципу отрицательной обратной связи)
- опухоль гипофиза
Причины понижения уровня гормона ФСГ:
- гипофункция гипофиза или гипоталамуса
- беременность
Лютеинизирующий гормон ЛГ — второй гормон гипофиза, отвечающий за деятельность половых желез. Стимулирует выработку половых гормонов: у женщин — прогестерона, у мужчин — тестостерона. У мужчин, как и ФСГ, выделяется постоянно на одном уровне, у женщин — циклически, увеличиваясь во время овуляции и во вторую фазу менструального цикла.
При обследовании женщин репродуктивного возраста необходимо учитывать тот факт, что у них уровень ЛГ в крови подвержен физиологическим колебаниям и напрямую связан со стадией менструального цикла: наибольшие величины ЛГ отмечаются в период овуляции (середина цикла), наименьшие в конце фолликулярной фазы.Во время беременности происходит снижение ЛГ. В возрасте 60-90 лет средняя концентрация ЛГ нарастает как у мужчин, так и у женщин. У женщин в состоянии постменопаузы отмечаются высокие уровни ЛГ.
Подготовка к анализу на ЛГ: Накануне взятия крови необходимо исключить физические нагрузки, прием алкоголя, жирной пищи и психологические стрессы. За час до взятия крови исключается курение. Во время взятия обследуемые должны находиться в покое, сидя или лежа, натощак (вышеперечисленное относится и к другим гормонам).
Причины повышения уровня гормона ЛГ:
- недостаточность функции половых желез
- синдром поликистозных яичников (ЛГ/ФСГ=2,5)
- опухоль гипофиза
- стресс
Причины снижения уровня гормона ЛГ:
- гипофункция гипофиза или гипоталамуса
- генетические синдромы (синдром Кальмана)
- нервная анорексия
Пролактин — это гормон гипофиза, необходимый для созревания молочной железы. Подавляет секрецию половых гормонов. В норме повышается во время сна, физической нагрузки, полового акта.
У женщин пролактин в сыворотке выше, чем у мужчин. Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулярную. Во время беременности, начиная с 8-й недели, начинается повышение уровня пролактина, которое достигает максимальных цифр к концу III триместра. После родов происходит его снижение и далее увеличение в период лактации. Пролактин подвержен суточным колебаниям, в утренние часы отклонение составляет 100%.Максимальные уровни пролактина у мужчин отмечаются в 5 ч утра, у женщин — между 1 ч и 5 ч. Во время сна пик между 5 и 7 ч, снижается после пробуждения и вставания.
Повышение пролактина возможно по следующим причинам:
- беременность
- синдром галактореи-аменореи
- опухоль гипофиза
- патология гипоталамуса
- гипотиреоз
- почечная недостаточность
Снижение пролактина обычно вызвано причинами:
Эстрадиол — это женский половой гормон. Образуется в яичниках, уровень его растет паралельно созреванию фолликула (под действием ФСГ) и достигает максимума перед овуляцией (выходом яйцеклетки). И женские и мужские половые гормоны образуются у людей обоего пола. Половые различия заключаются в соотношении гормонов. У мужчин эстрадиол образуется в яичках и поддерживается на постоянном низком уровне. У женщин — в яичниках циклически.
Половые гормоны, вырабатываемые половыми железами, отвечают за развитие вторичных половых признаков, половое созревание, сексуальную и репродуктивную функцию. Кроме этого, половые гормоны образуются в небольшом количестве в коре надпочечников: и мужские и женские, и эта их часть отвечает за поддержание признаков пола в те периоды жизни, когда половые железы еще или уже не работают: в детстве и старости.
Мишени для действия половых гормонов имеются во всех системах организма: нервной, выделительной, костной, мышечной, сердечно-сосудистой, жировой ткани, коже и др. Т.о. половые гормоны участвуют в регуляции любой деятельности человеческого организма. Эстрадиол как и все эстрогены (женские половые гормоны) стимулирует процессы памяти, улучшает настроение, сон, укрепляет костную ткань, защищает от атеросклероза, улучшает работу сальных желез и состояние кожи и волос.
У женщин детородного возраста уровень эстрадиола в сыворотке крови и плазме зависит от фазы менструального цикла. Наиболее высокий уровень эстрадиола отмечаются в позднюю фолликулярную фазу, в середине цикла особенно, и в лютеиновую фазу. Во время беременности концентрация эстрадиола в сыворотке и плазме нарастает к моменту родов, а после родов она возвращается к норме на 4-й день.С возрастом у женщин наблюдается снижение концентрации эстрадиола. В постменопаузу отмечено снижение концентрации эстрадиола до уровня, наблюдаемого у мужчин. Суточные колебания концентрации эстрадиола в сыворотке соответствуют суточным концентрациям ЛГ: максимум приходится на период с 15 до 18 часов при снижении в это время иммунореактивного ЛГ, а минимум – между 24 и 2 ч.
Скрининговое исследование уровня эстрадиола проводят на 5-7 день менструального цикла.
Причины повышения уровня эстрадиола:
- эстроген-продуцирующие опухоли
- гипертиреоз
- цирроз печени
- прием гормональных препаратов (оральные контрацептивы)
- беременность
Причины пониженного уровня эстрадиола:
- недостаточность функции половых желез
После овуляции — выхода яйцеклетки из фолликула — на его месте в яичнике образуется желтое тело — железа, секретирующая прогестерон — гормон беременности. Она существует и выделяет этот гормон в течение 12-16 недель беременности до того момента, когда полностью сформируется плацента и возьмет на себя функцию синтеза гормонов. Если зачатия не наступает, желтое тело гибнет через 12-14 дней, и начинается менструация. Прогестерон определяют для оценки овуляции и состоятельности желтого тела. При регулярном цикле уровень прогестерона определяют за неделю до менструации (в середине второй фазы), при измерении ректальной температуры — на 5-7 день ее подъема, при нерегулярном цикле — несколько раз. Признаком овуляции и образования полноценного желтого тела является десятикратное повышение уровня прогестерона.
Кроме яичников, как все половые гормоны, прогестерон образуется в надпочечниках.
У женщин в норме концентрация прогестерона зависит от фазы менструального цикла и максимальна в середине лютеиновой фазы. В постменопаузе происходит снижение концентрации прогестерона до уровня концентрации у мужчин. При наступлении беременности происходит нарастание уровня прогестерона до 40 недели беременности. Снижение концентрации прогестерона в плазме наблюдается при угрозе выкидыша.
Причины повышения уровня прогестерона:
- генетические особенности синтеза половых гормонов в надпочечниках (гиперплазия коры надпочечников)
- киста желтого тела
- беременность
- пузырный занос
Причины понижения уровня прогестерона:
- отсутствие овуляции
- недостаточность желтого тела
- угрожающий аборт
Тестостерон — это мужской половой гормон. Образуется в половых железах и коре надпочечников. Как и женские половые гормоны, имеет рецепторы во многих системах и тканях организма. Отвечает за развитие вторичных половых признаков, психологическое сознание пола, поддержание половой функции (либидо и потенция), созревание сперматозоидов, развитие скелета и мышечной массы, стимулирует костный мозг, деятельность сальных желез, улучшает настроение.
У женщин концентрация тестостерона связана с менструальным циклом. Так, максимальная концентрация определяется в лютеиновой фазе и в период овуляции.
Также у тестостерона имеется суточный ритм секреции: минимум в 20.00, максимум — в 7.00.
У женщин прием алкоголя в менопаузе, как и сама менопауза, ожоги, диета с низким содержанием жиров, плохое питание вызывают снижение общего тестостерона. Курение может вызвать как увеличение общего и свободного тестостерона, так и снижение общего тестостерона. Потеря веса у женщин с ожирением вызывает снижение свободного тестостерона. При тепловом стрессе, как у мужчин, так и у женщин происходит снижение общего тестостерона.
Причины повышения уровня тестостерона:
- преждевременное половое созревание (у мальчиков)
- гиперплазия коры надпочечников
- опухоли, продуцирующие половые гормоны
Причины пониженного тестостерона:
- синдром Дауна
- почечная, печеночная недостаточность
- недостаточность развития половых желез
Кортизол — это гормон коры надпочечников. Определяется для оценки функции коры надпочечников. Реагирует на стресс, имеет суточный ритм секреции. Регулируется гормоном гипофиза АКТГ.
Суточный ритм секреции кортизола формируется приблизительно к 3-му году жизни и проявляется более высокими концентрациями гормона в дневные часы, а более низкими ночью. Максимальный уровень кортизола в плазме и моче определяется с 4 до 8 ч (пик с 4 до 6 ч), минимальный — с 21 до 3 ч. Концентрация кортизола в сыворотке в 20 ч отличается от концентрации в 8 ч более чем на 50%. Во время беременности концентрация кортизола может повышаться с нарушением суточного ритма. В связи с этим исследования кортизола в случайных пробах могут быть малоинформативны. Так, например, при синдроме Иценко-Кушинга изменяется не только уровень кортизола в сыворотке, но и его суточный ритм.
Различные виды стрессов (психологический, физический, холодовой, тепловой и др.), булимия, прием алкоголя, алкоголизм, физические нагрузки, электрососудистая терапия, голодание, прием пищи, предменструальный синдром (приливы в менопаузе), курение хирургические операции, травмы, уремия вызывают увеличение кортизола в плазме. Потеря веса при ожирении, ожирение, прерывание запоев, прием пищи (как этап после повышения кортизола через 30-90 мин) сопровождаются снижением его.
Причины повышенного уровня кортизола:
- болезнь Кушинга (избыток АКТГ)
- опухоль надпочечников
Причины снижения уровня кортизола:
- недостаточность коры надпочечников
- адреногенитальный синдром (генетическое нарушение синтеза стероидных гормонов коры надпочечников)
- недостаточность гипофиза
Дегидроэпиандростерон сульфат ДГА-S (ДГЭА-С)
ДГА-S (ДГЭА-С) — мужской половой гормон, синтезирующийся в коре надпочечников. Определяется для диагностики происхождения гиперандрогении (избытка мужских половых гормонов) у женщин.
Подготовка к анализу ДГА-S: Накануне исследования необходимо исключить лекарства, влияющие на уровень ДЭА-С в плазме, физические нагрузки, курение, введение и прием глюкозы.
У новорожденных, особенно недоношенных, концентрация ДЭА-С в плазме повышена, затем резко снижается в течение первой недели жизни. За несколько лет до периода полового созревания и в этот период концентрация ДЭА-С в плазме увеличивается. Далее, с возрастом происходит прогрессированное снижение ДЭА-С у мужчин и женщин. Определенного суточного ритма у этого гормона не выявлено. Во время беременности его концентрация в плазме снижается.
Алкоголизм, прием 75 г глюкозы, тяжелые заболевания вызывают снижение ДЭА-С. Физические нагрузки, голодание, курение – увеличение.
Причины повышения уровня ДГА-S:
- надпочечниковая гиперандрогения (гиперплазия коры надпочечников, опухоли, болезнь Кушинга)
Причины пониженного уровня ДГА-S:
17-кетостероиды — это продукты обмена мужских половых гормонов. Этот анализ позволяет оценить суммарный уровень всех мужских гормонов за сутки. В этом его преимущество перед анализом крови на отдельные гормоны, который определяет уровень отдельных гормонов определенное время и таким образом является менее чувствительным. Суточная моча на 17-КС позволяет уловить любые колебания за сутки любых мужских гормонов. Этот метод был бы более информативным, чем анализ крови на гормоны, если бы все правильно собирали и готовились к анализу. В современных условиях, если лаборатория определяет 17-оксипрогестерон в крови, лучше сдавать кровь.
У новорожденных детей и детей в возрасте 15 лет содержание 17-КС в моче ниже, чем у взрослых. С возрастом экскреция 17-КС увеличивается. После 30-40 лет наблюдается постепенное снижение концентрации 17-КС в моче. У мужчин экскреция 17-КС выше, чем у женщин. Во время беременности экскреция увеличивается. Пик экскреции наблюдается в утренние часы, а минимальное выделение – ночью. Зимой содержание 17-КС в моче выше, чем летом.
За 3 дня до сбора и в день сбора из пищи исключаются красящие продукты (желтое, оранжевое, красное): морковь, свекла, красные яблоки, цитрусовые (все включая соки, салаты, соусы, супы и пр), витамины. Иначе показатель будет завышен. Накануне исследования исключаются физические нагрузки, курение, стрессы.
В день сбора первая утренняя порция мочи не собирается. Далее, весь день, всю ночь и первая утренняя порция следующего дня (в то же время, чот и накануне, т.е. чтобы между двумя утренними пеорциями прошло ровно 24 часа) — собираются в одну большую емкость. Далее объем суточной мочи тщательно измеряется мерным стаканчиком (от точности объема зависит точность анализа) и записывается на бумажку вместе с ФИО. Содержимое емкости перемешивается и отливается в маленькую баночку, как обычный анализ мочи. Уровень 17-КС будет пересчитан на общий суточный объем, указанный на бумажке.
Бета-субъединица хорионического гонадотропина. Хорионический гонадотропин синтезируется клетками хориона — оболочки зародыша. Его определение в крови или моче означает присутствие в организме хориальной ткани: беременность, остатки оболочек после окончания беременности, опухоль хориальной ткани (пузрыный занос, хорионкарцинома). Судить о благополучии беременности, жизнеспособности эмбриона и т.п. по ХГ напрямую нельзя, потому что он выделяется клетками не эмбриона, а оболочек, которые могут продолжать расти и после замирания беременности. ХГ состоит из двух субъединиц, именно бета-субъединица является специфической, и именно на ее определении основана диагностика беременности. Однако и она более чем на половину имеет состав одинаковый с ЛГ гипофиза.
Превышение нормы для данного срока беременности:
- пузырный занос, хорионкарцинома
- многоплодная беременность
Снижение, недостаточная динамика роста ХГЧ:
- угрожающий аборт
- внематочная беременность
- плацентарная недостаточность
Источник: www.7ya.ru
Как правильно сдавать анализ на кортизол? Подготовка, день цикла, норма и расшифровка результатов
Кортизол является глюкокортикоидом. Выработке данного элемента в надпочечниках способствует адренокортикотропный гормон. Наряду с другими гормонами, управляющими самыми разными процессами в организме, кортизол оказывает на некоторые функции организма ключевое влияние. В связи с этим необходимо знать, как сдавать анализ на кортизол и как правильно подготовиться к данному исследованию.
Как работает кортизол в организме?
Чтобы осознать важность данного элемента для жизни человека, нужно четко представлять себе, какие функции он выполняет в организме. Кортизол выделяется надпочечниками в ответ на выброс адреналина в кровь. При этом он смягчает проявления адреналинового стресса. Другими словами, он выравнивает артериальное давление, поднявшееся в результате стресса, нормализует сердцебиение и общий гормональный фон.
В остальных случаях нарушение уровня микроэлемента приводит к инфарктам и инсультам.
Показания к изучению уровня кортизола
Кортизол является частью эндокринной цепочки, начинающейся в гипоталамусе, продолжающейся в гипофизе и заканчивающейся в надпочечниках. Любое отклонение в работе данной системы – повод изучать вопрос о том, как сдавать анализ на кортизол.
На анализ уровня кортизола могут направить даже по причине длительной, хронической депрессии. Но все же основными принципами являются более серьезные патологии.
Во-первых, болезнь Иценко-Кушинга. Симптомами данного заболевания являются избыточный вес, набранный больным в очень короткие сроки, высокое артериальное давление и дряблость мышечной ткани.
Во-вторых, как сдавать анализ на кортизол, начинают объяснять гипертонику, которому перестали помогать обычные препараты. То есть, когда повышенный уровень артериального давления ничем не снижается.
В-третьих, болезнь Аддисона, к слову, очень редкая патология. В данном случае у человека поражаются железы надпочечника, что приводит к понижению уровня не только кортизола, но и ряда других микроэлементов эндокринной системы.
Подготовка и сдача анализа
Как правильно сдавать анализ мочи на кортизол, объясняет лечащий врач. Нужно понимать: точность постановки диагноза и, соответственно, адекватность лечения зависят от аккуратности соблюдения предписанных правил по подготовке к данной процедуре.
- В первую очередь сдавать анализ нужно в указанный врачом день цикла менструации. Если это невозможно, то необходимо обязательно сообщить врачу, расшифровывающему результаты, о том, в какой именно день цикла были собраны образцы. Обычно данное исследование проводится на 5 или 7 день цикла. Когда сдавать анализ на кортизол женщине, объясняет врач-гинеколог.
- Нужно обязательно прекратить принимать гормональные препараты за 3-5 дней до анализа. Например, противозачаточные таблетки, особенно если они содержат гормоны. Список не рекомендованных препаратов доводит до больного врач. Или он делает поправку при расшифровке, если все же больной был вынужден принимать препарат до самого дня анализа.
- Все помнят, что кортизол попадает в кровь как следствие стресса, то есть выброса адреналина. В связи с этим перед тем, как сдавать анализ на гормон кортизол, надо всячески избегать стрессовых ситуаций. Если необходимо, можно взять на это время больничный и не ходить на работу. Ведь там раздражителей и стрессовых ситуаций на порядок больше, чем дома.
- Обязательно перед тем, как сдавать анализ крови на кортизол, необходимо прекратить спортивные занятия. Примерно на 3-5 дней.
- За 24 часа до похода в лабораторию надо забыть о курении. Конечно, отсутствие сигарет для курящего человека – это стресс. А он также противопоказан. Но в данной ситуации все зависит от человека, и если он спокойно переносит свежий воздух, то можно и не курить. Если же ситуация обратная, то необходимо будет предупредить о своей пагубной привычке врача.
- То же касается и алкоголя – за 2 дня до сдачи анализа необходимо прекратить его употреблять.
- В день анализа, за 8 часов до забора крови или мочи, нельзя есть. Все анализы сдаются только натощак. Тем более на уровень гормона.
Мало знать, как сдавать анализ на кортизол, для точного анализа нужно сдавать его 2 или даже 3 раза.
Нормы гормона
Понятно, что у каждого человека, особенно у женщин, уровень гормона, считающийся нормальным, сильно варьируется. Однако ученым удалось усреднить результаты измерений для возрастных категорий.
У человека до 1 года жизни уровень должен составлять от 28 до 966 нмоль/л.
Далее содержание микроэлемента в крови начинает расти:
- 1-5 лет — уровень составляет 28-718 нмоль/л;
- 5-10 лет – 28-1049 нмоль/л;
- 10-14 лет – 60-690 нмоль/л;
- 14-16 лет 28-856 нмоль/л;
- От 16 лет и старше – 140-640 нмоль/л.
Уровень микроэлемента в крови также колеблется в зависимости от того, в какое время суток был произведен анализ. Кстати, у мужчин все суточные и возрастные колебания гораздо меньше, чем у женщин.
Норма кортизола при беременности
При беременности, даже если женщина знает, как правильно сдавать анализ на кортизол и, главное, подготовится к нему, норма микроэлемента в крови может быть превышена в 5 раз. В ее положении это не сигнал начавшейся патологии, это скорее норма. Поэтому при анализе на кортизол у беременных женщин учитывается срок беременности с точностью до недели.
Если кортизол повышен
Когда пациент следовал всем предписаниям о том, как правильно сдавать анализ мочи или крови на кортизол, и при этом уровень гормона в крови был значительно превышен, это говорит о развитии в его организме опасных состояний.
- Это может быть опухоль надпочечника.
- Опухоль в гипофизе.
- Низкий уровень любого гормона, и тем более кортизола, является следствием гипотиреоза – расстройства функций щитовидной железы.
- Долгая и глубокая депрессия.
- Заболевание человека СПИДом.
- Если пациент – женщина, то предполагается наличие опухоли в яичнике.
- Сахарный диабет.
- Развитие цирроза печени.
Самой безобидной причиной подобного состояния является употребление гормональных препаратов. Для нормализации ситуации достаточно прекратить их принимать.
Если кортизол понижен
Снижение микроэлемента в крови имеет заметные симптомы. В первую очередь человек стремительно худеет. Наряду с этим он ощущает слабость в руках и ногах, головокружения и боль в нижней части живота. Артериальное давление при этом постоянно снижено.
Все это может говорить врачу о развивающихся в организме пациента следующих патологиях;
- Нарушение выработки АКТГ – адренокортикотропного гормона. Это происходит, как правило, при опухоли в мозге.
- Разрушаются надпочечники. Это или болезнь Аддисона, или другая подобная патология.
- Снижать уровень микроэлемента может ряд медицинских препаратов, например «Дексаметазон» или «Преднизолон». Они принимаются при астме или для укрепления соединительной ткани.
- Нарушена работа щитовидной железы. Это может быть вызвано появлением в ней узлов или опухолей.
Нормализация кортизола
Нормализуется уровень любого микроэлемента в крови воздействием на причину его нарушения. То есть на первом этапе лечения уровень кортизола выставляется с помощью синтетических гормонов. Но в дальнейшем пациент проходит полную диагностику с целью выявления причин данной ситуации. И уже в результате дополнительных исследований строится лечебный план.
Кортизол когда сдавать на какой день цикла — девушки,в какие дни цикла надо сдавать анализы на гормоны? — 22 ответа
В разделе Прочее о здоровье и красоте на вопрос девушки,в какие дни цикла надо сдавать анализы на гормоны? заданный автором Гороскоп лучший ответ это Не надо на третий сдавать, надо на 5- 6 день цикла:-лютеинизирующий гормон,-фоликулостимулирующий гормон-эстрадиол-пролактин-тестостерон-ДГЭАтолько прогестерон сдается на 21 день циклаПользователь удаленМудрец(16635)
На пятый идите) я на пятый всегда ходила. И утром лучше встали натощак и пошли)
Ответ от Волосок[гуру]Насколько помню — сразу после окончания месячных.Ответ от Dara Rois[гуру]Обычно гормоны назначает врач в каждой конкретногй ситуации. потому что если сдавать все подряд, разоритесь. Большинство сдаются на 3-5 день цикла, прогестерон во 2 половине (дни выбираются в зависимости от продожительноси цикла)вот)На 5-7 день цикла (1 день менструации – 1 день цикла) сдаются следующие гормоны: ЛГ, ФСГ, эстрадиол, пролактин, тестостерон, ДГЭА-С, ДГЭА, кортизол, 17-оксипрогестерон, ТТГ и свободный Т4.Прогестерон имеет смысл сдавать только в середине второй фазы менструального цикла. Через 3-5 дней стабильного подъема базальной температуры, при УЗИ-картине второй фазы (желтое тело в яичнике и зрелый эндометрий) можно сдавать прогестерон (при регулярном 28-30 дневном цикле – на 20-23 день). Все гормоны сдают строго натощак, как и любые анализы крови.
Если нет возможности сдать нужные гормоны в нужные дни цикла, лучше не сдавать вообще, чем сдавать в другие дни цикла. Анализ будет абсолютно неинформативным
Ответ от Двутавровый[новичек]Когда самая большая течка.Ответ от Маша Григорьева[новичек]в этих больницах как будто они сами ничего не знают. я как ходила в прошлом году сдавать анализы. так они меня там загоняли. потом подруга посоветовала лабораторию через этот сайт ссылка .так здесь внятно сказали что сдавать нужно на 5 день. и все быстро там сдала
Кортизол на какой день цикла сдавать
В разделе Врачи, Клиники, Страхование на вопрос Кто сдавал анализ на гормоны(женщины), подскажите, что надо сдавать на гормоны и в какой срок месячных это нужно делать?
Оглавление:
заданный автором Ёаша Кинова лучший ответ это На 5-7 день цикла (1 день менструации – 1 день цикла) сдаются следующие гормоны: ЛГ, ФСГ, эстрадиол, пролактин, тестостерон, ДГЭА-С, ДГЭА, кортизол, 17-оксипрогестерон, ТТГ и свободный Т4.Прогестерон имеет смысл сдавать только в середине второй фазы менструального цикла. Через 3-5 дней стабильного подъема базальной температуры, при УЗИ-картине второй фазы (желтое тело в яичнике и зрелый эндометрий) можно сдавать прогестерон (при регулярномдневном цикле – надень). Все гормоны сдают строго натощак, как и любые анализы крови.
Если нет возможности сдать нужные гормоны в нужные дни цикла, лучше не сдавать вообще, чем сдавать в другие дни цикла. Анализ будет абсолютно неинформативным))
Все гормоны по разному. Конкретно.
Нужно сдавать на 5-6 день менструального цикла.
Это зависит от того. какие гормоны и с какой целью Вы планируете сдавать
Источник: https://2oa.ru/kortizol-na-kakoi-den-tsikla-sdavat/
Когда и как сдавать анализ на кортизол?
Кортизол – это гормон, который влияет на обмен веществ. Именно этот стероидный гормон играет огромную роль в защитных реакциях организма на голод и стресс. Поэтому очень важно знать в какой день цикла лучше всего сдавать анализ на кортизол. Материалом для исследования является сыворотка крови.
Показания для исследования:
- опухоли ЦНС,
- гирсутизм,
- остеопороз,
- артериальная гипертензия,
- мышечная слабость и так далее.
Норма
В течение суток норма кортизола изменяется следующим образом: в утреннее время гормон повышается, в вечернее, наоборот, понижается. При беременности норма кортизола изменяется, так как он повышается примерно в 2-5 раз, чем обычно. Когда женщина не беременна, то повышение кортизола на самом деле ведет к серьезным заболеваниям.
Если считать норму для пробы, то:
- утром норма обычно от 170 до 536 нмоль/мл,
- вечером – от 65 до 327 нмоль/мл.
Когда человек здоров, кортизол к вечеру снижается. Но если же человек часто не спит по ночам и отсыпается после этого днем, то гормональный баланс у него нарушается.
Если в результате анализов обнаруживаются отклонения от нормы в большую сторону — это может означать, что имеется синдром, который отмечается опухолью надпочечников. В том случае, если значение наоборот снизилось, то можно говорить о нарушении функции надпочечников или гипофиза.
Что это
Кортизол в народе называют по-простому «гормоном стресса», именно он защищает человеческий организм от последствий, которые появляются из-за огромного количества адреналина. При снижении уровня кортизола можно выделить следующие признаки:
- появляется слабость во всем теле,
- возможны болезненные ощущения в области живота,
- артериальное давление значительно понижается,
- начинает снижаться вес, хотя рацион питания не изменяется.
В том случае, когда кортизол всегда низкий, то при сильных эмоциональных переживаниях большая вероятность того, что возникнет адреналиновый стресс. В таком случае потребуется помощь медицинских работников. Если же уровень слишком высокий, то у больных людей можно увидеть следующие признаки:
- повышается вес,
- на животе и бедрах появляются лиловые растяжки,
- повышается артериальное давление,
- возрастает уровень глюкозы в организме.
Необходимость исследования
Эндокринолог на приеме выдает пациенту направление на анализ. Благодаря этому исследованию можно провести диагностику серьезных эндокринных расстройств.
Если же у человека имеется заболевание, которое связано с нарушением синтеза кортизола, то его уровень обязательно следует периодически проверять.
Врач, который специализируется на таких проблемах, должен направить пациента на исследование крови в следующих случаях:
- Болезнь Аддисона – при этом заболевании понижается артериальное давление, появляется слабость и пигментация.
- При повышении артериального давления, когда лечение неэффективно.
- Болезнь Иценко-Кушинга – при этом заболевании увеличивается вес, появляются растяжки, повышается артериальное давление, мышцы ослабевают.
Как проводится анализ?
За сутки гормоны изменяют свой уровень, именно поэтому очень важно правильно произвести забор крови. Благодаря следующим советам можно сдать анализ и получить правильный результат:
- сдавать кровь следует утром натощак,
- когда человек собирается идти сдавать этот анализ следует воздержаться от физических нагрузок, а также избегать стрессов,
- нельзя употреблять алкоголь.
Кровь для этих целей берут из вены. Материал помещается в специальную тару и отправляется в лабораторию.
Подготовиться к анализу следует грамотно, иначе результат может быть неправильным. Повышенный кортизол является нормальным явлением при:
- беременности,
- употреблении алкоголя,
- курении,
- стрессах,
- использовании презервативов,
- после хирургических вмешательств,
- после травмы.
Пониженный уровень кортизола является нормой, когда лечение происходит следующими препаратами:
Для того чтобы получить развернутую картину заболевания следует сдавать анализ как крови, так и мочи – это делается, чтобы выявить свободный гормон.
Анализ мочи
Для того чтобы сдать анализ мочи, следует собрать в стерильную баночку ее суточное количество. После сна первую порцию мочи собирать не требуется. Нормальными показаниями при сборе мочи считаются следующие данные: ЭХЛА –нмоль/сут, хемилюминисцентный –нмоль/сут.
В суточной моче кортизол может повыситься из-за различных причин, например:
- беременность,
- стресс,
- повышенное употребление жидкости и некоторые другие причины.
Женщинам анализ на кортизол лучше всего сдавать на 3-7 день цикла, но врач может назначить его либо в фолликулярный период, либо в лютеиновый. Фолликулярный период – с 1 дня цикла по овуляцию включительно. Лютеиновый период – начинается после овуляции и продолжается до последнего дня цикла. Специалист выберет сам, в какой день необходимо сдать анализ, исходя из причин, по которым он необходим. Во время менструаций делать это нежелательно. Мужчины могут сдавать кровь и мочу в любой день.
Стоит помнить о том, что только грамотная расшифровка анализов высококвалифицированными специалистами поможет узнать про все эндокринные расстройства. Поэтому, получив результаты анализов нужно спешить не к компьютеру с интернетом, а к лечащему врачу.
Источник: https://gormonoff.com/gormony/kogda-i-kak-sdavat-analiz-na-kortizol
Анализы на гормоны в гинекологии: когда и как сдавать?
Гормоны – это биологически активные или сигнальные химические соединения. Они имеют органическое происхождение. Вырабатываются живыми клетками, в частотности клетками желез внутренней секреции человека. Эти вещества являются гуморальным (переносимым кровью) регулятором обменных процессов, участвуют в работе всех органов и систем, в частности, органов, выполняющих детородную функцию.
Непосредственно на репродуктивную функцию влияет целый комплекс гормонов, вырабатываемых яичниками, щитовидной железой, надпочечниками, гипофизарно-гипоталамарной системой. Для проверки их содержания в крови используют методы лабораторной диагностики.
Чтобы результаты были достоверными нужно соблюсти несколько правил. Например, для сдачи крови на гормоны по гинекологии женщине придется еще и учесть день менструального цикла (МЦ).
Какие гормоны сдаем?
Репродуктивная система женского организма – это тонко сбалансированный механизм. Отчасти поэтому крайне уязвимый. Баланс гормонов «играет первую скрипку» в этой системе, и для проверки его состояния сдается целая серия тестов:
- Женские половые гормоны.
- Андрогенные гормоны.
- Активные вещества щитовидной железы.
- ХГЧ (человеческий гонадотропин, сдается в случае задержки месячных и подозрении на беременность).
Есть самая большая группа активных веществ, которую может понадобится проанализировать для диагностики патологии женских половых органов, при прегравидарной подготовке и после зачатия. Это так называемые «женские гормоны»:
Менее «насыщенный» состав биологически активных соединений андрогенного профиля. Это тестостерон общий и свободный, ДЭГА-сульфат, кортизол.
Функциональное состояние эндокринной железы с названием щитовидная характеризуют:
- Тиреотропный гормон (ТТГ).
- Тироксин свободный/общий.
- Антитела, свидетельствующие об аутоиммунных процессах, к тиреоглобулину и тиреоидной пероксидазе.
В указанные группы включены не все женские или мужские гормоны, а лишь те, которые связаны со сферой репродукции.
Основные правила сдачи гормонов
Чтобы протестировать гормональный баланс женского организма нужно сдать биологический материал (в данном случае венозную кровь) на исследование. К процедуре нужно подготовиться, причем не только морально. На содержание гормонов влияют:
- Перелеты.
- Смена климата.
- Чрезмерные физические нагрузки в менструальном периоде.
Не меньше влияния может оказать недавний аборт, ИППП, голод, прием анаболических средств, неумеренный прием БАДов и лекарственных средств без назначения врача. Также виновник всех бед человечества – стресс. Особенно в купе с работой «в ночь», тоже занимает не последнее место в череде факторов, влияющих на уровень гормонов. Все эти факторы лучше исключить перед сдачей биологического материала.
Чтобы избежать неточностей существует несколько правил принятых в медицинской среде, описывающих, когда сдавать кровь и как это сделать правильно:
- Кровь сдают в утренние часы (до 11.00).
- На анализ идут натощак.
- После сексуального поста (минимум за сутки до процедуры).
- За стуки нужно отказаться от тепловых процедур (баня, сауна).
- Вечером перед сдачей биоматериала следует избегать физической активности.
- Минимум за сутки нужно постараться ограничить влияние стрессоров и обеспечить себе полноценный сон в течение 8 часов.
- За неделю до сдачи кровь нужно прекратить лечение любыми гормональными средствами, в том числе и противовоспалительными, и отказаться от использования гормональных контрацептивов.
При сдаче биоматериала на гормоны щитовидной железы других ограничений нет. А вот половые гормоны требуют сдачи крови в определенные дни цикла. На какой день цикла сдавать анализы зависит от самого гормона:
- В его начале (2–3) день сдается АМН.
- На 5 день сдаются: ЛГ, ФСГ
- 17-гидропрогестерон – на 3–5 день.
- В середине (7–9 день) нужно сдавать: тестостерон, ДЭГА-сульфат, кортизол, 17-гидропрогестерон.
- В конце цикла сдают прогестерон. Хотя по поводу этого гормона существует небольшая неувязка в сроках сдачи, которую женщины находят в поисках ответов на свои вопросы. Часто рекомендуют идти на анализ с 19 по 23 день МЦ, при условии, что у женщины цикл стандартный. Но лучше сдавать его на 7 день после овуляции (то есть за 5–7 дней до начала месячный).
- В течение всего цикла можно сдавать эстрадиол.
Эти сведения приведены для нормального и стабильного цикла. Перед сдачей анализов лучше посоветоваться с гинекологом, и уточнить для себя, на какой день бы цикла сдавать гормоны.
Правила, которые нужно соблюдать, не зависят от возраста пациентки. Биоактивные вещества в организме человека вырабатываются в соответствии с его биоритмами.
К врачу нужно обращаться хотя бы потому, что дата сдачи некоторых гормонов остается спорным вопросом по сей день. В первую очередь это касается эстрадиола: одни специалисты голосуют за 5 сутки от начала цикла, другие за его конец. А третьи уверяют, что анализы сдавать можно безотносительно ко дню цикла, просто его (день цикла) нужно точно указать. Это касается и андрогенов – их можно сдавать в любой день, но лучше в указанный выше.
Женские гормоны
От содержания этих биоактивных веществ зависит здоровье репродуктивной системы женщины, ее настроение, интеллектуальные способности. Также они влияют способность зачать и выносить здоровое потомство.
Эстрадиол
Это активное вещество вырабатывается не в одном органе, а в желтом теле яичника, зреющем фолликуле и, как ни странно, в жировой ткани. Еще его синтезирую надпочечники (кора). А при беременности вырабатывает плацента. На его секрецию влияют ФСГ, пролактин и ЛГ. Регулярность цикла и нормальное своевременное развитие яйцеклетки возможно именно благодаря этому гормону.
В течение МЦ организм переживает 2 пика его концентрации. Первый наступает за сутки-полтора до овуляции, когда идет существенный выброс этого вещества в кровь. По окончании овуляции уровень падает, а затем эстрадиол вновь поступает в кровь. Наблюдается новый меньший пик, далее концентрация гормона снижается вплоть до конца лютеиновой фазы.
Важным является не только количественный показатель содержания этого вещества в плазме крови, но и соотношение эстрадиол-тестостерон.
Нормы содержание этого гормона зависят от фазы МЦ: фолликулярной (ФФ) – 606 пмоль/л, овуляторной (ОФ) – 131–1655 пмоль/л или лютеиновой (ЛФ) (91–861 пмоль/л).
Главный эстроген гестации
Именно такого названия среди специалистов удостоился эстриол. Благодаря наличию в крови этого активного вещества развиваются молочные протоки и гармонизируется кровообращение в матке.
Анализ на эстроген, точнее, именно на этот эстроген, имеет большое значение пренатальной диагностике. Эстриол продуцирует плацента и частично даже плод. Поэтому изменения его концентрации – прямое свидетельство нарушений фетоплацентарной системы или развития плода.
Главный гормон беременности
В некотором количестве он производится корой надпочечников в основном синтезируется яичниками (а именно желтым телом), а в гестационном периоде – плацентой. И называется этот стероид прогестероном.
Прогестерон готовит организм женщины к беременности – он подготавливает слизистый слой матки к внедрению эмбриона. После зачатия он обеспечивает возможность сохранения беременности. Также принимает участие во многих сложных процессах в организме женщины (самым часто упоминаемым является его влияние на тонус миометрия). Без прогестерона матка будет интенсивно сокращаться, что приведет к изгнанию плода и прекращению гестации.
Изменение концентрации этого биологически активного соединения в плазме крови может быть вызвано некоторыми медикаментами и патологическими состояниями:
- Повышение заставляет заподозрить: кисту желтого тела, начало гестации, нарушение работы надпочечников, плацентарную недостаточность, нарушение менструального цикла, дисфункцию матки с кровотечением.
- Снижение концентрации прогестерона говорит об аменореи или о функциональной недостаточности желтого тела либо плаценты, хроническом воспалении детородных органов и маточном кровотечении.
Нормы для женщин репродуктивного возраста ФФ 0,3–2,2 нмоль/л; ОФ – 0,5–9,4 нмоль/л; ЛФ – 7,0–56,6 нмоль/л.
Низкое содержание прогестерона в период беременности чревато задержкой внутриутробного развития, самоабортом, истинным перенашиванием. Вне гестации это становится причиной отсутствия овуляции.
Лютеинизирующий гормон
ЛГ – это гипофизарный гонадотропный гликопротеид. Вырабатывается гипофизом циклически, пик его концентрации приходится на овуляторный период, затем его содержание резко снижается.
Вся лютеиновая фаза проходит под эгидой низкой концентрации этого гормона. В фолликулярную фазу уровень ЛГ несколько выше. В норме в гестационном периоде содержание этого активного вещества снижается.
Изменения уровня могут свидетельствовать и о серьезных патологиях, и о стрессе:
- Повышается содержание ЛГ при функциональной недостаточности половых желез, СИЯ (истощении яичников), СПЯ (поликистозе яичников), гипофизарном новообразовании, эндометриозе, почечной недостаточности.
- Понижается концентрация гормона при гипофизарно-гипоталамарной гипофункции, некоторых генетически обусловленных болезнях, ожирении, нервной анорексии.
Нормативными данными для этого активного вещества считаются ФФ 1,68–15,00 мЕд/мл, ОФ 21,90–56,60 мЕд/мл, а также ЛФ 0,61–16,30 мЕд/мл.
Причиной изменения концентрации ЛГ в сторону снижения, не связанной с болезнью, может быть стресс и табакокурение. А рост может быть обусловлен жесткой диетой (голоданием) и серьезными спортивными тренировками.
Пролактин
Еще один гипофизарный гормон, за его синтез ответственно передняя доля гипофиза. Его концентрация колеблется в течение 24 часов (с увеличением во время сна).
С конца 2 месяца беременности пролактин растет, и это нормально. Постоянное повышенное его содержание вне беременности называют гиперпролактемией, и оно свидетельствует о ненормальной работе половых желез. При изменении концентрации этого биологически активного соединения в плазме крови нарушается развитие фолликула, и овуляция не происходит.
В гестационном периоде своего максимума концентрация пролактина достигает в период с 20 по 25 неделю, снижается его уровень к родам. В этот период жизни женщины пролактин подавляет выработку ФСГ. Пролактин крайне важен для нормального формирования ткани легких у плода.
Вне гестации в фолликулярную фазу концентрация гормона ниже, чем в лютеиновую. Нормой считается его содержание в крови в пределах 109–557 мЕд/л.
Фолликулостимулирующий гормон
Активное вещество, которое стимулирует рост фолликулов, усиливает эстрогеногенез – все это ФСГ. Его нормативы: ФФ 1,37–9,9 мЕд/мл; ОФ: 6,17–17,2 мЕд/мл; ЛФ: 1,09–9,2 мЕд/мл. При этом в матке нарастает слой эндометрия.
Повышение его уровня возможно при:
- Гипогонадизме.
- Поликистозе или недостаточности яичников.
- При циррозе и других тяжелых болезнях печени.
Критический уровень ФСГ, которого достигает концентрация этого активного вещества к середине МЦ, способствует овуляции.
Ингибин В
Избирательно угнетает синтез фолликулостимулирующего гормона, продуцируется яичниками. С возрастом концентрация в плазме этого активного вещества падает (когда количество фолликулов, зреющих в яичниках падает до определенного предела). Это становится причиной роста концентрации фолликулостимулирующего гормона.
Нормой принято считать 23–257 пг/мл.
17-гидропрогестерон
Иначе этот гормон называется 17-OH-прогестерон, продуцируется яичниками и подвержен циклическим колебаниям связанным с менструацией. Сданный анализ считается нормальным при: ФФ 1,24–8,24 нмоль/л.; ЛФ 0,99–11,51 нмоль/л.
Его пиковые значения наблюдаются в тот же период, что пик для ЛГ, то есть в середине цикла. Затем наблюдается падение концентрации этого активного вещества и пик меньшей амплитуды, совпадающий с ростом концентрации прогестерона и эстрадиола.
Показатели содержания в плазме этого гормона выше в период гестации.
Антимюллеров гормон
Продуцируется клетками многослойного эпителия фолликула (гранулезы). Нормой считается 2,1–7,3 нг/мл.
Используется этот показатель при диагностике эндометриоза, поликистоза яичников. Значительное его снижение говорит о низкой вероятности наступления беременности (если применялась ЭКО).
Гормоны-андрогены
Половые гормоны (женские и мужские) вырабатываются в организмах обоих полов, но в разной концентрации. Андрогены, как и женские половые биологически активного соединения, участвуют в процессе овуляции, сохранении беременности и целом ряде обменных процессов.
- Тестостерон (общий 0,38–1,97 нмоль/л и свободный менее 4,1 пмоль/л) количественный пик имеет в лютеиновой фазе. Это стероидный гормон, ответственный за развитие вторичных признаков пола. Вырабатывается надпочечниками (корой) и яичниками. Тестостерон регулирует количество гонадотропных гипофизарных гормонов и участвует в процессе регресса фолликула. Если тестостерон высок, это приводит к нарушению овуляторной функции и самоаборту на ранних сроках.
- Кортизол считается главным катаболитиком: разрушителем белка и фактором, способствующим накоплению жиров. Благодаря ему повышается уровень сахара крови. Кортизол – это стресс-гормон, он призван мобилизовать энергоресурсы организма (белки расщепить до аминокислот, гликоген превратить в глюкозу). Продуцируется корой надпочечников и в норме содержится в количестве 138–635 нмоль/л.
ДЭГА-сульфат (ДЭА-SO4) – вырабатывается корой надпочечников и является предшественником плацентарных эстрогенов. Изменение содержания в плазме крови этого активно вещества служит диагностическим признаком разных болезней:
- Повышение сигнализирует о онкопроцессе в коре надпочечников, гипаталамарно-гипофизарном синдроме, эктопических опухолях, вырабатывающих АКТГ, фетоплацентарной недостаточности и угрозе потери плода. У женщины рост показателя этого вещества возможен при гирсутизме.
- Снижение показателей может говорить о внутриутробной инфекции, гипоплазии надпочечников (их коры) у плода, лечении гестагенами.
В период беременности и после выхода женщины из детородного возраста его концентрация снижается.
Анализы на гормоны считаются нормальными при показателях 0,9–11,7 мкмоль/л.
Гормоны щитовидной железы
В некоторых случаях акушерско-гинекологический анамнез требует вмешательства эндокринолога, занимающегося проблемами щитовидной железы. Потому что отклонение от нормы концентрации гормонов, вырабатываемых этой железой, могут существенно нарушить здоровье матери и ребенка. Это может даже привести к бесплодию, аномалиям развития и тяжелым патологиям ЦНС плода, его внутриутробной гибели.
К изучаемым гормонам относят:
- Т4 (общий) – стимулятор синтеза белка (норма Т4 общий 55–137 нмоль/л).
- Т3 (общий) – его предшественник (норма Т3 общий 1,08–3,14 нмоль/л).
- ТТГ (гликопротеид, стимулирующий выработку Т3). При беременности повышенное содержание ТТГ – это нормально. Низкий ТТГ может сигнализировать о гипотериозе, травмах или гипофункции гипофиза. Но может наблюдаться рост ТТГ и вследствие стресса, чрезмерной физической нагрузки, терапии гормонами щитовидной железы и по ряду других причин. В норме в плазме содержится 0,4–4,0 мЕд/л.
При необходимости врач может назначить анализы для определения концентрации и других гормонов кортекотропина (АКТГ), глобулина, связывающего половые гормоны. Или инсулина, АТТГ (норма 0–18 Ед/мл) или АТТПО в норме их должно быть