Голеностопных суставов узи
Что показывает УЗИ голеностопного сустава
Сегодня в диагностике применяются множество различных методик обследования, позволяющих с точностью определить все нюансы протекания заболевания. При этом одной из безопасных и информативных методик и по сей день остается УЗИ. Поэтому далее рассмотрим, что показывает УЗИ голеностопного сустава и как проводится процедура.
Показания
Ультразвуковое исследование (УЗИ) — методика неинвазивного исследования организма человека при помощи ультразвуковых волн.
Справка. Данная диагностика является информативной, безопасной и безболезненной.
Показаниями для назначения обследования голеностопного сустава могут быть подозрения на развитие заболеваний и беспричинная симптоматика:
 УЗИ может назначаться в различных случаях
УЗИ может назначаться в различных случаях - Остеоартроз.
- Ревматоидный артрит.
- Тендинит.
- Некроз кости.
- Остеомиелит.
- Подошвенный фасциит (пяточная шпора).
- Сильная болезненность во время движения и в покое.
- Скованность, ограничение подвижности.
- Неврома Мортона (утолщение общепальцевого нерва, сопровождающееся сильной болью).
- Новообразования.
- Травма, полученная в быту (неловкое резкое движение и пр.).
- Спортивные травмы.
Также назначается УЗИ при растяжении связок, разрыве либо надрыве связочно-сухожильного аппарата, которые внешне проявляются гематомами, отечностью, болью в области повреждения.
Диагностика может проводиться с целью оценки эффективности пройденного лечения и для контроля при выполнении пункции голеностопного сустава.
Противопоказания
УЗИ ахиллова сухожилия и голеностопного сустава — особенная процедура, которая не несет никакого вреда здоровья человека.
Процедура не связана с нарушением целостности кожного покрова, введением в организм препаратов и химических веществ, любым облучением либо прочим агрессивным воздействием. Поэтому перечень противопоказаний для проведения данной диагностики состоит из частных случаев.
Справка. Единственным противопоказанием при обследовании голеностопного сустава является поражение кожного покрова (воспаления, ожоги, дерматологические заболевания).
Такие кожные поражения препятствуют плотному контакту датчика с кожей, но и это не является абсолютным противопоказанием.
На практике это редко мешает проведению процедуры, так как положение датчика можно менять и подстраивать под определенные неровности на коже.
Как проходит процедура
Диагностика не требует никакой подготовки. Однако если пациент ощущает сильную боль и ограниченность в движениях (может повлиять на качество обследования), следует обсудить это с врачом.
Справка. Возможно, перед манипуляцией потребуется принять спазмолитическое либо обезболивающее средство.
Способ проведения и техника УЗИ голеностопного сустава и ахиллова сухожилия выглядит следующим образом:
- Пациент снимает обувь, носки и располагается на кушетке.
- Специалист наносит на область обследования специальный гель, который необходим для лучшего отражения ультразвуковых волн и хорошего скольжения датчика.
- Далее врач водит датчиком по коже, исследуя голеностопный сустав в разных проекциях (передняя, медиальная, латеральная, задняя).
- Длительность процедура — не больше 20 минут.
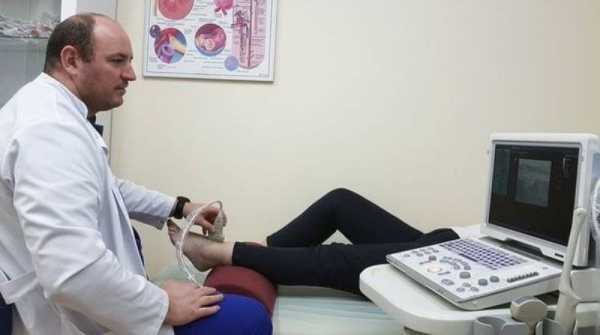 Обследование является информативным и не занимает много времени
Обследование является информативным и не занимает много времени После процедуры врач сразу приступает к анализированию полученных данных, поэтому получить заключение можно в течение 10-15 минут после обследования.
Результаты
Результаты проведенной диагностики записывают на диск либо фотографируются. Далее специалист расшифровывает полученные изображения и заполняет протокол УЗИ голеностопного сустава, который состоит из таких пунктов:
- ФИО и год рождения пациента.
- Суставные поверхности голеностопного сустава.
- Жидкость в полости голеностопного сустава.
- Суставные поверхности предплюсневых суставов.
- Жидкость в предплюсневых суставах.
- Эхоструктура сгибателей.
- Эхоструктура разгибателей.
- Подкожно-жировая клетчатка.
На основании описания состояния всех вышеперечисленных структур врач составляет медицинское заключение, в котором описывается оценка состояния структур тканей и все выявленные нарушения (возможное наличие новообразования, повреждения мягких тканей, наличие выпота, изменения в структуре хрящевой ткани и пр.).
Где делают
Где можно сделать УЗИ связок голеностопа? Данную диагностическую процедуру можно пройти в любом медицинском учреждении, в котором имеется соответствующее оборудование.
Справка. Поскольку методика является информативной, практически не имеет противопоказаний и может применяться неограниченное количество раз, то данным оборудованием обеспечена большая часть больниц.
 УЗИ делается в любой больнице, оснащенной необходимым оборудованием
УЗИ делается в любой больнице, оснащенной необходимым оборудованием Обычно процедура является бесплатной, заранее только необходимо взять направление у специалиста.
В платных клиниках стоимость процедуры может колебаться в пределах 500-1500 рублей.
Заключение
Диагностика позволяет профилактировать и выявлять заболевания на самом раннем этапе развития, что в разы увеличивает успешность и эффективность терапии и позволяет избежать опасных последствий для здоровья.
УЗИ голеностопного сустава
 Проблема травматизма и отложения солей в нижних конечностях, одна из самых распространенных в ортопедии на сегодняшний день. Голеностопный сустав в течение всей жизни подвергается постоянным нагрузкам, именно поэтому травмы, растяжения, переломы и воспалительные процессы в нем не редкость и хотя бы раз в жизни беспокоят каждого человека. Существует множество способов диагностики болезней этого спектра, но наиболее эффективным и популярным остается ультразвуковое исследование. УЗИ голеностопного сустава помогает специалисту выявить патологические процессы и своевременно начать лечение.
Проблема травматизма и отложения солей в нижних конечностях, одна из самых распространенных в ортопедии на сегодняшний день. Голеностопный сустав в течение всей жизни подвергается постоянным нагрузкам, именно поэтому травмы, растяжения, переломы и воспалительные процессы в нем не редкость и хотя бы раз в жизни беспокоят каждого человека. Существует множество способов диагностики болезней этого спектра, но наиболее эффективным и популярным остается ультразвуковое исследование. УЗИ голеностопного сустава помогает специалисту выявить патологические процессы и своевременно начать лечение.
УЗИ голеностопного сустава: показания к применению
Если пациента беспокоят регулярные или периодические болевые ощущения, воспалительные процессы, постоянные вывихи и травмы, то такая симптоматика — это реальный повод к обращению за квалифицированной медицинской помощью. Как правило, после клинического осмотра, ортопед назначает ультразвуковое исследование, которое способно прояснить ситуацию и подтвердить, или опровергнуть предварительный диагноз специалиста. Полные разрывы связок, когда диагноз очевиден сразу же после осмотра, не требуют дополнительных методик исследования.
Поводом для назначения УЗИ голеностопного сустава может стать предварительный диагноз такой как:
- Ревматоидный артрит;
- Артроз;
- Подпяточный, позадипяточный бурсит;
- Разрыв связок и сухожилий;
- Пяточная шпора, пяточный фасциит;
- Тенденоз и тенденит аххилова сухожилия;
- Неврома Мортона;
- Эрозии суставной поверхности кости;
- Воспалительные процессы и разрывы мышц, окружающих сустав.
Ценность исследования заключается в том, что именно УЗИ голеностопа, благодаря своей специфике позволяет точно установить причину болей и отека в суставе.
Процедура УЗИ: преимущества метода
- Его преимущества относительно других исследований, например МРТ, заключается в относительной доступности. Стоимость процедуры находится в среднем ценовом сегменте.
- Также метод УЗИ превосходно отличает мягкие ткани и способен рассмотреть патологии даже в начальной стадии. Он способен визуализировать некоторые структуры сустава аналогично МРТ.
- Методика не требует определенной подготовки, проводится быстро, а результат известен сразу же после процедуры.
- Абсолютная безопасность исследования.
Однако самым значительным плюсом ультразвука голеностопного сустава является возможность использования дуплексного сканирования околосуставных сосудов.
Хирурги-ортопеды во всем мире считают ультразвуковую диагностику одной из самых стабильных и информативных методик в исследовании заболеваний голеностопного сустава, поэтому, активно пользуются и доверяют ей.
Поделиться:
Нет комментариев
Ультразвуковое исследование голеностопного сустава
УЗИ голеностопного сустава — часто назначаемый метод диагностики, используемый для выявления патологии данной области. Он одновременно показывает состояние костей, суставов, сухожилий, связок, мягких тканей и межсуставной жидкости.
Диагностика заболеваний с помощью ультрасонографии — так еще называют УЗИ — доступна, информативна и безопасна.
Показания к назначению
Показаниями к назначению УЗ–обследования голеностопного сустава являются:
- боль;
- дискомфорт;
- ограничение подвижности;
- отек;
- наличие деформации в обозначенной области.
Причинами данных состояний выступают воспалительные, дегенеративно–дистрофические, онкологические и другие заболевания голеностопа. Для уточнения диагноза и назначается ультразвуковое исследование.
Существуют причины, по которым применение ультразвуковых волн целесообразно:
- УЗИ позволяет увидеть исследуемый объект в движении в момент проведения процедуры. Внутрисуставные инъекции и хирургические вмешательства лучше проводить под контролем ультразвукового мониторинга — это позволит точнее произвести манипуляцию и уменьшить риски повреждений сосудов, мягких тканей, нервов и т.д.
- Ультразвуковое обследование безопасно. Беременность, ранний детский возраст, наличие сопутствующих заболеваний, исключающих воздействие лучевой нагрузки, — перечень показаний, когда ультразвук является единственно возможным методом диагностики.
- Ультрасонография не оказывает вредного воздействия на организм человека, что позволяет проводить УЗИ неограниченное количество раз. Врач может осуществлять поэтапное наблюдение за ходом лечения и оценивать промежуточные результаты.
Повышенные силовые и динамические нагрузки, возрастная деформация костей, слабость мышц и связок голеностопа являются факторами риска травмирования. Поэтому повреждениям стопы и голени часто подвержены спортсмены, пожилые люди и дети.
Наряду с рентгеном УЗ–обследование является первоочередным диагностическим назначением после травмы. Точность визуализации мягких составляющих сустава (связки, хрящи, мышцы и т.д.) с помощью ультразвуковой аппаратуры сопоставима с точностью МРТ–диагностики, но ниже по цене.
Подготовка и проведение процедуры
Подготовительные мероприятия перед проведением сканирования голеностопного сустава отсутствуют.
Требования к пациенту перед процедурой минимальны:
- свободный доступ к обследуемой области, не препятствующий нанесению геля;
- отсутствие больших открытых ран в зоне голеностопного сустава, мешающих движению датчика;
- отсутствие внутрисуставных инъекций в обследуемую область на протяжении минимум 4 дней.
УЗИ голеностопа делают в нескольких проекциях:
- передняя;
- задняя;
- медиальная (серединная);
- латеральная (боковая).
Выполнение процедуры предполагает следующие этапы:
- Выполнение передней проекции голеностопного сустава. Пациент лежит спиной на кушетке, колени согнуты, стопа упирается в поверхность кушетки. Датчик ультразвукового прибора помещается на передней поверхности голеностопа, располагается продольно и поперечно относительно голеностопного сустава. Врач оценивает состояние контуров большеберцовой, таранной, клиновидной, ладьевидной и плюсневой костей, визуализирует состояние сухожилий.
- Выполнение задней, медиальной и латеральной проекции. Пациента просят перевернуться на живот, выпрямить ноги в коленях и поставить стопы вертикально. Датчик перемещают поочередно в разные точки голеностопного сустава и пятки. Врач осматривает ахиллово сухожилие, заднюю и латеральную группу мышц голеностопа. В данном положении можно дополнительно обследовать плантарную фасцию и контур пяточной кости.
Что дает ультразвуковое исследование
С помощью ультразвукового сканирования голеностопа диагностируют:
- тенденит;
- тендовагинит;
- артроз;
- артрит;
- остеохондропатии (болезнь Хаглунда-Шинца, болезнь Келлера);
- бурсит;
- травматические повреждения мягких тканей, сухожилий и суставов (разрывы, вывихи и т.д.);
- объемные доброкачественные и злокачественные образования (невромы, кисты и т.д.);
- эрозивные и деформирующие изменения суставных поверхностей и костей;
- дефекты хрящевой ткани и т.д.
На УЗИ хорошо видны мягкотканные и межсуставные составляющие исследуемого объекта. При данном виде диагностики отсутствует возможность оценки внутренней структуры костной ткани. Видны только поверхность и контуры костей. Хорошо просматриваются остеофиты (костные наросты). При отсутствии патологии костный контур должен быть ровным, четким и гладким. Прерывистость контура свидетельствует о травматических повреждениях кости: переломах, сколах и т.д.
Вывод
Разрешающая способность современных ультразвуковых приборов настолько высока, что показывает самые незначительные деструктивные и воспалительные процессы, объемные образования в тканях. Это способствует ранней диагностике патологии и своевременному началу лечения. Однако для установки окончательного диагноза нужен комплексный подход, включающий при необходимости дополнительные анализы и исследования.
Также следует помнить, что ультразвук предпочтителен для обследования мягкотканных структур сустава. При патологии костных структур суставов лучше использовать альтернативные методы диагностики: компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и рентгенографию.
Несмотря на названые преимущества УЗИ, окончательное решение о предпочтительном методе диагностики принимает врач, наблюдающий пациента.
Методика проведения УЗИ голеностопного сустава
При выполнении УЗИ голеностопного сустава следует придерживаться определенной последовательности действий и стремиться получить стандартные позиции. Согласно анатомическим регионам, для рассмотрения всех элементов сустава используют четыре стандартных доступа: передний, медиальный, латеральный и задний.
Передний доступ.
Данный доступ обеспечивает визуализацию сухожилий передней большеберцовой мышцы, длинного разгибателя большого пальца и сухожилие длинного разгибателя пальцев, а также синовиальные влагалища сухожилий передней группы. Пациент находится в положении лежа на спине, конечность согнута, датчик установлен в нижней трети голени.
Исследование начинают с оценки состояния сухожилий передней большеберцовой мышцы и длинного разгибателя большого пальца. Следуя проксимально вверх, изучают структуру мышечной ткани, получают продольные и поперечные срезы данных мышц голени.
Следуя далее, дистально, получают изображение сухожилия длинного разгибателя пальцев, которое веерообразно разделяется на четыре части и прикрепляется к сухожильному растяжению на тыле II-V пальцев.
Медиальный доступ.
Этот доступ обеспечивает визуализацию сухожилий задней большеберцовой мышцы, длинного сгибателя пальцев и сухожилия длинного сгибателя большого пальца, а также синовиальные влагалища сухожилий медиальной группы, дельтовидную связку и задний большеберцовый нерв.
Пациент находится в положении лежа на спине, конечность выпрямлена. Датчик устанавливают на медиальной поверхности сустава, сразу за медиальной лодыжкой. Вначале в поперечном положении, для ориентации, а затем и в продольном. Все описанные сухожилия лежат рядом в одной плоскости. Диаметр сухожилия длинного сгибателя пальцев на две трети меньше диаметра сухожилия задней большеберцовой мышцы, которая располагается кпереди. Во время сканирования оценивается структура сухожилий, толщина, контуры, состояние гиалинового хряща, наличие выпота в полости сустава. Сухожилия задней большеберцовой мышцы, длинного сгибателя пальцев, длинного сгибателя большого пальца и большеберцовый нерв, располагающийся между последними двумя сухожилиями, покрыты сверху широкой связкой - удерживателем сухожилий сгибателей. Задний большеберцовый нерв ущемляется в тарзальном туннеле на медиальной поверхности лодыжки. Далее датчик устанавливают над медиальной лодыжкой для оценки медиальной группы связок голеностопного сустава. Для улучшения визуализации связки голень ротируют кнаружи. Над медиальной лодыжкой видны волокна большеберцово-ладьевидной части дельтовидной связки, которая прикрепляется к тыльной поверхности ладьевидной кости.
Латеральный доступ.
Данный доступ обеспечивает визуализацию сухожилия длинной малоберцовой мышцы, сухожилия короткой малоберцовой мышцы и их синовиальные влагалища, переднюю таранно-малоберцовую связку, пяточно-малоберцовую связку, переднюю большеберцово-малоберцовую связку и латеральный отдел сустава.
Пациент находится в положении лежа на спине, конечность выпрямлена, ротирована кнутри. Датчик устанавливается на латеральной поверхности сустава, позади латеральной лодыжки. Четко визуализируются сухожилия длинной и короткой малоберцовой мышцы. Сухожилие короткой малоберцовой мышцы, располагается кпереди от других. В норме во влагалище сухожилий может присутствовать небольшое количество жидкости, толщиной до 3 мм. При ротации датчика книзу определяются волокна пяточно-малоберцовой связки, которая начинается от наружной поверхности латеральной лодыжки и направляется вниз до латеральной поверхности пяточной кости. При ротации нижнего края датчика определяются волокна передней таранно-малоберцовой связки. Для визуализации передней большеберцово-малоберцовой связки датчик устанавливается на латеральной поверхности сустава в поперечном положении - между дистальными отделами большеберцовой и малоберцовой костей.
Задний доступ.
При этом доступе визуализируются волокна ахиллова сухожилия, позадипяточная бурса, оценивается кортикальный слой пяточной кости и состояние подошвенного апоневроза. Пациент находится в положении лежа на животе, со свисающей свободно стопой. Датчик располагают продольно длинной оси волокон ахиллова сухожилия. Сканирование начинают от места перехода камбаловидной и икроножной мышц в сухожилие и постепенно двигаются к месту прикрепления сухожилия на пяточной кости. В этом месте обычно визуализируется позадипяточная бурса, диаметр которой не должен превышать 2,5 мм. Ахиллово сухожилие не имеет синовиальной оболочки и при ультразвуковом сканировании по его краям видны гиперэхогенные линии - паратенон. Обязательно получение как продольного, так и поперечного срезов.
Средний передне-задний диаметр сухожилия при поперечном сканировании - 5-6 мм. Важно помнить, что при разрывах Ахиллова сухожилия необходимо проведение функциональной пробы, которая заключается в оценке состояния места разрыва при сгибании и разгибании стопы. Если в обеих этих позициях имеет место расхождение разорванных волокон (диастаз), то необходимо оперативное лечение, если нет - то консервативное.
По показаниям проводят исследование подошвенной области стопы. Оценивают структуру и область прикрепления подошвенного сухожилия. Датчик устанавливают в области пяточного бугра и сканируют продольно ходу волокон сухожилия. Получают продольные и поперечные срезы сухожилия.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе