Гастропатия эрозивная что это
Эрозивная гастропатия: причины развития болезни, характерные симптомы и диагностические процедуры
Желудок — это орган пищеварительного отдела организма, на который возлагается огромное количество различных функций. Вследствие этого он часто подвергается различным заболеваниям, в том числе и эрозивной гастропатии.

Общая информация о заболевании
Эрозивный гастрит представляет собой болезнь, при которой сильно воспаляется слизистая оболочка желудка. Это способствует образованию на ней эрозий разного размера. Подобные поражения не проникают глубоко в стенки желудка и после своевременно проведенного лечения не оставляют следов в виде язв.
Именно такой характер протекания отличает эрозивную гастропатию от язвы, которая в свою очередь, может поражать глубокие ткани желудка.
Согласно наблюдениям врачей, болезнь имеет благоприятный прогноз и редко, когда провоцирует у человека опасные осложнения. Более того, из-за высокой распространенности более трети пациентов страдают от изжоги и болей в животе именно при таком типе гастрита.
Виды
По характеру протекания заболевание может быть острым или хроническим. Также выделяют первичные эрозии и вторичное поражение, которое возникает при прогрессировании патологии.
По форме и виду эрозии могут быть поверхностными, полными и полиповидными. Помимо этого, медики приводят следующую классификацию гастрита с эрозиями:
- Атрофический.
- Гипертрофический.
- Антрльный.
- Эриматозный.
- Аллергический.
- Аутоиммунный.
Причины
Наиболее часто способствует развитию воспаления слизистой желудка бактерия хеликобактер. При попадании в полость органа она начинает выделять особые ферменты, которые ослабляют защитную среду стенок желудка. При активном размножении такой микроорганизм провоцирует хроническое воспаление.
Помимо этого, поспособствовать возникновению эрозивной гастропатии могут такие факторы:
- Курение и частое употребление спиртных напитков.
- Стресс и сильные волнения. Они повышают уровень кислотности в желудке, что способствует развитию заболевания.
- Употребление вредной пищи (острого, жирного, копченого).
- Наличие хронических заболеваний пищеварительной системы. Таким образом, если человек уже страдает от гепатита, язвы, панкреатита или других поражений, то риск гастрита у него намного возрастает.
- Употребление кофе на голодный желудок.
- Сбой в режиме питания или голодание (также сюда входит соблюдение нерациональных диет, основанных на приеме однообразной пищи).
- Лечение некоторыми сильнодействующими препаратами. Особенно опасными для желудка являются гормональные лекарства и НПВС.
- Сахарный диабет.
Очень быстро заболевание развивается в том случае, если у человека наблюдается инфицирование хеликобактером в сочетании с провоцирующими факторами. Все это снижает защитные функции в организме.
Симптомы
Пациенты, которые страдают от такой болезни, часто жалуются на изжогу, возникающую после еды. Также характерными симптомами заболевания являются рвота с черной массой, неприятная отрыжка, повышение газообразования и боль в зоне желудка.
На фоне патологии человек может сильно похудеть. У него пропадет аппетит и будет возникать тошнота после еды.
Дополнительными признаками могут быть слабость, отдышка, тахикардия и снижение выносливости.
Способы диагностики
Для выявления такого гастрита в обязательном порядке проводятся следующие диагностические процедуры:
- Рентгенография с использованием контраста.
- Сдача кала для выявления скрытой крови.
- Забор участка слизистой для гистологии.
- Общие анализы крови.
- ПЦР на выявление инфицирования хеликобактером.
- Фиброгастроскопия и выполнение биопсии воспаленной области.
Только после этого врач сможет составить полную клиническую картину и правильно подобрать лечение для пациента. Заниматься бесконтрольной терапией при этом опасно.
Эрозивная гастропатия: лечение, народные рецепты, медикаментозная терапия и правила профилактики
При поражении таким видом гастрита лечение должно быть комплексным. Традиционная терапия при этом предусматривает обязательное соблюдение диеты и лечение медикаментами. В качестве вспомогательных мер можно применять народные средства, однако перед этим стоит проконсультироваться у специалиста.
Диета

Диагноз эрозивная гастропатия, лечение которой осуществляет гастроэнтеролог, требует соблюдения диеты № 1.
Запрещенными продуктами в ней являются:
- Крепкие спиртные напитки.
- Бобовые и грибы.
- Борщ.
- Жирные молочные продукты.
- Свежий хлеб.
- Кислые ягоды и фрукты.
- Маринованные овощи.
- Сладости.
- Острая пища.
- Жирные блюда.
В свою очередь, полезными для пациентов будут молочные супы с крупами, подсушенный хлеб, отварные вощи. Также можно кушать творог, отварную рыбу и мясо, мед.
Разрешенными считаются манная, овсянная, гречневая и рисовая каши. Ягоды и фрукты можно кушать в перетертом виде.
Лекарственные препараты
Традиционное медикаментозное лечение данного гастрита предусматривает прием следующих групп препаратов:
- Антибиотики для воздействия на бактерию хеликобактер (Кларитромицин).
- Блокаторы гистаминовых рецепторов (Фамотидин).
- Антацидные средства, которые восстанавливают слизистую органа.
Оперативное вмешательство
Эрозивная гастропатия, лечение которой должно проводиться в условиях стационара, требует оперативного вмешательства только при признаках активного кровотечения. Операция при этом будет направлена на поиск причины кровотечения и его устранении.
В некоторых случаях пациенту прошивают участки с открытым кровотечением, однако иногда приходиться удалять часть органа.

Народные средства
Сразу стоит отметить, что народные методы лечения помогут только облегчить состояние человека, однако полностью от болезни они не избавят.
Эффективно при гастрите использовать прополис. Его стоит держать в морозилке. После измельчить в порошок и залить 250 мл молока. Выпить утром до еды.
Дополнительными рецептами, используемыми при воспалении желудка, являются:
- Смешать ореховое масло и прополис. Проварить в 0,5 л молока. Выпить за два раза.
- Выпить за час до еды свежий сок алоэ, смешанный с медом.
- Пить отвары ромашки, коры дуба и семян льна. Их можно чередовать.
- Пить свежий сок капусты.
Профилактика
Вследствие того, что лечение эрозивной гастропатии довольно сложное, то гораздо проще предотвратить развитие заболевания. Для этого стоит придерживаться таких советов:
- Вовремя лечить заболевания ЖКТ.
- Следить за своим питанием и не допускать голодания.
- Не употреблять спиртного.
- Не заниматься самолечением препаратами.
- Отказаться от курения.
- Не употреблять жирные или острые блюда.
Виды и лечение эрозивной гастропатии
Среди заболеваний пищеварительной системы эрозивная гастропатия занимает второе место после язвы желудка. Такой недуг характеризуется образованием небольших повреждений слизистой — язвочек диаметром до 1,5 см. Патология может протекать остро, образовывая дефекты до 1—2 мм, полностью заживающие в течение 2—7 дней после ликвидации причин их появления. Но может носить и хронический характер, когда воспалительный процесс активизируется на поврежденных участках при стрессах или нарушении диеты.
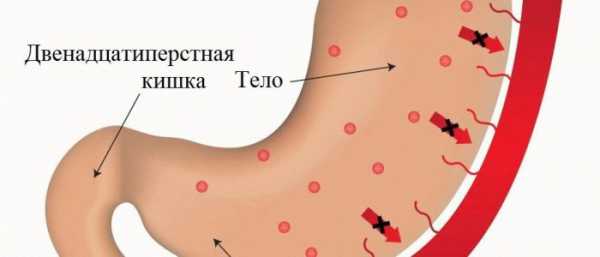
Почему развивается гастропатия?
Основной признак такого заболевания — образование на слизистой оболочки желудка изъязвлений при отсутствии воспалительного процесса. Такие эрозивные повреждения представляют собой небольшие участки поверхностного некроза, которые не выходят за пределы мышечного слоя пищеварительного органа и заживают без рубцов.
Повреждение внутренней выстилки желудка — это результат недостаточного слизеобразования и нарушения микроциркуляция крови в желудочных артериях.
К основным причинам эрозивной гастропатии относятся:
- сильные стрессы;
- нездоровый образ жизни;
- неправильное питание;
- длительный прием нестероидных противовоспалительных препаратов;
- заболевания эндокринной системы;
- сахарный диабет;
- онкологические новообразования;
- бактериальная инфекция;
- наследственная предрасположенность;
- интоксикации.
Виды и симптомы патологии
Эрозии на внутренней оболочке органа — основной признак развития патологии.Образование эрозий на слизистой желудка — это основные проявления патологического процесса. В зависимости от типа и силы воздействий негативных факторов заболевание имеет несколько форм, каждая из которых характеризуется своими симптомами. В таблице представлены виды эрозивной гастропатии и их характерные проявления:
| Очаговая | Отсутствие ярко выраженной симптоматики | Ограниченное покраснение слизистой без ее повреждения |
| Локализация язвочек на ограниченном участке слизистой | ||
| Папулезная | Резкое увеличение выработки соляной кислоты | Образованию множества папул с эрозиями |
| Снижения защитных свойств слизи | Поражение пищеварительного органа Helicobacter pylori | |
| Изжога, кислая отрыжка | ||
| Образование эрозий с приподнятым вокруг них воспалительным валиком | ||
| Слабый болевой синдром | ||
| Антральная эритематозная | Покраснения слизистой желудка | Возникновение мелких кровоизлияний |
| Приступы тошноты, рвоты | ||
| Потеря аппетита | В основном поражена антральная зона желудка | |
| Застойная гастропатия в антруме | Возникновение множественных дефектов стенки на участке сужения желудка | Эрозивно-язвенные поражения слизистой гастродуоденальной зоны |
| Ослабление защитных функций слизи | Вторичное поражение стенки желудка из-за более активного патологического процесса в другом органе |
 Заболевание может проявляться у человека отрыжкой.
Заболевание может проявляться у человека отрыжкой.Помимо специфических для каждого вида заболевания симптомов, есть и общие проявления, такие как:
- голодные боли в нижней части живота или в подреберье;
- тошнота;
- неприятный запах изо рта;
- изжога;
- отрыжка.
Как выявить эрозивную гастропатию?
Своевременность и эффективность лечения и предотвращение трансформации эрозий в язвы зависит от качественно проведенной диагностики. Главным методом выявления повреждений внутреннего слоя желудка является фиброгастроскопия. Современные медицинские центры рекомендуют проводить следующие дополнительные исследования:
- Общий анализ крови. Выявит малокровие и укажет на присутствие воспаления и инфекции.
- Анализ кала на скрытую кровь. Основной маркер небольших кровотечений на стенках пищеварительной трубки.
- Уреазный тест. Экспресс-выявление Хеликобактер пилори — основной причины эрозивных процессов в желудке.
Лечение недуга
Антибактериальные препараты подбирает больному только лечащий врач.Лечение эрозивной гастропатии будет успешным, если пациент будет строго соблюдать диету и принимать назначенные специалистом препараты. Медикаментозная терапия патологий желудка назначается, если было выявлено значительное или бактериальное поражение слизистой. Она включает в себя сложные комбинации из 3 или 4 препаратов, которые подбираются врачом индивидуально для каждого пациента.
Общие рекомендации по устранению недуга:
- дробный режим питания;
- отказ от жирной и жареной пищи, курения и алкоголя;
- избегание стрессов;
- количество сна 7—10 часов;
- умеренный режим трудовой активности;
- контроль течения хронических заболеваний.
Соблюдение простых правил и диеты поможет избежать осложнений, значительно ослабит проявления заболевания и ускорит выздоровление. Появление любых патологических симптомов со стороны органов пищеварения должно стать поводом для посещения гастроэнтеролога и проведения полноценной диагностики. Выявленные на ранних этапах изменения слизистой легко устраняются диетами и растительными отварами.
Гастропатия эрозивная что это - Лечение гастрита
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день...
Читать далее »
Сегодня гастрит – распространённое заболевание. Сколько людей на планете испытывают неприятные ощущения в области желудка, не придавая им значения! Часто диагностируемой формой стал атрофический гастрит. Разберёмся с характеристиками болезни.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
При атрофическом гастрите происходит изменение и отмирание (атрофия) клеток желудка, клетки становятся неспособными вырабатывать ферменты и помогать усвоению питательных веществ. В начале болезни ранки (эрозии) на слизистой небольшие, располагаются на внешней оболочке. Постепенно поражённая площадь становится больше. Процесс предваряет всплески внутреннего кровоизлияния, образование язвы.
В зависимости от поражённой части желудка, степени и причины атрофии, гастрит классифицируют по типам.
- Субатрофический, или поверхностный — первая стадия заболевания, когда очаги поражения находятся на верхнем слое слизистой. На начальном этапе повреждённый слой способен восстанавливаться самостоятельно, если убрать раздражающий фактор. Причиной возникновения становятся неправильное питание, стрессы.
- Аутоиммунный атрофический гастрит возникает по причине сбоя в работе иммунной системы или анемии.
- Эрозивный очаговый атрофический гастрит – серьёзное заболевание. Несвоевременное выявление и лечение способно спровоцировать развитие язвы либо перерасти в гиперпластический гастрит, считающийся уже предраковым состоянием.
- Гиперпластический гастрит поражает желудок целиком, развитие заболевания приводит к раку желудка.
Возможно смешение нескольких форм заболевания, когда ощущаются симптомы ряда видов, к примеру, смешанный поверхностный атрофический гастрит.
Особенности эрозивного атрофического гастрита
Атрофический эрозивный гастрит – тип болезни, при котором на слизистой образуются повреждения, способные вызвать кровотечение. Прогрессирует медленно, на первом этапе почти бессимптомно, из-за чего остаётся без внимания. Если появилась тошнота, тяжесть, периодические боли в желудке, вздутие и метеоризм, не стоит заниматься самолечением. Лечить заболевания пищеварительной системы призван врач. Лучше незамедлительно обратиться за консультацией. Чаще заболеванием страдают мужчины старше 40 лет. У женщин и детей указанный тип гастрита диагностируется реже и чаще возникает, как результат аутоиммунных процессов.
Выделяют 2 формы эрозивного гастрита. Если болезнь носит острый характер, развитие происходит быстро, особенно на фоне физического или нервного перенапряжения. При хроническом гастрите различают одновременно ряд очагов поражения слизистой оболочки разного размера и разной степени заживления.
Рассмотрим главные причины развития атрофического гастрита:
- Часто причиной заболевания становится невнимание человека в первым симптомам болезни либо занятие самолечением, ведущее к обращению в больницу в упущенное время.
- Наличие вредных привычек: курения и пристрастия к алкоголю — усугубляет положение. При курении смолы и никотин с дымом попадают на слизистую оболочку желудка, покров воспаляется. Курильщик испытывает нехватку витамина С и отдельных витаминов группы В, незаменимых для регенерации клеток слизистого слоя. Особенно опасно курение на пустой желудок. Даже на начальной стадии болезни вредная привычка провоцирует обострение, становясь причиной того, что гастрит без признаков атрофии слизистой перерастает в серьёзные формы заболевания, к примеру, гиперпластический гастрит.
- Длительный приём избранных видов лекарств: парацетамола, аспирина, диклофенака. Беспорядочное применение, особенно натощак, способно привести к воспалению слизистой и развитию эрозии.
- Многие виды гастрита, включая атрофический гастрит, вызваны наличием в желудке бактерии Helicobacter pylori. Упомянутые микроорганизмы, живущие в нижних отделах желудка, в сочетании с прочими причинами: постоянными стрессами, нарушением режима питания, наследственной предрасположенностью, вредными привычками — становятся причиной развития недомогания.
Симптомы
Симптомы и лечение зависят от формы заболевания. При остром эрозивном гастрите приступ случается неожиданно, быстро ухудшается самочувствие, состояние не остаётся незамеченным.
Хроническая форма способна долго не проявляться, ощущается лишь как небольшое недомогание и дискомфорт. Люди живут с подобным состоянием годы, пока не заметят изменение цвета стула, свидетельствующие о наличии крови.
Симптомы острой формы болезни
- Боли в животе: постоянные либо в виде отдельных приступов, чаще развиваются в течение часа или полутора после принятия пищи.
- Тошнота и изжога, появляющиеся после принятия пищи.
- Рвота, периодически со следами слизи и крови.
- Жидкий стул, включающий сгустки крови.
Симптомы при хронической форме гастрита
- Ощущение дискомфорта в области желудка.
- Постоянная тошнота и изжога.
- Неустойчивый стул: запор сменяется жидким стулом и наоборот.
- Отрыжка.
- Метеоризм.
- Обложенный язык.
- Потеря аппетита.
- Появление заед.
- В запущенных стадиях — следы крови в стуле или рвоте.
Диагностика и лечение
При обнаружении первых признаков заболевания немедленно обращаются в больницу. Чем быстрее диагностирована болезнь, тем успешнее лечение.
Диагностика
Для определения болезни производится эндоскопическое исследование: через рот и пищевод врач вводит в желудок пациента специальную трубку (эндоскоп), на конце которой расположены лампочка и камера. Аппарат позволяет изучить состояние слизистой оболочки и сделать соскоб, чтобы провести биопсию.
Чтобы обнаружить язвы и эрозии, назначается рентген. Перед процедурой больной выпивает раствор бария, окрашивающий желудочно-кишечный тракт и позволяет тщательнее рассмотреть изменения. Дополняют исследования результаты анализов крови и кала. Если в кале обнаруживаются эритроциты, признак свидетельствует о кровотечении, подтверждаемый развитием анемии.
Лечение
- На первом этапе врач обязан выявить и устранить причину заболевания. Если болезнь обнаруживает бактериологический характер — вызвана микробами Helicobacter pylori, живущими в слизистой оболочке, назначается продолжительное лечение антибиотиками. Выбирают амоксициллин, тетрациклин, кларитромицин. Сколько принимаются антибиотики — решает врач, но курс придётся пройти полностью, иначе бактерии быстро восстановятся, болезнь возобновится.
- Деятельность бактерий приводит к изменению состава желудочного сока и повышению его кислотности, значит, последующим шагом станет нормализация кислотности. Подбираются блокаторы кислоты и антоциды: Маалокс, низатидин, Ренни и прочие. Назначает лишь врач, самостоятельный подбор или замена препаратов усугубит ситуацию. Чтобы улучшить пищеварение в период лечения антацидами, назначают ферменты: панкреатин, фестал или мезим. Чтобы уменьшить спазмы и боль в желудке, врач обычно выписывает спазмолитики.
- Последний этап — восстановление целостности слизистой оболочки. Для её защиты назначают обволакивающие средства. К примеру, облепиховое масло или ретаболил. Хорошими регенеративными свойствами, позволяющими восстановить слизистый слой, обладает актовегин.
Народные средства в лечении гастрита
Лечение народными средствами поможет быстрее справиться с болезнью в сочетании с медикаментозной терапией и под наблюдением лечащего врача. Перед применением любых отваров или настоев стоит проконсультироваться у гастроэнтеролога.
Известное средство, обладающее обволакивающими свойствами и способствующее заживлению ранок – облепиховое масло. Продукт разводят водой в пропорции 1:1 и выпивают половину стакана за полчаса до еды.
Хорошими противовоспалительными и восстановительными свойствами обладает настой трав: в равных долях смешиваются подорожник, полевой хвощ, шалфей, тысячелистник, мята перечная, зверобой и семена льна. Столовую ложку получившейся смеси заливают стаканом кипятка и настаивают приблизительно три часа. Пить готовый чай возможно за 10 мин до приёма пищи до 5 раз за день.
Любой вид гастрита не вылечить без соблюдения рациона питания. Диета становится обязательной частью лечения и восстановления после болезни. Детальную схему питания для пациента выстраивает врач, но выделяют общие рекомендации. В первую очередь при атрофическом гастрите следует отказаться от продуктов:

- блюда жареные и жирные;
- маринованные, копчёные, солёные продукты;
- свежая сдоба;
- бобовые, все разновидности капусты, лук, виноград и другие овощи или фрукты, усиливающие брожение;
- цитрусовые;
- томаты;
- крепкий чёрный чай, кофе;
- газированные и алкогольные напитки.
Ограничения в питании вводятся в период обострения и лечения. Время действия ограничений зависит от самочувствия пациента. Во время болезни и после неё питание остаётся дробным, нельзя принимать чересчур холодную либо горячую пищу. В период обострения лучше питаться протёртой или измельчённой пищей, снижая нагрузку на пищеварительную систему.
В меню потребуется непременно включить:
- различные каши на цельном либо половинном молоке;
- нежирную рыбу или мясо – приготовлены на пару или отварены;
- фрукты: персики, бананы, груши, избранные сорта яблок;
- овощи: кабачки, тыкву, морковь;
- крупы: рис (лучше коричневый, нешлифованный), гречку, пшено;
- яйца, не жареные, а в виде парового омлета;
- любые молочные продукты;
- травяные и зелёный чаи.
Профилактика
Чтобы предупредить развитие эрозивного атрофического гастрита, принимают профилактические меры. Особенно важно для людей, перенёсших любой вид гастрита.
Необходимо следить за состоянием желудочно-кишечного тракта, при недомоганиях не лечиться самостоятельно, а обращаться к врачу. Потребуется понаблюдать за рационом, питание должно быть регулярным, процесс приёма пищи неспешным, стоит исключить перекусы «на бегу», полуфабрикаты.
Рацион предписан быть сбалансированным. Присутствуют овощи, фрукты, крупы. Хорошо принимать курсом поливитамины, особенно важен приём витаминов группы В, участвующих в регенерации клеток желудка. Лучше посоветоваться с гастроэнтерологом или иммунологом: врачи выберут подходящие средства и опишут курс и продолжительность лечения.
Большую роль в профилактике гастрита играет поддержание здорового образа жизни, отказ от вредных привычек — сведение к минимуму употребления кофе, алкоголя, полное воздержание от курения; физическая активность по возрасту и состоянию здоровья, нормальный сон и прогулки на свежем воздухе. Даже при наличии заболевания возможно полноценно жить, если помнить о профилактике и внимательно прислушиваться к организму.
Эрозивный гастродуоденит — особенности
Данная форма заболевания предполагает наличие эрозивных гастропатий — своеобразных повреждений на слизистой оболочке желудка.
Слово «эрозия» в самом широком смысле трактуется как «разрушение». В отношении заболеваний ЖКТ этот термин обозначает появление небольшого изъязвления, не достигающего мышечной пластинки.
В отличие от полноценной язвы оно (естественно, при условии правильного эффективного лечения) может зажить без образования рубца.
Причины эрозивного гастродуоденита
Хронический гастродуоденит такого вида может развиваться и без сопутствующего заражения хеликобактерной инфекцией (хотя, заметим, обсеменённость слизистой бактериями создаёт очень благоприятные условия для появления эрозий).
Его во многих случаях вызывает интенсивное прямое воздействие неблагоприятного характера — например, регулярное раздражение слизистой при курении или алкогольных возлияниях, при продолжительном употреблении сильнодействующих лекарств.
Из числа медикаментов образованию эрозий на слизистой особенно способствуют глюкокортикостероиды и нестероидные противовоспалительные препараты, широко применяемые при лечении заболеваний опорно-двигательного аппарата.
Иногда решающим фактором в патогенезе болезни оказывается кишечный рефлюкс — обратный заброс содержимого кишечника в желудок.
Характерные симптомы и прогноз
Обычно эрозивные поражения при гастродуодените локализуются в антральном отделе желудка.
Клинические проявления недуга, как правило, сводятся к:
- язвенноподобным болям в подрёберье, в том числе тощаковым (то есть, возникающим натощак);
- тошноте;
- изжоге;
- отрыжке, обычно кислой;
- метеоризму;
- или поносам, или запорам.
Острая, впервые обнаружившаяся эрозия может зажить в срок от двух до четырёх недель, однако потом периодически напоминать о себе.
Если недуг остаётся непролеченным, он подчас приводит к тяжёлым осложнениям — например, перерастает в настоящую язву желудка (смотрите на нашем сайте «Гастрит: профилактика и лечение» статью о ней) или перерождается в эрозивно-геморрагический гастродуоденит, протекающий с кровотечениями и отделением поверхностной эпителиальной ткани.
Чтобы осложнения заболевания не застали вас врасплох, внимательно изучите публикацию о желудочно-кишечных кровотечениях.
виды гастродуоденита
- Что показывает копрограмма и как правильно её сдавать?
- Инфекционный колит: чем он бывает вызван и как проявляется?
- Трансверзит — причины и проявления заболевания
- НЯК у детей — причины, особенности течения, подход к лечению
- Диета при болезни Крона и язвенном колите: основные требования
Гастродуоденит
Гастродуоденит — это воспалительный процесс, поражающий слизистую нижнего отдела желудка и 12-перстной кишки.
Большая группа заболеваний различной этиологии, воспалительного характера, поражающих слизистую оболочку выходного отдела желудка и двенадцатиперстной кишки, объединяется в медицинской терминологии понятием гастродуоденит. По классификации ВОЗ это полиэтиологическое заболевание, на практике же врачи сталкиваются с болезнями, вызванными различными причинами и патологическими факторами, требующими совершенно разных методов лечения, но объединенных тем, что все они вызывают воспаление слизистой оболочки пилорического участка желудка и стенок 12перстной кишки.
Независимо от того какие причины спровоцировали развитие воспалительного процесса, его обуславливают такие механизмы как:
- нарушение баланса защитных и агрессивных функций;
- сбой в работе иммунной, эндокринной и нервной систем, отвечающих за регуляцию секреции;
- нарушение выработки пищеварительных кислот.
По данным медицинской статистики только в нашей стране более половины населения имеет в анамнезе ту или иную форму гастродуоденита. А с начала нового тысячелетия резко увеличилось количество детей школьного возраста с этим диагнозом, причем в растущем организме воспалительные процессы протекают без явных признаков, поэтому в большинстве случаев заболевание принимает хроническую форму с вовлечением других органов системы пищеварения.
Классификация гастродуоденита и причины возникновения
Характер поражения тканей слизистой оболочки различается не только от причины, его спровоцировавшей, но и по глубине проникновения патологического процесса, площади поражения и провоцирующих факторов. Так может формироваться как:
- Первичный гастродуоденит — самостоятельное заболевание, вызванное эндогенными, внутренними нарушениями, такими как:
- несбалансированный синтез кислот;
- недостаточное выделение слизи;
- гормональный дисбаланс;
- сбой работы эндокринной системы.
- Вторичный гастродуоденит — следствие внешних поражений таких как:
- неправильное питание, предпочтение чрезмерно горячих или холодных блюд;
- любовь к острым приправам, жареным и копченым блюдам;
- длительный прием лекарственных средств, имеющих агрессивное действие на ткани желудка;
- заражение патогенными бактериями.
Важное значение имеет форма гастродуоденита, он может развиваться в острой форме или быть хронической патологией.
Острая форма
Острый гастродуоденит характеризуют хаотические резкие боли, не купирующиеся без медицинской помощи, или одиночный болевой приступ с локализацией в эпигастральной области. Болевой синдром сопровождается общей слабостью, головокружением, приступами тошноты, иногда доходящей до рвоты.
Заболевание в острой форме в большинстве случаев возникает по таким причинам как:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- острое отравление пищевыми продуктами или химикатами;
- чрезмерное количество острых специй в блюде;
- поглощение большого количества горячей пищи после длительного голодания;
- нервное потрясение или сильный стресс, ставший причиной массивного выброса соляной кислоты.
Пренебрежение к сигналам организма о наличие острого процесса воспаления приводит к переходу болезни в хроническую форму, снижению картины симптоматики, и развитию тяжелых поражений.
Хроническая форма
В подавляющем большинстве болезнь диагностируется тогда, когда заболевание переходит в хроническую форму. На долю хронического гастродуоденита приходится более 65% случаев. По механизму поражения эта форма представляет серьезную опасность для здоровья.
Особенности течения полностью исключают, какие либо проявления, указывающие на патологию. Спонтанно возникающие боли в период обострения, обычно исчезают самостоятельно в период ремиссии. В результате больной длительное время не подозревает о своем состоянии, пока патология не примет угрожающие размеры.
Основными причинами хронической формы болезни являются:
- наследственный фактор;
- присоединение патогенных бактерий (Хеликобактер Пилори);
- нервно – психическое перенапряжение;
- скудное питание при постоянном недостатке витаминов, животного белка и железа;
- хронические заболевания органов ЖКТ, иммунной и эндокринной систем, сердечно сосудистая недостаточность, болезни легких и печени, патологии крови;
- длительное лечение гормональными препаратами или НПВС;
- злоупотребление алкогольными напитками и табакокурением.
Выделить приоритетную причину провоцирующую воспаление до сих не представляется возможным, ученые предполагают, что гастродуоденит чаще всего развивается при совокупности нескольких патологических факторов.
Прорывом в изучении механизма поражения стал 1983 год, когда была обнаружена в тканях слизистой желудка бактерия Helicobacter Pylori. С этого времени изменились взгляды на причины и течение заболевания, а так же и методы лечения.
Бактерия присутствует в микрофлоре большинства людей, но не наносит вреда без сочетания нескольких предрасполагающих факторов, при наличии которых она начинает активно размножаться, это могут быть:
- нарушение гуморальной и нервной иннервации функции стенок желудка и 12перстной кишки;
- повышение кислотности и снижение количества слизи;
- снижение регенерации тканей.
Так же формы гастродуоденита различаются по таким показателям как:
- Распространенность поражения тканей:
- локализованный;
- разлитой;
- Уровень выработки пищеварительных ферментов:
- низкокислотный;
- высококислотный;
- с нормальной секрецией;
- ахилический.
- Тип течения заболевания:
- компенсированный;
- кекомпенсированный (прогресс патологии на фоне отсутствия реакции на лечение).
- Наличие характерных особенностей:
- полипозный;
- гипертрофический;
- ригидный.
- Уровень вовлечения в патологический процесс тканей органа:
Далее в классификации различных форм гастродуоденита играют роль показания аппаратных и лабораторных исследований.
По данным эндоскопического обследования, различается картина поражения слизистой оболочки, это может быть:
- Поверхностный или эритоматозный гастродуоденит. При этом наблюдается отечность тканей и незначительное утолщение складок.
- Гипертрофический (нодулярный). К отеку и утолщению слизистой добавляется гиперемия и точечные кровоизлияния с белесым налетом.
- Эрозивный (геморрагический). На слизистой заметно распространение множественных поверхностных изъявлений с фибриновым налетом и значительным скоплением слизи.
- Атрофический. Заметны выраженные очаги атрофированной ткани, и значительное уплощение складок оболочки. Очаговый тип поражения слизистой является предъязвенным состоянием.
- Рефлюкс – гастрит.
Результаты гистологического анализа показывают уровень поражения тканей:
- легкий воспалительный процесс;
- умеренный;
- тяжелое поражение тканей;
- воспаление с наличием очагов атрофии;
- поражение с выраженной желудочной метаплазией.
Симптомы и клинические проявления гастродуоденита
 В подавляющем большинстве случаев о развитии гастродуоденита больной может смутно догадываться в период обострения болезни. Но характер клинических проявлений заболевания настолько широк, что обострение или приступ острого гастродуоденита можно принять за другую патологию.
В подавляющем большинстве случаев о развитии гастродуоденита больной может смутно догадываться в период обострения болезни. Но характер клинических проявлений заболевания настолько широк, что обострение или приступ острого гастродуоденита можно принять за другую патологию.
Помимо этого отличается и выраженность симптомов, которая зависит от таких показателей как:
- степень патологических изменений в структуре слизистой оболочки;
- стадия развития заболевания;
- возможность желудка выполнять свои функциональные обязанности;
- наличие нарушений процессов метаболизма.
Симптоматика может выражаться в таких показателях как:
- диспепсические проявления, такие как:
- тошнота;
- изжога;
- отрыжка;
- рвота;
- понос, метеоризм, вздутие живота;
- болевой синдром различного характера;
- астено-невротические проявления, иногда анемия.
Так же характер симптомов зависит от локализации патологического поражения тканей и типа секреторной функции преобладающей в желудке, например:
- Недостаточность желудочного секрета или фундальный гастрит, ведет к развитию атрофической формы гастродуоденита. Состояние отличается чувством общего дискомфорта, отрыжкой воздухом с неприятным запахом, часто присутствуют приступы боли в области эпигастрия.
- Вовлечение в патологию антрального отдела желудка отличается появлением поздней боли, которая возникает только при поражении выходного отдела. Состояние предшествует развитию язвы 12перстной кишки.
- При рефлюкс-гастрите или дуоденальногастральном рефлюксе развивается реактивный вид заболевания. Для него характерно:
- боли после принятия пищи в области надчревья;
- продуктивная рвота желчью, после которой заметно улучшение состояния;
- потеря массы тела неясной этиологии.
Особенности лечения различных форм гастродуоденита
 Методы лечения гастродуоденита во многом основываются на симптоматической картине, и определяется уровнем функциональных способностей желудка и 12перстной кишки.
Методы лечения гастродуоденита во многом основываются на симптоматической картине, и определяется уровнем функциональных способностей желудка и 12перстной кишки.
Единой схемы лечения для вех видов заболевания нет и быть не может. Для определения размеров и характера поражения обязательно проводится дополнительное обследование такими методами как:
- ЭФГДС – эзофагогастродуоденоскопия. Эндоскопическое исследование, которое позволяет оценить степень поражения, установить локализацию воспалительного процесса, взять кусочки тканей для выяснения наличия патогенных бактерий и проведения гистологического анализа.
- РН – метрия. Исследование позволяющее оценить уровень кислотности.
В первую очередь определяется адекватная диета для больного, отвечающая форме и виду гастродуоденита. Далее подбираются лекарственные препараты, нормализующие секреторную функцию и купирующие боли во время приступов.
При наличии бактерий возбудителей назначается антибактериальная терапия, в сочетании с препаратами заживляющего действия.
Обязательно включаются в схему лечения витамины, ферменты и микроэлементы, уровень которых значительно снижается при воспалительных процессах на слизистой оболочке.
Часто медикаментозная терапия заменяется растительными средствами, обладающими противовоспалительным, вяжущим и обезболивающим действием.
Гастродуоденит, развившийся на фоне химического отравления, требует исключения первопричины, замены лекарственного препарата, вызывающего воспаление на более мягкое средство. При наличии рефлюкс-гастрита, в первую очередь стабилизируется моторика, и вводятся средства, связывающие желчные кислоты.
Если же причина воспалительного процесса кроется в органической непроходимости начального отдела кишечника, то консервативные методы лечения бессильны. В этом случае вылечить гастродуоденит может только оперативное вмешательство.
Эрозивная гастропатия
Эрозивная гастропатия — это образование поверхностных дефектов (эрозий) слизистой оболочки желудка.
Обнаружить эрозии можно при гастроскопии — изучении слизистой желудка с помощью эндоскопического зонда.
Различают острые и хронические эрозии. Размеры острых язв составляют один-два миллиметра. При устранении повреждающего фактора подобные дефекты заживают не более двух-семи дней. Хронические эрозии внешне напоминают прыщи, диаметром до трёх-семи миллиметров, со срединным вдавлением.
Эрозивная гастропатия может возникнуть при травмах, ожогах, стрессах, агрессивном воздействии лекарств, например, аспирина, преднизолона, злоупотреблении алкоголем, сахарном диабете, сепсисе (заражении крови), тяжелых состояниях, которые сопровождаются почечной, сердечной либо печеночной недостаточностью. Эрозивная гастропатия появляется в результате недостаточного кровоснабжения слизистой оболочки желудка, нарушении его слизистого «одеяла», чрезмерного выделения соляной кислоты. Возникновению эрозий способствует обсемененность желудка микробами хеликобактер пилори, постоянный обратный заброс (рефлюкс) из кишки в желудочный просвет.
Образование дефектов слизистой протекает бессимптомно либо проявляется голодными желудочными болями, изжогой, кислой отрыжкой, тяжестью под правым ребром, повышенным газообразованием, желудочными кровотечениями. Поскольку эрозивная гастропатия сопровождает различные заболевания, её лечение определяется основным диагнозом. Применяется диетотерапия, фармакологические средства (ингибиторы протонового насоса, антибактериальные средства, Н2-блокаторы, антациды, цитопротекторы, лекарства улучшающие ток крови в микрососудах). Больной должен избавиться от алкогольной зависимости, бросить курение.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе