Бак анализ что такое
Что такое бак анализ и как его сдавать - Про паразитов
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
Диагностика состояния организма осуществляется при помощи различных методов, которых в наше время существует очень много. Анализ кала – консервативный способ проверки состояния желудочно-кишечного тракта и других органов. Существует несколько разновидностей анализа кала, метод диагностики каловых масс подбирается с учетом цели исследования, которая индивидуальна для каждого человека. Сегодня мы поговорим о том, как сдавать кал на анализ. Из следующей статьи вы узнаете, как правильно сдать кал.
Как собрать кал на анализ
Практически для всех анализов кал собирают одинаково (за небольшими уточнениями для некоторых анализов).
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Кал собирают в сухую чистую стеклянную баночку с крышечкой или в специальный контейнер из аптеки. Если Вы купили контейнер для анализа кала в аптеке, в нём есть специальная пластмассовая ложечка для сбора материала.
Ребенку кал собирают из горшка, с памперса или пелёночки, сразу после акта дефекации. Взрослые из тщательно гигиенически обработанного судна или унитаза. Для анализа нужно небольшое количество кала —1-2 чайные ложки.
Лучше всего сдать для анализа утренний кал. Но если это невозможно. Можно собрать кал вечером и хранить его тщательно закупоренной банке или контейнере не дольше двенадцати часов на нижней полочке в холодильнике.
Как собрать кал в пластиковый контейнер
Пластиковую пробирку с крышкой, в которой есть длинная палочка с ватой на конце (это готовый контейнер с средством для забора материала).
Как правильно собрать кал в пластиковый контейнер:
- надеваем перчатки;
- открыть пробирку и достать палочку с ваткой;
- раздвинуть ягодицы, и провести (протереть) кончиком палочки с ваткой по коже области вокруг ануса;
- осторожно, не касаясь никаких поверхностей опустить палочку обратно в пробирку;
- плотно закрыть крышку.
Как собрать кал на специальное предметное стекло
Так же для сбора кала можно использовать предметное стекло.
Последовательность действий:
- надеваем перчатки;
- аккуратно отклеиваем клейкую ленту (стараемся ничем не прикасаться к поверхности стекла с которой мы отклеили клейкую ленту);
- раздвинуть ягодицы и наклеить клейкую ленту на кожу ануса и прилегающих участков. (наклеиваем на 1-2 секунды);
- аккуратно отклеиваем от кожи и наклеиваем обратно на предметное стекло туда же где была лента. (клейкой поверхности ленты не касаться.)
Что такое коптограма
Копрограмма (иногда ее называют общим анализом кала) – один из лабораторных методов исследования каловых масс, широко используемый в медицине для оценки функции и диагностики заболеваний желудочно-кишечного тракта.
Этот анализ является очень информативным, он помогает оценить моторную и ферментативную функцию кишечника, состояние микрофлоры, заподозрить воспалительный процесс и онкологические заболевания, обнаружить гельминтов.
Основными преимуществами этого анализа являются его высокая информативность, простота исполнения, а самое главное – доступность. Ввиду незрелости пищеварительной системы, копрограмма у детей имеет свои особенности, поэтому на контейнере с материалом для исследования обязательно указывается возраст пациента.
По копрограмме можно оценить:
- наличие в кале желчных пигментов. В норме должен присутствовать стеркобилин;
- насколько хорошо работают пищеварительные железы, определяется по количеству крестиков напротив мышечных волокон, крахмала, нейтрального жира, жирных кислот, перевариваемой клетчатки. Чем больше плюсиков напротив каждого из этих названий, тем хуже переваривается пища;
- есть или нет воспаление в кишечнике.Показателями того, что воспаление есть служат наличие в кале патологических примесей: слизи, крови, гноя — их указывают плюсиками если они есть. В норме их в кале нет.Присутствие в анализе кала большого количества лейкоцитов (в норме они единичные); присутствие в анализе кала — эритроцитов. В норме — они отсутствуют. Кишечный эпителий — в норме быть не должно.
- есть или нет в кишечнике паразитов и их яиц, в норме ни того ни другого в кале быть не должно.
На копрограмму могут повлиять лекарства: ферментные препараты и антибиотики. Доктор, который назначает анализ и затем будет оценивать результат должен знать, что вы принимаете эти лекарства.
Самостоятельно отменять лекарства перед сдачей этого анализа не следует, следует проконсультироваться с доктором по этому поводу. Анализ обычно готов на следующий день.
Копрограмма (иногда ее называют общим анализом кала) – один из лабораторных методов исследования каловых масс, широко используемый в медицине для оценки функции и диагностики заболеваний желудочно-кишечного тракта.
Перед сдачей копрограммы нужно соблюдать правила:
- не следует изменять привычный рацион;
- за 2 суток до сбора материала необходимо отказаться от продуктов, которые могут изменить окраску кала (свекла, томаты, брокколи, спаржа, листовые овощи, черника, вишня, чернослив и др.);
- не менее чем за 3 суток прекратить прием противовоспалительных, ферментных, антибактериальных препаратов, а также тех, которые влияют на моторную функцию кишечника и всасывание питательных веществ;
- анализ сдается не ранее, чем через 3 суток после проведения рентгенологического исследования ЖКТ с контрастными веществами;
- не рекомендуется собирать кал на анализ в период менструации, при кровотечении из геморроидальных узлов или анальной трещины, так как в каловые массы может попасть кровь;
- стул должен быть естественным, нельзя прибегать к использованию слабительных средств, свечей и клизм;
- перед сдачей анализа следует предупредить врача о недавних выездах за границу, особенно в экзотические страны.
Как правильно собрать кал для коптограмы
Чем быстрее этот контейнер будет доставлен в лабораторию, тем достовернее будет результат. Хранить его можно не более 12 часов, в дальнейшем материал становится непригодным для исследования.
Кал для копрограммы необходимо правильно собрать:
- перед сбором кала нужно помочиться, чтобы моча не попала в материал для анализа, и выполнить туалет промежности и области ануса при помощи проточной воды и мыла;
- затем нужно опорожнить кишечник в сухую чистую емкость, из которой в специальный контейнер для сбора анализов нужно переложить 1-2 чайных ложки кала;
- контейнер необходимо плотно закрыть, подписать на нем фамилию и возраст пациента, а также дату и время сбора анализа.
Как сдать анализ кала на хеликобактер пилори
Кроме соблюдения технических моментов сбора материала для анализа, на протяжении нескольких дней до сдачи кала, нужно соблюдать следующие рекомендации: за неделю до сдачи перестать принимать антибиотики; за три дня не употреблять алкоголь, пищу, с большим содержанием клетчатки, а также способную приводить к окраске каловых масс: свеклу, напитки с красителями; не применять ректально свечи либо мази, не пользоваться слабительными препаратами.
Кал для исследования необходимо правильно собрать:
- после дефекации часть фекальных масс необходимо поместить в стерильный контейнер для сбора биологического материала, который нужно заранее приобрести в аптеке или в лаборатории;
- исключить попадание в биологический материал крови, мочи, слюны, гноя и других посторонних примесей, которые с большой вероятностью исказят результаты анализа;
- контейнер с содержимым необходимо плотно закрыть и доставить в лабораторию не позднее 4-5 часов до исследования.
Информативность диагностического теста зависит не только от выбранного исследования, качества оборудования и квалификации персонала, а еще и от того, как пациент подготовился к анализу. Соблюдение вышеописанных правил позволить врачу лабораторной диагностики максимально точно оценить состояние здоровья пациента и сделать правильные выводы при анализе.
Правила сдачи кала на дисбактериоз
Материал (кал) на кишечный дисбактериоз собирается до начала лечения антибактериальными и химиотерапевтическими препаратами. Для исследования собирают свежевыделенный кал.
За 3 — 4 дня до исследования отменить приём слабительных препаратов, касторового и вазелинового масла и прекратить введение ректальных свечей. Кал, полученный после клизмы, а также после приёма бария (при рентгеновском обследовании) для исследования непригоден.
До сбора анализа помочитесь в унитаз, далее путём естественной дефекации в подкладное судно соберите испражнения (следить, чтобы не попала моча). Подкладное судно предварительно обрабатывается любым дезинфицирующим средством, тщательно промывается проточной водой несколько раз и ополаскивается кипятком.
Материал доставляется в лабораторию в течение 3 часов с момента сбора анализа. Желательно в течение указанного времени материал хранить в холоде (для этого можно использовать хладопакет или обложить контейнер кубиками льда, приготовленными заранее).
На контейнере необходимо указать вашу фамилию, инициалы, дату рождения, дату и время сбора материала, запись должна быть сделана разборчивым почерком. В направительном бланке обязательно должен быть указан диагноз и дата начала заболевания, сведения о приёме антибиотиков. При взятии материала необходимо соблюдать стерильность.
Даже если вы к ним не принадлежите, не думайте, что вирус для вас не опасен. Дело в том, что такие универсальные дезинфикаторы, как хлорка, например, для него совершенно не представляют никакой угрозы.
Поэтому он передается и воздушно-капельным путем, и с водой, и с плохо вымытыми фруктами и овощами. Поэтому своевременное выявление инфекции, посредством сдачи анализа кала на ротавирус, и лечение — это залог не только вашего здоровья, но и благополучия окружающих.
Помните, что заболевание проявляется практически моментально после попадания инфекции в организм, — через 12 часов. И проявляется очень бурно: жидким и частым стулом, рвотой, повышенной температурой тела. Чтобы исключить другие заболевания и назначить правильное лечение, нужно как можно раньше сдать анализ кала на ротавирус.
Поскольку анализ назначается часто тогда, когда налицо все признаки заболевания или, как минимум, недомогания, никакой особой подготовки не требуется. Правила простые: биоматериал нужно собирать в стерильный контейнер, достаточно будет нескольких граммов, после чего в течение 3х часов его нужно доставить в лабораторию.
В норме ротавирус не должен быть обнаружен. В обратном случае врач незамедлительно назначит вам лечение, чтобы как можно быстрее запустить процесс выздоровления, борьбы с инфекцией и не допустить обезвоживания организма, которое таит самую большую опасность, на фоне лихорадки и частого стула или рвоты.
Если у вас или вашего лечащего врача есть подозрения на то, что у вас или вашего ребенка проявления ротавирусной инфекции, как можно скорее постарайтесь сдать анализ кала на ротавирус. Это можно сделать, привезя материал в любое удобное отделение клиники «Здоровья». Результат и его расшифровка будут готовы уже на следующий день.
Как правильно собрать кал для анализа на яйца гельминтов
Фактически никаких специфических подготовок перед сдачей анализа кала на яйца гельминтов быть не должно.
Правила подготовки к анализу:
- помочитесь перед сбором материала, для того чтобы моча не попала в кал;
- необходимо взять чистую, сухую ёмкость, куда будет проводиться дефекация;
- из полученного материала необходимо взять 8-10 см3 (~2 чайные ложки). Кал забирается при помощи специальной «ложки» которая встроена в крышку специального контейнера, который вам должны выдать для сбора кала;
- кал для анализа собирается из разных участков каловых масс (сверху, с боков, изнутри);
- материал (кал) кладется в выданный вам контейнер, и плотно закрывается;
- необходимо подписать контейнер (Ваше имя и фамилию, дату сбора анализа).
Для получения наиболее точных данных настоятельно рекомендуется сдавать кал для анализа на яйца гельминтов в течение 30-45 минут после дефекации. Хранить кал можно в течении 5-8 часов в холодильнике, в плотно закрытом контейнере при температуре +4ºС-+8ºС. Однако хранение может отрицательно повлиять на результаты анализов.
Для анализа необходимо собрать 8-10 см3 (~2 чайные ложки) кала.Полученный материал рекомендуется отнести в лабораторию в максимально короткие сроки, это позволит наиболее качественно произвести анализ и позволит получить наиболее достоверные результаты.
Однако если у вас нет возможности отнести материал в ближайшие сроки в лабораторию, вы можете хранить материал в холодильнике при температуре +4ºС / +8ºС в течении 8 часов. Чем дольше материал пробудет в холодильнике, тем менее точны будут результаты.
Как сдать анализ кала на скрытую кровь
Делается для выявления повреждений слизистой оболочки желудочно-кишечного тракта, сопровождающихся кровотечением. Иногда кровотечение не интенсивное, но продолжительное, оказывающее существенное влияние на самочувствие пациента. Выявить такое кровотечение непросто. Помочь в этом может анализ кала на скрытую кровь.
За 3-е суток до сбора анализа необходимо убрать из рациона рыбу, мясо, помидоры, чтобы исключить ложно положительный результат. В норме результат анализа — отрицательный. Результат готов на следующий день.
Как сдать анализ кала на дизгруппу
Он же бакпосев, он же баканализ. Его назначают при острых кишечных инфекциях для исключения или установления диагнозов: дизентерии, сальмонеллеза, коли-инфекции. А также назначают контактным при выявлении перечисленных инфекций в детских учреждениях, больницах, род.домах, пищеблоках.
Это посев кала на специальную питательную среду. Для посева можно взять кал, собранный пациентом из контейнера или непосредственно взять мазок специальной ватной палочкой из заднего прохода обследуемого. Анализ готовится пять-семь дней.
Анализ кала на трипсин
По этому анализу определяется активность пищеварительных ферментов. По этому анализу судят об активности ферментативной функции поджелудочной железы.
За 3-е суток до сбора анализа следует прекратить приём ферментов. Анализ бывает готов на следующий день. Норма анализа кала на трипсин 1:40 и выше(1:80, 1:160, и т.д.).
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Кал на условно-патогенную микрофлору
Выявляет микрофлору, которая может в норме обитать в кишечнике, но иногда чрезмерно размножается и вызывает дискомфорт в кишечнике, понос, запор, сыпь и т. д.
Анализ кала на условно-патогенную микрофлору собирается и готовится аналогично анализу кала на дисбактериоз. Результат бывает готов через семь- восемь дней.
Анализ кала на панкреатическую эластазу
Данное исследование показано тогда, когда у пациента есть подозрения на панкреатит, диабет, опухоль поджелудочной железы или имела место ее травма.
Это может серьезно исказить точность результатов. Контейнер, заполненный примерно на 1/3 плотно закрыть и привезти в тот же день в нашу лабораторию для последующего анализа.
Когда нельзя собирать кал
Есть определенные правила, когда нельзя собирать кал. Эти правила нужно соблюдать для правильной постановки диагноза.
Кал нельзя собирать:
- после клизмы, после свечей (слабительных или лечебных);
- с примесью мочи;
- во время приёма слабительных.
Можно ли сдавать кал во время приёма антибиотиков — зависит от цели исследования, этот вопрос нужно обсудить с врачом. На некоторые показатели антибиотики не влияют, некоторые — кардинально изменяют.
Источники:
- http://www.medcentr.biz/service/analysis/general/st_pancreatic_elastase/
- https://bolvzheludke.ru/poleznoe/analiz-kala-na-helikobakter/
- https://www.invitro.ru/for-clients/mat/1148/
- https://myfamilydoctor.ru/koprogramma-chto-pokazyvaet-kak-sobrat-kal/
- http://mamadoktor.ru/38-92/analiz-kala.html
- http://www.medcentr.biz/service/analysis/general/st_feces_rotavirus/
- https://www.polismed.com/articles-analiz-kala-na-jajjca-glist-01.html
Как сдавать анализ на токсоплазмоз при беременности
Анализ на токсоплазмоз при беременности рекомендуется сдавать два раза: в первом триместре, а затем во втором. В некоторых случаях врачи назначают его и на более поздних сроках беременности.
Такой контроль объясняется тем, что именно в период ожидания ребенка первичное заражение токсоплазмозом особо опасно. Инфицирование может стать причиной самопроизвольного аборта или развития внутриутробных патологий плода. Если же заражение вторично, то угрозы для здоровья матери и будущего ребенка нет, так как организм выработал иммунитет.
- Виды анализов на токсоплазмоз
- Как правильно сдавать анализ
- Расшифровка результатов исследования
- Лечение беременных
Виды анализов на токсоплазмоз
Выявить бактерии можно с помощью разных методов. Практически всегда биологическим материалом для диагностики является венозная кровь.
Наиболее часто применяются следующие методы:
- РНИФ (реакция непрямой иммунофлуоресценции) – информативный метод, позволяет выявить заболевание уже на первой неделе заражения.
- ИФА (иммуноферментное исследование) – при помощи этого способа выявляются титры антител в крови человека и иммуноглобулинов IgG/IgM. На данный момент этот метод считается одним из самых информативных и точных.
- ПЦР (полимеразная реакция биологического материала) – для исследования берется не только кровь, но и моча, мокрота, околоплодная жидкость. При помощи этого метода можно выявить даже самое незначительное количество патогенных микроорганизмов, но как давно произошло заражение, при помощи ПЦР определить нельзя.
- РСК – при помощи этого исследования выявить токсоплазмоз можно через 14 дней после инфицирования. Из всех представленных видов анализов этот считается менее точным.
Если анализ показал положительный результат, то необходимо определить инфицирован ли ребенок.
Для этого беременной проводят процедуру амниоцентеза – взятие на анализ околоплодных вод. Забор вод разрешается производить на любом сроке ожидания ребенка. В большинстве случаев процедура абсолютна безопасная, но возможны и негативные последствия. Специалисты отмечают, что после проведения амниоцентеза может случиться выкидыш.
Как правильно сдавать анализ
Стандартные анализы для выявления TORCH-инфекции не требуют особой подготовки.
Беременной женщине нужно соблюдать такие же правила, что и перед классическим анализом крови.
- сдайте кровь на анализ не позднее 10 утра;
- за день до процедуры перестать пользоваться парфюмерией, ухаживающей косметикой с сильной отдушкой;
- за два дня до сдачи анализа перестать употреблять острую, жирную, соленую пищу;
- обязательно предупредить врача о применяемых препаратах, так как они могут повлиять на результаты исследования.
Если назначен амниоцентез, то беременной женщине перед этой процедурой нужно сдать анализ крови и мочи, также пройти ультразвуковое исследование.
При соблюдении этих простых рекомендаций риск получить неинформативный результат анализа значительно снижается.
Расшифровка результатов исследования
Расшифровка анализа должна проводиться только специалистом, который может точно определить, какие показатели указывают на заражение, а какие на подозрение инфицирования или отсутствие патогенных микроорганизмов у беременной женщины.
Расшифровка:
- Если в бланке анализа указано, что IgG и IgMотрицательные, это означает, что женщина никогда не была инфицирована токсоплазмозом. Соответственно она попадает в группу риска, поэтому обязательно должна сдавать анализы в каждом триместре.
- В том случае, если IgM отрицателен, а IgG положителен, это значит, что организм знаком с бактериями, поэтому имеется иммунитет. Угрозы для плода нет.
- Если происходит наоборот: IgG отрицательный, IgM положительный, то это означает, что произошло первичное заражение вовремя беременности. Женщине назначают повторный анализ и УЗИ. По результатам этих исследований определяются дальнейшие действия.
- Когда оба показателя положительные, это говорит о том, что либо иммунитет справился с заболеванием в течение года, либо инфекция совсем свежая. Назначаются дополнительные исследования.
Токсоплазмоз – это не венерическое заболевание, а паразитарное. Поэтому даже при положительном результате анализов сексуальному партнеру женщины обследование и лечение проходить не нужно.
Основная опасность заражения заключается в том, что возможно внутриутробное инфицирование плода.
Последствия токсоплазмоза у беременных:
- Выкидыш – если заражение токсоплазмозом было первичным, то, скорее всего, это приведет к выкидышу. Причина: пороки и патологии развития плода, вызванные заражением токсоплазмозом.
- Дефекты и болезни у новорожденного ребенка; последствия инфицирования могут быть разнообразными: внешние дефекты, болезни зрения, желтуха, неврологические заболевания.
- Послеродовые осложнения – у самой женщины после родов могут возникнуть серьезные осложнения: потеря крови, повышение температуры, замедление возращения матки в нормальное состояние.
- Преждевременные роды – на более поздних сроках заболевание может привести к преждевременной родовой деятельности.
- Токсикоз – если женщина заражена, то токсикоз проявляется очень ярко: ухудшается самочувствие, появляется сильная слабость.
Лечение беременных
Лечить токсоплазмоз нужно обязательно, схему и длительность рассчитывает врач индивидуально. Следует учитывать, что все лечебные мероприятия начинаются только на 12–14 неделе беременности. На ранних сроках токсоплазмоз не лечат, так как высока вероятность развития внутриутробных инфекций и патологий, и как следствие, произойдет самопроизвольный выкидыш.
На втором триместре назначаются антибиотики, хорошо зарекомендовал себя препарат Спирамицин, он хорошо переносится, а также один из самых эффективных в отношении бактерий токсоплазмоза. Еще одним популярным средством для лечения заражения считается Фансидар, но он угнетает функцию кроветворения, поэтому его назначают в тандеме с фолиевой кислотой.
Беременной также показан прием витаминных комплексов и препаратов, повышающих иммунитет.
Анализы на токсоплазмоз считаются самым информативным способом для выявления инфицирования. Женщинам, планирующим ребенка, рекомендуется сдавать его за 3–4 месяца до зачатия, а тем, кто в положении 2–3 раза за период беременности.
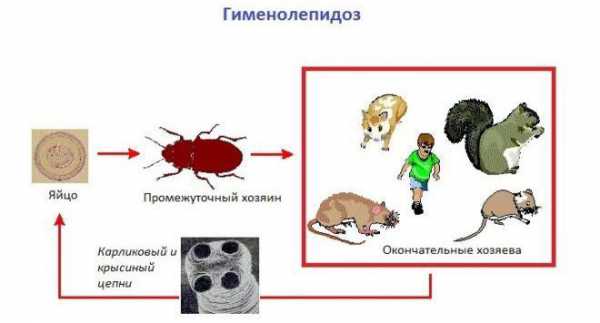
Методы диагностики гименолепидоза
Гименолепидоз в основном встречается в странах с жаркими климатическими условиями. Повышенные температуры воздуха и сухость создают благоприятную среду для возникновения заражения паразитом.
Распространенность заболевания и признаки
Чаще всего источником гименолепидоза выступают грязные предметы с улицы, с которыми играют дети. В результате заражения иммунитет ребенка сильно ослабевает, и появляются другие сопутствующие болезни. Взрослые могут заразиться гименолепидозом через плохо промытые фрукты, овощи, грязные руки, в редких случаях через зараженную пыль при вдыхании.
В процессе развития заболевания у пациентов отмечается резкое ухудшение общего состояния организма и ослабление иммунной системы.
Если человек обнаруживает у себя частые головные боли, отсутствие аппетита, тошноту, головокружение, болевые ощущения в кишечнике, проблемы со стулом, нарушение сна и постоянную раздражительность, то врачи рекомендуют сделать анализ на гименолепидоз.
Лабораторное исследование на подтверждение диагноза
Перед тем как сдавать анализ, необходимо за 14 дней до него отказаться от употребления лекарственных препаратов, иначе это может повлиять на результаты будущего исследования.
За 4 суток стоит исключить из рациона жареную пищу, консервы, копченые продукты, а также сильно сладкое и кислое.
Также до начала исследования врач может прописать прием препарата Фенасал, что поможет увеличить выделение яиц паразитов на 50%.
Постановка диагноза происходит посредством анализа кала на гименолепидоз. В результатах исследования должно значиться присутствие в кале пациента яиц гельминтов.
Сдать анализы придется повторно 3 раза с перерывом в 5–7 дней между исследованиями, так как развитие паразита и выделение им яиц имеет свои особенности.
Когда яиц в каловых массах обнаруживается большое количество, тогда для постановки диагноза достаточно обычного исследования мазка под микроскопом. В случае присутствия малого количества яиц в забранном материале проводят различные методы его обогащения для выявления точного результата.
Материал для анализа на выявление гименолепидоза рекомендуется сдавать свежим, желательно в утреннее время.
Наличие гименолепидоза можно обнаружить в анализах крови.
Для этого изучаются следующие показатели:
- изменение количества лейкоцитов;
- завышенное значение СОЭ;
- большое содержание аминотрансфераз и билирубина;
- повышенное число эозинофилов;
- наличие нормохромной или гипохромной анемии.
Процесс исследования проб занимает у лаборанта в среднем несколько часов, поэтому результаты выдаются в зависимости от интенсивности работы выбранной лаборатории.
В справке указывается отрицательный либо положительный результат анализа на гименолепидоз. Если результат оказался положительным, то заболевание необходимо незамедлительно лечить.
Правильное медикаментозное лечение подберет лечащий врач, опираясь на количественные показатели проведенной диагностики.
Анализы на яйца глист перед посещением бассейна
Заразиться паразитами можно от другого человека в любом общественном месте. Поэтому в правилах посещения такого многолюдного места, как бассейн обязательна справка об отсутствии таких заболеваний, как гименолепидоз и энтеробиоз. Энтеробиоз и гименолепидоз передаются через любые предметы, а также через грязные руки зараженного человека.
Диагностические процедуры энтеробиоза
Анализ на энтеробиоз (наличие остриц) проводится методом соскоба желательно до 10 утра. Точность диагностики считается достаточно высокой.
Необходимый материал можно сдать как в любой клинике, так и собрать самостоятельно и отнести на анализ.
Перед его сдачей нельзя проводить процедуры подмывания и опорожнения.
Самостоятельно соскоб берется несколькими методами:
- при помощи ватной палочки и специального контейнера. Палочкой необходимо провести в области кожных покровов заднего прохода. Далее, она помещается в контейнер и относится на лабораторное исследование;
- можно воспользоваться липкой лентой и специальным стеклом. Лента прилепляется к коже у анального прохода и с забранным материалом приклеивается к стеклу. Проба передается в клинику для подробного анализа.
Результат будет готов на 2 день после забора пробы. Следует обратиться к врачу для выписки специальной справки об отсутствии заболевания. Справка имеет срок годности 10 дней и в этот период необходимо оформить абонемент для посещения бассейна.
Анализ на гименолепидоз для бассейна проводится методом сдачи кала или крови в любой близлежащей лаборатории.
После диагностики материала врачом выдается справка об отсутствии данного заболевания. Ее необходимо предоставить в бассейн.
Исследование на энтеробиоз и гименолепидоз обезопасит всех посетителей и подчеркнет сознательность самого любителя плавания.
Методы терапии глистной инвазии
Лечение гименолепидоза проводится с учетом цикличности развития карликового цепня.
Терапия направлена на уничтожение взрослых особей паразита и не действует на его личинки, поэтому проводятся повторные лечебные процедуры через 5–7 суток.
Подготовка к лечению
До начала лечения гименолепидоза больного прописывается специальная диета, адсорбенты для улучшения работы кишечника, медикаменты для печени.
Диета при гименолепидозе назначается по Певзнеру (стол №13). Она повышает защитные механизмы организма и увеличивает сопротивление паразитам. Энергетическая ценность рациона понижается и уменьшается количество потребляемых жиров и углеводов. Витаминный состав пищи увеличивается в несколько раз, что помогает организму быстрее справиться с гименолепидозом.
Пища приготавливается в воде или на пару, подается в протертом или мелко порезанном виде. Режим питания разделен на 6 небольших порций за день.
Адсорбенты для улучшения работы ЖКТ применяются в соответствии с индивидуальными особенностями пациента. В большинстве случаев назначают:
- Энтеросгель;
- Лактофильтрум;
- Белый уголь.
Медикаменты для печени:
- Овесол;
- Карсил;
- Гепабене.

Применяемое лечение от паразитов
Основное лекарство для лечения гименолепидоза Фенасал. 4-х дневная терапия проводится в 2 курса. Интервал между курсами 5–7 суток.
Дозировку препарата разделяют на 4 приема каждые 2 ч. в перерывах между питанием. Или суточную дозу выпивают за 1 прием за 2 ч. до приема пищи в течение 2 дней подряд.
Фенасал используется для лечения пациентов гименолепидоза возрастом с 2 лет. Дозировка варьируется согласно возрастным ограничениям от 1 до 2 гр. в сутки.

Анализы после проведенной терапии можно сдавать по прошествии 2 недель после лечения.
Чтобы избежать интоксикации организма и аллергии назначают антигистаминные препараты:
- Эриус;
- Цетрин;
- Тавегил;
- Зиртек.

Восстановление после терапии
Восстановительный этап предотвращает побочные действия после лечения гименолепидоза. Также снижается риск повторного самозаражения. Пациенту прописывается пробиотики, такие как:
- Бифидум форте;
- Бифиформ;
- Линекс.
А также медикаменты, помогающие регулировать стул. К ним относится:
- Дюфалак;
- Фрутолакс;
- Нормазе.

После проведенной терапии за пациентом проводят диспансерное наблюдение сроком 6 мес. В этот период проводят детальную диагностику по получению данных о типе простейших и количестве выделяемых яиц в 1 гр. каловых масс.
По прошествии 6 мес. берется контрольный анализ и в случае отрицательного результата на гименолепидоз пациента снимают с учета.
Профилактические меры против гименолепидоза
Для того чтобы избежать заражения гименолепидозом или повторного его появления, врачи рекомендуют соблюдать ряд следующих правил:
- регулярная влажная уборка помещений особенно с массовым скоплением людей. Сюда относятся учебные заведения, детсады, различные развлекательные и досуговые центры. Уровень высокой санитарной обработки комнат и предметов общего пользования позволит минимизировать риск заражения гименолепидозом;
- культура гигиенического воспитания детей в детсадах и учебных заведениях. Разъяснение элементарных правил личной гигиены: частое мытье рук с мылом, тщательное промывание овощей и фруктов перед употреблением в пищу, правильное пользование предметами индивидуальной гигиены;
- обследование 2 раза в год поступающих детей в детсады и учебные заведения, а также их работников на отсутствие гименолепидоза;
- своевременное обнаружение и незамедлительное лечение больных гименолепидозом;
- донесение родителями до своих детей правил личной гигиены с раннего возраста и контроль над их исполнением.
Видео: Общий анализ кала
Анализ крови бак что это такое - Все про паразитов
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день...
Читать далее »
Эхинококкоз относится к классу редких инфекционных заболеваний. Среди всевозможных червей, паразитирующих в человеческом организме, эхинококк представляет наибольшую угрозу. Гельминт может длительное время находиться в различных органах, ничем себя не проявляя.
При возникновении даже незначительных подозрений глистной инвазии следует сдать анализ на эхинококк. Лечение заболевания и скорость выздоровления человека будет всецело зависеть от своевременности проведения обследования и выявления месторасположения гельминта.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Особенности заболевания и причины инфицирования
Эхинококки являются одной из разновидностей глистов, заражение которыми происходит через загрязненные продукты питания, воду и от животных. Паразиты представляют угрозу для жизни человека, поскольку поражают жизненно важные органы – печень и легкие, значительно реже страдают сердце и головной мозг.
Основное действие червя связано с формированием характерных эхинококковых кист с полостью, заполненной жидкостью. Через некоторое время уплотнение начинает покрываться соединительной тканью и медленно расти, становясь тяжелым. Отсутствие должного лечения приводит к осложнениям и инвалидности.
Эхинококк остается активным 5–7 месяцев. Он присутствует в фекалиях животных, и устойчив к внешней среде. Обнаружение этой разновидности гельминта требует немедленного оперативного вмешательства. Поскольку кистозные образования разрастаются, а при разрыве его содержимое вытекает, заражая остальные органы.
Первопричиной инфицирования эхинококком является пренебрежение правилами гигиены. Яйца паразита попадают в организм после тесного общения с домашними животными или контакта с зараженной почвой. Употребление мяса животного происхождения, подвергшееся недостаточной термической обработке, тоже является причиной развития заболевания. В группу риска заражения эхинококкозом входят люди, чья работа связана частым контактом с животными.

Характеристика обследования
Исходя из места локализации и количества кист, определяется степень тяжести заболевания. Зачатую болезнь протекает бессимптомно, и первые проявления болезни наблюдаются лишь спустя год после инфицирования. Тем временем паразит отравляет организм своего носителя продуктами жизнедеятельности.
Через определенное время в крови пациента появляются антитела к эхинококку (АТ). Спустя 3 месяца, их концентрация достигает максимума, и остается на таком уровне долгий промежуток времени.
Когда размеры кист становятся значительными, их можно обнаружить на снимке, сделанном после прохождения флюорографии или рентгенографического исследования.
Сегодня наиболее эффективный и достоверный метод диагностики – это иммуноферментный анализ, позволяющий определить присутствие в сыворотке крови АТ к возбудителю. Концентрация иммуноглобулина, вырабатываемого в ответ на контакт с эхинококком, снижается спустя 3 месяца после начала лечения, что и говорит о его успешности.
Принципы сдачи анализов
Проведение анализа на эхинококк показано при подозрении на инфицирование паразитом.
Материалом для исследования служит кровь, забор которой производится с локтевой вены объемом в 3 мл. Период проявления АТ к эхинококку занимает около месяца, поэтому коэффициент позитивности не во всех случаях является точным. По истечении указанного времени назначается повторное проведение анализа крови на эхинококк.
Перед исследованием материала на предмет глистной инвазии рекомендуется придерживаться некоторых правил:
- не курить за полчаса до анализа;
- сдачу производить натощак;
- отказаться от употребления спиртных напитков за несколько дней до сдачи;
- не принимать сильнодействующие препараты.
Заподозрить наличие возбудителя болезни можно по нижеперечисленным признакам:
- симптоматика, указывающая на повреждение внутренних органов, при этом конкретная причина ее возникновения не установлена;
- слабость в теле и чрезмерная утомляемость;
- высыпания на эпидермисе в виде мелких красных пятен;
- образование кист в легких, печени или почках;
- перепады температуры тела;
- частые головные боли.
Если человек входит в группу риска заражения эхинококкозом, сдавать кровь на исследование необходимо не реже, чем раз в 2 месяца.
Расшифровка данных анализов: норма или отклонение
У абсолютно здорового человека нормой считается отсутствие АТ к возбудителю. Отклонению от нормы способствует наличие инфекции. Анализ крови на эхинококкоз дает следующие ответы:
- если результат титр 1:100, значит, анализ отрицательный и считается нормой, наличие гельминтозов не обнаружено, однако, 100% гарантии отсутствия возбудителя заболевания эти показатели не дают;
- титр больше 1:100 оценивается как положительный ответ, наличие заражения эхинококкозом.
Не во всех случаях отрицательный результат указывает на то, что человек не заразился эхинококком. Низкая концентрация антител наблюдается, если размеры кист не превышают 2 см или заболевание находится на последней стадии, когда новообразование становится неоперабельным. Пациенту рекомендуется повторный лабораторный анализ спустя месяц. Дополнительно оценивается заражение другими типами паразитов.
Когда анализ на эхинококкоз дает положительный результат, это значит, что заболевание находится в активной стадии, и требует немедленного оперативного вмешательства. После удаления кистозных образований наступает реабилитационный период с помощью медикаментозных средств.
Факторы, влияющие на результаты анализов
Наличие некоторых заболевания оказывает влияние на результаты анализов, поэтому данные, полученные в ходе проведенного исследования, могут быть ложноположительными. К таким патологиям относят:
- туберкулез легких и других органов;
- злокачественные опухоли;
- цирроз печени;
- гельминтозы.
Помимо перечисленных патологий, на результат исследования могут повлиять следующие факторы:
- прием иммунодепрессантов;
- применение цитостатических средств;
- проведение лучевой терапии;
- анализ крови на гемолиз;
- хилез.
Поскольку присутствует множество искажающих результаты факторов, этот способ обнаружения эхинококка имеет свои недостатки. К ним относится изменение чувствительности к кистам, сформированным глистами, а также особенности иммунитета больного.
Для постановки верного диагноза необходимо учесть не только результаты анализов, но и эпидемиологические факторы. К этой группе относят:
- проживание в неблагоприятном районе;
- контакт с бездомными животными;
- употребление продуктов плохого качества.
Специалист учитывает и возможность слабовыраженного иммунного ответа, когда отсутствует детектируемый уровень АТ. В подобной ситуации паразит остается незамеченным не один год.
Методика лечения
Основным способом борьбы с эхинококком является оперативное вмешательство, проводимое для удаления кистозных образований. Помимо этого, пациенту предписывается прием антигельминтиков сильного действия до проведения хирургической операции и после нее.
Во время операции производится или полное удаление уплотнений, или их вскрытие с последующим извлечением содержимого кисты. При проведении инструментального вмешательства полость подлежит обработке специальным дезинфицирующим раствором. Если вскрытие будет произведено неосторожно, то становится возможным повторное заражение паразитом.
В случае невозможности извлечения кисты, специалист проводит противопаразитарное лечение. После осуществленной терапии необходимо сдать кровь на анализ, чтобы определить наличие антител к эхинококку. Если их концентрация снижается, значит, произведенное лечение эффективно. В противном случае говорят о рецидиве кисты. Чтобы избежать повторного инфицирования, необходим прием антибактериальных средств, которые назначает только лечащий врач.
Заболевание легче предупредить, чем вылечить, поэтому следует придерживаться нескольких простых правил:
- избегать тесного контакта с бездомными животными;
- более тщательно следить за гигиеной рук;
- употреблять в пищу исключительно чистые продукты.
Если же заражение произошло, затягивать с визитом к врачу не стоит, особенно при первых проявлениях болезни.
Особенности проведения анализа крови на токсокароз и расшифровка результатов
Анализ на токсокароз проводится для выявления инфицирования человека токсокарами, которые способны попасть в организм при контакте с больными животными или употребления в пищу плохо-обработанных мясных продуктов. Подтверждением диагноза будет обнаружение антител к антигенам паразита. Как проводится и расшифровывается результат проведенного обследования?
- Когда необходимо обследование
- Проведение анализа
- Положительный результат
- Отрицательный результат
- Дополнительные обследования
Когда необходимо обследование
Проникая в пищеварительный тракт человека, токсокар, как правило не вызывает специфических симптомов, так как этому препятствует иммунная система. Очень редко возможно воспаление глаз и увеличение размеров печени. В случае заражения малышей, болезнь развивается стремительно.
Миграция паразита в кровеносной системе приводит к опасным симптомам и при отсутствии лечения в тяжелых случаях, ребенок может погибнуть.
Среди симптомов токсокароза, чаще всего выделяют:
- беспокойный сон;
- снижение остроты зрения;
- возникновение косоглазия;
- краснота глаз;
- постоянные головные боли;
- боль в области живота и расстройство стула;
- постоянные боли суставов;
- повышение температуры тела до 37,5 градусов;
- повышенное чувство беспокойства и агрессии;
- увеличение лимфоузлов;
- пневмония.
На данный момент зафиксировано несколько случаев заражения головного мозга токсокаром. При этом у больного возникали эпилептические припадки и другие симптомы.
Проведение анализа
Для выявления паразита проводится иммуноферментный анализ крови на токсокароз. Для этого делается забор крови из вены. Не менее 8 часов до проведения процедуры, пациенту нельзя есть и 1 час курить. Допускается питье небольшого количества воды. За 24 часа до забора материала, из своего меню следует исключить жирные продукты и алкоголь. Так же следует избегать высоких физических нагрузок и стрессовых ситуаций.
Стоит отметить, что на результат исследования могут повлиять:
- Проведение рентгенографического обследования.
- Использование антибиотиков в больших дозах. Проводить анализ на токсокара возможно только после полной отмены антибактериальной терапии.
- Физиологические факторы (менструация и т. д.).
Медики отмечают, что результаты исследований могут быть сомнительны. Как правило, в таких ситуациях назначают повторный анализ. Отрицательный результат тоже не исключает вероятности заболевания.
Анализы на токсокары способны выявить антиген TES Ag, который после попадания в кровь вызывает активизацию иммунитета, который определяет их как чужеродные и начинает производить иммуноглобулины. Основная задача иммуноглобулинов – борьба с антигенами. Со временем происходит их накопление в организме. Считается, что чем выше интенсивность заражения, тем в крови будет выявлено больше иммуноглобулинов.
Скопление иммуноглобулина имеет название титр. Чем выше его значение, тем интенсивнее развивается инфекция в организме. Каждая лаборатория применяет для их определения различные методы, поэтому результаты, сделанные в разных местах, могут немного отличаться. Считается, что титр положительный, когда его показатель оказывается выше установленной нормы. Если этот показатель в пределах нормы или ниже, то говорят об отрицательном результате анализа. Иногда титр оказывается нулевым. Это говорит об отсутствии в крови данного иммуноглобулина.
Положительный результат
Иммуноглобулин начинает синтезироваться в организме при контакте с возбудителем. Поэтому если результат анализа оказался положительным, это указывает на контакт с возбудителем. Даже если никаких проявлений болезни у пациента не отмечается, ему необходима обязательная консультация врача, где он расскажет о подозрении на болезнь. Особенно важно это при обследовании детей, потому как у малышей симптомы токсокароза могут отсутствовать. Единственной зацепкой в таком случае становится ухудшение зрения, которое происходит после того, как возбудитель достиг глаз.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Чтобы определить период времени, который прошел с момента контактирования с возбудителем, выявления проблем в работе разных органов и степени их серьезности, врач назначит:
- анализ крови на определенный вид иммуноглобулина;
- клинический анализ крови для выявления количества эозинофилов;
- для уточнения диагноза через 2 недели пересдается анализ на антиген.
Если количество иммуноглобулина превышено и повторное обследование это подтверждает, то считается, что токсокар попал к пациенту недавно и сейчас в организме больного есть живые личинки паразита.
При подозрении на наличие токсокара, расшифровка анализа проводится с учетом самочувствия.
При этом ориентируются на:
- Наличие у пациента явных признаков токсокара или других глистных инвазий. Анализ на антитела позволяет предположить наличие контакта с возбудителем в недавнем времени. При этом следует обследоваться у специалиста.
- Анализ оказался положительным, но никаких проявлений токсокара нет. В таком случае принято считать, что с момента заражения прошло много времени. Иногда бывают моменты, когда титр оказался положительным, но ни симптомов токсокароза, способных подтвердить болезнь никогда не возникало.
Отрицательный результат
Когда исследование показало отрицательный результат и симптомы болезни отсутствуют, можно сказать, что инфицирования паразитом не было. А контакт, даже если он и был, то не способствовал болезни.
Возможны ситуации, когда токсокары проникли в глаз, но результат может оказаться отрицательным.
Для выявления антител используют несколько методов:
- Иммуноферментное исследование считается наиболее чувствительным, поэтому является приоритетным.
- Связывание комплимента. При объединении антитела с антигеном, активизируется особый комплимент. Выявить его можно исследуя кровь. Если комплимента не удалось обнаружить, то результат считается отрицательным.
В связи с тем, что токсокар в человеке не способен достичь половой зрелости, его диагностика оказывается затрудненной. Выявить паразита в кале тоже невозможно. Поэтому главным способом диагностики считается иммунологический метод.
Чтобы поставить окончательный диагноз, врачу потребуется сопоставить титр с тяжестью болезни. Лечение назначают тем, у кого титр оказался превышенным. Тем, у кого титр низкий и признаков токсокароза нет, требуется наблюдение.
Курс лечения считается эффективным, когда титр снижается до показателя 1:800. Но добиться такого результата в большинстве случаев бывает очень сложно. Терапия длительная и проводится до получения нормального показателя.
Дополнительные обследования
В связи с тем, что токсокароз не имеет специфических признаков, для его диагностики требуются дополнительные методы исследования.
Для подтверждения заболевания проводят биопсию печеночной ткани.
Во время визуального осмотра пациента, врач обратит внимание на:
- Состояние кожных покровов. При повышенной температуре тела кожа становится влажной. А при поражении печени, приобретает желтоватый оттенок.
- Пациент испытывает сонливость и постоянную усталость.
- Возможно затруднение дыхания, появляется кашель.
- Доктор проведет пальпацию живота и прослушает сердце.
Дополнительно проводится:
- рентгенографическое исследование;
- УЗИ;
- компьютерная томография;
- осмотр глазного дна;
- проверка остроты зрения.
Особенно это актуально для детей. При выявлении паразита лечение должно быть незамедлительным. Курс терапии должен назначать врач, так как самолечение способно привести к необратимым последствиям.
ИФА анализ крови на паразитов
Что же такое ИФА? Так сокращенно называют один из методов лабораторной диагностики, помогающий исследовать состав крови на предмет содержания антигенов и антител.
Более полное название звучит так: иммуноферментный анализ. Он помогает выявить количество и качество антител. Помимо этого кровь анализируют данным методом, чтобы определить уровень гормонов, присутствие иммунологического комплекса и прочих биоактивных элементов.
Что это?
В сегодняшней медицинской практике такой вид лабораторной диагностики используют для диагностирования различных болезней. А в отношении нахождения паразитов в организме человека ИФА считается одним из самых эффективных.
Берут по данной методике не только кровь из вены, но анализируют стекловидное тело, слизь цервикального канала и уретры, мазки и спинномозговую жидкость. Беременная женщина, по требованию врача, может также проанализировать околоплодную жидкость. Сдача крови происходит на голодный желудок. За пару недель до даты ее проведения пациент прекращает все виды специальных лечений, сопровождаемых приёмом антигельминтных препаратов и других лекарств.
Несколько вариантов проведения исследования:
- Прямой;
- Непрямой;
- Блокирование;
- Конкурентный.
Если в организм проник антиген (так называется возбудитель болезни), клетки иммунитета начинают производство антител для уничтожения чуждого агента. Антителами названы особенные белки. Когда они соединяются с антигенами, идёт построение иммунологических комплексов. Проведение этого исследования изучает состояние этих самых комплексов.
Иммунная реакция соединяет антиген с антителом, и выстраивается иммунный комплекс. Антиген находится на поверхности каждой клетки. Клетка иммунитета, если встречает другую клетку сомнительного характера, то начинает сравнивать совпадение антигена на ее поверхности с теми кодами, которые содержатся в ее базе данных. Если процесс опознавания прошел удачно, то иммунная клетка, будучи в роли полицейского, отпускает подозрительный объект. Когда же информация антигена той клетки не знакома иммунной, то посредством антител идёт опознание по принципу «свой/чужой», как и у военного радиомаяка.
Выявленный чужак вынуждает иммунную клетку «позвать» еще группу антител и уничтожить «неприятеля».
В ферментативном процессе одно вещество преобразуется в другое. Каждый отдельный субстрат обладает своим ферментом. Вещество, полученное в результате реакции, исследуется на концентрацию возбудителя. Окраска раствора (ее тональность) является своеобразным индикатором количества.

Показание к проведению
Наиболее частыми встречаются показания такого рода:
- Изучения инфекционной патологии передающейся половым путём. Сокращенно ИППП. Это уже знакомые инфекции (уреаплазмоз, хламидоз, микоплазмоз, трихомониаз). Идет выявление специфических антител к возбудителю заражения.
- Изучение инфекционных патологий, чтобы узнать стадию болезни. Обычно так диагностируются вирусные гепатиты, а также ВИЧ.
- Выявление скопления гормонов для определения болезни таких органов, как железа внутренней секреции.
- Идентификация разнообразных соединений, помогающих узнать причину интоксикации организма в момент отравления, укуса змеи или насекомого.
Вот основной список медицинских назначений для проведения ИФА. Экспериментальная медицина, когда проводит клинические испытания и разрабатывает новые лечебные препараты и вакцины для профилактики иммунитета, тоже обращается за помощью к ИФА.
ИФА на паразитов
ИФА относится к типу лучших диагностик обнаружения паразитов в организме человека. Не скроется от него даже небольшое количество гельминтов.
Кровь с целью выявления «гостей!» исследуется разными путями. Все зависит то того, какой тип гельминта интересует врача. Обнаруживаются и диагностируются следующие болезни:
- Амебиаз;
- Аскаридоз;
- Тениоз;
- Токсоплазмоз;
- Цистицеркоз;
- Лямблиоз;
- Трихинеллез исследуют более одного раза. От 4-й до 12-й недели после инвазии ищут максимальное число антител;
- Фасциолез. Когда болезнь протекает в острой форме, ИФА определяет концентрацию антител и по ним диагностируется кожный лейшманиоз или висцеральный;
- Описторхоз определяется дифференциальной диагностикой от острого до хронического протекания заболевания.
Взятие кала дает распознать наличие глистов не только в кишечном тракте, но и в желчных протоках, печени, двенадцатиперстной кишке и поджелудочной железе. Точность результатов зависит от состояния и возможностей оборудования, квалификации лаборанта и его внимательности.
Пока вредитель не начал размножаться в теле человека и находится в малом числе, то и самому лучшему лаборанту весьма сложно выявить болезнь.
Если использовать соскоб на тест энтеробиоза, можно получить достаточный объем данных, не причиняя болезненных ощущений пациенту. И даже его эффективность зависит от того: начал гельминт размножаться или нет. Такой тип анализ требует повторного исследования в случае появления сомнений.
Не так давно лаборанты получили в свое распоряжение наиболее технологичный способ проведения иммунологических исследований. Методом ИФА анализ делается более точно. Наличие антигенов и антитела к паразитам различных видов в нём определяются через изучение состава крови. Его безошибочность зависит от:
- вида паразита;
- активен ли тот в размножении;
- число гельминтов в теле человека.
Как выглядит тестирование?
Для ИФА на наличие гельминтов сдается кровь из локтевой вены и помещается в стерильной сухой пробирке. Чтобы достичь четкого результата, требуется до 5 мл образца крови.
Если подозревают наличие лямблий и глистов у новорожденного младенца, то анализ у него не берут из вены. Используют сохранившуюся плаценту или отбирают кровь из пуповины.
Пациент не должен принимать пищи за 8 часов до процедуры. Никакого алкоголя, приёма лекарств и газированных напитков.
Когда лучше сдать кровь на обнаружение гельминтов?
Если взрослый человек начал обнаруживать у себя симптомы глистной инвазии, но не вполне уверен, то обращается к врачу. И если нет причин другого характера, которые выводили бы организм из нормального самочувствия, то назначается лабораторный анализ.
Паразиты вызывают аллергию и провоцируют большой список болезней.
Помимо ИФА есть еще методика полимеразной цепной реакции (ПЦР). Она также отличается большой точностью результатов и эффективна даже тогда, когда другие способы диагностики оказались бессильными
Лечащий врач выбирает один из видов лабораторных исследований для каждого отдельного пациента. Увы, но далеко не каждый населенный пункт и не каждая клиника имеют лаборатории, оснащенные оборудованием, для проведения таких анализов. Это стоит хороших денег. Но когда есть возможность применить эти методики диагностирования, то лучше воспользоваться, так как результат они дают весьма точный.
Если же не получится, придется обойтись тем, что доступно.
Еще одной причиной проанализировать кровь является подбор необходимой вакцины, лечение болезней, вызванных паразитами и при беременности.

Анализы на паразитов для детского возраста
Более частыми гостями гельминты бывают именно у детей. Причина простая – несоблюдение малышами правил гигиены, особенно при игре в песочницах и на детских площадках. Их руки постоянно соприкасаются с чем-то грязным. И заболеть им куда проще, чем взрослым людям. Статистика говорит, что в детстве каждый человек минимум один раз был заражен гельминтами.
Если возникают подозрения на глистную инвазию, то чаще всего берут именно кал на исследование, а также соскоб для обнаружения энтеробиоза.
Как правило, такой методики бывает вполне достаточно, и она позволяет выявить наличие паразитов. Но если эти методики проводятся неоднократно, а результата заражения нет, хотя внешние симптомы остаются и даже развиваются, то необходимо исследование крови.
Детям ИФА также делают, как и взрослым, забором крови натощак из локтевой вены. Надо отметить, что в отношении детей оно является наиболее полным по объему и точности информации.

Достоверность ИФА
Основой иммуноферментного анализа считается изучение крови на присутствие иммуноглобулинов. На этом строятся основные правила иммунологии. Как только в организме появляется чуждый элемент, иммунная система вырабатывает их в большем, чем прежде, количестве. Также встреча с различными вирусами приводит эти механизмы иммунитета в действие. Иммуноглобулины нейтрализуют вредоносные антигены.
Такая особенность позволяет вступать белкам в союз с антигенами и образовывать комплекс, называемый «антитело-антиген». Именно его качество определяется во время проведения теста.
Превосходство метода ИФА:
- доступен по цене;
- удобен в работе;
- очень большая информативность;
- обнаруживает болезнь на ранней стадии;
- сравнительно быстрое проведение анализа до получения результата;
- можно контролировать развитие болезни в организме;
- высокая унификация позволяет сделать большой объем обследования;
- каждый этап диагностики проводится в автоматизированном режиме.
ИФА имеет достоверность в районе 90%. Такой вид исследования помогает врачу распознать вид заражения. Уровень иммуноглобулинов способствует наблюдению динамики лечебного процесса.
Видео
Заключение
Теперь можно подвести итог описанию диагностики ИФА в отношении паразитов. Такой вид лабораторных исследований выявляет антигены, появившиеся вместе с продуктами жизнедеятельности глистов. Им же определяются иммуноглобулины (антитела). Благодаря ИФА доктор, с высокой точностью определяет тип гельминтов, динамику патологии и контролирует процесс выздоровления.
Бак анализ что это
Бакпосев, или бактериологический посев мочи – специальный анализ, предназначенный для точного определения типа и количества бактерий, присутствующих в урине. Это нужно, чтобы установить наличие возбудителя заболевания и определить наиболее подходящий препарат, к которому микроорганизм будет чувствителен.
Делают бакпосев в лабораториях, соблюдая стерильность. Условно можно выделить такие основные моменты проведения анализа:
- Подготовка питательной среды, помещение на нее небольшого объема урины пациента.
- Размещение пробирок с материалом в термостате, благодаря чему обеспечивается нужная для исследования температура.
- Оценка результатов.
Бакпосев делается до 5 дней. За выделенное время бактерии, присутствующие в моче, развиваются в подходящей для них среде. Затем специалист сможет оценить, какого типа микроорганизмы размножились и в каком количестве.
В каких случаях нужно сдавать анализ мочи на бакпосев
Врач при необходимости сам дает пациенту направление на бакпосев. Обычно показаниями служат:
- беременность (в этом случае повторять сдачу анализа придется несколько раз за весь период вынашивания ребенка);
- подозрение на инфекционное заболевание мочеполовой системы;
- сахарный диабет;
- сниженный иммунитет.
Бакпосев используется на всех этапах терапии: для постановки диагноза, для контроля проводящегося лечения, для определения причины рецидива.
Почти всегда мочу на бактериальный посев сдают при цистите. Только на основании полученных данных можно определить природу заболевания и узнать, какой тип микроорганизмов послужил возбудителем.
Как сдается моча на бак посев
От того, насколько правильно пациент сдаст урину, зависит достоверность полученных результатов. Рекомендуется придерживаться таких правил:
- Выдерживать диету перед бакпосевом. За 24 часа перед сдачей анализа нужно отказаться от употребления любых красящих продуктов, среди которых наиболее распространены свекла и морковь.
- Снизить уровень физической активности перед процедурой. Сутки накануне бактериологического посева следует вести умеренно подвижный образ жизни: значительные нагрузки способны повлиять на нормальный уровень концентрации белка в урине, исказив результат.
- Отказаться от приема каких-либо лекарственных препаратов перед сбором урины. Недопустимо употреблять ничего, что способно изменить обычный состав мочи. Под запрет попадают все аптечные средства, в том числе витамины, травяные сборы, мочегонные чаи.
- Употреблять нормальное для себя количество жидкости накануне бакпосева. Перекос в любую из сторон недопустим. Если человек будет пить слишком много воды или чая, то концентрированность урины снизится, что сделает невозможным адекватный анализ количества бактерий. И наоборот: ограничение в потреблении жидкости значительно повысит концентрированность собранного биоматериала.
- Собирать мочу в стерильную емкость. Ее можно приобрести в аптеке или взять в некоторых частных лабораториях. Не следует использовать «подручные средства»: например, очень популярны для сбора урины баночки из-под детского питания. Но даже будучи вымытыми, они не могут стать стопроцентно чистыми, в результате чего анализ покажет избыток белка, которого на самом деле в моче нет.
- Перед сбором материала тщательно подмыться и вытереться. Это необходимо, чтобы в урину не попало ничего лишнего.
- Собирать мочу утром. Порцию следует брать среднюю, то есть необходимо немного помочиться и лишь затем приступать к «заданию». По объему минимальным значением считается 3-5 мл: с меньшим количеством урины провести полноценный анализ не получится, но и большей порции зачастую не требуется.
- Принести материал в лабораторию в течение часа после завершения сбора. Максимальное время хранение мочи, пригодной для анализа – 2 часа.
Обычно рекомендации, касающиеся правильного прохождения бакпосева, озвучивает врач. Не стоит игнорировать правила или пытаться выполнить их не полностью: от точности соблюдений этих пунктов зависит достоверность полученных результатов, а значит, и адекватность диагноза и назначенного лечения.
Бактериологический посев урины: как расшифровать результаты
Полученную после сдачи анализа информацию пациенту обычно расшифровывает врач. Но каждому человеку будет полезно хотя бы немного разбираться в этом вопросе.
Существует особая единица измерения – КОЕ. Она обозначает количество микробных групп, наблюдаемых на каждый миллилитр жидкости. Полученные показатели трактуются следующим образом:
- менее 1000 КОЕ/мл – в лечении нет необходимости. Считается, что микробы попали в образец урины случайно с наружных половых органов;
- 100 000 КОЕ/мл и больше – воспалительный процесс вызван микроорганизмами, которые дали такой результат;
- 1000 – 100 000 КОЕ/мл – бактериологический посев проведен неправильно, рекомендовано повторное исследование.
 При положительных результатах анализа в справке обозначаются все обнаруженные в моче бактерии, грибы, простейшие. Иногда дополнительно проводится антибиотикограмма, позволяющая определить степень чувствительности микробов к различным препаратам. Таким образом врач получает возможность назначить подходящую пациенту антибактериальную терапию.
При положительных результатах анализа в справке обозначаются все обнаруженные в моче бактерии, грибы, простейшие. Иногда дополнительно проводится антибиотикограмма, позволяющая определить степень чувствительности микробов к различным препаратам. Таким образом врач получает возможность назначить подходящую пациенту антибактериальную терапию.
Успех лечения зависит от того, насколько правильно был поставлен диагноз и подобраны медикаменты. Потому не стоит отказываться от сдачи урины на бактериологический посев: именно этот анализ позволяет сделать терапию максимально качественной и быстрой. К процедуре следует подойти ответственно, чтобы с первого раза получить правильный результат и сразу же приступить к лечению, не тратя времени на повторные исследования.
cystitis.su
Общая информация
Бак анализ дает возможность выяснить, применяя различные виды исследований, наличие в организме патогенных бактерий. К нему прибегают в тех случаях, когда все остальные анализы не могут дать достаточное количество данных, позволяющих поставить точный диагноз. Особенно это касается ситуаций, когда возникают подозрения на развитие воспалительных и инфекционных заболеваний в организме.
Это исследование будет производиться при помощи посева полученного из пробы материала в специальную питательную среду. Уже, исходя из полученных данных, врач сможет поставить точный диагноз, присутствуют ли в нем возбудители различных заболеваний. Это достигается за счет того, что в питательной среде, бактерии активно размножаются, и можно отделить болезнетворные уже не составит большого труда.
Бак анализ, кроме тщательного исследования на присутствие патогенных бактерий, дает возможность установить их концентрацию, что тоже важно для выбора способа борьбы и дальнейшей профилактики.
«>
Как проходит исследование
Различные виды бактериологических исследований, в число которых входит и бак анализ – это, прежде всего комплексные анализы полученных образцов. Именно от этого они будут подразделяться по различным направлениям изучения. Основу будут составлять выяснение типа заболевания, участвующих при этом бактерий, и какой орган был поражен инфекцией, в какой стадии она находится на данный момент времени.
Если необходим бактериологический посев для проведения изучения, как проходит заболевание глаз, следует сдавать анализ специальными тампонами, беря пробу для каждого глаза в отдельности. Причем для большей точности, больного следует проинформировать о том, что следует за 6 часов до взятия пробы прекратить употреблять лекарственные препараты, не проводить какие-либо процедуры. Это позволит получить наиболее точную информацию для точной диагностики заболевания или для контроля эффективности его лечения.
Если проходит диагностика гнойного конъюнктивита, сдавать анализ следует с использованием сухого и стерильного тампона, при помощи которого берется материал для дальнейшего бактериологического посева. Для этого необходимо будет собрать гнойное выделение, находящееся на внутренней поверхности на нижнем веке. Причем делается это движением к внутреннему углу глаза. Причем следует помнить, что ресницы не должны дотрагиваться до тампона.
Если само заболевание затронуло край глаза, то следует, используя пинцет, удалить все имеющиеся корочки гноя. Это связано с тем, что проба для бактериологического посева берется непосредственно из язвочки, которая будет расположена особенно близко у основания ресниц.
Если следует сдавать анализ из роговицы, то для этого следует взять весь необходимый для дальнейшего изучения бактериологический материал непосредственно из роговицы. Для проведения процедуры следует провести обезболивание глазного яблока. Само исследование будет осуществляться с использованием стерильного тампона.
Может применяться бак анализ и при диагностике заболеваний бактериального характера, связанных с отоларингологическим направлением. При этом следует знать, как правильно следует сдавать все необходимые образцы. При необходимости взять пробу из носовой полости, следует использовать только стерильный сухой ватный тампон. С его помощью, через введения в глубину полости носа, будет браться бактериологическая проба. Это позволит получить после посева наиболее полную картину воспаления и узнать бактерии, вызывающие заболевание. Сдавать пробу необходимо после 6 часового отказа от приема лекарственных препаратов и только специальными стерильными тампонами.
Если предстоит сдавать материал для бактериологического анализа во время исследования носоглотки, следует применять специальным стерильным тампоном. Он будет вводиться через носовое отверстие в носоглотку. Причем появление кашля не должно стать причиной остановки проведения процедуры.
При взятии пробы из ушей, прилегающая к очагу воспаления кожа обрабатывается специальным антисептическим раствором.
Изучение мочи и кала
В число самых распространенных случаев, применения бак анализа входит исследования мочи или кала. При этом направление на такое изучение может быть дано в случае диагностики:
- различных урологических заболеваний;
- при подозрении на развитие уреаплозмоза;
- если есть подозрение на гонорею;
- когда появились неприятные ощущения при мочеиспускании;
- когда появилась кровь в моче;
- моча становится мутной, имеет гнилостный запах.
Сдавать анализ мочи следует в тех ситуациях, когда требуется получить самую точную информацию о состоянии организма, так как через мочевыделительную систему проходят выделения и шлаки, отфильтрованные почками и потому при заболевании инфекционного характера, это же может сказаться и на моче. Причем сама проба будет браться точно так же как и для обычного анализа мочи.
Чаще всего бактериальный анализ кала назначается:
- новорожденным и детям до года;
- детям, страдающих длительным расстройством пищеварения или частыми простудными заболеваниями;
- если применялась длительное лечение антибиотиками, лекарственными средствами на основе гормонов, длительного лечения НПВС;
- для контроля качества лечения различных инфекционных заболеваний, связанных с ЖКТ;
- для проверки на глистные инвазии;
- как средство дополнительного контроля во время химиотерапии и лучевой терапии, проводимых для онкологических больных;
- если поставлен диагноз иммунодефицит.
При этом будет исследоваться состояние организма на текущий момент.
testanaliz.ru
Бак анализ или биохимический анализ является тем наиболее информативным методом исследования, который помогает не лишь выявить определенное заболевание, но и достаточно точно определить ту или иную стадию его развития, а также поставить правильный диагноз и назначить результативное лечение.
Кроме этого, неоспоримым преимуществом данного анализа является возможность оценки общего состояния здоровья, а также обнаружения недугов определенных органов еще на начальной стадии развития. А это немалая помощь при использовании профилактических мер и при укреплении здоровья.
Как правило, назначаются бак анализы крови, кала и мочи. Так, биохимия крови, к примеру, предоставляет весьма ценные сведения о том, что именно происходит в целом с организмом. Поврежденные клетки тканей имеют свойство выделять специфические ферменты.
Поэтому существуют определенные нормы данного анализа, посредством которых определяется то или иное количество ферментов непосредственно в крови обязательно у здорового человека. Количество их зависит от возраста и пола пациента.
При выполнении процедуры фиксируются уровни, которые выходят за пределы нормы. Какое-либо отклонение служит сигналом нарушений в деятельности организма, сбоев в работе его органов либо систем. Благодаря этому существует возможность своевременной реакции и локализации проблемы.
Бак анализ кала представляет собой лабораторное исследование, посредством которого изучается микробный состав непосредственно кала. Специалист во время исследования выявляет наличие микробов-возбудителей дизентерии, брюшного тифа, холеры, сальмонеллеза и иных инфекций.
Суть даного анализа заключается в помещении биологического материала в среду, благоприятную для развития бактерий, на определенное время и при установленной температуре. Как результат – определение возбудителя заболеваний и восприимчивости к антибактериальным средствам.
Данный метод также имеет название бак посев кала. Он имеет ряд преимуществ. С его помощью обнаруживается не лишь патогенная, но и условно патогенная флора. Имеется возможность составления антибиотикограммы, которая позволяет доктору назначить необходимое лечение с учетом чувствительности человека к антибиотику.
А это немаловажно. Кроме того, данный подход к лечению позволяет значительно уменьшить вероятность появления таких штаммов микроорганизмов, как антибиотико-резистентных. Хотя и об отрицательных сторонах также следует упомянуть.
Главнейший недостаток, который имеет бак анализ, — это время непосредственного проведения процедуры. Иногда бывает, что проведение анализа осуществляется тогда, когда бактерии только находятся на начальной стадии развития. А ее в организме обнаружить невозможно. И как следствие – возбудителя инфекции определить не удастся.
Как правило, назначается такой анализ для того, чтобы выявить различные кишечные инфекции для идентификации их возбудителя. К таким инфекциям относятся шигеллез, брюшной тиф, эшерихиоз и многие другие. Тест в основном проводится, если есть заболевания ЖКТ, которые сопровождаются расстройством стула и рвотой.
Бак посев кала проводится в специальной чашке Петри, в которой находится питательная среда. Затем осуществляется пересев на более обогащенные среды, в которых выделяются впоследствии кишечные бактерии. Так, чтобы выделить, к примеру, вибрионы, пересев делается на щелочную среду. Для выделения бацилл, требуется МПА. Для стафилококков – ЖСА. Для клостридий – среда Китта-Тароцци.
Сам анализ является довольно трудоемким и многоэтапным процессом, требующим от специалиста особого внимания. Для его осуществления очень важна стадия заболевания и то время, когда берется материал. Забор следует осуществлять еще до начала курса лечения антибиотиками, либо по истечении 12 часов после непосредственной его отмены.
Бак анализ мочи в основном сдают беременные женщины, для которых результат его весьма важен, поэтому и проходят его дважды. Сначала – на первых неделях, а затем – на 36 неделе. Данное исследование помогает врачам исключить вероятность бессимптомной или скрытой бактериурии, представляющей опасность для нормальной беременности.
fb.ru
Как сдавать анализ кала?
Перед тем как сдавать анализ кала необходимо на несколько дней прервать прием препаратов, влияющих на работу желудочно-кишечного тракта. Подготовка к анализу также может включать специальную диету, которую необходимо соблюдать в течение пяти дней перед тем, как сдавать анализ кала.
Перед сдачей анализа кала нельзя делать клизмы, принимать слабительное, употреблять в пищу продукты и вещества, имеющие выраженную окраску. Также перед тем как сдавать анализ кала нельзя делать рентгенографию кишечника – в процессе этой процедуры применяется рентгеноконтрастная жидкость, которая не позволит провести достоверный и полный анализ.
Где сдать анализ кала? Сделать это можно в больнице по месту жительства или в любом медицинском центре, оснащенном лабораторией. Анализ на выявление паразитов можно сдать в любой паразитологической лаборатории. В некоторых медицинских центрах работают специализированные лаборатории, где сдать анализ кала можно в удобное время.
Как правильно собрать анализ кала?
Не следует использовать в качестве тары для анализа кала спичечный коробок. Для этих целей необходимо использовать пластиковую или стеклянную тару. Перед тем как сдавать анализ каламожно также приобрести специальный набор, в который помимо тары входит удобная лопаточка для забора кала.
Готовить кал с вечера, если на анализ его нужно отнести с утра, не стоит. Для получения наиболее точных и достоверных результатов лучше сделать это с утра. Но при диагностике определенных заболеваний допускается доставка в лабораторию материала для анализа в течение 12 часов с момента дефекации.
При исследовании на наличие вегетативных форм (лямблий и т.п.) кал должен проверяться в течение 15 – 20 минут с момента забора, иначе вегетативные формы становятся нераспознаваемы.
Забор кала производится следующим образом: приблизительно 10 грамм кала берется из четырех разных мест свежих испражнений и помещается в чистую сухую тару. Перед сдачей на копрологию допускается хранение кала в холодильнике.
Как сдавать бак анализ?
Бак анализ, или бактериологический посев, позволяет изучить микробный состав материала и выявить возбудителей заболеваний. Например, бак анализ кала позволяет идентифицировать возбудителей сальмонеллеза, дизентерии, шигеллеза, брюшного тифа, холеры и прочих инфекционных заболеваний. Бактериологический посев является достаточно длительным по времени анализом (вплоть до нескольких дней или недель), так как произвести исследование можно только с учетом жизненного цикла микроорганизмов.
Бак анализ кала назначают до начала курса приема антибиотиков. Перед тем как сдавать бак анализ пациентам, которые уже начали принимать антибиотики, необходимо выдержать 12-часовой перерыв между последним приемом лекарственных препаратов и забором материала для посева.
Как сдавать бак анализ? Сдать анализ на бак посев можно в любом медицинском учреждении, имеющем специализированную лабораторию. Чаще всего сдать анализ на бак посев необходимо после обращения за медицинской помощью, когда присутствуют характерные для бактериальных инфекций симптомы.
Забор материала для посева может производиться с помощью специальной палочки или шпателя. Для исследования кала на бак посев достаточно около 2 – 3 грамм материала. Анализ на бак посев можно сделать в больнице по месту жительства и в различных медицинских учреждениях, оснащенных специальными лабораториями.
ymadam.net
Многие спрашивают: бак анализ — что это? Этот анализ позволяет определить присутствие бактерий в мочевыделительной системе. Когда возникают подозрения на болезнетворные бактерии, проводят бак анализ.
В медицинской практике для постановки диагноза иногда бывает недостаточно одних только обыкновенных анализов. В том случае, когда возникает подозрение на наличие в организме болезнетворных бактерий, проводится бак. анализ.
Анализ производится путем посева материала для исследований в питательную среду. Если в исследуемом материале присутствуют возбудители болезней, в питательной среде они начнут активно размножаться и картина заболевания станет предельно ясна. Такое исследование проводится для того, чтобы определить, с каким видом бактерий пришлось столкнуться и с помощью результатов определится с методом лечения. Кроме исследования наличия болезнетворных бактерий в организме человека, данный анализ проводится с целью установления их концентрации.
Бактериологические исследования бывают разных направлений, в зависимости от типа заболевания и пострадавшего органа. Так, при глазных заболеваниях материалы для исследований необходимо собирать с самый разгар процесса воспаления. Обязательно доктор должен придерживаться всех правил антисептики. Для того чтобы показатели были наиболее точными, необходимо как минимум за пять-шесть часов до самого исследования прекратить прием всех медикаментов и не проводить никаких процедур. Для того чтобы взять материал при глазном воспалении, необходимо при помощи двух отдельных тампонов взять материал на пробу из каждого глаза.
При гнойном конъюнктивите при помощи сухого и стерильного тампона необходимо для проведения бак. анализа взять гнойное выделение с внутренней поверхности нижнего века таким образом, чтобы направление движения шло к внутреннему углу глаза. Обязательно следует позаботиться о том, чтобы ресницы не дотрагивались до тампона. Когда заболевание затрагивает края глаза, необходимо предварительно при помощи пинцета удалить гнойные корочки. Для исследований необходимо брать материал из язвочки, расположенной ближе всего к основанию ресниц. Для того чтобы взять бактериологический материал из роговицы, необходимо предварительно обезболить глазное яблоко и проводить анализ при помощи стерильного сухого ватного тампона.
Если возникают подозрения о наличии бактериальных заболеваний отоларингологического направления, необходимо предпринять следующие меры. Так, для того, чтобы взять материал из носовой полости, необходимо воспользоваться стерильным сухим ватным тампоном путем введения его как можно глубже в полость носа. Как и в случае с глазами, для забора бак. анализа из каждого носового хода необходимо использовать разные тампоны. Для забора материала для исследований из носоглотки необходимо воспользоваться специальным заднеглоточным ватным тампоном. Вводится он в носоглотку через носовое отверстие. Даже при возникновении кашля нельзя прерывать процедуру до ее полного окончания. Если есть подозрения на дифтерию, необходимо изымать для исследований пленку и слизь, как из глотки, так и из носа.
Материал из ротовой полости берется обязательно натощак или по прошествии двух часов после последнего приема пищи. Материал необходимо брать при помощи сухого стерильного тампона с пораженных участков полости, располагающихся возле выходов протоков слюнной железы либо с ее слизистой оболочки. В том случае, когда на язвочках образовывается пленка, перед забором анализа ее необходимо снять при помощи стерильного пинцета.
Операцию по забору исследуемого материала из ушей должен проводить исключительно врач. В обязательном порядке прилегающая к месту воспаления кожа должна быть обработана каким-либо из антисептических средств.
Самым распространенным из бактериологических анализов является анализ мочи. Многих интересует вопрос: бак. анализ — что это? Этот анализ является одним из самых точных, при помощи этого анализа можно определить присутствие бактерий в мочевыделительной системе. По своей сути он похож на обыкновенный анализ мочи.
От правильной подготовки к сдаче анализа зависит точность результатов. Так, накануне перед днем, когда назначен анализ, нельзя пить чересчур много жидкости. Лучше придерживаться рамок обыкновенной дневной дозы. В том случае, когда человек выпивает слишком много жидкости, происходит разбавление мочи и концентрация бактерий уменьшается и гораздо сложнее установить истинную картину событий. Также настоятельно не рекомендуется вообще не употреблять жидкость или пить меньше нормы. Перед забором бак. анализа мочи необходимо ограничить прием антибиотиков. В любом случае, врача необходимо поставить в известность о том, что происходит прием таблеток.
В общей сложности, бактериологическое исследование мочи длится на протяжении десяти дней. Для того чтобы анализ был наиболее точным, для него необходимо сдать именно утреннюю мочу – в ней проще всего обнаружить наличие бактерий. Необходимо учитывать, что посуда для сдачи анализов обязательно должна быть стерильной. Нужно стараться собрать материал так, чтобы в него не попали волосы. Мужчинам, перед тем как наполнить баночку мочой, необходимо при помощи влажной тряпочки протереть головку полового члена.
После того, как анализ сдан, следует ожидать результатов. Вариантов может быть всего лишь два – отрицательный и положительный. При отрицательном результате можно не беспокоиться – в отобранном материале не было обнаружено бактерий или их следов. Также отрицательным считается такой анализ, при котором количество бактерий в материале незначительно. Положительный результат сигнализирует о том, что проведение исследований стало катализатором для размножения бактерий и их количество значительно возросло. В таком случае врачам необходимо будет провести несколько дополнительных исследований для определения оптимального варианта лечения.
Обязательно нужно учитывать, что перед тем, как собирать мочу на анализ, необходимо соблюсти все правила личной гигиены половых органов. Среднее количество материала для исследований – от трех до пяти миллилитров средней части утренней мочи. Емкость для сбора анализов обязательно должна быть герметичной. Сразу после того, как материал для анализа был собран, необходимо в срочном порядке доставить его в лабораторию. Максимальный срок доставки анализов составляет два часа. В случае, если сразу доставить анализы в клинику не получается, баночку с материалом следует оставить в холодильнике на срок не более двадцати четырех часов.
Бактериологические анализы необходимы также и при некоторых гинекологических заболеваниях, например, при бактериальном вагинозе. Материал для исследований необходимо собирать из одного из влагалищных сводов – заднего либо бокового. Перед сбором анализов необходимо провести тщательную гигиену половых органов, причем мыло не должно использоваться во время этой процедуры. Также перед тем, как сдать бак. анализ на бактериальный вагиноз, лучше воздержаться от процесса мочеиспускания на срок до двух часов. Сама процедура забора анализов является абсолютно безболезненной и длится в течение нескольких минут.
Для уточнения картины заболевания врач может дополнительно назначит анализ крови, который поможет выявить воспалительный процесс в организме и исключить вероятность развития заболеваний из числа передающихся половым путем.
misseva.ru
Преимуществами бактериологического посева являются:
- Высокая специфичность метода (то есть перекрестных ложных реакций не наблюдается).
- Возможность исследовать абсолютно любую биологическую жидкость человека.
- Лечебная цель – определение чувствительности выявленного микроба к тому или иному лечебному средству (антибиотикограмма), что позволяет с достаточно высокой точностью проводить лечебные назначения.
Недостатки бактериологического посева:
- Длительность получения результата.
- Высокие требования к забору материала.
- Определенные требования к квалификации персонала бактериологических лабораторий.
Показания для проведения бактериологического исследования
Применение микробиологического метода исследования достаточно широко распространено в медицинской практике, в частности, в инфекционных болезнях, гинекологии, урологии, хирургии, отоларингологии, онкологии и других. Безусловным показанием для необходимости проведения бакпосева являются любое воспалительное заболевание органов и систем организма человека, подозрение на септический процесс.
Материал для бакпосева
Для исследования забираются следующие биологические среды организма человека: носоглоточная слизь, слизь из зева, секрет бронхиального дерева (мокрота), испражнения (кал), слизь уретры, цервикального канала, секрет простаты, моча, кровь, спинномозговая жидкость, грудное молоко, желчь, содержимое кист, воспалительных очагов, раневое отделяемое.
Какие микроорганизмы можно выявить при бакпосеве
В слизи носа и зева можно обнаружить гемолитические стрептококки (Streptococcuc pyogenes, Streptococcuc agalactiae), пневмококки (Streptococcuc pneumoniae), золотистый стафилококк (Staphylococcus auereus), коринобактерии дифтерии (Corynebacterium diphtheriae), гемофильную палочку (Haemophilus influenzae типа b), менингококк (Neisseria meningitidis), листерии (Listeria).
В испражнениях пытаются выявить кишечную группу бактерий – салмонеллы и шигеллы (Salmonella spp., Shigella spp.) иерсинии (Iersiniae spp.), тифо-паратифозную группу бактерий (Salmonella typhi, Salmonella paratyphi A, Salmonella paratyphi B), условно — патогенные возбудители кишечных инфекций, анаэробные микробы, возбудителей пищевых токсикоинфекций, а также обследовать кал на дисбактериоз кишечника.
В содержимом ран, биопунктате, гнойном отделяемом можно выявить псевдомонады или синегнойную палочку (Pseudomonas aeruginosa).
Слизь урогенитального тракта обследуют на предмет наличия в ней возбудителей инфекций, передающихся половым путем – гонококка, трихомонады, грибов (Neisseria gonorrhoeae ,Trichomonas vaginalis, грибы рода Candida), уреаплазму (Ureaplasma urealyticum), микоплазму (Mycoplasma hominis), листерии (Listeria), также можно исследовать мазок на бактериальную флору.
Кровь можно посеять (обследовать) на стерильность.
Такие материалы, как грудное молоко, моча, секрет простаты, соскоб, мазок, раневое содержимое, суставная жидкость, желчь исследуют на общую обсемененность (бактериальную флору).
Что представляет собой бактериологический посев
Материал для исследования в бактериологической лаборатории помещают (делают посев) на специальные питательные среды. В зависимости от желаемого поиска того или иного возбудителя или группы возбудителей посев производится на разные среды.
Например, это может быть избирательная или элективная питательная среда (для роста какого-то одного возбудителя, рост других микробов при этом угнетается), примером которых может быть свернутая лошадиная сыворотка для выявления возбудителей дифтерии или среда с селенитом или с солями желчных кислот для обнаружения кишечных возбудителей.
Затем питательные среды помещают в термостат (специальный прибор), в котором создаются благоприятные условия (температура, влажность и др.) для роста и размножения возбудителей, в термостате среды находятся определенное время.
Далее проводят контрольный осмотр выросших колоний микроорганизмов, которые называют «культурой микроорганизмов». При необходимости проводят микроскопию материала колоний с предварительной окраской специальными красителями.
Что оценивается при контрольном осмотре? Это форма, цвет, плотность колоний, после дополнительного исследования – способность разлагать некоторые неорганические и органические соединения.
Далее проводят подсчет возбудителей. При микробиологической исследовании учитывается такое понятие, как колониеобразующая единица (КОЕ) — одна микробная клетка, способная образовать колонию, или видимая колония микробов. По КОЕ возможно определить концентрацию или количество микроорганизмов в исследуемом образце. Подсчет КОЕ проводится разными методами: подсчетом колоний под микроскопом, методом серийных разведений, секторным методом.
Сколько делается анализ
В большинстве случаев ответы на вопрос о том, сколько делается бак посев, будут следующими:
- 5-7 дней при исследовании слизи из носоглотки;
- 4-7 дней при исследовании мочи и кала (в данном случае сроки бакпосева уточняются лаборантом) (Основная статья: «Бакпосев мочи«);
- 7 дней при исследовании соскоба урогенитального тракта;
- 4-7 дней при исследовании на общую флору;
- 10 дней при исследовании крови на стерильность.
Так или иначе, о том, сколько дней готовится бак посев из того или иного органа, необходимо узнавать в лаборатории, в которой вы его сдаете.
Результаты бак посева
Результаты бак посева выдаются на руки пациенту. Сама расшифровка бак посева производится микробиологом в лаборатории. Именно он выдает врачу заключение, содержащее данные по количеству тех или иных микроорганизмов, а также их чувствительности к антибиотикам.
Расшифровка бакпосева помогает врачу в случае превышения норм присутствия грибков или бактерий, а также наличия признаков воспаления, назначить соответствующее данному случаю лечение.
neparazit.ru
Многие задаются вопросом: бак. анализ? Что это? А это очень полезная вещь, поэтому не стоит отказываться от проведения бак. анализа. Ведь он позволяет выявить, на какой стадии находится заболевание.
Если назначили больному бак анализ — что это и как его пройти правильно? Это вполне резонные вопросы, поскольку назначается он далеко не всем, поэтому не каждый больной знает, что собой представляет данная процедура.
Бак анализ, или как его еще называют — биохимический анализ, является самым информативным методом исследования. С его помощью можно выявить не только определенное заболевание, но и весьма точно определить стадию его развития. В результате врачу удается поставить правильный диагноз, а значит, он сможет назначить более результативное лечение.
Вот почему не стоит незнакомый термин воспринимать в штыки, не зная о его явных преимуществах, лучше расспросить своего лечащего врача о нем. Стоит знать, что неоспоримым преимуществом этого анализа можно назвать возможность оценки состояния здоровья в целом. Кроме этого он позволяет обнаружить недуги определенных органов, когда те находятся только на начальной стадии развития. Таким образом, это является немалой помощью при укреплении здоровья и при использовании различных профилактических мер.
Обычно врач назначает бак анализы крови, мочи и кала. Так, например, биохимия крови, сможет предоставить очень ценные сведения о том, что же конкретно происходит с организмом больного в целом. А все потому, что поврежденные клетки тканей выделяют специфические ферменты, на основе анализа которых и делаются определенные выводы.
Стоит отметить, что нужно знать, как правильно сдавать его, так как для данного анализа существуют определенные нормы, посредством которых можно определить то или иное количество ферментов в крови. Оно зависит от пола и возраста пациента. Во время выполнения процедуры фиксируются уровни, выходящие за пределы нормы. Так, какое-либо отклонение является сигналом нарушений в определенной деятельности организма, сбоев в функционировании его систем либо органов. Благодаря такому подходу существует возможность локализации проблемы и своевременной реакции.
Бак анализ кала — это лабораторное исследование, за счет которого лаборантами изучается его микробный состав. Специалист выявляет наличие в организме микробов-возбудителей брюшного тифа, дизентерии, холеры, сальмонеллеза и прочих инфекций, которые могут нанести организму человека вред. Суть этого анализа заключается в том, что биологический материал помещается в среду, которая является благоприятной для развития бактерий, при установленной температуре и на определенное время. В результате удается определить возбудителя заболеваний и восприимчивость к антибактериальным средствам.
Стоит знать, что такой метод также нередко называют бактериальный посев кала, причем он имеет огромный ряд преимуществ. Благодаря ему удается обнаружить помимо патогенной еще и условно патогенную флору, что очень важно, поскольку можно будет назначить адекватное лечение и предотвратить распространение заболевание. Кроме этого у врача есть возможность составить антибиотикограмму, что позволит ему назначить оптимальное лечение с учетом чувствительности больного к антибиотику.
А такой подход очень важен, так как позволяет добиться максимального эффекта в короткие сроки. Однако который имеет бак анализ, — это время непосредственного проведения процедуры. Несомненно, для того чтобы получить эти данные потребуется подождать неделю, но в этом случае удастся назначить оптимальное лечение, поэтому ожидание стоит этого. Сам анализ является достаточно трудоемким и многоэтапным процессом, он требует от специалиста огромного внимания. Вот почему, для его осуществления крайне важна стадия заболевания, а также время, когда берется материал.
Так, забор необходимо осуществлять до начала лечения антибиотиками. Некоторые подумают, что если они уже принимают такие препараты, то они уже не смогут сдать материал на бак. анализ, но это не так. В этом случае потребуется сделать это по истечении 12 часов после отмены антибиотиков. После осуществления забора материала для исследования, можно продолжать их прием в том же режиме. Что касается бак. анализа мочи, то его в основном делают беременные женщины.
А если для них результат очень важен, то его и проходят дважды. Сначала он сдается на первых неделях, а потом – на 36 неделе. Такое исследование помогает медикам исключить вероятность скрытой бактериурии или бессимптомной, которая представляет опасность для нормального течения беременности. Вот почему, его следует сделать, чтобы удостовериться, что все процессы в организме проходят нормально.
Стоит знать, что бак. анализ используется для обнаружения микоплазмы, уреплазмы, иерсинеоза. Также его следует проводить для выявления дисбактериоза для того, чтобы узнать, какая именно флора имеется в кишечнике и какими антибиотиками можно вылечить данный вид заболевания.
Кроме этого он может показать и о флоре во влагалище, если гинеколог поставил диагноз бактериальный вагиноз. В этом случае делается анализ мазка. Только после того, как врач получит результаты, он сможет назначать максимально эффективное лечение. Данный анализ часто проводится и для определения того, насколько стерильна кровь, что позволяет быстро назначить оптимальные препараты.
Преимуществом анализа бак является высокая специфичность исследования, а также возможность лабораторного моделирования лекарственного воздействия на бактерии и микроорганизмы, и учет его эффективности.
К недостаткам такого исследования относится его длительность, высокие требования к квалификации медицинского персонала, лабораторий и забору материала.
Результаты анализа готовятся в течение недели. Однако в отдельных случаях бак исследование может быть слишком информативным, и тогда используется другой метод исследования, такой как ПЦР.
Бак. анализ позволят выявить заболевание на смой ранней стадии, в результате чего, позволяет предотвратить его развитие. Готовиться он неделю, но ожидание этого стоит, так как на основе результатов назначается оптимально лечение.

womensnote.ru
Бак крови анализ что это такое - Все про паразитов
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день...
Читать далее »
Известно, что нет анализов, дающих стопроцентный результат. Возникает вопрос, какой сдавать анализ на хламидии? Среди применяемых способов определения хламидии в крови выделяют те, которые несут в себе наибольшую достоверность. Учитывая, что имеется возможность ошибки, для точного диагноза стараются не ограничиваться одним способом, особенно если дело касается ребёнка. Чтобы определиться с выбором анализа, необходимо ознакомиться с процессом проведения процедуры забора биоматериалов и подсчёта результатов. Рассмотрим встречающиеся ошибки при подготовке к сдаче анализов и в момент забора, виды анализов крови на хламидии, а также их расшифровку.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Исследование анализа крови на хламидии
Подозрение на хламидии вызывает наличие общеизвестных симптомов, присущих заболеванию. Если есть таковые назначают исследование мазка из уретры мужчин и женщин. Также, если у матери или на стадии беременности обнаружили инфекцию, то необходимо провериться её партнеру и обследовать ребёнка. Женщина может и не подозревать о наличии заболевания, ведь протекает процесс бессимптомно. Большинство женщин узнает о проблеме после беременности, а на ранних сроках лечение противопоказано.
Приём препаратов может нанести вред здоровью будущего ребёнка. Поэтому перед планированием беременности необходимо сдать анализы на микоплазму, уреаплазму и хламидии. Эти инфекции схожи по своим проявлениям и относятся к семейству Mycoplasmataceal. Распространенные анализы на хламидии подходят для определения как микоплазмы, так и уреаплазмы. Забор биоматериалов производится из вены и диагностируется несколькими способами, дающими определенную уверенность в присутствии инфекции.
Если один анализ крови на хламидии не показал положительных результатов, то необходимо сдавать вторым способом для подтверждения показателей. Каждый метод имеет свою точность и важно не допустить ошибки. При лечении инфекции назначаются препараты, которые имеют побочные действия и принимать их лишний раз не рекомендуется, особенно ребёнку.
Заражение урогенитальной хламидией происходит через кровь. В быту заразиться невозможно через дыхание или прикосновение. Основным путем их передачи становится половая близость мужчины и женщины. Поэтому разгульный образ жизни без применения защитных мер приводит к печальным последствиям. Второй путь заражения происходит после беременности во время родов. Плод контактирует с кровью матери и ребёнок обретает опасное заболевание.
Многие люди получают печальные последствия для здоровья, вовремя не проходя обследование. Итогами длительного присутствия инфекции становятся:
- бесплодие у обоих полов, нет потенции у мужчин, выкидыши у беременных;
- заболевания мочеполовой системы;
- урогенитальные инфекции;
- развитие болезней кишечника и мочевого пузыря;
- общее недомогание организма.
Методы анализов крови на хламидии
Причинами, побуждающими к сдаче анализов, могут послужить:
- Снижение общего самочувствия организма потребует обязательной проверки на антитела в крови, наличие которых говорит о присутствии инфекции. Если их нет, то может быть начальный период заражения и антитела не успели образоваться.
- Случайная близость без защитных средств может обеспокоить, и чтобы не заразить будущего ребёнка, следует пройти обследование. Лаборатория «Инвитро» предлагает оптимальные цены на все виды анализов и подходит для точного определения инфекций в организме человека. Проводят анализы мазка и крови на присутствие антител к хламидиям.
- Планирование беременности для уверенного здоровья будущего ребёнка, а также при недомоганиях в текущей беременности. Произошедшие выкидыши или неудачные попытки обзавестись ребёнком.
- Повторное обследование после длительного лечения инфекции.
- Выявление сопутствующих инфекций уреаплазмы или микоплазмы, а также трихомонады. Наличие одного вида может не позволить вовремя выявить второй некоторыми методами.
- Контакты с людьми, заболевшими пневмонией. Этот вид Chlamydophila pneumoniae передается воздушно-капельным путём. Проводят анализ плазмы крови на присутствие ДНК возбудителя.
Какие методы определения хламидий используются?
Рассмотрим основные симптомы присутствия хламидии в теле человека:
- Непрерывный кашель и повышенная температура при заражении пневмонией.
- Недомогания при мочеиспускании, боль в уретре, частое опорожнение мочевого пузыря.
- Слабая потенция и выделения из уретры, кровяные включения в сперме и моче.
- Нарушение менструального цикла, выделения из влагалища.
- Воспаления половых органов.
- Снижение работоспособности и общего самочувствия, если нет других заболеваний.
В лабораториях применяются следующие виды анализов на эту инфекцию:
- Анализ ДНК крови методом ПЦР (полимеразной цепной реакции). Имеет высокую точность результатов и анализу подвергается найденный геномный участок возбудителя. При этом методе иногда требуется сдавать анализ проб мазка.
- Метод исследования ИФА (имунноферментный анализ). Позволяет установить фазу обострения заболевания по расшифровке анализа имеющихся антител к возбудителям. К ним относят антитела IgA и IgG, их одновременное выявление помогает сделать вывод о хронической стадии заболевания. Начальные стадии заболевания сопровождаются симптомами и выявлением антител IgA. Один вид IgM свидетельствует, что заражение было 2-3 дня назад и диагностируется острая форма болезни.
- Метод РИФ (реакция имуннофлуоресценции). На результат исследований влияет подготовка лаборанта к работе с микроскопом.
Опасны кожные пробы, поэтому при беременности их не делают, так как при взятии проб можно занести инфекцию в организм будущей матери, а это приведет к тяжелым последствиям для будущего ребёнка.
Расшифровка результатов сданных тестов
При сдаче анализов методом ПЦР применяют только два значения «обнаружено» или «не обнаружено». Первое говорит нам, что антител хламидий не выявлено, но по выводам одного такого анализа нельзя судить о хламидиозе.
При исследованиях методом ИФА указывают вид антител IgM,IgA или IgG. И количественное выражение этих антител называемые титрами. Какие титры говорят о болезни? При расшифровке необходимо учитывать, что при пограничных значениях говорить о болезни нельзя. При выявленных значениях: IgA — «отрицательно», IgG 80, IgM 200; делать выводы о хламидиозе не приходится. Граничные значения всех Ig равно 1:50.
При острой стадии заболевания должны быть обнаружены все три вида антител. Количественное выражение каждого из них находится в пределах:
- IgA в границах 50—1600;
- IgG равно 100—6400;
- IgM антитела 50—3200.
При хронической форме заболевания:
- IgA в границах до 50;
- IgG равно 100—1600;
- IgM равно 50-200.
При обострении, а также при повторных анализах:
- IgA равно 50-400;
- IgG равно 100—51200;
- IgM в пределах до 50.
Состояние выздоровления сопровождается следующими значениями:
- IgA в границах до 50;
- IgG равно 100—400;
- IgM антитела в пределах до 50.
Значения антител в пределах ниже граничащих могут выражаться словом «отрицательно» при нулевых показаниях.
Факторы, влияющие на результаты анализов
Рассмотрим основные причины ошибок при проведении исследований:
- Основной причиной, искажающей показатели, становится прием лекарств. Виды лекарств и время, которое должно пройти после этого, поможет установить только врач. Приём антибиотиков требует значительное время для вывода веществ из организма. Потребуется повторное исследование через длительный срок.
- Условием сдачи правильных тестов является взятие проб натощак с утра. Употребление пищи перед анализами приводит к повышенному содержанию жировых частиц, которые повышают мутность проб и затрудняют процесс анализа. Также возможны изменения уровня гормонов.
- За день до проведения забора биоматериалов не рекомендуется принимать алкоголь.
- Перед приемом не рекомендуется курить, а лучше отказаться от курения в этот день.
- До проведения исследования, пациенту не рекомендуется проходить иные лечебные процедуры, физиолечение и обследования на аппаратах.
- Учитывают менструальные циклы женщин и сроки беременности.
- Повторную проверку на хламидиоз следует проходить в одной лаборатории, в схожих условиях и теми же материалами для теста. Это снизит дополнительные погрешности, связанные с различием методик в клиниках.
- Для каждого вида анализа имеется своя инструкция по подготовке организма, с которой нужно ознакомиться за день до приёма.
По результатам крови и анализам мазка можно с уверенностью судить о наличии хламидиоза. Присутствие симптомов заболевания должно насторожить человека и необходимо принять решение сдать анализы на инфекции, особенно если дело касается ребёнка или беременности. Только при наличии исследований крови на ДНК возбудителей можно указать на присутствие микроорганизмов. Но окончательный диагноз постановят после подтверждающих анализов другими способами, чтобы избежать ошибок, связанных с неопытностью при заборе биоматериалов.
Какой анализ крови показывает наличие паразитов?
Еще не так давно существовал только единственный способ определить, есть ли в организме человека глистные инвазии. Проводилось исследование состава кала пациента на наличие яиц гельминтов, их члеников либо половозрелых особей. Альтернативным вариантом диагностики являлось обнаружение глистов в дуоденальном содержимом, желчи либо мокроте больного.
К сожалению, такие формы обследования обладают низкой информативностью, а их результат напрямую зависит от профессионализма лаборанта (сможет ли он увидеть микроскопические яйца паразитов) и стадии развития гельминтоза. Именно поэтому исследование кала на наличие яиц либо частичек глистов давно отошло на второй план при диагностике инвазий. Современная медицина практикует анализ крови на паразитов – гемотест помогает не только подтвердить факт наличия гельминтоза в организме человека, но и показывает, какие виды червей завелись в теле хозяина.
К преимуществам анализа крови на гельминтов перед изучением фекалий на яйца паразитов можно отнести такие особенности:
- результаты исследования кала могут быть ложноотрицательными, поскольку семи глисты либо яйца часто просто не попадают в материал для проведения анализа(при этом как таковые симптомы гельминтоза отсутствуют);
- информативность ИФА определяется по типу иммунной реакции (с этой целью используется атлас клеток крови и паразитов человека), она никак не сопряжена с квалификацией лаборанта, проводящего исследование;
- ИФА, пробу на который берут из вены пациента, позволяет не только обнаружить антитела к гельминтам и сами антигены, но и демонстрирует масштаб инвазии (то, какое количество паразитов «поселилось» в теле человека).
К недостаткам изучения состава крови на гельминтов можно причислить такие особенности:
- данный анализ не всегда доступен пациентам, обнаружившим у себя симптомы паразитарного недуга, в отличие от пробы кала, которую можно сдать в любой поликлинике;
- ИФА сдают только платно;
- не всегда в лабораториях есть доступные реактивы на выявление того или иного типа гельминтоза;
- результаты исследования в Красноярске либо других крупных городах будут готовы не ранее, чем через семь дней после сдачи материала.
О том, как и где нужно сдавать кровь на наличие паразитов далее.
О процедуре
Наиболее популярное серологическое исследование, которое показывает присутствие глистных инвазий в человеческом организме, называется иммуноферментный анализ крови на паразитов (сокращенно – ИФА). Его цель – определить антитела (они же – иммуноглобулины) и антигены (по сути, продукты жизнедеятельности паразитов). Антитела – ни что иное как симптомы реакции тела хозяина на паразитарную активность гельминтов (норма – их отсутствие).
Информативность такого исследования крови на присутствие паразитов очень высока – достоверность ИФА составляет не менее 90 процентов. Гемотест помогает определить не только то, есть ли черви в организме пациента, но и то, какой именно тип глистной инвазии поразил больного.
Сдать ИФА тем, у кого обнаружились симптомы гельминтоза, можно в любой лаборатории в Красноярске и других городах (например, в сети Инвитро).
В настоящее время ИФА активно применяется для диагностики не только наличия не только паразитирующих червей в организме пациента, ИФА нужно сдавать и тогда, когда у человека обнаруживаются симптомы присутствия простейших (например, лямблий либо амеб).
Иммуноферментное исследование в Красноярске состоит из двух базовых компонентов:
- иммунного ответа;
- ферментной реакции.
Сдать такой анализ можно из локтевой вены, для проведения исследования лаборант отбирает от 3 до мл полученного образца. Для расшифровки результатов анализа лаборант использует атлас клеток крови и паразитов человека. В конечном итоге пациент получает заключение, составленное в виде таблицы, в котором указано, присутствуют либо отсутствуют в его крови антитела – симптомы реакции на гельминтов — таких классов:
Развернутое пояснение о наличии гельминтов в организме человека на основе проведенного ИФА всегда можно получить от врача – паразитолога.
Альтернативные анализы
Существует и другой вариант исследования крови на различных паразитов – это так называемое гемосканирование.
В отличие от ИФА, когда пробу берут вены, гемотест проводят на основе анализа, взятого из пальца больного. Далее выявление гельминтоза происходит так: каплю крови помещают под темнопольный микроскоп, ее ближайшее рассмотрение показывает, есть ли личинки либо яйца паразитов в пробе (норма – их отсутствие).
Диагностика гельминтоза предполагает сдачу и общего анализа крови – такое исследование может продемонстрировать так называемую эозинофилию (наличие клеток – эозинофилов – индикатора иммунной реакции организма на паразитарную активность гельминтов). Для его проведения также применяют атлас клеток крови и паразитов человека. Если данный анализ дает положительные результаты, далее можно сдать ИФА.
Современная диагностика гельминтозов у пациентов, обнаруживших у себя симптомы гельминтоза, предполагает сдачу лабораторного анализа на наличие антигенов и антител, вырабатываемых к определенному типу глистных инвазий. Такое исследование имеет ряд преимуществ и недостатков, но на сегодняшний день является наиболее информативным методом выявления паразитов (достоверность – 90%). Альтернативными способами лабораторной диагностики являются общий анализ крови на глистов (норма эозинофилов) либо гемосканирование.
Расшифровка анализа крови ИФА
Диагностика заболеваний у людей проводится самыми разными способами, но особенно распространен ИФА. Данный метод диагностики является информативным и не слишком затратным, поэтому многие лаборатории предлагают своим клиентам метод ИФА (иммуноферментного анализа крови). Исследование проводится натощак, кровь для анализа берут из локтевой вены пациента. Перед ИФА желательно не курить и не употреблять алкоголь. Из следующей статьи вы узнаете об особенностях ИФА анализа, а также о том, как расшифровать результаты данного исследования.
Что такое анализ крови, проводимый методом ИФА
Среди методов анализа крови, позволяющих оценить способность организма противостоять инфекционным болезням и показывающих фазу болезни, важное место занимает иммуноферментный анализ (ИФА). Проведение этого исследования позволяет всесторонне оценить деятельность защитной функции крови и выявить состояние иммунодефицита при инфекционных патологиях, также заболеваниях крови, аутоиммунных процессах, гормональных проблемах.
Это лабораторное исследование, которое позволяет определять наличие специфических антител (защитных факторов крови белковой природы) к определенным антигенам (болезнетворным агентам). Среди антител первостепенное значение имеют иммуноглобулины, которые могут существовать в виде иммунокомплексов.
Иммуноглобулины вырабатываются вследствие сложных нейрогуморальных реакций иммунитета человека, возникающих как ответная реакция на внедрение чужеродных антигенов. На каждый вид болезнетворного агента вырабатываются свои специфические антитела. Действуют они путем «связывания» антигена или патологического микроорганизма, образую комплексное соединение «антиген-антитело» с последующей нейтрализацией, ферментативным лизисом, реакциями фагоцитоза и выводом из организма.Именно по наличию определенных комплексов методом ИФА определяется вид возбудителя или имеющегося у больного вредного вещества.
Из-за низкой цены и использования в качестве биоматериала крови, метод применяется в качестве скрининга. Например, при подозрении на паразитозы пациенты сдают кровь на определение антител к аскаридам, лямблиям и т.д. Если результат пришел положительным, то не стоит сразу приступать к лечению паразитов – необходимо сопоставить клиническую картину, результаты ИФА и, возможно, результаты других методов обследования.
Стоит помнить, что после пройденного курса лечения антитела могут оставаться в нашем организме очень долго, даже после того, как инфекция покинула наше тело, т.е. остается, так называемый, «серологический шрам». Приведем пример: в ночном небе тысячи звезд. Многие из этих звезд уже давно погибли, но до нас до сих пор, веками, идет их свет. По сути, мы видим только след звезды. Свет есть, а звезды уже давно нет.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
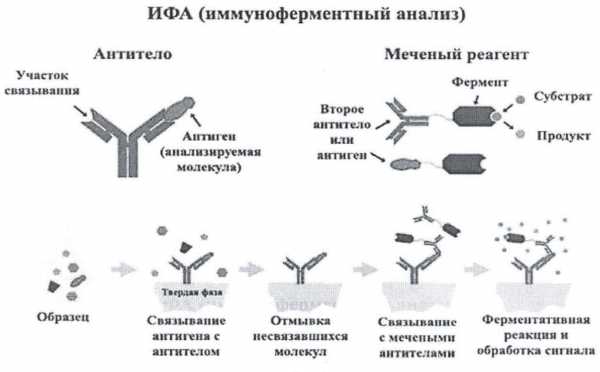
Но если света нет, это не говорит о том, что звезды там не было. То же самое и с антителами. Их наличие не гарантирует присутствия в организме искомого инфекционного агента. Отсутствие антител не говорит о том, что инфекции нет. Если результат анализа методом ИФА положительный, то это значит, что нужно искать инфекцию более специфическими и дорогостоящими методами — ПЦР, бактериологические посевы. Возможен ложноположительный результат в случае, если несколько микробов обладают схожей антигенной структурой, тогда к разным микробам будут вырабатываться «похожие» антитела.
Какие бывают иммуноглобулины
Открыто и изучено 5 основных классов иммуноглобулинов – IgА, IgM, IgG, IgD, IgE. роль остальных еще до конца не выяснена и она находятся в стадии научного исследования.
Основная задача иммуноглобулина А (IgA) заключается в защитных функциях слизистых оболочек дыхательных путей, желудочно-кишечного тракта и мочевыделительной системы. При остром начале заболевания выявить их невозможно. Появляются эти защитные комплексы лишь со 2 недели начала заболевания, иногда позже. Основная масса иммуноглобулина А сосредоточена в слизистых тканях. Ориентировочно около 80%. Остальные антитела циркулируют в крови.
Основная функция – обезвреживание и уничтожение микроорганизмов. После стихания острых проявлений заболевания количество этих иммуноглобулинов начинает уменьшаться и полностью уходит на сроке до 8 недель после начала болезни. Если IgA обнаруживаются в более поздние сроки, то это свидетельствует о хронизации процесса.
Главными и первыми маркерами острой фазы развивающейся патологии являются иммуноглобулины класса М (IgM). Обнаруживаются они к 5 суткам начала недомогания. Определить их наличие в крови можно около 6 недель. Затем они начинают быстро исчезать.
Остаточный иммунный ответ характеризует наличие в крови иммуноглобулинов класса G (IgG). Появление этих факторов в крови обнаруживается примерно через месяц после начала болезни. В дальнейшем они могут определяться в течение многих месяцев, лет и даже всю жизнь, выполняя защитную функцию от возврата (рецидива) болезни, а в некоторых случаях делая невозможным вторичное развитие патологии.
Иммуноглобулин Е (IgE) используется в практике паразитологии.Иммуноглобулин D (IgD) располагается на B-лимфоцитах, находится в небольшой концентрации у здоровых людей. После 10 года жизни достигает максимальных значений. Количество иммуноглобулина D увеличивается при беременности, у больных системными заболеваниями соединительной ткани, бронхиальной астмой, заболеваниями, вызванные иммунодефицитным состоянием.
Как проводится ИФА крови
Для иммуноферментного анализа в большинстве случаев используется кровь пациентов, иногда производят забор ткани стекловидного тела, жидкости спинномозгового канала, околоплодных вод.
Кровь набирают через инъекционную иглу в шприц из локтевой вены. Исследование проводят натощак. Следует помнить, что прием некоторых медицинских препаратов может влиять на результат анализа. Перед сдачей крови необходимо воздержаться от курения, приема алкоголя. Исказить результаты может прием наркотических веществ.
В случае отрицательных значений иммуноглобулинов IgM, IgG, IgA можно говорить об отсутствии заболевания или его начальной фазе, также результат с минусами возможен при полном выздоровлении по прошествии значительного количества времени.
Если IgA и IgM не обнаружены, а IgG проявляется положительно, то по всей вероятности речь идет о сформированном иммунитете после инфекционного заболевания, или после прививки.
В случае высокого титра IgM при отрицательных значениях IgG, IgA можно делать вывод о наличии остро протекающего инфекционного заболевания.
Одновременные положительные значения результатов иммуноглобулинов – IgA, IgM, IgG характерны для острой фазы рецидива имеющегося хронического заболевания.
Для хронической инфекции, находящейся в фазе стихания процесса (ремиссии) ИФА показывает отрицательные значения иммуноглобулина M (IgM), при этом результат иммуноглобулинов G (IgG) и A (IgA) будет положительным.
Иммуноферментный анализ от паразитов методом ИФА
ИФА – это аббревиатура от «иммуноферментный анализ на паразитов». Она подразумевает под собой медицинское тестирование иммунной системы человека. В основу теста положена способность антител к изменению их цвета. Данный способ диагностики имеет множество положительных черт. Например, он способен обнаружить огромное множество болезней, причинами которых послужило заражение инфекцией. Наибольшую эффективность он проявляет в случаях заболеваний, вызванных паразитическими организмами.
Еще одна хорошая черта – возможность отслеживать онкологические маркеры вне зависимости от их происхождения, но при условии их присутствия в организме, разумеется. Данный тест пригоден и для описания состояния репродуктивной системы человека. Наличие определенных белков, гормонов и пептидов, позволяют судить о потенциале партнера в плане зачатия ребенка, а также предположительном качестве будущего плода.
Анализ крови на лямблии – довольно популярная практика у современных медиков. К тому же, данный метод исследования является прекрасным инструментом для биомедицинской аналитики и количественной статистики в плане специфичных антигенов.
Каким образом используется иммуноферментный анализ методом ИФА
Будет большой ошибкой перепутать способ анализа ИФА с методом зондирования и последующего изучения кала. Последние проводятся при помощи методов на микроскопическом уровне, когда берется сданный пациентом образец кала, либо же он отбирается у потенциального больного непосредственно в медицинском учреждении. В образце пытаются обнаружить глистные инвазии и другие компоненты, так или иначе связанные с жизнедеятельность паразитов. Изучаются не только микроскопические паразитирующие организмы, но и их остатки, их яйца и личинки.
Расшифровка ИФА может не дать вам полного понятия проблемы, поэтому лучше всего проконсультироваться с врачом или лаборантом.Также ошибочно полагать, что данный способ актуален лишь в том случае, если гельминты паразитируют в кишечнике. Диагностике подвергаются и многие другие органы – паразиты могут жить в двенадцатиперстной кишке, желчевыводящих путях, печени и даже в поджелудочной железе.
Правда, это более сложные случаи, поэтому качество подобного анализа будет сильно зависеть от работников лаборатории, выполняющей тестирование. Особенности технологии и отличие ее от старых лабораторных исследований:
- теперь вместо пробы кала используется кровь, для определения наличия гельминтов;
- изучение пробы проводится в лаборатории очень быстро, уже на следующий день можно получить полную информацию;
- стоимость лабораторного исследования недорогое, так как теология очень проста;
- анализ крови на гельминтов дает высокие показатели точности.
Актуальность и правдоподобность результатов теста прямопропорциональны квалификации медицинского персонала, технической оснащенности лаборатории, а также отсутствия какой-либо халатности или невнимательности у медиков. Однако, даже самый внимательный и ответственный лаборант испытает огромные трудности, если паразит присутствует в организме в его минимальной популяции, либо же выполнил кладку непосредственно в момент проведения тестирования.
Анализы при иммунологическом анализе крови методом ИФА
О том, какие бывают анализы крови с точки зрения иммунологической системы человека, мало кто знает, так эти анализы не так распространены. Как правило, такое исследование крови дает информацию о вирусе иммунодефицита в организме человека и является анонимной, так как проводится по желанию пациента.
Для забора используют взятую натощак из вены кровь, из которой для исследования методом центрифугирования получают сыворотку. Кроме этого, изучение сыворотки крови способно выявить ряд венерических заболеваний (сифилис, герпес, хламидиоз), а также все виды гепатита, корь, краснуху, паротит и токсоплазмоз.
В основном, для проведения ИФА анализа, исследуемым биологическим материалом является кровь, однако, исследованию может подвергаться спинномозговая жидкость, содержимое стекловидного тела, околоплодные воды и др.
Существует пять типов иммуноглобулинов, однако наиболее изученными являются иммуноглобулины А, М, и G. Иммуноглобулины М и G проявляют свою активность в крови. Иммуноглобулины А являются, своего рода, барьером на поверхности слизистых оболочек, так как присутствуют там в большом количестве.
Иммунологический анализ крови позволяет определять тип иммуноглобулинов, благодаря этому ИФА позволяет не только диагностировать заболевание, но и определить стадию данного и отслеживать динамику заболевания:
- в первые 2 недели заболевания обнаруживаются только иммуноглобулины А;
- со 2-й по 3-ю неделю заболевания в крови обнаруживаются иммуноглобулины А и М.;
- Сс3 по 4 неделю анализ крови на иммуноглобулин определяются все три типа;
- при выздоровлении в крови пропадают иммуноглобулины М, а количество А и G снижается в 2 – 4 раза;
- при наличии хронического процесса в крови обязательно присутствуют иммуноглобулины G, иммуноглобулины М отсутствуют, иммуноглобулины А могут как присутствовать, так и отсутствовать.
Область применения иммунологического анализа крови методом ИФА
- Диагностика вирусных заболеваний: гепатиты, герпес, Эпштейн-Барр вирус, цитомегаловирус и др;
- инфекции передающиеся половым путем: хламидиоз, гонорея, трихомонада, микоплазма, уреаплазма;
- сифилис; эндокринология (определение уровня гормонов);
- онкомаркеры (диагностика онкологических заболеваний); иммунология (диагностика иммунодефицита);
- аллергология (диагностика и лечение аллергий).
Серологический анализ крови — лабораторный метод исследования крови, который применяется с целью диагностики инфекционных заболеваний и определения стадии инфекционного процесса. Серологическая реакция основана на взаимодействии антител и антигенов.
Определение антигенов используют для определения родовой и видовой принадлежности микроорганизмов. Данный метод исследования применяется в урологии и венерологии. Кровь для серологического анализа крови берется утром натощак из вены.
Показания к назначению и выявляемые заболевания методом ИФА
Основной биоматериал для проведения ИФА — это сыворотка крови: в лаборатории у пациента берут образец крови из вены, из которого в дальнейшем удаляют форменные элементы, затрудняющие проведение анализа. В некоторых других случаях для анализа используется спинномозговая жидкость, околоплодные воды, мазки слизистых оболочек и т.д.
Для того чтобы избежать искажений в результатах, рекомендуется сдавать кровь натощак, а за две недели до исследования (если целью является диагностика хронических, скрыто протекающих инфекционных заболеваний) необходимо отказаться от приема антибиотиков и противовирусных препаратов.Невозможно охватить полный список показаний к проведению ИФА. Вот наиболее распространенные цели анализа:
- диагностика острых и хронических инфекционных заболеваний: IgM и IgG к вирусным гепатитам А, B, C, E, а также антигенов гепатитов В и С; IgG к ВИЧ; Ig M и IgG к цитомегаловирусной инфекции; Ig M и IgG к вирусу Эпштейна-Барр; Ig M и IgG к герпетическим инфекциям; Ig M и IgG к токсоплазмозу;
- Ig M и IgG к кори, краснухе, сальмонеллезу, дизентерии, клещевому энцефалиту и другим заболеваниям; IgG к паразитарным заболеваниям; Ig M и IgG к инфекциям, передающимся половым путем; IgG к хеликобактерной инфекции. Общая оценка показателей иммунитета человека и маркёров некоторых аутоиммунных заболеваний. Выявление онкологических маркёров (фактора некроза опухоли, простатспецифического антигена, раково-эмбрионального антигена и других). Определение содержания гормонов в сыворотке крови (прогестерона, пролактина, тестостерона, тиреотропного гормона и других).
Преимущества метода ИФА
Бесспорные преимущества ИФА — высокая чувствительность и специфичность метода. Чувствительность — это возможность распознать искомое вещество, даже если его концентрация в образце невысока. Специфичность же подразумевает безошибочность диагностики: если результат положительный, значит, найдены именно те антитело или антиген, которые предполагались, а не какие-то другие.
ИФА во многом заменил «золотой стандарт» микробиологии — бактериологический метод диагностики, в ходе которого для идентификации возбудителя требовалось выделить его из организма, а затем в течение нескольких дней выращивать культуру на питательной среде в пробирке.
Высокая степень технологичности проведения иммуноферментного анализа минимизирует влияние человеческого фактора, что снижает вероятность ошибки. Большинство используемых в современных лабораториях тест-систем и реактивов для ИФА выпускаются в промышленных условиях, что гарантирует точный результат.
Недостатки метода ИФА
К сожалению, для проведения ИФА нужно знать, что именно искать: методика анализа подразумевает, что врач заранее имеет предположение о природе заболевания. Поэтому нет смысла назначать такой тест в надежде случайно «угадать» диагноз.
В случае диагностики инфекционных заболеваний иммуноферментный анализ не может найти возбудителя и определить его специфичные свойства: он лишь указывает на наличие антител в крови у больного, косвенно свидетельствующих о присутствии чужеродного микроорганизма в теле человека. ИФА — крайне точный, но не дешевый метод, поэтому обращаться к нему нужно с умом, а интерпретацией результатов должен заниматься квалифицированный врач.
Возможные результаты ИФА
В зависимости от содержания анализа в бланке могут быть представлены данные в виде таблицы с перечислением всех антител или антигенов с пометками об отрицательной или положительной реакции, либо будет указано количественное значение результата (отрицательный, слабоположительный, положительный или резко положительный).
Последний вариант определяет, сколько антител содержится в анализируемом образце. Еще один количественный показатель — индекс авидности антител, выраженный в процентах. Он указывает, сколько времени прошло от начала инфекционного процесса (чем выше индекс — тем больше).
Сегодня выпускаются тысячи видов тест-систем ИФА, позволяющих обнаруживать специфические антитела и антигены при самых разных патологиях. Поэтому этот анализ используется практически во всех медицинских отраслях. Диагноз, поставленный с помощью ИФА, — это гарантия назначения адекватной терапии и эффективного лечения заболевания.
При наличии необходимых реактивов и хорошей организации работы лаборатории результат анализа вы получите в течение 1–2 суток после забора крови. В некоторых случаях, при необходимости получения экстренного ответа, этот срок может быть сокращен до 2–3 часов.
Результатом качественного ИФА будет однозначный вердикт: искомое вещество либо найдено, либо не найдено в образце. Если же речь о количественном анализе, то концентрация может выражаться числовым значением или определенным количеством знаков «+» (от одного до нескольких).
Источники:
- http://neparazit.ru/wp-admin/post-new.php
- https://www.kdlolymp.kz/articles/ifa-i-pcr-prosto-o-slozhnyh-laboratornyh-metodah-diagnostiki-infekciy
- http://protoxin.ru/ochishenie/krov/immunofermentnyj-analiz-krovi-na-parazitov.html
- http://orenfbuz.ru/analiz-krovi
- https://www.kp.ru/guide/immunofermentnyi-analiz.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе