Забор крови из вены на биохимическое исследование
24. Взятие крови из вены на биохимические исследования
Цель: определить количество некоторых биохимических показателей крови.
Оснащение: шприц для однократного применения, лоток стерильный с тампонами и пинцетом, жгут резиновый, салфетка (подложить под жгут), 70% этиловый спирт, спецодежда (стерильный халат, маска, перчатки), чистые пробирки в штативе.
| ЭТАПЫ | ПРИМЕЧАНИЕ |
| ПОДГОТОВКА К ПРОЦЕДУРЕ | |
| 1. Объяснить пациенту цель и ход исследования и получить его согласие. При необходимости дать инструктаж и составить памятку по подготовке пациента к процедуре. | Забор крови из вены проводится утром, натощак, до приема лекарственных средств. Рекомендуется накануне исследования не принимать жирной пищи. |
| 2. Подготовить оснащение, пронумеровать пробирку и направление. | Пробирка и направление каждого пациента имеют одинаковый порядковый номер. |
| 3. Помочь пациенту занять удобное положение для венепунк ции лежа или сидя. | Зависит от тяжести состояния пациента |
| 4. Вымыть и осушить руки, надеть спецодежду, перчатки. | Соблюдается безопасность сестры на рабочем месте |
| 5. Подложить под локоть пациенту клеенчатый валик | Для максимального разгибания локтевого сустава |
| 6. Наложить резиновый жгут в области средней трети плеча и завязать так, чтобы петля жгута была направлена вниз, а свободные концы вверх (под жгут подложить салфетку или расправить рукав рубашки). | Жгут не должен при завязывании ущемить кожу руки, а при венепункции его концы не должны попасть на обработанное пиртом поле. |
| 7. Попросить пациента несколько раз сжать и разжать кулак. Найти наиболее наполненную вену. | Лучше пунктировать наполненную и фиксированную вену. |
| 8. Обработать вену в области локтевого сгиба ватными шариками или салфетками, смоченными 70% спиртом не менее двух раз, меняя их и соблюдая правила асептики. | Обязательно соблюдать правила асептики |
| ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ | |
| 1. Выполнить венепункцию | |
| 2. Убедиться, что игла в вене: потянуть поршень на себя. | Возникает ощущение «попадания в пустоту». В шприце должна появиться кровь |
| 3.Продолжать тянуть поршень на себя, набирая нужное количество крови и не снимая жгута. | Количество крови зависит от вида и количества анализов |
| 4. Развязать жгут, прежде чем извлечь иглу из вены. | Это предотвратит образование гематомы в месте пункции. |
| 5. Прижать место пункции стерильным ватным шариком (салфеткой), смоченным 70% спиртом, извлечь иглу. Фиксировать шарик в течение 1 - 2 минут, затем сбросить в дезинфицирующий раствор. | Не оставляйте ватный шарик, загрязненный кровью у пациента! |
| 6. Попросить пациента согнуть руку в локтевом суставе, удерживая ватный шарик на месте пункции | Ватный шарик на месте пункции сдавливает вену и способствует остановке кровотечения после инъекции. |
| 7. Снять иглу со шприца, сбросить в дезраствор. | Это можно не делать, но необходимо знать, что эритроциты крови могут быть повреждены при выпуске крови из шприца через иглу и это вызовет их гемолиз. |
| 8. Выпустить медленно кровь по стенке пробирки, находящейся в штативе | Следить, чтобы кровь не пенилась при быстром наполнении пробирки. Это приведет к гемолизу крови в пробирке. |
| 9. Положить шприц в лоток для дезинфекции. | |
| ОКОНЧАНИЕ ПРОЦЕДУРЫ | |
| 1. Помочь пациенту встать или лечь удобно. | Зависит от тяжести состояния пациента |
| 2. Установить штатив в контейнер, затем в бикс, уплотнив ватой или поролоном. | |
| 3. Доставить бикс с кровью и направлением в клиническую лабораторию. |
Соседние файлы в папке Практика на 3 курсе
Техника взятия крови из вены для биохимического исследования.
Техника взятия крови из вены для биохимического исследования.
Последовательность выполнения:
1. Установить доверительные конфиденциальные отношения с пациентом.
2. Вымыть руки, высушить.
3. Надеть маску, очки (пластиковый экран), перчатки.
4. Обработать перчатки спиртом.
5. Собрать стерильный шприц, присоединить иглу, проверить проходимость.
6. Положить в упаковку шприц и четыре смоченных спиртом «шарика».
7. Уточнить, не завтракал ли пациент.
8. Усадить пациента, под локоть подложить клеёнчатую подушечку, на неё пластипат.
9. Выше локтевого сгиба (средняя треть плеча), на 5 см выше локтевого сгиба, поверх одежды (или салфетки) наложить резиновый жгут.
10. Прощупать пульс на лучевой артерии (пульс должен быть сохранён).
11. Предложить пациенту поработать кулаком и сжать кулак.
12. Пропальпировать вену, найти наиболее наполненную вену.
13. Обработать место инъекции двумя ватными шариками, смоченными спиртом (10 х 10 см и 5 х 5 см), направление снизу вверх (для лучшего наполнения вены).
14. Взять шприц в правую руку и пунктировать вену, как при в/венной инъекции.
15. Потянуть поршень на себя, убедиться, что игла в вене.
16. Набрать 5-10 мл крови на одно исследование.
ВНИМАНИЕ!!!
· Если кровь на исследование берётся одной иглой без шприца, надо подготовить к канюле иглы пробирку. Следить при этом, чтобы кровь стекла по стенке пробирки.
· Если кровь набирается иглой со шприцом (что наиболее предпочтительно), необходимо без особого напряжения подтягивать поршень на себя.
17. Предложить пациенту разжать кулак.
18. Снять жгут.
19. Слегка прижать к месту пункции третий шарик, смоченный спиртом, и быстрым движением извлечь иглу из вены.
20. Попросить пациента согнуть руку в локтевом сгибе на 5 минут (до остановки кровотечения из вены).
21. Кровь из шприца аккуратно перелить по стенке в пробирку, не допуская разбрызгивания крови.
22. Написать на пробирке кодовый номер пациента.
23. Поставить пробирку в штатив.
24. Продезинфицировать использованные ватные шарики, шприц, иглу, жгут, пластипат (замочить в дез.раствор).
25. Уложить направление в лабораторию в полиэтиленовый пакетик.
26. Штатив с пробиркой (пробирками) поставить в герметический контейнер, плотно закрыть.
27. Вымыть руки, просушить.
28. Контейнер и отдельно полиэтиленовый пакет с направлениями транспортировать в лабораторию.
Полезные советы:
1. Манипуляцию проводить утром натощак.
2. Пробирка для забора крови должна быть сухой (иначе наступит гемолиз эритроцитов), химически чистой, иметь притёртую резиновую пробку.
3. Не рекомендуется проводить забор крови без шприца, только иглой (имеется опасность разбрызгивания крови).
4. В направлении указать номер пробирки, цель исследования, Ф.И.О., пол, возраст пациента, диагноз, отделение.
Техника взятия крови из вены на ВИЧ-инфекцию и RW.
Последовательность действий:
1. Установить доверительные конфиденциальные отношения с пациентом.
2. Объяснить пациенту цель и ход процедуры.
3. Далее взятие крови из вены на ВИЧ и RW производится в соответствии с алгоритмом «Взятие крови из вены на биохимическое и исследование».
Обязательные условия:
1. Кровь из вены на ВИЧ и RW (5-6 мл) берётся только шприцом с иглой.
2. Выпускается в стерильную пробирку по стеночке (чтобы не пенилась) очень осторожно.
3. Пробирка с кровью закрывается стерильной пробкой, парафинируется или плотно заклеивается лейкопластырем.
4. Пробирка помещается в герметический контейнер, сверху на него прикрепляется направление в лабораторию.
Образцы направлений на исследование крови:
Т/О п.6
В биохимическую лабораторию
Кровь из вены на общий белок
Иванов И.И. 36 лет
23/X – 01 г. подпись м/с
Т/О п.2
В иммунологическую лабораторию
Кровь на RW
Сидоров А.П. 45 лет
(или код, или номер его истории болезни)
20/III – 01 г. подпись м/с
Т/О п.7
В СПИД лабораторию
Исследование крови на СПИД
Петров П.Р. 20 лет
(или код, или номер его истории болезни)
Колхозная 4 – 1
22/II – 00 г. подпись м/с
Дополнительная полезная информация:
Кровь из вены на исследование берёт процедурная медсестра. В настоящее время чаще всего для забора крови используют одноразовые шприцы и иглы.
ПОМНИТЕ!!!
1. Забор крови для бактериологического исследования проводится в стерильный флакон со специальной средой.
2. Для серологического исследования забор крови проводится в сухую стерильную пробирку в количестве 1-2 мл.
3. Для биохимического исследования кровь берётся в сухую чистую центрифужную пробирку в количестве 3-5 мл.
4. Для исследования крови на СПИД достаточно взять 3-5 мл крови.
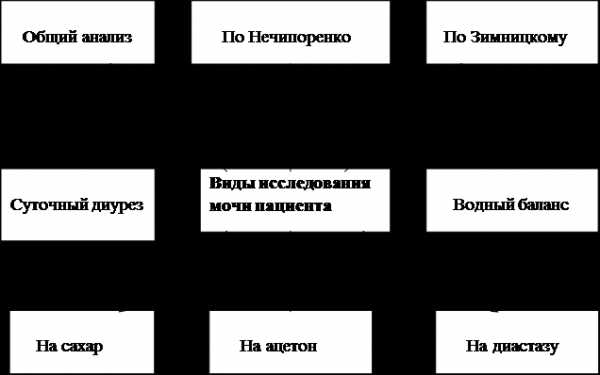
Виды исследования мочи.
Полезные советы:
1. Моча здорового человека стерильна!!!
Загрязнение её начинается в дистальном отделе мочевыводящего канала, где содержатся микроорганизмы, попадающие сюда из:
· анального отверстия
· слизистой оболочки половых органов
2. Большое значение имеет тщательный туалет мочеполовых органов, проведённый по всем правилам – только сверху вниз, с заменой каждый раз салфетки для подмывания на новую!
3. Утренняя моча обычно задерживается в мочевом пузыре несколькочасов, что способствует увеличению в ней количества микроорганизмов. Мочу до исследования не следует хранить больше часа. При хранении в холодильнике она годна для исследования в течение суток, не более, т. к. в ней идёт процесс непрерывного увеличения микроорганизмов, что может полностью исказить результаты количественного исследования.
4. Нет необходимости брать мочу катетером, т. к. стерильный катетер, введённый в мочеиспускательный канал, увлекает за собой микроорганизмы из дистального отдела, и они попадают в пузырную мочу, как при естественном мочеиспускании.
Подготовка пациента к сбору мочи для общего клинического анализа.
Цель подготовки: обеспечение достоверности результата.
Последовательность выполнения:
1. Объясните пациенту цель предстоящего исследования и получите его согласие.
2. Объясните пациенту цель и ход предстоящей подготовки к исследованию.
3. а) в амбулаторных условиях:
· обучите пациента правилам подготовки посуды для сбора мочи: стеклянная банка и крышка должны быть вымыты содой (без мыла!)
б) в амбулаторных и стационарных условиях:
· обучите пациента технике гигиенической процедуры (подмывание) утром, накануне исследования: тёплой водой с мылом в направлении от уретры к промежности с последующим подсушиванием салфеткой в том же направлении (если у пациентки в этот период менструация – посоветуйте ей закрыть отверстие влагалища ватно-марлевым тампоном)
в) обучите пациента технике сбора мочи для исследования: утром, после гигиенической процедуры начать мочеиспускание в унитаз на счёт «1», «2», затем задержать мочеиспускание, открыть банку и собрать в неё 100-200 мл мочи (при необходимости следует завершить мочеиспускание в унитаз); закрыть банку крышкой.
4. Попросите пациента повторить всю информацию, полученную от вас (если пациент имеет трудности в обучении, обеспечьте его письменной инструкцией).
5. а) в амбулаторных условиях:
· дайте пациенту направление на исследование мочи, заполнив его по форме;
· объясните пациенту, куда и в какое время он или его близкие должны принести ёмкость с мочой и направление;
б) в условиях стационара:
· объясните пациенту, где он должен оставить ёмкость с мочой и кому сообщить об этом.
МОЧА ПО НЕЧИПОРЕНКО
При необходимости моча собирается в любое время суток.
Пациент должен собрать не менее 10 мл.мочи.
В норме в 1 мл.мочи:
- лейкоцитов / L / - до 4х10 3
- эритроцитов / Er / - до 1х10 3
- цилиндров – до 150
Подготовка пациентов к исследованию мочи по Нечипоренко.
Цель: обеспечение достоверного результата исследования.
Последовательность выполнения:
1. Объясните пациенту цель предстоящего исследования и получите его согласие.
2. Объясните пациенту цель и ход предстоящей подготовки к исследованию.
3. а) в амбулаторных условиях:
· обучите пациента правилам подготовки посуды для сбора мочи: стеклянная банка и крышка должны быть вымыты содой (без мыла!)
б) в амбулаторных и стационарных условиях:
· обучите пациента технике гигиенической процедуры (подмывание) утром, накануне исследования: тёплой водой с мылом в направлении от уретры к промежности с последующим подсушиванием салфеткой в том же направлении (если у пациентки в этот период менструация – посоветуйте ей закрыть отверстие влагалища ватно-марлевым тампоном)
в) обучите пациента технике сбора мочи для исследования: утром, после гигиенической процедуры начать мочеиспускание в унитаз на счёт «1», «2», затем задержать мочеиспускание, открыть банку и собрать в неё несколько миллилитров мочи (достаточно даже 1-2 мл), затем завершить мочеиспускание в унитаз; закрыть банку крышкой.
4. Попросите пациента повторить всю полученную от вас информацию (если пациент имеет трудности в обучении, обеспечьте его письменной инструкцией).
5. а) в амбулаторных условиях:
· дайте пациенту направление на исследование мочи, заполнив его по форме;
· объясните пациенту, куда и в какое время он или его близкие должны принести ёмкость с мочой и направление;
б) в условиях стационара:
· объясните пациенту, где он должен оставить ёмкость с мочой и кому сообщить об этом.
Моча по Зимницкому.
Медсестра должна помнить, что ночью каждые 3 часа она должна будить пациента.
Моча, собранная в 6 часов утра накануне, не исследуется, т.к. выделяется за счёт предыдущих суток.
Если у пациента полиурия (увеличение суточного количества мочи) и ему не хватает объёма одной ёмкости, медсестра выдаёт ему дополнительную ёмкость, на которой указывается соответствующий промежуток времени. Если у пациента в какой-то интервал времени мочи нет, эта ёмкость должна оставаться пустой.
ВНИМАНИЕ!!!
Медсестра должна знать:
1. дневные порции мочи собираются с 600 - 1800
2. дневной диурез составляет 2/3 – 4/5 суточного
3. плотность мочи в норме 1010 – 1025
4. суточный диурез в норме 1,5 – 2 литра, он зависит от многих факторов
5. в норме дневные порции мочи имеют низкую относительную плотность, чем ночные. Снижение плотности мочи ниже 1010 свидетельствует о снижении концентрационной функции почек.
При оценке результатов медсестра должна определить:
1. суточный диурез (количество мочи за сутки)
2. сумму всех объёмов проб
3. отдельно первые 4 (дневных) и последние 4 (ночных) объёма
4. соотношение между ночным и дневным диурезом
5. урометром плотность мочи в каждой порции
6. записать результат в направлении
Моча на сахар
Помните!!!
1. В норме сахар в моче отсутствует.
2. Режим питания остаётся обычным.
3. Туалет мочеполовых органов не обязателен.
4. Ёмкость с суточным количеством мочи хранится в прохладном месте и прикрывается крышкой.
Моча на диастазу.
ЗАПОМНИТЕ!!!
Суточный диурез
Иванов И.И. 20 лет
7/II – 01 г. подпись м/с
ВНИМАНИЕ!!!
Оформление направлений в лабораторию.
Х/О п.12
В клиническую лабораторию
Общий анализ мочи
Иванов И.И. 20 лет
7/I – 01 г. подпись врача
Х/О п.10
В клиническую лабораторию
Моча по Нечипоренко
Сидоров П.П. 30 лет
8/II – 01 г. подпись врача
Т/О п.7
В клиническую лабораторию
Анализ мочи на сахар
Петров С.И. 40 лет
Суточный диурез – 2,5 л
2/II – 01 г. подпись врача
К/О п.9
В клиническую лабораторию
Моча на ацетон и кетоновые тела
Булкин П.А. 50 лет
9/III – 01 г. подпись врача
Г/О п.13
В клиническую лабораторию
Моча на диастазу
Чупров И.В. 47 лет
11/III – 01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
I
600 - 900
3/III – 01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
II
900 - 1200
3/III-01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
III
1200 - 1500
3/III-01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
IV
1500 - 1800
3/III- 01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
V
1800 - 2100
3/III – 01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
VI
2100 - 2400
3/III – 01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
VII
000 - 300
4/III – 01 г. подпись м/с
Х/О п.5
В клиническую лабораторию
Моча по Зимницкому
Иванов И.И. 20 лет
VIII
300 - 600
4/III – 01 г. подпись м/с
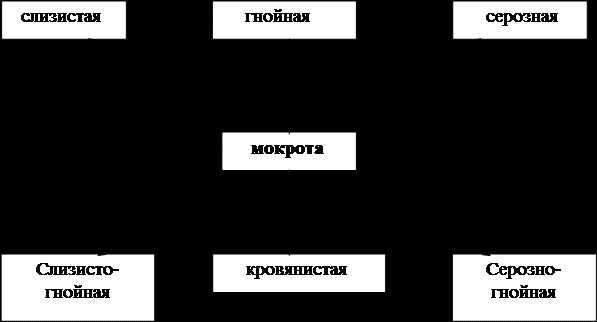
Мокрота на анализ.
Мокрота – патологический секрет бронхов, лёгких, трахеи, гортани, выделяющийся при кашле и отхаркивании.
В Бак – лабораторию
Мокрота на микобактерию туберкулёза
Иванов И.И. 45 лет
17/III – 01 г. подпись м/с
В клиническую лабораторию
Мокрота на общий анализ
(клинический)
Иванов И.И. 45 лет
17/III – 01 г. подпись м/с
Клинический анализ мокроты.
Цель: обеспечить качественную подготовку к исследованию и своевременное получение результата.
Подготовка: информирование и обучение пациента.
Оснащение: чистая стеклянная банка, направление.
Последовательность выполнения:
1. В условиях стационара: инструктаж и обеспечение лабораторной посудой, направлением провести накануне вечером.
2. В амбулаторных и стационарных условиях: объяснить пациенту (семье) смысл и необходимость предстоящего исследования и получить его согласие на исследование.
3. Объяснить особенности подготовки: вечером, накануне исследования, перед сном тщательно почистить зубы; утром, после сна тщательно прополоскать рот кипячёной водой, откашляться и собрать мокроту в чистую, сухую банку.
4. Задать вопросы по алгоритму подготовки.
5. Указать, к каким последствиям приведёт нарушение рекомендаций медсестры.
6. Указать место и время, куда доставить мокроту.
7. В условиях стационара: мокроту своевременно отправить в лабораторию.
В бак – лабораторию
Мокрота на микрофлору и
чувствительность к
антибиотикам (а/б)
Сидоров С.С. 70 лет
3/IV – 00 г. подпись м/с
Взятие кала на анализ.
Большую помощь в распознавании ряда заболеваний, в том числе и желудочно-кишечных, оказывает исследование кала. Определение основных свойств кала путём осмотра даёт возможность сделать ряд диагностических выводов и доступно сестре.
Суточное количество кала у здорового человека зависит от качества и количества пищи, и в среднем равно 100 – 120 г. Если всасывание нарушено, а скорость продвижения по кишечнику увеличена (энтериты), количество кала может достигать 2500 г, при запорах же кала очень мало.
В норме – опорожнение кишечника совершается один раз в сутки, обычно в одно и то же время.
ВНИМАНИЕ!!!
Для исследования кал лучше брать после самостоятельного акта дефекации в таком виде, в каком он выделяется.
бактериологически
макроскопически
Кал исследуют микроскопически
химически
Макроскопически определяют:
А) цвет, плотность (консистенцию)
Б) форму, запах, примеси
Цвет – в норме
при смешанной пище – желтовато-бурый, коричневый;
при мясной – тёмно-коричневый;
при молочной – жёлтый или светло-жёлтый;
у новорожденного – зеленовато-жёлтый.
ПОМНИТЕ!!! Цвет кала могут изменить:
· Фрукты, ягоды (черника, смородина, вишня, мак и др.) – в тёмный цвет.
· Овощи (свекла, морковь и др.) – в тёмный цвет.
· Лекарственные вещества (соли висмута, железа, йода) – в чёрный.
· Наличие крови даёт калу чёрный цвет.
Консистенция (плотность) кала мягкая.
При различных патологических состояниях кал может быть:
1. Кашицеобразным
2. Умеренно плотным
3. Плотным
4. Жидким
5. Полужидким
6. Замазкообразным (глинистым), часто бывает серого цвета и зависит от значительной примеси не усвоенного жира.
Форма кала – в норме цилиндрическая или колбасовидная.
При спазмах кишечника кал может быть лентовидным или в виде плотных шариков (овечий кал).
Запах кала зависит от состава пищи и интенсивности процессов брожения и гниения. Мясная пища даёт резкий запах. Молочная – кислый.
В клиническую лабораторию
Кал на копрологию
Иванов И.И. 30 лет
8/II – 01 г. подпись м/с
Кал на скрытую кровь.
Исследование кала на скрытую кровь производится при язве желудка и 12-пёрстной кишки, при раке желудка, при язвах в кишечнике туберкулёзного и брюшнотифозного происхождения и при других заболеваниях, когда кровотечение может быть небольшим и примесь крови в кале определить на глаз невозможно.
Определение кровяного пигмента в кале:
Определяют в клинической лаборатории и с помощью раствора амидопирина (2 мл 5% спиртового раствора амидопирина + 10 капель 30% раствора уксусной кислоты и 8 – 10 капель 3% раствора перекиси водорода). В пробирку наливают 2 мл разведённого водой кала и добавляют смесь перечисленную. При появлении фиолетового окрашивания – реакция положительная. Если в течение 3 минут окраска не изменилась – реакция отрицательная.
Т/О п.202
В клиническую лабораторию
Кал на скрытую кровь
Морозов П.П. 20 лет
17/III – 01 г. подпись м/с
Кал на бак – исследование.
Х/О п.3
В Бак – лабораторию
Кал на дизгруппу
Иванов И.И. 20 лет
Заводская 11 – 2, студент ММУ
Время забора:
DS: О. Колит
24/ IX – 01 г. подпись м/с
подпись врача
Кал на я/гельминтов.
На территории Российской Федерации выделено большое количество видов червей, паразитирующих в кишечнике человека.
Заболевание, вызываемое этими червями, называется гельминтоз.
Исследование кала позволяет определить вид гельминтов (аскариды, острицы, деффилобатриоз и др.)
Д/О п.6
В клиническую лабораторию
Кал на яйца глистов
Сидоров С. 7 лет
8/I – 01 г. подпись м/с
ВНИМАНИЕ!!!
Если пациент амбулаторный – в направлении указывается домашний адрес и место работы, а также номер участка и фамилия участкового врача.
В клиническую лабораторию
Кал на простейших
Петров И.И. 40 лет
4/I – 00 г. подпись м/с
В Бак – лабораторию ГСЭН
Иванов И.И. 57 лет
Кирпичная 2 – 1, не работает
Мазок из зева и носа на BL
Мазок взят (время)
Посев сделан (время)
DS: лак.ангина
7/II – 01 г. врач: (подпись)
м/с (подпись)
Техника взятия крови из вены для биохимического исследования.
Последовательность выполнения:
1. Установить доверительные конфиденциальные отношения с пациентом.
2. Вымыть руки, высушить.
3. Надеть маску, очки (пластиковый экран), перчатки.
4. Обработать перчатки спиртом.
5. Собрать стерильный шприц, присоединить иглу, проверить проходимость.
6. Положить в упаковку шприц и четыре смоченных спиртом «шарика».
7. Уточнить, не завтракал ли пациент.
8. Усадить пациента, под локоть подложить клеёнчатую подушечку, на неё пластипат.
9. Выше локтевого сгиба (средняя треть плеча), на 5 см выше локтевого сгиба, поверх одежды (или салфетки) наложить резиновый жгут.
10. Прощупать пульс на лучевой артерии (пульс должен быть сохранён).
11. Предложить пациенту поработать кулаком и сжать кулак.
12. Пропальпировать вену, найти наиболее наполненную вену.
13. Обработать место инъекции двумя ватными шариками, смоченными спиртом (10 х 10 см и 5 х 5 см), направление снизу вверх (для лучшего наполнения вены).
14. Взять шприц в правую руку и пунктировать вену, как при в/венной инъекции.
15. Потянуть поршень на себя, убедиться, что игла в вене.
16. Набрать 5-10 мл крови на одно исследование.
ВНИМАНИЕ!!!
· Если кровь на исследование берётся одной иглой без шприца, надо подготовить к канюле иглы пробирку. Следить при этом, чтобы кровь стекла по стенке пробирки.
· Если кровь набирается иглой со шприцом (что наиболее предпочтительно), необходимо без особого напряжения подтягивать поршень на себя.
17. Предложить пациенту разжать кулак.
18. Снять жгут.
19. Слегка прижать к месту пункции третий шарик, смоченный спиртом, и быстрым движением извлечь иглу из вены.
20. Попросить пациента согнуть руку в локтевом сгибе на 5 минут (до остановки кровотечения из вены).
21. Кровь из шприца аккуратно перелить по стенке в пробирку, не допуская разбрызгивания крови.
22. Написать на пробирке кодовый номер пациента.
23. Поставить пробирку в штатив.
24. Продезинфицировать использованные ватные шарики, шприц, иглу, жгут, пластипат (замочить в дез.раствор).
25. Уложить направление в лабораторию в полиэтиленовый пакетик.
26. Штатив с пробиркой (пробирками) поставить в герметический контейнер, плотно закрыть.
27. Вымыть руки, просушить.
28. Контейнер и отдельно полиэтиленовый пакет с направлениями транспортировать в лабораторию.
Полезные советы:
1. Манипуляцию проводить утром натощак.
2. Пробирка для забора крови должна быть сухой (иначе наступит гемолиз эритроцитов), химически чистой, иметь притёртую резиновую пробку.
3. Не рекомендуется проводить забор крови без шприца, только иглой (имеется опасность разбрызгивания крови).
4. В направлении указать номер пробирки, цель исследования, Ф.И.О., пол, возраст пациента, диагноз, отделение.
Технология выполнения забора крови из вены на биохимический анализ.
Цель: получить полный объем крови, необходимый для определения биохимических показателей.
Оснащение: халат, маска, перчатки, очки, жидкое мыло в дозаторе, одноразовое полотенце, одноразовый шприц емкостью 10 – 20 мл, стерильный лоток с пинцетом, салфетки и ватные шарики, на манипуляционном столике: резиновый жгут, клеенчатая подушечка, три герметично закрывающиеся полимерные ёмкости с дезинфицирующим раствором: одна ёмкость для дезинфекции игл, вторая- для дезинфекции шприцев, третья- для дезинфекции использованного перевязочного материала, вакуумная система для забора крови, мешки класса «Б» и контейнер для утилизации; штатив с пробирками и контейнер для транспортировки пробирок, кожный спиртовой антисептик (расход в соответствии с инструкцией к нему) или спирт 70% (для обработки рук и инъекционного поля), дезинфицирующие растворы.
Функциональное назначение: диагностическое.
Типичные места для проведения инъекции: вена локтевого сгиба, кисти, запястья, стопы, височная область (у детей), а также центральные вены.
Обязательное условие: средний медработник должен убедиться в наличие у пациента информированного согласия на процедуру и в отсутствии такового, уточнить дальнейшее действие у врача.
Забор крови из вены проводить натощак. Во время процедуры постоянно контролировать состояние пациента.
Подготовка к процедуре:
- Вымыть руки с антисептическим мылом, осушить.
- Подготовить оснащение.
- Собрать шприц, уложить шприц в стерильный лоток или стерильную упаковку из-под шприца.
- Предложить пациенту занять удобное положение сидя или лёжа.
- Определить место инъекции, методом пальпации убедиться, что нет противопоказаний к пункции вены.
- Выбрать и осмотреть вену в локтевой ямке, подложить под локоть клеенчатую подушечку, помочь максимально разогнуть руку в локтевом суставе.
- Надеть маску, перчатки.
- Наложить жгут (на рубашку или салфетку), в средней трети плеча. примечание. Наложение жгута более одной минуты может повлиять на показатели (результаты) лабораторных исследований: концентрации белков, газов крови, электролитов (К, Са), коагуллограмму и др.
- Проверить пульс на лучевой (ближайшей) артерии, убедиться в его наличии.
ВЗЯТИЕ КРОВИ ИЗ ВЕНЫ НА БИОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ
ВЗЯТИЕ КРОВИ ИЗ ВЕНЫ НА БИОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ
Цель: диагностическая.
Оснащение: стерильные иглы для забора крови (игла должна быть с коротким срезом и достаточно больших размеров); одноразовые шприцы; стеклянные чистые сухие пробирки с резиновыми пробками; штатив; стерильные ватные шарики; стерильные перчатки; маска, защитные очки; 70% раствор этилового спирта; контейнер с ячейками для транспортировки пробирок в лабораторию.
| 1. Собрать информацию о пациенте до встречи с ним. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться. Выяснить, приходилось ли ему встречаться с данной манипуляцией; когда, по какому поводу, как он её перенёс. | ||
| 2. Объяснить пациенту цель и ход предстоящей процедуры (если он с нею не знаком) | ||
| 3. Получить его согласие. | ||
| 4. В амбулаторных условиях: - дать направление на исследование , заполнив его по форме ; - объяснить , где и в какое время сдаётся кровь. | ||
| 5. Вымыть руки (гигиенический способ). | ||
| 6. Подготовить необходимое оснащение. | ||
| 7. Надеть маску, перчатки. | ||
| Выполнение процедуры | ||
| 8. Помочь занять пациенту положение (лёжа на спине или сидя), при котором хорошо доступна предполагаемая область пункции. Попросить пациента освободить её от одежды. | ||
| 9. Путём осмотра и пальпации определить непосредственно место пункции. | ||
| 10. Положить под локоть пациента клеёнчатую подушку. | ||
| 11. Обработать перчатки ватным шариком, смоченным спиртом. | ||
| 12. Наложить жгут в средней трети плеча (на рубашку или салфетку), так, чтобы его свободные концы были направлены вверх , а петля вниз (пульс на лучевой артерии не изменяется!). Примечание: При применении специальной венозной манжеты защёлкнуть на ней клапан и потянуть за свободный конец до остановки венозного кровотока. Примечание: время наложения жгута не должно превышать одной минуты | ||
| 13. Пропальпировать вену, определяя её ширину, глубину залегания, направление, подвижность, наличие уплотнений стенки. | ||
| 14.Обработать область локтевого сгиба ватными шариками, смоченными спиртом. Движение шариков осуществлять в одном направлении (снизу в вверх). Первым шариком обрабатывать площадь локтевого сгиба, вторым – непосредственно место пункции. | ||
| 15.Взять шприц в правую руку: указательный палец фиксирует канюлю иглы, остальные охватывают цилиндр шприца. | ||
| 16.По ходу выбранной вены большим пальцем левой руки натянуть кожу к периферии и прижать её не меняя положение шприца в руке, держа иглу срезом вверх под углом до 30о, пунктировать кожу и ввести иглу на 1/3 длинны параллельно вене. | ||
| 17.Продолжая левой рукой фиксировать вену, слегка изменить направление иглы и осторожно пунктировать вену, пока возникнет ощущение пустоты. | ||
| 18.Убедиться, что игла в вене. Для этого необходимо перенести левую руку на поршень потянуть его на себя. | ||
| 19.Продолжая тянуть на себя поршень, набрать в шприц 5-10 мл венозной крови. Следить за общим состоянием пациента. | ||
| 20.Развязать жгут левой рукой, потянув за один из свободных концов. Попросить больного разжать кулак. Примечание: при использовании венозной манжеты нажать левой рукой на клапан замка. | ||
| 21.Прижать к месту пункции шарик, смоченный спиртом, извлечь иглу и согнуть руку больного в локтевом суставе. Попросить больного держать руку согнутой в суставе не менее 5 минут. Наложить давящую повязку. | ||
| 22.Осторожно выпустить кровь по стенке в пробирку. Закрыть пробирку резиновой пробкой. Примечание: ели исследуется система гемостаза, кровь спускается в пробирку с антикоагулянтом, в соотношении: 9 частей крови на 1 часть антикоагулянта. -Для определения одного показателя достаточно 1-2 мл крови; - при назначении большего количества исследований следует исходить из расчета 1 мл крови на одно исследование; - кровь должна быть доставлена в лабораторию не позднее 1,5 часов с момента взятия! | ||
| 23.Положить шприц в лоток, соблюдая универсальные правила предосторожности. По прошествии положенного времени ватный шарик. | ||
| 24.Спросить пациента о самочувствии. Удостовериться, что он чувствует себя нормально. | ||
| 25.Прикрепить к пробирке направления. Установить в контейнер с ячейками. | ||
| 26.Доставить пробирку в лабораторию | ||
| Окончание процедуры: | ||
| 27.Провести обеззараживание использованного инструментария: -промыть шприц с иглой в дез.растворе; -замочить в отдельные ёмкости шприц, иглу ,ватные шарики; снять перчатки и замочить в дезинфицирующем растворе. Утилизировать соответствующий инструментарий. | ||
| 28.Вымыть руки (гигиенический уровень) | ||
| 29.сделать запись о проведении процедуры и реакции пациента. После получения результатов исследования вклеить бланк в карту стационарного больного. | ||
СБОР МОЧИ НА САХАР В СУТОЧНОМ КОЛИЧЕСТВЕ
Цель: обеспечение достоверного результата исследования.
Показания: сахарный диабет.
Противопоказания: нет.
Оснащение: 2-3 литровая чистая стеклянная емкость, емкость объемом 200-300 мл, направление,
деревянная лучина
| /. Подготовка к процедуре (накануне днем или вечером): 1. Собрать информацию о пациенте до встречи с ним. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться. Выяснить, приходилось ли ему встречаться с данной манипуляцией; когда, по какому поводу, как он ее перенес. |
| 2. Объяснить пациенту цель и ход предстоящей процедуры (если он с нею незнаком) и особенности подготовки: а)в амбулаторных условиях: -объяснить, что пациент/семья должны приготовить 2-3 литровую чистую стеклянную емкость и емкость объемом 200-300 мл; -дать направление на исследование, заполнив его по форме; -объяснить пациенту/семье, куда и в какое время нужно принести 200-300 мл емкость с мочой и направление; б)в амбулаторных и стационарных условиях: -объяснить, что сбор мочи будет проходить сутки; водно-пищевой режим - обычный, в день начала исследования, в 8 часов утра, необходимо помочиться в унитаз; -далее до 8 утра следующего дня собирать всю мочу в 2-3 литровую емкость; - измерить (медсестре/пациенте/члену семьи) общее количество мочи; -деревянной палочкой тщательно перемешать мочу, -отлить в отдельно приготовленный сосуд 100 мл мочи для доставки в лабораторию; на направлении указать суточное количество мочи; в) в условиях стационара: - объяснить пациенту, где он должен оставить емкость с мочой и кому сообщить об этом. |
| 3. Попросить пациента повторить информацию, задать ему вопросы по алгоритму подготовки и сбора мокроты. При необходимости дать ему письменную инструкцию. |
| 4. Указать, к каким последствиям приведет нарушение рекомендаций медсестры. |
| 5.Получить согласие пациента на проведение процедуры. |
| II. Выполнение процедуры (в стационаре): 6. Проконтролировать действия пациента по сбору мочи на исследование. |
| 7. Доставить емкость с мочой в клиническую лабораторию на исследование. |
| III. Завершение процедуры (в стационаре): 8. Сделать запись о проведении процедуры и реакции пациента. |
| 9. Подклеить полученные на следующий день результаты исследования в документацию |
Клизма очистительная
Цель:освобождение нижних отделов толстого кишечника от каловых масс.
Показания:запор, отравления, подготовка к операции, родам, абортам, к исследованиям,
проведение лекарственной клизмы.
Противопоказания:колиты, эрозии и язвы слизистой толстого кишечника, неясные боли
в животе, опухоли толстого кишечника, первые дни после операции на органах ЖКТ,
кровоточащий геморрой, тяжелая сердечно-сосудистая недостаточность и т.д.
Место проведения:палата, клизменная, домашние условия.
Оснащение:кружка Эсмарха, стерильный наконечник (в упаковке), вазелин, шпатель,
марлевые салфетки, туалетная бумага, судно, перчатки, клеенка, пеленка, штатив, емкость
с дез.раствором, фартук, ширма.
Возможные проблемы пациента:психологический дискомфорт, страх, связанный с
возможным неудержанием данного объема жидкости.
| Подготовка к процедуре: 1. Собрать информацию о пациенте. Объяснить пациенту суть и ход предстоящей процедуры. Получить его согласие на проведение процедуры. |
| 2. Подготовить оснащение. |
| 3. Вымыть руки. Надеть перчатки, фартук. |
| 4.Вскрыть упаковку, извлечь наконечник и присоединить его к кружке Эсмарха. Закрыть вентиль, налить в кружку 1.5 л воды, укрепить кружку на штативе на. высоте 1 м от уровня кушетки. Открыть вентиль и слить немного воды через наконечник. Закрыть вентиль. Шпателем нанести вазелин на марлевую салфетку и смазать наконечник. Примечание:температура воды при атонических запорах 12°С;при спастических 40°С,в остальных случаях 20°С. |
| 5. Положить на кушетку клеенку и пеленку, подложить судно. |
| Выполнение процедуры: 6. Отгородить пациента ширмой. Уложить пациента на левый бок. Ноги пациента согнуты в коленях и слегка приведены к животу. При невозможности уложить пациента на левый бок процедуру проводят в положении пациента лежа на спине. |
| 7. Раздвинуть ягодицы 1 и 2 пальцами левой руки, правой рукой осторожно ввести наконечник в анальное отверстие, продвигая его в прямую кишку вначале по направлению к пупку (3-4 см), затем параллельно позвоночнику на глубину 8-10 см. |
| 8. Приоткрыть вентиль, чтобы вода медленно вытекала в кишечник. Если вода не поступает в кишечник- поднять кружку выше, чем на 1 м, или изменить положение наконечника. При отсутствии результата заменить наконечник. |
| 9. Предложить пациенту глубоко дышать и поглаживать живот против часовой стрелки. |
| 10. Напомнить пациенту задержать воду в кишечнике в течение 5-10 мин. |
| 11. После введения воды в кишечник закрыть вентиль. Осторожно извлечь наконечник, отсоединить его и положить в емкость с дез.раствором. Снять перчатки и поместить в лоток для использованного материала. |
| 12. Помочь пациенту встать с кушетки и дойти до туалета при появлении позывов на дефекацию (или предложить судно). Убедиться, что процедура прошла эффективно (отделяемое должно содержать фекалии) Убедиться, что пациент чувствует себя нормально. |
| Завершение процедуры 13. Погрузить использованные предметы в раствор дезинфектанта. Провести утилизацию одноразового инструментария. Вымыть руки. |
| 14. Сделать запись о выполнении процедуры и реакции пациента. |
СБОР МОЧИ ПО ЗИМНИЦКОМУ
Цель: обеспечение достоверного результата исследования.
Показания: заболевания органов мочевыделительной системы.
Противопоказания: нет.
Оснащение: 8 чистых сухих емкостей с направлениями, 2-3 чистые сухие емкости.
| 1. Подготовка к процедуре (накануне днем или вечером): 1. Собрать информацию о пациенте до встречи с ним. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться. Выяснить, приходилось ли ему встречаться с данной манипуляцией; когда, по какому поводу, как он ее перенес. |
| 2. Объяснить пациенту цель и ход предстоящей процедуры (если он с нею незнаком) и особенности подготовки: а) в амбулаторных условиях: - объяснить пациенту, что для сбора мочи следует приготовить 8 основных и 1-2 дополнительных чистых стеклянных емкостей объемом 250-500 мл; к 8 основным прикрепить этикетки с указанием времени сбора мочи: 6-9, 9-12,12-... и т.д., дополнительные емкости остаются без надписей. Дать направление на исследование, заполнив его по форме, объяснить пациенту, куда и в какое время он/семья должны принести все емкости с мочой и направление; б) в амбулаторных и стационарных условиях: - объяснить, что сбор мочи будет проходить сутки; водно-пищевой режим - обычный, за сутки отменяются мочегонные средства; - в день начала исследования, в 6 часов утра необходимо помочиться в унитаз; - далее вся моча собирается в отдельные емкости каждые три часа: 6-9, 9-12,12-15, 15-18,18-21, 21-24,24-3, 3-6; - объяснить, что дополнительные банки используются, если емкость основной банки недостаточна для конкретной порции, в этом случае необходимо на дополнительной емкости указать соответствующий временной промежуток; - если мочи за обозначенный промежуток времени не было, то соответствующая емкость доставляется в лабораторию пустой; в) в условиях стационара: - предупредить пациента, что емкости хранятся в туалете/санитарной комнате; ночью медсестра пациента разбудит; указать место и время, куда принести емкости с мочой. |
| 3. Попросить пациента повторить информацию, задать ему вопросы по алгоритму подготовки и сбора мокроты. При необходимости дать ему письменную инструкцию. |
| 4. Указать, к каким последствиям приведет нарушение рекомендаций медсестры. |
| 5. Получить согласие пациента на проведение процедуры. |
| П. Выполнение процедуры (в стационаре): 6. Проконтролировать действия пациента по сбору мочи на исследование. |
| 7. Доставить емкости с мочой в клиническую лабораторию на исследование. |
| III. Завершение процедуры (в стационаре): 8. Сделать запись о проведении процедуры и реакции пациента. |
| 9. Подклеить полученные на следующий день результаты исследования в документацию |
ВЗЯТИЕ КРОВИ ИЗ ВЕНЫ НА БИОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ
Цель: диагностическая.
Оснащение: стерильные иглы для забора крови (игла должна быть с коротким срезом и достаточно больших размеров); одноразовые шприцы; стеклянные чистые сухие пробирки с резиновыми пробками; штатив; стерильные ватные шарики; стерильные перчатки; маска, защитные очки; 70% раствор этилового спирта; контейнер с ячейками для транспортировки пробирок в лабораторию.
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе