В анализе мочи уро что это
Uro в анализе мочи норма у женщин - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
В большинстве случаев диагностика заболеваний начинается с общего анализа мочи. Человек при обнаружении признаков болезни самостоятельно обращается в лабораторию для сдачи анализа. Дает направление на это исследование врач при ежегодном профилактическом осмотре. Что представляет собой анализ мочи: расшифровка и норма значений его значений.
Зачем назначают общий анализ мочи?
Анализы мочи являются лабораторным исследованием, во время него изучаются физические и химические особенности мочи у взрослых пациентов и детей.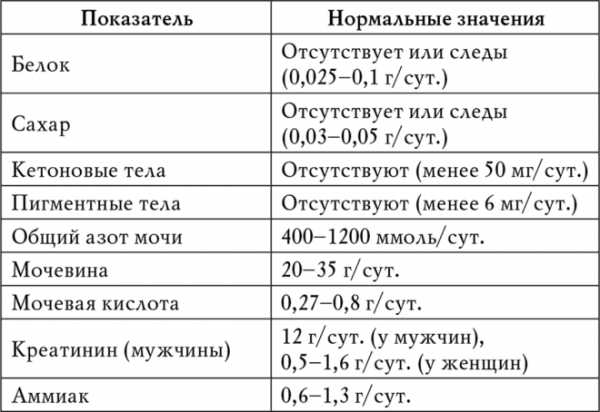
Клинический анализ мочи отличается невысокой стоимостью, простотой выполнения, хорошей информативностью, это популярный метод неинвазивной диагностики. Исходя из того, что показывает общий анализ мочи, врач поставит диагноз, назначит дополнительное обследование, направит на консультацию к другим специалистам.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Благодаря этому анализу медики могут выявить отклонения в работе мочевыделительной и сердечно-сосудистой систем, обнаружить воспалительные процессы, а также ряд других заболеваний, находящихся на ранней стадии. Этот вариант позволяет предотвратить появление симптомов.
Правила сбора мочи для анализа
Чтобы анализы мочи расшифрованы были правильно нужно соблюдать некоторые правила сбора биоматериала:
- сбор проводить только в стерильную емкость;
- моча обязана быть утренней;
- тщательно промыть наружные половые органы, промокнуть одноразовой бумажной салфеткой;
- у женщин сбор мочи в период менструации не проводится;
- первую порцию мочи не нужно собирать в контейнер, а выпустить ее в унитаз. Затем, не останавливая мочеиспускания, собрать остальную мочу в емкость;
- при сдаче анализа мочи общий объем составляет 100–150 мл;
- плотно закрыть крышку контейнера;
- хранению урина не подлежит, поэтому в течение 1–2 часов ее нужно доставить в лабораторию.
Если не следовать этим правилам, расшифровка анализа мочи будет считаться недействительной (например: менструальная кровь в контейнере или бактерии, попавшие вследствие длительного хранения, приведут к неправильной трактовке результата).
Основные показатели в анализе
Что показывает анализ мочи? Из физических характеристик мочи оценивают следующие показатели:
- удельный вес мочи;
- цвет;
- прозрачность;
- запах;
- реакция (кислотность).
К химическим характеристикам при проведении ОАМ относят:
- присутствие органических веществ: белка, глюкозы (сахара), билирубина;
- изучение мочевого осадка на предмет присутствия кетонов, гемоглобина, лейкоцитов, эритроцитов (bld в анализах мочи), эпителия, цилиндров, солей.
Удельный вес
Удельный вес мочи (Sg) – важная характеристика, с помощью нее легко определить, как почки справляются с концентрационной функцией. При оценке плотности мочи норма составляет от 1,015 до 1,025.
Почки выводят продукты обмена веществ независимо от объема потребляемой жидкости. И когда на один объем выводимой жидкости приходится больше или меньше осадка, говорят о повышенном или пониженном удельном весе. Существует три показателя, определяющие плотность урины:
- Гиперстенурия – повышенная плотность. Повышенный удельный вес мочи часто появляется как у мужчин, так и у женщин. Он является следствием сильного потоотделения, употребления жирных и соленых блюд, токсикоза беременных, передозировки антибиотиков. Кроме физиологических причин, есть и патологические, они говорят о том, что в организме есть эндокринные нарушения, острые или хронические воспалительные процессы в мочевыделительной системе.
- Гипостенурия – пониженная плотность. Пониженный удельный вес мочи часто наблюдается у пациентов в жаркую погоду, после приема мочегонных препаратов или перенесенных заболеваний, в это время увеличивается объем потребляемой жидкости. В таких случаях гипостенурия является процессом физиологическим и не требует лечения. Но она бывает вызвана и нарушениями вследствие несахарного диабета, пиелонефрита, острых воспалительных процессов в мочевой системе.
- Изостенурия – это патология, при которой почки не выполняют концентрационную функцию. Значения могут снижаться до 1,01.
Sg в анализе мочи является непостоянным показателем, он меняется в течение суток, по мере выведения продуктов обмена.
Цвет мочи
Этот показатель зависит от многих факторов, не всегда изменение цвета биологической жидкости нужно интерпретировать как симптом болезни. Концентрированная урина имеет темно-желтый цвет, а не концентрированная – светло-желтый оттенок. Различные продукты питания, например: свекла, морковь, и медпрепараты, например, метронидазол, аспирин, витамин B2, они способны изменять цвет мочи.
Есть заболевания, диагностика которых начинается с определения цвета урины и тогда расшифровка говорит о той или иной патологии. Ниже приводится таблица, в которой охарактеризованы различные отклонения в цвете мочи:
| Цвет | Причины появления |
| Бесцветный | Сахарный, несахарный диабет, почечная недостаточность, большое потребление жидкости. |
| Темно-желтый | Обезвоживание, острые инфекции, застои в почке, избыток урохрома, концентрированная урина – недостаточное потребление жидкости. |
| Темно-красный | Тяжелая форма анемии. |
| Черный или коричневый | Гемоглобин в моче, цирроз печени, гепатит, отравление фенолами, меланома. |
| Красный | Мочекаменная болезнь, опухоль в мочевой системе, цистит, инфаркт почки. |
| Мясных помоев | Инфекционные поражения почек. |
| Пивной | Билирубин и уробилиноген в моче, развитие паренхиматозной желтухи. |
| Зеленовато-желтый | Билирубин в моче, развитие механической желтухи. |
| Молочный или белый | Жиры, гной, фосфаты, хилурия. |

Таким образом, оттенки мочи могут показать не только нарушения в работе почек, но и всего организма. А также цвет жидкости показывает, что человек просто придерживается неправильного питьевого режима или включил в свой рацион красящие овощи и фрукты.
Прозрачность и запах урины
В норме моча прозрачная, но выделяют три степени прозрачности: полная, неполная, мутная. Помутнение свидетельствует о присутствии в анализе мочи лейкоцитов, бактерий, жиров, лимфы.
Важно определить – выделяется ли урина мутной или становится таковой с течением времени. Если сразу после мочеиспускания отмечается помутнение мочи, это говорит о присутствие в ней гноя, лимфы, фосфатов. Если же она мутнеет через некоторое время, значит, в биологической жидкости есть ураты, они выделяются в осадок при ее нагревании.
Относительно запаха следует сказать, что в общем анализе мочи нормой считают специфический, но не резкий запах. Он изменяется в зависимости от некоторых факторов:
- употребление продуктов с резким запахом (чеснок, хрен) приводит к зловонному аромату;
- при патологиях мочевого пузыря (цистит) имеется запах аммиака;
- если есть поражения мочевой системы, связанные с гниением тканей, запах мочи гнилостный;
- при диабете урина пахнет незрелыми фруктами;
- когда имеется пузырно-ректальный свищ, моча пахнет калом.

Кислотность
Исследование мочи включает также анализ уровня pH, то есть кислотности, этот показатель свидетельствует о количестве ионов водорода в моче. С помощью pH оценивается кислотно-щелочной баланс организма.
Нормальные значения составляют 7 единиц, но они могут отклоняться в кислую (< 7) или в щелочную (> 7) сторону. При этом говорят об ацидозе и алкалозе соответственно.
Ацидоз – повышенная кислотность мочи, она проявляется кетоноурией (ацетон и кетоны в урине). Она бывает вызвана голоданием, расстройствами кишечника. В тяжелых случаях ацидоз вызывает серьезное гормональное нарушение – недостаток выработки инсулина. Оно называется диабетический кетоацидоз.
Алкалоз – высокощелочная моча, возникает на фоне нарушения обмена веществ, когда из организма выводятся ионы водорода (сильная рвота, недостаток воды, травмы).
Органические вещества в урине
Необязательно иметь медицинское образование, чтобы самостоятельно расшифровывать результаты исследования. Изучив показатели, которые содержит таблица, легко расшифровать анализ мочи:
| Показатель | Норма | Возможная причина отклонения от нормы |
| Белок | 0,033 грамма в литре | > 0,033 – Острые инфекции, отравления, нефриты. |
| Кровь | отсутствует | Мочекаменная болезнь, цистит, опухоли, аденома простаты. |
| Глюкоза | 200 мг/сутки | > 200 мг/сутки. Отравление хлороформом, фосфором, сахарный диабет, избыток стероидов, острый панкреатит. |
| Кетоны | 50 мг/сутки | > 50 мг/сутки. Инфекции, интоксикация, сахарный диабет, голодание, тиреотоксикоз. |
| Билирубин | отсутствует | Механическая и паренхиматозная желтуха. |
| Уробилиноген | 6–10 мкмоль/сутки | >6–10 мкмоль/сутки. Гемолитическая желтуха, токсикоз печени. |
| Гемоглобин | отсутствует | Сепсис, переохлаждения, ожоги, отравления, гемолитические анемии. |
| Лейкоциты | 0–3 у женщин; 0–5 у мужчин; в одном поле зрения. | >3 >5 Воспалительный процесс в организме |
| Эритроциты | Отсутствуют или единичные | Большие физические нагрузки, длительное стояние или хождение. |
| Эпителий плоский переходный почечный | 0–3 в нескольких полях зрения. 0–3 в нескольких полях зрения отсутствуют | Нарушение гигиены. Нарушение гигиены. Патология почек. |
| Цилиндры гиалиновые, зернистые, восковидные, эпителиальные, лейкоцитарные, эритроцитарные НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь… | отсутствуют, кроме 1–2 гиалиновых | Жаркая погода, тяжелый физический труд, перенапряжение. |
| Фосфаты | отсутствуют | Употребление соленой, острой пищи. |
| Слизь | отсутствует | Патология в мочеполовой системе. |
Когда по трактовке имеет место норма и расшифровка анализа не вызывает затруднений, но имеются симптомы, указывающие на патологию, стоит обратиться к врачу. Для постановки точного диагноза нужно обратиться с просьбой к специалисту: «Расшифруйте, пожалуйста, мой анализ» и сообщить обо всех сопутствующих проявлениях болезни.
Клинический анализ мочи многое говорит о работе организма, но этим выявление заболевания не ограничивается и врач, в большинстве случаев, применяет дополнительные методы диагностики.
bld в моче что это
Bld в моче — кровяные клетки – эритроциты, норма содержания которых в моче составляет 1-2 элемента. Обнаружение эритроцитов выше 3 в поле зрения, характеризуется наличием болезней почек или путей, через которые выходит ток мочи.
В ситуациях, когда эритроциты были выявлены при общем анализе мочи, лечащий врач назначает дополнительные исследования: для уточнения месторасположения патологии – двух или трехстаканные пробы, а для определения уровня концентрации – метод Каховского-Аддиса или способ Нечипоренко.
Виды гематурии
Наличие клеток крови в моче, называют гематурией. Специалисты выделяют следующие 4 основных вида присутствия кровяных клеток в осадке мочи пациента:
- Макрогематурия, при которой цвет мочи становится буро красным или даже с коричневым оттенком;
- микрогематурия. Данная патология определяет уровень эритроцитов при проведении микроскопии осадка и характеризуется естественным, от светло-желтого, до насыщенного цвета мочи;
- почечная гематурия, ставшая следствием различных болезней или травм внутренних парных органов;
- внепочечная. Возникает при наличии таких болезней, как уретрит, простатит или цистит.
В зависимости от порции урины, содержащей кровь принято классифицировать пробы на первичную, терминальную и конечную.
При наличии в результатах исследования эритроцитов, лечащий врач назначает повторное лабораторное исследование. В ситуациях, когда второй результат также дает положительный результат, пациенту ставиться диагноз заболевание почек или мочеполовой системы.
Гематурия является одним из наиболее часто встречаемых признаков ухудшения состояния мочевыводящих органов. Самым вредоносным принято считать макрогематурию, которая в большинстве случаев диагностируется при таких заболевания, как почечнокаменная болезнь, различные стадии туберкулеза, раковые образования почек, патологии в мочеточники или мочевом пузыре.
Другие показатели исследования урины
Помимо эритроцитов, в результате исследования мочи также присутствуют другие показатели заболеваний. К ним следует относить:
- удельный вес мочи – величина, отображающая функционал почек к концентрации и разведению. В здоровом организме взрослого человека нормальный показатель находится в диапазоне 1,010-1,025 и измеряется наличием таких веществ, как сахар, соли и мочевая кислота. При снижении удельного веса мочи, у пациента можно обнаружить хроническую недостаточность почек, патологию почечных канальцев. Увеличение же диагностируют при сахарном диабете, токсикозе при беременности у женщин и нефротическом синдроме;
- кислотность мочи (ph). Урина в естественном состоянии имеет кислую природу, из-за содержащихся в ней солей мочевой кислоты. Изменение уровня кислоты свидетельствует о наличии проблем в нормальном процессе функционирования почек и происходит из-за слишком большого потребления в пищу натуральных или синтезированных кислот;
- лейкоциты (leu) – клетки, отвечающие за развитие иммунитета у человека. Они препятствуют попаданию в кровяную систему или ткани внутренних органов всевозможных патогенных микроорганизмов. В анализе мочи их естественная концентрация должна находится в диапазоне 1-2 у мужчин и 2-4 у женщин. Превышение данной нормы свидетельствует о наличии инфекции в мочеполовой системе;
- эпителиальные клетки (vtc). При нормальном состоянии эпителий покрывает мочевыводящие пути изнутри. В здоровом состоянии допускается присутствие не более 2-х эпителиальных клеток, а увеличение данной нормы свидетельствует о наличии воспалительных процессах в организме пациента;
- белок (pro). Обнаружение в анализах мочи белкового следа свидетельствует о наличии проблем с почечными клубочками, отвечающими за фильтрацию. Наличие белка в моче говорит о возможных новообразованиях или инфекциях в органах мочеполовой системы;
- уробилиноген (uro) – молекула, образующаяся в результате процесса распада эритроцитов. Обнаружение данного элемента может свидетельствовать о наличие патологий в желчевыводящих путях или печени;
- билирубин (bil), который не обнаруживается в здоровом организме, так как выводится вместе с желчью. Появление данного элемента говорит о наличии таких патологий, как печеночная недостаточность, цирроз, различные формы гепатита, токсический гемолиз;
Советы по правильному сбору мочи
Моча здорового человека является стерильной, следовательно, обнаружение различных бактерии свидетельствуют о наличии отклонений в мочевыводящих путях или использование грязной посуды. Для получения максимально информативного анализа, при сборе мочи следует придерживаться следующих рекомендаций:
- биологический материал следует собирать утром и натощак;
- перед сдачей мочи необходимо произвести гигиену половых органов;
- наибольшую ценность для диагностики имеет моча средней порции при осуществлении свободного мочеиспускания;
- накануне анализа не стоит употреблять в пищу овощи и различные фрукты, которые влияют на цвет мочи;
- забор материала происходит в сухую и чистую емкость;
- собранный материал имеет срок хранения в 1,5 часа, следовательно, его следует предоставить на анализ в максимально короткие сроки.
В случае обнаружения при мочеиспускании гнойных или кровяных выделений, появление неприятного запаха или изменения цвета необходимо обратится за консультацией к лечащему врачу, для того, чтобы избежать негативных последствий для организма.
Повышенное содержание соли в моче: причины и лечение
С продуктом жизнедеятельности человека – мочой – из организма выводятся вредные вещества и излишки жидкости. Ее состав может меняться в течение одного дня в зависимости от образа жизни, рациона, фонового заболевания и даже среды обитания. На 95 % моча состоит из воды, и лишь 5 % приходится на различные белки и соли.
Этот показатель более или менее постоянен, поэтому, когда в урине выявляется повышенное содержание соли, необходимо задуматься о наличии патологии не только со стороны мочевыделительной системы, но и всего организма в целом.
Увеличение фосфатов, уратов и оксалатов в моче никак не сказывается на общем состоянии человека, однако если не устранить причины, вызвавшие повышение уровня солей, следующим этапом станет развитие мочекаменной болезни.
Факторы и естественные причины появления соли
Увеличенное содержание в урине соли не обязательно свидетельствует о наличии заболевания. В течение дня соли могут превышать допустимую норму, однако затем вновь возвращаться к исходной точке. Это бывает при сильной физической нагрузке, когда количество жидкости резко уменьшается, а моча становится концентрированной. В ней нарушается соотношение коллоидов и солей, и последние начинают разрушать белковую оболочку, формируя мелкие конгломераты.
Большое влияние на состав урины оказывают продукты питания, употребляемые человеком. Так, шоколад, какао, бобовые, шпинат, жирный бульон, крепкий чай, грибы заметно повышают содержание фосфатов из-за того, что в данной еде содержится много пуринов – основного вещества, из которого образуется мочевая кислота. И, наоборот, ураты появляются при диете с ограниченным количеством пуриновых оснований (молочные продукты, крупы, куриные яйца, свежие фрукты и овощи).
Наконец, при частом употреблении свежих томатов и яблок, а также шпината и зелени в организме повышается уровень щавелевой кислоты, что в дальнейшем ведет к выпадению в моче оксалатов. Получается, что правильное рациональное питание с чередованием мясных и овощных блюд не только позволит разнообразить меню, но и хорошо отразится на внутреннем гомеостазе.
При вынашивании ребенка также появляются различные кристаллические соединения в урине. Соли в моче при беременности часто выявляются при общем анализе мочи и зачастую не являются показателем заболевания мочевыделительных органов. Дело в том, что всем женщинам в положении запрещено пить много жидкости, поэтому раствор урины становится более концентрированным.
Соли в моче при беременности должно быть мало, т. к. основные фосфорно-кальциевые соединения уходят на постройку костно-мышечной системы будущего ребенка, и заметное повышение уровня фосфатов или уратов должно стать тревожным звоночком в отношении заболеваний мочеполовых органов и нарушений обмена веществ.
Соли в моче при различных заболеваниях
Несмотря на обилие естественных причин, вызывающих нарушение соотношения солей и белков в моче, все-таки в большинстве случаев в норме этого случаться не должно.
Повышение количества уратов наблюдается при подагре, ХПН (хронической почечной недостаточности) и нефритах различной этиологии. Если при почечной недостаточности нарушаются не только фильтрационные свойства почек, но и происходит выпадение всех основных функций органа, то развитие подагры провоцирует увеличенный уровень мочевой кислоты в организме.
Причем кристаллы уратов выявляются не только в урине, но и откладывается в больших количествах в мелких суставах (пальцах ног и рук, голеностопном и локтевом). При запущенных, не леченых случаях симптомы подагры проявляются резкими болями и скованностью движений в более крупных суставах, таких как тазобедренный, плечевой и коленный.
Нефриты возникают на фоне инфекционно-воспалительного процесса в почках, но могут появиться и вследствие сахарного диабета или гипотиреоза.
При них происходит поражение слизистой оболочки чашечно-лоханочного аппарата и паренхимы органа, а в анализе мочи находят повышенное содержание солей кальция и оксалатов одновременно с гематурией, протеинурией и эозинофилурией.
В свою очередь, оксалаты в урине чаще всего встречаются при бактериальном пиелонефрите и сахарном диабете. Симптомы пиелонефрита хорошо известны всем и сходны с большинством микробных инфекций. К ним относят повышение температуры, общую интоксикацию, боли в пояснице и области почек.
Существуют и внешние причины увеличения количества солей в анализе мочи. Прежде всего, это отравление различными химическими соединениями. К примеру, хорошо изучено токсическое воздействие на мочевыделительные органы этиленгликоля – вещества, в большом количестве находящегося в лакокрасочных изделиях, пластмассе и пр.
Смертельной дозой для человека считается 100 мл данного раствора, но даже при минимальном количестве этиленгликоль образовывает мозаичные некрозы паренхимы почек, за счет чего она перестает нормально функционировать, и соотношение белков и соли сразу нарушается.
Появление солей в моче у ребенка
Детский организм точно так же, как и взрослый, подвержен негативному воздействию патогенных факторов, однако иногда он может неадекватно реагировать на, казалось бы, нормальные вещи. Так, в норме соли в моче у ребенка встречаются в дошкольном возрасте, что связано с:
- особенностями рациона питания;
- незрелостью почечной паренхимы и неполноценной фильтрационной функцией;
- неспособностью быстро проводить метаболизм основных химических соединений, поступающих в почку;
- суточными колебаниями кислотно-основного состояния.
Когда функционально и анатомически мочевыделительные органы ребенка становятся зрелыми, причины появления солей в моче идентичны взрослым: инфекционно-воспалительные заболевания, лейкоз, чрезмерные физические нагрузки, сахарный диабет, отравление ядовитыми химическими соединениями и т. д.
Предупредить возникновение болезненных состояний у детей очень просто: достаточно составить правильную и рациональную диету, с исключением тех продуктов, которые провоцируют образование в моче тех или иных солей. Необходим и адекватный питьевой режим. В зависимости от возраста рекомендуется употреблять до 1 л чистой, негазированной воды.
Если следовать всем этим правилам, то симптомы, сопровождающие повышение уровня солей в моче, исчезнут бесследно! И, наоборот, при неправильном питании, переохлаждении, частых бактериальных инфекциях мочеполовых органов, возможно длительное течение фосфатурии или оксалатурии с переходом в мочекаменную болезнь.
Pro что это такое в анализе мочи - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
17 Июнь, 2017 Vrach
Уробилиноген в моче – один из показателей, который определяется в ходе выполнения общего анализа урины. Многими данная строка в анализе не воспринимается как важная, а порой вовсе ни о чем не говорит. Но на наличие отклонений от нормы по уробилиногену стоит обратить пристальное внимание. Оказывается, они способны сигнализировать о серьезных проблемах в организме, поэтому игнорировать их нельзя.
Уробилиноген и его выработка
Уробилиноген – вещество, образуемое из эритроцитов сложным путем. В крови человека есть красные клетки крови – эритроциты, содержащие и переносящие гемоглобин. Из молекул гемоглобина по мере прекращения срока их службы синтезируется непрямой билирубин. В печени он трансформируется в прямой билирубин, с желчью идущий в кишечник. При участии кишечных бактерий билирубин преобразуется в стеркобилиноген и уробилиноген.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
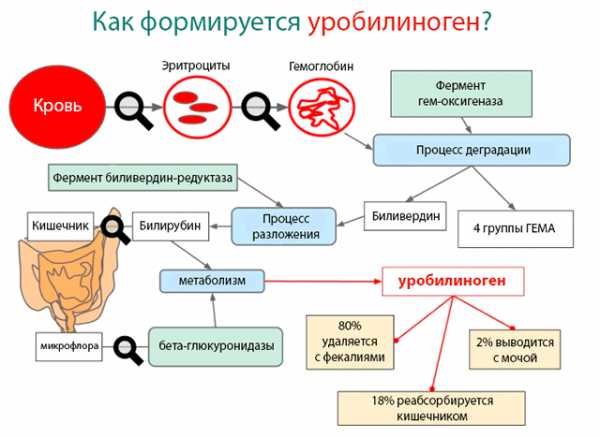
Производные стеркобилиногена отвечают за окрашивание кала в коричневый цвет. Уробилиноген продолжает свой путь – всасывается в кровь, попадает в почки, после чего выделяется с уриной. Он придает моче желтый цвет, соединяясь с особым пигментом. Часть этих тел, которая попадает в мочу, очень мала, и увеличение этого показателя является патологией. Состояние, когда в моче повышен уробилиноген называется уробилинурия.
Показатели нормы
Определенная доля данного вещества попадает в кровь человека, но быстро перерабатывается почками. В моче же его концентрация может быть ничтожно мала. Анализы, выполненные на старом оборудовании, могут вообще не показывать присутствие этого вещества, но его нормой считается цифра 5-10 мг/литр.
Если человек здоров, колебаний в ту или иную сторону по показателю уробилиногена не происходит. Естественным считается его рост при серьезной потере жидкости организмом, например, при интенсивном потении, обезвоживании. Это приводит к снижению объема крови в сосудистом русле, поэтому концентрация вещества становится выше. Тем не менее абсолютный показатель остается на прежнем уровне. Если же человек употребил много жидкости, либо ее ввели в организм внутривенно, количество уробилиногена может снижаться. В любом случае, такие колебания являются временными и фиксируются лабораторными анализами нечасто.
Общий анализ мочи дает достаточную информацию для выявления указанного вещества в организме, при этом оно может обозначаться как UBG. Чаще всего показатель прописан в анализе цифрой, изредка его резкое увеличение отражается знаками «+++». Также допускается выявление уробилиногена при помощи специальных тест-полосок, которые нередко используют в лабораториях, но они могут применяться даже в домашних условиях.
Как расшифровать анализ?
Кроме стандартной нормы, по данному показателю существует и другая норма, с иными единицами измерения – 17 мкмоль/литр. Расшифровкой анализа в современных лабораториях занимаются специальные приборы-анализаторы, которые определят даже следовые концентрации уробилиногена.
В общем анализе мочи, который выполняется с тест-полосками, результаты по уробилиногену чаще всего определяются иным способом. Они уточняются путем сравнения мочи с особой цветовой шкалой, ведь с изменением показателя данного вещества меняется цвет мочи и содержание билирубина в крови. Конечно, анализ на автоматическом приборе намного точнее, и некоторые скрытые, неявно выраженные заболевания при помощи тест-полосок можно не определить.

Причины отклонений
Если в анализе мочи вырос показатель уробилиногена, прежде всего, стоит искать причины в заболеваниях печени. Подтвердить подозрения врача может сдача биохимического анализа крови и выявление повышенного уровня билирубина. Чаще всего причина кроется в воспалительном процессе печени – гепатите.
Гепатиты могут быть не только вирусными. Например, при приеме некоторых препаратов наблюдается так называемый лекарственный гепатит, который приводит к повышению показателей билирубина и печеночных проб с их постепенной нормализацией. Прочие симптомы гепатитов – желтуха кожи, склер, боль в области печени, зуд кожи, потемнение мочи, тошнота, рвота, изжога.
Высокие цифры уробилиногена свойственны и для прочих болезней печени:
- цирроз;
- опухоли;
- жировой гепатоз.
Для всех запущенных патологий данного органа характерны общая слабость, раздражительность, горечь во рту, тяжесть в правом подреберье, головные боли, бессонница, покраснение стоп, ладоней.
Патологии желчного пузыря и протоков также могут вызывать изменения уробилиногена в сторону повышения. Например, закупорка желчевыводящих путей камнем, полипом или другой опухолью, воспалительным отеком вызывает возрастание давления в желчных протоках. В итоге в крови повышается концентрация билирубина, а в моче – уробилиногена. Стул при этом обычно жидкий, кал светлый, ведь содержание производных стеркобилиногена падает. Моча же, напротив, сильно темнеет, в общем анализе в ней выявляется билирубин (в норме в урине его быть не должно).
Заболеваниями, поражающими желчный пузырь, вызывающими подобные отклонения в анализах, являются:
- желчнокаменная болезнь;
- холецистит;
- доброкачественные опухоли;
- рак желчного пузыря или протоков;
- дивертикулы желчных протоков;
- эхинококковые кисты в протоках;
- рубцы после операций.
Данное нарушение может встречаться и при заболеваниях почек, причем довольно часто. Например, при опухолях почки и при остром, подостром гломерулонефрите уробилиноген растет, а также наблюдаются отечность ног, лица, тела, рост артериального давления, головные боли, общее плохое самочувствие. Нередко моча окрашивается в красноватый цвет из-за появления в ней примесей крови.
Гемолиз, или аномально быстрая гибель эритроцитов – еще одна возможная причина уробилинурии. Если эритроциты погибают раньше времени, в кровь выделяется много гемоглобина. В итоге образуется большое количество билирубина, который трансформируется в уробилиноген и выходит с мочой. Вызвать гемолиз могут как отравления и раковые болезни, так и травмы, ожоги.
Другие возможные причины:
- колиты и энтериты;
- кишечная непроходимость;
- интоксикации;
- паразитозы;
- длительный запор;
- тяжелая сердечная недостаточность.
Почему уробилиногена нет в моче?
Случается, что это вещество и вовсе не обнаруживается в моче. Такое может случиться, если анализы проводились устаревшими методами, либо имела место ошибка лаборанта. Минимальные следы уробилиногена могут вовсе не отражаться в результатах анализов.
Патологическая причина отсутствия вещества в урине тоже может наблюдаться. Это острая закупорка желчного протока. В этом случае желчь не поступает в кишечник, поэтому билирубин и его производные перестают вырабатываться. Конечно, такое состояние не может быть бессимптомным, поэтому диагностировать его чаще всего удается на раннем этапе.
Показатели у детей и беременных
Из-за отсутствия нужных бактерий в кишечнике производные билирубина у малышей до 3 месяцев не вырабатываются. Моча у таких детей почти не имеет цвета. Показатель уробилиногена может быть снижен у детей до года, которые находятся на грудном вскармливании. Если же показатель у ребенка, напротив, повышен, это сигнализирует о тех же проблемах, что и у взрослых. В большинстве случаев такое состояние характерно для нарушений работы кишечника и является временным. Намного реже у детей встречаются патологии печени, почек, желчного пузыря.
При беременности уробилиноген наряду с другими показателями определяется с высокой периодичностью, перед каждым посещением врача, а в третьем триместре – раз в неделю. Нормой является обнаружение следовых концентраций вещества (менее 5-10 мг/литр), но рост показателя до 20-30 мг/литр чаще всего признается вариантом нормы. Показатель может расти из-за учащения мочеиспускания во время беременности и прочих изменений. Но появление темной мочи в сочетании с уробилинурией – повод для серьезного обследования будущей мамы, чтобы исключить возможные заболевания внутренних органов или аналогичные патологии плода.
Лечение
При любых изменениях в моче надо пройти полную диагностику и получить врачебное назначение. Проведение терапии без рекомендаций врача не допускается, ведь уробилинурия это только симптом различных заболеваний. Как правило, назначается ряд лекарственных препаратов от болезней печени, почек, кишечника, желчного пузыря, и после курса терапии показатели мочи нормализуются.
Специалисты дают следующие рекомендации:
- Нормализовать сон.
- Посещать бассейн, либо заниматься спортом с небольшой нагрузкой.
- Практиковать молочно-растительную диету, снижая количество мяса в рационе.
- Больше пить.
- Употреблять настои желчегонных трав — кукурузных рылец, пижмы, а также сборы на основе лекарственных растений.
- Принимать препараты с живыми бактериями (пробиотики в комплексе с пребиотиками) для улучшения работы кишечника.
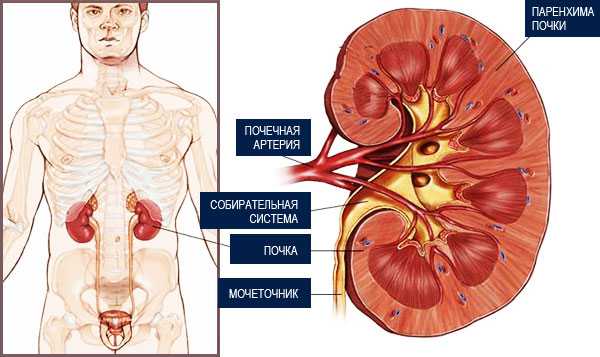
Что значит URO, BLD, VTC, lEU в анализе мочи?
URO в анализе мочи определяется тогда, когда следует изучить не только общие показатели почек, но и оценить их выделительную функцию, определить концентрацию некоторых дополнительных веществ в моче. Какие же дополнительные вещества могут определяться в ней, помимо уробилина?
Общий анализ мочи
Что такое общий анализ урины? Как проводится его расшифровка? Данный анализ является стандартным исследованием, позволяющим получить достоверную информацию о состоянии здоровья организма и его органов.
Моча сдается с утра натощак, чтобы не вызывать в ней изменений, которые могут быть ошибочно интерпретированы. Перед сдачей анализа пациенту рекомендуют провести мягкий туалет мочеполовых органов, не вызывая их травматизма.
Моча собирается в стерильную баночку, которая отправляется на исследование в лабораторию.
В общем анализе урины клинициста интересуют следующие показатели:
- Плотность мочи. Норма ее составляет от 1010 до 1024. Увеличение показателя указывает на то, что либо почки очень хорошо выполняют свою функцию, либо же, наоборот, имеется какое-либо поражение фильтрирующих структур, из-за которого в нее попадают необходимые плазменные компоненты.
- Кислотность. Нормальная моча имеет кислую природу за счет содержащихся в ней солей мочевой кислоты. Изменение ее наблюдается при чрезмерном употреблении в пищу продуктов с натуральными или синтезированными кислотами. Изменение кислотности до нейтральной или щелочной говорит о наличии патологического процесса, нарушающего работу почек.
- Цвет. Нормальная моча имеет соломенно-желтую окраску. Такой цвет ей придают содержащиеся в ней желчные пигменты (уробилиноген). Изменение цвета говорит о патологии органов желудочно-кишечной системы (моча цвета «пива») или о наличии кровотечения из мочевыводящих органов (цвета мясных помоев).
- Мутность. Помутнение мочи говорит о наличии в ней гноя, который образуется под действием микроорганизмов или воспалительного процесса. Если она потеряла свою прозрачность, значит следует искать бактериальную патологию и исключать все острые воспалительные процессы.
- Соли. Могут проявляться как при нарушении работы почечных клубочков (чаще свидетельствуют об образовании латентных, не проявляющих себя, почечных камней), так и при изменениях в питании (употребление большого количества растительных продуктов).
- Цилиндры. Представляют собой слепки почечных канальцев. Их увеличение может наблюдаться при повышенном слизеобразовании, провоцированном инфекционными заболеваниями или метаболическими сдвигами.
Особенно важно остановиться на цвете мочи, ведь его изменение говорит о тяжелой патологии внутренних органов, которую необходимо устранить как можно скорее.
При изменении цвета сданной урины рекомендуется провести определение uro в анализе.
Как расшифровывается URO
URO — сокращение, которым называют уробилиноген. Это молекула, которая образуется в результате восстановления билирубина — одного из основных веществ, появляющихся в результате распада эритроцитов. Уробилин является продуктом некоторых биохимических реакций, протекающих с билирубином, и в норме образуется в небольшом количестве.
Уробилиноген в анализе мочи определяется в том случае, когда имеется какое-либо подозрение на патологический процесс в печени или желчевыводящих путях (при гепатитах, жировом гепатозе, холестазе). Печень является одним из тех мест, где происходит разрушение поврежденных или «износившихся» эритроцитов, однако большая часть их утилизируется в селезенке. Печень же является своеобразной «фабрикой», где происходит синтез новых, необходимых для организма веществ.
Как происходит образование уробилиногена
В норме время жизни эритроцитов составляет около 120 дней (если в течение данного времени не было никакого патологического воздействия на них — травмы, попадания гемолитических ядов и т. д.). «Отживший» эритроцит отправляется в селезенку, где в клетках ретикулярной формации происходит его разрушение.
Молекула, содержащегося в эритроците гемоглобина, распадается на глобин (белок) и гем (ион двухвалентного железа). Далее, в результате нескольких биохимических реакций, происходит превращение молекулы гема до биливердина — неактивной формы билирубина, которая после подвергается активации с образованием конечной молекулы названного желчного фермента.
Билирубин может существовать в 2 формах — конъюгированной и неконъюгированной (зависит от того, присоединились ли к нему молекулы глюкуроновой кислоты). Неконъюгированный билирубин является довольно токсичным веществом, способным вызывать значительное повреждение клеток организма. Он плохо растворяется в жидкостях, но хорошо проходит через клеточные мембраны, что и обусловливает его токсическое действие.
Конъюгированный билирубин представляет больший интерес, так как именно он является предшественником уробилина. Он образуется в печени, после чего с желчью выходит в просвет кишечника, где происходит образование двух производных билирубина — уробилиногена и стеркобилина.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Стеркобилин является конечным продуктом окисления билирубина и образуется в толстой кишке. Уробилиноген же всасывается в тонком кишечнике и попадает в плазму крови. Именно за счет него кожа приобретает желтый цвет при органических заболеваниях печени. С током крови он доставляется к почкам, где происходит его фильтрация и попадание в мочу.
Как говорилось выше, для того чтобы определить уробилин в моче, должны иметься нарушения работы печени и кишечника.
Другие показатели исследования урины
Помимо уробилина, в мочу могут попадать и другие молекулы или клетки, в норме которые должны сохраняться в плазме или мочевыводящих органах. К ним относят:
- Клетки (аббревиатура vtc). В норме эпителий выстилает внутреннюю поверхность мочевыводящих путей. В анализе допускается наличие 1-2 эпителиальных клеток. Их увеличение наблюдается при различных воспалительных процессах данных органов. Наиболее часто увеличение количества vtc наблюдается при развитии циститов или заболеваний, передающихся половым путем. Их увеличение (>10) говорит об остром поражении этих органов.
- Лейкоциты (leu). Клетки иммунной системы организма человека. Отвечают за развитие как клеточного, так и гуморального иммунитета. Могут присутствовать не только в крови, но и в поверхностном слое внутреннего эпителия. Обеспечивают второй уровень защиты от проникновения патогенных микроорганизмов в кровь или ткань внутренних органов. Норма их в анализе мочи колеблется в пределах от 1 до 4 (2-4 у женщин, 1-2 у мужчин). Повышение их количества обычно может указывать как на воспалительный процесс данных тканей, так и на острую мочеполовую инфекцию.
- Белок (pro). Белками насыщена плазма крови, а в урине их содержаться не должно (допускаются минимальные следы белка, не превышающие минимальные 0,033 г). Если же про определяется в анализе мочи, это говорит о серьезных нарушениях в мочеполовых органах, в частности, о проблемах с почечным фильтром (именно клубочковая система отвечает за пропускную способность веществ в мочу). Ее поражение наблюдается при острых отравлениях нефротоксичными веществами, при инфекционных заболеваниях почек и мочеполовой системы, а также при опухолях данных органов. Наличие белка в анализе характеризует острую патологию, которая требует полноценного и тщательного дообследования, пока не развились необратимые нарушения.
- Bld — красные кровяные клетки — эритроциты. Как и белок, в норме отсутствуют (допускается наличие 1 эритроцита во всех полях зрения микроскопа). Увеличение показателя Bld говорит о значительном, чаще всего аутоиммунном поражении гломерулярной системы, что приводит к появлению эритроцитов в мочевой жидкости. Показатель bld может изменяться и при травмах органов мочевыделительной системы (необходимо провести дополнительно визуальный осмотр и провести мониторирование образования мочи в каждой из почек).
При определении изменения любого из названных показателей необходимо проводить более точные и направленные исследования для выявления заболеваний, приведших к нарушению функции почек и ее проницаемости.
Какие симптомы указывают на наличие бактерий в моче?
Если в анализе мочи человека обнаружены бактерии, значит имеются патологии мочевого пузыря, почек или мочеточника. У здорового человека бактерии в моче не обнаруживаются.
Определение в урине бактериального состава называется бактериурией. Такое состояние требует незамедлительного обследования и соответствующего лечения. Для начала следует разобраться в причинах наличия бактерий в моче, что это значит и насколько опасно.
Для чего нужен анализ мочи?
Общий анализ мочи может назначаться для выявления заболеваний мочевыделительной системы, в период беременности или в целях профилактики. При этом оценивается объём и цвет урины, проводится микроскопическое исследование на предмет лейкоцитов, эритроцитов, белка и прочего.
В случае обнаружения в урине бактериального состава, назначается бакпосев, который определяет причины бактериурии. Этот вид обследования проводится путём помещения урины в питательную среду, где происходит активное размножение бактерий. За короткий промежуток времени бактерии легко определяются, специалист может установить их разновидность и чувствительность к антибактериальным препаратам.
Важно отметить, что при выявлении бактериурии, врач назначит повторный анализ. Поскольку бактериальный состав в моче может быть причиной несоблюдения правил сбора биоматериала. Перед ОАМ следует строго соблюдать правила, о которых предупреждает врач.

При ОАК и при бакпосеве пациенты должны придерживаться одних и тех же правил:
- Моча для анализа должна быть только утренняя. Начать мочиться следует в унитаз, а уже через несколько секунд в специальную ёмкость.
- По возможности ёмкость для урины следует приобрести в аптеке, поскольку она полностью стерильна и не сможет повлиять на результаты анализов. В стеклянную домашнюю баночку также можно собирать биоматериал, однако, её следует хорошо пропастеризовать и проследить, чтобы на момент сбора она была полностью сухой.
- Во время сбора материала женщинам необходимо вставить во влагалище тампон. Это исключит попадание выделений в урину. Менструация является противопоказанием к проведению ОАМ.
- Урина не должна находиться в ёмкости больше часа. В течение этого времени её нужно отдать в лабораторию. В противном случае она забродит и станет непригодной для анализа. При обстоятельствах, которые не позволяют отдать урину в лабораторию в течение этого времени, её нужно плотно закрыть крышкой и поставить в холодильник, но не на длительный период.
Причины и симптомы бактериурии
Выделяют два вида бактериурии: нисходящая и восходящая. В первом случае поражение изначально приходится на почки, а уже затем распространяется вниз. Что касаемо восходящей патологии, то бактерии из толстого кишечника попадают в мочевой канал. Чаще всего бактериурия проявляется у людей, которые страдают запорами или геморроем.
Бактерии в анализе мочи выявляются у больных мочекаменной болезнью. Поскольку мочеточник перекрывает камень, из-за чего происходит возвращение урины в почку, где начинается воспалительный процесс.
Бактериурию не считают болезнью, она является симптомом, который говорит о наличии патологии в организме. Бактерии в большом количестве при анализе мочи, говорят о таких заболеваниях, как уретрит, простатит, цистит и прочие.
Начальная стадия бактериурии в большинстве случаев не имеет выраженных симптомов. Выявляют патологию, как правило, случайно, при прохождении обследований на предмет других заболеваний. А вот более запущенные формы патологии характеризуются признаками воспаления.
Наличие бактерий в моче у женщин и мужчин проявляется такими признаками:
- проблемы с мочеиспусканием (учащенное или, наоборот, более редкое, в некоторых случаях может наблюдаться недержание мочи);
- повышенная температура тела, которая дополняется слабостью, ознобом, головной болью;

- боли в пояснице, усиливающиеся при мочеиспускании;
- помутнение, изменение цвета и запаха урины, в ней могут присутствовать примеси крови и гноя;
- в некоторых случаях наблюдаются выделения, имеющие резкий запах.
Разновидности бактерий
Чаще всего обнаруживают в моче бактерии таких видов:
- Энтерококк фекальный. Такие бактерии есть в организме каждого человека, обитают они в ЖКТ. Однако оказаться в мочеполовой системе они могут при несоблюдении гигиены, а также через испражнения. Энтерококк фекальный считается очень опасной бактерией, поскольку нередко становится причиной сильных мочеполовых воспалений, а в некоторых случаях приводит к заражению крови.
- Клебсиелла пневмонии. Такими патогенными микроорганизмами характеризуется моча детей, у которых ещё не восстановился иммунитет после бронхо-легочных инфекционных заболеваний. А также бактерии обнаруживаются в моче у пожилых людей. Попадают они в урину через кровоток или лимфоток.
- Кишечная палочка. Эти микроорганизмы обитают в кишечнике. Во время дефекации они могут попасть в половые органы, а уже затем распространиться на мочевой пузырь и почки.
- Бактерии рода Протей. Эти микроорганизмы являются обитателями ЖКТ. Их попадание в мочевыделительную систему вызывает воспалительные процессы. При этом цвет мочи становится тёмным и появляется зловонный запах.
- Лактобактерии. Их присутствие в моче является нормой, однако, их аномальное размножение требует медицинской помощи.
Бактерии у беременных в моче
Бактерии в моче у женщин, которые ждут ребёнка, могут быть следствием разных факторов. Само по себе состояние беременности создаёт массу предпосылок для их развития.
Бактериальный состав мочи у женщин в положении, обнаруживается по причине таких патологий:
- Застой мочи. Поскольку матка постоянно увеличивается, она начинает давить на почки, из-за чего нарушается их работоспособность.
- Гормональные перестройки, на фоне которых снижается иммунитет.
- Изменения во внутренних органах. Поскольку мочеиспускательный канал у беременных находится возле прямой кишки, бактериям довольно легко в него проникнуть.
- Различные мочеполовые патологии, сахарный диабет, кариес.
- Несоблюдение личной гигиены.
- Много бактерий в моче может быть также в результате беспорядочной интимной жизни.
Бактериурия у беременной женщины является опасным состоянием, поскольку может вызвать различные патологии, например, бактериальный цистит или пиелонефрит. Одним из самых опасных факторов, который может спровоцировать бактериурия, являются преждевременные роды. Именно поэтому при характерных симптомах патологии, беременной женщине необходимо сразу же посетить специалиста и пройти исследование мочи.
Какие могут быть осложнения?
Поскольку бактерии в моче являются следствием того или иного заболевания, несвоевременное лечение любого из них может вызвать различные осложнения:
- Почечная недостаточность. Длительное воспаление в почках приводит к тому, что органы не могут полноценно функционировать, процесс переработки урины нарушается, развивается почечная недостаточность.
- Эклампсия. Довольно грозное заболевание, которое развивается у беременных женщин. Характеризуется сильным повышением артериального давления, в результате чего существует повышенная опасность для матери и ребёнка.
- Гематурия. Характеризуется появлением крови в моче. Спровоцировать гематурию может сильная инфекция, а также какие-либо повреждения мочевыводящих путей и мочевого пузыря.
- Бесплодие, которое может стать последствием тяжёлой формы уретрита.
- Пиелонефрит. Может быть осложнением цистита, который также сопровождается большим количеством бактерий в анализе мочи. Развитие пиелонефрита обозначает, что бактерии из мочевого пузыря распространились на почечные лоханки.
Лечение
При бактериурии в первую очередь необходимо устранить очаг поражения, нормализовать отток мочи и ликвидировать причину патологии. Поскольку бактерии могут причинить серьёзный вред здоровью, откладывать лечение нельзя.
Какими препаратами будет проводиться лечение, зависит от того, какая причина повлекла патологию. Вот почему перед началом терапии, пациенту необходимо тщательно обследоваться, выявить разновидность бактерий, а также их стойкость к антибиотикам.
После выяснения причины бактерий в моче назначаются антибактериальные препараты. Это могут быть антибиотики группы нитрофуранов или сульфаниламидов, например:
- Сульфален;
- Бисептол;
- Нитрофурантоин;
- Фуразолидон;
- Норсульфазол.
Кроме того, лечение дополняется лекарственными средствами для ликвидации причины бактерий в моче. Назначаются также препараты для повышения иммунитета и витамины.
При выявлении в анализе мочи бактерий, пациенту необходимо провести повторное исследование, это поможет исключить неправильный сбор биоматериала. После подтверждения бактерий в моче, важно определить их вид и чувствительность к антибиотикам. Только после этого можно начинать корректное лечение.
Uro в моче что это значит - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
Почему могут возникнуть следы белка в моче у ребенка? Этому может способствовать множество причин, и родителям необходимо знать основные из них.
Наиболее распространенные причины появления белка в моче
Почки в организме фильтруют кровь, которая в них поступает. При этом происходит выведение уже ненужных веществ вместе с мочой. В свою очередь все нужные клетки, в том числе белки, задерживаются в почках и отправляются обратно в организм через кровь. При заболевании крупные молекулы белка могут проникнуть через фильтрующие каналы и попасть в мочу.
Если у детей находят белок в моче, то проблема может крыться в серьезных заболеваниях организма. Однако бывают и легко устраняемые случаи. Например, при употреблении пищи с большим количеством белков, такой, как сырые яйца и молоко.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Выделяют такие причины повышения белка в моче:
- различные воспалительные процессы в почках;
- инфекционные заболевания;
- сахарный диабет;
- артериальная гипертензия;
- миеломная болезнь;
- травмы;
- ожоги;
- различные отравления;
- сотрясения мозга;
- эпилепсия;
- опухоли;
- болезни крови;
- обезвоживание;
- повышенная температура;
- аллергия;
- переохлаждение;
- органические заболевания почек;
- длительный прием лекарств.
Также существуют и другие причины появления белка в моче, например, чрезмерные физические нагрузки или стрессы. С вышеуказанного можно заметить, что у детей и у взрослых схожи причины образования белка в моче.
Признаки повышенного белка в моче у ребенка
Определяют следующие внешние признаки появления белка в моче у детей:
- сонливость;
- быстрая утомляемость;
- потеря аппетита;
- головокружение;
- озноб;
- тошнота;
- рвота;
- боли в костях;
- повышенная температура.
Что такое протеинурия
Протеинурия – это заболевание, когда белок превышает свою норму. Она подразделяется на несколько видов:
- постренальная;
- ренальная;
- преренальная.
Постренальную протеинурию могут вызвать воспаления нижних мочевыводящих путей и половых органов. Это в первую очередь: цистит, уретрит и заболевания мочеточников. При ренальной или почечной протеинурии почечные канальцы недостаточно всасывают белковые соединения, которые выделяются в моче. Это такие болезни почек, как пиелонефрит, гломерулонефрит, туберкулез, амилоидоз и поликистоз.
Преренальная или надпочечная протеинурия возникает в том случае, когда в организме образовывается избыточное количество белковых соединений при повышенном распаде веществ, при неправильном переливании крови или при усиленной работе селезенки.
У детей и подростков встречается особый случай протеинурии — ортостатическая или лордотическая. Она возникает из-за недостаточной работы еще не сформировавшихся мочевыводящих органов. Это функциональное расстройство прекращается само собой с возрастом.
Принятые нормы белка в моче
В моче у ребенка может содержаться небольшое количество белка, но увеличение этой нормы может являться важным признаком серьезного заболевания. Чтобы выявить повышенный белок в моче, делают анализ урины, собранной за сутки. Мочу начинают собирать с утра в чистую емкость и через сутки проводят исследование. Но чаще подсчитывают сразу количество протеина анализируя разовую дозу мочи. Для этого используют электрофорез.
По результатам диагностики определяют уровень белка в моче у ребенка. У новорожденных бывает небольшое превышение нормы.
Обычная норма содержания белка в моче у детей — 0,033 г/л. Допускается повышение результата до 0,036 г/л.
Мочу для анализа собирают в небольшую баночку, а у грудных деток — в специальный мочеприемник в виде непромокаемого мешочка. Не стоит забывать время от времени делать детям анализ для профилактики болезней. Врачи рекомендуют обязательно делать диагностику после болезни и перед прививками.
Лечение и народные советы
Лечение зависит от причины возникновения белка в моче у ребенка. Если это сахарный диабет, то необходимо соответствующее лечение, при котором большое значение имеет диета, которая помогает снизить уровень белка в моче. В случае, когда повышенный белок в моче является следствием артериальной гипертензии у детей, то лечение должно сопровождаться постоянным контролем артериального давления. Нормальным уровнем давления считается показатель ниже 140/90.
Чтобы снизить высокий уровень белка в моче у детей, успешно используют лечение народными средствами. Например, очень полезны семена и корни петрушки. На один стакан кипятка врачи рекомендуют класть по одной столовой ложке данной смеси. Принимать необходимо 4 раза по 1 ст. л. такого травяного чая.
При данном недуге отлично помогают и березовые почки. Для приготовления отвара необходимо залить 2 ст.л почек 200 мл подогретой, но не кипяченной водой и затем перелить в термос. Через полтора часа целебный напиток будет готов. Что касается применения, то настой необходимо употреблять по 50 г. 3 раза в день. В лечении также станет полезным и клюквенный сок. Чтобы он не был кислым, его можно подсластить медом. Для улучшения показателей анализов можно употреблять настой коры пихты.
Прежде чем использовать какое-либо лечение, необходимо посоветоваться со своим лечащим врачом. Он проведет необходимые обследования и при надобности направит на консультацию к специалисту более узкого профиля. И только на основании всех полученных в результате данных определит, причины превышенной нормы белка в моче, и назначит нужное лечение.
bld в моче что это
Bld в моче — кровяные клетки – эритроциты, норма содержания которых в моче составляет 1-2 элемента. Обнаружение эритроцитов выше 3 в поле зрения, характеризуется наличием болезней почек или путей, через которые выходит ток мочи.
В ситуациях, когда эритроциты были выявлены при общем анализе мочи, лечащий врач назначает дополнительные исследования: для уточнения месторасположения патологии – двух или трехстаканные пробы, а для определения уровня концентрации – метод Каховского-Аддиса или способ Нечипоренко.
Виды гематурии
Наличие клеток крови в моче, называют гематурией. Специалисты выделяют следующие 4 основных вида присутствия кровяных клеток в осадке мочи пациента:
- Макрогематурия, при которой цвет мочи становится буро красным или даже с коричневым оттенком;
- микрогематурия. Данная патология определяет уровень эритроцитов при проведении микроскопии осадка и характеризуется естественным, от светло-желтого, до насыщенного цвета мочи;
- почечная гематурия, ставшая следствием различных болезней или травм внутренних парных органов;
- внепочечная. Возникает при наличии таких болезней, как уретрит, простатит или цистит.
В зависимости от порции урины, содержащей кровь принято классифицировать пробы на первичную, терминальную и конечную.
При наличии в результатах исследования эритроцитов, лечащий врач назначает повторное лабораторное исследование. В ситуациях, когда второй результат также дает положительный результат, пациенту ставиться диагноз заболевание почек или мочеполовой системы.
Гематурия является одним из наиболее часто встречаемых признаков ухудшения состояния мочевыводящих органов. Самым вредоносным принято считать макрогематурию, которая в большинстве случаев диагностируется при таких заболевания, как почечнокаменная болезнь, различные стадии туберкулеза, раковые образования почек, патологии в мочеточники или мочевом пузыре.
Другие показатели исследования урины
Помимо эритроцитов, в результате исследования мочи также присутствуют другие показатели заболеваний. К ним следует относить:
- удельный вес мочи – величина, отображающая функционал почек к концентрации и разведению. В здоровом организме взрослого человека нормальный показатель находится в диапазоне 1,010-1,025 и измеряется наличием таких веществ, как сахар, соли и мочевая кислота. При снижении удельного веса мочи, у пациента можно обнаружить хроническую недостаточность почек, патологию почечных канальцев. Увеличение же диагностируют при сахарном диабете, токсикозе при беременности у женщин и нефротическом синдроме;
- кислотность мочи (ph). Урина в естественном состоянии имеет кислую природу, из-за содержащихся в ней солей мочевой кислоты. Изменение уровня кислоты свидетельствует о наличии проблем в нормальном процессе функционирования почек и происходит из-за слишком большого потребления в пищу натуральных или синтезированных кислот;
- лейкоциты (leu) – клетки, отвечающие за развитие иммунитета у человека. Они препятствуют попаданию в кровяную систему или ткани внутренних органов всевозможных патогенных микроорганизмов. В анализе мочи их естественная концентрация должна находится в диапазоне 1-2 у мужчин и 2-4 у женщин. Превышение данной нормы свидетельствует о наличии инфекции в мочеполовой системе;
- эпителиальные клетки (vtc). При нормальном состоянии эпителий покрывает мочевыводящие пути изнутри. В здоровом состоянии допускается присутствие не более 2-х эпителиальных клеток, а увеличение данной нормы свидетельствует о наличии воспалительных процессах в организме пациента;
- белок (pro). Обнаружение в анализах мочи белкового следа свидетельствует о наличии проблем с почечными клубочками, отвечающими за фильтрацию. Наличие белка в моче говорит о возможных новообразованиях или инфекциях в органах мочеполовой системы;
- уробилиноген (uro) – молекула, образующаяся в результате процесса распада эритроцитов. Обнаружение данного элемента может свидетельствовать о наличие патологий в желчевыводящих путях или печени;
- билирубин (bil), который не обнаруживается в здоровом организме, так как выводится вместе с желчью. Появление данного элемента говорит о наличии таких патологий, как печеночная недостаточность, цирроз, различные формы гепатита, токсический гемолиз;
Советы по правильному сбору мочи
Моча здорового человека является стерильной, следовательно, обнаружение различных бактерии свидетельствуют о наличии отклонений в мочевыводящих путях или использование грязной посуды. Для получения максимально информативного анализа, при сборе мочи следует придерживаться следующих рекомендаций:
- биологический материал следует собирать утром и натощак;
- перед сдачей мочи необходимо произвести гигиену половых органов;
- наибольшую ценность для диагностики имеет моча средней порции при осуществлении свободного мочеиспускания;
- накануне анализа не стоит употреблять в пищу овощи и различные фрукты, которые влияют на цвет мочи;
- забор материала происходит в сухую и чистую емкость;
- собранный материал имеет срок хранения в 1,5 часа, следовательно, его следует предоставить на анализ в максимально короткие сроки.
В случае обнаружения при мочеиспускании гнойных или кровяных выделений, появление неприятного запаха или изменения цвета необходимо обратится за консультацией к лечащему врачу, для того, чтобы избежать негативных последствий для организма.
Лейкоциты в моче – что делать, если показатели превышают норму
 Наверняка вам не раз приходилось слышать этот термин – «лейкоциты», но не все из нас знают, что это такое.
Наверняка вам не раз приходилось слышать этот термин – «лейкоциты», но не все из нас знают, что это такое.
Многие люди даже сталкивались не раз с такой проблемой как повышение лейкоцитов в моче, другие же, в свою очередь, не придают этому никакого значения.
В этой статье мы поможем вам понять, почему так важно вовремя констатировать болезнь и почему необходимо обращаться к врачу за помощью.
Что такое лейкоциты?
А теперь давайте вместе разберемся, что же из себя представляют эти лейкоциты сколько лейкоцитов в моче должно быть согласно норме? Лейкоциты — это группа белых (бесцветных) кровяных телец, отличающиеся своим внешними видом и функциями. Содержаться такие клетки могут, как в крови человека, так и у животных. Отличительная их черта от остальных кровяных телец это наличие ядра и отсутствие окраски. Основная функция лейкоцитов – защита нашего организма. Эти клетки играют огромную роль в неспецифической и специфической защите организма от различных вирусов, бактерий и других инородных клеток. Лейкоциты активно движутся и могут свободно проходить в капилляры и в межклеточное пространство. Они генерируются в нашем организме в лимфатических узлах и костном мозге. Лейкоциты — это и есть иммунитет нашего организма. Они поглощают чужеродные тела и стараются их переварить.
Для чего проводят клинический анализ мочи и анализ по Нечипоренко, и какая норма лейкоцитов в моче у взрослых и детей?
Клинический анализ мочи — это лабораторное исследование. Оно проводится для оценки общих физико-химических свойств мочи и микроскопии осадка. При проведении анализа мочи учитываются такие показатели: цвет мочи, удельный вес, прозрачность, pH (кислотность). Но перед тем как отнести мочу в лабораторию, ее нужно правильно собрать:
Также в ходе проведения этого анализа могут определять белок, уробилиноген, глюкозу и другие вещества, появление которых может говорить о каком-либо заболевании. В свою очередь в осадке определяют количество эритроцитов, лейкоцитов, клеток эпителия,  наличие бактерий, а потом сравнивают их с нормой. Проводят такой анализ для различных болезней, так же рекомендовано проводить его все пациентам впервые обратившимся с каким либо недугом. Существуют норма лейкоцитов для общего анализа мочи:
наличие бактерий, а потом сравнивают их с нормой. Проводят такой анализ для различных болезней, так же рекомендовано проводить его все пациентам впервые обратившимся с каким либо недугом. Существуют норма лейкоцитов для общего анализа мочи:
- Для мужчин — 0-3 в поле зрении;
- Для женщин — 0-6 в поле зрения;
- Для детей — 0-6 в поле зрения.
Анализ мочи по Нечипоренко проводится для более точного определения содержания лейкоцитов, эритроцитов и цилиндров в одном миллилитре мочи. Норма показателя наличия лейкоцитов для анализа мочи по Нечипоренко:
- Для мужчин и женщин — не более 4000 в 1 мл;
- Для детей — от 2000 до 4000 в 1 мл.
Болезни мочеполовой системы, связанные с повышением нормы содержания лейцитов в моче
Во время того как человек заболевает, количество лейкоцитов постепенно возрастает до определенного значения. Основными причинами могут являться различные заболевания мочевыводящей системы, например: от цистита до воспалительного заболевания почек. В самых простых случаях проблема нахождения лейкоцитов в моче можно и нужно лечить антибиотиками.
Причинами нахождения повышенной нормы лейкоцитов в моче могут быть самые разные болезни, например:
- Пиелонефрит – это инфекционное заболевание мочевыводящих путей. Оно начинает развиваться в мочевых путях и со временем доходит до самих почек. Наиболее вероятно появление инфекции у людей с ослабленным, по разным причинам, иммунитетом или после длительного использования катетера. Больше всего, заболеванию подвержены женщины и девушки. Основными симптомаи являются боли различного типа (ноющие, колющие и др.) в поясничном отделе.
- Цистит – это воспаление мочевого пузыря, его слизистой оболочки, которое сопровождается нарушением его функции и специфическим изменением мочи. Этот недуг может появиться из — за переохлаждения, за счет занесенной каким-либо образом инфекции или за счет других причин. Симптомы зависят от формы заболевания. Характерные симптомы это частное мочеиспускание, ощущение не полностью опорожненного мочевого пузыря, боли во время мочеиспускания.
- Гематурия — это заболевание, которое связано с наличием всех элементов крови в моче. Существует также макрогематурия, это заболевание, при котором в моче находится небольшое количество крови. Эту болезнь можно заметить даже не проводя никаких анализов, так как у мочи будет красноватый оттенок.
Также еще одной причиной появления белых телец в моче может быть беременность. Это объясняется тем, что в этот п ериод сопровождается активностью гормонов, но если же уровень лейкоцитов значительно превышает норму, при этом продолжает оставаться таким на протяжении длительного периода, то скорее всего в организме находится инфекция. В таком случае визит к врачу просто необходим.
ериод сопровождается активностью гормонов, но если же уровень лейкоцитов значительно превышает норму, при этом продолжает оставаться таким на протяжении длительного периода, то скорее всего в организме находится инфекция. В таком случае визит к врачу просто необходим.
Инфекция в моче может также появиться из – за того, что часто сдерживают позывы к мочеиспусканию, вследствие этого мочевой пузырь не сможет уже выполнять свою функцию полноценно, что и приводит к неспособности полностью опорожняться. В моче, которая осталась в мочевом пузыре, могут начать развиваться инфекция, и как следствие – появление повышенного уровня лейкоцитов.
Какие существуют способы лечения?
Стоит начать с того, что существуют определенные симптомы, которые характерны для наличия повышенной нормы лейкоцитов в моче, такие как:
- Лихорадка;
- Смена цвета или консистенции мочи;
- Воспаление почек;
- Рвота или тошнота;
- Боль в животе;
- Боль при мочеиспускании и т.д.
Но также не стоит и забывать, что лечение обязательно должен назначать врач, и ни в коем случае не начинать лечить себя самостоятельно, так как очень часто это приводит лишь к осложнениям или к появлению новых заболеваний.
Для того чтобы назначить вам лечение, нужно сначала поставить правильный диагноз. При инфекционных заболеваниях обычно для лечения используют антибиотики. Стоит также придерживаться определенных правил, а именно:
- Обильное питье;
- Постоянно соблюдать постельный режим;
- Уменьшить физические нагрузки;
- Убрать из рациона острое, соленое, копченое или другие раздражающие продукты;
- Соблюдать личную гигиену: принимать теплый душ не меньше 2 раз в день;
- Желательно прекратить половые контакты до тех пор, пока не пройдет инфекция;
- Прием воды с содой или клюквенного сока;
- Полезным будет и употребление витаминов В и С, так как это способствует укреплению Вашего иммунитета, а это очень важно при борьбе организма с инфекцией.
Но стоит также напомнить, что лечить нужно не повышенные лейкоциты в моче, а инфекцию, которая  приводит к этому и вследствие чего поражает организм. Но не стоит забывать, что повышение лейкоцитов может сопровождаться не только инфекцией, но и неправильной сдачей анализов, большими физическими нагрузками или же эмоциональным напряжением, поэтому не нужно раньше времени паниковать, стоит всего лишь пройти осмотр.
приводит к этому и вследствие чего поражает организм. Но не стоит забывать, что повышение лейкоцитов может сопровождаться не только инфекцией, но и неправильной сдачей анализов, большими физическими нагрузками или же эмоциональным напряжением, поэтому не нужно раньше времени паниковать, стоит всего лишь пройти осмотр.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В завершении этой статьи хотелось бы отметить, что любое заболевание можно вылечить при своевременном обращении к врачу, поэтому не стоит откладывать это в долгий ящик, и при первых же появлениях симптомов, нужно идти к специалисту за квалифицированной помощью. Повышенные лейкоциты – это всего лишь сигнал нашего организма о том, что нам пора задуматься о своем здоровье. Если же этого вовремя не сделать это может иметь негативные последствия.
Uro в анализе мочи норма - Все про почки
- Возможности УЗИ почек
- Показания к ультразвуковому обследованию мочевыделительной системы
- Как подготовиться к УЗИ почек?
- Расшифровка УЗИ почек
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
Заболевания почек на сегодняшний день – это очень актуальная проблема. Если верить статистике, то с каждым годом возрастает процент болезней мочевыделительной системы в структуре общей заболеваемости. Патология почек очень коварна и тем, что протекает почти бессимптомно, поражает детей и молодых людей, выявляется часто уже на стадии хронической почечной недостаточности, когда вылечить заболевание уже невозможно.
Ультразвуковое обследование почек и органов мочевыводящей системы – это самый распространенный и безопасный метод диагностики патологии почек. Это абсолютно безболезненный, неинвазивный (не требует вмешательства в организм) метод, который не имеет противопоказаний и побочных эффектов. В то же время является достаточно информативным для установления большинства нефрологических диагнозов. Позволяет выявить заболевание на ранних стадиях, что повышает шансы пациента на полное выздоровление.
Возможности УЗИ почек
Буквально за 10-20 минут врач ультразвуковой диагностики оценит исследуемый орган (визуально), изучит его структуру, эхогенность почки, и выявит отклонения от принятой нормы. Этот метод позволяет диагностировать наличие конкрементов, опухолей, кистозных образований, изменения размеров почек, их расширение или обструкцию.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Параметры, которые оценивают во время УЗИ почек:
- месторасположение, форму и контуры почек;
- размеры органа;
- изменения структуры паренхимы почек (эхогенность паренхимы почек);
- наличие доброкачественных образований;
- конкременты в полой системе почек (мочекаменная болезнь);
- признаки воспалительного процесса;
- злокачественные образования;
- кровоток почек.
С помощью ультразвука можно заподозрить или установить диагноз таких заболеваний, как мочекаменная болезнь, пиелонефрит, гломерулонефрит, гидронефроз, поликистозная почка, амилоидоз, доброкачественные и злокачественные новообразования и прочее.
Показания к ультразвуковому обследованию мочевыделительной системы
Так как УЗИ является также скрининговым методом обследования, то делать его нужно 1 раз в год в профилактических целях (даже если ничего не беспокоит).
Внеочередное УЗИ почек необходимо, если у вас:
- присутствует боль в поясничной области;
- найдены изменения в анализе мочи;
- вы страдаете недержанием мочи;
- приступ почечной колики;
- отсутствует мочеиспускание;
- частое или болезненное опорожнение мочевого пузыря;
- подозрение на новообразование почки;
- стойкая к лечению артериальная гипертония;
- воспалительный процесс половых органов;
- получение травмы поясничной области;
- изменение цвета и количества мочи;
- вы являетесь реципиентом донорской почки;
- находитесь на диспансерном учете по заболеванию почек;
- при профилактических осмотрах;
- в комплексе обследований по поводу другого хронического заболевания.
Как подготовиться к УЗИ почек?
Особой подготовки обследование не требует. Но существуют некоторые нюансы, которые помогают врачу точнее визуализировать орган, что делает исследование более информативным.
1. Если вы страдаете метеоризмом, то за 3 дня до обследования исключите из рациона питания все продукты, которые стимулируют газообразование. Принимайте активированный уголь, Эспумизан по инструкции к этим препаратам. Если указанные мероприятия будут неэффективными, то накануне УЗИ можно сделать очистительную клизму.
2. Если в ходе обследования врачу необходимо посмотреть не только почки, а и мочевой пузырь, то он должен быть заполненный жидкостью. Для этого за 1 час до УЗИ выпейте несколько стаканов негазированной воды.
3. На обследование пациенту рекомендуют взять полотенце, чтобы вытереть с кожи остатки геля.
Расшифровка УЗИ почек
Наверное, многие пациенты сталкиваются с тем, что после какого-то обследования они получают на руки лист бумаги с непонятными словами и заключением. Исключением не является и УЗИ. Очень часто врач ультразвуковой диагностики абсолютно не разъясняет пациенту заключение. Некоторые не имеют на это времени, а некоторые ссылаются, что это прерогатива лечащего врача. Так или иначе, а хочется знать, что же все-таки означают эти причудливые слова в заключении – норма ли это или патология?
Количество почек
У большинства здоровых людей две почки. Но не всегда. Встречаются люди, которые всю жизнь живут с одной почкой и даже не подозревают об этом. Почка может отсутствовать с рождения (аплазия) или быть недоразвитой (гипоплазия). Также орган может быть удален хирургическим путем.
У некоторых людей почек бывает больше двух. Встречается такая аномалия развития довольно часто (полное или неполное удвоение почек). Часто дополнительные органы не функционируют (недоразвиты).
Размер органа и контуры
У взрослого человека размеры органа должны быть:
- длина – 10-12 см;
- ширины – 5-6 см;
- толщина – 4-5 см.
Если по данным УЗИ размеры отличаются, то нужно искать причину такому явлению. Например, при хроническом гломерулонефрите они часто уменьшаются, а при гидронефрозе – резко увеличиваются. В норме контуры почек ровные.
Расположение
Правая почка располагается на уровне 12 грудного – 2 поясничного позвонка, левая – 11 грудного – 1 поясничного позвонка. При некоторых состояниях почка может опускаться со своего привычного места (нефроптоз), или вообще находиться очень далеко от типичной локализации (дистопия почки). Например, почка может находиться в малом тазу.
Толщина паренхимы органа
Это очень важный показатель. Он характеризирует часть органа, которая отвечает за образование мочи (функциональная часть почки). Здесь находятся нефроны – структурно-функциональные образования почек. В норме толщина паренхимы составляет 18-25 мм. Увеличение данного параметра говорит о воспалении или отеке органа, уменьшение – о дистрофических изменениях.
Также важным моментом является корково-медуллярная дифференциация (как в паренхиме отчетливо или нет, видны почечные пирамидки). В норме границы видно четко. Например, при гидронефрозе эта дифференциация исчезает.
Структура паренхимы
Это очень важный параметр при оценке состояния почек. Позволяет изучить структуру паренхимы почек. Чтобы понять есть или нет изменения в структуре паренхимы, необходимо знать, что такое эхогенность, нормальная эхогенность, повышенная эхогенность почек и пониженная.
Эхогенность – это термин ультразвуковой диагностики, который используют врачи для описания структуры паренхимы любого органа, в том числе и почек. Можно сказать, что эхогенность – это свойство тканей, которое характеризирует распространение звуковой волны в них. Ультразвук отражается от разных тканей по-разному. Чем плотнее ткань, тем интенсивнее от нее отражается звуковая волна, изображение при этом будет выглядеть светлее, и наоборот, ткани с низкой плотностью будут выглядеть темнее. Считают, что жидкость не имеет эхогенности. Так кисты почек, которые заполнены жидкостью, описывают как анэхогенные образования и они имеют темный вид.
Здоровая ткань почек обладает своей эхогенностью, которую считают нормальной. Она однородная. Если изображение от акустического сигнала светлее, чем обычно, то эхогенность паренхимы почек повышена. Такое явления наблюдается при уплотнении почечной ткани. Например, склеротические процессы в почках, гломерулонефрит и пр. Гиперэхогенность может быть однородной и неоднородной (чередование участков нормальной и гиперэхогенной ткани).
Причины повышенной эхогенности почек:
- диабетическая нефропатия;
- поражение почек при гипертонической болезни;
- гломерулонефрит;
- хронический пиелонефрит;
- отдельные гиперэхогенные участки могут быть признаком доброкачественных или злокачественных опухолей;
- амилоидоз почек;
- если у плода повышена эхогенность почек, то это может свидетельствовать о врожденных нарушениях развития почек, что требует тщательного контроля за ребенком после рождения;
- прочие склеротические процессы.
Изменения в полостной системе почек
Почки состоят не только из паренхимы, но и из полостной системы, куда оттекает моча (почечные чашечки, лоханка). Изменения, которые могут быть диагностированы по УЗИ:
- уплотнение слизистой оболочки, что свидетельствует о наличии воспаления (пиелонефрит);
- расширение ЧЛС (чашечко-лоханочной системы), что свидетельствует о гидронефрозе или обструкции мочевыводящих путей камнем, опухолью, сгустком крови;
- наличие дополнительных образований (конкременты, песок).
Как видите, понять суть заключения УЗИ почек не так уж и трудно. Теперь вы вооружены знаниями, и не придете в ужас, если врач ультразвуковой диагностики напишет в заключении страшное слово “эхогенность”.
Клинический анализ мочи и показатели SG, UBG, URO
Моча представляет собой биологическую жидкость, содержащую около 150 различных элементов. Ее состав изменяется в зависимости от психического или физического состояния человека, потребленной жидкости и пищи.
Клинический анализ мочи является обязательной диагностической процедурой, которую назначают практически всем пациентам любого медицинского учреждения. Данный метод лабораторной диагностики позволяет получить сведения о различных обменных процессах, происходящих в человеческом организме, функциональном состоянии мочевыводящей системы.
Во время исследования пробы биологического материала проводят измерение относительной плотности (удельного веса), уровня кислотности среды и содержания белка, глюкозы, желчных пигментов, кетоновых тел и некоторых других показателей.
В современных лабораторных центрах тестирование мочи выполняется на специальных приборах – анализаторах. Результаты исследования выдаются в виде таблицы с латинскими буквами, непонятными пациентам, к примеру – анализ мочи sg.
В нашей статье мы расскажем о правилах сбора биологического материала, какие диагностические показатели мочи измеряются при общеклиническом исследовании и о наличии каких заболеваний могут означать их отклонения от нормы.
Показания для проведения исследования мочи
Общий анализ мочи назначают здоровым людям при прохождении ежегодных диспансерных осмотров и больным, имеющих различные жалобы на ухудшение самочувствия.
Исследование мочи проводят при:
- диагностировании патологических процессов в почках и мочевых путях;
- выявлении заболеваний предстательной железы;
- обязательном обследовании перед оперативными вмешательствами;
- недавно перенесенных заболеваниях, при которых возможно осложнение на почки;
- подозрении на наличие сахарного диабета, гепатита, панкреатита;
- оценивании токсического состояния организма пациента;
- мониторинге течения заболевания и эффективности проводимого лечения.
Детям исследование проводят перед плановым посещением педиатра и каждой прививкой, а также при различных недомоганиях. Это позволяет своевременно выявить в организме ребенка развивающиеся патологические процессы.
Как правильно собрать биологический материал
Условия подготовки к общеклиническому исследованию мочи несложные – необходимо сократить физическую активность и полностью исключить прием спиртных напитков. В рационе питания особых изменений нет, рекомендуется ограничить:
- употребление сладостей и продуктов, имеющих яркую окраску (моркови, свеклы, тыквы и пр.);
- питье минеральной воды, которая может изменить кислотность урины;
- прием витаминов, жаропонижающих и обезболивающих лекарственных средств –они могут изменить биохимические показатели мочи.
Для общего анализа нужно собрать утреннюю порцию мочи, для этого необходимо:
- Приобрести в аптеке специальную емкость – градуированный прозрачный стаканчик с плотно закрывающейся крышкой. Для сбора мочи у маленьких детей продаются педиатрические мочеприемники.
- Произвести тщательный туалет наружных гениталий. Во время собирания биоматериала женщины должны пользоваться ватным тампоном – этот метод поможет избежать попадания в урину выделений из влагалища, которые могут исказить результаты анализа.
- Помочившись в унитаз первые секунды, завершить мочеиспускание в подготовленный контейнер, закрыть его крышкой и в течение 2 часов доставить в лабораторный центр.
Методика проведения исследования
В лабораторных условиях исследуемый образец биоматериала подлежит следующим видам исследований:
- органолептическому – оцениванию запаха, цвета, прозрачности мочи, измерению диуреза (объема пробы);
- физико-химическому – установлению удельного веса и кислотности урины;
- биохимическому – определение наличия глюкозы, белка, кетонов, гемоглобина, желчных пигментов, нитритов;
- микроскопическому – изучению форменных элементов мочевого осадка под микроскопом.
Знание пациентом норм мочевых параметров поможет избежать излишнего беспокойства при получении итогов исследования. Расшифровка обозначений в результате исследования:
- SG в анализе мочи означает относительную плотность;
- pH – кислотность среды;
- GLU – концентрацию глюкозы;
- PRO – общего белка;
- LEU – показатель количества лейкоцитов;
- BLd – эритроцитов;
- URO – уровень мочевины;
- BIL– наличие билирубина;
- KET – кетоновых тел;
- UBG – уробилиногена;
- NIT – нитритов.
Интерпретация итогов анализа
Давайте последовательно рассмотрим основные диагностические параметры урины, которые изучают при общеклиническом исследовании, их показатели в норме и причины, вызывающие различные отклонения.
Таблица нормальных параметров мочи взрослого человека
| Показатель | Референсные значения |
| SG | 1008-1027 г/л |
| рН | 5,0-7,0 |
| PRO | До 0,002 г/л |
| GLU | — |
| LEU | Мужчины — 2-3 в п/зр.Женщины – 6-8 в п/зр. |
| BLD | — |
| NIT | — |
| KET | — |
| URO | 340-570 ммоль/сут |
| UBG | До 10 мг/л |
| BIL | — |
Нормы результатов исследования мочи ребенка почти идентичны нормам взрослого человека. Различия составляет суточный объем и относительная плотность, показатели которых изменяются по мере взросления малыша.
Причины изменения удельного веса мочи
Параметры относительной плотности урины (в латинском языке – special gravity) свидетельствуют о способности почек фильтровать и концентрировать биологическую жидкость. Показатели изменяются на протяжении суток – в ночное время продуцируется более концентрированная моча, в дневное – удельный вес значительно ниже.
Увеличение плотности урины более 1030 г/л обозначают медицинским термином «гипер-стенурия», которая указывает на:
- обезвоживание организма;
- чрезмерное физическое напряжение;
- сахарный диабет;
- сердечно-сосудистую недостаточность;
- инфекции мочевыводящих путей;
- гломерулонефрит;
- мочекаменную болезнь.
Термин «гипо-стенурия» означает снижение показателей плотности ниже 1005 г/л. Это явление наблюдается при:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- чрезмерном употреблении жидкости;
- несахарном диабете;
- полиурии – увеличении образования мочи;
- снижении концентрационной способности почек;
- хроническом пиелонефрите.
При выполнении общеклинического анализа мочи удельный вес определяют из разовой порции. Однако одна эта цифра не предоставляет полную информацию о функционировании почек в течение суток.
Для оценивания суточного диуреза проводят дополнительные исследования урины:
- специфическую пробу по методике Зимницкого;
- тест с водной нагрузкой;
- сухую пробу.
Почему изменяется кислотность мочи?
Реакция урины представляет собой важный показатель кислотно-щелочного баланса в человеческом организме. Это связано с тем, что почки обеспечивают постоянство уровня содержания водорода в крови и ее кислотность.
Уровень рН колеблется в течение суток и зависит от:
- объема потребляемой жидкости;
- температуры тела;
- рациона питания;
- общего состояния организма.
Увеличение кислотности (менее 4,0 – моча имеет кислую реакцию) называется ацидозом, это состояние наблюдается при:
- преобладании в рационе питания мясных продуктов;
- длительном голодании;
- снижении в крови уровня содержания калия;
- сахарном диабете;
- обезвоживании организма;
- функциональных нарушениях почек.
Уменьшение кислотности (выше 7,0 – щелочная реакция) называют алкалозом, который характерен:
- для хронической почечной недостаточности;
- для повышения в крови концентрации калия;
- для злокачественных новообразований в мочевой системе;
- при повышении концентрации гормонов околощитовидных желез;
- при инфекциях органов мочеполовой системы;
- при продолжительной интоксикации организма.
Изменение уровня общего белка
Медицинский термин «протеинурия» означает повышение концентрации в моче глобулина и альбумина (основных белков плазмы крови) более 0,028 г/л. Этот факт указывает на нарушение фильтрационной функции почек, которое наблюдается при:
- инфекционных и воспалительных процессах в органах мочевыделительной системы;
- кровотечениях;
- гипертонической болезни;
- длительной анемии;
- амилоидной дистрофии.
Проникновение крупных белков через почечные клубочки возможно и по естественным причинам:
- преобладании в рационе питания белковой пищи;
- усиленном потоотделении;
- переохлаждении;
- чрезмерных физических нагрузках.
Внепочечное происхождения протеинурии наблюдается при:
- беременности;
- эпилепсии;
- аллергии;
- сердечной недостаточности;
- лейкозе.
Причины глюкозурии
Глюкоза в моче здорового человека не выявляется. Причинами ее появления могут стать ситуации, не связанные с патологическими процессами в организме:
- физическое перенапряжение;
- стресс;
- чрезмерное употребление углеводов.
Почечная наблюдается при:
- хроническом нефрите;
- почечном диабете;
- острой почечной недостаточности;
- отравлении организма фосфором.
Причины внепочечной формы:
- панкреатит;
- сахарный диабет;
- злокачественная опухоль в поджелудочной железе;
- гиперфункция щитовидной железы;
- акромегалия гипофиза;
- гиперкортицизм – избыточное количество гормонов коры надпочечников;
- феохромоцитома – гормональная опухоль мозгового вещества надпочечниковых желез.
Источники лейкоцитоурии
Увеличение численности лейкоцитов в моче всегда связано с развитием воспалительного процесса в органах мочевыделительной системы и наблюдается при:
- цистите – воспалении мочевого пузыря;
- уретрите или простатите – поражении мочеиспускательного канал или предстательной железы;
- пиелонефрите – неспецифическое воспаление почек.
Причины наличия в моче эритроцитов
Появление красных кровяных клеток в мочевом осадке называют гематурией. В моче могут быть обнаружены следующие виды эритроцитов:
- свежие (неизмененные) – наблюдаются при поражениях мочевых путей, которые вызваны мочекаменной болезнью, циститом, уретритом;
- выщелоченные (измененные) – попадают в мочу в результате проникновения эритроцитов в почечные канальцы, этот факт свидетельствует о поражении почек.
Выявление в моче нитритов
Нитриты представляют собой соли азота, их формирование происходит из нитратов, которые попадают в человеческий организм при употреблении продуктов, при выращивании которых использовалось большое количество удобрений.
Этот процесс возможен при наличии в мочевом пузыре большого количества бактерий. Именно поэтому при обнаружении в общем анализе мочи нитритов говорят о бактериурии, которая является признаком инфекции мочевых путей.
Появление кетоновых тел
Причиной кетоноурии является нарушение обменных процессов – белкового, жирового и углеводного. Чаще всего кетоновые тела обнаруживают при:
- сахарном диабете;
- остром панкреатите;
- длительном голодании;
- алкогольном отравлении;
- гиперкортицизме;
- тиреотоксикозе;
- травмах, затронувших нервную систему.
Причины изменения уровня мочевины
Мочевина – одни из главных компонентов остаточного азота, является важным показателем выделительной способности почек. Повышение ее концентрации наблюдается при:
- употреблении пищи, богатой белками;
- тиреотоксикозе;
- послеоперационном периоде.
Снижение уровня содержания мочевины характерно для:
- заболеваний печени – гепатита, цирроза, злокачественных опухолей;
- болезней почек и почечной недостаточности.
Почему увеличивается концентрация уробилиногена?
Образование D-уробилиногена происходит в кишечнике при распаде желчного пигмента (билирубина).
Повышение уробилина в моче является важным показателем высокой концентрации билирубина в крови и свидетельствует о следующих патологиях:
- кишечных заболеваниях – энтеритах, колитах, запорах;
- болезнях печени;
- гемолитической желтухе, которая развивается вследствие гемолиза (разрушения эритроцитов внутри сосудов).
Выявление в моче билирубина
В норме одни из основных компонентов желчи (билирубин) полностью выводится в кишечник и в моче не обнаруживается. Его появление в урине наблюдается при:
- вирусном гепатите;
- циррозе печени;
- застое желчи (холестазе);
- желчнокаменной болезни;
- генетической патологии крови – болезни Виллебранда;
- почечной недостаточности;
- механической желтухе.
Подводя итог всему вышесказанному, хочется еще раз сказать, что общеклиническое исследование мочи является очень информативным анализом. Однако одни его результаты не позволяют даже самому квалифицированному врачу установить точный диагноз. На сегодняшний день только с итогами других лабораторных и инструментальных исследований клинический анализ мочи является важным диагностическим инструментом.
Какая норма диастазы мочи у взрослых
Для тщательного переваривания пищи, человеку нужна не только желудочная кислота, но и другие не менее важные ферменты. Именно к таким ферментам и относится диастаза, по-другому альфа-амилаза, выработка которой осуществляется в слюнных железах и поджелудочной железе. Основной функцией этого фермента считается метаболизм углеводов, который берет свое начало еще в ротовой полости. После ротовой полости по всему желудочно-кишечному тракту этот фермент работает над переработкой сложных углеводов в простые его формы. Далее через кишечник она попадает в кровеносную систему и выходит через мочу, посредством почек.
Читайте также: Как лечится гипохромурия в анализе мочи у ребенка
В процессе фильтрования крови в почках, амилаза в первозданном виде попадает в мочу и выводится вместе с ней при мочеиспускании. Уровень диастазы в моче и крови, помогает точно определить, имеется ли у мужчин, женщин или детей, то или иное заболевание, а также назначить своевременное лечение. Стоит отметить, что такой фермент, как диастаза мочи, считается обязательным показателем, определение уровня которого обязательно при разнообразных заболеваниях.
Диастазы мочи норма
Пищеварительные ферменты, необходимые для переработки пищи, вырабатываются неодинаково, их интенсивность напрямую зависит от часов приема пищи и ее качественных характеристик. На начальном этапе, а именно во время пережевывания пищи и при дальнейшем ее передвижении по пути к желудку, уровень ферментов повышается. Уровень диастазы в моче в это время начинает снижаться, а процесс повышения происходит во время того, как через почки начинает фильтроваться кровь, в которой уровень этого фермента достигает максимального количества. Проще говоря, предельного уровня диастаза мочи достигает в самом конце переваривания пищи, а вот на ее начало, этот показатель минимален.
Читайте также: Каким должен быть анализ мочи при пиелонефрите
Все вышесказанное обуславливает тот факт, что норма диастазы имеет такой широкий диапазон 10-65 ед. на литр, ведь на протяжении дня ее уровень постоянно колеблется. Стоит отметить, что этот показатель абсолютно не имеет никакого отношения к возрасту или полу пациента. Это говорит о том, что нормальный уровень диастазы мочи у мужчин, женщин, а также у детей старше 6 лет, не квалифицируется по возрасту.
Небольшие различия в показателях могут наблюдаться, но это зависит только от того, что разные лаборатории применяют различные методы определения уровня диастазы в крови и моче.
Причины изменения диастазы мочи
При установлении диагнозов различных заболеваний, пациента в первую очередь направляют сдать анализ мочи, который сможет определить уровень диастазы в моче. Любые отклонения в показателях, то ли в сторону уменьшения, то ли в сторону увеличения, свидетельствуют о наличии того или иного заболевания.
Увеличения показателя диастазы моче происходит при таких патологиях, как:
- заболевания поджелудочной железы, в том числе и острая форма панкреатита;
- воспаление желез слюны в острой форме;
- воспаление брыжейки кишечника, а именно перитонит;
- патологии органов желудочно-кишечного тракта;
- злоупотребление алкоголем;
- разнообразные травмы органов, расположенных в брюшной полости;
- заболевания мочеполовой системы.
Самым распространенным заболеванием, которое сопровождается повышением уровня амилазы, является острый панкреатит. В начале девятнадцатого века Вольгемут начал использовать исследование мочи на этот фермент, для выявления заболеваний поджелудочной железы. Вследствие проведенных экспериментов было доказано, что протекающий в клетках железы воспалительный процесс, провоцирует выброс максимального количества фермента, который при остром течении заболевания, сохраняет свой уровень на протяжении трех, даже четырех суток.
Помимо этого, повышенный уровень диастазы в моче наблюдается при таких заболеваниях, как аппендицит, язва желудка, непроходимость кишки и холецистите острой формы. При этих заболеваниях уровень этого показателя становится решающим.
Стоит отметить, что при панкреатите в острой форме, уровень диастазы может достигать до 512 единиц. Другие заболевание тоже сопровождаются повышением уровня этого показателя, но не более 500 единиц.
Бывают случаи, когда увеличение уровня диастазы, не будет считаться диагностическим критерием. При некоторых заболеваниях почек попадание этого фермента в урину становится неконтролируемым и достигает большого уровня. В связи с этим при патологиях почек такой анализ не даст достоверных результатов.
Уменьшение уровня диастазы порой свидетельствует о заболеваниях печени. Также это явление может наблюдаться у пациентов, перенесших операции на поджелудочной железе, а также в период беременности.
Для получения достоверных результатов очень важно точно соблюдать правила сдачи мочи на диастаз:
- В первую очередь за сутки до сдачи анализа категорически запрещено употреблять алкогольные напитки.
- Во-вторых, за два часа нельзя употреблять пищу, а можно пить только воду.
- В-третьих, временно отказаться от приема лекарств.
- Тара для мочи должна быть стерильно чистой. Лучше, если это будет приобретенный в аптеке специальный контейнер.
- Сбор мочи для анализа необходимо проводить в утреннее время. В лабораторию моча должна попасть только в теплом виде.
- Осуществляется сбор не всего материала, а только его средней части, т. е. начальную и конечную дозу мочи нужно пропустить.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе