 [Анализ крови общий при мононуклеозе]
[Анализ крови общий при мононуклеозе]
Анализы при инфекционном мононуклеозе
Инфекционный мононуклеоз или болезнь поцелуев — заболевание, вызываемое вирусом Эпштейн—Барр, является острым проявлением Эпштейн-Барр вирусной инфекции. Вирус обладает тропизмом к В-лимфоцитам.
Вирус принадлежит к семейству герпесвирусных инфекций.
Клинические проявления инфекционного мононуклеоза — тонзиллит, миалгия, сыпь, изменения в крови, печени, поражение нервной системы и сердца.
Критерии инфекционного мононуклеоза
- интоксикационный синдром — повышение температуры, общая слабость, озноб, утомляемость;
- длительная лихорадка;
- системная лимфаденопатия — увеличение лимфатических узлов;
- гепатомегалия — увеличение размеров печени;
- спленомегалия — увеличение размеров селезенки;
- аденоидит — воспаление миндалин;
- ангина;
- синдром экзантемы — появление высыпаний на коже;
- гематологические изменения — сдвиги в картине крови.
Сначала в течение 3-5 дней могут наблюдаться продромальные явления в виде умеренной головной боли и вялости. Впоследствии появляются основные клинические проявления: лихорадка, боль в горле, фарингит, лимфаденопатия, гепатоспленомегалия, гепатит, кожные высыпания. Лихорадка, как правило, длится в течение 5-10 дней, но может содержаться свыше 2 недель. Обычно температура повышается до 39-40°С. Однако у больных младшего возраста наблюдается субфебрильная температура, а у некоторых детей заболевание может протекать при нормальной температуре тела.
Типичным признаком инфекционного мононуклеоза является боль в горле. При этом при осмотре ротоглотки всегда выявляется увеличение миндалин неба и язычка за счет их отека. Иногда миндалины настолько увеличены, что смыкаются между собой. Поражение носоглоточной миндалины приводит заложенность носа, затрудненное носовое дыхание, сдавленность голоса и храповое дыхание полуоткрытым ртом. Задняя стенка глотки также отечна, гиперемирована, с увеличенными фолликулами (гранулезный фарингит), покрыта густой слизью. На 5-17-й день болезни у 25% больных на мягком небе появляются петехии.
В первые дни болезни, а иногда и через 3-4 дня на миндалинах могут появляться наслоения разной величины и характера, преимущественно вызваны активацией сопутствующей бактериальной флоры.
Важным признаком инфекционного мононуклеоза является лимфаденопатия, что прежде всего характеризуется увеличением шейных, особенно заднешейных, лимфоузлов, расположенных будто цепочкой позади грудино-ключично-сосцевидной мышцы (они плотные, чувствительные при пальпации, размером от 1 до 4 см в диаметре). Иногда наблюдается массивное увеличение медиастинальных лимфатических узлов, что приводит к затруднению дыхания. При увеличении мезентериальных лимфоузлов появляется острая боль в животе.
Лимфаденопатия занимает от нескольких дней до нескольких недель и даже месяцев.
Спленомегалия отмечается примерно у 50% больных инфекционным мононуклеозом. Увеличение селезенки преимущественно наблюдается на 2-3-й неделе заболевания и может быть умеренным или значительным, но протекать бессимптомно. Изредка может возникнуть разрыв селезенки, спровоцированный травмой, физической нагрузкой или без них, что приводит к кровоизлиянию, шоку или смерти.
У подавляющего большинства больных наблюдается гепатомегалия. Максимальных размеров печень достигает на 4-10-й день заболевания. При ее пальпации отмечается умеренная болезненность. Иногда появляется умеренная желтушность кожи и склер, гипербилирубинемия. У 70-80% больных инфекционным мононуклеозом обнаруживается незначительное повышение активности трансаминаз в сыворотке крови.
В 3-19% больных инфекционным мононуклеозом в разгаре заболевания появляется сыпь на коже (преимущественно на туловище и руках), которая держится несколько дней и по характеру может быть пятнисто-папулезной (кореподобной), мелкоточечной (скарлатиноподобная), эритематозной, уртикарная, геморрагическая. На слизистой оболочке ротовой полости возникает энантема.
В 1967 г. Пулен и Пател описали появление сыпи у больных инфекционным мононуклеозом, получавших ампициллин. Сыпь была медно-красного цвета, распространялась по всей поверхности тела и удерживался в течение недели. Сыпь также может быть связана с лечением препаратами — производными ампициллина: амоксициллином, амоксициллином клавуланатом т.д. При инфекционном мононуклеозе в 50% случаев наблюдаются одутловатость лица и отек век, обусловленные лимфостазом, возникающая при поражении носоглотки.
Существуют формы инфекционного мононуклеоза, отличающиеся от классического описания заболевания. При инфекционном мононуклеозе поражаются практически все органы организма. В литературе описано висцеральные формы заболевания с поражением отдельных органов (нервные, легочные, сердечные, желудочно-кишечные, печеночные, почечные).
У некоторых больных развивается судорожный кашель. При этом рентгенологическое обследование указывает на атипичную пневмонию. Кроме того, может наблюдаться плевральный выпот.
Со стороны нервной системы при инфекционном мононуклеозе описаны случаи развития серозного менингита, энцефалита, полиневрита (синдром Гийена-Барре), миелита, неврита черепных нервов, мозжечковой атаксии, подострого склерозирующего панэнцефалита, психоза и лимфомы центральной нервной системы. Эти симптомы могут появляться отдельно или во время острого инфекционного мононуклеоза.
Для инфекционного мононуклеоза в периферической крови характерен умеренный лейкоцитоз (до 15-30*109 / л), иногда может быть нормальное содержание лейкоцитов и даже лейкопения. При этом отмечается увеличение лимфоцитов и моноцитов; СОЭ, как правило, умеренно увеличена (до 20-30 мм / час.). Иногда наблюдается агранулоцитоз.
В начале болезни у большинства больных снижается количество сегментоядерных и увеличивается содержание палочкоядерных нейтрофилов.
Наиболее характерным признаком инфекционного мононуклеоза со стороны крови является наличие атипичных мононуклеаров (вироцитов), значительно измененных по размерам и форме. Их размер колеблется от среднего лимфоцита к большому моноциту; ядро имеет губчатую структуру с остатками нуклеол; протоплазма широкая, со светлой полосой вокруг ядра и во базофилия на периферии; в цитоплазме выявляются вакуоли. Такие клетки называют «широкоплазмеными лимфоцитами», «монолимфоцитамы» или «вироцитамы». Они появляются в крови в разгар заболевания и проявляются в течение 2-3 недель, а иногда и нескольких месяцев. Количество вироцитов колеблется от 5-10 до 50% и выше. Изредка при инфекционном мононуклеозе атипичными оказываются почти все мононуклеары. Характерна прямая связь между количеством вироцитов и тяжестью болезни.
Вирус Эпштейн-Барр вызывает все случаи серопозитивного инфекционного мононуклеоза и большинство — серонегативных. Другими возбудителями серонегативных инфекционных мононуклеозов могут быть цитомегаловирус, токсоплазма, вирусы краснухи, гепатита А, герпеса человека 6 типа (HHV-6), иммунодефицита человека (HIV), аденовирус.
Генерализация инфекции встречается у больных СПИДом, при трансплантации органов. Чаще болеют дети и лица молодого возраста.
В период реконвалесценции клеточный состав крови нормализуется. Однако лимфо-моноцитоз в некоторых случаях может сохраняться несколько недель и даже месяцев.
Из гематологических осложнений можно инфекционного мононуклеза отметить гемолитическую анемию (положительная прямая реакция Кумбса, повышение титра холодовых агглютининов). Читайте о диагностике анемии в статье «Диагностика анемии. Какие анализы стоит сдавать?».
В анализе мочи билирубинурия. Отмечается протеинурия, гематурия, незначительная пиурия.
В костном мозге — гиперплазия эритроидных, гранулоцитарных и мегакариоцитарных элементов. Могут выявляться широкопротоплазменные мононуклеары. Однако лейкемическая инфильтрация отсутствует.
В биохимическом анализе крови повышение активности щелочной фосфатазы, альдолазы. Поражение печени отмечается у большинства больных, при этом возрастает активность трансаминаз (АЛТ, АСТ), уровень билирубина (желтуха появляется сравнительно редко).
Иммунологические анализы — кроме увеличения количества Т-лимфоцитов при инфекционном мононуклеозе отмечается повышение уровня В-лимфоцитов и гамма-глобулинов.
Серологические анализы — диагноз подтверждает выявление антител, вырабатываемых инфицированными вирусом В-лимфоцитами.
Реакция непрямой иммунофлюоресценции определяет антитела М, G и А к капсидному, некапсидному и ядерным антигенам. Диагностический титр выявляется через 2-3 недели от начала заболевания.
Антитела капсидному антигену IG M и антатела к тому же капсидному антигену типа IgG достигают максимума через 3-4 недели. Титр антител иммуноглобулина G постепенно снижается, но они остаются на всю жизнь.
Гетерофильные антитела к Эпштейн-Барр вирусу реакция в 85-90% подтверждает диагноз мононуклеоза даже при отсутствии четкой клинической симптоматики, однако, не является строго специфичной и может давать положительный результат и при других заболеваниях
Антитела к ранним антигенам выявляются в 70 — 90 % случаев и сохраняются 2-3 месяца.
Антитела к ядерному антигену появляются через 2 месяца.
Капсидный тест на мононуклеоз не позволяет отличать текущий процесс от перенесенной ранее инфекции.
ПЦР анализ позволяет выявить ДНК вируса.
При наличии других методов в диагностике инфекционного мононуклеоза реакция Пауля — Буннелля не используется. Эта реакция основывается на определении гетерофильных агглютининов к эритроцитам барана и является предварительной (титр агглютинации 1:224 и более).
В настоящее время стали использовать слайд- и стоп-тесты. Они высокочувствительны при мононуклеозе и не нуждаются в подтверждении другими методами.
Анализы при инфекционном мононуклеозе was last modified: Март 30th, 2018 by Мария Салецкая
Анализ крови при мононуклеозе
Главная » Анализ крови » Анализ крови при мононуклеозе
Такая болезнь, как инфекционный мононуклеоз, нередко встречается в детском возрасте. Она вызывается вирусом группы герпеса, названным в честь обнаруживших его ученых вирусом Эпштейна-Барр. И поэтому вторым названием этого заболевания является ВЭБ-инфекция.
Болезнь передается от заболевшего ребенка здоровому через прямые контакты и воздушно-капельным путем. Ее инкубационный период довольно длительный и может достигать нескольких месяцев, а первыми проявлениями будут лихорадка, боли в горле, увеличение лимфоузлов, слабость и заложенность носа.
Чтобы подтвердить диагноз, следует сдать общий анализ крови, ведь его изменения при мононуклеозе носят специфический характер, то есть позволяют убедиться в присутствии вируса Эпштейна-Барр в детском организме.
Общий анализ крови подтвердит наличие или отсутствие инфекции
Если у ребенка есть такая инфекция, то показатели клинического анализа крови изменятся так:
- Общее число лейкоцитов увеличится (это называют лейкоцитозом).
- Процент моноцитов и лимфоцитов в лейкограмме повысится.
- На первой стадии болезни может выявляться нейтрофилез.
- Будут определяться атипичные мононуклеары. Так называют овальные или круглые одноядерные клетки, напоминающие по строению моноциты и лимфоциты, но имеющие некоторые структурные отличия. В норме такие клетки в анализе крови отсутствуют или могут быть у детей в пределах 0-1%. Их процент повышается при разных вирусных заболеваниях, опухолях и некоторых других патологиях, но при этом составляет менее 10%. Если уровень атипичных мононуклеаров превысил порог в 10%, это подтверждает наличие у ребенка инфекционного мононуклеоза.
- СОЭ будет умеренно повышена.
- Если течение болезни будет не осложненным, число тромбоцитов и эритроцитов останется нормальным. При появлении осложнений будет отмечаться их понижение.
При мононуклеозе большинство показателей анализа крови будут повышены
Чтобы уточнить диагноз и определить наличие осложнений ребенка направят на:
- Моноспот-тест. Такой анализ помогает выявить болезнь на ранней стадии и заключается в соединении крови ребенка с особыми реагентами, в результате чего при ВЭБ-инфекции происходит склеивание клеток крови и выпадение их в осадок.
- Анализ на антитела. Такое исследование определить специфические иммуноглобулины, которые вырабатываются в организме ребенка при контакте с вирусом Эпштейна-Барр.
- Биохимическое обследование крови. В таком анализе при поражении печени будут повышены ферменты и уровень билирубина.
Ребенку с инфекционным мононуклеозом проводят несколько анализов крови, поскольку на разных этапах болезни показатели могут отличаться. К примеру, присутствие в анализе атипичных мононуклеаров может не выявляться в первые недели заболевания. Кроме того, в процессе лечения педиатру потребуется результат анализа для выявления осложнений, а после острой фазы клинический анализ крови покажет, как идет процесс выздоровления.
Для точной картины течения болезни требуется неоднократно сдавать анализ крови
www.o-krohe.ru
Инфекционный мононуклеоз: расшифровка анализа крови детей и взрослых
Инфекционный мононуклеоз является вирусным заболеванием, вызываемым непосредственно вирусом Эпштейна-Барр. Такой вирус силен действием тропизма к В-лимфоцитам. Так же про него можно сказать, что вирус принадлежит к семейству герпесвирусных инфекций.
Выделяют основные клинические проявления инфекционного мононуклеоза такие, как тонзиллит, сыпь, миалгия, характерные изменения в крови и печени, а так же поражение нервной системы и сердца. Стоит сразу сказать, что чаще всего мононуклеоз встречается у детей, поэтому и анализ на подобное заболевание приходится сдавать чаще, чем взрослым. Не исключением являются и молодые люди до 25 лет, когда организм человека находится в стадии роста и развития.
Клинические критерии заболевания
Среди множества различных вирусных заболеваний, инфекционный мононуклеоз имеет свои основные клинические критерии:
- длительная лихорадка;
- интоксикационный период в виде повышения температуры тела, озноба и общей слабости;
- системная лимфаденопатия, проявляющаяся в виде увеличения лимфатических узлов;
- ангина – чаще встречается у детей в возрасте до 12-14 лет;
- аденоидит – воспаление миндалин;
- изменения в составе крови.
Характер заболевания
Стоит отметить, что инфекционный мононуклеоз существенно отличается от всех других видов и характеризуется, как наиболее серьезный. Он поражает почти все органы, оставляя свой след в нервной системе, легких, сердечной системе, желудочно-кишечном тракте, печени, почках и соответственно в составе крови.
Распространение заболевания проходит довольно быстро, поэтому трудно не заметить характерных изменений и соответствующих симптомов. Для выявления подобной проблемы достаточно сдать анализ крови, где расшифровка указывает на все возможные изменения состава крови.
Изменения в результатах
Кроме того, что имеется ряд особенностей по изменению работы органов человека, существуют еще некоторые отличия состава крови здорового человека и больного. В первую очередь анализ крови будет содержать умеренный лейкоцитоз до повышения 15-30х109/л. Но в некоторых случаях такого может и не быть, так как все зависит от индивидуальных особенностей каждого человека, даже при наличии лейкопении.
Отметим, что лейкопения – это существенное понижение лейкоцитов в крови. Так же может наблюдаться увеличение лимфоцитов и имоноцитов. Как правило, СОЭ может повышаться до 20-30 мм/час. Подобное изменение крови можно объяснить исключительно тем, что инфекционный мононуклеоз не у всех людей подряд поражает все вышеперечисленные органы. Соответственно, и анализ будет показывать разные результаты. Это также касается и детей и взрослых, так как с различием возраста болезнь может протекать по-разному. Иногда наблюдается агранулоцитоз.
Особенности исследования
Анализ крови в разное время исследования у детей и взрослых может показывать разные результаты, тем самым и расшифровка будет проходить по-иному. И так, вначале инфекционный мононуклеоз проявляет себя довольно спокойно. В этом случае наблюдается снижение сегментоядерных, а содержание палочкоядерных нейтрофилов наоборот увеличивается.
В ходе заболевания наиболее характерным признаком можно считать наличие атипичных мононуклеаров. Они существенно изменяются в размерах и по форме. В микроскопе это выглядит таким образом, что увеличиваться могут от среднего лимфоцита к большому моноциту. Что касается вида самого ядра, то его структура имеет губчатый вид с остатками нуклеол.
Анализ крови должен показать наличие характерных вакуоль, которые еще называют монолимфоцитами. Именно такие клетки появляются в самый разгар заболевания и как раз в этот период анализ должен показать все вновь образовавшиеся составляющие крови. Расшифровка такого плана в результатах будет держаться около двух или трех недель и у детей и взрослых.
В качестве примера можно привести такие цифры, как показания монолимфоцитов в количестве от 5% до 50% и более. Тяжесть заболевания определяет именно анализ крови, так как количество монолимфоцитов растет по протеканию инкубационного периода и самого заболевания. То есть, чем больше количество монолимфоцитов, тем серьезнее мононуклеоз у взрослых или детей.
Биохимическое обследование
Биохимический анализ покажет результаты с повышенным содержанием активности щелочной альдолазы и фосфатазы. Так же отмечается почти у всех детей и взрослых поражение печени, что характеризуется повышением активности трансаминазы и билирубина. Как следствие этого у больного может появиться желтуха, но такое происходит сравнительно редко.
Возможные возбудители
Учитывая самый главный возбудитель, мононуклеоз может возникать и по другим причинам. Это возбудители серонегативных инфекционных мононуклеозов в виде цитомегаловирусов, токсоплазма, вирусов в виде краснухи и гепатита А. довольно редко возбудителем у детей может быть герпес типа HHV-6. У взрослых чаще всего причиной всему является вирус Эпштейна-Барр.
Подготовка к исследованию
Дабы получить достоверные результаты, анализ на мононуклеоз у детей и взрослых рекомендуют сдавать, придерживаясь следующих правил:
- забор материала для исследования берут натощак, а пить можно только воду в небольшом количестве;
- если анализ проводят не утром, то прием последней пищи должен быть не менее чем через восемь часов;
- прием различных лекарственных препаратов рекомендуется прекратить за 2 недели до исследования, особенно это касается детей. Если прием отменить невозможно, обязательно стоит об этом сказать врачу или лаборанту перед взятием крови;
- за один день до обследования рекомендуется полностью исключить жирную пищу, не принимать алкоголь и ограничиться спокойным временем проведения. Например, детей можно развлечь походом в кино или другими отдыхающими занятия, что поможет немного успокоиться и не волноваться.
Мононуклеоз довольно серьезное вирусное заболевание, поэтому в любом случае его не стоит оставлять без внимания. При своевременном обнаружении есть множество вариантов соответствующего лечения без дальнейших осложнений. Уже при первых симптомах и жалобах лучше сразу обратиться в больницу за помощь. Вообще, врачи рекомендуют сдавать общий анализ крови регулярно, с промежутком не больше полугода. За это время любое заболевание можно вовремя обнаружить и предпринять надлежащие меры.
krasnayakrov.ru
Проверка крови на инфекционный мононуклеоз
Инфекционный мононуклеоз относится к заболеваниям, имеющим вирусную этиологию, то есть оно возникает при попадании в здоровый организм вируса (в данном случае – вируса Эпштейн-Барра). Вирус мононуклеоза является одним из представителей семейства герпесвирусных инфекций. У заболеваний, вызываемых этими вирусами первые симптомы инфекционного мононуклеоза, поэтому для диагностики необходимо брать анализ крови на инфекционный мононуклеоз. Перед тем, как сдавать анализ крови на инфекционный мононуклеоз, нужно к нему подготовиться.
Симптомы
В отличие от взрослых, наиболее подвержены мононуклеозу дети и подростки, так как их организм находится в состоянии постоянного роста, и детская иммунная система не достаточно крепка.
Инкубационный период составляет 20-22 дня, то есть в течении данного срока явных проявлений характерных болезни не будет. Длительность самой болезни составляет 7-8 недель, при этом основные симптомы инфекционного мононуклеоза проявляются в различные периоды заболевания, что только усложняет диагностику.
Признаки проявления инфекционного мононуклеоза
К основным симптомам мононуклеоза относят повышенную температуру тела, проявляющуюся лихорадкой, так же потливость, утомляемость, общую слабость, увеличение лимфатических узлов шеи, воспаление миндалин и покраснение горла. Так же у детей дошкольного и младшешкольного возраста встречаются случаи появления ангины на фоне инфекционного мононуклеоза. На фоне данного заболевания могут появиться осложнения в виде простудных и других вирусных заболеваний, проходящих достаточно тяжело, так как иммунная система ослаблена.
Симптомы мононуклеоза у детей и взрослых схожи с многими вирусными заболеваниями, поэтому поставить точный диагноз возможно только на основании серьезного исследования. Но так как явные симптомы инфекционного мононуклеоза проявляются после инкубационного периода, когда начинается поражение всех органов и тканей, особенно важно регулярно брать биохимический анализ крови на инфекционный мононуклеоз у детей.
Диагностика
При обращении пациента за врачебной помощью производится его опрос с целью установить наличие контактов с человеком, болеющим схожим по симптомам заболеванием, так как мононуклеоз передается от больного человека к здоровому воздушно-капельным путем. Обычно, данное заболевание носит характер эпидемии, что связано с возможностью вируса передаваться даже от почти выздоровевшего человека.
Чаще всего почти одновременно заболевают люди из одного коллектива (группы детского садика, класса, молодые рабочие офисов и т.д.) и/или проживающие в одной квартире или блоке, так как инфекционный мононуклеоз передается через слюну, которая может оставаться на предметах общего пользования после не тщательной уборки.
После диагностики мононуклеоза врач дает общие рекомендации, может назначить симптоматическое лечение мононуклеоза, а также выписывает направления на сдачу общего анализа крови. При этом результаты анализа крови на инфекционный мононуклеоз у взрослых будут отличаться от детского, что обусловлено поражением разных органов и тканей.
Также на разных сроках в общем анализе крови на инфекционный мононуклеоз будут разные отклонения от нормы – в первые дни после заражения будет отмечен умеренный лейкоз крови (увеличение количества лейкоцитов в крови), а в момент наступления острой фазы обычно возникает лейкопения (уменьшение количества лейкоцитов в крови ввиду их атаки на враждебные агенты и последующей гибели). Аналогично ведет себя скорость оседания эритроцитов (СОЭ).
Расшифровка
Особенностью расшифровки биохимического анализа крови на мононуклеоз будет уделение особого внимание лейкоцитарной формуле. Так, все лейкоциты можно разделить на базофилы, эозинофилы, нейтрофилы, которые подразделяются на юные, сегментоядерные и палочкоядерные, лимфоциты (T- и B- формы) и моноциты в крови. В зависимости от стадии инфекционного мононуклеоза, изменяется процентное соотношение всех лейкоцитов, например, в начале заболевание снижается уровень сегментоядерных нейтрофилов, а уровень палочкоядерных – увеличивается.
Таблица нормы показателей
Свойственным заболеванию отличием является наличие не нормальных моноцитов, другое их название – атипичные мононуклеары. Эти клетки в несколько раз больше самых крупных лейкоцитов и легко обнаруживаются специальными лабораторными аппаратами. При этом у них сохраняется одно ядро, но его структура не четкая, а рыхлая.
Определить стадию заболевания мононуклеоза можно по монолимфоцитам. Эти клетки так же являются не нормальными для человеческого организма. Они начинают синтезироваться практически с самого начала инкубационного периода болезни и чем больше времени человек болеет, тем больше их количество в крови. Однако, данный показатель в расшифровке анализов крови на инфекционный мононуклеоз учитывается не всегда, так как анализ готовится 2-3 недели и обычно его результаты не актуальны.
Дополнительные исследования
Нередко при лечении инфекционного мононуклеоза на исследование берут кровь из вены. При этом в биохимическом анализе крови отмечают увеличение уровня активности двух ферментов: щелочной альдолазы, а также фосфотазы.
В некоторых случаях при пальпации верхних этажей брюшины можно отменить увеличение печени или селезенки. При последующем ультразвуковом исследовании подтверждают небольшие изменения в размерах. Такие случаи редки, и, обычно, отмечаются на фоне осложнений другими болезнями, возникших из-за пониженного иммунитета в период острой фазы основного заболевания.
Визуальное обследование
Подготовка к сдаче крови
Подготовка к сдаче анализа крови на мононуклеоз стандартная, как и для общего анализа крови – за неделю до дня сдачи крови рекомендуется исключить из рациона жирную, жареную и острую пищу, алкогольные напитки.
В день сдачи крови на инфекционный мононуклеоз рекомендуется не курить или воздержаться от курения в течении 2-3 часов. За 15 минут до момента сдачи крови необходимо спокойно посидеть и отдохнуть, так как в суете очень много эритроцитов уходят в периферические ткани, отдавая в них кислород и забирая углекислый газ, образовавшийся в повышенных количествах в результате спешки.
Если не придерживаться данных рекомендаций, то важные показатели составляющих крови, могут быть выявлены не правильно, а лечение в последствии будет основываться на неправильных результатах.
Чаще всего в обычных районных поликлиниках есть очередь даже на общий анализ крови и не всегда есть место для анализов экстренных пациентов. Так, можно обратиться за анализом крови на инфекционный мононуклеоз в сеть лабораторий инвитро, так как это одна из не многих сетей, где могут сделать расшифровку анализа при пациенте, что особенно важно для обратившихся с заболевшим ребенком.
Лечение
Лечение инфекционного мононуклеоза назначается врачом после сбора анамнеза, а также проведения необходимых исследований. Чаще всего оно включает терапию антибиотиками и различное симптоматическое лечение, направленное на укрепление детского организма.
sostavkrovi.ru
Общий анализ крови при инфекционном мононуклеозе у детей: расшифровка и показатели
Содержание
Анализ крови при мононуклеозе у детей — это один из способов точно и своевременно диагностировать опасное заболевание. По своей симптоматике на начальной стадии инфекционный мононуклеоз схож с гриппом или ангиной. Но лечение этого заболевания требуется совсем иное, поэтому важно не спутать его с другими инфекциями и вовремя оказать адекватную медицинскую помощь. Благодаря анализу крови при мононуклеозе у детей можно с достоверностью установить, действительно ли болен ребенок, если это так, определить форму болезни, ее стадию и необходимую терапию.
Особенности исследования крови при мононуклеозе
Инфекционный мононуклеоз — коварное заболевание, первые симптомы после заражения могут проявиться только спустя несколько месяцев. Как правило, к этому времени болезнь уже переходит на стадию прогрессирования и излечить ее не так просто. На ранних стадиях, в инкубационный период, выявить инфекцию можно только с помощью исследования крови ребенка.
Значение точной диагностики заболевания нельзя переоценить. Инфекционный мононуклеоз развивается циклично, фазы обострения чередуются с периодами ремиссии, различными по продолжительности: не всегда его можно выявить, основываясь лишь на внешних признаках.
Чтобы точно поставить диагноз, рекомендуется сдать следующие анализы:
Кроме этого, рекомендуется проверить кровь на наличие антител к ВИЧ. Все эти исследования нужно проводить три раза: первый раз в острой стадии заболевания, второй раз спустя три месяца после окончания курса лечения и в третий раз через три года после того, как был перенесен мононуклеоз. Такие меры необходимы, так как по своей симптоматике мононуклеоз схож с симптомами ВИЧ-инфекции в начальной его стадии.
Без анализа крови доктор рискует неверно провести диагностику и назначить антибактериальную терапию, в то время как возбудители болезни к таким препаратам нечувствительны, это вирусное заболевание и лечить его антибиотиками бессмысленно.
Если малыш действительно болен мононуклеозом, первое, что покажет общий анализ крови, — это повышенная концентрация лейкоцитов и лимфоцитов. Если заражение случилось не позднее семи суток назад, будут выявлены атипичные лимфоциты. Число их вырастет примерно на 10%. Через две недели после инфицирования количество атипичных лимфоцитов в крови ребенка увеличится до 20% — это максимум для данного показателя. В дальнейшем их количество станет постепенно снижаться.
Аналогичные результаты анализа отмечают при лейкозе либо болезни Боткина, нужно тщательно провести диагностирование для исключения подобных патологий.
Иногда анализ крови показывает умеренный лейкоцитоз либо лейкопению. При этом скорость оседания эритроцитов увеличивается незначительно. Но моноциты составляют более 10% в составе крови. Концентрация эритроцитов и тромбоцитов покажет норму, если недуг не осложнен другими патологиями.
Биохимия покажет такие параметры:
- Первый показатель, свидетельствующий о развитии мононуклеоза, — это повышение альдолазы, концентрация этого элемента увеличится в два и даже три раза.
- Кроме того, может повышаться щелочная фосфатаза.
- При мононуклеозе, осложненном желтухой, может повышаться прямой билирубин. Но намного опаснее, если увеличивается содержание непрямого билирубина: это признак развития такого осложнения, как гемолитическая анемия аутоиммунного происхождения.
- А также при анализе на мононуклеоз выявляют специфические антитела. Это покажет, на какой стадии находится недуг: в стадии активного прогрессирования либо же пациент уже проходит лечение, начался процесс выздоровления.
Моноспот будет назначен, если заражение произошло не более двух месяцев назад. Мононуклеоз в хронической стадии с помощью моноспота не выявляется. В кровь из вены вводятся определенные вещества, вызывающие агглютинацию. Если при этом обнаруживаются гетерофильные антитела, можно говорить о том, что ребенок болен мононуклеозом.
Таким образом, только комплексная диагностика поможет установить корректный диагноз, выявить различные параметры заболевания и спланировать дальнейшие медицинские мероприятия.
Методика проведения анализов
Для достоверности результата исследования крови при подозрении на мононуклеоз важно соблюдать некоторые правила забора крови для этого анализа.
Заключаются они в следующем:
- За две недели до планируемой даты исследования нужно прекратить прием любых лекарственных препаратов, а если это невозможно — не забыть поставить в известность врача о том, что малышу требуется регулярный прием медикаментов, по возможности снизить дозировку.
- За 24 часа следует исключить из рациона тяжелую, жирную пищу.
- Кроме того, также за 24 часа противопоказаны стрессы, нервные переживания и интенсивные физические нагрузки. Занятия спортом тоже лучше пока перенести.
- Анализ сдается натощак. Последний прием пищи должен быть не позднее, чем за восемь часов до того, как будет забрана кровь из вены для этого исследования. То есть можно разрешить ребенку поужинать накануне.
- В день анализа с утра можно пить только обычную воду без газа и сахара, но немного.
И также необходимо морально подготовить ребенка: для анализа на мононуклеоз понадобится кровь из вены, некоторые дети пугаются жгута и шприца и плохо переносят эту процедуру.
Чтобы избежать ложных результатов, необходима подготовка к анализам. Потому к выбору лаборатории и учреждения, в котором будет проводиться исследование, нужно подойти ответственно и серьезно.
Что еще важно знать об исследовании мононуклеоза
Если предполагаемый диагноз после первого анализа подтверждается, родители должны быть готовы к тому, что его придется делать еще не раз, пока ребенок не выздоровеет. И даже после этого. Не всем это нравится — впечатлительным родителям нелегко подвергать ребенка излишним, как им кажется, мучениям. На самом деле многократное проведение исследования крови — необходимость.
Ведь на разных стадиях болезни показатели в крови будут тоже разными. Сразу же после заражения малыша вирус проявляет незначительную активность. Анализ крови показывает только небольшое увеличение палочкоядерных нейтрофилов, а сегментоядерные будут немного повышены. Для правильного лечения понадобится провести повторный анализ спустя несколько недель, когда мононуклеоз перейдет в острую фазу. Это подтвердит диагноз и поможет подобрать корректную терапию.
В дальнейшем исследование крови позволит определить динамику болезни и эффективность лечения. Если потребуется, врач откорректирует установленную схему, подберете новые медикаменты и дополнительные процедуры.
Для детей врачи обычно рекомендуют:
- делать анализ крови на мононуклеоз каждые три месяца;
- проводить тест на ВИЧ-инфекцию дважды в год;
- встать на учет у детского гематолога.
И также врач подготовит родителей и расскажет, как они должны вести себя и следить за ребенком. Малышу противопоказано длительное пребывание на солнце, физические нагрузки, также нельзя делать прививки.
Исследование крови на мононуклеоз у детей — обязательное диагностическое мероприятие. Изучив показатели в крови ребенка, можно точно установить, здоров он или болен, когда произошло заражение и на какой стадии находится болезнь сейчас. И главное — получить четкое представление об эффективности проводимого лечения, а при необходимости изменить его. Чем раньше будет выявлена болезнь, тем благоприятнее прогноз.
Оценить статью:
Рекомендуем прочитать:
boleznikrovi.com
Общий анализ крови при мононуклеозе
Главная » Анализ крови » Общий анализ крови при мононуклеозе
Инфекционный мононуклеоз вызывается вирусом Эпштейн-Барр, принадлежащим к семейству герпесных инфекций. Мононуклеоз передается воздушно-капельным путем от больного человека к здоровому. Особенно активно распространяется с помощью поцелуев, за что и получил второе свое название – болезнь поцелуев. Попадая в горло, болезнь начинает осваиваться и развиваться. Поражает лимфатические узлы, внутренние органы и может добраться до нервной системы, что чревато плохими последствиями. Очень важен анализ крови при мононуклеозе.
Основные клинические проявления мононуклеоза
Основные клинические проявления мононуклеоза
На начальных стадиях болезнь сходна с гриппом или ангиной. Самые точные результаты даст только исследование крови. Если в ней повышено содержание лимфоцитов, и найдены атипичные мононуклеары, то диагноз подтверждается. Потому важно своевременно сделать анализ крови при мононуклеозе.
Инкубационный период мононуклеоза варьируется от 5 дней до 1,5 месяцев. Заболевание может иметь длительное течение с чередующимися периодами обострений и ремиссий. Потому общая продолжительность болезни зачастую составляет около полутора лет.
Признаки мононуклеоза (могут быть отмечены сразу все или выборочно):
- увеличенные лимфоузлы;
- состояние лихорадки;
- больное горло, покрытое сероватым налетом;
- воспалены миндалины и увеличены в размерах;
- повышение температуры тела до 40 градусов;
- сильная слабость, утомляемость, озноб;
- головная боль;
- высыпания на теле;
- боли в животе;
- увеличение селезенки и печени;
- при анализе крови выявляются изменения ее показателей;
- боль в суставах и мышцах.
Поначалу данное заболевание можно принять за простуду, а в течение первых 3-5 дней человек может всего лишь отмечать у себя повышенную утомляемость и вялость, головную боль.
Далее в течение примерно 5-10 дней человек страдает от сильнейших проявлений лихорадки, которая иногда может не проходить и в течение пары недель. Серьезное повышение температуры тела обычно наблюдается у взрослых людей, у детей же она может быть субфебрильной. Некоторые дети переносят мононуклеоз вообще без каких-либо изменений температуры тела.
Самым основным признаком мононуклеоза является боль в горле. Если осмотреть глотку, то сразу же бросается в глаза сильное увеличение миндалин, отекают также и нёбо и язычок. Миндалины из-за отечности даже могут смыкаться друг с другом. Это обычно приводит к тому, что у больного закладывает нос, дыхание становится хриплым, во сне он храпит и спит с полуоткрытым ртом.
Кроме болей в горле следует обратить внимание и на состояние зашейных лимфатических узлов, они обычно оказываются увеличенными. При инфекционном мононуклеозе могут поражаться все органы.
Для выявления данного заболевания большое значение имеет проведение исследования крови.
Показатели крови при мононуклеозе
Анализ крови на мононуклеоз при развившемся заболевании обычно показывает увеличенное содержание моноцитов и лимфоцитов. При этом в случае инфекционной формы заболевания лейкоцитоз умеренный, нередко уровень лейкоцитов может быть нормальным или вообще наблюдается лейкопения.
Показатели крови при мононуклеозе
Скорость оседания эритроцитов (СОЭ) оценивается обычно как умеренно увеличенная — до 20-30 мм/час. Иногда анализы показывают агранулоцитоз. В самом начале болезни в анализе крови можно обнаружить увеличение содержания палочкоядерных нейтрофилов и, наоборот, снижение сегментоядерных нейтрофилов.
Но наиболее показателен при диагностировании мононуклеоза по анализу крови тот факт, что при инфекционной форме данного заболевания в крови обнаруживаются вироциты — атипичные мононуклеары. Причем эти вироциты значительно изменены как по форме, так и по размеру.
Такие атипичные клетки появляются в крови на самом пике заболевания мононуклеозом, примерно в течение 2-3 недель их можно обнаружить при исследовании крови больного. Иногда они присутствуют в крови и еще дольше, несколько месяцев. Если говорить об их количестве, то оно варьируется от 5-10%, а иногда достигает 50% и выше.
Редко, но все же бывает так, что при инфекционном мононуклеозе измененными, атипичными оказываются все мононуклеары. Потому врачи считают, что тяжесть течения заболевания зависит от количества обнаруженных в крови измененных вироцитов.
Лечение мононуклеоза
Лечение мононуклеоза
Если выявлена легкая или среднетяжелая форма заболевания, то лечение можно проводить на дому. Если интоксикация организма сильная, то больным в обязательном порядке нужно соблюдать постельный режим.
Нередко вместе с мононуклеозом наблюдается симптоматика гепатита. В этом случае больным рекомендуется соблюдать диетический режим питания, предназначенный для больных гепатитом (диета №5).
Какое-то специфическое лечение мононуклеоза до сих пор не разработано. Обычно терапия направлена на снятие интоксикации организма, проводится ликвидация симптомов болезни, используются общие методы укрепления организма. Пораженное горло нужно полоскать антисептическими средствами.
Если не выявлено присоединение бактериальной инфекции, то антибиотики в лечении мононуклеоза не применяют. В случае очень сильного отека миндалин, что грозит больному асфиксией, назначают лечение глюкокортикоидными препаратами.
♦ Рубрика: Здоровье.
kakzdravie.com
Общие принципы диагностики инфекционного мононуклеоза
При заражении герпесвирусом 4 типа у человека может развиться инфекционный мононуклеоз. Диагностика заболевания требует проведения лабораторных и дифференциальных методов исследования. Это надо для подтверждения вида возбудителя и патологии, поскольку общие симптомы заражения напоминают другие инфекции, спровоцированные прочими представителями патогенов, а их лечение — кардинально различается.
Какая требуется диагностика при мононуклеозе
Причиной заболевания является заражение ВГЧ-4 (вирус Эпштейна-Барр) — лимфокриптовирусом из рода лимфотропных герпесвирусов. Если у человека слабый иммунитет или имеется его дефицит (СПИД, раковые заболевания, прочее), патоген быстро размножается, провоцируя мононуклеоз. Причины, из-за которых лимфокриптовирус может не проявить себя — отсутствие благоприятных условий для массовой репликации вирионов и нормальная работа защитной системы организма. В этом случае человек становится либо вирусоносителем, либо же болезнь протекает в субклинической форме, напоминая простуду.
При инфекционном мононуклеозе меняется состав крови, увеличивается селезёнка, печень, лимфоузлы (повсеместно). Среди прочих симптомов числится лихорадка, отёчность слизистой носа и глотки, покраснение миндалин, общий токсикоз — тошнота, головная боль, повышение температуры и потоотделения, сыпь, прочее.
При обращении человека в медучреждение, врачами будет проведена дифференциальная диагностика инфекционного мононуклеоза. Специалисты исключают патологии, при которых воспаляются и увеличиваются в размере миндалины, слизистые зева, печень, селезёнка, слюнные железы и лимфоузлы на шее, в паху и прочих местах, возникает интоксикация, сыпь, возрастает температура. Эти симптомы в полной мере или частично проявляются при ВИЧ, ЦМВ-инфекции, токсоплазмозе, вирусном гепатите, краснухе, кори, лимфогранулематозе, ангинах других этиологий, дифтерии. Дифференциальный диагноз инфекционного мононуклеоза должен быть обоснован результатами анализов и комплексным обследованием у инфекциониста, ЛОРа, иммунолога, гастроэнтеролога и других врачей.
Для подтверждения заболевания потребуется скрупулёзно исследовать клеточный состав крови. Она должна сдаваться натощак или после еды не ранее чем через 8 — 9 часов.
Какие анализы крови на мононуклеоз нужно сделать:
- клинический (развёрнутая гемограмма);
- биохимический;
- серологический;
- иммуноферментный (ИФА);
- иммунохемилюминисцентный (ИХЛА);
- полимеразную цепную реакцию (ПЦР).
Лаборанты изучают показатели СОЭ, гемоглобина, наличие атипичных мононуклеаров и их процентное соотношение к лейкоцитам других видов. Они также должны выявить 3 типа антигенов, составляющих белковую оболочку ВГЧ-4: EA (ранний), VCA (капсидный), EBNA (ядерный) эпитопы. Лаборанты исследуют кровь на наличие к вирусу антител Ig двух классов — M и G.
У выздоровевшего после мононуклеоза человека в результатах исследования крови отмечается гематологическое нарушение на протяжении 6–9 месяцев, но показатели убывают. В этот период человек уже прекращает лечиться и щепетильно должен проводить профилактику мононуклеоза, чтобы не стать источником заражения, а также предотвратить рецидив инфекции. Контрольное исследование биоматериала рекомендуется повторять каждые 3 месяца на протяжении года после заболевания.
Клинический анализ крови при мононуклеозе
Расшифровку результатов должен делать врач, поскольку он знает нормы показателей гемограммы для каждой возрастной категории людей и сразу заметит отклонение.
Лабораторная диагностика инфекционного мононуклеоза совершается в любой из стадий заболевания: конец инкубации, обострение, период реконвалесценции.
Показатели крови при мононуклеозе:
- СОЭ (20 — 30 мм/час);
- лейкоцитоз (до 15 — 30х109/л);
- лимфомоноцитоз (от 10% до 90 — 95%);
- широкоплазменные и базофильные лимфоциты (от 5% до превышения 50%);
- нейтропения (лейкоцитарная формула сдвинута влево);
- атипичные мононуклеары (меняется структура, форма и размер клетки).
В клиническом анализе крови может быть обнаружено снижение количества лейкоцитов, что отображается записью лейкопения. При исследовании биоматериала также выявляется возрастание активности у щелочной альдолазы, фосфатазы, трансаминазы, увеличение концентрации билирубина.
При диагностике других заболеваний с наличием мононуклеозного синдрома, в результатах лабораторных анализов также видны гематологические нарушения. Обычно возрастает показатель скорости оседания эритроцитов – свыше 25 мм/час, отмечается тромбо-, нейтроцитопения, а также лейко- и лимфоцитоз, появляются атипичные мононуклеары в размере 5 — 50%, моноцитоз до 15%. Чтобы дифференцировать заболевание, продолжают анализ биоматериала другими способами.
Серологический метод диагностики
В XX столетии начали проводить тест Пауля-Буннелля с целью обнаружения в сыворотке крови гетерофильных антител. Если в анализе их титр превышает соотношение 1:224, это подтверждает развитие мононуклеоза. Однако результат теста в первую неделю от начала клинических проявлений инфекции в 40% случаев бывает отрицательным, поэтому для достоверности требуется повторное проведение анализа через 7 дней и 14 суток после первого анализа.
Сегодня тест Пауля-Буннелля считается менее эффективным для подтверждения мононуклеоза, поскольку точность реакции не высокая, в результатах не отображается стадия и тяжесть заболевания. При этом методе также не понятно, является ли инфекция первичной, или происходит её реактивация. Нередко при анализе крови отмечается снижение гетерофильных антител, а затем их уровень вновь повышается. Такое явление случается и при других вирусных инфекциях.
Иммуноферментный метод диагностики
При ИФА в крови сопоставляется соотношение антител класса G, М к раннему, капсидному и ядерному антигенам ВГЧ-4. Лаборанты также определяют их значение — положительное либо отрицательное.
В биоматериале при первичном заболевании в остром периоде мононуклеоза определяются антитела к раннему антигену — anti -ЕА-D IgG, которые прекращают выявляться вскоре после выздоровления. Если высокие титры в крови сохраняются длительное время, значит, инфекция приобрела хроническую форму и требуется неспецифическое лечение. О развитии патологии говорят показатели EA+ IgG наличие anti -VCA IgМ, отсутствие — EBNA IgG.
Метод иммунохемилюминисцентного анализа
При исследовании ИХЛА прогрессирующую инфекцию подтверждает присутствие в крови IgG к EBV более 40 E/мл. Цифры ниже этого показателя свидетельствуют об отсутствии мононуклеоза либо сомнительном результате реакции, поэтому требуется ИХЛА повторить дней через 5. Если показатели аналогичны данным предыдущего исследования — ниже 40 E/мл, то инфекции нет.
Антитела к капсидному антигену ВГЧ-4 — anti -VCA IgМ, в крови проявляются ещё в конце инкубационного периода. Их высокие показатели отмечаются первые 3 недели, затем значения снижаются, а через 6 месяцев после выздоровления исчезают совсем. Если на протяжении 90 дней от начала болезни присутствуют в крови высокие титры anti -VCA IgM, возможно, у человека иммунодефицитное состояние, вследствие чего течение инфекции затянулось. О приближении выздоровления указывает возрастание уровня антител к ядерному эпитопу ВГЧ-4 — anti -EBNA IgG.
Полимеразная цепная реакция при мононуклеозе
Самым чувствительным методом является ПЦР.
Применяется для диагностики мононуклеоза у новорождённых, при сомнительных результатах предыдущих анализов, а также людям, если их клиника инфекции проходит с осложнениями. Для проведения ПЦР человеку надо сдать кровь с вены или слюну, мочу, околоплодные воды. Перед забором биоматериала нельзя есть не менее 8 часов, а накануне следует употреблять жирную пищу. ПЦР-диагностика позволяет идентифицировать тип вируса и обнаружить его ДНК в клетках на самых ранних стадиях. Положительное значение в анализе указывает на наличие ВГЧ-4 и подтверждает этим причину инфекции.
Заключение
Диагностика мононуклеоза проводится после несложной подготовки больного к забору биоматериала. Это касается времени, когда надо сдать кровь, питания, отказа от приёма медикаментов, но только если это разрешил врач, и прочих действий накануне анализа, рекомендованных доктором. На базе полученных результатов обследования подбирается лечение и неспецифическая профилактика.
nashainfekciya.ru
Что такое инфекционный мононуклеоз – Азбука здоровья
В настоящее время диагноз «инфекционный мононуклеоз» ставится довольно редко. При этом само заболевание очень распространенное. По статистике, более 65% людей к 35 годам уже переболели им. Предотвратить инфекционный мононуклеоз невозможно.
Инфекционный мононуклеоз – это острое респираторное вирусное заболевание, которое вызывается вирусом Эпштейна-Барр (ВЭБ, вирус герпеса 4 типа). Назвали этот вирус в честь вирусолога из Англии профессора Майкла Энтони Эпштейна и его ученицы Ивонны Барр, которые выделили и описали его в 1964 году.
Однако на инфекционное происхождение мононуклеоза указал ещё в 1887 году русский врач, основатель русской педиатрической школы Нил Фёдорович Филатов. Он первым обратил внимание на лихорадочное состояние с сопутствующим увеличением всех лимфатических узлов организма больного человека.
В 1889 году немецкий учёный Эмиль Пфайффер описал аналогичную клиническую картину мононуклеоза и определил его как железистую лихорадку с поражением зева и лимфатической системы. На основании появившихся в практике гематологических исследований были изучены характерные изменения состава крови при этом заболевании. В крови появились особые (атипичные) клетки, которые были названы мононуклеарами (monos – один, nucleus – ядро). В связи с этим, другие учёные, уже из Америки, назвали его инфекционным мононуклеозом. А вот уже в 1964-ом М. А. Эпштейн и И. Барр получили герпесоподобный вирус, названный в их честь вирусом Эпштейна-Барр, который позднее с высокой частотой обнаруживали при этом заболевании.
Мононуклеары – это одноядерные клетки крови, к которым относятся также лимфоциты и моноциты, выполняющие, как и остальные разновидности лейкоцитов (эозинофилы, базофилы, нейтрофилы), защитную функцию организма.
Как можно заболеть инфекционным мононуклеозом?
Источником возбудителя инфекционного мононуклеоза является больной человек (особенно в самый пик заболевания, когда наблюдается высокая температура), человек со стёртыми формами болезни (болезнь протекает в лёгкой степени, со слабо выраженной симптоматикой, либо под видом ОРЗ), а также человек без каких-либо симптомов болезни, на вид абсолютно здоровый, но являющийся при этом вирусоносителем. «Подарить» возбудителя инфекционного мононуклеоза больной человек здоровому может различными путями, а именно: контактно-бытовым (со слюной при поцелуе, при использовании общей посуды, белья, предметов личной гигиены и т.п.), воздушно-капельным, при половом контакте (со спермой), при переливании крови, а также от матери к плоду через плаценту.
Заражение инфекционным мононуклеозом происходит, как правило, при тесном контакте, поэтому жить больным и здоровым людям совместно, мягко говоря, нежелательно. Из-за этого часто происходят вспышки заболевания в общежитиях, интернатах, лагерях, детских садах и даже внутри семей (кто-то из родителей может заразить ребенка и, наоборот, ребенок может быть источником инфекции). Заразиться мононуклеозом также можно в скученных местах (общественный транспорт, крупные торговые центры и т.д.). Важно отметить, что ВЭБ не живет в организмах животных, поэтому и передать вирус, вызывающий инфекционный мононуклеоз, они не способны.
Как проявляется инфекционный мононуклеоз?
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Как следствие всего вышеперечисленного, увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям, частые поражения кожного покрова вирусом «простого герпеса» (вирус простого герпеса 1 типа), обычно в области верхней или нижней губы.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка. Все эти лимфоидные органы поражаются при мононуклеозе. Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами. В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ. Хотя, если увеличение значительное, его также можно определить путем пальпации.
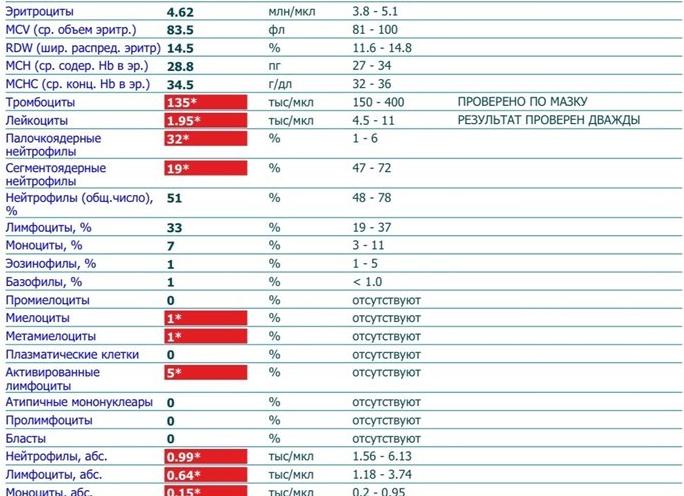
Результаты анализов при инфекционном мононуклеозе
По результатам общего анализа крови при инфекционном мононуклеозе можно наблюдать умеренный лейкоцитоз, иногда лейкопению, появление атипичных мононуклеаров, увеличение количества лимфоцитов, моноцитов и умеренно ускоренную СОЭ. Атипичные мононуклеары обычно появляются в первые дни болезни, особенно в разгар клинической симптоматики, но у некоторых больных это происходит позднее, только через 1 – 2 недели. Контроль крови проводится также через 7 – 10 дней после выздоровления.
Результат общего анализа крови девочки (возраст 1 год 8 месяцев) на начальной стадии болезни (31.07.2014г.)
| Тест | Результат | Ед. измерения | Должные значения |
| Гемоглобин (Hb) | 117,00 | г/л | 114,00 – 144,00 |
| Лейкоциты | 11,93 | 10^9/л | 5,50 – 15,50 |
| Эритроциты (Эр.) | 4,35 | 10^12/л | 3,40 – 5,10 |
| Гематокрит | 34,70 | % | 27,50 – 41,00 |
| MCV (средний объем Эр.) | 79,80 | фл | 73,00 – 85,00 |
| MCH (содержание Hb d 1 Эр.) | 26,90 | пг | 25,00 – 29,00 |
| MCHC (средняя концентрация Hb в Эр.) | 33,70 | г/дл | 32,00 – 37,00 |
| Расчетное распределение шириныэритроцитов | 12,40 | % | 11,60 – 14,40 |
| Тромбоциты | 374,00 | 10^9/л | 150,00 – 450,00 |
| MPV (средний объем тромбоцитов) | 10,10 | фл | 9,40 – 12,40 |
| Лимфоциты | 3,0425,50 | 10^9/л% | 2,00 – 8,0037,00 – 60,00 |
| Моноциты | 3,1026,00 | 10^9/л% | 0,00 – 1,103,00 – 9,00 |
| Нейтрофилы | 5,0142,00 | 10^9/л% | 1,50 – 8,5028,00 – 48,00 |
| Эозинофилы | 0,726,00 | 10^9/л% | 0,00 – 0,701,00 – 5,00 |
| Базофилы | 0,060,50 | 10^9/л% | 0,00 – 0,200,00 – 1,00 |
| СОЭ | 27,00 | мм/ч |
azbyka.ru Инфекционный мононуклеоз: признаки и лабораторная диагностикаИнфекционный мононуклеоз – заболевание, которое встречается у детей и молодых людей в основном до 30 лет, так как после этого возраста организм вырабатывает стойкий иммунитет. Это заболевание, как правило, протекает без осложнений, но его не всегда легко диагностировать, так как клиническая картина смазанная. Хотя бы раз с этой инфекцией сталкивается каждый человек, в результате чего у него и появляются антитела к возбудителю. Причины и признакиИнфекционный мононуклеоз — это заразное острое вирусное заболевание Инфекционный мононуклеоз относится к заболеваниям, возбудителем которых является вирус герпеса. Спровоцировать развитие мононуклеоза может вирус Эпштейн-Барра (вирус герпеса 4 группы). Он попадает в организм воздушно-капельным путем и через слизистую носоглотки попадает в кровоток. Не всегда можно быстро выявить инфекционный мононуклеоз: диагностика затруднена тем, что специфических маркеров практически нет. Даже после полного обследования заболевание можно спутать с другим. Инфекционный мононуклеоз относится к заразным заболеваниям. Заразиться можно через поцелуй, через полотенца и столовые приборы и даже при любом незначительном контакте. Единственным источником заражения является человек, у которого в данный момент протекает острая стадия заболевания. Симптомы инфекционного мононуклеоза могут варьироваться в зависимости от того, как организм реагирует на вирус:
В отличие от других вирусов герпеса вирус Эпштейна-Барр не подавляет размножение лимфоцитов, а наоборот, провоцирует. Инкубационный период заболевания может длиться от 4 до 6 недель. В течение этого времени симптоматика отсутствует. Начинается заболевание с болей в горле, головных и мышечных болей, а также слабости. Лимфоузлы начинают увеличиваться позже. Большая часть симптомов сохраняется в течение 2 недель, после чего наступает выздоровление. Рецидивов заболевание, как правило, не имеет, поскольку у организма вырабатываются антитела, которые обеспечивают стойкий иммунитет. Возможные осложненияОсложнения встречаются очень редко! В большинстве случаев заболевание проходит без последствий для организма. Осложнения встречаются менее, чем в 1% случаев. У детей симптомы мононуклеоза могут наблюдаться достаточно долго, в течение месяца или двух после окончания болезни, поэтому желательно все это время наблюдать за состоянием здоровья ребенка. Осложнения могут возникнуть при тяжелом течении заболевания. В течение года после перенесенного инфекционного мононуклеоза желательно регулярно сдавать кровь на анализ, чтобы следить за его составом. Среди осложнений мононуклеоза встречаются следующие заболевания:
Также у некоторых пациентов наблюдались судороги, нарушения поведения, нестабильное психическое состояние. Самым опасным и самым редким последствием мононуклеоза является разрыв селезенки, который требует немедленного оперативного вмешательства. ДиагностикаДля подтверждения диагноза нужно сдать общий анализ крови При подозрении на мононуклеоз назначается комплексное обследование организма. При диагностике заболевания необходимо исключить ряд других заболеваний, схожих по симптоматике: цитомегаловирусная инфекция, заболевания крови, тонзиллит. При появлении тревожных симптомов необходимо обратиться к терапевту, ЛОР-врачу, педиатру. Перед назначением анализов врач соберет анамнез. Чем подробнее и точнее будет описана клиническая картина, тем проще будет определить направление для дальнейшего обследования. Выявить инфекционный мононуклеоз можно с помощью двух анализов: бакпосева мазка из зева и общего анализа крови. Если в организме присутствует вирус Эпштейна-Барр, анализ покажет следующие нарушения:
Больше информации о заболевании можно узнать из видео:
При инфекционном мононуклеозе кровь нужно сдавать несколько раз. На начальной стадии вирус мало активен, поэтому изменения крови будут несущественны. Через некоторое время уровень лейкоцитов в крови начинает расти быстрее, что сигнализирует о начале активной стадии болезни. В некоторых случаях рекомендуют также сдать анализ мочи. В моче при мононуклеозе выявляется белок и билирубин. ЛечениеЛечение назначает врач в зависимости от симптомов В большинстве случаев организм справляется с вирусом самостоятельно. Никакой специфической терапии нет, но рекомендуется симптоматическое лечение, чтобы облегчить состояния больного. В основном лечение направлено на укрепление организма и иммунной системы. Лечение проводится амбулаторно. Госпитализируют только больных с тяжелым течением болезни. Лечение, как правило, комплексное и включает в себя следующие препараты:
При лечении мононуклеоза важно соблюдать постельный режим, отказаться от физических нагрузок в течение 1-2 недель, правильно питаться и пить больше чистой воды. После окончания лечения больной наблюдается у инфекциониста в течение полугода. Прогноз и профилактикаПовышение общего иммунитета – лучшая профилактика от недуга! Прогноз при мононуклеозе, как правило, всегда благоприятный. Это заболевание протекает без осложнений в большинстве случаев и приводит к выработке пожизненного иммунитета. В случае тяжелого течения заболевания или отсутствия лечения мононуклеоз может перейти в хроническую форму и сопровождаться периодическими рецидивами. Неблагоприятный прогноз при инфекционном мононуклеозе может наблюдаться у ВИЧ-инфицированных. Из-за снижения иммунного ответа организма заболевание протекает значительно тяжелее. Чтобы избежать заражения инфекционным мононуклеозом, нужно придерживаться несложных правил профилактики:
Никаких специфических мероприятий по профилактике мононуклеоза не существует. Защититься от этого заболевания поможет только крепкий иммунитет и отсутствие контакта с зараженными людьми. Согласно исследованиям после 35 лет у всех людей вырабатывается иммунитет к заболеванию, поэтому заражения уже можно не бояться. Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам. diagnozlab.com |
Общий анализ крови при мононуклеозе
Мононуклеоз – острое инфекционное заболевание, поражающее лимфатические узлы, печень, селезенку, верхние дыхательные пути. Возбудителем недуга является вирус Эпштейн-Барра класса герпевирусов.
Оглавление:
Болеют преимущественно подростки 14–18 лет, после перенесенной инфекции в организме вырабатываются специфические белковые структуры — антитела. Анализ на мононуклеоз помогает выявить характерные клетки — атипичные мононуклеары — в крови.
Какую диагностику проводят при мононуклеозе
Чтобы подтвердить диагноз, назначают сдачу общего, биохимического анализов крови, кровь на вирус Эпштейн-Барра, ПЦР-диагностику, ИФА, моноспот, пункцию костного мозга, исследования иммунного статуса.
Дополнительно проводят обследование на антитела к ВИЧ при обострении инфекционного заболевания, через 3 и 6 месяцев после окончания лечения. Такие меры необходимы, поскольку на начальных стадиях иммунодефицита наблюдаются симптомы, идентичные мононуклеозу. Ребенок, переболевший инфекционным недугом, должен сдавать анализы 1 раз в 3 месяца и находиться на учете у педиатра.
Лабораторные исследования проводят также для дифференцирования инфекционного недуга от лимфогранулематоза, лимфолейкоза, тонзиллита кокковой этиологии, дифтерии, вирусного гепатита, краснухи, токсоплазмоза, бактериальной пневмонии.
Если есть подозрение на мононуклеоз анализ крови помогает подтвердить диагноз, показывают степень тяжести и длительность течения заболевания, смешанный тип инфекции, эффективность проводимой терапии.
Общие анализы крови и мочи
Исследование крови на инфекционный мононуклеоз выявляет повышенный уровень лейкоцитов, присутствие атипичных мононуклеаров, агранулоцитоз. Мононуклеарами называют В-лимфоциты, которые подверглись атаке вируса и прошли бластную трансформацию.
Анемия и тромбоцитопения не характерны для этой болезни. Стоит отметить, что в крови не всегда обнаруживаются мононуклеары на ранних стадиях заболевания. Атипичные клетки появляются, спустя 2–3 недели после инфицирования. При длительной интоксикации организма может быть увеличен уровень эритроцитов из-за повышенной вязкости крови.
Анализ крови на мононуклеоз показывает следующие изменения:
- палочкоядерные нейтрофилы – более 6%, при этом понижен уровень сегментноядерных нейтрофилов;
- лейкоциты в норме или незначительно повышены;
- СОЭ умеренно увеличена – 20–30 мм/ч;
- лимфоциты – более 40%;
- атипичные мононуклеары – более 10–12%;
- моноциты – более 10%.
Повлиять на показатели ОАК способно общее состояние иммунной системы, а также время, прошедшее от момента заражения. Выраженные изменения в составе крови появляются лишь при первичном инфицировании, при латентной форме заболевания показатели остаются в пределах нормы. Во время ремиссии уровень нейтрофилов, лимфоцитов и моноцитов постепенно нормализуется, атипичные мононуклеары сохраняются от 2–3 недель до 1,5 года после выздоровления.
Анализы крови у детей должны содержать данные о концентрации эритроцитов, лейкоцитов, гемоглобина, ретикулоцитов, тромбоцитов. А также проводят подсчет лейкоцитарной формулы, вычисляют цветовые показатели и гематокрит.
При мононуклеозе могут происходить изменения в составе мочи, так как нарушается работа печени и селезенки. В материале обнаруживается высокий уровень билирубина, белок, небольшое количество крови (эритроциты), гной. Цвет мочи значительно не изменяется. Такие показатели подтверждают развитие воспалительного процесса в печени.
Биохимический анализ крови
Для подтверждения мононуклеоза необходимо сдать кровь из вены для проведения биохимического анализа. Результат показывает высокую концентрацию альдолазы – фермента, участвующего в энергетическом обмене. При активном развитии мононуклеоза значения превышают нормальные показатели в 2–3 раза.
В составе крови часто повышается фосфотаза (до 90 ед/л и даже более), билирубин прямой фракции, увеличивается активность трансаминаз АЛТ, АСТ. Появление билирубина непрямой фракции говорит о развитии тяжелого осложнения – аутоиммунной анемии.
Тесты агглютинации
Моноспот – это специальный высокочувствительный тест агглютинации для обнаружения гетерофильных антител в сыворотке крови. Исследование эффективно в 90% при первичном заражении мононуклеозом, если первые симптомы появились не позднее 2–3 месяцев назад. При хронической форме заболевания исследование нерезультативно.
В процессе манипуляции кровь смешивают с катализаторами. Если происходит агглютинация, обнаруживаются гетерофильные антитела и подтверждается инфекционный мононуклеоз, при этом не исключаются другие подобные заболевания. Моноспот-тест дает результат в течение 5 минут, что облегчает диагностику при тяжелых формах болезни.
Еще одним информативным методом выявления гетерофильных тел является реакция Пауля-Буннеля. Положительная агглютинация наблюдается у больных через 2 недели после заражения, поэтому может потребоваться проведение нескольких тестов. У детей младше 2 лет антитела обнаруживаются только в 30% случаев. Колебания показателей могут происходить при вторичных, смешанных инфекциях.
Дополнительные методы исследования
При пункции костного мозга отмечается увеличение числа одноядерных клеток, широкоплазменных мононуклеаров. Наблюдается гиперплазия эритроидных, гранулоцитарных и мегакариоцитарных элементов. Исследование результативно даже на ранних стадиях заболевания, когда изменения в составе крови еще не наблюдаются. Эритроцитарная гиперплазия также может указывать на различные формы анемии.
Имуунологические анализы при этом заболевании демонстрируют активацию В-клеточного звена и увеличение концентрации сывороточных иммуноглобулинов. Эти изменения неспецифичны, поэтому не могут быть использованы как критерий диагноза.
При атипичных формах мононуклеоза назначают серологические исследования на антитела к вирусу.
Иммуноферментный анализ ИФА основан на реакции антиген-антитело. На ранних стадиях в сыворотке крови больных обнаруживают IMg – иммуноглобулины к капсидному белку (VCA). Вещества появляются в острый период инфекции (1–6 неделя) и исчезают через 1–2 месяца, но могут быть и некоторые отклонения в сроках. Присутствие VCA IMg в крови более 3 месяцев говорит о затяжном течении мононуклеоза на фоне иммунодефицитного состояния.
Иммуноглобулины IgG – ранние антитела (ЕА), сохраняющиеся в крови 3–4 недели с момента заражения. Это маркеры острой стадии заболевания, но в некоторых случаях обнаруживаются у пациентов, страдающих рецидивирующей формой недуга.
Иммуноглобулины к ядерному антигену EBNAIgG относятся к показателям перенесенной или хронической инфекции, не определяются в первые 3–4 недели. В результатах анализа антитела содержатся в высокой концентрации.
Расшифровка серологического исследования может вызывать затруднения у пациентов с иммунодефицитом, после переливания крови, поэтому дополнительно назначается проведение ПЦР.
Полимеразная цепная реакция – это метод молекулярной диагностики, который позволяет определить тип возбудителя инфекции по его ДНК. Обнаружение в крови больного клеток вируса Эпштейн-Барра подтверждает первичную инфекцию или реактивацию латентной формы заболевания. ПЦР-диагностика является высокочувствительным способом выявления EBV на ранних стадиях.
Как подготовиться к сдаче анализа
Сдавать анализы нужно на голодный желудок. Воздерживаться от приема пищи необходимо в течение 8–10 часов перед посещением лаборатории. Нельзя пить чай, кофе, газированные напитки, разрешено употреблять только воду. Исключить алкоголь, жирную пищу нужно за 3 суток до исследования. Непосредственно перед анализом необходимо избегать тяжелых физических нагрузок, стрессов.
В случае лечения медикаментами необходимо предупредить об этом врача и обсудить возможность отмены приема лекарств для получения точных результатов. Прекращают пить таблетки за 2 недели до сдачи крови и мочи.
Анализы на мононуклеоз помогают выявить возбудителя инфекции, определить уровень антител, оценить степень тяжести и продолжительность заболевания, дифференцировать другие недуги. Сдавать кровь для исследований необходимо после осмотра и консультации лечащего врача.
Анализ крови у детей при мононуклеозе
Расшифровка общего анализа крови при инфекционном мононуклеозе
- Общее число лейкоцитов увеличится (это называют лейкоцитозом).
- Процент моноцитов и лимфоцитов в лейкограмме повысится.
- На первой стадии болезни может выявляться нейтрофилез.
- Будут определяться атипичные мононуклеары. Так называют овальные или круглые одноядерные клетки, напоминающие по строению моноциты и лимфоциты, но имеющие некоторые структурные отличия. В норме такие клетки в анализе крови отсутствуют или могут быть у детей в пределах 0-1%. Их процент повышается при разных вирусных заболеваниях, опухолях и некоторых других патологиях, но при этом составляет менее 10%. Если уровень атипичных мононуклеаров превысил порог в 10%, это подтверждает наличие у ребенка инфекционного мононуклеоза.
- СОЭ будет умеренно повышена.
- Если течение болезни будет не осложненным, число тромбоцитов и эритроцитов останется нормальным. При появлении осложнений будет отмечаться их понижение.
Какие еще анализы следует сдать
- Моноспот-тест. Такой анализ помогает выявить болезнь на ранней стадии и заключается в соединении крови ребенка с особыми реагентами, в результате чего при ВЭБ-инфекции происходит склеивание клеток крови и выпадение их в осадок.
- Анализ на антитела. Такое исследование определить специфические иммуноглобулины, которые вырабатываются в организме ребенка при контакте с вирусом Эпштейна-Барр.
- Биохимическое обследование крови. В таком анализе при поражении печени будут повышены ферменты и уровень билирубина.
Сколько раз сдавать общий анализ крови
Инфекционный мононуклеоз – причины, симптомы, диагностика, лечение и профилактика.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Лабораторная диагностика мононуклеоза
Общий анализ крови
- атипичные мононуклеары свыше 10% (видоизмененные лимфоциты)
- уровень лимфоцитов и моноцитов повышен, лимфоциты более 40%, моноциты более(10%), вместе до 80-90% от общего числа лейкоцитов.
- палочкоядерные нейтрофилы увеличены, свыше 6%
Другие изменения:
- Уровень лейкоцитов: в норме или умеренно повышен
- СОЭ: увеличена умеренно
- При отсутствии осложнений количество эритроцитов и тромбоцитов в норме, в случае развития осложнений данные показатели значительно снижаются (эритроциты менее 3,0·10 12 /л; тромбоциты менее 150·10 9 /л).
Биохимический анализ крови
- повышение активности АлАТ и АсАТ в 2-3 раза
- возможно повышение щелочной фосфатазы более 90 Ед/л
- при появлении желтухи повышается уровень билирубина, чаще прямой фракции свыше 5,1 мкмоль/л; повышение непрямой фракции более 15,4 мкмоль/л, может указывать на развитие тяжелого осложнения (аутоиммунная гемолитическая анемия);
Специфические методы диагностики
- реакция Гоффа – Бауэра
- реакция Пауля – Буннеля, титры антител до 1:1024
- Реакция непрямой иммунофлюоресценции (Н РИФ), реакция иммуноферментного анализа (ИФА), ПЦР, позволяют наиболее точно определить наличие вируса в организме.
Симптомы
- Лихорадка 37,8 – 40,0 °C, возможен субфебрилитет 37.1- 37,4 °C; Потливость и озноб не характерны.
- Увеличение лимфатических узлов; Первыми увеличиваются задние шейные и подзатылочные, затем все остальные (подмыщечные, паховые и др.). Узлы немного болезненны, не спаяны с окружающей тканью, мягко эластичной консистенции, размеры от горошины до грецкого ореха, кожа над узлом не изменена.
- Боль в горле. Миндалины увеличены, часто с белым налётом, который легко снимается. Заложенность носа без значительных выделений. Гнусавый оттенок голоса из-за увеличения аденоидов.
Частые признаки:
- Увеличение в размерах селезенки и печени.
- Различные высыпания на кожи в% случаев.
- Боль в животе, особенно у детей, из-за увеличения внутренних лимфатических узлов в области кишечника.
Причина инфекционного мононуклеоза
Как лечить?
- Диета №5 по Певзнеру
- Обильное теплое питьё, паровые ингаляции, полоскание горла настойкой ромашки, шалфея, прополиса, раствором фурацилина и др.
Противовирусное лечение
Антибактериальная терапия
Жаропонижающая и противовоспалительная терапия
Применение кортикостеройдов оправдано только при тяжелых течениях мононуклеоза. Данное лечение высокоэффективно, но обладает рядом тяжелых побочных действий. Назначают преднизолон в дозе до 60 мг в сутки, длительность курса додней.
Общий анализ крови (ОАК) — один из важнейших диагностических методов, тонко отражающих реакцию кроветворных органов на воздействие различных физиологических и патологических факторов. Данные, полученные при его выполнении, представляют собой интегральные показатели состояния гемопоэтической системы, зрелые элементы которой осуществляют основные защитные функции организма и принимают активное участие во всех видах обмена [7].
Количественные и качественные изменения форменных элементов крови характерны для многих инфекционных заболеваний как бактериальной, так и вирусной этиологии. Наиболее выраженные изменения в периферической крови наблюдаются при герпетических инфекциях, кори, краснухе, ВИЧ-инфекции, вирусных гепатитах и др. [1].
Инфекционный мононуклеоз — острое инфекционное заболевание, вызываемое герпетическими вирусами 4, 5, 6-го типов, характеризующееся лихорадочным состоянием, ангиной, увеличением лимфатических узлов, печени и селезенки [5].
В настоящее время инфекционный мононуклеоз следует считать полиэтиологическим заболеванием. Согласно МКБ -10 выделяют: инфекционный мононуклеоз, вызванный гамма-герпетическим вирусом Эпштейн-Барр (В27.01); цитомегаловирусный мононуклеоз (В27.1);
другой инфекционный мононуклеоз (В27.8); инфекционный мононуклеоз неуточненный (В27.9).
Основными проявлениями инфекционного мононуклеоза, определяющими его сущность и название, служат изменения в периферической крови, которые возникают в первые дни болезни и достигают максимума в ее разгар. Это умеренный лейкоцитоз, увеличение количества одноядерных элементов крови (лимфомоноцитоз), умеренное повышение СОЭ [8]. В начале болезни у большинства больных значительно снижается содержание сегментоядерных нейтрофилов и увеличивается количество палочкоядерных. Самым характерным признаком инфекционного мононуклеоза является наличие атипичных мононуклеаров, которые появляются в разгар болезни и сохраняются 2-3 недели. На ранних стадиях — это В-лимфоциты, содержащие специфические иммуноглобулины в цитоплазме. В последующие стадии большую часть атипичных мононуклеаров составляют Т-клетки [2].
Диагностическое значение имеет увеличение количества атипичных мононуклеаров с широкой цитоплазмой не менее чем до 10-12%, хотя число этих клеток может достигать 80-90%. Следует заметить, что отсутствие атипичных мононуклеаров при характерных клинических проявлениях заболевания не противоречит предполагаемому диагнозу, поскольку их появление в периферической крови может задерживаться до конца 2-3-й недели болезни [4].
При обследовании детей с инфекционным мононуклеозом анализ крови обычно включает определение количества эритроцитов, лейкоцитов, тромбоцитов, ретикулоцитов, подсчёт лейкоцитарной формулы, определение концентрации гемоглобина, СОЭ, вычисление цветового показателя и гематокрита (Ht).
Данные общего анализа крови позволяют получить комплексное представление о тяжести течения инфекционного мононуклеоза, наслоении бактериальной инфекции, эффективности проводимой терапии.
Цель исследования — выявление закономерностей изменения показателей периферической крови у детей при инфекционном мононуклеозе различной этиологии.
Материалы и методы исследования
Под нашим наблюдением находилось 140 детей с инфекционным мононуклеозом в возрасте от 1 до 15 лет, проходивших стационарное лечение в Волгоградской областной детской клинической инфекционной больнице. Верификацию возбудителя осуществляли с помощью молекулярно-генетического (ПЦР) метода исследования. Также всем больным проводилось комплексное обследование, которое включало в себя общеклинические (сбор анамнеза, осмотр, пальпацию, перкуссию, аускультацию) и лабораторно-инструментальные методы: общие анализы крови и мочи, биохимические тесты (АЛТ, АСТ, коэффициент де Ритиса, тимоловые пробы), УЗИ органов брюшной полости.
Общий анализ периферической крови проводился в клинической лаборатории с использованием автоматического гематологического анализатора «МЕК-6400». Он включал в себя определение количества эритроцитов, гемоглобина, гематокрита, лейкоцитов (с подсчетом лейкоцитарной формулы), СОЭ, тромбоцитов. В дополнение к результатам, полученным при помощи автоматического счетчика, производилась традиционная окраска мазков с подсчетом формулы «белой» крови на стекле.
С целью определения степени интоксикации и выраженности гнойно-воспалительного процесса в ротоглотке при инфекционном мононуклеозе у детей производили расчёт лейкоцитарного индекса интоксикации (ЛИИ). Определение ЛИИ имело важное значение как для контроля за лечением, так и для прогноза заболевания.
Существует несколько способов расчета лейкоцитарного индекса интоксикации. Нами была выбрана формула В.К. Островского (1983), в которой в числителе находится сумма процентного содержания клеток миелоидного ряда, а в знаменателе — сумма остальных клеток белой крови [6].
Формула расчёта ЛИИ,
ПК + миел. + ю. + п. + с.
Лимф. + мон. + э. + б.
где: ПК — плазматические клетки, миел. — миелоциты, ю. — юные, п. — палочкоядерные, с. — сегментоядерные, Лимф. — лимфоциты, мон. — моноциты, э. — эозинофилы, б. — базофилы.
Результаты и их обсуждение
Данные, полученные при исследовании носоглоточной слизи и сыворотки крови у 140 детей методом ПЦР, показали, что на долю классического ИМ, вызванного Эпштейн-Барр вирусом (ЭБВ), приходилось 74,3% всех случаев. У 1/3 детей мононуклеоз был обусловлен другими возбудителями: в 9,2% — цитомегаловирусом (ЦМВ), в 8,6% — микст-инфицированием ЦМВ и ЭБВ, у 7,9% детей этиологию заболевания установить не удалось.
Далее нами был проведен анализ гемограмм наблюдаемых детей с учетом этиологии заболевания. Полученные данные представлены в табл. 1 и 2.
Таблица 1 — Частота встречаемости патологических изменений показателей ОАК при инфекционном мононуклеозе различной этиологии
Таблица 2 — Средние значения патологических показателей ОАК при инфекционном мононуклеозе различной этиологии
Сниж. гемоглобина (г/л)
Повыш. гемоглобина (г/л)
Сниж. гематокр. (г/л)
Ускорение СОЭ (мм/час)
Оценка данных таблиц показала, что при Эпштейн-Барр вирусном мононуклеозе лейкоцитоз отмечался у 43,3% больных, лейкопения — у 2,9%. Количество лейкоцитов колебалось в широких пределах — от 4,0х109 г/л до 32,7х109 г/ л и в среднем составляло 16,3±5,3х109 г/л. Характерным для ИМ-ЭБВ этиологии изменением в периферической крови было снижение сегментоядерных нейтрофилов (в среднем до 18,1±8,2%), что отмечалось у 39,4% детей. Нейтрофилез встречался редко и был зафиксирован только у 7,7% больных. В 16,3% случаев у детей с ИМ-ЭБВ этиологии в ОАК отмечался палочкоядерный сдвиг влево. Количество палочкоядерных нейтрофилов колебалось от 0 до 42%, составляя в среднем — 11,4±8,9%.
Процентное содержание лимфоцитов в периферической крови у детей было разнообразным и варьировало от 2,0 до 85,0%. Лимфоцитоз, при сравнении с нормальными возрастными показателями, был выявлен у 21,2% обследованных, лимфопения — у 15,4%. Нарастание моноцитов отмечалось у 23,0% детей, их среднее значение составило — 15,6±3,3%.
Наличие в периферической крови атипичных мононуклеаров при инфекционном мононуклеозе Эпштейн-Барр вирусной этиологии являлось кардинальным симптомом и встречалось в 74,0% случаев. Количество плазматических клеток было разнообразным и в большинстве случаев зависело от сроков заболевания. Так, у 39,4% больных их значение не превышало 10% и в среднем равнялось 5,5±2,8%. У 34,6% — количество атипичных мононуклеаров в крови было более 10% и имело среднее значение — 21,9±1,7%.
Помимо перечисленных изменений лейкоцитарной формулы, для Эпштейн-Барр вирусной инфекции были характерны и специфические изменения «красной» крови. Так, эритроцитоз, связанный со сгущением крови на фоне длительной и выраженной интоксикации, отмечался у 12,5% больных, повышение гемоглобина (в среднем до 149±7,1 г/л) — у 4,8%. Гипохромная анемия различной степени выявлялась у 25,0% детей. Снижение гемоглобина чаще было выражено умеренно (от 109 до 94 г/л) и в среднем составляло 104±3,9 г/л. Характерным для ИМ-ЭБВ этиологии изменением показателей «красной» крови также было снижение уровня гематокрита, которое отмечалось у 50,0% детей. Размах показателей концентрации гематокрита был в пределах от 24,6 до 31,4%, его среднее значение было 29,1±1,4%.
Тромбоцитопения была частым симптомом ЭБВ-инфекции и выявлялась у 52,9% больных. Значение показателей тромбоцитов колебалось в пределах от 81х109 до 173х109 г/л и в среднем составляло 131±14,5х109 г/л.
Ускорение СОЭ отмечалось у 34,6% детей при ЭБВ-инфекции. Значения данного показателя были разнообразными и колебались от 13 до 50 мм/час, в среднем составляя 24±10,9 мм/час.
Цитомегаловирусная инфекция была подтверждена у 13 детей, поступавших в стационар с диагнозом инфекционный мононуклеоз. Характерными особенностями ОАК крови при ЦМВ-инфекции были: значительный лейкоцитоз со сдвигом влево и повышением общего количества лейкоцитов до 17,5±6,6х109 г/л, который наблюдался у 1/3 больных, нейтропения (у 23,0%), лимфоцитоз (23,0%), эритроцитоз (30,8%), гипохромная анемия (30,8%), тромбоцитопения (53,8%), выраженное снижение гематокрита, в среднем до 25,7 ±1,2 г/л, что наблюдалось у 61,5% детей. Обращала на себя внимание высокая частота встречаемости атипичных мононуклеаров в периферической крови у больных цитомегаловирусной инфекцией (84,6%), причем их количество в подавляющем большинстве случаев превышало 10% и в среднем составляло 17,5±2,1%.
СОЭ при ЦМВ-инфекции чаще соответствовало возрастной норме, ее ускорение отмечалось лишь у 23,0% детей.
Инфекционный мононуклеоз, обусловленный одновременным инфицированием Эпштейн-Барр и цитомегаловирусом, был диагностирован у 12 детей. Изменение показателей ОАК при микст-инфекции также имело характерные особенности: лейкопения за счет снижения сегментоядерных нейтрофилов, что выявлялось в 33,3% случаев, выраженный лимфоцитоз (у 33,3%) с повышением количества лимфоцитов в среднем до 74,3±13,2%, нормальное содержание моноцитов. Атипичные мононуклеары при микст-инфекции обнаруживались в крови у 33,3% больных, что было вдвое реже, чем при изолированных Эпштейн-Барр и ЦМВ-инфекциях. Их количество в подавляющем большинстве случаев не превышало 10% и в среднем соответствовало 8,2±2,4%.
Со стороны «красной» крови типичными изменениями были — эритроцитоз (у 25,0%), гипохромная анемия (у 25,0%), снижение гематокрита (у 75,0%). Тромбоцитопения встречалась редко и была выявлена только у 8,3% обследованных.
Характерной особенностью инфекционного мононуклеоза смешанной этиологии была высокая частота встречаемости ускоренной СОЭ, что было выявлено у 58,3% больных. Данный показатель колебался в пределах от 13 до 40 мм/час, в среднем составляя 21±9,9 мм/час.
Установить этиологию инфекционного мононуклеоза не удалось у 11 из 140 обследованных детей. Они были выписаны из стационара с заключительным диагнозом — «Инфекционный мононуклеоз неуточненной этиологии». Характерных особенностей ОАК у больных этой группы выявлено не было. Практически с равной частотой у них встречались умеренно-выраженные изменения со стороны периферической крови как в сторону повышения, так и в сторону снижения показателей. Так, умеренный лейкоцитоз встречался у 36,4%, лейкопения — у 18,2%; нейтрофиллез и нейтропения равнозначно у 18,2%; лимфоцитоз — у 27,3%, лимфопения — у 18,2%; эритроцитоз — у 27,3%, гипохромная анемия — у 27,3%, снижение гематокрита — у 72,7%. Тромбоцитопения выявлялась более чем в половине случаев (у 54,5%), среднее значение количества тромбоцитов составило 141±15,3х109 г/л. Атипичные мононуклеары обнаруживались в крови у большинства больных (у 63,6%), их среднее количество составляло 13,3±5,2%.
СОЭ была ускоренной у 54,5% детей, колебалась в пределах от 15 до 36 мм/час, в среднем не превышала 21±7,9 мм/час.
Для оценки степени интоксикации и выраженности гнойно-воспалительного процесса в ротоглотке при инфекционном мононуклеозе у детей мы производили расчёт лейкоцитарного индекса интоксикации (табл. 3).
Таблица 3 — Значение лейкоцитарного индекса интоксикации при инфекционном мононуклеозе различной этиологии
Проверка крови на инфекционный мононуклеоз
Похожие записи:
Есть вопросы? Задайте их нам Вконтакте
Поделитесь своим опытом в данном вопросе Отменить ответ
Внимание. Наш сайт носит исключительно информационный характер. Для более точной информации, определения вашего диагноза и способа его лечения — обратитесь в клинику на прием к врачу за консультацией. Копирование материалов на сайте разрешено только с размещением активной ссылки на первоисточник. Прочтите пожалуйста сначала Соглашение об использовании сайта.
Если Вы нашли ошибку в тексте выделите ее и нажмите Shift + Enter или нажмите здесь и мы постараемся быстро исправить ошибку.
Спасибо за Ваше сообщение. В ближайшее время мы исправим ошибку.
Анализ крови на мононуклеоз: виды и особенности
Содержание
Мононуклеоз – это заболевание, которое относят к семейству герпеса. Коварство его состоит в том, что на начальных этапах по клиническим проявлениям оно схоже с симптомами ангины или гриппа. Как проявляется у больного инфекционный мононуклеоз? Анализ крови – достоверный источник наличия вируса?
Инфекция данного типа легко передается воздушно-капельным путем, в медицине мононуклеоз еще называют «болезнью поцелуев». Инкубационный период развития такой патологии может занимать до 1,5 месяца. Именно ранняя диагностика позволяет определить наличие инфекции и назначить необходимый курс лечения.
Почему при мононуклеозе важно сдавать анализ крови?
Анализ крови на мононуклеоз, по мнению врачей, является одним из самых точных и информативных. Поскольку заболевание может постепенно прогрессировать в организме больного, иметь стадии ремиссии и обострения, то клиническая картина исследований будет разной. Чтобы поставить точный диагноз и определиться со схемой лечения, врачи при малейших подозрениях назначают анализ крови на инфекционный мононуклеоз.
Важность своевременного выявления заболевания повышается в связи с планированием зачатия ребенка:
- К сожалению, данное заболевание очень опасно для беременной женщины. При его диагностировании в организме будущей мамочки гинекологи предлагают незамедлительно прервать беременность. Чтобы избежать таких проблем, многие врачи рекомендуют проходить определенный анализ за несколько месяцев до планируемого зачатия.
- Если кто-то из супругов перенес заболевание, то зачинать ребенка нежелательно в течение 6 месяцев после выздоровления, так как последствия могут быть непредсказуемыми.
Виды анализов крови при мононуклеозе
Сегодня лаборатории предлагают исследование крови при мононуклеозе с помощью:
- общего анализа;
- биохимического;
- моноспота;
- пробы на наличие антител Эпштейна-Барр.
Забор крови и полученные результаты исследования у больного будут зависеть от времени активации вируса в организме. В начале исследования, когда клинические проявления заболевания полностью отсутствуют, кровь будет иметь пониженное количество сегментоядерных и повышенное – палочкоядерных.
Как только заболевание полностью адаптировалось к организму больного, компоненты крови будут иметь характерные признаки. Например, ядро клетки приобретает губчатый вид с остатками нуклеол.
В самый пик заболевания в крови появляются вакуоли (монолимфоциты). Именно такие показатели дадут возможность увидеть степень адаптации инфекционного заболевания в организме.
Врачи при расшифровке придерживаются следующих нормативных показателей, демонстрирующих этап заражения больного:
- первые 7 дней – в крови появляются атипичные лимфоциты, а клетки лимфоцитов и лейкоцитов увеличены на 10 % от их нормального количества;
- 7-14 день – количество кровяных телец увеличено на 20 %;
- 14-35 день – появляются мононуклеары. На этом этапе важно правильно диагностировать инфекционный мононуклеоз, поскольку схожая симптоматика всегда присутствует в болезни Боткина, или остром лейкозе, или дифтерии зева.
Если врач предлагает провести биохимический анализ крови, то увидеть заболевание можно по повышенной активности щелочной альдолазы и фосфатазы. Из-за того что вирус быстро поражает клетки печени, в биохимическом анализе сразу же появляется повышенная активность трансаминазы и билирубина.
Очень часто врачи сталкиваются с проблемой выявления вируса, если он находится в стадии ремиссии. В таком случае проводится анализ на специфические антитела. Он даст возможность диагностировать стадию заболевания, даже если человек уже на пути к выздоровлению.
Правила подготовки к анализу
Забор крови при мононуклеозе и полученные результаты будут достоверными только в том случае, если больной будет придерживаться следующих правил:
- Перед исследованием за 8-12 часов нельзя кушать. Утром можно лишь выпить небольшое количество чистой воды.
- В случае если врач назначил исследование крови во второй половине дня, то до его проведения последний прием пищи должен быть за 8 часов.
- Если анализ проводится у детей и взрослых, принимающих медикаментозные препараты, то об этом нужно сказать лаборанту и врачу. Они учтут возможные отклонения в показателях, вызванные препаратом. Оптимальным вариантом для точной диагностики станет полный отказ от медикаментов в течение 2 недель перед анализом.
- Накануне сдачи анализа рекомендовано придерживаться диеты. Из своего рациона нужно исключить: жирное, жареное, категорически запрещено употреблять алкоголь.
Чтобы не вызвать дополнительного перенапряжения в организме, за день до анализа нужно отказаться от физических нагрузок, просмотра остросюжетных передач или фильмов.
Почему анализ крови при мононуклеозе назначается не один раз?
Так как заболевание «мононуклеоз» имеет несколько стадий развития, результаты анализа будут иметь различные значения:
- Чтобы удостовериться в правильности диагноза, врач назначает больному проведение анализа первый раз. По его результатам удается установить стадию заболевания, его продолжительность нахождения в организме и составить схему лечения.
- Для того чтобы увидеть эффективность выбранного лечения, врач рекомендует прохождение повторного исследования в острую фазу течения заболевания. Этот период имеет самую яркую картину проявлений и даст возможность врачу увидеть эффективность выбранной схемы лечения.
- После выздоровления больному рекомендуется еще один анализ. Он позволит врачу удостовериться в полном отсутствии вируса внутри.
Если мононуклеоз был диагностирован у ребенка, то после выздоровления врач будет рекомендовать прохождение анализа каждые 3 месяца, чтобы исключить повторное обострение.
Какие анализы нужно сдать при подозрении на мононуклеоз
Мононуклеоз – достаточно серьезное инфекционное заболевание вирусной природы. Передается она воздушно-капельным путем, характеризуется многими неприятными симптомами: лихорадкой, лейкоцитозом, проблемами с селезенкой, печенью, а также изменяет состав крови. Другое название заболевания – доброкачественный лимфобластоз. Ниже приведены причины инфекционной патологии и способы ее выявления.
Мононуклеоз: этиология
Заболевание чаще всего встречается у детей и подростков, реже у взрослых. Клиническими признаками инфекции можно считать:
- длительную лихорадку;
- интоксикационный синдром;
- увеличение практически всех групп лимфоузлов;
- высыпания на коже;
- увеличение селезенки, печени.
На фото симптомы мононуклеоза
Возбудители
Возбудителем заболевания считается представитель группы герпесвирусов – вирус Эпштейна-Барр. Помимо инфекционного мононуклеоза этот патологический агент способен вызвать целый ряд заболеваний, начиная от хронической усталости до гепатитоподобных состояний.
Причины
Особенностью мононуклеоза является его активное распространение в больших коллективах, поскольку существует несколько путей его передачи:
- Прямой контакт с заболевшим человеком. Чаще всего вирус передается через слюнные выделения. Если они попадают на бытовые предметы, то при контакте с зараженной поверхностью происходит инфицирование.
- Воздушно-капельный путь. Вирус Эпштейна-Барр в открытой среде менее устойчив, поэтому он попадает в организм только при очень тесном контакте.
- От матери к плоду. Если первичное инфицирование произошло при беременности, то есть вероятность проникновения вируса через плаценту.
- Гематологический путь. Инфекция может попасть в организм при процедуре переливании крови.
- Поцелуй. Специалистами специально поцелуи были выделены в отдельный пункт, поскольку это самый распространенный способ передачи. Этим объясняется широкое распространение заболеваний у подростковлет. Мононуклеоз еще называют «болезнью поцелуев».
Что такое инфекционный мононуклеоз, рассказывает доктор Комаровский:
Диагностика
Чтобы лечение инфекционного мононуклеоза было успешным, необходимо своевременно его диагностировать. Потребуется очень тщательное обследование, включающее в себя развернутые анализы мочи, крови, биохимию и многие другие. Их назначают при первых симптомах заболевания: увеличении лимфоузлов, лихорадке, быстрой утомляемости. Также могут потребоваться другие диагностические исследования.
Клинические анализы
Обследование пациента на мононуклеоз необходимо, чтобы дифференцировать заболевание от других с похожими симптомами: лимфолейкоза, лимфогранулематоза, стрептококкового тонзиллита и прочих. Анализы крови инвитро позволяют не только с точностью поставить диагноз, но и определить степень тяжести заболевания и его длительность.
Крови и мочи
Исследование общего развернутого анализа крови на мононуклеоз в первую очередь указывает на слегка завышенное содержание лейкоцитов, присутствие мононуклеаров, а также агранулоцитоз.
Мононуклеары – это лимфоциты, подвергшиеся воздействию вируса. Если их количество составляет около 12% — это подтверждает наличие инфекции в организме.
Однако, мононуклеары обнаруживаются в крови далеко не всегда.
В самом начале заболевания такие клетки отсутствуют, их появление фиксируется через 2-3 недели после первичного инфицирования. Если организм испытывает интоксикационный синдром, из-за высокой вязкости крови возможно увеличение уровня эритроцитов.
Расшифровка общего анализа крови при мононуклеозе дает следующие показатели:
- нейтрофилы палочкоядерные более 6%;
- лейкоцитоз нормален либо незначительно повышен;
- СОЭ более 22 мм/ч;
- лимфоциты не менее 40%;
- моноциты выше 10%;
- мононуклеары атипичные выше 10-12%.
При мононуклеозе также могут происходить изменения в составе мочи. В собранных анализах обнаруживается повышенный уровень белка, билирубина, возможно незначительное появление крови и даже гной. Завышенные показатели объясняются нарушением работы селезенки и печени.
Как расшифровать общий анализ крови, смотрите в нашем видео:
Биохимический
Для более точной диагностики потребуется сдать анализ крови на биохимию. В этом случае должен производиться забор венозной крови. В результате отмечаются следующие отклонения от нормальных показателей в большую сторону:
- фермента альдолазы в 2-3 раза;
- фосфатазы;
- билирубина;
- АСТ и АЛТ.
Если в анализе определяется билирубин непрямой фракции, то это свидетельствует о развитии тяжелого заболевания – анемии аутоиммунной.
Моноспот
Это специальный тест агглютинации (склеивание клеток и выпадение их в осадок), разработанный для определения гетерофильных антител в сыворотке крови. При первичном заболевании результаты теста эффективны более чем на 90%.
Если первые признаки мононуклеоза появились более 3 месяцев назад, исследование не проводится, поскольку считается нерезультативным. Результат теста готов уже через 5 минут после взятия крови, что значительно облегчает постановку диагноза.
Также возможно проведение реакции Пауля-Буннеля. В этом случае положительная агглютинация происходит уже через 14 дней после заражения. В некоторых случаях может потребоваться повторное прохождение теста. При хроническом течении заболевания показатели не информативны.
На вирус Эпштейна-Барра
С помощью данного анализа в организме определяется количество антител к вирусу. При заражении в крови вырабатываются особые иммуноглобулины, количество которых говорит о тяжести заболевания, его длительности и моменте заражения.
При острой стадии инфекции в крови появляются иммуноглобулины IgM. Они достигают максимальной концентрации к третьей неделе с момента заражения. Позднее возникают IgG (через 4-5 недель). Их концентрация при острой инфекции высокая. При хроническом течении количество таких антител уменьшается, но в крови они остаются на всю жизнь.
Пациенты, у которых подозревается заражение мононуклеозом, обязательно должны сдать трехкратно кровь на предмет выявления вируса иммунодефицита человека. При этом заболевании также могут отмечаться мононуклеары в крови.
Другие исследования
Помимо сдачи анализов при мононуклеозе могут потребоваться и другие исследования. УЗИ брюшной полости при заболевании указывает на увеличение печени, которая всегда вовлекается в инфекционный процесс. На рентгенографии грудной клетки отмечается значительное увеличение лимфатических узлов средостения.
Поскольку при инфекционном заболевании возможно поражение сердечной мышцы – миокардит, потребуется электрокардиографическое исследование сердца.
Подготовка к анализам
Для достоверности результатов анализов следует соблюдать самые простые правила. Кровь обязательно сдается натощак. Кушать можно не позднее, чем за 8-12 часов до исследования. Обо всех принимаемых препаратах следует рассказать лечащему врачу. Он оценит их возможное влияние на результат и при необходимости отменит некоторые из них. Оптимальный вариант – полный отказ от приема медикаментозных средств за 15 дней до исследования.
Накануне сдачи пациент должен придерживаться диеты. Из рациона следует исключить жареные, консервированные и жирные продукты. Также запрещено употреблять алкоголь.
Повторное исследование
Поскольку мононуклеоз имеет несколько стадий развития, сдавать анализы потребуется не один раз. Первый раз анализ сдают для подтверждения диагноза. По его результатам устанавливается степень заражения и назначается лечение.
Какие анализы нужно сдать после выздоровления, смотрите в нашем видео:
Диагностические исследования после выздоровления
В большинстве случаев после правильного лечения симптомы мононуклеоза начинают проходить через 10 дней. Спадает температура, уменьшаются в объеме лимфоузлы. Окончательное выздоровление наступает в среднем через 4-8 недель с момента инфицирования.
Однако, после выздоровления пациентам требуется реабилитация. Необходимо соблюдать режим сна и отдыха.
Рацион должен быть полноценным, обязательно сбалансированным. В течение месяца следует ограничить любые физические нагрузки.
Для наблюдения за пациентом после такого тяжелого заболевания предусмотрена 6-месячная диспансеризация. С помощью анализов врач будет оценивать адекватность иммунного ответа. Иногда может потребоваться консультация гематолога.
Во избежание осложнений, после окончания курса лечения следует пройти рентгенограмму грудной клетки для определения изменений в легких. Дополнительно может понадобиться УЗИ лимфоузлов.
Какие анализы необходимо сдавать для выявления мононуклеоза
Инфекционный мононуклеоз — это болезнь, вызванная вирусом Эпштейна-Барр. Неприятная особенность этого заболевания заключается в том, что передаётся оно воздушно-капельным путём. Другое название мононуклеоза — болезнь поцелуев. Вирус, попав в организм человека, начинает развиваться на лимфатических узлах, внутренних органах, при несвоевременном лечении способен задеть нервную систему. При подозрении на это вирусное заболевание доктор назначает анализ крови на мононуклеоз.
Специалистами установлено, что чаще это заболевание проявляется в детском возрасте, в редких случаях можно встретить у людей до 25 лет.
Основные симптомы
Клиническая картина мононуклеоза имеет характерные особенности, которые у детей и взрослых могут проходить по-разному.
Инфекционный мононуклеоз развивается постепенно. Несмотря на то что уононуклеоза имеется множество симптомов и проявлений, в первое время он протекает без видимых симптомов. К сожалению, заболевание имеет длительное течение и в некоторых случаях лечение занимает до полутора лет. Развивается нфекция от 2 дней до 3 месяцев, но обычно составляет от 2 до 3 недель.
Симптомы клинического протекания болезни:
- Интоксикация организма — значительное повышение температуры тела, слабость, усталость.
- Лихорадка.
- Значительное увеличение в объёме лимфатических узлов.
- Печень увеличивается в размере — гепатомегалия.
- Селезёнка увеличивается в размерах — спленомегалия.
- Ангина.
- Экзема и различные высыпания на коже.
- Воспаление миндалин — аденоидит.
- Гематологические изменения — происходят значительные изменения в составе крови.
Начало заболевания можно спутать с гриппом, первые пять дней присутствует только сильная усталость, головные боли, вялость. На шестой день может начаться лихорадка, длиться она может до нескольких недель. Температура в основном сильно поднимается у взрослых, дети переносят этот момент немного легче. Бывают случаи, когда у ребёнка температура тела в период течения болезни, не изменяется вовсе.
Главным симптомом олезни является сильная боль в горле. При осмотре глотки, можно увидеть миндалиныгромных размеров, это говорит о развитии отёка нёба и язычка. В результате больной испытывает проблемы с дыханием, нос заложен.
При этой инфекции увеличиваются не только миндалины, но и лимфатические узлы. Неприятной особенностью инфекции считается то, что поражаются все органы.
Особенность симптоматики заболевания у детей
У детей, которые заразились инфекцией, наблюдается увеличение селезёнки, в некоторых случаях можетвеличиваться печень. У больных с поражённой печенью, способна развиться желтуха.
Одним из явных симптомов мононуклеоза является появление красных пятен на коже, они могут быть пятнисто-папулезными или розеолезными.
Когда болезнь достигает своего пика, можно увидеть характерные изменения в составе крови. Повышаются лейкоциты, увеличивается СОЭ, в крови появляются мононуклеары и значительно превышают положенные показатели.
В зависимости от ситуации, привычные симптомы заболевания могут отсутствовать полностью, а бывает, когда появляются признаки, свойственные другим болезням. Такие как, поражение нервной системы, экзема, желтуха.
Обычно мононуклеоз в детском возрасте длится около полутора месяцев, но при неправильном или несвоевременном лечении, может затянуться до трёх месяцев. Опаснее, когда заболевание принимает хроническую форму.
Чтобы диагностировать болезнь, врач рекомендует сдать анализ на мононуклеоз.
Осложнения болезни
Обычно инфекционным мононуклеозом болеют дети. Инфекция легко поддаётся лечению, но бывают случаи, когда могут возникнуть осложнения. Оставлять без внимания, ихе рекомендуется, так как могут быть серьёзные последствия.
Когда миндалины увеличиваются сильно в размерах, дыхание становится затруднённым. Если мононуклеоз задел нервную систему, возможно, развитие таких заболеваний, как энцефалит, менингит и другие опасные болезни.
При неправильном лечении, происходит разрыв селезёнки, развивается анемия или сильно снижается число тромбоцитов.
Очень опасным является именно разрыв селезёнки. Случиться он может на 2–3 неделе заболевания, именно в это время происходит резкое увеличение селезёнки. Если произошло осложнение, ребёнок жалуется на боли в животе. Но стоит понимать, что разрыв селезёнки не всегда имеет видимые симптомы, иногда просто снижается артериальное давление.
К осложнениям гематологических изменений относят гемолитическую анемию.
Почему развивается мононуклеоз
Чаще всего заболевание развивается из-за некоторых возбудителей. Главными причинами болезни являются цитомегаловирусы, токсоплазма и вирусы краснухи.
У детей заболевание довольно редко провоцируется вирусом герпеса.
Что касается взрослых, то основной причиной появления болезни считается вирус Эпштейна-Барр.
Диагностика заболевания
При появлении признаков заболевания, необходимо проконсультироваться со специалистом, который назначит необходимые для подтверждения мононуклеоза анализы крови и остальные мероприятия, необходимые для диагностики болезни.
Мононуклеоз является довольно серьёзной инфекцией, которая поражает почти все внутренние органы. Распространяется это заболевание очень быстро, при этом сопровождается изменениями и проявлением симптомов, о которых необходимо сообщить специалисту.
Врач, в свою очередь, проведёт обследование на наличие инфекции. Лабораторные исследования при заболевании:
- общий анализ крови;
- биохимический анализ крови;
- анализ на вирус Эпштейна-Барр;
- моноспот.
При диагностике заболевания, врач рекомендует сдать анализы на ВИЧ-инфекцию. Для того чтобы выяснить общее состояние здоровья больного.
Помимо основных анализов для диагностирования заболевания, врачом назначаются иммунологические и серологические анализы.
При диагностике болезни, врач рекомендует сдать мазки со слизистой оболочки горла, чтобы проверить, не развилась ли у больного дифтерия.
На что стоит обратить внимание в результатах исследований
Когда общий анализ крови готов, доктор обращает внимание на количество лейкоцитов и лимфоцитов. После второй недели их число начнёт падать. Врач, тщательно изучая результаты анализа, должен исключить другие возможные болезни. Стоит учесть, если инфекция попала в организм не так давно, то количество лимфоцитов в крови будет увеличено на 10–20%.
Иногда в результатах анализа крови наблюдается умеренный лейкоцитоз. Уровень лейкоцитов в крови может стать на 40% больше положенного. Но при спокойном течении болезни, количество тромбоцитов и эритроцитов в крови не будет превышать обычных показателей.
Биохимический анализ крови при мононуклеозе помогает определить:
- повышение альдолазы в несколько раз;
- увеличиваются в количестве и щелочные фосфатазы;
- у пациентов, которые подверглись появлению желтухи, анализ покажет увеличение билирубина в крови.
Обязательно надо обратить внимание, в какой фракции повышен билирубин. Если в прямой, это не страшно, а вот повышение билирубина в непрямой фракции может привести к аутоиммунной гемолитической анемии, а это уже серьёзное осложнение.
Чтобы обнаружить в организме вирус Эпштейна-Барр, необходимо провести анализ на специфические антитела. Примечательно это тем, что анализ выявит, в какой стадии находится заболевание. А точнее, происходит ли развитие вируса, или пациент идёт на поправку.
Моноспот — тест, который помогает быстро выявить наличие заболевания, но только если больной заразился им не так давно. К сожалению, он не сможет показать хроническую форму болезни.
Проводится тест довольно легко:
- берётся малое количество крови;
- смешивается со специальными веществами;
- если появилась реакция, и при этом стали видны гетерофильные антитела, то результат считается положительным.
В современной медицине, для диагностики мононуклеоза все чаще применяют слайд и стоп тесты. Они обладают высокой чувствительностью и при положительном результате, иных подтверждений не требуется.
Как правильно сдать анализы
Чтобы результаты анализов были правильными, необходимо следовать простым правилам:
- У детей и взрослых, анализ берут только натощак, разрешается выпить воды, но совсем немного.
- В случае если анализ не был назначен на утро, последний раз желательно поесть, не позже чем за 8 часов до сдачи крови.
- Чтобы результаты были правильными, надо прекратить приём медикаментов за две недели до проведения исследования. Если же употребление лекарственных препаратов прекратить нельзя, необходимо об этом предупредить лаборанта, принимающего анализ.
- Накануне сдачи крови, рекомендуется отказаться от жирной пищи, спиртных напитков и избегать лишних раздражителей.
- За два дня до анализа, стоит вести спокойный образ жизни и отказаться от физических нагрузок.
Соблюдая эти правила, можно быть уверенным, что результаты будут правдивы и удастся обнаружить заболевание.
Врач рекомендует сдать повторно анализ на мононуклеоз, делается это, потому что в начале болезни признаки проявляются вяло. Поэтому в период острой фазы, может потребоваться дополнительное обследование. Если результаты подтверждаются, то врач способен точно диагностировать заболевание.
Когда болезнь развивается у детей, им рекомендуется наблюдаться у гематолога. В течение года, после того как болезнь вылечена, ребёнку стоит воздержаться от физических нагрузок и отказаться от профилактических прививок.
Профилактика болезни
Как таковой профилактики при мононуклеозе не существует. В период лечения заболевания в домашних условиях, у детей должна быть собственная посуда, игрушки, средства личной гигиены. За членами семьи, которые контактируют с больным, проводится медицинское наблюдение в течение двадцати дней.
После выздоровления, следует обязательно сдать анализ крови, чтобы понять было ли лечение эффективным и какие принесло результаты.