Узи в динамике это что
Современные виды ультразвуковой диагностики беременности
Беременность предполагает большой спектр обследований, направленных на изучение здоровья женщины и будущего ребенка, а также на выявление возможных пороков у плода и прогнозирование предстоящих родов. Поэтому современному акушерству и гинекологии крайне трудно обойтись без ультразвуковой диагностики. Уровень медицины постоянно растет, вместе с тем совершенствуется аппаратура и квалификация врачей, что делает ультразвук еще более информативным и безопасным. Существуют различные виды УЗИ при беременности, позволяющие со стопроцентной вероятностью рассчитать ее реальные сроки, определить локализацию эмбриона и вывить нарушения в его развитии.
Плановые и дополнительные обследования
Любая беременная женщина должна пройти три обязательных ультразвуковых исследования, которые еще называют скрининиговыми. Они проводятся в течение всех триместров и преследуют определенные цели. В случае обнаружения патология как у матери, так и у плода, врач может назначить дополнительные функциональные и лабораторные обследования.
Скрининговое УЗИ
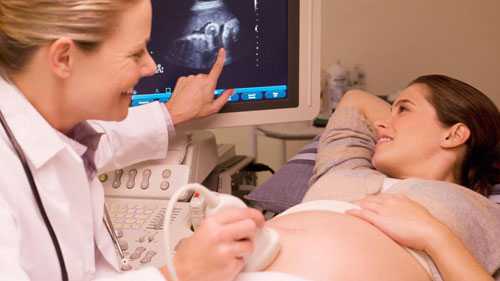
Первый скрининговый ультразвук при беременности соответствует окончанию первого триместра и является очень важным, так как при его проведении впервые визуализируется плод. На этом сроке уже активно формируются органы и системы.
Основные цели процедуры перечислены ниже.
- Определение количества плодов и их локализации. Также оценивается состояние околоплодных оболочек, а в случае многоплодной беременности особое внимание следует уделить количеству плацент. Это поможет отдифференцировать монозиготных близнецов от дизиготных.
- Установление акушерского срока беременности и предполагаемой даты родоразрешения.
- Оценивание строения пуповины и правильности этапов плацентации.
- Исключение признаков хромосомных аберраций. При наличии у ребенка синдрома Дауна можно обнаружить утолщение воротникового пространства, нарушение транстрикуспидального кровотока и размытые границы носовых костей. Такие показатели должны заставить врача-гинеколога направить женщину к генетику.
- Выявление других аномалий плода со стороны сердца, почек и т.д. Исключение признаков отслойки плацентарной оболочки или угрозы самопроизвольного выкидыша.
Второе ультрасонографическое исследование плода выполняется во втором триместре беременности и также имеет свои особые задачи:
- подтверждение акушерского срока;
- определение вида предлежания и положения будущего ребенка;
- установление пола;
- оценивание функционального состояния плаценты, а также ее локализации;
- подсчет количества околоплодных вод;
- оценивание и измерение длины и ширины цервикального канала при беременности (важно для исключения истмико-цервикальной недостаточности);
В этот период выполняется и ультразвуковое обследование структур головного мозга плода. В ходе процедуры исключаются аномалии развития больших полушарий, визуализируются боковые желудочки, а также их сосудистые сплетения. Рассматриваются промежуточный мозг и затылочная ямка. Само исследование проводится последовательно, то есть сверху вниз.
Третьему триместру соответствует последнее плановое УЗ-исследование. Совместно с этой диагностикой выполняется цветное допплерометрическое исследование и кардитокография (КТГ), оценивающие состояние кровотока и сердечной деятельности плода.
С помощью заключительного ультразвука можно:
- обнаружить аномалии в строении органов и систем;
- уточнить характер предлежания и положения будущего ребенка и исключить возможное обвитие его пуповиной;
- рассчитать относительную массу плода и его длину тела;
- провести сравнение размеров ребенка и гестационного возраста на момент соответствия;
- оценить функцию, толщину, плотность, зрелость и эхоструктуру плацентарной оболочки;
- измерить объем амниотической жидкости;
- у женщин с кесаревым сечением в анамнезе измерить толщину рубца на матке.
Все полученные данные помогут выбрать правильную тактику для предстоящих родов и минимизировать риски.
Селективные методики
Дополнительные ультразвуковые обследования назначаются в том случае, если у женщины появились тревожные жалобы (кровянистые выделения из половых путей, интенсивные боли в нижней области живота), обострилось или усугубилось хроническое фоновое заболевание. Также показаниями служат:
- отсутствие шевеления плода на сроке 20 недель;
- несоответствие срока беременности размеру матки;
- преждевременная родовая деятельность;
- патологическое предлежание (лобное, лицевое, ножное).
Не обходится тремя процедурами беременность в результате ЭКО.
УЗИ на 5-7-й неделе целесообразно проводить при подозрении на эктопическую беременность, которая в случае поздней диагностики часто осложняется перфорацией фаллопиевой трубы, профузным маточным кровотечением, вплоть до геморрагического шока.
Допплеровская методика УЗД в период 20-23 недель проводится в случае:
- пиелонефрита, сахарного диабета у беременной;
- развития поздних гестозов (гипертония, преэклампсия и т.д.);
- многоплодной беременности;
- предыдущих патологических беременностях;
- резус-конфликте;
Виды УЗИ по способу получения данных
Современная ультразвуковая аппаратура оснащена большим количеством разнообразных функций и возможностей, что делает исследование высокоинформативным и достоверным. В зависимости от методов получения данных различают следующие виды УЗИ при беременности:
- 2D УЗД;
- 3D-методика;
- 4D УЗИ;
- Допплеровское картирование;
- КТГ.
2D-метод
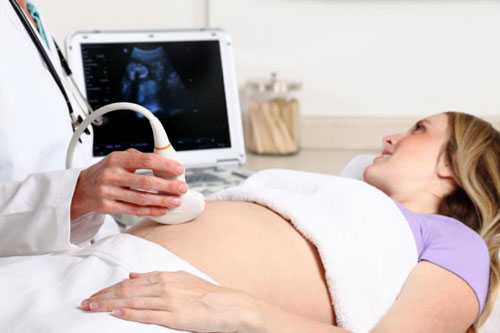
Чаще всего женская консультация проводит обследование в режиме 2D, в ходе которого получается двухмерное плоское изображение. В основе такого способа лежит визуализация матки и плода в двух измерениях, или плоскостях: по длине и высоте. В итоге получается черно-белая эхокартина двухмерного формата.
Его назначают для:
- подтверждения факта беременности и уточнения ее сроков;
- исключения либо подтверждения многоплодной беременности;
- определения прикрепления плаценты;
- оценивания состояния околоплодных вод;
- исследования характера и скорости кровотока в сосудах плаценты, пуповины, плода и самой матки;
- подсчета сердечных сокращений ребенка, оценки его двигательной активности;
- своевременного выявления отклонений в развитии.
3D-метод
Трехмерное объемное изображение позволяет врачу более скрупулезно оценить эхографические данные плода и дать более точный прогноз касательно течения беременности и родов. При этом в ходе исследования можно детально рассмотреть черты лица будущего ребенка и мимику, увидеть какие движения он совершает.
Трехмерную диагностику рекомендуется проводить на сроке 12-28 недель, поскольку в более поздний период беременности двигательная активность плода уменьшается и в большинстве случаев он плотно прилегает к задней стенке матки, что будет мешать получению четкого изображения.
По сравнению с простым УЗИ для беременных получаются более точные данные о толщине шейной складке, хорошо визуализируются такие дефекты, как заячья губа или волчья пасть. С 14-й недели можно установить пол ребенка.
Различают три режима 3D-метода ультразвукового обследования:
- смешанный;
- поверхностный;
- скелетный.
Первый применяется только в качестве ориентира. Поверхностный же позволяет идентифицировать пороки развития лицевого скелета. Третий выявляет особенности развития костей, симметричность, строение и длину фаланг, позвоночного столба и т.д.
4D-метод
УЗИ, дающее трехмерное изображение в динамике называется 4D-методом. По своей сути, оно практически не отличается от предыдущего, однако эхокартина получается во времени, то есть в виде видеофильма.
Врач также детально видит:
- черты лица ребенка;
- его мимику;
- движения ручек и ножек.
Все это можно записать на носитель, что нашло большой спрос среди беременных.
Метод Допплера
Способ основан на способности жидких сред отражать высокочастотные ультразвуковые волны. К примеру, в кровеносных сосудах отражающей силой выступают форменные элементы.
Методика позволяет оценить направленность кровотока, его скорость и амплитуду. Следовательно, анализируется состояние стенок и просвета сосудов. Движение жидкости по направлению к датчику окрашивается красным цветом (артерии), а синим – от датчика (вены). Благодаря допплеровскому картированию во время беременности исключается патология сосудистого русла, наличие аневризм и тромбов.
КТГ
В норме первая кардитокография выполняется на сроке 32-х недель, а также 1-2 раза на протяжении последующих недель и непосредственно при самих родах. Переоценить метод достаточно сложно, поскольку с его помощью в течение 40 минут на специальную пленку записывается сократительная активность матки и сердечная деятельность плода.
Оценив полученные показатели, акушер-гинеколог может подтвердить либо исключить гипер- или гипотонию матки и самое важное – гипоксию плода, причиной которой могут выступать различные патологические состояния (гестозы, обвитие пуповиной, преждевременная отслойка плаценты, синдром обкрадывания и т.д.).
Как проводится диагностика
Ультрасонография во время беременности может проводится двумя способами, каждый из которых имеет свои преимущества и недостатки.
Трансабдоминальное исследование
Для его прохождения требуется незначительная подготовка, направленная на предупреждение чрезмерного скопления газов в кишечной трубке. Таким образом, женщина в течение трех суток соблюдает легкую диету, из которой убираются:
- хлеб;
- бобовые;
- шоколад;
- свежие фрукты;
- молоко;
- овощи.
Также примерно за час до процедуры следует заполнить жидкостью мочевой пузырь (выпивается 1-1,5 литра воды).
Метод не инвазивный и безболезненный, так как датчик устанавливается на кожу живота в нижней его части. Преобразователь предварительно смазывается специальным прозрачным гелем. Обследование выполняется в нескольких плоскостях для получения самой объемной и точной эхокартины.
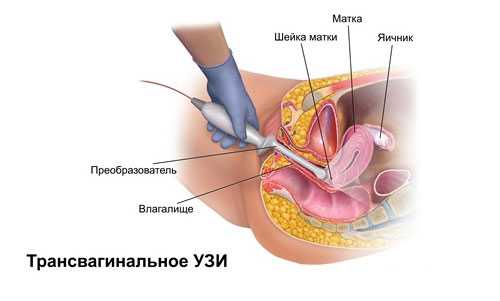
Трансвагинальное исследование
В этом случае также рекомендуется придерживаться диеты, но при этом мочевой пузырь наполнять нет необходимости. На специальный вагинальный датчик надевается одноразовый защитный презерватив, вместе с которым трансдьюсер аккуратными движениями вводится в полость влагалища (не больше 5-6 см). Благодаря тому, что матка с плодом расположены достаточно близко, изображение получается более четким.
Сроки проведения УЗИ
Как указывалось ранее, скрининговые УЗИ обследования имеют свои определенные сроки, прописанные в официальном протоколе.
Первое УЗИ
Первое УЗИ при беременности выполняется в промежутке между 10 и 14 неделями, когда уже сформирована часть органов и продолжается активное созревание нервной, мочеполовой и сердечно-сосудистой систем.
Второе УЗИ
Второй скрининг назначается на период 20-24 недель и знаменуется тем, что в его ходе будущие родители узнают пол своего ребенка. С его помощью получаются более достоверные данные о пороках, сроке беременности и положении плода.
Третье УЗИ
Последний ультразвук перед предстоящим родоразрешением проводится между 32-й и 34-й неделями. Врач подтверждает характер предлежания и неделю родов, а также оценивает сердечную деятельность ребенка.
(Оцените статью первым!) Загрузка...Узи на разных сроках беременности по триместрам
Благодаря УЗИ можно не только узнать о здоровье мамы будущего малыша, но и увидеть своего кроху. А в некоторых случаях – даже рассмотреть черты его лица.
Это метод исследования внутренних органов и тканей. Специальный датчик или иными словам, трансдюсер, (устройство, которым водят по животу будущей мамы) производит колебания с очень большой частотой. Несмотря на то, что это настоящие звуковые волны, услышать их нельзя, именно из-за их большой скорости. Такие волны называют ультразвуковые.
Когда ультразвук проникает в глубину тела будущей мамочки, он, сталкиваясь с внутренними органами и девушки, и плода, отражается от них с разной скоростью. Это происходит из-за того, что у каждого органа своя плотность. Процесс немного похож на игру в мяч на травяном поле и на асфальте.
Когда отражённые от органов мамы и малыша ультразвуковые волны «возвращаются» обратно в датчик, а он «отправляет» их в анализирующую часть аппарата. Так как в его составе имеется мощный компьютер, то разница в скорости отражения ультразвуковых волн очень быстро интерпретируется в видеоизображение. Именно его видит на мониторе врач.
Исследование безболезненно и практически не влияет на состояние здоровья мамочки и будущего малыша, если им не злоупотреблять. Благодаря УЗИ при беременности, медики получают много важной и полезной информации о том, как растёт и развивается кроха, и как реагирует на это организм будущей мамы.Как в телевизоре
Когда делают обычное, плоскостное УЗИ, то получают двумерное чёрно-белое изображение в двух измерениях – по длине и по высоте. Именно этот вариант УЗИ при беременности самый информативный: можно диагностировать состояние внутренних органов будущего ребёнка (возможные нарушения развития сердца, почек и др.), исследовать околоплодные воды и определить динамику роста и веса. Важен и тот факт, что этот метод был единственным возможным долгое время, следовательно, и врачей, которые могут грамотно расшифровать увиденное, гораздо больше.
Более новый метод УЗИ - объёмный, трёхмерный или 3D, как его иногда называют. Благодаря 3D УЗИ можно не только посмотреть на внешность крохи, но и провести дополнительные исследования при диагностике кист и кистозных образований яичников.
По медицинским показаниям 3D УЗИ проводятся, начиная с 12-13 недель.Ещё более «продвинутый» вариант – четырёхмерное изображение плода в динамике. Под словом «четырёхмерное» подразумевается трёхмерность плюс время. Ещё его называют 4D-УЗИ. В этом случае можно в «прямом эфире» увидеть, что сейчас делает ваш будущий малыш – вот он зевает, чихает, сосёт пальчик. После исследования маме вручают диск с записью видео УЗИ в режиме реального времени.
С медицинской точки зрения преимущества 3D и 4D УЗИ невелико. Кроме того, что они могут более детально показать уже выявленный порок развития, помогая тем самым медикам заранее распланировать лечение. Так как преимуществ у этих видов исследования совсем немного, то они не заменят такие привычные двухмерные УЗИ.
Но если вам очень хочется уже сейчас посмотреть на своего малыша, то лучше новые методы УЗИ провести на сроке между 26-й и 30-й неделями беременности. Объясняется это физиологией: до 26-й недели у крохи очень мало подкожного жира, поэтому кости черепа будут просвечиваться через кожу. Потом, по мере роста малыша, головка опустится пониже, в область таза, жир «нарастет», лицо крохи можно будет рассмотреть.
Воздействие на малыша при «продвинутых» способах УЗИ примерно такое же, как при обычном, двухмерном. Бывают случаи, когда по медицинским показаниям будущим мамам рекомендуют использовать в диагностике несколько видов УЗИ.УЗИ на разных сроках беременности: сверяем календарь
Если беременность протекает нормально, то рекомендуется провести УЗИ:
- в первом триместре — в 11-13 недель (+ 6 дней);
- во втором триместре — в 20-24 недели;
- в третьем триместре — в 30-32 недели.
Но по рекомендации врача количество УЗИ на разных сроках беременности может быть увеличено.
Мы опишем УЗИ на разных сроках беременности: три обязательных и два дополнительных.
УЗИ в первом триместре беременности
Так как плодное яйцо можно «увидеть» в матке уже с 3-й недели после зачатия, то в 4-5 недель в нём уже будет виден эмбрион. И тогда же можно определить биение крохотного сердечка, а чуть позже, с 7-8 недели, оценить его двигательную активность. И есть ещё много «маркеров» благополучной и неблагополучной беременности уже на таком маленьком сроке.
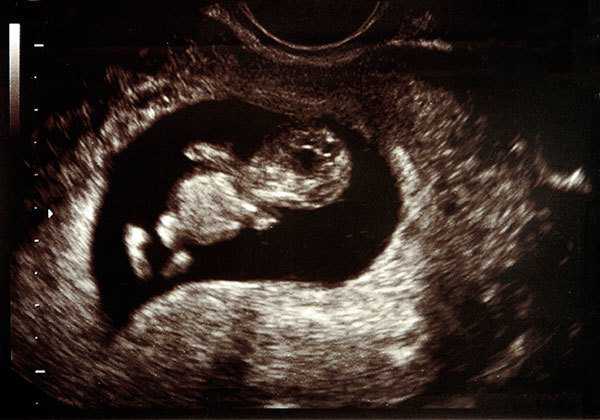
Первое УЗИ при беременности (на 5-8 неделе)
- Первое УЗИ при беременности проводят для подтверждения самого её факта и определения места имплантации (прикрепления) плодного яйца.
- Если факт беременности не подтверждается, но задержка менструации есть, то с помощью УЗИ можно выявить конкретное заболевание, которое привело к таким последствиям.
- Хотя на таком сроке нельзя измерить параметры плода, но зато можно узнать диаметр плодного пузыря, выяснить состояние хориона, который потом превратится в плаценту и состояние околоплодных вод.
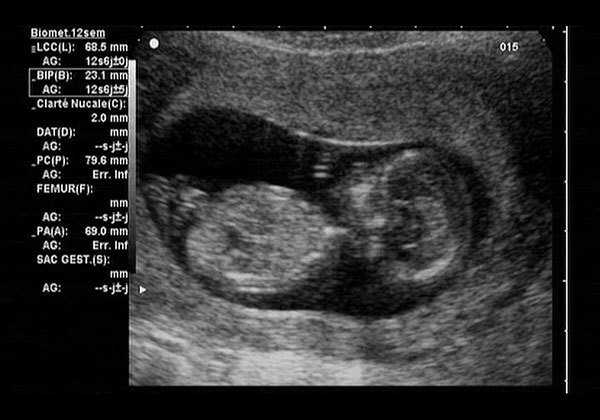
Второе УЗИ при беременности (на 11-13 неделе)
В этот период специалисты:
- Подтверждают прогрессирующую беременность.
- Выявляют такие проблемы, как внематочная беременность, угроза выкидыша, т.н. «пузырный занос» (неправильное развитие плодного яйца). Да, это исследование поможет врачам «выиграть» время, чтобы назначить адекватное лечение.
- Выявляют качество течения беременности, если есть какие-то патологии, можно выделить конкретные проблемы для проведения лечения.
- На втором УЗИ при беременности уточняют её срок. Именно сейчас исследование будет наиболее объективно.
- Можно на самых ранних сроках определить целый ряд грубых уродств плода, как несовместимых с жизнью, так и приводящих к инвалидизации сразу после рождения. Для подтверждения этого диагноза проводится при помощи инвазивной пренатальной диагностики (биопсии плаценты), выполняемой с помощью УЗИ.
Уже на ранних сроках можно определить многоплодную беременность.
УЗИ во втором триместре беременности
Третье УЗИ при беременности рекомендуют провести на 20-24 неделе. Иногда врачи дополнительно делают УЗИ в 16-18 недель (оно включено в состав так называемого «тройного теста» — второго биохимического скрининга).
На этих сроках беременности УЗИ позволяет оценить:
- развитие будущего малыша – соответствует ли плод сроку беременности, каково состояние плаценты (её размеры, возраст и место прикрепления);
- динамику роста размеров (окружность головы и живота, длину бедренной кости и т.д.), а также массу плода;
- дополнительно диагностировать врождённые уродства у плода;
- на третьем УЗИ при беременности врач сможет оценить расположение, толщину и структуру плаценты и понять, если ли изменения;
- количество околоплодных вод на данном этапе;
- проводится допплерометрия, которая позволяет «увидеть» возможные патологии кровотока между мамой и малышом и выявить гипоксию;
- чтобы оценить риск преждевременных родов, во время третьего УЗИ при беременности измеряют длину цервикального канала, шейки матки;
- по желанию родителей определяют пол малыша.
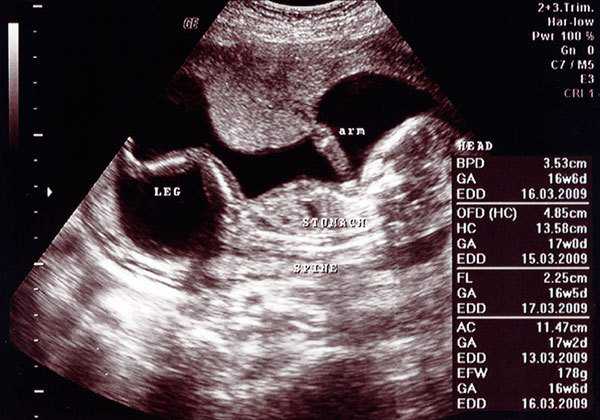
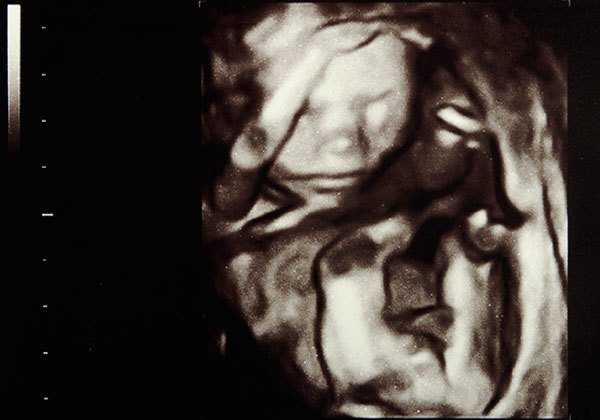
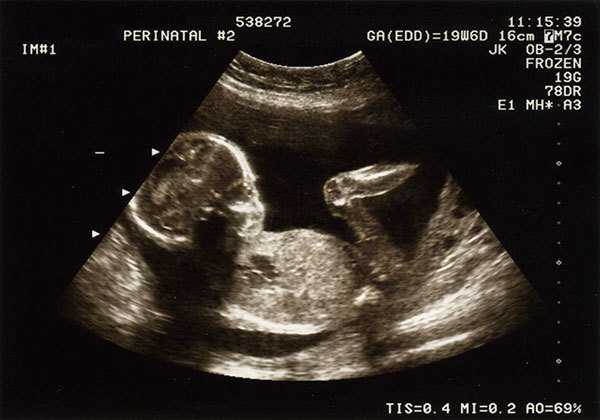
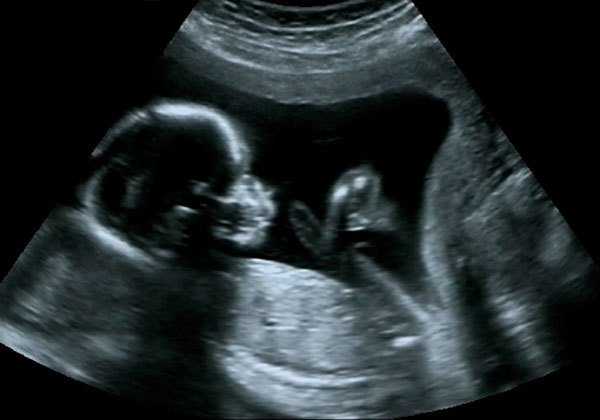
УЗИ в третьем триместре беременности
Во время УЗИ в третьем триместре беременности можно уже выявить рабочее состояние плаценты и показатели развития плода — его размеры, степень зрелости органов и систем, а также:
- ранее не обнаруженные пороки внутриутробного развития;
- нарушения функционального состояния плода и кровотока;
- окончательное расположение плаценты и степень её зрелости;
- изменения послеоперационных рубцов на матке (если они есть);
- так как малыш уже занимает то положение, в котором будет рождаться, определяют, какое это предлежание - тазовое или головное. На третьем УЗИ при беременности можно уже достоверно узнать, если ли обвитие пуповиной, прогнозировать вес ребёнка при рождении и срок родов;
- уточнить количество околоплодных вод – их изменение может быть симптомом важных патологий.
Иногда врач назначает УЗИ на поздних сроках беременности для уточнения состояния плода, положения, возможного обвития пуповиной.
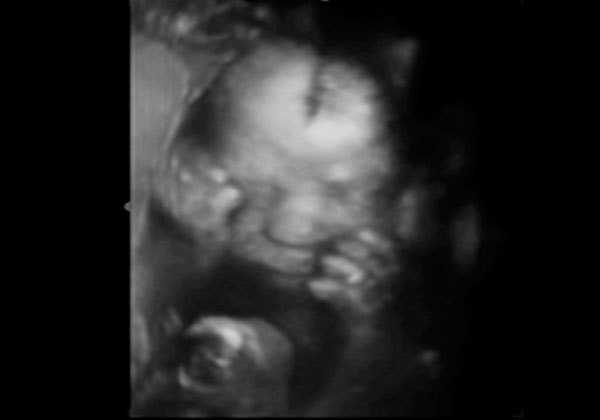
Вредно ли УЗИ
О вреде УЗИ достоверно пока неизвестно: это сравнительно новый способ исследования, и человечество пока не накопило достаточно данных о нём. Пока не выявлены вредные действия на малыша, но некоторые гипотезы об этом продолжают выдвигаться. Поэтому нельзя делать УЗИ будущим мамам по их собственному желанию, лучше строго соблюдать график и, если на то нет особых причин, не делайте УЗИ очень рано, подождите до 10-11 недель.
Оцените материал:
спасибо, ваш голос принят
Узнайте себя
УЗИ при беременности на ранних и поздних сроках
Обновление: Октябрь 2018
Каждая современная женщина, носящая под сердцем малыша, знает, что такое ультразвуковое исследование. Она идет на него, впервые узнав об интересном положении, и на протяжении всей беременности это чудо диагностики будет ее сопровождать. Многие задаются вопросом, насколько необходима эта процедура. Ответ заключается в количестве малышей, которым вовремя проведенное УЗИ помогло сохранить здоровье и жизнь.
Показания для УЗИ при беременности:
- На ранних сроках
- Первый скрининг
- Второй скрининг
- Третий скрининг
УЗИ на ранних сроках
Диагностика нормальной и внематочной беременности
Первый признак беременности на ранних сроках – наличие в матке плодного яйца. На сроке 5-6 недель его уже можно обнаружить вагинальным датчиком, так как размеры приближаются к 1-2 см. По среднему диаметру плодного яйца можно определить срок с точностью до 1 недели.
Порой оплодотворенная яйцеклетка прикрепляется не к эндометрию, а остается в маточной трубе или даже брюшной полости. В результате развивается внематочная беременность. Это опасное для жизни состояние, так как по мере развития эмбриона происходит истончение и разрыв стенки трубы, начинается кровотечение, которое без операции может привести к смерти женщины. Распознать такую эктопическую беременность помогает УЗИ в совокупности с анализом крови на ХГЧ. Если уровень этого гормона достиг 1000 мМЕ/л, а в матке плодного яйца не обнаружено, то существует большая вероятность внематочной беременности.
Сердцебиение
Сердцебиение эмбриона можно определить с помощью УЗИ уже через 4 недели после зачатия (то есть в 6 акушерских недель). Это возможно сделать внутренним, вагинальным датчиком. Вплоть до 9-10 недели частота сердечных сокращений неуклонно возрастает, а затем снижается до 14 недели.
Если после 9-10 недель беременности ЧСС не превышает 100 ударов в минуту, то прогноз для такой беременности неблагоприятный. Этот критерий позволяет предсказать риск выкидыша с высокой долей вероятности. Аналогичные выводы можно сделать, если в 5-8 нед. ЧСС меньше 85 ударов в минуту.
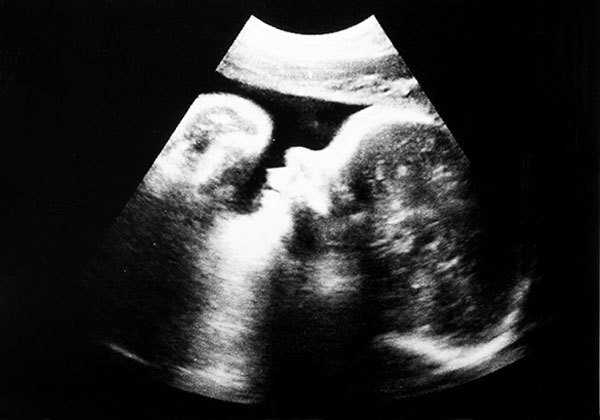
Многоплодие
 Уже на ранних сроках можно определить два и более плодных яйца. Это далеко не гарантия многоплодия, так как часто происходит редукция эмбрионов. Это процесс, при котором один или несколько эмбриончиков просто рассасываются, позволяя другому нормально развиваться. Поэтому на очень ранних сроках нельзя утверждать факт многоплодной беременности.
Уже на ранних сроках можно определить два и более плодных яйца. Это далеко не гарантия многоплодия, так как часто происходит редукция эмбрионов. Это процесс, при котором один или несколько эмбриончиков просто рассасываются, позволяя другому нормально развиваться. Поэтому на очень ранних сроках нельзя утверждать факт многоплодной беременности.
Неразвивающаяся беременность
Довольно часто встречается неразвивающаяся беременность. Обычно это бывает в случаях анэмбрионии, когда в плодном яйце не оказывается эмбриона. Иногда это происходит позже, когда нормально е развитие вдруг останавливается, эмбрион погибает, но не покидает матку. Диагностировать такое состояние можно с помощью УЗИ. Врач увидит либо пустое плодное яйцо на сроках, когда там уже должен быть плод, либо не зарегистрирует сердцебиение у эмбриона, отстающего в размерах от срока беременности.
Угроза выкидыша
У многих женщин на ранних этапах случаются кровотечения различной интенсивности, от нескольких капель до обильных выделений. Такие симптомы – прямое показание для УЗИ. С его помощью можно выявить ретрохориальную гематому – скопление крови, оставшееся после угрозы выкидыша. Надо отметить, что большая часть таких беременностей заканчивается благополучно, лечения не требуется. Иногда ультразвук выявляет уже начавшийся выкидыш, когда матка изгоняет эмбрион или она уже пуста. Это обычно бывает при сильных кровотечениях, остановить этот процесс невозможно.
Основной принцип УЗИ беременности на ранних сроках: любые сомнения в диагнозе – повод повторить исследование через 1-2 недели.
Первый скрининг в 11-14 недель
Цели первого скринингового УЗИ:
- Подтверждение развивающейся внутриматочной беременности
- Определение предполагаемой даты родов
- Выявление многоплодия
- Обнаружение ранних признаков патологии плода (толщина ТВП, длина носовой кости)
- Оценка остальных параметров плода
Измерение воротниковой зоны
Этот метод активно используется для выявления хромосомных аномалий у плода, начиная с 90-х годов прошлого столетия. Оптимальное время его применения – с 11 по 13 неделю, в более поздние сроки информативность снижается. Важно измерить этот параметр максимально точно, что требует от врача высокой квалификации и работы на современных аппаратах. Именно поэтому первое скрининговое УЗИ проводят на экспертном уровне.
Воротниковое пространство – это промежуток между наружной поверхностью мягких тканей шеи и внутренней поверхностью кожи. Верхняя граница нормальных значений ТВП – около 2,5-3 мм. Иногда ложноположительные результаты получают, если за поверхность кожи принимают амнион. В большинстве случаев превышение нормы ТВП говорит о более высоком риске хромосомных болезней, особенно если возраст матери приближается к 40. По данным зарубежных исследований при ТВП=3 мм частота хромосомных аномалий составляла 7%, при ТВП=9 мм и более вероятность этих патологий достигала 100%.
Самой частой патологией числа хромосом, на которую в основном и направлен первый скрининг, является синдром Дауна. Сочетание возрастного риска с данными УЗИ и анализа крови (на ХГЧ и PAPP-A) позволяет выявить более 90% случаев этой болезни без инвазивных процедур (хорион- и амниоцентеза).
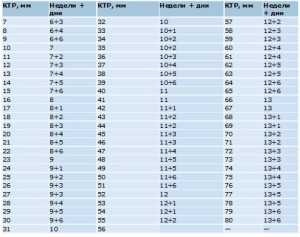
Размеры эмбриона при УЗИ по неделям беременности:
Помимо хромосомных аббераций, отклонение ТВП от нормы позволяет заподозрить пороки развития плода. Многие из них невозможно увидеть до второго скрининга, тогда как увеличенное воротниковое пространство помогает сформировать группы риска. Таким женщинам рекомендуют проходит ультразвуковое исследование в динамике, чтобы выявить пороки как можно раньше.
Оценка параметров плода
Основное исследование включает в себя измерение КТР (копчиково-теменного размера), окружности головы, живота, длину конечностей, состояние желудка, мочевого пузыря, сердца. Все это позволяет исключить тяжелые аномалии и болезни ребенка на самых ранних сроках.
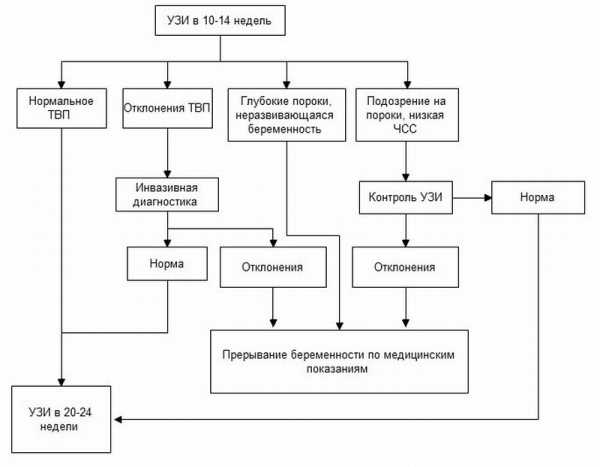
Второй скрининг в 18-24 недели
Цели второго скрининга:
- Подтверждение развивающейся беременности
- Определение места, где прикрепляется плацента
- Обследование плода на предмет аномалий развития и серьезных отклонений
Обследование плода на предмет аномалий развития и серьезных отклонений
В середине беременности проводят оценку всех органов и систем малыша.
Измеряют размеры головы (бипариетальный и лобно-теменной), длины костей бедер, окружность живота. Оценивают состояние органов брюшной полости, сердца, позвоночника, мозга. Измеряют скорость кровотока в маточных артериях плаценты, определяют ее локализацию.
Можно ли при УЗИ выявить гипертонус матки
Многие женщины возвращаются с ультразвукового исследования, напуганные термином «гипертонус матки по задней стенке». На самом деле такой диагноз неправомочен. Матка – это мышечный орган, который вполне имеет право сокращаться. Интенсивные маточные сокращения начинаются во втором триместре, но могут они быть и на ранних сроках. При этом женщина не испытывает каких-либо неприятных ощущений, а жизни плода ничего не угрожает.
Третий скрининг в 28-31 неделю
Цели третьего скрининга:
- Оценка развития плода
- Измерение скорости маточного кровотока
- Подсчет количества околоплодных вод
Первые два параметра помогают выявить недостаточность кровообращения между плодом и матерью. Это проявляется задержкой роста малыша, а также изменением скорости движения крови при допплеровском исследовании.
Исследование плаценты
Плацента, или детское место, это очень важный орган, позволяющий малышу получать кислород, питательные вещества и выводить продукты обмена. Поэтому исследование ее строения и функции необходимо делать каждой беременно женщине для выбора тактики и времени родоразрешения.
Начиная с 14 недели местоположение и размер плаценты легко определить на УЗИ. Она может находиться по центру, справа или слева, а также в области дна матки, на передней или задней стенке.
Расположение плаценты
- Нормальное (не прилегает к области маточного зева)
- Низкое прикрепление (близко к внутреннему зеву)
- Краевое предлежание (край перекрывает внутренний маточный зев)
- Центральное (плацента полностью перекрывает зев)
В течение всей беременности расположение органа может меняться, поэтому при выявлении патологии обычно проводят контроль через несколько недель. Однако центральное предлежание редко исправляется, а шансы того, что краевое расположение поменяется после 30 недели также крайне малы.
Вариант расположения плаценты крайне важен для выбора метода родоразрешения, так как центральное прикрепление – это абсолютное показание к операции кесарева сечения.
Структура плаценты
Измерение толщины органа не бывает абсолютно точным, так как большую роль играет субъективный взгляд врача.
Увеличение (утолщение)
- резус-конфликт, водянка плода
- сахарный диабет у матери (при компенсированной форме)
- текущие или перенесенные вирусные заболевания матери
- утолщение может возникать при отслойке
Истончение
- сахарный диабет (инсулинозависимый, часто декомпенсированный)
- внутриутробная задержка роста плода
- преэклампсия
Задержка внутриутробного развития плода
Если параметры плода не достигают минимальных значений для конкретного срока гестации, то врач ставит диагноз задержки внутриутробного развития (ЗВРП). Причин для такого состояния может быть много (сахарный диабет и гипертоническая болезнь матери, курение и перенесенные инфекции), а механизм возникновения почти всегда один. Это — фетоплацентарная недостаточность. В основе такого состояния лежит нарушение кровотока между плодом, плацентой и матерью. С помощью УЗИ и допплерометрии можно выявить ФПН на ранних стадиях и выбрать тактику и сроки родоразрешения.
Диагноз ФПН и ЗВРП, выставленные в сроке до 24 недели – большая редкость. Такие дети обычно погибают еще в утробе или сразу после рождения, так как не являются жизнеспособными при родоразрешении на таких сроках.
В 24-28 недель УЗИ с допплером помогают выявить ранние признаки недостаточности плаценты и замедленного роста плода. В таких ситуациях ориентируются на состояние беременной, данные КТГ. Обычно приходится родоразрешать женщину в течение следующих 4 недель, так как ФПН не лечится.
В более поздние сроки диагностированный синдром ЗВРП — повод начать подготовку шейки матки к родам, так как плод является жизнеспособным.
Пуповина
Связующее звено между плодом и плацентой – это пуповина. Ее осмотр всегда проводится при УЗИ, так как любые нарушения могут задерживать развития малыша, усложнять роды и представлять опасность для жизни.
В нормальной пуповине заложены одна вена и две артерии. В некоторых случаях визуализируется лишь одна артерия вместо двух. Такая патология может приводить к внутриутробной гибели и часто сочетается с другими пороками развития.
Патологии плода
- Дефекты нервной трубки
- Аномалии позвоночника
- Кистозная гигрома
- Пороки сердца
- Аномалии ЖКТ
- Пороки передней брюшной стенки
- Асцит
- Нарушение развития почек
- Измененное количество околоплодных вод
- Анэнцефалия – отсутствие мозга.
Это одна из частых разновидностей пороков нервной системы. При УЗИ беременности в 12 недель этот дефект обычно хорошо различим. Почти всегда сочетается с повышением уровня околоплодных вод и высоким значением биохимических маркеров (АФП). Анэнцефалия – прямое показание к прерыванию беременности, так как плод абсолютно нежизнеспособен.
Увеличение количества жидкости в полостях мозга распознается на втором скрининге, после 18 недель. Такое явление может сочетаться с другими пороками развития, поэтому требуется тщательное ультразвуковое исследование. Читайте о гидроцефалии у детей.
- Энцефаломенингоцеле – это по сути мозговая грыжа, то есть выпячивание тканей мозга в области костей черепа. Как и все пороки нервной трубки, грыжа требует тщательного исследования, часто – с дополнительным УЗИ-контролем через 1-2 недели.
Аномалии позвоночника
Дефекты позвоночного столба чаще возникают в шейном и поясничном отделе, выявляясь на втором скрининге. Очень хорошо заметны серьезные стадии spina bifida (расщепления позвоночника), когда элементы спинного мозга выбухают наружу. Более легкие нарушения могут быть обнаружены только после родов.
Кистозная гигрома
Аномалия лимфатической системы, при которой сзади шеи обнаруживают кисту с перегородками. При этом ни череп, ни спинной мозг не повреждаются. Это нелетальный дефект, за исключением случаев, при которых лимфатическая система полностью нарушена.
Пороки сердца
Выявление пороков сердечной мышцы – всегда очень тяжелая задача, требующая порой участия высококлассных экспертов. Недоразвитие одной половины органа, аномалии его расположения и дефекты межжелудочковой перегородки обычно легко обнаруживают себя. Другие нарушения обнаружить сложнее, поэтому при любых сомнениях в роддоме должны быть готовы оказать новорожденному специализированную помощь.
Аномалии ЖКТ
Чаще других встречается атрезия (отсутствие) 12-перстной кишки. Иногда бывают случаи непроходимости или отсутствия толстого кишечника. Многие пороки желудка и кишки могут быть обнаружены только в третьем триместре беременности.
Дефекты передней брюшной стенки
Омфалоцеле (порок брюшной стенки по средней линии) – одна из самых частых аномалий, обычно сочетающаяся с одним или несколькими другими пороками. По сути это грыжа, которая может быть разного размера, содержа в себе часть кишки, печени, желудка, селезенки.
Гастрошизис, при котором выпячивание происходит не по средней линии, а сбоку. Обычно бывает единичной находкой и содержит только петли кишечника.
Асцит
Скопление жидкости в брюшной полости плода – прямое показание к углубленному исследованию на пороки развития. Довольно часто асцитическая жидкость бывает представлена мочой, что говорит о нарушении строения почек ребенка. Существует еще один термин – водянка, при котором жидкость скапливается во всех полостях. Причиной такого явления может быть резус-конфликт матери и плода, аномалии сердца и лимфатической системы.
Некоторые аномалии почек несовместимы с жизнью и являются показанием к прерыванию беременности. Тактика родов также напрямую зависит от состояния мочевыделительной системы плода.
Двусторонняя агенезия (отсутствие) почек – летальный дефект, но чаще встречается односторонняя агенезия. Этот порок практически не влияет на качества жизни малыша.
Гидронефроз – расширение почечной лоханки. Оно может быть преходящим, являющимся вариантом нормы. В таких случаях повторяют исследование через пару недель. Если через две недели динамика отрицательная, а гидронефроз двусторонний, сочетающийся с маловодием - прогноз для жизни и здоровье ребенка становится тяжелым. Подробнее о гидронефрозе.
Мультикистоз – изменение в почках, проявляющееся множественными полостями. Так как они не выполняют функцию почечной ткани, то двусторонний мультикистоз несовместим с жизнью.
Изменение количества околоплодных вод
- Полигидрамнион (многоводие)
- непроходимость верхних отделов кишечника
- дефекты нервной трубки
- водянка плода
- многоплодие
- сахарный диабет у беременной
- Олигогидрамнион (маловодие)
- нарушение целостности амниотической оболочки, подтекание вод
- двусторонняя аномалия мочевыделительной системы (почек, мочеточников)
- внутриутробная задержка роста плода
- перенашивание беременности
- внутриутробная гибель плода
Шейка матки
Опасным состоянием во втором триместре может стать истмико-цервикальная недостаточность. Она характеризуется преждевременным расширением канала шейки, что может привести к разрыву околоплодных оболочек, инфицированию плода и преждевременным родам.
Почему УЗИ необходимо даже при хорошем самочувствии беременной и отсутствии факторов риска
- 9 из 10 пороков развития и мутаций выявляются при отсутствии в семье подобной патологии ранее. То есть предсказать их появление у большинства беременных невозможно.
- Даже при благополучном течении беременности порой выявляются серьезные и смертельные пороки развития плода
- Невозможно определить точное количество плодов без УЗИ
- Предлежание плаценты, которое может быть смертельно опасным в родах, чаще всего никак себя не проявляет
- Почти половина всех женщин, утверждающих, что точно знают дату зачатия и срок беременности, ошибаются на 1,5-2 недели. Эти 14 дней могут быть критичными при экстренном родоразрешении и повлиять на жизнеспособность плода.
Внеплановые УЗИ
В нашей стране по стандартам рекомендовано делать три скрининга за всю беременность. Дополнительно женщина обычно идет на УЗИ при первом подозрении на интересное положение. Но существуют ситуации, при которых визит к врачу ультразвуковой диагностики может быть внеплановым:
- Внутриутробная задержка развития плода
- Кровотечение на любом сроке
- Выявленная ранее патология плода
- Низкое расположение плаценты – УЗИ-контроль на поздних сроках
- Несоответствие размеров матки и срока беременности
- Отсутствие шевелений и других признаков жизни плода
Влияние ультразвука на плод
В основе данного метода исследования лежит механическое воздействие звуковых волн на ткани. В зависимости от плотности последних волны отражаются по-разному, создавая на экране изображении. Существует два вида взаимодействия ультразвука с окружающей средой: механическое и тепловое.
Механическое воздействие заставляет пузырьки газа лопаться, что в теории может вызывать быстрое повышение температуры. На практике это влияние незначительно, так как легкие и кишечник плода не заполнены воздухом.
Тепловое воздействие возникает при «накоплении» звуковых волн внутри тканей. В небольшой степени оно проявляется при длительном воздействии датчика на одно и то же место либо при допплерометрии. Сюда же можно отнести 3D-УЗИ из-за увеличения времени исследования.
При грамотном проведении исследования ультразвук не оказывает никакого неблагоприятного воздействия на течение беременности и здоровья малыша, что подтверждается многоцентровыми исследованиями. Существуют несколько принципов рационального использования этого метода:
- Исследование ультразвуком проводится в рамках скринингов, которых в нашей стране три.
- Внеплановые УЗИ делаются по показаниям (кровотечение, подозрение на пороки и т.д.)
- 3D-УЗИ имеет четкие показания (например, распознавание сложных пороков лица или сердца), большинству женщин оно не проводится
- Нельзя делать УЗИ «для себя», из простого любопытства
- Определение пола – не показание для УЗИ
- Исследование должно проводиться грамотным специалистом на современном оборудовании настолько быстро, насколько это возможно.
Первое УЗИ во время беременности – это не только необходимость, но и уникальная возможность познакомиться с малышом еще до его рождения. Поэтому перед процедурой нужно настроиться на позитив и наслаждаться таким шансом!
Автор: Евтушенко Анна Александровна врач акушер-гинеколог
Узи в динамике щитовидной железы что это такое |
УЗИ щитовидной железы с ЦДК позволяет специалисту увидеть индивидуальные особенности строения важного органа у пациента. Метод помогает определить причину, направление и скорость распространения поражения. Внутритканевый поток крови исследуется с помощью современного электронного прибора, медицинского оборудования. Это один из наиболее эффективных методов исследования эндокринного органа.
Разные подходы и мнения ученых
Современная медицина считает УЗИ эффективным методом выявления патологии щитовидной железы на ранних стадиях. Число больных увеличивается, поэтому эндокринологи внедряют методы, дающие многостороннюю информацию о качестве патологии. Цветное допплеровское картирование (ЦДК) расширяет возможности УЗИ в традиционном понимании. ЦДК, по мнению врачей-практиков, оценивается неоднозначно.
Существует несколько различных подходов:
Метод имеет неоспоримую ценность (мнение большинства врачей). Не имеет большого значения, не дает новых дифференцированных данных о типах и видах патологии. Информация от ЦДК увеличивается при комбинации УЗИ с пункционной биопсией в серо — шкальном режиме.
Прогрессивный метод дает возможность не только выявить дефекты кровоснабжения щитовидки. Он обнаруживает опухолевые образования на стадии, когда другие методы исследования их не замечают. ЦДК позволяет глубже заглянуть внутрь происходящего. Опытный врач сможет провести после получения результатов дифференциацию патологий. Он отличит доброкачественную опухоль от опасного онкологического поражения. Суть и структура тканей новообразования будут видны в нескольких проекциях.
Комплексное обследование УЗИ щитовидной железы ЦДК рекомендуют, если у пациента обнаружены симптомы заболеваний щитовидки:
- онкологические; аденома; злокачественные опухоли; доброкачественные узловые образования; тиреоидиты острого протекания и хронического характера.
Содержание информации, получаемое с помощью метода
Комплекс УЗИ с ЦДК считается сегодня самым используемым методом. Клиническая картина позволяет определить качество и степень поражения эндокринной системы. При использовании допплеровского картирования в цвете специалист видит не только сам обследуемый орган, но движение жидкости вокруг щитовидной железы. Врач просмотрит состояние сосудов. Цветовое ДК предоставляет эндокринологу нужную информацию в режиме реального времени. Два цвета, красный и синий, предают на экран движение крови: от датчика прибора и к датчику. Ошибочное мнение, что цвета – это тип сосудов: вены, артерии. Для расшифровки врач пользуется специальной таблицей, характеризующей проблему или тип заболевания.
Примерный перечень получаемых данных с помощью приборов:
Скорость движения потока крови. Цветовая картина сосудов. Структура тканей отдельного кровеносного сосуда. Рабочий ритм щитовидки. Нарушения сосудистого снабжения железы. Опухолевые образования.
Назначение метода
Ультразвуковое исследование щитовидной железы с цветовым допплеровским картированием назначается при определенных диагнозах, подозрение на которые выявляет специалист:
Повышенное артериальное давление. Эндокринные заболевания из-за нарушения в обмене углевода и воды. Болезни печени. Патологические отклонения в структуре кровеносных сосудов. Атеросклероз.
Метод комплексного обследования применяется при жалобах человека на постоянные отеки ног. Больные замечают боли в конечностях, судороги, появляются узлы на венах, видимые простым взглядом. Пациенты отмечают, что от обычных прикосновений появляются синяки. Еще одна жалоба – постоянно холодные ноги, ощущение мурашек, озноба. Если на ногах появляются язвы, они плохо вылечиваются даже с помощью врачей.
Метод УЗИ с ЦДК назначается специалистом после изучения всех симптомов, анализа жалоб, результатов анализов.
Гинекологи направляют на УЗИ с ЦДК беременных женщин, если появляется малейшее подозрение на неправильное течение периода вынашивания плода, проблемы здоровья, отклонения в формировании плода.
Современная аппаратура уточнит локализацию болезни. Если предполагается необходимость оперативного лечения, данные помогут хирургам, предоставят точные данные о расположении пораженных сосудов. Операция пройдет быстрее, период нахождения под наркозом сократится до минимума.
Описание процедуры и подготовки к ней
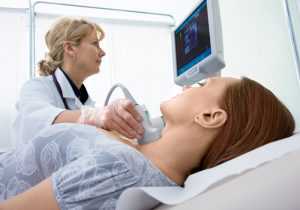 Важно знать, УЗИ щитовидной железы с ЦДК что это? Пациент должен заранее продумать предстоящую процедуру, морально и психологически к ней подготовиться, т. е. настроиться. Нельзя приходить к специалисту в состоянии стресса или шока. Страх не даст точной картины, все органы будут работать в состоянии напряженности. Советуют отказаться от тяжелой мясной пищи, влияющей на скорость движения крови. Нельзя перед процедурой наедаться до тяжести в организме. Понятно, что врач не примет пациента в состоянии алкогольного опьянения. Рекомендуется ограничить курение в день процедуры.
Важно знать, УЗИ щитовидной железы с ЦДК что это? Пациент должен заранее продумать предстоящую процедуру, морально и психологически к ней подготовиться, т. е. настроиться. Нельзя приходить к специалисту в состоянии стресса или шока. Страх не даст точной картины, все органы будут работать в состоянии напряженности. Советуют отказаться от тяжелой мясной пищи, влияющей на скорость движения крови. Нельзя перед процедурой наедаться до тяжести в организме. Понятно, что врач не примет пациента в состоянии алкогольного опьянения. Рекомендуется ограничить курение в день процедуры.
С собой в лабораторию берут пеленку (одноразовые салфетки). На них укладывается пациент при непосредственной процедуре исследования. Полотенце, ткань или гигиеническая салфетка потребуются, чтобы убрать специальную смесь (гель), которой будет смазана область проверки. Методика не вредит организму, не проводит облучения органа и тканей.
Есть у процедуры, как и многих медицинских действий, противопоказания:
 Преимущество данной методики очевидно. Специалисты выделяют ряд плюсов и преимуществ УЗИ с ЦДК по сравнению с другими способами лабораторного анализа щитовидки.
Преимущество данной методики очевидно. Специалисты выделяют ряд плюсов и преимуществ УЗИ с ЦДК по сравнению с другими способами лабораторного анализа щитовидки.
Диагностика характеризуется следующими положительными характеристиками:
Достаточно широкая информативность. Безвредность для человека. Точность данных. Безопасность для пациента. Быстрота процедуры. Безболезненность. Удобные условия исследования. Неинвазивность.
Исключительную пользу врачи отдают данному методу в случае необходимости обследования беременных, когда от способа проверки зависит здоровье развивающегося малыша. Все преимущества делают метод востребованным, популярным у специалистов и пациентов. Используемое оборудование постоянно развивается, улучшается и модернизируется.
Что расскажет УЗИ щитовидной железы?
УЗИ щитовидной железы — одно из самых частых исследований в ультразвуковой диагностике. А вы проходили УЗИ щитовидной железы? Если это так, то вы знаете, что после прохождения данного исследования вам дают протокол, в котором дано описание строения вашей железы. Порой по заключению трудно понять, все ли в порядке с этим органом? Данная статья поможет вам разобраться в многочисленных медицинских терминах и узнать, что не так, или понять, что все в норме.
Меня зовут Диляра Лебедева, я врач-эндокринолог — автор этого блога. Доброго времени суток всем заглянувшим на огонек. Хотя я не являюсь специалистом ультразвуковой диагностики, но как эндокринологу мне хватает знаний, чтобы написать статью на тему УЗИ щитовидной железы. Итак, начнем…
В последнее время УЗИ стало практически скрининговым методом исследования щитовидной железы. Многие врачи практически сразу назначают это исследование всем, кто имеет жалобы на «щитовидку». Некоторые пациенты проходят УЗИ без направления от врача под предлогом «проверить щитовидку», беря инициативу в свои руки. Все бы хорошо, но…
Таким образом, проводится куча ненужных исследований и тратится много денег как государственных, так и частных. А ведь бывает и такое, что у пациента без особых жалоб обнаруживается что-то незначительное (которое не имеет клинического значения), а затем назначаются другие также ненужные исследования. И опять неоправданная трата и тревога.
Как же тогда все должно происходить? Когда человек приходит к эндокринологу на прием с жалобами в области щитовидной железы, то из всех исследований для начала достаточно одного анализа ТТГ. Всю остальную информацию должен собрать врач самостоятельно. Это подробный расспрос, осмотр и прощупывание самой железы. Если на ощупь железа мягкая, подвижная, безболезненная и без узловых образований, то смысла делать УЗИ при нормальном ТТГ нет, поскольку если там и есть что-то, то это на данном этапе несущественно.
А вот если имеется отклонение в результатах анализа ТТГ, то тут-то назначается исследование по полной программе, и УЗИ в том числе. Но это в идеале. В реальной жизни все происходит по другому, потому что бывает жаль гонять человека по несколько раз на прием, когда талоны не достать. Всегда проще человеку назначить необходимый минимум сразу. Таким образом, человек придет к вам всего 2 раза: в первый раз и повторно с готовыми анализами. Конечно, часть из них пойдет на дальнейшее обследование, но большей части такого исследования достаточно, чтобы выставить диагноз и при необходимости назначить лечение.
Ну ладно, это было лирическое отступление. Давайте поговорим о самой процедуре УЗИ щитовидной железы. Я расскажу, как выглядит норма и патология в протоколах УЗИ.
Норма и патология УЗИ щитовидной железы
Для начала объясню, что может сказать вам и вашему врачу процедура УЗИ. УЗИ как метод способно показать только структуру щитовидной железы, т. е. строение, анатомию органа. Сведений о функции «щитовидки», т. е. как она работает, этот метод не несет. Чтобы это узнать, нужно сдавать анализы на гормоны, о которых вы можете прочитать в статье «Анализ крови на гормоны щитовидной железы: что нужно сдать».
Я думаю, что рассказывать об устройстве и принципе работы УЗИ аппарата нет надобности, поскольку знаний о вашем состоянии это не даст. Поэтому пропустим это пункт моего повествования.
Норма УЗИ щитовидной железы
На УЗИ оценивается не только внутреннее строение органа, но и размеры щитовидной железы. Согласно правилам делают три замера железы: длина, ширина и толщина. Но бывает, что встречаются протоколы всего с двумя размерами — это грубая ошибка, и вы поймете почему, но чуть позже.
Сначала замеряют одну долю, потом вторую и перешеек. На самом деле, размеры перешейка не имеют клинической ценности, поэтому на него можно не обращать внимания. Далее врач должен провести расчет объема каждой доли и суммарный объем всей железы. Это пункт очень часто опускается и не делается. А ведь это принципиально важно, потому что размеры щитовидной железы оценивают именно по общему объему.
Если у вас это не сделано, то вы можете рассчитать объем вручную по формуле ниже:
V щитовидной железы = V правой доли + V левой доли
Где 0,479 — коэффициент эллипсоидности. В итоге мы получаем объем одной доли щитовидной железы, которая измеряется в кубических сантиметрах или миллилитрах.
В норме у взрослых женщин объем щитовидной железы не превышает 18 кубических сантиметров, а у взрослых мужчин — не более 25 кубических сантиметров. Для детей данная формула не используется, расчет ведется другими способами, которые мне, как взрослому эндокринологу, неизвестны.
Но теперь вам нет необходимости считать свой объем вручную, потому что имеются калькуляторы расчета, которые сделают автоматически это быстрее и точнее.
Итак, с размерами разобрались. Но это еще не все, потому что не всегда нормальные размеры щитовидной железы говорят об отсутствии патологии. Структура ткани железы может нам сказать многое. В норме ткань щитовидной железы однородная, изоэхогенная, без очаговых образований, кровоток умеренный.
Таким образом, если у вас нормальные размеры щитовидной железы и нормальная структура, то это говорит, что вероятность патологии низкая, но она не исключается полностью. Чтобы полностью убедиться в нормальной работе железы, нужен анализ на ТТГ (о чем я говорила раньше).
Патология на УЗИ щитовидной железы
Прежде всего обращает на себя внимание размер щитовидной железы. Если размер, а точнее, объем щитовидной железы больше, чем числа, указанные выше, то это состояние называется зобом. Таким образом, любое увеличение щитовидной железы называется ЗОБ. Только зоб может быть разным в зависимости от функциональной активности железы и особенностей анатомии. Например, токсический зоб, эндемический зоб или узловой зоб и т. д.
Если вы успели заметить, у размеров щитовидной железы нет нижней границы. Это означает, что, казалось бы, маленькая железа может прекрасно справляться со своей функцией. И наоборот, маленькая железа может быть признаком атрофического заболевания щитовидной железы, в то время как увеличение щитовидной железы по УЗИ всегда будет означать какую-то патологию.
Далее смотрят на структуру, т. е. на строение щитовидной железы. При патологии она всегда будет неоднородная. Неоднородность может проявляться за счет соединительнотканных тяжей, как при аутоиммунном тиреоидите, за счет кистозных образований, узловых образований, различных включений и кальцинатов.
При аутоиммунном тиреоидите классической картиной на УЗИ будет наличие чередования нормальной ткани с соединительной тканью, наподобие «булыжной мостовой». Для кисты характерно наличие анэхогенного образования с плотной, четкой капсулой. Для коллоидного узлового зоба характерно выявление узловых образований изоэхогенной или гиперэхогенной структуры с четкой зоной Халло. Мелкие округлые образования, не превышающие 1 см в диаметре, как правило, не имеют клинического значения.
Признаками рака щитовидной железы являются гипоэхогенные образования без четких контуров, прорастающие в капсулу железы. Косвенными признаками рака щитовидной железы при узловом зобе являются наличие дополнительных включений внутри узла, кальцинаты и повышенный кровоток.
Оценивая кровоток можно косвенно судить о функции железы. При диффузном токсическом зобе кровоток равномерно усилен, «пылающая» железа. Сниженный кровоток чаще характерен для гипотиреоза и аутоиммунного тиреоидита. Увеличение кровотока около или внутри узла может косвенно указывать на онкологическое образование или функциональную автономию.
Как бы хорошо ни делали УЗИ щитовидной железы, оценить общее состояние и работу органа невозможно без анализов на гормоны. Только имея комплексное представление о строении железы и особенностях ее работы, можно поставить диагноз и назначить лечение. Поэтому если вы сделали УЗИ щитовидной железы и хотите посетить врача, то сдайте сразу и анализ на ТТГ, чтобы на посещение врача не потратить время впустую.
Источники:
Http://schitovidka. com/diagnostika/uzi-shhitovidnoj-zhelezy-s-cdk-chto-eto. html
Http://gormonivnorme. ru/uzi-shhitovidnoj-zhelezy. html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе