Узи брюшной полости после гастроскопии
Узи после гастроскопии можно ли делать
Вы собираетесь на обследование органов пищеварения? Точная постановка диагноза нередко зависит и от правильного поведения пациента. Придется поголодать часов восемь, а то и десять.
Оглавление:
Для некоторых такие ограничения — большое испытание. О сути методов гастроскопии и УЗИ брюшной полости и правилах подготовки к ним рассказывает эндоскопист Максим Пунутян.
При гастроскопии врачом осматриваются верхние отделы желудочно-кишечного тракта: пищевод, желудок и двенадцатиперстная кишка при помощи специального прибора — эндоскопа. Он представляет собой длинную тонкую гибкую трубку диаметром около 2 см с объективом на конце. Изображение передается по специальному волокну на окуляр, в который смотрит доктор. Для того чтобы процедура гастроскопии прошла правильно, нужно соблюдать следующие рекомендации. За 2-3 дня до исследования необходимо отказаться от употребления острых блюд и крепких алкогольных напитков. Очень важным является то, что пациент не должен принимать пищу и пить в течение 8-10 часов перед гастроскопией.
Пища и жидкость в желудке могут затруднить его осмотр и постановку правильного диагноза. Перед началом процедуры обязательно нужно сообщить врачу об аллергии на лекарства, если она имеется. Чтобы снизить чувствительность и устранить рвотный рефлекс, перед гастроскопией обычно дают прополоскать горло раствором местного анестетика. Через 1-3 минуты наступает онемение слизистой рта и глотки, что служит сигналом к началу процедуры. Между зубами пациент зажимает загубник, через который и проводится эндоскоп.
Самым сложным для врача и неприятным для больного является этап прохождения аппарата из горла в пищевод. Чтобы легче это перенести, надо обязательно полностью расслабиться, а затем сделать один глоток, во время которого врач под контролем зрения введет прибор в пищевод. После этого через эндоскоп начинают медленно подавать воздух, чтобы расправить складки желудка и лучше осмотреть его. Во время исследования ничто не затрудняет дыхания, поэтому боязнь некоторых людей задохнуться абсолютно необоснованна. Непосредственно во время нахождения аппарата в желудочно-кишечном тракте доктор внимательно рассматривает его внутреннюю поверхность и при необходимости может взять кусочек слизистой оболочки для дальнейшего исследования.
Биопсия — это безболезненная процедура. Иногда во время эндоскопии могут провести лечебные мероприятия, например остановку язвенного кровотечения или удаление полипа. Обычное исследование с целью диагностики длится около двух минут, а в случае применения лечебных манипуляций — до получаса. Гастроскопия достаточно безопасна, и осложнения случаются крайне редко. Обычным явлением считается неприятное ощущение в горле в течение некоторого времени после исследования. Оно исчезает через сутки или даже раньше.
Увидеть то, что происходит у человека внутри, можно и с помощью ультразвука. Этим методом осматривают те органы, которые не содержат воздуха, — печень, желчный пузырь, селезенку. Ультразвуковое исследование гораздо безопаснее рентгеновского и в некоторых случаях позволяет более точно диагностировать заболевание. Правильная подготовка к УЗИ очень важна. Проведение этой процедуры может потерять всякий смысл, если больной не соблюдает перед обследованием рекомендаций врача. Сильной помехой для доктора могут оказаться газы, обычно присутствующие в кишечнике.
Поэтому за три дня до обследования органов брюшной полости необходимо отказаться от пищи, способствующей образованию газов. К ней относятся черный хлеб, сдоба, капуста, горох, фасоль, свежие фрукты и овощи, цельное молоко, соки, газированные напитки, сладости. Разрешаются кисломолочные продукты, мясные, рыбные блюда, гарнир из овощей, кроме картофеля, несладкие каши, подсушенный белый хлеб. Людям, страдающим склонностью к вздутию живота газами, необходимо в эти дни принимать еще и пищеварительные ферменты, например фестал, мезим форте. Очень помогает врачам препарат эспумизан. Он изменяет поверхностное натяжение пузырьков газа в кишечнике, и они лопаются. Эспумизан принимают по 2 капсулы 3 раза в день после еды в течение двух дней перед исследованием. Он абсолютно безвреден. Непосредственно перед УЗИ нужно отказаться на 12 часов от еды и на 4 часа — от жидкости. Необходимо взять с собой полотенце для того, чтобы стереть после процедуры следы специального геля, обеспечивающего лучший контакт датчиков с кожей. Само ультразвуковое исследование абсолютно безболезненно и не доставляет пациенту никаких неприятных ощущений.
УЗИ и ФГДС желудка: какое обследование лучше и что они показывают?
Что выбрать: УЗИ желудка или гастроскопию?
УЗИ желудка или ФГДС – что лучше?
На этот вопрос однозначный ответ дать невозможно:
- некоторые патологические процессы можно заметить только при помощи эндоскопического обследования, другие – наоборот, покажет только УЗИ органа;
- следует провести оба типа исследования, если пищеварительная система вызывает серьезные беспокойства у пациента, и гастроэнтеролог затрудняется в постановке диагноза.
В любом случае решение должен принимать квалифицированный врач.
Раньше бытовало мнение, что гастроскопия намного предпочтительнее УЗИ, так как второе не дает возможности разглядеть мельчайшие детали и дать точную оценку состояния желудка и кишечника.
Преимущества УЗИ желудка
Ультразвуковое исследование, безусловно, является более комфортным и щадящим методом для пациента, и имеет следующие преимущества:
- Отсутствие болевых ощущений не только в процессе исследования, но и после (в отличие от ФГДС).
- Никакая аппаратура не проникает внутрь, что позволяет избежать всяческих микротравм и обеспечивает психологический комфорт пациента.
- Структура пораженного органа может быть исследована с любого удобного ракурса.
- Метод контрастирования является физиологичным (иногда пациенту предлагается выпить жидкость, содержащую контрастное вещество).
- При УЗИ есть возможность делать фото и видео органа, которые могут быть полезны в дальнейшем лечении и в истории болезни.
- Довольно высокая разрешающая способность.
- Есть возможность исследовать кровоток органа, рассмотреть сосудистую сетку.
- Исследование не занимает много времени.
- Можно исследовать соседние органы, тогда как гастроскопия позволяет изучить лишь состояние одного органа.
- Высокий уровень комфорта для пациента во время процедуры позволяет сделать УЗИ желудка безболезненным.
Как и любой метод, УЗИ также имеет ряд недостатков, но их сравнительно мало.
- Невозможность увидеть полную картину полости желудка, так как он является полым органом.
- Нет возможности сделать забор физиологических жидкостей, находящихся в желудке. В некоторых случаях есть необходимость их исследовать для правильной постановки диагноза.
- Не позволяет произвести биопсию (взять часть тканей желудка для дальнейшего исследования).
Преимущества гастроскопии
Фиброгастродуоденоскопия всегда считалась более точным методом исследования желудка, позволяющим с высочайшей точностью определить диагноз пациента.
ФГДС желудка — что показывает и какие имеет преимущества:
- Отличная разрешающая способность.
- Есть возможность взять биопсию.
- Позволяет провести забор физиологических жидкостей из желудка для их анализа.
- Возможность делать фото и видео исследуемого органа.
- Возможность рассмотреть полость желудка и его стенки в натуральном виде, а не через ультразвуковой экран.
Недостатки гастроскопии
ФГДС имеет ряд недостатков, которых немногим больше, чем у метода ультразвукового исследования:
- Выраженный дискомфорт во время проведения процедуры, который может проявляться в виде тошноты, рвотных позывов, рвоты, слезоточивости, неприятных ощущений в пищеводе и желудке, а также першением в горле. Часть симптомов могут сохраняться в течение некоторого времени после завершения процедуры.
- Гастроскопия не дает возможности рассмотреть исследуемый орган со всех сторон.
- Исследование нельзя отнести к физиологичным процедурам.
- Нет возможности определить кровоток желудка.
- ФГДС не дает доступа к другим органам.
- Присутствие инородных предметов в организме в процессе обследования.
- Сравнительно длительное время исследования.
- Полые органы наполняются воздухом с целью получить хорошие результаты исследования. Это причиняет дополнительный дискомфорт и не является физиологичным.
Что позволяет увидеть УЗИ и ФГДС?
УЗИ желудка: что показывает?
Ультразвуковое исследование дает возможность диагностировать такие заболевания, как:
- диафрагмальная грыжа;
- гастроэзофагеальный рефлюкс;
- отечность стенок желудка;
- приобретенный пилоростеноз;
- злокачественные и доброкачественные опухоли;
- расширение вен желудка варикозного характера;
- мезенхимальные наследственные новообразования;
- неопластические утолщения стенок желудка и др.
Что позволяет увидеть фиброгастродуоденоскопия?
- наличие рубцов и сужений в желудке;
- раковые узлы;
- дивертикулы;
- полипы;
- изменения оболочки желудка при гастрите.
Также ФГДС дает информацию:
- о проходимости желудка и пищевода;
- определяет дегенеративный и воспалительный характер слизистой;
- дает представление о степени рефлюкса – обратного заброса содержимого.
Результаты исследований
Результаты как ФГДС, так и ультразвукового исследования желудка:
- пациент может получить сразу после обследования;
- Нет необходимости выжидать какое-либо время.
Расшифровкой результатов и разработкой схемы лечения на основе заключения УЗИ (или ФГДС) должен заниматься врач-гастроэнтеролог.
Противопоказания УЗИ и ФГДС
ФГДС имеет более расширенный список противопоказаний, а именно:
- Опухоли пищеварительной системы: желудка, 12-перстной кишки, желчевыводящих путей, пищевода.
- Пороки развития органов пищеварения.
- Кишечное и желудочное кровотечение острого характера.
- Рвота.
- Непроходимость кишечника.
- Инородное тело в кишечнике или желудке.
- Перфорация кишки.
- Инсульт.
- Сердечная недостаточность 3 степени.
- Нестабильность ЦНС, крайняя эмоциональная чувствительность.
Как проходят обследования?
- Проводится исключительно на голодный желудок.
- Во время проведения процедуры пациент ложится на спину либо занимает полусидячее положение.
- Врач ставит датчик на исследуемую область таким образом, чтобы можно было рассмотреть изображение как передней, так и задней стенки желудка. Кроме того, врачу нужно иметь возможность устанавливать параметры большой и малой кривизны. В норме в полости желудка обнаруживается небольшое содержание жидкости.
- На кожу пациента наносится особый гель, облегчающий скольжение датчика и обеспечивающий хороший контакт сканера с поверхностью.
- Врач водит датчик по коже, прижимая его под необходимым углом.
- На мониторе отображается ультразвуковая картина исследуемого органа.
Иногда возникает необходимость использования контрастных веществ. Специальное средство разводится в 500 мл воды с газом. Пациент выпивает ее залпом. По завершении процедуры пациенту на руки выдается заключение с результатами исследования.
- Подразумевает заглатывание пациентом особого гибкого шланга – эндоскопа. Его диаметр составляет около 1 см. Зонд снабжен видеокамерой, которая, проникая в желудок, дает специалисту возможность увидеть состояние органа в натуральном виде.
- За несколько минут до начала обследования пациенту делается местная анестезия – горло обрабатывается ледокаином. Обычно используются спреи. В некоторых случаях используется общий наркоз, однако, побочные эффекты могут иметь негативные последствия, и поэтому к общему наркозу прибегают крайне редко, если пациент (чаще всего ребенок) особо возбужден.
- Пациент ложится на левый бок. Под голову кладут полотенце, предназначенное для слюны, которая неизбежно будет выделяться в процессе исследования.
- Пациент зажимает зубами пластиковое кольцо, напоминающее капу, в отверстие которого вводится эндоскоп до корня языка.
- Исследуемого просят несколько раз сглотнуть, в результате чего зонд двигается в желудок.
- После того как эндоскоп достиг полости желудка, подается воздух, чтобы расправить стенки органа.
- Жидкость удаляют электроотсосом (желудочный сок, желчь, слизь). Далее начинается само обследование слизистой желудка и 12-перстной кишки.
- По окончанию процедуры зонд аккуратно извлекается.
Показания к проведению УЗИ желудка
УЗИ назначают при подозрениях на такие заболевания, как:
- гастрит;
- язва;
- стеноз пилородуоденаотного типа;
- аномалии строения желудка;
- непроходимость кишечника;
- онкология;
- частые боли в области живота неясного генеза;
- хроническая изжога;
- рвота;
- отрыжка и другие проблемы пищеварения.
Иногда УЗИ желудка назначается:
- пациентам с обостренной бронхиальной астмой;
- пациентам с приступами кашля;
- при сильном срыгивании у детей.
Показания к ФГДС
Гастроскопия назначается при различных патологиях пищеварительной системы:
- постоянная изжога;
- рвота;
- болезненность эпигастрия;
- тяжесть и вздутие;
- проблемы с дефекацией;
- при подозрениях на раковые заболевания;
- гастрит;
- стеноз;
- язва и др.
Подготовка к УЗИ
Основной момент подготовки заключается в диете, на которую следует перейти за 2 суток до обследования. Диета направлена на уменьшение газообразования.
Необходимо исключить продукты, провоцирующие метеоризм:
- бобовые культуры;
- кисломолочные продукты;
- ржаные изделия;
- фрукты и овощи в свежем виде;
- газированные напитки;
- алкоголь.
Последний прием пищи должен произойти не позже 8 часов вечера перед днем обследования. В день проведения УЗИ нельзя ничего кушать, пить. Запрещается также курить.
Подготовка к ФГДС
- Не употреблять пищу в день исследования.
- Крайний прием пищи должен быть за 12 часов до обследования.
- За 2 дня желательно не употреблять кофе, шоколад и алкоголь.
- За 2 часа нужно отказаться от жидкостей.
- Курение не находится под строгим запретом, однако, оно способно исказить результаты по той причине, что никотин усиливает желудочную секрецию и сужает сосуды. Поэтому всё-таки лучше не курить в день исследования.
Вывод
Так что же выбрать, УЗИ желудка или ФГДС? Оба метода исследования желудка имеют свои плюсы и минусы, к выбору метода нужно подходить индивидуально в каждом случае. Следует отметить, что противопоказанием для УЗИ желудка служит недавнее вторжение в него эндоскопа.
Это значит, что при целесообразности использования обоих методов, сначала нужно пройти УЗИ, и только потом ФГДС. Особое внимание стоит уделить подготовке к обследованию, поскольку от нее зависит до 60% успеха процедуры и верность постановки диагноза.
Болит желудок. Что делать: УЗИ брюшной полости или рентгенографию желудка?
Хочу пойти в платную клинику. Но не знаю, какую именно услугу выбрать, чтобы узнать, что с моим желудком.
Если болит в области желудка это еще не значит, что болит желудок, может и поджелудочная отдавать и селезенка, а учитывая что желудок слева, то и сердце)).
Сначала лучше к гастроэнтерологу, он Вас прощупает и скажет что сделать. Как правило назначают, Узи брюшной полости и ФГДС (если есть подозрения на проблемы с желудком и/или с двенадцатиперстной кишкой). Припомните при каких обстоятельствах боли до/после еды, утром/вечером, острые или тянущие — эти сведения нужно сообщать врачу. Я бы на Вашем месте записалась к врачу, через полчаса назначенного к его времени на узи брюшной полости (помните, что для УЗИ и ФГДС нужно идти на прием натощак если с утра, накануне вечером допустим легкий ужин,
если после обеда идете на УЗИ — должно пройти 6-8 часов после последнего приема пищи. насчет ФГДС после обеда не скажу.
на приеме у врача если он скажет делать УЗИ, скажете, что сейчас записаны, спросите он может посмотреть результаты сразу после УЗИ. если врач будет нормальный — ему за прием врача оплатите один раз.
УЗИ брюшной полости и фиброгастроскопия в один день
Проводить в один день УЗИ брюшной полости и ФГДС вполне можно, эти исследования выполняются именно в такой последовательности — сначала УЗИ, потом ФГДС. Перед УЗИ следует в течение двух дней принимать Эспумизан. Часто также рекомендуется принимать активированный уголь, однако в этом случае фиброгастроскопия может быть выполнена некорректно, поэтому от активированного угля лучше воздержаться, если планируются эти два исследования в один день.
УЗИ необходимо выполнять натощак либо 8-10 часов спустя после приема пищи. Любой тип жидкости, жевательная резинка или леденцы способствуют активизации работы желудка, поэтому они также нежелательны. Разумеется, по этой причине процедуру желательно проходить в утреннее время.
Кроме того, зачасов до прохождения УЗИ целесообразно исключить из своего рациона тушеные овощи, а также черный хлеб и бобовые. В некоторых случаях пациенту могут посоветовать 5-6 таблеток активированного угля, Мезим, Фестал и другие препараты, способствующие нормализации работы пищеварительных трактов. Наконец, перед процедурой следует воздержаться от вредных привычек, таких как курение и употребление алкогольных напитков.
Последствия ФГДС. Какие возможны осложнения?
Гастроскопия представляет собой диагностическую процедуру, к которой прибегают с целью обследования пищевода, желудка и 12-ти перстной кишки. Проведение проводится внутри брюшной полости, что позволяет обследовать слизистые оболочки органов пищеварения. Гастроскопия — достаточно общее понятие, включающее в себя разные виды, отличающиеся по месту обследования. Так, наиболее известным способом диагностирования патологий, связанных с пищеварительной системой, является ФГДС или фиброгастродуоденоскопия. Такой метод позволяет одновременно исследовать желудок и 12-ти перстную кишку. Несмотря на высокую информативность и безопасность процедуры, существует вероятность возникновения осложнения после фгдс. Однако обо всем по порядку.
Исторический экскурс
Родоначальником гастроскопии является Куссмуаль, который в 1868 году впервые применил данный метод обследования слизистой желудочной оболочки на практике. Спустя время ученый Шиндлер представил миру такое понятие как «гнущийся гастроскоп», оснащенный усовершенствованной оптикой. С течением времени такое устройство только совершенствовалось. 1957 год ознаменовался выходом в свет первым гастроскопом, обладающим управляемым изгибом, который делал возможным круговой панорамный обзор. И, наконец, в начале 20-го века был выпущен прибор, который проектировал получаемое изображение через небольшие пучки стеклянных волокон. Такое устройство получило название «фиброгастроскоп».
Современный же гастроскоп представляет собой прибор, предназначенный для исследования слизистых оболочек органов пищеварения. Устройство выполнено в виде гибкой и длинной трубки, конец которой оснащен видеокамерой и подсветкой. В процессе диагностики трубка вводится в орган через ротовую полость. В относительно недавнем времени был разработан биопсийный гастроскоп, который позволяет производить многократную прицельную биопсию. Такая модель отличается высокой качественностью, информативностью, а также меньшей степенью болезненности.
Показания и противопоказания
Показаниями к проведению гастроскопического обследование выступают следующие факторы:
- болезненные ощущения, локализующиеся в области подложки, которые имеют непосредственную связь с употреблением пищи;
- частые проявления изжоги;
- рвота, при которой в рвотных массах обнаруживается кровяная примесь;
- частые отрыжки, сопровождающиеся кислым привкусом;
- часто возникающие приступы тошноты, впоследствии переходящие в рвотный рефлекс едой, употребляемой накануне;
- регулярно появляющиеся чувства тяжести и распирания в желудке.
Иногда такой метод диагностики становится невозможным к применению. Тогда речь идет о следующих противопоказаниях:
- выраженная дыхательная недостаточность;
- нарушения сердечных ритмов;
- серьезные формы психических расстройств;
- инсульты.
Подготовка к обследованию
Процедуры ФГДС и ФГС являются достаточно серьезными, требующими определенной подготовки, от которой впоследствии будет зависеть степень информативности диагноза:
- За пару недель до прохождения диагностики прекращается прием аспирина или лекарственных препаратов, содержащих железо.
- Нередко гастроскопия сопровождается взятием образцов тканевых структур органов на биопсию, что может повлечь за собой небольшое кровотечение. С целью снижения риска кровотечений рекомендуется прекратит прием противовоспалительных средств нестероидной группы. Аналогичное требование распространяется и на медикаменты, способствующие снижению кровяной свертываемости или ее разжижению.
- За 8 часов до начала процедуры предусматривается голодная диета. При этом также запрещается употребление жидкостей. За данный промежуток времени происходит полное очищение желудка от еды, что позволяет более полно и точно обследовать внутреннюю полость органа. Также отсутствие пищи сводит к минимуму вероятность возникновения рвотного рефлекса.
- В назначенный день обследования рекомендуется полностью отказаться от употребления табачной продукции.
- Перед непосредственным началом процедуры следует посетить туалет.
Проведение гастроскопии
Гастроскопическое обследование требует предварительного применения специального анестезирующего средства, выполненного в виде спрея, которым обрабатывают корень языка с целью исключения болезненных ощущений и кашля. Техника такой диагностической методики сводится к следующим действиям:
- Рабочий конец эндоскопа подвергается обработке специальным гелевым составом, которое впоследствии обеспечивает лучшее скольжение трубки.
- В полость рта вставляется загубник, который препятствует повреждение зонда зубами. При этом пациент укладывается на левый бок.
- Через отверстие в загубнике внутрь постепенно вводится зонд до достижения им гортани.
- Далее возникает необходимость в проглатывании трубки.
- После проникновения эндоскопа внутрь начинается детальное исследование состояния пищеварительных органов, результаты которого выводятся в виде изображения на компьютерный монитор.
Длительность процедуры в среднем составляет 15 минут. Сразу по окончании эндоскопирования озвучиваются результаты диагностики. Исключение составляют случаи, когда необходимы гистологические исследования взятых образцов тканей из органов пищеварения.
Осложнения гастроскопии
Серьезные осложнения и неприятные последствия после ФГДС возникают достаточно редко, однако вероятность их развития существует. Осложнения после гастроскопии могут быть следующими:
- нарушения сердечного ритма в процессе обследования;
- воспаление легочной системы на фоне аспирации;
- ларинготрахеит, носящий травматический характер;
- травмирование стенок исследуемых органов;
- прободение желудка или пищевода, что встречается крайне редко;
- попадание эндоскопа в трахею;
- аллергическая реакция на анестезирующее лекарство.
По данной причине после нормализации состояния пациента по окончании медикаментозного сна проводятся наблюдения за его общим самочувствием. Для этого производятся измерения пульсационных значений, а также контроль за уровнем кислородного насыщения крови.
Последствия гастроскопии
Также вероятно развитие некоторых последствий после эндоскопического обследования:
- Одним из неприятных — является повреждение челюсти. Такое явление зачастую возникает при шатающихся зубах.
- Иногда возможно появление чувства сдавливания в полости горла, возникающее после введения внутрь эндоскопа. По окончании процедуры остаются болезненные ощущения в соответствующей области.
- Также возможно жалобы на повышенное вздутие живота, болевой синдром в желудке и частые отрыжки.
Последствия и осложнения гастроскопии сводятся к минимуму в случае правильного выполнения рекомендаций по подготовке к процедуре.
Устранение последствий
Несмотря на возможные побочные эффекты, с некоторыми из них можно справиться:
Боли в желудке
Болезненные ощущения в органа возникают вследствие воздуха, который закачивается в желудок с целью разглаживания слизистой. В большинстве случаев болевой синдром и чувство дискомфорта не нуждаются в специальном лечении, поскольку проходят самостоятельно по истечении пары дней.
Боли в горле
Возникают в процессе глотания и могут проявляться в виде чувства онемения, что сопровождается появлением хрипоты в голосе. Такое явление относится к наиболее частым последствиям гастроскопии, что может быть следствием механического повреждения при прохождении эндоскопа. В таком случае необходимо:
- исключить панические настроения, поскольку велика вероятность нормализации состоянии в течение пары-тройки суток;
- с целью облегчения состояния употреблять рассасывающие леденцы;
- производить полоскания полости горла теплой водой с добавлением нескольких капель йода и щепотки соды;
- стараться меньше разговаривать;
- при устойчивости признаков боли и сухости перед трапезой принимать чайную ложку масла облепихи;
- при отсутствии аллергической чувствительности на мед перед отходом к ночному сну употреблять его;
- употреблять в пищу мягкие и теплые блюда.
После гастроскопии
По окончании гастроскопического обследования не рекомендуется осуществлять вождение транспортным средством, поскольку седативные препараты, вводимые в процессе исследования, способствуют заторможенности и вялости в течение некоторого времени. Если же использовалась местная анестезия, то противопоказания к вождению отсутствуют.
На протяжении часа после окончания процедуры следует также воздержаться от курения. Что касается еды и питья, то этого делать нельзя до исчезновения чувства онемения в горле, а также появления глотательного рефлекса и чувствительности языка.
Правила подготовки к УЗИ брюшной полости
Эффективность и результативность многих обследований зависит от правильной к ним подготовки, и УЗИ не является исключением. Поэтому существует ряд рекомендаций, которые помогут исключить факторы, искажающие ультразвуковую картину.
Общие рекомендации по подготовке к УЗИ брюшной полости
В большинстве случаев врачи, которые назначают проведение УЗИ брюшной полости, подробно останавливаются и на правилах подготовки к этому исследованию. Чаще всего упоминаются следующие пункты:
- Ультразвуковое исследование брюшной полости должно проводиться только на голодный желудок, если оно назначено на первую половину дня. Если же оно планируется на 15 часов дня или позже, можно позволить себе легкий завтрак не позже 9-10 часов, но после этого прием пищи запрещен.
Разумеется, такая подготовка к УЗИ брюшной полости требуется только для проведения исследования в плановом порядке. В экстренных случаях оно выполняется немедленно, без всякой подготовки.
Диета перед УЗИ брюшной полости
Для того чтобы снизить избыточное газообразование, в рамках подготовки к УЗИ брюшной полости необходимо придерживаться определенной диеты, в частности, отказаться от таких продуктов:
- Цельное молоко.
- Свежий, особенно, черный хлеб.
- Свежие овощи и фрукты.
- Острые, копченые, маринованные продукты.
- Крепкий чай и кофе.
- Любые алкогольные напитки.
- Свежая выпечка, печенье, сладости.
- Бобовые продукты.
За несколько дней до планируемого УЗИ брюшной полости основу рациона должны составлять следующие продукты:
- Крупы и каши.
- Нежирные сорта птицы и мяса.
- Бездрожжевой или вчерашний хлеб.
- Отварные, парные или запеченные овощи.
- Кисломолочные продукты.
Такая диета поможет снизить газообразование и подготовить кишечник к исследованию, а значит, полученные результаты будут более адекватными.
Полезная информация по теме: УЗИ брюшной полости
Гастроскопия: опасна ли, вред, альтернатива
Гастроскопия представляет собой распространенную диагностическую процедуру, которая применяется в гастроэнтерологии для диагностики заболеваний верхних отделов пищеварительного тракта. Суть процедуры состоит в том, что пациент заглатывает специальную трубку, на конце которой находится оптическая система. Она дает возможность просмотреть стенки пищевода, желудка, двенадцатиперстной кишки и выявить возможные патологии. Используется при подозрении на гастрит, язвенную болезнь, кровотечения. Является основным методом ранней диагностики раковых заболеваний желудочно-кишечного тракта.
Преимущество этого метода состоит в том, что можно подробно, изнутри рассмотреть внутренние органы, изучить их стенки и слизистые оболочки. При подозрении на онкологический процесс можно взять биопсию для дальнейшего цитологического и гистологического исследования. Есть возможность взять соскоб из слизистой для определения количества бактерий Хеликобактер, которые являются возбудителями гастритов и язвенных болезней. Процедура из диагностической в любой момент может перерасти в лечебную. Если во время процедуры обнаруживаются, полипы, их удаляют. Также во время исследования можно остановить небольшие кровотечения, наложить лигатуры на расширенные вены, сосуды.
К недостаткам процедуры относится дискомфорт при выполнении, страх пациента перед заглатыванием трубки. Большую проблему составляет рвотный рефлекс, который возникает во время заглатывания трубки. Это естественный защитный рефлекс, который не может не возникать при воздействии на глотку и корень языка. Но благодаря новейшим достижениям фармацевтической науки, появилась возможность подавлять и этот рефлекс. Во время процедуры глотку и ротовую полость обрабатывают анестетиком, который снимает болевые ощущения. Также применяются миорелаксанты, расслабляют мышцы, соответственно, трубка свободно проходит по пищеводу, не встречая сопротивления. Рвотного рефлекса также не возникает.
Существуют также другие разновидности процедуры. Например, есть более щадящий способ – трансназальная гастроскопия, при которой трубка тончайшего размера вводится через нос в пищевод и желудок. При этом боли и рвотного рефлекса не возникает, процедура считается более комфортной.
При капсульной гастроскопии пациент проглатывает капсулу, запивая ее водой. В этой капсуле находится встроенная видеосистема и датчик. Такая капсула свободно передвигается по пищеварительному тракту, передает изображение стенок внутренних органов на компьютер врача. Затем проходит обработка полученных данных при помощи специальной программы, выдается предварительный диагноз. По истечении рабочего времени, капсула выводится из организма естественным способом, с каловыми массами.
Это единственный способ, при помощи которого можно исследовать все отделы кишечника, в том числе, тонкую кишку. Колоноскопия дает возможность изучить пищеварительную систему, начиная с ее нижних отделов, с трудом доходит до толстого кишечника. Гастроскопия традиционная дает возможность исследовать только верхние отделы, при которых гастроскоп доходит только до 12-ти перстной кишки. Капсула же проходит через все отделы. Недостатком метода является то, что врач не может ни замедлить, ни ускорить движение капсулы, а также не может ее развернуть, зафиксировать. Но ученые работают над этим, и в скором времени будут доступны именно такие капсулы, которыми может управлять врач с компьютера.
Также проводится гастроскопия под наркозом и во сне. В первом случае пациента вводят в наркоз, во втором случае – в состояние медикаментозного сна. Преимущество состоит в том, что пациент спит, не двигается, мышцы его расслаблены, и врач может спокойно выполнить все необходимые манипуляции. К недостаткам относят то, что пациент не находится в сознательном состоянии. Обычно врач делает процедуру, ориентируясь на текущее состояние пациента, его дыхание, рефлексы. В случае непредвиденной ситуации или ухудшения самочувствия пациент может подать врачу заранее установленный сигнал.
Такие методы часто применяют детям, людям, которые чрезмерно боятся процедуры, людям с неуравновешенной психикой, беременным. Медикаментозный сон не оказывает негативного воздействия на организм.
Каждый из видов гастроскопии имеет свои преимущества и свои недостатки, поэтому врач самостоятельно выбирает целесообразность проведения того или иного метода. При этом врач основывается на совокупности данных. Учитывается и то, что гастроскопия имеет противопоказания.
Опасна ли гастроскопия?
Пациенты, которым предстоит пройти исследование, зачастую волнуются и опасаются последствий. Многие задаются вопросом, таит ли в себе опасность эта процедура. Стоит сразу же успокоить пациента – процедура считается абсолютно безопасной. Она проводится даже беременным женщинам до 4-5 месяца и маленьким детям, что указывает на безопасность метода.
Безопасность во многом зависит от самого пациента. Если пациент не будет мешать врачу, не будет оказывать сопротивление, процедура пройдет быстро, безболезненно, без каких-либо последствий. Нужно постараться максимально расслабиться, не нервничать, спокойно дышать. При оказании сопротивления можно получить механическое повреждение пищевода, желудка, или сосуда. Как во время самой процедуры, так и при подготовке к ней нужно следовать всем рекомендациям и указаниям врача. Если есть аллергическая реакция или индивидуальная непереносимость лекарственных средств, об этом нужно сообщить врачу. Это позволит снизить риск и предотвратить развитие патологической реакции, анафилактического шока.
С осторожностью нужно проходить процедуру тем пациентам, которые страдают сердечными и сосудистыми заболеваниями, нервными расстройствами. О наличии сопутствующих заболеваний также нужно сообщать врачу заранее. Он оценит все риски, сделает вывод о целесообразности такого исследования.
К кому обратиться?
Осложнения после процедуры
После процедуры может возникнуть чувство онемения, отечности, потеря чувствительности в области горла. Это нормально. Это последствия местной анестезии. Ощущения пройдут по истечении 1-2 часов. Также могут возникнуть различные неприятные ощущения в области горла, в том числе боль, жжение, першение. Обычно это проходит спустя 2-3 суток самостоятельно, без необходимости предпринимать какие-либо действия.
Больше никаких последствий не возникает. Это связано с тем, что сегодня техника более совершенна, дает возможность проводить процедуру аккуратно. Причем обычно последствия, которые возникают, не связаны с пищеварительным трактом, а больше связаны с техникой выполнения и применением лекарственных средств.
Многолетняя практика доказала, что гастроскопия является безопасной процедурой. Осложнения наблюдаются редко. Опасным осложнением является перфорация, которая представляет собой прободение стенки внутреннего органа. Такая ситуация требует немедленного хирургического вмешательства, поскольку возможно сильнейшее кровотечение и дальнейший летальный исход. Подобные травмы могут возникнуть при проведении биопсии, или удалении полипов. Также во время этих манипуляций часто возникает кровотечение. Однако волноваться не стоит, поскольку подобные патологии возникают крайне редко.
Иногда перфорация возникает в результате раздуваний стенок внутренних органов при помощи воздуха при наличии опухолей и глубокой язвы. Обычно осложнения делят на 4 группы:
- механические повреждения (трещины, царапины, ранения, повреждение стенок органов, нарушение целостности слизистых оболочек);
- повреждение пищевода и желудка;
- разрыв пищевода;
- перфорация желудка.
Основной причиной подобных осложнений служит человеческий фактор. Обычно осложнения являются следствием грубого введения эндоскопа, неадекватным поведением пациента, пренебрежительным отношением к рекомендациям врача и противопоказаниям.
Заражение при гастроскопии
Многих пациентов волнует вопрос о том, можно ли заразиться во время гастроскопии. Раньше такая вероятность не исключалась. Но сегодня по этому поводу можно абсолютно не беспокоиться: никакого риска заражения во время процедуры нет. Сегодня действуют жесткие стандарты и требования в области стерилизации и дезинфекции.
Все инструменты проходят тщательную обработку. Сначала проводится механическая очистка эндоскопа, затем он замачивается в специальных растворах. Для дезинфекции применяют новейшие стерилизационные шкафы и автоклавы, которые обеспечивают 100% убой любой флоры. В автоклаве стерилизация происходит под действием высоких температур и высокой влажности при пониженном давлении. Это обеспечивает полный убой всех возможных форм жизни, за исключением экстремальных форм (археев), которые обитают в глубинных термальных источниках и вулканах. Разумеется, в кабинете гастроэнтеролога такие формы жизни встретить невозможно.
Также существуют мощные дезинфектанты – растворы, которые обеспечивают надежную защиту от микроорганизмов, в том числе от вирусной, бактериальной, грибковой флоры и даже внутриклеточных паразитов.
Кровь после гастроскопии
После гастроскопии может появляться кровь при повреждении слизистых оболочек, при открытии кровотечения из язвы, после взятии биопсии или удаления полипов. Такое явление наблюдается крайне редко. Обычно даже в том случае, если возникает кровь, она очень быстро останавливается без каких-либо дополнительных вмешательств. Риск развития кровотечения возрастает при заболеваниях крови, при пониженной свертываемости, а также во время критических дней и при гипертонии.
Боль после гастроскопии
Некоторые пациенты, утверждают, что процедура болезненна, другие же уверены, что с болью она не связана. Единственное, что чем сходятся абсолютно все – процедура вызывает дискомфорт и неприятные ощущения. Спазм, боль и рвотный рефлекс можно ощущать при введении гастроскопа в глотку, в самом начале процедуры. Очень важен психологический настрой. Если в это время расслабиться, успокоиться, начать ровно и спокойно дышать, все пройдет благополучно.
У некоторых пациентов боль возникает уже после процедуры. Может болеть горло. Может наблюдаться незначительная боль в области пищевода, желудка. Это связано с тем, что в полость вводится определенное количество воздуха, что дает возможность распрямиться стенкам пищевода и желудка и лучше рассмотреть состояние внутренних органов. Иногда боль возникает после взятия биопсии или удаления полипов, если такие мероприятия проводились. Обычно такие ощущения проходят в течение 2-3 дней, никаких мер предпринимать не нужно.
Боль в горле после гастроскопии
После гастроскопии у некоторых пациентов может болеть горло. Это может быть связано с побочным действием применяемых лекарственных препаратов, с механическим повреждением. Также может возникать в результате горлового спазма, из-за чрезмерной нервозности пациента. В легких случаях, эта патология проходит спустя несколько дней без необходимости проведения дополнительного лечения. В случае если у человека ослабленный иммунитет, или в организме есть источник хронической инфекции (например, кариес, гайморит), может присоединиться инфекция. В таком случае развивается воспалительный и инфекционный процесс. Часто появляется ангина.
Вред гастроскопии
Гастроскопия может нанести вред только тем людям, которые оказывают сопротивление, излишне нервничают и ведут себя неадекватно. В такой ситуации резко возрастает риск осложнений, механических повреждений. Опасна будет процедура и в том случае, если не сообщить врачу об аллергии, непереносимости веществ, сопутствующих заболеваний, сахарном диабете, для людей с нарушением свертывания крови, с гемофилией, особенно в случае, если возникнет необходимость удаления полипов или взятия биопсии. В остальных случаях, процедура считается абсолютно безвредной.
Уход после процедуры
В течение часа после окончания процедуры нельзя принимать пищу и пить воду. Если была проведена биопсия, в течение 24 часов можно принимать только теплую пищу. Как горячая, так и холодная пища может вызвать осложнения. Также пища должна быть мягкой, желательно протертой. В течение недели нужно придерживаться легкого, диетического питания. Пища должна быть только в отварном или паровом виде, без специй, жирных и жареных блюд.
Отзывы
Гастроскопия назначается многим. Каждому второму пациенту гастроэнтеролога требуется это исследование. Чаще всего назначают с диагностической целью. Не все проходят это исследование. Многие отказываются из-за страха заразиться, получить осложнения. Пугает и сама необходимость глотания зонда. Многие откладывают процедуру до последнего, прибегая к ней только в случае крайней необходимости. Большинство пациентов, которые проходили процедуру, оставляют негативные отзывы. Жалуются на дискомфорт, боль, рвотный рефлекс, страх перед заглатыванием прибора. Вместе с тем, отмечают, что процедура проходит достаточно быстро, и отрицательные эмоции быстро забываются. Никто не хочет проходить процедуру повторно. Отмечается онемение горла и ротовой полости под действием анестетиков, что несколько снижает болевые и неприятные ощущения. Седативные средства помогают успокоиться, находиться в состоянии покоя и уравновешенности, не нервничать. После этих препаратов длительное время сохраняется сонливость, дезориентация, снижение внимания и скорости реакции. В день процедуры нельзя садиться за руль и лучше иметь сопровождающего, который поможет добраться до дома.
Что касается специалистов, они оставляют только положительные отзывы. Как утверждают гастроэнтерологи, по возможности они стараются назначать свои пациентам именно это исследование, поскольку оно дает максимально точную картину заболевания, быстро поставить диагноз и подобрать правильное лечение. Плюс состоит в том, что предварительный диагноз ставится сразу вовремя осмотра.
Во время исследования можно взять биопсию и соскоб для определения содержания Хеликобактер. При гистологическом и цитологическом исследовании биоптата можно достоверно определить наличие доброкачественной или злокачественной опухоли. При обнаружении Хеликобактер, которые являются возбудителем гастрита и язвы, можно также сразу подтвердить диагноз. Гастроскопия является единственным методом, который дает возможность определить опухоль на ранних стадиях и даже на этапе ее зарождения и принять соответствующие меры. Часто этот метод является единственным методом, на основании которого можно сразу поставить точный диагноз. При недостаточности информации могут быть проведены и дополнительные исследования.
Также врачи предпочитают этот метод, потому что он дает возможность во время осмотра сразу же провести лечебные мероприятия: наложить лигатуры на сосуды, удалить полипы, прижечь места возможных кровотечений.
Многим пациентам, при чрезмерном страхе, который не дает возможность провести исследование, проводят гастроскопию во сне. Для этого есть два способа – либо под наркозом, либо в состоянии медикаментозного сна. Второй вариант предпочтительнее, поскольку применяемые препараты безвредны, не оказывают нагрузки на сердце, сосуды. Такая процедура проводится также для людей с нервно-психическими расстройствами, а также при необходимости проводить процедуру часто. Детям до 6 лет процедура проводится под наркозом.
Люди отзываются об этом методе положительно. Они ничего не помнят. Просыпаясь, понимают, что исследование уже проведено. Врачи, которые проводят исследование, отзываются об этом методе негативно. Они говорят, что важен контакт с пациентом, что дает возможность контролировать его состояние и вовремя реагировать на возможные изменения.
Что касается капсульной гастроскопии – это самый любимый метод пациентов. Он комфортный, безопасный, абсолютно безболезненный. Пациент просто глотает капсулу, которая путешествует по пищеварительному тракту и передает информацию на компьютер врача.
Правда же потом многие пациенты оказались разочарованы. Многим приходится делать потом традиционную гастроскопию, поскольку картина оказывается неполной. Либо во время процедуры появляется подозрение на язву, онкологию. Тогда нужно все равно вводить гастроскоп для взятия биоптата или соскоба для дальнейшего лабораторного исследования. Врачи считают этот метод единственным методом, который дает возможность исследовать состояние тонкого кишечника, поскольку ни один другой инструмент до этого отдела добраться не может. Минусы, по отзывам специалистов, состоят в том, что нет возможности зафиксировать камеру, приостановить ее или повернуть. Это дает возможность заметить патологию, но ее не всегда можно рассмотреть. Поэтому зачастую все равно приходится прибегать к традиционному методу.
Также многие пациенты считают, что метод очень дорогой и при этом недостаточно информативный. Не во всех городах есть такое оборудование. В основном позволить себе такую процедуру могут только жители крупных городов. Многие отмечают, что процедура приятная и безболезненная. В основном к ней прибегают те, у кого есть печальный опыт прохождения традиционной гастроскопии. Представляет картину в общем виде и дает возможность выявить только крупные патологии, мелкие зачастую остаются незамеченными. В таком случае, зонда все равно не избежать.
Многие пациенты с трудом проходят традиционную гастроскопию, даже убегают, не осилив свой страх. Но укол седативных средств является спасением, и дает возможность спокойно пережить процедуру. Некоторые даже теряют сознание при виде шланга. Седативные средства в таком случае также приходят на помощь. Или применяется гастроскопия во сне. Проснувшись, пациент просто ничего не помнит. У многих после процедуры в течение нескольких часов остается онемение, и боль в горле.
Многие пациенты задаются вопросом: чем заменить гастроскопию? Зачастую этот метод вызывает непреодолимый страх и его всячески стараются избежать. В настоящее время медицина располагает большим разнообразием методов диагностики. Для исследования состояния желудка и пищевода применяют фракционное зондирование, рентгенологические методы, ультразвуковое исследование.
Применяются различные лабораторные анализы, биопсию, лапароскопию. Иногда возникает потребность в проведении рН-метрии. Но на сегодня самым информативным и востребованным методом является именно гастроскопия. Другие методы не дают столь точные результаты и не обладают такими возможностями, как гастроскопия, или ФЭГДС. С помощью этого метода можно практически сразу, даже без дополнительных методов поставить точный диагноз. Остальные методы считаются вспомогательными, или позволяют выявить картину патологии с абсолютно другого ракурса.
Гастроскопия или МРТ
Гастроскопия и МРТ – это два совершенно разных метода, которые не являются аналогами друг друга. Их нельзя считать взаимозаменяемыми.
Рентген желудка или гастроскопия
Многие пациенты стараются избежать гастроскопии и ищут альтернативу. Часто при отказе пациента от исследования приходится прибегать к рентгену желудка. Но этот метод менее информативный, он не дает той информации, которую можно получить при гастроскопии. Это исследование безболезненно, но оно вредное для организма. Контрастное средство, которое выпивает человек и доза облучения, пусть даже и незначительная, не могут не иметь негативных последствий для организма. Радиационное облучение крайне нежелательно, особенно в том случае, если может быть проведена гастроскопия.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность — «Лечебное дело»
Как часто можно делать гастроскопию
Почти все пациенты с заболеваниями органов пищеварения проходят диагностику, связанную с осмотром желудочно-кишечного тракта (ЖКТ). Такое обследование называется гастроскопия, что в переводе с греческого означает «смотреть желудок». Есть и второе более длинное и менее часто используемое название – эзофагогастродуоденоскопия (ЭГДС), позволяющее осмотреть пищевод, желудок и двенадцатиперстную кишку.
Данное обследование обеспечивает врачу-эндокринологу получение наиболее достоверной информации относительно состояния ЖКТ больного, и поэтому этот способ используется довольно часто. А так как процедура связана с проникновением инородного тела в полость желудка и пищевода, то многие пациенты задаются вопросом как часто можно делать гастроскопию, и не повредит ли она исследуемым органам?
Подробно о гастроскопии
ЭГДС – представляет собой процедуру, при которой через просвет пищевода вводится эндоскоп в полость желудка и двенадцатиперстной кишки. На конце эндоскопа встроена мини-камера, передающая изображение внутренних органов на монитор и позволяющая врачу-диагносту тщательно осмотреть поверхность слизистой.
В процессе могут быть выявлены много изменений целостности слизистой ЖКТ, которые при своевременной диагностике без особого труда можно излечить, или же запущенных состояний, сложно поддающихся терапии. Успех в лечении напрямую связан со своевременной постановкой диагноза.
Гастроскопия позволяет выявить:
- различные воспалительные процессы в желудочно-кишечном тракте – гастрит, дуоденит, эзофагит;
- анатомические особенности строения органов ЖКТ;
- присутствие кровотечений различной степени;
- нарушение слизистой оболочки – язвенную и эрозийную болезнь;
- наличие рефлюксов – попадания в пищевод содержимого желудка;
- новообразования – доброкачественные (полипы) и злокачественные онкологические заболевания.
Нарушения целостности слизистой ЖКТ, обнаруженные при ЭГДС
Когда нужно делать исследование?
ЭГДС – назначается во многих случаях, так это информативный метод, дающий возможность вовремя диагностировать опасные для жизни и здоровья заболевания. Показания имеют широкий диапазон – это:
- тошнота, частые позывы на рвоту;
- затруднения при приеме пищи;
- боли различного характера в области желудка;
- присутствие симптомов желудочного кровотечения;
- проверка для оценки проводимого лечения органов ЖКТ;
- подозрение на наличие онкологических заболеваний пищевода, желудка или двенадцатиперстной кишки.
Ребенку может быть назначена данная процедура при болях или же при попадании в желудок инородных тел.
В каких случаях процедура запрещена?
Но не всем пациентам можно проходить это обследование. Существует довольно много абсолютных противопоказаний, запрещающих внутренний осмотр органов пищеварительной системы. Сюда входят:
- гипертония;
- различные заболевания сердца;
- ожирение 2–3 степени;
- стеноз привратника желудка (сужение прохода);
- искривление позвоночника высокой степени (сколиоз, кифоз);
- инфаркт или инсульт в анамнезе;
- патологии крови.
Относительными считаются противопоказания, при которых врач принимает решение, основываясь на необходимости проведения данной диагностики учитывая состояние больного. К ним относятся детский возраст до 6 лет, обострение при язве или гастрите хронической формы, психические болезни тяжелой степени, воспалительные процессы в дыхательных путях. Даже ребенку нужно делать гастроскопию при обильном кровотечении или попадании внутрь инородного тела.
Данное обследование можно проходить в любое время года – погода не повлияет на полученные результаты. Пациенту следует подготовиться к процедуре как физически, так и морально, так как такая диагностика сопровождается довольно неприятными ощущениями, и к этому лучше быть готовому.
Ни в коем случае не успокаивать себя при помощи курения
Даже одна выкуренная сигарета незадолго до процедуры увеличивает выделение желудочного сока, что создает определенные трудности в ее проведении. За несколько дней до исследования стоит исключить из рациона пищу, вызывающую раздражение слизистой желудка – кислую, соленую, жирную, острую. Нельзя употреблять в пищу жирные сорта мяса и рыбы, сыров, а также необходимо отказаться от творога и различных копченостей. И конечно же, не принимать алкоголь.
Накануне дня обследования отказаться от приема пищи за 8–12 часов и за два часа – от жидкости. Так как непереваренная еда не только исказит полученные данные, но и станет преградой для приближения камеры к стенкам желудка, что не даст досконально рассмотреть их и придется назначать ЭГДС повторно.
В день обследования нельзя принимать лекарства, жевать жевательную резинку, и стоит отказаться от чистки зубов, так как частицы зубной пасты могут раздражать слизистую. За 2 часа до начала процедуры можно выпить немного теплой жидкости, но это не должны быть горячий чай или кофе, а также холодные напитки с газом.
Как правило, эта процедура проводится утром, чтобы пациенту было комфортнее переносить строгую диету накануне. За 20–30 минут до начала делают подкожно укол легкого успокоительного, чтобы обследуемый чувствовал себя спокойно, так как лишняя тревога и напряжение могут стать причиной резких движений, ведущих к травме желудка или пищевода при проведении процедуры.
Непосредственно перед исследованием пациент раздевается до пояса, снимает все, что может помешать процедуре – очки, зубные протезы. Полость рта и глотки орошают обезболивающим средством – 10% лидокаином для снижения неприятных ощущений и рвотного рефлекса.
Процедура проходит в положении лежа – пациент укладывается на левый бок и при этом спина должна быть прямой. Медсестра дает ему загубник, который нужно крепко зажать зубами – он будет препятствовать их рефлекторному сжатию.
Врач-диагност попросит сглотнуть и расслабить гортанные мышцы. И в это время он быстро введет эндоскоп и начнет постепенно опускать его. Пациенту необходимо совершать глотательные движения для способствования прохождения эндоскопа по пищеводу. Дышать нужно через нос.
Соблюдение советов врачей позволит выполнить диагностику качественно с первого раза
Для исследования всей внутренней поверхности желудка нагнетают воздух, что позволяет тщательно рассмотреть складки слизистой и обнаружить возможные патологические изменения ее целостности. После осмотра пищевода и желудка эндоскоп проходит в двенадцатиперстную кишку. Процедура длится приблизительно 15 минут.
При необходимости врач берет образец ткани на биопсию – такой анализ проводится при подозрении на инфекционные, эрозивные или онкологические заболевания. А также по показаниям берется проба желудочного сока на уровень кислотности. Использование наркотических препаратов делает возможным провести процедуру маленьким детям и пациентам с тяжелыми психическими расстройствами.
Как часто нужно проходить осмотр внутренних органов ЖКТ?
Пациенты, страдающие болезнями пищеварительной системы, часто интересуются, как часто надо делать гастроскопию и не навредит ли эта диагностика при регулярном назначении? Безусловно, учитывая неприятные моменты, сопровождающие процесс исследования, многие больные хотят избежать его и пытаются найти способы для отмены процедуры.
Но на самом деле это обследование не несет за собой никаких негативных последствий даже при частом прохождении, и врачу нет необходимости назначать его безосновательно. Если пациент посетил специалиста первый раз с жалобами на болезненные ощущения в области желудка или пищевода, то проводится гастроскопия и на фоне полученных результатов назначается соответствующая терапия. После прохождения лечения процедура назначается повторно для проверки эффективности терапии.
Если же у пациента обнаруживается онкологическое заболевание или язвенное, и больному была сделана операция, то обследование может назначаться несколько раз в году для наблюдения и своевременного выявления рецидивов болезни. На вопрос через какое время необходимо сделать следующую проверку слизистой ЖКТ однозначно ответить сможет только лечащий врач. Как правило, за год такие пациенты проходят гастроскопию 4 и более раз.
Возможные риски частой диагностики
Иногда пациенты пытаются отказаться от эзофагогастродуоденоскопии и просят заменить ее рентгеном или УЗИ, чтобы не подвергаться неприятным ощущениям. Но эти методы не дают достаточно информации для установления правильного диагноза. А также больные стараются уклониться от процедуры, мотивируя возможными опасностями, связанными с ее прохождением.
В определенных случаях гастроскопию приходится производить под наркозом
Такие моменты присутствуют при исследовании, но они чаще всего происходят по вине больного, неследующего указаниям врача-диагноста или по причине анатомических особенностей строения ЖКТ. Ошибки медицинских работников случаются очень редко.
При обследовании иногда могут случиться:
- Аллергические реакции при непереносимости лекарств, но об этом заранее спрашивается у больного. Может случиться только первичная аллергия.
- Незначительные кровотечения при получении микротравм пищевода или кишечника – чаще всего из-за движений больного.
- Прокол слизистой эндоскопом.
- Попадание инфекции.
Сразу после процедуры иногда может открыться рвота, а на протяжении 1–2 дней может болеть горло, но, как правило, потом проходит. Доверьте свое здоровье специалистам. Гастроскопия – информативный и абсолютно безопасный и способ обследования верхних отделов ЖКТ. Проводят ее только по назначению врача и с той периодичностью, которая является необходимой. Не стоит отказываться от диагностики из-за страхов и неприятных ощущений – ведь она может быть единственным вариантом для установления правильного лечения.
Правила подготовки к гастроскопии и УЗИ
Правила подготовки к гастроскопии и УЗИ
Вы собираетесь на обследование органов пищеварения? Точная постановка диагноза нередко зависит и от правильного поведения пациента. Придется поголодать часов восемь, а то и десять. Для некоторых такие ограничения — большое испытание. О сути методов гастроскопии и УЗИ брюшной полости и правилах подготовки к ним рассказывает эндоскопист Максим Пунутян.
Не едим 8-10 часов
При гастроскопии врачом осматриваются верхние отделы желудочно-кишечного тракта: пищевод, желудок и двенадцатиперстная кишка при помощи специального прибора — эндоскопа. Он представляет собой длинную тонкую гибкую трубку диаметром около 2 см с объективом на конце. Изображение передается по специальному волокну на окуляр, в который смотрит доктор. Для того чтобы процедура гастроскопии прошла правильно, нужно соблюдать следующие рекомендации. За 2-3 дня до исследования необходимо отказаться от употребления острых блюд и крепких алкогольных напитков. Очень важным является то, что пациент не должен принимать пищу и пить в течение 8-10 часов перед гастроскопией.
Пища и жидкость в желудке могут затруднить его осмотр и постановку правильного диагноза. Перед началом процедуры обязательно нужно сообщить врачу об аллергии на лекарства, если она имеется. Чтобы снизить чувствительность и устранить рвотный рефлекс, перед гастроскопией обычно дают прополоскать горло раствором местного анестетика. Через 1-3 минуты наступает онемение слизистой рта и глотки, что служит сигналом к началу процедуры. Между зубами пациент зажимает загубник, через который и проводится эндоскоп.
Что самое сложное
Самым сложным для врача и неприятным для больного является этап прохождения аппарата из горла в пищевод. Чтобы легче это перенести, надо обязательно полностью расслабиться, а затем сделать один глоток, во время которого врач под контролем зрения введет прибор в пищевод. После этого через эндоскоп начинают медленно подавать воздух, чтобы расправить складки желудка и лучше осмотреть его. Во время исследования ничто не затрудняет дыхания, поэтому боязнь некоторых людей задохнуться абсолютно необоснованна. Непосредственно во время нахождения аппарата в желудочно-кишечном тракте доктор внимательно рассматривает его внутреннюю поверхность и при необходимости может взять кусочек слизистой оболочки для дальнейшего исследования.
Биопсия — это безболезненная процедура. Иногда во время эндоскопии могут провести лечебные мероприятия, например остановку язвенного кровотечения или удаление полипа. Обычное исследование с целью диагностики длится около двух минут, а в случае применения лечебных манипуляций — до получаса. Гастроскопия достаточно безопасна, и осложнения случаются крайне редко. Обычным явлением считается неприятное ощущение в горле в течение некоторого времени после исследования. Оно исчезает через сутки или даже раньше.
Безвоздушные органы
Увидеть то, что происходит у человека внутри, можно и с помощью ультразвука. Этим методом осматривают те органы, которые не содержат воздуха, — печень, желчный пузырь, селезенку. Ультразвуковое исследование гораздо безопаснее рентгеновского и в некоторых случаях позволяет более точно диагностировать заболевание. Правильная подготовка к УЗИ очень важна. Проведение этой процедуры может потерять всякий смысл, если больной не соблюдает перед обследованием рекомендаций врача. Сильной помехой для доктора могут оказаться газы, обычно присутствующие в кишечнике.
Поэтому за три дня до обследования органов брюшной полости необходимо отказаться от пищи, способствующей образованию газов. К ней относятся черный хлеб, сдоба, капуста, горох, фасоль, свежие фрукты и овощи, цельное молоко, соки, газированные напитки, сладости. Разрешаются кисломолочные продукты, мясные, рыбные блюда, гарнир из овощей, кроме картофеля, несладкие каши, подсушенный белый хлеб. Людям, страдающим склонностью к вздутию живота газами, необходимо в эти дни принимать еще и пищеварительные ферменты, например фестал, мезим форте. Очень помогает врачам препарат эспумизан. Он изменяет поверхностное натяжение пузырьков газа в кишечнике, и они лопаются. Эспумизан принимают по 2 капсулы 3 раза в день после еды в течение двух дней перед исследованием. Он абсолютно безвреден. Непосредственно перед УЗИ нужно отказаться на 12 часов от еды и на 4 часа — от жидкости. Необходимо взять с собой полотенце для того, чтобы стереть после процедуры следы специального геля, обеспечивающего лучший контакт датчиков с кожей. Само ультразвуковое исследование абсолютно безболезненно и не доставляет пациенту никаких неприятных ощущений.
Кириллов Вадим
Подготовка к УЗИ брюшной полости, ФГДС и колоноскопии
г.Павлово
г.Павлово, ул. Аллея Ильича, д.5 8 (83171) 2-06-03 5-85-85, 5-70-07 пн-пт c 08:00 до 20:00сб c 08:00 до 18:00вс c 08:00 до 16:00
Подготовка к УЗИ брюшной полости
Правильная подготовка к УЗИ брюшной полости позволяет более точно поставить диагноз и, впоследствии, назначить грамотную схему лечения.
| Врач оценивает размеры, структуру, форму, симметричность внутренних органов пищеварительной системы: почек, печени, желудка, поджелудочной железы, селезенки, желчного пузыря. Эта процедура эффективна при подозрении на опухолевидные образования различного характера (кисты, камни, аденома, раковые поражения). |
От пациента требуется соблюдать несколько несложных правил:
- УЗИ проводится натощак или через 8-10 часов после приема пищи. Любая жидкость, жевательная резинка, леденцы активизируют работу желудка. Поэтому на диагностику лучше приходить в утреннее время.
- Если пациент принимает медикаментозные препараты, об этом должен знать специалист, проводящий исследование, и в дальнейшем это учитывать при подведении итогов.
- Повышенное газообразование также негативно может повлиять на результат диагностики. При подготовке к УЗИ брюшной полости необходимо за 24-48 часов исключить из рациона черный хлеб, тушеные овощи, бобовые. При необходимости пациенту назначают вечером 5-6 таблеток активированного угля, фестал, мезим и прочие препараты, нормализующие пищеварение. Накануне следует отказаться от вредных привычек: применение алкогольных напитков, курение, иначе анализ может быть недостаточно достоверным.
Грамотная подготовка к УЗИ брюшной полости обеспечивает постановку верного результата, поэтому к предварительным мероприятиям нужно отнестись крайне серьезно!
Подготовка к фиброгастродуоденоскопии (ФГДС)
Фиброгастродуоденоскопия (ФГДС) или гастроскопия - осмотр пищевода, желудка и двенадцатиперстной кишки.
| ФГДС или гастроскопию выполняют для выяснения причин болей в животе, тошноты, рвоты, изжоги, затруднения глотания пищи. ФГДС - наилучший метод для обнаружения причин кровотечения из верхних отделов желудочно-кишечного тракта. Обследование может проводиться после хирургических операций на пищеводе, желудке или двенадцатиперстной кишке для раннего выявления возможных осложнений и для определения возникающих изменений слизистой оболочки. |
Этот метод во много раз превосходит по точности рентгенологическое обследование при воспалительных изменениях слизистой оболочки, обнаружении эрозий и язв. При гастроскопии раннее выявление опухолей позволяет добиться успешного излечения от этой патологии.
При необходимости во время процедуры ФГДС можно выполнить биопсию (взятие кусочка слизистой оболочки для гистологического и цитологического исследования). Биопсия производится специальным инструментом, не вызывая у Вас никаких неприятных ощущений.
При проведении ФГДС врачи уделяют большое внимание характеру содержимого желудка (присутствию слизи, желчных выделений, крови). Также проводится оценка слизистой оболочки желудка и двенадцатиперстной кишки. Поэтому для качественного обследования желудка в обязательном порядке необходима правильная подготовка:
- Вечером накануне исследования - легкий ужин
- Исключить прием грубой и трудноперевариваемой пищи, алкоголь
- В день исследования до процедуры не пить, не принимать пищу, не курить
Подготовка к колоноскопии
| Колоноскопия – визуальный осмотр нижних отделов пищеварительного тракта изнутри. Осматривается вся толстая кишка: от заднего прохода до места перехода тонкой кишки в толстую с помощью специального аппарата – колоноскопа, представляющего собой гибкий эластичный управляемый зонд, который вводится через задний проход в положении лежа на левом боку. С помощью оптической системы аппарата врач детально осматривает увеличенное изображение слизистой оболочки вышеперечисленных органов, при необходимости он может взять кусочки ткани для гистологического исследования. Данная процедура называется биопсией, протекает она абсолютно безболезненно. |
| Все это позволяет быстро и точно поставить диагноз в том числе и на самых ранних стадиях развития болезни (воспаление, язва, эрозии, полип, опухоль, кишечное кровотечение и др.). Основываясь на данных колоноскопии, врач может подобрать наиболее правильное лечение в каждом конкретном случае. Чем точнее будет поставлен диагноз, тем успешнее будет проходить лечение. Чем тщательнее подготовлен кишечник, тем лучше условия для эндоскопического обследования!Постарайтесь соблюдать все указания, которые помогут правильно подготовить кишечник к предстоящей колоноскопии. |
Исследование выполняется обычно в первой половине дня.
- За 3 дня до исследования исключить из пищи клетчатку (фрукты овощи, орехи).
- Вечером накануне подготовки Фортрансом (сладковатый порошок) принять слабительное независимо от характера стула – Дюфалак 60 мл или 60 мл касторового масла (2 флакона, принять в теплом виде).
- В день приема Фортранса – легкий обед в 14 часов, пить можно без ограничений.
- Фортранс: каждый пакет развести на 1 литр воды. Вода комнатной температуры, кипяченая или минеральная, но без газов. Принимать накануне исследования все 4 пакета с 15 часов до 19 (21) часов. Пить стаканами с интервалом в 15 мин. Принять 1-1,5 литра, дождаться появления стула, затем продолжить. Раствор можно пить охлажденным, запивать лимонным соком.
В день исследования можно пить и принимать постоянно употребляемые лекарства.
При себе иметь: простыню.
УЗИ органов брюшной полости
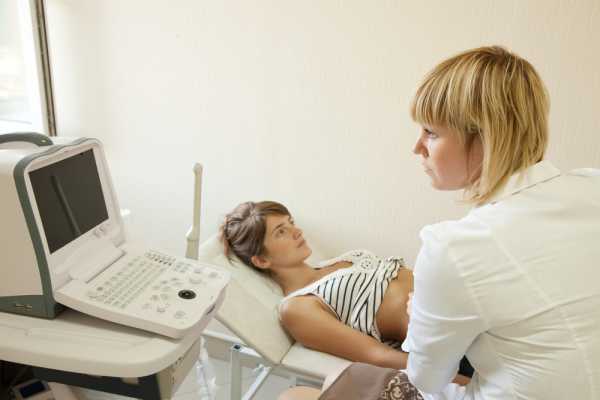 УЗИ органов брюшной полости УЗИ органов брюшной полости
УЗИ органов брюшной полости УЗИ органов брюшной полости брюшная полость, ультразвуковое исследование внутренних органов
УЗИ органов брюшной полости – исследование органов брюшной полости (обычно печени, желчного пузыря, поджелудочной железы) с помощью ультразвука. Принцип действия ультразвукового аппарата заключается в улавливании УЗ-датчиком отраженных от тканей и органов ультразвуковых волн и создании на основе этих данных изображения. Все ткани и органы тела имеют разное акустическое сопротивление, поэтому в разной мере отражают и поглощают ультразвук. В результате на экране аппарата создается картинка, на которой можно различить внутренние структуры организма, измерить размер органов и полостей, сделать вывод о наличии новообразований и прочее. Некоторые аппараты позволяют распечатать полученное изображение, сохранив на память, например, фотографию камней в желчном пузыре. Для обследования на кожу пациента наносится специальный гель, который улучшает проводимость кожи для ультразвука и облегчает скольжение датчика аппарата. С помощью небольшого датчика (он же является и источником ультразвука) врач направляет к внутренним органам ультразвуковой сигнал и улавливает отраженные волны. Чаще всего из органов брюшной полости исследуется состояние печени, желчного пузыря, желчных протоков и поджелудочной железы. При необходимости можно выполнить УЗИ желудка, кишечника, сосудов, проходящих в брюшной полости, селезенки.
В каких случаях назначается УЗИ органов брюшной полости
- травмы брюшной полости;
- острый живот в хирургии;
- диагностика заболеваний желудочно-кишечного тракта (холецистит, ЖКБ, дискинезия желчевыводящий путей, гепатит, цирроз печени, панкреатит, опухоли и другое);
- контроль диагностических и лечебных манипуляций (пункций);
- заболевания брюшного отдела аорты (аневризма, аномалии строения);
- оценка результатов лечения.
Подготовка к УЗИ брюшной полости
УЗИ органов брюшной полости проводится натощак. Последний прием пищи разрешается не позднее восьми часов вечера предыдущего дня. Если исследование невозможно провести утром, допускается легкий завтрак. За 2–3 дня до исследования не рекомендуется употреблять в пищу продукты, способствующие газообразованию в кишечнике: молоко, сладкие фрукты (особенно виноград, изюм, бананы), черный хлеб, квашеную капусту, бобовые. Раздутые вследствие метеоризма петли кишок не позволяют полноценно провести исследование. УЗИ брюшной полости нельзя проводить после гастроскопии (ФГДС) и колоноскопии (ФКС).
Нормальные значения УЗИ брюшной полости
Печень: Структура однородная. Размер правой доли 8,1–10,6 см. Толщина левой доли 5,6–8,2 см. Краниокаудальный размер: правой доли 10,5±1,5 см (max=12 см), левой доли 8,3±1,6 см (max=10,9 см). Длина печени в поперечной плоскости 17,0±0,23 см (14–19 см). Длина правой доли 13,8±0,17 см (11–15 см). Правый и левый долевые протоки до 4–5 мм. Главный желчный проток: до 5 мм.
Желчный пузырь
Округлый или грушевидный. Толщина стенки 1–2 мм при сокращении пузыря от 2 до 5 мм. Толщина стенки в области шейки 4–5 мм. Желчь гомогенная, не содержит включений (песка, камней).Поджелудочная железа
Контуры четкие, структура однородная. Передне-задний размер головки до 2,0–2,5 см. Толщина шейки от 0,7 до 1,2 см. Толщина тела от 0,8 до 2,1 см. Краниокаудальный размер 3,0±0,6 см. Передне-задний размер хвоста от 1,5 до 2,0 см. Краниокаудальный размер хвоста 3,6±1,2 см.Вирсунгов проток
Передне-задний размер от 0,8 до 2,0 мм. Диаметр протока: в области хвоста 1,0–1,7 мм, в области тела 2,4–2,6 мм,в области головки 2,6–3,3 мм.
Интерпретация результатов
При воспалительных процессах наблюдается увеличение размеров органов, нечеткость их контуров. При дистрофических изменениях – неоднородность структуры. Во время УЗИ органов брюшной полости часто обнаруживают камни в желчном пузыре, что является поводом для консультации с хирургом. В ряде случаев УЗИ выявляет опухоли, эхинококкоз, нарушение анатомического строения. В хирургии УЗИ брюшной полости нередко помогает определить наличие свободной жидкости в брюшной полости (что характерно для кровотечения, перитонита, асцита), нарушение целостности органов брюшной полости (прободение, аутолиз и прочее).
Повторные исследования для контроля эффективности лечения желательно проводить в рамках одной клиники с помощью одного и того же аппарата и, по возможности, у одного и того же специалиста, так как результаты исследования могут значительно разниться в зависимости от оборудования и опыта врача УЗИ-диагностики.
В материале использованы фотографии, принадлежащие shutterstock.com Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе