Поджелудочная железа что это
Поджелудочная железа
Крупная железа, которая располагается в брюшной полости позади желудка, тесно примыкает к двенадцатиперстной кишке. Является главной пищеварительной железой, вырабатывающей многие ферменты, переваривающие белки, жиры и углеводы. Среди них трипсин, химотрипсин, панкреатическая амилаза и др. Одновременно является и железой внтренней секреции, вырабатывающей инсулин и один из континсулярных гормонов - глюкагон.
Поджелудочная железа: строение, функции, болезни, их диагностика и лечение
Поджелудочная железа (ПЖ) – орган пищеварительной системы, выполняющий сразу и эндо- и экзокринную функцию. Так, основное ее предназначение – это выработка панкреатического сока, содержащего пищеварительные ферменты, и продукция основных гормонов инсулина и глюкагона, а также некоторых дополнительных, например, грелина, отвечающего за аппетит и формирующего позывы необходимости приема пищи. Являясь одновременно железой внешней и внутренней секреции, поджелудочная железа принимает важное участие не только в пищеварительном процессе, но также в углеводном, жировом и белковом обмене.
Впервые упоминание о поджелудочной железе появилось в Талмуде, где пищеварительный орган называли «пальцем бога». В своих трудах Аристотель рассматривал поджелудочную железу, как орган, защищающий большие кровеносные сосуды, и данное мнение поддерживалось, как ни странно, до XVII века. Почти пять сотен лет назад итальянский естествоиспытатель Везалий описывал железистый орган, отводя ему важную роль в распределении сосудов. Сегодня же поджелудочная железа изучена в достаточной мере, что позволяет современным врачам точно ставить диагноз и назначать эффективное лечение.
Поджелудочная железа у взрослых
Важная роль отводится поджелудочной железе в организме взрослого человека. Она не только участвует в пищеварении, но и вырабатывает гормоны, необходимые для поддержания многих обменных процессов. Железистый орган довольно чувствителен, и поэтому любые нарушения в его работе моментально отражаются на здоровье и самочувствии человека.
Вес поджелудочной железы взрослого человека колеблется в среднем в пределах 70-80 г. При этом ее длина может равняться 15-22 см.
Поджелудочная железа у детей
Примерно на 4-5 неделе внутриутробного развития плода из мезенхимы и энтодермы начинает формироваться поджелудочная железа человека. Локализуется она рядом с местом, где в дальнейшем будет развиваться печень. Мезенхима – это эмбриональный зачаток, предназначенный для формирования соединительной ткани, скелета, крови и гладких мышц. Из нее при развитии поджелудочной железы образуется соединительная ткань. Энтодерма – наружный зародышевый листок, используемый организмом для формирования кожного эпителия и нервной системы. Энтодермальные клетки служат для образования выводных протоков и участков поджелудочной железы, отвечающих за внешнесекреторную функцию.
Сначала поджелудочная железа представляет собой небольшое выпячивание эмбриональной кишки. По мере развития плода эпителиальные клетки делятся и формируют основные части железистого органа: головку, тело и хвост. Эндо- и экзокринные функции ПЖ выполняются ней уже на в конце первого триместра беременности. В это же время появляются ацинусы (структурно-функциональные единицы органа) и протоки. Островковые клетки поджелудочной железы обозначаются приблизительно на 9-ой неделе беременности. Их формирование продолжается до конца беременности.
При рождении поджелудочная железа человека достигает 3-5 см в длину и весит всего 2-3 г. В организме новорожденного пищеварительный орган расположен выше, чем у взрослых, на уровне XI-XII грудных позвонков. С момента появления на свет в организме ребенка происходит активное развитие поджелудочной железы, которая примерно к 3-4-месячному возрасту малыша увеличивается практически в два раза. В три года масса органа равна приблизительно 20 г, в 10-12 лет – 30 г. ПЖ у новорожденных в некой мере подвижна, что обусловлено отсутствием прочной фиксации органа к задней брюшной стенке. Положение, характерное для организма взрослого человека, поджелудочная железа принимает примерно к 6 годам.
Анатомические особенности и физиология ПЖ
Два самых больших органа, отвечающих за синтез жизненно важных ферментов, – это печень и поджелудочная железа. ПЖ представляет собой удлиненный орган серо-розового цвета, локализующийся на задней стенке брюшины и немного заходящий в зону левого подреберья. В его строение выделяют три части: головку, тело, хвост.
Крупная по своим размерам и незаменимая для нормальной работы организма железа выполняет, как внешне-, так и внутрисекреторные функции. Ее экзокринная часть обладает типичными секреторными отделами и протоковой частью. Здесь происходит выработка панкреатического сока, предназначенного для переваривания пищи, расщепления белков, жиров и углеводов. Эндокринная часть ПЖ состоит из панкреатических островков, отвечающих за синтез гормонов и регулирующих углеводно-жировой обмен в организме.
У взрослого человека головка ПЖ имеет ширину от 5 см и более, толщина данной части варьируется в пределах 1,5-3 см. Ширина тела поджелудочной железы составляет примерно 1,75-2,5 см. Хвост органа в длину может достигать 3,5 см, а в ширину – приблизительно 1,5 см. Внешне поджелудочная железа покрыта тонкой соединительнотканной капсулой.
Где находится ПЖ?
Чтобы уметь вовремя распознавать признаки нарушений со стороны ПЖ, необходимо понимать, где и как именно в организме она расположена. Итак, локализуется поджелудочная железа на уровне первого-второго поясничного позвонка поперечно. При этом хвост органа находится немного выше его головки. Проще говоря, орган расположен примерно в 5-10 см от пупка по направлению вверх. Головка органа прилегает к двенадцатиперстной кишке, которая охватывает ее в форме подковы. Поджелудочная железа снабжается кровью с помощью поджелудочно-двенадцатиперстных артерий. Обратный кровоток выполняется по воротной вене.
За ПЖ локализуется позвоночник, нижняя полая и левая почечная вены, а также аорта. Перед ней расположен желудок. Отвечая на вопрос, где находится поджелудочная железа, стоит отметить, что поверхность ее тела разделяют на переднюю/заднюю/нижнюю части:
- передняя часть прилегает к задней стенке еще одного важного пищеварительного органа – желудка;
- задняя – соприкасается с позвоночником и брюшной аортой;
- нижняя поверхность расположена под корнем поперечной (второго отдела) ободочной кишки.
Кроме того, в строении органа выделяют передний/верхний/нижний край. Хвост железы по длине достигает ворот селезенки и расположен по направлению вверх и влево.
Функции поджелудочной железы
Один из важнейших органов ЖКТ обладает смешанной функцией. Так, с одной стороны, поджелудочная является внешнесекреторной, с другой – внутрисекреторной железой. Экзокринные (внешнесекреторные) функции заключаются в выработке пищеварительных ферментов (энзимов) и их выделении в двенадцатиперстную кишку. Основная задача панкреатических ферментов – расщепление и усвоение углеводов/белков/жиров. Как железа внешней секреции ПЖ синтезирует инсулин, глюкагон и другие жизненно важные гормоны.
Гормоны поджелудочной железы расщепляют жирные кислоты, необходимые для нормального функционирования почек, сердечной и других мышц. Не менее значимы гормоны поджелудочной железы для печени, которая использует их в качестве дополнительного энергетического материала.
Эндо- и экзокринные функции железистого органа не зависят друг от друга. Поэтому, например, при сахарном диабете расстройств пищеварения у пациентов не наблюдается. Так же наоборот перенесенные тяжелые воспалительные процессы в тканях органа не всегда провоцируют развитие стойкой гипогликемии. Но при этом стоит отметить, что любые патологические изменения в поджелудочной железе негативно сказываются на углеводно-жировом и энергообмене.
Ферменты поджелудочной железы

Продукция пищеварительного сока с ферментами – это и есть эндокринная функция ПЖ. Клетки органа синтезируют так называемые «проферменты», которые до определенного момента являются неактивными. В сутки они продуцируют примерно 0,5-1 л пищеварительного сока. Его выброс происходит при попадании в желудок пищи. При этом в двенадцатиперстную кишку выделяются гормоны, которые и активируют ферменты ПЖ вне тканей самого органа. Активность ферментной выработки зависит от секретина и панкреозимина, выделяющихся слизистой оболочкой тонкой кишки при попадании в нее желудочного сока. Основным раздражителем в данном процессе является соляная кислота, содержащаяся в желудочном соке.
Основными ферментами, синтезируемыми поджелудочной железой и принимающими участие в пищеварении, являются:
- амилаза, отвечающая за расщепление углеводов, которые поступают в организм вместе с пищей;
- липаза, предназначенная для переваривания жиров после их обработки желчью;
- трипсин и химотрипсин, расщепляющие белок, прошедший первоначальные этапы переваривания уже в желудке.
Стоит отметить, что такой фермент как трипсин вырабатывается только клетками ПЖ. В то же время липаза продуцируется не только поджелудочной железой, но и печенью, легкими и кишечником. А синтез амилазы частично берут на себя слюнные железы. Липаза является водорастворимым ферментом, предназначенным для расщепления нейтральных жиров. Такой фермент играет важную роль в энергообмене, отвечая за транспорт полиненасыщенных жирных кислот и всасывание определенных жирорастворимых витаминов.
«Пусковым механизмом» для выработки ферментов является пища, поступающая в организм. Активация панкреатических ферментов, как упоминалось ранее, происходит под воздействием желчи.
Экзокринная функция поджелудочной железы: гормоны и их роль
Уменьшение/увеличение уровня сахара – основная функция, которую выполняют инсулин и глюкагон. За выработку инсулина отвечают β-клетки так называемых островков Лангерганса, расположенные преимущественно в хвостовой части органа. Инсулин обеспечивает проникновение глюкозы в клетки, способствуя ее усвоению и уменьшению количественного показателя сахара в крови. Второй гормон, глюкагон, наоборот, повышает сахар, устраняя гипогликемию. Он вырабатывается α-клетками, которые также составляют островки Лангерганса. Стоит отметить, что альфа-клетки отвечают не только за синтез глюкагона, но также продуцируют липокаин – вещество, защищающее печень от жирового перерождения.
Помимо альфа- и бета-клеток, островки Лангерганса примерно на 1% состоят из дельта-клеток и на 5% из ПП-клеток. Первые отвечают за выработку грелина – так называемого гормона аппетита. Вторые продуцируют панкреатический полипептид, состоящий из 36 различных аминокислот и контролирующий секреторную функцию ПЖ. Такие сложные процессы позволяют утверждать, что печень и поджелудочная железа, а также ряд других органов тесно взаимосвязаны, и нарушения в работе ПЖ несомненно вызывают проблемы со стороны других систем.
Особенности болевого синдрома
Поводом для неотложного обращения к гастроэнтерологу являются разного рода боли в поджелудочной железе и других областях живота, причину которых человек не может определить самостоятельно. Именно боль выступает первостепенным признаком различных заболеваний, например, панкреатита, камней в протоках, некроза тканей и др.
Воспаление поджелудочной железы (панкреатит) сопровождается, как правило, болезненными ощущениями в левом подреберье, дополняемыми учащенным сердцебиением, чрезмерной потливостью, общей слабостью, поносом и рвотой. При развитии острого воспалительного процесса боль в поджелудочной железе ярко выражена и может быть опоясывающей. При этом утолить боль с помощью спазмолитических препаратов невозможно. Немного ослабить ее проявления пациенту помогает принятие сидячего положения с наклоном вперед. Боли в поджелудочной железе при остром воспалении необходимо дифференцировать с симптомами остеохондроза, пиелонефрита и опоясывающего лишая:
- остеохондроз поясничного отдела сопровождается болезненными ощущениями, проявляющимися при прощупывании пораженной области;
- опоясывающий лишай, вызванный вирусом герпеса, проявляется также кожной сыпью;
- а приступ пиелонефрита можно определить с помощью легкого постукивания по спине в области почек, при котором болезненные ощущения только усиливаются.
Хроническое воспаление ПЖ, в отличие от острого, проявляется более слабыми болями. Они, как правило, возникают после приема пищи, запрещенной при данном заболевании. Часто болезненные ощущения при хроническом панкреатите становятся привычными для пациента, что служит причиной позднего обращения к врачу и активного прогрессирования болезни.
Заболевания поджелудочной железы

Проявления различных заболеваний поджелудочной железы во многом схожи. Так, общими симптомами патологий пищеварительного органа, как правило, выступают болезненные ощущения, локализующиеся в области правого или левого подреберья или носящий опоясывающий характер, а также диспептические расстройства. Боль в поджелудочной железе может локализоваться в эпигастрии, левом подреберье или быть опоясывающей, отдавая в спину и левую лопатку. Болезненные проявления отличаются, в зависимости от того, какое именно заболевание поджелудочной железы протекает у пациента. При этом боль может проявляться приступами или иметь постоянный характер, усиливаясь после чрезмерных приемов пищи или употребления жирных, жареных, острых блюд, газированных напитков, алкоголя и т.д. Различные заболевания ПЖ могут также проявляться резким уменьшением аппетита и потерей веса.
Рак поджелудочной железы
Опухолевые образования в тканях пищеварительных органов занимают третье место по своей распространенности. Среди мужчин рак поджелудочной железы занимает четвертое место по частоте смертности, среди женщин – пятое. При этом у мужчин данное заболевание диагностируется в 1,5 чаще. И происходит это, как правило, в период 60-80 лет.
Факторами, создающими благоприятные условия для развития рака поджелудочной железы, являются:
- хроническое воспаление ПЖ;
- злоупотребление алкоголем и курение;
- сахарный диабет;
- чрезмерное употребление жареных и жирных продуктов;
- воздействие на организм экзогенных канцерогенов;
- алиментарно-конституционное ожирение;
- мутационные изменения гена р53, онкогена К-ras.
Примечательно, что примерно у 95% пациентов с диагнозом «аденокарцинома поджелудочной железы» наблюдается мутация генов семейства К-ras, контролирующий рост злокачественных клеток.
Чаще всего рак поджелудочной железы локализуется в головке пищеварительного органа. Данная локализация определяется примерно в 80% случаев. Более редки случаи обнаружения опухолей в хвосте и теле железы. Злокачественное поражение всех тканей ПЖ (диффузный рак) и мультицентрическое расположение новообразований является еще более редким диагнозом.
В большинстве случаев материалом для формирования раковых опухолей поджелудочной железы служат эпителиальные клетки выводных протоков пищеварительного органа. Также встречаются злокачественный образования, состоящие из ацинарных клеток и плоскоклеточный рак. Метастазы могут наблюдаться в забрюшинных лимфоузлах и лимфоузлах печеночно-двенадцатиперстной связки. По кровеносным сосудам метастазы могут распространяться в костные ткани, печень, почки и надпочечники, легкие.
Как именно проявляют себя симптомы рака поджелудочной железы, зависит от того, где расположена опухоль и какие у нее размеры.
- На начальной стадии признаками развития болезни могут быть общая слабость, быстрая утомляемость, диспептические расстройства и заметный дискомфорт в животе.
- По мере прогрессирования заболевания пациенты могут отмечать тупую боль в эпигастрии и правом подреберье. Иногда болезненные ощущения могут носить опоясывающий характер, отдавая в спину и поясницу.
Вышеперечисленные симптомы рака поджелудочной железы не специфичны. Такие же признаки могут наблюдаться и при других заболеваниях ПЖ, например, при панкреатите, протекающем в острой и хронической форме.
При появлении подобной симптоматики необходимо обратиться к врачу. При определении онкологических заболеваний поджелудочной железы важно дифференцировать диагноз с болезнями желчевыводящих путей, доброкачественными новообразованиями и панкреатитом.
Воспаление поджелудочной железы
Воспаление поджелудочной железы – панкреатит – заболевание, протекающее с поражением паренхимы и тканей, окружающих железистый орган. Вместе с острым аппендицитом и холециститом панкреатит составляет тройку заболеваний, требующих неотложного хирургического вмешательства. Ввиду анатомических особенностей ПЖ и значимости выполняемых ей функций осложнения, возникающие на фоне воспалительного процесса, представляют особую опасность для здоровья и жизни пациента.
Неактивные ферменты, вырабатываемые поджелудочной железой, вместе с панкреатическим соком выбрасываются через проток в кишечник сразу после приема пищи. Воспалительный процесс, поражающий ткани железистого органа, блокирует просвет панкреатического протока, и, соответственно, поджелудочная железа утрачивает возможность выбрасывать ферменты, и они активируются в прямо в ней. Таким образом, ферменты ПЖ, предназначенные для переваривания белков, жиров и углеводов, начинают разрушать клетки органа.
Острый панкреатит

Воспаление, развивающееся в ПЖ и протекающее в острой форме, представляет особую опасность для здоровья и жизни пациента. Острый панкреатит сопровождается некрозами и геморрагиями. Развивается он вследствие преждевременной активации ферментов, которые начинают разрушать клетки органа. Причинами, провоцирующими такое нарушение, могут стать:
- употребление большого количества жирной, жареной, острой пищи или алкоголя;
- желчнокаменная болезнь, при которой может развиться обструкция протока ПЖ;
- метаболические и медикаментозные поражения;
- почечная недостаточность и инфекционные заболевания, например, гепатит В;
- повреждения ПЖ в результате проведенных хирургических операций.
Первые две причины острой воспалительной болезни поджелудочной железы наиболее распространены, остальные же встречаются довольно редко.
Общими клиническими проявлениями острого панкреатита выступают болевой и диспепсический синдром, а также симптомы эндо- и экзокринной недостаточности. Боль при остром воспалении локализуется в верхней части живота, с левой и правой стороны. Она может быть опоясывающей, отдавать в поясницу и левую нижнюю конечность. Усиление болей наблюдается после еды. Обусловлено это тем, что с поступлением пищи поджелудочная железа начинает вырабатывать еще больше ферментов, которые активизируясь в ней, еще больше поражают ткани органа. Именно поэтому при приступе острого панкреатита крайне важно сохранять покой, отказаться от приема какой-либо пищи. Также необходимо наложить холодную грелку или бутылку с водой на место, где находится поджелудочная железа. Это поможет немного замедлить воспалительный процесс. Сразу при проявлении признаков приступа острого панкреатита необходимо вызвать скорую помощь.
Признаки диспепсического синдрома подразумевают появление тошноты, многократной рвоты, которая не приносит облегчения и может иметь включения желчи, а также вздутие живота.
Хронический панкреатит
По статистическим данным, примерно у 27,4-50 человек из 100000 на территории России диагностируется хронический панкреатит. Среди детей цифра меньше и составляет 9-25 случаев на 100000 человек. На сегодняшний день в развитых странах отмечается «омоложение» хронического панкреатита. Если ранее средний возраст пациентов с данным диагнозом составлял 50 лет, то сегодня он составляет 39 лет. Кроме того, среди пациентов стало на 30% больше женщин.
Под хроническим панкреатитом подразумевают прогрессирующую воспалительную болезнь поджелудочной железы, при которой отмечаются необратимые деструктивные изменения паренхимы и, соответственно, стойкое нарушение внутри- и внешнесекреторной функции органа.
Такие вредные привычки как табакокурение и злоупотребления алкоголем являются самыми распространенными причинами развития воспаления поджелудочной железы, протекающего в хронической форме. Также отмечается тесная связь механизмов развития хронического панкреатита с патологическими процессами, протекающими в желчевыводящих путях, желудке и двенадцатиперстной кишке. Не менее важными факторами, провоцирующими развитие заболевания поджелудочной железы, являются:
- неправильное питание, переедание;
- отсутствие в рационе необходимого количества антиоксидантов, белка и витаминов;
- неконтролируемый прием определенных медикаментозных препаратов;
- химическое воздействие на органы пищеварительной системы;
- генетическая предрасположенность.
В основном клиническая картина болезни представлена болевым синдромом и синдромом нарушения пищеварения. Каждый синдром может проявляться, как самостоятельно, так и в комплексе с другим. Боль может носить рецидивирующий или постоянный характер. Локализоваться она может в верхней и средней части живота или же по срединной линии. Боль может иррадиировать в спину и быть опоясывающей.
Боль при хроническом панкреатите сильная и может сохраняться на протяжении длительного времени. После приемов пищи она усиливается примерно через полчаса. Но стоит отметить, что усиление болевого синдрома после еды наблюдается далеко не у всех пациентов.
Воспалительная болезнь поджелудочной железы, протекающая в хронической форме, может сопровождаться отрыжкой, тошнотой и изжогой, связанных с приемами пищи. Также при хроническом панкреатите у пациентов может наблюдаться диарея, стеаторея, метеоризм, утрата аппетита и потеря веса. Развитие болезни можно разделить на два этапа:
- начальный, длящийся, как правило, до 10 лет и сопровождающийся чередованием периодов ремиссий и обострений заболевания;
- внешнесекреторная недостаточность, развивающаяся вследствие повреждения тканей поджелудочной железы.
Стоит отметить, что на любом этапе развития болезни поджелудочной железы могут развиться осложнения.
Врожденные аномалии развития поджелудочной железы

Аномалии в развитии ПЖ – явление нередкое. При их наличии возможно два варианта развития событий. В первом аномалии органа не приносят какого-либо дискомфорта и не причиняют вред здоровью. Обнаружить их можно только при обследовании поджелудочной железы. Часто это случается при прохождении пациентом обследований при наличии жалоб на другие органы пищеварительной системы и не только. Во втором – аномалии развития ПЖ могут становиться причиной возникновения тех или иных болезней в будущем.
Довольно редкой аномалией является добавочная железа, иначе именуемая аберрантной. Материалом для ее формирования служат ткани самого пищеварительного органа. Но при этом добавочная железа развивается в других органах, например, в желудке, двенадцатиперстной кишке и др. Ее размеры могут составлять 0,5-6 см. В строении железы-«двойника» так же могут выделяться хвост, тело и головка или же только протоки. К другим аномалиям развития ПЖ относят:
- кольцевидную и расщепленную ПЖ;
- удвоение выводных протоков;
- добавочный сосочек в строении железистого органа;
- врожденная гипоплазия.
Кольцевидная ПЖ встречается также довольно редко. При такой аномалии нижняя часть двенадцатиперстной кишки частично или полностью соприкасается с тканями головки ПЖ. При этом двенадцатиперстная кишка сужается, что приводит к развитию частичной дуоденальной непроходимости, протекающей в хронической форме. Нередко кольцевидная ПЖ определяется в процессе обследований или оперативных вмешательств. Иногда после приема пищи у пациентов с такой аномалией появляется рвота, при которой также может выделяться желчь.
Определить патологию можно посредством рентгенологического исследования. Хирургическое лечение показано при нарушениях оттока содержимого желудка и клинических проявлениях, доставляющих существенный дискомфорт или наносящих вред здоровью пациентов.
Диффузные изменения поджелудочной железы
Разного рода изменения поджелудочной железы, определяющиеся с помощью УЗИ, чаще всего являются признаками определенных заболеваний. Так:
- при обнаружении диффузного уменьшения плотности тканей определяется их отек, что может свидетельствовать о развитии панкреатита;
- диффузные изменения, возникновение которых обусловлено замещением здоровых тканей ПЖ жировыми, могут отмечаться у пожилых пациентов или людей с диагнозом «сахарный диабет»;
- при определении фиброза тканей ПЖ у пациента, прошедшего обследование, могут диагностировать воспаление пищеварительного органа.
Умеренные диффузные изменения поджелудочной железы также могут появляться вследствие частых стрессов, нерационального и нерегулярного питания. Для их устранения врач может порекомендовать пациенту устранить из своей жизни факторы, провоцирующие изменения поджелудочной железы.
Выраженные диффузные изменения поджелудочной железы могут свидетельствовать о воспалительных процессах в тканях органа, что, как правило, сопровождается болезненными ощущениями. Для постановки точного диагноза пациенту назначается комплексное обследование. Нередко причиной выраженных изменений поджелудочной железы выступает панкреатит. В таком случае пациенту назначается медикаментозное лечение с приемом противовоспалительных препаратов. Иногда для устранения проблемы требуется хирургическое вмешательство.
Обнаружение хронических диффузных изменений поджелудочной железы может свидетельствовать о развитии фиброза, панкреатита или липоматоза. Очаговые и дистрофические изменения ПЖ часто являются признаком наличия камней и кист, развития опухолевого процесса. Важное значение в постановке диагноза имеет определение эхографических и эхоскопических диффузных изменений поджелудочной железы:
- при обнаружении таких изменений и незначительном увеличении ПЖ можно предположить развитие острого панкреатита;
- сниженная эхогенность и нормальные размеры органа могут свидетельствовать о наличии хронического панкреатита;
- повышенная эхогенность и нормальные размеры ПЖ – признаки липоматоза;
- повышенная эхогенность, уменьшение размеров органа или увеличение его плотности говорит о возможном развитии фиброза.
При диффузных уплотнениях паренхимы, в зависимости от их локализации, у пациента могут диагностироваться, как заболевания поджелудочной железы, так и болезни других органов, с которыми взаимодействует паренхима.
При этом может наблюдаться отечность и некроз тканей поджелудочной железы, а также воспалительный процесс.
Как диагностируют болезни поджелудочной железы?
Посещение врача при появлении симптомов каких-либо нарушений со стороны поджелудочной железы начинается, как правило, с опроса и осмотра пациента. При этом специалист в первую очередь обращает внимание на цвет кожи и слизистых оболочек, а также определяет, как и где проявляют себя болезненные ощущения. Локализация болезненных проявлений зависит от того, какая именно часть пищеварительного органа подвержена влиянию патологических процессов:
- боль в правом подреберье над пупком свидетельствует о том, что патологический процесс развивается в тканях головки ПЖ;
- болезненные ощущения в подреберье над пупком слева позволяют определить, что болезнь затронула хвост пищеварительного органа;
- опоясывающая боль по верхней части живота является признаком поражения патологическим процессом сразу головки, тела и хвоста органа.
При диагностике болезней ПЖ важно исключить поражение поперечной ободочной кишки. Выполняется дифференциальная диагностика пальпаторным методом. Для этого врач тщательно прощупывает участки, где проявляется боль, в положении лежа на спине и на левом боку. Если боль уменьшается при положении лежа на боку, можно сделать вывод, что патологический процесс затронул именно поджелудочную железу.
Лабораторные методы диагностики
Основными анализами при подозрениях на заболевания ПЖ являются определение уровня панкреатических ферментов в сыворотке крови. Также пациентам назначается сдача общего анализа крови. При поражениях ПЖ такой анализ показывает увеличение лейкоцитов. Дополнительно может назначаться:
- исследование активности ферментов, вырабатываемых печенью;
- определение уровня билирубина, повышение которого может свидетельствовать о развитии приступа панкреатита;
- исследование мочи с помощью РАВА-теста, определяющего наличие амилазы;
- анализ кала на содержание химотрипсина, трипсина и жиров.
Определить нарушения углеводного обмена позволяет анализ крови на сахар.
Инструментальная диагностика
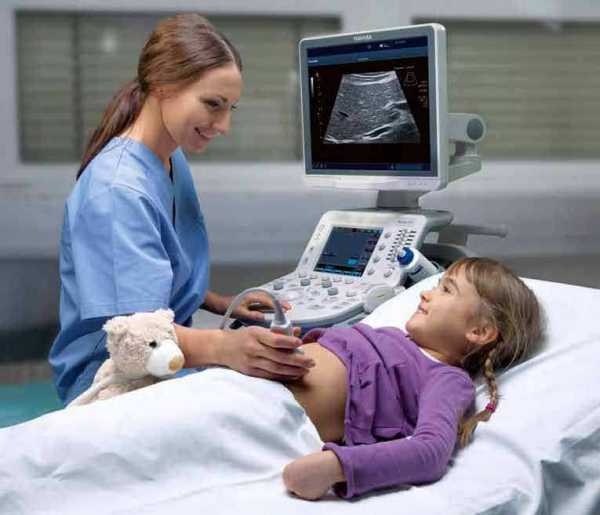
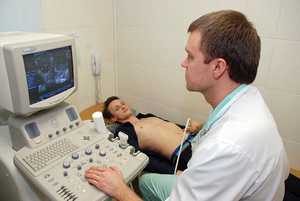
Инструментальное обследование при диагностике заболеваний ПЖ является обязательным. Чаще всего используется УЗИ, позволяющее определить структуру тканей органа, четкость его контуров, оценить состояние выводных протоков и обнаружить камни в желчном пузыре. Кроме того, для определения размеров органа может использовать рентгенографическое исследование. Компьютерная и магнитно-резонансная томография назначаются в индивидуальном порядке. Такие исследования позволяют уточнить диагноз, определить развитие панкреонекроза и скопление жидкости в брюшной полости.
Обследование поджелудочной железы: УЗИ
Как правило, УЗИ органа пищеварительной системы назначается при:
- продолжительных или часто повторяющихся болевых проявлений в эпигастрии;
- болях во время пальпации эпигастральной области;
- остром или хроническом воспалении;
- подозрениях на наличие кисты, гематомы, абсцесса или опухоли;
- изменениях задней стенки желудка;
- деформации петли двенадцатиперстной кишки.
Эхографическое исследование позволяет оценить состояние ПЖ в различных проекциях. Кроме того, УЗИ поджелудочной железы предоставляет возможность оценить динамику развития заболевания. Но стоит отметить, что ввиду особого анатомического строения органа УЗИ поджелудочной железы является довольно трудоемким процессом.
Нормальная эхоструктура поджелудочной железы похожа на эхоструктуру печени с небольшими эхосигналами, равномерно распределяющимися по всей площади органа. Стоит отметить, что возрастные изменения в организме усиливают эхоструктуру ПЖ. Изменения эхоструктуры поджелудочной железы, определяемые на УЗИ, могут свидетельствовать о развития различных патологических процессов. Например, при сниженной эхоструктуре и отеке органа может быть диагностирован острый панкреатит. Усиление эхоструктуры и гетерогенность свидетельствуют о хроническом воспалении или онкологическом заболевании органа.
Нормальные показатели при обследовании протока не должны превышать отметку в 1,5-2 мм. Расширение протока до 2,5-5 мм может отмечаться при воспалительном процессе, протекающем в хронической форме.
Для наиболее точной оценки структуры поджелудочной железы используется компьютерная томография. При проведении такого исследования пациент лежит на столе, который подсоединен к специальному сканеру. Последний настраивается в зависимости от того, какой именно орган подлежит осмотру. Сканер компьютерного томографа направляет рентгеновское излучение на область, где находится поджелудочная железа. Полученное изображение отображается на экране компьютера.
Если имеются подозрение на наличие опухолей в тканях ПЖ, при проведении компьютерной томографии применяется контрастная краска, принимаемая перорально или вводимая внутривенно. Проведение КТ актуально для определения злокачественных новообразований или воспаления тканей поджелудочной железы.
Одной из самых эффективных диагностических мер для определения заболеваний поджелудочной железы является проведение МРТ. Используют магнитно-резонансную томографию в основном для определения опухолей, оценки их размеров, локализации и прочих важных для лечения характеристик. Исследование органа данным методом занимает в пределах 10-30 минут. Для получения более подробной картины при наличии сложных патологий в процессе проведения МРТ может дополнительно использоваться контрастное вещество.
Лечение болезней поджелудочной железы
Заболевания поджелудочной железы, независимо от степени сложности, требуют своевременного начала лечения. Это может быть, как соблюдение диеты, так и прием медикаментозной терапии или же лечение посредством хирургического вмешательства. Например, приступ острого панкреатита требует срочной госпитализации, а хронический панкреатит в стадии ремиссии предполагает лечение посредством диетического питания в домашних условиях.
Медикаментозная терапия

Для лечения тех или иных болезней поджелудочной железы после проведения детального обследования пациенту могут назначаться:
- препараты спазмолитического действия, например, Баралгин, Папаверин и Но-Шпа;
- Ибупрофен и Ацетаминофен, актуальные при умеренных болезненных проявлениях;
- анальгетики, например, Парацетамол или Аспирин;
- антигистаминные и холинолитические лекарственные препараты (Димедрол, Атропин и др.);
- антацидные суспензии и гели, позволяющие снять боль, исключить раздражение и поражение слизистой желудка;
- ферментные препараты, позволяющие снизить выработку панкреатических ферментов (Контрикал, Апротинин);
- ферментные препараты для улучшения пищеварения, например, Панкреатин, Фестал, Панзинорм и др.
Относительно последнего пункта стоит отметить, что такие препараты изготавливаются на основе свиного белка, который может стать причиной аллергических реакций у некоторых пациентов. Чтобы не допустить осложнений в таком случае назначаются растительные препараты, в составе которых имеется рисовый грибок или папаин. Для поддержания нормальных функций ПЖ могут назначаться препараты с пилокарпином, морфином, витамином А, сульфатом магния и др.
Хирургическое лечение
Хирургическое лечение поджелудочной железы – сложный процесс, требующий высокого уровня мастерства со стороны врачей. Железистый орган окружен множеством кровеносных сосудов и выводных протоков, а объем соединительной ткани при этом минимальный. Тактика проведения хирургического вмешательства зависит от типа заболевания и того, какие именно меры для его лечения необходимо предпринять. Например, при необходимости частичного и полного удаления поджелудочной железы хирургическое лечение выполняется через верхний поперечный разрез брюшной полости. Также может использоваться Т-образный перевернутый разрез или верхняя срединная лапаротомия.
Лечение свищей: операция
Свищ – образование, появляющееся на месте разорвавшихся кист, травм, участков, где ранее выполнялась биопсия или проводилось оперативное вмешательство. Для доступа к органу выполняется продольная или поперечная лапаротомия. Важно, чтобы середина разреза припадала на место расположения свища. Свищ иссекается у основания. При этом свищевой ход не повреждается. При локализации свища в области тела или хвоста органа при его удалении иссекается также часть самой поджелудочной железы.
Операция при остром панкреатите
При приступе острого панкреатита решающими являются первые сутки после его начала. Если за это время у пациента не отмечается положительная динамика применяемого лечения, врач может принять решение о проведении операции. При необходимости дополнительного уточнения диагноза может проводиться диагностическая лапароскопия. По ее результатам лечение может быть скорректировано:
- при обнаружении отека органа проведение операции откладывается или отменяется вовсе;
- при наличии геморрагических участков и участков омертвевших тканей наиболее уместным будет проведение радикальной некрэктмии.
Если некрозом поражены ткани всего железистого органа, выполняется тотальная панкреатэктомия.
Хирургическое лечение кист
Острый панкреатит и травмы поджелудочной железы могут стать причиной появления в ее тканях кист. Доброкачественные новообразования содержат жидкость и кусочки отмершей ткани. Кисты могут локализоваться в различных частях пищеварительного органа и достигать довольно больших размеров. Небольшие по размеру кисты удаляются методом радикального иссечения. Крупные кисты требуют наложения анастомоза. Данная методика оперативного вмешательства предполагает сообщение петли кишки и кисты с целью отведения ее содержимого.
Частичное и полное удаление
Полное или частичное удаление пищеварительного органа выполняется при обширных повреждениях его тканей. Для этого может применяться левосторонняя гемипанкреатэктомия или тотальная панкреатэктомия. Первый тип операции предполагает удаление тела или хвоста органа. После такой операции риск развития сахарного диабета отсутствует. Второй тип операции подразумевает полное удаление органа. После операции ввиду отсутствия основного источника гормона инсулина развивается сахарный диабет.
Профилактика заболеваний поджелудочной железы

Профилактика болезней поджелудочной железы в первую очередь заключается в исключении из своей жизни факторов риска их развития. Так, к основным профилактическим мерам относится отказ от вредных привычек (курения, употребления алкоголя), корректировка своего рациона и при первых проявлениях проблем с поджелудочной железой – соблюдение диеты. Безусловно, важно обращаться к врачу-гастроэнтерологу сразу при появлении первых признаков нарушений со стороны пищеварительной системы.
Здоровье поджелудочной железы и диета
При любых патологических процессах, в которых пребывает поджелудочная железа, диета является обязательным условием эффективного лечения. Кроме того, соблюдение специальной диеты выступает отличной профилактической мерой, позволяющей значительно снизить риск развития заболеваний органов пищеварительного тракта. Обусловлено это тем, что количество панкреатических ферментов, выделяемых поджелудочной железой, зависит от типа продуктов, которые употребляются за один прием пищи. Специалисты рекомендуют раздельное питание, позволяющее снизить нагрузку на пищеварительный тракт. Если нарушения определяются в таком органе, как поджелудочная железа, диета предполагает также полное исключение перееданий. Среди запрещенных продуктов стоит отметить:
- жирную и острую пищу;
- блюда, приготовленные посредством жарки;
- алкогольные напитки;
- колбасные изделия и полуфабрикаты;
- крепкий чай и черный кофе;
- кислые соки, торты и прочие тяжелые для пищеварения кондитерские изделия.
Условиями диеты при заболеваниях поджелудочной железы разрешается употребление:
- слабого чая, возможно, с добавлением лимона, небольшого количества сахара или его заменителей, молока;
- отвара шиповника, фруктово-ягодных соков, разбавленных водой и не содержащих сахар;
- кисломолочных напитков (простокваши, кефира), нежирного творога, молока, пудингов и др.;
- овощных супов, желательно протертых с добавлением небольшого количества сливочного масла или нежирной сметаны;
- подсушенного пшеничного хлеба, приготовленного с использованием муки первого и второго сорта, сухарей, не сдобного печенья;
- нежирных сортов мяса (телятины, индейки, крольчатины, курятины);
- нежирной рыбы;
- протертой гречневой, манной, рисовой, овсяной каши;
- белковых омлетов с минимальным содержанием желтка;
- овощей, содержащих крахмал, цветной капусты, моркови, кабачков, свеклы, тыквы, зеленого горошка;
- некислых ягод и фруктов, желательно перетертых без сахара, запеченных яблок;
- протертых фруктово-ягодных компотов, желе, муссов.
Все блюда необходимо готовить на пару или посредством варки. Заправлять блюда можно сливочным маслом (максимум 30 г в день) и рафинированным растительным маслом (максимум 10-15 г).
Болит поджелудочная железа: что делать в домашних условиях
Поджелудочная железа является одним из ключевых органов ЖКТ. Она вырабатывает ферменты, участвующие в процессе переваривания пищи и способствующие полному её усвоению. Нарушение работы органа влечёт за собой проблемы функционирования желудка, кишечника и всего организма в целом. Поэтому контроль его состояния должен осуществляться регулярно, чтобы возникающие проблемы выявлялись на начальной стадии и могли быть решены своевременно и в полной мере.
Самый распространённый способ диагностики органа – УЗИ, поскольку другие возможности доступа к нему затруднены. Прояснить ситуацию помогают общие анализы кала и мочи.
Поджелудочная железа: расположение, строение, функции
Орган выделяет основные гормоны, делающие углеводный обмен контролируемым, – инсулин и глюкагон. С этой точки зрения поджелудочная железа является эндокринным органом. А поскольку, кроме этого, она содействует перевариванию продуктов, находящихся в двенадцатипёрстной кишке, её относят к числу экзокринных желёз.
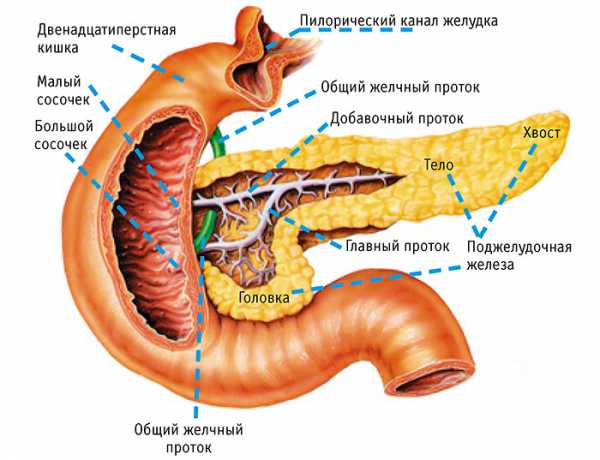
Анатомическое расположение
Поджелудочная железа находится в брюшной полости, а именно: слева, в поясничном отделе, прилегая к желудку (задней его стенке). Размещение при рассмотрении спереди – выше пупка на 50-100мм.
Строение
Структура поджелудочной железы такова:
- Головка. Она вытянута вертикально вдоль 1-3-го позвонков поясницы. Местонахождение: возле желчного протока.
- Тело. Эта часть имеет форму, близкую к треугольной, и располагается на уровне 1-2-го позвонков. Размещение: около поперечно-ободочной кишки.
- Хвост конусовидный, вытянутый горизонтально. Расположен: возле селезёнки.
Таким образом, толщина органа переменна, и в здоровом виде он должен выглядеть плавно уменьшающимся от головки к хвосту. Общая длина у взрослых составляет 16-23 см. У детей размер железы варьируется в зависимости от возраста. Так, у новорожденного он равен 5-6 см. А к 10 годам размер органа у ребёнка обычно увеличивается вдвое.
Функции
Специалисты выделяют список из нескольких функций поджелудочной железы:
- Пищеварительная. Панкреатический сок, вырабатываемый органом, расщепляет еду до компонентов, пригодных для проникновения в кровь и далее – для распространения по всему телу.
- Гуморальная. Она заключается в передаче полученных из продуктов элементов в органы и системы, а также за регуляцию объёма вырабатываемых ферментов с целью максимально эффективного усвоения того или иного вида пищи.
- Секреторная. Она осуществляет собственно выработку панкреатического сока, то есть обеспечивает гарантию его наличия.
- Эндокринная. Эта функция проявляет себя в создании глюкагона и инсулина.
Бытует мнение, что наиболее значительные негативные последствия для жизнедеятельности человеческого организма влечёт нарушение эндокринной функции, поскольку она приводит к развитию диабета. Но следует понять и усвоить, что любые сбои поджелудочной железы могут создать существенные проблемы для здоровья. Например, систематическая недостаточная выработка панкреатического сока приводит к тому, что желудок и (или) кишечник начинает вырабатывать избыточное количество кислоты и вследствие этого возникает динамичный процесс разрушения органов.
Как болит поджелудочная железа
Вследствие сбоев функции органа, может быть разный характер болевых ощущений – от острой режущей, до тупой тянущей. Она может быть более или менее выраженной, причём первое вероятнее второго. В некоторых случаях синдром оказывается настолько сильным, что вызывает желание сгруппироваться в «клубок» на ровной твёрдой поверхности. Причем характер и интенсивность зависит от особенностей состояния органа и степени его поражения.
Различают несколько видов болевого синдрома:
- Отдача в спину с усилением после приёма пищи, которая с течением времени постепенно проходит. Это значит, что в железе наблюдается повышение давления, возникновение отёчности и частично поражены нервные окончания.
- Боль во время еды, которая сопровождается тошнотой и рвотой. Она указывает на появление кисты.
- Острый дискомфорт в боку с отдачей в спину, который можно частично снять при наклоне корпуса и охвате колен. Такой синдром свидетельствует о развитии панкреатического неврита.
Кроме этого, болевые ощущения могут иметь место в верхнем отделе брюшной полости – как слева, так и справа, – или в поясничной области.
Причины боли
Патологии, приводящие к возникновению боли в поджелудочной железе, классифицируют на 2 категории:
- Заболевания её самой – панкреатит, опухоли и др.
- Проблемы функционирования органов, близкорасположенных к ней. В частности, к этому традиционно располагают разлады в работе жёлчного пузыря – дискинезия, холецистит и др.
Важный момент заключает в точном понимании того, что болит именно поджелудочная железа. Это имеет значение, поскольку нередки ситуации, когда синдром, явно схожий с болями в поджелудочной железе, имеет место при нарушениях других органов или целых систем. Так, дискомфорт в поясничном отделе, сопровождающийся рвотой, наблюдается при проблемах с почками. Сильно болеть внизу спины и тошнить может и при опоясывающем лишае или остеохондрозе. Схожие симптомы возникают при проблемах с желудком (язва, гастрит), а также торакалгии, при которой начинает ныть под ребрами, мешая дышать.
Другим источником синдрома, который выглядит как болевые ощущения в поджелудочной железе, могут стать ишемия сердца, фиброзные изменения в очагах размещения сенсорных нервов, колит кишечника, раковые образования, рост соседних органов. Помимо того, возникнуть они могут и на фоне нарушений психосоматики. Это означает, что вопрос оберегания своей нервной системы от разладов по-прежнему не теряет актуальности. И свидетельствует о необходимости комплексного подхода к диагностике и лечению заболеваний поджелудочной железы. Больше того, есть случаи, когда психология на начальной стадии проблем оказывалась не менее эффективной, чем профильные медикаменты.
Заболевания поджелудочной железы
Самым распространённым нарушением работы этого органа является острый панкреатит. Он представляет собой воспалительный процесс, имеющий прогрессирующие тенденции. Причинами его развития считаются травмы живота, нарушения ЖКТ, неправильный режим и рацион питания. Типичный признак начала болезни – постоянно ощущаемые выраженные боли вверху брюшной полости в течение 2-4 дней, которые постепенно приобретают опоясывающий характер и начинают беспокоить уже и со стороны спины. Сопровождаться она может разными симптомами вплоть до диареи.
Значительно развившийся воспалительный процесс при панкреатите приводит к возникновению хронической формы. Он считается распространённым явлением у мужчин в возрасте 40+ лет, хотя врачи утверждают, что в последнее время он существенно «помолодел». Типичные причины появления – чрезмерное увлечение алкоголем и развитие желчнокаменной болезни.
Читайте также: Очистка печени в домашних условиях: простые способыСледствием динамики острого панкреатита могут стать дегенеративно-деструктивные изменения, происходящие в паренхиме поджелудочной железы. Подвержены им в первую очередь женщины. Это заболевание приобретают примерно 20 % больных. Называется оно панкреонекроз и возникает в результате перенесённого паротита или мононуклеоза, вследствие злоупотребления алкоголем, на фоне холецистита. Если факт его наличия установлен, то важно понимать, что кроме лечения медикаментозными препаратами человеку желательно немедленно начать правильно питаться, соблюдая диету.
Иногда в паренхиме железы формируются пузырьки с жидкостью. Это – кисты. Они могут быть не только приобретёнными, но и врождёнными. Причиной проблемы являются опухоли, паразитарные инфекции, механические повреждения поджелудочной железы. Заболеть кистой можно и на фоне развития панкреатита или избыточного уровня холестерина.
Достаточно нечастым считается возникновение рака. Злокачественные образования появляются в результате возрастных изменений, ожирения, курения. Имеет значение в данном случае и генетика, так что при наличии предрасположенности желательно ограничивать себя в сладком, помнить о пользе систематической пешей ходьбы и вообще вести максимально здоровую и правильную жизнь.
На фоне нарушения функции выработки инсулина у человека возникает диабет. Дисбаланс количества этого фермента появляется в результате развития болезней поджелудочной железы, систематического стресса, возрастных изменений. Немаловажным фактором также является генетика, поэтому людям, предрасположенным к диабету нужно правильно кушать, ограничивать себя в употреблении кофе. А если проблема уже существует, то исключить из рациона продукты, способствующие повышению уровня сахара, например, арбуз и виноград. В качестве профилактики можно использовать средства народной медицины.
Симптомы болезни
Нарушения работы поджелудочной железы может сопровождаться целым рядом проявлений. Они разнообразны, поскольку орган выполняет широкий спектр функций и оказывает влияние на многие аспекты жизнедеятельности.
Характерные симптомы заболевания таковы:
- Боль. Её особенности уже рассмотрены выше.
- Метеоризм. Он возникает при парезе кишечника и паралитической непроходимостью на фоне этого.
- Длительные приступы рвоты.
- Цианоз. Симптом проявляется в области лица, пупка, на боках.
- Снижение АД.
Когда заболевание поджелудочной железы только начинает развиваться, может иметь место субфебрильная температура. Другим признаком нездоровья органа является желтушность слизистых и (или) кожи и выраженный дискомфорт при пальпации.
Лечение
На начальных стадиях заболевания поджелудочной можно пользоваться народными средствами. Фармокологическая помощь оказывается широким спектром препаратов, позволяющих последовательно решить возникшие проблемы.
Медикаменты
В этом качестве используются:
- Антибактериальные средства. Как правило, это антибиотики, которые назначают при установленном факте формирования абсцессов, очагов некроза, при септических осложнениях, перитоните. Рекомендуется вводить их внутримышечно, а при обострении – внутривенно. Традиционно применяемые лекарства: цефотаксим, ампиокс, диоксициклин, амоксициллин, цефтриаксон. Определить, какое именно средство принимать, должен только врач. Это обязательное условие.
- Ферментативные препараты. Лечение поджелудочной при этом заключаются в приведение её в состояние покоя, достигаемое контролем процесса выработки, синтеза и активации ферментов. Такие лекарства – в основном таблетки или капсулы – необходимо принимать по определённой схеме. Распространёнными препаратами являются: панкреатин, энзистал, креон, фестал.
- Спазмолитики. Они приводят в норму гладкие мышцы и кровеносные сосуды. Для поджелудочной железы с этой целью врачи обычно предписывают выпить папаверин или но-шпу.
- Антациды и блокаторы. Они оказывают смешанный эффект, способствуя нейтрализации соляной кислоты в желудке, абсорбции жёлчных ферментов и пепсина. С этой целью доктор предпишет принять маалукол, альмагель или гастрацид.
Кроме того, актуальными при определенных обстоятельствах могут быть холинолитики, противорвотные и обезболивающие средства, антипротеазные препараты. Причём поскольку многие из этих лекарств имеют ограничения в приёме или даже противопоказания к нему, их нужно обязательно проверять на допустимость использования. Скажем, некоторые лекарства нельзя употреблять при беременности и в то время, пока женщина продолжает кормить грудного ребёнка.
Народные средства
Они эффективны в первую очередь для очистки сосудов и тканей поджелудочной железы о холестериновых бляшек и прочих вредных веществ. Лечение травами и другими доступными составами при грамотном подходе и соблюдении ряда условий может давать отличные результаты. К тому же именно к народным средствам люди прибегают тогда, когда помощь организму необходимо оказать немедленно, а также в период беременности и вскармливания грудью.
Одно из значимых требований – режим питания и образ жизни. Если установлен факт заболевания органа или имеются основательные подозрения в его нездоровье, нужно прекратить есть продукты с большим содержанием сахара и острые и жирные блюда. Желательно забыть об алкоголе и курении. Рекомендуется вставать из-за стола немножко голодным. Кроме того, таким людям показаны умеренные физические нагрузки.
Рецепты
Терапия и профилактика обострений на основе золотого уса. Приготовление средства: лист длиной ~20 см (или 2 маленьких) от взрослого растения тщательно промыть, высушить насухо, измельчить, залить кипятком (2.5 ст.), поставить смесь на огонь и после закипания проварить четверть часа. Далее, жидкости нужно дать настояться (8-10 ч) в теплом месте (можно укутать ёмкость в одеяло). После остывания средство готово к употреблению. Хранить в холодильнике. Начать принимать помалу, затем постепенно увеличить дозу до 80 мл.
«Скорая» помощь, когда поджелудочная неожиданно воспалилась. В этом случае поможет гречневая мука и кефир. Для получения лекарства крупа (1 ст.л.) смалывается и заливается кефиром (1 ст.) и настаивается в течение ночи. Утром полученная смесь съедается в качестве завтрака.
Отвар бессмертника и ромашки лекарственной. Это ещё одно лечебное средство, снимающее проблемные симптомы проявления болезни поджелудочной железы, в частности, понос и болевой синдром. Приготовление: по 1 ст.л. трав залить 1 ст. воды, довести до кипения, проварить в течение нескольких минут, дать остыть, затем процедить. Курс приёма: 15-20 дней. Дозировка и способ употребления: 125 мл 3 раза в сутки за полчаса до еды.
Дополнительно следует упомянуть о пользе соды. Это вещество способствует усилению снабжения поджелудочной железы кислородом и регенерации органа. Как самостоятельное средство использоваться не может, только как вспомогательное.
Поджелудочная железа: какие заболевания бывают?
Поджелудочная железа – важнейший орган сразу нескольких систем человеческого тела. Она отвечает одновременно за выработку ферментов для переваривания пищи и гормонов, контролирующих обменные процессы в организме. Нездоровый образ жизни и питания провоцируют сбои в работе этого органа, и в один прекрасный день заболевание застает человека врасплох. Для восстановления здоровья поджелудочной железы потребуются госпитализация и лечение в стационаре, строгая диета и время.
Анатомия и функции органа
Поджелудочная железа располагается в задней части забрюшинного пространства сразу за желудком.
В строении железы выделяют три части: головку, тело, хвост. Головка находится ближе к центральной части живота и окаймляется началом двенадцатиперстной кишки. Хвост направляется в левую сторону, достигает селезенки. Через поджелудочную железу проходит воротная вена, собирающая кровь со всех непарных органов брюшной полости.
По строению сам орган разделяется на эндокринную и экзокринную части.
Экзокринная часть представляет собой множество ацинусов, своеобразных капсул, ответственных за выработку панкреатического сока — неактивных пищеварительных ферментов. Они выделяются из ацинусов через протоки, соединяющиеся в главный проток. Перед выходом в кишечник к нему подсоединяется желчный проток. Через большой дуоденальный сосочек содержимое обоих протоков попадает в двенадцатиперстную кишку.
Пищеварительные ферменты — амилаза, липаза, трипсин — активизируются после того, как оказываются в кишечнике. Они должны переварить белки, жиры и углеводы.
Эндокринная часть поджелудочной железы состоит из панкреатических островков, или островков Лангерганса, вырабатывающих гормоны инсулин, глюкагон, соматостатин и другие. Их задание — регулировать обмен веществ в организме, в частности, уровень сахара в крови. Гормоны попадают в кровь через множественные капилляры, окружающие железу.
Сбой этого отлаженного механизма ведет за собой нарушение других функций организма.
Заболевания поджелудочной железы и их причины
Болезни поджелудочной железы берут начало в пренебрежении законами здоровья со стороны хозяина. Болезнь — это протест организма против неправильного отношения. Причинами могут быть:
- употребление алкоголя и курение;
- неправильное питание;
- травмы брюшной полости;
- частые или сильные стрессы;
- вирусные, бактериальные инфекции;
- отравления лекарственными препаратами;
- сопутствующие болезни;
- врожденные патологии.
Воспаление
Панкреатит — самое распространенное заболевание поджелудочной железы, вызванное воспалительным процессом. Боль в животе, тошнота, головокружение — основные симптомы заболевания поджелудочной железы. У женщин в большинстве случаев воспаление вызывается желчнокаменной болезнью, а прием алкоголя чаще всего является причиной, почему панкреатит возникает у мужчин.
В случае хронического панкреатита возможно латентное, или бессимптомное, течение болезни. Обострение наступает после порции жирной, жаренной, острой пищи или еще одной дозы алкоголя.
Заболевание сопровождается сильной болью в верхней части живота, которая может отдавать и в спину. Больной жалуется на тошноту, за которой следует рвота, но облегчения это не приносит. Повышается температура тела, кружится голова. В таком состоянии человек требует немедленной квалифицированной медицинской помощи, чтобы избежать серьезных осложнений.
Хроническая форма, хоть выражена менее острыми симптомами, также нуждается в обязательном лечении и диете.
Доброкачественные и злокачественные опухоли
Онкологические заболевания поджелудочной железы у мужчин встречаются так же часто, как у женщин. Рак поражает преимущественно людей пожилого возраста, занимая седьмое (по другим данным — десятое) место среди онкологических заболеваний в мире.
Появление доброкачественной или злокачественной опухоли часто происходит на фоне других заболеваний поджелудочной железы и редко сопровождается специфическими симптомами. Клиническая картина выглядит примерно так же, как при панкреатите, или похожа на быстро развивающийся сахарный диабет. Механическая желтуха появляется, когда разрастание опухоли перекрывает желчевыводящий проток.
Хронический панкреатит, киста, аденома поджелудочной железы считаются предраковыми состояниями, поэтому не стоит медлить с лечением этих заболеваний.
Киста
Патологическая полость, образовавшаяся в тканях железы, содержащая панкреатический сок и отмершие в результате болезни клетки органа, называется кистой поджелудочной железы. Симптомы обычно появляются после того, как киста достигла больших размеров.
Признаки болезни:
- боль вверху живота;
- нарушение процесса переваривания пищи;
- снижение веса.
Одно из неприятных осложнений — киста может нагноиться, и со временем прорваться в брюшную полость или соседние органы. Обнаруживают кисту обычно на ультразвуковом исследовании, МРТ, КТ.
Киста малого размера поддается консервативному лечению, а большая удаляется хирургическим путем, чрескожным дренированием или видеоэндоскопическими методами.
Камни
Кальциноз поджелудочной железы сопровождает около половины алкогольных панкреатитов. Камни формируются в протоках органа в результате:
- застоя панкреатического секрета;
- воспалительного процесса;
- нарушения метаболизма кальция в организме.
Камни дают о себе знать сильными болями вверху живота, отдающими в спину. Состояние ухудшается обычно через несколько часов после приема пищи. Если камни перемещаются и закупоривают общий с желчным проток, провоцируется застой желчи и, как следствие, возникает механическая желтуха.
Сахарный диабет
Вследствие патологических изменений, происходящих в поджелудочной железе, разрушаются островки Лангерганса, снижается количество инсулина в крови. Такое состояние организма называется панкреатической недостаточностью или диабетом первого типа.
Причины этого заболевания поджелудочной железы могут быть следующие:
- панкреатит;
- отравления;
- стрессы;
- инфекции;
- неправильное питание;
- врожденные физиологические аномалии и другие причины.
К основным клиническим проявлениям относятся:
- усиленное выделение мочи;
- постоянный голод;
- неутолимая жажда;
- снижение массы тела.
Другие заболевания
Панкреонекроз — один из неблагоприятных исходов панкреатита. Представляет собой отмирание тканей поджелудочной железы. Болезнь возникает на фоне приема алкоголя, острой и жирной пищи или их одновременного употребления. Может появиться также после закупорки протоков желчными камнями, из-за чего панкреатические ферменты переваривают сам орган. Встречаются и другие причины.
 Панкреонекроз является следующей стадией острого панкреатита и значительно ухудшает качество жизни.
Панкреонекроз является следующей стадией острого панкреатита и значительно ухудшает качество жизни. Диагностируют различные виды панкреонекроза в зависимости от степени поражения органа и локализации некроза. Характерными симптомами являются:
- боль;
- вздутие живота;
- рвота;
- диарея.
Для подтверждения диагноза обязательно проводятся дополнительные обследования.
Муковисцидоз, который также называют кистозным фиброзом, относится к генетическим патологиям. Болезнь поражает железы внешней секреции, затрудняя выделение ферментов, застой которых приводит к отмиранию тканей железы с последующей заменой на соединительную ткань.
В большинстве случаев болезнь обнаруживают до достижения ребенком двухлетнего возраста. К признакам заболевания относятся:
- вялость;
- бледность;
- плохое набирание веса;
- метеоризм;
- частый стул;
- сухость во рту.
Общие признаки разных патологий железы
Несмотря на различие нюансов различных заболеваний поджелудочной железы, практически все патологии характеризуются присутствием болевого синдрома и расстройств пищеварительной системы. Рассмотрим список симптомов, присущих большинству панкреатических заболеваний.
Наличие болевого синдрома
Болевые ощущения, не связанные с приемом пищи и наступающие через несколько часов после нее, – первые признаки заболевания поджелудочной железы. Боль означает развитие патологических изменений в органе, причем от характера и степени поражения зависит то, как болит поджелудочная железа. Боль может быть как острой, так и тянущей. Облегчение больной испытывает, только лежа на боку и поджав колени.
 Боль локализуется преимущественно в левом подреберье. Если поражена головка органа, боль перемещается к центру вверху живота; если поражен хвост — к левому боку. При патологии всей железы боль носит опоясывающий характер, отдает в спину, редко в ключицу.
Боль локализуется преимущественно в левом подреберье. Если поражена головка органа, боль перемещается к центру вверху живота; если поражен хвост — к левому боку. При патологии всей железы боль носит опоясывающий характер, отдает в спину, редко в ключицу. Протекание хронического панкреатита сопровождается болью только в случаях обострения заболевания. По мере развития патологии болевой синдром нарастает. Пик болевых ощущений наступает при отмирании тканей органа и бывает настолько сильным, что человек умирает от болевого шока.
Интоксикация организма
При заболеваниях орган нередко воспаляется, отекает, из-за чего происходит закупоривание протоков поджелудочной и желчного пузыря. Ферменты, предназначенные для переваривания пищи, не могут попасть в кишечник, а возвращаются и переваривают сам орган, остатки попадают в кровь. Такое проявление патологии сопровождает интоксикация организма и механическая желтуха.
Интоксикация проявляется в:
- болях в области поджелудочной железы;
- потере аппетита;
- повышении температуры;
- тошноте и рвоте.
Диспепсический синдром
Диспепсия — нарушение нормального функционирования органов желудочно-кишечного тракта. Диспепсия проявляется в следующих симптомах:
- вздутие живота;
- тошнота и рвота;
- нарушение качества и объема стула;
- чувство скорого насыщения во время еды.
Приступы тошноты, наступившие сразу же после еды, сопровождаются извержением пищи, содержащейся в желудке. Позже рвотные массы содержат большое количество желчи. Рвота облегчения не приносит.
 Такие признаки заболевания поджелудочной железы не являются достаточными для постановки окончательного диагноза. Наличие воспаления необходимо подтвердить лабораторными анализами и другими методами диагностики.
Такие признаки заболевания поджелудочной железы не являются достаточными для постановки окончательного диагноза. Наличие воспаления необходимо подтвердить лабораторными анализами и другими методами диагностики. Нарушение стула выглядит как смена диареи запорами. Панкреатические патологии характеризуются жирным стулом. Изменение цвета свидетельствует о желтухе, часто сопутствующей панкреатиту и другим болезням.
Признаки дегидратации организма
В результате постоянной рвоты и диареи у больных происходит потеря воды в организме первой (до 5%), второй (до 9%) или третьей (более 10%) степени тяжести.
Дегидратация выявляется по таким признакам:
- уменьшение веса тела;
- нарушение эластичности кожи;
- сухость слизистых оболочек рта;
- учащение пульса;
- снижение давления;
- снижение количества мочи.
Каждая последующая степень обезвоживания сопровождается более сильно выраженными симптомами. Третья степень дегидратации приводит к помрачению сознания.
Изменения на кожном покрове
Болезни поджелудочной железы можно определить и по состоянию кожи. Крапивница, синие пятна, похожие на синяки, – симптомы заболевания поджелудочной. Синяки появляются обычно на животе как результат кровоизлияний. Кожа приобретает синюшный или мраморный оттенок, при желтухе — желтый.
Признаки острого панкреатита у мужчин, употребляющих алкоголь, проявляются как экзема. Когда к панкреатической патологии присоединяется инфекция и гнойные процессы, возможно высыпание прыщей.
Другие клинические симптомы
При обнаружении проблем с поджелудочной железой врач в обязательном порядке проводит прощупывание живота:
- симптом Дижардена — болезненность при пальпации в проекции головки железы;
- симптом Мейо-Робсона — болезненность при пальпации в проекции хвоста;
- симптом Губергрица-Скульского — болезненность при пальпации линии, соединяющей головку и хвост;
- симптом Воскресенского — в проекции поджелудочой не обнаруживается пульсация брюшной аорты.
Дифференциальная диагностика
При заболеваниях ПЖ, чтобы поставить правильный диагноз, врач не только изучает характер боли и другие симптомы, но обязательно направляет пациента на дальнейшее обследование.
 От того, правильно ли врач поставит диагноз, зависит исход лечения и общее здоровье пациента.
От того, правильно ли врач поставит диагноз, зависит исход лечения и общее здоровье пациента. Существует 3 основных метода диагностики поджелудочной железы:
- Ультразвуковое исследование дает возможность обнаружить изменения размеров железы, ее плотности, наличие кист, состояние главного протока. Эти показатели помогают не только обнаружить заболевание, но также оценить его степень тяжести.
- Компьютерная томография дает четкие представления о состоянии органа, его протоков и наличии кист.
- Лабораторные исследования крови и мочи определяют функциональные нарушения. Изменение уровня сахара в крови говорит о нарушении эндокринной функции. Повышение количества диастазы в анализе мочи свидетельствует об изменениях экзокринной функции железы.
Осложнения
Каждое заболевание поджелудочной железы несет за собой определенные последствия, которые во многом зависят от тяжести заболевания и своевременности лечения.
Ранние осложнения наступают в начале заболевания. К ним относятся:
- внутренние кровоизлияния;
- образование тромбов;
- печеночная, почечная, сердечная недостаточность;
- механическая желтуха;
- обезвоживание организма;
- язва желудка или кишечника.
К поздним осложнениям относят более тяжелые состояния больного:
- гнойное воспаление;
- свищи;
- кисты и псевдокисты;
- пилефлебит (воспаление с тромбозом воротной вены);
- аррозивные кровотечения;
- некроз тканей;
- заражение крови.
Как лечить поджелудочную железу
Больного с приступом острого панкреатита отвозят в стационар. Первые два-три дня показано полное голодание. Можно только пить теплую воду. При сильных болях на живот прикладывают лед.
После всех обследований и анализов индивидуально подбирается комплекс медикаментозных препаратов. Первой целью стоит снизить интоксикацию и снять спазм гладкой мускулатуры, препятствующий оттоку панкреатического секрета. После этого применяются цитостатические препараты, препятствующие выработке ферментов. Для предупреждения присоединения инфекции проводится антибактериальная терапия.
Хроническую форму панкреатита, патологии, вызванные заболеваниями соседних органов, сахарный диабет, муковисцидоз нужно лечить специальными препаратами, назначенными врачом после исследований.
Одним из главных факторов в лечении заболеваний поджелудочной железы является диета.
Группы медикаментов
Прием лекарственных препаратов при лечении заболеваний поджелудочной железы зависит от типа и тяжести патологии, общего состояния организма, наличия противопоказаний. Лечение медикаментами должно проводиться исключительно под врачебным контролем.
Вот основные группы препаратов, с помощью которых ведется борьба с первостепенными проблемами при заболеваниях поджелудочной железы:
- Спазмолитики и анальгетики. Спазмолитики снимают спазм мускулатуры кишечника: Но-шпа, Папаверин. Анальгетики быстро устраняют боль: Баралгин, Пентазоцин, Промедол. При необходимости назначают смешанные препараты: Атропин, Платифиллин.
- Ферментные препараты. Содержащие только ферменты: Мезим, Панкреатин. Содержащие ферменты и желчь: Фестал, Ферестал, Энзим Форте.
- Антациды. Снижают кислотность Маалокс, Фосфалюгель. Снимают приступы тошноты и рвоты Церукал, Дюспаталин.
- Антисекреторные препараты. Снимают боль, уменьшают продукцию соляной кислоты Пирензепин, Лансопразол, Омепразол.
Операция
Хирургическому вмешательству подлежат:
- кисты и псевдокисты;
- непроходимость протока;
- свищ;
- рак поджелудочной железы.
Операция не всегда решает проблему, так как возможно появление гнойных или других вторичных осложнений, абсцессов, кровоизлияний.
Современный хирургический метод – лапароскопия – позволяет провести операции на внутренних органах через небольшие отверстия. Такая операция проводится с помощью лапароскопа, телескопической трубки, оснащенной системой линз, видеокамерой, источником холодного света и миниатюрными хирургическими инструментами. И хотя этот метод требует большей подготовленности со стороны хирургов, основное преимущество для больных — меньшая травматичность и скорое восстановление.
Диета
При обострении заболеваний поджелудочной железы несколько первых суток питание запрещено. Позже разрешается пить теплую негазированную минеральную воду.
Дальше предписывается специальная диета №5. В ней ограничены жиры и углеводы, но сохраняется количество потребляемого белка. Запрещено употреблять:
- жирное, жаренное и острое;
- колбасные изделия, копчености, сало;
- животные жиры;
- алкоголь;
- соленья и маринады;
- сладкие газированные напитки;
- варенье, сахар и другие сладости;
- сдобу и кондитерские изделия;
- сырые овощи;
- острые специи.
При этом пища должна быть:
- теплой, а не холодной или горячей;
- вареной, печеной или отваренной на пару, а не жареной;
- максимально измельченной на терке или с помощью блендера.
Как не допустить развития патологий
У любителей жирного, острого и жареного повышенные шансы заработать проблемы с поджелудочной. Поэтому, чтобы поджелудочная железа всегда оставалась в здоровом состоянии, а также в ее успешном лечении ключевую роль играет здоровое питание. Необходимо отказаться от вредных продуктов и научиться вкусно готовить полезную пищу.
Хорошей поддержкой для поджелудочной железы будут специальные травяные сборы.
Проблема с приемом спиртных напитков в этом вопросе стоит особым пунктом, настолько серьезным, что выделена отдельная форма алкогольного панкреатита, то есть заболевания поджелудочной, произошедшего по причине употребления алкоголя. От продукции этой категории следует полностью отказаться.
Внимательное отношение к своему здоровью, своевременное лечение других заболеваний поможет предупредить нарушение функций ПЖЖ. Поджелудочная железа требует грамотного отношения, тогда она прекрасно будет служить хозяину на протяжении всей жизни.
Что такое поджелудочная железа, где находится, как болит?
Поджелудочная железа – это важный орган пищеварительной системы, обладающий смешанной функцией: внешней (экзокринной) и внутренней (эндокринной). Функция внешней секреции состоит в выделении панкреатического сока, который содержит пищеварительные ферменты, необходимые для полноценного переваривания пищи. Эндокринная функция заключается в выработке соответствующих гормонов и регуляции обменных процессов: углеводного, жирового и белкового.
Что делает поджелудочная железа?
Экзокринная функция
Ежесуточно поджелудочная железа вырабатывает 500-1000 мл панкреатического сока, состоящего из ферментов, солей и воды. Ферменты, продуцируемые поджелудочной железой, называются «проферментами» и вырабатываются ею в неактивной форме. При попадании комка пищи в двенадцатиперстную кишку выделяются гормоны, с помощью которых запускается цепочка химических реакций, активизирующих ферменты панкреатического сока. Самый сильный стимулятор секреции поджелудочной железы – соляная кислота желудочного сока, которая при попадании в тонкую кишку активизирует выделение слизистой оболочкой кишки секретина и панкреозимина, воздействующих, в свою очередь, на выработку ферментов поджелудочной железы.
К этим ферментам относятся:
-
Амилаза, расщепляющая углеводы;
-
Трипсин и химотрипсин, участвующие в процессе переваривания белка, который начинается ещё в желудке;
-
Липаза, отвечающая за расщепление жиров, которые уже подверглись воздействию желчи, поступившей из желчного пузыря.
Дополнительно панкреатический сок содержит микроэлементы в виде кислых солей, обеспечивающие его щелочную реакцию. Это необходимо для нейтрализации кислого составляющего пищи, поступившей из желудка, и создания подходящих условий для усваивания углеводов.
Секреция панкреатического сока регулируется нервными механизмами и связана с приемом пищи, т. е. разнообразная по составу пища стимулирует выработку разного по объему и содержанию ферментов сока. Он накапливается в междольковых протоках, которые вливаются в главный выводной проток, вливающийся в двенадцатиперстную кишку.
Эндокринная функция
Внутренняя секреторная функция железы состоит в выделении ею в кровь гормонов инсулина и глюкагона. Они вырабатываются группами клеток, вкрапленных между дольками и не обладающих выводными протоками – так называемыми островками Лангерганса, расположенными в значительном количестве в хвосте железы. Островки Лангерганса состоят в основном из альфа-клеток и бета-клеток. Их число у здоровых людей достигает 1-2 миллионов.
-
Инсулин вырабатывается бета-клетками и отвечает за регуляцию углеводного и липидного (жирового) обмена. Под его влиянием глюкоза поступает из крови в ткани и клетки организма, тем самым уровень сахара в крови понижается. Бета-клетки составляют 60-80% островков Лангерганса.
-
Глюкагон вырабатывается альфа-клетками и является антагонистом инсулина, т. е. повышает уровень глюкозы в крови. Также альфа-клетки принимают участие в выработке вещества липокаина, препятствующего жировому перерождению печени. Их доля в островках Лангерганса – около 20%.
Островки Лангерганса содержат в малом количестве и другие клетки, например, дельта-клетки (1%), секретирующие гормон грелин, отвечающий за аппетит и стимулирующий к потреблению пищи. ПП-клетки (5%) вырабатывают панкреатический полипептид, образованный 36 аминокислотами и подавляющий секрецию поджелудочной железы.
Разрушение бета-клеток приводит к угнетению выработки инсулина, что может спровоцировать развитие сахарного диабета. Симптомами этого являются постоянная жажда, кожный зуд, повышенное отделение мочи.
Поджелудочная железа находится в тесной взаимосвязи с другими органами пищеварительного тракта. Любое её повреждение или сбои в деятельности негативно сказываются на всем пищеварительном процессе.
Где находится поджелудочная железа у человека?
Поджелудочная железа находится в брюшной полости позади желудка, вплотную примыкая к нему и двенадцатиперстной кишке, на уровне верхних (первого-второго) поясничных позвонков. В проекции на брюшную стенку она находится на 5-10 см выше пупка. Поджелудочная железа имеет альвеолярно-трубчатое строение и состоит из трех отделов: головки, тела и хвоста.
Головка поджелудочной железы располагается в изгибе двенадцатиперстной кишки так, что кишка охватывает её в форме подковы. Она отделена от тела железы бороздой, по которой проходит воротная вена. Кровоснабжение поджелудочной железы осуществляется через поджелудочно-двенадцатиперстные артерии, отток крови происходит через воротную вену.
В теле поджелудочной железы различают переднюю, заднюю и нижнюю поверхности. Также в нем выделяют верхний, передний и нижний края. Передняя поверхность примыкает к задней стенке желудка, немного снизу. Задняя поверхность прилегает к позвоночнику и брюшной аорте. По ней проходят сосуды селезенки. Нижняя поверхность находится пониже корня поперечной ободочной кишки. Хвост железы имеет конусовидную форму, направлен вверх и влево и доходит до ворот селезенки.
Поджелудочная железа состоит из 2 типов ткани, выполняющих разные функции (эндокринную и экзокринную). Основную её ткань составляют мелкие дольки – ацинусы, которые отделяются друг от друга прослойками соединительной ткани. Каждая долька имеет собственный выводной проток. Мелкие выводные протоки соединяются между собой и сливаются в общий выводной проток, который проходит в толще железы по всей её длине, от хвоста до головки. У правого края головки проток открывается в двенадцатиперстную кишку, соединяясь с общим желчным протоком. Таким образом панкреатический секрет попадает в двенадцатиперстную кишку.
Между дольками расположены группы клеток (островки Лангерганса), не имеющие выводных протоков, но снабженные сетью кровеносных сосудов и выделяющие инсулин и глюкагон непосредственно в кровь. Диаметр каждого островка – 100- 300 мкм.
Размеры поджелудочной железы
По своим размерам поджелудочная железа занимает второе место после печени среди органов, вырабатывающих ферменты. Её формирование начинается уже на пятой неделе беременности. У новорожденного ребенка железа имеет длину до 5 см, у годовалого – 7 см, к 10-летнему возрасту её размеры составляют 15 см в длину. Окончательных размеров она достигает в подростковом возрасте, к 16 годам.
Головка поджелудочной железы – это самая широкая её часть, её ширина составляет до 5 см и больше, толщина варьирует от 1,5 до 3 см. Тело железы – самая длинная часть, его ширина в среднем 1,75-2,5 см. Длина хвоста – до 3,5 см, ширина около 1,5 см.
Из-за глубокого расположения диагностика патологий поджелудочной железы весьма затруднена. Поэтому важным моментом диагностики является УЗИ-исследование, которое позволяет определить форму и размеры железы, на основании чего можно делать соответствующие выводы об её состоянии.
Все размеры органа, как и возможные причины их изменений, подробно фиксируются в протоколе УЗИ. В неизменном состоянии железа имеет однородную структуру. Небольшие отклонения от нормальных размеров головки, тела и хвоста допустимы только при хороших показателях биохимического анализа крови.
Размер поджелудочной железы в норме
Длина железы взрослого человека составляет от 15 до 22 см, её вес примерно 70-80 граммов. Толщина головки не должна превышать 3 см, иные данные свидетельствуют о патологии.
Функции пищеварительных ферментов поджелудочной железы
Внешнесекреторная функция состоит в выработке следующих ферментов, входящих в состав панкреатического сока: трипсина, липазы и амилазы:
-
Трипсин расщепляет пептиды и белки. Первоначально он продуцируется поджелудочной железой в виде неактивного трипсиногена, который активируется энтерокиназой (энтеропептидазой) – ферментом, выделяемым слизистой оболочкой кишечника. Поджелудочная железа – единственный орган в организме, вырабатывающий трипсин, поэтому определение его уровня более значимо в исследовании поджелудочной железы, чем анализ других ферментов. Определение активности трипсина – важный момент в диагностике острого панкреатита и выявления его патогенеза.
-
Липаза – водорастворимый фермент, который переваривает и растворяет триглицериды (нейтральные жиры). Она вырабатывается в виде неактивной пролипазы, а затем под воздействием других ферментов и желчных кислот переходит в активную форму. Липаза расщепляет нейтральные жиры на высшие жирные кислоты и глицерин. Также этот фермент участвует в энергетическом обмене, обеспечивая доставку к тканям полиненасыщенных жирных кислот и усваивание некоторых жирорастворимых витаминов. Помимо поджелудочной железы, липаза продуцируется печенью, кишечником, легкими, и каждый вид липазы является катализатором расщепления определенной группы жиров. При гипофункции поджелудочной железы в первую очередь снижается активность липазы. Первый признак этого – жирный стул серо-желтого цвета.
-
Амилаза (альфа-амилаза) необходима для переработки поступающих в организм углеводов. Она секретируется поджелудочной железой и (в меньшей степени) слюнными железами. Изменения содержания этого фермента в крови характерно для многих заболеваний (сахарный диабет, гепатит и др.), однако в первую очередь это указывает на острый или хронический панкреатит.
В отличие от других веществ, участвующих в процессе пищеварения, ферменты поджелудочной железы выделяются только во время еды – их активное выделение начинается спустя 2-3 минуты после попадания еды в желудок и продолжается 12-14 часов. Ферменты могут выполнять свои функции только при наличии достаточного количества желчи, вырабатываемой печенью. Желчь активирует ферменты, а также разбивает липиды на более мелкие капли, т. е. подготавливает их к расщеплению. Ферменты поджелудочной железы продуцируются в неактивной форме и активируются только в просвете двенадцатиперстной кишки под действием энтерокиназы.
Симптомы нехватки ферментов поджелудочной железы
Нарушения секреции, её снижение и дефицит ферментов поджелудочной железы у взрослого человека обычно являются последствием хронического панкреатита – воспаления этого органа, которое сопровождается постепенным перерождением железистой ткани в соединительную.
На первом месте среди причин, приводящих к панкреатиту, стоит злоупотребление алкоголем, среди других причин можно выделить неправильное, нерациональное питание, сопутствующие заболевания (желчнокаменная болезнь), инфекции, травмы, приём некоторых медикаментов.
Недостаток трипсина, липазы и амилазы вызывает серьезные нарушения пищеварительного процесса.
Общие симптомы проблем с поджелудочной железой:
-
боли в верхней левой части живота под ребрами, которые часто возникают после еды, но могут быть не связаны с приемом пищи;
-
снижение или полное исчезновение аппетита;
-
тошнота, рвота;
-
урчание в животе, метеоризм;
-
изменения цвета и консистенции стула.
Выраженность этих симптомов зависит от степени поражения железы. В результате плохого пищеварения организму не хватает питательных веществ, а нарушения метаболизма могут привести к остеохондрозу, остеоартрозу, атеросклерозу сосудов.
Для дефицита липазы характерна стеаторея (избыточное выделение жира с каловыми массами), стул может иметь желтый или оранжевый цвет, иногда происходит выделение жидкого жира без каловых масс; стул жидкий, маслянистый.
При недостатке амилазы наблюдается непереносимость продуктов, богатых углеводами, частый, рыхлый, водянистый объемный стул из-за избытка крахмала, мальабсорбция (нарушения всасывания питательных веществ в тонком кишечнике, сопровождающиеся диареей, авитаминозом, снижением массы тела), высокое содержание условно-патогенной микрофлоры в кишечнике.
Недостаточность трипсина выражается в умеренной или выраженной креаторее (повышенном содержании в кале азота и непереваренных мышечных волокон, т. е. белка), стул кашицеобразный, зловонный, возможно развитие анемии.
Поскольку процесс расщепления сложных молекул пищи нарушен, и она не усваивается в полном объёме организмом, то даже при усиленном питании могут отмечаться снижение массы тела, авитаминоз, сухость кожи, ломкость ногтей и волос. При поступлении плохо переработанной пищи из тонкого кишечника в толстый кишечник возникает флатуленция (повышенное газообразование и отход газов), учащенная дефекация.
При пониженной секреции ферментов поджелудочной железой назначается заместительная терапия, однако ферменты растительного происхождения не могут в полной мере компенсировать недостаточность её внешней секреции.
Если нарушен отток ферментов в кишечник, это может привести к раздражению тканей железы и её отеку, а в последствию – к разрушению и некрозу.
При поражении островков Лангерганса подавляется выработка инсулина и наблюдаются клинические симптомы сахарного диабета 1 типа, степень тяжести которого будет зависеть от количества сохранившихся и полноценно работающих бета-клеток. Дефицит секреции глюкагона так сильно не ощущается, так как существуют другие гормоны, обладающие аналогичным действием: например, стероидные гормоны, производимые надпочечниками и повышающие уровень глюкозы в крови.
Как болит поджелудочная железа?
Самые распространенные патологии поджелудочной железы — это панкреатит (острый или хронический), камни в выводных протоках, аденокарцинома поджелудочной железы, диабет, некроз.
При воспалении (панкреатите) и повреждении поджелудочной железы отмечаются следующие симптомы:
-
Боль в левом боку под ребрами;
-
Учащенное сердцебиение;
-
Повышенное потоотделение;
-
Желтушность кожи и глазных белков;
-
Слабость;
-
Повышение температуры;
-
Рвота, понос;
-
В некоторых случаях – шоковое состояние.
При остром панкреатите боль сильная, острая, начинается внезапно, может иметь опоясывающий характер, т. е. охватывать весь левый бок и заходить за спину. Боль не снимается спазмолитиками, уменьшается в положении сидя или при наклоне вперед. В некоторых случаях физически ощущается увеличение поджелудочной железы: возникает чувство распирания изнутри, давление на область ребер, которое мешает нормальному дыханию.
Чем сильнее боль, тем больше увеличивается рвотный рефлекс. Иногда приступы рвоты начинаются раньше, чем болевой синдром: обычно она происходит по утрам или во время еды, в результате желудочного спазма. Рвота имеет горький или кислый привкус, после нее наступает временное облегчение. Она может быть как периодической, так и носить систематический характер. В случае острого приступа панкреатита необходимо обращение к врачу и лечение в стационаре, так как само по себе это заболевание не пройдет. При непрекращающейся рвоте желудок очищается с помощью зонда и осуществляется введение специальных ферментов, чтобы успокоить чрезмерную агрессивность желудка и поджелудочной.
Симптомы панкреатита иногда схожи с признаками остеохондроза поясничного отдела позвоночника, приступа пиелонефрита или опоясывающего лишая. Дифференцировать панкреатит можно следующим образом: при остеохондрозе болезненна пальпация позвонков; при опоясывающем лишае (вирусе герпеса) на коже появляется сыпь; при остром пиелонефрите боль усиливается при постукивании по спине в проекции почек, а в моче затем появляется кровь. Все эти признаки при панкреатите отсутствуют.
В случае хронического панкреатита боли менее сильные, обострения обычно возникают после нарушения диеты (употребления в большом количестве жирной пищи) и злоупотребления алкоголем. На сегодняшний день точно не установлено, как алкоголь влияет на поджелудочную железу: либо он препятствует оттоку панкреатического сока, либо изменяет его химический состав, провоцируя тем самым воспалительный процесс. Другой причиной может быть закупорка выводных потоков железы желчными камнями. При хроническом панкреатите возрастает риск развития онкологического процесса в поджелудочной железе: раковая опухоль возникает в 4 случаях из 100 у пациентов с панкреатитом.
При постоянном болевом синдроме может появиться чувство привыкания, и человек уже не будет так остро ощущать боль. Это опасно тем, что можно пропустить развитие некроза или серьезных осложнений. Человеческий организм обладает определенным запасом прочности и сопротивляемости и может продолжительное время самостоятельно регулировать обменные процессы даже при наличии некоторых нарушений, но при истощении внутренних ресурсов процесс развития некроза тканей поджелудочной железы может быть очень быстрым и иметь необратимый характер.
Как лечить поджелудочную железу?
Диагностика
При подозрении на панкреатит врач опрашивает и осматривает больного, обращая внимание на цвет его кожи и слизистых оболочек. Иногда боль может иметь разную локализацию в зависимости от того, какая часть железы повреждена. Если болит над пупком в правом подреберье, значит, в патологический процесс вовлечена головка железы, если в левом – хвост. Расплывчатая опоясывающая боль в верхней части живота свидетельствует о поражении всей железы. Дифференцировать проблемы с поджелудочной железы и поперечной ободочной кишкой можно следующим образом: врач проводит пальпацию болезненной области сначала в положении лежа на спине, а затем на левом боку. При поражении поджелудочной железы боль в положении на боку будет менее сильной, при проблемах с поперечной ободочной кишкой останется прежней.
Из лабораторных анализов назначается определение уровней амилазы, липазы, трипсина в сыворотке крови. При общем анализе крови наблюдается повышение уровня лейкоцитов. Дополнительно может быть исследована активность ферментов печени: АЛТ и щелочной фосфатазы, а также билирубина, их повышение может быть признаком приступа панкреатита, спровоцированного желчными камнями. Также проводится исследование мочи на амилазу с помощью ПАБК (РАВА)-теста, исследование кала на наличие химотрипсина, трипсина и повышенного содержания жиров. Для выявления нарушений углеводного обмена определяется количество глюкозы в крови.
Из инструментальных методов могут применяться:
-
Рентгенография – с её помощью определяется, увеличена поджелудочная железа или нет;
-
Компьютерная томография или МРТ – для уточнения диагноза, выявления панкреонекроза или скопления жидкости в брюшной полости;
-
УЗИ – для исследования структуры и характера контуров железы, состояния общего выводного протока, определения наличия желчных камней.
Лечение
При приступе острого панкреатита необходимо полное голодание в течение 1-2 суток, так как панкреатический сок в этом случае станет вырабатываться в минимальном количестве, и нагрузка с железы будет снята. Обычно аппетит уменьшается или вообще пропадает за несколько дней до обострения. В этот период нужно пить щелочную воду (минеральную воду без газа, раствор пищевой соды) или отвар шиповника.
При резкой боли в животе, сильной рвоте или умеренной боли в течение нескольких дней следует обязательно обратиться в медучреждение, так как подобные симптомы могут быть также признаками холецистита, аппендицита, язвенной болезни или кишечной непроходимости.
В случае острого панкреатита необходима госпитализация и лечение в условиях стационара. Для предотвращения обезвоживания и нормализации давления ставится капельница. Назначаются болеутоляющие средства и препараты, подавляющие секрецию ферментов. В первые 3-4 дня они вводятся внутривенно, а после некоторого облегчения принимаются в форме таблеток. С целью снизить болевой синдром на область поджелудочной железы может прикладываться лед.
Обезболивающие препараты
Чаще всего используются спазмолитические средства: Баралгин, Но-Шпа, Папаверин, Дротаверин, при умеренных болях можно Ацетаминофен или Ибупрофен. Иногда применяют анальгетики: Аспирин, Парацетамол. Также могут использоваться холинолитические и антигистаминные препараты: Атропин, Платифиллин, Димедрол.
Антацидные препараты
Для снятия боли и предупреждения раздражения и изъязвления слизистой желудка применяются лекарства в виде суспензий и гелей, нейтрализующие соляную кислоту (Альмагель, Фосфалюгель) и средства, снижающие её выработку (Контралок, Омез, Омепразол, Гастрозол, Просептин, Оцид). В стационарах назначают h3-блокаторы Ранитидин, Фамотидин или их аналоги Ацидекс, Зоран, Гастероген, Пепсидин.
Ферментные препараты
С целью снижения выработки ферментов используются Контрикал или Апротинин. После снятия острого приступа и при хроническом панкреатите назначается ферментная терапия для поддержания функций поджелудочной железы и улучшения пищеварения. Самые распространенные препараты – Панкреатин, Мезим, Фестал, Креон, Панзинорм. Однако они производятся на основе свиного белка, поэтому при наличии аллергической реакции на свинину их принимать нельзя. У детей подобная аллергическая реакция может стать причиной непроходимости кишечника. В этом случае назначаются растительные препараты на основе рисового грибка или папаина: Юниэнзим, Сомилаза, Пепфиз.
Ферменты принимаются сразу после еды, доза назначается врачом индивидуально. Курс лечения длительный, нередко поддерживающая терапия становится необходимой на протяжении всей жизни.
Из других лекарственных средств стимулируют секрецию поджелудочной железы пилокарпин, морфин, витамин А, сульфат магния, понижают – гистамин и атропин. При нарушении экзокринной функции назначаются препараты инсулина для регуляции уровня сахара в крови. Самолечение при поражении поджелудочной железы недопустимо. Это может закончиться её некрозом, сахарным диабетом или заражением крови.
Осложнениями хронического панкреатита может быть закупорка кровеносных сосудов органа, желчных протоков, киста железы, инфицирование или омертвение её тканей (некроз).
Оперативное вмешательство
Поджелудочная железа – очень нежный и чувствительный орган, поэтому любое хирургическое вмешательство крайне нежелательно. Операция может потребоваться при закупорке протоков железы, при наличии кисты, при камнях в желчном пузыре (иногда удаляется сам желчный пузырь), при необходимости удалить часть поджелудочной железы из-за развития панкреонекроза.
Как ухаживать за поджелудочной железой?
В рамках программы «Здоровье», главный врач поликлиники ЭКСПЕРТ, д.м.н., профессор Сабир Насрединович Мехтиев рассказывает, как сохранить здоровье поджелудочной железы:
Роль диеты в лечении поджелудочной железы
Соблюдение диеты – очень важный элемент лечения и профилактики обострений панкреатита. При пренебрежении этим любые лекарства могут оказаться бессильны. Поскольку качественное и количественное соотношение ферментов, вырабатываемых железой, меняется в зависимости от состава употребляемых за один приём пищи продуктов, рекомендуется с целью снижения нагрузки на железу перейти на раздельное питание, т. е. употреблять белки и углеводы в разные приемы пищи. Также не следует переедать: суточная калорийность рациона не должна превышать норму, соответствующую возрасту, полу и затратам физической энергии.
Запрещенные продукты:
-
Жирная пища, жареные блюда;
-
Колбасы, консервы, копчености, соления;
-
Холодец, заливное;
-
Алкоголь;
-
Кислые соки;
-
Крепкий чай и кофе;
-
Кондитерские изделия (торты, пирожные), мороженое;
-
Острые специи, пряности и приправы, горчица, хрен.
Разрешенные продукты:
-
Курица, индейка, кролик, из рыбы – треска, лещ, судак, щука;
-
Блюда, приготовленные на пару;
-
Кефир, простокваша;
-
Некислый творог, пресный сыр;
-
Овощи отварные или запеченные;
-
Овощные, крупяные, вермишелевые супы;
-
Рис, овсянка, гречка, макаронные изделия;
-
Омлет;
-
Сливочное и растительное масло без тепловой обработки;
-
Кисель, компот, желе.
Автор статьи: Горшенина Елена Ивановна, врач-гастроэнтеролог
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе