Экзоцервикс что это такое в гинекологии расшифровка
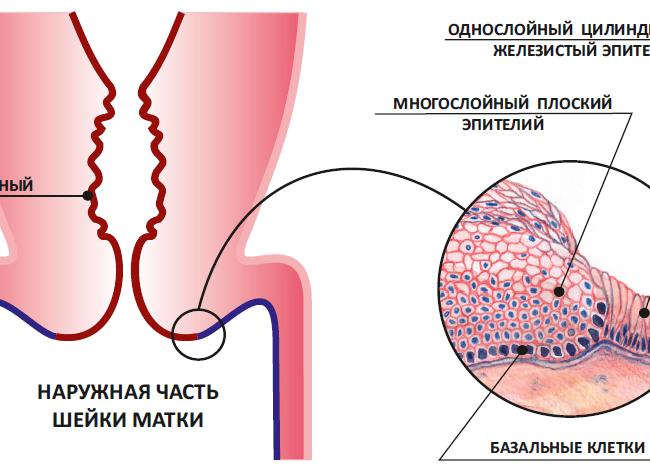 [Экзоцервикс что это такое в гинекологии расшифровка]
[Экзоцервикс что это такое в гинекологии расшифровка]
Цитограмма экзоцервикса
В гинекологии мазок на цитологию является методом обследования, посредством которого можно вовремя обнаружить предраковое или раковое состояние шейки матки. Именно ранняя диагностика имеет особое значение, так как в большинстве случаев женщины с экзоцервицитом не ощущают никаких подозрительных симптомов.
Мазок на цитологию является достаточно важным исследованием, которое помогло многим женщинам предупредить развитие рака шейки матки. Такое исследование должны проходить все женщины без исключения, достигшие возраста 25 лет, при этом факт активности или исключения половой жизни не имеет никакого значения. Другими словами, этот мазок считается обязательным анализом. Нормальный результат будет звучать так: «экзоцервикс клетки плоского эпителия без особенностей».
Очень часто цитологическое исследование назначается пациентке для уточнения наличия эрозии шейки матки, ее рака или эктопии.
Эритроциты в экзоцервиксе – нужно ли проходить повторное исследование?
На самом деле во взятом биологическом материале для цитологического исследования в норме должны присутствовать клетки крови, поэтому, если в результате указано «экзоцервикс – элементы периферической крови», то не стоит беспокоиться по этому поводу. Такая особенность говорит о том, что образец был качественно и правильно взят на анализ.
Анализ на цитологию является обязательным, его должны сдавать все женщины после 25 лет раз в два года. Если плановый мазок показал какие-либо неблагоприятные изменения, то повторять диагностическую процедуру нужно один или два раза в год. В данном случае эта частота будет зависеть от характера выявленных изменений.
Экзоцервикс – обнаружены клетки плоского эпителия поверхностных слоев. На какой день цикла может быть такой результат?
Для получения максимально корректных результатов рекомендуется проходить исследование не раньше, чем на 5-ый день менструального цикла при условии полного прекращения менструальных выделений. Самый поздний срок сдачи мазка – это за пять дней до начала следующих менструальных выделений.
Для получения точных результатов важно не только соблюдать временной диапазон, но и придерживаться других рекомендаций:
- За пару дней до сдачи анализа нужно исключить половые связи;
- Не стоит делать спринцевания с разными целями;
- Ненужно вводить тампоны или лекарственные препараты во влагалище, например, свечи или таблетки.
Если есть подозрения на диагноз «экзоцервикс пролиферация цилиндрического эпителия», как будет браться мазок?
Подтвердить умеренное воспаление экзоцервикса можно при условии правильного взятия мазка на цитологию. Для этого женщине нужно посетить кабинет гинеколога. Забор материала для исследования осуществляется на гинекологическом кресле с использованием специальных зеркал. Очень часто введение таких приспособлений вызывает у женщины чувство дискомфорта, не более.
Для забора биологического материала врач применяет стерильную гинекологическую щеточку, поэтому не удивительно, что при обследовании может быть обнаружено «экзоцервикс скопление клеток цилиндрического эпителия». Соскобленный верхний слой шейки матки врач наносит на предметное стекло и посылает для изучения в лабораторию.
Экзоцервикс – в полученном материале плоский эпителий, лейкоциты и эритроциты. Что может означать результат исследования?
Результат цитологического анализа оценивается по нескольким характеристикам.
- Количество биологического материала, сданного на анализ
- Расшифровка анализа на цитологию
Адекватным называется мазок отличного качества, в котором присутствуют все необходимые клетки в достаточном количестве.
Недостаточно адекватный материал указывает на то, что в экзоцервиксе плоский эпителий может находиться в малом количестве или вовсе отсутствовать. Клеточный набор также может быть недостаточным.
Неадекватный материал – это отсутствие возможности оценить наличие или отсутствие нарушений строения поверхностных слоев шейки матки.
Нормальной считается цитограмма «экзоцервикс – обнаружены клетки плоского эпителия в нормальном количестве».
О наличии воспалительного процесса можно судить, если количество лейкоцитов увеличено. Если причина заболевания – это инфекция, то в мазке будут обнаружены кишечные палочки, кокки и прочие возбудители.
Подтвердить факт развития злокачественных образований смогут раковые клетки, обнаруженные в диагностическом материале.
Если результат цитологического мазка показал наличие незначительных изменений или имеются предположения, что развивается злокачественное образование, то врач рекомендует женщине пройти обследование на онкогенные серотипы ВПЧ.
В результате анализа может указываться такая характеристика «экзоцервикс – обнаружены эритроциты». Как правило, при корректном взятии анализа присутствие клеток крови является нормой.
Многие женщины интересуются, какие факторы могут исказить результаты? Чаще всего это гормональные изменения у молодых девушек, на фоне которых результаты могут быть ложноположительными.
Чтобы получить корректный результат и не пересдавать мазок, нужно придерживаться таких результатов:
- Забор анализа осуществляется минимум через пять дней после окончания менструального кровотечения, но не позднее, чем за пять дней до начала следующей менструации;
- На 1-2 дня до даты предполагаемого анализа нужно воздержаться от интимной близости, тем более, если используются различные лубриканты;
- Также не нужно проводить спринцевания накануне взятия мазка;
- Средства для местного применения стоит на время исключить, это касается свечей, мазей, лечебных тампонов и прочих препаратов.
Вероятность получения отрицательного результата все-таки имеется, поэтому лучше подтвердить диагноз повторным исследованием.
ectocervical.ru
Что такое экзоцервицит, его симптомы и методы лечения
Экзоцервицит шейки матки является довольно распространенной гинекологической патологией, которую диагностируют почти у 70% пациенток, ведущих активную полую жизнь. Это заболевание имеет воспалительный характер, а его возникновение провоцируют болезнетворные или условно-патогенные микроорганизмы, попадающие во влагалище извне или уже находящиеся внутри него.
Ниже предоставлена вся необходимая информация об экзоцервиците: что это такое, каковы причины его возникновения, симптомы и лечение, а также пагубные последствия отсутствия адекватного лечения.
Что это такое
Воспалительный процесс слизистой оболочки шейки матки (ШМ) в гинекологии называется общим термином «цервицит». Но поскольку по своему строению ШМ напоминает полую трубку длиной 3-4 см, с одним краем, выходящим в полость матки, а другим – во влагалище, то и воспаление может развиться с любой из этих сторон, в связи с чем принято разделять цервицит на экзо и эндо.
Многим пациенткам не всегда понятен их диагноз, и требуется его расшифровка, так вот «эндоцервицит» — воспаление слизистой оболочки цервикального канала, а при экзоцервиците в отличие от эндоцервицита воспаляется лишь внешняя влагалищная часть маточной шейки.
Причины возникновения
Когда иммунная система женщины находится в полном порядке, организм сам способен побороть большинство болезнетворных микробов, но при возникновении определенных предрасполагающих факторов, может начаться воспаление, включая и экзоцервицит. Перечислим основные условия, которые могут спровоцировать развитие заболевания:
- сопутствующие недуги в органах репродуктивной и мочевыделительной системы, которые характеризуются наличием инфекционных агентов и воспаления. Кольпиты, эндоцервицит, эндометрит, аднексит, цистит могут стать причиной попадания возбудителя в слизистую влагалищной части шейки матки и спровоцировать экзоцервицит;
- инфекции, которые передаются во время полового контакта. Чаще всего рассматриваемый недуг вызывают трихомонады и гонококки. У 30% пациенток эти возбудители становятся причиной развития воспалительного процесса на ШМ;
- механическая травматизация ШМ в ходе абортов, травм, родоразрешения, выскабливаний и частых спринцеваний. Когда нарушается целостность эпителия ШМ, патогенными микробами может поражаться не только слизистая, но и более глубокие слои. Аналогичным образом травмировать слизистую могут агрессивные химические элементы, входящие в состав спермицидов или некоторых гигиенических средств;
- нарушение баланса влагалищной микрофлоры. В норме микрофлора влагалища должна на 98% состоять из лактобактерий, которые поддерживают уровень кислотности на постоянном уровне, а 2% приходится на условно-болезнетворные и болезнетворные микробы. Когда баланс нарушается, и уровень лактофлоры падает, условно-болезнетворная и болезнетворная флора начинает усиленно множиться, вызывая воспаление;
- неразборчивые половые контакты с большим количеством партнеров и без использования достаточной контрацепции. Экзоцервицит – это патология характерная для молодых пациенток, ведущих активную половую жизнь;
- гормональный дисбаланс. Слизистая ШМ и вагины очень чувствительна к изменению гормонального фона, в особенности уровня эстрогенов. Снижение концентрации гормона приводит к гибели лактофлоры и к размножению условно-болезнетворных микроорганизмов. По этой причине обычно возникает атрофический экзоцервицит у женщин в период климактерия;
- ослабление иммунитета.
Классификация и симптоматика
В зависимости от течения и локализации различаю следующие формы экзоцервицита:
- острая форма. Признаки воспаления проявляются очень ярко. У женщин болит низ живота, выделяется слизь и гной из вагины, экзоцервицит часто сопровождается и другими недуги мочеполовой сферы, дополняя воспаление и прочей симптоматикой. Например, при цистите у пациенток наблюдаются частые позывы к мочеиспусканию, а при аднексите – повышенный температурный показатель и озноб;
- хронический экзоцервицит. Симптомы более сглаженные и могут вообще проявляться только в период обострения. Во время ремиссии у женщины может поднывать низ живота, боль может становиться сильнее во время физической активности;
- очаговое воспаление. Воспалительный процесс развивается в виде одного или нескольких пораженных участков, остальная слизистая остается здоровой. Чаще всего очаги появляются при хроническом экзцервиците;
- диффузное воспаление шейки матки распространяется более чем на 60% тканей маточной шейки. Без надлежащего лечения воспалительный процесс может распространиться на всю слизистую, а клетки могут переродиться в атипичные и привести к онкологии.
Диагностика
Определить наличие воспалительного процесса несложно, гораздо труднее узнать причину экзоцервицита, необходима помощь врача гинеколога. Изначально в ходе общения с пациенткой он уточняет ее ощущения и жалобы, а затем проводит осмотр в гинекологическом кресле. В ходе осмотра в зеркалах будет видна отечность и краснота ШМ, в некоторых случаях она будет эрозированной. Из маточного канала будет отделяться гной или слизь. Такие признаки увидит доктор при остром недуге. При хронической стадии симптоматика более сглаженная, а выделения становятся мутноватыми.
Чтобы подтвердить наличие экзоцервицита и определить его причину, специалисты пользуются следующими методами диагностики:
- мазок на микрофлору;
- ПЦР для определения возбудителя, передающегося во время секса;
- цитологическое исследование, материалом для которого служит соскоб с ШМ и эндоцервикса;
- бакпосев влагалищной микрофлоры с определением чувствительности к антибактериальным препаратам;
- анализ крови на сифилис, ВИЧ, гепатиты;
- УЗИ органов репродуктивной системы;
- в ходе гинекологического осмотра часто проводится кольпоскопическое исследование, которое помогает выявить сопутствующие экзоцервициту патологии (эрозии, эктопии);
- при частых позывах к опорожнению мочевика сдают анализ мочи;
- если экзоцервицит хронический, проводится биопсия пораженного участка, ее делают в первой половине менструационного цикла.
Методы лечения
Лечение экзоцервицита следует проводить попутно с устранением сопутствующих патологий. Лучше всего делать это в острый период, когда симптоматика выражена ярче всего.
Консервативное
Изначально проводится медикаментозное лечение, причем в острой стадии не рекомендуется использовать медпрепараты местного применения, это может спровоцировать восхождение инфекции в матку и ее придатки.
Прежде чем назначают антибиотики, определяют возбудителя, ставшего причиной воспаления и его чувствительность к антибактериальным средствам.
В зависимости от вида инфекционного агента назначаются следующие виды препаратов:
- лечить кандидозную форму недуга можно с помощью антигрибковых медпрепаратов (свечи Дифлюкан, Микосист, Флюкостат, Нистатин);
- при хламидийной патологии основной терапией являются антибактериальные препараты тетрациклиновой группы (Доксициклин) и макролиды (Суммамед);
- после лечения нужно обязательно нормализовать микрофлору вагины, для этого прописываются ацидофильные лактобактерии или бифидобактерии;
- при инфицировании вирусами лечить экзоцервицит придется долго и тщательно, если диагностирован генитальный герпес, назначаются противовирусные средства (Ацикловир, Валтрекс, Зовиракс);
- если воспаление вызвано ВПЧ прописывают цитостатики (5-Фторурацил);
- при атрофической патологии, которая вызвана гормональными перепадами климактерия, проводится заместительно-гормональная терапия на местном уровне, чаще всего назначаются суппозитории Овестин.
На фоне этиотропного лечения дополнительно прописывается прием витаминов и иммуномодуляторов, для этих целей назначают Изопринозин.
Если причиной воспаления стала инфекция, передающаяся при половом контакте, лечение проходят оба партнера.
Хирургическое
Хирургия показана в случае хронического цервицита, после устранения всех инфекционных агентов. Могут быть использованы следующие оперативные методики:
- криотерапия;
- лазеротерапия;
- электрохирургия с применением медпрепарата Сургитрон;
- нерожавшим пациенткам пораженный участок ШМ обрабатывается раствором Солковагин или Ваготил.
После оперативного вмешательства назначаются противоспалительные препараты и физиотерапевтические процедуры, такие как электрофорез.
Возможно ли лечение народными средствами?
Если отсутствует острая симптоматика патологии и не обнаружены специфические инфекционные агенты, с разрешения врача вполне допустимо лечение народными средствами. Могут проводиться спринцевания отваром календулы или эвкалиптовой настойкой. Делать такие процедуры лучше всего на ночь на протяжении двух недель.
В последнее время большой популярностью начали пользоваться фитотампоны из Китая, изготовленные из различных лекарственных трав, обладающих обеззараживающими свойствами и снимающих воспаление.
Осложнения и последствия
Без надлежащего лечения экзоцервицит может спровоцировать следующие последствия и осложнения:
- хронизация патологии;
- эрозирование ШМ;
- восхождение инфекции в другие органы малого таза, особенно в тех случаях, когда патологию спровоцировали хламидии или гонорея. Воспаление может поразить матку, яичники, мочевик;
- половые инфекции, вызвавшие воспаление, могут спровоцировать бартолинит и стать причиной формирования кист у входа в вагину;
- аднексит;
- перигепатит, который характеризуется возникновением огромного количества спаек с последующим бесплодием. Обычно развивается на фоне хламидий и гонореи;
- онкология. Рака ШМ особенно нужно остерегаться, если у пациентки диагностирован онкогенный ВПЧ.
Профилактика
Чтобы не допустить развития экзоцервицита и уменьшить вероятность формирования воспалительных процессов в органах репродуктивной системы, женщинам нужно придерживаться следующих правил:
- проходить гинекологические осмотры не реже 2 раз в год;
- зашивать разрывы, спровоцированные родовой деятельностью;
- планировать беременность и пользоваться контрацепцией, чтобы избежать абортов;
- упорядочить половые связи и найти постоянного партнера;
- своевременно лечить патологии в органах малого таза;
- осваивать вумбилдинг;
- в период климактерия не отказываться от заместительно-гормональной терапии;
- повышать защитные свойства организма, регулярно делая зарядку и принимая витамины.
matkamed.ru
Экзоцервицит шейки матки: что это такое, признаки и лечение
Шейка матки является одной из наиболее уязвимых участков, она подвержена механическим, химическим воздействиям. Одной из проблем, которая может возникнуть с шейкой матки является экзоцервицит. Это воспаление экзоцервикса — влагалищной части шейки матки. Дело в том, что шейка является самым узким участком. Цервикальный канал содержит в себе специальную слизистую пробку с защитной микрофлорой, которая не позволяет инфекции, бактериям из влагалища попадать в полость матки. Поэтому, если в цервикальном канале нарушений нет, и защитная слизистая пробка выполняет свои функции, воспаляется только незащищенная часть шейки матки, выходящая во влагалище. Что же это такое — экзоцервицит шейки матки, и как его лечить?
Действительно рабочий способ, который ПОЛНОСТЬЮ избавит от молочницы. Это КОПЕЕЧНОЕ средство лечит молочницу за неделю…
Причины экзоцервицита
Это инфекционное воспаление, которое может быть вызвано такими микроорганизмами, как: коринебактерии, кишечная палочка, стафилококки, стрептококки, трихомонады, гонококки, иногда хламидии. Факторы, которые могут спровоцировать воспаление:
- незащищенный половой акт;
- ослабленный иммунитет;
- грибковые поражения;
- другие воспалительные процессы в мочеполовых органах, например, оофорит, уретрит или цистит;
- травмы влагалищной ткани, либо самой шейки матки, которые могут быть получены во время проведения абортов, родов;
- опущение матки;
- гормональные сбои;
- частые спринцевания, особенно, если они выполняются с использованием растворов, в которых содержатся агрессивные вещества, способные нарушить интимную микрофлору;
- установка ВМС;
- неправильная дозировка оральных контрацептивов.
Читайте также: эпицистостома мочевого пузыря у женщин.
Симптомы экзоцервицита: как проявляется заболевание?
Различают несколько форм экзоцервицита. И в зависимости от нее, симптомы соответствующие. Экзоцервицит может быть:
- острым;
- умеренным;
- хроническим.
Острая форма возникает вследствие воздействия специфической инфекции, например, гонореи. Умеренная форма, клинические признаки которой выражены минимально, чаще всего, возникает из-за хламидии. Хроническая форма обычно бессимптомна, и диагностируется только при осмотре гинекологом. При острой форме симптомы наиболее выражены:
- зуд;
- жжение;
- боли во время мочеиспускания;
- обильные выделения.
При умеренной форме симптомы те же, но они выражены не так сильно. При острой форме к основным симптомам, также может добавиться раздражение, нервозность, эмоциональная нестабильность. Это связано с тем, что женщине сложно терпеть основные симптомы. Острую форму экзоцервицита обязательно необходимо лечить. Болезнь, если вовремя обратиться к врачу, очень эффективно, успешно лечится.
Если этого не сделать, инфекция может распространиться вверх по половым путям и стать причиной возникновения других воспалений органов малого таза.
Хронический экзоцервицит
Обычно он протекает бессимптомно, либо обостряется при сопутствующих гинекологических заболеваниях. При обострении хронической формы, могут возникнуть следующие симптомы:
- жжение;
- зуд;
- тянущие боли в нижней части живота;
- слизистые прозрачные или гнойные выделения.
Но, вне фазы обострения, хронический экзоцервицит протекает бессимптомно, но в этом ничего хорошего нет. В этом случае женщина может узнать о том, что у нее хроническая форма данной болезни, только если посетит гинеколога и пройдет осмотр. В противном случае, если она не будет знать о болезни, либо посчитает, что она безопасна, не предпримет никаких мер, могут возникнуть более серьезные осложнения. Например, может развиться эрозия шейки матки, кольпит, эндометрит. Регулярное посещение гинеколога, даже если проблем нет, просто в профилактических целях, позволит выявить наличие хронической формы экзоцервицита и пройти необходимый курс лечения.
Когда применяются свечи Вольтарен в гинекологии, и как их правильно применять?
Какими симптомами проявляется параметрит, и какими методами его лечат, можно найти информацию здесь.
О диффузной мастопатии молочных желез: https://venerolog-ginekolog.ru/gynecology/diseases/diffuznaya-mastopatiya-lechenie.html.
Диагностика
Экзоцервицит гинеколог может заметить сразу во время осмотра на кресле. Но, мало просто выявить наличие этой болезни, необходимо определить, чем она вызвана, какими именно микроорганизмами. Поэтому, дополнительно требуются мазки, бакпосевы, чтобы в лабораторных условиях выявить возбудителя. Только при этом условии можно будет назначить грамотное лечение, которое принесет свои плоды.
Методы лечения и препараты
Лечение экзоцервицита включает в себя несколько этапов. На первом этапе устраняется возбудитель. В зависимости от того, что именно является возбудителем, назначают соответствующие препараты:
- бактерицидные;
- противовирусные;
- противогрибковые.
Если воспаление специфическое и у пациентки есть постоянный половой партнер, параллельно лечение проходит и он. На следующем этапе восстанавливается микрофлора влагалища. Для этих целей используют препараты, содержащие в себе лактобактерии. В большинстве случаев используют формы препаратов, оказывающих местное воздействие, например, свечи, мази. Чаще всего для восстановления интимной микрофлоры назначают:
- Ацилакт;
- Лактагель;
- Бифидумбактерин.
На последнем этапе лечения укрепляется общий и местный иммунитет. Для этого назначают витаминно-минеральные комплексы и иммуномодуляторы. Также женщина должна соблюдать определенные правила, касающиеся интимной гигиены, чтобы не провоцировать рецидив болезни. Это все, если речь идет о классическом лечении экзоцервицита. Но, может применяться еще и хирургическое лечение. Это требуется в том случае, когда болезнь дала уже серьезные осложнения, например, в виде эрозии. При использовании хирургического метода лечения, чаще всего применяются:
- криодеструкция;
- лазерное излучение;
- электрокоагуляция.
Если экзоцервицит был диагностирован во время беременности, хирургические вмешательства противопоказаны. Врач назначает препараты, чтобы избавиться от инфекции, вызвавшей экзоцервицит. Он подбирает их из списка разрешенных во время беременности, учитывая и ее срок. Это позволяет быстро и безопасно вылечить болезнь, не нанося вред плоду.
Что необходимо знать о заболеваниях шейки матки на видео:
venerolog-ginekolog.ru
Гинекологические заболевания. Экзо- и эндоцервициты
03 Мая в 13:23 17791
Экзоцервицит — инфекционно-воспалительное заболевание влагалищной части шейки матки.
Эндоцервицит — инфекционно-воспалительное заболевание слизистой оболочки цервикального канала шейки матки.
Так как наружные половые органы (вульва), влагалище и шейка матки образуют единую экосистему, экзо- и эндоцервициты редко бывают изолированным состоянием; как правило, они сочетаются с вульвитом и вагинитом.
В зависимости от этиологического фактора выделяют:
■ неспецифические экзо- и эндоцервициты;
■ специфические экзо- и эндоцервициты (см. подглавы «Генитальный герпес», «Папилломавирусная инфекция», «Урогенитальный микоплазмоз», «Урогенитальный хламидиоз»);
■ атрофические экзо- и эндоцервициты (см. главу «Урогенитальные расстройства в климактерическом периоде»).
В зависимости от клинического течения выделяют следующие формы цервицитов:
■ острую;
■ хроническую.
Экзо- и эндоцервициты диагностируют у 70% женщин, обращающихся в поликлинические отделения (в основном у женщин репродуктивного возраста). Неспецифические экзо- и эндоцервициты встречаются более чем в 70% случаев.
Факторы риска развития неспецифических цервицитов:
■ нейроэндокринные нарушения (дисфункция яичников, климактерический синдром и др.);
■ хронические заболевания (эндометрит, сальпингоофорит).
Условно-патогенные микроорганизмы, вызывающие неспецифические экзо- и эндоцервициты:
■ микроаэрофильные бактерии:
— Gardnerella vaginalis (вызывает бактериальный вагиноз, если доминирует в микробиоценозе влагалища);
■ облигатно-анаэробные грамположительные бактерии:
— Clostridium spp.;
— Propionibacterium acnes;
— Mobiluncus spp.;
■ облигатно-анаэробные грамотрицательные бактерии:
— Bacteroides spp.;
— Prevotella spp.;
— Porphyromonas spp.;
■ факультативно-анаэробные грамположительные бактерии:
— Staphylococcus spp. (S. epidermidis, S. saprophyticus);
— Streptococcus spp. (S. viridans, S. agalactiae);
— Enterococcus faecalis, Enterococcus faecium;
— Esherichia coli;
— Enterobacter spp.;
— Klebsiella spp.;
— Proteus spp.;
— Pseudomonas aerugenosa. Наиболее частыми причинами специфических экзо- и эндоцервицитов являются:
■ дрожжеподобные грибы рода Candida;
■ Chlamydia trachomatis;
■ Ureaplasma urealyticum;
■ Neisseria gonorrhoeae;
■ трихомонада;
■ бледная трепонема;
■ палочка Коха;
■ вирус простого герпеса;
■ вирус папилломы человека.
В результате колонизации слизистой оболочки микроорганизмами возникает воспалительная реакция, характеризующаяся повреждением эпителия.
Острые неспецифические экзо- и эндоцервициты характеризуются поражением слизистой оболочки влагалищной части шейки матки и цервикального канала без глубокой инвазии микроорганизмов в подслизистую основу и повреждением верхних слоев эпителия мочевых путей.
При хронической форме длительно протекающее воспаление способствует повреждению эпителия парабазальных и базальных слоев и развитию фоновых и предраковых заболеваний шейки матки (см. главу «Онкологические заболевания»). При этом микроорганизмы утрачивают свое основное значение, поражение приобретает многофакторный характер:
■ снижается местный иммунитет;
■ нарушаются процессы метаплазии эпителия шейки матки;
■ повышается риск развития восходящей инфекции — эндометрит/сальпингоофорит.
В результате развивается сложная сосудисто-мезенхимальная реакция пораженной ткани.
Основные клинические проявления:
■ обильные слизистые или гноевидные выделения;
■ зуд во влагалище;
■ дискомфорт в области наружных половых органов, обусловленный обильными выделениями, раздражением наружных половых органов и влагалища, отечностью и гиперемией тканей.
Нередко возможно восходящее инфицирование мочевой системы, что приводит к дизурическим явлениям.
Диагностика неспецифического экзо- и эндоцервицита не представляет сложностей и включает:
■ исключение заболеваний, передающихся половым путем;
■ микроскопическое исследование содержимого влагалища и цервикального канала с окраской по Граму:
— эпителий влагалища представлен клетками поверхностного и промежуточного слоев, при выраженном воспалительном процессе встречаются парабазальные клетки;
— более 15 лейкоцитов в поле зрения;
— возможно выявление мицелия гриба, трихомонад, нетипичной микрофлоры без видовой идентификации;
■ бактериологическое исследование содержимого влагалища и цервикального канала;
■ расширенная кольпоскопия:
— отек;
— гиперемия;
— кровоточивость;
— йод-негативные участки с расплывчатыми границами на экзоцервиксе;
— истинные эрозии, дно которых покрыто гноевидными выделениями (редко).
Выделение условно-патогенных микроорганизмов из патологического материала или их индикация еще не является доказательством их этиологической роли, так как те же самые микроорганизмы колонизируют влагалище в норме. Только учет количественных соотношений отдельных видов микроорганизмов в составе микроценоза может характеризовать состояние и степень его нарушения. Диагностический критерий этиологической значимости определенного микроорганизма — рост его в высоком титре (105— 108 КОЕ/мл).
Следует проводить дифференциальную диагностику со следующими заболеваниями:
■ специфическими цервицитами;
■ уретритом.
Для специфических цервицитов характерны:
■ связь начала заболевания с вступлением в половые отношения с новым партнером;
■ длительное сохранение симптомов без лечения;
■ слизисто-гнойные выделения из половых путей. При уретрите наблюдаются дизурические явления, выделения из мочеиспускательного канала.
Очень часто в клинической практике экзо- и эндоцервициты при проведении онкоцитологических исследований симулируют картины клеточной атипии.
Принципы лечения неспецифических цервицитов:
■ точная идентификация возбудителя;
■ комбинированное использование ЛС для местного и системного применения с учетом чувствительности выявленных микроорганизмов к основным противомикробным ЛС (в отсутствие возможности идентификации возбудителя терапия назначается эмпирически);
■ устранение факторов, поддерживающих рецидивирующий характер заболевания (нейроэндокринных, иммунных, гиповитаминоз, обострение хронических экстрагенитальных заболеваний и т.д.);
■ применение ЛС, нормализующих микрофлору влагалища.
При наличии хронического экзоцервицита, подтвержденного гистологически (биопсия выполняется в первую фазу менструального цикла), показана деструкция патологически измененного участка шейки матки (лазерная деструкция, криодеструкция).
Основное место в лечении эндоцервицитов принадлежит антибактериальной терапии:
Метронидазол/миконазол во влагалище 1 табл. на ночь, 10 сут или
Неомицин/полимиксин В/нистатин во влагалище 1 табл. на ночь, 12 сут или
Нистатин/нифурател во влагалище
1 свеча на ночь, 8 сут или Тернидазол/неомицин/нистатин/ преднизолон во влагалище 1 табл. на ночь, 6—10 сут +
Амоксициллин/клавуланат внутрь 375 мг 3 р/сут, 5—7 сут или Гентамицин в/м 3 мг/кг 1 р/сут,
5—7 сут или Доксициклин внутрь 100 мг 2 р/сут,
5—7 сут или Линкомицин внутрь 500 мг 3 р/сут,
5—7 сут или Офлоксацин внутрь 200 мг 2 р/сут,
5—7 сут или Пефлоксацин внутрь 400 мг 2 р/сут,
5—7 сут или Рифампицин внутрь 300 мг 2 р/сут,
5—7 сут или Рокситромицин внутрь 150 мг 2 р/сут, 7 сут или
Ципрофлоксацин внутрь 250 мг 2 р/сут, 7 сут.
В ряде случаев используются антисептические средства:
Повидон-йод во влагалище 200 мг (1 свеча) 2 р/сут, 7 дней или 1 раз перед сном, 14 дней или Хлоргексидин во влагалище 0,016 г (1 свеча) 2 р/сут, 7—10 дней.
После окончания курса антибактериальной терапии назначают ЛС, применение которых способствует нормализации микрофлоры влагалища:
Бифидобактерии бифидум во влагалище 1 свеча на ночь, 10 сут или Лактобактерии ацидофильные во влагалище 1 свеча на ночь, 10 сут.
■ исчезновение клинических проявлений;
■ I степень частоты мазка из влагалища и цервикального канала (число лейкоцитов до 2—5 в поле зрения);
■ данные общего осмотра и кольпоскопического исследования (отсутствие признаков воспалительной реакции, таких как гиперемия, отек ткани, патологически измененного эпителия; характер и количество выделений).
Побочные эффекты противомикробных ЛС подробно описаны в I и III разделах этой книги.
Противомикробные средства лечения, применение которых при лечении неспецифических экзо- и эндоцервицитах нерационально:
■ сульфаниламиды (высокая устойчивость наиболее часто встречающихся возбудителей, токсичность);
■ ампициллин (высокий уровень устойчивости E. coli).
Нерационально назначение ежедневных спринцеваний.
Критерии клинического излечения экзо- и эндоцервицитов:
Адекватная антибактериальная терапия, как правило, приводит к быстрому улучшению самочувствия больных и уменьшению выраженности симптомов заболевания. Обычно симптомы заболевания купируются полностью к 3-му дню лечения, однако необходимо завершение полного курса терапии.
Хронические экзо- и эндоцервициты характеризуются длительным, затяжным течением и трудно поддаются медикаментозному лечению.
Цервициты играют важную роль в возникновении и развитии патологических процессов в шейке матки. Часто являются относительным противопоказанием к проведению биопсий, диагностических выскабливаний, лазеровапоризации, криодеструкции, диатермоконизации шейки матки.
В.И. Кулаков, В.Н. Серов
medbe.ru












Комментарии 0