Жидкость в малом тазу у женщин при онкологии
Асцит в малом тазу при онкологии
Рак яичников очень распространенная и опасная болезнь, которая появляется у женщин после 45 лет. Онкологические процессы в женских половых органах на начальной стадии чаще протекают без выраженной симптоматики, что чаще дают клинику схожей не с онкологическим процессом, а хроническим заболеванием. Поэтому большинство женщин (у которых есть хронические болезни половых органов) не обращают особого внимания на проявления типичных признаков рака яичников.
Чаще всего онкологические процессы в зоне яичников выявляются на более поздних стадиях, когда симптоматика активно проявляется.
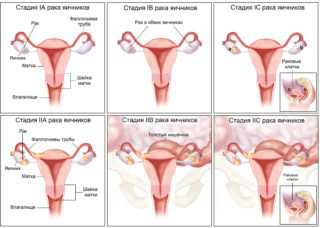
Рак яичников 3 степени имеет опухоль, расположенную с одной или с двух сторон, а также метастазы в области брюшины и за пределами таза. Также онкологическим процессом поражаются региональные лимфоузлы. В качестве осложнения при данной стадии онкологии считается развитие асцита (накапливание жидкости в брюшной области).
Симптоматика при онкологии яичников
Чаще в начальной стадии признаки онкологического процесса могут путать с другими заболеваниями, и диагноз может быть поставлен не верно. Спустя время можно точно определить диагноз рака. При онкологии яичников 3 ст. происходит постоянное присутствие симптомов или отдельные из них усиливаются:
- боли в области таза;
- ощущение тяжести и переедания;
- вздутость живота (метеоризм);
- частые позывы к мочеиспусканию;
- резкое похудание или прибавка веса;
- постоянное чувство усталости;
- частые болевые ощущения в области низа живота и поясницы;
- дисфункциональные расстройства в работе ЖКТ;
- ощущения боли во время половых контактов;
- нарушения менструального цикла;
- аномальные кровянистые выделения;
- утрата аппетита;
- тошноты;
- нарушения стула (понос/запор).
При запущенной форме рака появляются осложнения проявляющиеся симптомами:
- анемия;
- кахексия (истощение организма);
- острые боли в области таза;
- асцит;
- отечность ног с последующим развитием тромбоза (за счет сдавливания вен таза);
- признаки недостаточности со стороны сердечной и дыхательной систем.
Чем грозит рак яичников с асцитом
Формирование асцита при онкологии яичников 3 ст. считается соответствующим признаком. Асцитом считается патологическое накапливание жидкости в области брюшной полости. Такое последствие очень опасно для жизни женщины. Основной причиной такого скопления жидкости является нарушение циркуляции жидкости в организме.
При наличии первых признаков асцита нужно сразу же обратиться за специализированной помощью к грамотным специалистам. При онкологии яичников 3 ст. асцит проявляется незначительно – увеличивается температура тела, и беспокоят боли в области живота, постепенно присоединяется к симптоматике быстрая утомляемость и чувство постоянной усталости. Характерным признаком асцита при онкологии яичников 3 ст. является заметная отечность ног.
При асците необходимо проводить комплексное излечение, в которое входит медикаментозный метод и хирургический. При накоплении объемного числа жидкости в брюшной полости и несвоевременном обращении за помощью может привести к активному распространению метастазов на соседние органы, а также повлечь и смерть пациента. Но при врачебной помощи оказанной вовремя можно снизить вероятность проявления последствий и предупредить развитие возможных рецидивов.
Какой прогноз выживаемости при третий стадии онкологии яичников
Чтобы определить, рак яичников 3 стадия с асцитом — сколько люди живут, нужно учитывать индивидуальные особенности организма женщины и присутствие метастаз в соседних органах.
По медицинской статистике при 3 запущенной стадии раке яичников выживаемость составляет примерно 20-45%. Но благодаря новейшим методам и технологиям в современной медицине – выживаемость можно повысить до 80%, но все зависит от стадии заболевания в момент начала излечения, а также от количества метастазов в соседних органах и от адекватности назначенного лечения.
Насколько долго ли сможет прожить пациент с данным заболеванием, зависит от стадии болезни и эффективности проводимого излечения. В качестве лечения применяют народные методы, медикаментозные средства, соблюдение особой диеты, химиотерапия. В тяжелых случаях производят установку специального дренажа для выведения лишней жидкости.
Асцит не позволяет полноценно получить эффективность от проведенного лечения по поводу онкологии. Асцит опасен тем, что в любой момент он может лопнуть, и вся жидкость, находившаяся в нем, попадет в малый таз, что приведет к воспалению и некрозу в здоровых органах и тканях.
Как лечат асцит
Чтобы вывести лишнюю жидкость и приостановить развитие асцита проводят курс мочегонными препаратами и восстанавливают водно-солевое соотношение. При неэффективности данных методов проводится пунктирование брюшной полости, и откачивают полностью жидкость.
При асците требуется соблюдение определенной диеты, в которую входит бульон с добавлением корицы, имбиря, фенхеля, петрушки и майорана (данные травы помогают бороться с асцитом). Питаться необходимо малыми порциями.
Для повышения эффективности лечения и чтобы пациент смог жить дольше при онкологии яичников 3 ст. с асцитом – проводят внутрибрюшинную химиотерапию.
Лечение онкологии яичников

Чаще при 3 ст. онкологии яичников применяют комплексную терапию, которая сочетает хирургический метод и химиотерапию. При правильном хирургическом удалении опухоли и всех метастаз – процент выживаемости повышается во много раз.
В процессе проведения оперативного вмешательства удаляют не только пораженный онкологическим процессом яичник и все метастазы, но и соседние ткани, и внутренние органы. Тем самым можно достичь излечения и предупредить последующее возникновение рецидивов. Все чаще во время операции приходится удалять опухоль совместно с самой маткой, маточными трубами и другими органами.
Во многих случаях пациентам назначают принимать химиотерапевтические препараты перед проведением оперативного лечения, а иногда и в качестве восстановительной терапии в период после самой операции. Большинство опытных специалистов доверяют таким химиотерапевтическим средствам как Цифлофосфан, Цисплан, Таксол. Данные препараты активно блокируют и подавляют распространение клеток рака, тем самым хорошо снижает вероятные рецидивы.
Такие лекарственные средства применяют внутривенным или внутриартериальным способом. Длительность применения препаратов зависит от состояния пациента, стадии онкологического процесса, имеющихся метастазов, хронических заболеваний, а также и от расположения самого онкологического образования.
При уточненном диагнозе онкологии яичников 3 ст. не стоит ставить на себе крест, а необходимо за грамотной помощью обратиться к хорошему специалисту, который поможет выбрать адекватную схему излечения, а также необходимые методы исследования и диагностики онкологического процесса. Главное не запускать болезнь и строго соблюдать все предписания врача.
Постоянное наблюдение у онколога, а также проведенные курсы лечения помогут продлить годы жизни пациента и вернуться к привычному активному образу жизни.
Посмотрите видео по теме
Рак органов малого таза у женщин: классификация, симптомы, лечение и прогноз
Раковые опухоли малого таза у женщин поражают репродуктивные органы, кишечник, мочевой пузырь, а также костные структуры. Далеко не все они приводят к скоротечному летальному исходу. Многие успешно излечиваются, если удается обнаружить патологию на ранней стадии.
Причины и факторы риска онкологии у женщин
Спровоцировать возникновение онкозаболевания могут различные факторы. Все зависит от того, где именно возник очаг опухоли. К примеру, у рака репродуктивных органов – яичников либо матки, частыми факторами риска являются:
- избыток жировой массы;
- сахарный диабет;
- поликистоз яичников;
- откладывание беременности;
- застой крови во время месячных;
- ранний старт менструаций, нарушение цикла;
- запоздалый климакс;
- нарушение овуляции;
- инфекционные болезни, чаще папилломавирус;
- воспалительные процессы.
Причинами онкологии кишечника и мочевого пузыря могут стать неполадки с иммунной системой. Но инфекции и воспаления также способны спровоцировать клеточную мутацию. Костные и хрящевые саркомы иногда возникают после серьезной травмы бедра.
Нездоровый образ жизни, несбалансированный рацион, гиподинамия – факторы риска возникновения патологий всех органов и тканей, включая и зону малого таза.
Характерная симптоматика различных патологий
 Наиболее частые онкологические недуги у женщин – рак эндометрия в матке, ее шейки и рак яичников. Маточная онкология обычно характеризуется кровотечениями из влагалища. Новообразования в этой области объединяются под единым названием – саркома матки, код по МКБ 10 – С 54. По строению и уровню распространения они различаются. Это может быть:
Наиболее частые онкологические недуги у женщин – рак эндометрия в матке, ее шейки и рак яичников. Маточная онкология обычно характеризуется кровотечениями из влагалища. Новообразования в этой области объединяются под единым названием – саркома матки, код по МКБ 10 – С 54. По строению и уровню распространения они различаются. Это может быть:
- лейомиосаркома;
- эндометриальная стромальная саркома;
- смешанная мезодермальная саркома;
- карциносаркома.
Наиболее часто регистрируется лейомиосаркома малого таза. Без адекватного лечения в нее способна переродиться доброкачественная миома. Такое онкозаболевание, как альвеолярная рабдомиосаркома, способна поразить любые органы малого таза, имеющие мускульные структуры, включая и репродуктивные.
Все маточные саркомы имеют четыре степени развития. На первоначальном этапе поражению подвержены только эндометриозный и миометриозный слои. Далее новообразование охватывает шейку и тело матки. На третьем этапе она выходит за маточные пределы в тазовую полость. На четвертой – метастазы охватывают отдаленные органы.
При раке яичников поначалу никаких тревожных симптомов женщина не испытывает – только легкую тяжесть внизу живота и перебои менструального цикла.
Злокачественные образования в мочевом пузыре проявляются сгустками крови в моче, постоянным желанием посетить туалет, сложностями с мочеиспусканием.
Признаки образований в нижней части кишечника различаются, но общими будут:
- появление кровяных прожилок и слизь в экскрементах;
- пищеварительные расстройства;
- потеря веса;
- быстрая усталость, головокружение.
При раке слепой кишки возможны сильные ректальные кровотечения и, как следствие, анемия.
Основным симптомом рака любых органов малого таза у женщин становятся болевые ощущения внизу живота с иррадиацией в пах или промежность. При продолжительном процессе больная чувствует слабость, интоксикацию, усталость, теряет вес.
 Если опухолевые новообразования образуются в полости малого таза вне конкретных органов, симптоматика будет неявной. Обычно появляется несильная боль в животе и пояснице, иногда отдающая в ноги. Дополнительным признаком могут стать отеки конечностей лимфатической природы.
Если опухолевые новообразования образуются в полости малого таза вне конкретных органов, симптоматика будет неявной. Обычно появляется несильная боль в животе и пояснице, иногда отдающая в ноги. Дополнительным признаком могут стать отеки конечностей лимфатической природы.
Разрастание опухолевых образований возможно и на тазовых костях либо в хрящевых тканях тазобедренного сочленения. В первом случае чаще всего регистрируют остеосаркому Юинга, во втором – хондросаркому. Болезни на начальном этапе проходят без симптомов, впоследствии проявляются сильными болями в бедренном сочленении, в особенности после нагрузки. Разросшаяся опухоль деформирует сочленение и становится видна сквозь тонкую кожу бедра. Болевой синдром увеличивается, поскольку образование давит на близлежащие нервы и сосуды.
Диагностика онкозаболеваний
Чтобы вовремя выявить недуг, нужны систематические посещения гинеколога с проведением ежегодных обследований: УЗИ органов малого таза, общих анализов крови и мочи.
Если новообразование не обнаружено во время диагностического осмотра, но врач задумывается о риске заболевания, назначаются специальные аппаратные обследования. Первое из них – исследование ультразвуком: общее и гинекологическое. Если расшифровать показания УЗИ сложно, врач направляет на КТ и МРТ для обнаружения злокачественных опухолей. Последний вид обследований покажет даже крошечное новообразование.
Дополнительно проводят проверку онкомаркерами, чтобы подтвердить или опровергнуть диагноз.
При обнаружении новообразования плотной консистенции, необычной формы, с вкраплениями, требуется проведение биопсии.
Методы лечения
 При подтверждении диагноза онколог подбирает индивидуальную схему лечения пациентки. Обычно она включает:
При подтверждении диагноза онколог подбирает индивидуальную схему лечения пациентки. Обычно она включает:
- Оперативное удаление патологически измененных структур, пораженных лимфоузлов.
- Лучевую терапию – влияние активных радиолучей на мутировавшие клетки. Бывает наружной и внутренней. Внутривенно делают инъекцию препаратов с содержанием радиоактивных элементов, способных ликвидировать пораженные раком клетки. Благодаря лечению одиночные образования зачастую пропадают полностью. Лучевой способ используется для того, чтобы снизить мучительную боль пациента.
- Химиотерапию – применение цитостатических средств для профилактики рецидивов онкологии. Она направлена на истребление атипичных клеток, прекращение их роста. Методика обладает рядом побочных явлений, негативно воздействуя на здоровые органы, но без нее нельзя обойтись. Для уменьшения вредных воздействий химиотерапии на организм больного подбор медпрепаратов, их дозировку и продолжительность использования осуществляют с особой тщательностью.
При заболеваниях половой сферы чаще всего полностью удаляют орган, пораженный раком. Органосохраняющие операции с иссечением лишь патологических тканей делают только молодым женщинам, чтобы сохранить функцию деторождения, но при этом велик риск повторного разрастания метастазов. При костной и хрящевой саркоме наиболее часто назначается удаление сустава и замена его эндопротезом чтобы восстановить функциональность сочленения таза и бедра.
На поздних этапах операции не делают, потому что раковые клетки с иссекаемых органов могут попасть на края разрезов здоровых.
Прогнозы врачей
Выживаемость заболевших зависит от уровня разрастания опухоли, распространения образований и глубины инвазии. Если ткани поражены глубже, чем на сантиметр, риск метастазирования повышается вдвойне. Оно может осуществляться двумя путями:
- Лимфогенным. Атипичные клетки через лимфу поражают лимфоузлы.
- Гематогенным. Раковые структуры передвигаются с кровотоком к отдаленным органам.
 Вторичные атипичные клетки быстро вырастают, отсоединяются от первоначального очага и захватывают ткани иных органов. Больше всего риск поражения у легких, печени, головного мозга, так как они обладают развитой системой сосудов. Для предотвращения быстрого распространения раковых структур требуется своевременное обнаружение недуга и начало лечения.
Вторичные атипичные клетки быстро вырастают, отсоединяются от первоначального очага и захватывают ткани иных органов. Больше всего риск поражения у легких, печени, головного мозга, так как они обладают развитой системой сосудов. Для предотвращения быстрого распространения раковых структур требуется своевременное обнаружение недуга и начало лечения.
Прогноз при метастазах опухолей в малом тазу в зависимости от начала лечения:
- на первой стадии 86 процентов пациенток живут более пяти лет;
- на второй — 48 процентов;
- на третьей – 22 процента.
Четвертая стадия предполагает высокую смертность. В продолжение двух лет умирает около 90 процентов больных.
В тяжелых случаях рекомендуют паллиативную терапию: поддержку неизлечимо больной пациентки при тяжелом течении недуга, предупреждение и облегчение сильных болей и иной негативной симптоматики.
Также прогноз зависит и от индивидуальных особенностей пациентки, например, ее возраста.
Благодаря инновационным медицинским методам полное излечение онкологии в зоне малого таза или длительная ремиссия достижимы. Если злокачественное новообразование выявляют на ранних стадиях, реально полное выздоровление. Профилактическими мероприятиями в этом случае является здоровый образ жизни, а также регулярное, не реже двух раз в год, прохождение медобследования у гинеколога.
Асцит при онкологии
Асцит представляет собой тяжелое осложнение разных заболеваний, при котором в полости живота накапливается большой объем жидкости. Обнаруженный асцит при онкологии серьезно осложняет течение и лечение основного заболевания, ухудшает прогноз. У пациентов с онкологическими заболеваниями органов, имеющих контакт с листками брюшины, средняя вероятность выпота жидкости в брюшную полость составляет 10%.
Опухоли каких органов сопровождаются асцитом?
Процесс скопления лишней жидкости в полости живота сопровождает около половины всех случаев рака яичников у женщин. Он также осложняет течение новообразований:
- толстой кишки;
- молочных желез;
- желудка;
- поджелудочной железы;
- прямой кишки;
- печени.
Тяжесть состояния пациента не зависит от того первичная опухоль стала причиной патологии или ее метастазирование. К проявлениям рака добавляются признаки повышенного внутрибрюшного давления, подъема диафрагмы, сокращения дыхательных движений легочной ткани. В результате ухудшаются условия для работы сердца и легких, нарастает сердечная и дыхательная недостаточность, что приближает летальный исход болезни.
Причины и механизм развития
Брюшную полость образуют 2 листка. Один из них (париетальный) выстилает внутреннюю поверхность, а другой (висцеральный) окружает ближайшие органы. Оба листка продуцируют небольшое количество жидкого секрета своими железистыми клетками. С его помощью ликвидируется небольшое локальное воспаление, защищаются от трения органы, кишечник.
Жидкость постоянно обновляется, поскольку излишки всасываются эпителием. Накопление возможно при условии нарушения баланса этого состояния. В 75% случаев у пациентов с асцитом имеется цирроз печени. Это заболевание имеет максимальное число этиологических факторов, приводящих к патологии.
К ним относятся рост гидростатического давления в сосудах под влиянием застоя в венозной и лимфатической системах из-за нарушения сердечной деятельности и падение онкотического давления в крови за счет поражения функции печени и снижения содержания альбуминовой белковой фракции.
Асцит брюшной полости при онкологии не исключает эти механизмы в качестве дополнения к основному поражающему фактору — гиперфункции эпителия брюшной полости при опухолевом поражении листков брюшины. Рост злокачественных клеток вызывает раздражение и неспецифическое воспаление.
Наиболее значима роль обсеменения злокачественными клетками при раке яичников, матки у женщин. Осложнение в этих случаях настолько утяжеляет общее состояние пациенток, что они погибают при нарастании асцита брюшной полости.
 Пациенты, имеющие онкологию, соответственно выглядят
Пациенты, имеющие онкологию, соответственно выглядят Немалое значение имеет непосредственное сдавливание опухолью печеночной ткани и создание условий портальной гипертензии. При росте венозного давления водная часть крови сбрасывается в брюшную полость.
Раковая интоксикация сопровождается недостатком кислорода в клетках (тканевая гипоксия). Почечная ткань очень остро чувствует любые изменения и реагирует снижением фильтрации. Это приводит в действие механизм влияния антидиуретического гормона гипофиза, который задерживает натрий и воду.
Некоторые авторы в патогенезе асцита выделяют печеночный и внепеченочный механизмы. На примере злокачественного роста мы видим, как эти причины дополняют друг друга. Нарушается всасывающая функция брюшины и лимфатических сосудов.
Высокодифференцированная аденокарцинома толстой кишкиПримером местных изменений может быть лимфома брюшной полости. Эта опухоль сопровождается нарушенной проходимостью внутрибрюшных лимфатических протоков. Из них жидкость переходит прямо в брюшную полость.
Провоцирующими причинами асцита при онкологических заболеваниях может быть такая анатомическая особенность, как близкое расположение складок брюшины (прилегание), обилие кровеносных и лимфатических сосудов, что вызывает быстрое распространение злокачественного роста на соседние ткани.
Стимулировать пропотевание жидкости может занос атипических клеток в полость брюшины при оперативном вмешательстве, внутреннее прорастание стенок брюшины злокачественной опухолью, а также проведение курса химиотерапии.
Симптомы
У онкологических больных асцит развивается постепенно за несколько недель или месяцев. Пациенты ощущают признаки при скоплении значительного количества жидкости. Основные симптомы:
- распирающая тяжесть в животе;
- отрыжка после еды;
- изжога или тошнота;
- тупые боли в животе;
- одышка в покое, особенно в положении лежа.
Эти признаки связаны с подъемом купола диафрагмы, нарушением перистальтики пищевода, кишечника, рефлюксным забросом кислого содержимого желудка в пищевод. Некоторые пациенты жалуются на приступы сердечной аритмии. При наблюдении лечащий врач выявляет увеличенный живот. В положении стоя он опускается вниз, пупок выпячивается.
На натянутой коже появляются белые полоски (стрии), видны расширенные вены.
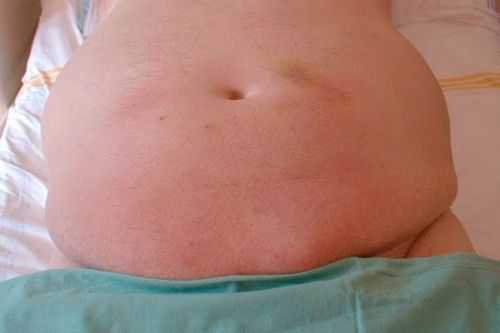 Во время осмотра на кушетке живот распластывается в стороны
Во время осмотра на кушетке живот распластывается в стороны Для больных с «печеночным» асцитом характерна картина «головы медузы» за счет образования плотных расширенных вен вокруг пупка. Накопление жидкости создает трудности при наклонах, обувании.
К сожалению, еще нередки случаи выявления молодых женщин с опухолью яичников в запущенном состоянии, которые длительно были уверены в своей беременности, этому способствовало прекращение менструаций.
Скопившаяся жидкость сама давит на опухоль, вызывает распад. Метастазирование по венозной системе и сердечная недостаточность проявляется затрудненным оттоком крови к сердцу. Это приводит к отечности стоп, голеней, наружных половых органов.
Все описанные симптомы развиваются не изолированно. На первом месте остаются признаки злокачественной опухоли. Асцит требует дополнительного лечения, поскольку жить с его проявлениями становится более опасно из-за возможностей других осложнений.
Независимо от причин в течении асцита выделяют 3 стадии. Они характерны и для пациентов с онкологическими заболеваниями:
- транзиторная — больной чувствует только вздутие живота, объем накопившейся жидкости не более 400 мл;
- умеренная — количество экссудата в брюшине доходит до 5 л, проявляются все описанные симптомы, возможны разные осложнения;
- напряженная — асцит скапливает 20 л и более, считается устойчивым (резистентным), лечить мочегонными средствами невозможно, сопровождается тяжелым состоянием, нарушает работу сердца и дыхание.
 Транзиторная стадия почти не ощущается пациентом
Транзиторная стадия почти не ощущается пациентом Какие осложнения могут последовать за асцитом?
Тяжесть основного заболевания в случае появления асцита снижает шансы больного на выздоровление. Еще более увеличивается риск опасных осложнений. К ним относятся:
- бактериальный перитонит — присоединение инфекции вызывает острое воспаление брюшины;
- кишечная непроходимость;
- появление грыж в области белой линии живота, пупка, в паху с возможным защемлением;
- сердечная декомпенсация;
- накопление жидкости между плевральными листками — гидроторакс с острой дыхательной недостаточностью;
- развитие гепаторенального синдрома;
- геморроидальные кровотечения, выпадение нижнего отдела прямой кишки.
Эти состояния развиваются внезапно или постепенно, создают дополнительные проблемы в лечении больного.
Такое осложнение, как асцит заранее предполагается в течение онкологического заболевания. При контроле за пациентом врач обязан проводить взвешивание. Рост массы на фоне выраженного похудения рук, ног, тела вызывает подозрение на скрытые отеки.
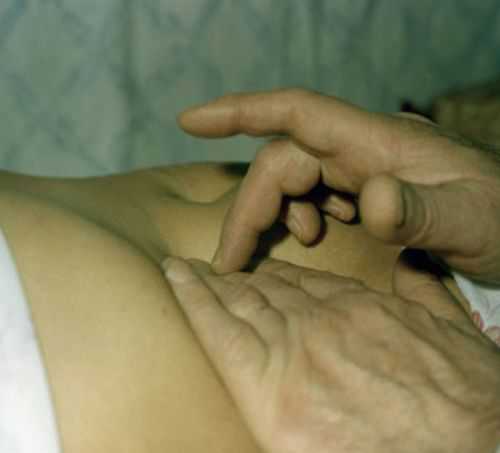 При увеличении живота доктор проводит перкуторное исследование, тупой звук изменяет локализацию в зависимости от положения тела
При увеличении живота доктор проводит перкуторное исследование, тупой звук изменяет локализацию в зависимости от положения тела Если сделать толчковое движение рукой с одной стороны живота, то при наличии жидкости вторая рука ощутит волну в противоположном боку. Объективным подтверждением служат дополнительные исследования:
- УЗИ — позволяет выявить 200 мл жидкости в брюшной полости, одновременно служит контролем за изменениями во внутренних органах;
- обзорная рентгенография и томография — потребуют хорошей подготовки пациента перед исследованием, выявляет жидкость при изменении положения тела;
- лапароцентез — прокол передней брюшной стенки с целью откачивания жидкости и ее лабораторного анализа, процедура является одновременно лечебной и диагностической, позволяет выявить степень обсеменения брюшины, состав экссудата, наличие микрофлоры.
Терапия асцита теоретически должна в первую очередь заключаться в подавлении роста злокачественных клеток в брюшине. Тогда можно ожидать удаления раздражающего механизма и восстановления функции всасывания жидкости.
Но на практике методы химиотерапии помогают уменьшить асцит только при новообразованиях в кишечнике, а при локализации в печени, желудке, матке, яичниках остаются безрезультатными.
Остается контролировать поступление и выведение жидкости с продуктами питания, рассчитывать на оптимальные условия действия мочегонных средств (диуретиков). Убрать излишки воды можно с помощью ограничительной диеты. Пациенту назначается бессолевое питание, все блюда готовятся без соли, по согласованию с врачом возможно присаливание в тарелку.
Исключаются острые приправы, тяжелая жирная пища, все приготовленное в жареном виде. Объем употребляемой жидкости рассчитывается по диурезу (количеству выделенной мочи за сутки). При этом в меню должны быть продукты, обеспечивающие организм белком и калием. Поэтому рекомендуется:
- отварное нежирное мясо и рыба;
- творог, кефир при хорошей переносимости;
- запеченный картофель;
- компот из кураги, изюма;
- морковь, шпинат;
- овсяная каша.
Следует обязательно учитывать ограничения, рекомендуемые для основного заболевания.
В назначении диуретиков нельзя переусердствовать. Известна рекомендация врачей пить больше жидкости при любой интоксикации. Это касается и рака. Выведение большого объема воды из организма повышает общую интоксикацию продуктами распада злокачественных клеток, поэтому допустимым считается снижение веса на фоне приема диуретиков на 500 г за сутки.
Выбор диуретиков и дозировки всегда остается за врачом. Нельзя самостоятельно менять препараты, нарушать схему приема. Наиболее действенной оказывается комбинация из Фуросемида, Верошпирона и Диакарба.
 После приема внутрь одной таблетки действие начинается спустя час, длится до шести часов
После приема внутрь одной таблетки действие начинается спустя час, длится до шести часов Фуросемид (Лазикс) относится к группе петлевых диуретиков. Действие основано на блокировании обратного всасывания натрия и хлора в канальцах и петле Генле, выводящего аппарата почек. Одновременно выводит калий. Чтобы не нарушить баланс электролитов и не вызвать приступы аритмии назначаются препараты калия (Панангин, Аспаркам).
Верошпирон в отличии от Фуросемида является калийсберегающим препаратом. В его состав входит спиронолактон (гормон надпочечников). Именно с помощью гормонального механизма удается вывести лишнюю жидкость без калия. Таблетки начинают действовать спустя 2–5 дней после начала приема. Остаточный эффект продолжается 3 дня после отмены препарата.
Диакарб — препарат, имеющий целевое назначение. Особенно показан для предупреждения отека мозга, менее эффективен в процессе вывода мочи. Его действие начинается спустя 2 часа после приема. Связано с блокированием фермента карбоангидразы в тканях почек и мозга.
Только подбор оптимального сочетания, постоянной поддерживающей дозировки способен уменьшить асцит.
Наиболее часто для вывода накопившейся жидкости в полости брюшины при резистентной стадии асцита применяют процедуру лапароцентеза. Метод считается хирургическим, хотя им владеют терапевты в специализированных отделениях.
Суть методики: пациент сидит на стуле, живот вокруг пупка обрабатывается йодом. В точку примерно на 2 см ниже пупочного кольца вводится раствор Новокаина для обеспечения местной анестезии. После чего делается прокол брюшной стенки специальным инструментом (троакаром). Появление жидкости указывает на попадание в полость брюшины. Присоединяется трубка, по которой откачивается жидкость самотеком.
Однократно удаляется до 10 литров жидкости. На фоне постепенного уменьшения живота проводят стягивание простыней для предотвращения коллапса больного. В некоторых случаях при невозможности сразу вывести большой объем жидкости в полость брюшины вставляют дренажную трубку и перекрывают ее до следующего раза. Таким образом, повтор процедуры проводят 2–3 дня подряд.
При лапароцентезе необходимо следить за стерильностью, поскольку возрастает риск заражения брюшины и перитонита
Лапароцентез не проводится:
- при спаечной болезни брюшной полости;
- на фоне выраженного метеоризма;
- в периоде восстановления после грыжесечения.
Редко при асците на фоне онкологического заболевания прибегают к паллиативным (временным симптоматическим) хирургическим операциям.
Перитонеовенозное шунтирование — заключается в соединении специальной трубкой брюшной полости с верхней полой веной, по ней при дыхании пациента жидкость отходит в венозное русло. Деперитонизация — иссечение участков брюшины для обеспечения дополнительными путями вывода жидкости.
Оментогепатофренопексия — иссечение сращенного с передней брюшной стенкой сальника и подшивание его к диафрагме или печени, необходимо, если сальник мешает проведению лапароцентеза.
Народные средства в лечении асцита
В народных лечебниках описываются растительные настойки, которые помогают уменьшить асцит при онкозаболеваниях. Врачи относятся к ним крайне негативно, поскольку нередко пациенты, уверовав в сказочные результаты, бросают основное лечение.
Однако при отсутствии реальной помощи от проводимой терапии больного раком можно понять. Поэтому мы приводим перечень растений, которые, по мнению травников, способны помочь:
- астрагал перепончатый;
- корень болотного аира;
- молочай;
- корень травы копытня;
- трава княжика сибирского;
- болотный сабельник.
 До приобретения фиточая лучше посоветоваться с врачом и внимательно ознакомиться с составом
До приобретения фиточая лучше посоветоваться с врачом и внимательно ознакомиться с составом Гораздо увереннее врачи рекомендуют мочегонные сборы в дополнение к лекарственным препаратам. Они включают растущие в средней полосе России:
- расторопшу,
- березовые почки и сок,
- чабрец,
- цветы липы, календулы,
- мелиссу,
- шалфей,
- зверобой,
- душицу,
- мяту,
- пустырник.
Общий показатель выживаемости пациентов с асцитом при онкологических заболеваниях дает неутешительные цифры — два года проживет только половина больных.Окончательный исход бывает как лучше, так и хуже предполагаемого срока.
Он зависит от реакции пациента на лечение, возраста, наличия хронических заболеваний почек, печени, сердца, характера опухолевого роста. Асцит в начальной стадии при опухолях лечится значительно эффективнее. Поэтому в терапии злокачественных новообразований следует предусматривать раннюю диагностику осложнений.
Рак малого таза у женщин симптомы
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу.
Оглавление:
К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Значительно реже возникают злокачественные опухоли, которые не связаны с органами. Как правило, такие образования причисляются к разным видам сарком. Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Симптомы опухолей малого таза
Различные симптомы возникают при появлении и развитии рака слепой кишки и его расположении в ректосигмоидальной части. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Ранние симптомы рака слепой кишки: отсутствие аппетита, снижение массы тела, пищеварительное расстройство. При существенном снижении веса можно говорить о прогрессивном развитии злокачественного образования.
Забрюшинная опухоль сигмовидной кишки характеризуется появлением непроходимости кишечника. У большинства пациентов отмечается изменение консистенции кала, в нем могут наблюдаться сгустки крови и слизи.
Если злокачественное образование возникло в прямой кишке, то симптомы очень незаметные для человека. Среди ранних проявлений болезни можно ответить чувство неполного выхода каловых масс из кишечника. Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.
Причины возникновения опухолей в малом тазу
Виды опухолевых новообразований могут изменяться в зависимости от возраста мужчины или женщины. У девочек в первые недели жизни наблюдается влияние плацентарных эстрогенов от матери. В этом состоянии они могут стать причиной возникновения кист на яичниках. В возрасте полового созревания опухоль малого таза у женщин может возникать из-за застоя крови в менструальный период, если наблюдается заращивание девственной плевы. Из-за этого могут образовываться злокачественные образования в матке и яичниках.
В возрасте от 18 лет у женщин может наблюдаться расширение матки в период беременности и при наличии миомы. Опухоль малого таза у женщин может возникать в области яичников, если наблюдается патологическая беременность. Кроме того рак может возникнуть в фаллопиевых трубах вследствие частых воспалительных процессов.
Опухоль малого таза у женщин возникает чаще всего в период завершения репродуктивной функции.
Опухоль малого таза у мужчин может возникать в виде заболеваний предстательной железы. Рак предстательной железы считается самым часто встречающимся злокачественным новообразованием у лиц мужского пола.
Диагностирование раковых опухолей малого таза
У женщин и мужчин забрюшинная опухоль проявляет себя одинаковыми симптомами. Как правило, это боли в нижней части живота, запоры, обнаружение крови в кале. У некоторых больных обнаруживается анемия, связанная с внутрибрюшным кровотечением.
Опухоль малого таза у женщин, возникающая в матке, проявляет себя в виде кровотечения из внутренних половых органов, боли в тазовых органах, реже характерно возникновение эктопической беременности и трофобластической болезни.
При таком заболевании, как эндометриоз, возникают боли в период менструации. У молодых девушек с ранним началом менструального цикла может быть диагностировано гормонопродуцирующая опухоль яичников. У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может начать развиваться злокачественная опухоль малого таза у женщин.
Способы исследования больных
Если опухоль малого таза у женщин не выявлена при клиническом осмотре, то назначаются специальные способы обследования. Такое же обследование назначают, если опухоль малого таза у мужчин не обнаружена при общем осмотре. Обследования назначаются при наличии симптомов.
Первоначальным методом исследования назначают УЗИ. Если ультразвуковое исследование не дало полной картины ситуации, то можно применить МРТ и КТ для выявления злокачественных новообразований. При выполнении МРТ забрюшинная опухоль даже небольших размеров будет обнаружена.
Если выявлена забрюшинная опухоль плотного состава, нестандартной формы с содержанием вкраплений, очень важно сделать исследования ткани на раковые клетки. Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами.
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.
Любая забрюшинная опухоль требует проведения определенного количества капельниц химиотерапии. Даже после того, как забрюшинная опухоль была удалена, лечение химиотерапией продолжается необходимое количество времени.
Каждому следует помнить, что при появлении ранних симптомов, рекомендуется незамедлительное обращение к врачу. При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства.
Не забывайте, что забрюшинная опухоль хоть и серьезное заболевание, но поддается лечению, поэтому не следует затягивать поход к онкологу. При этом забрюшинная опухоль довольно просто диагностируется при помощи УЗИ, МРТ и КТ.
- Вы здесь:
- Главная
- Новости
- Рак
- Забрюшинная опухоль и опухоль малого таза у мужчин и женщин
2018 Онкология. Все материалы сайта размещены исключительно в информационных целях и не могут являться основанием для принятия каких-либо решений о самостоятельном лечении, в том числе. Все авторские права на материалы принадлежат их правообладателям
Источник: http://therapycancer.ru/novosti/rak/3352-zabryushinnaya-opukhol-i-opukhol-malogo-taza-u-muzhchin-i-zhenshchin
Рак таза
Рак таза представляет собой группу злокачественных новообразований костных структур и таких органов как матка, половые органы (у женщин), яичники, предстательной железы (у мужчин) и мочевого пузыря у представителей обеих статей. Раковая опухоль внутренних органов, расположена в области таза, называется саркомой.
Рак костей таза
Саркома костей таза достаточно редкостное заболевание и в основном представлена остеосаркомой Юинга. В связи с тем, что полное окостенение костной структуры малого таза происходит после рождения, в данной области в одинаковой мере встречаются остеосаркомы (злокачественная опухоль, характеризуемая агрессивным ростом раковых клеток, происходящих из костных тканей) и хондросаркомы (агрессивные злокачественные опухоли, образующиеся из хрящевых клеток).
Рак костей таза преимущество поражает детей и подростков и характеризуется особенно злокачественным ростом с ранним образованием метастазов.
Заболевание в начальном периоде протекает бессимптомно. В некоторых пациентов может наблюдаться кратковременное поднятие температуры тела. В процессе развития злокачественного новообразования больных начинают беспокоить приступы боли, интенсивность которой увеличивается во время физической нагрузки на тазобедренный сустав. Опухоль, постепенно увеличиваясь в размерах, может проявляться при визуальном осмотре в виде истончения кожных слоев и выпячивания в данной области. Увеличение размеров остеосаркомы сопровождается нарастанием болевого синдрома из-за повреждения сосудов, нервных волокон и давления на внутренние органы.
Лечение данного вида рака костей таза включает применение химиотерапии и последующее оперативное удаление патологических тканей. После хирургического вмешательства пациентам требуется проведение эндопротезирования для восстановления функции тазобедренного сустава.
Это раковые заболевания хрящевой части тазовых костей. Врачи-онкологи отмечают наибольшее число таких поражений у мужчинлет.
Ключевые симптомы проявления рака включают интенсивный болевой синдром, для которого типичным является иррадиация боли (распространение неприятных ощущений по ходу нервных окончаний). Дополнительными признаками хондросаркомы выступают: отек мягких тканей бедренного участка, нарушения функции ходьбы из-за приступов резкой боли и выпячивание хрящевых тканей в зоне поражения.
Лечение рака костей таза данного вида аналогично остеоидному лечению и заключается в приеме курса цитостатических средств и хирургической операции по иссечению злокачественного новообразования.
Рак малого таза
В большинстве клинических случаев онкологи диагностируют узловатую форму ракового поражения, при которой онкология матки имеет вид небольших уплотнений, имеющих склонность к изъязвлению и спонтанному кровотечению. Заболевание встречается во всех возрастных группах, но наиболее часто у женщин после менопаузы.
Диагностика маточной саркоми затрудняется практически полным отсутствием симптомов на ранней стадии роста патологии. На поздних этапах раковая опухоль матки проявляется такими признаками и включает следующее проявление рака:
- кровотечение при раке (спонтанных маточные кровотечения могут повторяться через некоторое время);
- интенсивные приступы боли. Проявления болевого синдрома, как правило, не купируются традиционными болеутоляющими средствами;
- у многих пациенток наблюдаются маточные выделения из влагалища.
Лечение рака малого таза, а именно маточной саркомы, исключительно хирургическое. В ходе операбельного вмешательства проводится радикальное удаление опухоли совместно с маткой, ее придатками, региональными лимфатическими узлами и кровеносными сосудами.
Это достаточно редкая патология, которая преимущественно развивается в форме вторичного рака саркомы матки. Злокачественное новообразование яичников очень рано формирует метастазы в легких и позвоночнике. Для данной опухоли характерным считается стремительный рост с образованием инкапсулированного эластичного новообразования.
Проявления саркомы яичников очень скудны. У больной могут наблюдаться приступы ноющих ощущений в нижней трети живота и нарушение менструального цикла.
Терапия ракового поражения яичников включает радикальную операцию по резекции матки. Причем данная операция показана при любом возрасте пациентки. После оперативного лечения врачи рекомендуют больной пройти курс лучевой терапии для профилактики рецидива онкологии.
Это злокачественное новообразование, которое происходит из соединительнотканных элементов передней стенки влагалища. Опухоль характеризуется агрессивным ростом с образованием гнойных язв. Данная онкология имеет вид полипозного разрастания соединительных тканей.
Клинические проявления саркомы включают обильные серозные выделения с примесью кровяных масс, болевой синдром и нарушение функции мочеиспускания.
Курс противораковой терапии состоит из хирургической операции, послеоперационного ионизирующего облучения и химиотерапии. Такое комплексное воздействие на опухоль объясняется возможным образованием множественных лимфатических метастазов.
Саркома мочевого пузыря :
Это наиболее распространенное неэпителиальное новообразование, рост которого сопровождается ранним образованием метастазов в отдаленные органы и системы.
Для заболевания типичными проявлениями считаются гематурия, дисфункция органа и приступы острой боли.
Терапия саркомы мочевого пузыря включает такие этапы:
- Хирургическое вмешательство с целью иссечения злокачественных тканей, региональных лимфоузлов и очагов метастазирования.
- Лучевая терапия, которая включает воздействие высокоактивными радиологическими лучами на патологическую область.
- Химиотерапия – применение цитостатических средств для профилактики рецидивов онкологии.
Важно знать:
Добавить комментарий Отменить ответ
Категории:
Информация на сайте представлена исключительно с целью ознакомления! Применять описанные методы и рецепты лечения раковых заболеваний самостоятельно и без консультации врача не рекомендуется!
Источник: http://orake.info/rak-taza/
Опухоли малого таза у женщин: симптомы, причины
Опухолевидные образования, возникающие в тазовой области, рассматривают в зависимости от структурного происхождения.
Многие из них кажутся исходящими из таза, хотя в действительности исходят из брюшной полости. Ультразвуковое сканирование улучшает выявление образований, которые не всегда возможно определить пропальпаторно при влагалищном или ректальном исследовании. Происхождение опухолевидных образований можно описать при помощи пяти составляющих (5 «F»):
Для диагностики необходимы тщательный сбор анамнеза, клиническое обследование и соответствующий метод визуализации. Многие из опухолевидных образовании исходят из определенных органов. Поэтому в этой части сделан краткий обзор и даны ссылки на соответствующие разделы книги. Опухолевидные образования рассмотрены анатомически спереди назад, в конце переходя к костям, окружающим таз.
Мочевой пузырь
- Простое растяжение и задержка мочи.
- Переходноклеточный рак.
Самая частая трудность, возникающая при диагностике опухолевидных образований таза, — необходимость определить растянутый мочевой пузырь, беременную матку, кисту яичника или фибромиому матки. Обычно ошибки возникают именно в этом. Проще всего выявить растянутый мочевой пузырь — введение катетера снимает этот вопрос. До сих пор пренебрежение этой простой процедурой приводит к вскрытию брюшной полости.
Влагалище
- Гематокольпос.
- Гидрокольпос.
Растяжение влагалища менструальной кровью трудно спутать, если принимать во внимание абсолютное смыкание атретической мембраны, вызывающее это состояние. Его часто называют «неперфорированной девственной плевой», но это неправильно, поскольку атрезия во влагалище возникает выше уровня девственной плевы, которая всегда имеет отверстие.
Гематокольпос (влагалище, заполненное кровью) — фактически единственное центрально расположенное образование, которое определяют между прямой кишкой и мочевым пузырем от уровня девственной плевы до верхнего края входа в таз.
Заболевание наблюдают у девочеклет, которые часто поступают с острой задержкой мочи из-за того, что опухолевидное образование заполняет таз, и растянутый мочевой пузырь, расположенный спереди, вынужденно смещается вверх. Налицо первичная аменорея (отсутствие менструации), хотя на протяжении некоторого времени девочка может чувствовать характерные ежемесячные симптомы без потери крови. Существуют два опухолевидных образования в нижних отделах живота и малом тазу — болезненный растянутый мочевой пузырь, который может достигать уровня пупка, и растянутое влагалище, заполненное менструальной кровью. Матку обычно определяют как поплавок, подвижный в области верхнего края. Нижний полюс гематокольпоса выглядит как синеватая опухоль в области вульвы.
В редких случаях такое опухолевидное образование можно обнаружить у новорожденных девочек. Влагалище заполнено молочной жидкостью (гидрокольпос).
Матка
- Увеличение, связанное с беременностью, нормальное или патологическое, с наличием или отсутствием сопутствующих опухолей матки или яичников.
- Увеличение, не связанное с беременностью.
- Доброкачественное — чаще фибромиома (лейомиома). Другие причины — гематометра и пиометра (кровь или гной в полости матки соответственно). При диагностике необходимо предусмотреть и исключить злокачественную опухоль.
- Злокачественное — чаще рак эндометрия. Редкие опухоли — смешанные мюллеровы опухоли, саркома и хориокарцинома.
Всегда важен всесторонний анамнез, и у женщин репродуктивного возраста не следует забывать о возможной беременности и опухолях матки. Беременность и фибромиомы — две самые частые причины опухолевидных образований матки, и более полное описание вместе с другими причинами дано в разделе Опухоли и опухолевидные образования матки.
Шейка матки
Шейка матки — неотъемлемая часть матки, ее размер значительно меняется в зависимости от возраста женщины. С наступлением половой зрелости — увеличивается, затем продолжает увеличиваться при беременности или развитии фибромиом шейки матки. С началом менопаузы шейка матки уменьшается. При пролапсе шейка матки отечна, особенно, если она выходит из влагалища (выпадение). Опухоли разделяют на доброкачественные и злокачественные, и они описаны в разделе Опухоли шейки матки.
Яичники
Яичник, как репродуктивный орган, состоит из трех типов клеток:
- образующих яйцеклетки (тотипотентные клетки);
- продуцирующих (секреция половых гормонов);
- оставшиеся клетки соединяют эти клетки вместе (эпителиальные клетки).
Опухоли яичников возникают из любого типа клеток. Тотипотентные клетки дают начало дермоидным/герминоклеточным опухолям, гормон-секретирующие клетки полового тяжа синтезируют избыточное количество гормонов. Избыток секреции эстрогенов приводит к неравномерной отслойке эндометрия, избыток тестостерона—к гирсутизму и вирилизации. Большая часть опухолей яичников возникает из клеток эпителия.
- Доброкачественные — цистоденомы и фибромы.
- Злокачественные — первичные эпителиальные опухоли (85%), опухоли клеток полового тяжа (6%), гермино-клеточные опухоли (2%) и редкие -саркома и лимфома. Вторичные (6%) происходят из кишечника, молочной железы, легких и щитовидной железы.
Рак яичников — самая распространенная злокачественная опухоль генитального тракта в Великобритании, хотя в целом он встречается гораздо реже, чем рак молочной железы (в соотношении 6:1). Подсчитано, что врач общей практики сталкивается с новым случаем рака яичников каждые 5 лет.
В яичнике ежемесячно возникает киста в виде фолликула, который выделяет яйцеклетку. Эти фолликулы достигают 25 мм в диаметре. Эмпирически установлено, что киста яичников диаметром до 5 см может исчезнуть без какого-либо вмешательства. Необходимы повторные ультразвуковые исследования через 2-3 менструальных цикла, чтобы убедится в ее рассасывании. Если размер кисты >5 см, возможно, потребуется ее удаление. Основные осложнения кисты яичника — перекрут, разрыв и кровоизлияние. Самая большая цистоденома, удаленная в Великобритании, весила 63 кг, в мире самая большая цистоденома массой 145 кг удалена в США в 1905 г. Если опухоль достигает очень большого размера, вероятнее всего, она доброкачественная или, возможно, пограничная. Обычно, пока яичник не увеличится, по крайней мере, до 5 см в диаметре, его не пальпируют при влагалищном исследовании. У женщин в постменопаузе яичники не должны пальпироваться. Любая опухоль яичников очень подозрительна на злокачественность, пока не доказано обратное.
Фаллопиевы трубы
Увеличения фаллопиевых труб классифицируются следующим образом.
- Связанные с беременностью трубная беременность, или прогрессирующая внематочная беременность (эктопическая).
- Воспалительные — сальпингиты, которые приводят к гидросальпинксу или пиосальпинксу.
- Злокачественные — рак маточной трубы, встречается очень редко.
Диагностика небольших образований, ограниченных малым тазом или немного возвышающихся над краем входа в таз, часто трудна. Несмотря на это, диагностика внематочной беременности с последующим образованием кровяной опухоли, которая проявляется исключительно как опухоль, должна проводится немедленно для успешного ее лечения.
До разрыва или аборта трубная беременность выглядит как маленькая опухоль в одном из заднебоковых углов таза, прилегающая к матке, имеющая неопределенную консистенцию, очень болезненная. Иногда ей сопутствуют короткая аменорея и приступы острой боли в тазу. Явные признаки беременности могут полностью отсутствовать, а тест на беременность положителен. Трубную беременность можно спутать с хроническим сальпингоофоритом, маленькой кистой яичника, маленькой фибромиомой на ножке или маленьким дермоидом яичника.
Дифференциальный диагноз затруднителен, и вряд ли при любом из вышеперечисленных состояний наблюдают приступы боли, не связанные с менструацией. Обычно боли возникают в результате перерастяжения и растяжения трубы из-за кровоизлияния в стенку или в просвет вокруг оплодотворенной яйцеклетки, за исключением тех случаев, когда образование безболезненно (часто очень болезненно), вряд ли это трубная беременность. При возникновении трубного аборта или разрыве трубы появляются симптомы внутреннего кровотечения, сопровождающиеся внезапной болью и коллапсом, с кровотечением из матки или выделением слепка децидуальной ткани, которые не оставляют сомнений в диагнозе. При разрыве трубы кровотечение более сильное и обильное, чем при трубном аборте. Если пациентка приходит в себя после первоначального кровотечения, в клинической картине доминируют признаки позадиматочного или перитубарного гематоцеле. Матка оттеснена вперед и вверх к лобковому симфизу и позади нее можно пропальпировать сгусток крови, который вызывает выбухание заднего свода влагалища и передней стенки прямой кишки. Влагалищное исследование очень болезненно. Трубный выкидыш часто путают с обычным выкидышем. Болезненное образование сбоку от матки при зарытом канале шейки матки, отсутствие плодного яйца в полости матки при УЗИ, отсутствие сокращений матки или изгнания любых продуктов зачатия позволяют установить точный диагноз.
Каждую женщину, жалующуюся на нерегулярное кровотечение и боль в животе, следует рассматривать как беременную и задаваться вопросом, какая это беременность, маточная или внематочная. Нет двух похожих случаев, и при этом заболевании, как ни при каком другом, существует много исключений из правил в клинических проявлениях. Факторы риска эктопической беременности — воспаление тазовых органов в анамнезе, хирургическое вмешательство на трубах, включая стерилизацию, контрацепция прогестероном, бесплодие в анамнезе. Среди редких случаев материнской смертности в Великобритании основной причиной остается внематочная беременность.
Прогрессирующую внематочную беременность встречают редко. Она возникает в результате продолжающегося роста эмбриона после частичного отделения от трубы в результате разрыва или изгнания через фимбриальный конец (аборт). Наиболее характерно непрерывное увеличение образования около матки с аменореей и прогрессирующими признаками беременности. Типичный признак — боль в животе в позднем сроке беременности. Матку в малом тазу прощупывают отдельно от плодного мешка. Однако поставить диагноз трудно, поскольку всегда изливается некоторое количество крови, которое скрывает контуры матки и приводит к тому, что матка кажется частью опухоли таза. Плод часто располагается высоко над тазом и лежит поперек лицом вниз. При рентгенографии выявляют плод в характерной необычной позиции с гиперэкстензией или сильным сгибанием позвоночника, и голова, и конечности располагаются под необычными углами к туловищу.Если на боковой рентгенограмме изображение частей плода накладывается на изображение позвоночника матери, это внематочная беременность. При УЗИ устанавливают отсутствие маточной беременности; размер матки никогда не соответствует более 5 мес, даже при доношенной брюшной беременности, и отсутствует достаточное размягчение шейки матки. В тех случаях, когда плод лежит впереди фальшивого мешка, при пальпации из-за отсутствия перед ним передней стенки матки его ощущают близко к поверхности. Однако часто бывает так, что плод пропальпировать трудно из-за расположения плаценты спереди, при этом сразу кнутри от передней верхней ости подвздошной кости на той стороне, из которой плацента получает основное кровоснабжение (через сосуды яичников), возникает громкий сосудистый шум.
Дифференциальная диагностика опухолевого образования при сальпингоофорите обычно нетрудна. При этом заболевании в малом тазу формируется фиксированное болезненное образование, редко с определенными очертаниями, но иногда имеющее типичную ретортообразную форму, при которой узкий конец находится около матки, поскольку такую форму принимает маточная труба, растянутая жидкостью. В анамнезе определяют острое заболевание, обычно с двусторонней болью в области таза, повышением температуры и раздражением брюшины. Такие пациентки сексуально активны. Как правило, этому предшествуют выделения из матки и сильное влагалищное кровотечение. Из-за окклюзии фимбриальных концов труб такому воспалительному заболеванию у женщин сопутствуют длительные периоды бесплодия. При хроническом заболевании наблюдают тазовую боль, застойную дисменорею, диспареунию, влагалищные выделения, меноррагию и бесплодие. Симптомов нагноения, гипертермии и лейкоцитоза нет, и ежедневное потоотделение отсутствует. Пшй в маточных трубах стерилен. Необходимо взять мазки на хламидии, в том числе из эндоцервикса. Пациентку и ее партнера следует направить в кожновенерологический диспансер для продолжения лечения.
Большой тазовый абсцесс сопровождает сальпингоофорит или возникает изолированно без поражения труб, как это иногда наблюдают при послеродовых септических инфекциях. При этом возникают перитонеальные симптомы. Абсцесс фиксирует матку в центральном положении, выбухает в задний свод и прямую кишку и имеет тенденцию прорыва в прямую кишку. Перед этим возникает обильное выделение слизи из заднего прохода. Обычно заболевание начинается остро с симптомами местного перитонита, подъемами температуры тела, лейкоцитозом и потоотделением. При опорожнении абсцесса общее состояние внезапно улучшается. Абсцесс сопровождается параметритом, который смещает матку в бок и фиксирует в таком положении. Это опухолевидное образование вызывает выбухание одного из боковых сводов, распространяется перпендикулярно боковой стенке таза, имеет тенденцию спускаться вдоль круглой связки в пах и проявляется там, как псоас-абсцесс. Он может иметь медленное начало, хроническое течение и не сопровождаться симптомами местного перитонита. Заболевание всегда возникает после родов или аборта, тогда как тазовый абсцесс перитонеального происхождения встречают при сальпингоофорите или аппендиците, не говоря уже о беременности. Параметрит не связан с сальпингоофо-ритом. Рассасывание параметрита, обычно не сопровождающегося образованием абсцесса, длительное.
Злокачественное новообразование фаллопиевой трубы встречают чрезвычайно редко. Оно не имеет никаких явных местных симптомов, ведет себя как рак яичников, и диагноз подтверждают только гистологически после операции.
Опухолевидные образования брюшины, забрюшинного пространсгва и соединительной ткани
Инкапсулированную жидкость в брюшной полости, эхинококковые кисты и забрюшинные липомы обычно диагностируют как кисты яичников, и их истинное происхождение обнаруживают только во время операции. Какие-либо определенные симптомы, позволяющие диагностировать эти заболевания, отсутствуют. Все они требуют хирургического лечения, и диагноз уточняют после операции. При туберкулезных поражениях любой локализации инкапсуляция перитонеальной жидкости подозрительна на туберкулез. Опухолевидные образования трудно отличить от кист яичников, и часто при перкуссии определяют притупление.
Кисты урахуса расположены перед маткой и тесно связаны с мочевым пузырем, но, не смотря на это, их часто путают с кистами яичников. Однако нужно помнить, что перед маткой располагаются опухоли яичников только большого размера, но иногда там находят и маленькие дермоидные кисты. Кисты урахуса представляют собой эмбриональные остатки и редко достигают большого размера.
Толстая кишка
Аппендицит при беременности встречают редко и его принимают за перекрут ножки яичника. Опухолевидное образование при воспалении червеобразного отростка тесно связано с передней верхней остью подвздошной кости и правой подвздошной ямкой. Оно имеет нечеткие контуры, и если отсутствует большой абсцесс, флюктуацию наблюдают редко. Острое начало может напоминать перекрут ножки яичника. При наличии кисты обнаруживают флюктуирующую опухоль с четкими краями, как правило, между ней и гребнем подвздошной кости пальпируют некоторое пространство. Рак кишки более распространен, чем обычные гинекологические опухоли и дивертикулит. Такие пациентки, как правило, поступают с анамнезом нарушений функций кишечника с ректальными кровотечениями.
Кости
Аномальный рост костей таза встречают очень редко. Любые опухоли могут быть хрящевыми или саркоматозными. Обнаруживаемые опухоли составляют одно целое с костями таза, из которых они возникают. В отличие от всех гинекологических опухолей таза, при которых прямая кишка лежит сзади, при росте опухоли из крестца прямая кишка находится спереди от опухоли. В большинстве случаев при бимануальном исследовании пальпируют матку и придатки, которые не поражены и свободны от опухоли. Единственно возможная гинекологическая проблема, с которой можно спутать эту опухоль, — тубоовариальный абсцесс. При беременности, если при исследовании не выявляют абсолютную фиксацию и непрерывность опухоли по отношению к костям таза, установить ее истинную природу трудно.
Диагноз устанавливают рентгенологическими исследованиями в сочетании с биопсией. Эти заболевания редки, и вряд ли они встретятся в практике гинеколога.
Другие структуры
Многие из этих заболеваний не относятся к области таза, но рассмотрены здесь из-за того, что их можно спутать с опухолями таза. Опухоли почек, селезенки или поджелудочной железы могут достигать края входа в таз, но из анамнеза должно стать известно, что они растут сверху вниз, а не наоборот. Опухоли почки сопутствуют изменения мочи или отсутствие выделения мочи на пораженной стороне, что выявляют при цистоскопии или внутривенной пиелографии.Мальформация генитального тракта сочетается с аномалией развития мочевых путей. У пациенток с врожденным отсутствием влагалища и матки нередко обнаруживают единственную тазовую почку.
Изменения в гемограмме иногда связаны с увеличением селезенки. Кисту поджелудочной железы вряд ли можно принять за опухоль таза, но ее трудно отличить от опухоли яичника на длинной ножке.
Диагноз зависит от результатов методов визуализации.Перепечатка материалов с сайта строго запрещена!
Информация на сайте предоставлена для образовательных целей и не предназначена в качестве медицинской консультации и лечения.
Источник: http://www.sweli.ru/zdorove/meditsina/ginekologiya/opukholi-malogo-taza-u-zhenshchin-simptomy-prichiny.html
Клинические проявления опухолей малого таза
Симптомы опухоли в малом тазу
В малом тазу располагаются следующие органы: кишечник, мочевой пузырь, детородные органы у женщин, родовые пути, простата и яички. Раковые опухоли в малом тазу могут относиться к следующим заболеваниям:
- Онкологическое поражение мочевого пузыря – злокачественное поражение слизистой оболочки. Составляет около 5% от всех случаев заболеваний раком. У мужчин онкология мочевого пузыря возникает в 4 раза чаще, чем у женщин;
- Колоректальное раковое образование – поражение прямой и ободочной кишки;
- Онкология предстательной железы – наиболее часто встречающееся раковое заболевание у мужчин;
- Онкология в матке – одно из наиболее встречающихся заболеваний детородных органов у женщин;
- Онкологическое поражение шейки матки развивается на основе процессов в придатках, которые не подвергаются лечению продолжительное время. Такое заболевание встречается довольно редко;
- Онкология яичников у женщин достаточно часто встречается у жительниц больших городов.
Симптомы опухоли в малом тазу, расположенной вне органов
Несмотря на большое количество опухолей, возникающих вне органов малого таза, симптомы опухоли в малом тазу во многом схожи. Для заболеваний этого типа характерно отсутствие симптоматики на ранних стадиях развития. Увеличиваясь в размерах вне органов, злокачественные опухоли могут со временем стать очень большими и при этом ни как себя не проявить. Симптомы опухоли в малом тазу могут быть незначительными и проявляться в виде трудностей при мочеиспускании или кишечной непроходимости. Может возникать боль в пояснице, ногах, брюшной полости.
Зачастую первыми проявлениями наличия опухоли является вторичное варикоцеле и лимфовенозный стаз в ногах.
Общее самочувствие и состояние больного может продолжительное время оставаться нормальным, даже если у него развилась уже большая опухоль. При этом больной может испытывать следующие трудности:
- Слабость в теле;
- Быстрое проявление усталости;
- Снижение веса;
- Частое поднятие температуры тела;
- Чувство интоксикации, которое говорит о том, что в организме идет продолжительный процесс.
Чувство боли в области живота можно отнести к ранним симптомам злокачественного образования. Как правило, боль появляется при новообразованиях малого объема. Болевые чувства появляются из-за сдавливания раком нервных окончаний, которые соединены с крестцовым или поясничным сплетением.
Обнаружение опухолевого образования в процессе ощупывания живота – это достаточно важные данные, которые помогают определить наличие заболевания. Опухоли, возникшие в правой части брюшной полости, как правило, имеют более ранние симптомы опухоли в малом тазу, проявляющиеся венозным застоем.
Так как новообразования в брюшной полости продолжительное время не проявляют себя, то диагностика заболеваний данного характера довольно сложна.
Симптомы опухоли в малом тазу, расположенной в органах
Проявления ракового поражения простаты заключаются в следующем: обнаружение кровяных вкраплений в мужском семени, снижение потенции, прерывистость при мочеиспускании, чувства неполного выхода мочи из пузыря, недержание мочи при стрессах, болевые ощущения в паху, пояснице, тазовых костях, частые позывы к мочеиспусканию, отечность ног.
Симптомы опухоли в малом тазу, поражающей кишечник разнообразны и могут отличаться в зависимости от объема и местоположения новообразования. В этом случае могут возникать болевые ощущения в животе, слизистые и кровяные вкрапления в кале, расстройства кишечника. Главным является наличие заболеваний придатков.
Симптомами онкологии мочевого пузыря является следующее: наличие кровяных сгустков в моче, ложные позывы к мочеиспусканию, нарушение опорожнения пузыря, болевые ощущения в паху и половых органах.
Наиболее распространенным симптомом онкологического заболевания тела и шейки матки – это кровотечение из влагалища. Последние стадии заболевания могут проявляться болями, ухудшением самочувствия.
Симптомы опухоли в малом тазу могут полностью отсутствовать при поражении яичников. При этом заболевании больной может испытывать неприятные и болевые ощущения в брюшине, испытывать отдышку, кашель, страдать от нарушения деятельности желудочно-кишечного тракта.
Причинами появления и развития онкологических заболеваний органов малого таза могут стать частные воспалительные процессы в половых органах и кишечнике, ведение нездорового образа жизни, употребление алкоголя и курение табака.
Для своевременной диагностики заболевания необходимо регулярно посещать врача-гинеколога, врача-уролога, а так же проводить простые методы обследования такие, как ультразвуковое исследование органов брюшной полости, общий анализ крови и мочи.
Источник: http://nmicr.ru/filialy/mnioi/lechenie/otdelenie-onkourologi/klinicheskie-proyavleniya-opukholey-malogo-taza/
Саркомы таза — симптомы, диагностика, лечение
Саркома костей таза
Остеогенная саркома таза
Точно определить начало заболевания — весьма сложно. В тазу и ягодице появляются невыраженные боли тупого характера, которые могут сопровождаться незначительным и кратковременным повышением температуры тела. Довольно быстро начинает нарастать боль при хождении, что особенно актуально для саркомы тазобедренного сустава. В некоторых случаях появление болевого синдрома можно четко увязать с травмами этой области, полученными в прошлом.
Лечение остеогенной саркомы тазовых костей включает в себя химиотерапию и оперативное вмешательство. Лучевое воздействие в лечении остеогенных злокачественных опухолей костей таза — малоэффективно. Объясняется это тем, что остеогенная саркома обладает низкой чувствительностью к воздействию ионизирующего излучения.
Хондрогенная саркома костей таза
- припухлость на коже, если опухоль расположена поверхностно;
- нарушения функций тазовых органов, которые смещаются или сдавливаются растущим новообразованием;
- ходьба, сопровождающаяся сильной болью;
- возникновение отека мягких тканей бедра.
Саркома малого таза
Саркома матки
По гистологическому строению выделяют следующие виды саркомы матки:
- лейомиосаркома;
- эндометриальная стромальная саркома, которая развивается из интерстициальной соединительной ткани;
- смешанная мезодермальная саркома;
- карциносаркома;
- неклассифицируемые саркомы.
Кроме этого, во врачебном заключении часто можно увидеть клинико-анатомическую классификацию сарком матки:
1. I стадия – саркома ограничена телом матки:
- Iа стадия – опухоль ограничивается эндо- или миометрием.
- Iб стадия – саркома распространена на эндо- и миометрий.
2. II стадия – опухолью поражены тело и шейка матки, но за их пределы саркома не выходит.
3. III стадия – саркома распространилась за пределы матки, но все еще ограничена областью малого таза.
- IIIa стадия – опухоль прорастает серозную оболочку и/или дает метастазы в маточные придатки.
- IIIб стадия – саркома метастазирует во влагалище и/или тазовые лимфатические узлы.
4. IV стадия – опухоль прорастает в соседние органы и/или распространяется за пределы тазовой области.
- IVa стадия – опухолевые метастазы в смежные органы.
- IVб стадия – метастазы в отдаленные органы.
Данная клиническая классификация определяет симптоматику саркомы матки, имеет большое значение при определении тактики лечения, а также при прогнозировании развития заболевания.
Эти новообразования встречаются у женщин любого возраста, но чаще всего – после наступления менопаузы, в климактерическом и постклимактерическом периоде. На начальном этапе развития клинические проявления саркомы матки выражены незначительно. Прогрессирование патологии проявляется:
- циклическими и ациклическими кровотечениями;
- появлением болей в нижних отделах живота;
- выделением белей водянистого гнилостного характера (их интенсивность зависит от локализации опухоли и наличия инфекции).
Более поздние стадии заболевания характеризуются появлением классического симптомокомплекса, присущего всем злокачественным новообразованиям:
- слабость и недомогание;
- резкое снижение аппетита;
- значительна потеря массы тела;
- анемии, не связанные с кровотечениями;
- истощение организма;
- иногда асцит;
- желтоватый цвет лица;
- апатичность и т.д.
Саркома тела матки встречается на порядок чаще, чем опухоли шейки. Ведущий симптом при этом – упорная боль в пояснице и внизу живота. Боли носят постоянный ноющий характер, но иногда могут усиливаться до схваткообразных.
Диагностика маточных сарком довольно сложна, и основывается на данных анамнеза, жалобах пациентки и инструментальных обследованиях. Проводится:
- бимануальное исследование;
- осмотр в зеркалах;
- УЗИ;
- гистероскопия;
- диагностическое выскабливание;
- гистологическое исследование образцов ткани.
Изучение ткани под микроскопом является наиболее информативным методом диагностики, поскольку во многих случаях только оно позволяет поставить точный диагноз.
Лечение саркомы матки — хирургическое, иногда комбинированное с лучевой и химиотерапией. Наиболее эффективная операция – это тотальное удаление опухоли вместе со всей маткой, придатками, регионарными лимфоузлами и кровеносными сосудами, а также видимыми метастазами.
Эндометриальная стромальная саркома матки
Саркома яичника
Саркома влагалища
1. У девочек практически всегда встречается эмбриональная рабдомиосаркома влагалища.
2. У взрослых женщин – лейомиосаркома, фибросаркома, ангиосаркома, меланосаркома.
Течение саркомы влагалища в детском возрасте — чрезвычайно злокачественное. Новообразование имеет гроздевидную или полиповидную форму, довольно быстро увеличивается в размерах, затем нагнаивается и распадается, образуя некротические изъязвления. В процессе этого метастазы часто приникают в шейку матки, уретру, мочевой пузырь, прямую кишку.
- появляется ощущение постоянного присутствия инородного тела во влагалище;
- внизу живота появляются боли, отдающие в поясницу и/или в нижние конечности;
- наблюдается увеличение паховых желез.
Если саркома влагалища прорастает в органы мочевого или кишечного тракта, то отмечаются нарушения мочеиспускания и дефекации: боль, недержание мочи и кала.
Для диагностики саркомы влагалища проводится:
- гинекологическое исследование;
- кольпоскопия;
- забор образца ткани для исследования под микроскопом.
У девочек саркома влагалища, имеющая форму полиповидных разрастаний, обычно выпячивается в половую щель даже через девственную плеву, приобретая вид «виноградной грозди». В некоторых случаях для осмотра такой пациентки приходится применять хирургическую дефлорацию.
Лечение саркомы влагалища заключено в хирургическом вмешательстве с последующей лучевой и химиотерапией. Наиболее радикальный метод при этом заболевании – проведение тотального удаления матки, влагалища и прилегающих лимфоузлов. В ряде случаев объем операции включает также удаление мочевого пузыря (цистэктомию) и уретры, с последующей пересадкой мочеточников в полость толстой кишки.
Саркома предстательной железы
Течение данной патологии характеризуется стремительностью и высокой злокачественностью. Признаки саркомы простаты проявляются только тогда, когда она достигает значительных размеров и/или начинает распространяться в соседние органы и ткани. Первым симптомом опухоли предстательной железы служит затрудненное и учащенное мочеиспускание. А в некоторых случаях болезнь манифестирует внезапной полной задержкой мочеиспускания. Эти симптомы обусловлены сдавливанием заднего отдела мочеиспускательного канала, а также шейки мочевого пузыря. Для восстановления прохождения мочевых путей применяется их катетеризация. Но лечебный эффект от нее сохраняется недолго, и через некоторое время опять наступает полная задержка мочеиспускания.
- мучительные боли внизу живота, в промежности и заднем проходе;
- повышение температуры тела;
- резкая потеря массы тела;
- быстрое развитие симптомов истощения организма.
Если опухоль простаты прорастает в мочевой пузырь, то это провоцирует появление крови в моче, а также учащение и болезненность при мочеиспускании. Длительное сдавливание мочеточников вызывает развитие гидроуретронефроза, пиелонефрита и почечной недостаточности. При прорастании опухоли в прямую кишку наблюдается нарушение акта дефекации, вплоть до полной кишечной непроходимости. Саркомы простаты часто метастазируют в регионарные лимфатические узлы: подвздошные, брыжеечные и поясничные. Отдаленные метастазы часто встречаются в костях, почках, печени и надпочечниках.
Диагностика саркомы предстательной железы на ранней стадии начинается с получения данных пальцевого исследования простаты через прямую кишку, с помощью которого определяется увеличение ее размеров. Но при распространении опухоли на окружающие ткани и органы при помощи пальцевого исследования установить первичный очаг опухоли в простате уже невозможно. В этом случае применяют ультразвуковые методы исследования, компьютерную и магнитно-резонансную томографию. Окончательный диагноз ставится после проведения пункционной биопсии предстательной железы и исследования ее тканей под микроскопом.
Лечение саркомы простаты — хирургическое, заключающееся в тотальном удалении предстательной железы. Но эффективным это вмешательство бывает только на самой начальной стадии патологии, когда она протекает еще бессимптомно. Лучевая терапия лишь в некоторых случаях дает временное улучшение. В связи с этим прогноз данного заболевания — крайне неблагоприятный.
Саркома мочевого пузыря
Симптоматика саркомы мочевого пузыря во многом будет зависеть от стадии заболевания, типа опухоли, степени ее злокачественности, точной локализации и наличия осложнений.
- гематурия (появление крови в моче);
- дизурия (нарушения мочеиспускания);
- болевой синдром.
Гематурия служит наиболее частым и самым ранним признаком саркомы мочевого пузыря. Ее интенсивность практически не зависит от размеров опухоли. Даже маленький саркоматозный узел может провоцировать возникновение обильного кровотечения, которое сопровождается закупоркой мочевого пузыря сгустками крови. Чаще всего появление крови в моче обусловлено травмированием ворсин опухоли при сокращениях органа в ходе мочеиспускания.
Гематурию при саркоме мочевого пузыря разделяют на тотальную и терминальную:
1. В первом случае вся моча будет равномерно окрашена кровью. Тотальная гематурия свидетельствует о том, что новообразование локализуется, скорее всего, на стенке или на дне мочевого пузыря, и кровоточит постоянно.
2. При терминальной гематурии моча, окрашенная кровью, появляется в конце акта мочеиспускания. Этот симптом наблюдается при локализации опухоли в шейке мочевого пузыря, и связан с травматическим ущемлением опухоли при сокращениях органа.
Дизурические явления, то есть нарушения мочеиспускания у пациентов с саркомой мочевого пузыря — обусловлены многими причинами:
- расположение новообразования в шейке мочевого пузыря;
- проникающий рост опухоли;
- распад и изъявление саркомы;
- присоединение цистита;
- сопутствующая доброкачественная гиперплазия предстательной железы.
Дизурические проявления саркомы мочевого пузыря включают в себя не только учащение и болезненность мочеиспускания, но и его затрудненность. В частности, такая ситуация возникает при перекрывании опухолью выводящего отдела органа. Кроме того, острая задержка мочи может быть обусловлена массивной гематурией и последующим свертыванием крови в полости органа, с образованием тромба.
Сдавливание устьев мочеточников саркома мочевого пузыря приводит к нарушению оттока мочи, результатом чего является:
- развитие пиелонефрита;
- хроническая почечная недостаточность;
- уретрогидронефроз.
Гидронефроз и пиелонефрит усугубляют проявления почечной недостаточности, что сопровождается тошнотой, жаждой, сухостью во рту, потерей массы тела и аппетита, а также другими симптомами. В качестве осложнения саркомы мочевого пузыря хронический пиелонефрит на фоне почечной недостаточности встречается чаще всего. Именно эти присоединившиеся патологии занимают первое место среди всех причин смертности при данном заболевании.
Диагностика сарком мочевого пузыря включает в себя экскреторную урографию, ультразвуковые исследования, компьютерную томографию. Окончательный диагноз устанавливается при проведении биопсии мочевого пузыря и исследовании тканевого образца под микроскопом. Лечение включает в себя все три направления, использующиеся в онкологии:
- хирургические вмешательства с удалением мочевого пузыря, регионарных лимфатических сосудов и обнаруженных метастазов;
- лучевые воздействия на опухоль;
- химиотерапия.
Отзывы
Оставить отзыв
Вы можете добавить свои комментарии и отзывы к данной статье при условии соблюдения Правил обсуждения.
Источник: http://www.tiensmed.ru/news/sarkomataza-i3v.html
Определение онкомаркеров при раке органов малого таза
Малый таз — анатомическое пространство, которое ограничено тазовыми костями. В нём находятся внутренние органы: мочевой пузырь и прямая кишка, а также у мужчин предстательная железа и семенные пузырьки, а у женщин матка. В каждом из этих органов может начаться неопластический процесс и образоваться атипичные клетки. В плоские кости таза метастазируют многие опухоли. Онкомаркеры рака органов малого таза определяют для ранней диагностики патологии, контроля течения патологического процесса и эффективностью проводимой терапии, а также в качестве скрининга рецидивов и метастазов опухоли.
Онкомаркер рака органов малого таза
Когда в организме человека происходит мутация клеток, они превращаются в структуры с атипичным строением и функцией. Атипичные клетки выходят из-под контроля организма и начинают бесконтрольно размножаться. Так в любом органе малого таза образуется злокачественная опухоль.
Она начинает увеличиваться и давит на соседние органы, вызывая нарушение их функции. Во многих случаях раковые клетки прорастают в стенку органа. При распаде опухоли выделяются токсины. На раковый процесс организм реагирует экскрецией специальных веществ, которые называются онкомаркерами рака малого таза. По увеличению их уровня можно заподозрить раковую природу заболевания до появления первых клинических признаков.
Онкомаркеры — это огромные макромолекулы, структура которых образована белковыми, углеводными и липидными соединениями. Их экскреция начинается с момента начала мутации нормальной клетки. Часть из них оказывается в периферической крови, где их можно выявить. Данный анализ имеет большую диагностическую ценность.
Некоторые опухолевые маркеры продуцируются при наличии новообразования в определённом органе малого таза: матке, простате, прямой кишке и т.д. Многие вырабатывают другие органы, расположенные вне малого таза, в ответ на раковую агрессию. Они являются сигналом того, что в организме человека появилась проблема.
Некоторые органы малого таза, например, предстательная железа, постоянно экскретируют гормоны, которые определяют в крови в нормальной концентрации. Гормоны и ферменты также можно рассматривать в качестве онкомаркеров, так как они появляются в крови или моче в высокой концентрации при раковом заболевании органов малого таза.
Для диагностики новообразований органов малого таза используют маркеры первого и второго порядка. Первые из них называются органоспецифичными антигенами атипичных клеток. Рассмотрим, какие виды онкомаркеров наиболее востребованы в диагностических исследованиях при подозрении на рак органов малого таза.
Онкомаркеры рака прямой кишки
Прямая кишка расположена в малом тазу. При диагностике злокачественного новообразования, определяют уровень следующих онкомаркеров:
СА-242. Он экскретируется клетками карциномы органов ЖКТ. Большую диагностическую ценность имеет определение его концентрации в комплексе с опухолевым маркером СА 19-9. Нормальная концентрация СА 19-9 в крови находится в диапазоне от нуля доМЕ/мл.
Раково-эмбриональный антиген, или РЭА. Его продуцируют клетки органов пищеварительной системы плода. При развитии рака прямой кишки его уровень становится выше восьми нанограмм в миллилитре.
СА 125 также синтезируется эпителиальными клетками пищеварительной и дыхательной системы плода. Его можно использовать в качестве дополнительного маркера рака при диагностике патологии прямой кишки. Уровень СА 125 не должен превышать 6,9 МЕ/мл.
Онкомаркеры других органов малого таза
Рак мочевого пузыря на ранней стадии также можно выявить при помощи онкомаркеров рака органов малого таза. В качестве потенциальных раковых антигенов злокачественной опухоли мочевого пузыря можно расценивать такие онкомаркеры, как NMP22, TPS, ВТА, продукты деградации фибриногена, а также TRAP и растворимые частички цитокератинов (UBC) и калретикулин. Более специфичным онкомаркером рака органа малого таза мочевого пузыря является антиген UBC, или Urinary Bladder Cancer. Его повышенный уровень определяется у 86% пациентов, больных переходно-клеточной карциномой органа. Интерферентные значения онкомаркера находятся в диапазоне от 0 до 12 мкг/л.
Наиболее специфичным онкомаркером рака мочевого пузыря является cyfra 21-1. Его уровень в норме не превышает 3,3 нг/мл. Использование данного антигена атипичных клеток позволяет поставить диагноз на ранней стадии заболевания.
В комплексном обследовании пациенток, страдающих раком матки, используют:
- антиген плоскоклеточной карциномы (SCCA);
- CA125;
- βХГЧ (β-хорионический гонадотропин человека);
- РЭА (раково-эмбриональный антиген);
- CA 27-29.
Их референтные значения представлены в таблице №1
Источник: http://www.no-onco.ru/onkologiya/opredelenie-onkomarkerov-pri-rake-organov-malogo-taza.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе