Уровень гормонов щитовидной железы
Две стороны одного щита или все о гормонах щитовидки
Если представить нашу эндокринную систему как оркестр, то щитовидной железе можно смело присваивать роль одного из главных солистов этого коллектива. Во-первых, она расположена почти на вершине нашего организма – на шее, у её передней поверхности, напоминая по форме бабочку, обхватывающую своими крыльями трахею. 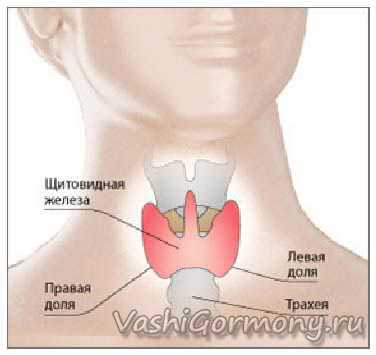 Во-вторых, гормоны щитовидной железы, продуцируемые ею, имеют неоценимое значение для жизнедеятельности всех органов и систем. Это, собственно, и ставит железу на такую важную позицию. При изучении ткани железы под микроскопом выяснилось, что она состоит из фолликулярных клеток, производящих гормоны трийодтиронин (Т3) и тетрайодтиронин (Т4), и парафолликулярных клеток, которые вырабатывают другой гормон – кальцитонин.
Во-вторых, гормоны щитовидной железы, продуцируемые ею, имеют неоценимое значение для жизнедеятельности всех органов и систем. Это, собственно, и ставит железу на такую важную позицию. При изучении ткани железы под микроскопом выяснилось, что она состоит из фолликулярных клеток, производящих гормоны трийодтиронин (Т3) и тетрайодтиронин (Т4), и парафолликулярных клеток, которые вырабатывают другой гормон – кальцитонин.
Т3 и Т4 синтезируются из аминокислоты тирозина. Образование тиреоидных гормонов не представляется возможным также без йода, который выступает очень важным кирпичиком в постройке молекулы гормона. По крови йодтиронины транспортируются белками-переносчиками. Основным биоэффектом обладает Т3, Т4, в свою очередь, является прогормоном, который в тканях-мишенях превращается в Т3.
Что регулирует работу железы?
Гормоны щитовидной железы подчиняются вышестоящим «инстанциям» в лице гипоталамуса и гипофиза. Гипоталамус – область мозга, центр координации, контролирующий работу нервно-эндокринной системы. Уровнем ниже в данной иерархической системе после гипоталамуса расположился гипофиз. И вот как раз гипофиз уже выделяет множество сложных по строению гормонов, которые действуют на следующие звенья этой цепи.
Вся эта система работает по механизму обратной отрицательной связи. Например, если уровень гормонов щитовидной железы низкий, то специальные рецепторы это улавливают и доносят информацию до гипоталамуса. Он воздействует на гипофиз посредством либеринов. Гипофиз вследствие этого вырабатывает гормон, заставляющий щитовидную железу секретировать свои гормоны (он именуется тиреотропный гормон (ТТГ)). Если же гормонов в крови больше, чем надо, работает тот же принцип, только гипоталамус шлет в гипофиз тормозящий сигнал через вещества – статины. Такая регуляция в крови поддерживает постоянство уровня гормонов, продуцируемых щитовидной железой.
Какова «сила действия»?
Йодтиронины оказывают значимое влияние на функционирование организма, непосредственно затрагивая процессы во всех органах и тканях. Под их действием усиливается образование тепла, тем самым растет теплопродукция и активируется захват тканями кислорода; они поддерживают на нормальном уровне работу дыхания за счет регулирования дыхательного центра, стимулируют работу сердечной мышцы и моторику кишок, индуцируют образование эритроцитов.
Нормальный уровень гормонов важен для образования белков организма. В физиологических количествах гормоны щитовидной железы усиливают анаболические процессы, при избытке — процессы распада. Без тиреоидных гормонов невозможен нормальный рост и развитие органов и тканей.
Сколько должно быть?
Количество гормонов не всегда находится в пределах нормы. Оно зависит от функционального состояния, т.е. боеготовности самой щитовидной железы, гипофиза, гипоталамуса, от общего состояния организма, количества йода и тиреоглобулина. Основные лабораторные показатели, которые определяют для оценки уровня гормонов в крови, являются:
- уровень свободного Т3, что составляет 1,2-4,2 пкмоль/л (0,4-0,5%);
- уровень общегоТ4, который равен 60-120 нмоль/л;
- уровень свободного Т4, что равно 10-25 пкмоль/л (0,04%).
Cвободный, значит, не в связи с белками-переносчиками крови.
Кроме этих параметров также определяют и другие показатели, среди которых:
- тиреоглобулин;
- ТТГ;
- антитела к тиреоглобулину;
- тироксин-связывающий глобулин (ТСГ);
- соотношение Т4/ТСГ;
Естественно, при отклонении от данных значений возникают те или иные изменения в организме.
Когда гормонов недостаточно…
Если количество тиреоидных гормонов недостаточно для оптимального выполнения функций организмом, то развивается гипотиреоз (состояние, причиной которого является недостаток гормонов щитовидной железы). Сначала организм реагирует на малый уровень, пытаясь восполнить статус-кво посредством выработки ТТГ, но без лечения и эти ресурсы истощаются. При гипотиреозе отмечаются клинические проявления:
| взгляд отчужден, лицо бледно-желтоватого оттенка, мимика бедна, заторможенность; выпадение волос. |
| снижение памяти, интеллекта, сонливость, депрессия. |
| прибавка в весе, снижение температуры тела. |
| замедленное сердцебиение, возможно повышение артериального давления. |
| потеря аппетита, запоры, увеличение печени |
| снижение половой функции, у женщин расстройство менструального цикла, риск бесплодия. |
Довольно распространенной формой гипотиреоза раньше являлся эндемический зоб, возникающий в географических регионах, где содержится малое количество йода, вследствие этого секреция гормонов щитовидной железы не достигает нормального уровня. Он сопровождается увеличением размеров железы, что вскоре может вызвать сдавление органов шеи и затруднить дыхание. Для борьбы на ранней стадии с такой формой гипофункции необходимо употреблять в пищу йод. Многие страны достигают этого путем йодирования продуктов, в частности соли. В связи с этим риск развития зоба заметно снизился в последнее время.
Лечение гипотиреоза проводят синтетическими заменителями тиреоидных гормонов. Таковыми являются L-тироксин и L-три-йодтиронин.
Существуют комбинированные препараты, включающие в состав обе формы препарата:
- Тиреокомб
- Новотирал
- Тиреотом
Оценку эффективности процесса лечения делают по регрессу клинических признаков и восстановлению уровня тиреотропного гормона в крови. Реакция организма сугубо индивидуальна на проводимое лечение, но в среднем симптомы гипотиреоза начинают исчезать спустя 2 месяца от начала лечения.
Гормонов вырабатывается больше, чем обычно…
Также бывает, что по самым разным причинам организм теряет контроль над щитовидной железой (чаще при некоторых аутоиммунных процессах). И тогда выработка гормонов щитовидной железой приобретает автономный характер. Так как количество гормонов в крови нарастает, то и биологическое действие их тоже нарастает. Данное состояние называется гипертиреозом. Чаще это имеет место при тиреотоксикозе. Тиреотоксикозу присущи следующие основные клинические симптомы:
| увеличение щитовидной железы, пучеглазие, выпадение волос, ломкость ногтей. |
| психическая лабильность: эпизоды агрессии, нервозности, раздражительности сменяются плаксивостью; дрожь конечностей. |
| стремительно похудание, слабость, повышение температуры тела (больным не холодно при низкой температуре) |
| учащенное сердцебиение (в покое достигающее 120-130 уд/мин), нарушение работы сердца (нарушение ритма, изменения в миокарде). |
| диарея, при длительно текущем процессе развиваются дистрофические изменения в печени. |
| у женщин – в тяжелых случаях маточные кровотечения; у мужчин – изменения в яичках, предстательной железе, снижение либидо. |
Лечение тиреотоксикоза бывает:
- медикаментозное
- хирургическое
- с использованием радиоактивного изотопа I131 (радиойодное)
Медикаментозное лечение применяется всегда. Оно может быть как самостоятельным, так и предшествовать хирургическому или радиойодному лечению. При этом используются препараты, блокирующие синтез гормонов щитовидной железы (мерказолил). Критериями стойкой компенсации заболевания являются: отсутствие проявлений гипертиреоза, уменьшение размеров железы, достижение нормальных показателей Т4, Т3 и ТТГ.
Лечение должно быть комплексным, то есть включать препараты, нормализующие работу и других затронутых болезнью органов и систем.
Хирургическое лечение было исторически первым методом. Операция состоит в удалении ткани щитовидной железы. Метод очень физиологичен. В 70% случаев наблюдается полное излечение.
Радиойодное лечение проводят по следующим показаниям:
- высокий риск осложнений после хирургического вмешательства
- неэффективность медикаментозной терапии
- рецидивы после хирургического лечения
Первичный эффект от терапии наблюдается после 2-3 недель приема радиоактивного йода.
Что надо знать?
Как уже можно было догадаться, гормоны щитовидной железы — неотъемлемая составляющая нашего организма. Поэтому контролировать состояние железы просто необходимо. Её функцию можно определить, пройдя специальные обследования. Ультразвуковой метод покажет форму, размеры и различные изменения в железе. Гормональный анализ крови даст сведения о её секреторной функции.
Для предупреждения болезней надо соблюдать самые элементарные рекомендательные меры профилактики. А это, непременно, здоровый образ жизни и правильный рацион питания. Используйте в пищу больше йодсодержащих продуктов. Прежде всего, это морепродукты — морская капуста, тунец, лосось, камбала. Из фруктов — бананы, апельсины, хурма. Из числа овощей — чеснок, баклажаны, щавель, лук. Введя в каждодневный рацион продукты такого типа, вы нивелируете проблему недостатка гормонов щитовидной железы.
Ещё Леонардо да Винчи в образе юной женщины на своем полотне «Мадонна с младенцем» воплотил возвышенную, идеальную красоту матери и ребенка. На картине царит гармония и спокойствие. Представляется, что единство внешнего и внутреннего обеспечивают гормоны, и в первую очередь, безусловно – гормоны щитовидной железы.
Будьте здоровы!
Последние изменения: 2014-06-04 - ВашиГормоны.ру
Гормоны щитовидной железы – о чем необходимо узнать женщинам?

Гормоны щитовидной железы в достаточном количестве обеспечивают нормальную жизнедеятельность организма – питают его энергией. Но как только уровень их меняется, начинаются проблемы, которые могут привести к серьезным осложнениям. Чтобы избежать их, нужно внимательно следить за своим самочувствием и знать основные симптомы гипо- и гипертиреоза.
Какие гормоны вырабатывает щитовидная железа?
В щитовидке вырабатывается два основных типа биологически активных веществ:
- трийодтиронин;
- тиреоглобулин.
Эти гормоны щитовидной железы имеют условные обозначения – Т3 и Т4, поскольку в одном содержится три, а в другом – четыре молекулы йода. Без последнего процесс синтеза биологически активных веществ не представляется возможным. Чтобы понять, насколько они важны, нужно знать, какие функции выполняют гормоны щитовидной железы. А они ответственны за:
- синтез белков;
- нормальную работу клеток (за счет повышения поглощения кислорода);
- ускорение процесса регенерации тканей;
- повышение уровня глюкозы в крови и стимуляцию секреции инсулина;
- нормализацию водного обмена;
- расщепление жиров и снижение их количества в крови;
- рост;
- развитие мозга и ЦНС;
- образование кровяных клеток;
- повышение артериального давления;
- теплообразование;
- контроль над репродуктивными функциями.
Анализы на гормоны щитовидной железы
Данный тип исследования очень важен, поскольку любое изменение – даже незначительное повышение или снижение – выработки гормонов указывает на нарушение в работе органа. Показания к тому, чтобы провести анализ крови на гормоны щитовидной железы, как правило, бывают таковыми:
- подозрение на гипо- или гипертиреоз;
- зоб;
- бесплодие;
- нарушение или отсутствие менструального цикла;
- облысение;
- половые расстройства (в частности, отсутствие сексуального влечения);
- аритмии;
- задержка развития детей (как умственного, так и полового);
- резкий набор или снижение массы тела.
Анализ крови на гормоны щитовидной железы – подготовка
Чтобы результаты получились корректными и показали максимально объективную картину, перед сдачей крови нужно провести ряд мероприятий. Перед тем как сдавать анализ на гормоны щитовидной железы, подготовка требуется такая:
- Примерно за месяц до исследования рекомендуется отказаться от приема всевозможных препаратов гормонов щитовидки (за исключением тех, которые употребляются по специальным указаниям эндокринолога).
- Накануне следует исключить серьезные физические нагрузки. Не стоит заниматься даже легкими видами спорта.
- За пару дней до анализа на гормоны щитовидной железы нужно бросить пить йодсодержащие препараты.
- Хотя бы сутки перед исследованием рекомендуется не курить, не употреблять спиртное и не подвергать нагрузкам нервную систему.
- Сдавать кровь нужно натощак. При этом пациент обязательно должен находиться в состоянии покоя.
Как сдавать анализ на гормоны щитовидной железы?
Процесс забора крови проходит по традиционной схеме. Перед процедурой на руку обязательно накладывается жгут. Существуют и некоторые нюансы. Об этом предупреждают не во всех лабораториях, но есть определенные правила сдачи анализов. Знание их помогает сохранить немало времени и нервов. Вот как не стоит сдавать кровь на гормоны щитовидной железы:
- Общие и свободные гормоны не сдаются одновременно. Если в лаборатории предлагают подобное, значит, сотрудники просто пытаются увеличить расходы пациента.
- Нет необходимости в повторном определении АТ к ТПО (специфических иммуноглобулинов, уничтожающих йодный фермент), поскольку научно доказано, что уровень антител в зависимости от состояния здоровья пациента не меняется.
- Не стоит сдавать анализ на тиреоглобулин в ходе первичного обследования. Это специфический тест, который врачи могут неправильно интерпретировать, вводя пациента в заблуждение. Как правило, кровь на эти гормоны щитовидной железы сдается при подозрении на онкологию.
Норма гормонов щитовидной железы
Вещества в организме могут присутствовать в двух формах: связанной с белками и не связанной (свободной). Суммарное количество их дает общий показатель. Для каждой из форм есть четко установленные нормы их содержания в крови. Норма гормонов щитовидной железы у женщин выглядит так:
- общий Т4: от 62 до 141 нмоль/л;
- свободный Т4: 1,5 – 2,9 мкг/100 мл;
- общий Т3: 1,17 – 2,18 нмоль/л;
- свободный Т3: 0,4 нг/100 мл.
Повышены гормоны щитовидной железы
Гипертиреоз диагностируется не так часто, как гипотиреоз. Но такое состояние считается опасным и требует серьезного лечения. Повышенные гормоны щитовидной железы – клинический синдром, при котором количество биологически активных веществ в крови увеличивается, и их токсическое действие на ткани и органы усиливается. Когда тиреоидные гормоны щитовидной железы производятся в избыточном количестве, в организме нарушаются все обменные процессы и функции внутренних органов, ускоряются окислительные процессы.
Как правило, гипертиреоз развивается на фоне разных болезней. Если щитовидная железа гормоны начинает вырабатывать в избыточном количестве, пациенту следует провериться на такие недуги:
- Базедова болезнь. При этом диагнозе щитовидка равномерно утолщается. Его ставят почти в 75% случае гипертиреоза.
- Опухоль гипофиза. Одна из самых сложных и опасных возможных причин. Тиреотропный гормон, синтезирующий Т3 и Т4, вырабатывается как раз в гипофизе. При образовании опухоли нарушается работа и этого отдела мозга, и щитовидки.
- Воспаление. Когда анализ на гормоны щитовидной демонстрирует повышенные показатели, это может свидетельствовать и о вирусных воспалениях в органе. И как только инфекция устраняется, состояние пациента нормализуется.
Гипертиреоз может носить и наследственный характер. Но в последнее время болезнь все больше диагностируется у тех, кто злоупотребляет препаратами йода. Продукты питания перенасытить организм этим веществом не могут, а вот медикаменты – запросто. В основном кровь на гормоны щитовидной отправляют сдавать любителей самолечения. Потому, чтобы избежать гипертиреоза, йодсодержащие препараты – даже самые легкие и в целях профилактики – принимать следует исключительно по схеме, строго согласованной с врачом.
Повышены гормоны щитовидной железы – симптомы
Переизбыток биологически активных веществ оказывает сильное влияние на организм. Поэтому не заподозрить у себя повышенные гормоны щитовидной сложно. Проявляться гипертиреоз может такими симптомами:
- резкое и беспричинное похудение при хорошем аппетите;
- непереносимость жары;
- сильное потоотделение;
- появление седины;
- истончение волос;
- неутолимая жажда;
- проблемы в работе желудочно-кишечного тракта, сопровождающиеся запорами или рвотой;
- увеличение шеи в размерах (в самых запущенных стадиях – образование опухоли, размеры которой бросаются в глаза);
- раздражительность;
- бессонница;
- появление дрожи в руках;
- тахикардия;
- аритмия;
- нарушение менструального цикла;
- выпячивание глаз;
- отечность век;
- непрекращающееся слезотечение;
- повышение артериального давления;
- ломкость ногтевых пластин.
Повышены гормоны щитовидной железы – лечение
Добиться нормы гормонов щитовидной железы можно разными способами:
- Медикаментозная терапия. Применяется на начальных стадиях, при лечении пациентов до 50-и. Самые распространенные лекарства: Метимазол и Пропилтиоурацил. Эти медикаменты притормаживают накопление йода. Терапия должна проводиться курсом и может затянуться надолго.
- Понизить гормоны в щитовидной железе помогает радиоактивный йод. Концентрированный водный раствор приводит к частичному разрушению органа и последующему понижению количества вырабатываемых веществ.
- Хирургическое лечение. Гормоны щитовидной железы у женщин в порядок можно привести путем удаления органа целиком или частично.
- Поддержать организм при гипертиреозе поможет и диета. Она допускает употребление речной рыбы, капусты, кабачков, брокколи, шпината, фасоли, крупы.
Понижены гормоны щитовидной железы

При гипотиреозе орган не может вырабатывать достаточное количество тироксина. Низкие гормоны щитовидной железы приводят к замедлению большинства функций в организме, в том числе и процесса обмена веществ. Зная характерные для гипотиреоза симптомы, болезнь можно вовремя диагностировать и начать лечить. Как правило, после полного терапевтического курса все признаки заболевания исчезают.
Понижены гормоны щитовидной – причины
Самая распространенная причина гипотиреоза – дефицит йода. Но есть и другие факторы, способствующие тому, что гормон щитовидной железы ТТГ вырабатывается в недостаточном количестве. Среди них:
- синдром Дауна;
- перенесенная операция на щитовидке или радиотерапия;
- аутоиммунный тиреоидит;
- синдром Тернера;
- употребление некоторых лекарств (таких, как Амиодарон или Литин, например).
Понижены гормоны щитовидной железы – симптомы
Проявления гипотиреоза могут развиваться медленно и усугубляться постепенно – на протяжении нескольких месяцев или даже лет. Распознается пониженный гормон щитовидной железы Т4 по таким признакам, как:
- усталость;
- пониженная температура тела;
- психические отклонения (психоз, депрессия, резкие перепады настроения);
- дрожание рук;
- постоянное ощущение холода;
- сухость и шелушение кожи;
- ухудшение памяти;
- повышение потливости ладоней;
- нерегулярные или слишком обильные менструации;
- понижение либидо;
- отечность век, конечностей и пальцев;
- затруднение носового дыхания;
- ухудшение состояния волос и ногтей;
- замедление всех мышечных движений.
Понижены гормоны щитовидной железы – лечение
Так как гипотиреоз – проблема серьезная, терапии она требует соответствующей. Если низкие гормоны щитовидной железы, что делать? Существует два основных подхода:
- Медикаментозный. Нацелен на замещение недостающих биологически активных веществ искусственными. Но есть существенный недостаток – такое лечение может привести к атрофии щитовидки.
- Восстановительный. Данная терапия позволяет привести уровень гормонов в норму без применения фармацевтических препаратов. Суть лечения заключается в воздействии на головной мозг и вегетативную нервную систему слабым постоянным током через биологически активные точки.
| Женские гормоны – 7 самых важных факторов женственности Женские гормоны – важные вещества, которые отвечают не только за внешность представительниц прекрасного пола, но и качество их жизни. Они принимают участие в разных процессах, протекающих в организме. Потому гормональные сбои не замеченными не проходят. | Сахарный диабет – чем грозит каждый тип заболевания, и как его лечить? Сахарный диабет – заболевание, которым страдает около 6% всего населения нашей планеты. СД бывает двух типов: инсулинозависимый и инсулинонезависимый, для каждого из которых разрабатывается свой комплекс терапевтических мер. |
| Что такое гормоны, и что важно знать о них? Что такое гормоны и какую роль они выполняют в регуляции процессов, происходящих в организме, знают не все. Это своеобразные катализаторы, каждый из них выполняет свою функцию, и отсутствие или нехватка этих активных соединений пагубна для здоровья. | Коллоидный зоб – причины и лечение всех видов и стадий заболевания Коллоидный зоб щитовидной железы - серьезная проблема в запущенном состоянии, но на начальных этапах поддается корректировке под минимальным воздействием. Контроль эндокринолога обязателен, при прогрессировании может потребоваться помощь хирурга. |
Низкий уровень гормонов щитовидной железы симптомы - Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Гормоны щитовидной железы представляют собой два отдельных вида биологически активных элементов. Это – йодтрионины и кальцитонины. Гормоны щитовидной железы регулируют нормальное функционирование практически всех органов и систем. Щитовидка самая крупная железа, в которой происходит синтез биологически активных элементов.
Щитовидка выполняет множество функций, основными среди которых является тепловая регуляция, регуляция нервной системы, стимуляция распада жировых клеток, регуляция работы поджелудочной, а также гормоны щитовидной железы отвечают за развитие нормальных интеллектуальных способностей человека.
Виды гормонов ↑
Тиреотропный гормон или сокращенно ТТГ, вырабатывается клетками гипофиза. Образовывается ТТГ когда снижается количество гормона Т3 и Т4. ТТГ вместе с кровью попадает в щитовидную железу и взаимодействует с её клетками. ТТГ считается главным среди всех остальных гормонов железы, если он в норме, орган функционирует полноценно. Если объём выработки ТТГ нарушается, тогда количество Т3 и Т4 может варьироваться в большую или меньшую сторону, что вызывает увеличение объёма щитовидной железы.
Тиреоидные гормоны отвечают за обмен веществ и энергию в организме. Даже когда человек находится в полном спокойствии, всё равно он тратит энергию на работу сердца, ЦНС и других органов и систем без которых невозможна его жизнедеятельность. Вот как раз этот вид гормонов и отвечает за нормальное функционирование организма.
Тиреоидные гормоны делятся на Т4 — тироксин и Т3 трийодтиронин. Т4 составляет основную массу, 90% среди всех остальных в щитовидной железе. Состоит он из четырёх молекул йода, откуда получил своё название и тироксина. Так как железа является основным потребителем йода, она и вырабатывает Т4. Касательно гормона Т3, он образуется в результате деления атомов йода из Т4, вырабатывается непосредственно в организме, а не в самой железе и считается в десять раз активнее за Т4.
Помимо самих гормонов существуют антитела к ним, их показатель также важен для правильной работы организма в целом. Поэтому, часто вместе с анализами на гормоны назначают и лабораторные исследования на наличие антител к ним. Они бывают трех видов.
Антитела к ТПО, они вырабатываются клетками иммунной системы, повышение их нормального уровня встречается у 10% женщин и 3-5% мужчин. Как правило, повышение их уровня не сопровождается заболеваниями, но приводит к уменьшению выработки Т3 и Т4, что в свою очередь отображается на работе органа и возникновению различных патологий, например, зоба.
Антитела к ТТГ. Их неверная выработка приводит к развитию болезни Базедова, Грейвса и диффузно токсичному зобу. Высокий уровень антител к ТТГ говорит о неэффективности лечения существующих патологий железы, и являются главным показателем необходимости оперативного вмешательства.
Антитела к тиреоглобулину вырабатываются также иммунной системой, но их увеличение встречается значительно реже. Их повышение отмечается при таких болезнях как фолликулярный и папиллярный рак, аутоиммунный тиреоидит и реже в результате диффузного зоба. Патологии требуют хирургического вмешательства, а уровень тиреоглобулина должен будет снизиться до нуля после удаления щитовидной железы, так как он вырабатывается только в этом органе.
Гормоны щитовидной железы, норма которых говорит об адекватном развитии, могут изменять свой количественный и качественный показатель из-за патологических изменений в организме. Эти изменения чаще связанны с недостатком йода в организме, и поражает население, которое проживает в дефицитных зонах.
ТТГ щитовидной железы, то есть тиреотропный гормон, стимулирует работу щитовидки, вырабатывается передней долей гипофиза. Определение его показателя необходим для полной диагностики работы эндокринной системы. ТТГ, норма которого определяет физиологическую работу органов нервной регуляции, может отклоняться в своих показателях по следующим причинам:
-
патологическое разрастание тканей в организме – опухолевый злокачественный или доброкачественный процесс в различных органах;
-
нервные расстройства, связанные с недоразвитием нервной трубки плода, или приобретенными отклонениями в мышлении и психике;
-
недостаточная работа почек и надпочечников;
-
заболевания органов пищеварительной системы;
-
последствие токсического воздействия медицинских препаратов.
Это далеко не все причины, по которым гормоны могут отклоняться – повышаться или понижаться.
ТТГ – это основной элемент, плохой показатель которого может говорить об отклонениях таких, как депрессия, алопеция, зоб, гипотиреоз и многих других.
Номой является показатель – 0,4-4 мМЕ/л, и при малейшем отклонении нужно проводить полное обследование на определение патологии.
Зачем проводить исследование? ↑
Лабораторное обследование щитовидки необходимо, чтобы поставить клинический диагноз и направить лечение непосредственно на патологический фактор.
В каких случаях нужно сдавать анализ крови на определение нормы или отклонения?
-
В том случае, если обнаружено увеличение щитовидки.
-
Если ребенок отстает в своем развитии, или имеет врожденные патологии.
-
Беспричинная нервная возбудимость с частыми и яркими перепадами настроения.
-
На фоне общего понижения защитных сил организма и иммунитета.
-
Нарушение цикла менструации у женщины и другие.
Симптомы избыточного синтеза ↑
Когда в организме происходит избыточный синтез веществ щитовидки, это сопровождается характерной симптоматической картиной, которая наблюдается практически у всех больных, что упрощает постановку клинического диагноза. Это:
-
резкое снижение полового влечения, как у женщин, так и у мужчин;
-
лихорадка, которая быстро сменяется чувством холода;
-
нарушаются мыслительные процессы, и больной жалуется на провалы в памяти;
-
диспепсические явления (запор сменяется поносом);
-
необоснованная нервозность и угнетенное настроение;
-
тремор (дрожание пальцев на верхних конечностях).
При наблюдении этого комплекса симптомов можно поставить диагноз, но перед тем проводится дополнительное меры диагностики – ультразвуковое обследование, рентгенография, лабораторный анализ мочи, и, конечно, анализ крови.
Симптомы нехватки ↑
Что касается недостачи выработка и синтеза, то могут проявляться следующие симптомы:
- кожа становится сухой, нарушается потоотделение;
- одышка;
- больной быстро набирает вес, может быть ожирение;
- нарушение артериального давления, сердцебиение;
- замедленные мыслительные процессы;
- сонливость и заторможенность.
В самом запущенном случае может быть кома, но такое явление случается редко.
Подготовка к анализам ↑
Перед тем, как пройти анализ крови щитовидки, нужно соблюдать некоторые правила. Заключаются они в исключение лекарственных препаратов в день сдачи, избегания какой-либо физической и умственной нагрузки, употреблять пищу также нельзя.
Кроме того, нужно следить за своим психоэмоциональным состоянием – стрессовые ситуации, которые вызывают выброс биологически активных элементов, могут повлиять на неточный результат исследования.
При соблюдении этих правил, можно диагностировать точный количественный показатель, и принять меры для последующего лечения.
Автор: Людмила Райская
Щитовидная железа и климакс — взаимосвязь, о которой следует знать
Щитовидная железа является одним из важнейших органов человеческого организма. Проблемы в работе железы зачастую связаны с наступлением климакса. Не каждая женщина знает, чем связаны между собой климакс и щитовидная железа, и при появлении симптомов патологии не всегда обращается к специалисту.
С чем связаны проблемы в функционировании щитовидной железы
- Нарушения гормонального фона женщины, которые происходят на протяжении всей ее жизни, оказывают негативное влияние на работу щитовидной железы. При менопаузе щитовидная железа подвергается наиболее сильному воздействию, которое влечет за собой проблемы с общим состоянием здоровья.
- Женский организм подвергается большему влиянию окружающей среды, нежели мужской. Поэтому женщины чаще сталкиваются с такой проблемой, как стресс. Любое нарушение эмоционального фона приводит к гормональным колебаниям, что, в свою очередь, негативно отражается на щитовидной железе.
- Практически каждая женщина стремится иметь идеальную фигуру. Поэтому многие прибегают к всевозможным диетам, которые изнуряют организм. Чтобы щитовидная железа функционировала нормально, человеку необходим пищевой рацион, богатый витаминами, микроэлементами, полезными веществами. Прибегая к диетам, женщина ограничивает себя в получении всех необходимых для организма веществ. Их дефицит приводит к проблемам в работе щитовидки.
Обратите внимание! Не только при климаксе работа щитовидной железы ухудшается. Учеными доказано, что смена времени года также влияет на функцию органа.
Что происходит при нарушении работы щитовидки
При менопаузе щитовидка является важнейшим органом, который отвечает за уровень выработки тиреоидных гормонов. Наиболее распространенными проблемами дисфункции железы являются:
- Избыток вырабатываемых гормонов.
- Недостаток синтезируемых гормонов.
В первом случае у женщины может наступить ранний климакс, проявляющийся такими симптомами:
- чрезмерная возбудимость;
- обильное потоотделение;
- бессонница;
- увеличение аппетита;
- значительная потеря веса;
- повышенная температура тела;
- увеличение уровня холестерина;
- повышается риск возникновения сахарного диабета;
- ухудшается работа головного мозга;
- развиваются заболевания костной ткани;
- повышается артериальное давление.
Обратите внимание! Симптомы патологии щитовидной железы при климаксе могут быть схожими с другими заболеваниями. При первом их проявлении лучше обратиться к специалисту для выявления их природы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
При недостатке гормонов женщина сталкивается с такими проблемами:
- общая усталость;
- увеличение веса;
- ухудшается память;
- запоры;
- быстрое старение кожи;
- ухудшается здоровье волос;
- ногти становятся чрезвычайно ломкими.
При проявлении таких симптомов большинство женщин начинают самолечение, не понимая, что избавляться нужно не от симптомов, а от их причины. Если игнорировать природу появления первых признаков нарушений работы щитовидки, то это может негативно отразиться на общем состоянии здоровья.
Как отражается климакс на работе щитовидки
Изменения в щитовидной железе при климаксе приводят к значительным переменам в организме женщины. Многие сталкиваются с постоянной депрессией, становятся очень раздражительными. Эти признаки говорят о нарушениях в работе щитовидки и могут привести к гипертиреозу, тиреотоксикозу.
Когда у женщины наступает климакс, следует в обязательном порядке обратиться к лечащему врачу, чтобы максимально защитить щитовидку и избавиться от проявлений менопаузы. В большинстве случаев после обследования доктор назначает гормональную терапию для восстановления гормонального баланса, чтобы поддерживать правильное функционирование щитовидной железы.
Совет. Климакс и щитовидка тесно связаны друг с другом. При менопаузе дополнительно к лекарственной терапии специалисты рекомендуют увеличить физические нагрузки. Женщине необходимо чаще находиться на свежем воздухе, заняться плаваньем, бегом.
Также следует обратить внимание на рацион. Если при климаксе работа щитовидки нарушена, то следует пересмотреть, изменить свое питание. Лучше избавиться от жирных, жареных продуктов и добавить в ежедневное меню растительное масло с рыбой. В рационе в обязательном порядке должны присутствовать продукты, богатые кальцием, кремнием.
Обратите внимание! Для лечения щитовидки при климаксе можно использовать лекарственные травы. Однако их применение должно происходить непосредственно под контролем лечащего врача.
Климакс негативно отражается на работе щитовидки. Для поддержания ее здоровья необходимо ежегодно посещать эндокринолога. Своевременное выявление проблемы поможет назначить правильное лечение для ее устранения.
ТТГ после удаления щитовидки: последствия, препараты
Щитовидная железа – важный орган человеческого организма, поэтому ее удаление способно привести к серьезным изменениям в обмене веществ. Современная медицина предполагает использование медикаментозных препаратов для лечения органа. Оперативные методики терапии заболеваний щитовидной железы применяются лишь в крайних случаях.
Как удаление органа влияет на синтез ТТГ
Тиреоидэктомия – оперативный метод лечения заболеваний щитовидной железы. Данная операция приводит к развитию стойкого послеоперационного гипотиреоза (уменьшение продукции тиреоидных гормонов), порой развивается гипопаратиреоз (снижение функциональности паращитовидных желез).
Именно поэтому после оперативного вмешательства проверяют уровень ТТГ (тиреотропный гормон) посредством иммунорадиометрического анализа.
Интерпретация результатов:
- Норма. Для поддержания нормального уровня зависящих от ТТГ гормонов достаточно 5 единиц.
- Высокий уровень ТТГ после удаления щитовидки. Повышенная концентрация говорит о сниженной продукции Т3 и Т4 и возможности развития гипотиреоза. Пациенту выписывают препараты, заменяющие данные гормоны.
- Низкий уровень. Является признаком нарушения работы гипофиза вследствие попытки снизить продукцию гормонов щитовидной железы.
Основные изменения в организме после удаления железы
Непосредственно после оперативного вмешательства пациент почувствует боль в горле, припухлость вокруг шрама и небольшой дискомфорт в области шеи. Данные симптомы обычно проходят самостоятельно спустя несколько недель и не требуют дополнительной коррекции. Однако возможно развития осложнений:
- Нарушение голоса вследствие развития ларингита. Изменение может быть временным или носить постоянный характер.
- Снижение уровня кальция в крови.
- Слабость и охриплость голоса при повреждении возвратного и наружного нерва во время операции.
После оперативного вмешательства необходимо ежегодное наблюдение за пациентом. В рамках профилактического осмотра врач должен обратить внимание на специфические последствия удаления железы:
- Нарушение работы различных систем как результат прекращения продукции тироксина и трийодтиронина.
- Развитие гипотиреоидной комы при длительном недостатке гормонов щитовидной железы.
- Спазм и онемение рук как результат повреждения паращитовидных желез.
- Снижение эластичности шейных тканей, поэтому возможна тугоподвижность шеи.
- Головная боль.
Послеоперационный гипотиреоз может приводить к развитию следующих симптомов:
- Увеличение массы тела.
- Выпадение волос.
- Снижение умственных способностей.
- Возникновение слабости и апатия.
- Усталость.
- Ухудшение состояния кожи (сухость, истончение).
- Скачки артериального давления.
- Патологии сердца и сосудов.
- Плохое настроение и депрессия.
Однако четкое соблюдение рекомендаций врача позволит нивелировать последствия операции по удалению органа.
Жизнь после удаления щитовидной железы
После хирургического вмешательства возможна полноценная жизнь. Однако человеку могут присвоить инвалидность, если существуют:
- Нарушения здоровья после заболевания.
- Ограничения возможности трудиться.
- Рак щитовидной железы в анамнезе.
- Необходимость в использовании специальных технических приспособлений.
Тиреоидэктомия не потребует кардинальных изменений жизни. Достаточно придерживаться здорового питания (ограничить сладкое, копченое, жирное, алкоголь, газированные напитки). Если пациент является вегетарианцев, то необходимо сообщить об этом врачу, потому что употребление соевых продуктов способно снизить усвояемость гормонов щитовидной железы.
Важно чтобы питание соответствовало возрасту больного и его состоянию здоровья. Необходимо избегать низкокалорийных диет, потому что недостаток белка способен нарушать нормальную работу гормонов.
При нормальном уровне тиреоидных гормонов нет необходимости в снижении физической активности. Однако лучше отказаться от тренировок, повышающих нагрузку на сердце. Оптимальными видами спорта станут пилатес, пинг-понг, ходьба и плавание.
Поддерживающая терапия после операции
После удаления железы потребуются следующие процедуры:
- Прием левотироксина. Это позволит снизить продукцию ТТГ и предотвратит развитие вторичного гипотиреоза.
- Введение радиоактивного йода. Данная процедура необходима при отсутствии удаленных метастазов и сохранении ткани щитовидки. Спустя 7 дней потребуется провести обзорную сцинтиграфию, чтобы уточнить наличие метастазов.
- Комбинированное лечение (левотироксин и радиоактивный йод) способно снизить риск рецидива злокачественной опухоли.
Главная задача врача-эндокринолога – правильная подборка дозы тироксина. Для этого достаточно регулярно принимать препараты и соблюдать рекомендации специалиста. Тироксин назначают непосредственно после операции из расчета 1,6 мкг/кг. Спустя несколько месяцев потребуется сдать первые анализы на ТТГ и Т4 свободный. Полученные результаты позволят скорректировать дозу. Контролировать уровень ТТГ необходимо каждые 2 месяца. Дозировка считается подобранной правильно, если концентрация гормона является стабильной.
Особенности гормональной терапии:
- Препарат применяют 1 раз в сутки за полчаса до приема пищи.
- Вариабельность дозировок позволяет подобрать оптимальную дозу.
- Период полувыведения в среднем 7 суток.
- Если прием был пропущен, то нельзя на следующий день принимать двойную дозу.
Тироксин необходимо принимать строго натощак, запивая исключительно водой. В ином случае может нарушиться всасывание препарата в желудке, что отразится на результатах анализов. Важно помнить, что лекарственные средства на основе кальция и железа нужно принимать лишь спустя 4 часа.
На начальных этапах заместительной терапии обычно назначают следующие дозировки тироксина:
- 75-150 мкг/сутки при условии нормальной работы сердца и сосудистой системы.
- 50 мкг/сутки лицам, которые имеют заболевания сердечно-сосудистой системы в анамнезе.
Аналоги L-тироксина: баготирокс, Л-тирок, левотироксин, эутирокс.
Пациент может продолжать жить полноценно после удаления железы. Для этого достаточно подобрать оптимальную дозу тироксина и следовать рекомендациям эндокринолога.
Повышенный гормон щитовидной железы: причины, симптомы и лечение

Тиреотропин, являющийся гормоном щитовидной железы, оказывает регулирующее влияние на её деятельность.
Щитовидная железа функционально принимает участие в многочисленных процессах, происходящих в организме.
Повышенные гормоны говорят об отклонениях в организме. Железа вырабатывает кальцитонин, участвующий в регулировании в крови содержания кальция и тиреоидные гормоны (трийодтиронин, тироксин), ускоряющие на клеточном уровне обмен веществ в нужные моменты.
Норма гормонов
Следует знать норму уровня гормонов, поскольку такое отклонение приводит к нарушению и сбою в многочисленных системах. Наиболее популярным методом исследования считается анализ крови, определяющий уровень гормонов щитовидной железы.
Её клетками вырабатывается трийодтиронин (Т3) и тироксин (Т4). В свободном состоянии их уровень постоянный, а показатели сообщают о деятельности щитовидной железы.
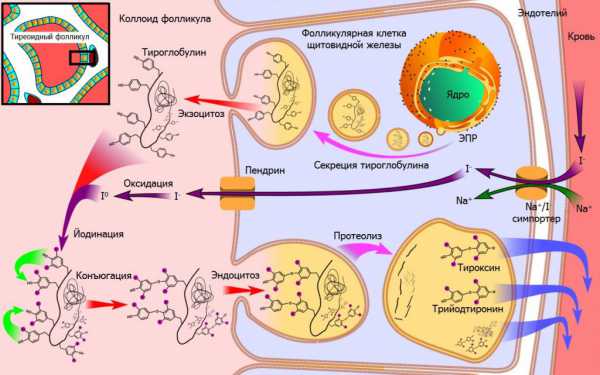
Синтез гормонов щитовидной железы
Нормальным, принято считать показатели:
- Т3 свободный от 2,3 до 5,7 пмоль/л;
- Т4 свободный от 9,3 до 19,4 пмоль/л;
- кальцитонин от 5,5 до 28 пмоль/л.
При понижении или повышении выработки таких гормонов щитовидной железы как Т3 и Т4, а также ТТГ (вырабатываемого гипофизом) происходит сбой в функционировании щитовидной железы.
На показатели влияет возраст пациента (разные для детей и взрослых) и состояние (беременность в зависимости от триместра). При избыточной выработке тиреоидных гормонов развивается гипертиреоз.
Причины развития гипертиреоза
Патология может быть первичной или вторичной. Первичную способны вызвать:
- нарушения развития щитовидной железы послеродовые;
- поражения инфекционного характера;
- радиоактивные поражения.
Причиной вторичной гиперфункции является дисфункция гипофиза, что происходит редко. При появлении в нем опухоли происходит чрезмерная выработка тиреотропных гормонов. В ответ щитовидная железа увеличивает синтез трийодтиронина и тироксина.По существующим версиям есть несколько причин гипертиреоза:
- Сбой адаптивных возможностей, вызванный стрессом (может возникнуть в результате длительного психоэмоционального воздействия, частой сменой часовых поясов, высокой умственной или физической нагрузки, беременности, некоторых заболеваний в хронической форме).
- Острые инфекционные заболевания, хронические воспалительные.
- Аутоиммунные заболевания.
Из факторов, способных увеличить риск развития заболевания отмечают:
- нарушения функционирования иммунной системы при патологиях, связанных с поражением соединительной ткани (коллагенозы, ревматизм);
- наследственную предрасположенность;
- женский пол.
В результате патологических изменений, затрагивающих щитовидную железу, могут развиться:
- Диффузный токсический зоб (разрастание ткани железы и увеличение выделения гормонов).
- Тиреоидит в острой или подострой форме (в результате асептического или инфекционного воспалительного процесса в щитовидной железе).
- Узловой токсический зоб (сопровождается образованием узлов, которые вне зависимости от ТТГ вырабатывают гормон).
- Рак щитовидной железы.
Повышенное синтезирование гормонов щитовидной железы способно возникнуть как последствие значительного поступления йода в организм, использования гормональных препаратов щитовидной железы, опухолей яичников.
Симптомы
Проявления, вызванные избыточным содержанием гормонов, будут зависеть от заболевания, которое послужило этому причиной. При зобе (диффузном или узловом токсическом) щитовидная железа увеличивается, появляется экзофтальм (выпученные глаза). Если у человека повышен гормон щитовидной железы, то такое состояние характеризуется следующими признаками:

- ощущением голода, в некоторых случаях — отказом от пищи;
- диареей с примесью крови;
- снижением массы тела;
- болями в животе;
- повышенным возбуждением, чувством беспокойства;
- ухудшением сна, дрожанием рук;
- нарушением менструального цикла (возможно развитие аменореи), у мужчин — снижением потенции;
- появлением одышки, быстрой утомляемости;
- субфебрилитетом;
- невозможностью выносить ребенка;
- сердечной недостаточностью, тахикардией;
- ухудшением памяти;
- снижением реакции;
- повышенной потливостью;
- истончением волос и ногтей, быстрым старением организма;
- артериальной гипертензией.
Повышенный уровень гормонов щитовидной железы ведет к выпячиванию глаз, чувство сухости и рези в глазном яблоке, ухудшении зрения. В пожилом возрасте таких симптомов может не быть, что соответствует скрытому гипертиреозу. Более характерными становятся депрессия, сонливость, быстрая усталость, нарушения со стороны сердечно-сосудистой системы.
Гипертиреоидный криз возникает как осложнение в результате неправильного или недостаточного лечения высокого уровня гормонов щитовидной железы. Его появление возможно в результате стрессов, механического вмешательства (осмотра, операции).
Симптомы могут усиливаться. Развивается бред и галлюцинации, резкое падение артериального давления, дрожь в теле. Температура повышается до 41 градуса, присоединяется понос и рвота, у мочи появляется запах ацетона.
В результате поражения печени возможно появление желтушности, развития надпочечниковой недостаточности. При отсутствии своевременной медицинской помощи криз способен перейти в кому и привести к летальному исходу.
Лечение
 При назначении лечения руководствуются тяжестью заболевания.
При назначении лечения руководствуются тяжестью заболевания.
После проведения обследования на содержание в крови гормонов, эндокринолог подбирает оптимальный вариант лечения.
При консервативном лечении назначают лекарственные средства из группы антитиреоидных медикаментов. Их применение уменьшает синтез гормонов щитовидной железы.
В более тяжелых случаях (узловой зоб) может быть назначено хирургическое лечение, при котором удаляют часть щитовидной железы.
Таким пациентам рекомендуется соблюдать специальную диету с высоким содержанием белковой пищи, большим количеством жиров, минералов (фосфора, кальция, магния, калия), витаминов. Дневной объем пищи необходимо делить на 5-6 частей, чтобы желудок не испытывал перегрузок.
Рекомендуется приготовленная на пару, запеченная или вареная пища. Необходимо отказаться от употребления продуктов, способных вызвать процессы брожения в пищеварительном тракте:

- газированные напитки;
- консервы;
- жирное мясо;
- чеснок, лук;
- редис, редька;
- щавель, свежая капуста;
- абрикосы, виноград;
- пшено, перловая крупа.
С учетом ухудшения функционирования внутренних органов рекомендуется отказаться от наваристых супов, кофе, шоколада, крепкого чая, специй, пряностей, рыбных супов.
Профилактика
Основные меры профилактики:
- необходимый уровень йода в воде и пище;
- в местностях с низким содержанием йода — употребление йодированной соли;
- правильный рацион с включением кисломолочных продуктов, орехов, семечек, морской капусты;
- отсутствие стрессов, нервного перенапряжения.
- контроль уровня гормонов;
- УЗИ щитовидной железы;
- предупреждение инфекционных заболеваний, способных вызвать развитие аутоиммунных процессов;
- питание витаминизированное;
- умеренное пребывание на солнце.
Пациенты, страдающие гипертиреозом, состоят на учете у врача-эндокринолога.
Каждые полгода проводится контроль уровня гормонов, УЗИ для раннего выявления развития патологии.
При своевременно начатом необходимом лечении прогноз благоприятный. После проведения хирургического лечения или терапии радиоактивным йодом, возможно понижение деятельности щитовидной железы, полное её отсутствие. Компенсировать это помогает постоянный прием гормона железы тироксина.
Видео на тему
Поделиться:
Нет комментариев
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе