Уреаплазма в мазке
Исследование мазка на наличие уреаплазмы у женщин
Мазок на уреаплазму у женщин берется для подтверждения диагноза «уреаплазмоз». Для назначения правильного лечения важно определить тип микроорганизма, его количество и локализацию в различных отделах мочеполовой системы.

Типы возбудителя и клинические проявления
Возбудители уреаплазмоза — род бактерий семейства микоплазм. В норме они заселяют слизистые оболочки мочеполовой системы у 60% здоровых мужчин и женщин. Микоплазмы являются промежуточным звеном между бактериями и вирусами и проявляют тропизм к эпителиальным клеткам мочевыводящего тракта.
Поэтому одним из методов постановки диагноза является исследование соскоба с поверхности слизистой оболочки влагалища и мочеиспускательного канала для обнаружения возбудителя в эпителиальных клетках и лейкоцитов — маркеров воспаления.
От остальных микоплазм уреаплазмы отличаются способностью расщеплять мочевину до аммиака с помощью фермента уреазы, синтезируемой цитоплазмой микроорганизма.
В 2015 году за родом закрепили 7 видов. Клинически важными для лабораторной диагностики являются:
- ureaplasma urealyticum (10 серотипов);
- ureaplasma parvum (4 серотипа).
Оба этих вида до 1954 года относились к одному — ureaplasma urealyticum, в 2002 году был выделен отдельный вид — уреаплазма парвум.
Еще совсем недавно уреаплазмоз не считался болезнью и не был внесен в Международную классификацию болезней. В настоящее время это заболевание считается одним из передающихся половым путем. Кроме того, изучается роль возбудителя в невынашивании беременности и преждевременном родоразрешении.
Длительное время уреаплазмы могут персистировать на поверхности слизистых оболочек, снижение местного и общего иммунитета способствует патологическому размножению возбудителя. Патологическое размножение ureaplasma parvum и ureaplasma urealyticum могут провоцировать развитие миометрита, эндометрита, уретрита, цистита, пиелонефрита, сальпингита, оофорита или сопровождать эти заболевания, вызванные другими возбудителями.
У мужчин эти микроорганизмы могут вызывать простатит, уретрит, эпидидимит и другие болезни мочеполовых органов. Чаще всего уреаплазмоз сопровождает гонорею и хламидиоз.
Осложнениями уреаплазмоза можно считать:
- бесплодие;
- пиелонефрит;
- артрит;
- нарушения беременности;
- заражение плода в утробе матери и при прохождении родовых путей.

Клинические симптомы уреаплазмоза очень схожи с клиническими проявлениями всех ЗППП: у пациентки появляется зуд, жжение, болевые ощущения при мочеиспускании и в области половых органов. Заболевание может сопровождаться выделениями из влагалища. При наличии клинической картины врач назначает пациентке анализы на уреаплазмоз. Применяют микроскопию мазка, ПЦР, ИФА и культуральный посев для определения степени инфицирования и основного возбудителя: уреаплазмы уреалитикум или парвум.
Этапы исследования мазка
Мазок на флору — это исследование под микроскопом клеток, взятых методом соскоба со стенок влагалища у женщин или секрета предстательной железы у мужчин. Этот экспресс-метод применяют при выраженных клинических проявлениях воспалительного процесса, при самопроизвольном выкидыше или внематочной беременности. При планировании беременности или лечении бесплодия мазок берут и у мужчин, и у женщин.
 Уреаплазма парвум часто обнаруживается в мазке при реактивном артрите. Контрольное исследование проводят через 3–4 недели после окончания курса антибиотикотерапии.
Уреаплазма парвум часто обнаруживается в мазке при реактивном артрите. Контрольное исследование проводят через 3–4 недели после окончания курса антибиотикотерапии.
Для того чтобы результаты анализов были максимально точными, к отбору материала необходимо предварительно подготовиться. Это особенно важно для женщин:
- За двое суток до процедуры необходимо избегать сексуальных контактов, особенно без применения барьерных средств защиты. Нарушение этого правила может привести к тому, что результаты анализов будут ложноположительными.
- За сутки до процедуры нельзя использовать антибактериальные свечи и средства для интимной гигиены. Пренебрежение этим правилом может стать причиной ошибки — в анализах не будет обнаружена уреаплазма.
- По той же причине результаты анализов считаются непоказательными, если в течение 3–4 недель до исследования принимались антибиотики.
- За 2 часа до процедуры отбора материала нельзя допустить мочеиспускание, чтобы не смыть мочой возбудителя с поверхности слизистой оболочки.
- Мазок берут на 3–4 неделе менструального цикла или через неделю после окончания менструального кровотечения. День цикла заметно влияет на концентрацию возбудителя в клетках эпителия.
У мужчин для микроскопии на уреаплазмоз отбирают секрет простаты. Для этого зонд вводится в уретру на глубину 3 см. Процедуру сопровождают болевые ощущения и дискомфорт, которые проходят в течение короткого времени.
У женщин для мазка на уреаплазмоз берется соскоб со стенок влагалища, уретры, шейки матки. Для этого используют одноразовый шпатель, отбор материала проводят в гинекологическом кресле. Процедура обычно безболезненна. Дискомфорт, болевые ощущения обычно свидетельствуют о воспалительном процессе.
Полученный материал наносят на стекло, окрашивают и изучают под микроскопом. Подготовка мазка к чтению результатов осуществляется в течение 1 рабочего дня. Расшифровка анализа в данном случае заключается в подсчете количества лейкоцитов, эритроцитов и изучении состава флоры, в том числе лактобактерий, уреаплазм, микоплазм, трихомонад, гонококков, хламидий, кандид.
Если обнаружена уреаплазма в мазке, это еще не основание для постановки диагноза. Имеет значение количество микробных тел. Норма уреаплазмы в исследуемом материале — 103 КОЕ. Положительный результат на уреаплазмоз регистрируют в том случае, если количество микробных тел превышает 105 КОЕ. Стоит учесть, что без клинических проявлений и изменений уровня лейкоцитов в исследуемом образце, диагноз не считается подтвержденным.
Какими должны быть показатели в норме
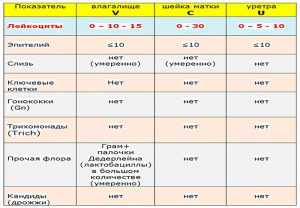 Норма для лейкоцитов меняется в зависимости от места забора пробы:
Норма для лейкоцитов меняется в зависимости от места забора пробы:
- Для уретры норма составляет от 0 до 5 клеток в поле зрения.
- Для влагалища нормальное количество — от 0 до 10, а при беременности — от 0 до 20 клеток.
- Для шейки матки — от 0 до 30 лейкоцитов в поле зрения.
Превышение этих показателей и наличие эритроцитов в мазке свидетельствуют о воспалительном процессе.
Определить, ureaplasma parvum или ureaplasma urealyticum является возбудителем заболевания, с помощью простой микроскопии мазка невозможно. Для дифференциации видов необходимы более точные исследования: бакпосев, ИФА или ПЦР, для которых тоже используют мазок или соскоб со слизистой оболочки влагалища. Для пациента нет особой разницы, какая именно уреаплазма — парвум или уреалитикум — стала причиной заболевания. Врач в любом случае назначает антибиотикотерапию от всех видов уреаплазм, а иногда — и от возбудителей сопутствующих заболеваний.
Когда проводится анализ на уреаплазму у женщин, расшифровка результатов нередко выявляет сопутствующие заболевания: гонорею, трихомоноз, кандидоз, а также количество нормальной микрофлоры.
Норма уреаплазмы в мазке у женщин
Передается преимущественно половым путем. Многие учёные по настоящее время ведут дискуссии по поводу уреаплазмоза. Они никак не могут прийти к единому мнению по поводу считать ли уреаплазмоз болезнью, так как возбудитель уреаплазмоза — бактерии уреаплазмы. Они в 55% случаев существуют во влагалищной среде у женщины. Даже у новорожденной девочки 30% случаев встречается уреаплазма.

Данная инфекция может находиться во влагалище не один год, при этом нет ни каких симптомов. Женщина не испытывает ни какого дискомфорта.
Подробно о заболевании можно прочитать по ссылке.
Для анализа делается мазок из влагалища. При этом собирается содержимое влагалища. Также можно делать мазок из мочеполового канала и цервикального канала.
Сложность взятия мазка заключается в том, что для исследования необходим выделяемый материал. При уреаплазмозе патологических выделений практически нет.
Результат анализа мазка на прямую зависит от менструального цикла. Именно поэтому для каждой женщины результаты исследования индивидуальны. Нет единого показателя для всех. Поэтому разработаны границы показателей. При достижении границ нормы и выше говорит о необходимости лечения.
Так границей нормы принято считать уреаплазму в титре 10 в 4 степени.
Уреаплазмы — это очень маленькие бактерии, которые обитают на слизистых половых органов и мочевыводящих путей. Диагностировать инфекцию можно абсолютно случайно у здоровой женщины. Инкубационный период составляет 2-3 недели.
Бактерии уреаплазмы начинают свою активную жизнедеятельность когда организм перестает сопротивляться. На это могут повлиять такие факторы, как:
- обострение общего заболевания;
- окончание менструации;
- аборт;
- роды;
- постановка внутриматочной спирали.
Уреаплазмоз протекает, в основном, в хронической форме, но также может проходить и в острой форме заболевания.
При этом симптоматика довольно мала выражена.
Пути передачи
В основном, инфекция передается половым путем. Но на практике встречаются случаи передачи инфекции вертикальным путем.
Инфекция передается от матери к ребенку во время естественных родов. Найти бактерии уреаплазмы можно у новорожденного на половых органах или в носоглотке. Причём это никак не зависит от пола ребенка.
Уреаплазмозом заболевают лица, которые имеют активную сексуальную жизнь с разными половыми партнерами.
Симптомы
Как мы говорили ранее, что в основном, заболевание проходит бессимптомно, но в острой стадии заболевания женщина может заметить признаки уреаплазмоза:
- жжение;
- боль во время испражнения мочевого пузыря;
- патологические выделения;
- выделения с примесью крови, незначительного объема после полового акта;
- боль в области низа живота;
- боль во время полового акта;
- бесплодие.
Уреаплазмоз во время беременности
Мы настоятельно рекомендуем, если Вы планируете беременности. То в начале необходимо сдать все анализы на инфекции передающихся половым путем. Так как данная инфекция может спровоцировать такое состояние как:
- патологию развития плода;
- выкидыш;
- преждевременные роды;
- инфицирование плода.
При чём инфицировать ребенка можно в процессе естественных родов. В том случае если ребенок заражается во время родов, то у него возможны в дальнейшем такие осложнения, как:
- воспаление легких;
- менингит;
- конъюнктивит;
- заражение крови;
- пиелонефрит.
Показатели нормы уреаплазмы у беременных женщин не отличаются ничем от не беременной женщины. Разница лишь в том, что для женщин, которые планируют беременность или уже беременных показателями верхней границы считают титр 10 в 3 степени. При этом уже назначают препараты для восстановления микрофлоры влагалища.
Чем опасна уреаплазма
Длительность заболевания и рецидивы могут привести к осложнениям, которые могут отрицательно повлиять как на женский организм, так и на мужской. Бактерия уреаплазмы может распространится на разные отделы мочеполовой системы. К ним относят: предстательную железу, мочевой пузырь, яички, придатки, матку. Это все может привести к таким заболеваниям как:
- простатит;
- цистит;
- орхит;
- кольпит;
- эндометрит;
- аднексит;
- бесплодие;
- внематочная беременность;
- выкидыш;
- преждевременные роды;
- многоводие;
- патология плода.
|
Диагностирование
Для выявления заболевания, в основном, достаточно мазка из влагалища. Материал, который в дальнейшем рассматривают под микроскопом. Недостаток данного исследования в том, что невозможно распознать возбудителя. Поэтому назначают дополнительные исследования:
- Бактериологический посев. Для метода характерно применение специальных питательных сред. Исследование способно выявить возбудителя заболевания и чувствительность инфекции к антибиотикам, что позволяет врачу назначить правильное и эффективное лечение. Данное исследование считается наиболее точным и эффективным.
- ПЦР диагностика. Довольно быстрый анализ, который длится 4 часа. Эффективность диагностики составляет около 97%. Недостатками исследования считается то, что результат может быть ложноположительным. Именно поэтому, если ПЦР положительный, то врачи рекомендуют делать дополнительно бактериальный посев.
- ИФА диагностика. Исследование выявляет антитела. Материалом для исследования служит кровь. Недостатком исследования является то, что антитела при слабом иммунитете могут быть не обнаружены, что приводит к не выявлению имеющего заболевания.
Подготовка к анализам
 Для точного результата необходима правильная подготовка. Так, например, если для исследования необходима кровь, то утром перед тем, как сдавать анализ не стоит завтракать. Анализ делается на тощак.
Для точного результата необходима правильная подготовка. Так, например, если для исследования необходима кровь, то утром перед тем, как сдавать анализ не стоит завтракать. Анализ делается на тощак.
Если для исследования необходима моча, то сдавать необходимо первую порцию мочи.
Если же для исследования необходим мазок из влагалища, то вам необходимо первоначально за 3 дня отказаться от интимной жизни. Вечером подмываться можно только водой, без применения средств. За 2 часа не стоит мочится.
Не зависимо от материала исследования имеются общие правила:
- не применять никаких лекарственных средств за 2-3 дня;
- если вы применяли антибиотики или же противовирусные средства, то сдавать анализы можно не ранее чем через один месяц.
Расшифровка результатов
Все анализы необходимо обсуждать со своим лечащим врачом.
Мы настоятельно рекомендуем не заниматься самостоятельным оцениванием результатов и не назначать самолечение.
Результат может показывать наличие уреаплазмы, но это может совсем не означать, что пациент болен и ему необходимо срочное лечение.
Так, например, при результате после исследования ИФА могут быть выявлены антитела. Если они никак не действуют патологически на организм, то напротив ставится норма. Если же результат сомнительный, то назначается дополнительной исследование.
Результат ПЦР диагностики пишется 10 в 4 степени на 1 мл. Данные результаты не вызывают опасности, а вот если результат выше данных цифр, то это говорит об инфекции, которую необходимо лечить.
Лечение
Терапию назначают не только по результатам лабораторных исследований, но и при определенных жалобах пациентки. К ним относятся:
- Патологические выделения с неприятным запахом. Цвет у выделений желтоватый или с зеленцой.
- Сильная боль в области низа живота.
- Частое мочеиспускание.
- Боль при мочеиспускании.
- Боль во время полового акта.
Если лабораторная диагностика показывает результат 10 в 4 степени, то лечение назначают в таких случаях как:
- если женщина планирует ребенка;
- перед процедурой ЭКО;
- перед операцией;
- если заболевание проявляется клинически;
- наличие другой инфекции.
Схемы лечения уреаплазмы очень давно четко отработаны. Так, например:
- Острая форма заболевания — используют антибактериальную терапию.
- Хроническая форма — комплексное лечение. Применение местных средств, иммуномодуляторов.
- Подострая форма — используют совместное применение общих и местных средств.
Антибактериальная терапия
В основном назначают не один препарат, а несколько. Для этого используют:
- Тетрациклиновую группу (например, Доксициклин).
- Фторхиноловая группа (например, Моксифлоксацин).
- Медикаменты — макролиды (например, Кларитромицин).
К дополнительной терапии применяют свечи. Какой препарат применять и какой дозы — это строго индивидуально.
Иммунотерапия и общее укрепление организма
Иммунитет — это залог здоровья. После любого лечения инфекции иммунитет ослабевает. Именно поэтому врачи назначают иммуностимуляторы:
- Ферменты — Вобензим.
- Биостимуляторы.
- Антиоксиданты — Эстифан.
После лечения рекомендуют сдавать повторные анализы. Сдают анализ через 3 недели.
Отдельным категориям лиц рекомендуется сдавать 4 исследования с промежутками 3 месяца. К таким категориям относятся:
- женщины, у которых нет постоянного полового партнера;
- лица, с сильно ослабленным иммунитетом;
- если имеется сопровождающее инфекционное заболевание.
Часто возникающие вопросы
Влияет ли на зачатие уреаплазма у женщин ?
Ответ: Зачатие при данном заболевании возможно, но вероятность зачатия значительно снижается. Стоит помнить, что планировать беременность при высоких показателях инфекции довольно опасно.
Уреаплазма у одного партнёра есть у другого нет: причины какие?
Ответ: Зачастую инфекция может не передаваться половому партеру. На это может влиять сильный иммунитет партнера, или средства предохранения. Но в любом случаи для профилактики лечиться необходимо обоим партнерам.
Даёт ли уреаплазма у женщин зуд?
Ответ: Да, это один из симптомов заболевания.
Лечится ли у женщин запущенная форма уреаплазмы?
Ответ: Да лечится. Её необходимо лечить для того, чтобы в дальнейшем избежать осложнений.
Какой инкубационный период уреаплазмы у женщин?
Ответ: Принято считать инкубационным период 2-3 недели.
medik-24.ru
Что такое уреаплазма у женщин?
Известно, что уреаплазма у женщин может проявлять себя как патогенный организм, провоцируя такие воспалительные процессы в мочеполовой сфере, как цистит, кольпит, эрозия шейки матки, воспаление придатков матки, играет значительную роль в невынашивании плода или в преждевременных родах. С другой стороны, уреаплазма проявляет такие свойства только в условиях, когда по каким-то причинам перестают работать защитные силы организма, в отличие от хламидий и генитальных микоплазм, которые достоверно определены как патогенные микроорганизмы. Так, у здоровой женщины норма уреаплазмы может составлять не более 10 в 4 степени.
Пролечивать уреаплазму обязательно врачи рекомендуют при беременности, при подготовке к экстракорпоральному оплодотворению или другим гинекологическим операциям, потому что даже малое количество этих микроорганизмов во время наступления беременности или после операции может резко увеличиться. Во время беременности защитные силы организма падают или перенаправляются на вынашивание в течение долгих месяцев будущего малыша. Тогда некоторые инфекции могут активизироваться, кроме того, появляется возможность для размножения новых возбудителей. Большое внимание уделяется при обследованиях таким видам уреаплазмы у женщин, как Ureaplasma parvum и Ureaplasma urealyticum. При этом считается, что последняя оказывает более активное воздействие на возникновение заболеваний мочеполовой системы у женщин, чем уреаплазма парвум.
Симптомы уреаплазмы у женщин
С помощью современной диагностики этого возбудителя часто можно обнаружить у женщин, не имеющих жалоб касательно работы мочеполовой системы, ведь уреаплазмоз как таковой мало беспокоит больных, а зачастую может и не проявляться вообще. Поскольку же симптомы уреаплазмы у женщин не имеют четкой выраженности, и зависят от того, какой орган был поражен данной инфекцией, врачам бывает затруднительно определить, был ли именно этот микроорганизм первопричиной болезни или только усилил имеющийся воспалительный процесс.
Попав однажды в мочеполовую систему, выделяя особые белки, уреаплазма прикрепляется к его стенкам и начинает свое размножение. В это время главным фактором защиты внутренних органов от нее является нормальная микрофлора, в частности лактобактерии, поддерживающие кислую среду, в которой уреаплазма не способна сильно увеличивать свою численность. Соответственно, даже после попадания внутрь организма женщины уреаплазма способна долгое время никак себя не выявлять.
После длительного приема антибиотиков или серьезных операционных вмешательств, когда нарушается общий иммунитет, а вместе с ним и внутреннее соотношение микроорганизмов, количество уреаплазмы может начать быстро увеличиваться, подавляя размножение полезных бактерий. Таким образом, даже не являясь первопричиной того или иного воспалительного процесса, а только лишь создавая благоприятный фон для собственного развития и для развития других болезнетворных бактерий (например, хламидий, гонококков, золотистого стафилококка), уреаплазма может наносить значительный урон тем органам, которые попадаются на ее пути. Признаки уреаплазмы у женщин начинают проявляться через 3-5 недель с этого момента в виде жжения или зуда при мочеиспускании, невысокой температуры, выделений и неприятных ощущений в промежности. Сама болезнь может протекать как в острой, так и в хронической форме.
Если иммунитет сильно ослаблен, и активность собственных лактобактерий серьезно снижена, то уреаплазма может продолжать развиваться глубже в мочеполовую систему, способствуя развитию эндометрита, цервицита или воспалению придатков. Симптомами уже эндометрита будут нарушения месячного цикла, долгие и обильные кровотечения, тянущие боли в нижней части живота. При воспалительном процессе в маточных трубах могут возникать так называемые спайки, который играют значительную роль в бесплодии или возникновении внематочной беременности.
Следует обратить внимание на следующие симптомы, которые могут указывать на увеличение уреаплазмы у женщин:
- некоторое количество прозрачных выделений;
- ощущение жжения или даже боли при мочеиспускании;
- сильная тянущая боль внизу живота в промежутках между месячными.
Последствиями нелеченной уреаплазмы у женщин могут быть воспаление и спайки в маточных трубах, различные патологии матки и яичников, выкидыши или преждевременные роды. После прохождения ребенка (особенно недоношенного) по родовым путям инфицированной уреаплазмой женщины могут развиваться бронхолегочные заболевания.
Однако многими врачами наличие в организме уреаплазмы не рассматривается как основная причина бесплодия и выкидыша, поскольку на возможность забеременеть и выносить ребенка зачастую влияет не собственно присутствие того или иного возбудителя, а наличие во внутренних органах воспалительного процесса. Надо знать, что обнаруженный во время беременности уреаплазмоз не будет показанием для ее прерывания, но его необходимо будет подвергнуть врачебному наблюдению и лечению. На этапе планирования беременности выявленная у женщины уреаплазма является поводом для проведения обследования и лечения также ее партнера, поскольку уреаплазмоз может способствовать нарушению его репродуктивной функции.
Причины появления уреаплазмы у женщин
Конечно, узнав о столь серьезных последствиях невылеченного уреаплазмоза, многие зададутся вопросом, откуда берется уреаплазма у женщин. Поскольку эта инфекция относиться к разряду половых, то и передается она при незащищенном презервативом половом контакте с зараженным партнером или при частой смене половых партнеров. Но такой способ не единственный для попадания в организм этого возбудителя. Хотя уреаплазмоз является половой инфекцией, заразиться ею могут даже новорожденные. Если мать была имела это заболевание до и во время беременности, то высока вероятность того, что при прохождении родовых путей будет заражен и плод. При этом у маленького ребенка это заболевание проявится в первую очередь не на половых органах, а на оболочках носоглотки и дыхательных путей, развиваясь в бронхит или пневмонию. Так называемый «вертикальный путь» заражения уреаплазмой и микоплазмой от инфицированной матери плоду является доказанным и часто встречающейся причиной заражения.
Итак, существует несколько причин попадания этой инфекции в организм:
- заражение уреаплазмами у женщин половым путем от инфицированного мужчины стоит на первом месте среди остальных причин возникновения уреаплазмоза, и этот факт имеет серьезную доказательную базу;
- у девочек и девушек, еще не живших половой жизнью, обнаруженная уреаплазма могла попасть из зараженного организма матери во время родов;
- хотя достоверных подтверждений контактно-бытового заражения нет, но тем не менее такой способ может быть одной из причин уреаплазмы у женщин, поскольку имеются научные доказательства способности уреаплазм выживать какое-то время вне человеческого организма на нижнем белье или другой одежде, на поверхности ванной или унитаза, сауны, бассейна, душевых в общественных местах. Например, были исследованы методом ПЦР сидения в общественных женских туалетах, на некоторых из них была выявлена уреаплазма уреалитикум.
Диагностика и лечение уреаплазмы у женщин
Диагностика уреаплазмоза в современной медицине осуществляется несколькими методами, их которых наиболее распространенными являются метод ПЦР (расшифровывается как «полимеразная цепная реакция») и бактериологический (культуральный) метод. С помощью ПЦР определяется собственно ДНК возбудителя. Этот метод используется, прежде всего, для определения наличия возбудителя в организме, и полученный отрицательный результат говорит о том, что уреаплазмы в организме нет. Однако этим методом не определяется количество микроорганизмов, если результат положительный.
С помощью культурального метода можно достаточно точно определить количество микроорганизмов. Для бакпосева мазок помещается в питательную среду, на которой они выращиваются.
Если число обнаруженных микроорганизмов составляет менее 10 в 4 степени и отсутствуют явные проявления воспалительного процесса, то лечение назначается только планирующим беременность женщинам. Зачастую врач может назначить иммуномодулирующие препараты, помогающие организму самому бороться с этой инфекцией.
Если же культуральный анализ показал превышение этой нормы, тогда врач назначит женщине лечение уреаплазмы, возможно, с применением антибиотиков. При этом надо знать, что возбудитель уреаплазмоза довольно легко приспосабливается к различным классам антибиотиков. Лечение обычно состоит из приемеа антибиотиков макролидной или хинолоновой группы, посокльку многие авторы научных исследований отмечают устойчивость его к тетрациклинам, применявшимся для лечения этой инфекции ранее. Исследования 2018 года выявили наличие у женщин штаммов уреаплазма парвум, которые были устойчивы даже к антибиотикам хинолонового ряда (офлоксацин, пефлоксацин) и макролидной группы (эритромицин, азитромицин).
В связи с этим надо понимать, что только врач сможет путем культурального анализа на определение чувствительности уреаплазм к антибиотикам определить, как правильно лечить уреаплазму у женщины, и назначить нужный препарат, тем более, что при беременности многие из перечисленных антибиотиков просто опасны для жизни и здоровья будущего ребенка. После проведенного лечения назначается несколько контрольных анализов на количество возбудителя в организме.
При этом если у женщины имеется постоянный половой партнер, то обследование часто может быть назначено и ему. Нередкими могут быть ситуации, когда у одного из партнеров присутствуют клинические проявления воспаления (выделения из половых путей, зуд, жжение при мочеиспускании и т. п) и анализ показывает уровень уреаплазм выше нормы. В то же время у партнера не имеется признаков воспалительного процесса, но при анализе и у него обнаруживаются эти микроорганизмы до 10 в 4 степени. В этом случае врач обязательно назначит лечение обоим партнерам, поскольку у одного из них иммунитет не справляется с присутствием этих возбудителей, которые способствуют воспалениям внутренних органов, и незащищенный половой контакт будет вызывать новые последствия.
Методами профилактики уреаплазмоза будет, прежде всего, использование презерватива при половом контакте и тщательное соблюдение правил личной гигиены в общественных местах. Кроме того, надо знать, что в норме мочеполовая система у здорового человека настроена на предупреждение размножения внутри чужеродных микроорганизмов. У женщин главную роль при этом играет уровень кислотности в половой системе, поскольку кислая среда не дает возможности размножаться условно-патогенным микроорганизмам. После заболеваний (общих и мочеполовой сферы), а также при других нарушениях микрофлоры уровень кислотности меняется, и местная защита организма резко снижается, что позволяет возбудителям заболеваний мочеполовой сферы быстро начать размножаться.
Также значительная роль в профилактике и лечении уреаплазмы у женщин играет предупреждение ослабления общей иммунной системы. В том числе на это оказывают влияние здоровое питание (с большим количеством фруктов и овощей и минимальным содержанием в рационе легкоусвояемых углеводов типа тортов и пирожных), активный образ жизни, недопущение переохлаждения мочеполовых органов (способствующее развитию инфекционных организмов), физические упражнения на свежем воздухе (или хотя бы прогулки), которые позитивно сказываются на работе иммунитета, укрепляя его и позволяя противостоять различным инфекциям, в том числе и половым.
www.9linesmag.com
Что такое уреаплазма?
Уреаплазма – микроорганизмы, не имеющие оболочки и собственной ДНК. Они способны жить только за счёт других организмов.
На сегодняшний день выделяют два подвида этой бактерии – уреаплазма уреалитикум и уреаплазма парвум. Оба вида обитают на слизистых оболочках гениталий и мочевыводящих путей людей. Иногда они живут в организме человека всю его жизнь, не доставляя при этом никакого дискомфорта. Но бывает и так, что при определённых условиях бактерии начинают размножаться и могут стать причиной самых разных воспалений половой системы. Уреаплазма у мужчин и женщин вызывает циститы, уретриты, воспаление предстательной железы, воспаление влагалища и придатков, эндометрит, пиелонефрит и прочие недуги.
Передаётся бактерия половым путём или внутриутробно. Поэтому к выбору сексуального партнёра следует подойти с осторожностью.
Причины уреаплазмоза
Уреаплазма – условно-патогенная бактерия, которая есть у каждого человека, и только при определённых условиях она становится опасной.
«Уреаплазма у женщин, причины возникновения и методы её лечения» – тема, с которой должен ознакомиться каждый. Ведь своевременная диагностика поможет избежать многих осложнений.
Итак, причины роста патогенных бактерий:
- Перенесённый стресс и депрессии.
- Хронические болезни, которые снижают защитные функции организма.
- Изменения гормонального фона.
- Аборты и прочие механические вмешательства.
- Заболевания, передающиеся половым путём.
- Несоблюдение личной гигиены.
Как уже говорилось выше, данный микроорганизм может жить в каждом человеке. Он абсолютно безвреден, когда не превосходит свою норму. В связи с этим некоторые американские врачи даже не диагностируют его как возбудитель болезни.

Однако когда уреаплазма у женщин (норма — 10*3) превышает допустимый порог, начинаются самые разные проблемы со здоровьем.
Симптомы заболевания
Сама по себе бактерия уреаплазма не страшна. Однако она может стать причиной появления других, более опасных микроорганизмов – хламидий, гарднерелл, трихомонад, грибков.
Коварность уреаплазмоза в том, что симптомы заболевания проявляются не чётко, а иногда и вовсе не проявляются. Болезнь переходит в запущенную стадию, а лечение становится затруднительным.
Когда бактерия уреаплазма у женщин, норма которой — 10*3, начинает превышать своё количество, наблюдаются следующие симптомы:
- Повышенная температура тела, даже незначительная.
- Боли внизу живота.
- Выделения из влагалища.
- Зуд, жжение, дискомфорт при мочеиспускании.
- Слабость, озноб, плохое самочувствие.
- Сыпь, эрозия.
Часто данные симптомы воспринимаются за простуду. В итоге визит к специалисту затягивается, а самолечение не приносит ожидаемых результатов.

Поэтому главное, на что следует обратить внимание, — это выделения. Любые изменения должны стать поводом для беспокойства.
Так как уреаплазма у женщин причины появления может иметь разные, то и лечение будет разным.
Как лечить недуг?
Прежде всего, следует обратиться к специалисту. Вместе с уреаплазмой могут развиваться и другие патогенные бактерии. Поэтому лечение будет комплексным.
Чтобы правильно подобрать лекарства, нужно сдать анализ на возбудителя болезни. Это посев флоры влагалища, а также анализ ПЦР (полимеразная цепная реакция). ПЦР – лучшая диагностика в тех случаях, если явные признаки заболевания отсутствуют.

Когда после всех анализов обнаружена уреаплазма у женщин, методы лечения всегда будут включать антимикробные препараты, иммуностимуляторы, пробиотики, витамины, а также лекарства для местного применения (свечи, гели, кремы). Пациенту следует соблюдать диету. Нужно исключить всё солёное, острое, копчёное и жирное. В ежедневном рационе преобладать должны кисломолочные продукты.
Следует помнить, что если бактерия выявлена у женщины, то обследоваться должен и её партнёр. Ведь одна из причин бесплодия – это уреаплазма у женщин. Последствия для мужчин точно такие же.
Уреаплазма у мужчин: симптомы и последствия
Уреаплазмоз – заболевание в большей степени женское, нежели мужское. Бактерии возбудителя есть в каждом здоровом организме.
В отличие от женщин, мужчины могут самоизлечиться от недуга. Но, с другой стороны, независимо от того, обнаружены или нет возбудители у представителей сильного пола, семейным парам необходима совместная терапия.

Как и у женщин, бактерия уреаплазма способна вызвать в мужском организме воспаления разного характера. Возбудители инфекции замедляют подвижность сперматозоидов, в результате наступает астеноспермия (мужское бесплодие). Кроме того, возможно развитие уретрита, эпидидимита, а также простатита.
Снизить риск для организма поможет своевременная диагностика и лечение. Итак, симптомы уреаплазмоза у мужчин:
- Белые выделения из уретры.
- Зуд.
- Дискомфорт при мочеиспускании.
Запущенные формы болезни являются причиной простатита и имеют следующие признаки:
- Повышенная температура тела.
- Боли в паху, в промежности.
- Затруднительное мочеиспускание.
- Гнойные выделения.
Нередко запущенные формы болезни приводят к сепсису и реанимации. Поэтому следует ответственно относиться к своему здоровью.
Уреаплазма при беременности: лечение, симптомы и последствия
Во время беременности организм женщины становится очень уязвим и восприимчив к разным инфекциям и болезням. На этом фоне возможен и рост патогенных бактерий, в том числе и уреаплазмы.
Ослабленный иммунитет – это главная причина, по которой появляется уреаплазма у женщин. Последствия заболевания могут быть самые разные – от выкидышей на ранних сроках до преждевременных родов и патологий плода на поздних.

Заражается инфекцией малыш через плаценту или во время родов, когда проходит по родовым путям матери. В результате у него могут развиться такие инфекции, как конъюнктивит, пиелонефрит, менингит, пневмония, сепсис.
Поэтому женщинам, которые планируют беременность, необходимо ещё до её наступления пройти все обследования и сдать плановые анализы. Если же рост уреаплазмы был обнаружен только во время беременности, не стоит тут же паниковать. Существуют эффективные методы лечения, которые можно применять во втором и третьем триместре. Терапия включает курс антибиотиков, а их лучше принимать не раньше 18-20 недели, когда все органы крохи уже сформировались.
Стоит помнить, что нелечение инфекции куда серьёзней отразится на малыше, чем антибиотикотерапия. Конечно, во время беременности стоит воздерживаться от любых медикаментов, но в случае с уреаплазмой лекарства – это меньшее из двух зол.
Каждая будущая мама должна знать, какой вред наносит уреаплазма во время беременности. Последствия и осложнения заболевания должны насторожить семейную пару и стать предлогом для радикального решения проблемы. Ранняя диагностика и лечение уберегут ребёнка от страшных недугов.
Итак, симптомы болезни во время беременности:
- Болезненное мочеиспускание.
- Жжение и зуд в области промежности.
- Выделения, боль внизу живота.
- Повышенная температура тела, общая слабость организма.
Следует помнить, что уреаплазмоз может протекать в организме и без малейших симптомов. Поэтому не нужно пренебрегать анализами на всех сроках беременности, а также следует вовремя посещать своего акушера-гинеколога.
Уреаплазмоз: осложнения
Бактерия уреаплазма сама по себе безвредна. Однако она является причиной таких заболеваний, как кольпит, эндометрит, аднексит, воспаление простаты, эрозия шейки матки и другие.

Серьёзность заболевания в том, что у 70% женщин симптомы абсолютно отсутствуют. Таким образом, болезнь переходит в хроническую стадию и плохо поддаётся лечению. Терапию проводят несколькими курсами, и нет гарантии, что излечение произошло полностью. Поэтому, чтобы избежать многих проблем со здоровьем, следует хоть раз в год проходить медицинский осмотр и сдавать анализы. Своевременная диагностика – это залог успешного выздоровления.
Наилучшая профилактика заболевания – постоянный и проверенный половой партнёр. Следует исключить все случайные связи. В крайнем случае нужно пользоваться презервативом. Также не стоит забывать о здоровом образе жизни и личной гигиене.
Уреаплазма у детей
Возбудитель заболевания передаётся половым путём или внутриутробно – от матери к ребёнку. Малыш может заразиться через плаценту или во время прохождения по родовым каналам. В таких случаях у новорождённого могут диагностировать тяжкие заболевания дыхательных путей, менингиты, конъюнктивиты и другие болезни.
Недуг может проявляться не сразу, а только спустя несколько лет. Симптомы болезни полностью отсутствуют или нехарактерны для этого рода инфекции. Так как заражение происходит во время родов, бактерии попадают к ребёнку двумя путями – через половые органы и через носоглотку. В результате от уреаплазмы страдают лёгкие. Вот почему у некоторых детей имеют место частые ангины и кашли. Мочеполовая система страдает реже. У большинства мальчиков инфекция исчезает без какого-либо вмешательства со стороны врачей.
Симптомы уреаплазмы у детей:
- Сильный и затяжной кашель.
- Слегка повышенная температура.
- Отсутствие аппетита, снижение массы тела.
- Тошнота и головная боль, редко рвота.
Уреаплазмоз у ребёнка обнаруживают при диагностике других заболеваний. В отличие от взрослых, лечение проводят стационарно. Иногда недуг приводит к необратимым последствиям. Поэтому женщинам, которые планируют беременность, обязательно следует сдать анализ на уреаплазму.
Заключение
Каждый человек должен ответственно относиться к своему здоровью. Особенно это касается будущих мам. Ведь уреаплазма у женщин последствия может вызывать самые непредсказуемые. С целью профилактики следует ежегодно проходить медосмотр и сдавать все необходимые анализы. Своевременное лечение избавит от многих неприятностей.
fb.ru
Диагностика
Медицине известны несколько вариантов исследований, при помощи которых определяется уреаплазма. Правильная диагностика, таким образом, должна не просто подтвердить наличие микроорганизмов в крови, но и определить их концентрацию. При этом стоит учитывать, что 60% здоровых людей могут иметь в своем организме такой тип микробов, которые не наносят им никакого вреда. К примеру, наличие уреаплазмы уреалитикум может свидетельствовать об абсолютном здоровье человека.
Существует три варианта исследования, посредством которых определяется уреаплазмоз:
- Первый анализ представляет собой тестирование крови на наличие в ней глобулинов класса LgG. Он свидетельствует о состоянии иммунной защиты организма, способного бороться с патогенными микроорганизмами. Называется этот способ анализа иммуноферментным.
- Тест ПЦР. Полимеразная цепная реакция считается наиболее точным методом, который не только определяет сам факт возбудителя, но и его тип и посев. Такой тест позволит определить наличие микроорганизмов на самом раннем этапе заражения.
- Культуральный посев на уреаплазмоз. Такой анализ имеет смысл в том случае, если факт наличия возбудителя был уже обнаружен и требуется узнать его тип и концентрацию.
Норма
Выявив наличие патогенных микроорганизмов в крови, следует определить их концентрацию, которая может попасть или выходить за рамки, которые, в свою очередь, предусматривает норма. Обычно уреаплазма не требует лечения, если показатели КОЕ на 1 мл не превышают 10*4. Это говорит о присутствии 10000 микробов в одном миллилитре биологического материала. В случае если значения выходят за пределы референсного, требуется немедленная схема устранения.
Очень удобным для исследования концентрации возбудителей уреаплазма парвум является такой биологический материал, как выделения из влагалища женщины и уретры мужчины.
Для определения значений концентрации микроорганизмов принято использовать следующие методики:
- Введение на определенное количество времени во влагалище или уретру специальной нейтральной жидкости. Далее она отбирается оттуда при помощи приборов с градуировкой.
- Соскоб со слизистой поверхности шейки матки или уретры. Отобранный материал сразу же переносится в специальную среду, которая не оказывает на него влияния. Большинство лабораторий работает именно по такому способу.
- Получить сведения о концентрации возбудителя уреаплазма парвум можно при помощи тампона, который вводится во влагалище на некоторое время. Далее происходит оценка выделений, остающихся на тампоне.
Несмотря на столь большое количество вариантов исследования, при заборе материала у женщин следует учитывать день цикла, поскольку отслоения вагинального эпителия существенно варьируются.
Однако далее было доказано, что мужчины и женщины, концентрация условно патогенных микроорганизмов в анализах которых не превышает указанной нормы, подвергаются заболеваниям мочеполовой системы. Это дало необходимость снизить планку нормы до 10*4.
Показания к лечению
Несмотря на существование нормы концентрации патогенных микроорганизмов в организме женщины, лечение заболевания даже при условии повышенной концентрации не осуществляется в условиях отсутствия иных симптомов.
Терапия уреаплазмы может потребоваться в следующих случаях:
- Невынашивание беременности, что может провоцировать возбудитель в повышенной концентрации.
- Бесплодие и активное его лечение.
- Наличие симптомов воспаления, при условии, что в мазке отсутствуют любые иные возбудители. Это будет являться прямым доказательством того, что причиной воспаления является именно этот тип бактерии.
- Слишком сильное превышение нормы, которое, по мнению врача, может нести за собой тяжкие последствия.
- Планируемая операция, которая будет проводиться непосредственно на мочеполовой системе.
- Планирование беременности, если будущая мама решилась провести полное тестирование организма перед пополнением семьи.
О лечении и профилактике
Терапия уреаплазмы, если значения концентрации возбудителя слишком выходят за пределы нормы, назначается врачом, в зависимости от возраста пациента и прочих особенностей организма. Ранее лечение этого типа заболевания осуществлялось определенным рядом универсальных антибактериальных средств. Тем не менее, не так давно был обнаружен целый класс возбудителей уреаплазмы, который оказывается вполне устойчивым к таким сильным антибиотикам, как Азитромицин или Левофлоксацин.
Таким образом, назначать правильное лечение врач может только проведя правильное исследование организма не только по поводу концентрации микроорганизмов, но и насчет устойчивости к ним к антибактериальным средствам того или иного класса. Особенно внимательно лечение такого типа недуга проводится у беременных, которым запрещено большинство антибактериальных средств.
Лечение, если врачом была установлена такая необходимость, должны проходить оба партнера. Обязательно также предварительная сдача анализов на концентрацию возбудителей.
Несмотря на свою бактериальную природу, уреаплазма далеко не всегда требует лечения. Необходимость в терапии зависит непосредственно от посева патогенных микроорганизмов, установить который врач может при помощи соскоба внутри влагалища у женщин или канала уретры у мужчин.
parazitolog.com
Уреаплазма в мазке у женщин
Главная » Мазок » Уреаплазма в мазке у женщин
Уреаплазмы – крохотные бактерии, которые относятся к условно-патогенным микроорганизмам.
Выделяют два вида уреаплазм: Ureaplasma parvum и Ureaplasma urealyticum.
Инфицирование происходит половым путем, но возможно также заражение ребенка от матери во время беременности или родов.
Проникшие в организм микробы могут на протяжении всей жизни находиться в «спящем» состоянии и никак не проявлять себя.
При благоприятных обстоятельствах эти бактерии активизируются, провоцируя воспаление половых органов и мочеполового тракта.
Кроме того, уреаплазмы снижают двигательную активность сперматозоидов.
У беременных уреаплазмы могут вызвать заболевания бронхов и легких, спровоцировать выкидыш.

А также стать причиной бактериемии и менингита у ребенка.
Ещё одна сфера воздействия этих микроорганизмов – это суставы, в особенности, поражённые ревматоидным артритом.
Поэтому важно своевременно выявить уреаплазмы и провести антибактериальное лечение, если их количество превышает норму.
Уреаплазма: норма в анализах
Диагностика уреаплазмоза представляет определенную проблему.
Поскольку уреаплазмы могут даже в довольно больших количествах находиться в организме, не вызывая заболеваний.
Постановка диагноза «уреаплазмоз» возможна лишь в том случае, если норма уреаплазмы у женщины существенно превышена.
И, кроме того, присутствуют симптомы воспалительных заболеваний.
Норма уреаплазмы в мазке у женщин – 10 в четвертой степени на 1 мл исследуемого материала.
Это верхний показатель нормы, причем достаточно усредненный.
Так как, согласно некоторым исследования, предельная черта 10*5 КОЕ/мл, а согласно другим исследованиям - 10*3 КОЕ/мл.
Таким образом, если обнаружена уреаплазма у женщин, норма в анализах не должна превышать 10*5 КОЕ/мл.
Это предельно допустимый показатель.
Если показатель ниже 10*3 КОЕ/мл, то даже при наличии уреаплазмы антибактериальное лечение не требуется.
Однако если раньше проводилась антибактериальная терапия, то это может повлиять на достоверность исследования.
Чтобы результат был как можно более точным, женщинам желательно сдавать анализ либо за два дня до месячных. Либо через два дня после окончания менструации.
kvd-moskva.ru
Нормальное количество уреаплазм в мазке у женщин

Медицинская статистика свидетельствует: последние несколько лет в бланках с результатами анализов пациентов все реже встречаются строки «уреаплазма норма» или «условный нормоценоз», а количество выявляемых заболеваний, вызванных условно-патогенными микроорганизмами, растет год от года.
Частота постановки диагноза «уреаплазменная инфекция» достигает 20% у относительно здоровых женщин. Уреаплазмы в мазке, взятом у дам из группы риска, обнаруживаются еще чаще — в 30% случаев от общего количества обследуемых.
Впечатляют и данные педиатров: каждый пятый ребенок инфицируется во время прохождения по родовым путям.
У мужчин выявляют уреаплазму уреалитикум в повышенных колич. значениях гораздо реже, чем у представительниц слабого пола. Раннее обнаружение возбудителей заболевания и правильное лечение гарантируют полное избавление от недуга.
О том, как распознать болезнь, какие показатели уреаплазмы у женщин считаются нормой, к чему может привести отсутствие адекватной терапии — в материале ниже.
Краткое описание болезни
Уреаплазма (или Ureaplasma spp) — представитель семейства Mycoplasmataceae, присутствующий в микробиоценозе слизистой половых органов и мочевыделительной системы большинства относительно здоровых женщин. Патоген не всегда провоцирует развитие недуга (уреаплазменной инфекции): естественным барьером для роста и развития колоний возбудителя является иммунитет. Снижение уровня последнего становится поводом к активному размножению внутриклеточного микроорганизма и, как следствие — возникновению болезни.
На сегодняшний день ученым известно более полутора десятков серотипов рассматриваемых инфекционных агентов. Наибольший интерес для медицинских светил представляют 2 группы патогенов:
- Т-960 (другое название микроорганизмов — уреаплазма Parvum), колонии которых располагаются преимущественно в тканях половых органов сильной половины человечества. Согласно некоторым исследованиям, у мужчин эта группа микроорганизмов вызывает воспалительные процессы в простате и уретре. Уреаплазма парвум у женщин выявляется на порядок реже.
- Ureaplasma urealyticum, чаще встречающаяся у представительниц слабого пола. По мнению врачей, микроб негативно влияет на развитие эмбриона во время беременности.
Схемы терапии заболеваний, вызванных этими патогенами, одинаковы.
Термин «уреаплазмоз» — более привычное название рассматриваемого заболевания — во врачебной практике не используется. При обнаружении в анализах больного превышения показателей нормы уреаплазмы и наличия дополнительных симптомов ставится диагноз «уреаплазменная инфекция».
Симптомы недуга
К прямым признакам болезни у женщин относятся:
- частое мочеиспускание, сопровождающееся резкими болевыми ощущениями, жжением;
- обильные выделения;
- зуд в промежности;
- боли в нижней части живота («тянущего» характера);
- снижение либидо;
- неприятные ощущения при половом сношении;
- кровяные включения в выделениях после сексуальных отношений;
- проблемы с наступлением беременности.
В медицинской литературе описаны случаи сопровождения недуга косвенными симптомами, в числе которых — сыпь на кожных покровах; нарушение работы печени, повышенная подверженность простудным заболеваниям.
Если инфицирование произошло при незащищенном оральном сексе, то признаками заболевания могут быть:
- налет на гландах;
- затрудненное глотание;
- боли при приеме пищи.
Следует знать, что уреаплазмоз может протекать без наличия ярко выраженных признаков. В этом случае женщина-носитель, не подозревающая о наличии заболевания, инфицирует партнера при незащищенном половом акте.
Симптомы недуга у мужчин:
- резь и боли при мочевыделении;
- снижение либидо;
- незначительные выделения;
- болезненные ощущения в мошонке, внизу живота;
- неприятные ощущения во время полового акта.
Уреаплазмоз у женщин, находящихся в положении, может передаться ребенку двумя путями: внутриутробно и в процессе родов.
Диагностирование
Заподозрить наличие у пациента описываемой инфекции и назначить дополнительные анализы может инфекционист или гинеколог, педиатр-неонатолог или уролог.
При отсутствии выраженных симптомов болезни показаниями к проведению специальных исследований является следующие моменты:
- Беспорядочная половая жизнь.
- Бесплодие.
- Наличие в гинекологическом анамнезе женщины внематочной или замершей беременности, невынашивания, патологий плода.
- Воспаления мочевыделительной системы.
Если супружеская пара приняла решение зачать ребенка, то анализы на соответствие содержания уреаплазм в тканях и жидких средах организма показателям нормы придется сдать и мужчине, и женщине.
Потребуется пройти дополнительные обследования и перед плановыми оперативными манипуляциями.
Современная медицина располагает несколькими способами определения наличия (отсутствия) колоний патогенов в организме человека.
Бактериологический посев
Рассматриваемый культуральный метод исследования проводится чаще остальных. Материалом для проведения бакпосева является мазок, который берется из мочеполового канала либо из канала шейки матки.

Для культивирования патогенов образец помещается в особую емкость с питательной средой — чашку Петри. Если уреаплазмы в мазке присутствуют, то они будут образовывать колонии.
Для получения результатов, свидетельствующих о наличии или отсутствии вредоносных микроорганизмов в анализе, потребуется от 4 до 8 дней.
Дополнительно с определением присутствия микроорганизмов бакпосев позволяет выявить их чувствительность к антибиотикам.
Иммуноферментный анализ
Проведение ИФА (или серологического анализа) позволяет выявить наличие в организме пациента антител к инфекции. Исследуемый образец — кровь больного; длительность диагностирования материала — 24 часа. Многие специалисты считают результаты ИФА неточными, поскольку при сбоях в иммунитете антитила к уреаплазме могут не вырабатываться.
Большой процент вероятности постановки неправильного диагноза и объясняет непопулярность рассматриваемого метода. Его результаты, как правило, расцениваются в качестве ориентира для дальнейшего исследования состояния организма больного.
При отсутствии заболевания в графе бланка с указанием титра (количества антител) будет добавлено слово «норма». Поскольку специалисты разных медучреждений считают нормой у женщин разную степень наличия уреаплазм (подробнее об этом ниже), то цифра при прохождении обследования в нескольких больницах может быть неодинаковой.
ПЦР
Полимеразную цепную реакцию относят к высокоточным методам количественного определения отклонений от показателей нормы Ureaplasma spp., проводимым в кратчайший период времени (за 4 часа). Материал для исследования — выделения из половых органов, урина.
Недостатком ПЦР считается невозможность выявления активности патогена. Кроме того, анализ может быть:
- ложноотрицательным (при проведении антибиотикотерапии незадолго до сдачи образца);
- ложноположительным (в случае загрязнения исследуемого материала).
Метод ПЦР позволяет определить, какой тип уреаплазмы СПП является возбудителем заболевания — Parvum или Urealyticum.
Для уточнения диагноза лечащий врач может назначить комплексное проведение исследований (например, ПЦР и бакпосев). Такой подход позволит исключить и человеческий фактор, влияющий на результат диагностики (неправильную транспортировку материалов, некачественную подготовку пациента к сдаче анализа).
Правила подготовки к забору анализов
В целях получения максимально точных результатов анализов пациенту следует соблюдать несколько важных рекомендаций:
- Ужин накануне назначенной даты забора материалов должен быть диетическим.
- В день сдачи крови завтракать либо пить кофе (чай) нельзя.
- Время сбора урины на анализ — утреннее первое мочеиспускание.
- Перед сдачей мазка необходимо воздерживаться от сексуальных связей в течение 48 часов. При менструации, как правило, соскоб и мазок не берут. За 72 часа до посещения гинеколога не применяют вагинальные таблетки, контрацептивы-суппозитории и противозачаточные средства в форме линимента; за 8-10 часов — не проводят гигиену половых органов.
Чтобы результат мазка или соскоба содержали достоверную информацию, пациентка должна сдавать анализ в середине менструального цикла.
Какая норма уреаплазмы у здоровых женщин?
Однозначного ответа на вопрос, вынесенный в заголовок данного раздела, не даст ни один врач. Связано это с отсутствием точных исследований микроорганизма и вызываемого им заболевания.
В клинической практике принято считать показателями нормы уреаплазмы значение 10*4 (или 10 в 4-й степени на один миллилитр исследуемых материалов).
Вышеуказанный показатель называют усредненным, поскольку:
- ряд специалистов придерживается мнения о предельной черте нормы уровня уреаплазмы СПП в 10*5;
- некоторые исследователи считают максимальное количество патогенов в анализах — не более 103 КОЕ/мл.
Но, несмотря на вышеуказанные расхождения, специалисты единогласно утверждают: уреаплазма уреалитикум норма — это значения менее 10*4. Повышение показателя свидетельствует о наличии активных патогенов.
Подробнее о значениях, указанных в бланках результатов наиболее популярных типов диагностики, в таблице ниже.
| Методика | Уреаплазма уреалитикум, показатели (в КОЕ/мл) |||
| нормальное значение у мужчин и женщин | предельный показатель нормы уреаплазмы для пациентов | результат, требующий проведения терапии | |
| ПЦР | в норме10*3 допустимо10*4 | 10*4-10*5 | 10*5 и выше |
| Бакпосев |
Расшифровку полученных анализов должен проводить только лечащий врач, самостоятельно делать заключение о наличии превышения нормы уреаплазмы и применять антибиотикотерапию без консультации доктора запрещено. При высоких показателях специалист назначает дополнительные исследования и комплексное лечение.
Если значение, указанное в бланке результатов исследований, ниже 103 КОЕ/мл, то применять антибактериальную терапию не требуется. Следует помнить: наличие уреаплазм в небольших количествах в человеческом организме считается допустимыми нормами.
Немного истории
Почему концентрация 104 КОЕ/мл считается количественной нормой? Ответить на вопрос поможет нижеследующая историческая справка.
Своими корнями значение уреаплазма уреалитикум нормы уходит в далекий 1956 год, когда исследователь Э.Касс разделил пациентов с бессимптомным протеканием болезни на 2 типа — нуждающихся в применении терапии, и тех, кому лечение не показано. Именно уровень 10*5 стал пограничным.
С мнением именитого ученого согласились его последователи. И лишь спустя пару десятков лет специалисты обнаружили, что недуг выявляется и у женщин, показатель уреаплазмы у которых находится в норме (или даже понижен на 1/3).
Как ни странно, но число исследований, проведенных в мире для определения нормальных показателей уреаплазмы уреалитикум, можно пересчитать по пальцам.
Среди них:
- анализ возникновения инфекций мочевыделительной системы у мужчин, обследование которых на наличие Ureaplasma urealyticum показывало значения от 10*4;
- теория Хоровитца об увеличении риска возникновения у родивших женщин такого недуга, как эндометрит, при высокой концентрации Ureaplasma spp (более 10*5) в их организме;
- изыскания 1988 г. о влиянии уреаплазмы при беременности на преждевременное родоразрешение.
Именно поэтому количественные показатели нормы Ureaplasma spp. закрепились на уровне 104 КОЕ/мл.
Нормы условно-патогенной микрофлоры у женщин, ожидающих ребенка
О негативном влиянии на развитие плода уреаплазменной инфекции, обнаруженной у дамы в положении, свидетельствуют многочисленные статистические данные.
Ureaplasma urealyticum, не купированная в период до зачатия ребенка, может стать фактором, который способен вызвать:
- гипоксию плода;
- нарушение маточно-плацентарного кровотока;
- замирание беременности;
- выкидыш;
- патологию развития эмбриона;
- малый вес у новорожденного.
Именно поэтому все гинекологи рекомендуют обследоваться на наличие заболевания задолго до планируемого зачатия.
Если беременность наступила, а при плановом обследовании на ИППП у женщины был диагностирован уреаплазмоз, пресекать недуг потребуется путем задействования антибиотикотерапии, что крайне опасно для плода.
Следует знать, что у многих дам, ожидающих ребенка, обнаруживается активный патоген. Норма уреаплазмы при беременности — 103 КОЕ/мл. При такой концентрации инфекционных агентов врач может посоветовать восстановить микрофлору половых органов путем использования местных средств (суппозиториев, вагинальных таблеток и пилюль).
При высоком значении (от 10*3) следует говорить о развитии воспалительных процессов, купировать которые могут только антибиотики в совокупности с иммуностимуляторами.
Перед процедурой ЭКО наличие показателей уреаплазмы, превышающих допустимые нормы (выше103), свидетельствует о необходимости назначения женщине терапии, нормализующей состояние микрофлоры и повышающей иммунитет.
Строго запрещено пытаться самостоятельно снизить увеличенные показатели нормы уреаплазмы в организме, проводя лечение антибактериальными препаратами без консультации акушера-гинеколога!
Уреаплазмоз — не приговор для ребенка и будущей матери. При тщательном соблюдении врачебных рекомендаций в 97% случаев уровень уреаплазмы возвращается к норме.
Терапия патологических отклонений
Схемы лечения уреаплазменной инфекции современной медициной проработаны досконально.
Нужно помнить, что в ряде случаев специалисты медклиник посоветуют пройти повторный курс терапии для полного излечения.
Уреаплазмоз в запущенной форме купируется очень сложно; при полном отсутствии признаков заболевания возможны случаи рецидива, спровоцированные понижением уровня иммунитета, беременностью и рядом других факторов.
Каждая стадия болезни пресекается путем задействования различных типов медицинских товаров, а именно:
- острое протекание недуга потребует использования антибактериальных медикаментов;
- хроническая форма — комплексного применения лекарственных средств местного, общего типов действия и иммуномодуляторов;
- подострая купируется сочетанием общих и местных средств.
Антибактериальная терапия
Включение в схемы лечения антибиотиков возможно лишь после определения резистентности патогенов к медицинским товарам антимикробного действия. На данный момент одного медикамента, губительно воздействующего на указанные группы уреаплазм у женщин и мужчин, нет, поэтому врач порекомендует одновременное задействование нескольких препаратов.
В числе антибиотиков, применяемых в борьбе с уреаплазменной инфекцией и выравнивающих норму уреаплазмы до требуемых значений:
- лекарства группы тетрациклинов (Доксициклин);
- представители ряда фторхинолов (Моксифлоксацин);
- медикаменты-макролиды (Кларитромицин).
С целью снижения негативного влияния антибиотиков на организм дополнительно будут назначены антимикозные медицинские товары (свечи, таблетки, суппозитории).
Решать, какие препараты следует принимать и сколько курсов лечения нужно пройти, может только врач.
При расчете дозировки специалист обязательно учитывает состояние больного, наличие в его анамнезе индивидуальной непереносимости лекарственных средств, тяжесть течения недуга.
Иммунотерапия и общее укрепление организма
В целях укрепления иммунитета пациенту будет предложено принимать иммуностимуляторы (например, Циклоферон).
Восстановление организма проводится при помощи:
- ферментов (в частности, Вобензима);
- биостимуляторов;
- антиоксидантов и адаптогенов (в числе последних — препарат Эстифан).
По окончании лечения специалисты медклиник рекомендуют пациентам пройти повторные анализы для определения нормы уреаплазмы.
Часто схема дополнительных проверок включает до 4 исследований, проводимых с интервалом в 3 месяца. Такая методика применяется в отношении пациентов группы риска:
- женщин, часто меняющих половых партнеров;
- дам со слабым иммунитетом;
- представительниц прекрасного пола, имеющих в анамнезе инфекционные заболевания органов малого таза.
Дальнейшая сдача биологических материалов на определение нормы уреаплазмы назначается ежегодно.
Игнорировать рекомендации врачей не следует: хронические формы уреаплазменной инфекции чреваты развитием серьезных осложнений, в числе которых — восходящий пиелонефрит, аднексит и вторичное бесплодие.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter, и мы все исправим!
Похожие статьи
venerbol.ru
Для чего берут анализ на уреаплазму у женщин - Все паразиты человека: опасность, симптоматика и формы
Если возникает подозрение на воспалительный процесс в женских половых органах, обязательно назначается анализ на уреаплазму у женщин. Исследования показывают, что такой недуг присутствует в 70% женщин среднего возраста. Уреаплазма является одной из составляющих естественной среды влагалища и проявляет себя при благоприятных для этого условиях. Возбудитель ведет себя скрытно. Для женщин планирующих беременность анализы на скрытые инфекции мочеполовой системы обязательны, одним из них и является анализ на уреаплазму.

Что такое уреаплазма и когда стоит сдать биоматериал на анализ
грамотрицательная палочка Ureaplasma. Передается она половым путем. Из-за своих малых размеров бактерия способна проникать даже через поры презерватива, если они больше 0,2 мкм. А также палочка передается при родах с кровью от матери к ребенку. Но для развития болезни недостаточно наличия только этого микроорганизма. Для того чтоб возникло воспаление мочевыводящих путей также необходимо наличие провоцирующих факторов. Таких, как:
- снижение иммунитета;
- наличие других инфекций мочеполовой системы;
- дисбактериоз влагалищной микрофлоры;
- беременность;
- стресс;
- длительный прием гормональных препаратов.
Данный микроорганизм является условно-патогенным, а значит, может провести внутри организма человека много лет, но так и не спровоцировать воспалительный процесс. Определить наличие палочки в вашем организме, можно только лишь сдав анализ. Обычно женщины обращаются за помощью к специалисту тогда, когда замечают симптомы воспалительного процесса, а именно:
- боль;
- слизистые выделения из влагалища;
- жжение уретры, особенно во время мочеиспускания.
Эти симптомы являются тревожным звоночком о том, что недуг вступил в стадию прогрессирования. Также берется анализ на уреаплазму у женщин уже беременных либо планирующих беременность.

Методы анализа
Диагностировать наличие уреаплазмы в организме можно с помощью лабораторного исследования. Есть несколько методов его проведения:
Метод полимеразно-цепной реакции или ПЦР
На данный момент является самым информативным методом определения наличия в организме уреаплазмы, так как он может обнаружить возбудитель даже в единственном числе. Принцип этого анализа заключается в определении уреаплазмы по ее ДНК. У пациента производится забор биоматериала, после чего исследуется в лабораторных условиях. Помимо точности, этот метод также удобен тем, что для исследования подходит любой пригодный биоматериал: влагалищные и цервикальные выделения, кровь, отделяемое из уретры.
Популярная статья: Когда уреаплазма парвум становится угрозой…
Иммунофлюресцентный анализ или ИФА
Является он наиболее доступным методом диагностирования уреаплазмоза у пациента. Для исследования используется кровь, которую берут из вены. Далее, биоматериал изучается на наличие в нем специфических белков – антител. Иммуноглобулин вырабатывается организмом в ответ на попадание в организм чужеродных микроорганизмов. ИФА определяет наличие уреаплазмы по ДНК иммуноглобулинов. В расшифровке анализа обычно указывается положительный или отрицательный результат.
Культуральный посев
Такой метод максимально эффективен в обнаружении уреаплазмы в организме, и даже способен определить вид микроорганизма. Дело в том, что существует 16 различных видов уреаплазм, но патогенными для организма человека являются только 2 из них. Полученный биоматериал помещают в благоприятную питательную среду в термостат и, спустя трое суток, изучают выросшие там колонии микроорганизмов. Далее, колонии пересеивают в накопительную среду, где и изучают тинкториальные, антигенные и биохимические свойства уреаплазм. Это позволяет выявить чувствительность микроорганизма к тем или иным антибактериальным средствам. Расшифровка анализа имеет в себе не только положительный или отрицательный результат, но и указывает на количество микроорганизмов в биоматериале. По этим показателям можно определить является ли женщина носителем заболевания. Этот метод хоть и является самым длительным из анализов на определение уреаплазмы, но также является и самым эффективным из них.
Не стоит забывать, что независимо от результатов анализа, метод лечения уреаплазмоза может назначаться лишь вашим лечащим врачом. Чем раньше вы начнете лечение, тем быстрее и проще можно будет справиться с заболеванием.
Как сдавать биоматериал на анализ
Для корректного результата исследования необходимо придерживаться некоторых правил для подготовки к сдаче биоматериала. Рекомендуется воздержаться от:
- гигиенических процедур и спринцевания утром перед сдачей анализа;
- половых актов за несколько суток до сдачи биоматериала;
- применения местных контрацептивов за 2 суток;
- приема антибиотических и антибактериальных препаратов за неделю до анализа.
Забор биоматериала производится спустя 3 дня после менструации. А также не рекомендуется проводить анализ сразу после кольпоскопической пробы в матке.

Когда и как берется мазок на уреаплазму
Бактериологический мазок на уреаплазму берут у каждой женщины при плановом гинекологическом осмотре. Биоматериал для стандартного гинекологического анализа берется из влагалища, шейки матки, а также уретры. Пациентка может испытывать неприятные ощущения во время процедуры, но делается все очень быстро. Для снижения уровня дискомфорта рекомендуется максимально расслабить мышцы таза и делать глубокий вдох и выдох.
Популярная статья: Какие антибиотики спасут от уреаплазмоза
Полученный биоматериал наносится на предметное стекло непосредственно сразу после забора. Далее, уже в лаборатории, содержимое окрашивают специальными красителями – реагентами, причем каждый микроорганизм получает собственную окраску. Результат может быть известен спустя 3 дня. Сдача бактериоскопии назначается на период окончания менструации либо за несколько дней до ее начала.
Если же кровотечение началось раньше положенного срока, то визит к гинекологу следует отложить на период его окончания. В норме во влагалищной микрофлоре присутствует незначительное количество уреаплазмы, грибов, стрептококков и стафилококков. Также в ней содержатся и лактобациллы – полезные бактерии. Имеющиеся в расшифровке низкие показатели не являются требованием срочного медикаментозного лечения.
Посещая гинеколога хотя бы раз в полгода, вы увеличиваете шанс диагностирования уреаплазмоза на ранних стадиях.
Почему стоит внимательно отнестись к уреаплазмозу
Любое заболевание без надлежащего лечения влечет за собой массу других болезней. Из статьи вам уже стало известно, как берут анализ на уреаплазму у женщин, и что в этом нет ничего страшного или болезненного. Поэтому при первых же признаках уреаплазмоза нужно незамедлительно обратиться за помощью к специалисту.
Уреаплазма может спровоцировать развитие воспаления шейки матки, слизистой влагалища, слизистой мочеиспускательных каналов. Поднимаясь вверх по мочеполовой системе, могут также способствовать воспалению самой матки и ее придатков. Не стоит откладывать лечение на потом.
ivsparazit.ru
Диагностика уреаплазмы у женщин
Уреаплазма является достаточно распространенным возбудителем, провоцирующим заболевание мочеполовой сферы. Другой вопрос, что его диагностика недоступна периферическим медицинским заведениям. Чтобы определить наличие микроорганизма, проводят дорогостоящие ИФА (иммуноферментные анализы).
Присутствие уреаплазмы может не проявляться клиническими симптомами. Инфекция протекает скрыто длительный промежуток времени, так как бактерия обитает внутриклеточно и активируется только при благоприятных условиях (переохлаждение, снижение иммунитета). Когда человек принимает антибиотики, микроб «прячется» от них внутри клетки, что позволяют ему сохраняться при неблагоприятных условиях внешней среды.
Некоторые исследователи относят уреаплазму к условно-патогенным микроорганизмам. Такие бактерии присутствуют в норме и не причиняют вреда человеку. Только когда повышается их количество или гибнет соседствующая флора, микроорганизм провоцирует симптомы бактериальной инфекции.
Почему развивается уреаплазмоз
Уреаплазма не обеспечивает клинических признаков заболевания при сильном иммунитете и отсутствии сопутствующих венерических инфекций. Заражение чаще происходит при половых контактах с больным человеком или носителем микроба. Передача уреаплазмы осуществляется вертикальным путем – при родах или во время беременности от матери.
Ребенок может жить, даже не подозревая о том, что у него уреаплазма. У 20% носителей бактерии не наблюдается клинических проявлений заболевания.
Существует ряд ситуаций, при которых риск инфицирования патогенным агентом повышается:
- Цистит, пиелонефрит или наличие венерических инфекций;
- Отсутствие явных признаков воспаления влагалища, нет патологической флоры в мазке, но периодически появляются выделения белого цвета;
- Частое употребление антибактериальных средств.
Во всех вышеописанных случаях формируется местное снижение иммунитета, которое является благоприятным для развития патогенной флоры в репродуктивном тракте. Из-за облигатного внутриклеточного паразитизма у женщин уреаплазма слишком хорошо «прячется» от антибиотиков, поэтому курс лечения должен быть длительным. На этом фоне часто формируется дисбактериоз влагалища, при котором развивается кандидоз, гарднереллез и другие инфекции.
Для раннего выявления возбудителя у пациенток с цервицитами, кольпитами, аднекситами, пиелонефритами и циститами проводится исследование на наличие уреаплазмы и венерические болезни.
Почему возникает уреаплазмоз у женщин
Существует несколько основных причин:
- Патологии, приводящие к снижению иммунитета;
- Аборты и изменения гормонального фона;
- Операции на половых органах;
- Рентгенографическое исследование мочеполовой системы с контрастом;
- Ношение внутриматочной спирали;
- Частая смена половых партнеров;
- Диагностическое выскабливание маточного эпителия.
Вышеописанные причины заболевания необязательно приводят к возникновению уреаплазмоза у представительниц прекрасной половины. При наличии нескольких провоцирующих одновременных факторов повышается вероятность уреаплазменного инфицирования, но для его развития необходим носитель.
Уреаплазмоз: симптомы у женщин и мужчин
Заболевание у прекрасной половины чаще встречается в острой форме. Для сильного пола характерно хроническое носительство. Инфекция не имеет специфических симптомов, позволяющих отличить ее от других патологий мочеполовой системы.
После заражения первые признаки болезни наблюдаются через несколько недель или даже месяцев. Часто от проникновения уреаплазмы до появления первых проявлений заболевания у женщины может пройти десяток лет.
Симптомы уреаплазмоза:
- Жжение при мочеиспускании;
- Белые выделения;
- Рези и боли в нижней части живота у женщин.
Эти признаки усиливаются перед наступлением месячных.
Начинаться уреаплазмоз может как ангина, если представительница прекрасной половины заразилась бактерией во время орального контакта с носителем инфекции. На этом фоне лекарственная терапия больного горла не эффективна. Опасность подхода заключается в том, что на фоне неадекватной терапии бактерия приобретает устойчивость к антибиотикам.
Уреаплазмоз обнаруживается у женщин с частой молочницей. На фоне снижения защитных сил организма, наблюдается активизация патологического процесса. Заболевание прогрессирует при следующих состояниях:
- Нервных стрессах;
- Курсах антибиотикотерапии;
- Переохлаждении;
- После простудных инфекций.
Следует беречь половые органы, так как даже «легкий ветерок» способен принести большую беду.
Как определяется наличие уреаплазменной инфекции
Диагностика заражения базируется на основе следующих тестов:
- Бактериологический;
- Полимеразная цепная реакция;
- Серологический;
- Прямая иммунофлюоресценция (ПИФ).
Диагностика инфекции не вызывает проблем, но исследование достаточно дорого, поэтому во многих медицинских заведениях осуществляется платно.
Бактериологическая диагностика заболевания основана на анализе мазка, который берется из слизистой оболочки мочевыводящих путей и шейки матки. Затем производится культуральный посев на питательные среды.
Если в материале присутствует возбудитель, то через несколько недель обнаруживается рост колонии. С помощью данного метода устанавливают чувствительность микроорганизма к антибактериальным препаратам. Для этих целей рядом с выращенной культурой располагают диски с медикаментами. В местах, где наблюдается чувствительность уреаплазмы к антибиотику, прослеживается отсутствие роста колонии.
Уреаплазмоз шейки матки чаще всего удается диагностировать с помощью бактериологического метода. При желании женщина может сделать анализ платно и анонимно, если подозревает у себя признаки инфекции. Подтвердить диагноз помогает ИФА и РНИФ (иммуноферментный анализ и реакция непрямой иммунофлюоресценции).
Точная и высококачественная диагностика уреаплазмоза методом ПЦР
Полимеразная цепная реакция проводится тогда, когда существует подозрение на наличие инфекции, но другие способы не дают достоверный ответ.
Суть процедуры ПЦР заключается в том, что при нем достаточно одной молекулы ДНК или РНК в материале, чтобы выявить наличие возбудителя с высокой степенью достоверности. Правда, процедура дорогая и не определяет количество бактерий в единице материала.
Кроме того, антитела против уреаплазмы сохраняются в организме женщины еще некоторое время после излечения инфекции, поэтому полимеразная реакция дает положительный результат.
Серологическая диагностика определяет специфические антитела, которые вырабатываются в организме в ответ на проникновение патологического агента. Результаты анализов в такой ситуации определяют микроорганизм и указывают на интенсивность бактериального процесса.
Прямая иммунофлюоресценция (ПИФ) определяет наличие антител к уреаплазме и оценивает ориентировочные показатели. Диагностика с помощью прямой иммунофлюоресценции и иммуноферментного анализа показывает точность на 70% выше, чем при использовании каждого метода в отдельности.
Для увеличения эффективности соблюдают определенные правила анализа материала:
- Забор осуществляется утром до посещения туалета;
- Следует переждать месячные;
- Ежедневно соблюдать гигиену половых органов.
Выявление уреаплазмы – это не сложный, но дорогостоящий процесс, поэтому такая диагностика не проводится «направо и налево».
Терапия уреаплазменной инфекции
Уреаплазмоз шейки матки лечить нужно длительно. Редко получается избавиться от микроорганизма сразу после выявления. Из-за внутриклеточного паразитирования уреаплазма может «прятаться» от фармацевтических препаратов, поэтому от нее сложно избавиться лекарствами. Только после обострения заболевания, когда уреаплазма выйдет в межклеточное пространство, можно рассчитывать на эффективность антибактериальных средств.
Схема терапии зависит от тяжести болезни и степени выраженности патологии.
По течению выделяют 2 стадии:
В первом случае назначается курс антибактериальной терапии. Подострая фаза требует использования схем для укрепления иммунной системы.
Консервативное лечение болезни предполагает полное удаление из организма возбудителя путем провокационных проб и назначения антибиотиков. Провокация необходима для того, чтобы бактерии «вылезли» из клеток.
Принципы лечения уреаплазмоза:
- Курс терапии определяется гинекологом;
- Назначается женщине и ее партнеру;
- Воздержание от половых отношений;
- Отказ от курения;
- Соблюдение диеты;
- Не пропускать приемов препарата.
Лечение уреаплазменной инфекции назначает врач, так как народные средства не помогут устранить заболевание.
Принципы медикаментозной терапии уреаплазмоза
Приведем схему лечения, включающую 3 важные процедуры:
- Антибактериальная терапия (фторхинолоны, макролиды). Распространенные препараты от уреаплазмоза - кларитромицин и джозамицин. Они обладают высокой действенностью и вызывают минимальное количество побочных эффектов. Азитромицин постепенно сдает позиции, так как у уреаплазмы вырабатывается устойчивость к компонентам;
- Тетрациклины иногда назначаются, но имеют серьезные побочные эффекты.
При острой форме заболевания рациональна комбинированная терапия с назначением нескольких препаратов одновременно.
Для исключения диссеминированной инфекции прописываются метронидазол и противогрибковые средства.
Вторым шагом на этапе лечения заболевания являются иммуностимуляторы. Эти лекарства укрепляют иммунитет. Самые популярные представители группы циклоферон и неовир.
Третий обязательный этап – восстанавливающая терапия. Она предполагает использование адаптогенов и антиоксидантов. Рационально применение препаратов для регенерации слизистых покровов. Ферментативные средства плазмазол, метилурацил, вобэнзим и экстракт алоэ применяются в народной медицине. Врачи рекомендуют использование следующих средств:
- Эстифан;
- Антиоксикапс;
- Метилурацил;
- Плазмазол;
- Вобэнзим.
На протяжении всего процесса лечения контролируют лабораторные показатели. Если терапии патологии успешна, то в анализах будет наблюдаться уменьшение титра бактерий.
Почему нужно лечить уреаплазмоз
Хроническая форма не проявляется клиническими симптомами, но при ней наблюдаются серьезные последствия:
- Бесплодие у женщины;
- Цистит;
- Пиелонефрит при заносе инфекции по мочевым путям вверх;
- Вагиноз – дисбаланс бактериальной флоры влагалища;
- Нарушение менструального цикла;
- Воспаление яичников и придатков (аднексит);
Бактерии могут повредить слизистую оболочку яйцеклетки, что делает невозможным зачатие ребенка.
Таким образом, лечение уреаплазмы у женщин – сложный и длительный процесс, требующий квалифицированных медицинских знаний и комбинированной терапии.
vnormu.ru
Показатели нормы уреаплазмы в мазке и нарушения
Уреаплазма в мазке в норме свидетельствует о допустимом содержании так называемой условно патогенной микрофлоры. При превышении показателей уреаплазмы у женщин в большинстве случаев бывает показан ряд дополнительных исследований с последующим проведением антибактериальной терапии. Кроме того, избыточное содержание уреаплазмы у беременной женщины может стать причиной преждевременных родов, выкидыша и прерывания беременности на ранних сроках. По мнению специалистов, особенную опасность для здоровья представительниц прекрасного пола несут такие виды рассматриваемой инфекции, как уреаплазма парвум и уреплазма уреалутикум. При этом стоит подчеркнуть, что в минимальных количествах уреаплазма присутствует в организме большинства представительниц женского пола.

Уреаплазма является болезнетворным организмом патогенного характера. Рассматриваемая бактерия относится к разряду дефективных, поскольку обладает ДНК, а также не имеет клеточной стенки и клеточной оболочки. Название микроорганизма обусловлено его повышенной способностью к уреолизу — процессу расщепления мочевины.
Большое количество уреаплазмы отрицательно влияет на состояние мочеполовой системы, способствует развитию ряда следующих заболеваний:
- кольпит;
- воспаление маточных придатков;
- цистит;
- эрозия шейки матки;
- воспалительные заболевания мочеполовой системы;
- эндометрит;
- цервицит;
- нарушение репродуктивной функции.
Уреаплазмоз представляет собой заболевание инфекционного характера, передающееся преимущественно половым путем. Его возбудителем принято считать микроорганизм — уреаплазму, который относят к разряду условно патогенной микрофлоры. Данная патология отличается широким распространением. Согласно статистическим данным, с уреаплазмозом сталкивается около 60% представительниц прекрасного пола. Заражение происходит во время незащищенного полового акта. Поэтому в группу особого риска входят женщины, ведущие активную сексуальную жизнь и не имеющие постоянного партнера. Кроме того, возможно внутриутробное инфицирование или же заражение во время прохождения плода по родовым путям больной матери. Существует теория о возможности передачи уреаплазмы бытовым путем.
Поэтому уреаплазмомз диагностируется только в случае проявления болезненной симптоматики и при повышенном содержании данных микроорганизмов, превышающих норму. Однако на сегодняшний день данная гипотеза не получила точного научного подтверждения. В отличие от таких болезнетворных возбудителей, как генитальные микоплазмы или же хламидии, уреаплазма может достаточно долгое время никак себя не проявлять. Ее патологическая деятельность в большинстве случаев бывает обусловлена снижением защитных функций и общей сопротивляемости организма, нарушениями в функционировании иммунной системы. К основным провоцирующим факторам принято относить следующие:
- длительное лечение антибиотиками;
- недавно перенесенные хирургические вмешательства;
- беременность;
- тяжелые заболевания воспалительного или же инфекционного характера;
- склонность к вирусным и респираторным заболеваниям;
- общее переохлаждение организма;
- дисбактериоз;
- изменение гормонального фона;
- перенесенные хирургические вмешательства в гинекологической сфере;
- выскабливание эпителия матки;
- установка внутриматочной спирали.
Признаки уреаплазмоза
Согласно статистическим данным, у 20% носителей такой инфекции болезненная симптоматика не наблюдается. Однако повышенное количество уреаплазмы в женском организме, являющееся отклонением от нормы, может проявляться следующими характерными признаками:
- появление прозрачных влагалищных выделений;
- частые позывы к мочеиспусканию, которые могут быть ложными;
- болезненность и неприятные ощущения во время полового акта;
- затрудненный процесс мочеиспускания;
- чувство жжения и дискомфорта в области половых органов;
- появление режущих болей в нижней части живота;
- ангина;
- гнойное обложение гортани;
- нарушение менструального цикла;
- маточные кровотечения;
- обильные и затяжные менструации;
- незначительное повышение температуры тела.
Стоит отметить, что повышенное количество уреаплазмы может стать причиной развития различных патологических процессов, поражающих матку и яичники, привести к воспалению и спайке маточных труб. Особенно опасна данная инфекция для беременной женщины. Последствия могут быть самыми плачевными, вплоть до выкидыша. Поэтому при обнаружении хотя бы нескольких вышеперечисленных симптомов, следует обратиться к врачу и сдать анализы на содержание уреаплазмы.
Исследования для определения уареаплазмы
Исследования на определение уареаплазмы назначаются специалистами в следующих случаях:
- наличие инфекционных заболеваний, передающихся половым путем;
- планирование беременности;
- бактериальный вагиноз в острой форме;
- перед проведением хирургического вмешательства на органах малого таза;
- проблемы с зачатием;
- невынашивание беременности (наличие двух и более выкидышей подряд);
- при воспалительных процессах во влагалище, уретре или же шайке матки, выявленных путем исследования мазка на флору.
Для выявления уареаплазмоза используются три основные методики: бактериологический анализ мазка, метод ПЦР-диагностики и серологический анализ. Рассмотрим их более детально. Посев на уреаплазму представляет собой так называемый культуральный метод лабораторного исследования. Представленная диагностическая процедура позволяет выявить наличие уреаплазмы, определить ее количественные показатели, чувствительность болезнетворного организма к воздействию определенных антибиотиков. Мазок для проведения исследования берется из влагалища шейки матки или же уретры пациентки. Забор материала может осуществляться в любой период менструального цикла. Однако специалисты утверждают, что для получения предельно точных результатов, оптимальным временем для сдачи мазка являются дни перед началом или же после завершения месячных. После забора материала мазок на двое суток помещается в условия определенной питательной среды, благоприятной для выращивания уреаплазмы. Далее проводится непосредственное лабораторное исследование.
Уреаплазма в мазке в норме составляет десять в четвертой степени на миллилитр биологического исследовательского материала и ниже.При этом пациентка является носителем инфекции, но не нуждается в лечении.
Превышение данного показателя является отклонением от нормы, требующим назначения курса антибактериальной терапии.
ПЦР — диагностика позволяет в кратчайшие сроки (около 5 часов) определить наличие или отсутствие уреапалазмы в организме пациентки. Однако данное исследование не может предоставить информацию о количественных показателях болезнетворных бактерий. Серологический метод представляет собой лабораторное исследование крови, проводимое в целях определения антител к определенным структурам, так называемым антигенам уреаплазмы. Показаниями к проведению данной диагностической процедуры служат частые рецидивы заболевания, выкидыши, проблемы с зачатием и вынашиванием плода. Наличие в крови пациентки определенных антител говорит о присутствии инфекции в организме или же о ранее перенесенном уреаплазмозе. Отрицательный результат серологического исследования свидетельствует об отсутствии инфицирования уреаплазмой.
Результаты анализов на содержание уреаплазмы являются основой для диагностики уреаплазмоза, а также определения стратегии и тактики необходимого лечения.
Оцените статью:
(Нет голосов) Загрузка... Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе