Торч инфекции что
ТОРЧ–инфекции
ТОРЧ (TORCH) инфекции — это особая категория инфекционных и других патологий, возбудители которых склонны к преодолению фетоплацентарного барьера и поражению ребенка в момент закладки основных органов и тканей, результатом чего является развитие разнообразных грубых аномалий и дисфункции внутренних органов. Нозологическая единица «TORCH инфекция» представляет собой аббревиатуру, название которой происходит исходя из заглавных букв заболеваний, ее составляющих. Токсоплазма, варицелла-зостер, цитомегаловирус, различные типы вируса герпеса, возбудитель сифилиса, краснухи и гепатита В, которые составляют основную группу ТОРЧ-инфекций, могут поражать значительную часть населения. Любой здравомыслящий человек должен знать о необходимости обследования на предмет инфицированности теми или иными инфекционными заболеваниями, а также быть проинформирован о том, как сдавать анализ на категорию ТОРЧ-инфекций.
Что такое ТОРЧ-инфекции
Такая патология как TORCH-инфекции ассоциируется преимущественно с беременными женщинами, их плодами и новорожденными детьми. TORCH-инфекции у детей новорожденного периода провоцируют развитие грубых аномалий развития различных органов и структур, а при тяжелом их течении могут вовсе привести к мертворождению и преждевременному аборту, что чаще всего наблюдается при инфицировании плода в первом триместре. В отношении влияния на состояние здоровья беременной женщины TORCH-инфекции оказываются нейтральными и могут протекать совершенно бессимптомно.
Заражение тем или иным возбудителем, относящимся к категории ТОРЧ–инфекций, имеет свои особенности. Так, цитомегаловирусная инфекция и краснуха распространяется от больного пациента к здоровому воздушно-капельным путем. Для сифилиса и вируса простого герпеса характерно преимущественное заражение половым путем, а также через кровь. Заражение человека токсоплазмозом, который относится к ТОРЧ-инфекции, происходит при контакте с инфицированными кошками.
Особую опасность ТОРЧ-инфекции представляют для плода в ситуации, когда инфицирование женщины произошло в период беременности, а вот в случае наличия анамнестических данных о давнем перенесении заболевания, не происходит негативного влияния на плод.
У женщины, инфицированной ТОРЧ-инфекцией, может наблюдаться развитие кратковременной стертой клинической симптоматики в виде лихорадки, кожных высыпаний, катаральных явлений. В отношении влияния на самочувствие новорожденного ребенка ТОРЧ-инфекции следует отметить частое проявление интеллектуально-мнестических нарушений, хориоретинита, глухоты, катаракты, пороков сердца.
Диагностика ТОРЧ-инфекций может считаться эффективной в первом триместре беременности, ввиду того, что в этом периоде допустимо медицинское оперативное прерывание беременности по имеющимся медицинским показаниям. Такая диагностика ТОРЧ-инфекции, как определение титров антител IgG, не несет достаточной информации для инфекциониста, так как данные антитела являются лишь своеобразным маркером перенесенной раннее инфекционной патологии, входящей в категорию ТОРЧ-инфекций. Расшифровка результатов этого анализа должна проводиться исключительно специалистами инфекционного профиля.
Для того чтобы определить наличие угрозы для развития и жизни будущего ребенка обязательным является обнаружение титра IgM, нарастание которых свидетельствует в пользу активного инфекционного процесса. Определение ТОРЧ-инфекции инвитро входит в обязательный комплекс обследования при планировании женщиной беременности и применяется с целью предупреждения возможного инфицирования ребенка.
Обследование на предмет инфицирования ТОРЧ-инфекцией используется не только с целью выявления инфицированных беременных женщин, но и определение наличия у них типоспецифических иммунных реакций, свидетельствующих о перенесении заболеваний в анамнезе. В ситуации, когда у женщины в период беременности отмечается появление признаков респираторного заболевания, целесообразно проведение повторного анализа на ТОРЧ-инфекции инвитро с дополнительной ПЦР-диагностикой.
В ситуации, когда после сдачи анализа на ТОРЧ-инфекции у женщины до момента наступления беременности не были обнаружены IgG, следует провести плановую вакцинацию против краснухи, избегать контакта с домашними животными и использовать барьерные методы защиты при половом контакте.
Симптомы и признаки ТОРЧ-инфекций
Каждая из нозологических инфекционных форм, относящихся к группе ТОРЧ-инфекции, имеет свои особенности заражения, течения клинической картины, влияния на состояние здоровья и прогнозы в отношении выздоровления.
Так, токсоплазмоз представляет собой довольно распространенную патологию с всемирным показателем инфицированности населения на уровне 30%. Единственно возможным возбудителем заболевания является токсоплазма, которая в качестве первичного хозяина для своего размножения выбирает домашнюю кошку, которую эпидемиологи рассматривают как источник инфицирования человека. Эпидемиологами также не исключается возможность передачи токсоплазмы контактным способом, что наблюдается преимущественно среди детей. В случае, когда у человека иммунный аппарат функционирует активно, заражение токсоплазмой не сопровождается развитием клинической симптоматики, а после периода реконвалесценции в организме человека формируются стойкие защитные типоспецифические иммунные механизмы, предотвращающие возможность повторного заражения.
Краснуха, как инфекционная вирусная патология, также относится к группе ТОРЧ-инфекций и отличается от предыдущей нозологии преимущественно воздушно-капельным способом передачи возбудителя. Краснуха распространена преимущественно в педиатрической практике и протекает в большинстве ситуаций благоприятно. Основными патогномоничными клиническими маркерами краснухи является мелкая розовая экзантема распространенного типа и фебрильная лихорадка без выраженного интоксикационного синдрома. Опасность краснухи заключается в продолжительном периоде инкубации возбудителя, в течение которого человек является заразным для окружающих. После окончания реконвалесцентного периода в организме человека, как и при токсоплазмозе, формируются стойкие иммунные механизмы, предотвращающие возможность реинфицирования.
Цитомегаловирусная инфекция является относительно «молодой инфекционной патологией», так как ее идентификация была произведена лишь в конце ХХ века. Преимущественным способом передачи цитомегаловируса, как главного провокатора заболевания, является половой и гематогенный, а заражение детей осуществляется при грудном вскармливании. У лиц, не страдающих какой-либо формой иммунодефицита, цитомегаловирусная инфекция не провоцирует развитие клинической симптоматики. При снижении функции иммунного аппарата человека отмечается поражение цитомегаловирусом различных органов человеческого организма с развитием полиморфной клинической симптоматики. Выработанные в организме инфицированного цитомегаловирусом человека антитела отличаются пожизненной устойчивостью.
Герпетическая инфекция представляет собой полиэтиологическую нозологическую единицу, что обусловлено наличием нескольких разновидностей ее возбудителя. Герпес первого типа представляет собой возбудитель так называемого орального герпеса, то есть все специфические клинические проявления локализуются в околоротовой области. При инфицировании герпесом второго типа у человека проявляются клинические симптомы, локализующиеся в урогенитальной области. В этой связи, различается несколько возможных способов передачи возбудителя (воздушно-капельный, контактно-половой, фетоплацентарный). При тяжелом течении герпетической инфекции у человека отмечается поражение внутренних органов, в особенности структур центральной нервной системы, что является неблагоприятным прогностическим признаком.
ТОРЧ-инфекции при беременности
При первичном попадании инфекционных агентов, провоцирующих токсоплазмоз, в организм беременной женщины существует значительный риск развития тяжелых осложнений. Согласно статистическим данным, такая ситуация наблюдается не более чем в 1%, из которого только в четверти случаев отмечается передача токсоплазмоза плоду. В случае, когда женщина является реконвалесцентом по токсоплазмозу более чем шесть месяцев до наступления беременности, риск внутриутробного заражения плода приравнивается к нулю.
В случае заражения токсоплазмозом женщины во время беременности, основной задачей гинеколога и инфекциониста является определение времени заражения, что учитывается для оценки необходимости сохранения или прерывания беременности. На ранних сроках беременности токсоплазмоз способен вызывать тяжелые нарушения развития плода (гибель плода, аномалии развития глаз, органов гепатобилиарной системы, головного мозга). В этой связи, единственным правильным решением является искусственное медицинское прерывание беременности. Каждая женщина должна знать о том, как сдавать анализ на токсоплазмоз, тем самым предотвращая возможность развития тяжелых осложнений.
Такая относительно безобидная инфекционная патология как краснуха является крайне губительной при поражении беременной женщины. В ситуации, когда заражение женщины произошло в первом триместре, практически в 90% случаев наблюдается поражение всех внутренних структур плода, что является неоспоримым показанием для прерывания беременности. При попадании вируса краснухи на более поздних сроках вынашивания плода, негативное влияние инфекции проявляется отставанием в росте и умственном развитии будущего ребенка. В ситуации, когда беременная женщина заразилась краснухой непосредственно перед родами, ребенок рождается с клиническими проявлениями данной патологии, которые в большинстве ситуаций протекают благоприятно и не приводят к тяжелым последствиям для жизни ребенка.
При активизации в организме беременной женщины или первичном заражении цитомегаловирусом, практически в 100% случаев происходит внутриутробное инфицирование плода, так как возбудитель способен легко преодолевать фетоплацентарный барьер. Также не исключается ситуация, при которой заражение ребенка происходит в момент родоразрешения, что прогностически является более благоприятным. В случае внутриутробного заражения плода наблюдается развитие у новорожденного ребенка клинических проявлений врожденного варианта цитомегаловирусной инфекции, проявляющейся недоразвитым головным мозгом, водянкой головного мозга, гепатитом, желтухой, гепатоспленомегалией, пневмонией, кардиальными пороками, врожденными уродствами. Дети, страдающие врожденной цитомегаловирусной инфекцией, страдают задержкой умственного и психического развития, эпилепсией и церебральными параличами. В некоторых ситуациях дебют клинических проявлений врожденной цитомегаловирусной инфекции наблюдается лишь на пятом году жизни и проявляется в виде отставания в умственном развитии и психомоторных нарушениях. Все эти особенности являются поводом для того, чтобы гинекологи рекомендовали женщинам искусственное прерывание беременности при инфицировании цитомегаловирусом.
В случае, когда инфицирование женщины тем или иным типом герпетической инфекции имело место до зачатия ребенка, какой-либо опасности для плода не наблюдается. В случае же первичного заражения герпесом беременной женщины, особенно в начальном периоде, наблюдается повышенный риск развития внутриутробной гибели плода. При заражении женщины во втором триместре беременности вирусом герпеса второго типа отмечается повышенный риск развития у ребенка врожденных аномалий в виде микроцефалии, патологическом поражении сетчатки, кардиальных пороках, врожденной вирусной пневмонии.
Эпидемиологами и инфекционистами также не исключается возможность заражения новорожденного ребенка непосредственно в момент родоразрешения, что касается урогенитального герпеса, во время которого поражается шейка матки с образованием патогномоничных элементов сыпи. В этой ситуации предпочтительным является проведение планового кесарева сечения, как одного из способов родоразрешения, минимизирующего риск инфицирования ребенка.
Анализы на ТОРЧ-инфекции
В настоящий момент наибольшей популярностью в отношении установления факта инфицирования человека ТОРЧ-инфекцией получает такая лабораторная методика как иммуноферментный анализ и в меньшей степени ПЦР-диагностика, принципы проведения и расшифровка результатов которых имеют определенные различия.
Первый этап диагностики с помощью метода ИФА подразумевает проведение исследования крови обследуемого на предмет наличия специфических антител класса G к возбудителям, которые становятся причиной развития ТОРЧ-инфекции у детей еще во внутриутробном периоде. В ситуации, когда результат исследования оказывается положительным по отдельным нозологическим формам, необходимо проводить дополнительные лабораторные анализы, определяющие активность ТОРЧ-инфекции. Расшифровка результатов проводится исключительно специалистами вирусологических лабораторий, так как результаты анализа являются предопределяющим фактором в решении необходимости прерывания беременности.
В качестве анализов, позволяющих определить степень активности той или иной инфекции, входящей в категорию ТОРЧ, следует рассматривать ПЦР-диагностику, определяющую генотип возбудителя, а также анализы на определение соотношения IgM и IgA к тому или иному возбудителю в крови обследуемого человека. С помощью такой методики как ПЦР имеется возможность определять даже фрагменты возбудителя в крови человека с последующей его идентификацией, поэтому данная методика относится к категории качественных вирусологических обследований. Так, в ситуации, когда в крови человека обнаруживается генотип краснухи или токсоплазмоза, то можно расценивать данный результат как острый инфекционный процесс. Другая ситуация наблюдается при определении генотипа вируса герпеса и цитомегаловируса, циркуляция которого происходит в организме человека пожизненно, и степень активности инфекционного процесса можно определить только применив другие виды анализа, подразумевающие обнаружение концентрации иммуноглобулинов определенной категории в крови человека.
Расшифровка анализов на ТОРЧ-инфекции
Лаборантами вирусологических лабораторий используется специфическая терминология при расшифровке результатов тестов на ТОРЧ-инфекции. Так, например, сероконверсия подразумевает обнаружение в сыворотке крови обследуемого человека специфических антител после многократных отрицательных результатов предыдущих анализов. Когда у человека обнаруживается сероконверсия, специалисты расценивают эту ситуацию, как результат первичного инфицирования. Кроме того, лаборантом определяется так называемая «серая зона», которая подразумевает диапазон концентраций антител, в которую могут попадать и положительные, и отрицательные пробы, поэтому такой результат анализа требует дополнительного проведения анализов с исследованием новой сыворотки, полученной лишь спустя две недели.
При проведении таких анализов на ТОРЧ-инфекцию, как ИФА и ПЦР становится возможным определение активности инфекционного процесса, а также риска развития внутриутробного инфицирования плода во время беременности. В случае, когда в организме обследуемого человека обнаруживаются лишь IgM методом ИФА, а также генотип возбудителя в биологической среде методом ПЦР, следует расценивать результат анализа как острый инфекционный процесс, что особенно неблагоприятно влияет на состояние здоровья будущего ребенка. В ситуации, когда методом ИФА в организме обследуемого человека обнаруживаются различные категории иммуноглобулинов (IgM и IgG), инфекционистами устанавливается заключение в пользу хронического инфекционного процесса.
В случае обнаружения в анализах исключительно IgG устанавливается заключение о вирусоносительстве или периоде реконвалесценции по той или иной клинической форме ТОРЧ-инфекции. В период обострения при герпесе и цитомегаловирусе в сыворотке крови человека отмечаться многократное увеличение показателя IgG и одномоментное появление IgM, а также определяются ДНК вирусов, что является маркером заразности человека в этом периоде.
Лечение ТОРЧ-инфекций
Тактику ведения пациента и необходимость применения специфических методов лечения ТОРЧ-инфекции должны определять комплексно несколько специалистов (гинеколог, инфекционист, эпидемиолог). Учитывая тот факт, что наибольшую опасность ТОРЧ-инфекция представляет для женщины в период беременности и состояния здоровья будущего ребенка, необходимо знать основные способы лечения данной категории пациентов.
Так, в случае острого или подострого токсоплазмоза у беременной женщины необходимым является применение этиотропной терапии. Хронический токсоплазмоз не является основанием для назначения специфического лечения. Назначение тех или иных медикаментозных препаратов запрещено до срока 16 недель беременности. В качестве «золотого стандарта» является назначение Фансидара по 500 мг или Ровамицина по 3 млн МЕ трижды в сутки. Одновременно с применением данных препаратов целесообразно назначить женщине фолиевую кислоту, во избежание развития нарушений кроветворения. Этиотропная терапия будет иметь эффективность, при условии приема двух циклов с перерывом между ними в один месяц.
В отношении цитомегаловирусной инфекции, к сожалению, не разработаны еще методики эффективного лечения, так как данный тип возбудителя постоянно присутствует внутриклеточно в организме человека. Основной целью в лечении цитомегаловирусной инфекции является купирование клинических проявлений и удержание возбудителя в латентном состоянии. В период беременности женщинам, у которых обнаруживается цитомегаловирус показана витаминотерапия, а также назначение растительных адаптогенов, стимулирующих работу иммунного аппарата.
При обнаружении у беременной женщины герпетической инфекции терапевтические мероприятия должны быть направлены на сокращение продолжительности острого периода клинических проявлений и сокращение возможности рецидивов. Залогом успешного лечения герпеса является его раннее выявление, т.к. максимальная фармакологическая активность противовирусных препаратов наблюдается в первые сутки клинической симптоматики.
Основным методом лечения герпеса в период беременности является противовирусная химиотерапия с использованием Ацикловира, Валтрекса, Пенцикловира, Фамацикловира. Вышеперечисленные препараты при пероральном применении не способны провоцировать внутриутробную гибель плода, что оправдывает их назначение даже в период беременности.
Дозой Валацикловира при первичном инфицировании беременной женщины является 1000 мг в сутки курсом десять дней. При рецидивирующем течении необходимо назначать Ацикловир в суточной пероральной дозе 600 мг курсом пять дней.
В случае, когда беременность у женщины протекала на фоне герпетической инфекции, находящейся в стадии полной ремиссии, допускается родоразрешение в обсервационном отделении роддома. В случае рецидивирующего течения герпетической инфекции во время всего периода беременности, следует принимать роды исключительно в специализированном родильном доме, так как новорожденный ребенок нуждается в последующем динамическом наблюдении.
В случае, когда родоразрешение инфицированной женщины производится естественным путем, необходимым является предварительная антисептическая обработка родовых путей с применением Поливидона, Йода, Вокадина, Бетадина. И вместе с тем, предпочтительным способом родоразрешения является оперативный методом кесарева сечения. После рождения новорожденного ребенка от матери, страдающей герпетической инфекцией в остром периоде, необходимым является применение своевременных терапевтических мероприятий в виде трехнедельного курса лечения Ацикловиром в расчетной дозе 50 мг на кг веса ребенка, а при герпетическом конъюнктивите необходимо использовать мазь Идоксиридин. Для уменьшения церебральных нарушений целесообразно с первых дней жизни применять внутривенно-капельное Актовегин, Инстенон.
ТОРЧ-инфекции – какой врач поможет? При наличии или подозрении на развитие какой-либо ТОРЧ-инфекции следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, гинеколог, эпидемиолог, неонатолог.
Торч инфекции – что это такое, причины и симптомы
При беременности женщины должны особенно тщательно следить за своим здоровьем, заботиться не только о себе, но и о ребёнке. Поэтому при постановке на учет к акушеру-гинекологу беременные проходят ряд обследований, помогающих определить наличие каких-либо нарушений в развития плода. Это ультразвуковое исследование, различные анализы, в томм числе на торч инфекции, скрининги. С помощью УЗИ можно практически безошибочно определить наличие отклонений у плода на ранней стадии развития. В случае выявления пороков, несовместимых с жизнью, маме рекомендуют сделать аборт.
Также все женщины должны проходить обследование на наличие Торч инфекции – опасных заболеваний, зачастую приводящих к смерти плода. Однако при своевременной диагностике существует вероятность успешного лечения патологии и сохранение жизни ребёнка.
Что скрывает в себе термин Торч инфекции?
Само понятие ТОРЧ инфекции скрывает в себе ряд заболеваний, которые являются опасными для ребенка, могут вызывать различные патологии, дефекты. Сюда входят следующие инфекционные болезни:
- Токсоплазмоз;
- Сифилис, гепатит В, вирус зостера, а также другие бактерии и вирусы, которые могут легко поразить плод;
- Краснуха;
- Цитомегаловирус;
- Вирус простого герпеса.
Передаются инфекции непосредственно от матери к ребенку в период внутриутробного развития. Поэтому обследования на протяжении всей беременности обязательны. В первую очередь это будет лучше для вас – вы сможете быть уверены в том, что ваш малыш развивается так, как нужно, и у него нету никаких отклонений.
Эти инфекции способны принести плоду значительный вред, а именно – возникновение дефектов развития или же замирание беременности. Это не совсем приятный фактор, поэтому стоит беречь себя и прислушиваться к мнению специалистов.
Для женщины процесс заражения плода может быть совершенно незаметным, но иногда сопровождаться небольшими болезненными ощущениями. А вот для будущего малыша – это достаточно серьезно, особенно если такое произошло в момент активного формирования основных системы организма, а именно в первом триместре беременности.
Причины и симптомы появления торч инфекции
Так как торч инфекции – это совокупность заболеваний, то стоит разбирать каждое из них отдельно:
- Токсоплазмоз – причиной заражения может стать мясо, прошедшее недостаточную термическую обработку, а также коты – они могут быть носителями возбудителя;
- Цитомегаловирус – передается воздушно-капельным путем, при половом контакте и через кровь;
- Краснуха – ею можно заразиться только через контакт с больным;
- Сифилис – передается через половой контакт или кровь зараженного;
- Герпес – воздушно-капельный путь передачи. Возможно заражение при половом контакте.
Эти инфекции очень опасны при беременности, однако если болезнь была вылечена до момента зачатия, тогда опасности для ребенка никакой нет. Можно быть уверенной в том, что малыш будет здоров.
Если у беременной присутствует торч инфекция, она может почувствовать легкое недомогание, что-то похожее на простуду, но не более. А вот у ребенка, если он родится, буду проблемы гораздо серьезней:
- Ребенок будет отставать в обучении, становиться неспособным ухаживать за собой самостоятельно. Возможна задержка развития речи, двигательных функций;
- Может возникнуть микроцефалия или гидроцефалия;
- Возможны проблемы со зрением, вплоть до слепоты и катаракты;
- У некоторых детей диагностируют различные пороки сердца;
- Ребенок может родиться глухим, или же оглохнуть со временем;
- Различные поражения кожных покровов;
- Возможны проблемы с двигательным аппаратом, в частности костные деформации.
Этот список можно продолжать до бесконечности, но это не изменит того, что торч инфекции при беременности чрезвычайно опасны для ребенка. Поэтому необходимо предпринимать все меры, которые зависят от вас, чтобы ваша беременность протекала безопасно для малыша.
Витаферон – укрепит ваше здоровье
Для укрепления собственного здоровья стоит принимать препарат Витаферон. Он поможет не только поможет в лечении торч инфекции, но и укрепит ваш иммунитет, повысит стойкость к инфекциям. Это положительно повлияет на течение беременности и убережет вашего ребёнка от многих рисков. Если вы заботитесь о себе и своем будущем малыше, вам необходимо приобрести Витаферон.
Инфекции торч — расшифровка группы
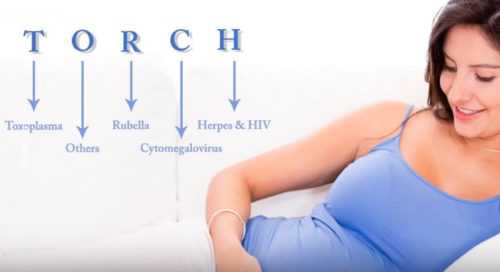 Токсоплазмоз, гепатит, сифилис, краснуха, цитомегаловирус, герпетическая инфекция – так расшифровывается аббревиатура TORCH
Токсоплазмоз, гепатит, сифилис, краснуха, цитомегаловирус, герпетическая инфекция – так расшифровывается аббревиатура TORCH
Существует довольно много инфекций, передающихся от матери плоду во время беременности и оказывающих негативное влияние на развитие будущего ребенка. Именно поэтому при планировании беременности женщине следует проводить обследование на наличие патогенных микроорганизмов, входящих в группу ТОРЧ (TORCH). Русский синоним термина – ВУИ (внутриутробные инфекции).
Что такое группа инфекций TORCH?
Из огромного количества инфекций, которые могут находиться в организме матери, выделяют определенную группу. Вирусы, бактерии, простейшие микроорганизмы, входящие в эту группу, могут стать причиной возникновения серьезных отклонений от нормы развития плода. Для обозначения этой группы была придумана аббревиатура TORCH. Она состоит из первых букв английских названий наиболее опасных внутриутробных инфекций:
- T – токсоплазмоз. Заражение токсоплазмами – внутриклеточными простейшими паразитами – происходит чаще всего при общении с кошками, которые являются переносчиками этой инфекции. При несоблюдении правил личной гигиены, при употреблении загрязненной воды или полусырого мяса также есть вероятность заражения токсоплазмами. Поэтому при рассмотрении вопроса, что такое torch, следует рассматривать и это заболевание, которое может вызывать весьма серьезные последствия для плода.
- O – буква в аббревиатуре, обозначающая сразу несколько бактериальных и вирусных заболеваний: сифилис, гепатиты В и С, хламидиоз, ВИЧ-инфекцию, ветряную оспу. Следует учитывать тот момент, что многие заболевания могут протекать в организме женщины практически бессимптомно, но вызывать тяжелые нарушения развития плода. Именно поэтому анализ на ТОРЧ-инфекции проводят в качестве профилактической меры. Примером можно назвать хламидийную инфекцию, которая приводит к преждевременным родам.
- R – краснуха. Рассматриваемая инфекция распространяется воздушно-капельным путем. Если у беременной женщины есть вирус краснухи, то есть вероятность нанесения существенного вреда плоду. Поэтому каждая женщина при планировании беременности должна пройти анализ на наличие антител к вирусу краснухи. Расшифровка ТОРЧ-инфекций определяет выделение краснухи в отдельную группу.
- С – цитомегаловирусная инфекция. Зачастую она переносится практически незаметно для больного. Однако в случае беременности этой инфекции уделяется особое внимание. Согласно проведенным исследованиям, в большинстве случаев прерывания беременности причиной становится именно цитомегаловирус. Если заболевание беременной не было диагностировано вовремя, то высока вероятность развития тяжелых пороков головного мозга, печени, легких и глаз у ребенка. Вирус может передаваться через кровь, половым путем, при грудном вскармливании.
- H – герпетическая инфекция, вызванная вирусами 1 и 2 типа. Несмотря на широкое распространение герпетической инфекции, она вызывает довольно много проблем при беременности. Стоит отметить, что после инфицирования вирусом герпеса он остается в организме практически в течение всей жизни. Известны только редкие случаи, когда лечение позволяет полностью удалить из организма вирус.
При рассмотрении вопроса “torch инфекции – что такое?” следует учитывать вышеприведенную информацию.
Насколько опасны инфекции рассматриваемой группы для ребенка и матери?
Как ранее было отмечено, многие инфекции могут не проявлять себя на протяжении нескольких лет, находясь в неактивной фазе. Анализ крови позволяет определить, есть ли в организме беременной инфекция, после чего назначается лечение, чтобы предотвратить аномалии развития будущего ребенка. Стоит учитывать тот момент, что первичное заражение при беременности очень опасно для плода:
- Если заражение происходит в первом триместре, есть вероятность возникновения серьезных патологических изменений плода, что приводит к прерыванию беременности.
- При заражении в последнем триместре у новорожденного ребенка могут быть существенные проблемы со здоровьем. Примером можно назвать недоношенность, малый вес ребенка при рождении и так далее.
 До наступления беременности необходимо сдать все анализы на ТОРЧ-инфекции. Поэтому важно планировать беременность правильно
До наступления беременности необходимо сдать все анализы на ТОРЧ-инфекции. Поэтому важно планировать беременность правильно
У женщины могут развиваться хронические и острые формы ТОРЧ-инфекции. При острой форме заболевания вероятность заражения плода существенно увеличивается. Если при обследовании на torch-инфекции выявлено наличие хронической формы, тогда беременной назначается лечение, которое не позволит перейти заболеванию из неактивной фазы в острую.
Когда проходят обследование?
Анализы на torch-инфекции следует сдавать за 2-3 месяца до планирования беременности. Также рекомендуется выполнять проверку каждые 2 месяца во время беременности, чтобы вовремя обнаружить возможное свежее инфицирование. Еще одно правило – необходимость обследования на 16-18 неделе беременности, которое укажет на отсутствие вируса краснухи. Анализ на ТОРЧ позволяет контролировать течение беременности на протяжении всех трех триместров и при необходимости назначить женщине лечение.
Проведение лабораторных исследований
 При исследовании врач может поставить точный диагноз и назначить лечение, но следует помнить, что полного выздоровления не происходит
При исследовании врач может поставить точный диагноз и назначить лечение, но следует помнить, что полного выздоровления не происходитСуществует несколько рекомендаций по поводу подготовки к сдаче анализа крови на ТОРЧ:
- Чтобы полученные результаты были достоверны, следует проводить сдачу анализов натощак. Некоторые вещества, которые могут попасть в организм вместе с едой, искажают результаты тестов. Именно поэтому следует исключить из рациона острую пищу, нельзя курить и употреблять напитки, содержащие алкоголь.
- За 3 недели до исследований нельзя использовать противовирусные препараты и антибактериальные средства.
После исследования крови на ТОРЧ-инфекции расшифровка результатов анализа проводится лечащим врачом. Если были выявлены отклонения или наличие опасных вирусов/бактерий в организме, женщине назначается определенное лечение.
Симптомы внутриутробных инфекций
Во многих случаях беременная женщина, заразившись инфекцией из ТОРЧ-группы, имеет слабовыраженные клинические симптомы, в число которых входит лихорадка, катаральные явления, кожные высыпания и др. Женщина может не придать значения своему заболеванию. Но если инфекция передается плоду, то она может приводить к развитию таких последствий:
- У ребенка наблюдаются нарушения в коммуникации, обучении: проблемы с речью, с простейшими арифметическими действиями. Также есть вероятность развития двигательных нарушений, затрудненное обучение уходу за собой, социальным навыкам.
- Возможны нарушения психики, проявляющиеся асоциальным поведением, невозможностью находиться в детском коллективе.
- Развитие микроцефалии – существенного уменьшения размеров головного мозга и черепа. Подобное изменение становится причиной умственной неполноценности, а также развития многих других проблем.
- Гидроцефалия – проблема, который связана с повышением внутричерепного давления и расширением желудочков мозга.
- Частичная или полная глухота. Потеря слуха происходит довольно часто при заражении плода патогеном из группы ВУИ.
- Аномалии развития сердца.
- Кожные поражения. Они проявляются в течение нескольких дней после рождения в виде покраснения кожи, высыпаний и др.
- Частичная или полная потеря зрения.
- Скелетно-мышечные проблемы различного типа.
Кроме перечисленных поражений, возможны и другие отклонения от нормы.
Диагностика ТОРЧ-инфекций
Расшифровывать результаты исследований должен лечащий врач. При этом рекомендуется проводить диагностику ТОРЧ на ранних сроках беременности. Некоторые заболевания могут привести к тяжелым последствиям для матери и ребенка. Врач может даже принять решение о прерывании беременности, так как рожденный ребенок может иметь серьезные проблемы со здоровьем.
При диагностике ТОРЧ-инфекций следует учитывать такие моменты:
- Анализы, основанные на получении титров антител IgG, не применяются в рассматриваемом случае. Это связано с тем, что подобные антитела лишь указывают на наличие любой инфекции, даже той, которая была вылечена ранее.
- Более информативным методом является изучение титров IgM. Подобные антитела характеризуются тем, что они появляются в остром периоде болезни. Практически все исследования при планировании беременности связаны с изучением количества рассматриваемых антител. Острая форма ТОРЧ-инфекций также характеризуется быстрым нарастанием титров в течение двух недель.
Нужно ли проходить рассматриваемое обследование? Необходимо, так как есть вероятность заражения плода и развития различных патологий. В группе риска находятся беременные женщины, которые ранее не болели герпесом, краснухой, токсоплазмозом. В их организме не сформированы антитела, которые являются защитой против этих инфекций. Кроме того, в период беременности иммунитет ослабевает, что делает организм восприимчивым к воздействию патогенных микроорганизмов. Именно поэтому назначаются периодические обследования для выявления ТОРЧ-инфекций.
Профилактика
Как правило, избежать попадания вируса в организм куда проще, чем провести лечение возникшего заболевания. Следует учитывать некоторые рекомендации, соблюдение которых позволяет снизить вероятность заражения:
- Следует избегать контактов с инфицированными людьми. Как правило, инфекция проявляется кашлем, чиханием, высыпанием и другими клиническими признаками.
 Лечение ТОРЧ-инфекций – сложная задача, поэтому лучше принять меры профилактики
Лечение ТОРЧ-инфекций – сложная задача, поэтому лучше принять меры профилактики - Нельзя допускать существенного ослабления иммунитета. Для этого нужно составить правильный рацион питания беременной, в который должны входить фрукты, овощи, содержащие большое количество витаминов и полезных микроэлементов.
- Генитальный герпес передается половым путем. Не следует допускать половых контактов с инфицированными лицами. Также отметим тот момент, что партнер может не подозревать о наличии вируса в его организме. Поэтому проверка обоих партнеров при планировании беременности – наиболее безопасный путь к зачатию здорового ребенка.
- Нужно соблюдать правила личной гигиены, используя антибактериальные средства, которые позволяют повысить эффективность удаления болезнетворных микроорганизмов.
- Также следует обратить внимание на состояние здоровья домашних животных. Зачастую они становятся переносчиками инфекции. Поэтому нужно избегать контактов с животными, не проходящими вакцинацию, и продуктами их жизнедеятельности.
В заключение отметим, что проблема инфицирования ТОРЧ-инфекциями встречается довольно часто. Поэтому разработаны современные методы диагностики, которые позволяют быстро выявить заболевание и назначить правильное лечение. Женщина во время беременности должна наблюдать за собой и при возникновении даже несущественных отклонений от нормы обращаться к врачу.
Инфекции торч — расшифровка группыСсылка на основную публикациюИнфекция ТОРЧ. ТОРЧ-инфекции при беременности. ТОРЧ-инфекции: расшифровка результатов
Примерно два-три процента врожденных аномалий плода приходится на перинатальные инфекции. Большинство из них при первичном заражении опасны во время беременности, а рецидивы герпеса могут нести угрозу в процессе родов или послеродовом периоде. ТОРЧ (TORCH) – это аббревиатура, сокращенное название внутриутробных инфекций, развивающихся наиболее часто и представляющих для плода большую опасность.
ТОРЧ-инфекции при беременности. Расшифровка аббревиатуры
- Т – это токсоплазмоз (toxoplasmosis).
- О – иные инфекции (others), под которыми подразумеваются гепатиты В, С, хламидиоз, листериоз, сифилис, парвовирусная и гонококковая инфекции. Также недавно список был дополнен ветряной оспой, ВИЧ, энтеровирусной инфекцией.
- R – это краснуха (rubella).
- C – цитомегаловирус (cytomegalovirus).
- Н – это герпес (herpes).
Есть и такая версия, что ТОРЧ-инфекции при беременности включают лишь четыре вышеперечисленных заболевания, а буква «О» в аббревиатуре расшифровывается не как others, а просто выступает второй буквой в слове toxoplasmosis.
Использование термина
Как мы знаем, любого человека может поразить краснуха, цитомегаловирус, токсоплазмоз, герпетическая инфекция. ТОРЧ – термин, который используется не по отношению ко всем людям, а только применительно к готовящимся к беременности и беременным женщинам, плоду и новорожденному. Обычно впервые встреча с перечисленными инфекциями происходит еще в детстве или юношестве. После первичного инфицирования вырабатывается иммунная защита. Если же заражение женщины впервые случилось в период беременности, на органы и системы плода (особенно ЦНС) может быть оказано пагубное воздействие, что повышает риск самопроизвольного аборта, врожденных уродств, мертворождения, пороков развития.
Если у беременной женщины возникает какая-либо инфекция ТОРЧ-комплекса, в крови начинают активно циркулировать микробы, способные попасть в организм ребенка. Если это случается, зачастую приходится прерывать беременность. Ситуация осложняется тем, что в большинстве случаев патологические симптомы отсутствуют, и проблема выявляется только тогда, когда проводится обследование на ТОРЧ-инфекции.

Проведение диагностики
Чтобы в будущем избежать осложнений, рекомендуется еще до беременности или в первый триместр пройти обследование, чтобы узнать, было ли у вас уже первичное заражение инфекциями ТОРЧ-комплекса или нет. Если было, то можно вздохнуть спокойно: никакой опасности нет. Если же не было, следует позаботиться о собственном здоровье и провести ряд профилактических мероприятий. К примеру, если речь идет о токсоплазмозе, необходимо соблюдать определенные правила, что позволит снизить риск заражения; о краснухе – можно поставить прививку и т. д. Также в процессе беременности следует проводить регулярный мониторинг состояния здоровья относительно тех инфекций, к которым у вас нет защитных тел, чтобы вовремя выявить проблему, если вдруг она появится. Многие женщины интересуются тем, сколько стоит анализ на ТОРЧ-инфекции. Цена комплексной диагностики варьируется от двух до пяти тысяч рублей.
Лабораторные исследования
Как уже говорилось, часто после заражения не возникает никаких клинических проявлений. У некоторых увеличиваются лимфоузлы, повышается температура, появляется сыпь, однако и такие признаки являются неспецифичными, поэтому диагностика только лишь посредством наружного осмотра невозможна.
Лабораторный анализ на ТОРЧ-инфекции заключается в определении концентрации (титров) антител в крови к возбудителям краснухи, герпеса, токсоплазмоза и цитомегаловируса. Если антитела присутствуют, значит, женщина в прошлом уже перенесла этот недуг и имеет к нему иммунитет. Но если титр антител очень велик или постепенно нарастает, значит, процесс активен в данный конкретный момент. Если же антител нет вообще, тоже радоваться рано. Ведь всегда остается риск заболеть в процессе беременности.
К слову, выраженность симптомов никак не связана с уровнем опасности воздействия микробов на плод. Например, зарегистрировано немало случаев, когда у женщин болезнь имела яркие проявления, но дети остались здоровы, и наоборот, когда пациентки не наблюдали у себя никаких признаков, а плоды сильно пострадали.
Анализ крови
У всех видов млекопитающих есть пять гомологичных классов иммуноглобулинов, то есть они сложились еще до того, как произошло разделение млекопитающих на виды. Это говорит о необходимости антител для выживания. Иммуноглобулины – это особые белки, вырабатывающиеся, когда организм встречается с каким-либо патологическим агентом. Антитела являются специфичными, то есть они воздействуют только на конкретного агента. Чтобы уточнить специфичность, к обозначению иммуноглобулинов (Ig) добавляется наименование возбудителя, против которого они действуют.

Итак, выделяют пять классов антител: IgM, IgG, IgA, IgD, IgE. Первые три из них самые важные. При лабораторном исследовании на ТОРЧ-инфекции расшифровка результатов базируется на показателях двух классов иммуноглобулинов: IgG и IgM. На различных стадиях иммунного ответа появляются разные антитела. Они присутствуют в крови в разное время, что дает возможность специалисту, проанализировав данные, которые показал анализ на ТОРЧ-инфекции, определить время заражения, спрогнозировать риски и верно назначить лечебные мероприятия.
Уровень IgM и IgG
Вскоре после начала патологического процесса IgM повышаются, своего пика они достигают к первой-четвертой неделе (в зависимости от вида инфекции), а потом в течение нескольких месяцев снижаются. Срок присутствия IgM в значительном количестве при некоторых инфекциях может быть довольно долгим. И тогда на помощь приходит анализ на авидность IgG к возбудителю (подробнее о нем поговорим ниже).
Быстрота появления в крови IgM дает возможность диагностировать болезнь уже в самом начале. IgG появляются несколько позже – к третьей неделе после заражения; их уровень растет медленнее, но и сохраняются в крови они намного дольше (при некоторых инфекциях остаются на всю жизнь).
Полимеразная цепная реакция (ПЦР) и иммуноферментный анализ (ИФА)
ПЦР позволяет эффективно выявлять ТОРЧ-инфекции. Расшифровка результатов, тем не менее, не всегда дает ответы на имеющиеся вопросы. При помощи такого анализа можно выявить отсутствие или наличие в организме ДНК возбудителя и даже определить его тип, но, например, отличить недавнюю или острую инфекцию от носительства вируса не получится. Для исследования используется кровь, моча, выделения из шейки матки или влагалища. Точность получаемых результатов составляет 90-95 процентов. Метод ПЦР отлично зарекомендовал себя в диагностировании бессимптомных и хронических инфекций. Что характерно (и очень важно), он позволяет определить даже самое малое количество возбудителя.
ИФА применяется, когда необходимо выяснить, на какой стадии находится патологический процесс. ИФА основывается на определении антител к возбудителю болезни. Материалом для исследования служат выделения из шейки матки, влагалища, мочеиспускательного канала.
И все же наиболее достоверные результаты дает анализ крови на ТОРЧ-инфекции. Ведь антитела содержит именно сыворотка крови. На основании полученных данных врач может сделать вывод о том, какой формой заболевания страдает женщина (острой или хронической), понять, действительно ли болезнь активна или пациентка – только носитель ТОРЧ-инфекции. При беременности кровь нужно исследовать в динамике, только так удастся получить верные результаты. Если титр антител стремительно нарастает, значит, есть опасность.
Профилактические меры
Только врач может точно интерпретировать анализы на ТОРЧ-инфекции. Расшифровка требует наличия определенных знаний, и сами вы вряд ли сможете понять, что к чему. При необходимости специалист назначает дополнительное обследование. Также он предлагает схему профилактических мероприятий. Беременным женщинам, у которых отсутствуют антитела к той или иной инфекции, необходимо в период вынашивания ребенка особое внимание уделить здоровому образу жизни: много двигаться, больше бывать на свежем воздухе, принимать укрепляющие иммунитет витамины, полноценно и правильно питаться. Для профилактики токсоплазмоза дополнительно нужно следить за соблюдением правил гигиены, избегать контакта с кошками. Также во время беременности следует регулярно сдавать кровь на ТОРЧ-инфекции, чтобы успеть в случае чего «перехватить» их и принять меры. Далее подробнее расскажем о влиянии каждой конкретной патологии на организм.
Токсоплазмоз
Эта инфекция ТОРЧ-комплекса крайне редко встречается при беременности. Хотя вообще заболевание очень распространено, по некоторым данным, ним страдают 30 процентов всех людей в мире. Возбудителем выступает токсоплазма – паразит, первичным хозяином которого является домашняя кошка - в ее организме паразит размножается и затем выделяется в наружную среду. Инфицироваться можно через мясо (недоваренное или сырое), грязные руки. Если у человека хороший иммунитет, то токсоплазмоз не несет опасности, ним можно переболеть, даже не заметив этого. Это так называемая одноразовая болезнь, к которой после первого заражения вырабатывается стойкий иммунитет.
Единственная ситуация, когда токсоплазмоз становится опасным – первичное инфицирование ним при беременности. Однако вероятность этого, как уже говорилось, мала. Согласно статистическим данным, такая инфекция ТОРЧ-комплекса при текущей беременности встречается только у 1 процента женщин. Если заражение произошло более чем за полгода до наступления зачатия, плоду ничего не угрожает. А если инфицирование случилось позже, то уровень опасности зависит от того, на каком конкретно сроке беременности в организм проникли токсоплазмы: чем раньше, тем выше риск развития тяжелых последствий при заражении плода, но тем ниже вероятность, что это заражение вообще произойдет.
Инфицирование в первые двенадцать недель считается самым опасным. В таких случаях токсоплазмоз зачастую влечет развитие у ребенка серьезных поражений глаз, селезенки, печени, нервной системы, а иногда приводит к гибели плода. Поэтому врачи обычно рекомендуют искусственно прерывать беременность. Это лишний раз подтверждает необходимость еще до зачатия сдавать анализ на ТОРЧ-инфекции. Результаты покажут, можно ли беременеть уже сейчас или стоит подождать полгода.
Краснуха
Эта вирусная болезнь обычно передается через слюну, проявляется возникновением на теле сыпи и ростом температуры. Как правило, патология протекает легко и безобидно, после этого организм вырабатывает иммунную защиту, и вторичного заражения уже можно не опасаться. Другое дело, когда инфицирование случается при беременности. Все ТОРЧ-инфекции у детей могут повлечь развитие нарушений, но краснуха просто смертельно опасна. На начальной стадии поражаются глаза, сердце, нервная ткань плода. Заражение в первом триместре – абсолютное показание для прерывания беременности, если же нфицирование случилось позже, угрозы для жизни ребенка, как правило, нет, но у него могут появиться разнообразные расстройства, в том числе отставание в развитии и росте. Тогда нужно проводить общеукрепляющую терапию, профилактику недостаточности плаценты.
Как и в других случаях, исследование на антитела к краснухе следует провести заранее, еще в процессе планирования беременности. О наличии или отсутствии опасности можно судить, когда будет сделана расшифровка анализов. ТОРЧ-инфекции, в том числе и краснуху, диагностировать несложно - все покажет уровень иммуноглобулинов в крови. В обязательном порядке следует провести обследование, если женщина контактировала с человеком, больным краснухой. Если будут выявлены признаки острого заражения, нужно срочно принимать меры.
Профилактикой эту вирусную болезнь предупредить не получится, поэтому лучшее, что можно сделать, дабы обезопасить себя, - поставить прививку. Прививаться следует еще до наступления беременности. Введение вакцины просто необходимо для тех женщин, в крови которых отсутствуют антитела к краснухе. Современная вакцина усовершенствована настолько, что дает почти стопроцентную гарантию защиты и почти никогда не вызывает негативных эффектов, за исключением незначительного роста температуры и покраснения на месте укола. Вырабатываемый после прививки иммунитет сохраняется на протяжении двадцати лет.
Цитомегаловирус
Эта ТОРЧ-инфекция у беременных встречается на порядок чаще, чем другие, хотя вообще данная болезнь была обнаружена лишь в двадцатом веке. Цитомегаловирус передается через кровь, половым путем, с молоком матери. Степень влияния на человеческий организм будет зависеть от состояния иммунитета: если он здоровый, болезнь опасности практически не представляет, если же ослабленный, вирус может поразить почти все органы и системы. И все же большинство людей переносят инфекцию очень легко. Вырабатываемые антитела сохраняются пожизненно, поэтому повторно болезнь никогда не активизируется.
А вот если первичное заражение происходит при беременности, последствия могут стать катастрофическими. Ситуация усугубляется высоким риском внутриутробной передачи цитомегаловируса плоду. Кстати, заражение плода может произойти не только от матери, но и от отца еще в процессе зачатия, потому как в сперме мужчины также содержится возбудитель. Но это случается редко, чаще всего инфицирование происходит или через плодные оболочки, или через плаценту. Даже во время родов, при прохождении по родовым путям, возможно заражение, хотя такой вариант является наименее опасным для ребенка. А вот внутриутробное инфицирование чревато тяжелыми последствиями: плод может погибнуть, либо ребенок родится с врожденной патологией, которая или сразу проявляется такими пороками, как водянка головного мозга, желтуха, увеличение селезенки или печени, недоразвитие мозга, нарушения в работе сердца, пневмония, врожденные уродства и прочее, или дает о себе знать лишь ко второму-пятому году жизни. Ребенок может страдать эпилепсией, глухотой, мышечной слабостью, задержкой психического и интеллектуального развития, церебральным параличом, речевым торможением. Поэтому выявление первичной ТОРЧ-инфекции при беременности служит показанием к ее прерыванию.

В том случае, когда женщина заразилась еще до зачатия, а в процессе вынашивания ребенка произошло обострение заболевания, таких страшных последствий, как описанные выше, не возникает. Если в ходе анализа будет определено, что антитела к цитомегаловирусу отсутствуют, то есть женщина еще не сталкивалась с данным заболеванием, в процессе беременности ей будет рекомендовано ежемесячно проходить новое обследование, что позволит не упустить факт заражения, если таковой будет.
Если при исследовании крови выяснится, что будущая мама выступает пассивным носителем инфекции, ей потребуется приложить дополнительные усилия, направленные на поддержание иммунитета в здоровом состоянии. Как уже было упомянуто, цитомегаловирусом «одарить» ребенка может не только мама, но и папа, поэтому мужчина также должен обследоваться на наличие антител.
Герпес
Нужно отметить, что герпес – это даже не заболевание, это целая группа вирусных болезней. Вирус первого типа проявляется в виде так называемой простуды на губах, а второго - чаще всего поражает половые органы (его еще называют урогенитальным герпесом). Инфекция передается по воздуху и половым путем, кроме того, через плаценту может переходить от матери к плоду. Если запустить состояние, герпес может проявляться не только поражениями слизистых оболочек и кожных покровов, но и нарушениями работы внутренних органов, глаз, нервной системы.
При инфицировании вирусом, как и в случае с иными инфекциями ТОРЧ-комплекса, в организме происходит выработка антител, в значительной мере подавляющих дальнейшее прогрессирование патологического процесса. Поэтому зачастую герпес вызывает симптомы только тогда, когда иммунитет ослаблен. При заражении во время беременности антитела вместе с самим вирусом переходят от матери к плоду, поэтому в большинстве случаев опасности для ребенка не возникает. Угроза жизни наступает в том случае, если на начальной стадии беременности (когда у будущего ребенка закладываются все системы и органы) происходит первичное инфицирование матери вирусом. В такой ситуации риск того, что плод погибнет или малыш появится на свет с врожденными аномалиями или уродствами, увеличивается втрое.
Когда во второй половине беременности случается заражение урогенитальным герпесом, значительно повышается вероятность того, что ребенок родится с аномалией развития, например, с патологией сетчатки, микроцефалией, врожденной вирусной пневмонией, пороком сердца, детским церебральным параличом, слепотой, эпилепсией, глухотой. Также могут возникнуть преждевременные роды. Если во внутриутробный период плод не подвергся заражению, это может произойти непосредственно при родах, в момент прохождения по родовым путям. Такое возможно, если в процессе вынашивания ребенка у женщины обострился генитальный герпес и высыпания локализовались в зоне внутренних половых органов и шейки матки. Как правило, если за месяц до предположительных родов обнаруживается такая ситуация, женщине делают кесарево сечение с целью минимизировать риск инфицирования малыша.
Вывод здесь будет таким же, как и в предыдущих случаях: обследоваться нужно еще до зачатия, при этом анализ должны сдавать оба партнера. При выявлении инфекции врач назначит лечение, после проведения которого можно будет беременеть. В таком случае вы будете уверены, что вирус не побеспокоит ни вас, ни малыша.

В заключение
Итак, ТОРЧ-инфекции несут в себе огромную опасность, если заражение наступает в процессе беременности. Предотвратить неблагоприятные события можно очень просто: следует узнать заранее, к каким инфекциям у вас имеются антитела, а к каким - нет. Исходя из полученных результатов, врач сообщит, можно ли беременеть уже сейчас или стоит немного подождать. Начните заботиться о здоровье своего будущего малыша еще до того, как произойдет его зачатие! Всего доброго!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе