 [Анализ сока поджелудочной железы]
[Анализ сока поджелудочной железы]
Какие ферменты входят в панкреатический сок человека?
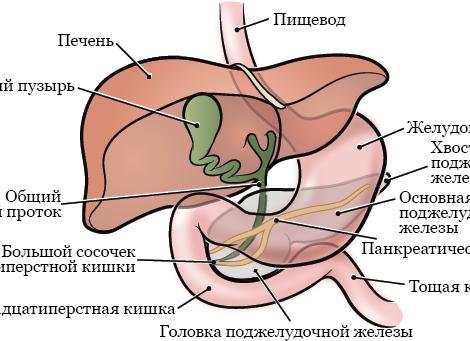
Панкреатический сок – жидкость пищеварительного тракта, который вырабатывается поджелудочной железой, после попадает в двенадцатиперстную кишку посредством Вирсунгова протока и большого дуоденального сосочка.
В состав сока поджелудочной железы входят пищеварительный ферменты, которые помогают переваривать органические соединения продуктов, потребляемых человеком. К ним относят белковые и крахмалистые вещества, жиры, углеводы.
Поскольку поджелудочная железа имеет сложный нервно-гуморальный механизм, то наблюдается выделение панкреатического сока при каждом приеме пищи. В течение суток продуцируется от 1000 до 2000 мл.
Рассмотрим, какие ферменты входят в панкреатический сок человека, и в чем заключается их функциональность?
Механизм образования панкреатического сока
Нормальный процесс переваривания употребленной пищи невозможен без участия поджелудочной железы, которая выделяет жидкость, помогающую расщеплять белки, жиры и углеводы вследствие своего особого состава.
Обработка пищи начинается в ротовой полости, она смешивается со слюной. Это облегчает процесс попадания в желудок. В нем наблюдается обработка еды с помощью желудочной жидкости, затем она поступает в двенадцатиперстную кишку.
В ее просвет открывается панкреатический проток. Именно из него поступает сок поджелудочной железы со всеми необходимыми компонентами, помогающими переварить еду. В это же место открывается желчный проток, он проводит желчь.
Желчь выступает своеобразной помощницей ПЖ. Она помогает активизировать некоторые ферментные составляющие панкреатической жидкости, дробит жировые соединения, вследствие чего они быстрее и легче расщепляются. Отметим, что в состав панкреатического сока инсулин не входит. Этот гормон поступает из бета-клеток непосредственно в кровь человека.
Физиология железы такова, что она начинает продуцировать нужный компонент в ответ на поступление пищи. Сигналом для органа выступает сложнейшая система нейрогуморальной регуляции.
На слизистой оболочки ротовой полости, желудка и 12-перстной кишки локализуются крайне восприимчивые нервные окончания в виде рецепторов, которые воспринимают еду как раздражитель. Импульс передается посредством блуждающего нерва в продолговатый мозг, где локализуется центр пищеварения.
Головной мозг анализирует полученный сигнал, затем дает «команду» на процесс переваривания пищи. Он отправляет импульс кишке, в частности, ее клеткам, которые выделяют гормон секретин и желудку, вырабатывающему вещества – пепсин, гастрин.
Когда эти гормоны поступают вместе с кровью в ПЖ, они стимулируют процесс выработки поджелудочного сока.
Составляющие сока поджелудочной железы
Итак, какой состав и свойства панкреатического сока? Как уже отмечалось, в состав входят ферменты, помогающие расщеплять пищу. В сутки выделяется около 1,5 литров жидкости (средний показатель). Скорость образования низкая – до 4,5 мл в минуту.
Поэтому для хорошего пищеварения категорически запрещено быстро кушать, поглощая еду большими кусками и разжевывая. В этом случае поджелудочная железа просто не успевает работать, а усиливать выработку не может.
Состав – более 90% воды, примерно 2-3% органических компонентов, энзимы, бикарбонаты, натрия и кальция хлорид и пр. В нем имеются амилолитические и липолитические энзимы, протеаза.
Это три основных фермента, благодаря которым наблюдается активация процессов расщепления белков, жиров и углеводов. Что это значит? Ферменты пищеварения способствуют разрыхлению, расщеплению молекул на более маленькие, при этом сложные компоненты трансформируются в простые, которые могут всасываться в желудочно-кишечном тракте и поступать в кровь.
Ферменты сока поджелудочной железы:
- Амилолитические ферменты представлены альфа-амилазой. Ее значение в организме состоит в том, что компонент помогает расщеплять крахмальные соединения. Также к этой группе ферментов относят мальтазу и лактазу.
- Протеолиполитические ферменты. Белки, которые поступают с едой, не могут самостоятельно всосаться в ЖКТ, поэтому они также нуждаются в разделении на более мелкие составляющие. Регулировать этот процесс помогают вещества – трипсин, нуклеаза и химотрипсин. Они поступают в неактивном состоянии, в дальнейшем активизируются. Молекулы белковых компонентов преобразуются в пептиды, после в аминокислоты и нуклеиновые кислоты проникают на клеточный уровень.
- Липолитические ферменты. Чтобы расщепить жировые соединения, нужна желчь. Она предстает химическим эмульгатором, который разбивает липиды на мельчайшие частички. Стимулировать этот процесс берется липаза, на выходе получается глицерин и кислоты жирной природы.
Увеличение количества биологической жидкости ПЖ свыше нормы провоцирует воспаление и отек поджелудочной железы, вследствие чего диагностируется панкреатит. Патология бывает острой и хронической формы. Дефицит нередко является причиной повышенного аппетита, несмотря на обильное потребление продуктов питания. На фоне этого пациент много кушает, но все равно худеет, поскольку питательные компоненты не могут усвоиться в организме человека.
Реакция сока ПЖ щелочная. Это обусловлено необходимостью нейтрализации кислого содержимого, которое поступает из желудка, чтобы соляная кислота не заблокировала активность пищеварительных ферментов.
Влияние пищи на выделение панкреатического сока
Если в желудке человека отсутствует пища, то внутренний орган принимает участие в периодической работе тракта пищеварения. Это наблюдается у новорожденных детей, дошкольников, подростков, взрослых людей. Иными словами, у всех.
Периодическое участие проявляется периодами секреторной активности, которые чередуются с периодами покоя органа. Когда выявляется возрастание секреторной активности, то длится оно от 20 до 30 минут. Происходит отделение не более двух миллилитров панкреатического сока, который содержит повышенную концентрацию пищеварительных ферментов.
Во время покоя продуцирование пищеварительной жидкости не наблюдается. В процессе приема пищи и после оного секреция сока приобретает непрерывный характер. При этом объем этого компонента, его переваривающие способности и длительность выработки обусловлены качеством и количеством потребленной еды.
Было проведено научное исследование, которое установило особенности выделения сока при потреблении мясных продуктов, хлеба и молока. Результаты были представлены лабораторией Павлова:
- После потребления мясных продуктов выработка поджелудочной жидкости достигает предела на втором часу, после стремительно понижается, заканчивается на 4-5 часу после начала употребления еды. Эти данные были представлены в сравнительной таблице с др. сравнительными продуктами.
- После употребления хлеба отмечают усиление выделения панкреатического сока в первые несколько часов. То есть, секреторная активность внутреннего органа такая же, как и при потреблении мяса. Длительность этой активности до 9 часов.
- После приема молока происходит медленное увеличение отделения сока в первый час. На втором часу секреторная активность снижается. К третьему часу снова увеличивается, достигает своего предела. На третьем часу сока продуцируется в несколько раз больше, чем в первый час. Полностью прекращается выработка спустя 5-6 часов после трапезы.
Таким образом, сопоставив объем сока поджелудочной железы, который синтезируется при употреблении продуктов – мясо, молоко и хлеб, можно сделать определенные выводы. Больше всего сока приходится на хлеб, немного меньше на мясо и самый минимум выделяется на молоко.
Это исследование доказывает, что поджелудочная железа имеет свойство адаптироваться к различным объемам и качеству продуктов, поскольку при потреблении разной еды наблюдается изменение количества выделяемого сока.
Биологическая жидкость, выделяемая поджелудочной железой – сок, без него невозможно нормальное переваривание пищи и обеспечение внутренних органов и систем питательными веществами. При патологиях внутреннего органа и экзокринной недостаточности поджелудочной железы эти процессы нарушаются, что требует медикаментозного лечения.
О функциях поджелудочной железы рассказано в видео в этой статье.
Укажите Ваш сахар или выберите пол для получения рекомендацийИдет поискНе найденоПоказатьИдет поискНе найденоПоказатьИдет поискНе найденоПоказать
Анализ на поджелудочную железу какие
Главная » Поджелудочная железа » Анализ на поджелудочную железу какие
Проблемы, связанные с заболеваниями поджелудочной железы, всегда имеют серьезный характер. Острые и хронические панкреатиты сейчас далеко не редкость, как среди старшего поколения, так и среди молодого населения. Причина этого связана с высоким потреблением алкоголя среди населения, нездоровым питанием, голоданием среди молодежи в целях похудения.
Отдельную нишу занимают эндокринные заболевания железы, такие как сахарный диабет и онкологические болезни. Особое внимание следует обратить на то, что острые состояния, при воспалительных и невоспалительных болезнях поджелудочной железы, имеют риск осложнений и высокий процент летальности, даже при оказании всей необходимой медицинской помощи пациенту. Поэтому своевременная диагностика подобных заболеваний может не только сохранить ваше хорошее самочувствие, но даже спасти вам жизнь.
Сигналы для беспокойства
Существует определенный набор симптомов, выявление которых у себя, должно навести вас на мысль о поражении поджелудочной железы. Так диарея и опоясывающие боли в животе могут быть признаками хронического панкреатита, а рвота, слабость и боли чрезвычайной интенсивности свидетельствовать в пользу острого панкреатита. В подобных случаях возникает логичный вопрос – как проверить поджелудочную железу?
Наиболее разумным вариантом решения этого вопроса является обращение в больницу, где специалистами будет проведено целенаправленное обследование, дифференциальный диагноз и назначены все необходимые анализы при заболевании поджелудочной железы. Если же по какой-либо причине вы не в состоянии в данный момент обратиться за помощью в клинику, то есть некоторые признаки, которые помогут проверить поджелудочную железу в домашних условиях.
Самостоятельная проверка поджелудочной железы
Острый панкреатит обычно является дополнением к какому-либо празднику и провоцируется перееданием или приемом алкоголя. Боль при этом опоясывающая, сильная, упорная, может создаться впечатление стягивания обручем в области верхней части живота. Иррадиирует в спину и усиливается в положении лежа на спине. При этом такие болевые приступы обычно не купируются ни спазмолитиками, ни анальгетиками.
Характерными симптомами являются частая рвота, не приносящая облегчения, вздутие живота, тошнота, слабость, повышение температуры, может отмечаться пожелтение склер. Самостоятельно можно измерить артериальное давление, при остром панкреатите оно обычно снижено. В таком состоянии, абсолютно противопоказано самолечение. При появлении таких признаков, необходимо в срочном порядке обратиться за помощью в больницу!
Немного иначе обстоят дела с хроническим панкреатитом. Он проявляется постепенно и может быть следствием перенесенного острого процесса. На передний план выступают такие симптомы как потеря веса, периодические боли в подреберье слева, иррадиирующие в поясницу, изменения стула, тошнота, горечь во рту, усиление голода и жажды. В домашних условиях можно обратить внимание на каловые массы, при панкреатите они имеют большой объем, зловонны, жидкой или замазкообразной консистенции, светлого цвета.
Даже при наличии всего букета симптомов помните, что болезнь может быть обманчива, а значит нужно приступать к детальному обследованию, для этого следует знать какие анализы нужно сдать, чтобы проверить поджелудочную железу.
Лабораторная диагностика и необходимые анализы
Анализы при заболевании поджелудочной железы обычно назначаются гастроэнтерологом, терапевтом или семейным врачом. Прежде всего, необходимо сдать стандартные анализы: клинический анализ крови, общий анализ мочи, биохимический анализ крови. Биохимический анализ покажет изменения уровня глюкозы и амилазы в крови, что имеет диагностическую ценность (норма глюкозы – 3,3-5,5 ммоль/л, амилазы -28 -100 Ед/л)
Одним из первых лабораторных исследований, для диагностики хронических заболеваний поджелудочной железы, назначается копрограмма, которая помогает изучить содержание продуктов гидролиза и панкреатических ферментов в кале (норма эластазы в кале -200 — 500 мкг/г). Плюс этого метода в его неинвазивности, но его не достаточно, для постановки диагноза.
Для определения работы железистого аппарата наиболее эффективен секретин-панкреозиминовый тест. Для проведения теста необходимо использование зонда с поочередным введением секретина внутривенно, а затем холецисто-панкреозимина. После этого аспирированное содержимое кишки исследуют лабораторно. Нормой являются такие показатели: объем секреции — 180±19,2 мл/ч, количество бикарбонатов — 85,4±16,3 ммоль/л, амилазы — 111,1±13.6 нкат, липазы — 61,2±9,73 нкат/кг, трипсина — 4,86 нкат/кг.
Лабораторная диагностика позволяет количественно определить функциональное состояние поджелудочной железы, а для качественной её оценки, незаменимыми являются разнообразные инструментальные исследования.
Инструментальные методы исследования
Для того чтобы проверить поджелудочную железу, наиболее распространенным и доступным исследованием является УЗИ. При помощи ультразвука можно визуализировать железу и определить её размеры, плотность, а также разнообразные образования в её структуре и участки расплавления.
Для дифференциальной диагностики между панкреатитами и опухолями применяется ангиография сосудов поджелудочной железы. Для этого в сосуды брюшной полости вводят контрастное вещество и проводят рентгенографию.
Обзорная рентгенограмма брюшной полости не дает информации непосредственно о поджелудочной железе, но может визуализировать косвенные признаки панкреатита, такие как вздутие кишечника, уровень жидкости в брюшной полости при гнойных процессах.
Наиболее информативной является компьютерная томография, она позволяет обнаружить точную локализацию поражения железы и полностью передает её объемное изображение с качественным разрешением. Недостатком метода является его дороговизна.
lechitpechen.ru
Анализы на поджелудочную железу: какие лабораторные исследования нужны для выявления заболеваний?
За сутки поджелудочная способна выделить от полутора до трех литров щелочного сока, в котором содержится около 20 ферментов, помогающих переварить белок, жиры и углеводы, поступающие в организм человека.
Помимо ферментов, секрет железы содержит и электролиты, в частности натрий, калий, кальций и хлор. Но основную и ведущую роль играет бикарбонат, который вырабатывают специальные клетки. Переваривать белки человеку помогает амилаза и мальтоза, с жирами отлично справляется липаза, фосфолипаза А, и холинэстераза. Также есть протеазы, которые представлены эндопротеазами (трипсин и хемотрипсин), экзопептидазы (карбопептидазы и аминопептидазы, эластаза). Активность всех вышеперечисленных ферментов поджелудочной проявляется только в щелочной среде, именно такая есть в двенадцатиперстной кишке, где и выделяется сок железы.
Для того что бы контролировать работу столь важного органа проверяют уровень гормонов в различных биологических жидкостях, в частности крови, мочи, содержимом 12-перстной кишки и кала.
Данные анализы позволяют определить уровень сбоя и контролировать эффективность проведенного лечения поджелудочной железы.
Ферменты играют роль
Есть анализы, которые позволяют определить ферментативную активность железы. Так исследуется липаза, амилаза, изоферменты, которые обнаруживают в сыворотке крови или моче, а реже их можно обнаружить в плевральной или асцитической (скапливается в плевральной полости) жидкостях.
Наиболее информативна амилаза, которую обнаруживают при исследовании сыворотки крови или в моче, именно этот тест используется наиболее часто. В норме этот фермент поступает в кровь из слюнных желез, а уровень его не зависим от пола, возраста, сколько человек двигается или чем питается. А вот при нарушении, когда происходит его застой (за счет камня или кисты), также за счет повышенной проницаемости мембраны, воспалительном заболевании (панкреатит), показатель этого фермента растет вверх. Соответственно выведение его происходит почками, за счет чего повышение этого показателя происходит и в моче. Есть варианты, когда в моче мало амилазы, происходит это, когда в крови циркулируют крупные белки, которые не способны проникать через мембрану почек. Возможно повышение уровня фермента в моче при панкреатите в стадии обострения.
В сыворотке крови уровень амилазы при обострении панкреатита начинает повышаться на протяжении 2 -12 часов и максимальная концентрация достигается к концу первых суток. К этому периоду норма превышается от 5 до 20 раз. После активность амилазы падает, и избыток ее выводится при помощи почек с мочой. Норма в сыворотке крови достигается через 2 – 4 дня, а если она снова повышается, то это свидетельствует о новом осложнении или плохом прогнозе. Показатель фермента зависит также от непроходимости протоков поджелудочной, а также поражения ее ткани.
Хронический панкреатит, при котором есть рубцы ткани поджелудоной железы, дает не высокий подъем уровня амилазы, в отличие от острой формы. Но при заболевании острым панкреатитом, с наличием обширного некроза повышения амилазы может и не наблюдаться.
Если анализы мочи свидетельствуют о повышении фермента более чем в два раза, то также стоит подумать о поражении поджелудочной. Вначале исследуют мочу, которую в отличие от крови, получить проще и повторить можно в любой удобный момент. Моча, которая собрана за несколько часов, даст представление даже о незначительном повреждении железы.
Липаза и ее определение
Анализы на липазу в сыворотке крови являются наиболее чувствительными и специфичными, если речь идет о поражении поджелудочной. Липаза при заболевании повышается примерно в 90%, в отличие от амилазы, повышение которой происходит в 78% случаев панкреатита. Если амилаза повышается, а липаза нет, то стоит подумать о другой болезни.
Изоамилазы
Изоамилазу исследуют в крови и моче для диагностики панкреатита, так и патологии не связанной с поражением железы, когда имеется повышение амилазы.
Трипсиноген
Трипсиноген позволяет определить функцию железы и дифференцировать норму и патологию. При остром панкреатите происходит повышение данного фермента, при хроническом уровень не изменяется.
Тесты
Есть также тесты, которые позволяют определить активность работы органа, в частности ферментативную активность в просвет кишечника. Всего таких тестов два:
- Первый состоит в том, что поджелудочная стимулируется специальными медикаментозными средствами с последующим забором того, что выделилось в просвет кишки. За счет этого теста можно диагностировать скрытую форму болезни.
- Стимуляция при помощи аминокислот, жиров и углеводов (непрямая). После чего в содержимом кишечника определяются ферменты.
Анализ кала
Широко используются при заболевании поджелудочной железы и копрологические анализы. Назначают их пир наличии жидкого или кашицеобразного стула. При оформленном и твердом кале думать о поражении поджелудочной нет смысла.
Кал исследуют макроскопическим методом (запах, консистенция, цвет) и при помощи микроскопа, в нем врача интересует показатель жиров, азота и химотрипсина. Микроскопическое исследование позволяет непереваренные мышечные волокна, нейтральный жир.
В плане диагностики значение имеет изменение количества жира, азота и химотрипсина. При нормальной работе жир всасывается на 94%, а выводится меньше 6 грамм в сутки. Стеаторея (жир в кале) начинается при повышении выделения жира до 15 грамм на протяжении суток. Активность химотрипсина снижена при наличии хронического панкреатита.
Подготовка к сдаче
Как правило, подготовки к сдаче анализа не требуется, собираются анализы мочи и кала в чистую посуду, желательно одноразовую. Кровь лучше сдавать на голодный желудок, поскольку может измениться уровень ферментов. Моча, как и кал, собираются всей порцией.
Автор: Иванов Алексей Сергеевич, специально для сайта Moizhivot.ru
Полезное видео о панкреатите
Гастроэнтерологи в вашем городе
Выберите город:
moizhivot.ru
Какими анализами проверяют поджелудочную железу
Автор КакПросто!
С детства мы наслышаны о роли сердца, легких, почек, кишечника, но поджелудочная железа незаслуженно остается в тени этих органов, хотя и играет ключевую роль в их нормальном функционировании. Несмотря на свои небольшие размеры, поджелудочная железа играет важнейшую роль в работе системе пищеварения человека. Этот орган ответственен за выработку панкреатического сока с ферментами, необходимыми для расщепления пищи. Без них наш организм утрачивает способность переваривать и усваивать белки, углеводы и жиры. Также поджелудочная железа участвует в поддержании нормального уровня сахара в крови, выработке гликогена и инсулина.Если у человека нет проблем с поджелудочной железой, то она гармонично и сбалансированно вырабатывает глюкозу, которая, впоследствии, обеспечивает живительной энергией весь организм и защищает сердце от опасных для него перегрузок. Но когда у врача есть подозрения на воспаление поджелудочной железы, он назначает пациенту комплексное обследование.Чтобы подтвердить или опровергнуть свои подозрения на панкреатит, врач может назначить пациенту следующие виды диагностики:- биохимический анализ крови, с помощью которого определяется уровень и активность вырабатываемых в поджелудочной железе ферментов;- общий анализ мочи;- УЗИ для определения плотности железы, ее размеров, выявления псевдокист и камней.В группе риска все люди, которые не задумываются о своем ежедневном рационе, употребляют в пищу слишком много жирной пищи, жареных продуктов и чрезмерно острых добавок. Для расщепления такой пищи поджелудочной железе приходится вырабатывать огромное количество ферментов, что и выливается для нее в увеличенную нагрузку.Злоупотребление алкоголем, напротив, приводит к подавлению функции поджелудочной железы и недостаточной выработке ферментов. Также нормальная работа железы нарушается стрессами. Но опасней всего для человека развитие желчекаменной болезни, при которой потенциально может произойти закупорка протока камнем и начаться самопереваривание железы. В запущенных формах заболевания, железа переваривает как себя, так и окружающие ее органы, вследствие чего больной умирает мучительной смертью.
Различными заболеваниями поджелудочной железы рискуют и беременные женщины. Развитию панкреатита могут предшествовать травмы, воспаление двенадцатиперстной кишки, цирроз печени и нарушения в обмене веществ. Все вышесказанное наталкивает на один важный вывод – если у врача есть подозрения на панкреатит, то необходимо немедленно обследоваться и пройти полный курс лечения.
Источники:
- Поджелудочная железа: симптомы и диагностика заболеваний
Распечатать
Какими анализами проверяют поджелудочную железу
www.kakprosto.ru
Как проверить поджелудочную железу и какие анализы нужно сдать?
Современный ритм жизни практически не оставляет времени для здорового питания, поэтому людям приходится искать методы, как проверить поджелудочную железу и другие органы пищеварения на наличие патологических изменений.
Но, чтобы получить полную картину о текущем состоянии органа, необходимо пройти комплексное обследование, что потребует немало времени.
Отказываться или переносить надолго обследование поджелудочной железы не стоит, особенно если она время от времени дает о себе знать ноющими болями.
Ведь своевременно принятые меры по оздоровлению этого органа не позволят допустить осложнений имеющегося заболевания.
Особенности обследования поджелудочной железы
Поджелудочная железа принимает участие в пищеварительном процессе.
Предназначение органа сводится к выработке ферментов, способствующих расщеплению белков и жиров на микроскопические частицы, после чего эти частицы проникают в кровь и подпитывают клетки организма.
Поджелудочная железа также отвечает за выработку гормонов: инсулина, глюкагона и соматостатина.
Если у рассматриваемого органа такое специфическое название, то это не значит, что располагается он под желудком.
Поджелудочная железа оказывается под желудком лишь тогда, когда человек находится в горизонтальном положении.
В реальности железа находится слева позади желудка, на уровне 1-2 поясничного позвонка. В процессе пальпации врач обнаруживает ее в левом подреберье.
В этой области возникают и болезненные спазмы, которые могут носить опоясывающий характер.
Внутри поджелудочной железы находятся протоки, по которым панкреатический сок, вырабатываемый органом, направляется в 12-перстную кишку.
Обычно поджелудочную лечит не один врач, поэтому в случае заболевания этого органа можно обратиться за помощью как терапевту, так и к гастроэнтерологу.
Если в процессе обследования выяснилось, что причиной воспаления стала опухоль, то пациента направляют на консультацию к онкологу. После пациент может попасть на прием к хирургу.
При очаговом повреждении паренхимы органа патология протекает практически бессимптомно.
Дело в том, что здоровые железистые ткани поджелудочной замещают пораженные ткани, конечно же, впоследствии своевременно не выявленная патология принимает сложный характер.
Именно поэтому проверка поджелудочного органа должна быть комплексной – только так врач сможет тщательно изучить состояние железы и правильно оценить ее работу.
При необходимости определить уровень поврежденности поджелудочной врач также обследует печень больного, так как работа этих двух органов тесно взаимосвязана.
Произвести точную оценку состояния и функционирования поджелудочной позволят результаты анализов.
Пациент должен сдать на анализ мочу, кал и кровь в том случае, если имеются подозрения на обострение патологии.
Видео:
Все биологические материалы на анализы больной может собрать в домашних условиях, соблюдая определенные правила.
Основное из них, позволяющее правильно собрать мочу в домашних условиях на анализы, предполагает наличие стерильной емкости и проведение определенной гигиенической процедуры.
Анализы, собранные в домашних условиях, желательно сразу доставить в лабораторию, при этом кал на анализы можно хранить в холодильнике до утра, но не более 10 часов.
Лабораторное диагностирование
В ходе диагностики врач учитывает результаты общего и биохимического анализа крови.
В первом случае при хронической или острой форме заболевания поджелудочной железы результат общего анализа покажет повышенный уровень лейкоцитов и нейтрофилов в крови, а также большую скорость оседания эритроцитов (СОЭ).
Что касается результатов биохимического анализа крови, то при развитии желтушного панкреатита в крови повышается уровень билирубина.
О наличии данной формы патологии также свидетельствует повышенный уровень:
- сиаловых кислот, способствующих защите слизистых оболочек;
- глобулинов (белков), предназначение которых заключается в регулировке функций сердечно-сосудистой системы;
- серомукоида – подтверждает наличие в организме воспалительного процесса.
Также врач назначает пациенту сдать кровь на специфический анализ, по результатам которого можно выявить уровень липаза и трипсина, а также альфа-амилазы (при повышении а-амилаза в крови происходит повышение диастазы мочи).
В обязательном порядке определяется уровень названных ферментов и в 12-перстной кишке.
На первом этапе выполняется процедура натощак, затем проводят обследование после введения в полость кишки 30 мл натурального желудочного сока.
В процессе лабораторного обследования мочи определяют уровень аминокислот и панкреатической амилазы (диастаза), при пораженной поджелудочной железе их норма будет превышена.
Но если врач обнаружит, что уровень амилазы в крови и моче понижен, то в данном случае речь будет идти об отмирании определенных участков тканей органа.
Причиной превышения нормы диастазы и аминокислот в моче может стать острая или хроническая форма панкреатита, а также панкреонекроз, новообразования в поджелудочной железе, разные формы желчнокаменной болезни, воспаленная печень, острая патология внутренних органов и внематочная беременность.
Также проводится копрограмма испражнений. При дефиците пищеварительных ферментов в кале будут выявлены клетчатка, жиры, волокна мышц и крахмал.
Но основным показателем, на который ориентируются при лабораторном обследовании кала, считается уровень эластаза.
Если анализы показывают, что уровень этого фермента понижен, то, значит, железа не справляется со своими функциями. Особенно нужно насторожиться, если активность эластаза составляет менее 100 мкг/г.
Когда необходимо УЗИ поджелудочной железы?
УЗИ поджелудочной железы желательно проводить одновременно с обследованием желудка. Показанием к УЗИ этих двух органов служат следующие проблемы со здоровьем:
- ощущение боли в левом подреберье;
- признаки новообразований в ЖКТ;
- необходимость подтвердить ранее диагностируемую патологию;
- болезненное ощущение, когда врач выполняет пальпацию;
- резкое снижение веса, жалобы на здоровье;
- подозрение на сахарный диабет;
- периодическое подташнивание, рвота и вздутие живота;
- жалобы на здоровье, желтизна кожи.
Обязательно УЗИ железы и желудка проводят при признаках опухолей. Некоторые категории доброкачественных образований обнаружить не просто ввиду их небольшого размера и сходства с тканями органов.
В процессе УЗИ можно выявить и злокачественные наросты, которые очень разнообразны по своему строению.
Если опухоль небольшая (до 1,5 см), то она не меняет природную форму органа. Если размеры нароста более крупные, то контуры железы значительно меняются.
УЗИ не только позволяет определить форму, размер и месторасположение опухоли, но также показывает изменения, которые произошли в близлежащих органах.
При подозрении на панкреатит УЗИ назначается по той причине, что выявить эту патологию на ранней стадии сложно.
В процессе ультразвукового обследования можно определить форму заболевания и возможные осложнения.
Подготовка к УЗИ поджелудочной железы предусматривает безбелковую диету. Ее придерживаются на протяжении трех дней перед обследованием.
Также в этот период нельзя принимать лекарства. Поужинать пациент должен накануне обследования не позже 18:00, при повышенном газообразовании он должен на ночь выпить активированный уголь. Утром перед процедурой больному дают слабительное.
В ходе обследования узист смотрит эхоструктуру тканей железы – она считается в норме, если совпадает с плотностью тканей печени.
При измененной эхоструктуре лучи УЗИ имеют пониженную проходимость, причиной чего становится отечность органа, что характерно для острого панкреатита.
При хронической форме патологии проходимость ультразвуковых лучей, наоборот, слишком повышена.
Расшифровка результатов УЗИ проводится в несколько этапов, на основании чего назначается лечение.
protrakt.ru
Ферменты сока поджелудочной железы:
Протеолитические:
Трипсин(оген)ы I, II, III
Химотрипсин(оген) А, В, С
(Про)карбоксипептидаза А1, А2
(Про)карбоксипептидаза Вь В2
(Про)эластаза 1, 2
Амилолитические:
а-Амилаза
Липолитические:
Липаза
(Про)фосфолипаза А,, А2
Неспецифическая эстераза
Нуклеазы: Рибонуклеаза Дезоксирибонуклеаза
Другие ферменты:
Колипаза 1,2
Ингибитор трипсина
Щелочная фосфатаза
Амилаза, липаза, колипаза, щелочная фосфатаза, ингибитор трипсина и нуклеазы секретируются поджелудочной железой в активном состоянии, а протеазы и фосфолипазы — в виде зимогенов.
Секреция электролитов поджелудочной железой человека Состав сока поджелудочной железы как функция скорости его течения после стимуляции секретином
Секретинвызывает в клеткахпротоковсекрецию богатогоНСОз-секрета, смешивающегося с богатым Сl- секретом ацинарных клеток.
Чем больше доля секрета клеток протока, тем меньше концентрация Сl-и тем больше концентрацияНСОз—
Холецистокинин вызывает продукцию богатого СГ сока, который похож на сок нестимулированной железы
Состав окончательного сока не изменяется по сравнению с секретом ацинарных клеток и соответственно плазмы крови
53.Роль печени в пищеварении. Жёлчеобразование и жёлчевыведение. Регуляция образования желчи и ее выделения в двенадцатиперстную кишку.
Пищеварительная функция печени. Функциональные единицы печени.
Классическая долька
Портальная долька
Ацинус
Основные функции печени
Основные функции печени определяются функциями её клеток и секрета (жёлчи).
Клеточный состав печени (основные клеточные типы)
-
Гепатоциты (паренхиматозные клетки печени) — 60 %
-
Непаренхиматозные клетки печени
-
Купффера — 25 %
-
Эндотелиальные клетки — 15 %
-
Клетки Ито (синонимы: липоциты, жиронакапливающие клетки, депонирующие жир клетки) — 3 %
-
Pit-клетки ???
-
Холангиоциты
-
Функции гепатоцитов
-
Пищеварительная функция (синтез жёлчных кислот)
-
Выделительная (экскреторная) функция
-
Обезвреживающая функция (детоксикация)
-
Метаболическая (обмен веществ)
-
Белковый (синтез большинства плазменных белков)
-
Жировой
-
Углеводный
-
Минеральный
-
Пигментный
-
-
Кроветворная
-
Участие в эмбриональном гемопоэзе
-
Синтез тромбопоэтина
-
-
Барьерная и защитная (иммунитет)
-
Фагоцитоз
-
Секреция с жёлчью IgA
-
-
Гомеостатическая
-
Депонирующая
-
Регуляторная
10. Жёлчеотделение и жёлчевыделение
У человека за сутки образуется от 0,5 до 1,8 л жёлчи (15 мл · кг-1)
Образование жёлчи — холерез,
Выделение — холекинез.
Отсюда следует различать:
Холеретики и холекинетики.
Происходят
Холерез непрерывно
Холекинез периодически
11. Жёлчь: состав и основные функции
Состав жёлчи
Жёлчь = секреты + экскреты
Секреты
Жёлчные кислоты
Электролиты (Na+,K+,Cl-,HCO3-)
Фосфатидилхолин ???
Экскреты
Жёлчные пигменты (билирубин)
Холестерин (да и производные — Жёлчные кислоты)ь
Фосфатидилхолин
Основные функции жёлчи
-
Нейтрализация кислой среды и инактивация пепсина
-
Эмульгирование жира
-
Растворение продуктов гидролиза жира
-
Активация панкреатических и кишечных ферментов
-
Регуляция секреции поджелудочной железы
-
Регуляция жёлчеобразования
-
Регуляция моторики и секреции тонкого кишечника
-
Обеспечение иммунитета в кишечнике (секреция иммуноглобулина А)
Пищеварительная функция жёлчи
-
Нейтрализация кислой реакции химуса желудка
-
Инактивация пепсина
-
Активация ферментов (панкреатических, кишечных)
-
Регуляция секреции тонкого кишечники и поджелудочной железы
-
Регуляция моторики тонкого кишечника
-
Экскреция эндобиотиков
-
билирубина
-
холестерина
-
стареющих белков
-
порфиринов
-
-
Экскреция ксенобиотиков
-
лекарств
-
токсинов
-
тяжёлых металлов
-
12. Жёлчные кислоты
Первичные и вторичные желчные кислоты
-
В печени человека синтезируются две основные желчные кислоты — холиевая ихенодезоксихолиевая кислоты. Эти кислоты являютсяпервичными.
-
Когда первичные желчные кислоты поступают в кишечник, они могут кишечной микрофлорой превращаются либо в дезоксихолиевую, либо влитохолиевую кислоту. Эти молекулы, являющиесявторичными желчными кислотами.
Образование желчных кислот из холестерина в печени
Лимитирующий этап — 7а-гидроксилирование — ингибируется желчными кислотами, которые захватываются гепатоцитами из портальной крови
Каким образом повышается растворимость ЖКи предотвращается их преципитация в желчных путях?
-
Гепатоциты конъюгируют первичные и вторичные желчные кислоты с глицином или таурином
-
Этот процесс обеспечивает ионизированное состояние молекул при всех значениях рН в желчных путях и в просвете кишечника.
-
Так как эти молекулы имеют отрицательный заряд и связаны с катионами, в основном с Na+, точнее будет называть их желчными солями.
В чем разница между желчными солями и желчными кислотами?
-
Желчная кислота — недиссоциированная молекулу, плохо растворимая в воде.
-
Конъюгация с глицином или таурином переводит молекулу в ионизированное водорастворимое состояние. Ионизированная молекула соединяется электростатическими связями, в основном с Na+, и таким образом становитсясолью желчной кислоты.
Ферменты поджелудочной железы: виды, препараты, анализы и диагностика
Ферменты поджелудочной железы — особенный вид веществ, при помощи которых осуществляется нормальное переваривание поступающей в ЖКТ пищи. В случае их недостаточного количества либо переизбытка, начинают развиваться патологические процессы в ПЖ.
О том, чем это чревато, а также как выполняется диагностирование этого аномального отклонения, и какие при этом назначаются препараты, способствующие восстановлению нормального ферментного показателя, будет рассказано ниже.
Какую роль играют ферменты поджелудочной железы
Поджелудочная железа принадлежит одновременно к двум системам человеческого организма: эндокринной и пищеварительной, поэтому ее рабочие функции действуют с удвоенной нагрузкой.
Первая функция – производство панкреатических ферментов, которые моментально выделяются в 12-ти перстную кишку, где сразу же расщепляют следующие вещества, поступающие с новой порцией пищи: жиры, белки, углеводы.
Вторая обязанность – отвечает за эндокринную систему, при этом за вырабатывание инсулинового гормона в организме человека отвечают бета-клетки. В свою очередь, инсулин подпитывает организм глюкозой, которая также важна для правильного обмена углеводов, жиров и белков.
Выделяемый ПЖ сок содержит в себе следующие субстанции:
- Электролиты.
- Бикарбонаты.
- Вода.
- Ферменты.
Если их количество ниже нормы, то корректное функционирование пищеварения нарушается. Каждый день поджелудочная железа синтезирует примерно 1 литр панкреатической жидкости (сока), в котором присутствует около двадцати различных ферментов, именно от них и зависит стабильность процесса переваривания пищи.
Какие ферменты выделяет поджелудочная железа? Следует сказать, что ПЖ осуществляет выработку ряда ферментов. Вещества, относящиеся к протеолитической группе, которые активно участвуют в процессах переработки белка:
- Эластаза.
- Рибонуклеазы.
- Химотрипсин.
- Трипсин.
- Карбоксипептидазы А и В.
Субстанции, отвечающие за переработку углеводов:
- Лактоза.
- Мальтоза.
- Амилаза.
- Инвертаза.
Вещества, которые расщепляют жиры:
Как только образовывается острый недостаток ферментов поджелудочной железы, деятельность системы пищеварения существенно нарушается, что влечет за собой целую череду негативных явлений, не лучшим образом влияющих на здоровье. В этой ситуации наблюдается резкое изменение стула и крайне низкий показатель липазы.
Как вовремя распознать их недостаток?
Симптомы ферментной недостаточности поджелудочной железы проявляются следующими аномальными явлениями:
- Сильная боль, которая локализируется в левом подреберье и во всей эпигастральной зоне.
- Тяжесть в желудке.
- Тошнота, которая может быть крайне изнуряющей.
- Рвотные позывы и сильная рвота с горьким привкусом в ротовой полости (выброс желчи).
- Запоры или диарея.
- Повышенное газообразование.
- Необоснованно быстрая потеря веса.
- Снижение работоспособности.
- Сильная утомляемость.
Любой из присутствующих этих симптомов – тревожный звоночек, требующий немедленного обращения к гастроэнтерологу, который назначить соответствующие анализы, а также необходимое обследование поджелудочной железы и всего ЖКТ.
Причины ферментного дефицита
Провоцирующими факторами аномального процесса в поджелудочной железе, которые существенно тормозят вырабатывание ферментов, являются:
- Непомерное увлечение алкогольной продукцией.
- Энтерит.
- Повреждение клеток ПЖ вследствие приема некоторых медикаментозных препаратов.
- Курение.
- Неправильное питание и переедание.
- Повреждение протока ПЖ.
- Дисбактериоз.
- Болезнь Крона.
- Недостаток белка.
- Бессистемный прием пищи.
- Избыточное количество животных жиров в употребляемых блюдах.
- Видоизменения тканей поджелудочной железы.
- Уменьшение либо закупорка протоков.
- Отек органа.
Диагностирование недостаточности ферментов и особенности терапии
Для уточнения количества производимых ферментов поджелудочной железой, применяются следующие методы:
- Установление показателя глюкозы. Этот анализ на исследование ферментов поджелудочной железы помогает уточнить избыток или дефицит инсулина, вырабатываемый ПЖ.
- Биохимический анализ крови.
- Общий анализ крови.
- Уточнение показателя амилазы в крови.
- Анализ мочи на присутствие ферментов.
- Клиническое изучение каловых масс помогает установить наличие в испражнениях непереваренного жира, а также крахмальных зерен, что указывает на недостаток отдельных ферментов, отвечающих за переваривание углеводов. Помимо этого, данный лабораторный забор также показывает наличие либо отсутствие мышечных волокон, имеющих отношение к ферментам, отвечающих за переваривание белковой еды.
- УЗИ поджелудочной железы.
- КТ (компьютерная томография).
- МРТ (магнитно-резонансная томография).
В случае подтверждения диагноза: «ферментативная недостаточность поджелудочной железы», важно придерживаться правильного питания, то есть, диеты, которую распишет диетолог или гастроэнтеролог.
Диетический стол – важное лечебное мероприятие при дефиците ферментов, поэтому его тщательное соблюдение ускоряет момент выздоровления:
- Употреблять пищу маленькими порциями и часто.
- Частота питания – не менее 5-7 раз в день.
- Приоритет отдавать растительной пище, которая свободно усваивается организмом и не затрудняет процесс переваривания.
- В рационе непременно должны присутствовать супы.
В диетическом меню должна быть еда, богатая на растительные ферменты, к примеру:
- Киви.
- Бананы.
- Чеснок и хрен.
- Зерновые культуры.
- Соевой соус.
- Перловка.
- Капуста, особенно цветная и белокочанная.
- Брокколи.
- Зелень.
Терапия панкреатического дефицита направлена на восстановление всех рабочих обязанностей поджелудочной железы.
Во время лечения пациенты не должны забывать об абсолютном отказе от курения и алкогольных напитков, а также ряда продуктов питания: копченостей, жареных, кислых и острых блюд, маринадов и газированных напитков.
Также важную роль в восполнении ферментативного дефицита играют медикаментозные средства, о которых будет рассказано ниже.
Препараты для восстановления ферментов
Многие пациенты спрашивают, какие ферменты лучше принимать при панкреатите? Следует сказать, самостоятельно покупать такие средства в аптеке ни в коем случае нельзя, это опасно серьезными последствиями. Только специалист может правильно подобрать оптимальный вариант лекарства, учитывая результаты обследования и анализов.
Медикаменты, действие которых направлено на нормализацию производственного процесса панкреатических ферментов разделяются на две основных разновидности:
- Ферментные.
- Антиферментные.
Лечебное влияние первых сосредоточено на пополнении человеческого организма недостающими ферментами. Хорошо зарекомендовали себя следующие препараты:
- Мезим.
- Ранитидин.
- Креон.
- Пангрол.
- Энзистал.
- Панзинорм.
- Пензитал.
Панкреатин
Изготавливается из поджелудочной железы свиньи и быка. В нем присутствуют важные вещества — трипсин и амилаза. Препарат назначается, если у пациента следующие отклонения в организме:
- Слабая кислотность желудочного сока.
- Гипофункция ПЖ и печени.
- Другие патологические сбои в системе пищеварения.
Фестал
В составе препарата присутствуют: амилаза, липаза, протеаза и вещества желчи. Средство обладает хорошим медикаментозным действием:
- Улучшает пищеварительный процесс.
- Устраняет неприятный дискомфорт в животе.
Ораза
В этом лекарстве присутствуют многие амилолитические и протеолитические ферменты.
Антиферментные медикаменты
Данная группа препаратов устраняет избыток ферментов, если это было подтверждено результатами обследований:
- Пантрипин. Подавляет избыточное оживление протеолитических ферментов. При лечении этим средством нужно периодически проверять показатель амилазы в составе мочи или крови.
- Апротинин. Является полипептидным медикаментом, снижает непомерную энергичность трипсина, плазмина и прочих ферментов органа.
Помимо этого, терапия этими препаратами осуществляется только под врачебным контролем и с периодичной сдачей анализов, которые помогают наблюдать за динамикой болезни и корректировать лечебный процесс.
Особенности и форма выпуска ферментных средств
Современная фармация предлагает достаточный выбор ферментных медикаментов в различных формах:
- Капсулы.
- Таблетки.
- Драже.
Сырьем для их изготовления является поджелудочная железа свиней и быков, которая подвергается высушиванию с дальнейшим переработкой в панкреатин.
Также стоит обратить внимание на важный нюанс при лечении данными средствами: самая большая медикаментозная активность таких лекарств наблюдается во время приема еды.
При этом ферменты поджелудочной железы в таблетках, драже и так далее, обязательно заключаются в специальную оболочку, призвана надежно защищать активные компоненты от повышенной температуры и прямого контакта с желудочной средой, которая провоцирует их преждевременный распад.
Заключение
Как видим, ферменты поджелудочного сока являются важными составляющими всей системы пищеварения. Их производством занимается поджелудочная железа, однако в случае какого-то сбоя в этом процессе, их вырабатывание существенно падает, что влечет за собой развитие ряда патологий.
Поэтому так важно, при предрасположенности к дефициту панкреатических ферментов периодически осуществлять обследование ПЖ и, если это необходимо, своевременно принимать соответствующие терапевтические меры.
(голосов пока нет) Загрузка…