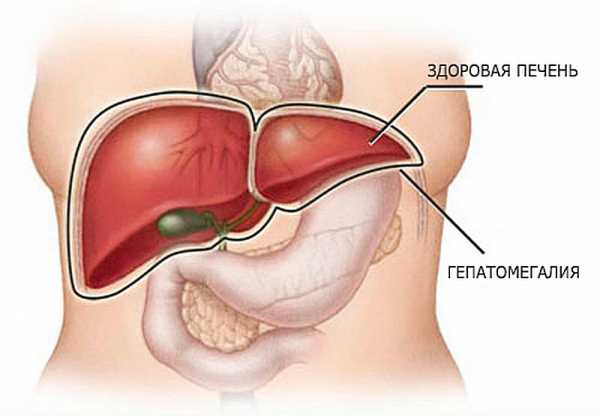
Толщина стенок мочевого пузыря норма
Норма толщина стенки мочевого пузыря
Главная » Мочевой пузырь » Норма толщина стенки мочевого пузыря
Skip to contentВАЖНО ЗНАТЬ! Единственное средство от ЦИСТИТА и его профилактики, рекомендованное нашими подписчицами! Читать далее...
Очень часто при осмотре женщин врачи сталкиваются с такой патологией, как утолщение стенки мочевого пузыря. Определить точно заболевание можно с помощью УЗИ. Полученные данные после диагностики анализируют и на основе результатов ставят окончательный диагноз, определяют причины утолщения стенок мочевого пузыря и назначают лечение.
Какие симптомы дают основание направить на УЗИ?
Зная, какие признаки свидетельствуют о начавшемся заболевании, у больного есть все шансы пресечь развитие болезни на раннем этапе.
- Частые мочеиспускания у женщин, сопровождающиеся болью и дискомфортом в нижней части живота. Это не есть норма. Такие симптомы могут стать признаками воспалительного процесса в мочевом пузыре, мочекаменной болезни, сопровождающейся выходом камней, и злокачественным образованием мочевого пузыря.
- Гематурия – в моче присутствует кровь. Процесс мочеиспускания сопровождается жжением. Эти признаки могут быть сигналом мочекаменной патологии, развития опухоли или травмы, нанесенной в области органов мочеполовой системы.
- Чувство, что после опорожнения мочевой пузырь остался полным.
- При исследовании мочи в ней обнаруживаются такие отклонения: белок и микроорганизмы, повышенный уровень цилиндров и лейкоцитов.
Очень часто во время проведения цистоскопии (основной метод исследования полости мочевого пузыря) можно выявить полип, злокачественное образование и другие патологии.
Если диагностировано утолщение стенок мочевого пузыря, необходимо найти причины, приведшие к такому заболеванию.
Утолщение: общий и локальный характер
Причины общего характера, приведшие к общему утолщению.
- У мужской половины это могут быть преграды, расположенные в протоках предстательной железы (протоки забиваются выходящими из почек или мочевого пузыря камнями). Такие новообразования требуют от пациента скорейшего проведения УЗИ предстательной железы.
- Гидронефроз – расширение лоханки почки. Патология носит нарастающий характер, с ней можно родиться или же приобрести в течение жизни. В этом случае пациенту назначают диагностику мочеточников и почек.
- Дивертикулы мочевого пузыря – выпячивания в виде мешочков. При такой патологии у женщин и мужчин мочеиспускание осуществляется в два этапа: сначала опорожняется мочевик, а уже после этого моча выходит из мешочков. Когда второй части процесса не происходит, может развиться заболевание.
- Воспаление мочевого пузыря в хронической форме. В этом случае появляется плотное неровное образование с размытыми контурами на стенке мочевого пузыря.
- Шистосомоз – инфекционная патология, вызванная наличием микроорганизмов. Утолщение в этом случае у женщин и мужчин происходит за счет отложения кальция.
Локальные причины утолщения стенок.
- Складчатость, вызванная недостаточностью наполнения.
- Злокачественные раковые новообразования мочевого пузыря. Они не вызывают боли.
- Туберкулез, при котором происходит образование гранулем (воспаление ткани, сильно напоминающее маленькие узелки). Именно они приводят к появлению локальных утолщений.
- Травмы таза, а их следствие — образование гематомы на мочевом пузыре.
- Полипы. Могут быть как совсем маленьких, так и очень больших размеров.
Чтобы понять, есть ли патология, нужно точно знать, какова норма здоровой толщины стенки мочевого пузыря.
Размеры стенок мочевого пузыря: норма
После проведения диагностики только врач должен осуществлять расшифровку, чтобы не пропустить злокачественные новообразования и другие патологии. Если заболеваний не выявлено, то характеристики мочевого пузыря должны быть следующими.
- Форма органа — ровная и круглая, норма при продольном сканировании – овоидная.
- Контуры внутри и снаружи мочевого пузыря — четкие и ровные.
- Норма толщины стенок — в пределах 3 — 5 мм (у взрослого человека), также следует помнить, что чем больше наполнен орган, тем тоньше его стенки.
- Ток мочи – 14 см в секунду, это норма.
- Остаток мочи не должен превышать 50 мл.
Если все-таки норма нарушена и у пациента была обнаружена мелкодисперсная патология, взвесь в мочевом пузыре, воспаление, злокачественные новообразования, шистосоматоз и другие патологии, то врач назначает лечение. Оно будет зависеть от диагноза.
Лечение лекарственными препаратами
В первую очередь, перед тем как убрать взвесь в мочевом пузыре, нужно снять воспаление. Во время обострения или же в случае, если присутствует тяжелая патология, злокачественное образование или другие заболевания, пациенту лучше находиться в стационаре под наблюдением специалистов. Медикаментозное лечение направлено на устранение инфекции и воспалительного процесса, поэтому назначают антибиотики широкого спектра действия, длительность приема которых- от 14 дней, в зависимости от сложности болезни.
Также утолщение стенок подразумевает прием и других препаратов, таких как Аллохол, Холензим, Никодим, Оксафенамид. Если патология протекает вяло, то прописывают холекинетики. Но эти препараты нужно принимать осторожно тем пациентам, у которых есть камни в желчном пузыре. Очень хорошие результаты в терапии показали такие препараты: Атропин, Папаверин, Эуфиллин, Нитрит, Амизил.
Если же у больного обнаружено опухолевое образование, то без хирургического вмешательства и без химиотерапии не обойтись. Но в любом случае каждому пациенту лечение подбирается индивидуально, в зависимости от его заболевания и сопутствующих патологий.
Лечение методами народной медицины
Не только лекарственные препараты действенны в терапии утолщения стенок, но также и народная медицина дает хорошие результаты, даже если образования злокачественные. Эффективными являются следующие рецепты.
- Смешивают 2 части листьев мяты, 4 части корней одуванчика, 1 часть чистотела, 2 части льнянки и столько же цветов пижмы, 4 части корней лапчатки. 1 ст.л. сбора заливается 250 мл воды, полчаса настаивается и принимается до еды трижды в день.
- Берется 500 мл сока свеклы, моркови, алоэ, черной редьки, водки и меда. Все сливается в одну банку, хорошо перемешивается, закатывается крышкой и закапывается в землю на две недели. После банка выкапывается и полученное средство принимается по ½ стакана трижды в сутки.
Существует много рецептов, каждый из них по-своему хорош, а некоторые и вовсе могут остановить рост опухоли. Перед тем как применить тот или иной рецепт, лучше проконсультироваться с врачом, чтобы не нанести вред здоровью, ведь есть и такие методы, которые могут спровоцировать интенсивный рост новообразования.
По секрету
- Невероятно… Можно вылечить хронический цистит навсегда!
- Это раз.
- Без приема антибиотиков!
- Это два.
- За неделю!
- Это три.
Перейдите по ссылке и узнайте как это делают наши подписчицы!
Важно знать! ×aginekolog.ru
Толщина стенки мочевого пузыря: норма и отклонения
Утолщение стенок мочевого пузыря - это заболевание, которое встречается часто, но диагностируется только с помощью ультразвукового исследования. При правильной и своевременной диагностике заболевания у пациента есть все шансы вылечиться.
Симптомы патологии
При появлении следующих симптомов нужно немедленно обратиться к врачу:
- Частое мочеиспускание, которое сопровождается резкой болью и жжением внизу живота, - один из основных симптомов того, что с мочевыводящей системой что-то не так. Возможно, это признаки болезни почек, воспаления, образования опухоли.
- Когда в моче появилась кровь, это, скорее всего, признак образования камней в мочевыводящей системе. А также это может быть результатом травмы от удара в данную область.
- Мочеиспускание не приносит облегчения. Остается чувство наполненности в мочевом пузыре.
- Анализ мочи показал наличие в ней белка и превышение нормы лейкоцитов.
Все эти симптомы дают повод врачу отправить больного на УЗИ органов мочеполовой системы. Когда становится ясно, что стенки утолщены, нужно выявить причину, повлекшую подобное состояние.
Причины утолщения стенок мочевого пузыря
Утолщение стенки мочевого пузыря образуется по следующим причинам:
- У мужчин зачастую возникают проблемы с протоками предстательной железы, в них попадают камни, образовавшиеся в мочевыводящей системе. В такой ситуации больного срочно отправляют на УЗИ органов половой системы.
- Если у человека в лоханке почки заметно расширение, которое называется гидронефрозом, пациента обследуют на заболевания почек и мочеточников.
- Дивертикул мочевого пузыря. Это выпячивание на стенке органа. При данном образовании мочеиспускание происходит сначала из самого мочевого пузыря, затем из этого мешочка. Если из мешочка не уходит вся моча, может начаться воспаление.
- Воспаление мочевого пузыря нередко заканчивается появлением твердых неправильных участков на его стенках.
- Иногда возникает инфекция, вызванная гельминтами. Она называется шистосомозом. В таком случае утолщение стенок происходит из-за накопления кальция.
Утолщение стенок мочевого пузыря причины имеет и локального характера:
- Обилие складок на стенках мочевого пузыря, которые появились из-за недостаточного его наполнения.
- Раковые опухоли. Данные образования безболезненны.
- Появление в органе гранулем, которые возникли по причине туберкулеза.
- Гематомы от травм.
- Полипы в мочевом пузыре, которые могут быть разных размеров: от маленьких до очень больших.
Нормальная толщина стенок
Для того чтобы диагностировать утолщение стенок мочевого пузыря, необходимо иметь представление о норме толщины. Только специалист может правильно расшифровать результаты ультразвукового исследования мочеполовой системы и сделать вывод, что толщина стенки выше нормы. Нормальный орган имеет строгие характеристики и пропорции:
- Форма органа в нормальном состоянии круглая.
- При сканировании контуры сохраняются четкими и ровными.
- Толщина стенок 3-5 мм. Надо помнить, что норма толщины может быть и ниже, если мочевой пузырь полный.
- Норма тока мочи 14 см в секунду.
- В мочевом пузыре после мочеиспускания должна оставаться моча, но не больше 50 мл.
Лечение патологии
Если при исследовании мочевого пузыря обнаружены отклонения от нормы, а в моче выявлены признаки воспаления или кровотечения, то назначается лечение. Лечить больного необходимо в стационаре, чтобы он постоянно находился под наблюдением специалистов.
В первую очередь снимается воспаление, затем удаляется взвесь. В медикаментозное лечение входит использование антибиотика, чтобы уничтожить инфекцию и остановить воспалительный процесс. В зависимости от тяжести заболевания курс антибиотиков назначается не менее чем на 15 дней.
При утолщении стенок назначается лечение такими препаратами, как Холензим, Аллохол, Оксафенамид. Однако если у пациента проблемы с желчным пузырем, то назначаются Папаверин, Эуфиллин, Атропин. В случае обнаружения опухоли в мочевом пузыре проводится хирургическая операция. Если опухоль окажется злокачественной, необходима будет химиотерапия.
Лечение народной медициной
Лечить мочевой пузырь можно и средствами народной медицины, однако надо помнить, что такая терапия поможет только в комплексе с медикаментозной.
Применять эти рецепты нужно лишь с разрешения врача, который может предсказать возможную реакцию на тот или иной метод лечения. Только врач сможет следить за результатом лечения и измерять толщину стенок мочевого пузыря.
Необходимо принимать травяной сбор из 2 частей мяты, 4 частей корня одуванчика, 1 части чистотела, 2 частей цветков пижмы, 4 частей корня лапчатки. Готовить сбор легко: 1 ст.л. заварить стаканом кипятка и пить 3 раза в день до еды.
Можно взять морковный, свекольный соки, сок алоэ и черной редьки, добавить водку и мед, все ингредиенты берут в равных долях. Затем банку со смесью герметично закрыть и закопать в землю. Через 2 недели можно доставать и пить по 0,5 стакана 3 раза в день.
Таким образом, утолщение стенок мочевого пузыря - это не болезнь и не норма. Это следствие других заболеваний. Соответственно, лечится не утолщение, а приведшее к нему заболевание. А чтобы не доводить состояние до тяжелых последствий, необходимо чаще и внимательнее проверять свое здоровье и не запускать обнаруженные воспаления и заболевания. Будьте здоровы!
uropraktik.ru
Объем мочи у человека
Нормальный объем мочевого пузыря достигает полулитра, а размер его варьируется в зависимости возрастной категории человека, его роста и веса. Исходя из индивидуального устройства организма, орган может растягиваться и вмещать в себя до 1-го литра жидкости. Размер мочевой полости определяется при помощи ульразвукового исследования или же благодаря специальным формулам.
Объем органа в норме
Размеры у женщин и у мужчин
Размер пузыря зависит от пола человека и его возраста. Рассмотрим нормальные показатели:
- у женщин объем пузыря варьируется от 250-ти до 500 миллилитров;
- у мужчин — от 350-ти до 700 миллилитров.
Объем органа у новорожденных и детей постарше
Мочевой пузырь новорожденного ребенка составляет около 50-ти миллилитров, увеличиваясь по неделям. Размер органа у детей постарше также увеличивается по мере взросления и составляет:
- у детей до 1 года — 35—50 мл;
- от 1-го до 3-х лет — 50—70 мл;
- от 3-х до 8-ми лет — 100—200 мл;
- от 9-ти до 10-ти лет — 200—300 мл;
- от 11-ти до 13-ти лет — 300—400 мл.
Нормальная толщина стенок органа
 УЗИ-диагностика точно определит все показатели органа.
УЗИ-диагностика точно определит все показатели органа.Чтобы понять, увеличились ли стенки мочевого пузыря, важно точно знать, какая толщина стенок должна быть в норме. Определяется показатель при помощи ультразвукового исследования мочевой системы, и исключительно доктор может верно истолковать результаты анализа. Здоровый орган должен иметь следующие характеристики:
- круглую форму;
- четкие и ровные контуры;
- толщину стенок в пределах от 3-х до 5-ти миллиметров (важно отметить, что их толщина может быть немного меньше, когда пузырь наполнен);
- норму оттока мочи в 14 секунд;
- наполнение мочевого пузыря — 50 миллилитров в час;
- остаток мочи в пределах 50-ти миллилитров.
Что влияет на размер мочевой полости?
Емкость пузыря иногда меняется на протяжении жизненного цикла. Изменение размеров органа зависит от таких факторов:
- операций на малом тазу;
- патологий в строении соседствующих органов;
- употребления определенных медикаментов;
- доброкачественных и злокачественных новообразований в органе;
- патологий неврологического характера;
- периода беременности;
- пожилого возраста.
 Простатит у мужчин может стать причиной увеличения размера мочевого пузыря.
Простатит у мужчин может стать причиной увеличения размера мочевого пузыря.Размеры мочевого пузыря, согласно многим исследованиям, могут меняться из-за сильных стрессов, это наблюдается у женщин и мужчин. Чтобы вернуть былую вместимость мочевого пузыря, специалисты помогают пациенту избавиться от нервного напряжения и восстановить эмоциональный фон. Благодаря этому больной может снова осуществлять контроль над процессом мочеиспускания.
Некоторые из вышеперечисленных изменений обратимы, и диаметр мочевого пузыря возвращается к тому размеру, какого он был до этого. Касается это периода беременности и употребления определенных видов медикаментов. В случаях изменения объема мочевого пузыря из-за других факторов, вернуться к прежнему размеру он сможет только после того, как доктор проведет правильное лечение или, в некоторых случаях, оперативное вмешательство.
Вернуться к оглавлениюКак проявляются изменения размера органа?
Отклонения в толщине стенок мочевого пузыря и его размере не остаются без внимания, поскольку меняют жизнь пациента в худшую сторону. Больные начинают испытывать такую симптоматику:
- учащенные мочеиспускательные позывы (больше 5-ти раз днем и около 3-х раз ночью);
- неконтролируемые позывы к мочеиспусканию;
- уменьшение количества выводимой урины.
В случаях, когда пузырь уменьшается, он скорее заполняется уриной, из-за чего позывы к мочеиспусканию учащаются. Если же орган увеличивается в размерах, а количество мочи не возрастает, тоже начинаются сбои в процессе мочеиспускания, которые характеризуются постоянными позывами к посещению туалета.
Вернуться к оглавлениюКак произвести расчет размера органа?
У взрослых людей
Чтобы определить вместительность органа, специалисты проводят УЗИ мочевого пузыря, позволяющее позволяет автоматически узнать его емкость. Применяются полученные сведения для изучения мочевой полости, проверки наличия болезней мочеиспускательной системы и исследования объема оставшейся мочи. Впрочем, существует способ определения размера органа без отправления на УЗИ.
Формулы, с помощью которых устанавливается емкость органа взрослого человека женского и мужского пола:
- Емкость мочевого пузыря (в миллилитрах) = 73 + 32 х N (N — это возраст пациента);
- ЕМП = 10 х М (М — масса тела пациента);
- ЕМП = 0,75 х А х L х Н (А — это ширина, L — длина, а Н — высота мочевого пузыря, которые можно узнать с помощью катетеризации органа).
У новорожденных и детей
Какой должна быть емкость органа у ребенка? У новорожденного мочевой пузырь определяется только на 12-ю неделю беременности. Размеры органа у новорожденных будут разниться в зависимости от наполненности полости. У детей же до 10-ти лет емкость пузыря определяется согласно следующей формуле: 600 + (100 х (N -1)), где N — это возраст ребенка. Для детей старше 10-ти лет формула меняется: 1500 х (S: 1,73), где S — это поверхность тела. Параметры поверхности тела можно взять из приведенной ниже таблицы.
Таблица с готовым расчетом поверхности тела в зависимости от веса и роста человека:
| Вес Рост | 40 кг | 45 кг | 50 кг | 55 кг | 60 кг | 70 кг | 80 кг | 90 кг | 100 кг | 120 кг |
| 110 см | 1,04 | 1,09 | 1,14 | 1,19 | 1,24 | 1,32 | 1,40 | 1,47 | 1,54 | 1,66 |
| 120 см | 1,11 | 1,17 | 1,22 | 1,27 | 1,32 | 1,41 | 1,49 | 1,56 | 1,64 | 1,77 |
| 130 см | 1,17 | 1,23 | 1,29 | 1,34 | 1,40 | 1,49 | 1,58 | 1,66 | 1,73 | 1,87 |
| 140 см | 1,24 | 1,30 | 1,36 | 1,42 | 1,47 | 1,57 | 1,66 | 1,75 | 1,83 | 1,98 |
| 150 см | 1,30 | 1,37 | 1,43 | 1,49 | 1,55 | 1,65 | 1,75 | 1,84 | 1,92 | 2,08 |
| 160 см | 1,37 | 1,44 | 1,50 | 1,56 | 1,62 | 1,73 | 1,83 | 1,93 | 2,02 | 2,18 |
| 170 см | 1,43 | 1,50 | 1,57 | 1,63 | 1,69 | 1,81 | 1,92 | 2,01 | 2,11 | 2,28 |
| 180 см | 1,49 | 1,56 | 1,63 | 1,70 | 1,77 | 1,89 | 2,00 | 2,10 | 2,20 | 2,37 |
| 190 см | 1,55 | 1,63 | 1,70 | 1,77 | 1,84 | 1,96 | 2,08 | 2,18 | 2,28 | 2,47 |
| 200 см | 1,61 | 1,69 | 1,76 | 1,84 | 1,91 | 2,04 | 2,15 | 2,27 | 2,37 | 2,5 |
Почему орган уменьшается?
У обоих полов маленький мочевой пузырь может быть из-за таких групп причин:
- Функциональные. Наблюдаются из-за сбоев в работе органа.
- Органические. Диагностируются в случаях патологий строения стенки мочевой полости.
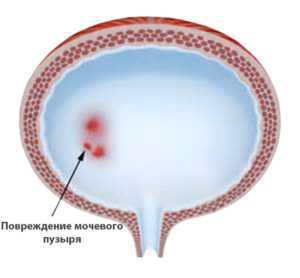 При интерстициальном цистите наблюдается функциональное уменьшение мочевого пузыря.
При интерстициальном цистите наблюдается функциональное уменьшение мочевого пузыря.Функциональное уменьшение характеризуется гиперактивностью мочевого пузыря. Обусловлена эта болезнь сбоями в обеспечении органа нервами или же плохой их деятельности. Во время заболевания пациент испытывает частые мочеиспускательные позывы. Органические причины возникают в случаях развития болезней, для которых характерна долгая продолжительность воспалительных процессов, пагубно сказывающихся на стенках мочевого пузыря. В случаях таких болезней ткани органа начинают замещаться соединительной тканью, в процессе чего его емкость уменьшается. Важно знать, из-за каких заболеваний это происходит:
- Интерстициальный цистит, представляющий собой воспалительные процессы в мочевой полости небактериального характера. При болезни пациент ощущает учащенные мочеиспускательные позывы, болевые ощущения в области брюшины, нередко— небольшое содержание в урине крови.
- Туберкулез органа, являющийся бактериальной болезнью, провоцируют которую палочки туберкулеза.
- Цистит лучевой — воспалительные процессы в мочевой полости из-за химиотерапии.
- Шистосомоз, представляющий собой болезнь, развивающуюся из-за заражения плоским червем.
- Длительный искусственный вывод мочи, например, после оперативного вмешательства.
Причины увеличения объема мочевого пузыря
Показатели увеличенного мочевого пузыря появляются в случае таких болезней:
- ишурия (задержка урины, когда орган переполнен, но не может вывести мочу);
- мочекаменная болезнь;
- камни в мочеточниках;
- новообразования в мочевыводящем канале;
- простатит;
- новообразования в предстательной железе;
- полипы.
Помимо этого, увеличиться мочевая полость может из-за таких факторов:
- воспалительных процессов в желчном пузыре;
- новообразований в мозгу, из-за которых контроль над процессом мочеиспускания становится невозможен;
- рассеянного склероза;
- патологий предстательной железы (у пациентов мужского пола, которым исполнилось больше 40 лет);
- сахарного диабета;
- воспаления женских придатков;
- катетеризации мочевой полости (в случаях, когда катетер установили неверно):
- хирургических операций, из-за которых появилось раздражение мочевой системы, а впоследствии — отечность мочевой полости и задержка мочи.
На увеличение размера полости оказывает влияние и употребление такого рода лекарственных средств как:
- парасимпатолитики (применяются для предупреждения или устранения спазмов);
- опиаты (употребляются для купирования сильных болей);
- успокоительные препараты;
- ганглионарные блокаторы (применяются для снижения артериального давления);
- некоторые виды анестезии.
Что делать при изменении размера пузыря?
Рентгенограмма показывает картинку почек и мочеполовой системы.После того как пациент почувствует любые изменения в деятельности органа, ему важно незамедлительно обратиться за помощью к специалисту и не пытаться заниматься самолечением. Лечащий врач отправит больного на ультразвуковое исследование мочевой системы. Нередко для этих целей назначается и экскреторная урография, представляющая собой рентгенологический способ исследования мочеиспускательных путей, базирующийся на возможности почки выделять определенные рентгеноконтрастные вещества, введенные в организм, впоследствии чего рентгенограмма показывает картинку почек и мочевыводящих путей. Применяется также цистоскопия, при которой врачи осматривают внутреннюю поверхность мочевой полости с помощью эндоскопа.
После изучения результатов обследования врач назначает правильную терапию, в которой основной упор делается на устранение факторов, спровоцировавших нарушения размера пузыря. Если его емкость уменьшена, применяется гидродилятация, с помощью которой врачи могут увеличить размер органа нагнетанием в него жидкости. Помимо этого, через мочеиспускательный канал вводят нейротоксины (токсины, специфически воздействующие на нервные клетки). Иногда докторам приходится прибегать к хирургическим вмешательствам, наиболее распространенным из которых является цистэктомия. Она представляет собой нелегкую полостную операцию, в ходе которой производится полное или неполное удаление пузыря, а в особо сложных ситуациях — и рядом находящихся лимфатических узлов, и соседствующих органов мочеполовой системы.
Если у пациента диагностирован увеличенный пузырь, производят его катетеризацию. Для этого в мочевыводящий канал вводится полая трубка (катетер), чтобы урегулировать вывод урины. Помимо этого, прописываются лечение лекарственными препаратами, лечебная гимнастика и физиотерапия. В случаях, когда увеличение размеров мочевого пузыря началось из-за раковых опухолей, пациенту также назначается цистэктомия.
etopochki.ru
УЗИ мочевого пузыря. Что такое УЗИ, показания, какие болезни выявляет
Ультразвуковое исследование (УЗИ) – это особый метод диагностики на основе действия ультразвуковых волн, который помогает определять форму, структуру, положение и движение исследуемого органа, ткани или патологического очага. Ультразвуковой метод диагностики является неинвазивным методом, безвредным, безопасным, атравматичным и практически не имеет противопоказаний. В диагностике заболеваний многих органов ультразвуковое исследование является предпочтительным, первым, а порой и основным методом исследования.История В 1794 году были открыты ультразвуковые волны итальянским физиком и натуралистом Ладзаро Спалланцани, который изучал летучих мышей. Первый сгенерированный ультразвуковой сигнал принадлежит английскому ученому Галтону в 1876 году. Теоретическую основу ультразвукового метода заложили братья Кюри в 1880 году, которые обнаружили и исследовали пьезоэлектрический эффект (эффект, основанный на ультразвуковых колебаниях). На основе их работ в конце 20-х – начале 30-х годов двадцатого века русский ученый Соколов разработал метод применения ультразвука в промышленности для выявления дефектов в металле. Позже ультразвук начали использовать в ветеринарии.
В медицине ультразвуковой метод начали пытаться использовать к концу 30-х годов двадцатого века. Первыми попытками в ультразвуковой диагностике были исследования мозга человека братьями Дуссик. Обнаруженные неоднородные зоны на изображениях братья принимали за опухоли. Однако позже было доказано, что это были отображения структуры костей.Ультразвуковая эра диагностики началась с создания первого рабочего аппарата УЗИ в 1949 году американским ученым Дугласом Хаури. Важным этапом в развитии ультразвуковой диагностики стали работы австрийского ученого Кристиана Доплера, основанные на зависимости частоты регистрируемых волн от скорости исследуемого объекта. На основе эффекта Доплера исследуют ток крови в крупных сосудах и камерах сердца. С 60-х годов двадцатого века метод ультразвукового исследования широко распространился в клинической практике.
В начале 90-х годов двадцатого века ученые из Японии, Китая, США начали использовать в акушерской и гинекологической практике трехмерное и даже четырехмерное ультразвуковое исследование. Оно позволило врачам диагностировать внутриутробно различные аномалии развития плода, которые выявляются по внешнему виду плода (расщепление губы, аномалии развития позвоночника, полидактилия и другие).
Статистика В современной медицине метод ультразвукового исследования зачастую является первым и основным инструментальным методом диагностики многих заболеваний органов и систем. Одним из основных достоинств УЗИ является его дешевизна по сравнению с рентгенологическим методом исследования, компьютерной томографией или ядерно-магнитным резонансом.
Благодаря скрининговым программам УЗИ, которые постепенно вводятся в различных областях медицины, диагностируются многие патологии и заболевания органов до проявления их клинических признаков. Особенно успешны такие программы в онкологии, гинекологии и акушерстве. Ультразвуковой скрининг эффективен при ранней диагностике онкологических заболеваний молочных желез (у женщин старше 40 лет) и простаты (у мужчин старше 50 лет). Скрининг программы в акушерстве с точностью до 90 – 95 процентов диагностируют различные аномалии внутриутробного развития плода. Благодаря ранней ультразвуковой диагностике в настоящее время снижена перинатальная смертность более чем в 3 – 5 раз.Современные аппараты ультразвукового исследования позволяют с высокой точностью выявлять патологии внутренних органов. Диагностическая точность УЗИ при исследовании паренхиматозных органов на наличие повреждений составляет 92 – 95 процентов. Присутствие жидкости в организме (перитонит, кисты, скопление крови) обнаруживается методом ультразвукового исследования с точностью до 97 процентов.
Согласно международной статистике, во время УЗИ органов брюшной полости у здоровых людей в 10 процентах случаев выявляются патологии, ранее не диагностируемыеИнтересные факты Праотцами современных медицинских аппаратов ультразвукового исследования являются военно-промышленные гидролокационные установки SONAR (аббревиатура от sound navigation and ranging – с английского – звуковая навигация и определение дальности) и RADAR (аббревиатура от radio detection and ranging – с английского – радиообнаружение и определение дальности). Обе системы были сконструированы в 20-х – 30-х годах двадцатого века в США (SONAR) и Великобритании (RADAR). Их работа основывается на генерации звуковых импульсов, направление их в сторону исследуемого объекта и приеме отраженных от объекта звуковых сигналов.
Первое ультразвуковое исследование всего организма человека совершили американские ученые Холмс и Хоур в пятидесятые годы двадцатого века. Они смастерили из башни самолета В29 большой бак и заполнили деминерализованной водой. Поместив в бак человека, они пропустили ультразвук вокруг оси в 360 градусов, тем самым, сканировав полностью человеческое тело. Метод ультразвукового исследования состоит в регистрации и компьютерном анализе ультразвуковых волн, которые отражаются от биологических структур организма. Ультразвуковыми волнам являются механические колебания среды с частотой более 20 тысяч циклов за одну секунду (более 20 тысяч Герц). Частота этих волн настолько высока, что человеческое ухо не в состоянии их уловить. В современной медицине ультразвуковые аппараты работают с частотами более 2 – 10 мегагерц (1 мегагерц равен 1 миллиону герц), в зависимости от исследуемого органа. Так, при ультразвуковом исследовании щитовидной железы используют частоту в 7,5 мегагерц, для органов малого таза и брюшной полости – частоты от 2,5 до 3,5 мегагерц, а для глаза 10 – 15 мегагерц. Ультразвуковые волны, используемые в медицине, являются продольными волнами, обладающими высокой проникающей способностью. Они могут проходить через ткани и структуры организма, которые не пропускают видимый свет. При помощи специальных датчиков (акустических преобразователей) электрические сигналы преобразовываются в ультразвуковые импульсы и посылаются в ткани организма. За одну секунду посылается более 1000 импульсов. Длительность подачи одного импульса составляет одну микросекунду. Такие малые величины безвредны на биологическом уровне, следовательно, не обладают побочным эффектом. Посланные звуковые импульсы проходят сквозь ткани и структуры организма, отражаются от них по типу эха и возвращаются обратно. Датчик, генерирующий ультразвук, является одновременно и приемником возвращенных ультразвуковых импульсов. Регистрируя, он преобразовывает их вновь в электрические сигналы, которые отражаются на мониторе компьютера в виде изображения. Полученное изображение отражает все ткани и структуры, через которые прошли ультразвуковые волны.Все среды и ткани организма обладают различным акустическим сопротивлением (свойством препятствовать распространению ультразвуковых волн). Это сопротивление различно в зависимости от плотности сред и тканей и скорости распространения ультразвука в них. На границе двух сред, акустическое сопротивление которых различно, часть ультразвуковых волн проходит дальше, а часть отражается и возвращается к датчику. Чем больше разница акустического сопротивления граничащих сред, тем большее количество волн отражается. Воздух, газ, кости, камни обладают высоким коэффициентом акустического сопротивления. Когда ультразвуковые волны проходят через мягкие ткани и на их пути появляются кости или камни, то более 40 процентов волн отражаются, а когда появляется газ или воздух – то практически 100 процентов. Все жидкости организма обладают самым низким коэффициентом акустического сопротивления, и практически все ультразвуковые волны проходят дальше.
Чем быстрее и больше волн возвращается, тем более ярким (белым) является полученное изображение. Чем больше волн поглощается средой, тем более затемненным (черным) становится ее картинка. Среды, которые дают светлые изображения, называют эхопозитивными, а темные или черные структуры – эхонегативными.Виды УЗИ режимов
По принципу регистрации все ультразвуковые аппараты можно разделить на два вида. Первый вид аппаратов определяет все анатомические структуры, визуализирует их и измеряет. К ним относятся УЗИ в А-, В- и М-режиме. А- и М-режимы называются одномерными или эхографией. В-режим дает двухмерное изображение и называется сонографией или сканированием.А-режим
Результаты исследования в А-режиме представляют собой кривую с различной амплитудой на оси времени. «А» от английского слова amplitude – амплитуда. Отраженные волны регистрируются в виде пиков. Количество пиков указывает на количество отражающих структур или сред. Данный режим используется в офтальмологии и неврологии.М-режим
М-режим используется для исследования работы сердца, которое находится постоянно в движении. «М» от английского слова motion – движение. Отраженные ультразвуковые волны от движущихся структур сердца регистрируются в виде нескольких кривых на оси времени. По их форме и расположению судят о характере сердечных сокращений.В-режим
При ультразвуковом исследовании в В-режиме получается черно-белое изображение анатомических структур с различными по яркости деталями в режиме реального времени. «В» от английского слова bright – яркость. На основе такого изображения можно определить параметры (размеры, объемы) исследуемого объекта. В-режим используется практически во всех областях медицины.Второй вид аппаратов способен получить кинематическое (в движении) изображение быстро протекающих процессов (движение крови по сосудам, сокращение камер сердца).
Такой вид ультразвукового исследования, основанный на эффекте Доплера (по имени австрийского ученого), именуется допплерографией. Этот эффект заключается в том, что ультразвуковые импульсы отражаются с разной частотой от движущихся объектов. Частота отражения возрастает, когда объекты движутся в сторону датчика, и уменьшается, когда объекты отдаляются от него. Чаще всего допплерография используется для исследования кровотока в крупных сосудах и камерах сердца. В настоящее время многие современные аппараты УЗИ комбинируют в себе оба вида. Ультразвуковое исследование в диагностических целях используется практически во всех областях медицины.Областями медицины, в которых практикуют ультразвуковое исследование, являются:
- неврология и нейрохирургия;
- офтальмология;
- эндокринология;
- акушерство и гинекология;
- кардиология и кардиохирургия;
- пульмонология;
- гепатология;
- нефрология;
- общая хирургия;
- травматология;
- онкология.
Офтальмология
Широкое применение в офтальмологии получили ультразвуковые аппараты с исследованием в А- и В-режиме. УЗИ в А-режиме используется в хирургии катаракты (помутнения хрусталика) для определения диоптрии хрусталика и продольной оси глаза. Ультразвуковое исследование в В-режиме помогает определить состояние структур задней камеры глаза в случае непрозрачности передних сред (роговицы, хрусталика). С его помощью легко диагностируются отслоения сетчатки, отслоение стекловидного тела, инородные тела, объемные образования (опухоли, отеки, кровоизлияния).В эндокринологии методом ультразвукового исследования диагностируются различные заболевания щитовидной железы (кисты, опухоли, аномалии развития).
Акушерство и гинекология
В акушерстве ультразвуковое исследование является приоритетным методом диагностики за счет своей безвредности. Во время нормально протекающей беременности женщины обязательно проходят УЗИ 3 раза (в 12 – 13 недель, в 18 – 21 недель и после 30-ой недели). Это делается с целью мониторинга внутриутробного развития плода и своевременной диагностики любых аномалий развития. Во время ультразвукового исследования определяются биометрические данные плода (целостность скелета, количество конечностей, их функциональность), его пол, предполагаемые масса тела и длина. Ультразвуковое исследование в гинекологии помогает выявить различные болезни матки и ее придатков (эндометриоз, миомы, кисты, опухоли, внематочные беременности, аномалии развития). С диагностической точностью более 95 процентов выявляются любые скопления жидкости (крови, гноя) в области малого таза. Показанием к УЗИ также является бесплодие.Кардиология и кардиохирургия
Основная цель ультразвукового исследования в кардиологии и кардиохирургии – оценка органического и функционального состояния сердца и крупных кровеносных сосудов. Эхокардиография (УЗИ сердца) определяет все необходимые параметры сердечно-сосудистой системы.Параметры сердечно-сосудистой системы, которые определяются во время эхокардиографии:
- размеры камер сердца;
- толщина стенок предсердий и желудочков;
- строение и диаметр клапанов;
- кровоснабжение сердечной мышцы;
- скорость тока крови по крупным сосудам и полостям сердца.
В пульмонологии (наука, изучающая органы дыхания) ультразвуковое исследование применяется редко. Главным образом УЗИ назначаются пациентам для определения жидкости в плевральных полостях. При подозрении на тромбы или эмболии легочной артерии и ее крупных ветвей используют допплерографию.
Особой диагностической важностью обладает ультразвуковое исследование печени. В гепатологии благодаря УЗИ диагностируют диффузные и локальные заболевания паренхимы печени (гепатиты, кисты, новообразования). На ультразвуковых изображениях хорошо визуализируются камни в желчных путях и желчном пузыре. Портальная гипертензия диагностируется на основе результатов допплер-УЗИ.
В нефрологии методом ультразвукового исследования выявляют органические поражения почек и мочевыводящих путей. УЗИ легко диагностирует врожденные (разное количество почек и мочевыводящих путей, их деформация) и приобретенные (кисты, опухоли) патологии, камни и песок в почках и мочеточниках.
Общая хирургия и травматология
Практически во всех хирургических патологиях ультразвуковое исследование является предпочтительным методом экстренной диагностики. При остром аппендиците, перитоните, острой кишечной непроходимости и различных травмах органов брюшной полости для постановки предварительного диагноза и определения дальнейшей тактики лечения первым инструментальным исследованием является УЗИ. Ультразвуковой метод исследования в травматологии используется значительно реже, чем в других областях медицины, однако он достаточно информативен при диагностике заболеваний мышц, связок и суставов.В онкологии ультразвуковое исследование широко применяется для обнаружения доброкачественных и злокачественных новообразований в различных тканях и органах, а также их метастазов (в случае злокачественных опухолей).
Существует несколько способ проведения УЗИ мочевого пузыря. Анализируя клиническую картину заболевания и индивидуальные особенности пациента, врач определяет наиболее оптимальный метод проведения этого исследования.Методы реализации УЗИ мочевого пузыря:
- трансабдоминально – через переднюю стенку брюшной области;
- трансректально – через прямую кишку;
- трансвагинально – через влагалище;
- трансуретрально – через мочеиспускательный канал.
Трансректальное УЗИ мочевого пузыря (ТРУЗИ)
Трансректальная диагностика ультразвуком проводится при помощи датчика, который вводится в прямую кишку пациента. Данный метод назначается чаще всего мужчинам и пациенткам с девственной плевой, у которых существуют противопоказания для УЗИ через переднюю стенку брюшной полости. Трансректальное УЗИ также целесообразно в тех случаях, когда исследуются связь между патологическими изменениями простаты и мочевого пузыря. Отсутствие жировой ткани между стенками прямой кишки и предстательной железой позволяет получать информативные данные во время диагностики.Трансвагинальное УЗИ мочевого пузыря (ТВУЗИ)
Трансвагинальное УЗИ – это осмотр мочевого пузыря при помощи УЗ-датчика, который вводится во влагалище. Такой вид обследования назначается пациенткам с пустым мочевым пузырем и тем, чье состояние не позволяет провести трансабдоминальную ультразвуковую диагностику. Многие специалисты считают ТВУЗИ более точным и информативным методом.Трансуретральное УЗИ (ТУУЗИ)
Трансуретральное УЗИ представляет собой метод диагностики, при котором датчик вводится в уретру. Назначается ТУУЗИ в тех случаях, когда нужно определить или исключить связь между заболеваниями мочевого пузыря и мочеиспускательного канала. Трансуретральное УЗИ позволяет определить степень поражения стенок мочеиспускательного канала и вовлеченность в этот процесс прилегающих органов. Данный способ обеспечивает качественную визуализацию уретры, но требует предварительной медикаментозной подготовки пациента. Необходимость анестезии и высокая вероятность осложнений (повреждение уретры датчиком) делают этот метод одним из самых малоиспользуемых. Мочевой пузырь – это полый мышечный орган, который меняет свои размеры в зависимости от его наполнения.Параметры мочевого пузыря, выявляемые при УЗИ:
- форма;
- структура;
- объем;
- толщина стенок;
- наполнение и опорожнение;
- остаточная моча.
Факторы, оказывающие влияние на объем мочевого пузыря:
- беременность;
- операции на органах малого таза;
- опухоли;
- патологические изменения прилежащих органов.
Показания к ультразвуковой диагностике мочевого пузыря:
- частые мочеиспускания;
- болезненные мочеиспускания;
- примеси в моче (кровь, осадок);
- симптомы камня в мочевом пузыре;
- задержка мочи;
- резкие или тянущие боли внизу живота.
Виды хирургического лечения, требующие проведения УЗИ мочевого пузыря:
- удаление опухолевых образований - может проводиться эндоскопическим методом или резекцией;
- цистолитотомия (извлечение камней из мочевого пузыря);
- трансуретральная резекция простаты – один из методов лечения аденомы простаты, которое заключается в удалении аденомы эндоскопическим методом через мочевой пузырь;
- операции на мочеиспускательный канал, мочеточники;
Поскольку мочевой пузырь находится рядом с другими органами малого таза, то симптомы его заболевания часто имитируют другие патологии и наоборот. Поэтому показаниями к УЗИ мочевого пузыря могут быть симптомы со стороны других органов малого таза. Например, частые мочеиспускания могут быть спровоцированы воспалением простаты (простатитом) или маточных труб (сальпингитом). Также изменения в мочевом пузыре могут отражать аномалии развития мочеточников, почек.
Заболевания органов малого таза, которые требуют проведения УЗИ мочевого пузыря:
- воспаление простаты;
- воспаление маточных труб и яичников;
- воспаление мочеточников;
- аномалии развития мочеточников;
- заболевания почек;
| Патология или симптом | Цель назначения | Признаки заболевания |
| Хроническое и острое воспаление мочевого пузыря. | Выявить изменения в слизистой. | Острый цистит На фоне эхонегативной картины мочевого пузыря обнаруживаются множественные эхогенные частички. Этот феномен называется «осадком в мочевом пузыре».Хронический цистит Стенка мочевого пузыря утолщена, более 0,5 см, контуры стенок неровные. |
| Опухоли органов малого таза. | Выявить наличие метастазов в мочевом пузыре. | В мочевом пузыре эхопозитивные округлые образования, чаще всего множественные. |
| Камни в мочевом пузыре. |
| На УЗИ регистрируются гиперэхогенные округлые образования, позади которых эхогенная или акустическая дорожка. Важным диагностическим критерием при УЗИ является подвижность камня. Для этого во время проведения УЗИ просят пациента поменять положение (например, лечь на бок). При смене положения камень сдвигается. |
| Опухоли (злокачественные и доброкачественные) в мочевом пузыре. |
| На экране эхопозитивное или эхонегативное образование, в зависимости от вида опухоли. Злокачественные опухоли Как правило, злокачественные опухоли неоднородны по своей эхоструктуре - в них наблюдаются и эхонегативные участки (зоны некроза), и гиперэхогенные места. Края таких опухолей, чаще всего, неровные и размытые.Доброкачественные опухоли Структура таких опухолей однородная, а края ровные. Мочевой пузырь симметричен. |
| Задержка мочи в результате закупорки мочеиспускательного канала камнем или опухолью, в результате травмы или других патологий. |
| Идентифицировать заброс мочи из мочевого пузыря в мочеточники. |
| Гематурия (кровь в моче). | Выяснить источник крови. |
|
| Нейрогенный мочевой пузырь. | Определить толщину стенки и исключить органическое поражение мочевого пузыря | Равномерное утолщение стенки мочевого пузыря (более 5 мм). |
| Аномалии развития мочевого пузыря. | Определить локализацию и вид аномалии | Чаще всего обнаруживается заброс мочи из мочевого пузыря в мочеточники. |
| Гиперплазия простаты, а также травмы мочеиспускательного канала. | Определить размеры мочевого пузыря. | Увеличение мочевого пузыря. |
Органы, подвергающиеся диагностике при УЗИ малого таза:
Мужчины:- мошонка;
- предстательная железа;
- яички.
- матка;
- влагалище;
- маточные трубы;
- яичники.
Виды УЗИ мочевого пузыря:
- трансабдоминальное – датчик прилаживается к нижней части живота;
- трансректальное – специальный датчик вводится в прямую кишку;
- трансвагинальное – датчик вводится во влагалище;
- трансуретральное – специальный датчик вводится через мочеиспускательный канал.
- предупреждение образования газов в кишечнике;
- наполнение мочевого пузыря.
Трансвагинальное УЗИ (через влагалище) – уменьшение количества газов в кишечнике;
Трансуретральное УЗИ (через мочеиспускательный канал) – проведение предварительных гигиенических мероприятий пациентом.
Предварительные мероприятия перед проведением УЗИ мочевого пузыря через брюшную стенку:- подготовка кишечника;
- наполнение мочевого пузыря.
Продукты, которые необходимо избегать перед УЗ-исследованием мочевого пузыря:
- овощи и фрукты, не прошедшие термическую обработку;
- горох, фасоль и другие бобовые культуры;
- молочные продукты;
- сдобные кондитерские изделия;
- кофе и кофейные напитки;
- газированная вода;
- алкоголь.
Подготовка мочевого пузыря
Ультразвуковая диагностика осуществляется при полном мочевом пузыре. Как правило, мочевой пузырь наполняется естественным путем. За 4 – 5 часов пьется от двух до трех стаканов воды и воздерживается от походов в туалет. Если наполнение мочевого пузыря по каким-то причинам задерживается (из-за патологий почек), рекомендуется прием мочегонных препаратов. Для этого за полчаса – час до исследования пациенту дают препарат (как правило, таблетку фуросемида), чтобы форсировать мочеобразование почками.Этапы подготовки мочевого пузыря перед УЗИ:
- употребление большого количества жидкости:
- воздержание от мочеиспускания;
- прием мочегонных препаратов.
Норма воды для подготовки ребенка к ультразвуковой диагностике мочевого пузыря:
- от 1 до 2 лет – не менее 100 миллилитров (половина стакана);
- от 2 до 7 лет – 250 миллилитров (один стакан);
- от 7 до 11 лет – 400 миллилитров (полтора стакана);
- от 11 до 15 лет – половина литра (два стакана).
- травяной чай;
- морс;
- негазированная минеральная вода;
- компот.
Прием мочегонных препаратов
В экстренных случаях ультразвуковой диагностики врач может назначить однократный прием медикамента с мочегонным действием. Данный метод применяется редко, так как у большого количества пациентов существуют противопоказания для лекарств такого характера. Для проведения трансректальной ультразвуковой диагностики следует опорожнить прямую кишку.Способы подготовки прямой кишки к трансректальному УЗИ мочевого пузыря:
- микроклизма;
- ввод в прямую кишку свечей с глицерином;
- прием слабительного на растительной основе.
- шприц Жане (медицинский шприц больших объемов – от 150 до 200 миллилитров) или спринцовка (резиновый баллон в форме груши);
- раствор – 100 – 200 миллилитров;
- средство для смазывания наконечника.
Глицериновые свечи
Свечи с глицерином оказывают мягкий раздражающий эффект на слизистую кишечника, вызывая его сокращение. Суппозитории вводятся ректально за несколько часов до посещения врача. Перед применением препарата следует тщательно ознакомиться с инструкцией.Препараты со слабительным действием
Прием препаратов слабительного действия поможет опорожнить кишечник перед проведением трансректального УЗИ мочевого пузыря. Отдавать предпочтение следует средствам на растительной основе.Препараты со слабительным эффектом:
- фитолакс – на основе мякоти абрикоса и сенны;
- сенаде, сенадексин – на базе сенны;
- мукофальк, агиолакс – содержит семена подорожника.
Медикаменты со слабительным эффектом быстрого действия:
- фортранс;
- прелакс;
- магния сульфат.
От чего следует отказать перед проведением ТУУЗИ:
- обильные приемы пищи (в день процедуры) – следует ограничиться легким завтраком;
- употребление спиртного (в течение суток перед проведением ТУУЗИ) – алкоголь может вступить в реакцию с анестетиком;
- использование табачных изделий (за два часа до обследования) – усиливает выделение желудочного сока, что может вызвать тошноту во время процедуры.
Факты, которые следует сообщить врачу перед проведением ТУУЗИ:
- наличие аллергии на медицинские препараты;
- болезни дыхательной системы;
- заболевания сердечно-сосудистой системы;
- применяемые лекарства;
- почечные и печеночные патологии;
- злоупотребление алкоголем.
Перечень вещей для проведения УЗИ мочевого пузыря, которые нужно иметь при себе:
- одноразовая пеленка или полотенце – для того, чтобы застелить кушетку;
- салфетки – избавиться от остатков контактного геля;
- презерватив – для датчика, который вводится во влагалище или прямую кишку;
- бахилы.
Эхографические признаки поражения мочевого пузыря:
- равномерное или локальное утолщение стенок мочевого пузыря;
- изменение размеров мочевого пузыря, его уменьшение или увеличение;
- воспалительный инфильтрат или «осадок в мочевом пузыре»;
- эхогенные образования в мочевом пузыре;
- рефлюкс мочи.
Заболевания, сопровождающиеся утолщением стенки мочевого пузыря:
- обструкция шейки мочевого пузыря клапаном или растущей аденомой простаты;
- дивертикулы мочевого пузыря;
- паразитарное поражение мочевого пузыря (например, шистосомоз);
- туберкулезное поражение мочевого пузыря.
Патологии, приводящие к увеличению размеров мочевого пузыря:
- гиперплазия простаты;
- нейрогенный мочевой пузырь;
- камни в мочевом пузыре;
- клапаны в мочеиспускательном канале (чаще всего - у новорожденных).
Состояния, приводящие к уменьшению размеров мочевого пузыря:
- шистосомоз в последней стадии;
- частые циститы на фоне туберкулеза;
- после хирургического вмешательства и химиотерапии.
Варианты эхогенных образований, которые выявляются при УЗИ мочевого пузыря:
- камни в мочевом пузыре;
- кистозные образования;
- полипы мочевого пузыря;
- уретероцеле (сужение устья мочеточника и, как следствие, нарушение оттока мочи);
- злокачественные и доброкачественные опухоли.
Патологии, приводящие к рефлюксу мочи:
- врожденные аномалии развития уретры, мочевого пузыря и мочеточников;
- камни в мочевом пузыре;
- опухолевые образования в мочевом пузыре.
Патологии, при которых невозможно или затруднено проведение ультразвукового исследования мочевого пузыря:
Трансабдоминальный метод (через переднюю стенку брюшной области): Трансректальный метод (через прямую кишку):- воспалительные процессы в кишечнике;
- поражения слизистой;
- аномалии в развитии.
- состояние беременности пациентки;
- воспалительные заболевания.
- непереносимость препаратов для анестезии;
- воспалительное поражение полового члена.
Патологии кожи, при которых ультразвуковое исследование может быть невозможно:
- раны;
- ожоги;
- пиодермия (поражение кожи гнойного характера, вызванное гноеродными кокками);
- герпес (ползучая кожная болезнь, при которой образуются пузырьки);
- кожный туберкулез (заболевание кожи, чаще всего являющееся проявлением туберкулеза внутренних органов);
- болезнь Лайма (инфекционное поражение кожи, основным переносчиком которого является иксодовый клещ);
- изменения кожных покровов при сифилисе и ВИЧ.
Противопоказания для проведения трансректального УЗИ:
- трещины в прямой кишке;
- острая форма геморроя;
- воспаление кожных покровов в зоне ануса;
- предшествующие операции на прямой кишке;
- стриктуры (сужение просвета прямой кишки);
- аномалии в развитии прямой кишки, вызывающие ее непроходимость;
- перенесенное ранее заболевание, связанное с непроходимостью прямой кишки;
- наличие свищей (врожденные или приобретенные отверстия в кишечных стенках);
- воспалительные заболевания кишечника;
- активная дизентерия;
- болезнь Крона (язвы на слизистой оболочке органов ЖКТ);
- аллергия на латекс (материал, из которого изготавливается презерватив для ультразвукового датчика).
- аллергия на латекс;
- наличие девственной плевы у пациентки – обследование в таких случаях проводится через прямую кишку;
- беременность – трансвагинальное УЗИ проводится только в период с 1 по 12 неделю срока;
- инфекционные заболевания половых органов.
www.polismed.com
Нормальная толщина стенки мочевого пузыря
Утолщение стенок мочевого пузыря - это заболевание, которое встречается часто, но диагностируется только с помощью ультразвукового исследования. При правильной и своевременной диагностике заболевания у пациента есть все шансы вылечиться.
Симптомы патологии
При появлении следующих симптомов нужно немедленно обратиться к врачу:
- Частое мочеиспускание, которое сопровождается резкой болью и жжением внизу живота, - один из основных симптомов того, что с мочевыводящей системой что-то не так. Возможно, это признаки болезни почек, воспаления, образования опухоли.
- Когда в моче появилась кровь, это, скорее всего, признак образования камней в мочевыводящей системе. А также это может быть результатом травмы от удара в данную область.
- Мочеиспускание не приносит облегчения. Остается чувство наполненности в мочевом пузыре.
- Анализ мочи показал наличие в ней белка и превышение нормы лейкоцитов.
Все эти симптомы дают повод врачу отправить больного на УЗИ органов мочеполовой системы. Когда становится ясно, что стенки утолщены, нужно выявить причину, повлекшую подобное состояние.
Причины утолщения стенок мочевого пузыря
Утолщение стенки мочевого пузыря образуется по следующим причинам:
- У мужчин зачастую возникают проблемы с протоками предстательной железы, в них попадают камни, образовавшиеся в мочевыводящей системе. В такой ситуации больного срочно отправляют на УЗИ органов половой системы.
- Если у человека в лоханке почки заметно расширение, которое называется гидронефрозом, пациента обследуют на заболевания почек и мочеточников.
- Дивертикул мочевого пузыря. Это выпячивание на стенке органа. При данном образовании мочеиспускание происходит сначала из самого мочевого пузыря, затем из этого мешочка. Если из мешочка не уходит вся моча, может начаться воспаление.
- Воспаление мочевого пузыря нередко заканчивается появлением твердых неправильных участков на его стенках.
- Иногда возникает инфекция, вызванная гельминтами. Она называется шистосомозом. В таком случае утолщение стенок происходит из-за накопления кальция.
Утолщение стенок мочевого пузыря причины имеет и локального характера:
- Обилие складок на стенках мочевого пузыря, которые появились из-за недостаточного его наполнения.
- Раковые опухоли. Данные образования безболезненны.
- Появление в органе гранулем, которые возникли по причине туберкулеза.
- Гематомы от травм.
- Полипы в мочевом пузыре, которые могут быть разных размеров: от маленьких до очень больших.
Нормальная толщина стенок
Для того чтобы диагностировать утолщение стенок мочевого пузыря, необходимо иметь представление о норме толщины. Только специалист может правильно расшифровать результаты ультразвукового исследования мочеполовой системы и сделать вывод, что толщина стенки выше нормы. Нормальный орган имеет строгие характеристики и пропорции:
- Форма органа в нормальном состоянии круглая.
- При сканировании контуры сохраняются четкими и ровными.
- Толщина стенок 3-5 мм. Надо помнить, что норма толщины может быть и ниже, если мочевой пузырь полный.
- Норма тока мочи 14 см в секунду.
- В мочевом пузыре после мочеиспускания должна оставаться моча, но не больше 50 мл.
Лечение патологии
Если при исследовании мочевого пузыря обнаружены отклонения от нормы, а в моче выявлены признаки воспаления или кровотечения, то назначается лечение. Лечить больного необходимо в стационаре, чтобы он постоянно находился под наблюдением специалистов.
В первую очередь снимается воспаление, затем удаляется взвесь. В медикаментозное лечение входит использование антибиотика, чтобы уничтожить инфекцию и остановить воспалительный процесс. В зависимости от тяжести заболевания курс антибиотиков назначается не менее чем на 15 дней.
При утолщении стенок назначается лечение такими препаратами, как Холензим, Аллохол, Оксафенамид. Однако если у пациента проблемы с желчным пузырем, то назначаются Папаверин, Эуфиллин, Атропин. В случае обнаружения опухоли в мочевом пузыре проводится хирургическая операция. Если опухоль окажется злокачественной, необходима будет химиотерапия.
Лечение народной медициной
Лечить мочевой пузырь можно и средствами народной медицины, однако надо помнить, что такая терапия поможет только в комплексе с медикаментозной.
Применять эти рецепты нужно лишь с разрешения врача, который может предсказать возможную реакцию на тот или иной метод лечения. Только врач сможет следить за результатом лечения и измерять толщину стенок мочевого пузыря.
Необходимо принимать травяной сбор из 2 частей мяты, 4 частей корня одуванчика, 1 части чистотела, 2 частей цветков пижмы, 4 частей корня лапчатки. Готовить сбор легко: 1 ст.л. заварить стаканом кипятка и пить 3 раза в день до еды.
Можно взять морковный, свекольный соки, сок алоэ и черной редьки, добавить водку и мед, все ингредиенты берут в равных долях. Затем банку со смесью герметично закрыть и закопать в землю. Через 2 недели можно доставать и пить по 0,5 стакана 3 раза в день.
Таким образом, утолщение стенок мочевого пузыря - это не болезнь и не норма. Это следствие других заболеваний. Соответственно, лечится не утолщение, а приведшее к нему заболевание. А чтобы не доводить состояние до тяжелых последствий, необходимо чаще и внимательнее проверять свое здоровье и не запускать обнаруженные воспаления и заболевания. Будьте здоровы!
Как определить, что беспокоит молочница или цистит? Узнать ответ
© Все права защищены Копирование материалов разрешено только с указанием активной ссылки на первоисточник.
Сайт носит исключительно информационный характер. Ни в коем случае не занимайтесь самолечением. В случае обнаружения у себя каких-либо симптомов заболеваний обращайтесь к вашему лечащему врачу. 0.0059 s 21
Ультразвуковое исследование мочевого пузыря
Краткое содержание статьи:
Среди современных методов диагностики организма, УЗИ является одним из самых безопасных и абсолютно безболезненных методов исследований. Ультразвуковая диагностика применяется для изучения состояния любого внутреннего органа, в том числе УЗИ мочевого пузыря проводится для исследования состояния данного органа и выявления различных патологий. Процедура занимает минимум времени – около 15 минут, и дает полную картину о состоянии данного внутреннего органа.
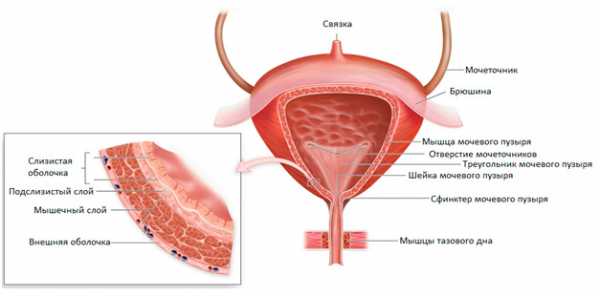
Как устроен мочевой пузырь и его основные функции
Состоит из дна, верхушки, тела и шейки (переходит в мочеиспускательный канал).
Стенки мочевого пузыря состоят из:
- слизистая оболочка;
- подслизистый слой;
- мышечная оболочка – состоит из трех слоев: наружного (продольные волокна), среднего (циркулярные волокна), внутреннего (поперечные и продольные волокна).
- слои переплетаются в изгоняющую мочу мышцу – детрузор;
- наружная оболочка (при пустом мочевом пузыре собрана в складки, при наполнении расправляется).
- толщина стенки изменяется в зависимости от степени наполнения: у опорожненного стенки толстые, у наполненного – тонкие.
Функции мочевого пузыря:
- резервуарная функция – накопление мочи;
- эвакуаторная функция – выведение мочи.
Данные функции осуществляются, благодаря системе нервной регуляции и согласованной работе сфинктера (клапан, напоминает мышечное кольцо; при расслаблении детрузора расслабляется и открывается, происходит мочеиспускание) и детрузора.
Подготовка к УЗИ мочевого пузыря
Ультразвуковое исследование проводят только при наполненном мочевом пузыре. Поэтому подготовка к УЗИ мочевого пузыря включает в себя прием за 1-1,5 часа до обследования 1,5 литра жидкости (чай, морс, компот, вода и др.). Слишком много жидкости пить не стоит: это может вызвать чрезмерное растяжение органа и искажение полученных результатов. Какой либо другой подготовки УЗИ мочевого пузыря не требует.
Как делают УЗИ мочевого пузыря
УЗИ мочевого пузыря может быть проведено несколькими способами:
- Наружно – со стороны передней брюшной стенки;
- Трансректально – через прямую кишку или мочеиспускательный канал (в случае обнаружения патологии при наружной диагностике);
Процедура длится 10-15 минут. Пациент располагается на кушетке лежа, лицом к врачу-диагносту. На область живота наносят гель (для более тесного контакта датчика с кожей) и сканируют нужный орган. Проведение УЗИ мочевого пузыря у мужчин сопровождается осмотром предстательной железы с целью диагностики простатита (в различной форме), выявления воспаления семенных пузырьков, рака простаты и доброкачественной гиперплазии предстательной железы.
УЗИ мочевого пузыря у женщин сопровождается осмотром матки и яичников с целью выявления их возможных патологий и диагностики заболеваний, в том числе онкологических. УЗИ позволяет на ранних стадиях выявить изменения в тканях матки и яичников, пиелонефрит, камни в мочевом пузыре, опухоли, инородные тела, различные воспалительные процессы и девиртикулез.
Из-за особенностей строения, а именно из-за более низкого расположения почек у женщин, чем у мужчин, женщины в полтора раза чаще страдают от мочекаменной болезни. Именно поэтому процедура УЗИ женщинам показана при любой ноющей боли в пояснице, как постоянной, так и единичной. Также стоит обратиться к врачу и при частых мочеиспусканиях, так как это тоже может являться симптомом наличия камней либо песка в мочевом пузыре. Помимо выявления патологий, возможно и получить информацию о размере, форме, расположении и структуре шейки матки и яичников.
УЗИ мочевого пузыря при цистите проводится, как у мужчин, так и у женщин. Диагностируется цистит (воспаление слизистой и подслизистой оболочек мочевого пузыря) по утолщению слизистой и наличию «эхонегативной» взвеси.
Что показывает исследование мочевого пузыря
УЗИ мочевого пузыря показывает:
- Точные форму и объем мочевого пузыря;
- Структурные изменения (утолщение стенок, объемные образования, гиперплазию и др.);
- Воспалительные процессы и проходимость мочеточников;
- Наличие инородных предметов в теле человека;
- Дивертикулез, наличие камней, цистит и др.
Норма при диагностике мочевого пузыря
Норма УЗИ мочевого пузыря включает следующие показатели:
- Форма: округлая, овальная, либо немного квадратная и треугольная;
- В продольной плоскости мочевой пузырь должен сужаться краниально;
- Объем: у мужчин – 350-750 мл, у женщин – 250-550 мл.
Сколько стоит УЗИ мочевого пузыря?
Цена УЗИ мочевого пузыря, в зависимости от клиники, колеблется в пределах от 700 до 1500 рублей.
- СМ-Клиника. Волгоградский проспект, 42, корп. 1 (метро «Текстильщики»), тел. 8 (495) 966-03-68, стоимость УЗИ мочевого пузыря – 700 рублей.
- Поликлиника №1. (метро Третьяковская), Большая Ордынка, 17, стр.1, тел. 8 (495) 255-15-36, цена УЗИ мочевого пузыря – 600 рублей.
Болезни мочевого пузыря весьма серьезны. При возникновении любого дискомфорта, боли, учащения мочеиспускания и проявлении других симптомов – не затягивайте с лечением. Вовремя обращайтесь к врачу и будьте здоровы!
УЗИ мочевого пузыря
Ультразвуковое исследование мочевого пузыря выполняют для того, чтобы установить, в каком состоянии находится данный орган и обнаружить патологии в нем. Данная процедура занимает не более четверти часа, она абсолютно безвредна, но дает возможность оценить состоянии мочевого пузыря.
УЗИ представляет собой процесс сканирования мочевого пузыря акустическими волнами, которые распространяются при излучении ультразвука.
Показания к проведению УЗИ мочевого пузыря
Данный вид исследования применяют при:
- различных заболеваниях мочевыводящих путей (пролапсе органов таза, цистите, недержании мочи );
- травмах и повреждениях;
- беременности по показаниям;
- опухолях и кистах мочевого пузыря;
- гематурии;
- мочекаменной болезни;
- аномалиях мочевого пузыря;
- варикозном расширении вен мочевого пузыря.
Особых противопоказаний УЗИ мочевого пузыря не имеет, но, тем не менее, оно не проводится при наличии катетера, швов или открытых ран, поскольку может дать недостоверные результаты.
Как делается УЗИ мочевого пузыря?
Ультразвуковое исследование данного органа может проводится трансвагинальным, трансабдоминальным, рансректальным и трансуретральный способом.
- Чаще всего УЗИ мочевого пузыря делается трансабдоминально, то есть через брюшную стенку.
- Трансректальное исследование обычно делается при обследовании мужчин.
- УЗИ мочевого пузыря у женщин может выполняться трансвагинально, то есть через влагалище.
- Трансуретральное исследование заключается во введение датчика в полость уретры.
Трансректальное, трансвагинальное и трансуретральное УЗИ применяются в том случае, когда необходимо детализировать картину патологии мочевого пузыря, полученную обычным абдоминальным УЗИ.
Чтобы данные исследования оказались наиболее достоверными, мочевой пузырь пациента во время процедуры должен быть наполненным, для чего за полчаса до этого необходимо выпить около полутора литров воды. Процедура исследования мочевого пузыря при помощи ультразвука занимает не более 15 минут. При этом пациент занимает положение лежа на спине.
На живот пациенту наносится специальный гель и с помощью датчика производится сканирование мочевого пузыря.
У мужчин на УЗИ мочевого пузыря также исследуют предстательную железу для того, чтобы установить наличие или отсутствие простатита, процесса воспаления семенных пузырьков, рака предстательной железы, гиперплазии простаты.
Если УЗИ проводится у женщины, то, кроме осмотра мочевого пузыря внимание также уделяется яичников, матки для обнаружения патологических изменений в них.
Результаты УЗИ мочевого пузыря
По результатам исследования врач делает заключение о состоянии данного органа на основании данных об объеме остаточной мочи в мочевом пузыре, его вместимости, толщине его стенок, контурах этого органа и тканей, которые его окружают, дополнительных образованиях, запирательной функции мочевого пузыря.
В норме картина УЗИ мочевого пузыря выглядит, как эхографически неизмененный орган с четкими и ровными контурами, стенками толщиной не больше 2 мм и эхонегативным содержимым.
Расшифровка результатов УЗИ может показать, что:
- есть камни в мочевом пузыре - в заключении указывается их количество, размер, форма и расположение;
- имеет место воспаление данного органа, например цистит - на это указывает утолщение стенок мочевого пузыря;
- в мочевом пузыре есть опухоль (доброкачественная или злокачественная) - на это указывает наличие новообразования, выдающегося наружу или выступающего в просвет мочевого пузыря.
Источники: http://uropraktik.ru/drugie-bolezni/utolshhenie-stenok-mochevogo-puzyirya.html, http://uzi-diagnostik.ru/ultrazvukovoe-issledovanie-mochevogo-puzyrya.html, http://womanadvice.ru/uzi-mochevogo-puzyrya
Комментариев пока нет!Толщина стенки мочевого пузыря: норма и отклонения
Утолщение стенок мочевого пузыря — это заболевание, которое встречается часто, но диагностируется только с помощью ультразвукового исследования. При правильной и своевременной диагностике заболевания у пациента есть все шансы вылечиться.
Симптомы патологии
При появлении следующих симптомов нужно немедленно обратиться к врачу:
- Частое мочеиспускание, которое сопровождается резкой болью и жжением внизу живота, — один из основных симптомов того, что с мочевыводящей системой что-то не так. Возможно, это признаки болезни почек, воспаления, образования опухоли.
- Когда в моче появилась кровь, это, скорее всего, признак образования камней в мочевыводящей системе. А также это может быть результатом травмы от удара в данную область.
- Мочеиспускание не приносит облегчения. Остается чувство наполненности в мочевом пузыре.
- Анализ мочи показал наличие в ней белка и превышение нормы лейкоцитов.
Все эти симптомы дают повод врачу отправить больного на УЗИ органов мочеполовой системы. Когда становится ясно, что стенки утолщены, нужно выявить причину, повлекшую подобное состояние.
Причины утолщения стенок мочевого пузыря
Утолщение стенки мочевого пузыря образуется по следующим причинам:
- У мужчин зачастую возникают проблемы с протоками предстательной железы, в них попадают камни, образовавшиеся в мочевыводящей системе. В такой ситуации больного срочно отправляют на УЗИ органов половой системы.
- Если у человека в лоханке почки заметно расширение, которое называется гидронефрозом, пациента обследуют на заболевания почек и мочеточников.
- Дивертикул мочевого пузыря. Это выпячивание на стенке органа. При данном образовании мочеиспускание происходит сначала из самого мочевого пузыря, затем из этого мешочка. Если из мешочка не уходит вся моча, может начаться воспаление.
- Воспаление мочевого пузыря нередко заканчивается появлением твердых неправильных участков на его стенках.
- Иногда возникает инфекция, вызванная гельминтами. Она называется шистосомозом. В таком случае утолщение стенок происходит из-за накопления кальция.
Утолщение стенок мочевого пузыря причины имеет и локального характера:
- Обилие складок на стенках мочевого пузыря, которые появились из-за недостаточного его наполнения.
- Раковые опухоли. Данные образования безболезненны.
- Появление в органе гранулем, которые возникли по причине туберкулеза.
- Гематомы от травм.
- Полипы в мочевом пузыре, которые могут быть разных размеров: от маленьких до очень больших.
Нормальная толщина стенок
Для того чтобы диагностировать утолщение стенок мочевого пузыря, необходимо иметь представление о норме толщины. Только специалист может правильно расшифровать результаты ультразвукового исследования мочеполовой системы и сделать вывод, что толщина стенки выше нормы. Нормальный орган имеет строгие характеристики и пропорции:
- Форма органа в нормальном состоянии круглая.
- При сканировании контуры сохраняются четкими и ровными.
- Толщина стенок 3-5 мм. Надо помнить, что норма толщины может быть и ниже, если мочевой пузырь полный.
- Норма тока мочи 14 см в секунду.
- В мочевом пузыре после мочеиспускания должна оставаться моча, но не больше 50 мл.
Лечение патологии
Если при исследовании мочевого пузыря обнаружены отклонения от нормы, а в моче выявлены признаки воспаления или кровотечения, то назначается лечение. Лечить больного необходимо в стационаре, чтобы он постоянно находился под наблюдением специалистов.
В первую очередь снимается воспаление, затем удаляется взвесь. В медикаментозное лечение входит использование антибиотика, чтобы уничтожить инфекцию и остановить воспалительный процесс. В зависимости от тяжести заболевания курс антибиотиков назначается не менее чем на 15 дней.
При утолщении стенок назначается лечение такими препаратами, как Холензим, Аллохол, Оксафенамид. Однако если у пациента проблемы с желчным пузырем, то назначаются Папаверин, Эуфиллин, Атропин. В случае обнаружения опухоли в мочевом пузыре проводится хирургическая операция. Если опухоль окажется злокачественной, необходима будет химиотерапия.
Лечение народной медициной
Лечить мочевой пузырь можно и средствами народной медицины, однако надо помнить, что такая терапия поможет только в комплексе с медикаментозной.
Применять эти рецепты нужно лишь с разрешения врача, который может предсказать возможную реакцию на тот или иной метод лечения. Только врач сможет следить за результатом лечения и измерять толщину стенок мочевого пузыря.
Необходимо принимать травяной сбор из 2 частей мяты, 4 частей корня одуванчика, 1 части чистотела, 2 частей цветков пижмы, 4 частей корня лапчатки. Готовить сбор легко: 1 ст.л. заварить стаканом кипятка и пить 3 раза в день до еды.
Можно взять морковный, свекольный соки, сок алоэ и черной редьки, добавить водку и мед, все ингредиенты берут в равных долях. Затем банку со смесью герметично закрыть и закопать в землю. Через 2 недели можно доставать и пить по 0,5 стакана 3 раза в день.
Таким образом, утолщение стенок мочевого пузыря — это не болезнь и не норма. Это следствие других заболеваний. Соответственно, лечится не утолщение, а приведшее к нему заболевание. А чтобы не доводить состояние до тяжелых последствий, необходимо чаще и внимательнее проверять свое здоровье и не запускать обнаруженные воспаления и заболевания. Будьте здоровы!
Расшифровка УЗИ мочевого пузыря: норма и патологии
Для корректной постановки диагноза, назначения лекарственной терапии и просто оценки состояния мочевого пузыря урологу необходимы данные ультразвукового обследования пациента. Но для самого пациента обследование не менее важно, ведь мочевой пузырь с нормальной эхогенностью тоже может иметь скрытые проблемы. Кроме того, только УЗИ мочевого пузыря позволяет выявить и вовремя устранить патологии, которые без помощи ультразвука обнаружить невозможно.

Норма
В рамках расшифровки результатов ультразвуковой диагностики особое значение имеют несколько параметров, которые влияют на постановку диагноза. Рассмотрим их нормальные и патологические характеристики.
Видео 1. Мочевой пузырь на УЗИ в норме.
Форма
На форму мочевика значительное влияние оказывает уровень его наполнения, а также то, в каком состоянии находятся прилежащие органы. Поперечные снимки демонстрируют нам округлую форму, а продольные – орган овальной формы. Границы здорового мочевого пузыря визуально определяются как ровные и чёткие.
Особенности органа у женщин
У представительниц слабого пола форма мочевика зависит от того, беременна ли женщина в момент осмотра.
Мочевой пузырь женщины отличается от мужского более короткой, но широкой формой, что обязательно должен учитывать врач-диагност при расшифровке данных исследования.
Структура
Нормальная структура мочевого пузыря носит эхонегативный (анэхогенный) характер, однако с возрастом эхогенность увеличивается. Это происходит за счёт хронических воспалений, которые накладывают свой отпечаток на состояние органа у пожилых пациентов.
Объём
В среднем ёмкость мочевика у женщин на 100-200 мл меньше, чем у мужчин, и составляет от 250 до 550 мл, (в то время как объем мужского пузыря равен 350-750 мл). К тому же, стенки органа способны растягиваться, поэтому у высоких и крупных мужчин объём мочевого пузыря может достигать 1 л. (в наполненном состоянии).
Справка! В среднем скорость мочеиспускания составляет 50 мл/ч.
Детский мочевой пузырь имеет свои особенности: его объём увеличивается по мере роста ребенка. Возрастные нормы объёма мочевого пузыря у здоровых детей:
- младенцы (до 1 года) – 35-50 мл;
- от 1 до 3 лет – 50-70 мл;
- от 3 до 5 лет – 70-90 мл;
- от 5 до 8 лет – 100-150 мл;
- от 9 до 10 лет – 200-270 мл;
- от 11 до 13 лет – 300-350 мл.
Если в ходе ультразвуковой диагностики выявляется увеличение или уменьшение органа, то необходимо более детальное обследование маленького пациента для выяснения причин данного явления.
Стенки пузыря
По всей поверхности органа его стенки должны быть равномерными, толщиной от 2 до 4 мм (толщина имеет прямую зависимость от степени наполнения органа). Если врач заметил на УЗИ местное истончение стенки или её уплотнение, то это может стать свидетельством начавшейся патологии.
Остаточная моча
Важным фактором, обязательным к изучению в ходе УЗИ, является количество мочи, оставшейся в полости пузыря после посещения туалета.
В норме показатель остатка мочи не должен превышать 10% от общего объёма органа: в среднем до 50 мл.
Как посчитать объём?
Обычно измерение объёма мочевого пузыря происходит в процессе ультразвукового обследования при помощи мобильного УЗИ-аппарата. Ёмкость органа может быть рассчитана автоматически: для этого доктору необходимо выяснить такие параметры, как объём (V), ширина (В), длина (L) и высота (Н) мочевого пузыря.
Для расчёта используется формула V=0,75хВхLхН
Что смотрят?
При ультразвуковом изучении мочевого пузыря, помимо прочего, обращают внимание на:
- гематурию (наличие кровяных частиц в моче, особенно у детей);
- сперму в моче пациентов-мужчин (это может означать заброс содержимого половых желёз в мочевик).
Патологии
При расшифровке данных УЗИ могут быть обнаружены серьёзные отклонения, которые нужно незамедлительно начать лечить во избежание осложнений.
Осадок в моче (хлопья и взвесь)
В анализе мочи или в ходе УЗИ мочевого пузыря у больного могут обнаружиться хлопья и взвеси, представляющие собой смесь из разных клеток (эритроцитов, лейкоцитов или клеток эпителия). В мочевик могут попасть клетки со стенок мочеиспускательного канала, и это не говорит о патологии. Однако осадок в моче может также свидетельствовать о развитии некоторых заболеваний, таких как:
- пиелонефрит (воспаление, нередко имеющее бактериальную природу);
- нефрозы (целая группа почечных болезней);
- цистит (воспалительное заболевание мочевого пузыря);
- гломерулонефрит (поражение почечных клубочков);
- туберкулёз (причина этого тяжёлого инфекцион6ного заболевания – палочка Коха);
- уретрит (воспалительный процесс в мочеиспускательном канале);
- почечная дистрофия (патология с образованием жира внутри почечных структур);
- мочекаменная болезнь (в мочевыделительной системе происходит образование песка и камней, т.е. конкрементов);
- сахарный диабет – характеризуется недостатком инсулина и влияет на многие системы организма, в том числе и на мочевыделительную.
Цистит
Воспалительный процесс в мочевом пузыре получил название “цистит”.
Важно! Острая форма заболевания характеризуется резким ухудшением качества жизни: пациент испытывает частые позывы к мочеиспусканию, которое становится болезненным, а облегчение наступает лишь очень ненадолго.
При хронической форме болезни УЗИ даёт возможность увидеть утолщение стенок пузыря, а также осадок на дне органа. Более подробно тут.
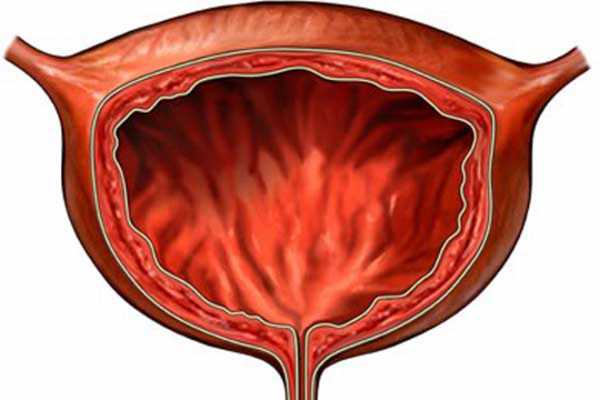
Рак
Видно ли рак на УЗИ? Если у лечащего врача возникло подозрение на развитие онкологического процесса, он порекомендует пройти трансабдоминальное обследование ультразвуком, как наиболее комфортное и содержательное. Именно оно даст возможность не только определить наличие опухоли, но и оценить степень её распространения, а также размеры и структурные особенности.
УЗИ позволяет дать оценку:
- ёмкости мочевого пузыря;
- чёткости его контуров;
- инфильтрации стенок;
- выходу новообразования за пределы органа;
- типу роста и форме опухоли;
- регионарному метастазированию;
- состоянию близлежащих лимфоузлов.
Увеличение лимфатических узлов не всегда означает их метастазирование – оно может быть следствием самых разных процессов: от банальной царапины до воспаления в прилежащих областях.

На УЗИ можно увидеть и оценить состояние верхних мочевыводящих путей, уточнив наличие расширения мочеточника и почек. Дело в том, что полостная система мочеточника и почек может расширяться из-за онкологического поражения устья мочеточника, либо поражения мочевыводящих путей. Однако основным показателем здесь будет являться определение стадии заболевания, а перечисленные признаки будут определяться вторично.
Справка! При размерах опухоли более 5 мм ультразвуковой метод диагностики обладает высокой точностью. Однако при совсем незначительных размерах опухоли или плоской форме образования есть вероятность ложноотрицательных результатов.
Если после исследования остаются сомнения, лучше дополнить диагностику внутриполостными методиками проведения УЗИ (например, трансвагинальным или трансректальным).
Полип
Под термином “полип” в медицине понимается доброкачественное образование, выдающееся в полость органа. Оно может располагаться как на широком основании, так и на небольшой и тонкой ножке.
Если полип расположен в полости мочевого пузыря, то важно оценить его форму, размер и точное месторасположение.
Дисфункция нейрогенного характера
При нейрогенных расстройствах работы мочевого пузыря на экране УЗ-аппарата врач не увидит некой специфической картины. Изменения будут аналогичны признакам, наблюдаемым при инфравезикальной обструкции, то есть будет обнаружено:
- изменение формы органа, его несимметричность;
- трабекулярность и утолщение стенок;
- дивертикулы;
- камни и осадок в полости мочевика.
Дивертикулы
 Мешковидное выпячивание в стенке мочевого пузыря получило в медицине название “дивертикул” (смотрите изображение справа).
Мешковидное выпячивание в стенке мочевого пузыря получило в медицине название “дивертикул” (смотрите изображение справа).
С основной полостью он сообщается при помощи шейки – специального канала.
При данной патологии эхографическое сканирование органа обязательно.
Оно поможет оценить локализацию, размеры и форму дивертикула, длину его шейки и отношение к прилежащим тканям и органам.
Если выявлен дивертикул, обязательно нужны уродинамические исследования (цистометрия или урофлоуметрия) для оценки инфравезикальной обструкции.
Кровяные сгустки
Эхографически, кровяные сгустки могут быть определены, как образования с повышенной эхогенностью неправильной формы. Редко имеют округлую или полукруглую форму. Характеризуются также неоднородной эхогенностью и неровными краями, могут иметь гипоэхогенные включения, формой напоминающие очаги или слоистые полоски (это вызвано слоистостью сгустка).
Лишь при наличии стойкого осадка, сформированного из частиц крови и эпителия, может наблюдаться относительная эхогенная однородность сгустка.
Важно! Если больной в ходе обследования меняет положение тела, и образование в мочевом пузыре движется вместе с ним, то это говорит о наличии сгустка. Но если сгусток остаётся возле стенки органа, то дифференцировать его от опухоли весьма затруднительно.
Камни в полости
Конкременты (второе название камней) в мочевом пузыре ничем не отличаются от подобных образований в почках или желчном. Все они представляют собой структуры высокой плотности, не проводящие эхо-лучи. Именно поэтому на экране аппарата они визуализируются как белые образования с тёмными дорожками акустической тени позади.
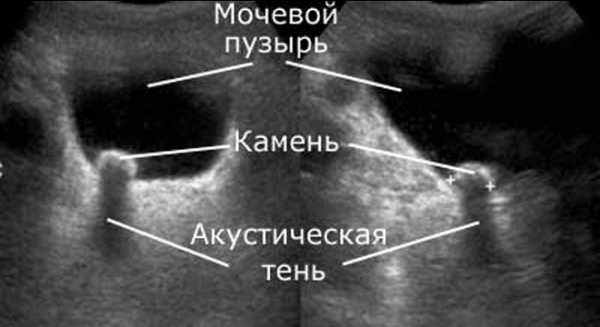
Отличительной чертой камней является подвижность. В отличие от опухолей, они не привязаны к стенкам органа, поэтому легко меняют своё положение при движениях больного. Этот признак – основа надёжного отделения камня от опухоли в ходе диагностики (последняя не изменит своего положения, так как закреплена в ткани органа).
Что ещё можно увидеть?
Ультразвуковое исследование мочевого пузыря позволяет обнаружить следующие явления:
- инородные тела в полости;
- сосудистые патологии;
- обратный рефлюкс мочи;
- воспаления;
- аномалии развития;
- высокая активность мочевого пузыря;
- недержание.
Заключение
Протокол исследования пациенту выдаётся сразу же после УЗИ, но полную расшифровку результатов должен провести только лечащий врач.
Фото 1. Протокол заключения УЗИ мочевого пузыря.

Пациенту не стоит пренебрегать процедурой: УЗИ следует (по назначению врача) проходить периодически, если были обнаружены состояния, отличные от нормы. Это вопрос здоровья.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе