Техника взятия крови из пальца
Техника забора крови из пальца: как правильно, правила, алгоритм, методика
Когда человек приходит на прием к врачу с любой жалобой или при самом обычном профилактическом осмотре обязательно будет выписано направление на сдачу крови из пальца. В чем заключается техника забора крови из пальца, как правильно сдавать кровь будет рассмотрено ниже.
Причина назначения анализа
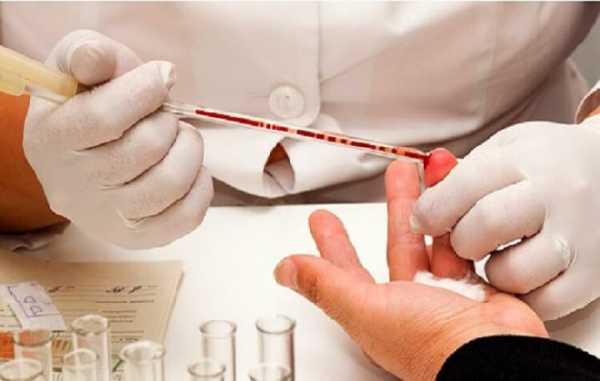
Cдавать кровь из пальца необходимо для того, чтобы:
- определить общий анализ крови, по которому можно узнать о развитии у человека таких заболеваний, как анемия, злокачественный и воспалительный процесс, гельминтоз;
- определить показатель общего холестерина;
- сделать экспресс-анализ для выяснения показателей сахара в крови.
Как подготовиться к процедуре
Для того, чтобы показатели сданного анализа были верными, надо выполнить следующие правила забора:
- брать кровь из пальца необходимо только утром до 10 часов;
- перед сдачей анализа нельзя ничего есть в течение как минимум 8 часов, пить обычную воду разрешено;
- необходимо для обеспечения более точных анализов за пару дней до сдачи отказаться от алкоголя и еды, содержащей жирные продукты;
- перед сдачей анализа нельзя перенапрягаться физически и умственно;
- непосредственно перед сдачей нельзя курить;
- не рекомендуется сдавать кровь из пальца, если проводились физиотерапевтические процедуры либо делалось рентгеновское обследование;
- кровь берется из безымянного пальца, мочки уха. Если ребенок только родился, то из его пятки.
О приборах используемых при сдаче анализа
При сдаче анализа многие беспокоятся, какие приборы используются, когда делается забор крови из пальца. Ведь в современном мире такие опасные болезни, как СПИД и гепатит передаются через кровь. В настоящее время для этих целей используются только одноразовые инструменты. Они должны быть упакованы и вскрываться в присутствии человека.
Взять кровь можно, применяя один из следующих инструментов: скарификатор, стерильную иглу, ланцет.
Использование третьего менее болезненно. Новые приборы, применяемые все чаще в лабораториях, представляют собой автоматический прибор в пластмассовом корпусе, в котором размещен ланцет. Они имеют множество преимуществ:
- безболезненность процедуры;
- обеспечение безопасности самого человека и работника медицинского учреждения за счет стерильной иглы и лезвия, находящихся внутри прибора;
- надежный пусковой механизм;
- невозможность повторного использования;
- контроль глубины прокола.
Как делается забор
Как брать кровь? При правильно организованной технике забора крови из пальца важно правильно подготовить рабочий стол и нужные материалы для забора крови из пальца:
- если используется вакуумная система забора биологического материала, то необходимо наличие одноразовой системы для забора крови из пальца;
- если используется вакуумная система забора биологического материала, то необходимо наличие пробирок;
- инструменты для забора крови из пальца;
- необходимо наличие одноразового не прокалываемого контейнера, куда должны помещаться использованные скарификаторы;
- так же необходимо наличие емкостей, в которых помещен дезинфицирующий раствор;
- штативы, обязательно наличие стерильного пинцета и капилляра Панченкова;
- надо подготовить стерильный материал в виде ватных или марлевых шариков;
- надо обязательно иметь в наличие раствор, обладающий антисептическим свойством, чтобы обработать место забора биологического материала.
Алгоритм, порядок и техника взятия крови строго расписаны для специалистов медицинских учреждений и состоят в следующем:
- работник лаборатории смачивает ватку или марлю в специальном растворе, обладающем антисептическим свойством;
- безымянный палец человека перед забором крови должен быть немного промассирован медицинским работником;
- свободной рукой специалист медицинского учреждения обрабатывает верхнюю фалангу пальца человека ваткой или марлей, мокрой от антисептика. Затем палец протирается сухим стерильным материалом (марлевой салфеткой или ваткой);
- использованные ватка или марлевая салфетка помещается в специально подготовленное место для расходуемых материалов;
- после того, как кожа высохнет, берущий забор крови должен взять один из инструментов, предназначенных для этой процедуры. Прокол в коже должен делаться быстро;
- используемый инструмент помещается в специальное место;
- далее несколько первых кровяных капелек протираются медицинским работником сухим стерильным материалом (ваткой или марлевой салфеткой). Использованные ватка или марлевая салфетка помещается в специально подготовленное место для расходуемых материалов;
- от того, какова методика забора крови из пальца, зависит сколько биологического материала набирается самотеком из пальца;
- взяв кровь, специалист медицинского учреждения обязан в проколотое место приложить смоченную в антисептическом растворе ватку или марлевую салфетку. Он должен предупредить человека, чтобы он подержал в прижатом состоянии стерильный смоченный материал в месте прокола от двух до трех минут.
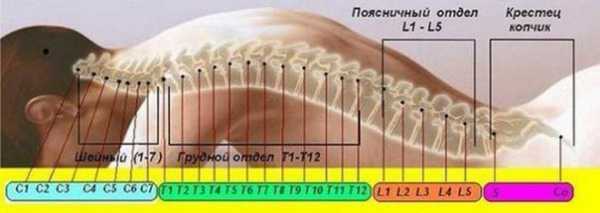
Почему кровь берут из четвертого пальца
Сдача крови осуществляется из безымянного пальца, но можно использовать для этой цели второй и третий пальцы руки. Это объясняется тем, что при проколе нарушается целостность кожного покрова, что может вызвать заражение. Внутренние оболочки кисти напрямую связаны с большим пальцем и мизинцем. При попадании инфекции за короткий срок происходит заражение всей руки, а второй, третий и четвертый пальцы имеют свою изолированную оболочку. Безымянный палец, кроме этого, меньше всего занят при физическом труде.
О результатах
Получая результаты забора биологического материала, можно самим увидеть, в норме он или есть отклонения. Но делать это самостоятельно не следует.
Только врач, сопоставив показатели параметров сданного анализа с другими признаками патологии у пациента сможет правильно поставить диагноз.
В норме основные показатели при сдаче анализа из пальца должны быть следующими:
- гемоглобина у женщины в норме должно быть от 120 г/л до 140, у мужчины — от 130 г/л до 160;
- норма цветового показателя должна быть в интервале от 0,85% до 1,15;
- показатель эритроцитов в норме у мужчины от 4 г/л до 5, у женщины – от 3,7 г/л до 4,7;
- норма скорости оседания эритроцитов для сильной половины человечества 15, для дам 20 мм/ч.;
- нормальный уровень лейкоцитов — от 4 до 9х109 /л.;
- нормальные показатели тромбоцитов — от 180 до 320х109/л.
Когда вы сдаете анализ плазмы из пальца, надо знать, что если показатели отклонились от нормы, это не значит, что подтвердилось заболевание. Это может свидетельствовать о начале развития патологии. Результаты могут быть неверными при нарушении правил сдачи анализа. Поэтому будет назначен повторно забор плазмы.
1) Методика забора крови из пальца
При заборе крови следует помнить о возможной ее инфицированности вирусом СПИДа, гепатита В и связанным с этим повышенным риском заражения, которому подвергаются лаборанты, проводящие серологические и клинические исследования. Поэтому при проведении анализа крови нужно руководствоваться правилами о профилактике СПИДа у медицинского персонала, занятого забором крови и ее исследованием.
Ц е л ь р а б о т ы: освоить методику получения крови из пальца.
Д л я р а б о т ы н е о б х о д и м ы: стерильный скарификатор, спирт, вата, йод, эфир. Объект исследования - человек.
Х о д р а б о т ы
1. Пациент должен сидеть напротив проводящего забор крови, рука (лучше левая) находится на столе.
2. Забор крови осуществляют из 4-го пальца, т.к. синовиальное влагалище его изолировано, что предотвращает распространение воспалительного процесса в случае его возникновения на кисть.
3. Кожа пальца дезинфицируется и обезжиривается спирт-эфиром.
4. Скарификатор берут пинцетом из стерилизатора за середину, а затем рукой за конец, противоположный колющему, подняв скарификатор острием вверх, чтобы капля воды не стекала на режущий край. Лучше пользоваться одноразовыми скарификаторами.
5. Прокол кожи делают в подушечке пальца в центральной точке, скарификатор погружают на всю глубину режущей поверхности.
6. Первую каплю крови снимают сухой ватой, тщательно вытирают палец (кожа должна быть сухой).
7. Следующая капля крови должна иметь выпуклый мениск и не растекаться по пальцу, из этой и последующей капель кровь берется для анализа.
8. После забора крови место укола обрабатывается спиртом или настойкой йода.
2) Определение гематокрита
Гематокритом называют выраженное в процентах отношение объема форменных элементов к объему цельной крови.
Существует несколько методик определения гематокрита. Все они основаны на центрифугировании предотвращенной от свертывания крови, набранной в капилляр и измерении столбиков крови и осевших эритроцитов. Настоящий вариант метода определения гематокрита разработан на кафедре нормальной физиологии МГМИ.
Ц е л ь р а б о т ы: освоить методику определения гематокрита и определить его величину в исследуемой крови.
Д л я р а б о т ы н е о б х о д и м ы: гибкая полиэтиленовая трубочка, центрифуга, раствор гепарина в разведении 1:10 в 0,9 % NaCI, инъекционные иглы, шприц, вата, спирт, йод. Объект исследования - человек.
Х о д р а б о т ы
Перед забором крови гибкую полиэтиленовую трубочку промыть раствором гепарина. При помощи шприца набрать в трубочку кровь без пузырьков на 2/3 ее длины. Перегнуть трубочку посередине и поместить в узкую пробирку открытыми концами вверх. Центрифугировать 20 минут при 3000 об/мин. После центрифугирования измерить линейкой столбик набранной крови в выпрямленной трубочке и измерить столбик эритроцитов в мм, вычислить процентное соотношение. За 100 % принять длину столбика всей набранной крови, за Х - длину столбика эритроцитов, тогда найденное значение Х % будет соответствовать показателю гематокрита крови. Для перевода гематокрита, выраженного в % в единицы системы СИ полученную величину умножить на 0,01.
В выводе сравнить полученный показатель гематокрита с нормой.
95. Техника забора крови для лабораторных исследований.
Медицинская сестра накануне исследования должна предупредить больного о предстоящем заборе крови и разъяснить, что кровь берут натощак, до приёма лекарственных средств, а на ужин не следует употреблять жирную пищу.
При заборе крови из вены время наложения жгута должно быть по возможности минимальным, так как длительный стаз крови повышает содержание общего белка и его фракций, кальция, калия и других компонентов.
В зависимости от цели исследования забор крови для лабораторного анализа осуществляют из пальца (капиллярная кровь) и из вены (венозная кровь).
Кровь из пальца берёт лаборант. Этот анализ необходим для количественного и качественного изучения форменных элементов крови (эритроцитов, лейкоцитов, тромбоцитов), определения количества в крови гемоглобина и скорости оседания эритроцитов (СОЭ). Такой анализ называют общим анализом крови. Кроме того, в ряде
случаев из пальца берут кровь для определения содержания в крови глюкозы, а также свёртываемости крови и времени кровотечения.
В настоящее время созданы аппараты (например, «Холестех», США), в которых на основе восковой матрицы осуществляется возможность из капли крови, взятой из пальца, определять содержание в крови общего холестерина, холестерина липопротеидов высокой, низкой и очень низкой плотности, триглицеридов и глюкозы, рассчитывать индекс атерогенности и риск развития ИБС.
Кровь из вены берёт процедурная медицинская сестра посредством пункции в большинстве случаев локтевой вены; кровь смешивается в пробирке с противосвёртывающим веществом (гепарин, натрия цитрат). Забор крови из вены осуществляют с целью количественного изучения биохимических показателей крови (так называемых печёночных проб, ревматологических проб, содержания глюкозы, фибриногена, мочевины, креатинина), обнаружения возбудителей инфекции (взятие крови на гемокультуру и определение чувствительности к антибиотикам) и антител к ВИЧ. Объём забираемой из вены крови зависит от количества определяемых компонентов - обычно из расчёта 1-2 мл на каждый вид анализа.
Взятие крови на исследование из вены
Противопоказания к процедуре определяет врач. К ним относят крайне тяжёлое состояние пациента, спавшиеся вены, судороги, возбуждённое состояние пациента.
Весь использованный во время манипуляции материал необходимо продезинфицировать.
Резиновый жгут и клеёнчатый валик протирают дважды ветошью, смоченной дезинфицирующим раствором (например, 3% раствором хлорамина Б), и промывают проточной водой. Использованный ватный шарик с кровью обязательно следует забрать у пациента и, прежде чем поместить его в отходы, замочить в дезинфицирующем растворе не менее чем на 60 мин. Дезинфицирующим раствором необходимо обработать также и рабочий стол.
Необходимое оснащение:
• одноразовые (стерильные) шприцы с иглами;
• стерильный лоток с ватными шариками и пинцетом;
• резиновый жгут, резиновый валик и салфетка;
• 70% раствор спирта, чистые пробирки с пробочками в штативе;
• спецодежда (халат, маска, стерильные перчатки);
• лоток для использованного материала;
• тонометр, фонендоскоп, противошоковый набор лекарственных средств.
Порядок выполнения процедуры:
1. Подготовить пациента - помочь ему занять удобное положение сидя или лёжа.
2. Подготовиться к процедуре: пронумеровать пробирку и направление на анализ (одина-
ковым порядковым номером), вымыть и высушить руки, надеть спецодежду, обработать руки ватными шариками, смоченными 70% раствором спирта, надеть перчатки.
3. Подложить под локоть пациента клеёнчатый валик для максимального разгибания локтевого сустава.
4. Освободить от одежды руку или поднять рукав рубашки до средней трети плеча таким
образом, чтобы был обеспечен свободный доступ к области локтевого сгиба.
5. Наложить резиновый жгут в области средней трети плеча выше локтевого сгиба на 10 см и затянуть жгут, чтобы петля жгута была направлена вниз, а свободные его концы -
вверх (чтобы концы жгута во время венепункции не попали на обработанное спиртом поле).
6. Обработать одетые в перчатки руки 70% раствором спирта.
7. Предложить пациенту «поработать кулаком» - несколько раз сжать и разжать кулак для
хорошего наполнения вены.
8. Попросить пациента сжать кулак и не разжимать до тех пор, пока медсестра не разре-
шит; при этом дважды обработать кожу в области локтевого сгиба ватными шариками, смоченными 70% раствором спирта, в одном направлении - сверху вниз, сначала широко (размер инъекционного поля составляет 4x8 см), затем - непосредственно место пункции.
9. Найти наиболее наполненную вену; затем кончиками пальцев левой руки оттянуть кожу
локтевого сгиба в сторону предплечья и фиксировать вену.
10. В правую руку взять приготовленный для пункции шприц с иглой.
11. Провести венепункцию: держа иглу срезом вверх под углом 45°, ввести иглу под кожу;
затем, уменьшив угол наклона и держа иглу почти параллельно кожной поверхности, продвинуть иглу немного вдоль вены и ввести её на треть её длины в вену. При проколе вены возникает ощущение «провала» иглы в пустоту.
12. Убедиться, что игла находится в вене, слегка потянув поршень иглы на себя; при этом
в шприце должна появиться кровь.
13. Не снимая жгут, продолжить тянуть поршень шприца на себя для набора необходимого
количества крови.
14. Развязать жгут и предложить больному разжать кулак.
15. Прижать ватный шарик, смоченный в 70% растворе спирта, к месту инъекции и быстро извлечь иглу.
В ряде случаев во избежание повреждения форменных элементов крови (например, при исследовании агрегационной функции тромбоцитов) кровь нельзя набирать шприцем. В такой ситуации следует набирать кровь «самотёком» - подставить под иглу (без шприца) пробирку и подождать, пока она заполнится необходимым количеством крови.
16. Предложить больному согнуть руку в локтевом сгибе вместе с ватным шариком и оставить так на 3-5 мин для остановки кровотечения.
17. Снять иглу со шприца, медленно выпустить кровь в пробирку по её стенке (быстрое поступление крови в пробирку может привести к её вспениванию и, следовательно, гемолизу крови в пробирке) и закрыть пробирку пробочкой.
18. Сложить использованные материалы в специально приготовленный лоток, снять перчатки.
19. Спросить у пациента о его самочувствии, помочь ему встать или удобно лечь.
20. Оформить направление в лабораторию, поместить штатив с пробирками в ёмкость для
транспортировки биологических жидкостей (бикс) и отправить в лабораторию для исследования.
NB!При подозрении на гепатит или ВИЧ-инфекцию у больного ёмкость с кровью необходимо дополнительно парафинировать или закрыть лейкопластырем и поместить в герметичный контейнер.
1) Методика забора крови из пальца
При заборе крови следует помнить о возможной ее инфицированности вирусом СПИДа, гепатита В и связанным с этим повышенным риском заражения, которому подвергаются лаборанты, проводящие серологические и клинические исследования. Поэтому при проведении анализа крови нужно руководствоваться правилами о профилактике СПИДа у медицинского персонала, занятого забором крови и ее исследованием.
Ц е л ь р а б о т ы: освоить методику получения крови из пальца.
Д л я р а б о т ы н е о б х о д и м ы: стерильный скарификатор, спирт, вата, йод, эфир. Объект исследования - человек.
Х о д р а б о т ы
1. Пациент должен сидеть напротив проводящего забор крови, рука (лучше левая) находится на столе.
2. Забор крови осуществляют из 4-го пальца, т.к. синовиальное влагалище его изолировано, что предотвращает распространение воспалительного процесса в случае его возникновения на кисть.
3. Кожа пальца дезинфицируется и обезжиривается спирт-эфиром.
4. Скарификатор берут пинцетом из стерилизатора за середину, а затем рукой за конец, противоположный колющему, подняв скарификатор острием вверх, чтобы капля воды не стекала на режущий край. Лучше пользоваться одноразовыми скарификаторами.
5. Прокол кожи делают в подушечке пальца в центральной точке, скарификатор погружают на всю глубину режущей поверхности.
6. Первую каплю крови снимают сухой ватой, тщательно вытирают палец (кожа должна быть сухой).
7. Следующая капля крови должна иметь выпуклый мениск и не растекаться по пальцу, из этой и последующей капель кровь берется для анализа.
8. После забора крови место укола обрабатывается спиртом или настойкой йода.
2) Определение гематокрита
Гематокритом называют выраженное в процентах отношение объема форменных элементов к объему цельной крови.
Существует несколько методик определения гематокрита. Все они основаны на центрифугировании предотвращенной от свертывания крови, набранной в капилляр и измерении столбиков крови и осевших эритроцитов. Настоящий вариант метода определения гематокрита разработан на кафедре нормальной физиологии МГМИ.
Ц е л ь р а б о т ы: освоить методику определения гематокрита и определить его величину в исследуемой крови.
Д л я р а б о т ы н е о б х о д и м ы: гибкая полиэтиленовая трубочка, центрифуга, раствор гепарина в разведении 1:10 в 0,9 % NaCI, инъекционные иглы, шприц, вата, спирт, йод. Объект исследования - человек.
Х о д р а б о т ы
Перед забором крови гибкую полиэтиленовую трубочку промыть раствором гепарина. При помощи шприца набрать в трубочку кровь без пузырьков на 2/3 ее длины. Перегнуть трубочку посередине и поместить в узкую пробирку открытыми концами вверх. Центрифугировать 20 минут при 3000 об/мин. После центрифугирования измерить линейкой столбик набранной крови в выпрямленной трубочке и измерить столбик эритроцитов в мм, вычислить процентное соотношение. За 100 % принять длину столбика всей набранной крови, за Х - длину столбика эритроцитов, тогда найденное значение Х % будет соответствовать показателю гематокрита крови. Для перевода гематокрита, выраженного в % в единицы системы СИ полученную величину умножить на 0,01.
В выводе сравнить полученный показатель гематокрита с нормой.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе