Строение женских органов малого таза
Строение женских органов малого таза схема. Органы малого таза и их заболевания
Таз - часть скелета, которая обеспечивает прикрепление к туловищу нижних конечностей и служит вместилищем и защитой для ряда важных внутренних органов. Мужской и женский таз по строению схожи, но у женщин он позволяет вынашивать и защищать плод во время беременности. Проблемы у слабого пола возникают гораздо чаще, органы малого таза то и дело дают о себе знать. Это связано с особенностями строения женского организма, в который легче проникают инфекции и вирусы.
3. Заболевания матки (эрозия, эндометриоз и т.д.).
4. Воспаление придатков.
5. Киста яичника.
6. Заболевания мочевого пузыря (например, цистит).
У женщин в организме все взаимосвязано, поэтому заболевание одного органа часто отражается на другом.
Эндометриоз и эндометрит
Органы малого таза играют первостепенную роль для беременности и рождения ребенка. Некоторые женщины сталкиваются с проблемой воспаления слизистой оболочки матки (эндометрит). Он является следствием запущенных инфекционных заболеваний, выкидышей или абортов. Также воспаление может возникнуть при использовании местных средств контрацепции (например, при установке спирали). Обращайте внимание на свое здоровье, следите за выделениями и иногда прощупывайте органы малого таза, чтобы убедиться, что все в порядке. Эндометриоз проявляется в разрастании тканей матки на другие органы. Он может привести к бесплодию, поэтому выявлять его следует на ранних стадиях. Основной признак эндометриоза - болезненные ощущения в нижней части живота, нарушение менструации. Выделения при эндометриозе представляют собой сгустки крови. В некоторых случаях требуется оперативное вмешательство. Для исключения заболеваний или выявления их на ранних стадиях следует регулярно посещать гинеколога. Органы малого таза - это вещь, с которой шутить нельзя. Так как даже незначительная боль может быть признаком тяжелого заболевания.
Вагиниты и другие заболевания влагалища

Воспаления влагалища возникают при наличии каких-либо вредных факторов. Например, плохая гигиена вашего мужчины, постоянная аллергия на презервативы. Также вагинит возникает при недолеченной или игнорируемой молочнице, хламидиозе. Ни в коем случае нельзя заниматься сексом при наличии этих проблем, так как физическое воздействие на раздраженные стенки влагалища приводит к появлению ранок и микротрещин, в итоге все перерастает в вагинит. При рецидивирующей молочнице следует обращаться к врачу, так как самолечение может привести только к ухудшению состояния. Часто молочница переходит и на матку, и на другие органы малого таза. Тогда избавиться от нее будет очень трудно. Если молочница появляется редко и всегда связана с переохлаждением, неправильным питанием или принятием антибиотиков, то паниковать не стоит. Самый простой вариант лечения - 1 капсула флуконазола. Из народных методов борьбы - спринцевания и подмывания содовым раствором, отваром ромашки или подорожника.
16.1. ГРАНИЦЫ И ЭТАЖИ МАЛОГО ТАЗА
Таз - это часть тела человека, которая ограничена тазовыми костями (подвздошными, лобковыми и седалищными), крестцом, копчиком, связками. Лобковые кости соединены друг с другом при помощи лонного сращения. Подвздошные кости с крестцовой образуют мало- подвижные полусуставы. Крестец соединяется с копчиком посредством крестцово-копчикового сращения. От крестца с каждой стороны начинаются две связки: крестцово-остистая (lig. Sacrospinale; прикрепляется к седалищной ости) и крестцово-бугровая (lig. sacrotuberale; прикрепляется к седалищному бугру). Они превращают большую и малую седалищную вырезки в большое и малое седалищные отверстия.
Пограничной линией (linea terminalis) таз делится на большой и малый.
Большой таз образован позвоночником и крыльями подвздошных костей. В нем содержатся органы брюшной полости: слепая кишка с червеобразным отростком, сигмовидная кишка, петли тонкой кишки.
Малый таз представляет собой полость цилиндрической формы и имеет верхнее и нижнее отверстия. Верхняя апертура таза представлена пограничной линией. Нижняя апертура таза ограничена сзади копчиком, по бокам - седалищными буграми, спереди - лонным сращением и нижними ветвями лобковых костей. Внутреннюю поверхность таза выстилают пристеночные мышцы: подвздошно- поясничная (m. iliopsoas), грушевидная (m. piriformis), внутренняя запирательная (m. obturatorius internus). Грушевидная мышца выполняет большое седалищное отверстие. Над и под мышцей имеются щелевидные промежутки - над- и подгрушевидные отверстия (foramina supra - et infrapiriformes), через которые выходят кровеносные сосуды и нервы: верхняя ягодичная артерия в сопровождении вен и одноименного нерва через надгрушевидное отверстие; нижние ягодичные сосуды, нижний ягодичный, седалищный нервы, задний кожный нерв бедра, внутренние половые сосуды и половой нерв - через подгрушевидное отверстие.
Дно малого таза образуют мышцы промежности. Они составляют тазовую диафрагму (diaphragma pelvis) и мочеполовую диафрагму (diaphragma urogenitale). Диафрагма таза представлена мышцей, поднимающей задний проход, копчиковой мышцей и покрывающими их верхней и нижней фасциями диафрагмы таза. Мочеполовая диафрагма расположена между нижними ветвями лобковых и седалищных костей и образована глубокой поперечной мышцей промежности и сфинктером уретры с покрывающими их верхним и нижним листками фасции мочеполовой диафрагмы.
Полость малого таза делят на три этажа: брюшинный, подбрюшинный и подкожный (рис. 16.1).
Брюшинный этаж таза (cavum pelvis peritoneale) - верхний отдел полости малого таза, заключенный между париетальной брюшиной малого таза; является нижним отделом брюшной полости. Здесь
Рис. 16.1. Этажи полости таза
(из: Островерхов Г.Е., Бомаш Ю.М., Лубоцкий Д.Н., 2005):
1 - брюшинный этаж, 2 - подбрюшинный этаж, 3 - подкожный этаж
содержатся покрытые брюшиной органы или части органов малого таза. У мужчин в брюшинном этаже таза располагаются часть пря- мой кишки и часть мочевого пузыря. У женщин в этом этаже таза помещаются те же части мочевого пузыря и прямой кишки, что и у мужчин, большая часть матки, маточные трубы, яичники, широкие связки матки, верхняя часть влагалища. Брюшина покрывает мочевой пузырь сверху, частью с боков и спереди. При переходе с передней брюшной стенки на мочевой пузырь брюшина образует поперечную пузырную складку (plica vesicalis transversa). Позади мочевого пузыря у мужчин брюшина покрывает внутренние края ампул семявыносящих протоков, верхушки семенных пузырьков и переходит на прямую кишку, образуя прямокишечно-пузырное углубление (excavatio rectovesicalis), ограниченное по бокам прямокишечно-пузырными складками брюшины (plicae rectovesicales). У женщин при переходе с мочевого пузыря на матку и с матки на прямую кишку брюшина обра- зует переднее - пузырно-маточное углубление (excavatio vesicouterina) и заднее - прямокишечно-маточное углубление, или дугласово пространство (excavatio rectouterina), которое является наиболее низким местом брюшной полости. Оно ограничено с боков прямокишечно-маточными складками (plicae rectouterinae), идущими от матки к прямой кишке и крестцу. В углублениях таза могут скапливаться воспалительные экссудаты, кровь (при ранениях органов брюшной полости и таза, разрывах трубы при внематочной беременности), желудочное содержимое (перфорация язвы желудка), моча (ранения мочевого пузыря). Скопившееся содержимое дугласова углубления можно определить и удалить пункцией заднего свода влагалища.
Подбрюшинный этаж таза (cavum pelvis subperitoneale) - отдел полости малого таза, заключенный между париетальной брюшиной таза и листком тазовой фасции, покрывающей сверху мышцу, поднимающую задний проход. В подбрюшинном этаже малого таза у мужчин находятся внебрюшинные отделы мочевого пузыря и прямой кишки, предстательная железа, семенные пузырьки, тазовые отделы семя- выносящих протоков с их ампулами, тазовые отделы мочеточников, а у женщин - те же отделы мочеточников, мочевого пузыря и прямой кишки, а также шейка матки и начальный отдел влагалища. Органы малого таза занимают срединное положение и не соприкасаются непосредственно со стенками таза, от которых их отделяет клетчатка. Кроме органов в этой части таза расположены кровеносные сосуды, нервы и лимфатические узлы таза: внутренние подвздошные артерии
с париетальными и висцеральными ветвями, париетальные вены и венозные сплетения органов таза (plexus venosus rectalis, plexus venosus vesicalis, plexus venosus prostaticus, plexus venosus uterinus, plexus venosus vaginalis), крестцовое нервное сплетение с возникающими из него нервами, крестцовый отдел симпатического ствола, лимфатические узлы, лежащие по ходу подвздошных артерий и на передней вогнутой поверхности крестца.
Фасция таза, покрывающая его стенки и внутренности, является продолжением внутрибрюшной фасции и подразделяется на париетальный и висцеральный листки (рис. 16.2). Париетальный листок тазовой фасции (fascia pelvis parietalis) покрывает пристеночные мышцы полости таза и мышцы, образующие дно малого таза. Висцеральный листок тазовой фасции (fascia pelvis visceralis) покрывает органы, находящиеся в среднем этаже малого таза. Этот листок образует для органов таза фасциальные капсулы (например,
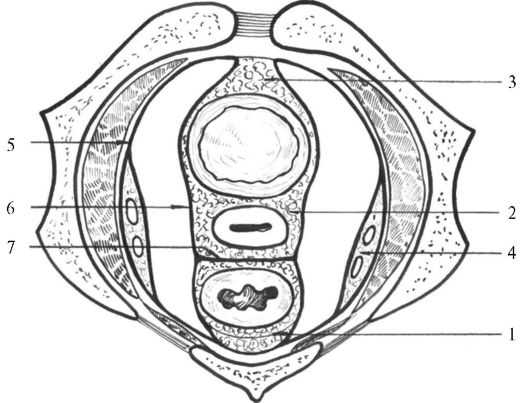
Рис. 16.2. Фасции и клетчаточные пространства таза:
1 - околопрямокишечное клетчаточное пространство, 2 - околоматочное клетчаточное пространство, 3 - предпузырное клетчаточное пространство, 4 - боковое клетчаточное пространство, 5 - париетальный листок внутритазовой фасции, 6 - висцеральный листок внутритазовой фасции, 7 - брюшнопромежностный апоневроз
Пирогова-Ретция для предстательной железы и Амюсса для прямой кишки), отделенные от органов слоем рыхлой клетчатки, в котором расположены кровеносные и лимфатические сосуды, нервы органов таза. Капсулы разделяет расположенная во фронтальной плоскости перегородка (апоневроз Денонвилье-Салищева; septum rectovesicale у мужчин и septum rectovaginale у женщин), представляющая собой дубликатуру первичной брюшины. Кпереди от перегородки расположены мочевой пузырь, предстательная железа, семенные пузырьки и части семявыносящих протоков у мужчин, мочевой пузырь и матка у женщин. Кзади от перегородки находится прямая кишка.
Клетчаточные пространства, выделяемые в полости таза, включают как клетчатку, находящуюся между органами таза и его стенками, так и клетчатку, расположенную между органами и окружающими их фасциальными футлярами. Основными клетчаточными пространствами таза, находящимися в его среднем этаже, являются предпузырное, околопузырное, околоматочное (у женщин), околопрямокишечное, позадипрямокишечное, правое и левое боковые пространства.
Предпузырное клетчаточное пространство (spatium prevesicale; пространство Ретция) - клетчаточное пространство, ограниченное спереди лобковым симфизом и ветвями лобковых костей, сзади - висцеральным листком тазовой фасции, покрывающим мочевой пузырь. В предпузырном пространстве при переломах костей таза развиваются гематомы, а при повреждениях мочевого пузыря - мочевая инфильтрация. С боков предпузырное пространство переходит в околопузырное пространство (spatium paravesicale) - клетчаточное пространство малого таза вокруг мочевого пузыря, ограниченное спереди предпузырной, а сзади позадипузырной фасцией. Околоматочное пространство (paramеtrium) - клетчаточное пространство малого таза, расположенное вокруг шейки матки и между листками ее широких связок. В околоматочном пространстве проходят маточные артерии и перекрещивающие их мочеточники, яичниковые сосуды, маточное венозное и нервное сплетения. Гнойники, образующиеся в околоматочном пространстве, по ходу круглой связки матки распространяются в направлении пахового канала и на переднюю брюшную стенку, а также в сторону подвздошной ямки и в забрюшинную клетчатку, кроме того, возможен прорыв гнойника в соседние клетчаточные пространства таза, полости тазовых органов, ягодичную область, на бедро. Околопрямокишечное пространство (spatium pararectale) - клетчаточное пространство, ограниченное фасциальным футляром прямой
кишки. Позадипрямокишечное пространство (spatium retrorectale) - клетчаточное пространство, расположенное между прямой кишкой, окруженной висцеральной фасцией, и передней поверхностью крестца, покрытой тазовой фасцией. В клетчатке позадипрямокишечного пространства располагаются срединная и латеральные крестцовые артерии с сопровождающими их венами, крестцовые лимфатические узлы, тазовые отделы симпатического ствола, крестцовое нервное сплетение. Распространение гнойных затеков из позадипрямокишечного пространства возможно в забрюшинное клетчаточное пространство, боковые пространства таза, околопрямокишечное пространство. Боковое пространство (spatium laterale) - парное клетчаточное пространство малого таза, расположенное между париетальным листком тазовой фасции, покрывающим боковую стенку таза, и висцеральным листком, покрывающим органы таза. В клетчатке боковых пространств располагаются мочеточники, семявыносящие протоки (у мужчин), внутренние подвздошные артерии и вены с их ветвями и притоками, нервы крестцового сплетения, нижнее подчревное нервное спле- тение. Распространение гнойных затеков из боковых клетчаточных пространств возможно в забрюшинное пространство, в ягодичную область, в позадипрямокишечное и предпузырное и другие клетчаточные пространства таза, ложе приводящих мышц бедра.
Подкожный этаж таза (cavum pelvis subcutaneum) - нижний отдел таза между диафрагмой таза и покровами, относящимися к области промежности. Этот отдел таза содержит части органов мочеполовой системы и конечный отдел кишечной трубки. Здесь же расположена седалищно-прямокишечная ямка (fossa ischiorectalis) - парное углубление в области промежности, заполненное жировой клетчаткой, ограниченное медиально диафрагмой таза, латерально - внутренней запирательной мышцей с покрывающей ее фасцией. Клетчатка седалищно-прямокишечной ямки может сообщаться с клетчаткой среднего этажа таза.
16.2. ТОПОГРАФИЯ ОРГАНОВ МУЖСКОГО ТАЗА
Прямая кишка - конечный отдел толстой кишки, начинающийся на уровне III крестцового позвонка. Заканчивается прямая кишка заднепроходным отверстием в анальной области промежности. Кпереди от прямой кишки располагаются мочевой пузырь и предстательная железа, ампулы семявыносящих протоков, семенные пузырьки
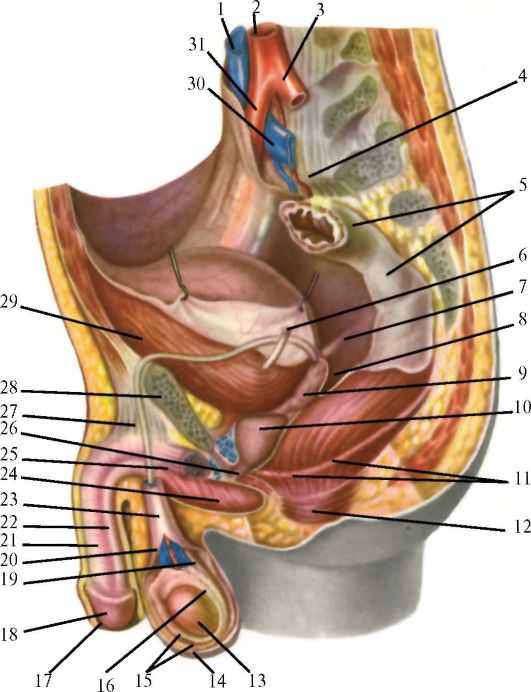
Рис. 16.3. Топография органов мужского таза (из: Кованов В.В., ред., 1987): 1 - нижняя полая вена; 2 - брюшная аорта; 3 - левая общая подвздошная артерия; 4 - мыс; 5 - прямая кишка; 6 - левый мочеточник; 7 - прямокишечно-пузырная складка; 8 - прямокишечно-пузырное углубление; 9 - семенной пузырек; 10 - предстательная железа; 11 - мышца, поднимающая задний проход; 12 - наружный сфинктер анального отверстия; 13 - яичко; 14 - мошонка; 15 - влагалищная оболочка яичка; 16 - придаток яичка; 17 - крайняя плоть; 18 - головка полового члена; 19 - семявыносящий проток; 20 - внутренняя семенная фасция; 21 - пещеристые тела полового члена; 22 - губчатое вещество полового члена; 2 - семенной канатик; 24 - луковица полового члена; 25 - седалищно-пещеристая мышца; 26 - мочеиспускательный канал; 27 - под- держивающая связка полового члена; 28 - лобковая кость; 29 - мочевой пузырь; 30 - левая общая подвздошная вена; 31 - правая общая подвздошная артерия
и конечные отделы мочеточников. Сзади прямая кишка примыкает к крестцу и копчику. Через переднюю стенку прямой кишки пальпи- руют предстательную железу, пунктируют прямокишечно-пузырное углубление, вскрывают тазовые абсцессы. В прямой кишке различают два отдела: тазовый и промежностный. Границей между ними служит диафрагма таза. В тазовом отделе выделяют надампулярную часть и ампулу прямой кишки, являющуюся самой широкой ее частью. Надампулярная часть покрыта брюшиной со всех сторон. На уровне ампулы прямая кишка покрыта брюшиной сначала спереди и с боков, ниже только спереди. Нижняя часть ампулы прямой кишки уже не покрыта брюшиной. Промежностный отдел называют заднепроходным каналом. По бокам от него располагается клетчатка седалищнопрямокишечных ямок. Кровоснабжается прямая кишка непарной верхней прямокишечной артерией и парными средними и нижними прямокишечными артериями. Вены прямой кишки образуют подкожное, подслизистое (в нижних отделах представлено клубочками вен геморроидальной зоны) и подфасциальное венозные сплетения. Венозный отток от прямой кишки осуществляется по верхней пря- мокишечной вене в систему воротной вены, а по средним и нижним прямокишечным венам - в систему нижней полой вены. Таким образом, в стенке прямой кишки имеется портокавальный анастомоз. Лимфоотток от надампулярной части и верхних отделов ампулы осуществляется в лимфоузлы, расположенные около нижней брыжеечной артерии, от остальной части ампулы лимфа оттекает во внутренние подвздошные и крестцовые лимфатические узлы, от промежностного отдела лимфоотток осуществляется в паховые узлы. Иннервация прямой кишки осуществляется из нижнего брыжеечного, аортального, подчревного нервных сплетений, а также половым нервом.
Мочевой пузырь расположен в передней части малого таза за лонным сочленением. Передняя поверхность мочевого пузыря прилежит также к ветвям лобковых костей и передней брюшной стенке, отделяясь от них предпузырной клетчаткой. Сзади от мочевого пузыря лежат ампулы семявыносящих протоков, семенные пузырьки, прямая кишка. По бокам расположены семявыносящие протоки. Мочеточники соприкасаются с мочевым пузырем на границе между задней и боко- выми стенками. Сверху к мочевому пузырю прилежат петли тонкой кишки. Книзу от мочевого пузыря расположена предстательная железа. В наполненном состоянии мочевой пузырь выходит за пределы полости таза, поднимаясь выше лонного сочленения, смещая
брюшину кверху, и располагается в предбрюшинной клетчатке. Эти особенности топографии могут использоваться для внебрюшинного доступа к мочевому пузырю. Мочевой пузырь имеет следующие части: дно, тело, шейку. Кровоснабжается мочевой пузырь верхними и нижними пузырными артериями из системы внутренней подвздошной артерии. Отток крови из венозного сплетения мочевого пузыря по пузырным венам осуществляется в систему внутренней подвздошной вены. Лимфа оттекает в лимфатические узлы, распо- ложенные по ходу внутренних и наружных подвздошных сосудов, и крестцовые лимфатические узлы. Иннервируется мочевой пузырь из подчревного сплетения.
Начало тазового отдела мочеточника с каждой стороны соответствует пограничной линии таза. На этом уровне левый мочеточник пересекает общую подвздошную артерию, а правый - наружную подвздошную артерию. В малом тазу мочеточники прилежат к боковой стенке таза. Они расположены рядом с внутренними подвздошными артериями. Направляясь книзу, мочеточники пересе- кают запирательные сосудисто-нервные пучки с соответствующих сторон. Кнутри от них находится прямая кишка. Далее мочеточники изгибаются кпереди и медиально, прилежат к заднебоковой стенке мочевого пузыря и прямой кишке, пересекают семявыносящие протоки, соприкасаются с семенными пузырьками и в области дна впадают в мочевой пузырь.
Предстательная железа прилежит ко дну и шейке мочевого пузыря. Также сверху к основанию предстательной железы примыкают семенные пузырьки и ампулы семявыносящих протоков. Верхушка железы направлена вниз и лежит на мочеполовой диафрагме. Кпереди от предстательной железы расположен лобковый симфиз, с боков от нее - мышцы, поднимающие задний проход. Сзади от предстательной железы находится прямая кишка, причем через нее железа легко может прощупываться. Предстательная железа имеет две доли, соединенные перешейком, и покрыта капсулой (висцеральный листок тазовой фасции). Кровоснабжается предстательная железа из нижних пузырных и средних прямокишечных артерий. Венозная кровь оттекает из венозного сплетения предстательной железы в систему внутренней подвздошной вены. Лимфоотток осуществляется в лимфатические узлы, лежащие вдоль внутренних и наружных подвздошных артерий, а также в лимфатические узлы, расположенные на передней поверхности крестца.
Семявыносящие протоки в малом тазу примыкают к боковой стенке таза и к мочевому пузырю (к его боковым и задней стенкам). При этом на заднебоковой стенке мочевого пузыря пересекаются семявыносящие протоки и мочеточники. Семявыносящие протоки кнутри от семенных пузырьков образуют ампулы. Протоки ампул, сливаясь с протоками семенных пузырьков, входят в предстательную железу.
Семенные пузырьки в малом тазу находятся между задней стенкой мочевого пузыря и мочеточниками спереди и прямой кишкой сзади. Сверху семенные пузырьки покрыты брюшиной, через которую с ними могут соприкасаться петли тонкой кишки. Снизу семенные пузырьки прилежат к предстательной железе. Кнутри от семенных пузырьков лежат ампулы семявыносящих протоков.
16.3. ТОПОГРАФИЯ ОРГАНОВ ЖЕНСКОГО ТАЗА
В женском тазу кровоснабжение, иннервация и покрытие брюшиной прямой кишки такое же, как в мужском. Кпереди от прямой кишки расположены матка и влагалище. Сзади от прямой кишки лежит крестец. Лимфатические сосуды прямой кишки связаны с лимфатической системой матки и влагалища (в подчревных и крестцовых лимфатических узлах) (рис. 16.4).
Мочевой пузырь у женщин, как и у мужчин, лежит за лобковым симфизом. Позади мочевого пузыря находятся матка и влагалище. К верхней, покрытой брюшиной, части мочевого пузыря прилежат петли тонкой кишки. По бокам от мочевого пузыря расположены мышцы, поднимающие задний проход. Дно мочевого пузыря лежит на мочеполовой диафрагме. Кровоснабжение и иннервация мочевого пузыря у женщин происходит так же, как у мужчин. Лимфатические сосуды мочевого пузыря у женщин, как и лимфатические сосуды прямой кишки, образуют связи с лимфатическими сосудами матки и влагалища в лимфоузлах широкой связки матки и подвздошных лимфоузлах.
Как и в мужском тазу, правый и левый мочеточники на уровне пограничной линии пересекают соответственно наружную подвздошную и общую подвздошную артерии. Они прилежат к боковым стенкам таза. В месте отхождения от внутренних подвздошных артерий маточных артерий мочеточники пересекаются с последними. Ниже в области шейки матки они еще раз пересекаются с маточными артериями, а затем прилежат к стенке влагалища, после чего впадают в мочевой пузырь.
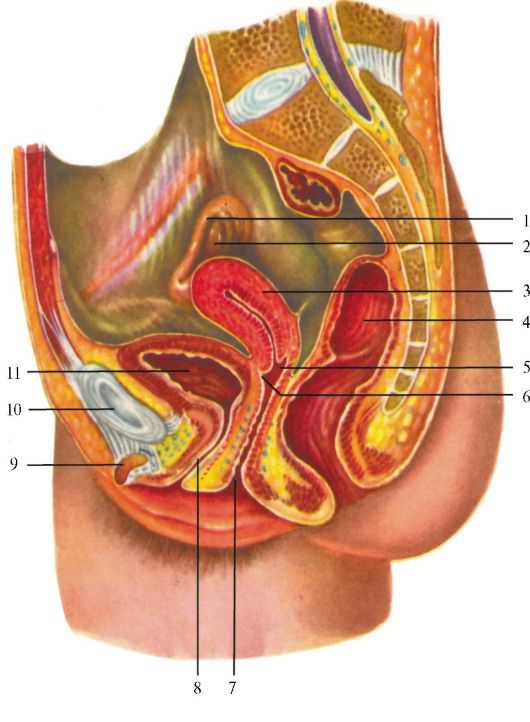
Рис. 16.4. Топография органов женского таза (из: Кованов В.В., ред., 1987):
I - маточная труба; 2 - яичник; 3 - матка; 4 - прямая кишка; 5 - задний свод влагалища; 6 - передний свод влагалища; 7 - вход во влагалище; 8 - мочеиспускательный канал; 9 - клитор; 10 - лобковое сочленение;
II - мочевой пузырь
Матка в малом тазу женщин занимает положение между мочевым пузырем и прямой кишкой и наклонена вперед (anteversio), при этом тело и шейка матки, разделенные перешейком, образуют угол, открытый кпереди (anteflexio). К дну матки прилежат петли тонкой кишки. Матка имеет два отдела: тело и шейку. Часть тела, находящаяся выше впадения в матку маточных труб, называется дном. Брюшина, по-крывая матку спереди и сзади, по бокам от матки сходится, образуя широкие связки матки. В основании широкой связки матки расположены маточные артерии. Рядом с ними лежат главные связки матки. В свободном крае широких связок матки лежат маточные трубы. Также к широким связкам матки фиксированы яичники. По бокам широкие связки переходят в брюшину, покрывающую стенки таза. Имеются также круглые связки матки, идущие от угла матки к внутреннему отверстию пахового канала. Кровоснабжается матка двумя маточными артериями из системы внутренних подвздошных артерий, а также яичниковыми артериями - ветвями брюшной аорты. Венозный отток осуществляется по маточным венам во внутренние подвздошные вены. Иннервируется матка из подчревного сплетения. Отток лимфы осуществляется от шейки в лимфоузлы, лежащие по ходу подвздошных артерий, и крестцовые лимфатические узлы, от тела матки - в околоаортальные лимфатические узлы.
Придатки матки включают в себя яичники и маточные трубы.
Маточные трубы залегают между листками широких связок матки по их верхнему краю. В маточной трубе различают интерстициальную часть, расположенную в толще стенки матки, перешеек (суженная часть трубы), которая переходит в расширенный отдел - ампулу. На свободном конце маточная труба имеет воронку с фимбриями, которая примыкает к яичнику.
Яичники с помощью брыжейки связаны с задними листками широкой связки матки. У яичников выделяют маточный и трубный концы. Маточный конец связан с маткой при помощи собственной связки яичника. Трубный конец прикреплен к боковой стенке таза посредством подвешивающей связки яичника. При этом сами яичники нахо- дятся в яичниковых ямках - углублениях в боковой стенке таза. Эти углубления находятся в области деления общих подвздошных артерий на внутренние и наружные. Рядом лежат маточные артерии и мочеточники, что следует учитывать при операциях на придатках матки.
Влагалище расположено в женском тазу между мочевым пузырем и прямой кишкой. Вверху влагалище переходит в шейку матки, а внизу
открывается отверстием между малыми половыми губами. Передняя стенка влагалища тесно связана с задней стенкой мочевого пузыря и мочеиспускательным каналом. Поэтому при разрывах влагалища могут образовываться пузырно-влагалищные свищи. Задняя стенка влагалища соприкасается с прямой кишкой. У влагалища выделяют своды - углубления между шейкой матки и стенками влагалища. При этом задний свод граничит с дугласовым пространством, что позволяет производить доступ в прямокишечно-маточное углубление через задний свод влагалища.
16.4. ОПЕРАЦИИ НА МОЧЕВОМ ПУЗЫРЕ
Надлобковая пункция (син.: пункция мочевого пузыря, прокол мочевого пузыря) - чрескожный прокол мочевого пузыря по срединной линии живота. Выполняют вмешательство либо в виде надлобковой капиллярной пункции, либо в виде троакарной эпицистостомии.
Надлобковая капиллярная пункция (рис. 16.5). Показания: эвакуация мочи из мочевого пузыря при невозможности или наличии противопоказаний к катетеризации, при травме уретры, ожоге наружных половых органов. Противопоказания: малая вместимость
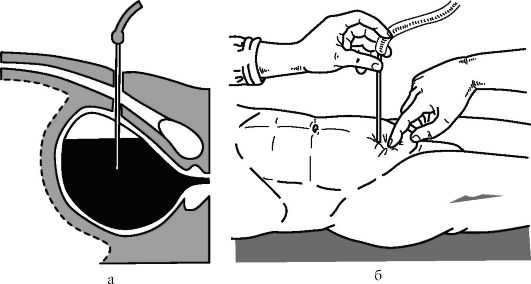
Рис. 16.5. Надлобковая капиллярная пункция мочевого пузыря (из: Лопаткин Н.А., Швецов И.П., ред., 1986): а - техника пункции; б - схема пункции
мочевого пузыря, острый цистит или парацистит, тампонада мочевого пузыря кровяными сгустками, наличие новообразований пузыря, большие рубцы и паховые грыжи, изменяющие топографию передней брюшной стенки. Обезболивание: местная инфильтрационная анестезия 0,25-0,5% раствором новокаина. Положение больного: на спине с приподнятым тазом. Техника пункции. Используется игла длиной 15-20 см и диаметром около 1 мм. Иглой пунктируют мочевой пузырь на расстоянии 2-3 см выше лонного сращения. После удаления мочи место пункции обрабатывают и накладывают стерильную наклейку.
Троакарная эпицистостомия (рис. 16.6). Показания: острая и хроническая задержка мочи. Противопоказания, положение больного, обезболивание те же, что и для капиллярной пункции мочевого пузыря. Техника операции. Кожу на месте операции рассекают на протяжении 1-1,5 см, далее прокол тканей осуществляют с помощью троакара, удаляют мандрен-стилет, в мочевой пузырь через просвет тубуса троакара вводят дренажную трубку, тубус удаляют, трубку фиксиру- ют шелковым швом к коже.
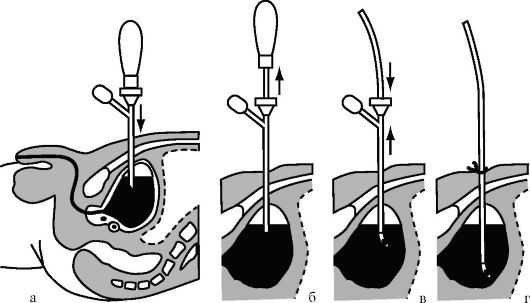
Рис. 16.6. Схема этапов троакарной эпицистостомии (из: Лопаткин Н.А., Швецов И.П., ред., 1986):
а - положение троакара после вкола; б - извлечение мандрена; в - введение дренажной трубки и удаление тубуса троакара; г - трубка установлена и зафиксирована к коже
Цистотомия - операция вскрытия полости мочевого пузыря (рис. 16.7).
Высокая цистотомия (син.: эпицистотомия, высокое сечение мочевого пузыря, section alta) производится в области верхушки мочевого пузыря внебрюшинно через разрез передней брюшной стенки.
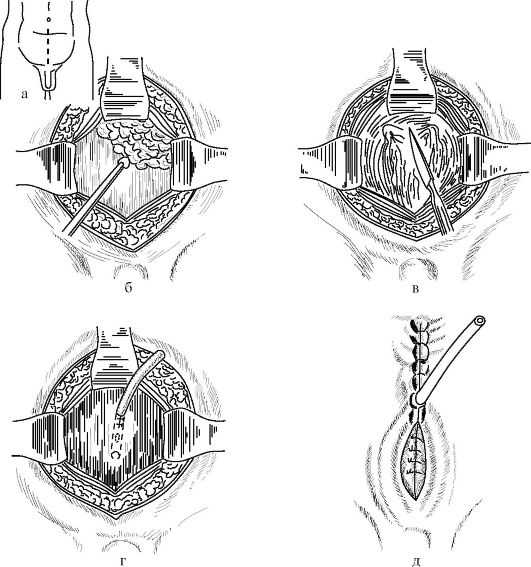
Рис. 16.7. Этапы цистостомии. (из: Матюшин И.Ф., 1979): а - линия кожного разреза; б - жировая клетчатка вместе с переходной складкой брюшины отслоена вверх; в - вскрытие мочевого пузыря; г - в мочевой пузырь введена тренажная трубка, рана пузыря ушита вокруг дренажа; д - конечный этап операции
Обезболивание: местная инфильтрационная анестезия 0,25-0,5% рас- твором новокаина или перидуральная анестезия. Доступ - нижнесрединный, поперечный или дугообразный внебрюшинные. В первом случае после рассечения кожи, подкожной жировой клетчатки, белой линии живота разводят в стороны прямые и пирамидальные мышцы, поперечную фасцию рассекают в поперечном направлении, а предпузырную клетчатку отслаивают вместе с переходной складкой брюшины кверху, обнажая переднюю стенку мочевого пузыря. При выполнении поперечного или дугообразного доступа после разреза кожи и подкожной жировой клетчатки передние стенки влагалищ прямых мышц живота рассекают в поперечном направлении, а мышцы разводят в стороны (или пересекают). Вскрытие мочевого пузыря необходимо производить как можно выше между двумя лигатурами-держалками, предварительно опорожнив мочевой пузырь через катетер. Раны пузыря ушивают двухрядным швом: первый ряд - через все слои стенки рассасывающимся шовным материалом, второй ряд - без прошивания слизистой оболочки. Переднюю брюшную стенку зашивают послойно, а предпузырное пространство дренируют.
16.5. ОПЕРАЦИИ НА МАТКЕ И ПРИДАТКАХ
Оперативные доступы к женским половым органам в полости таза:
Брюшно-стеночные:
Нижняя срединная лапаротомия;
Надлобковая поперечная лапаротомия (по Пфанненштилю);
Влагалищные:
Передняя кольпотомия;
Задняя кольпотомия.
Кольпотомия - оперативный доступ к органам женского таза путем рассечения передней или задней стенки влагалища.
Пункция заднего свода влагалища - диагностическая пункция брюшной полости, выполняемая иглой на шприце путем ее введения через прокол стенки заднего свода влагалища в прямокишечно-маточное углубление брюшины малого таза (рис. 16.8). Положение больной: на спине с притянутыми к животу и согнутыми в коленных суставах ногами. Обезболивание: кратковременный наркоз или местная инфильтрационная анестезия. Техника вмешательства. Зеркалами широко раскрывают влагалище, пулевыми щипцами
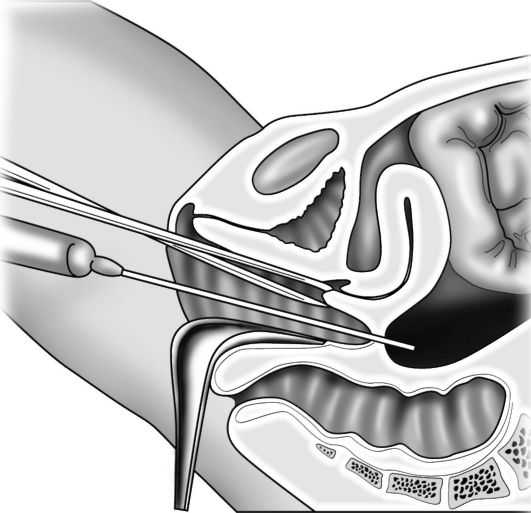
Рис. 16.8. Пункция прямокишечно-маточного углубления брюшинной полости через задний свод влагалища (из: Савельева Г.М., Бреусенко В.Г., ред., 2006)
захватывают заднюю губу шейки матки и отводят к лонному сращению. Задний свод влагалища обрабатывают спиртом и йодной настойкой. Длинным зажимом Кохера захватывают слизистую оболочку заднего свода влагалища на 1-1,5 см ниже шейки матки и слегка подтягиваются вперед. Производят пункцию свода достаточно длинной иглой (не менее 10 см) с широким просветом, иглу при этом направляют параллельно проводной оси таза (во избежание повреж- дения стенки прямой кишки) на глубину 2-3 см.
Ампутация матки (субтотальная, суправагинальная надвлагалищная ампутация матки без придатков) - операция удаления тела матки: с сохранением шейки (высокая ампутация), с сохранением тела и надвлагалищной части шейки матки (надвлагалищная ампутация).
Расширенная экстирпация матки с придатками (син.: операция Вертгейма, тотальная гистерэктомия) - операция полного удаления матки с придатками, верхней третью влагалища, околоматочной клетчаткой с регионарными лимфатическими узлами (показана при раке шейки матки).
Кистомэктомия - удаление опухоли или кисты яичника на ножке.
Тубэктомия - операция удаления маточной трубы, чаще всего при наличии трубной беременности.
16.6. ОПЕРАЦИИ НА ПРЯМОЙ КИШКЕ
Ампутация прямой кишки - операция удаления дистальной части прямой кишки с низведением ее центральной культи до уровня промежностно-крестцовой раны.
Противоестественный задний проход (син.: anus praeternaturalis) - искусственно созданный задний проход, при котором содержимое толстой кишки полностью выделяется наружу.
Резекция прямой кишки - операция удаления части прямой кишки с восстановлением или без восстановления ее непрерывности, а также всей прямой кишки с сохранением заднего прохода и сфинктера.
Резекция прямой кишки по методике Гартмана - внутрибрюшинная резекция прямой и сигмовидной кишки с наложением одно- ствольного искусственного заднего прохода.
Экстирпация прямой кишки - операция удаления прямой кишки без восстановления непрерывности, с удалением замыкательного аппарата и вшиванием центрального конца в брюшную стенку.
Экстирпация прямой кишки по методике Кеню-Майлса - одномоментная брюшно-промежностная экстирпация прямой кишки, при которой удаляют всю прямую кишку с задним проходом и анальным сфинктером, окружающей клетчаткой и лимфатическими узлами, а из центрального отрезка сигмовидной кишки формируют постоянный одноствольный искусственный задний проход.
16.7. ТЕСТОВЫЕ ЗАДАНИЯ
16.1. Основные клетчаточные пространства полости малого таза находятся в пределах:
1. Брюшинного этажа таза.
2. Подбрюшинного этажа таза.
3. Подкожного этажа таза.
16.2. Мочеполовая диафрагма образована двумя мышцами из перечисленных:
2. Копчиковой мышцей.
16.3. Диафрагма таза образована двумя мышцами из перечисленных:
1. Глубокой поперечной мышцей промежности.
2. Копчиковой мышцей.
3. Мышцей, поднимающей задний проход.
4. Седалищно-пещеристой мышцей.
5. Сфинктером мочеиспускательного канала.
16.4. Предстательная железа располагается по отношению к мочевому пузырю:
1. Спереди.
2. Снизу.
3. Сзади.
16.5. Пальцевое ректальное исследование у мужчин проводится с целью определения состояния прежде всего:
1. Мочевого пузыря.
2. Мочеточников.
3. Предстательной железы.
4. Передних крестцовых лимфоузлов.
16.6. Маточная труба располагается:
1. Вдоль верхнего края широкой связки матки.
2. Вдоль бокового края тела матки.
3. В среднем отделе широкой связки матки.
4. В основании широкой связки матки.
16.7. Надампулярная часть прямой кишки покрыта брюшиной:
1. Со всех сторон.
2. С трех сторон.
3. Только спереди.
16.8. Ампула прямой кишки на большем протяжении покрыта брюшиной:
1. Со всех сторон.
Таз включает в себя пояс нижних конечностей, обрамленный тазобедренными суставами. Данная часть скелета в некоторой степени продолжает позвоночный столб и выполняет в человеческом организме множество функций. Таз служит местом соединения нижних конечностей и туловища людей. Он делится на большой и малый.
Строение таза
Можно выделить определенные составляющие в названной части скелета: крестец, копчик и две Последние относятся к самым большим в организме. Они наделены нетипичным строением и несут ответственность, прежде всего, за опорную Тазовые кости скрепляются благодаря суставам в кольцо и формируют одноименную полость.
Таз детей и подростков до шестнадцати лет образовывают три обособленные кости, с течением времени они срастаются и начинают функционировать как единая кость.
Различия в строении таза изменяются на протяжении всей жизни человека. На этот фактор способны повлиять биологические процессы, протекающие в организме, профессиональные причины и неожиданные повороты судьбы, к которым относятся травмы или протекание патологических процессов в тазовых костях или позвоночнике.
По тазовым костям скелета без труда можно узнать, к какому полу принадлежат люди. Этот факт принимается во внимание при археологических раскопках или в ходе проведения медицинских экспертиз.
Отличие мужского таза от женского
Таз женщины имеет ярко выраженные отличительные особенности. Он исполняет имеющую важное значение функцию - принимает участие в родах. Эта часть скелета является каналом, по которому двигается малыш, стремящийся покинуть лоно матери. Размеры женского таза более широкие и короткие, чем у мужского. Суставы располагаются на большем расстоянии, кости тоньше, чем у мужчин. Строение женского таза отличается также формой крестца, он у представительниц прекрасного пола шире и менее выступает вперед, чем у мужчин.
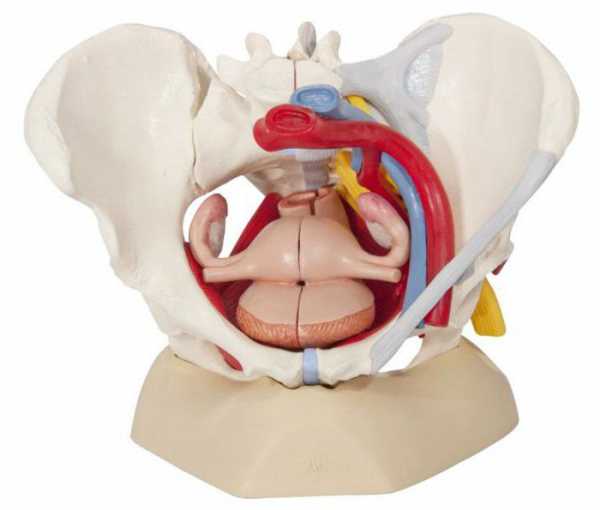
Форма угла лобка слабого пола прямее, чем у мужчин, крылья таза развернуты, выступы седалищных костей располагаются на расстоянии. Впереди и по бокам таз ограничивают безымянные кости, а сзади копчик, продолжающий позвоночный столб. Отверстие женщины похоже на поперечный овал, а у мужчины на продольный.
Размеры женского таза
Для составления прогноза процесса родов и профилактики осложнений большое внимание уделяется размерам. Но большой таз измерить максимально точно реально, а вот вычислить размеры малого нет возможностей, поэтому они вытекают из размеров большого. Нужно иметь сведения о них, чтобы определить, соответствуют ли они окружности головки рождающегося плода.
Женский малый таз наделен входом, полостью и выходом. Различают прямое, поперечное, косое правое и левое сечение таза.
Выход из него прикрыт у женщин дном, складывающимся из трех слоев мышечной ткани, покрытых соединительнотканной оболочкой. Тазовое дно исполняет множество необходимых функций.
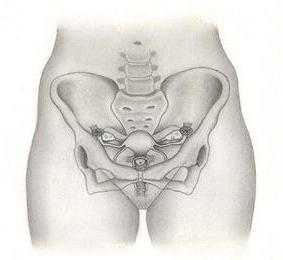
Тазовое дно служит опорой для половых органов, расположенных внутри, и благоприятствует их верному размещению. Оно удерживает также и другие внутренние органы. В период протекания родов мышечные слои дна таза женщины подвергаются растяжению и образуют трубку, продолжающую костный канал.
Женский таз измеряют инструментом, под названием тазометр.
Органы таза
Органы человеческого тела обладают своим особенным строением и местом расположения. Необходимо иметь представление, где располагаются основные органы, чтобы суметь определить, какой из них доставляет болевые ощущения, перед тем как посетить специалиста. Таз является местом расположения большого количества жизненно важных органов человеческого тела.
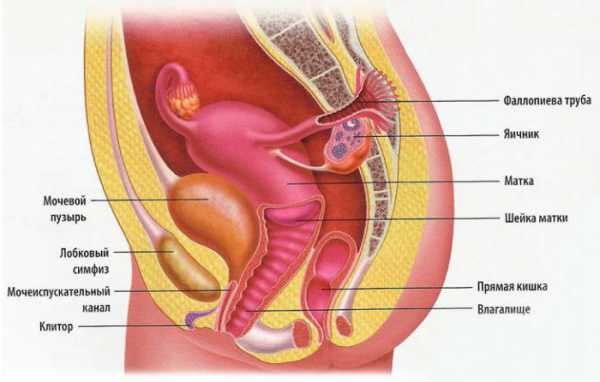
Органы женского таза, так же как и мужского, сосредоточены в плоскости, образованной его костями. В медицине их разделяют на общие, к которым относятся мочевой пузырь и прямая кишка, а также на сугубо женские и мужские.
Мочевой пузырь, похожий формой на репу, находится за соединением костей лобка, отделяясь от них клетчаткой. Когда данный орган заполняется, происходит его соприкосновение с брюшной стенкой. Размеры пузыря способны меняться в зависимости от меры его наполненности.
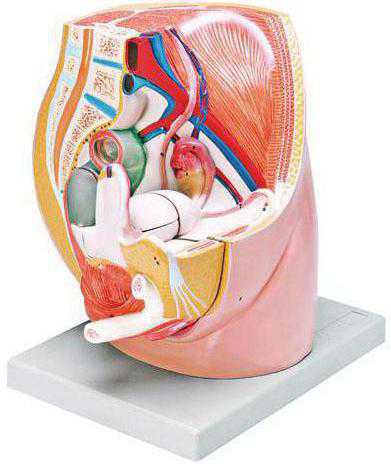
Главной же задачей прямой кишки является накапливание и выведение отходов пищеварения из организма человека.
Анатомия половых органов
Половые органы женского таза осуществляют процессы оплодотворения и зарождения новой жизни, благодаря им происходит выработка половых гормонов у прекрасного пола. Данные органы располагаются снаружи и внутри таза.
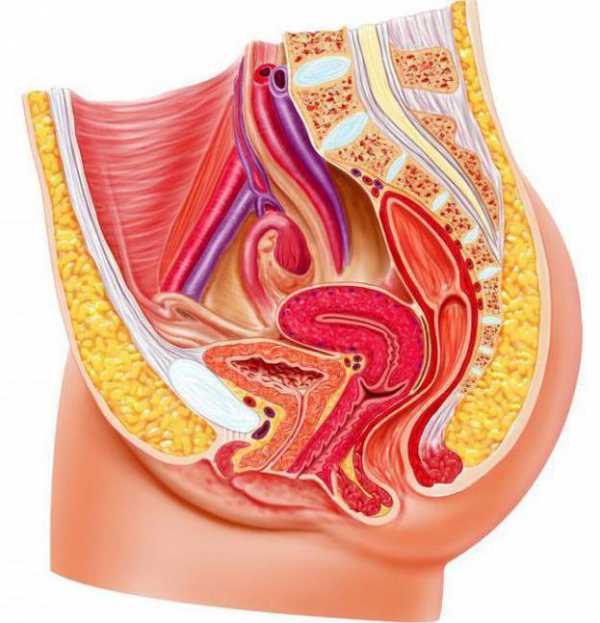
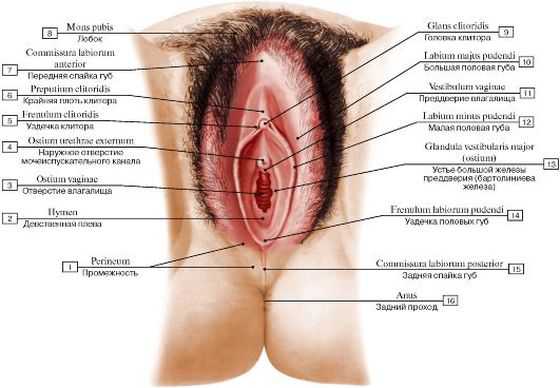
Половые органы, расположенные снаружи, включают лобок, покрытый прослойкой жира и волосами, большие и малые половые губы, клитор:
- Клитор относится к маленьким, но обладающим особой чувствительностью и важностью органам.
- Малые губы являются складками, расположенными между большими губами и входом во влагалище, они могут виднеться за пределами больших губ и быть более насыщенного цвета. Они способны становиться больше в момент сексуального влечения.
- Большие половые губы располагаются по сторонам от половой щели. Их кожный покров с наружной стороны покрыт волосами, на нем присутствуют потовые и сальные железы. Внутри они покрыты тончайшей кожей розоватого цвета.
- Под большими и малыми губами располагается отверстие, предназначенное для вывода мочи из организма. Под ним имеется отверстие входа во влагалище, которое закрывает у невинных девушек девственная плева.
Внутренние органы
Данные половые органы располагаются внутри женского таза, поэтому называются внутренними:
- Влагалище. Оно является мышечной эластичной трубкой определенной длины.
- Матка, которая представляет собой мышечный орган и включающий тело и шейку. Ее тело находится в самом центре таза женщины. Устья, располагающиеся в верхних углах, являются точками присоединения матки к трубам.
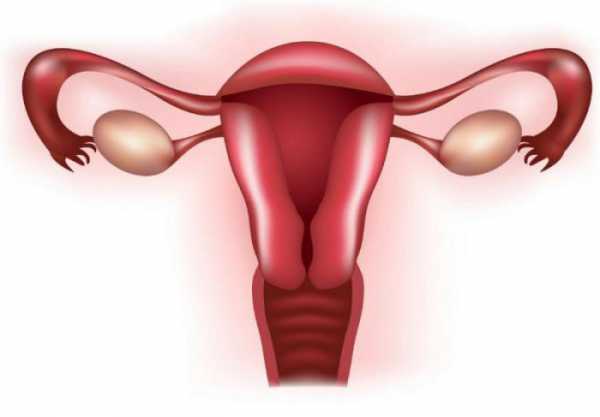
Стенки матки устилает эндометрий. Под влиянием половых гормонов он находится в ожидании яйцеклетки, которая подверглась оплодотворению, и если она не появляется, покидает пределы матки, вызывая менструальное кровотечение.
Предназначением является быть вместилищем для плода, в ней происходит его развитие.
Женский таз является местом расположения яичников, которые находятся по бокам от матки. Они вырабатывают и содержат много яйцеклеток, созревающих здесь. Созревшие яйцеклетки направляются к маточной трубе, где их могут ожидать сперматозоиды. Если оплодотворение произошло, то яйцеклетка по трубе попадает в тело матки.
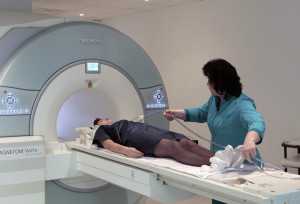
МРТ у женщин
В последнее время стала относиться к одной из востребованных методик диагностирования. С ее помощью реально изучить женский таз и получить исчерпывающую информацию о состоянии всех органов человеческого тела. МРТ не может оказать вредного воздействия на организм, хоть и имеет определенные ограничения.
Проведение МРТ органов малого таза у женщин дает возможность в деталях изучить состояние внутренних органов, выявить наличие патологических процессов в них на ранних сроках развития. Оно в состоянии значительно облегчить диагностирование заболеваний, оказать помощь в подборе верного курса лечения.
При проведении МРТ, человека, принявшего горизонтальное положение, помещают в камеру специального томографа. В нем и происходит сканирование определенного участка тела.
В области гинекологии особая роль принадлежит безопасности, так как проблемы со здоровьем могут оказать вредное воздействие на развитие малыша, даже если женщина не ждет ребенка во время проведения диагностирования.
Главные показания для использования МРТ
МРТ, как правило, назначают больным с определенной симптоматикой:
- наличие новообразований;
- болевые ощущения в зоне таза;
- присутствие камней или песка в мочевом пузыре;
- неполадки в развитии мочеполовой системы;
- травмы в зоне малого таза.
Женский таз нуждается во внимательном отношении и своевременном исследовании.
Практически каждой женщине хотя бы один раз назначали УЗИ малого таза. Но не все знают, какие органы туда входят и какие функции они выполняют.
Что входит в органы малого таза у женщин
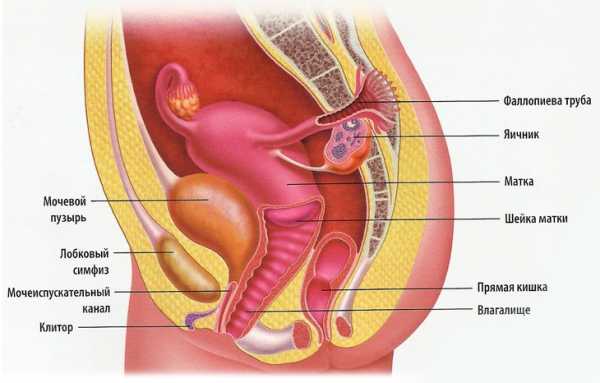
У женщин к органам малого таза относят прямую кишку, мочевой пузырь и репродуктивные органы. Каждый из них выполняет определённые функции.
Мочевой пузырь
Мочевой пузырь представляет собой мышечный орган, который находится сразу за лобковой костью. В его функции входит вывод мочи из организма. Из почек моча попадает в пузырь, который способен вместить в себя примерно 700 мл жидкости.
По форме пузырь напоминает грушу, снизу которой находятся мочевыводящие пути. Когда мочевой пузырь наполняется, в мозг поступает сигнал о необходимости мочеиспускания.
Прямая кишка
Прямая кишка по форме напоминает большую ампулу продолговатой формы. Она является конечным отделом кишечника и пищеварительной системы. Длина кишки составляет примерно шестнадцать сантиметров.
Конечным отделом прямой кишки является сфинктер, в обязанности которого входит закрывать просвет кишки и удерживать фекалии. Вывод экскрементов происходит после поступления импульса в головной мозг.
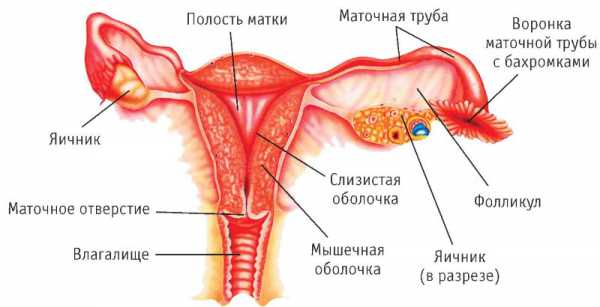
К репродуктивным женским органам относят матку, маточные трубы, яичник, шейку матки и влагалище. Все вместе они отвечают за оплодотворение яйцеклетки, правильное развитие плода и роды.
Органы малого таза начинают формироваться уже на второй неделе беременности. Окончательное развитие мочеполовых и репродуктивных органов приходится примерно на четырнадцатую неделю. В этот момент по каким-либо причинам могут произойти аномалии в развитии, которые можно обнаружить с помощью УЗИ.
Очень часто развитие матки остаётся незаконченным, и она приобретает двурогую форму, однорогую или седловидную. Данная аномалия может стать причиной бесплодия, неспособности выносить ребёнка, выкидыша на любых сроках беременности. Причиной развития аномалии могут быть авитаминоз матери во время беременности, проблемы сердцем, сахарный диабет, инфекционные заболевания или токсическое отравление.
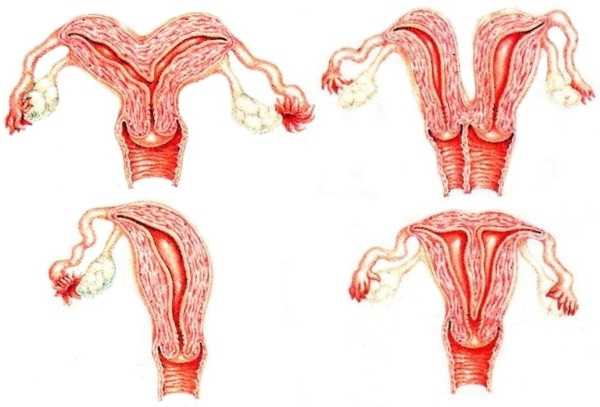
При незавершённом развитии мюллеровых проходов может развиться аномалия полного или частичного отсутствия влагалища. Заболевание сопровождается неправильным развитием матки и маточных труб. Причиной появления аплазии является генетическая предрасположенность.
Но заболевание характеризуется правильным развитием яичников, наружных половых органов. Во время заболевания отсутствуют менструальный цикл и половая жизнь. Лечат аплазию влагалища с помощью искусственного создания влагалища.
Полное или частичное заращение влагалища очень часто происходит из-за перенесённых плодом воспалительных процессов во время внутриутробного развития.
При этом развитие внутренних органов малого таза и наружных половых органов прошло без каких-либо аномалий.
Данная аномалия характеризуется отсутствием наружного кровотечения, так как отток крови из матки нарушен. Атрезия влагалища может сопровождаться заращением анального и мочеиспускательного отверстий.
Наличие продольной или поперечной перегородки влагалища может стать причиной неспособности вынашивания плода, отсутствия менструального цикла. Поперечная перегородка сопровождается скапливанием менструальной крови в верхней части влагалища, матке, маточных трубах. Попадая в область малого таза, кровь вызывает резкие боли внизу живота.
Во время развития органов малого таза может произойти атрезия девственной плевы. Отсутствие отверстия в плеве препятствуют выходу менструальной крови, которая после накапливания попадает в малый таз. Заболевание требует срочного обследования и хирургического вмешательства.
На сегодняшний с помощью новейших технологий, ультразвуковых исследований можно поставить точный диагноз врождённой аномалии, восстановить репродуктивные функции органов.
Своевременное обследование у специалистов поможет избежать серьёзных проблем ещё в маленьком возрасте.
И еще дополнительная информация по органам малого таза у женщин — в следующем видео.
Вконтакте
Анатомия женских половых органов: подробно о строении женских органов
Клитор (clitoris) - женский половой орган, способен к эрекции и аналогичный мужском половом члену. Он расположен перед мочеиспускательный канал, состоит из ножек, тела и головки. Все части клитора образованные из кавернозной ткани. На одну треть кавернозные тела сросшиеся между собой и образуют свободную часть клитора, а задние части его расходятся и прикреплены к нисходящих ветвей боковых костей.
Свободная часть клитора покрыта подвижной кожей и образует уздечку.
Благодаря большому количеству нервных элементов клитор при половом акте играет роль сенсорного органа. В состоянии покоя клитора ке. видно, поскольку он прикрыт кожной складкой. Только при раздражении, когда кавернозные тела клитора наполняются кровью, он выступает под кожной складкой.
К внутренним половым органам относят влагалище, матку, трубы и яичники.
Преддверие влагалища
Преддверие влагалища (vestibulum) - часть вульвы, ограничена малыми губами. Впереди ее замыкает клитор, сзади - уздечка, сверху - девственная плева. В переднем отделе преддверия открывается мочеиспускательный канал (orificium urethrae externum). От полости влагалища vestibulum уединенный девственной плевы (hymen, valvula vaginae).
Девственная плева представляет собой дупликатуру слизистой оболочки влагалища, ее величина, форма и толщина могут быть очень разнообразными.
Как показывают многочисленные наблюдения, частой формой девственной плевы является кольцевидная с такими разновидностями: полулунная (semilunaris), кольцевидная (annularis), трубчатая (tubiformis), воронкообразная (infun- dibuloformis), губовидного (Iabialis) они одно отверстие с равным, гладким краем.
Второй признак, положенная в основу классификации, - неровности свободного края: преддверие влагалища может быть бахромчатым, зубчатым, спиральным, лоскутным.
Третий вид характеризуется наличием не одного, а нескольких отверстий или полным отсутствием их. Сюда относится очень редкий, так называемый непроривний, или слепой, гимен и чаще наблюдаемый двух-, тривикончастий или решетчатый гимен, когда есть более трех отверстий.
При первом половом сношении происходит дефлорация - разрыв девственной плевы. В результате она издавна получила такое название. Девственная плева надрывается обычно в радиальном направлении, чаще всего по бокам. Однако наблюдается и односторонний разрыв. He всегда легко поставить диагноз сохранности hymen, поскольку в некоторых случаях он не надрывается при половых сношениях. Вместе с тем на нем в состоянии девственности часто бывают трещины, которые трудно отличить от трещин при дефлорации sub coitu. После родов hymen разрушается полностью, а его остатки в виде рубцовых сосочков называются carunculae hymenales (myrtiformes).
Малые половые губы
Малые половые губы (labia minora) представляют собой тонкие листообразные складки. Они содержатся в середине половой щели, начинаются от кожного покрова клитора и тянутся вдоль основания! больших губ назад, не достигая конца щели и заканчиваясь в основном на уровне средней и нижней третей больших губ. Малые губы отделены бороздкой от больших. У женщин, которые не родили, они соединяются сзади в виде тонкой складочки.
При нормально развитых половых органах малые губы прикрыты большими. У женщин, которые долго живут половой жизнью, или при обычной мастурбации малые губы могут значительно гипертрофироваться и становятся заметными иа всем протяжении половой щели. Изменение малых губ и огрубление их, несимметричность, когда одна из них значительно больше другой, часто свидетельствуют о том, что изменения эти возникли в результате мастурбации. Достаточно редко наблюдается врожденное увеличение малых губ.
Под основанием малых половых губ размещены с обеих сторон густые венозные образования, напоминающие пещеристые тела мужских половых органов.
Строение половой системы женской: анатомия, физиология
Во всех мировых культурах функция размножения, продолжения рода, считается одной из главных. Мужская и женская половая система имеет различное строение, но выполняет одну задачу: сформировать половые клетки – гаметы, при слиянии которых в момент оплодотворения станет возможным развитие будущего человеческого организма. Данная статья посвящена изучению строения и функции женской половой системы.
Общая характеристика репродуктивных органов женщины
К женской половой системе относятся наружные и внутренние половые органы, которые еще называют репродуктивными(воспроизводящими).
Наружные половые органы, именуемые вульвой, визуально выражены в достаточной степени – это лобок, большие и малые половые губы, клитор и вход во влагалище (вагину), закрытый эластичной плевой, называемой девственной. Изучим наружные органы женской половой системы более подробно.
Строение лобка
Низ живота на уровне лобковой (лонной кости) образует лобок. Сама кость при анатомически правильном положении нависает над входом во влагалище и имеет вид арки. Внешне лобок имеет валикообразную форму, образуя возвышение. Под его кожей формируется слой жира. Снаружи на нем в период полового созревания образуется волосяной покров. Он имеет четко выраженную горизонтальную границу. Если в организме женщины вырабатывается избыточное количество андрогенов – мужских половых гормонов, волосяной покров увеличивается и поднимается вверх под острым углом к пупку. Патология оволосения лобка является признаком полового развития.
Большие и малые половые губы
От лобка к анусу идут две складки кожи – большие половые губы, имеющие наружный волосяной покров и содержащийся слой подкожной жировой клетчатки. В их соединительной ткани находятся протоки бартолиновой железы. Она секретирует жидкость, которая увлажняет женские половые органы. При нарушении гигиены вредоносные микроорганизмы проникают в ткани железы и вызывают воспаление в виде болезненных уплотнений.
Под большими находятся малые половые губы, густо оплетенные кровеносными сосудами и нервами. В их верхней части расположен орган, гомологичный мужскому половому члену – клитор. Его рост тормозят гормоны женской половой системы – эстрогены. Клитор содержит большое количество нервов и кровеносных сосудов, а значит, обладает высокой чувствительностью. Если у девушки или женщины размеры клиторы сильно увеличены, это может быть явственным признаком гормональной патологии.

Вход во влагалище
К вульве, кроме лобка, больших и малых половых губ, клитора относится вход во влагалище. На расстоянии до 2 сантиметров от него вглубь находится девственная плева. Она состоит из соединительной ткани и имеет несколько отверстий, через которые вытекает кровь в период менструации.
Внутренние репродуктивные органы женщины
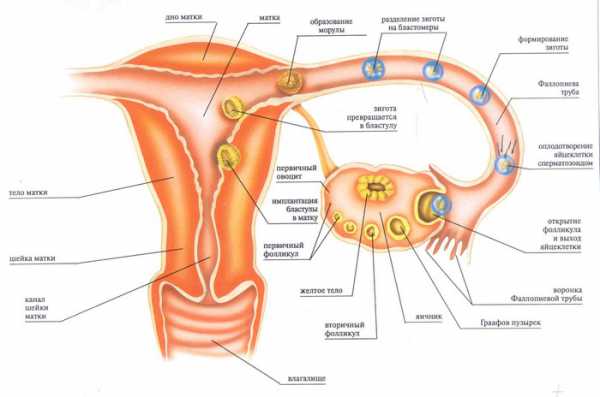
К ним относится влагалище (вагина), матка, яичники и маточные (фаллопиевы) трубы. Все они расположены в полости малого таза. Их функции заключаются в созревании и поступлении оплодотворенных женских половых гамет-яйцеклеток в полость матки. В ней из зиготы и будет развиваться эмбрион.
Строение влагалища
Вагина представляет собой эластичную трубку, состоящую из мышечной и соединительной ткани. Она расположена от половой щели в сторону матки и имеет длину от 8 до 10 см. Располагаясь в малом тазе, вагина входит в шейку матки. Она имеет переднюю и заднюю стенки, а также свод – верхний отдел влагалища. Задний свод вагины глубже чем передний.
Вагина расположена под углом в 90 градусов к поверхности самой матки. Таким образом, внутренние женские половые органы, к которым относится влагалище, густо оплетены артериальными и венозными сосудами, а также нервными волокнами. Вагина отделена тонкой соединительнотканной стенкой от мочевого пузыря. Она называется пузырно-влагалищная перегородка. Нижняя часть стенки влагалища сзади разделена от нижнего отдела толстого кишечника перинеальным телом.
Шейка матки: строение и функции
Влагалище входит в канал, называемый цервикальным, а само место соединения – это наружный зев. Его форма отличается у рожавших и нерожавших женщин: если зев точечно-овальный – матка не вынашивала плод, а вид щели характерен для рожавших. Сама матка является непарным пустотелым мышечным органом, состоящим из тела и шейки и находящимся в малом тазе. Рассматривая строение половой системы женской особи и её функции, становится понятным, что она отвечает за формирование и развитие эмбриона, а также за процесс выталкивания плода в результате родовой деятельности. Вернемся к строению нижнего её отдела – шейки. Она соединена с верхней частью вагины и имеет форму конуса (у нерожавших) или цилиндра. Влагалищный участок шейки матки имеет длину до трех сантиметров, а также анатомически разделен на переднюю и заднюю губы. Шейка матки и зев трансформируются с возрастом женщины.
Внутри шейки матки находится цервикальный канал, заканчивающийся внутренним зевом. Он выстлан секреторными железами, выделяющими слизь. При нарушении её выделения может произойти закупорка и образование кист. Слизь обладает бактерицидными свойствами и предотвращает инфицирование полости матки. За 4- 6 дней до выхода яйцеклетки из яичника слизь становится менее концентрированной, поэтому сперматозоиды могут легко проникать через неё в матку, а оттуда в фаллопиевы трубы.
После овуляции цервикальный секрет повышает свою концентрацию, а его рН уменьшается от нейтрального к кислому. Беременная матка полностью закрыта сгустком цервикальной слизи в области шейки. В менструальный период канал шейки матки незначительно раскрывается, чтобы отторгнутый слой эндометрия смог выйти. Это может сопровождаться ноющими болями внизу живота. Во время родовой деятельности цервикальный канал может открываться до 10 см в диаметре. Это способствует рождению ребенка.
Среди наиболее часто встречающихся заболеваний шейки матки можно назвать её эрозию. Она появляется как следствие повреждения слизистого слоя, вызванное инфекциями или травмами (абортами, осложненными родами). Вовремя не выявленная и неизлеченная эрозия может вызывать воспалительные процессы и даже онкозаболевания.
Фаллопиевы трубы
Фаллопиевы трубы, называемые еще яйцеводами или маточными трубами, представляют собой 2 эластичные трубки, расположенные в брюшной полости и входящие в дно матки. Свободный край яйцевода имеет бахромки (фимбрии). Их биение обеспечивает продвижение яйцеклетки, вышедшей из яичника в просвет самой трубы. Длина каждого яйцевода от 10 до 12 см. Он делится на участки: воронку, имеющую расширение и снабженную фимбриями, ампулу, перешеек, часть канала, входящего в маточную стенку. Для нормального развития беременности необходимо такое условие, как полная проходимость яйцеводов, в противном случае женщину ожидает бесплодие. Наиболее часто встречаются такие патологии маточных труб, как спайки, сальпингит и гидросальпинкс.
Все перечисленные заболевания и вызывают трубное бесплодие. Они являются осложнениями хламидиоза, гонореи, трихомониаза, генитального герпеса, вызывающих сужение просвета маточных труб. Частые аборты могут провоцировать появление спаек, которые располагаются поперек трубы. Гормональные нарушения вызывают уменьшение подвижности ресничного эпителия, выстилающего яйцеводы, что приводит к ухудшению двигательных свойств яйцеклетки.
Наиболее опасное осложнение, возникающее в результате трубных патологий – внематочная беременность. В этом случае зигота останавливается в яйцеводе, не достигая матки. Она начинает дробиться и расти, растягивая трубную стенку, которая, в конце концов, лопается. В результате этого возникает сильное внутреннее кровотечение, угрожающее жизни.
Яичники у женщин
Они являются парной половой железой и имеют массу 6–8 граммов. Яичники являются железами смешанной секреции. Выработка половых гормонов – эстрогенов, контролируемая гипофизом и гипоталамусом – это внутрисекреторная функция. Как железы внешней секреции, они образуют половые клетки – гаметы, называемые яйцеклетками. Биохимический состав и механизм действия эстрогенов будет изучен нами позже. Возвратимся к строению женских гонад – яичников. Нужно учитывать, что строение половой системы женской (как и мужской) напрямую связано с мочевыделительной системой.
Именно из мезонефроса (первичной почки) развивается строма женских гонад. Предшественники яйцеклеток – оогонии, формируются из мезенхимы. Яичник имеет белочную оболочку, а под ней два слоя: корковый и мозговой. Первый слой содержит фолликулы, которые, созревая, образуют овоциты I и I I порядка, а затем зрелые яйцеклетки. Мозговое вещество железы состоит из соединительной ткани и выполняет опорную и трофическую функцию. Именно в яичниках происходит овогенез – процесс размножения, роста и созревания женских половых гамет – яйцеклеток.
Специфика гормонального фона у женщины
Строение половой системы женской и мужской особи контролируется особыми биологически активными веществами – гормонами. Они продуцируются половыми железами: яичками у мужчин и яичниками у женщин. Поступая в кровь, они адресно влияют как на развитие репродуктивных органов, так и на формирование вторичных половых признаков: оволосение тела, развитие молочных желез, высоту и тембр голоса. Развитие женской половой системы происходит под воздействием эстрадиола и его производных: эстриола и эстрона. Они продуцируются особыми клетками яичника – фолликулами. Женские гормоны – эстрогены приводят к увеличению объема и величины матки, а также к мышечным сокращениям фаллопиевых труб и самой матки, то есть происходит подготовка детородного органа к принятию зиготы.
Желтое тело матки вырабатывает прогестерон – гормон, стимулирующий развитие детского места – плаценты, а также увеличению железистого эпителия молочных желез в период беременности. Нарушение гормонального фона женского организма приводит к таким заболеваниям, как миома матки, эндометриоз, поликистоз.
Анатомические особенности женской матки
Половая система женского организма имеет в своем составе уникальный по строению и функциям орган. Он расположен в полости малого таза между мочевым пузырем и прямой кишкой и имеет полость. Данный орган называется маткой. Чтобы понять механизм оплодотворения, вспомним, что половые органы – яичники у женщин, связаны с фаллопиевыми трубами. Яйцеклетка, попадая в яйцевод, затем проникает в матку, которая служит органом, отвечающим за развитие зародыша (эмбриогенез). Она состоит из трех частей: шейки, которая была изучена ранее, а также тела и дна. Тело матки имеет вид перевернутой груши, в расширенную часть которой входят две маточные трубы.
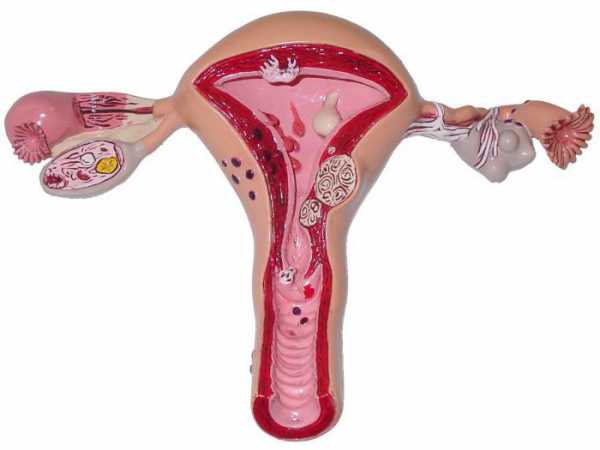
Детородный орган покрыт соединительнотканной оболочкой и имеет два слоя: мышечный (миометрий) и слизистый (эндометрий). Последний построен из клеток плоского и цилиндрического эпителия. Эндометрий изменяет толщину своего слоя: при овуляции он утолщается, а если оплодотворения не произошло – этот слой отторгается вместе с порцией крови от стенок матки – происходит менструация. Во время беременности объем и размеры матки сильно увеличиваются (примерно в 8-10раз). В полости малого таза матка подвешена на трех связках и оплетена густой сетью нервов и кровеносных сосудов. Её главная функция – развитие и питание эмбриона и плода до момента физиологических родов.
Патологии матки
Строение половой системы женской особи не всегда может быть идеальным и правильно функционирующим. Одной из патологий половой системы, связанной со строением детородного органа, может быть двурогая матка. Она имеет два тела, каждое из которых связано с одним яйцеводом. Если патология женской половой системы касается строения эндометрия, говорят о гипоплазии и аплазии матки. Следствием всех вышеназванных патологий является прерывание беременности или бесплодие.
В данной статье были изучены анатомические и физиологические особенности женской половой системы.
Матка: строение, изменение при беременности и родах

Чтобы понимать, как сохранить здоровье, человеку очень важно знать строение своего тела.
Элементарные знания по анатомии и физиологии могут помочь женщине избежать проблем при зачатии, беременности и родах, а также предотвратить различные заболевания репродуктивной сферы.
Поэтому полезно узнать о таком важном органе женской половой системы, как матка: каким образом она устроена и как изменяется в течение жизни, при вынашивании и рождении ребенка.
Что такое матка и где она расположена
Матка – это орган репродуктивной системы у женщины, в котором развивается плод с момента выхода оплодотворенной яйцеклетки из маточной трубы до появления ребенка на свет. По форме она напоминает перевернутую грушу.
Располагается матка в малом тазу между мочевым пузырем и прямой кишкой. Положение ее может меняться в течение дня: при наполнении органов мочевыделительной и пищеварительной системы она немного сдвигается, а после мочеиспускания или дефекации возвращается на прежнее место. Но самое заметное изменение позиции матки наблюдается одновременно с ее ростом при беременности, а также после родов.
Строение матки
С помощью УЗИ матки можно увидеть, что она состоит из трех структурных частей. Верхняя выпуклая сторона называется дном, средняя расширенная часть – телом, а нижняя узкая – шейкой матки.
Шейка состоит из перешейка, удлиненного цервикального канала и влагалищной части.
Внутри матка полая. Полость ее сообщается с нижней стороны с просветом влагалища, а по бокам – с каналами маточных труб.
Стенка органа трехслойная: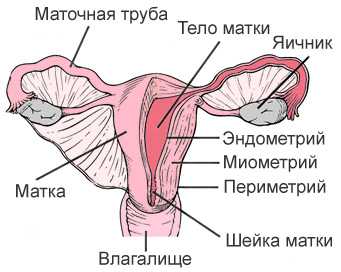
1 Самый внешний слой, обращенный к полости малого таза, называется периметрий. Эта оболочка тесно связана с наружными покровами мочевого пузыря и кишечника, состоит из клеток соединительной ткани.
2 Средний, самый толстый слой – миометрий, включает три слоя мышечных клеток: наружный продольный, круговой и внутренний продольный – они названы так по направлению мышечных волокон.
3 Внутренняя оболочка, эндометрий, состоит из базального и функционального слоя (обращенного в полость матки). Содержит эпителиальные клетки и много желез, в которых образуются выделения матки.
В шейке матки больше соединительной плотной коллагеновой ткани, а мышечных волокон меньше, чем в других частях органа.
Стенка матки пронизана многочисленными кровеносными сосудами. Артериальную кровь, насыщенную кислородом, приносят парные маточные артерии и внутренние ветви подвздошной артерии. Они ветвятся и дают начало сосудам меньшего калибра, которые снабжают кровью всю матку и ее придатки.
Кровь, которая прошла по капиллярам органа, собирается в сосуды большего калибра: маточные, яичниковые и внутренние подвздошные вены. Кроме кровеносных сосудов, в матке есть и лимфатические.
Жизнедеятельностью тканей матки управляют гормоны эндокринной системы, а также нервная система. В стенку матки входят ответвления тазовых внутренностных нервов, связанных с нижним подчревным нервным сплетением.
Связки и мышцы матки
Чтобы матка сохраняла свое положение, она удерживается в полости малого таза соединительнотканными связками, из которых самые известные:
Интересно! Что такое шейка матки и какую функцию она выполняет1 Парные широкие связки матки (правая и левая) прикрепляются к оболочке брюшины. Анатомически они связаны со связками, которые фиксируют положение яичников.
2 Круглая связка содержит и соединительнотканные, и мышечные клетки. Она начинается от стенки матки, проходит через глубокое отверстие пахового канала и соединяется с клетчаткой больших половых губ.
3 Кардинальные связки соединяют нижнюю часть матки (вблизи шейки) с мочеполовой диафрагмой. Такая фиксация защищает орган от смещения в левую или правую сторону.
Посредством связок матка соединяется с маточными трубами и яичниками, что обеспечивает правильное взаимное расположение органов женской половой системы.
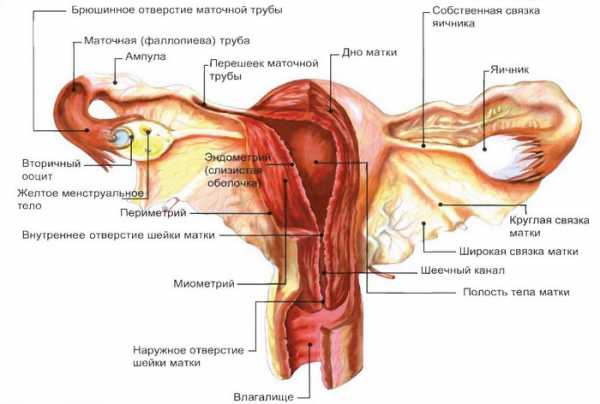
Кроме связок, правильное расположение органов малого таза, в том числе и матки, обеспечивает совокупность мышц, которая называется тазовым дном. В состав его наружного слоя входят седалищно-пещеристая, луковично-губчатая, поверхностная поперечная и наружная мышцы.
Средний слой называется мочеполовой диафрагмой, он содержит мышцу, сжимающую мочеиспускательный канал и глубокую поперечную мышцу. Внутренняя тазовая диафрагма объединяет лобково-копчиковую, седалищно-копчиковую и подвздошно-копчиковую мышцы. Мышцы тазового дна препятствуют деформации органов, которая повлекла бы за собой нарушение их кровоснабжения и выполнения функций.
Размеры матки
Когда девочка рождается, длина ее матки составляет около 4 см. Увеличиваться она начинает с 7 лет. После окончательного формирования репродуктивной системы во время полового созревания матка достигает размеров 7-8 см в длину и 3-4 см в ширину. Толщина стенок в разных частях органа и в разные фазы менструального цикла изменяется от 2 до 4 см. Вес ее у нерожавшей женщины – около 50 г.
Самые значительные изменения размеров матки приходятся на период беременности, когда за 9 месяцев она увеличивается до 38 см в длину и до 26 см в диаметре. Вес возрастает до 1-2 кг.
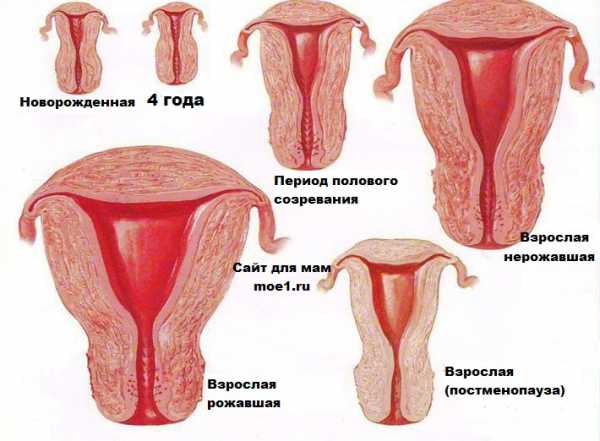
После родов матка женщины уменьшается, но уже не возвращается к исходным параметрам: теперь ее вес равняется примерно 100 г, а длина – на 1-2 см больше, чем до зачатия. Такие размеры сохраняются в течение всего детородного периода, после вторых и последующих родов заметного увеличения не происходит.
Когда репродуктивный период жизни женщины завершается, и наступает менопауза, матка уменьшается в размерах и массе, стенка становится тоньше, а мышцы и связки нередко ослабевают. Уже через 5 лет после окончания менструаций орган возвращается к размерам, которые были при рождении.
Матка при беременности
В течение каждого менструального цикла у женщины репродуктивного возраста происходят периодические изменения в строении матки. Больше всего они затрагивают функциональный эндометрий.
В начале цикла организм женщины готовится к возможному наступлению беременности, поэтому эндометрий утолщается, в нем появляется больше кровеносных сосудов. Увеличивается количество выделений из матки, которые поддерживают жизнеспособность сперматозоидов.
Если зачатие не состоялось, после гибели вышедшей из фолликула яйцеклетки функциональный слой постепенно разрушается под действием гормонов, а во время месячных его ткани отторгаются и выводятся из полости матки. С началом нового цикла эндометрий восстанавливается.
Если яйцеклетка оплодотворена, и беременность наступила, начинается непрерывный рост матки. Увеличивается толщина функционального эндометрия: он больше не отторгается, ведь месячные прекратились. Слой пронизывается еще большим количеством капилляров и снабжается кровью обильнее, чтобы обеспечить кислородом и питательными веществами сам орган (который интенсивно растет) и малыша, развивающегося в полости матки.
Интересно! Седловидная матка: есть ли шанс забеременеть?Возрастает и объем миометрия. Его веретеновидные клетки делятся, удлиняются и увеличиваются в диаметре. Максимальной толщины (3-4 см) слой достигает примерно к середине беременности, а ближе к родам он растягивается и из-за этого становится тоньше.
Во время регулярных осмотров, начиная с 13-14 недели беременности, гинеколог определяет высоту дна матки. К этому сроку ее верхняя часть из-за увеличения размеров органа выходит за пределы малого таза.
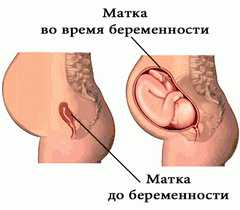 К 24 неделе дно матки достигает уровня пупка, а на 36 неделе его высота максимальна (прощупывается между реберными дугами).
К 24 неделе дно матки достигает уровня пупка, а на 36 неделе его высота максимальна (прощупывается между реберными дугами).
Затем, несмотря на дальнейший рост живота, матка начинает опускаться из-за продвижения ребенка вниз, ближе к родовым путям.
Шейка матки в период беременности уплотнена и имеет синюшный оттенок. Ее просвет прикрыт слизистой пробкой, которая защищает полость матки от инфекций и других неблагоприятных факторов (читайте об отхождении пробки на сайте moe1.ru).
Из-за стремительного роста матки и смещения с привычного места, ее связки натягиваются. При этом могут возникать боли, особенно в третьем триместре и при резких телодвижениях.
Сокращение матки во время беременности и родов
Миометрий (средний, самый толстый слой матки) содержит клетки гладкомышечной ткани. Их движениями нельзя управлять сознательно, процесс сокращения волокон происходит под действием гормонов (в первую очередь – окситоцина) и вегетативной нервной системы. Мышечные волокна миометрия сокращаются в период месячных: так обеспечивается изгнание выделений из полости матки.
Во время вынашивания малыша матка тоже иногда сокращается. Ее поверхность твердеет, а беременная может ощущать боль или тяжесть в животе.
Такое бывает либо из-за угрозы выкидыша (гипертонус), либо во время тренировочных схваток, которые периодически происходят при вынашивании ребенка и готовят миометрий к родовой деятельности.
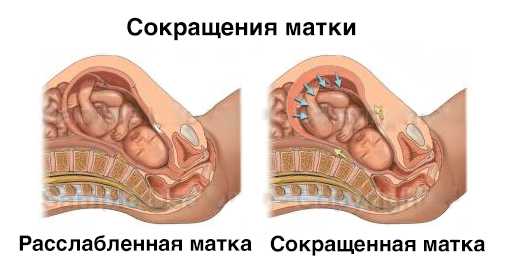
Самые сильные сокращения матки происходят во время схваток при родах. Когда мышцы миометрия сокращаются, с одной стороны наблюдается раскрытие шейки, с другой стороны дно матки начинает давить на плод для его продвижения по родовым путям. С приближением момента рождения малыша сокращения происходят все регулярнее и чаще.
Матка после родов
После рождения ребенка миометрий продолжает сокращаться, матка уменьшается, мышцы и связки возвращаются к исходному положению. Происходит заживление раневой поверхности эндометрия, образующейся при отделении плаценты. Периодические сокращения органа, сопровождающиеся очищением полости от остатков плаценты и кровянистых выделений после родов (лохий) продолжается до 1,5 месяцев.
Активнее всего матка сокращается во время грудного кормления, это особенно ощутимо в первые дни после родов. Такое явление связано с выбросом окситоцина в кровь при раздражении кожи сосков.
Постепенно укорочение мышечных волокон приводит к пережатию поврежденных кровеносных сосудов, поэтому кровотечение останавливается.
Шейка матки после рождения ребенка растягивается и не восстанавливает свою первоначальную форму. По ее удлиненному зеву можно определить, рожала женщина или нет.
Матка – чрезвычайно важная часть репродуктивной системы, она выдерживает колоссальную нагрузку и претерпевает невероятные изменения при вынашивании малыша. От здоровья этого органа зависит способность женщины к продолжению рода.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе